Menopausa e diabetes
O climax é unha condición do corpo feminino que está asociada a unha diminución constante do volume de hormonas sexuais. Por suposto, tales cambios teñen o efecto máis grave no traballo de todo o organismo no seu conxunto, incluíndo a provocación de diabetes mellitus e outras patoloxías endocrinas. Non é ningún segredo que se traten de mulleres con idades comprendidas entre 50 e 60 anos. Neste sentido, recoméndase encarecidamente falar con máis detalle sobre a menopausa, a diabetes mellitus e a relación das condicións presentadas.

Durante moitos anos estiven estudando o problema das DIABETES. Ten medo cando morren tantas persoas, e aínda máis quedan discapacitadas debido á diabetes.
Apresúrome a contar as boas novas: o Centro de Investigación en Endocrinoloxía da Academia Rusa de Ciencias Médicas conseguiu desenvolver un medicamento que cura completamente a diabetes. Polo momento, a eficacia deste medicamento achégase ao 100%.
Outra boa nova: o Ministerio de Sanidade asegurou a adopción dun programa especial que compense todo o custo da droga. En Rusia e os países da CEI diabéticos antes pode obter un remedio GRATIS .
As principais causas da diabetes durante a menopausa
O climax e a diabetes pódense combinar debido a unha característica para o estado de transición de fallo no sistema hormonal. O feito presentado explícase polo feito de que, ademais de ralentizar e eliminar o traballo habitual dos ovarios, hai outros cambios fisiolóxicos no marco da menopausa. O mesmo se aplica ao grao mínimo de susceptibilidade dos folículos a compoñentes producidos directamente pola glándula pituitaria. Falando disto, preste atención a:
- interrupcións na actividade dos vasos sanguíneos, é dicir, unha violación do grao óptimo de condutividade, un cambio nos indicadores de presión,
- as interrupcións no traballo do ritmo cardíaco, que provocan un debilitamento da función do miocardio. De xeito automático, isto afecta o mal funcionamento de todo o sistema en xeral,
- formación de sobrepeso
Outro factor son os signos negativos asociados á estrutura do tecido óseo. En xeral, todos estes factores indican o envellecemento do corpo humano, que os médicos adoitan chamar un estado resistente á insulina. Falando da menopausa e a diabetes, gustaríame analizar con máis detalle algunhas causas adicionais da patoloxía.
Como vostede sabe, un signo característico da diabetes é un aumento ou diminución da relación de glicosa no sangue.
Tamén afectan o tecido muscular e o fígado. Provocados por unha diminución da relación de hormonas sexuais, os cambios neles afectan a aparición dun mal funcionamento na produción do compoñente hormonal e a tolerancia dos compoñentes dos tecidos á glicosa.
Estes cambios poden consistir nun aumento das taxas de produción de andróxenos, suspensión ou agravamento do metabolismo lipídico. Calquera dos cambios presentados con frecuencia pódese arranxar precisamente na fase da menopausa, o que supón outra explicación da relación entre a diabetes e a menopausa.
Os efectos da diabetes na menopausa
 A diabetes mellitus fai o inicio da menopausa máis cedo. Na gran maioría dos casos, o seu inicio en mulleres cun diagnóstico similar prodúcese á idade de 49 anos. No primeiro tipo de enfermidade, os signos iniciais de cesamento da función ovárica identifícanse aos 38-40 anos. Isto débese a que cunha relación moi elevada de glicosa no corpo humano prodúcese unha relación maior que a necesaria de insulina. Isto afecta máis negativamente o compoñente do tecido das gónadas, así como a glándula pituitaria e o hipotálamo. Ademais, non debemos esquecer a córtex suprarrenal, que non ten menos influencia no sistema reprodutor.
A diabetes mellitus fai o inicio da menopausa máis cedo. Na gran maioría dos casos, o seu inicio en mulleres cun diagnóstico similar prodúcese á idade de 49 anos. No primeiro tipo de enfermidade, os signos iniciais de cesamento da función ovárica identifícanse aos 38-40 anos. Isto débese a que cunha relación moi elevada de glicosa no corpo humano prodúcese unha relación maior que a necesaria de insulina. Isto afecta máis negativamente o compoñente do tecido das gónadas, así como a glándula pituitaria e o hipotálamo. Ademais, non debemos esquecer a córtex suprarrenal, que non ten menos influencia no sistema reprodutor.
As manifestacións da propia menopausa teñen certas diferenzas do que as mulleres atopan con valores óptimos de glicosa. Falando disto, os expertos prestan atención a que:
- en primeiro lugar están os chamados síntomas urogenitais da diabetes e da menopausa,
- ocorren mucosas secas, que se combina co picor e unha sensación de queimadura importante. Isto débese a unha atrofia máis rápida das membranas e á supresión do estado inmune, tanto xeral como local,
- cobra importancia o aumento da relación de glicosa nos ouriños, que se combina cunha frecuente necesidade de micción
- os factores presentados provocan un agravamento do estado das paredes dos órganos presentados. Isto facilita substancialmente o camiño para a penetración dunha lesión infecciosa.
Falando do efecto da diabetes na menopausa, non se pode notar unha diminución da libido. Para mulleres con azucre no sangue óptimo, a necesidade de sexo pode incluso aumentar. A diabetes afecta non só ao desenvolvemento da sequedad, senón tamén á formación de inflamacións na zona íntima. Unha muller pode padecer dor durante o coito. Isto, combinado con certas manifestacións nerviosas, non aumenta as posibilidades de recuperar a libido na diabetes.
Teña coidado
Segundo a OMS, cada ano no mundo morren 2 millóns de persoas por diabete e as súas complicacións. A falta de apoio cualificado para o corpo, a diabetes conduce a varias clases de complicacións, destruíndo progresivamente o corpo humano.
As complicacións máis comúns son: gangrena diabética, nefropatía, retinopatía, úlceras tróficas, hipoglucemia, cetoacidosis. A diabetes tamén pode levar ao desenvolvemento de tumores cancerosos. En case todos os casos, un diabético ou mor, loitando por unha enfermidade dolorosa, ou convértese nunha persoa real con discapacidade.
Que fan as persoas con diabetes? O Centro de Investigacións Endocrinolóxicas da Academia Rusa de Ciencias Médicas conseguiu facer un remedio que cura completamente a diabetes mellitus.
Actualmente está en marcha o programa federal "Nación saudable", no marco do cal este medicamento se entrega a todos os residentes da Federación Rusa e da CEI GRATIS . Para máis información, consulte o sitio web oficial de MINZDRAVA.
As sensacións dolorosas na zona do corazón perturban máis a miúdo que síntomas similares na área da cabeza habituais á menopausa. Un exceso de glicosa e un compoñente hormonal leva a unha formación máis rápida de patoloxías, a aparición de taquicardia e depósitos na rexión das paredes dos vasos sanguíneos. Con niveis normais de azucre, os síntomas presentados fórmanse só no estadio tardío da menopausa. Recoméndase encarecidamente prestar atención a algúns signos adicionais das condicións patolóxicas presentadas.
Que outros síntomas están asociados a dúas enfermidades?
Combinaranse coas mareas que se producen con golpes do corazón rápidos e rematarán cunha forte suor. Os signos presentados por última vez deben considerarse unha deficiencia de estróxenos e insulina. Non se deben considerar factores menos significativos o exceso de testosterona e triglicéridos, característicos da enfermidade.
Pode producirse un debilitamento xeral do estado dos ósos, que na situación presentada depende da categoría de peso. Cun exceso de relación, non está asociado a ningunha natureza significativa, do mesmo xeito que cunha cantidade óptima de tecido adiposo. A menopausa e a diabetes mellitus resultante afectan á proliferación de osteoblastos (compoñentes que fortalecen a estrutura dos ósos). Isto ocorre debido á produción de hormonas sexuais por tecidos graxos e unha maior concentración do compoñente hormonal.
Características do tratamento para a diabetes e a menopausa
A diabetes e a menopausa, que aparecen xuntas, poden agravar moito o benestar. Falando disto, cabe sinalar que:
- para optimizar o estado dun diabético, en xeral, os expertos prescriben produtos homeopáticos e fitoquímicos,
- estamos a falar de compoñentes como Remens, Tsi-Klim, Klimaktoplan e moitos outros,
- non se caracterizan por un efecto suficiente sobre os síntomas da menopausa.
Neste caso, é necesario ter a terapia debido ás hormonas, cuxa admisibilidade debe discutir co seu médico.
O.R. Grigoryan, M.B. Antsiferov, I.I. O avó
Institución estatal Centro de endocrinoloxía de RAMS.
Estas directrices estableceron un enfoque moderno para o uso da terapia de substitución hormonal, tendo en conta as características clínicas, metabólicas e hormonais en mulleres con diabetes mellitus tipo 1 e tipo 2 durante mulleres en período posterior e en menopausa. As recomendacións están destinadas a xinecólogos, endocrinólogos e médicos xerais.
Nos últimos anos, a introdución activa da terapia substitutiva hormonal (HRT) na práctica clínica permitiu reducir as manifestacións da síndrome da menopausa, mellorar a calidade de vida das mulleres e evitar trastornos metabólicos tardíos como a aterosclerose e a enfermidade de Alzheimer. Non obstante, ata o momento, a terapia substitutiva hormonal nas mulleres con diabetes mellitus (DM) non tomou o seu lugar xusto na medicina práctica. Os motivos principais da actitude negativa dos médicos e dos pacientes con diabetes mellitus fronte á terapia de substitución hormonal son, en primeiro lugar, a falta dunha clara interacción interdisciplinaria no traballo de obstetricia-xinecólogos e endocrinólogos e, en segundo lugar, a crenza predominante entre pacientes e médicos de que a terapia de substitución hormonal e a diabetes son incompatibles. . Non obstante, a frecuencia da diabetes mellitus tipo 2 aumentou significativamente en mulleres maiores de 50 anos, e a prevalencia global desta enfermidade en pacientes de 55 a 64 anos é entre un 60 e un 70% máis que nos homes. Todo isto indica a necesidade do desenvolvemento desta dirección, o uso competente de principios científicos para planificar a terapia substitutiva hormonal en mulleres con diabetes no traballo de médicos de diversas especialidades.
As directrices presentadas desenvolvéronse para xinecólogos, endocrinólogos e terapeuta. Resumen ideas modernas sobre as posibilidades da terapia substitutiva hormonal na prevención e o tratamento de enfermidades de estróxeno deficientes en mulleres con diabetes mellitus durante mulleres en período posterior e en menopausa. Desde a perspectiva da endocrinoloxía profiláctica, preséntanse tácticas terapéuticas e preventivas en relación coas manifestacións precoz e tardía da síndrome da menopausa nesta categoría de pacientes.
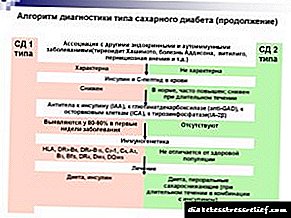
A patoxénese da síndrome da menopausa en mulleres con diabetes tipo 1 e tipo 2
A diabetes mellitus tipo 1 (diabetes tipo 1) ocorre entre un 5 e un 10% dos pacientes con diabetes. A base desta enfermidade é a destrución de células b do páncreas co desenvolvemento dunha deficiencia absoluta de insulina. Non sempre se detecta unha predisposición hereditaria á aparición desta enfermidade. Non obstante, hai unha asociación con haplotipos HLA (HLA DR3-B8, DR4-B15B15C2-1, C4, A3, B3, Bfs, DR4, Dw4, Dow6), e tamén se atopan autoanticorpos para antíxenos de células b páncreas. Caracterízase por un inicio rápido, a miúdo con cetoacidosis grave. En mulleres que padecen diabetes tipo 1 e que alcanzaron o límite de idade entre 35 e 45 anos, na maioría dos casos detéctanse complicacións tardías de diversa severidade en forma de retinopatía diabética, nefropatía, polineuropatía, etc.
Os pacientes con diabetes tipo 2 representan o 90 - 95% do total de pacientes con diabetes. Esta enfermidade desenvólvese gradualmente, a miúdo nos antecedentes da obesidade, ea idade do seu debut transcorre entre os 35 e os 40 anos. A frecuencia da diabetes tipo 2 en mulleres con idades comprendidas entre 60 e 70 anos é do 10 ao 20% e do 3 ao 5% á idade de 40 a 50 anos. A liña de idade de 80 anos aumenta o número de mulleres con diabetes tipo 2 na poboación noutro 17-20%.
A patoxénese da diabetes tipo 2 está determinada por dous mecanismos principais: a resistencia á insulina e a disfunción das células b. Unha muller moderna pasa aproximadamente un terzo da súa vida nun estado posmenopáusico e é para esta categoría de idade que existe unha alta prevalencia de diabetes tipo 2 e obesidade, que se pode combinar co concepto de "síndrome metabólica da menopausa" (MMS). Por iso, cada practicante debería ter unha idea dos cambios clínicos, metabólicos e hormonais que se producen neste período no corpo dunha muller con diabetes. Xa no período de premenopausa, hai unha diminución da función ovárica relacionada coa idade, o esgotamento do aparato folicular, un cambio na secreción hormonal polos ovarios e a sensibilidade dos folículos ás gonadotropinas. Ademais da diminución fisiolóxica dos niveis de estróxenos, o MMS inclúe trastornos do metabolismo dos carbohidratos, hipertensión arterial, trastornos da hemostase, obesidade, osteoporose ou osteopenia. Ademais, unha caída dos niveis de estróxenos na menopausa está asociada a un aumento do número de factores de risco para a ateroxénese, o que leva ao desenvolvemento de IHD, hipertensión arterial e ictus. E o envellecemento fisiolóxico pode considerarse como un estado resistente á insulina.
O desenvolvemento do hipogonadismo hipergonadotrópico é característico da fase posmenopausa. O mecanismo do trastorno neuroendocrino a nivel do sistema hipotalámico e límbico durante este período consiste nunha diminución do ton dopaminérxico e un aumento do ton noradrenérxico, que está asociado a unha diminución da actividade opioidérxica das b-endorfinas e un deterioro da actividade do sistema serotonérxico. Manifestacións clínicas de trastornos do sistema hipotalámico: escintileos e sudoración excesiva, desenvolvemento de hipertensión e obesidade, cambios de estado de ánimo, ansiedade, depresión, dores de cabeza. As disfuncións cognitivas reflicten trastornos no funcionamento do sistema límbico.
Os neurosteroides xogan o papel principal na implementación da función neuroendocrina, cuxo efecto probablemente se realiza mediante a activación e inhibición da actividade dos receptores do ácido g-aminobutírico de tipo "a" (GABAa). Este último provoca hiperpolarización das membranas das neuronas e diminución do nivel de excitabilidade do SNC. Neste sentido, no período de menopausa non só se produce unha reestruturación fisiolóxica, senón tamén psicolóxica, que hai que ter en conta á hora de corrixir e previr as manifestacións da síndrome da menopausa. Como xa se dixo, a prevalencia da diabetes tipo 2 aumenta significativamente en pacientes maiores de 50 anos e é moito máis común en mulleres que en homes de idade similar. É posible que a menopausa teña un efecto definitivo sobre o aumento da prevalencia de diabetes neste grupo de idade de mulleres.
É ben sabido que o nivel de glicosa no sangue está determinado pola interacción a nivel de tecido muscular (baixando o nivel de glicemia postprandial), o fígado (mantendo a glicosa en xaxún) e as células b - pancreáticas (secreción da cantidade necesaria de insulina). Desde o punto de vista bioquímico, a insulina activa a fosforilación dos receptores, xunto coa fosforilación de derivados da tirosina - múltiples substratos do receptor da insulina (por exemplo, IRS-1, IRS-2) e moitas formas de fosfatidilinositol-3 (PI-3) quinase.Unha diminución da sensibilidade dos receptores das células b empeora a secreción de insulina estimulada pola glicosa (pero non a secreción de insulina estimulada pola L-arginina) e leva ao desenvolvemento de tolerancia deteriorada aos carbohidratos (NTG) ou á diabetes tipo 2. Ademais, no período posmenopáusico é necesaria máis insulina para regular a produción de glicosa polo fígado e a súa secreción por células b compensa a resistencia á súa acción a nivel de músculos e fígado.
Nos últimos anos, notouse unha conexión entre a resistencia á insulina e a hiperandrogenemia. Segundo a nosa investigación, o 80% das mulleres con trastornos do metabolismo dos carbohidratos xa existentes presentan un menor nivel de globulina de unión sexual (CVG) en mulleres posmenopáusicas e un aumento da testosterona libre de soro en paralelo á resistencia á insulina. Os baixos niveis de CVH e a obesidade visceral teñen un efecto adverso adicional sobre a resistencia á insulina. Ademais, o hiperandrogenismo en mulleres posmenopáusicas pode provocar de xeito independente a resistencia á insulina, que á súa vez pode levar a hiperandrogenemia debido á produción de andrógenos por parte dos ovarios e unha diminución da produción de SSH por parte do fígado no fondo da hiperinsulinemia.
A obesidade visceral tamén está directamente relacionada co estado de resistencia á insulina. A obesidade visceral é unha condición na que a graxa introperitoneal ten un efecto directo sobre o fígado, alterando a circulación sanguínea portal. O propio tecido adiposo visceral é máis metabolicamente activo que a graxa subcutánea. Despois do inicio da menopausa, hai un aumento na cantidade de graxa visceral, que pode afectar a procesos metabólicos, independentemente da gravidade da graxa subcutánea.
Recentemente, prestouse moita atención aos trastornos do metabolismo lipídico, como principal factor de risco para o desenvolvemento da aterosclerose en mulleres maiores de 50 anos. A resistencia ao tecido á utilización de glicosa dependente da insulina e á supresión da insulina de ácidos graxos non certificados (NEFA) está directamente asociada á regulación deteriorada de lípidos e lipoproteínas. O plasma NEFA son os principais produtos de lipólise dos triglicéridos no tecido adiposo (Fig. 3). Un aumento da concentración de insulina despois de comer normalmente suprime a NEFA do plasma sanguíneo ao inhibir a lipase sensible ás hormonas, así como ao encima responsable da lipólise.
A insulina tamén pode reducir os niveis plasmáticos de NEFA, aumentando a súa reesterificación no tecido adiposo co fin de acumular triglicéridos. En pacientes resistentes ao efecto supresor da insulina na lipólise do tecido adiposo, aumentan os niveis de NEFA. A resistencia á insulina afecta ao metabolismo dos estróxenos, reducindo parcialmente o seu efecto cardioprotector. Este fenómeno pode explicar a diferente tendencia de homes e mulleres con diabetes tipo 2 a desenvolver aterosclerose: a presenza da enfermidade aumenta 3-4,5 veces o risco de desenvolver IHD nas mulleres e só entre 1,2 e 2,5 veces nos homes.
Síndrome da menopausa en mulleres con diabetes
En mulleres con diabetes tipo 2, a aparición da menopausa prodúcese á idade de 47-54 anos, a menopausa ocorre aos 46-55 anos, a duración media da función menstrual é de 36 a 40 anos e a duración da menopausa é de 3,5 a 4,5 anos. No 80% dos pacientes, detéctase unha severidade moderada da síndrome da menopausa. Neste caso, prevalecen as queixas de carácter vexetativo-vascular. No 60% dos pacientes, a aparición da menopausa ocorre no período outono-primavera no contexto da descompensación da enfermidade subxacente, empeorando significativamente o seu curso. É interesante notar que no 90% das mulleres con diabetes tipo 2, moito antes da menopausa (menores de 40 a 45 anos), o período de finalización da función menstrual non difire das súas compañeiras saudables. No 56% das mulleres con diabetes tipo 2 con idades comprendidas entre 50 e 54 anos, a menopausa ocorre dentro dos 6-12 meses desde o inicio da enfermidade. No 86% das mulleres con diabetes tipo 2, saen as queixas do tracto urogenital. Segundo a nosa investigación, o 87% das mulleres con diabetes tipo 2 quéixanse de sequedad, picazón e queimaduras na vaxina, o 51% de dispareunia, o 45,7% de cistalxia e o 30% de incontinencia urinaria. Isto débese a que unha diminución dos niveis de estróxenos despois da menopausa leva a procesos atróficos progresivos na membrana mucosa da uretra, a vaxina, a vexiga, o aparello ligamento do chan pélvico e os músculos periuretrais.
Non obstante, en mulleres con diabetes tipo 2, no contexto da deficiencia de estróxenos relacionada coa idade, un papel importante no desenvolvemento de infeccións urinarias xoga: diminución da inmunidade, glucosuria prolongada, desenvolvemento de neuropatía visceral con dano á vexiga. Neste caso, fórmase unha vexiga neuroxénica, perturba a urodinámica e aumenta gradualmente o volume de ouriña residual, o que crea condicións favorables para unha infección ascendente. Os procesos anteriores apuntan á formación dunha vexiga neuroxénica.
Por suposto, todos os factores descritos en combinación con estrés emocional severo supoñen unha diminución do desexo sexual no 90% das mulleres. Xunto a isto, os trastornos urogenitais levan primeiro á dispareunia e logo á imposibilidade dunha actividade sexual, que agrava aínda máis o estado depresivo causado polo proceso de idade. As manifestacións emocionais e psíquicas da síndrome da menopausa (CS) atópanse en case todas as mulleres con diabetes tipo 2 e causadas, en primeiro lugar, pola presenza da enfermidade subxacente, así como pola hiperandrogenemia.
Isto débese a que a hiperinsulinemia leva a unha diminución da produción de SSH por parte do fígado, así como a un aumento da produción de andrógenos por parte dos ovarios. As manifestacións vasomotoras da síndrome da menopausa no 80 - 90% das mulleres con diabetes tipo 2 están débilmente expresadas (leves e moderadas) e, por regra xeral, veñen as queixas de carácter emocional-psicolóxico. Na maioría das veces, os pacientes quéixanse de sudoración excesiva, escintileos, palpitacións cardíacas. En segundo lugar en mulleres con diabetes tipo 2, saen as queixas do sistema cardiovascular, identificadas no 70% dos pacientes.
A aparición da diabetes coa menopausa
Climax, que adoita superar as mulleres entre 50 e 60 anos, vai acompañado dun cambio nos niveis hormonais. Polo tanto, este fenómeno adoita provocar o desenvolvemento da diabetes. Non obstante, moitas veces as mulleres atribúen os síntomas da enfermidade a preclimax e, polo tanto, non lle dan importancia.
Os alarmantes síntomas inclúen aumento da sudoración, engorda rápida, flutuacións bruscas no peso, dor nas pernas, corazón e molestias gastrointestinais. Por iso, durante o inicio da menopausa, cada muller debe someterse a unha terapia hormonal especial dirixida a manter o traballo do páncreas e tamén prevén a manifestación de diabetes tipo 1 ou tipo 2.
Existen varias medidas que poden axudar a unha muller a evitar a enfermidade. Inicialmente, é necesario manter un equilibrio hídrico, un equilibrio hídrico adecuado:
- Unha solución de bicarbonato pode neutralizar o páncreas, que neutraliza varios tipos de ácidos naturais. A deshidratación tende a diminuír a produción de insulina. Os saltos na súa síntese implican o desenvolvemento dunha enfermidade.
- A auga é o compoñente implicado no transporte de glicosa a todas as células.
- Unha muller durante a menopausa debería beber un vaso de auga pouco antes de cada comida e pola mañá cun estómago baleiro. Esta condición tamén axuda a controlar o peso.
- É necesario abandonar o uso de auga doce carbonatada, zume comprado, café, té, bebidas alcohólicas, etc.
 Ademais, para evitar o desenvolvemento da diabetes coa menopausa, unha muller debe supervisar con atención a súa dieta. Inicialmente, cómpre supervisar a inxestión diaria de calorías consumidas nos alimentos. Tamén é necesario excluír da súa dieta alimentos que conteñan moitos hidratos de carbono facilmente digeribles. O menú debería incluír máis froitos, froitas, verduras, que conteñan moitos oligoelementos, vitaminas e fibra.
Ademais, para evitar o desenvolvemento da diabetes coa menopausa, unha muller debe supervisar con atención a súa dieta. Inicialmente, cómpre supervisar a inxestión diaria de calorías consumidas nos alimentos. Tamén é necesario excluír da súa dieta alimentos que conteñan moitos hidratos de carbono facilmente digeribles. O menú debería incluír máis froitos, froitas, verduras, que conteñan moitos oligoelementos, vitaminas e fibra.
Depende moito da dieta. A inxestión puntual de alimentos contribúe á normalización de procesos metabólicos, á rápida absorción de substancias. O mellor é comer de cinco a seis veces ao día en racións pequenas, cada unha delas que debe ser inferior á anterior. Para a prevención da diabetes coa menopausa, débense incluír no menú os seguintes produtos:
- Nabo, cenoria, pemento, rábano, remolacha, faba.
- Produtos de panadaría de fariña grosa.
- Cítricos.
- Cereais.
- Infusións e decoccións feitas con arándanos, cinzas de montaña, espino e viburno.
Un importante papel preventivo tamén xoga a actividade física, que axuda a reducir o exceso de peso, fortalecer os vasos sanguíneos e os músculos e desfacerse do colesterol. O exercicio moderado mellora o benestar global e fortalece o sistema inmunitario.
Isto non significa que unha muller debe asistir a seccións deportivas. Un efecto positivo dará clases de media hora diarias.
Os exercicios de mañá poderán tonificar as células e mellorar a circulación sanguínea. Se se cumpren todas as condicións, o azucre con menopausa non aumenta.
Menopausa de diabetes
 Por regra xeral, no momento da menopausa, unha muller sabe controlar a diabetes. Non obstante, a menopausa e a diabetes son unha combinación moi complexa para o sistema endócrino.
Por regra xeral, no momento da menopausa, unha muller sabe controlar a diabetes. Non obstante, a menopausa e a diabetes son unha combinación moi complexa para o sistema endócrino.
O período da menopausa sempre fai máis complicado o curso da enfermidade. Normalmente, para o período de menopausa, o médico que se axusta axusta o plan de tratamento.
Hai varios problemas importantes aos que se enfrontan os diabéticos no período anterior á menopausa:
- Cambio nos niveis hormonais. A menopausa vai acompañada de menos produción de proxesterona e estróxenos. Finalmente, estas hormonas deixan de excretarse, o que dificulta o control do azucre. Recoméndase comprobar a concentración de glicosa no sangue.
- Xestión do peso. A menopausa adoita causar sobrepeso, o que empeora a condición de diabéticos. Unha muller en situación de pre-menopausa debe levar un estilo de vida saudable, é dicir, seguir unha dieta, recibir unha actividade física moderada. A dieta baséase na inxestión de alimentos ricos en fibra e proteínas.
- Perturbacións do sono. Un signo importante da menopausa é o insomnio, que tamén é un estrés adicional para o corpo feminino. As situacións estresantes dificultan o control da diabetes. Para non provocar un aumento do azucre no sangue, a muller debería adherirse ao réxime diario. Para iso, só tes que durmir ao mesmo tempo nun dormitorio axustado. É mellor rexeitar o sono durante o día. Antes de ir para a cama, a habitación debe estar completamente ventilada. O espertar tamén debe ter lugar ao mesmo tempo.
- Os flashes de calor son unha condición cando a muller ten sensación de calor, a sudoración aumenta. Estes mesmos síntomas poden indicar un aumento da concentración de azucre. O tabaquismo, o estrés e a cafeína poden estimular os golpes de calor, polo que deben evitarse estes desencadeantes.
- Doenzas do sistema cardiovascular. A diabetes aumenta significativamente o risco de enfermidades cardíacas. A menopausa é un incentivo adicional. Ademais, o exceso de peso tamén xoga un papel importante.
- Secosa mucosa vaxinal. Durante a menopausa, o nivel de hormonas como o estróxeno e a proxesterona baixa drasticamente, o que provoca sequidade vaxinal. Este matiz fai que o sexo sexa doloroso. A diabetes agudiza aínda máis o síntoma porque afecta á circulación sanguínea do corpo. Nunha muller diabética, obsérvase a miúdo unha diminución do desexo sexual, así como unha liberación insuficiente de lubricación natural.
- Frecuentes cambios de estado de ánimo. As vibracións emocionais considéranse un efecto secundario común de calquera trastorno hormonal. Este feito pode causar estrés, o que tamén aumenta o azucre no sangue. Podes eliminar o síntoma coa axuda de exercicios físicos especiais, por exemplo, clases de ioga para diabéticos.
- Mulleres que padecen diabetes tipo 2, a menopausa comeza arredor dos 47 - 54 anos. A duración media da menopausa é de tres a cinco anos. A relación entre os procesos pódese rastrexar debido a que a diabetes e a menopausa causan trastornos hormonais.
En oitenta casos de cada cen, as mulleres son diagnosticadas cun síntoma de menopausa de gravidade moderada. Moitos deles quéixanse de síntomas de natureza vexetativo-vascular. En sesenta casos sobre un cento, o desenvolvemento da menopausa prodúcese no período outono-primavera.
É de destacar que o 87% dos pacientes se queixan de inflamación da mucosa vaxinal e de aparición de picazón. Neste caso, o proceso inflamatorio na mucosa vaxinal pode ir acompañado da aparición de pequenas fisuras, cuxa curación se ralentiza. Moitas veces tamén se lles unen infeccións e enfermidades fúngicas.
 No 30% dos pacientes obsérvase incontinencia urinaria, nun 46% - signos de citoloxía. Ademais de reducir a produción de hormonas, a aparición destes signos tamén se ve afectada por unha diminución das funcións inmunitarias, así como por unha glicosuria prolongada na diabetes mellitus. Ao comezo da menopausa, o tratamento da diabetes debe ser o máis correcto posible.
No 30% dos pacientes obsérvase incontinencia urinaria, nun 46% - signos de citoloxía. Ademais de reducir a produción de hormonas, a aparición destes signos tamén se ve afectada por unha diminución das funcións inmunitarias, así como por unha glicosuria prolongada na diabetes mellitus. Ao comezo da menopausa, o tratamento da diabetes debe ser o máis correcto posible.
Se non se ten en conta o específico do período e non se aplica terapia hormonal adicional tendo en conta as peculiaridades da menopausa, pode formarse unha vexiga neuroxénica, na que se altera a urodinámica e aumenta a cantidade de urina residual.
Para poder eliminar estes síntomas é necesario consultar co seu médico. Ignorar o problema considérase unha condición favorable para o desenvolvemento dunha infección ascendente. Así, a menopausa en diabetes debe recibir un tratamento máis extenso.
Se se selecciona correctamente o tratamento para a diabetes mellitus, o nivel de glicosa no sangue non subirá máis do habitual, o que é importante. Se se permite que o contido en azucre suba máis do habitual, pode levar a complicacións graves ata que apareza un coma.
No vídeo neste artigo descríbense as características da menopausa para a diabetes.
Menopausa feminina e diabetes: prevención de enfermidades
Os cambios hormonais que experimentamos durante a menopausa adoitan ser a causa dunha enfermidade hormonal moi desagradable: a diabetes tipo 2. Como sabemos, os estróxenos das hormonas sexuais femininas controlan moitos procesos no noso corpo e, en particular, controlan o curso do metabolismo de carbohidratos e graxas. Coa menopausa, a síntese de hormonas femininas diminúe, a capacidade de reserva do corpo agárdase e os receptores sensibles á insulina perden a súa antiga "capacidade de traballo". Así, hai resistencia á insulina - unha diminución da sensibilidade á insulina. A insulina producida non se usa correctamente (xa que as células "non a senten") e polo tanto non se absorbe a glicosa do sangue. Como resultado, aumentaron os niveis de azucre.
En paralelo, o metabolismo de lípidos (graxas) é perturbado, o que leva a un aumento notable do peso. Coa menopausa, case todo o que comemos convértese en graxa. Segundo as estatísticas, á idade da menopausa cambia a norma da relación de graxa e tecido muscular. O predominio do tecido adiposo ameaza o exceso de peso, o que se converte nun factor clave na aparición da diabetes. Os datos de investigación médica confirman: coa aparición da menopausa, máis da metade das mulleres observan un aumento do peso corporal 1. Ademais, a graxa dá unha carga adicional na columna vertebral e nas articulacións, corazón e vasos sanguíneos. Isto aumenta o risco de desenvolver aterosclerose.
Como resultado, os procesos que se producen no corpo debido á deficiencia hormonal refórzanse mutuamente: un fracaso no metabolismo dos carbohidratos, a formación de placas ateroscleróticas, a acumulación de graxas e o desenvolvemento de diabetes tipo 2. A práctica médica confirma: a prevalencia da diabetes durante a menopausa aumenta moitas veces 2. Que facer?
Se se atopan quilos adicionais na balanza, entón necesítanse medidas urxentes: aumentar a actividade física, organizar un día de terapia ou un fin de semana activo. Lembra que non só a comida trae alegría na vida
Saúde da muller despois de 45-55 anos: consello especializado
A posición da medicina moderna é a seguinte: unha muller despois de 45-50 anos terá boa saúde só se coida con antelación e prepara o corpo para a chegada da menopausa. Sábese que os quilogramos adicionais empeoran significativamente a condición coa menopausa, ademais, as mulleres con sobrepeso teñen máis probabilidades de padecer diabetes 3.
Se xa tes 45 anos, é hora de volver poñer o peso á normalidade e querer a dieta correcta, para que despois de 55-60 anos te sintas activa e chea de forza. Non obstante, para mulleres con baixos niveis de estróxenos, hai outro problema: aumento do apetito.
En previsión da menopausa, atopámonos nun círculo vicioso: nunca debemos mellorar, pero debido a que as hormonas femininas xa se producen en cantidades menores, faise máis difícil limitarse a comer. É por iso que, primeiro de todo, é necesario restaurar o equilibrio hormonal no corpo, e só entón estudar problemas da dieta coa menopausa. Por certo, os lectores do noso sitio poden descubrir información máis detallada sobre o tema de restaurar o equilibrio hormonal no médico de servizo - un experto xinecólogo-endocrinólogo.
Os procesos que se producen no corpo debido a unha deficiencia de hormonas refórzanse entre si: a falla de metabolismo dos carbohidratos, a formación de placas ateroscleróticas, a acumulación de graxas e o desenvolvemento de diabetes tipo 2. A práctica médica confirma: a prevalencia da diabetes durante a menopausa aumenta moitas veces
A actividade física tamén xoga un papel importante, porque un dos síntomas da menopausa é unha diminución da taxa de procesos metabólicos. Á idade da menopausa, as mulleres consumen moita menos calorías para manter o peso corporal normal. É por iso que os médicos aconsellan reducir polo menos un 20% as calorías consumidas e ao mesmo tempo aumentar a actividade física 4.
A prevención da diabetes durante a menopausa é, en primeiro lugar, o cumprimento das normas nutricionais. Non obstante, os expertos teñen precaución: non pode apresurarse aos extremos. Por exemplo, un rexeitamento completo dos alimentos que conteñen graxa non lle fará nada ben, porque as graxas saudables están implicadas na síntese de hormonas. E prohibirse os doces tamén é perigoso, isto é unha depresión garantida. O papel máis importante na nutrición coa menopausa nas mulleres é o equilibrio. Todo debería estar con moderación: un anaco de chocolate será beneficioso, pero se comes un chocolate enteiro á vez, o teu corpo non lle agradecerá.
Outro punto importante: a sede e a fame confúndense facilmente. Se ten fame, é mellor beber un vaso de auga limpa en vez de "cargar" calorías inmediatamente. Ademais, coa idade, o corpo absorbe a humidade peor (esta é outra manifestación da menopausa).
A menopausa é un momento no que é especialmente importante controlar o peso. Máis ou menos un quilo é normal. Pero se se atoparon outros dous nas escalas, é urxente tomar medidas: aumentar a actividade física, organizar un día de terapia ou unha fin de semana activa. Lembra que non só a comida trae alegría na vida.
A menopausa é un momento no que é especialmente importante controlar o peso. Os datos da investigación médica confirman: coa aparición da menopausa, máis da metade das mulleres observan un aumento do peso corporal
Existe unha idea errónea de que a diabetes e as drogas de substitución hormonal coa menopausa son incompatibles. Sorprendente, a pesar da ampla dispoñibilidade de información sobre a terapia substitutiva hormonal (HRT), non só os pacientes, senón que os médicos aceptaron a irreversibilidade da menopausa e os síntomas graves da menopausa en mulleres con historia de diabetes. Non obstante, existe unha práctica estranxeira a longo prazo do éxito de uso de HRT con menopausa en tales pacientes. Ademais, os fármacos de nova xeración conteñen estróxenos, que na súa fórmula química son idénticos aos hormonas naturais e non teñen os inconvenientes de que os médicos unha vez alarmados.
O certo é que as contraindicacións da HRT estiveron asociadas á influencia dos xestaxenos. De feito, a maioría dos progestóxenos empregados no pasado tiveron un efecto negativo no metabolismo de carbohidratos e lípidos e compensaron os efectos positivos do estróxeno. Pero os progestóxenos modernos non violan o metabolismo das graxas e axudan a estabilizar o peso corporal 5.
Despois de realizar moitos estudos que confirman os efectos positivos a moitos lados da terapia substitutiva hormonal, o Colexio Americano de Médicos propón prescribir estes medicamentos a todas as mulleres durante a menopausa a falta de contraindicacións.
Hoxe é hora de que os xinecólogos se libren dos prexuízos sobre a HRT. E isto é especialmente certo para mulleres con diabetes tipo 2. De feito, segundo as estatísticas médicas, case o 90% dos pacientes veñen á fronte das queixas do tracto urogenital, que de feito privan a unha muller de toda a vida.
O 87% das mulleres están preocupadas pola sequedad, coceira e queimadura na vaxina,
51% - dor durante a intimidade,
45,7% - violación da vexiga e micción dolorosa,
30% - incontinencia urinaria 6.
O Colexio Americano de Médicos (ACP), tras realizar moitos estudos que confirman os versátiles efectos positivos da terapia substitutiva hormonal para a menopausa, suxire que estes fármacos se prescribirán a todas as mulleres a falta de contraindicacións. En particular, o tratamento recoméndase a aqueles que:
- maior risco de enfermidades coronarias
- diagnosticado con diabetes tipo 2
- hai signos de obesidade 7.
Todos os demais representantes da metade xusta aos 45 anos máis deben controlar o nivel de azucre no sangue e comezar a HRT a tempo para que pasen os desagradables síntomas da menopausa.
1, 3 O.R. Grigoryan, E.N. Andreeva. Institución federal do Estado “Centro de Investigacións Endocrinolóxicas de Rosmedtehnologii”, Moscova. A síndrome da menopausa en mulleres con metabolismo de carbohidratos deteriorado. Vista do xinecólogo-endocrinólogo. Xornal para médicos "Paciente difícil". Outubro de 2007
2, 4 M.B. Antsiferov, O.R. Grigoryan. Centro de Investigacións Endocrinolóxicas RAMS, Moscova. A estratexia de terapia de substitución hormonal en mulleres con diabetes mellitus tipo 2 na menopausa. Portal médico científico e práctico "Médico asistente".
5 R.A. Manusharova, E.I. Cherkezov. A diabetes tipo II en mulleres posmenopáusicas. "Revista Médica Rusa", n.º 6, 2006.
6 O.R. Grigoryan. Institución federal do Estado “Centro de Investigacións Endocrinolóxicas de Rosmedtehnologii”. A terapia de substitución hormonal en mulleres con diabetes tipo II e obesidade durante mulleres en peri- e menopausa. A revista "Farmacoterapia eficaz. Endocrinoloxía ". Nº 2. 2008.
7 O.R. Grigoryan, E.N. Andreeva. FSBI ENC, Departamento de Xinecoloxía Endocrina. Características da terapia de substitución hormonal da síndrome da menopausa en mulleres con diabetes. A revista "Farmacoterapia eficaz. Endocrinoloxía ". Nº 2. 2012.
Vídeo recomendado:
Endocrinóloga Olga Dvoinishnikova (Centro de Investigacións Endocrinolóxicas da RAMS) - sobre como manter o peso normal durante a menopausa.
Cal é o perigo da menopausa precoz, os seus signos e métodos de tratamento
Climax é un período natural na vida de calquera muller. Prodúcese cando remata o tempo asignado pola natureza para o parto e o parto (o período fértil). As flutuacións cíclicas do fondo hormonal debilízanse gradualmente, a ovulación desaparece e a hemorraxia menstrual cesa. A última menstruación na vida dunha muller chámase menopausa e o período de posmenopausa dura un ano máis, e o climax xeralmente remata.
A aparición do axuste hormonal ocorre en cada muller de xeito individual, pero a menopausa a unha idade temperá é a maioría das veces asociada a enfermidades. Ocorre en aproximadamente 1 de cada 100 mulleres de mediana idade, co paso do tempo, a incidencia aumenta.
A supresión precoz da actividade hormonal dos ovarios prodúcese en mulleres de 40 anos ou máis (ata 45 anos). Se a menopausa comeza aos 35-40 anos, chámase prematuro. A idade máis temperá do inicio de tal condición non está limitada, porque pode ser causada, por exemplo, pola eliminación dos ovarios como consecuencia dun trauma na cavidade abdominal ou cancro, incluso nunha muller nova. Non obstante, a menopausa, que chegou aos 30 anos, é unha casuística, é dicir, un fenómeno moi raro, necesariamente necesita un tratamento. Canto antes xurdiu a enfermidade, peores son as súas consecuencias.
A actividade xenital das mulleres e o ciclo menstrual é un sistema complexo que está regulado tanto polo mecanismo de retroalimentación como coa participación das hormonas gonadotropinas hipofisarias. As gonadotropinas prodúcense baixo a influencia de factores liberadores (substancias que contribúen á súa liberación), que son producidos polo hipotálamo. Toda esta cadea ten conexións coa corteza cerebral e o sistema nervioso autónomo, o que proporciona ao corpo sen conciencia. Calquera efecto sobre unha ou outra ligazón de regulación pode causar violación.
As causas do inicio da menopausa precoz teñen unha orixe diferente, pero a maioría actúan directamente sobre os ovarios, danándolle irreversiblemente.
- Violación do ciclo menstrual, alongando o intervalo entre a menstruación, diminución do volume de alta e cesamento completo da menstruación (amenorrea).
- Infertilidade
- Manifestacións de deficiencia de estróxenos.
O cesamento da menstruación é un dos primeiros síntomas da insuficiencia do ovario. Dise de amenorrea se non houbo menstruación durante polo menos seis meses. Se ocorren con máis frecuencia, pero con menos frecuencia unha vez cada 35 días, esta condición chámase oligomenorrea. Tamén fala do enfoque dunha menopausa precoz. A amenorrea é de natureza secundaria, é dicir, antes do seu inicio, a muller tiña un ciclo menstrual normal.
Un signo importante da menopausa é a infertilidade - a incapacidade de quedar embarazada. Ten unha natureza secundaria e está asociada a danos nas gónadas femininas. Unha diminución da produción de hormonas sexuais nos ovarios polo mecanismo de retroalimentación provoca un aumento da liberación pola glándula hipofisaria da hormona estimulante dos folículos (FSH), cuxa concentración no sangue aumenta significativamente. O nivel desta hormona úsase para xulgar o grao de inhibición da actividade das glándulas sexuais. Se a concentración de FSH supera as 20 unidades / l, entón o inicio do embarazo é case imposible.
Os síntomas da menopausa precoz débense tamén á diminución do efecto do estróxeno en todos os órganos e tecidos. Semellan unha menopausa normal, pero son máis pronunciados:
- sensación de calor, vermelhidão da cara, sudoración, ataques bruscos de falta de respiración - os chamados "flashes",
- trastornos da esfera emocional e mental - irritabilidade, bágoas, trastornos do sono, dificultades para recordar e analizar información, diminución do rendemento,
- dano ao músculo cardíaco co desenvolvemento da distrofia miocardica disformonal, que se manifesta por interrupcións no traballo do corazón, falta de respiración ao camiñar, costuras na dor metade esquerda do peito sen ningunha conexión coa carga, varios tipos de molestias no peito, ás veces longas e bastante fortes,
- sequedad da mucosa vaxinal, queima e picazón na área xenital externa, incontinencia urinaria durante tose, risas, movementos bruscos.
Debido a un fracaso prematuro no fondo hormonal dunha muller, desenvólvense os efectos dunha menopausa precoz, o que reduce significativamente a calidade da súa vida durante moitos anos:
- osteoporose
- aterosclerose
- procesos autoinmunes.
A osteoporose e a osteopenia son condicións provocadas pola deficiencia de estróxenos. Como vostede sabe, baixo a influencia destas hormonas, os ósos absorben substancias minerais do sangue, principalmente calcio. Ademais, os estróxenos estimulan a produción de calcitonina, outra hormona que fortalece a estrutura ósea.
Cun descenso no nivel de hormonas sexuais femininas, o calcio deixa de entrar no tecido óseo, a pesar do seu alto contido en sangue. Ao mesmo tempo, mellóranse os procesos de resorción ósea, é dicir, de "resorción". Os ósos perden a forza, prodúcense fracturas patolóxicas. Incluso cunha lesión leve ou unha mala viraxe, a muller pode chegar a producir unha fractura do pescozo femoral, radio, fractura de compresión da columna vertebral. Síntomas da osteoporose: crecemento reducido, dor nos ósos e costas, cambios na postura.
Os estróxenos protexen a unha muller de desenvolver aterosclerose. A falta de lipoproteínas de baixa densidade ("colesterol malo") danan activamente a parede vascular, provocando inflamacións e formación de placas ateroscleróticas nas arterias. A consecuencia da aterosclerose precoz é o ataque cardíaco, o ictus, a trombose vascular mesentérica e outras enfermidades vasculares.
A aterosclerose coronaria provoca o desenvolvemento de enfermidades coronarias. É raro en mulleres novas, pero cunha menopausa temperá, a frecuencia da enfermidade aumenta significativamente. A isquemia do miocardio maniféstase presionando ou queimando dores detrás do esternón que se producen ao camiñar ou subir as escaleiras e pasar rapidamente despois dunha parada.
Cal é o perigo da menopausa precoz para outros órganos? Se é causado pola chamada síndrome do ovario resistente, adoita ir acompañado doutros procesos autoinmunes. Con danos simultáneos á glándula tiroides, desenvólvese a tiroidite autoinmune de Hashimoto. Esta enfermidade pode manifestarse con signos de hipoxia e hipertiroidismo. A actividade do corazón, o sistema nervioso, a dixestión é perturbada, o estado da pel e do pelo empeora. A alopecia autoinmune, alopecia, tamén ocorre en tales pacientes. A trombocitopenia autoinmune vén acompañada de hemorraxias con feridas leves, a formación de contusións na pel e as mucosas.
A natureza autoinmune é a diabetes tipo 1 e a enfermidade de Addison (insuficiencia suprarrenal). Trátase de graves condicións que poden levar á discapacidade e incluso á morte dunha muller.
Se recordamos as causas desta condición patolóxica, veremos que na maioría dos casos é imposible influír nelas. Así, a terapia etiotrópica practicamente non se usa.
Que facer coa menopausa precoz? Primeiro de todo, cómpre poñerse en contacto cun xinecólogo. O médico examinará a paciente, coñecerá a historia da súa vida e enfermidade, prescribirá estudos:
- determinación do nivel de hormonas gonadotrópicas, estradiol, prolactina, hormona estimulante da tiroides,
- excluír o adenoma hipofisario: un exame de raios X da sela turca, imaxe computada ou de resonancia magnética desta zona,
- Exame ecográfico dos órganos reprodutores - útero, ovarios,
- mamografía ou ultrasonido das glándulas mamarias,
- análise xenética para detectar anormalidades hereditarias,
- densitometría para o recoñecemento oportuno da osteoporose.
Desafortunadamente, a resposta á pregunta de como parar a menopausa precoz é descoñecida para a medicina. Aínda non se inventaron medios para restablecer a función perdida das glándulas xenitais, tampouco se realiza o transplante destes órganos.
Por iso, realízase unha terapia de substitución fundamentada patoxenéticamente - prescríbense medicamentos hormonais.
Efectos positivos da terapia substitutiva hormonal coa menopausa precoz:
- a eliminación de síntomas desagradables desta condición patolóxica: sufrir calor, suor, trastornos sexuais, etc.
- prevención de aterosclerose e enfermidades cardiovasculares, polo tanto, e as súas complicacións - infarto de miocardio, vertedura, gangrena da extremidade e outros,
- normalización do metabolismo de lípidos e carbohidratos, prevención da obesidade, diabetes mellitus, hipertensión arterial secundaria,
- prevención da osteoporose e as súas consecuencias - fracturas da columna vertebral e dos ósos.
Que tomar coa menopausa precoz, o médico aconsellará. Normalmente trátase de preparados de estradiol ou a súa combinación con proxestóxenos. O compoñente progestóxeno úsase para evitar o efecto estimulante dos estróxenos no endometrio para evitar hiperplasia ou transformación maligna da capa interna do útero. Entón, Dufaston (xestageno) e Estrofem (estradiol) adoitan prescribirse xuntos.
Na maioría das veces, os comprimidos son prescritos, pero hai parches de pel, cremas vaxinais ou xeles que poden usarse con mala tolerancia á forma da tableta. Un exemplo é o sistema transdérmico que contén estradiol Klimara, xel de pel Estrogel.
Un dos medicamentos máis populares para o tratamento da menopausa, incluso precoz, é Angelique. Contén estradiol e drospirenona, que ten un efecto xestagénico e outras propiedades beneficiosas. O medicamento prescríbese continuamente, non provoca sangrado e elimina eficazmente todos os signos e complicacións da menopausa precoz e precoz.
Medicamentos prescritos para a menopausa precoz
Outros métodos de tratamento só son auxiliares. Os vitaminas A, E, C son prescritos para retardar o dano aos ovarios e a patoloxía vascular. Tras a consulta cun especialista, tamén se usa a homeopatía: os preparativos Acidum Sulfuricum, Glonoina, Remens, Klimadinon. Alivian os síntomas vexetativos da menopausa - flash, calor.
Debe entender que ningún destes medicamentos demostrou a súa eficacia na investigación científica e non se recomenda para o seu uso, por exemplo, por manuais estranxeiros. Isto significa que ao tomar estas drogas, na maioría dos casos unha muller gastará cartos, pero non obterá o efecto desexado. Non obstante, faltará o tempo necesario para un tratamento adecuado.
Algunhas clínicas ofrecen tratamento con plasmoféresis para aliviar os síntomas da menopausa precoz, especialmente os flash. O método consiste en extraer parte do sangue a través dun vaso venoso, dividilo en células sanguíneas e soro, e substituír parte do soro por solucións neutras.
A plasmaferese demostrouse en casos de intoxicación, insuficiencia renal crónica, enfermidade de queimadura e outras condicións acompañadas de intoxicación. Con menopausa, non hai necesidade especial deste procedemento. É bastante caro, o seu efecto é de curta duración, e os beneficios para a saúde e o impacto na calidade de vida neste caso son dubidosos.
¿É posible restaurar a menstruación coa menopausa precoz?
Moitas mulleres que sufriron a función ovárica morrendo nunha idade nova están interesadas neste tema. Nalgúns casos, isto é posible, pero só despois dun exame completo por parte dun xinecólogo cualificado. E, por suposto, non se pode evitar a terapia hormonal que estimule o funcionamento das gónadas.
Si, nas primeiras etapas da enfermidade aínda se conserva a menstruación e hai posibilidades de ovulación, pode quedar embarazada. Se isto non está incluído nos plans do paciente, deberá consultar cun médico sobre métodos de protección adecuados. Se se desexa un embarazo, tamén debe informar ao xinecólogo. Despois de que a menstruación non sexa superior a un ano, a probabilidade de embarazo tende a cero.
Existe un mito bastante persistente de que a lactación materna prolongada provoca a menopausa precoz na lactación. Este non é o caso. A causa da menopausa precoz é un dano irreversible no tecido ovárico, que non se produce cando o bebé se alimenta con leite.
A ausencia fisiolóxica da ovulación durante a lactación materna é unha reacción natural do corpo, "concibida" por natureza como protección contra o embarazo repetido antes de que o bebé anterior fose alimentado (amenorrea lactacional). Esta amenorrea lactacional non ten nada que ver coa menopausa precoz.
A resposta a esta pregunta faise evidente se volvemos a lembrar as principais causas desta afección. A muller non pode cambiar a súa xenética, non é capaz de influír no desenvolvemento de enfermidades hereditarias.
Polo tanto, a prevención consiste no seguinte: desde unha idade moi temperá, unha moza e logo unha moza e unha muller deben ser ensinadas a coidar a súa saúde, a evitar enfermidades inflamatorias do tracto xenital, relacións sexuais accidentais e aborto. Calquera muller debe ser controlada regularmente por un xinecólogo e terapeuta a tempo para detectar un tumor ou outra enfermidade grave que poida curarse nun primeiro momento sen graves consecuencias para as gónadas.
Rumyantseva T. Nutrición para o diabético. SPb., Editorial Litera, 1998, 383 páxinas, circulación de 15.000 exemplares.
Endocrinoloxía. Big Medical Encyclopedia, Eksmo - M., 2011. - 608 c.
Mazovetsky A. G. Diabetes mellitus / A.G. Mazowiecki, V.K. Velikov - M .: Medicina, 2014 .-- 288 páx.

Déixeme presentarme. Chámome Elena. Levo máis de 10 anos traballando como endocrinólogo. Creo que actualmente son un profesional no meu campo e quero axudar a todos os visitantes do sitio a resolver tarefas complexas e non así. Recóllense e procesan coidadosamente todos os materiais do sitio para transmitir o máximo posible toda a información necesaria. Antes de aplicar o descrito no sitio web, é sempre necesaria unha consulta obrigatoria con especialistas.
Normas de azucre no sangue nas mulleres
A insulina é a hormona máis importante que se produce no páncreas. É o principal axudante do organismo para manter un nivel estable de glicosa no sangue e axúdalle a descompoñer hidratos de carbono e azucre. A insulina é a responsable de todos os procesos asociados á enerxía no corpo.
A cantidade normal de azucre no sangue dunha muller considérase de 3 a 5,5 mmol / g. Despois de comer, aumenta e pode aumentar ata 7 mmol / g. É por esta razón que as probas de glicosa só se dan nun estómago baleiro.
O valor medio da glicosa no sangue nunha muller sa é de 5 mmol / G. Despois do inicio da menopausa, unha muller pode experimentar saltos importantes na glicosa, o azucre pode subir moito máis do normal. Isto móstrase na súa condición xeral, xa que a glicosa é a responsable da estabilidade dos órganos xenitais femininos.
Se unha muller ten unha enfermidade do páncreas, hai unha violación da actividade secreta e o nivel pode elevarse desde a norma ata 11 mmol / g. Entón podemos falar da presenza de diabetes.
Menopausa e diabetes

A terminación do ciclo menstrual e a presenza de diabetes poden ter distintos efectos sobre o corpo.
Problemas coa diabetes e a menopausa:
- Cambio na glicosa no sangue. As importantes hormonas progesterona e estróxenos teñen un efecto na resposta das células á insulina. Despois do cesamento da menstruación, unha muller que padece diabete pode observar que o seu corpo cambia constantemente os niveis de azucre, cousa que non se observaba anteriormente. É moi importante evitar cambios bruscos no azucre, se non, poden aparecer complicacións.
- Perturbación do sono. Os flashes quentes, así como o aumento da transpiración poden causar danos nos nervios e nas mucosas secas dos xenitais. Todo isto leva á privación do sono e ao mal descanso durante a noite. Un mal soño afecta á redución da glicosa no sangue.
- Problemas na vida persoal. A enfermidade pode causar un funcionamento deficiente das membranas mucosas, o que produce un aumento da sequidade vaxinal. No contexto de todo isto, a vida sexual non produce unha sensación agradable. Xunto coa menopausa, a diabetes pode causar graves problemas sexuais.
- Enfermidades infecciosas. O elevado azucre contribúe a unha variedade de infeccións incluso antes da menopausa. Un baixo nivel de estróxenos ao final do ciclo menstrual promove bacterias e fungos e axuda a desenvolverse rapidamente.
- Aumento rápido de peso. No período anterior á menopausa, gáñase exceso de peso que, á súa vez, afecta o nivel de glicosa no sangue.
- Medidas regulares de glicosa. É posible que despois do inicio da menopausa, terás que controlar o teu azucre con moito máis coidado que antes. Paga a pena gardar un diario onde necesite manter todos os cambios no azucre e a presenza de síntomas perturbadores. Se é necesario, o médico que empregue todas as marcas feitas para prescribir o tratamento correcto.
- Estilo de vida O deporte e a alimentación saudable na dieta son a clave para un tratamento adecuado. A nutrición saudable, a dinámica física pode axudar a mellorar a condición durante a terminación do ciclo menstrual.
- Cambia a composición do kit de primeiros auxilios. Un aumento ou diminución da glicosa no sangue pode requirir un cambio noutros medicamentos. Pode ser necesario reducir ou viceversa aumentar a dose de medicamentos ou mercar outros novos.
- Colesterol Os diabéticos están en risco. Estas persoas poden desenvolver enfermidades do sistema cardiovascular. As mulleres que teñen menopausa corren un risco aínda maior. Para reducir o risco, é necesario levar un estilo de vida deportivo e comer só a comida adecuada e saudable. Segundo a receita do médico, é posible tomar medicamentos especiais dirixidos a baixar o colesterol.
- Sinais de loita do cesamento do ciclo menstrual. As ondas de calor, as mucosas secas e outros signos característicos da menopausa poden causar molestias. Para combatelos, o médico pode prescribir un lubricante especial nos casos de seca severa da vaxina e, cando esta estea esgotada, prescribirá a hormona terapia.
Menopausa e tipos de diabetes

A menopausa é un período de transición na vida de todas as mulleres, durante o cal se produce o esvaecemento dos ovarios. Neste momento, no corpo feminino prodúcese un cambio no fondo hormonal, o nivel de azucre no sangue pode cambiar.
Hai varios tipos de diabetes.
O primeiro tipo vén da falta de insulina nos tecidos, o que provoca a destrución de células produtoras de insulina dos illotes de Langerhans. As persoas que presentan a primeira aparición poden experimentar a menopausa moito máis cedo do que deberían ser.
O segundo tipo prodúcese cando a acción da insulina nos tecidos é prexudicada. Con esta enfermidade, as células do corpo fanse insensibles á insulina. O segundo tipo, pola contra, pode pospoñer a aparición da menopausa durante un determinado período de tempo. Sobre todo isto aplícase a aquelas mulleres que teñen quilos adicionais. O segundo tipo de diabetes pode desenvolverse como resultado de predisposicións hereditarias e baixo a influencia de factores externos.
Factores do segundo tipo de diabetes mellitus:
- Xenética. Os pacientes con familiares con diabetes teñen un maior risco de padecer esta enfermidade. A porcentaxe de risco é de aproximadamente o 3-9%.
- Exceso de peso. En presenza de quilos adicionais no abdome, a susceptibilidade dos tecidos do corpo á insulina diminúe, o que leva ao inicio da enfermidade.
- Malnutrición. Comer alimentos que conteñen unha gran cantidade de hidratos de carbono, así como unha fibra insuficiente, leva a aumento de peso e enfermidades.
- Estrés. Aumento da adrenalina e noradrenalina no corpo - isto indica estrés, o que afecta a aparición de diabetes.
- Enfermidades cardíacas. As enfermidades do sistema cardíaco contribúen a unha diminución na sensibilidade das células do corpo á insulina.
- Tomar medicamentos.
O máis importante é poder distinguir entre os síntomas da diabetes e a menopausa. Son moi semellantes entre si. Os niveis altos de glicosa, así como a terminación do ciclo menstrual van acompañados de fatiga xeral do corpo.
Na diabetes mellitus, pode que haxa temperatura, a presión aumente, hai algunha picazón na zona dos pés e das mans, a presión pode aumentar, todos estes síntomas son similares ao comezo da menopausa. Para identificar correctamente a enfermidade, debería realizarse unha proba de sangue para a glicosa.
Vídeo informativo sobre o tema:
Un pouco sobre a diabetes
A diabetes mellitus existe de dúas formas. O que os expertos chaman diabete 1 na menopausa maniféstase por primeira vez con moita menos frecuencia. Caracterízase polo mal funcionamento das células do páncreas cando non é capaz de producir suficiente hormona insulina. O desenvolvemento da diabetes 1 na menopausa supera o 5-10% das mulleres. A súa existencia non cesa neste período e cando se adquire en idade reprodutiva.
A enfermidade do tipo 2 é unha combinación de células pancreáticas que funcionan mal e a inmunidade dos tecidos á insulina. O 90-95% dos casos de diabete son recibidos por mulleres.
Por que é posible desenvolver diabete na menopausa?
O clímax e a diabetes combínanse debido á falla hormonal característica do estado de transición. De feito, ademais da desaceleración e cesamento do funcionamento dos ovarios e da inmunidade dos folículos ás substancias producidas pola glándula pituitaria, na menopausa prodúcense os seguintes cambios:
- trastornos metabólicos (incluídos os carbohidratos),
- mal funcionamento dos vasos sanguíneos, é dicir, violación da condutividade, subidas de presión,
- interrupcións no ritmo cardíaco, provocando un debilitamento do miocardio, interrupción do sistema en xeral,
- a aparición de exceso de peso,
- sinais negativos na estrutura do tecido óseo.
Estes son todos os factores do envellecemento do corpo, que os expertos chaman estado resistente á insulina.
Un signo característico da diabetes é un exceso de glicosa no sangue. Depende de que as reaccións químicas teñan lugar non só no páncreas, senón tamén no tecido muscular e no fígado. Causada polo descenso da cantidade de hormonas sexuais, os cambios neles provocan mal funcionamentos na produción de insulina e tolerancia ao tecido á glicosa. Poden consistir nun aumento da produción de andrógenos, retardando o metabolismo dos lípidos (é dicir, o crecemento do tecido adiposo). E todo o anterior adoita solucionarse na menopausa.
Como afecta a diabetes á síndrome da menopausa
A diabetes fai a menopausa máis cedo. Normalmente, o seu inicio en mulleres con tal diagnóstico ocorre aos 49 anos e, coa enfermidade tipo 1, os primeiros signos de atenuación da actividade ovárica atópanse en 38-40. Isto explícase polo feito de que, cun excesivo nivel de glicosa no corpo, prodúcese a cantidade máis que necesaria de insulina. Isto afecta negativamente aos tecidos das gónadas, a hipófise, o hipotálamo e a cortiza suprarrenal, que tamén determinan o funcionamento do sistema reprodutor.
E os signos da menopausa en si son diferentes do que as mulleres con glicosa normal experimentan:
- Os síntomas urogenitais saen á cabeza. Aparecen mucosas secas, combinadas con picazón e queimadura. Isto débese á atrofia máis rápida das membranas, á depresión da inmunidade, incluída a local. É importante o aumento da glicosa nos ouriños, combinada coa necesidade frecuente de "fuxir un pouco". Estes factores conducen ao debilitamento das paredes dos órganos correspondentes, facilitan o camiño da infección,
- Diminución da libido. En mulleres con niveis normais de azucre, a necesidade de sexo pode aumentar. A diabetes adoita provocar non solo sequedad, senón tamén inflamación na zona íntima, dor durante o coito, o que combinado con manifestacións nerviosas non dá a posibilidade de restaurar a libido,
- A dor no corazón molesta máis a miúdo que as manifestacións habituais na área da cabeza pola menopausa.O exceso de glicosa e insulina conducen a un desenvolvemento máis rápido de patoloxías no sistema, a aparición de taquicardia, depósitos nas paredes dos vasos sanguíneos. Aínda que con niveis normais de azucre, estes síntomas son preocupantes na menopausa tardía,
- No contexto dunha maior concentración de andrógenos, as manifestacións psicoemotivas son bastante fortes: depresión, irritabilidade. Combínanse con flashes de calor que se producen cun ritmo cardíaco rápido e rematan en suor profusa. Os últimos signos están causados non só por unha deficiencia de estróxenos, senón tamén pola insulina, así como por un exceso de testosterona e triglicéridos característicos da enfermidade,
- O nivel de debilitamento óseo neste caso depende do peso. Con exceso, non é tan significativo como cunha cantidade normal de tecido adiposo. O climax e a diabetes mellitus resultantes diso conducen ao crecemento de osteoblastos (substancias que fortalecen a estrutura do óso) debido á produción de hormonas sexuais por tecido adiposo e unha maior concentración de insulina. Polo tanto, as mulleres obesas teñen unha maior densidade ósea que as mulleres delgadas.
Por exemplo, sudoración excesiva, aparición de exceso de peso, debilidade xeral, cansazo rápido. É por iso que é tan importante que o período de transición sexa controlado regularmente por especialistas.
Como mellorar o benestar coa menopausa se tes diabetes
A diabetes e a menopausa xuntos poden empeorar significativamente o benestar. Así que será insoportable tomar só drogas para normalizar os niveis de azucre e esperar a que o corpo se adapte aos cambios hormonais.
Para mellorar o estado xeral, un especialista pode prescribir medicamentos homeopáticos e de herbas:
- Remens,
- Qi Klim
- Climactoplan
- Klimakt-Hel,
- Klimadinon.
Pero ás veces non teñen un efecto suficiente nas manifestacións da menopausa. Despois haberá necesidade de terapia hormonal. Pero é aceptable a diabetes?
Recomendamos ler o artigo sobre a cita de medicamentos para a menopausa. Aprenderás sobre a necesidade de tomar medicamentos hormonais e os seus efectos no corpo dunha muller durante a menopausa, a eficacia dos medicamentos homeopáticos.
¿Son compatibles as enfermidades de HRT e azucre?
É imposible experimentar con hormonas. Para a cita, o especialista debe examinar primeiro o paciente mediante ecografía e análises de sangue.
Os estróxenos, que eliminan a maioría dos síntomas da menopausa, saben que aumentan os niveis de azucre. Ademais, algúns derivados da proxesterona, necesarios na menopausa para excluír a posibilidade de proliferación do endometrio e a aparición de tumores, aumentan a resistencia á insulina. E ao tomar pílulas, as hormonas afectan o fígado, polo que se necesitas afectar ao complexo de síntomas, debes preferir xeso ou inxeccións.
Isto non é crítico se se prescribe terapia hormonal durante 3-6 meses. Entón calquera fármaco é aceptable. Co seu uso máis longo, os especialistas evitan prescribir só os que conteñen levonorgestrel e acetato de medroxiprogesterona. Inhiben a capacidade das células de percibir a insulina. Polo tanto, para a terapia temporal prescrita:
- Tricequencia
- Femoston
- Triaclim
- Activo
Se as hormonas son necesarias nun modo constante, entón a elección pode ser a partir das drogas:
Con síntomas urogenitais graves, debes limitarte ao uso de remedios locais:
Pero ao mesmo tempo, cómpre controlar para que non se produza a candidiasis. Con un nivel alto de glicosa, é máis probable.
E se aínda hai un diagnóstico, entón a vida con el pode ser bastante aceptable. Só é preciso protexer a saúde máis a fondo, sen medo a médicos e medicamentos.
A enfermidade. Climax Dieta coa menopausa 5. A idade da menopausa para moitos é un punto de inflexión en moitos aspectos. . Como sobrevivir á menopausa: características nutricionais, recepción. Climax e diabetes: causas do desenvolvemento.
Climax O efecto da diabetes na menstruación. . Polo tanto, a menstruación na diabetes tamén varía significativamente co que sucede sen ela.
Causas do picor coa menopausa 1. A atrofia da mucosa vaxinal na menopausa é inevitable. . Diabetes mellitus. A glicosa alta no sangue leva a trastornos vasculares, é dicir, un deterioro do subministro de sangue aos tecidos.
Métodos para tratar a menopausa precoz en mulleres. A menopausa prematura ocorre en aproximadamente o 2% dos casos. . Ataque cardíaco, Hipertensión, Diabetes mellitus, Trazo, enfermidade de Alzheimer
O movemento é útil a calquera idade, pero é especialmente importante coa menopausa e antes dela. . A longo prazo, isto pode levar a ataques cardíacos, vertedura, diabetes mellitus, fracturas, deformacións da columna vertebral e articulacións.
Isto é un fracaso hormonal, o seu risco na menopausa ten causas naturais. Diabetes mellitus, tumores benignos nas glándulas mamarias, obesidade, problemas de tiroides, que adoitan observarse en mulleres despois dos 45 anos.