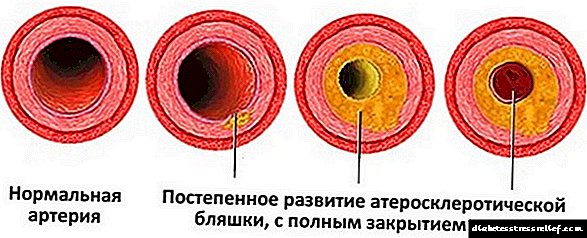
Tipos de aterosclerose
 Código de aterosclerose segundo ICD 10 I70. O nome é coñecido "entre a xente", pero poucos pensan nas consecuencias. O nome consiste no grego ἀθέρος - "chaff, gruel" e σκληρός - "sólido, denso". Por varias razóns, no íntimo dos vasos, o colesterol deposítase baixo a forma dunha placa (placa) bastante densa.
Código de aterosclerose segundo ICD 10 I70. O nome é coñecido "entre a xente", pero poucos pensan nas consecuencias. O nome consiste no grego ἀθέρος - "chaff, gruel" e σκληρός - "sólido, denso". Por varias razóns, no íntimo dos vasos, o colesterol deposítase baixo a forma dunha placa (placa) bastante densa.
Como resultado, o lumen do vaso estreitase ata o bloqueo completo (obliteración) coa terminación do paso do sangue. Existe unha patoloxía similar nos síntomas: arteriosclerose de Menkeberg, pero neste caso padece a membrana media das arterias, na que se depositan as sales de calcio, as placas de colesterol están ausentes e se desenvolven aneurismas vasculares (non bloqueo).
A aterosclerose afecta ás paredes dos vasos sanguíneos, reducindo a súa elasticidade e creando un obstáculo para o movemento do fluxo sanguíneo. Como resultado disto, hai unha violación do subministro de sangue aos órganos internos.
Polo momento, a aterosclerose vascular xa non se considera unha patoloxía de anciáns. Un estilo de vida insalubre, baixa actividade física, fumar, estrés, consumo excesivo de alimentos graxos e alcol provocan que a aterosclerose poida desenvolverse ata os 30 e 35 anos.
Aterosclerose - que é
A progresión da aterosclerose vai acompañada dunha violación das propiedades elásticas do vaso, a súa deformación, o estreitamento do lumen e, por conseguinte, unha violación da patencia do fluxo sanguíneo.
Tamén hai que destacar que moitos pacientes non prestan atención aos primeiros signos inespecíficos de aterosclerose e isquemia, como:
- diminución do rendemento
- fatiga crónica,
- mareos
- discapacidade da memoria
- falta de respiración
- alteración do ritmo cardíaco,
- taquicardia, etc.
A maioría dos síntomas atribúense ás consecuencias do traballo duro e a falta de sono.
A maioría das veces, os pacientes acoden primeiro ao médico só despois de que os síntomas da enfermidade xurdida debido á aterosclerose vascular comezan a complicar significativamente a súa vida (incapacidade de subir escaleiras sen falta de alento, taquicardia e sensación de falta de aire en repouso, incapacidade de moverse de forma independente debido a dor nas pernas, etc.).
A isquemia cerebral crónica pode levar ao tinnitus, unha diminución significativa da memoria, cambios na psique, andadura e coordinación deterioradas, etc. Este complexo de síntomas é moitas veces ignorado polas persoas maiores, atribuíndo isquemia cerebral debido á aterosclerose a cambios senís.
Causas da aterosclerose
Provocar o desenvolvemento de placas na intimidade vascular pode:
- enfermidades autoinmunes (infiltración primaria da parede vascular por macrófagos e glóbulos brancos)
- infeccións (virus, bacterias, etc.),
- violación de sistemas antioxidantes,
- as interrupcións hormonais (as hormonas gonadotrópicas e adenocorticotrópicas provocan unha maior síntese de colesterol),
- defectos conxénitos das paredes vasculares,
- desequilibrio de lipoproteínas e acumulación de LDL e VLDL nas paredes dos vasos sanguíneos.
Factores de risco para o desenvolvemento da aterosclerose vascular:

Os factores de risco non controlados para o desenvolvemento da aterosclerose vascular son os que non poden ser influenciados. Poden contribuír ao desenvolvemento da aterosclerose, pero a falta de factores controlados, non levan ao desenvolvemento da enfermidade.
Para o desenvolvemento da aterosclerose vascular é necesaria unha combinación de varios factores de risco.
Isto significa que, incluso tendo unha predisposición hereditaria ao desenvolvemento da aterosclerose, pódense evitar complicacións graves se:
- levar un estilo de vida saudable (un nivel adecuado de actividade física, deixar de fumar e beber alcohol, unha dieta cun aumento da cantidade de froitas frescas, verduras, peixes con poucas graxas e limitar a inxestión de carnes graxas, doces, etc.),
- observado regularmente polo médico asistente,
- supervisar o perfil de lípidos ( colesterol , HDL, LDL, VLDL, triglicéridos ),
- tome o tratamento prescrito para patoloxías de fondo (diabetes, hipertensión, etc.).
Clasificación de aterosclerose
Así, a clasificación da aterosclerose non existe. A enfermidade pódese dividir en etapas e localización.
As localizacións máis comúns de focos ateroscleróticos son:
- vasos coronarios
- aorta torácica
- vasos cervicais e cerebrais (aterosclerose cerebral),
- vasos renales
- aorta abdominal
- arterias das pernas.
A aterosclerose da aorta torácica, na maioría dos casos, combínase con danos nos vasos coronarios do corazón, e aterosclerose da aorta abdominal, con isquemia das extremidades inferiores.
A falta de tratamento oportuno e un alto nivel de triglicéridos, así como colesterol "malo" (lipoproteínas NP e SNP), é posible aterosclerose xeneralizada. É dicir, as placas ateroscleróticas de varios tamaños afectan a case todos os vasos.
Segundo os cambios patolóxicos na parede vascular, as etapas da aterosclerose divídense en:
- un estadio de mancha lipídica, consistente nun período dolípido, lipoidosis e posterior liposclerose,
- o desenvolvemento de ateromatosis e a aparición de placas fibrosas,
- a aparición de complicacións de aterosclerose (ulceración, caries de placas, etc.),
- etapa de aquecalcinose (calcificación de placas ateroscleróticas).
Cambios na etapa das manchas lipídicas
 Na etapa dolipida da aterosclerose, o proceso de danos focais na parede está só comezando. Primeiro de todo, aumenta a permeabilidade da membrana da íntima, comezan a acumularse proteínas, fibrina e plaquetas na membrana interna do vaso (forma de microtubi parietal).
Na etapa dolipida da aterosclerose, o proceso de danos focais na parede está só comezando. Primeiro de todo, aumenta a permeabilidade da membrana da íntima, comezan a acumularse proteínas, fibrina e plaquetas na membrana interna do vaso (forma de microtubi parietal).
Despois glicosaminoglicanos, colesterol, lipoproteínas NP e SNP acumúlanse na lesión. Como resultado disto, a parede vascular é afrouxada, creando condicións favorables para a maior acumulación de LDL e VLDL, colesterol, etc.
Debido á inflamación progresiva, as fibras elásticas e de coláxeno responsables das propiedades elásticas do vaso comezan a descompoñerse no sexo vascular.
Na etapa de lipoidosis, a infiltración da parede vascular con lípidos e colesterol leva á aparición de tiras e manchas lipídicas. Estas formacións non sobresalen por encima do íntimo e, polo tanto, non conducen a trastornos hemodinámicos. As bandas e manchas graxas (lípidas) máis rápidas fórmanse na aorta torácica e nos vasos coronarios.
Os cambios nesta etapa son completamente reversibles e coa normalización do estilo de vida poden desaparecer completamente sen levar á formación de aterosclerose.
Coa progresión do desequilibrio lipídico, a lipoidosis pasa á liposclerose.
Que é a liposclerose?
Coa progresión da liposclerose, a placa aterosclerótica crece, provocando isquemia órganos e tecidos. O cadro clínico principal depende de onde estea o sitio da aterosclerose (vasos coronarios, arterias renales, aorta cerebral, abdominal, etc.).
Nesta fase, as placas son inestables e pódense disolver completamente. Non obstante, nesta fase existe un alto risco de complicacións, xa que as placas son inestables, poden desprenderse en calquera momento e levar á embolia.
Todo isto crea condicións favorables para a progresión de trastornos hemodinámicos e isquémicos, así como a activación da coagulación do sangue e da trombose activa.
Etapa da ateromatosis
Durante a etapa de ateromatosis, comeza a descomposición activa de lípidos situados no interior da placa. Ademais, as fibras de coláxeno e elastina situadas na parede do recipiente son destruídas.
As masas desintegradas están delimitadas do lumen do vaso pola cuberta dunha placa aterosclerótica (tecido conectivo hialinizado maduro).
Etapa de complicacións ateroscleróticas
Ademais da principal complicación da aterosclerose: a rotura dunha placa ou o desgarro do seu sitio, o que orixina un infarto agudo de miocardio, un ictus ou unha gangrena das extremidades inferiores, poden producirse as chamadas úlceras ateromatosas.
Unha úlcera ateromatosa pode complicarse coa rotura do aneurisma, a trombose ou a embolia (cando se elimina un coágulo sanguíneo ou o contido dunha placa aterosclerótica).

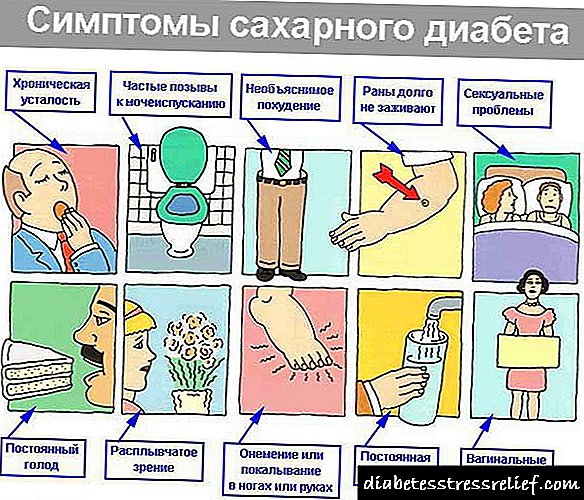
Síntomas de aterosclerose
 As fases iniciais da aterosclerose son asintomáticas. Despois da formación de placas ateroscleróticas fibrosas, os síntomas dependen de que o órgano sufra isquemia.
As fases iniciais da aterosclerose son asintomáticas. Despois da formación de placas ateroscleróticas fibrosas, os síntomas dependen de que o órgano sufra isquemia.
Na arteriosclerose cerebral, a isquemia cerebral crónica leva ao desenvolvemento de cambios estruturais no cerebro e alteración da función.
O desenvolvemento de síntomas clínicos e a deterioración da condición dos pacientes prodúcese gradualmente, como o estreitamento do lumen do buque e o aumento da isquemia.
Os primeiros síntomas son inespecíficos, aparecen:
- dores de cabeza
- pesadez na cabeza
- dor
- tinnitus
- fatiga,
- trastornos do sono
- Depresión
- inestabilidade emocional
- memoria deteriorada e capacidade de concentración.
A medida que a progresión da aterosclerose e isquemia cerebral aparece:
- trastornos oculomotores
- discapacidade da fala
- trastornos de coordinación motora,
- trastorno de marcha
- é posible a aparición de ataques isquémicos transitorios (condición previa ao ictus, acompañada de isquemia cerebral expresada transitoria).
No futuro, únete a:
- trastornos mentais graves,
- desmaio
- incontinencia urinaria
- tremor das extremidades,
- discapacidade da fala
- diminución da intelixencia
- caendo do azul
- cambios severos de marcha
- violación da sensibilidade da pel,
- desenvolvemento do ictus isquémico.
Síntomas da isquemia do membro inferior e danos na aorta abdominal
Con danos na aorta abdominal, dor ou molestias no abdome, pérdida do apetito, sensación constante de pesadez e balonamento, eclosión, estreñimiento. Despois de comer, é característica a aparición de dor dores, que desaparece ao cabo dunhas horas.
Coa progresión da aterosclerose e un aumento da extensión do dano vascular, únete:
- debilidade muscular
- a aparición de dor ao camiñar,
- arrefriamento dos pés
- sensación de picas de oca e formigueo nos dedos dos pés,
- falta de pulsación durante a palpación do pulso nos pés e baixo os xeonllos,
- en homes, a aparición de disfunción sexual é característica.
Con isquemia grave das extremidades inferiores, é característica a palidez e marmuramento da pel das pernas (tamén é posible edema e hiperemia), aparición de fisuras e úlceras na pel, dor nas pernas en repouso e durante a noite.
Con cesamento agudo da circulación sanguínea, prodúcese gangrena da perna.
Diagnóstico diferencial de aterosclerose das extremidades inferiores:

Diagnóstico de aterosclerose
A partir de indicadores de laboratorio, é obrigatorio avaliar:
- análise de sangue xeral
- análise xeral de ouriños, proteína diaria na orina,
- coagulograma ,
- bioquímica do sangue
- perfil de lípidos (o nivel de lipoproteínas VP, NP e SNP, o nivel de colesterol total e triglicéridos) e o coeficiente de aterogenicidade,
- azucre no sangue
- segundo as indicacións, exame do perfil hormonal (hormonas tiroideas, estradiol , testosterona, etc.).
Tamén se realiza diariamente ECG, ECHO-KG Vixilancia rápida , Ecografía dos órganos pélvicos e cavidade abdominal, dopplerografía dos vasos da cabeza, pescozo, vasos das pernas, arterias renales, etc.
Recoméndase a resonancia magnética co cálculo de calcio coronario (índice de Ca).
Se é necesario, indícase a consulta:
- oftalmólogo (valoración do estado do fondo),
- neurólogo (identificación de trastornos neurolóxicos),
- un anxiosurrón (para lesións graves, para determinar a necesidade de tratamento cirúrxico) e un neurocirujano (se se afectan arterias intracraneas),
- cardiólogo (para a selección da terapia ou a corrección do tratamento xa prescrito),
- endocrinólogo (na identificación de patoloxías endocrinolóxicas de fondo),
- hematólogo (para a corrección de coagulogramas e a prevención da trombose debido á selección da terapia antiplaquetaria).
Tratamento de aterosclerose
A terapia da aterosclerose divídese en non farmacéuticos, farmacéuticos e cirúrxicos. 
Non farmacolóxicos inclúen:
- adhesión a unha dieta estricta para reducir os lípidos
- deixar de fumar e beber alcohol,
- aumento da actividade física,
- normalización do réxime de día, descanso e sono,
- control do exceso de peso e perda de peso gradual segundo unha norma individual,
- exames preventivos periódicos por un médico con seguimento de perfil lipídico, etc.
A cantidade de terapia farmacológica depende da gravidade da enfermidade. A falta de trastornos e síntomas hemodinámicos graves, recoméndase:

En caso de desequilibrio lipídico importante, prescríbese unha terapia etiolóxica para reducir os triglicéridos, LDL e VLDL (terapia de redución de lípidos), así como axentes antiplaquetarios, co fin de previr a trombose e o desenvolvemento de aterotrombose.
A partir de fármacos que reducen os lípidos, indícase o uso de secuestradores de FA (ácidos biliares), fibratos, estatinas (simvastatina e atorvastatina).
Dos fármacos desagregantes, recoméndase o uso de ácido acetilsalicílico e clopidogrel.
Preséntase un tratamento obrigatorio de patoloxías de fondo concomitantes (tratamento de hipertensión arterial, arritmias, corrección da terapia con diabetes mellitus, etc.).
Segundo as indicacións, con aterosclerose pódese prescribir:
- fármacos que normalizan a microcirculación e axentes angioprotectores,
- beta-bloqueantes (propranolol, bisoprolol, etc.),
- anticoagulantes (heparina),
- Medicamentos antiinflamatorios non esteroides (por regra xeral, están indicados para dor grave en pacientes con isquemia de extremidades inferiores).
A cirurxía para aterosclerose realízase para restaurar o fluxo sanguíneo nun órgano isquémico, eliminar un coágulo sanguíneo ou embolo, cirurxía de bypass, etc.
Medidas preventivas
As bases para a prevención da aterosclerose son:
- adhesión estrita a unha dieta baixa en colesterol,
- deixar de fumar e beber alcohol,
- control do peso corporal
- control do azucre no sangue
- control da presión arterial
- actividade física completa.
Forma hemodinámica
O seu desenvolvemento é provocado pola presión arterial alta. Os lugares de ramificación das arterias teñen máis risco, é neles a capa protectora do endotelio vascular (glicocalxia) está danada pola presión hemodinámica.
O forro interno dos vasos (íntima) faise permeable ás lipoproteínas. Posteriormente, neste sitio fórmase unha placa de trombo ou colesterol. A trombose, as varices ou a tromboflebite tamén poden causar aterosclerose. Outro motivo é o vasospasmo.
Nivel de atención
A medicina conseguiu baixar máis dun 30% a taxa de mortalidade por aterosclerose
A calidade da atención médica prestada é particularmente importante na eficacia da terapia. Os residentes de países con maior nivel de medicina teñen vantaxes no proceso de tratamento. Segundo a Organización Mundial da Saúde, máis dun millón de persoas morren cada ano por enfermidades do sistema vascular en Rusia. Isto é significativamente maior que os países europeos.
Non menos importante é a rapidez da visita do paciente ao médico. As técnicas modernas de diagnóstico poden detectar a enfermidade nun estadio temperán da súa aparición.
No caso de que comezase a desenvolverse activamente, proporanse medidas para estender a vida do paciente e reducir a gravidade dos síntomas.
Nos últimos 20 anos, a medicina conseguiu baixar máis dun 30% a taxa de mortalidade por aterosclerose.
Nutrición e aterosclerose
O estilo de nutrición considérase un factor fundamental no desenvolvemento da aterosclerose. O 20% do colesterol entra no corpo con alimentos, o resto é sintetizado por células do fígado.
No sistema circulatorio, a súa circulación realízase mediante lipoproteínas. O colesterol está dividido condicionalmente en nocivos e beneficiosos. No primeiro caso, estamos a falar de lipoproteínas de baixa densidade.
O colesterol útil é unha lipoproteína de alta densidade que impide cambios ateroscleróticos nos vasos.
A principal forma de controlar os niveis de colesterol é comer alimentos saudables e limitar a inxestión de alimentos potencialmente perigosos. É necesario excluír da dieta os alimentos graxos e doces, así como a comida rápida. É recomendable comer máis alimentos proteicos, froitas, bagas e verduras.
Na fase inicial, o axuste nutricional axuda a previr complicacións asociadas ao bloqueo dos vasos sanguíneos. Pero para tarefas máis graves é necesario un enfoque integrado.
Tipos de comportamento e risco de catástrofes cardiovasculares
Para reducir a probabilidade de desastres cardiovasculares, recoméndase limitarche a situacións de estrés.
Unha das causas dos espasmos vasculares é un exceso de tensións psicoemotivas no corpo. Para evitar complicacións asociadas á aterosclerose, normalice o funcionamento do sistema nervioso.
O concepto de tipo comportamental "A" e "B" foi fundado polos científicos M. Friedman e R. Roseman.
A base de evidencias para a súa hipótese é o descubrimento de que persoas con diferentes tipos de susceptibilidade emocional reaccionan de xeito diferente ás situacións de estrés.
A categoría con tipo comportamental "A" inclúe persoas responsables e traballadoras. Distínguense pola súa determinación e exactitude en relación a si mesmos. O ritmo de vida de tales persoas está acelerado significativamente.
O grupo B inclúe persoas que nadan co fluxo. Están tranquilos ante os problemas e non se esforzan por conseguir o éxito no campo da carreira. As persoas pertencentes á categoría "A" son máis propensas ao desenvolvemento de patoloxías vasculares.
Isto débese á presenza constante na tensión nerviosa.
Hai que lembrar que non cada factor importa individualmente, senón a súa combinación. Para reducir a probabilidade de catástrofes cardiovasculares, recoméndase limitarse de situacións estresantes e reducir o ritmo da vida.
Importante! A aterosclerose é característica das persoas maiores de 55 anos. Pero segundo as estatísticas, a enfermidade cada vez se produce entre a xente nova.
Actividade física e loita contra aterosclerose
Un estilo de vida sedentario considérase un dos principais factores provocadores no desenvolvemento de enfermidades vasculares. A loita contra a aterosclerose implica a introdución de actividades físicas regulares na vida cotiá. Unha imaxe sedentaria afecta ao corpo humano do seguinte xeito:
- Actúa como a principal razón para aumentar o exceso de peso. Como resultado, a capa graxa enche os vasos sanguíneos, contribuíndo ao seu bloqueo.
- Un baixo nivel de actividade diminúe o metabolismo dos lípidos, o que leva a un aumento do colesterol malo no corpo.
- Aumenta a agregación plaquetaria, o que aumenta o risco de trombose.
- O funcionamento dos músculos cardíacos queda interrompido como consecuencia de ataques periódicos de aumento da presión arterial.
- Debido a un estilo de vida sedentario, obsérvase unha diminución das funcións protectoras do endotelio. Isto leva a unha diminución da súa resistencia á formación de placas ateroscleróticas.
O aumento da actividade física debe levarse a cabo gradualmente. A carga excesiva ten o mesmo efecto nocivo que a súa ausencia completa. É recomendable discutir co médico a posibilidade de practicar determinados deportes.
Interesante! O tinnitus que aparece periódicamente e o deterioro do aparello vestibular poden indicar o inicio da aterosclerose.
Fumar e embarcacións
A nicotina ten un efecto excitante no sistema vascular
Os fumadores pesados teñen o dobre de probabilidades de sufrir aterosclerose que as persoas que levan un estilo de vida saudable. Ao inhalar fume de cigarro, no corpo humano entran substancias tóxicas formadas durante a combustión. A nicotina ten un efecto excitante no sistema vascular debido á liberación de norepinefrina e adrenalina.
O monóxido de carbono, que vén con fume de cigarro, substitúe o osíxeno, provocando a fame de células. Como resultado, a función circulatoria deteriora. As paredes vasculares fanse máis delgadas, tornándose susceptibles a influencias externas. Con fumar prolongado, aumenta o risco de trombose e o desenvolvemento de golpes.
Obsérvase un triste prognóstico aínda que unha persoa non fuma máis de 1-2 cigarros ao día.
Como tratar a aterosclerose
En primeiro lugar, a loita contra a aterosclerose vascular implica un cambio radical no estilo de vida. Na fase inicial da enfermidade, isto axuda a previr complicacións na saúde. Os principais principios da prevención e tratamento da enfermidade inclúen:
- A inxestión limitada de alimentos ricos en graxas saturadas. Quedan excluídos da dieta carnes graxas, comidas rápidas e sobremesas altas en calor. É imprescindible asegurarse de que se inxerisen ben as vitaminas C, B, E e A. A satisfacción da necesidade de iodo axuda a normalizar a síntese de hormonas tiroideas.
- Manter un estilo de vida saudable significa renunciar a beber alcohol e fumar.
- Con sobrepeso, ten que perder peso gradualmente, observando os elementos básicos dunha nutrición adecuada e facer deporte. Os especialistas recomendan ir á piscina e facer ioga. As cargas de enerxía están contraindicadas.
- Seguimento regular da presión arterial. Para este propósito, débese mercar un tonómetro. Para normalizar a presión, úsanse medicamentos especializados, que sempre deben estar a man.
- É necesario doar regularmente sangue para determinar os niveis de colesterol.
Algúns pacientes están ansiosos por aprender a tratar con cambios vasculares ateroscleróticos por métodos populares. Os médicos non aproban este tratamento. Os métodos alternativos axudan a reducir lixeiramente a intensidade dos síntomas, pero só a medicación levará ao resultado desexado.
Para reducir o colesterol tómanse estatinas. Entre as drogas máis eficaces e probadas polo tempo distínguense Rosuvastatina e Atorvastatina. O réxime de tratamento é seleccionado estrictamente individualmente, dependendo da complexidade do curso da enfermidade.
Os métodos cirúrxicos de limpeza dos vasos sanguíneos úsanse cunha manifestación pronunciada de aterosclerose. As indicacións para a operación son as seguintes:
- dor severa na zona dos vasos deformados con andadura prolongada,
- a formación de úlceras tróficas e gangrena,
- dor cando está en repouso.
Existen varios métodos de intervención cirúrxica. Con bloqueo do lumen dos vasos realízase unha endarterectomía.
Como parte da súa aplicación, elimínanse coágulos de sangue das arterias e elimínanse os depósitos de colesterol. Ademais, hai un efecto en expansión nas paredes dos vasos sanguíneos. En casos máis avanzados, o shunting realízase.
A operación implica a creación dunha nova vía sanguínea mediante injertos.
Os métodos modernos de restaurar a función de circulación sanguínea inclúen stenting. Durante o procedemento, o lumen vascular amplíase usando cirurxía plástica con globo.Un dispositivo colócase na área problemática, o que evita que o buque se estreite de novo.
O tratamento da aterosclerose será máis eficaz cun enfoque integrado. Igualmente importante é o diagnóstico oportuno. Inclúe tomografía computarizada, ecografía, resonancia magnética e unha proba de sangue bioquímica.
Conclusión
A loita contra a aterosclerose inclúe medidas preventivas e terapéuticas
A aterosclerose é unha enfermidade crónica que non se pode eliminar completamente. Pero hai unha oportunidade para reducir a gravidade dos síntomas e evitar o desenvolvemento de complicacións para a saúde no futuro. A eficacia do tratamento depende directamente da puntualidade das medidas tomadas e do cumprimento das recomendacións médicas.
Fumar é o inimigo dos vasos sanguíneos nº 1
Falando da loita contra a aterosclerose, non podemos deixar de mencionar a un dos seus principais culpables: fumar. Inhalar fume de tabaco non só aumenta o risco de cancro de pulmón, senón que tamén ten un efecto extremadamente negativo sobre o estado dos buques. Do mesmo xeito que a inactividade física, fumar aumenta o risco de coágulos sanguíneos e inhibe a capacidade do endotelio para soportar a aterosclerose.
Estableceuse que os fumadores máis do dobre morren por ataques cardíacos precoz que os non fumadores. Ademais, esta triste estatística aplícase a todos os fumadores, mesmo a quen fuma 1-4 cigarros ao día.
Se queres saber tratar coa aterosclerose e segue a fumar, o primeiro que debes facer pola túa saúde é deixar de fumar.
Que é a aterosclerose?
Cando unha persoa está completamente sa, o sangue baixo a presión do fluxo sanguíneo arterial e á velocidade correcta diverxe no corpo humano. Flúe, como en grandes arterias e veas, e en pequenos capilares. Grazas a este efecto, hai un abastecemento completo de nutrientes e osíxeno ata os sitios de tecido máis afastados.
Un compoñente especial do sangue, a hemoglobina, proporciona o transporte de osíxeno por todo o corpo.
Se hai algunha violación no espectro bioquímico do plasma, así como na análise clínica do sangue, prodúcese un cambio na relación metabólica de proteínas, carbohidratos e graxas.
Parte do colesterol libre no plasma aumenta, a relación de lípidos da fracción aterogénica e non ateróxena é violada. A concentración de graxas anti-arogénicas diminúe e as graxas ateróxenas aumentan.
É precisamente esta relación bioquímica no plasma a que finalmente leva á acumulación de elementos ateróxenos no revestimento endotelial do vaso. Na acumulación, as graxas forman unha placa especial, que no futuro provocará catástrofes cardiovasculares agudas.
Nun primeiro momento, a placa permanece intacta ou benigna. Pero despois dun lapso de tempo, o fluxo sanguíneo contribúe á aparición de pequenos defectos na superficie do substrato. A partir destes defectos, libérase unha proteína especial que promove a quimiotaxis das plaquetas sanguíneas.
As plaquetas sanguíneas ou plaquetas son os elementos móbiles responsables da coagulación do sangue, así como da trombose.
As plaquetas colocándose nunha placa crean un verdadeiro trombo formado. Á súa vez, un coágulo de sangue é unha bomba de tempo.
Principios básicos sobre clasificación da aterosclerose
A clasificación xeralmente aceptada da aterosclerose no proceso de progresión da enfermidade segundo a OMS distingue varias formas da enfermidade.
Unha forma de alteracións hemodinámicas, que inclúe hipertensión arterial, espasmo dos vasos anginais.
A forma de trastornos dismetabólicos caracterízase por varios trastornos do metabolismo das graxas.
Unha forma de interrupción endocrina no corazón desta forma da enfermidade son enfermidades como a diabetes.
A forma mixta caracterízase polo desenvolvemento no corpo de varios trastornos simultaneamente
De acordo coa localización do proceso, distínguense:
- Un proceso que implica arterias coronarias, que é o tipo central de enfermidade.
- O proceso cunha lesión primaria da aorta e os seus departamentos.
- Un proceso que se desenvolve nas arterias cerebrais.
- Aterosclerose das arterias nefróticas.
- Un proceso que implica arterias mesentéricas.
- A aterosclerose das arterias das extremidades, tamén é obliterante endoarterite.
Tamén clasifican o proceso en función da fase do desenvolvemento da enfermidade. Neste tipo de clasificación, hai:
- fase inicial, ou subclínica,
- fase latente
- A fase de síntomas clínicos graves.
En cada fase da enfermidade desenvólvese unha determinada etapa histolóxica do proceso:
- Na primeira etapa, ocorre unha isquemia de tecidos afiados
- No segundo obsérvanse cambios necróticos
- Na última etapa histolóxica prodúcense procesos de cicatrización.
Segundo o curso clínico, distínguense as fases de progresión, remisión e exacerbación.
Utilizando un estudo morfolóxico, determinouse unha clasificación adicional dos cambios ateroscleróticos segundo as etapas dos cambios morfolóxicos:
Contos dos nosos lectores
Bata a hipertensión na casa. Pasou un mes desde que me esquezo das subidas de presión. Ah, canto probei todo, nada axudou. Cantas veces fun á clínica, pero me recibían unha e outra vez drogas inútiles, e cando regresei, os médicos simplemente encolléronse de ombreiros. Finalmente, afrontei a presión e todo grazas. Todo o mundo que teña problemas coa presión debería ler.
- a etapa dos cambios dos dúpidos na bioquímica do sangue,
- proceso de deposición do substrato lípido,
- esclerose de formacións patolóxicas,
- período de ateromatosis.
Na última etapa, a placa de colesterol se calcifica.
A aterosclerose é un proceso patolóxico cunha rica clínica e síntomas. A patoxénese inclúe múltiples focos de deposición dun substrato patolóxico.
Na maioría das veces, a enfermidade maniféstase por trastornos do sistema cardiovascular. É dicir, o IHD, síndromes aguda coronaria, desenvolven varios tipos de insuficiencia. Tamén é característico o desenvolvemento dun aumento persistente da presión arterial.
En varios casos, desenvólvese unha trombose vascular mesentérica, que se acompaña dunha dor abdominal aguda periódica. As complicacións da aterosclerose son a ampliación aneurisma da aorta e a patoloxía vascular das extremidades.
Con danos nos vasos do ril, prodúcese necrose do corpuscle renal e da rede vascular.
Loita contra aterosclerose vascular
Como tratar a aterosclerose?
A loita contra esta enfermidade é realizada por un cardiólogo e cirurxián vascular cualificado.
O tratamento desta enfermidade debe ser amplo e o seu obxectivo individual é evitar unha serie de consecuencias indesexables.
É especialmente importante abordar individualmente o tratamento dun grupo ancián de pacientes.
En terapia úsanse as seguintes substancias medicinais:
- Medios que afectan o metabolismo dos lípidos, é dicir, medicamentos cuxo punto de aplicación é o nivel de colesterol libre e outras lipoproteínas ateróxenas. As estatinas son un grupo eficaz de medicamentos que poden mellorar significativamente a calidade de vida do paciente. Ás veces, co uso prolongado de medicamentos dos pacientes, a mialxia é preocupante.
- A niacina afecta o ton dos vasos sanguíneos e contribúe á súa relaxación.
- A nitroglicerina permite eliminar os síntomas da enfermidade coronaria.
- Drogas que reducen a presión arterial.
- Cardiotónica
Con resistencia ao tratamento conservador, un cirurxián vascular entra no caso. O paciente pode ser ofrecido:
- evitando o buque afectado coa súa fixación ao buque intacto, como resultado dun novo bypass e restablece o subministro de sangue para o tecido.
- endoprótesis vasculares,
- operacións angioplásicas minimamente invasivas, que se realizan introducindo un catéter no vaso arterial femoral.
Neste último caso, o procedemento é controlado por gravación endoscópica de vídeo. Despois de alcanzar o obxectivo, limpase o buque e o fluxo de sangue restaúrase automaticamente.
Prevención da aterosclerose
A prevención da aterosclerose inclúe unha serie de medidas necesarias.
Primeiro de todo, aconséllase aos pacientes que cambien radicalmente os seus hábitos de vida.
Ademais, debes someterse a un exame médico completo do corpo.
A prevención secundaria da aterosclerose inclúe as seguintes medidas:
- Modificación da dieta coa inclusión na dieta de alimentos vexetais, cereais, carne magra, e coa excepción de alimentos refinados, alimentos de conveniencia, gran cantidade de substancias graxas salgadas e fritas.
- A regulación do peso é unha verdadeira medida de necesidade, porque a obesidade alimentaria e un cambio na constitución provocan un deterioro no fluxo sanguíneo central e periférico e agrava aínda máis a composición bioquímica do sangue. Para perder peso sen unha carga para o corpo, debes recorrer á dieta correcta e exercicios de fisioterapia dosificados.
- A ximnasia terapéutica está seleccionada segundo o benestar do paciente e a súa categoría de idade. Segundo as observacións de expertos de todo o mundo, a actividade física dosificada diariamente reduce o risco de complicacións trombogénicas do cerebro e do corazón varias decenas de veces.
- Ademais, para evitar complicacións, o paciente pode usar procedementos caseros, como auto-relaxación, masaxes, infusións de herbas medicinais.
Segundo os estudos, a prevención secundaria realizarase nun futuro próximo usando anticorpos monoclonais.
O médico atendido selecciona as medidas preventivas.
Os ataques cardíacos e os golpes son a causa de case o 70% de todas as mortes no mundo. Sete de cada dez persoas morren debido ao bloqueo das arterias do corazón ou do cerebro.
Especialmente terrible é o feito de que moita xente nin sequera sospeita que ten hipertensión. E perden a oportunidade de arranxar algo, só se afastan da morte.
- Cefalea
- Palpitacións cardíacas
- Puntos negros diante dos ollos (moscas)
- Apatía, irritabilidade, somnolencia
- Visión borrosa
- Transpiración
- Fatiga crónica
- Hinchazón da cara
- Dedos adormecidos e calafríos
- Supensións por presión
Incluso un destes síntomas debería facerche pensar. E se hai dous, non o dubides - tes hipertensión.
Como tratar a hipertensión cando hai un gran número de medicamentos que custan moitos cartos?
A maioría das drogas non farán nada bo, e algunhas poden incluso facer dano! Polo momento, o único medicamento recomendado oficialmente polo Ministerio de Sanidade para o tratamento da hipertensión é este.
Para O Instituto de Cardioloxía xunto co Ministerio de Sanidade están a levar a cabo o programa " sen hipertensión". Dentro do cal está dispoñible o medicamento GRATIS, todos os residentes na cidade e rexión!
Aterosclerose: clasificación, tipos principais, tratamento

Institución Educativa Estatal “Mellora dos Médicos” do Ministerio de Sanidade e Desenvolvemento Social de Chuvashia
As lesións vasculares ateroscleróticas e os trastornos circulatorios relacionados son unha das principais causas de morte. É por iso que se presta moita atención ao seu estudo e busca de métodos de tratamento eficaces. A clasificación da aterosclerose é extensa, está relacionada coas causas, o curso, as etapas e a localización das lesións ateroscleróticas.
Forma metabólica
Esta forma tamén se denomina alimentaria. A aterosclerose desenvólvese como consecuencia dunha violación do metabolismo de carbohidratos ou graxas. Isto ocorre cunha alimentación inadecuada e desequilibrada ou como consecuencia dunha falta de minerais nos alimentos.
Isto tamén inclúe aterosclerose causada por trastornos autoinmunes - hipotiroidismo, diabetes mellitus ou unha diminución do nivel de hormonas sexuais.
Forma mixta
A combinación de causas hemodinámicas e metabólicas de aterosclerose provocan unha forma mixta da enfermidade. Os procesos que provocan aterosclerose semellan un círculo vicioso. Os formados coágulos de sangue levan a trastornos circulatorios e afectan negativamente o metabolismo.
Á súa vez, un metabolismo incorrecto da graxa leva a un aumento da coagulabilidade do sangue e, como resultado, provoca a formación de coágulos de sangue.
No revestimento interior dos vasos comezan a formarse tiras de graxa e manchas precursoras de futuras placas ateroscleróticas.
Pero as manchas de graxa: esta non é unha enfermidade, nesta fase a condición préstase ben á corrección, suxeita a unha detección precoz.
Tipos de aterosclerose por localización
Outra clasificación divide a aterosclerose no lugar das lesións:
- aterosclerose coronaria (afecta aos vasos sanguíneos do corazón),
- cerebral (afecta ás arterias cerebrais),
- esclerose oblitante das extremidades inferiores,
- lesión aórtica
- aterosclerose das arterias renales,
- aterosclerose das arterias braquecefálicas,
- Aterosclerose multifocal.
Cada un deles ten os seus propios síntomas, prognóstico e curso.
Aterosclerose das arterias coronarias
A lesión aterosclerótica dos vasos sanguíneos do corazón caracterízase por un curso latente (oculto) prolongado. Pódese pasar máis dun ano desde o inicio da formación ata o desenvolvemento dunha placa aterosclerótica de pleno dereito.
Os síntomas poden ocorrer cando se perturba o fluxo sanguíneo neles tan notablemente que se produce unha isquemia cardíaca. Está acompañado de ataques de angina, arritmias, inchazo das pernas. A función do ventrículo esquerdo do corazón diminúe, o peso corporal aumenta. A consecuencia máis grave é o infarto de miocardio.
Aterosclerose das arterias do cerebro
A aterosclerose cerebral divídese en etapas (ou graos de dano):
- inicial, cando os síntomas só aparecen baixo a influencia de factores provocadores e os trastornos son de natureza funcional,
- na segunda etapa, as morfolóxicas únense a trastornos funcionais, e as manifestacións da enfermidade fanse máis persistentes,
- o terceiro grao caracterízase por ataques isquémicos, o que conduce á necrose de certas partes do cerebro e á perda das súas funcións.
Entre os principais síntomas están a inestabilidade emocional, o mal sono, a diminución da memoria e as habilidades intelectuais. Como resultado de golpes de micro, pode producirse parásise e parálise.
Aterosclerose dos vasos das pernas
O principal factor provocador no desenvolvemento de lesións escleróticas dos vasos das pernas son as varices e a diabetes mellitus. As placas de colesterol superpoñen o lumen da arteria femoral. Na fase inicial, síntomas como adormecemento e calafríos nas extremidades inferiores están presentes. A continuación únese a claudicación alternativa.
A medida que se produce a aterosclerose oblitante, a cor dos pés cambia: quedan pálidos. Pouco a pouco, o crecemento do pelo na perna afectada detense, o crecemento das uñas diminúe. Na última etapa aparecen áreas de necrose. A consecuencia máis grave é a gangrena.
Aterosclerose torácica
Os factores máis nocivos están presentes na aorta torácica: microorganismos e virus patóxenos que destruen o endotelio. Aquí, os depósitos máis graxos, a partir dos cales se forman placas ateroscleróticas.
Debido ao gran diámetro do vaso, as manifestacións clínicas da aterosclerose prodúcense principalmente na vellez, cando a arteria perde a súa elasticidade e faise máis densa debido aos depósitos de calcio. Dependendo do lugar onde se superpón o lumen da aorta torácica, o corazón ou o cerebro sofren. En consecuencia, tamén aparecen síntomas.
Aterosclerose da rexión abdominal
Na aorta abdominal divídese en dúas grandes arterias. O punto de ramificación é a zona "favorita" dos depósitos ateroscleróticos. Con oclusión por placas das arterias mesentéricas, hai unha violación do subministro de sangue aos intestinos e órganos pélvicos.
Os primeiros síntomas son unha dor "errante" variable ao redor do ombligo, perda de peso e inchazo constante e estreñimiento. A isquemia intestinal vai acompañada de dor intensa, aumentando gradualmente o envelenamento do corpo, a tensión dos músculos abdominais e os vómitos profusos.
A desnutrición xenital provoca infertilidade en homes con problemas de vida sexual. A aterosclerose da rexión abdominal está chea de gangrena do intestino, obstrución intestinal e hemorraxias.
Aterosclerose dos vasos dos riles
Na primeira fase do desenvolvemento da aterosclerose aparecen manchas de graxa nas arterias renales, que logo se converten en placas fibrosas. Estas fases ocorren sen síntomas pronunciados. As placas sobrepóñense gradualmente co tecido conectivo, bloqueando o lumen dos vasos. E só entón comezan a aparecer signos de derrota.
Un dos efectos máis formidables da esclerose de arteria renal é a hipertensión vasorenal. Pasa rapidamente 1 grao, tomando un curso moderado con presión arterial estable.
Se as dúas arterias son capturadas polo proceso patolóxico, a hipertensión tórnase maligna. Os problemas de micción, debilidade e dores de cabeza persistentes únense ás cifras de alta presión. A parte inferior das costas e o estómago poden doer.
Aterosclerose das arterias braquecefálicas (BCA)
O tronco braquiocefálico é un grupo de vasos sanguíneos que fornecen o cerebro e a cintura do ombreiro. Isto inclúe en particular as arterias carótida, subclaviana e vertebral. A aterosclerose BCA é un dos lugares máis importantes entre todas as lesións ateroscleróticas en prevalencia.
Hai dous tipos de esclerose de BCA:
- non estenosa, é dicir, non reduce o lumen do buque,
- estenose cando o buque se estreita nun 70% ou está completamente bloqueado por unha placa aterosclerótica.
A opción non estenótica é a formación de bandas graxas nas arterias que só retardan o fluxo de sangue. A tensión con formación de placa leva inevitablemente a isquemia cerebral e accidente vascular cerebral e require atención médica urxente.
A aterosclerose non estenótica do BCA pode ser asintomática, mentres que menos do 50% do diámetro do buque está bloqueado.
Ou pode ser que os pacientes non concedan moita importancia a - fatiga crónica, distracción, mareos, entumecemento dos dedos.
Non obstante, co paso do tempo, os síntomas acentúanse. Isto significa que o proceso patolóxico afonda e pasa á fase de estensión.
Aterosclerose multifocal
En medicina denomínase lesión aterosclerótica xeralizada das arterias. A patoloxía captura case todas as piscinas vasculares. En case a metade dos casos, non vai acompañado de síntomas obvios, e este é o principal perigo da forma multifocal.
Nun principio, a enfermidade localízase nun só lugar, captando gradualmente cada vez máis seccións novas das arterias. É este período de propagación que non se manifesta practicamente por ningún signo específico. Isto é debido á reacción protectora do corpo, que crea solucións para o fluxo de sangue - a colateral. Se a rede vascular "de reposición" está ben desenvolvida, o período asintomático dura moito tempo.
Pero coa propagación da aterosclerose, comezan a aparecer síntomas característicos dos danos nas arterias coronarias, cerebrais e vasos sanguíneos das pernas. Con todas as consecuencias seguintes.
Clasificación segundo ICD-10 e A.L. Myasnikov
Na clasificación internacional de enfermidades, a aterosclerose divídese normalmente en períodos ou etapas de desenvolvemento:
- O proceso patolóxico compénsase totalmente coa inclusión de reservas internas do corpo. Os síntomas poden aparecer só en resposta a un forte estrés físico. Aparece falta de respiración, sensación de fatiga, paresis de grao leve.
- A compensación incompleta comeza na segunda etapa da enfermidade, cando os seus síntomas se senten independentemente da actividade física.
- O estadio subcompensado maniféstase en repouso con calafríos, convulsións, edema matinal. Isto significa que o corpo está perdendo o seu recurso protector.
- O estadio descompensado maniféstase por deterioración do fluxo sanguíneo, intoxicación e tecido isquémico. Nos órganos afectados comeza dor grave. A inmunidade redúcese e a flora patóxena está activada.
Cardiólogo soviético A.L. Myasnikov clasificou a aterosclerose dun xeito similar, describindo os procesos que se producen nos buques:
- O período ata que se fai sentir a enfermidade é preclínico. Os cambios só se poden detectar mediante investigación instrumental.
- As manchas de graxa formadas nos vasos comezan a inflamarse e os sitios de inflamación se superan co tecido conectivo, formando unha cicatriz. Chega o período isquémico da enfermidade. O lumen das arterias diminúe, o subministro de sangue e o rendemento dos órganos deterioran.
- Os coágulos de sangue fórmanse nunha mancha de graxa inflamada, formando un coágulo ou embolo. Solapan aínda máis o lumen do buque. Existe un perigo constante de separación do trombo. O estadio chámase trombonecrótico. O risco de ataque cardíaco e de ictus aumenta.
- O estadio esclerótico está marcado pola formación dunha cicatriz no sitio da inflamación da parede vascular. As arterias non poden facer fronte á nutrición dos órganos, ocorre a isquemia e a necrotización do seu tecido.
A primeira etapa da aterosclerose - a formación de manchas graxas - pode comezar a unha idade moi nova. Non descoidas os seus primeiros signos. Nesta fase, a enfermidade é completamente tratable. E se mantén o proceso baixo control, a aterosclerose non molestará nin sequera na vellez.
Que cambios se producen na parede do torrente sanguíneo?
A patoxénese da enfermidade é unha violación do equilibrio das lipoproteínas de baixa densidade (LDL) e alta densidade (HDL). Transfiren o colesterol para o seu procesamento de forma activa para que poida entrar na síntese de hormonas e fosfolípidos do corpo. Pero se a relación entre HDL e LDL se interrompe de 4 a 1, as enzimas de uso fallan e a graxa nociva entra na piscina que circula.
Ao mesmo tempo, a forma de transporte de alta densidade leva o lípido desactivado ao tecido adiposo ou incluso o elimina fóra.
Con desequilibrio, comeza a perder, polo que os metabolitos atrasan todo o camiño, especialmente no interior da coroide: esta é a fisiopatoloxía do proceso.
O desenvolvemento de cambios irreversibles non se produce de inmediato, aquí distínguese un claro proceso de etapas:
- Etapa Dolipida. Agora non hai deformación nin desorganización como tal, só un lixeiro inchazo mucoide, hipercolesterolemia (colesterol alto no sangue) e aumento da permeabilidade da parede celular. Pero agora os factores de risco - o exceso de peso, a diabetes, a enfermidade da tiroides, o tabaquismo, un estilo de vida sedentario, a presión alta - comezan a agravar a situación e todo flúe na seguinte etapa.
- Etapa lipídica, lipoidosis. Cando as graxas entran na célula, perde a súa función e responde inadecuadamente á inervación. A cuncha inchada agora contén detrito espumoso, e a propia célula chámase xanthoma, que se traduce como "amarelo". A simple vista, podes detectar manchas e graxas que cubran o buque. Incluso nesta fase, pódese levar a cabo unha loita eficaz contra a aterosclerose con métodos médicos. A prevención tamén axudará a non esperar ao maior desenvolvemento do proceso patolóxico.
A última etapa é a ateromatosis e outras complicacións. Cando o infiltrado xa está dentro da célula, comeza unha cadea de medidas de resposta do corpo, que agravan o proceso. A acumulación de plaquetas no sitio da aterosclerose leva a un trombo e máis embolia, estreitando o lumen.
A xerminación de filamentos de fibrina conduce inevitablemente á dexeneración dun tecido especial que liga o vaso, e no seu lugar hai un tecido conectivo básico. Como resultado, a estrutura formada pode filtrarse con sales de calcio, o que o converterá nunha patoloxía cirúrxica. Tamén é posible unha ruptura do buque, que no caso dun tubo de gran calibre, como a aorta, case inevitablemente leva á morte.
Probablemente ulceración da lesión.
Clasificación moderna da aterosclerose
A clasificación baséase no principio de localización da placa.
As consecuencias e o tratamento dependen do lugar onde está o foco principal.
Hai que considerar a área de localización ao diagnosticar un problema.
As principais áreas de dano inclúen:
- Aorta. Neste caso, a arteria máis grande é o buque do corpo humano. Debido a isto, perde a súa elasticidade, a súa capacidade para responder de xeito flexible aos cambios na frecuencia cardíaca e a presión arterial. O muro faise duro e quebradizo. A miúdo con esta variante da enfermidade aumenta a presión diastólica, porque aumenta a resistencia do fluxo sanguíneo periférico. Os posibles resultados son a hipertensión arterial, o aneurisma aórtico ea súa ruptura.
- Arterias coronarias. Estes son os vasos que alimentan o corazón - un dos órganos máis consumidos en termos de nutrientes e osíxeno. Cando a circulación sanguínea no miocardio diminúe, a hipoxia aumenta, pasando a danos isquémicos. Isto leva á principal enfermidade dos anciáns - infarto de miocardio.
- O cerebro. Se a aterosclerose se produce na piscina da arteria carótida xeral ou interna, así como no vertebral, falan da súa forma cerebral. Os síntomas neste caso non se manifestarán rapidamente, pero ameazantes: memoria, sono, coordinación, funcións cognitivas prexudicadas. Os efectos trombogénicos de placas ateroscleróticas poden orixinar un tromboembolismo cerebral, un ictus isquémico.

Ademais, unha das principais áreas de dano son as embarcacións das pernas. A aterosclerose obliterana das extremidades inferiores trae ao paciente un gran malestar debido ao seu pronunciado síntoma de dor.
A fisioloxía é a mala eliminación de ácidos dos músculos das pernas, que se forman despois da actividade física como subproduto. Este é principalmente o ácido láctico. Un paciente non pode percorrer longas distancias debido á dor insoportable que pasa despois de parar.
En casos avanzados, a dor está presente todo o día e intensifícase durante a noite, e o membro está cuberto de hemorraxias amarelas vermellas e úlceras tróficas.
Anteriormente, esta era unha indicación directa para a amputación, pero hoxe en día existen métodos endovasculares modernos para evitar a necrose dos tecidos brandos.
Características da enfermidade con danos nos riles

Quizais o desenvolvemento dunha enfermidade no sistema vascular dos riles.
A arteriarenalis, que leva sangue ao ril, ten unha das máis presión para manter a filtración normal. Por iso, é un dos primeiros en sufrir cambios patolóxicos.
Nesta condición, comeza a hipertensión vasorenal - un aumento estable da presión arterial. Tal síntoma é o primeiro aviso sobre o desenvolvemento da aterosclerose das arterias renales.
As arterias mesentéricas tamén poden verse afectadas. A trombose destes vasos cheos de sangue que alimentan os intestinos leva inevitablemente a unha inflamación séptica formidable - gangrena intestinal.
Os primeiros signos da enfermidade son "sapo abdominal" - unha forte dor no abdome, semellante aos cólicos.
Na escala da lesión, a clasificación é a seguinte:
- Moderadamente expresado (ata o 6% de todo o grosor da parede, ata o 12% da superficie do endotelio e ata a cuarta parte do vaso de lonxitude están incluídas no proceso patolóxico).
- Severa (menos do 50% de todo o grosor da parede está afectado).
- Pronúnciase (a infiltración penetrou máis do 50% do grosor, respectivamente).
A clínica debe determinar ata onde foi o dano isquémico.
A partir destes datos, a clasificación clínica é a seguinte.
Os cambios nos órganos clave non son críticos, pero obsérvanse áreas de dano isquémico. Estenosis grave, fluxo sanguíneo por baixo do normal.
Dependendo da presenza de trombose, hai necrose de pequenos e grandes tamaños, manifestacións clínicas de danos aos órganos diana, un complexo síntoma pronunciado. Fibrosis vascular e insuficiencia crónica de órganos diana. As cicatrices son visibles na súa superficie, hemorraxias no estroma, parénquima.
Tratamento e prevención da enfermidade

Antes de decidir a técnica e curar ao paciente, o especialista prescribe exames especiais de laboratorio e instrumentais.
Proporcionan unha oportunidade para recoller información completa sobre o desenvolvemento da enfermidade.
No proceso de exame determinar a ubicación exacta, o grao de dano e todos os datos necesarios na historia médica.
O diagnóstico realízase das seguintes formas:
- Recollida de datos, queixas de pacientes e exame xeral.
- Análise bioquímica de sangue para detectar a concentración de colesterol, HDL, LDL, chilomicronos, triglicéridos que circulan libremente, marcadores de danos nos órganos diana (pulmóns, fígado, riles, corazón, cerebro).
- Ultrasonografía (ultrasonido) usando o efecto Doppler. Este método permite coñecer a orixe da placa, o seu grao de desenvolvemento, a localización, o nivel de estenose, a utilidade do fluxo sanguíneo, a súa velocidade e as propiedades reolóxicas do sangue.
- A anxiografía como preparación para a intervención cirúrxica, porque con ela visualízanse características individuais da estrutura dos vasos sanguíneos.
- Resonancia magnética dos tecidos brandos.
Se a etapa da enfermidade é temperá, incluso a prevención competente pode ter efecto. Inclúe deixar de fumar, consumir grandes cantidades de antioxidantes en forma de vitaminas, fibra, uso profiláctico de pequenas doses de alcol para disolver placas ateroscleróticas, actividade física moderada para mellorar a circulación, terapia dietética, limitación de graxas trans e sal na dieta e o uso de remedios a base de plantas. tinturas e decoccións.
Se a enfermidade se foi lonxe e está chea de complicacións, úsanse tales medicamentos:
- Inhibidores da absorción de colesterol (colestiramina).
- Os inhibidores da síntese e transferencia de colesterol no corpo (Simvastatina, Atorvastatina, Lovastatina) é unha solución farmacolóxica de uso frecuente cunha ampla base de evidencia.
- Estimulantes do metabolismo e excreción do colesterol do corpo (Essentiale).
- Fármacos que reducen selectivamente os triglicéridos no sangue (fenofibrato, ácido nicotínico).
- Antioxidantes directos (tocoferol - vitamina E, ácido ascórbico - vitamina C).
- Antioxidantes indirectos (metionina, ácido glutámico).
- Anxioprotectores (Prodectin, Dicinon, Quertin).
A cirurxía para o tratamento da aterosclerose cun alto grao de probabilidade alivia completamente ao paciente dunha condición ameazante, deixándoo posteriormente só para controlar a dieta e manter os vasos sanguíneos en normal. A cirurxía é angioplastia en globo ou stenting.
As causas e clasificación da aterosclerose son tratadas no vídeo neste artigo.
Tipos de aterosclerose na zona afectada
A clasificación máis ampla e clínicamente importante das lesións ateroscleróticas é pola súa localización. Os órganos ou grupos individuais de embarcacións caracterízanse polos seus queixas específicas, signos da enfermidade, así como as súas propias características no tratamento.

É importante recordar que as habituais "esclerose" e "aterosclerose" son dúas cousas diferentes.
A esclerose clásica é a substitución dun tecido orgánico específico por tecido conectivo, que non é capaz de realizar un órgano específico funcional e simplemente pecha un defecto local.
A aterosclerose, á súa vez, é un proceso vascular baseado en trastornos lipídicos que conduce á formación de placas de colesterol.
Cerebro e pescozo
Con esta localización, as arterias extracraneais, os grandes vasos do pescozo, que pasan aos vasos cerebrais e as arterias vertebrais son afectadas principalmente.
 Os síntomas poden estar enmascarados, queixas importantes haberá mareos, cefalxia, disturbios no sono, adormecemento da pel do rostro, violación da sensibilidade táctil e á temperatura do rostro e pescozo, sensación de "formigueo", desmaio e desmaio, dor no pescozo. A enfermidade atravesa tres etapas do seu desenvolvemento.
Os síntomas poden estar enmascarados, queixas importantes haberá mareos, cefalxia, disturbios no sono, adormecemento da pel do rostro, violación da sensibilidade táctil e á temperatura do rostro e pescozo, sensación de "formigueo", desmaio e desmaio, dor no pescozo. A enfermidade atravesa tres etapas do seu desenvolvemento.
Na fase inicial, os síntomas só aparecen por mor dos desencadenantes (baixo a influencia dun traballo físico ou mental intenso, cun ataque de hipertensión). Na segunda etapa, a enfermidade pódese diagnosticar morfológicamente: os cambios nas arterias son moito máis pronunciados e os síntomas fanse notar incluso en repouso.
A terceira etapa da natureza de complicacións graves - aparecen ataques transitorios, aumenta o risco de sufrir un ictus isquémico.
Membros inferiores e superiores
Segundo algúns expertos, a aterosclerose das extremidades inferiores ou superiores é máis común. Esta forma da enfermidade é típica para persoas con antecedentes de diabetes mellitus ou varices. Con estas enfermidades, unha serie de funcións vasculares e microcirculación son perturbadas. Na patoxénese da aterosclerose das arterias da perna, obsérvanse lesións das arterias femorais e bifurcación aórtica abdominal (síndrome de Lerish), debido á cal as extremidades inferiores non reciben fluxo sanguíneo completo. Para as extremidades superiores, o sitio típico de lesión aterosclerótica son as arterias subclavias.
Os síntomas desenvólvense gradualmente. Unha aparición característica asintomática, entón hai unha violación da sensibilidade, unha sensación de frialdade nas extremidades, formigueo, entumecimiento, co desenvolvemento da enfermidade, a cor da pel dos pés pode cambiar gradualmente. Dependendo da profundidade da lesión e do grao de manifestación da enfermidade, esta forma de aterosclerose ten catro etapas.
- Primeira etapa. Camiñar sen pulso durante máis dun quilómetro. A dor nas extremidades aparece só despois dunha intensa actividade física.
- Segunda etapa. Divídese en dous tipos: a) andar indolor de 250 metros a un quilómetro (favorable) e b) andar sen dor de 50 a 250 m (menos favorable).
- Terceira etapa. Esta é a etapa de pronunciados procesos isquémicos. Con ela, incluso un pequeno paseo, a menos de 50 metros, provoca dor, molestias e dor no descanso.
- A cuarta etapa. É a etapa terminal (crítica) da aterosclerose das extremidades inferiores, na que se desenvolven cambios irreversibles nos órganos. Fórmanse áreas necróticas, cun alto risco de gangrena.
Con este tipo de aterosclerose, a lesión está situada no vaso máis grande do corpo - na aorta. Debido ao amplo diámetro deste vaso, a alta presión e a velocidade do fluxo sanguíneo, os síntomas da patoloxía non se desenvolven inmediatamente. Se o proceso está localizado na rexión abdominal ou torácica, os síntomas serán adecuados. Se o foco está situado no peito ou no arco, os signos de dano serán da metade superior do corpo - cabeza, pescozo, brazos e corazón. Ademais, o proceso aterosclerótico pode ir desde a aorta torácica ata as paredes das válvulas aórticas e mitrais.
Se a aterosclerose se formou nas paredes da aorta abdominal, despois da transición a unha forma oclusiva, os síntomas predominantes serán a dor na rexión umbilical, isquemia gastrointestinal, síntomas disépticos, intoxicación, tensión muscular da parede abdominal. Isto débese a unha violación do subministro de sangue aos intestinos e órganos pélvicos. As complicacións máis comúns son o sangrado intestinal, a gangrena de lazos intestinais, a obstrución.
Máis sobre aterosclerose da aorta torácica e abdominal
Arterias coronarias do corazón
Con esta forma de aterosclerose, o foco da patoloxía está nos vasos coronarios do corazón. A percepción do músculo cardíaco é reducida, a isquemia e, como resultado, a enfermidade coronaria cardíaca crónica. Os principais síntomas son queimaduras no esternón, irradiando cara ao brazo esquerdo, omoplato e bordo inferior da mandíbula. A dor deixa de usar nitroglicerina.
O mecanismo de desenvolvemento da aterosclerose das arterias renales é o mesmo que noutras localizacións. Coa súa derrota, a complicación máis formidable é a hipertensión vasorenal. Os riles son un compoñente importante do sistema renina-angiotensina - un grupo de mecanismos fisiolóxicos que regulan a presión arterial. Se aumenta bruscamente, as arterias renales responden a isto e comezan procesos compensatorios para reducilo. Pero cando a rede vascular dos riles está afectada pola aterosclerose, pérdese unha capacidade única para regular o fluxo sanguíneo.
Se a patoloxía se desenvolve só nun ril, a segunda, sa, dá unha pequena marxe de seguridade para o corpo e asume as funcións dun regulador da presión sanguínea sistémica. Hipertensión persistente, aínda que se desenvolve, pero é de números moderados, moderados e susceptibles de efectos terapéuticos. Noutro caso, cando os dous riles son afectados ao mesmo tempo, a situación clínica faise moito máis difícil: a hipertensión faise incontrolada, maligna e moi difícil de mediar.
Arterias carótidas
A miúdo, a aterosclerose aparece en lugares de bifurcación: ramificación de grandes vasos. Nestas zonas prodúcese un vórtice e unha turbulencia do fluxo sanguíneo, o que contribúe á deposición de colesterol nas paredes e á impregnación do endotelio. Sábese anatómicamente que as arterias carótidas están divididas en dúas ramas principais: a externa e a interna. No sitio de bifurcación, o proceso aterosclerótico comeza a miúdo.
Despois da etapa preclínica do desenvolvemento da patoloxía, comezan a aparecer os primeiros síntomas clínicos. Son similares aos signos de aterosclerose das arterias do cerebro. En primeiro lugar, hai queixas de deteriorados sistemas sensoriais - perda de audición e visión, tinnitus, sensibilidade da pel da cara e da cabeza, dores de cabeza e desmaios.
Nos pulmóns, os procesos ateroscleróticos desenvólvense principalmente nas grandes arterias pulmonares. Así, a circulación sanguínea no círculo pequeno é perturbada gradualmente, aparece unha hipertensión pulmonar de tipo pulmonar.
Os principais síntomas do debut da altura da enfermidade son falta de respiración, dor de peito, tos persistente de etioloxía non clara, fatiga, debilidade, cianose da pel. A falta dun tratamento adecuado e oportuno, a pleuresia pode desenvolverse.
Arterias braquecefálicas
Este subtipo da enfermidade inclúe unha lesión aterosclerótica do tronco braquiocefálico. As arterias desta localización pasan ás arterias do pescozo e o ombreiro e fornecen o cerebro, a pel da metade superior do corpo e tamén parcialmente os órganos do peito. En termos de prevalencia, este tipo de aterosclerose ocupa unha liña líder. Este diagnóstico divídese normalmente en dúas formas - aterosclerose estenosa do BCA, na que a estenosis do lumen do buque é superior ao 50% e non estenótica - respectivamente, cando o lumen do buque está máis da metade libre.
A forma non estenosa tende sempre a transición gradual á estenosa. Un indicador deste proceso será unha agravación e agravamento dos síntomas. Cando se altera lixeiramente a patencia do buque e pode desempeñar as funcións que se lle asignan, os síntomas están ausentes ou insignificantes, sen fixarse.Fatiga constante, perda de atención e concentración, mareos, sensación de formigueo e entumecimiento da pel das mans, pescozo e cara - todo isto pode ser signos indirectos de aterosclerose das arterias do nodo braquiocefálico.
Vasos para as orellas
Moitas veces un proceso secundario. Clínicamente maniféstase só con forma estenótica, cando o lumen dos vasos do oído restrinxe máis da metade. É común unha combinación con aterosclerose cerebral, polo que as queixas serán similares.
O síntoma principal é o tinnitus, tamén pode haber dores de cabeza, desmaios, mareos e insomnio.
Retina
A derrota da aterosclerose das arterias retinais é característica na presenza de enfermidades de fondo como a hipertensión ou a diabetes mellitus. No estudo do fondo, determínanse selos, unha rede vascular deformada e capilares de varios calibres. Isto débese a que a cama vascular da retina é unha das primeiras que se ve afectada negativamente pola hipertensión arterial. A aterosclerose de localización ocular na maioría dos casos é secundaria.
Os principais síntomas son unha diminución da agudeza visual e unha sensación de "néboa" diante dos ollos.
Os principais síntomas da aterosclerose das arterias mesentéricas (intestinais) son:
- Síndrome da dor que se proxecta no terzo superior ou medio da parede abdominal anterior. Especialmente pronunciado despois de comer. Duración: máis dunha hora.
- Síntomas dispepticos. Caracterizada pola individualidade - nalgúns pacientes maniféstanse por estreñimiento frecuente, noutros - diarrea.
- Hinchazón abdominal.
Coa localización da aterosclerose no intestino, os síntomas e o tratamento son similares aos que danan a aorta abdominal.
Pene
A aterosclerose dos vasos do pene maniféstase de forma non específica e está moi ben enmascarada por outras patoloxías do sistema reprodutor.

Debido ao deteriorado fluxo sanguíneo cara aos corpúsculos cavernosos do pene, a infertilidade, a inhibición da síntese de substancias hormonais sexuais e unha diminución da erección ata a impotencia crónica poden producirse.
Lesión multifocal
O curso multifocal da enfermidade caracterízase polo dano simultáneo de arterias a varios órganos e sistemas. Pódense combinar síntomas, característicos de cada unha das localizacións.
O tratamento é seleccionado individualmente.

Clasificación de Alexander Myasnikov
A. L. Myasnikov é un importante cardiólogo soviético que, en varias das súas obras científicas, estudou tipos de aterosclerose. Clasificou esta patoloxía vascular en función dos procesos que se producen nas arterias.

Principal disposicións o seguinte:
- O primeiro período da enfermidade é preclínico. Os síntomas están ausentes, é case imposible detectar o proceso patolóxico por métodos subxectivos ou físicos. Os cambios só se amosan nos indicadores de laboratorio e nos datos de investigación instrumental.
- As manchas de graxa formadas nos vasos causan un foco de inflamación local. Estes fragmentos da parede vascular comezan a esclerose activamente e fórmase unha cicatriz de tecido conectivo. Este período da enfermidade tamén se pode chamar "isquémico". As capacidades elásticas das paredes das arterias redúcense, o subministro de sangue e a microcirculación son perturbadas gradualmente.
- As masas trombóticas acumúlanse nas áreas inflamadas da impregnación de lípidos, adhírense novos colesterol e grandes compoñentes do sangue. Fórmase un coágulo de sangue primario. Con cambios hemodinámicos (saltos na presión arterial, situacións estresantes), hai un alto risco de oclusión completa do vaso e a separación deste coágulo sanguíneo: o debut dun ataque cardíaco ou un golpe hemorrágico.
- A cuarta etapa da clasificación segundo A. Myasnikov recibiu o nome de "esclerótico". Nesta fase, a parede da arteria inflamada é substituída por tecido conectivo - unha cicatriz fórmase.Despois diso, os buques afectados xa non poden desempeñar plenamente o papel que se lles asigna - aparecen procesos isquémicos e necróticos no seu tecido.
Que forma de aterosclerose dá discapacidade
A principal indicación para a discapacidade é unha condición na que unha persoa perde a capacidade de autocurarse ata a súa discapacidade. Dependendo do grao de discapacidade, as categorías de discapacidade divídense en 3 grupos.
Con danos vasculares o cerebro, atribúeselle un grupo de discapacidade en tres casos:
- despois dun micro ictus,
- tras un trastorno de circulación coronaria aguda,
- co desenvolvemento de estenosis aórtica ou aneurisma mediada coa aterosclerose.
Cada unha destas condicións é difícil de tratar e comporta unha posible discapacidade.
A aterosclerose é unha forma igualmente rara de violación da composición lipídica do sangue. extremidades inferiores. ¿É adecuada a discapacidade neste caso e como organizala? Si tendidose o curso da enfermidade se descontrola e complícase por condicións graves. Estes inclúen o proceso de obliteración das arterias da perna, ataque cardíaco, aneurisma, microstroke e ictus. O grupo de discapacidade determínase individualmente e elabórase segundo o testemuño e alta do médico asistente.
O desequilibrio lipídico é máis fácil de evitar que tratalos. É importante unirse á dieta correcta, levar un estilo de vida activo móbil, examinar regularmente e supervisar a súa saúde. Canto antes se detecte unha patoloxía, máis favorable será o prognóstico para o seu tratamento.
Conferencias sobre fisiopatoloxía / Fisiopatoloxía da aterosclerose
A aterosclerose é un proceso patolóxico típico caracterizado por danos á íntima das arterias e que se manifesta pola deposición de lípidos, hidratos de carbono complexos, colesterol, elementos sanguíneos, calcio e proliferación de tecido conectivo (expertos da Organización Mundial da Saúde). A aterosclerose é o tipo de proceso patolóxico máis común que dana os vasos de tipo elástico e músculo-elástico. A aterosclerose é común en Europa e América do Norte, menos en África e Asia. Segundo I.V.Dydydovsky, este proceso comeza a unha idade temperá. O proceso aterosclerótico afecta a vasos de varios diámetros (desde a aorta ata os capilares). A fibrose ou a calcificación dos vasos sanguíneos desenvólvese gradualmente, fanse máis densas, quebradizas, a súa elasticidade é virada. Estes buques non son capaces de responder adecuadamente á acción de varios factores e cambiar as súas propiedades funcionais. En última instancia, estes vasos están pechados, desenvólvese isquemia, hipoxia, infarto de miocardio. As enfermidades baseadas no proceso aterosclerótico son as causas máis comúns de discapacidade e mortalidade.
Mecanismos para o desenvolvemento da aterosclerose
A investigación realizada no século XX sobre o estudo da aterosclerose supuxo o desenvolvemento de diversas teorías que explican os mecanismos de desenvolvemento deste proceso patolóxico.
Propuxéronse 3 teorías para explicar a patoxénese da aterosclerose:
1. Teoría da hipercolesterolemia
2. Teoría da combinación
3. Teoría do dano nas paredes vasculares
Segundo esta teoría, o desenvolvemento da aterosclerose débese a trastornos metabólicos xerais no corpo, que contribúen ao desenvolvemento de hiperlipemia e hipercolesterolemia. O exceso de colesterol provoca infiltración do revestimento interno da arteria normal, aparecen edemas e cambios distróficos. En 1912, S.S.Khalatov e N.N. Anichkov propuxeron a teoría da hipercolesterolemia exóxena. Introduciron 0,5 g / kg de colesterol aos coellos alimentándoos con xema de ovo e despois duns meses os animais desenvolveron aterosclerose. Esta é unha teoría da hipercolesterolemia exóxena, unha teoría alimentaria.Para confirmar esta visión, realizáronse estudos epidemiolóxicos de grupos de poboación, cuxa dieta estaba dominada por alimentos vexetais (India) e alimentos para animais (leite de camelo - África). Este último revelou unha incidencia máis frecuente de aterosclerose. Normalmente, 1 gramo de colesterol entra no corpo con alimentos, 5 mM / litro está contido no sangue. Pero para que a aterosclerose se desenvolva, unha persoa debe consumir 10 gramos de colesterol ao día. O colesterol pode formarse no propio corpo (ata 5 g / día). Polo tanto, xurdiu a teoría da hipercolesterolemia endóxena. O colesterol fórmase no fígado a partir de proteínas, graxas e carbohidratos.
Esquíos Ciclo Krebs
ACCOA Graxas Organismos cetónicos
Hai unha serie de factores que contribúen ao aumento do colesterol no sangue. A aterosclerose é unha enfermidade da civilización. Polo tanto, un papel importante no desenvolvemento do proceso xogan os factores sociais: o estrés, a neurosis. O papel das situacións de estrés foi probado durante a autopsia de surcoreanos falecidos na guerra. A pesar do predominio do arroz na súa dieta, detectáronse cambios escleróticos significativos nos vasos sanguíneos. O papel dos factores sociais está demostrado polo predominio de cambios escleróticos nos vasos sanguíneos na poboación urbana e nas persoas con traballo intelectual.
Adrenalina - Adenilato - - CAMP - vasasasum espasmo lipasa
violación da lipólise da parede trófica
deposición de colesterol e
ácidos graxos no vascular
Xunto aos factores nerviosos no desenvolvemento da aterosclerose, un papel importante xoga a disfunción das glándulas endocrinas. Cunha diminución da función da tiroide, a lipólise se debilita e as graxas acumulan no corpo. Un descenso importante na produción de insulina xoga un papel importante. Na diabetes mellitus prodúcese unha formación excesiva de AcCoA, que estimula a formación de colesterol. O efecto no metabolismo das graxas e no desenvolvemento da aterosclerose tamén pode ser causado pola insuficiencia doutras glándulas endocrinas: a glándula hipófise e as glándulas sexuais. O desenvolvemento da aterosclerose contribúe á inactividade física, a nicotina, as drogas.
Esta teoría foi proposta por N.N. Anichkov en 1935. Segundo esta teoría, o desenvolvemento da aterosclerose non depende tanto da cantidade de colesterol como está asociado a cambios cualitativos do colesterol, a súa relación con outros compoñentes do sangue.
A conexión do colesterol con ácidos graxos
O colesterol únese facilmente aos ácidos graxos e forma colesterol. Se o colesterol se combina con ácidos graxos saturados de orixe animal (palmíticos, esteáricos), entón fórmanse ésteres de colesterol insolubles, precipítanse facilmente. Estes ácidos estimulan a formación de colesterol endóxeno. Cando o colesterol se combina con ácidos graxos insaturados de orixe vexetal (linolénico, linoleico, araquidónico), fórmanse ésteres de colesterol facilmente solubles, que son facilmente absorbidos e contribúen á eliminación do colesterol dos vasos sanguíneos. Non obstante, o consumo excesivo de graxas vexetais leva á acumulación de produtos de peroxidación de lípidos que danan a parede vascular.
A relación do colesterol coa lecitina (fosfolípidos)
Normalmente, a relación de colesterol / lecitina "= 1. Aterosclerose desenvólvese se aumenta este coeficiente. A fosfolecitina mantén o colesterol en estado emulsionado e evita a perda de colesterol no endotelio da parede vascular. Isto é facilitado pola presenza no corpo de colina e metionina (queixo cottage, peixe).
A conexión do colesterol con proteínas
O desenvolvemento da aterosclerose depende da concentración de lipoproteínas (LP) (fraccións alfa e beta). Os Alpha-LPs conteñen o 40% de graxa, os beta-LPs conteñen o 93% de graxa. As beta-LP inclúen lipoproteínas de alta densidade (HDL), lipoproteínas de baixa densidade (LDL) e lipoproteínas de moi baixa densidade (VLDL). A maior parte son LDL e VLDL.Desempeñan un papel principal no desenvolvemento da aterosclerose. Os HDL son antiscleróticos. O beta-LDL consta de colesterol, contén ácidos graxos saturados e é pobre en fosfolípidos. Hai receptores especiais para beta-LDL no endotelio vascular. A través destes receptores, o LDL entra na célula, entra nos lisosomas, onde se hidrolizan para formar o colesterol libre. A célula está protexida do exceso de colesterol: a síntese de receptores beta de lipoproteínas de baixa densidade diminúe, a síntese de colesterol endóxeno diminúe, parte do colesterol libre entra no sangue. O HDL capta este colesterol, o colesterol entra no fígado, onde se oxida aos ácidos biliares.
O beta-HDL non ten tales receptores, pero poden eliminar o colesterol dos receptores beta -LDL ou bloquealos. Un aumento significativo no corpo de LDL e VLDL. Unha diminución do HDL leva á acumulación de colesterol libre e ao desenvolvemento de aterosclerose.
As hormonas actúan mediante beta-HDL. Con deficiencia de tiroxina, hormonas sexuais, o contido de beta-HDL diminúe, desenvólvese aterosclerose.
O papel dos danos nas paredes vasculares
R. Virkhov por primeira vez demostrou que o desenvolvemento da aterosclerose está asociado coa destrución da principal substancia de tecido conectivo da parede vascular, e o colesterol e o calcio entran na parede vascular.
Os principais factores que desempeñan un papel no desenvolvemento da aterosclerose
con danos na parede vascular
1. O desenvolvemento de cambios ateroscleróticos pode estar baseado na hialinose da parede vascular, debido á impregnación da parede con proteínas plasmáticas. O proceso inflamatorio pode contribuír á esclerose da parede vascular.
2. As plaquetas xogan un papel importante no transporte de lipoproteínas ás células vasculares. Por un lado, transportan LDL aos receptores celulares e incorporan LDL ás células. Por outra banda, como resultado das transformacións químicas en plaquetas, o colesterol LDL entra na célula ao pasar polos receptores cando bloquean o HDL.
3. Danos hipóxicos na parede vascular
Con hipoxia, os mucopolisacáridos ácidos acumúlanse no endotelio vascular, e a actividade enzimática dos encimas lipolíticos é perturbada. Isto leva a que os colinesters, beta-LDL e VLDL non se descompoñan e precipiten en forma de cristais de colesterol. Estes cristais están fixados con mucopolisacáridos de ácido no endotelio vascular, o que conduce á formación dunha placa aterosclerótica. Con hipoxia tamén sofre a actividade fibrinolítica da parede vascular. A fibrina e o fibrinóxeno acumúlanse, fórmase un coágulo sanguíneo e a parede vascular está saturada de sales de calcio. O tecido conectivo crece, fórmase un proceso aterosclerótico.
4. O dano ao endotelio está determinado polo nivel de presión arterial. Con hipertensión, prodúcese un traumatismo na parede vascular. Isto provoca cambios alterativos-distróficos no endotelio e facilita a formación de placa aterosclerótica.
5. Baixo a influencia da hipoxia, hai unha violación da función dos encimas lipolíticos. Un papel fundamental xoga a lipoproteína lipase, que converte a LDL en HDL. En caso de insuficiencia do encima, o LDL non se metaboliza, acumúlase e deposítase na parede vascular.
6. Os polisacáridos e os mucopolisacáridos ácidos activan a reacción dos fibroblastos. Os fibroblastos son ricos en encimas lipoproteínicas. Os fibroblastos contribúen á formación de fibras de coláxeno. Os barcos fanse ríxidos, non elásticos.
Polisacáridos — Fibroblastos— Fibras de coláxeno
7. O papel dos miocitos. A placa aterosclerótica resultante está cuberta de miocitos. O café, o alcol, un factor neuroxénico considéranse factores de crecemento. Son capaces de provocar unha mutación de células musculares, que posteriormente sofren proliferación.
A. N. Klimov presentou unha teoría autoalérxica da aterosclerose.Como resultado de danos na parede, acumúlase beta-LDL no endotelio. A súa formación é estimulada pola hipoxia. O beta-LDL convértese en alieníxena, autoantíxenos. Os autoanticorpos (vía sistemas T e B) contra beta-LDL fórmanse no sistema fisiolóxico da resposta inmune (PSIO). Na parede vascular fórmase un complexo pathoimmune. O endotelio está danado, libéranse encimas proteolíticas, prodúcese a autólise (auto-dixestión) da parede. Neste momento precipítanse o colesterol, as células do sangue e o calcio.
Autoantíxenos (beta-LDL) — PSIO - Autoanticorpos — Complexo inmunitario
A enfermidade caracterízase por un aumento significativo da LDL no sangue. Isto débese a un defecto xenético nos receptores celulares que fixan o LDL en si mesmos. O tipo de herdanza é autosómico dominante. A enfermidade transmítese de xeración en xeración. A taxa de detección é de aproximadamente 1: 500. En pacientes obsérvanse depósitos xantomáticos na pel e nas articulacións, o que acelera o desenvolvemento da aterosclerose. Moitos pacientes con hipercolesterolemia familiar ata os corenta anos presentan enfermidades coronarias.
Unha predisposición hereditaria á aterosclerose tamén está asociada a un defecto xenético nos sistemas encimáticos que descompoñen o colesterol. Estes encimas pertencen ao grupo de enzimas lisosómicas. Polo tanto, pódese considerar que a aterosclerose é unha das formas de enfermidades de acumulación: os lisosomas capturan o colesterol que penetra na parede vascular, pero debido á súa cantidade excesiva non poden descompoñelo. O colesterol enche os lisosomas, convértense en pingas de lípidos e acumúlanse na célula. A célula transfórmase nunha gota de lípidos máis grande. A formación de placa aterosclerótica prodúcese.
Deste xeito. Análise de teorías e mecanismos do desenvolvemento da aterosclerose, estudos epidemiolóxicos suxiren que o proceso aterosclerótico debe considerarse non só como un problema médico, senón tamén como un problema biolóxico xeral.
Patoxénese xeral da aterosclerose
Trastornos neurolóxicos Hereditarios Trastornos Endocrinos
factores factores dietéticos trastornos lipídicos
Aumento da preparación Hipercolesterolemia
paredes vasculares para inclusión e violación de proteínas
Cales son os factores de risco para desenvolver aterosclerose: métodos de prevención de enfermidades
A aterosclerose é unha enfermidade crónica derivada de trastornos metabólicos. Unha manifestación local deste proceso son os depósitos de compostos circulantes (lípidos) no sangue, así como as células alteradas nas paredes dos vasos danados. As arterias responden á formación de placas mediante unha proliferación irreversible de tecido conectivo. Isto leva a unha deterioración do fluxo sanguíneo nos vasos grandes (aorta) e pequenos.
É case imposible limpar as embarcacións dos depósitos formados. Polo tanto, só a prevención da aterosclerose pode protexer o corpo das consecuencias da enfermidade. Se está ausente, o desprendemento de parte da placa levará o bloqueo das arterias de menor diámetro (ictus) e a discapacidade.
Factores clave de risco para a aterosclerose
 As condicións para a formación de depósitos de lípidos son as seguintes: danos na capa interna (endotelio) e compactación das paredes dos vasos sanguíneos, deterioración da composición do sangue. Os requisitos previos para o desenvolvemento de tales cambios son os factores de risco para a aterosclerose.
As condicións para a formación de depósitos de lípidos son as seguintes: danos na capa interna (endotelio) e compactación das paredes dos vasos sanguíneos, deterioración da composición do sangue. Os requisitos previos para o desenvolvemento de tales cambios son os factores de risco para a aterosclerose.
Algunhas das posicións que afectan ao desenvolvemento da aterosclerose, unha persoa é capaz de controlar de forma independente, sen contactar coas institucións do sistema sanitario. Outros son rastrexados só segundo estudos clínicos. Os factores visibles inclúen:
- Fumar. A nicotina lesiona o endotelio dos capilares. As células danadas non producen NO (unha sustancia que ensancha o lumen do vaso), prodúcese un espasmo da parte periférica do torrente sanguíneo. Isto leva a un aumento das cifras de presión arterial.
- SobrepesoA obesidade adoita ir acompañada de trastornos alimentarios, falta de actividade física necesaria, diabetes mellitus e hipertensión arterial.
- Falta de actividade física: todos os procesos no corpo ralentizan, incluíndo reaccións bioquímicas dirixidas a reducir a deposición de lípidos nos tecidos.
- Idade: moito antes da vellez profunda (homes maiores de 45 anos, mulleres - despois de 55 anos) as paredes das arterias perden gradualmente a súa elasticidade e fanse máis densas.
- Xénero - A aterosclerose ocorre máis a miúdo nos homes.
- Herdanza: se un parente de sangue da primeira liña do sexo masculino menor de 55 anos (feminino - ata 65 anos) foi diagnosticado cunha enfermidade cardíaca ou vascular, isto aumenta o risco de aterosclerose. Neste caso é necesaria a prevención precoz.
- Estrés Mentres experimentan fortes emocións negativas, as hormonas suprarrenais provocan hiperglicemia. O páncreas aumenta a produción de insulina para normalizar os niveis de glicosa. Ambas estas substancias danan a parede vascular, favorecendo a agregación de lípidos.
- O alcohol - no corpo metabolízase ao acetaldehído, o que contribúe á formación de colesterol en exceso. O alcohol etílico dana aos hepatocitos, é dicir, no fígado, prodúcense reaccións de neutralización de fraccións lípidas perigosas.
- A enfermidade coronaria, a síndrome coronaria aguda - maniféstase por presionar periódicamente, ás veces, queimando dores detrás do esternón no momento da sobrecarga física e emocional.
Os factores de risco para o desenvolvemento da aterosclerose, que poden ser identificados mediante estudos clínicos instrumentais e de laboratorio, son os seguintes:
- Hipertensión arterial: mantense un número elevado debido ao espasmo constante dos vasos periféricos, o que leva á compactación das súas paredes. Tamén hai danos na capa interna dos capilares por un fluxo de sangue turbulento.
 Hiperglicemia: un aumento do nivel de glicosa no sangue lastima o endotelio vascular.
Hiperglicemia: un aumento do nivel de glicosa no sangue lastima o endotelio vascular.- Un aumento da proteína C-reactiva (ocorre cun proceso inflamatorio).
- Violación do espectro lipídico do sangue:
- aumento do colesterol total,
- aumento porcentual de colesterol de lipoproteína de baixa densidade (LDL)
- redución porcentual do colesterol lipoproteínico de alta densidade (HDL),
- aumento dos triglicéridos,
Para o cribado profiláctico, a información sobre a proporción de fraccións de lípidos no sangue será significativa. O LDL é o responsable de transportar o colesterol aos tecidos, aumentando a súa deposición. O seu aumento ten unha perspectiva negativa. O HDL elimínase e envíase ao fígado para converter o exceso de graxa do depósito. O predominio desta fracción lipídica é beneficioso para persoas con risco de enfermidade vascular aterosclerótica.
Profilaxe aterosclerótica
Todos os factores de risco clasifícanse en non modificables (os que a prevención non é capaz de influír) e modificables (reversibles).
Non modificables inclúen:
Baséase en factores modificables para dirixir a prevención da aterosclerose vascular:
- cambios no estilo de vida (deixar de fumar, beber alcol, actividade física adecuada, normalizar o peso, minimizar o estrés),
- corrección de parámetros bioquímicos do sangue (cambios no perfil lipídico, hiperglicemia, aumento da frecuencia cardíaca),
- control da hipertensión.
A prevención da aterosclerose divídese en:
- Primaria: fondos dirixidos redución da exposición a factores de risco para o desenvolvemento da enfermidade.
- Secundario: un complexo de cambios no estilo de vida e medicamentos seleccionados, co obxectivo de reducir a probabilidade de complicacións, evitar recaídas, retardar os danos nos vasos sanguíneos en presenza dunha enfermidade.
A prevención primaria e secundaria da aterosclerose úsase para aumentar a duración e mellorar a calidade de vida impedindo o desenvolvemento de complicacións.
Prevención primaria
 A tarefa desta etapa é previr a aparición e reducir a influencia de factores de risco entre a poboación.Pódese levar a cabo a varios niveis:
A tarefa desta etapa é previr a aparición e reducir a influencia de factores de risco entre a poboación.Pódese levar a cabo a varios niveis:
- Estado (determinar a orientación dos programas de educación sanitario-hixiénica da poboación, mellorar o medio ambiente, mellorar as condicións de vida).
- Local (organización a nivel de clínicas, hospitais, dispensarios):
- empregando carteis, táboas, folletos, conversas temáticas e seminarios,
- exploración médica e tratamento de pacientes con diabetes mellitus, hipertensión arterial,
- corrección da dislipemia.
- Persoal (é necesario que unha persoa recoñeza a responsabilidade polo seu estado de saúde):
- abandonar malos hábitos (beber alcol, fumar),
- boa alimentación
- actividade física adecuada
- control de peso (cálculo do índice de masa corporal, segundo unha fórmula ou usando unha calculadora en liña).
Prevención secundaria
A tarefa desta etapa de prevención é deter o progreso dunha enfermidade existente, previr recaídas e complicacións. Nesta fase, o risco de resultado negativo é maior, polo tanto, úsanse métodos médicos para a súa corrección (a súa necesidade está determinada polo risco de morte segundo a táboa SCORE). Sen o uso de drogas, o risco de complicacións é do 10% no primeiro ano, e cada seguinte aumenta outro 5%.
Preparativos cuxa inxestión diaria prevén complicacións de aterosclerose:
- estatinas - medicamentos para reducir o colesterol no sangue,
- antihipertensivos - en combinación (diurético, beta-bloqueante e inhibidores da ACE) para o control completo da presión arterial,
- O ácido acetilsalicílico (Aspirina): para delimitar o sangue, reducir o risco de complicacións agudas.
Segundo este esquema, pódese levar a cabo a prevención da aterosclerose combinada coa hipertensión na vellez.
Os factores desencadeantes da aterosclerose tamén aumentan a probabilidade de desenvolver outras enfermidades do sistema cardiovascular. Polo tanto, a súa influencia debe ser controlada, reducindo o grao de exposición ao corpo (especialmente exóxeno).
É necesario comezar a prevención co traballo sobre un estilo de vida: observar os principios dunha dieta sa, modificar o grao habitual de actividade física e reducir o número de situacións estresantes. Se o proceso patolóxico se agrava, debes recorrer á corrección médica para lograr un control óptimo.
Recomendacións e fármacos para a prevención primaria e secundaria da aterosclerose

A aterosclerose é unha patoloxía grave do sistema cardiovascular, que se caracteriza pola deposición das chamadas placas ateroscleróticas no grosor do forro interno dos vasos sanguíneos. A acumulación de placas ateroscleróticas en vasos de varios calibres, co paso do tempo, leva á súa separación e á aparición de graves complicacións do cerebro, corazón e outros órganos internos. É co obxectivo de previr a aterosclerose, a prevención desta enfermidade realízase de xeito integrado.
Razóns e factores
A formación de cambios ateroscleróticos nos vasos sanguíneos está influenciada por varios factores que poden dividirse condicionalmente en primario e secundario. Como mecanismos primarios para a formación de aterosclerose, hai:
- A acumulación de cristais de ácido úrico no corpo (gota),
- Un aumento sistemático da presión arterial (hipertensión),
- Metabolismo deteriorado dos carbohidratos, incluída a diabetes tipo 1 e 2,
- Enfermidades renais agudas e crónicas acompañadas de uremia,
- Función tiroide insuficiente (hipotiroidismo).
Os chamados factores secundarios para a formación de placas ateroscleróticas representan todo un sistema que consta de características nutricionais, a presenza ou ausencia de malos hábitos, así como outros aspectos do estilo de vida dunha persoa. Entre os factores secundarios na formación de aterosclerose inclúense:

- Consumo de alcohol e tabaco,
- Contido ou deficiencia excesiva no corpo de vitamina D, B12, B6 e ácido fólico,
- Consumo excesivo de alimentos graxos, fritos e picantes, así como varios alimentos de comida rápida e convenientes,
- Sobrepeso
- Estilo de vida sedentario (falta de exercicio),
- O uso a longo prazo de anticonceptivos hormonais,
- A vellez
- Efectos regulares do estrés no corpo, estrés emocional e físico,
- Violación do estado funcional do fígado, producindo un aumento da produción de colesterol endóxeno.
Ademais, o xénero é un factor predispoñente para a aparición de aterosclerose. Os representantes da poboación masculina teñen un maior risco de incidencia de aterosclerose das extremidades inferiores, cerebro e corazón.
Síntomas da enfermidade
Esta condición patolóxica caracterízase por un longo curso asintomático e latente. A formación da enfermidade pode recoñecerse por certos signos, entre os que hai:

- Cefalea e mareos sistemáticos,
- Dor presional na zona do peito, que se estende ata o pescozo, as extremidades superiores e a mandíbula inferior,
- É posible perda de conciencia
- Sinais de insuficiencia renal
- Alteración do ritmo cardíaco, extrasistole,
- Sinais de angina pectorais,
- Diminución da agudeza visual,
- Sensación de conxelación e adormecemento das extremidades inferiores e superiores.
Co desenvolvemento da aterosclerose das extremidades inferiores, unha persoa pode observar tales signos:
- Queratinización excesiva de certas seccións da pel das pernas,
- Úlceras tróficas
- Palillo da pel,
- Cambios atróficos nos músculos das extremidades inferiores.
Características do diagnóstico e tratamento
O diagnóstico desta condición patolóxica implica un enfoque integrado. Ten en conta os síntomas característicos da aterosclerose, así como a presenza de factores de risco. Pódese detectar un espesamento ou estreitamento do lumen dos vasos sanguíneos mediante dopplerografía por ultrasóns, que é capaz de avaliar o estado do fluxo sanguíneo nos grandes vasos. Pódese avaliar o estado das arterias coronarias durante o procedemento de resonancia magnética ou exame angiográfico. Ademais, o chamado perfil de lípidos realizado no laboratorio e deseñado para determinar a cantidade e relación de graxas no corpo é un método de diagnóstico igual de importante.
A loita contra os cambios ateroscleróticos no corpo realízase mediante métodos farmacolóxicos, así como métodos de tratamento invasivos. A terapia farmacéutica desta enfermidade inclúe non só o uso das estatinas anteriores, senón tamén anticoagulantes. O representante máis rechamante deste grupo é o ácido acetilsalicílico, que impide a agregación plaquetaria e a formación de coágulos sanguíneos.
En doses mínimas, estes medicamentos prescríbense ás persoas, co obxectivo de previr un infarto e un infarto de miocardio. Ademais, a terapia para aterosclerose pode incluír o uso dun fármaco como a Heparina. Esta sustancia ten un efecto deprimente no sistema de coagulación do sangue. No tratamento da arteriosclerose cerebral, o medicamento selecciona os fármacos.

Se o método de tratamento conservador é ineficaz, os especialistas médicos deciden sobre a necesidade dunha intervención cirúrxica, que ten como obxectivo normalizar a patencia das arterias. Un método mínimamente invasivo para corrixir a patencia vascular é a angioplastia en globo, durante a cal se introduce un catéter especial. Este catéter realiza o estiramento das paredes arteriais e tamén promove a resorción de placas ateroscleróticas e coágulos de sangue.
Un método máis radical é o procedemento para instalar stent vasculares, cuxa función é evitar que as paredes do vaso sanguíneo se queden.
O tratamento da aterosclerose con remedios populares realízase só coa consulta previa dun médico.
Prevención de aterosclerose
Na práctica médica distínguese a prevención primaria e secundaria da aterosclerose vascular, que inclúe tales medidas:
- Eventos primarios. A chamada prevención primaria da aterosclerose inclúe un conxunto de métodos para evitar a aparición desta enfermidade, que se implementan entre grupos de poboación que non padecen trastornos agudos e crónicos dos órganos do sistema cardiovascular e do fígado,
- Eventos secundarios. Este tipo de prevención dos cambios ateroscleróticos é relevante para as persoas que padecen trastornos funcionais e orgánicos do sistema cardiovascular, así como para aqueles que están expostos a factores adversos. A prevención secundaria consiste en receitas e recomendacións médicas que debe realizar o paciente baixo a supervisión dun especialista médico.

Ademais, o plan estándar para a prevención primaria dos cambios ateroscleróticos inclúe os seguintes elementos:
- Prevención do consumo excesivo de alcol e tabaco entre diferentes grupos de idade,
- Implementación de medidas antiestrés en grandes institucións estatais e en diversas industrias,
- Aumentar a dispoñibilidade e a calidade da atención médica,
- Realizar educación para a saúde entre a poboación,
- Identificación e rexistro de persoas que padecen diabetes mellitus e hipertensión.
Características de alimentación
Unha especie de prevención e tratamento da aterosclerose, ineficaz sen recomendacións dietéticas. Unha dieta moderada de proteínas graxas e carbohidratos debería estar presente na dieta de cada persoa. A relación destes elementos depende do nivel de tensión física e mental do corpo, da natureza e das condicións de estudo e traballo.
Prohíbense categoricamente diversos produtos semi-acabados, comida rápida, así como pastelería en exceso. Recoméndase substituír estes produtos nocivos por froitas frescas, verduras e zumes de froitas. A persoas propensas a un aumento rápido de peso aconséllase limitar a inxestión de chamados carbohidratos sinxelos e alimentos graxos.

Para avaliar a eficacia da dieta, recoméndase que cada persoa faga unha proba de sangue para o colesterol. Ante unha predisposición individual á acumulación de colesterol, recoméndase excluír da dieta tales alimentos:
- Carnes graxas
- Carnes afumadas
- Salo
- Crema de leite
- Maionesa
- Repostería
- Varios ketchups e salsas,
- Pratos picantes
- Bebidas alcohólicas.
Pola contra, a harmonización do metabolismo dos lípidos no corpo facilítase coa utilización de tales alimentos: cereais (millo e trigo mouro), verduras e froitas frescas, marisco e peixe mariño. Recoméndase que estes produtos se consuman fervidos ou ao vapor.
A viabilidade de reducir o colesterol
Moitos medios de comunicación defenden a necesidade de reducir o colesterol no corpo. Sen dúbida, o colesterol xoga un papel importante na formación de cambios ateroscleróticos no corpo, pero este papel está moi lonxe do principal. No curso de estudos clínicos estableceuse o importante papel das enfermidades infecciosas agudas no mecanismo de aparición de aterosclerose. Xunto con actividades dirixidas a previr a acumulación de colesterol, a prevención da aterosclerose inclúe a prevención da infección respiratoria, a implantación da vacinación rutinaria, o fortalecemento das defensas do corpo e o uso de axentes antivirais eficaces.
Antes de facer do colesterol o principal motivo da formación de cambios ateroscleróticos, é necesario familiarizarse co papel positivo desta sustancia no corpo. Este composto biolóxico non ten análogos nos seguintes números:
- Durante a síntese de hormonas sexuais,
- Con desenvolvemento intrauterino do sistema nervioso central do feto,
- Durante a síntese de vitamina D,
- Na produción de hormonas suprarrenais.
Ademais, este composto é un antioxidante natural que promove a eliminación de substancias non oxidadas. Unha deficiencia de colesterol no corpo vai acompañada dun aumento da carga no fígado, polo que ela ten que duplicar a produción independente deste elemento.
É por iso que se recomenda a persoas que padecen patoloxías crónicas provocadas por un alto consumo de alimentos graxos para tomar medidas para reducir a concentración de colesterol no corpo.
Baixar o colesterol no corpo
E se se demostra un aumento constante do colesterol no corpo a través de probas de laboratorio, os especialistas médicos realizan unha selección individual de terapia farmacéutica, co obxectivo de reducir o número de lipoproteínas. O uso de medicamentos especiais só se xustifica se a corrección dietética do colesterol é ineficaz. Os grupos máis comúns de medicamentos que axudan a reducir o colesterol no corpo inclúen:

- Secuestradores de ácidos graxos. Estas drogas úsanse para previr a aterosclerose dos vasos cerebrais, xa que axudan a inhibir a absorción do colesterol do intestino. Representantes brillantes deste grupo son Colestipol, Colestiramina, Beta-Sitosterol,
- Estatinas As estatinas modernas inhiben a produción de colesterol endóxeno por células do fígado en mozos e mozos. Ademais, no contexto do uso de estatinas realízase a prevención da destrución de placas ateroscleróticas formadas. Representantes brillantes do grupo estatina son Miskleron, Simvastatin, Lovastatin e Rosuvastatin,
- Derivados do ácido nicotínico. Este grupo de drogas ten un efecto estimulante no metabolismo dos lípidos, acelera a rotura de graxas e dilata os vasos sanguíneos. Isto permítelle tratar os efectos da aterosclerose das extremidades inferiores con este grupo de medicamentos.
- Fibras. O mecanismo de acción destes fármacos baséase na destrución enzimática de placas ateroscleróticas. Como exemplos de fibratos, o ciprofibrato está illado.
O nomeamento de cada un destes grupos debería estar suxeito á dispoñibilidade de probas apropiadas. A selección de nomes e dosificación é realizada por un especialista médico cualificado de xeito individual.
Falando do nomeamento de cada un dos grupos de drogas, non podemos evitar mencionar o risco potencial de desenvolver reaccións adversas de órganos e sistemas. Dependendo da categoría seleccionada de fármacos antiscleróticos, o desenvolvemento de tales efectos secundarios é posible:
- As reaccións adversas ao tomar secuestrantes exprésanse en forma de síntomas como lesións ulcerativas da membrana mucosa do estómago e duodeno, diarrea, dor no abdome, estreñimiento e a formación de hemorroides,
- As estatinas e os fibratos poden causar reaccións indesexables como dor abdominal, trastornos do soño, aumento da formación de gases nos intestinos, náuseas, diminución da hemoglobina, estreñimiento, así como reaccións alérxicas locais e sistémicas,
- Os derivados do ácido nicotínico poden causar efectos secundarios como a vermelhidão da pel do rostro, coceira, un aumento da glicosa no sangue, exacerbación da enfermidade do cálculo biliar e úlceras do estómago, unha sensación de calor en todo o corpo.
Ademais, cada un dos grupos de medicamentos enumerados ten unha serie de contraindicacións xerais e individuais. Na lista de contraindicacións xerais inclúense os seguintes elementos:
- Hipertensión de 2 e 3 graos,
- O período de parto e lactación,
- Insuficiencia renal e hepática
- Enfermidades crónicas da vesícula biliar e fígado
- Úlcera péptica do estómago e duodeno.
Xunto cos beneficios terapéuticos, as estatinas teñen un efecto adverso sobre a inmunidade da gripe humana. O efecto negativo débese a unha diminución do nivel de anticorpos específicos no corpo que foron sintetizados baixo a influencia dunha vacina contra a gripe.
Os datos máis modernos sobre ensaios clínicos mundiais indican o desenvolvemento e a introdución dunha vacina específica contra a aterosclerose, que é superior no seu efecto terapéutico ás estatinas. Non obstante, esta vacina non ten o seguinte número de efectos secundarios.
Métodos adicionais de prevención
A prevención integral dos cambios ateroscleróticos no corpo, inclúe non só recomendacións dietéticas, corrección de estilo de vida e medicación, senón tamén medidas para combater enfermidades crónicas. As enfermidades como a diabetes tipo 1 e tipo 2, así como a hipertensión arterial poden contribuír ao desenvolvemento desta patoloxía. O diagnóstico oportuno e a corrección de drogas destas enfermidades reduce significativamente o risco de formación de placa aterosclerótica no lumen dos vasos sanguíneos.
É importante lembrar que a aterosclerose vascular é unha patoloxía grave que ten unha tendencia a progresar rapidamente ao longo da vida. Coa máxima limitación de factores predispoñentes e corrección da condición xeral do corpo, cada persoa ten a oportunidade de previr ou disuadir a progresión desta enfermidade. En materia de tratamento, recoméndase cumprir as instrucións médicas e as dosas prescritas de medicamentos.

 Hiperglicemia: un aumento do nivel de glicosa no sangue lastima o endotelio vascular.
Hiperglicemia: un aumento do nivel de glicosa no sangue lastima o endotelio vascular.