Como inxectar insulina na diabetes
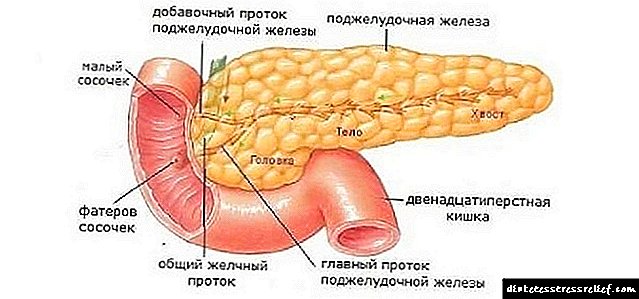
A hormona insulina producida polo páncreas é necesaria para manter a homeostase na glicosa, regular o metabolismo de carbohidratos e proteínas e o metabolismo enerxético. Cando esta hormona non é suficiente, desenvólvese unha hiperglucemia crónica, indicando a maioría das veces diabetes mellitus, e entón prescríbese insulina para a diabetes.
Tratamento coa insulina para a diabetes
Por que inxectan insulina para a diabetes? A tarefa que resolve o tratamento coa insulina na diabetes é proporcionarlle ao corpo esta hormona, xa que no caso da diabetes tipo 1 as células β pancreáticas non cumpren a súa función secretora e non sintetizan insulina. Os endocrinólogos chámanlle inxeccións regulares de insulina neste tipo de terapia de substitución de insulina diabética dirixida a combater a hiperglicemia, unha concentración aumentada de glicosa no sangue.
E as principais indicacións para o uso de preparados de insulina son a diabetes mellitus dependente da insulina. ¿Podo rexeitar a insulina na diabetes? Non, é necesario inxectar insulina en diabetes tipo 1, xa que a falta de hormona endóxena o único xeito de controlar a concentración de glicosa no sangue e evitar as consecuencias negativas do seu aumento. Neste caso, o efecto farmacolóxico da insulina, é dicir, dos preparados de insulina, reproduce exactamente o efecto fisiolóxico da insulina producida polo páncreas. É por esta razón que a adicción á insulina na diabetes non se desenvolve.
Cando a insulina prescrita para a diabetes está relacionada con esta hormona? A insulina para a diabetes tipo 2 - cunha maior necesidade de insulina debido á resistencia de certos receptores de tecidos á hormona que circula polo sangue e ao metabolismo dos carbohidratos deteriorado - úsase cando as células β pancreáticas non son capaces de satisfacer esta necesidade. Ademais, a disfunción progresiva das células β en moitos pacientes obesos leva a unha hiperglicemia prolongada, a pesar de tomar medicamentos para baixar o azucre no sangue. E despois cambiar á insulina na diabetes tipo 2 pode restablecer o control glicémico e reducir o risco de complicacións asociadas á diabetes progresiva (incluída a coma diabética).
Estudos publicados na revista The Lancet Diabetes & Endocrinology en 2013 demostraron a eficacia da insulina terapia intensiva a curto prazo no 59-65% dos pacientes con diabetes tipo 2.
Así mesmo, pódense prescribir inxeccións de insulina para este tipo de diabetes por un período limitado de tempo debido a intervencións cirúrxicas, patoloxías infecciosas graves ou condicións agudas e de emerxencia (principalmente para infartos e ataques cardíacos).
A insulina úsase na diabetes de mulleres embarazadas (a chamada diabetes mellitus xestacional) - se pode normalizar o metabolismo dos carbohidratos e frear a hiperglucemia cunha dieta. Pero durante o embarazo, non se poden usar todos os preparados de insulina (senón só insulina humana): o endocrinólogo debe escoller o remedio adecuado - tendo en conta contraindicacións aos medicamentos e aos niveis de azucre no sangue dun determinado paciente.
Insulina antes ou despois das comidas
O calendario das inxeccións de insulina está afectado pola dose requirida do medicamento, o seu tipo e as comidas. O horario exacto debe ser prescrito por un médico. Ademais, selecciona o calendario de inxección óptimo, dieta, tipo de inxeccións.
A dose de administración do medicamento depende directamente do número de calorías consumidas durante as comidas, polo tanto, coa diabetes, mantense unha conta completa do número de calorías e do nivel de glicosa.
Os diabéticos co primeiro tipo de diabetes deben inxectar insulina dúas veces ao día pola mañá e pola noite. Os expertos recomendan unha inxección antes das comidas, para que o paciente poida estabilizar o azucre.
Os diabéticos co segundo tipo de enfermidade son mellores para manter o nivel adecuado de azucre, sen a administración obrigatoria de insulina. Nalgúns casos, inxectase insulina antes da cea ou o almorzo, xa que na primeira metade do día a insulina é débil e o fármaco administrado axudará a manter o equilibrio adecuado.
Onde inxectar insulina
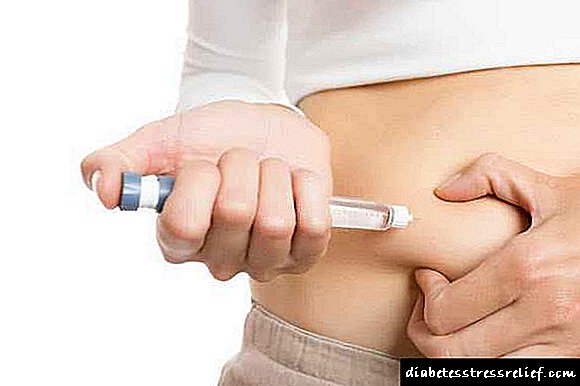
Podes inxectar insulina en diferentes lugares da zona do corpo. É importante que o lugar onde se administre o medicamento non teña grandes vasos sanguíneos, xa que cando a insulina entra en contacto co sangue, a acción se produce ao instante, o que non é moi bo para a persoa que realiza este procedemento diariamente.
Os médicos e pacientes teñen os seus propios conceptos xeneralizados que explican áreas específicas do corpo nas que é necesaria unha inxección:
- O abdome é a área do corpo, ao redor do ombligo, ao nivel do cinto, pégase insulina curta.
- Ao lado da coxa (un lugar raro para a inxección).
- Inxectase insulina longa no brazo para proporcionar un efecto máis longo.
Para a inxección, a zona da pel na que se realizará a inxección non ten que rocerse con alcol, senón lavala con auga morna xabonosa. A técnica de inxección consiste en tirar a pel no lugar adecuado, inserir a agulla nun ángulo de 45 graos. O stock debe ser presionado o máis suave posible, despois do que hai que esperar uns 5-7 segundos e conseguir a agulla.
É importante considerar a distancia entre os puntos nos que se realizou a inxección a última vez. A distancia mínima que debería ocorrer entre eles é de 2-3 centímetros.
A eficacia da insulina tamén depende da temperatura á que se realice a inxección; nunha atmosfera fría, a acción da insulina será máis lenta.
A técnica de administración de insulina no abdome consiste en colocar a agulla a unha distancia de 2,5 cm de calquera cicatriz, talpa e 5 cm do ombligo.Non pode introducir a droga no lugar onde houbese contusións ou hai unha pel delicada.
Cal é o perigo da diabetes e as súas complicacións?

O algoritmo correcto para a administración de insulina no abdome:
- A pel recóllese cos dedos, ao tempo que se demora (porque o medicamento só debe inxectarse na graxa subcutánea).
- A agulla debe colocarse nun ángulo de 90 ou 45 graos (dependendo do sitio de inxección e grosor da pel).
- O medicamento inxectase con movementos rápidos, despois do cal durante uns 5 segundos a agulla é mantida baixo a pel e retírase dela.
- Despois da inxección, a xeringa colócase nun recipiente especial que protexe contra obxectos afilados.
Normalmente, cando o medicamento é inxectado no extremo inferior, a insulina ten un efecto a curto prazo, pero máis rápido, porque a inxección é intramuscular. Ademais, tal inxección pode causar máis sensación de dor e hemorraxia que con inxeccións no tecido subcutáneo.
Os expertos non recomendan esta inxección nesta parte do corpo, xa que isto pode causar unha serie de efectos secundarios, que agravan a condición do paciente.
As inxeccións no ombreiro adoitan ser unha das máis convenientes cando o paciente fai isto por conta propia. O algoritmo de accións é similar á técnica de inxección no estómago, polo que o principal é observar correctamente a dosificación e atopar un lugar que non estea situado preto de grandes vasos sanguíneos. É necesario introducir a droga no músculo deltoide do ombreiro.
Como inxectar insulina nun neno
Un neno necesita unha dose baixa, polo que os pais primeiro deben familiarizarse coa forma de diluír a droga. Nenos nos que o primeiro tipo de diabetes require constantemente unha inxección de insulina, xa que o corpo non a produce por si só.
A insulina introducida axuda a manter unha cantidade normal de azucre.
Co segundo tipo de diabetes, o neno pode non ter grandes problemas coa glicosa, polo tanto, para manter a súa cantidade normal no sangue serán medicamentos bastante especiais. O uso de insulina pode ser necesario só nalgúns casos, mentres se combina con outros fármacos.
Os nenos non poden inxectar insulina por si mesmos, polo que os pais teñen que coidar para proporcionarlle ao neno unha inxección. Os nenos maiores de 10 anos poden aprender a facer unha inxección por conta propia. Para iso, os pais precisan explicar con precisión a secuencia de accións:
- Lavar as mans, secalas.
- Recoller xeringas, ampolas, la de algodón e alcol.
- Comprobe o etiquetado de insulina.
- Prepare o medicamento en si (dilúeo ou mestura dous tipos diferentes), depende da prescrición do médico que o atende.
Como nos adultos, a insulina inxectada no abdome funciona mellor. Se o lugar cambia a diario, entón é preciso determinar a hora exacta na que a droga será introducida regularmente no corpo.
O mellor é inxectar insulina
É necesario inxectar insulina cunha xeringa especial destinada a uso único. Hai dous tipos de xeringas: unha xeringa regular de insulina e unha pluma.
Moitas empresas producen xeringas de insulina. Segundo o estándar, son de plástico transparente, que ten 4 partes: un corpo cilíndrico (onde está indicada a marca), o talo, a agulla e a tapa son móbiles. Algúns modelos teñen unha agulla extraíble, outros conectados ao corpo.
As xeringas estándar de insulina están deseñadas para un milímetro de insulina cunha concentración de 40 U / ml. Se unha persoa necesita administrar máis de 40 unidades do medicamento, é mellor tomar unha xeringa que conteña 80 unidades. Para a falta de dor, é habitual usar a xeringa unha soa vez, pero se é necesario, pode empregarse unha xeringa 2-3 veces. Cada vez, a agulla se fará contundente, polo que mentres está ben afiada, é mellor inxectala no estómago e despois de que se bote no brazo ou na perna.
Por primeira vez en 1983, puxéronse á venda xeringas especiais para un bolígrafo estándar. As xeringas desta produción teñen vantaxes e contras. O plus é a posibilidade de inxectar en calquera parte, xa que non hai que desnudarse e, ademais, a agulla nunha xeringa é moito máis fina que nunha regular.
 Xiringa para pluma
Xiringa para pluma
Unha pluma de xiringa véndese nun caso especial, como para unha pluma. Non se recomenda o uso de tal xeringa para persoas que precisen unha pequena dose de insulina, xa que non ten unha escola inferior a 1 unidade, a diferenza dunha xeringa estándar.
Por que salta o azucre no sangue
Insulina embarazada
Moitas veces, as nenas que teñen problemas con alto contido de azucre, pregúntanse: podo inxectar insulina durante o embarazo. Os médicos neste caso non sempre prescriben inxeccións obrigatorias de insulina, xa que na maioría dos casos o embarazo ocorre en nenas que teñen un segundo tipo de enfermidade na que o azucre pode ser controlado por outros métodos (dietas cunha cantidade mínima de hidratos de carbono).
Se aínda hai necesidade de insulina adicional, os médicos prescriben un medicamento para mellorar o páncreas. Neste caso, administrase insulina curta. Os matices sobre este procedemento durante o embarazo son os seguintes:
- A inxección de insulina é necesaria cando o páncreas a desenvolveu de xeito natural. Antes de comer, inxéctase insulina curta, entre diferentes recepcións de alimentos - moito tempo.
- Antes de ir para a cama, a nai expectante ten que medir a cantidade de azucre. O indicador normal é de ata 6,0 mmol / l.
- O día do nacemento é necesario un seguimento constante da cantidade de glicosa, xa que debido ao estrés pode aumentar e diminuír nun período de tempo bastante curto.
- Tamén é necesario controlar o nivel de glicosa durante a lactación.
- As nais necesitan realizar exercicios regulares en modo moderado.
- Despois de parir, á nena prescríbelle insulina con exposición prolongada para manter o azucre.
Que pasará se se administra insulina a unha persoa sa
O medicamento é necesario só para aquelas persoas que teñan problemas coa produción natural de insulina, polo que a resposta á pregunta "se inxectar insulina a unha persoa sa" é a seguinte:
- Unha única inxección do medicamento no corpo dunha persoa sa pode causar moitos efectos secundarios, xa que a insulina en si é un medicamento bastante forte.
- Nalgúns casos, será necesario aclarar o estómago, os intestinos.
- O corpo, en principio, percibe a insulina inxectada como un veleno, resultando en intoxicación do corpo.
- O azucre dunha persoa sa comeza a caer significativamente e a diminuír en termos, o que pode levar consecuencias asociadas a complicacións.
- Con inxeccións frecuentes do medicamento, unha persoa sa pode ter problemas coa glándula tiroide, e deixa de producir de forma independente esta sustancia.
É posible inxectar insulina caducada?
Está estrictamente prohibido facer inxeccións cun medicamento caducado, xa que os medicamentos que caducaron poden entrar en reaccións químicas no corpo, como consecuencia dos cales os produtos de descomposición comezan a afectar o sistema hormonal, cambiando as súas propiedades e provocando efectos secundarios.
Nunca se pode determinar con exactitude o que ocorrerá exactamente co corpo, polo tanto, debe excluírse tal risco e só se lle inxectar un produto adecuado.
Que pasa se os diabéticos non inxectan insulina?
Se un diabético co segundo tipo de enfermidade deixa de inxectarse, o azucre no sangue aumentará, como consecuencia do cal o paciente recibirá complicacións ou un coma hiperglicémico. En pacientes con enfermidade tipo 1, a ausencia de inxeccións de insulina está chea de cetoacidosis. No peor dos casos, un exceso de azucre pode levar á amputación das extremidades ou á cegueira.
Como se introduce a insulina no corpo
 Son necesarias inxeccións diarias de toda a vida para persoas con diabetes tipo 1. No segundo tipo de enfermidade tamén se necesita insulina. As inxeccións puntuais de insulina poden salvalo da morte debido a un coma diabético. A insulina tamén está indicada para a diabetes gestacional para evitar anormalidades fetales durante o embarazo.
Son necesarias inxeccións diarias de toda a vida para persoas con diabetes tipo 1. No segundo tipo de enfermidade tamén se necesita insulina. As inxeccións puntuais de insulina poden salvalo da morte debido a un coma diabético. A insulina tamén está indicada para a diabetes gestacional para evitar anormalidades fetales durante o embarazo.
Agora o método máis popular de inxectar insulina é unha pluma de xiringa. Esta unidade pódese levar a todos os lugares contigo cun bolso ou bolsa. A pluma de xeringa ten un aspecto agradable e inclúense agullas desbotables.
Agora as xeringas case prefiren non poñer. As xeringas de mango úsanse máis, xa que é máis conveniente administrar insulina no brazo e noutras partes do corpo.
Pódense administrar inxeccións de insulina:
A insulina de acción curta é administrada durante a formación dun coma diabético. Pode descubrir como se pode inxectar insulina, pero hai algúns segredos. Ao realizar o procedemento para administrar insulina, debe observarse unha certa secuencia de accións.
Debe facer inxeccións segundo certas regras:
- Antes de facer unha inxección, ten que lavarse ben as mans cun xabón de calidade,
- asegúrese de que o lugar onde inxecta a insulina estea limpo,
- a zona non se frega con alcol porque destrúe insulina,
- xire a xeringa varias veces para evitar a mestura do medicamento,
- a dose calcúlase, o medicamento está marcado nunha xeringa, previamente comprobada para o seu rendemento,
- cada vez que necesite coller unha agulla nova,
- para facer unha inxección, necesitas dobrar a pel e inxectar a droga alí,
- a agulla está na pel durante 10 segundos, a substancia inxecta lentamente,
- o pliegue está enderezado e non precisa limpar a área de inxección.
É importante saber onde se pode inxectar insulina. A peculiaridade da introdución está afectada polo peso dunha persoa. Existen diferentes xeitos de administrar esta hormona. Para determinar onde injectar insulina, debes prestar atención ao peso da persoa.
Se con diabetes unha persoa ten sobrepeso ou normal, inxecta insulina vertical. No caso de persoas delgadas, a xeringa debe colocarse nun ángulo de 45-60 graos á superficie do dobre da pel.
A administración puntual dunha inxección de insulina é a clave para a saúde e para salvar vidas dun diabético.
Onde se realizan as inxeccións de insulina?
 Podes poñer inxeccións de insulina en varias áreas do corpo. Para facilitar a comprensión mutua entre o paciente e o médico, estas áreas teñen certos nomes. Por exemplo, o nome xenérico "estómago" é unha rexión case umbilical ao nivel do cinto.
Podes poñer inxeccións de insulina en varias áreas do corpo. Para facilitar a comprensión mutua entre o paciente e o médico, estas áreas teñen certos nomes. Por exemplo, o nome xenérico "estómago" é unha rexión case umbilical ao nivel do cinto.
A biodisponibilidade é a porcentaxe da sustancia no sangue. A eficacia da insulina depende directamente de onde se administra a insulina.
O mellor é inxectar insulina no abdome. Os mellores puntos para a inxección son áreas a poucos centímetros á esquerda e dereita do ombligo. As inxeccións nestes lugares son bastante dolorosas, polo que inxecta despois do desenvolvemento de habilidades.
Para reducir a dor, pódese inxectar insulina na coxa, máis preto do lado. Nestes lugares para a inxección cómpre picar con pouca frecuencia. Non podes facer unha segunda inxección in situ, debes retroceder uns centímetros.
Na zona dos omoplatos, a insulina non se absorbe así como noutras zonas. Os lugares para a insulina deben alternarse. Por exemplo, "perna" é "barriga" ou "man" é "barriga". Se a terapia se realiza con insulinas de acción longa e curta, entón a curta colócase no estómago e a longa colócase no brazo ou na perna. Así actuará a droga o máis rápido posible.
Coa introdución de inxeccións de insulina mediante unha xeringa de pluma, calquera área do corpo vólvese accesible. Usando unha xeringa regular de insulina, pódense facer inxeccións na perna ou no estómago.
Unha persoa diagnosticada de diabetes debe ensinar á súa familia e aos seus seres queridos como administrar inxeccións de insulina.
Como se administra insulina?
 Agora a insulina adóitase administrar con xeringas para pluma ou xeringas comúns desbotables. Esta última opción é a máis frecuentemente usada por persoas de idade avanzada. A xeración máis nova prefire usar unha xeringa, porque este dispositivo é máis cómodo, pódese levar contigo.
Agora a insulina adóitase administrar con xeringas para pluma ou xeringas comúns desbotables. Esta última opción é a máis frecuentemente usada por persoas de idade avanzada. A xeración máis nova prefire usar unha xeringa, porque este dispositivo é máis cómodo, pódese levar contigo.
Antes de realizar a inxección, cómpre comprobar se a pluma de xiringa funciona. O dispositivo pode romperse, o que levará a unha dose incorrecta ou a administración sen éxito do medicamento.
Entre as xeringas de plástico, cómpre escoller as opcións cunha agulla incorporada. Por regra xeral, a insulina non permanece en tales dispositivos despois da inxección, o que significa que o volume chegará por completo ao paciente. É importante notar cantas unidades de insulina inclúen unha división a escala.
Todas as xeringas de insulina son desbotables. Na maioría das veces, o seu volume é de 1 ml, isto corresponde a 100 UI - unidades médicas. A xeringa ten 20 divisións, cada unha das cales corresponde a dúas unidades de insulina. Na pluma de xeringa, a división da escala é de 1 UI.
A xente adoita ter medo a comezar inxeccións de insulina, especialmente no estómago. Pero se realizas correctamente a técnica, podes realizar inxeccións con éxito, onde se inxecta insulina por vía intramuscular.
Os diabéticos con diabetes mellitus tipo 2 non queren cambiar ás inxeccións de insulina para non recibir inxeccións todos os días. Pero aínda que unha persoa ten precisamente este tipo de patoloxía, aínda debe aprender a técnica de administración de insulina.
Sabendo onde se dan as inxeccións con insulina e con que frecuencia debe suceder, unha persoa poderá asegurar un nivel óptimo de glicosa no sangue. Así, preverase a prevención de complicacións.
Non esquezas que calquera zona na que se administre insulina pode cambiar as súas características. Se quenta a pel, por exemplo, tómate un baño, entón na zona da inxección comezarán os procesos biolóxicos activos.
Non deberían aparecer feridas no lugar da inxección, especialmente no abdome. Nesta zona, a sustancia absorbe máis rápido.
No caso das nádegas, a absorción do medicamento acelerarase se realizas exercicios físicos ou andas en bicicleta.
A sensación de inxeccións de insulina
 Ao realizar inxeccións de insulina en certas áreas, aparecen diferentes sensacións. Con inxeccións no brazo, case non se sente dor, o máis doloroso é o abdome. Se a agulla é afiada e as terminacións nerviosas non se tocan, entón a dor é ausente cando se inxecta en calquera zona e con diferentes tipos de administración.
Ao realizar inxeccións de insulina en certas áreas, aparecen diferentes sensacións. Con inxeccións no brazo, case non se sente dor, o máis doloroso é o abdome. Se a agulla é afiada e as terminacións nerviosas non se tocan, entón a dor é ausente cando se inxecta en calquera zona e con diferentes tipos de administración.
Para garantir a acción cualitativa da insulina, debe introducirse na capa de graxa subcutánea. Neste caso, a dor é sempre leve e as contusións pasan rapidamente. Non é necesario poñer inxeccións nestes lugares antes de que desapareza o hematoma. Se se libera unha gota de sangue durante unha inxección, isto significa que a agulla entrou no vaso sanguíneo.
Ao realizar insulinoterapia e escoller a área de inxección, debes saber que a eficacia da terapia e a velocidade de acción dunha sustancia dependen, en primeiro lugar, de:
- área de inxección
- condicións de temperatura do ambiente.
Na calor, a acción da insulina acelérase e no frío faise máis lenta.
Unha masaxe lixeira da zona de inxección mellorará a absorción de insulina e evitará a deposición. Se se fan dúas ou máis inxeccións no mesmo lugar, entón os niveis de glicosa no sangue poden baixar drasticamente.
Antes das inxeccións, o médico examina a sensibilidade individual do paciente a varias insulinas co fin de evitar efectos secundarios inesperados durante a terapia con insulina.
Áreas de inxección mellor excluídas
 É importante abordar de forma responsable as recomendacións do médico que asiste e facer inxeccións en áreas do corpo que se lles permita. Se o paciente realiza a inxección por conta propia, entón debes escoller a parte dianteira da coxa para a insulina de longa acción. Inxectanse insulinas curtas e ultrahortes no peritoneo.
É importante abordar de forma responsable as recomendacións do médico que asiste e facer inxeccións en áreas do corpo que se lles permita. Se o paciente realiza a inxección por conta propia, entón debes escoller a parte dianteira da coxa para a insulina de longa acción. Inxectanse insulinas curtas e ultrahortes no peritoneo.
A inxección de insulina nas nádegas ou no ombreiro pode ser difícil. En moitos casos, unha persoa non pode facer un dobre na pel nestas áreas de forma que se entre na capa de graxa subcutánea.
Como resultado, o medicamento é inxectado no tecido muscular, o que non mellora en absoluto o estado dunha persoa con diabetes. Para eliminar lugares inapropiados para o procedemento, cómpre asegurarse de que non haxa inxeccións na área prevista:
- selos
- vermelhidão
- cicatrices
- sinais de danos mecánicos na pel,
- contusións
Isto significa que cada día unha persoa necesita tomar varias inxeccións de insulina para sentirse satisfactoria. Neste caso, o lugar de administración da insulina debería cambiar constantemente, de acordo coa técnica de administración do medicamento.
A secuencia de accións implica varias opcións para o desenvolvemento de eventos. Podes realizar unha inxección preto do lugar da anterior, retrocedendo uns dous centímetros.
Tamén está permitido dividir a zona de introdución en catro partes. Un deles úsase durante unha semana e logo comezan as inxeccións na seguinte. Así, a pel poderá recuperarse e descansar.
O experto no vídeo neste artigo contaráche máis sobre a técnica de administración de insulina.
Inxección de insulina: administración de medicamentos

A insulina na dosificación seleccionada polo médico debe administrarse subcutaneamente, no grosor da capa de tecido adiposo. A droga adminístrase cunha pequena agulla ou dispositivo que parece unha pluma. Identificáronse varias superficies diferentes onde se pode administrar insulina. O abdome é o lugar máis popular para inxeccións de insulina, que moitas persoas con diabetes prefiren usar. Para realizar unha inxección nesta zona, é necesario dobrar o tecido adiposo a cada lado na fenda entre a cintura e o seo. Debería estar a uns 4-6 cm do centro do ombligo. Este lugar é conveniente para inxeccións independentes de insulina e a inxección causa menos molestias que noutras zonas.
Que outras áreas están dispoñibles para inxeccións de insulina?
O brazo superior é outro lugar onde se pode inxectar insulina. A agulla debe colocarse na parte traseira do brazo (rexión do tríceps), a zona central máis óptima entre o cóbado e a cabeza humeral. A principal desvantaxe da zona do ombreiro é o feito de que é bastante difícil de usar coa autoadministración da droga. Quizais sexa máis cómodo inxectar insulina no ombreiro non dominante: na man esquerda do paciente dereito ou a man dereita para a esquerda.
A coxa tamén é unha zona moi accesible para autoinjección. Insérase unha agulla na parte dianteira da coxa, no centro da zona entre o xeonllo e a zona inguinal. Realízase unha inxección de insulina, desprazándose lixeiramente desde o centro cara ao exterior da perna. É importante inxectar o medicamento no pliego de graxa de polo menos 4-5 cm. A pesar da dispoñibilidade da zona de inxección, a inxección constante neste lugar moitas veces pode causar molestias ao camiñar ou correr.
Outro lugar para a introdución de insulina pode ser a zona de transición das costas ás nádegas. Para inxectar insulina, debes trazar unha liña imaxinaria pola parte superior das nádegas. A agulla debe situarse por encima desta liña, pero por baixo da cintura, aproximadamente á metade do camiño entre a columna vertebral e os lados. Como no caso do ombreiro, as inxeccións neste lugar son bastante difíciles de practicar coa autoadministración de drogas.
Absorción de insulina, corrección de azucre no sangue
A taxa de absorción e actividade da insulina variará en función de onde se introduciu. As drogas absórbense de diferentes sitios. Esta información pódese empregar ao planificar inxeccións de diferentes tipos de insulina.
Cando se inxecta no abdome, a insulina penetra máis activamente no torrente sanguíneo, o que lle permite normalizar rapidamente a glicosa no sangue. Na zona dos ombreiros, a taxa de absorción media non é tan rápida como no abdome. A introdución de drogas nas nádegas ou cadeiras caracterízase pola taxa de absorción máis lenta.
É mellor administrar insulina de acción rápida na parede abdominal inmediatamente despois de comer. A droga é unha acción longa e intermediaria que se pode introducir noutras áreas. Debido á súa lenta absorción, manteñen mellor un nivel estable de azucre no sangue. A insulina subcutánea é máis eficaz sempre que se resorbe, debido á súa menor taxa de absorción. A actividade física pode aumentar a taxa de absorción de insulina e reduce rapidamente o azucre no sangue, hai que ter en conta estes feitos cando se planifican as inxeccións.
Control da diabetes: características da insulina
É importante entender que a diabetes require unha administración frecuente de insulina e que calquera inxección é unha lesión nos tecidos, aínda que sexa mínima. As inxeccións nos mesmos lugares deben evitarse unha e outra vez. Isto pode irritar a pel e o tecido adiposo subxacente. As inxeccións no estómago só poden causar molestias; ademais, fórmanse complicacións específicas de diabetes. O médico normalmente aconsella cambiar o lugar da inxección.
A administración secuencial de fármacos nun lugar pode levar á formación de dimples na pel (zona de lipoatrofia) ou selos (lipodistrofia). Isto pode resultar incómodo e incluso afecta á absorción da droga. Unha inxección a cada hora do día debe facerse na mesma zona. Non obstante, é importante moverse cara aos lados para asegurarse de que a inxección non caia sempre no mesmo lugar. Por exemplo, sempre se inxecta unha dose nocturna de insulina de longa acción na coxa. Non obstante, cada noite hai un cambio nas coxas dereita e esquerda. Se unha persoa con diabetes sempre inxecta unha dose matinal de insulina de acción rápida no seu estómago, debería alternar os lados esquerdo e dereito.
Administración e nutrición de insulina, control da glicosa no sangue

No tratamento da diabetes é importante a combinación de insulina e nutrición. Por suposto, o uso de insulina só para normalizar os niveis de glicosa non é suficiente, un diabético necesita unha nutrición axeitada constante co cálculo da cantidade de hidratos de carbono alimentarios subministrados con alimentos. Normalmente, se se trata dunha diabetes tipo 1 nunha forma bastante severa, úsanse medicamentos de longa duración que se administran independentemente da nutrición pola mañá e pola noite. Ademais, úsase insulina de acción curta: adminístrase inmediatamente antes das comidas.
Se falamos do segundo tipo, a nutrición axeitada é a que subxace á terapia e non se mostran a todos os pacientes as drogas, especialmente se son inxeccións de insulina. Ademais, as persoas con diabetes deben comprobar regularmente os niveis de azucre no sangue, o médico aconsellará a frecuencia dos indicadores de seguimento. É importante controlar o azucre no sangue introducindo o seu diario ou caderno, para logo mostrar a flutuación dos valores ao médico. Se a dieta non cambiou fronte aos antecedentes da dose seleccionada de insulina, pero os indicadores seguen sendo altos, a dose axústase, analízanse todos os factores que poden afectar o aumento da glicosa. Como un diabético adquire a "experiencia" da enfermidade, aprende a elixir as doses de insulina el mesmo, segundo as situacións e os cambios no azucre no sangue.
Variedades do medicamento
Hai dúas variedades da enfermidade: a diabetes do primeiro tipo, que implica a administración de insulina e unha enfermidade de 2 tipos, para reducir os síntomas, deberían tomarse medicamentos para reducir o azucre.
Por suposto, un bo médico realmente elixirá o mellor método de tratamento da mencionada enfermidade. Ademais de que seleccionará unha dosificación individual de calquera das drogas anteriores, tamén lle dirá realmente aquelas drogas que usan a mellor valoración.
Os mellores remedios son os medicamentos de longa acción que son populares entre os pacientes maiores e os nenos. De feito, neste caso, basta con inxectar varias veces ou tomar pastillas e os saltos de azucre no sangue desaparecerán.
Pero ademais da inxestión puntual de drogas de calidade, é moi importante comer ben. Só se deben empregar para cociñar aqueles produtos recomendados por un especialista. Por exemplo, case todos os expertos médicos din unánime que aos diabéticos non se lles recomenda consumir alimentos fritos, nin demasiado graxos e, por suposto, un que conteña moita glicosa.
Existen diferentes tipos de insulina: ultrashort, curta, media duración e acción prolongada.
Unha variedade ultracurta de insulina tómase xusto antes dunha comida para evitar un forte salto de insulina despois da comida. Úsase un tipo de insulina estendido directamente durante o día, así como á hora de durmir e co estómago baleiro.
Dependendo da cantidade de medicamentos prescritos polo médico, o paciente pode controlar o seu réxime diario e planificalo correctamente. Se a introdución é suficiente só durante o día, non use un dispositivo que facilite a entrada no líquido.
Se é necesario administrar o medicamento varias veces ao día para o tratamento, entón o día está previsto para que poida administrarse a hormona no momento indicado, é mellor usar unha xeringa.

O proceso está previsto con antelación para saber exactamente cando e en que lugar realizar este procedemento. Ademais, para axudar aos diabéticos hai unha lista dos últimos tipos de insulina, así como dispositivos para a súa introdución no corpo do paciente.
Moitos endocrinólogos recomendan que os seus pacientes se preparen con antelación, e así o din, din, escriba a cantidade necesaria de líquido na pluma de xiringa e coloca o dispositivo en condicións estériles. Moitos pacientes escoitan os consellos e marcan previamente a dose necesaria de hormona no seu dispositivo e logo, se é necesario, introdúcense no corpo do paciente.
Desprázanse inmediatamente os dispositivos usados, o seu uso repetido é inaceptable.
A excepción é unha pluma de xeringa, só cambia a agulla.
A diabetes divídese a miúdo en dous tipos. As persoas con primeiro tipo (dependente da insulina) de enfermidade deben usar insulina de acción rápida antes ou despois de comer alimentos.
Moitas veces tes que inxectar insulina en lugares públicos. Por suposto, esta situación afecta negativamente á psique dunha persoa enferma, especialmente dun neno. As persoas con diabetes necesitan inxectar un medicamento de longa acción pola mañá e pola noite.
Así se pode imitar o páncreas.Como e onde facer as inxeccións por diabetes pódense atopar en fotos e vídeos.
A insulina divídese pola duración da acción:
- longa actuación. Úsase en réximes de tratamento estándar antes de durmir ou despois de espertar,
- acción rápida. Usado antes ou despois das comidas para evitar subidas no azucre no sangue.
En diabetes mellitus do segundo tipo, prescríbense inxeccións ou comprimidos de insulina, que aumentan a sensibilidade á insulina, producida polo páncreas. Este tipo de enfermidade é perigoso, pero co tratamento adecuado, podes levar un estilo de vida activo.
Se segues unha dieta e exercicio estrictos, podes prescindir de drogas durante algún tempo, porque o azucre no sangue non subirá.
Non obstante, o seu nivel debe medirse constantemente na casa usando un glucómetro.
Os diabéticos necesitan tratar un fármaco curto e de longa duración. O primeiro tipo adoita picarse antes das comidas e o segundo - dúas veces ao día.
O obxectivo do primeiro é descomprimir o azucre que acompañou a comida para evitar un forte salto no sangue. O tipo estendido está deseñado para manter un nivel estable de azucre durante todo o día.
A selección da hormona, así como o establecemento de doses realízanse estacionarias baixo a supervisión dun médico. O paciente realiza a medición do azucre no sangue por conta propia ata 10 veces ao día.
Para iso, necesita ter o contador máis preciso - un glucómetro. Todos os indicadores obtidos están rexistrados e, examinándoos, o médico selecciona o tipo de fármaco e tamén establece a súa dosificación para o resultado máis estable.
Un punto importante é o enfoque especializado correcto na selección da dose e tipo de insulina. Debe ter en conta os indicadores diarios de azucre, nutrición, así como a actividade física do paciente, porque todos estes factores afectan o resultado das inxeccións de insulina: a taxa de absorción e a ruptura de glicosa.
Síntomas da diabetes e o seu tratamento
Antes de falar de como administrar adecuadamente a insulina, falemos de diabetes. Nunha persoa sa, a glicosa debe estar comprendida entre 3,5 e 6,0 mmol / L. O azucre constantemente elevado é o primeiro síntoma da diabetes. A situación descrita é certa para a diabetes tipo 1.
Técnica de inxección
Quere notar de inmediato que non sempre hai que inxectar un análogo de hormona humana polo método de inxección. Nalgunhas situacións, o paciente é suficiente para tomar medicamentos especiais que axuden a baixar o nivel de glicosa no paciente cando se trata dunha enfermidade de tipo 2.
Pode baixar azucre coa axuda de comprimidos. Ademais, mantense a un nivel normal estimulando o corpo a producir de forma independente a citada hormona.
O páncreas segrega insulina en cantidades suficientes, e o medicamento axuda ao corpo a absorber correctamente a glicosa. Como resultado, a glicosa alimenta as células e satura o corpo con enerxía e, polo tanto, non se asenta no sangue.
A principal causa da diabetes tipo 2 é a falta de sensibilidade á insulina, aínda que o páncreas a produce en cantidades suficientes. Está claro que neste caso non hai necesidade de inxectar insulina con inxeccións, basta con tomar regularmente medicamentos para reducir o azucre.
Está claro que só un médico pode prescribir este ou ese medicamento. Para iso, necesita realizar un exame completo do diabético.
Por certo, independentemente do que lle interesa a unha persoa diagnosticada de diabete, se se trata dunha forma correcta de inxectar unha insulina ou se precisa polo momento inxeccións de insulina para a diabetes, sempre é importante consultar o seu endocrinólogo.
Non podes tomar decisións vostede mesmo. O médico non sempre prescribe inxeccións para a diabetes, ás veces simplemente non son necesarias, en particular cando se trata de enfermidades de tipo 2.
Por suposto, a decisión sobre canto medicamento administrar a un diabético particular é determinada individualmente polo seu médico asistente. Se o diabético non sente malestar grave, os indicadores de azucre están a un nivel lixeiramente máis que aceptable, entón pode administrarse menos insulina.

Por exemplo, basta con facelo unha vez ao día, na comida, ou mellor, xusto despois de tomar. Ben, se o paciente non se sente moi ben, ten saltos frecuentes nos niveis de glicosa e a hormona non se produce de forma independente, terá que ingresala con moita máis frecuencia.
Neste caso, é necesario reducir a glicosa introducindo unha hormona, non só despois de comer, senón tamén nun estómago baleiro.
Por suposto, para determinar todas estas características do corpo, son necesarias probas especiais, que se renden directamente ás paredes dunha institución médica. Tamén terás que analizar estes cambios no corpo ao longo dunha semana, é dicir, varias veces ao día para medir o indicador de glicosa mediante un dispositivo como un glucómetro. Neste caso, é necesaria a dieta correcta.
Debe seguir unha dieta baixa en carbohidratos, non comer alimentos fritos e alimentos que conteñan gran cantidade de glicosa.
Deberías abandonar completamente o consumo de alcol e outros malos hábitos. Ben, non debemos esquecer que os pacientes que se sospeitan do desenvolvemento da enfermidade teñen que reconsiderar o seu réxime diario.
O exercicio minimízase na medida do posible, mentres que tamén é imposible cambiar a un estilo de vida pasivo. As camiñadas regulares ao aire fresco serán moi útiles, pero é mellor rexeitar o exercicio excesivo.
É importante lembrar que a inxección oportuna de insulina axudará a manter os niveis do corpo no nivel correcto.
Despois, hai situacións nas que a enfermidade leva consecuencias negativas, se se descoidan todas estas regras.
Unha pluma de xiringa é un dispositivo moderno, que é un pequeno cartucho cun medicamento dentro. O único inconveniente das plumas de xeringa é que a súa escala ten unha dimensión de só unha unidade.
Dalgunha maneira, a administración exacta dunha dosificación de ata 0,5 unidades cunha pluma de xiringa é difícil. Sempre debe prestar atención ao cartucho, xa que sempre existe o risco de adquirir insulina caducada.
Primeiro debes encher o bolígrafo e sacar unhas gotas da sustancia da agulla para asegurarte de que non haxa burbullas de aire e o fluxo de insulina será libre. Cando o dispositivo estea listo para o seu uso, configure o distribuidor no valor que desexe.
Cando a pluma de xiringa se enche e a escala mostra a dosificación desexada, pode proceder á inxección. É importante seguir as recomendacións do médico sobre a colección de dobras da pel e o ángulo no que se insire a agulla.
Inxéctase insulina e despois de que a persoa prema completamente o botón, cómpre contar ata 10, para sacar a agulla. Se se inxecta unha gran cantidade de insulina, o médico pode aconsellar tomala máis tempo para asegurarse de que a inxección estea completa.
Contar ata 10 ou máis asegura que se administra a dose completa. Tamén axuda a evitar que a sustancia se escape do lugar de inxección despois de que a agulla fora sacada. A pluma de xiringa é un dispositivo individual. Está prohibido o seu uso por outras persoas.
Non deixe a agulla na máquina. A insulina, neste caso, non sae pola agulla do aparello. Ao tirar a agulla, o aire e as substancias nocivas non poden entrar na pluma xiringa. As agullas deben eliminarse sempre correctamente colocando o seu recipiente especial para obxectos afiados.
As áreas do corpo máis adecuadas para inxeccións de insulina inclúen:
Tamén se poden facer inxeccións nos brazos superiores, se hai unha cantidade suficiente de tecido adiposo.
Os médicos aconsellan cambiar a zona de inxección en sentido horario cada vez. É importante desenvolver o seu propio sistema polo cal unha persoa cambiará constantemente de lugar para inxeccións. Cada nova inxección debe facerse nunha nova área do corpo.
Moitas veces os pacientes pregúntanse por que se inxecta insulina no estómago.A resposta é bastante sinxela: nesta parte do corpo a maior cantidade de tecido adiposo.
Podes usar un debuxo ou diagrama corporal para identificar as zonas onde a inxección xa se fixo e onde se fará posteriormente. O médico asistente axudará a crear un calendario para cambiar as áreas da pel para inxeccións.
O vídeo contará detalladamente sobre como inxectar insulina cunha pluma. Podes facer unha inxección no estómago, a 5-6 centímetros do ombligo e non moi preto do lado. Despois debes fixarte no espello e comezar pola parte superior esquerda do lugar de inxección, movendo-se á parte superior dereita e logo á parte inferior dereita e á esquerda inferior.
Ao inxectar nas nádegas, primeiro debes inxectar no glúteo esquerdo xunto ao lado e logo na parte central. A continuación, cómpre facer unha inxección no centro do glúteo dereito e avanzar cara á dereita.
Se o médico di que unha persoa pode facer inxeccións no brazo, ten que mover a zona de inxección de abaixo cara arriba ou viceversa. Debes coller unha agulla de menor diámetro e lonxitude. As inxeccións de agullas curtas son máis versátiles e son adecuadas para a maioría dos pacientes.
A pel pódese levantar só co dedo pulgar e o dedo índice. Se agarra unha zona da pel cun gran número de dedos, pode engancharse ao tecido muscular, o que aumentará o risco dunha inxección no músculo.
Actualmente, a hormona adminístrase empregando plumas de xeringa ou xeringas desbotables. As xeringas son preferidas polas persoas maiores; para os mozos, considérase máis atractiva unha pluma de xiringa, que é cómodo de usar; é fácil de levar contigo, é fácil marcar a dosificación necesaria.
Pero as plumas de xeringa son bastante caras en contraste coas xeringas desbotables, que se poden mercar nunha farmacia a un prezo accesible.
Antes da inxección, deberase comprobar que a pluma de xeringa é operativa. Pode romperse, tamén é probable que a dose sexa puntuada incorrectamente ou a agulla estea defectuosa.
Simplemente non pode enroscar completamente a agulla ao mango e a insulina non fluirá pola agulla. Entre as xeringas de plástico, debes escoller aquelas cunha agulla incorporada.
Neles, por regra xeral, a insulina non permanece despois da administración, é dicir, a dose da hormona administrarase completamente. Nas xeringas con agullas extraíbles, permanece unha certa cantidade de medicamentos despois da inxección.
Debe prestar atención a cantas unidades de insulina representan unha división da escala. As xeringas de insulina son desbotables. Basicamente, o seu volume é de 1 ml, que corresponde a 100 unidades médicas (UI). A xeringa ten 20 divisións, cada unha das cales corresponde a 2 unidades de insulina. Nas plumas de xeringa, unha división da escala corresponde a 1 UI.
Como administrar insulina? Algúns diabéticos usan xeringas desechables para a inxección. Estas xeringas teñen un recipiente de medicación de plástico dividido en 10 partes para calcular a cantidade de medicamento que se inxectará e unha agulla delgada.
O inconveniente do seu uso é que un conxunto de insulina ata o nivel de 1 significa 2 unidades da hormona. Como usar, a xeringa é incorrecta? Dá un erro de metade da división.
Para os nenos enfermos, isto é moi importante, porque coa introdución dun volume de unidade extra da hormona, o seu azucre baixará do normal.
Para a comodidade de autoinxección, desenvolvéronse bombas de insulina. Este é un dispositivo automatizado que se pode configurar para administrar unha cantidade específica de sustancia cando se inxecta. Son fáciles de inxectar insulina. Pero o custo de tales dispositivos é prohibitivo - ata 200 mil rublos. Non todos os pacientes poden pagar eses gastos.
A opción máis aceptable son as xeringas de insulina con pequenas agullas ou xeringas para pluma. Gañan 1 unidade de volume de hormona para un adulto ou 0,5 unidades para un neno. Ao mango está unido un conxunto de agullas, cada unha delas que pode usarse 1 vez. O dispositivo usado para inxeccións afecta a precisión da dosificación.
Non é difícil calcular a cantidade de insulina para cada inxección. Pero isto só é aconsellable para aqueles que seguen a dieta. Se non, observaranse saltos de azucre independentemente da dose.
O cálculo supón que o paciente fai unha inxección antes e despois do sono, mantendo así o nivel diario, o que significa que sobe só despois de comer. A concentración de azucre no sangue debe medirse varias veces ao día, e o contador debe ser absolutamente preciso.
Se o paciente adhírese á dieta prescrita, entón despois de comer, os médicos recomendan unha inxección de insulina curta. Tamén hai unha ultrahorta, pero só é adecuado para o reembolso instantáneo das subidas bruscas do azucre e para a absorción normal dos alimentos será menos útil.