Que é a hipercolesterolemia? Tipos de hipercolesterolemia e o seu efecto no desenvolvemento de enfermidades
Chámase hipercolesterolemia ao exceso da concentración normal de colesterol no sangue. A norma é de 200 ± 50 mg / dl (5,2 ± 1,2 mmol / L) e, por regra xeral, aumenta coa idade.
A hipercolesterolemia adoita desenvolverse debido ao exceso de inxestión de colesterol dos alimentos, así como dos carbohidratos e graxas. A nutrición adecuada ao longo da vida é o factor máis importante na prevención da hipercolesterolemia. Os factores hereditarios xogan un papel importante na predisposición ao desenvolvemento da aterosclerose.
Baixa o colesterol: aceite de oliva, outros aceites vexetais, aceite de peixe mariño, alimentos vexetais ricos en fibra hidrosoluble (cereais, fariña integral), pectina (mazás, bagas), soia. A fibra soluble en auga ou fibra dietética, que só se atopa en alimentos de orixe vexetal, reduce a absorción de colesterol no intestino e reduce a concentración de colesterol total nun 10% e o colesterol de lipoproteína de baixa densidade nun 12% no soro sanguíneo.
14. Aterosclerose: causas bioquímicas, trastornos metabólicos, diagnóstico bioquímico, complicacións. Factores de risco no desenvolvemento da aterosclerose, os seus mecanismos de acción, a prevención.
A aterosclerose é a enfermidade máis común dun curso crónico que afecta ás paredes das arterias, resultado dunha violación do procesamento de graxas (colesterol, lipoproteínas) no corpo. Existe unha acumulación de colesterol e a súa deposición en forma de acumulación de "placas ateroscleróticas" na parede interna dos vasos (íntima), como resultado, a parede das arterias perde elasticidade, aperta, estreita e, como resultado, o subministro de sangue para os órganos é perturbado.
Factores de risco no desenvolvemento da aterosclerose:
Nutrición deficiente. O consumo constante de alimentos cun alto contido en graxas e colesterol, a obesidade leva á deposición de colesterol nas paredes dos vasos sanguíneos, a unha predisposición hereditaria (como resultado dunha deficiencia innata de certas enzimas implicadas na descomposición de graxas, hai un aumento do seu nivel no sangue e deposición nas paredes dos vasos sanguíneos), xénero masculino ( as mulleres protexen en certa medida as hormonas sexuais femininas), Fumar (o tabaco contén substancias que afectan a parede vascular), Diabetes (metabolismo de graxas prexudicadas), Maiores crecemento (asociado ao estilo de vida), cambios hormonais no corpo, presión arterial alta (danos na parede interna das arterias, que provocan a deposición de colesterol en lugares danados), consumo crónico de alcol (diminúe a función hepática, onde se produce a descomposición de graxa), estrés psicoemocional (aumento do colesterol no sangue, danos na parede arterial debido ao seu efecto tóxico e a súa deposición sobre ela), as enfermidades coronarias provocan unha violación da estrutura da parede do vaso e unha perda de colesterol na mesma.
Os trastornos metabólicos na aterosclerose son moi diversos e son reducidos principalmente a hipercolesterolemia, hiperlipoproteinemia, disproteinemia e á acumulación de proteínas dispersas en grosa.
Complicacións da aterosclerose: angina de pecte, infarto de miocardio, arteriosclerose cerebral (dano mental), úlceras tróficas e gangrena da extremidade, trombose vasentular mesentérica.
Diagnóstico de aterosclerose - análise bioquímica do sangue (perfil lipídico), dopplerografía, angiografía.
Código ICB-10
Na clasificación internacional das enfermidades da décima revisión, varios tipos de hipercolesterolemia están asignados ao grupo E78. A hipercolesterolemia pura, que inclúe cinco tipos de patoloxías, destínase a un subgrupo E 78.0 separado:
- hiperlipidemia (grupo A),
- hiper-β-lipoproteinemia,
- hiperlipoproteinemia con LDL
- hipercolesterolemia familiar,
- Hiperlipoproteinemia de Fredrickson, tipo IIa.
No mcb-10, a hipercolesterolemia como enfermidade separada tamén está incluída no grupo 78.2
Hipercolesterolemia familiar
A enfermidade é causada por un trastorno xenético do metabolismo da graxa. Pode ser de dous tipos: homocigoto - o xene defectuoso recíbese dos dous pais, heterocigoto - dun. A primeira enfermidade é máis rara (1 persoa por cada 1.000.000), pero moito máis grave. O nivel de colesterol con el supera a norma por 4-6 / veces máis. A segunda patoloxía é máis estendida (1 persoa de cada 500), pero menos perigosa. O nivel de esteroles é superior ao dunha persoa sa por 2-3 veces.
As persoas con esta enfermidade corren o risco de desenvolver precozmente aterosclerose, así como as súas complicacións: enfermidades coronarias (CHD), infarto de miocardio.
Na maioría dos casos, a causa da hipercolesterolemia son os erros do estilo de vida. En primeiro lugar, a desnutrición. Cando a dieta contén un exceso de graxas trans, graxas saturadas, azucre, colesterol (menos significativamente), isto leva a un aumento na concentración de OH e LDL. Un estilo de vida sedentario contribúe á violación do metabolismo das graxas.
As causas non humanas son xenéticas. Un defecto nun dos xenes do 19º cromosoma, herdado dun ou dos dous pais, leva a unha violación do metabolismo das graxas, independente da nutrición.
Grupos de risco
Parte da poboación é máis susceptible ao desenvolvemento de hipercolesterolemia. Os factores de risco inclúen:
- Paul Nas mulleres despois da menopausa aumenta o nivel de lipoproteínas "malas".
- Idade. Os homes maiores de 45 anos e as mulleres maiores de 55 anos están en risco.
- Historia familiar. A hipercolesterolemia adoita desenvolverse en persoas cuxos pais / irmáns padeceron manifestacións de enfermidades cardíacas antes dos 55 anos (homes) ou 65 anos (mulleres).
- Obesidade Índice de masas maiores de 30 anos.
- Circunferencia da cintura. A probabilidade de desenvolver hipercolesterolemia é maior en homes cunha circunferencia da cintura superior a 102 cm, así como en mulleres cun volume superior a 89 cm.
- Fumar. Os compoñentes do fume do tabaco poden danar as paredes dos vasos sanguíneos, converténdose nunha excelente plataforma para a fixación de placas ateroscleróticas. Fumar afecta á concentración de lipoproteínas "malas", "boas": aumenta o nivel das primeiras, reduce as segundas.
- Diabetes O azucre elevado no sangue contribúe ao crecemento de LDL, unha diminución da concentración de HDL. Tamén pode danar o forro interno das arterias.
Diagnósticos
A maioría das persoas con colesterol elevado non presentan síntomas ata que as enfermidades relacionadas coa aterosclerose se manifestan.

En persoas con unha forma hereditaria da enfermidade, fórmanse nódulos da pel cheos de colesterol. Lugares característicos: varios tendóns, Aquiles son especialmente amados por eles. A miúdo observáronse nódulos planos do tamaño dun guisante a unha faba durante séculos. Tales neoplasias chámanse.
Recoméndase ás persoas maiores de 20 anos facer unha proba de sangue unha vez por 5 anos, incluíndo: LDL, HDL, triglicéridos, colesterol total. Dado que a hipercolesterolemia se desenvolve inicialmente sen síntomas, esta é a única forma de diagnosticala a tempo. Recoméndase a probas máis frecuentes a todos en risco. Refírese a pacientes cuxos parentes tiñan un problema cardíaco ou colesterol alto a unha idade temperá. Especialmente atentos á saúde, deben ser os que teñen estes parentes como pais, avós.
Indicadores normais de metabolismo de graxas en persoas saudables:
- OH - menos de 5,0 mmol / l (40 mg / dl) nos homes e máis de 1,2 mmol / l (> 45 mg / dl) nas mulleres,
- LDL: menos de 3,0 mmol / l (características de tratamento
Nas fases iniciais da hipercolesterolemia, se a enfermidade non é hereditaria, é suficiente para que moita xente reconsidere o seu estilo de vida. Cambia a dieta, comeza a moverse máis. A medicación ten sentido se o cambio non axuda.
Dieta, menú de mostra
A vexetariana é recoñecida como a dieta máis eficaz para reducir o colesterol. Á xente que non atopa a forza para renunciar á carne aconséllase, polo menos, reducir o consumo de carne vermella (carne de porco, tenreira). O feixón, o polo, o coello poden servir como substituto.

A túa dieta será máis sa se segues estes consellos:
Elixe graxas saudables. Aumento saturado do colesterol, LDL. A carne vermella, os ovos, os produtos lácteos enteiros son as principais fontes de tales lípidos. Substitúelos por aceite vexetal, noces, sementes.
Evite graxas trans. Hai moitos deles en todo tipo de lanches e comidas rápidas. Os fabricantes xustos indican a cantidade de graxa trans no paquete.
Limita o consumo de colesterol: carne, xemas de ovo, produtos lácteos sen graxa.
Coma cereais integrais. Harina de avena, trigo mouro, millo, arroz, pastas de trigo duro conteñen fibra, vitaminas e minerais que o corpo precisa.
Concéntrase en froitas, verduras. Estes alimentos son ricos en fibra dietética, vitaminas e minerais. As máis útiles son as verduras de tempada.
Engade halibut, atún, bacallau, arenque, xurelo, salmón á súa dieta. Este tipo de peixes conteñen graxa e colesterol moito menos saturados que o polo, a carne e a carne de porco. O salmón, o arenque e o xurelo son unha boa fonte de ácidos graxos omega-3 necesarios para un corazón saudable.
As doses moderadas de alcol poden aumentar a concentración de lipoproteínas "beneficiosas", pero non o suficiente para recomendalo como método de tratamento. O abuso leva a interrupción do fígado, aumenta o risco de desenvolver aterosclerose, así como moitas outras enfermidades.
Unha dieta ideal debería incluír (% do total de calorías):
- graxas saturadas - menos do 7%,
- graxa monoinsaturada - 20%,
- graxas poliinsaturadas - 10%,
- proteínas - 15%,
- hidratos de carbono - 50%,
- fibra dietética - 25 g / día,
- colesterol - menos de 200 mg / día.
Como pode ser o teu menú por un día?
- Almorzo: fariña de avea con plátano, zume de laranxa, tostadas, café ou té.
- Xantar: unha porción de sopa de verduras, unha mazá, unha ensalada de tomates, repolo, verduras, aderezada con crema de leite con graxa, peixe e compota.
- Cea: arroz, queixo baixo en graxa, ensalada de verduras de tempada, feixón.
- Bocados: verduras, noces, sementes, cenorias.
Medicamentos
A hipercolesterolemia é un problema raro que moitos conseguen curar sen drogas. Todos os medicamentos son prescritos só cando a dieta, a actividade física son ineficaces. O seu médico pode prescribir pílulas para reducir o colesterol en pacientes que son moi propensos a presentar complicacións. Tomar medicación non impide a necesidade de seguir unha dieta. Pola contra, a nutrición adecuada é un requisito previo para a terapia farmacológica.
Hai 5 grupos de medicamentos usados para corrixir o colesterol:
- As estatinas, outro nome para os inhibidores da HMG-CoA reductasa. Estes inclúen lovastatina, atorvastatina, simvastatina, pravastatina, fluvastatina, rosuvastatina. As estatinas bloquean o traballo do encima necesario para a síntese do colesterol. Teñen a capacidade de baixar o colesterol, lipoproteínas "nocivas", aumentar o "bo".
- Secuestradores de ácidos biliares. Os representantes máis típicos do grupo son a colestiramina, así como o colestipol. Estas drogas unen ácidos biliares libres do corpo e son excretados nas feces. O único xeito de afrontar unha deficiencia de ácidos graxos é reducir o colesterol. Este grupo de medicamentos raramente se prescribe debido á súa capacidade para baixar o nivel de lipoproteínas "boas".
- Vitamina B3 (PP, ácido nicotínico). As súas grandes doses teñen propiedades para reducir o colesterol.
- Fibras. Gemfibrozil, fenofibrato, clofibrato son prescritos a persoas principalmente para combater os triglicéridos elevados.
- Inhibidores da absorción de colesterol. O corpo recibe o 20% de esterol dos alimentos. As drogas deste grupo reducen a absorción de colesterol dos alimentos. Un representante típico da clase é Ezetimibe.
As estatinas son a primeira opción.
Complicacións da hipercolesterolemia
Se a hipercolesterolemia non se trata, a deposición de colesterol e lipoproteínas comezará a aparecer nas paredes dos vasos sanguíneos. A medida que crece, o lumen da arteria restrinxirase, ata o seu completo bloqueo - aterosclerose. Unha enfermidade pode levar a estas complicacións graves:
- ictus
- ataque cardíaco
- ataque de angina
- hipertensión
- insuficiencia renal crónica
- patoloxía da circulación periférica.
Prevención
A prevención da hipercolesterolemia non hereditaria é en gran medida similar ao tratamento:
- unha dieta baixa en sal, rica en froitas, verduras, grans integrais,
- restrición do consumo de graxas animais
- consumo moderado de "graxas boas",
- deixar de fumar
- polo menos 30 minutos de exercicio físico ao día (polo menos a pé),
- restricción de alcol
- entrega puntual dunha proba de sangue para colesterol, LDL, HDL, triglicéridos.
Literatura
- Benjamin Wedro, MD, FACEP, FAAEM. Colesterol alto, 2016
- Jacquelyn Cafasso. Síntomas do colesterol alto, 2016
- Raúl D. Santos, MD, PhD, MSc. Hipercolesterolemia, 2018
Hipercolesterolemia: que é? Traducido do grego - colesterol alto no sangue. Esta é unha característica da enfermidade. En rigor, a hipercolesterolemia nin sequera é unha enfermidade, unha síndrome patolóxica, un síntoma.
Pero de feito - a causa de moitos trastornos na actividade do corazón e dos vasos sanguíneos. Para avaliar a gravidade do síntoma da enfermidade, debes entender a súa orixe e características do desenvolvemento. Isto axudará a previr a aparición de hipercolesterolemia e, en caso de manifestación, a tempo para identificar e determinar os métodos de tratamento óptimos.
Trastornos bioquímicos
Para comprender o mecanismo de cambios provocado por un ou outro proceso patolóxico, a química biolóxica axuda. A bioquímica da hipercolesterolemia é un mal funcionamento no metabolismo dos lípidos. Diferentes tipos de graxas entran no corpo humano. Como resultado dun proceso complexo e de varias etapas, son divididos e "procesados" polas correspondentes enzimas. O colesterol libre non se disolve no sangue.
As graxas lixeiras en estado dividido son "capturadas" polos glóbulos vermellos, transformándose en chilomicronos - formas de transporte. Co fluxo de sangue e linfa móvense polo corpo, transportando colesterol. Pero para entrar no interior dos órganos, o "transporte" require a axuda de lipoproteínas - complexos de lípidos e proteínas.
Son lipoproteínas as que provocan o desenvolvemento da hipercolesterolemia. Son excelentes en densidade. As lipoproteínas de baixa densidade (LDL) son as responsables da transferencia de colesterol do fígado aos tecidos dos órganos. Trátase principalmente do colesterol, que se inxire con alimentos. Co seu aumento, gran parte do chamado colesterol "malo" transfírese ás células.
As lipoproteínas de alta densidade (HDL) transportan o exceso de colesterol desde as células de volta ao fígado. A hipercolisterinemia prodúcese con violacións na actividade das lipoproteínas.
Tipos de hipercolesterolemia
A síndrome patolóxica clasifícase en función das razóns do seu desenvolvemento, pero a súa especie non presenta trazos específicos do curso nin manifestacións externas. Hai tres tipos de hipercolisterinemia:
- Primaria: transmítese aos fillos "por herdanza" dos pais. É causada por defectos xénicos e pode ser:
- Homozigoto (xenes danados obtidos de pai e nai),
- Heterozigoto (xene cun defecto transmitido por un dos pais).
- Secundaria: consecuencia do desenvolvemento de certas enfermidades, condicións do corpo,
- Alimentaria: ocorre cun consumo excesivo de graxas animais.
O diagnóstico de "hipercolesterolemia pura" faise a un paciente cun nivel de colesterol superior a 5,18 mmol / L. Este é un claro prexuízo da aterosclerose.
Síntomas da patoloxía
Non hai signos obvios de hipercolesterolemia, polo momento non afecta o estilo de vida e a condición dunha persoa.
Coa evolución da patoloxía, o seu desenvolvemento pode indicarse por:
- Unha franxa gris ao longo da periferia da córnea dos ollos,
- Hinchazón e tubérculos (xanthomas) nos dedos, cóbados, nocellos, xeonllos,
- Manifestacións de angina pectorais.
Posteriormente, o colesterol depositado nas paredes das arterias forma placas. Os pasos dos vasos estreitan, pérdese a súa elasticidade, o fluxo sanguíneo está deteriorando. As placas de colesterol causan trombose.
Os signos de hipercolesterolemia "flúen" cara aos síntomas de patoloxías cardiovasculares.
A hipercolistinemia primaria (familiar) é unha patoloxía que aínda non foi investigada por completo. Polo tanto, non existe tal ferramenta que se garantise para evitar a súa aparición.
As principais razóns para a aparición de hipercolisterinemia primaria considéranse como:
- Defectos na estrutura estrutural da proteína lipoproteína. Non son capaces de interactuar coas células dos órganos, o colesterol non pode entrar neles,
- Diminución da produción de encimas de "transporte". Formouse unha falta de colesterol nun lugar e o seu exceso noutro,
- Trastornos nas células dos tecidos. Perden a capacidade de contactar coas lipoproteínas.
As causas da hipercolesterolemia secundaria poden ser:

O consumo excesivo de graxas animais é o principal motivo de aparición de hipercolesterolemia na gran maioría dos pacientes.
Terapia de hipercolesterolemia
Baixar a concentración de colesterol no sangue pódese conseguir por cambios de estilo de vida e uso de drogas. A corrección do modo de vida habitual coa hipercolesterolemia é esencialmente medidas preventivas para manter os niveis de colesterol aceptables.
Se non axudaron, o médico toma medicación, prescribindo:

O tratamento da hipercolesterolemia proporciona un enfoque integrado. Para axudar a resolver problemas de colesterol, a medicina tradicional está dispoñible, accesible e segura.
A hipercolesterolemia, un bo efecto é dado por:

Dieta para hipercolesterolemia
Nas fases iniciais da hipercolesterolemia, basta con excluír da dieta produtos con colesterol "malo". Esta medida manterá o seu indicador en estándares aceptables.
As directrices xerais para a dieta para hipercolesterolemia pódense establecer nunhas regras simples:
- Reduce as calorías consumidas, especialmente cun estilo de vida sedentario,
- Non comer excesivamente pola noite, controlar o peso corporal,
- Reducir a cantidade de graxa animal consumida substituíndoa por aceites vexetais,
- Inclúe na dieta alimentos que conteñan vitaminas e minerais,
- Non renuncies a comer carnes magras,
- Limita a inxestión de sal,
- Ao elixir unha mesa dietética, lembre as adiccións aos alimentos e non eleva a prevención ao rango de castigo.
A táboa mostra unha lista aproximada de produtos recomendados e contraindicados pola dieta para a hipercolesterolemia.

Con hipercolesterolemia, todos os pratos son ao vapor, fervidos ou cocidos.
A dieta para a hipercolesterolemia é diversa e sinxela. O menú non debe causar dificultades particulares. O paciente non pode prescindir de carne, déixeo comer con pracer. O principal é que non se debe graxa e fritir.
Unha comida dun día para el pode conter, por exemplo:

Formas de hipercolesterolemia
Hai algo coma a hipercolesterolemia hereditaria. Esta forma da enfermidade chámase hipocolestemia primaria ou familiar (SG).
Unha persoa recibe un xen defectuoso dun dos pais, cuxo código debería ser o responsable da síntese do colesterol. Por desgraza, nun neno pequeno é moi difícil establecer SG, porque o problema adquire síntomas máis pronunciados xa na idade adulta e durante moito tempo non se diagnostica unha hipercolesterolemia hereditaria.
A hipercolesterolemia clasifícase segundo Fredrickson. Pero as características dos distintos trastornos do metabolismo dos lípidos segundo Fredixon só poden comprender un médico. A forma secundaria avanza nas condicións dalgúns factores que aceleran a enfermidade segundo o ICD 10.
Ademais das causas e circunstancias, cuxa combinación é probable que leve a un problema, hai tamén varios factores de risco. A clasificación da enfermidade baséase nos motivos da súa progresión. Non obstante, non hai características características do curso nin fenómenos visuais nos tipos de hipercolesterolemia.
Tres formas da enfermidade son compartidas:
Forma primaria
Non se investigou completamente esta especie, polo que non existe tal ferramenta que impida completamente a súa aparición.
Importante! A hipercolesterolemia homocigótica fórmase se a nai eo pai teñen un código xénico defectuoso. Unha hipercolesterolemia heterozigota, se o código anormal está incrustado no xene dun só pai.
Obsérvase un tipo heterocigotico de hipercolesterolemia en case o 100% das persoas, e unha especie homositica é moi rara no ICD 10.
Cando se produce a hipercolesterolemia?
Por regra xeral, as causas da enfermidade están en:
- inxestión regular de determinados fondos,
- diabete
- síndrome nefrótico (NS),
- enfermidades hepáticas como
- hipotiroidismo.
 Existen factores de risco, que inclúen o estrés regular, a inactividade física, a hipertensión arterial, así como o xenético (SG). Ademais, as persoas con sobrepeso están suxeitas a hipercolesterolemia, razóns polas que se atopan en malos hábitos alimentarios e desequilibrios metabólicos segundo o ICD 10.
Existen factores de risco, que inclúen o estrés regular, a inactividade física, a hipertensión arterial, así como o xenético (SG). Ademais, as persoas con sobrepeso están suxeitas a hipercolesterolemia, razóns polas que se atopan en malos hábitos alimentarios e desequilibrios metabólicos segundo o ICD 10.
Outro motivo para o desenvolvemento da enfermidade reside na alimentación descontrolada de alimentos que aumentan o colesterol (por exemplo, patacas fritas con mantas). E a bebida regular de bebidas alcohólicas tamén contribúe á deposición de placas, porque o alcol é bo para merendar con produtos nocivos.
Simptomatoloxía
A hipercolesterolemia é un indicador específico que se determina empregando métodos de diagnóstico de laboratorio (perfil lipídico). Neste caso, determínase un indicador xeral do nivel de colesterol, que non leva información especial, porque está constituído por triglicéridos e lipoproteínas de baixa e alta densidade segundo ICD 10.
O diagnóstico de laboratorio ten como obxectivo dividir o colesterol total en elementos, calcula o efecto das lipoproteínas nas paredes dos vasos sanguíneos.
Ás veces en casos avanzados, a enfermidade pode ter síntomas externos, debido aos cales o médico pode descubrir o diagnóstico correcto. Hai tamén algúns síntomas que indican hipercolesterolemia secundaria hereditaria. Estes inclúen:
- Xanthomas: nódulos de colesterol recollidos nos tendóns,
- O arco corneal lipoide indica a presenza de SG, na categoría de idade de ata 50 anos,
- xantlasma: síntomas característicos, consistentes na presenza de nodos de cor amarela debaixo do tecido superior das pálpebras (unha persoa sen educación médica pode nin sequera notalos).
Os principais síntomas só se producen como resultado do desenvolvemento da enfermidade, adquirindo lentamente unha forma grave e unha serie de outras enfermidades que o acompañan.
Que complicacións poden producir con hipercolesterolemia?
A aterosclerose é a consecuencia máis desfavorable da hipercolesterolemia. Esta enfermidade é a deposición de placas de colesterol nas paredes dos vasos sanguíneos. Cando as placas se acumulan nas paredes, prodúcense cambios patolóxicos.
As paredes fanse menos elásticas, afectando negativamente o funcionamento do corazón e dos vasos sanguíneos. As formacións ateroscleróticas son a causa do estreitamento e oclusión dos vasos sanguíneos, cuxa consecuencia pode ser un ictus ou un ataque cardíaco. Aparte diso, hai.
A forma crónica das consecuencias dalgunhas complicacións da enfermidade pode explicarse por trastornos no sistema circulatorio. Por este motivo, isquemia de vasos sanguíneos ou órganos.
A insuficiencia vascular é a consecuencia máis grave. A súa forma aguda está determinada polos espasmos do buque.
Importante! A rotura e o infarto vascular son complicacións características da hipercolesterolemia e outras enfermidades que o acompañan.
Dieta para hipercolesterolemia
O tratamento da enfermidade implica a presenza dunha determinada dieta. A dieta para a hipercolesterolemia ten un efecto antisclerótico e elimina o exceso de colesterol do corpo coa axuda de certos alimentos.
A dieta ten como obxectivo restaurar as funcións metabólicas e adquirir hábitos alimentarios saudables.
Os principios básicos da nutrición con colesterol alto no corpo deben ser os seguintes:
- diminución da graxa na dieta diaria,
- as graxas animais deben substituírse por graxas vexetais,
- rexeitamento completo ou parcial de alimentos ricos en colesterol,
- restrición na inxestión de sal (ata 4 g por día),
- inxestión reducida de ácidos graxos saturados,
- o uso de fibra vexetal e hidratos de carbono complexos,
- un aumento da cantidade de ácidos graxos poliinsaturados.
Métodos de tratamento
A hipercolesterolemia tamén se trata con métodos non farmacéuticos, que inclúen a perda de peso deliberada, mediante a distribución da actividade física, dependendo do fluxo de osíxeno. O programa debe seleccionarse para cada paciente individualmente, mentres que todas as enfermidades paralelas deben terse en conta.
Así mesmo, a prevención da hipercolesterolemia consiste en revisar a dieta controlando o número de elementos que entran no corpo en relación ao volume de cargas deportivas. Para que o tratamento teña éxito, é necesario abandonar os alimentos fritos e graxos, e os alimentos proteicos graxos deben ser substituídos por alimentos con menos calor.
A este respecto, pode mirar o que constitúe e tomalo como base.
Ademais, a hipercolesterolemia pura obriga ao paciente a abandonar as bebidas que conteñen alcol para ralentizar o proceso de engadir exceso de peso, normalizar o metabolismo do ácido láctico e reducir o risco de complicacións cando toma medicamentos.
Tamén se debe esquecer o tabaquismo para que o tratamento con remedios populares dea resultados tanxibles e aumente o risco de trastornos do sistema cardiovascular e o contido de elementos antiarogénicos.
Tratamento de drogas
Hoxe en día moitos adoitan argumentar que a hipercolesterolemia é susceptible de terapia alternativa. Non obstante, o tratamento con remedios populares non sempre trae resultados favorables, polo que é importante non esquecer os medicamentos.
Reduce os niveis de colesterol nas células e retarda a síntese de colesterol polo fígado. Ademais, as estatinas destruen os lípidos, eliminan a inflamación e reducen a probabilidade de danos a partes saudables dos vasos sanguíneos.
O tratamento con este axente impide a absorción de colesterol no intestino. Non obstante, este tratamento é parcial. De feito, só o 20% do colesterol procede dos alimentos e o 80% restante do colesterol está formado nas células do fígado.
Estes fármacos reducen os triglicéridos cun aumento dos niveis de lipoproteínas de alta densidade.
Secuestrantes de ácido chólico
O tratamento con este grupo de drogas axuda ao corpo a eliminar o colesterol dos ácidos graxos. Os efectos secundarios inclúen a taxa de dixestión e o sabor prexudicado.
Tratamento de hipercolesterolemia
A terapia farmacéutica para a hipercolesterolemia consiste na administración de estatinas, secuestrantes de ácidos biliares, fibratos, inhibidores da absorción de colesterol no intestino, ácidos graxos.Cando se detecta hipertensión arterial concomitante, úsanse medicamentos que normalizan a presión arterial.
No curso da corrección do metabolismo lipídico, os xantómenos normalmente son regresos. Se isto non sucede, elimínanse mediante o método cirúrxico ou por criodestrucción, láser ou coagulación eléctrica.
En pacientes homozigotos con hipercolesterolemia familiar, a terapia farmacéutica normalmente é ineficaz. Nesta situación recorren á plasmerefese cun intervalo de dúas semanas entre os procedementos. En casos graves, é necesario un transplante de fígado.
Un compoñente importante da normalización do metabolismo das graxas é a corrección do exceso de peso corporal e un estilo de vida saudable: bo descanso, actividade física adecuada, deixar de fumar e dieta.
Consecuencias e complicacións
A hipercolesterolemia pode levar ao desenvolvemento de aterosclerose. Á súa vez, isto causa danos nos vasos sanguíneos, que poden ter varias manifestacións.
A violación da circulación sanguínea normal nas extremidades inferiores contribúe á formación de úlceras tróficas, que en casos graves poden provocar necrose tisular e necesidade de amputación da extremidade.
Con danos nas arterias carótidas, a circulación cerebral é perturbada, que se manifesta por unha violación das funcións do cerebelo, un deterioro da memoria e pode provocar un ictus.
Ao colocar placas ateroscleróticas na parede aórtica, faise máis delgada e perde a súa elasticidade. Neste contexto, un fluxo sanguíneo constante leva ao estiramento da parede aórtica, a expansión resultante (aneurisma) ten un alto risco de rotura co posterior desenvolvemento de hemorragia interna masiva e un posible desenlace fatal.
Vídeo de YouTube sobre o tema do artigo:
Información xeral sobre hipercolesterolemia
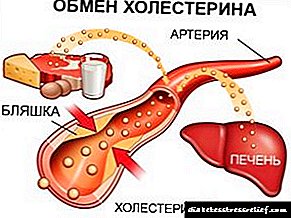
O colesterol é un composto orgánico, unha substancia graxa do grupo de lípidos. . Está involucrado en moitos procesos que aseguran a vida humana: determina a rixidez, a permeabilidade das membranas celulares, é usado polas glándulas endócrinas para construír hormonas sexuais, é un compoñente esencial da bile, necesaria para a dixestión, etc. É responsable da produción de colesterol no fígado.
O colesterol non se disolve en sangue, xa que é unha substancia graxa. Desde arriba está cuberto cunha cuncha de moléculas proteicas - proteínas, polo que se denomina lipoproteína. Hai 4 variedades destas substancias: densidade moi baixa, baixa, intermedia e alta. As tres primeiras especies deposítanse nas paredes dos vasos sanguíneos, formando placas ateroscleróticas, trátase de LDL (lipoproteínas de baixa densidade) ou colesterol "malo". As lipoproteínas de alta densidade (HDL) son "boas": eliminan o colesterol das paredes das arterias, transfírense ao fígado.
As placas ateroscleróticas, consistentes nun 60% de colesterol, restrinxen o lumen das arterias, reducen o volume de sangue que circula por elas e son a principal causa de aterosclerose. O bloqueo completo da arteria leva ao desenvolvemento de condicións mortais do corazón, vasos sanguíneos, cerebro, patas - infarto de miocardio, parálise, gangrena. Para evitar unha catástrofe, é preciso determinar a patoloxía canto antes e comezar o seu tratamento.
Causas da hipercolesterolemia
Unha vez no corpo humano, calquera graxa, incluído o colesterol, descomponse, é absorbida no sistema linfático e logo transportada aos órganos e tecidos coa axuda do fluxo da linfa utilizando lipoproteínas. Se o LDL proporciona moita graxa ás células dos tecidos, prodúcese hipercolesterolemia. Todas as desviacións da norma nos procesos de formación e utilización do colesterol contribúen á enfermidade:
- síntese demasiado intensa
- violación
- alto consumo de alimentos.
As principais causas da condición patolóxica son:
1. A hipercolesterolemia primaria ou familiar prodúcese debido a unha predisposición hereditaria cando se transmiten xenes anormais a unha persoa de pais. Con unha enfermidade hereditaria, pode verse prexudicado o seguinte:
- estrutura estrutural das lipoproteínas proteicas
- sensibilidade das células dos tecidos ás lipoproteínas,
- síntese de encimas de transporte.
2. A forma secundaria da enfermidade é provocada polas seguintes enfermidades e condicións do corpo:
- tensión nerviosa, estrés,
- cambios hormonais,
- síndrome nefrótico - dano renal, caracterizado por unha alta perda diaria de proteínas na urina e que se manifesta visualmente por edema en todo o corpo,
- diabetes mellitus
- hipotiroidismo - unha falta persistente ou ausencia completa de hormonas tiroideas,
- enfermidade crónica do fígado
- hipertensión arterial
- estilo de vida sedentario.
3. A aparición dunha forma alimentaria está promovida por un estilo de vida incorrecto:
- A inxestión excesiva de colesterol con alimentos e a súa rotura insuficiente no corpo debido á mala alimentación e aos hábitos alimentarios non saudables. Por exemplo, o consumo regular de alimentos fritos en xardín axuda a aumentar a cantidade de substancias graxas no torrente sanguíneo.
- Gran cantidade de alcol regular.
- Tomar algúns medicamentos - beta-bloqueantes, diuréticos, etc.
- Hipodinamia: insuficiencia motora.
- Sobrepeso debido a unha dieta desequilibrada.

A terapia complexa de hipercolesterolemia inclúe o tratamento con drogas, o cumprimento das regras dun estilo de vida saudable, métodos innovadores e remedios populares. O tratamento exitoso só é posible coa normalización do peso, o rexeitamento do alcol e o tabaquismo, unha actividade física moderada e unha dieta. En formas graves de patoloxía, recorrer a un cambio na composición e propiedades do sangue mediante dispositivos especiais. Os seguintes grupos de fármacos son eficaces para tratar a enfermidade:
- as estatinas: bloquean a actividade das enzimas que producen colesterol, aceleran o proceso de destrución de lípidos,
- inhibidores da absorción do colesterol intestinal - niveis máis baixos de LDL,
- fibratos - activa a acción de encimas que aceleran o metabolismo das graxas,
- secuestrantes: estimulan a produción de ácidos graxos polo fígado, mentres consumen colesterol e baixan o seu nivel no sangue,
- Ácidos graxos poliinsaturados omega-3 - normalizan o equilibrio de colesterol beneficioso e nocivo, utilizando este último.
Medicina popular
Para reducir a concentración de colesterol no sangue, podes preparar decoccións, infusións, tés a base de herbas medicinais. Empréganse como compoñentes de terapia complexa ou axentes autosustentables. O tratamento da hipercolesterolemia será eficaz se usa raíz de dente de león, linaza, roseiras, feixón, alfalfa, etc. Os preparados segundo as receitas populares son fáciles de preparar e dispoñibles:
- Verter 60 g de raíces de cánabo en 1 litro de auga, deixar ferver e ferver a lume lento durante 10 minutos. Tome 100 g antes das comidas cada 4 horas. Para aqueles que non aguantan o cheiro do pan de fiestra, pode engadir un pouco de bálsamo de limón ao caldo.
- Inspira 1 cucharadita de Ajenjo anual (preferentemente de follas) para 1 litro de auga fervendo. O té debe resultar agradable, lixeiramente amargo. Beba 1 vaso 20 minutos despois das comidas tres veces ao día.
- Coloque 20 g de bagas de rosehip secas nun recipiente de esmalte e despeje un vaso de auga fervida. Coloque nun baño de auga, poña a lume pequeno, deixe ferver durante 15 minutos e logo fría e coe. Beba medio vaso dúas veces ao día.
- Moer as sementes do cardo de leite ata un po, tomar 1 cucharadita de comida.
Características de alimentación
Para eliminar o exceso de colesterol do corpo, debe seguirse unha dieta durante máis dun mes. A dieta dun enfermo de patoloxía debe ser variada, equilibrada, consistir en produtos e pratos que normalicen o metabolismo, ter un efecto antiesclerótico, complementado con vitaminas, complexos minerais.
En pacientes con hipercolesterolemia, adoitan producirse xantómenos - neoplasias cutáneas de células alteradas, que son nódulos compactados que conteñen inclusións de lípidos. As xantomas acompañan todas as formas de hipercolesterolemia, sendo unha das manifestacións de trastornos do metabolismo lipídico. O seu desenvolvemento non vai acompañado de sensacións subxectivas, ademais son propensas á regresión espontánea.
As xanthomas divídense en varios tipos:
- eruptivo - pequenas pápulas amarelas localizadas principalmente nas cadeiras e nádegas;
- tubérculo - teñen o aspecto de grandes placas ou tumores que, por regra xeral, están situadas nas nádegas, xeonllos, cóbados, na parte traseira dos dedos, cara, coiro cabeludo. As neoplasias poden ter unha tonalidade púrpura ou marrón, un borde avermellado ou cianótico,
- tendón - localizado principalmente no tendón extensor e tendón de Aquiles,
- plana - a maioría das veces nas dobras da pel, especialmente nas palmas das mans,
- xantlasma - xantomas planos das pálpebras, que son placas amarelas levantadas por riba da pel. Máis frecuentemente atopado en mulleres, non propenso a resolución espontánea.
Outra manifestación da hipercolesterolemia é a deposición de colesterol na periferia da córnea do ollo (arco lipoide da córnea), que ten o aspecto dun borde de cor branca ou grisáceo. O arco lipoide da córnea obsérvase máis a miúdo nos fumadores e é case irreversible. A súa presenza indica un aumento do risco de desenvolver enfermidades coronarias.
Coa forma homocigota da hipercolesterolemia familiar, obsérvase un aumento significativo dos niveis de colesterol no sangue, que se manifesta pola formación de xantómas e o arco lipoide da córnea xa na infancia. No período de pubertade, estes pacientes adoitan experimentar danos ateromatos no orificio aórtico e estenose das arterias coronarias do corazón co desenvolvemento de manifestacións clínicas de enfermidades coronarias. Neste caso, non se exclúe a insuficiencia coronaria aguda, que pode levar á morte.
A forma heterozigota da hipercolesterolemia familiar, por regra xeral, pasa desapercibida durante moito tempo, manifestándose como insuficiencia cardiovascular xa na idade adulta. Ademais, nas mulleres, os primeiros signos de patoloxía desenvólvense en media 10 anos antes que nos homes.
A hipercolesterolemia pode levar ao desenvolvemento de aterosclerose. Á súa vez, isto causa danos nos vasos sanguíneos, que poden ter varias manifestacións.
Un aumento dos niveis de colesterol no sangue provoca o desenvolvemento de aterosclerose, que á súa vez se manifesta pola patoloxía vascular (principalmente lesións ateroscleróticas dos vasos sanguíneos das extremidades inferiores, pero tamén é posible o dano no cerebro e os vasos coronarios, etc.).
Que é a hipercolesterolemia?

As causas da patoloxía poden estar nos xenes. Unha forma similar de patoloxía clasifícase como hipercolesterolemia primaria, ou SG, se non - hipercolesterolemia seminal. Recibindo un xen defectuoso do pai da nai ou de dous pais á vez, o neno pode ter a enfermidade descrita ao nacer.
Non obstante, a SG na infancia practicamente non se detecta, xa que o problema faise patente só co tempo e maniféstase plenamente na idade adulta, cando se manifestan as manifestacións sintomáticas.
A clasificación xeralmente aceptada considérase que é unha separación segundo Frederickson, aínda que a especificidade de varios trastornos do metabolismo dos lípidos del só pode quedar clara para un especialista nesta dirección. Segundo ICD 10, que é unha clasificación médica xeralmente aceptada, unha condición patolóxica, é dicir, a hipercolesterolemia pura, recibiu o código E78.0 e figura na categoría de disfuncións do sistema endocrino e trastornos metabólicos.
Importante! Se se diagnostica a hipercolesterolemia, a dieta do paciente debe seguirse de acordo con todas as recomendacións do médico.

A natureza secundaria da hipercolesterolemia desenvólvese suxeita á presenza de varios factores causantes que entran como catalizadores do proceso patolóxico. Ademais das condicións e razóns, a combinación das cales a miúdo se converte no factor provocador da aparición da patoloxía, hai algúns factores de risco. Asegúrese de ler este artigo ata o final para descubrir en que consiste a dieta con hipercolesterolemia.
A clasificación principal da condición patolóxica baséase en factores causais que provocaron a aparición e progresión, non obstante non presentan trazos específicos do curso nin manifestacións sintomáticas externas da forma de hipercolesterolemia.
A clasificación ten a forma considerada na táboa.
| Clasificación principal | |
| Forma de violación | Descrición |
| Alimentaria | A forma alimentaria de hipercolesterolemia sempre ten unha estreita relación co modo de vida habitual do paciente e desenvólvese debido á presenza de malos hábitos alimentarios. |
| Hipercolesterolemia secundaria | A natureza secundaria da hipercolesterolemia desenvólvese como resultado de procesos metabólicos ou patoloxías que afectan o metabolismo. |
| Hipercolesterolemia primaria | A natureza primaria da hipercolesterolemia non foi estudada por especialistas por certo, por iso non hai ningún medicamento absolutamente eficaz que poida salvar ao paciente da enfermidade descrita ou evitar o seu desenvolvemento. |

A hipercolesterolemia primaria divídese en familiares homocigotos, que progresa e xorde debido á presenza nunha persoa de xenes anormais que se transmitiron de inmediato a 2 pais e hereditarios heterozigotos, cando só un dos pais tiña o xene. Este último tipo ocorre no 90% dos pacientes, mentres que a hipertensión homocigota é 1 caso por cada 1.000.000.
Que causas son características para a hipercolesterolemia?

Hai unha serie de condicións patolóxicas que provocan máis veces que outras o desenvolvemento de hipercolesterolemia.
Estes problemas de saúde inclúen:
- diabetes mellitus,
- hipotiroidismo
- síndrome nefrótico,
- patolóxicas do fígado,
- uso sistemático de certos preparativos farmacolóxicos.
Os principais factores de risco inclúen:
- xenético - SG,
- indicadores excesivos de peso corporal, que ocorre máis frecuentemente por unha mala alimentación,
- perturbación dos procesos metabólicos,
- influencia constante dos factores de estrés,
- falta de exercicio
- hipertensión arterial,
- constante
- inxestión de comida lixo.
Baixo a combinación de varios destes factores, a probabilidade de hipercolesterolemia aumenta moitas veces, o que require unha maior atención á súa propia condición e unha revisión do seu estilo de vida habitual cara a un estilo de vida sa.
Que é a hipercolesterolemia?
 A hipercolesterolemia é un concepto grego que significa colesterol en sangue elevado. Non se pode chamar a este fenómeno na comprensión estándar da enfermidade, senón que é unha síndrome que, con todo, é bastante perigoso para os humanos.
A hipercolesterolemia é un concepto grego que significa colesterol en sangue elevado. Non se pode chamar a este fenómeno na comprensión estándar da enfermidade, senón que é unha síndrome que, con todo, é bastante perigoso para os humanos.
É máis común na zona masculina da poboación e pode causar as seguintes enfermidades:
- diabetes mellitus
- isquemia cardíaca
- enfermidade do cálculo biliar
- depósitos de colesterol
- aterosclerose
- sobrepeso
Pódese diagnosticar unha hipercolesterolemia pura se un litro de colesterol no sangue contén 200 mg ou máis. A ela asignóuselle un código para mkb 10 - E78.0.
De onde vén o exceso de colesterol?
O colesterol é unha sustancia similar á graxa, a gran maioría sintetizada polo propio corpo e só preto do 20% procede dos alimentos. Necesítase para a formación de vitamina D, a creación de substancias que promovan a dixestión dos alimentos e a formación de hormonas.
En presenza de hipercolesterolemia, o corpo non é capaz de procesar toda a cantidade de graxa. Isto sucede a miúdo no contexto da obesidade, cando unha persoa come moitos alimentos graxos e estes alimentos son habituais na dieta.

Ademais, pódese observar un exceso de colesterol coas seguintes enfermidades e trastornos do corpo:
- enfermidade hepática
- hipotiroidismo (función inestable da tiroides),
- uso a longo prazo de medicamentos (progestinos, esteroides, diuréticos),
- tensión nerviosa e estrés,
- cambios no fondo hormonal,
- síndrome nefrótico.
Na etapa inicial, os síntomas están completamente ausentes, facéndose notar máis durante a progresión do trastorno. Máis tarde, isto tradúcese en síntomas inherentes á hipertensión ou a aterosclerose, este último ocorre con máis frecuencia con esta enfermidade.
Formas da enfermidade e as súas diferenzas
Esta patoloxía clasifícase en función das razóns polas que se desenvolveu.
En xeral, hai 3 formas da enfermidade, estas son:
A forma primaria foi pouco estudada, polo que a día de hoxe aínda non hai xeito de garantir a súa eliminación. Pero, segundo a teoría de Fredrickson, é hereditario e pode orixinalmente xurdir en relación cunha descomposición nos xenes. A forma homocigota é a transmisión da síndrome ao neno de ambos pais, heterozigoto - o xen violado transmítese a un dos pais.
Hai 3 factores máis:
- lipoproteínas defectuosas
- trastornos da sensibilidade nos tecidos,
- síntese defectuosa de encimas de transporte.
A forma secundaria de hipercolesterolemia ocorre xa con certos trastornos e patoloxías no corpo, poden incluír:
A terceira forma, alimentaria, xorde como resultado dun estilo de vida inadecuado, malos hábitos e falta de deporte.
As súas causas poden ser as seguintes:
- fumar
- bebida excesiva

- consumo regular de alimentos graxos,
- estupefacientes
- falta de actividade física,
- comida lixo con aditivos químicos.
O curso externo de cada forma ten unha especificidade similar, sen manifestacións externas. O diagnóstico pódese facer sobre a base dun exame de sangue se o nivel de colesterol supera os 5,18 mmol por 1 litro.
Características da hipercolesterolemia familiar
 Unha variedade familiar de patoloxía comeza ao nacer e acompáñase ao longo da vida. Este tipo de enfermidade prodúcese na forma primaria, sendo autosómica dominante, transmitida dun dos pais (forma heterozigota) ou das dúas (homozigoto).
Unha variedade familiar de patoloxía comeza ao nacer e acompáñase ao longo da vida. Este tipo de enfermidade prodúcese na forma primaria, sendo autosómica dominante, transmitida dun dos pais (forma heterozigota) ou das dúas (homozigoto).
Na variante heterozigota, só a metade dos receptores B E traballan no paciente, e a frecuencia dos casos cae nunha persoa de cada 500 persoas. En tales persoas, o colesterol no sangue é case 2 veces superior ao normal, chegando de 9 a 12 mmol / litro.
Pódese determinar un tipo heterocigotico de hipercolesterolemia familiar se:
- ésteres de colesterol nos tendóns, tornándoos máis espesos,
- arco lipídico corneal (pode non ser observado),
- isquemia cardíaca (en homes despois de 40 anos, en mulleres aínda máis tarde).
É necesario tratar a síndrome desde a infancia, realizando profilaxis e seguindo unha dieta. É importante non esquecer estas medidas ao longo da vida.
 Os problemas cardíacos comezan antes dos 20 anos, non se poden tratar con un medicamento, polo que é necesario un transplante de fígado.
Os problemas cardíacos comezan antes dos 20 anos, non se poden tratar con un medicamento, polo que é necesario un transplante de fígado.
Con hipercolesterolemia familiar homozigota, obsérvanse violacións non só na rexión do tendón, senón tamén nas nádegas, xeonllos, cóbados e incluso na membrana mucosa da cavidade oral.
Mesmo houbo casos de ataque cardíaco en bebés dun ano e medio. Para o tratamento utilízanse métodos como a plasmaferese ou a plasmosorción.
Unha aparición temperá de infarto de miocardio pode falar dunha forma hereditaria de hipercolesterolemia, mentres que se excluen factores como a obesidade e a diabetes mellitus.
Manifestacións clínicas
 A hipercolesterolemia é un camiño directo ao desenvolvemento da aterosclerose, a diferenza está só na transición, que depende da causa da patoloxía.
A hipercolesterolemia é un camiño directo ao desenvolvemento da aterosclerose, a diferenza está só na transición, que depende da causa da patoloxía.
Con hipercolesterolemia familiar, as lipoproteínas non se combinan co colesterol, reenviando a cada órgano específico.
Tamén aparecen placas de colesterol, que levan a problemas como:
- complicacións cardiovasculares
- problemas no traballo das arterias coronarias,
- subministración incompleta de sangue a todas as partes do corpo.
Todo isto leva a outras enfermidades, pero é especialmente probable que teña infarto de miocardio incluso na primeira infancia. Os niveis de colesterol están asociados a enfermidades previsibles. Todos os grupos que padecen hipercolesterolemia teñen un risco persoal de complicacións.
Fisioterapia
Os seguintes medicamentos pertencen a medicamentos para combater a patoloxía:
- Estatinas
 (reducir o colesterol, aliviar a inflamación, proporcionar protección a vasos intactos, pero pode ser prexudicial para o fígado, polo que o medicamento non é adecuado para enfermidades deste órgano),
(reducir o colesterol, aliviar a inflamación, proporcionar protección a vasos intactos, pero pode ser prexudicial para o fígado, polo que o medicamento non é adecuado para enfermidades deste órgano), - Ezetimibe (tales medicamentos bloquean a absorción do colesterol polas células, pero a eficacia non é especialmente alta debido ao feito de que a maior parte do colesterol é xerado polo propio corpo),
- Fibras (para reducir os triglicéridos e aumentar simultaneamente lipoproteínas de alta densidade),
- Secuestrantes (lavar o colesterol dos ácidos graxos, pero o que menos é que poden afectar á dixestibilidade dos alimentos e papilas gustativas).
En casos graves da enfermidade, é necesario purificar o sangue, regulando a súa composición e propiedades, para iso tómase fóra do corpo.
Material de vídeo do doutor Malysheva sobre hipercolesterolemia hereditaria:
Como normalizar a afección sen drogas?
Tamén ten un pequeno papel o tratamento non farmacéutico, que o paciente debe realizar despois dunha consulta previa cun médico.

- manter o peso a un nivel normal,
- actividades deportivas dosificadas,
- rexeitamento das graxas animais,
- renuncia aos malos hábitos.
Hai remedios populares que axudan na loita contra a hipercolesterolemia, pero tamén deben usarse despois da discusión co médico, para non prexudicarse máis.
Signos externos e manifestacións sintomáticas dunha condición patolóxica

Actuando como un indicador específico, que só se determina ao pasar certas probas de laboratorio, máis concretamente lipidogramas, a hipercolesterolemia revela un elevado nivel de colesterol no sangue, cuxos resultados xerais non son informativos, xa que consta de varios indicadores:
- triglicéridos
- lipoproteínas de alta densidade,
- lipoproteínas de baixa densidade.
A tarefa principal dun estudo de laboratorio é separar o indicador total das concentracións de colesterol en compoñentes e determinar que efecto teñen as lipoproteínas con indicadores de baixa densidade nas paredes vasculares dos canais arteriais.
Nalgúns casos bastante avanzados, a patoloxía pode ter manifestacións sintomáticas características, segundo as cales o especialista ten a oportunidade de establecer un diagnóstico extremadamente preciso. Hai unha serie de signos específicos que son capaces de indicar o desenvolvemento e progresión activa dunha forma secundaria ou hereditaria de hipercolesterolemia.
Tales manifestacións externas inclúen tales signos:
- O arco lipoide da córnea, que serve como evidencia da presenza de LH, cando a idade do paciente non chega ao nivel de 50 anos.
- Xantlasma, que son nódulos amarelos sucios baixo a capa epitelial superficial das pálpebras, pero pode que os tons non sexan visibles cando un leigo o ve.
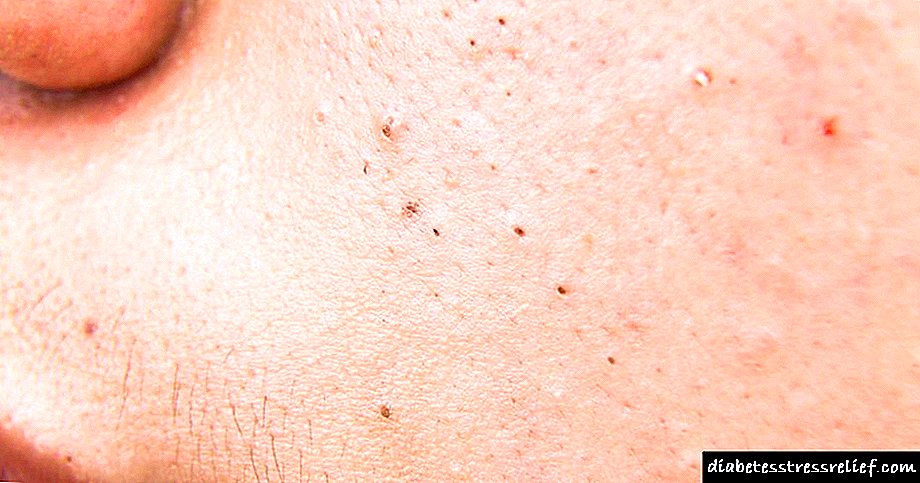
- Xantómas (na foto), que están representados por nódulos de colesterol situados baixo os tendóns.

Os xantómas e os xantlasmas poden caracterizarse por diferentes graos de gravidade e gravidade. A decisión de determinar a técnica de eliminación debería ser determinada polo médico.
A principal masa de manifestacións sintomáticas é só consecuencia do avance da condición patolóxica, que gradualmente comeza a adquirir un curso grave e supera o número importante de enfermidades concomitantes. O vídeo deste artigo fala sobre as características do curso da hipercolesterolemia.
Métodos para diagnosticar a hipercolesterolemia
É posible establecer o diagnóstico correcto despois dun estudo do espectro lipídico, onde os indicadores de colesterol total dividiranse en 2 fraccións - nocivas e útiles co cálculo de aterogenicidade.
Para determinar a forma de hipercolesterolemia, pódense prescribir métodos auxiliares de diagnóstico, que inclúen os seguintes tipos de estudos:
- auscultación
- bioquímica do sangue
- perfil lipídico
- análise de sangue xeral
- proba inmunolóxica
- proba xenética de sangue dos membros da familia.
O custo do exame nun laboratorio privado é lixeiramente maior que nun centro estatal.

Se se ignora a patoloxía, poden producirse complicacións, o máis desagradable é a aterosclerose. Para evitar o seu desenvolvemento, recoméndase seguir unha dieta determinada.
A dieta pode axudar a aliviar a hipercolesterolemia?
É posible baixar o colesterol non só mediante o uso de medicamentos farmacolóxicos, senón tamén ao seguir unha dieta determinada, na que existe unha restrición a alimentos con altos niveis de colesterol. A selección da dieta óptima implicou a moitos nutricionistas, xa que o problema do colesterol no sangue elevado é bastante común.

Como resultado, elaborouse un esquema nutricional específico que cumpre as recomendacións no marco da nutrición para persoas con hipercolesterolemia.
Importante! Con tal enfermidade, a nutrición pode actuar como medida auxiliar para a terapia principal ou como medida preventiva co fin de evitar a progresión da condición patolóxica.
Seleccionanse produtos cunha dieta terapéutica para normalizar os procesos metabólicos e loitar contra a obesidade.
Cales son as indicacións para a dieta con hipercolesterolemia?

Non sempre é necesaria unha dieta sen colesterol. O especialista asistente está obrigado a tomar unha decisión sobre a súa conveniencia en función das indicacións dispoñibles sobre a saúde do paciente.
A instrución regula as seguintes disposicións:
- Predisposición hereditaria á aparición de aterosclerose, especialmente de natureza coronaria e hipertensión arterial.
- Cunha tendencia actual a aumentar o exceso de peso corporal.
- Con gota diagnosticada ou diabetes mellitus.
- Cando hai colesterolemia aumentada e cando se estableza por estudos repetidos adicionais.
- Comezando manifestacións sintomáticas dunha condición patolóxica.
En presenza do primeiro ou segundo criterio, unha dieta que carece de colesterol non é unha necesidade estrita, aínda que é recomendable seguila despois de 40 anos. Os restantes criterios, especialmente en combinación de varios deles, son unha indicación directa para o cumprimento desta dieta.
As regras básicas da dieta con hipercolesterolemia

Se se diagnostica a hipercolesterolemia, a dieta implica os seguintes principios:
- É necesario limitar gradualmente o número total de calorías, especialmente con inactividade física - non exceder o contido de calorías, o que é normal para xénero e idade.
- É necesario rexeitar a comida á hora de durmir e vixiar os indicadores de peso corporal, non permitindo que iso exceda a norma para o IMC.
- É necesario eliminar completamente as graxas animais da dieta.
- É recomendable substituír a metade das graxas por aceites vexetais saturados de ácidos graxos.
- É necesario que a dieta habitual conteña concentracións aceptables de vitaminas B12 e B6.
- É posible deixar tipos de carne con pouca graxa con moderación na dieta, pero só coa taxa mínima necesaria e non abusar deles.
- A cantidade de sal nos pratos debe estar estrictamente limitada, especialmente en pacientes propensos a reaccións hipertensivas. Pero é necesario que se realice sen perda de apetito e indicadores xerais de benestar. O mesmo debe expresarse con respecto ao líquido.
- Á hora de escoller "mesas dietéticas" requírese percibir todas as preferencias gustativas individuais e non converter as medidas preventivas en castigo.
Hai que ter en conta que o excesivo rigorismo ao seguir receitas médicas fai máis dano que ben. O requisito de cumprir todos os requisitos ata os máis pequenos puntos e restricións axeitadas para enfermidades do tracto gastrointestinal, con hipercolesterolemia e lesións ateroscleróticas só aumenta a intensidade do estado neurótico.
Entre outras cousas, cómpre entender que esa alimentación dietética é unha necesidade ao longo da vida e por este motivo as restricións estritas son inaceptables, xa que un bo estado de ánimo psicoemocional do paciente non é menos importante no marco da terapia que a nutrición dietética.
A hipercolesterolemia é un síntoma que indica colesterol elevado no sangue. Unha excepción son as formas hereditarias de hipercolesterolemia, que se consideran unha unidade nosolóxica independente.
O colesterol é un alcohol lipófilo insoluble en auga. A maior parte (80%) está sintetizada polo fígado, o resto vén con comida. O composto orgánico cumple unha serie de funcións importantes:
- esencial para a síntese de vitamina D, hormonas esteroides,
- base para a síntese de ácidos graxos,
- regula a permeabilidade celular,
- protexe os glóbulos vermellos dos velenos hemolíticos.
O colesterol non pode viaxar de forma independente a través do torrente sanguíneo, que está baseado na auga. O seu transporte implicaba lipoproteínas - complexos complexos consistentes nunha molécula de proteína e graxa. Canta máis graxa na súa composición, menor será a súa densidade. Este indicador distingue lipoproteínas de moi baixa (VLDL), baixa (LDL), media (LPSP), alta densidade (HDL), así como das moléculas máis grandes - chilomicronos. A suma de todo tipo de lipoproteínas é o "colesterol total", un dos indicadores bioquímicos máis importantes do metabolismo das graxas.
LDL, VLDL considéranse ateróxenos - contribuíndo ao desenvolvemento da aterosclerose. O colesterol asociado a eles é "malo". O HDL, pola contra, é substancias anti-arogénicas, é dicir, as que impiden os depósitos ateroscleróticos. O esterol asociado a lipoproteínas de alta densidade chámase "bo".
A un nivel normal, a relación destas substancias, o risco de desenvolver aterosclerose é insignificante. Todo cambia cando se rompe o equilibrio. As lipoproteínas ateróxenas excesivas "aféranse" ante calquera irregularidade, rugosidade da parede do buque. As novas adhírense a pequenas manchas, medran, dificultando gradualmente o fluxo sanguíneo. En definitiva, a formación pode alcanzar tal tamaño que bloquea o lumen do buque.
Causas da síndrome patolóxica
A hipercolistinemia primaria (familiar) é unha patoloxía que aínda non foi investigada por completo. Polo tanto, non existe tal ferramenta que se garantise para evitar a súa aparición.
As principais razóns para a aparición de hipercolisterinemia primaria considéranse como:
- Defectos na estrutura estrutural da proteína lipoproteína.Non son capaces de interactuar coas células dos órganos, o colesterol non pode entrar neles,
- Diminución da produción de encimas de "transporte". Formouse unha falta de colesterol nun lugar e o seu exceso noutro,
- Trastornos nas células dos tecidos. Perden a capacidade de contactar coas lipoproteínas.
As causas da hipercolesterolemia secundaria poden ser:
- Hipotiroidismo (trastornos na glándula tiroides),
- Diabetes mellitus (trastornos na "entrega" de glicosa ás células do corpo),
- Patoloxía hepática obstructiva (violación do conducto biliar do fígado),
- O uso de certos medicamentos (diuréticos, beta-bloqueantes).

O consumo excesivo de graxas animais é o principal motivo de aparición de hipercolesterolemia na gran maioría dos pacientes.
Remedios populares
O tratamento da hipercolesterolemia proporciona un enfoque integrado. Para axudar a resolver problemas de colesterol, a medicina tradicional está dispoñible, accesible e segura.
A hipercolesterolemia, un bo efecto é dado por:
- Rosehip. 20 g de bagas secas picadas verten un vaso de auga fervendo. Cociña por 15 minutos, filtre. Beba medio vaso dúas veces ao día,
- Inmortel. 10 g de flores picadas verter un vaso de auga. Cociñar durante 30 minutos. Beba a estómago baleiro cunha culler de sobremesa tres veces ao día. O curso é dun mes. Despois dunha pausa de 10 días, pódese continuar o tratamento,
- O reloxo de tres follas. Espolvoree follas picadas no alimento cocido como temperado,
Cardo de leite. Moer as sementes en fariña. Tome unha cucharadita de comida, - O allo. 350 g de allo picado verter un vaso de alcohol. Pon por un día nun lugar escuro, filtre. Beba 2-3 veces ao día: 20 gotas por vaso de leite,
- Toranja Despois de pelar, picar finamente, engadir cenorias raladas, dúas culleres de té de mel, dúas noces picadas e medio vaso de kefir (sen graxa). Mestura ben, bebe unha vez ao día.

Menú de mostra dun día
A dieta para a hipercolesterolemia é diversa e sinxela. O menú non debe causar dificultades particulares. O paciente non pode prescindir de carne, déixeo comer con pracer. O principal é que non se debe graxa e fritir.
Unha comida dun día para el pode conter, por exemplo:
- Almorzo: fariña de avea con pasas, té verde,

- Xantar: pomelo,
- Xantar: sopa de verduras, arroz fervido cun anaco de tenreira cocida en graxa, zume de mazá,
- Bocado: unha decocción de cadros de rosa, froitas frescas,
- Cea: cazola de queixo cottage, té de herbas,
- Pola noite podes tomar un vaso de kefir. A cantidade total de pan ao día non debe superar os 120 g.
Causas da enfermidade
A hipercolesterolemia familiar é o resultado dunha mutación no xene que controla a síntese do colesterol.
A forma secundaria desenvólvese como síntoma concomitante con enfermidades hepáticas, nas que é difícil a saída de bile, diabetes mellitus ou hipotiroidismo. Ás veces os trastornos do metabolismo lipídico son de natureza iatrogénica e están asociados a un longo curso de tratamento con algunhas drogas.

A causa da maioría dos casos de hipercolesterolemia son erros na dieta. O consumo excesivo de graxas animais leva a un aumento do colesterol no sangue. O uso dunha soa vez de alimentos con alto contido en graxa vai acompañado de hipercolesterolemia transitoria (transitoria), e con consumo regular de alimentos graxos, o colesterol alto faise constante.
Os factores de risco para o desenvolvemento e progresión da hipercolesterolemia son os mesmos que para a aterosclerose. Algúns deles poden cambiar. En primeiro lugar, é unha forma de vida, hábitos alimentarios, malos hábitos. Os pacientes con obesidade abdominal, diabetes mellitus e hipertensión arterial diagnosticada serán algo máis difíciles.
O risco de desenvolver trastornos do metabolismo lipídico nos homes é maior que nas mulleres, aumenta coa idade. O grupo de alto risco inclúe persoas con antecedentes familiares de hipercolesterolemia, casos de morte súbita cardíaca, infarto fatal de miocardio e accidentes cerebrovasculares.
Posibles consecuencias e complicacións
A hipercolesterolemia pura avanza naturalmente ata aterosclerose, unha enfermidade que leva á compactación das paredes vasculares e ao estreitamento do lumen dos vasos sanguíneos debido á formación de depósitos de colesterol. Dependendo da ubicación da lesión, da hipertensión arterial, da enfermidade coronaria, a claudicación intermitente desenvólvese no fondo da aterosclerose. Con lesións vasculares graves, aumenta o risco de ataques cardíacos e accidente cerebrovascular isquémico. Ademais da isquemia crónica asociada a un estreitamento gradual do lumen vascular, son posibles complicacións agudas: trombose e tromboembolismo vascular, así como vasoconstricción espástica.


 (reducir o colesterol, aliviar a inflamación, proporcionar protección a vasos intactos, pero pode ser prexudicial para o fígado, polo que o medicamento non é adecuado para enfermidades deste órgano),
(reducir o colesterol, aliviar a inflamación, proporcionar protección a vasos intactos, pero pode ser prexudicial para o fígado, polo que o medicamento non é adecuado para enfermidades deste órgano),