Deterioración e perda de visión na diabetes: síntomas de trastornos, tratamento e recuperación
A retinopatía diabética é unha das complicacións da enfermidade, como resultado do dano ocular na diabetes mellitus. A "diabetes dos ollos" é unha complicación vascular e baséase en danos nos vasos máis pequenos.
A diabetes mellitus chámase enfermidade endocrina, que se caracteriza por un alto contido en azucre no corpo humano. A patoloxía caracterízase por un curso prolongado e o desenvolvemento de complicacións perigosas.
A visión na diabetes é significativamente reducida e prodúcense transformacións irreversibles no analizador visual, como resultado do que a estrutura estrutural do ollo é perturbada - o fundo, a retina, o corpo vítreo, os nervios ópticos, as lentes, o que é extremadamente negativo para o órgano da visión.
Debe considerar cales son as enfermidades dos ollos coa diabetes tipo 2? Como manter a visión e protexer os ollos? Que é a cirurxía dos ollos e como restaurar a visión?
Primeiros síntomas
 Cambiar o órgano da visión na diabetes é un proceso lento e, nun primeiro momento, unha persoa non nota cambios significativos na súa percepción visual. Por regra xeral, a vista dos pacientes aínda é nítida, non hai dor nos ollos e outros signos de que os procesos patolóxicos comezaron.
Cambiar o órgano da visión na diabetes é un proceso lento e, nun primeiro momento, unha persoa non nota cambios significativos na súa percepción visual. Por regra xeral, a vista dos pacientes aínda é nítida, non hai dor nos ollos e outros signos de que os procesos patolóxicos comezaron.
Non obstante, se hai un velo diante dos ollos, que pode ocorrer completamente de súpeto en calquera momento, apareceron "manchas" diante dos ollos ou apareceron dificultades de lectura, este é un síntoma de que a patoloxía comezou a progresar e houbo un cambio no fondo con diabetes mellitus.
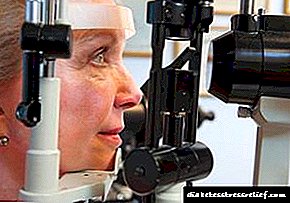
En canto diagnostique a diabetes, o médico recomenda que o paciente acuda a un oftalmólogo para comprobar a súa visión. Este exame debe realizarse cada ano para evitar complicacións oculares a tempo.
O procedemento estándar para examinar a visión inclúe os seguintes puntos:
- Comprobouse a agudeza visual, acláranse as súas fronteiras.
- Examínase o fondo do ollo.
- Mídese a presión intraocular.
- Ecografía do ollo (raramente).
É de destacar que as manifestacións oculares da diabetes mellitus atópanse máis frecuentemente en aqueles pacientes que teñen unha longa historia da enfermidade. Segundo as estatísticas, despois de 25 anos de loita coa patoloxía, a porcentaxe que as enfermidades dos ollos desenvolven na diabetes mellitus achégase ao máximo.
Os cambios no fondo con diabetes son lentos. Na fase inicial, o paciente só pode sentir un pequeno deterioro na percepción visual, ollos borrosos, "moscas" diante dos ollos.
Nunha fase posterior, o problema agudízase significativamente, ao igual que os seus síntomas: a visión do paciente diminúe bruscamente, practicamente non distingue obxectos. Se ignoras a situación, a perda de visión na diabetes é cuestión de tempo.
Debo dicir que, na gran maioría dos casos, o proceso de discapacidade visual pódese notar a tempo.
Normalmente, en moitos pacientes, xa se observa un signo de diminución da visión no momento do diagnóstico.
Retinopatía diabética
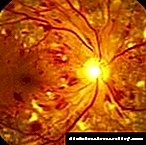 A retina é un grupo de células especializadas no corpo humano que converten a luz pasando á lente nun cadro. O ollo ou nervio óptico é un transmisor de información visual, e dirixe cara ao cerebro.
A retina é un grupo de células especializadas no corpo humano que converten a luz pasando á lente nun cadro. O ollo ou nervio óptico é un transmisor de información visual, e dirixe cara ao cerebro.
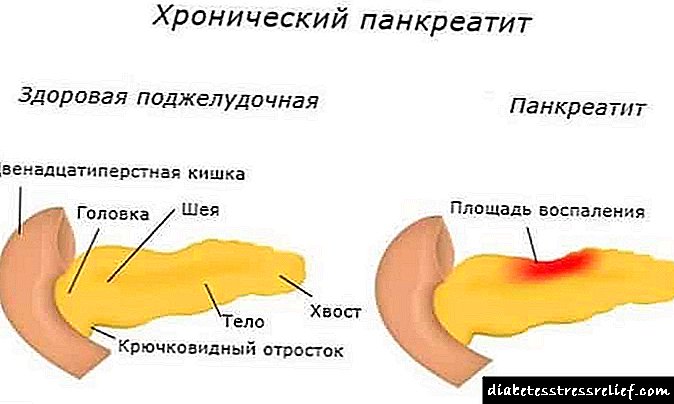
A retinopatía diabética caracterízase por un cambio nos vasos do fondo, unha violación da funcionalidade dos vasos sanguíneos, que se converte nunha consecuencia da progresión da enfermidade subxacente.
A diminución da visión na diabetes débese a que os pequenos vasos están danados, e esta condición chámase microangiopatía. A microangiopatía inclúe trastornos do nervio diabético, así como a patoloxía renal. No caso de producirse danos nos vasos sanguíneos grandes, a patoloxía chámase macroangiopatía e inclúe tales enfermidades: ataque cardíaco e vertedura.
Estudos das complicacións da enfermidade "doce" revelaron que existe unha conexión definitiva entre a enfermidade e a microangiopatía. En conexión coa relación establecida, atopouse unha solución. Para curar ao paciente é necesario normalizar o contido de azucre no seu corpo.
Características da retinopatía diabética:
- Na diabetes tipo 2, a retinopatía diabética pode levar a cambios nos vasos sanguíneos irreversibles, obtendo unha perda completa de visión na diabetes.
- Canto máis longa sexa a experiencia da patoloxía subxacente, maior será a probabilidade de que se desenvolva a inflamación dos ollos.
- Se o proceso inflamatorio non se detecta a tempo e non se toman varias medidas dirixidas a mellorar a visión, é practicamente imposible protexer ao paciente da cegueira.
É de destacar que a retinopatía en pacientes novos con primeiro tipo de patoloxía desenvólvese extremadamente raramente. Na maioría das veces, a patoloxía maniféstase precisamente despois do período de puberdade.
Moitos pacientes están interesados en protexer os ollos con diabetes. A protección dos ollos é necesaria desde o momento da diagnose. E o único xeito de axudar a previr complicacións é controlar o azucre no sangue, manténdoo ao nivel requirido.
Os estudos clínicos demostran que se controla a glicosa, segue todas as recomendacións do médico, come ben, leva un estilo de vida activo e visita regularmente a un oftalmólogo, pode reducir o 70% a probabilidade de desenvolver unha patoloxía.
Que tipos de enfermidade hai?
 A retinopatía de fondo caracterízase por que con danos a pequenos vasos sanguíneos non hai signos de discapacidade visual. Nesta fase, ten especial importancia o control da concentración de glicosa no corpo. Isto axuda a excluír o desenvolvemento doutras patoloxías oculares e non permite que a retinopatía de fondo avance. O fondo, en particular os seus buques, cambia na extremidade.
A retinopatía de fondo caracterízase por que con danos a pequenos vasos sanguíneos non hai signos de discapacidade visual. Nesta fase, ten especial importancia o control da concentración de glicosa no corpo. Isto axuda a excluír o desenvolvemento doutras patoloxías oculares e non permite que a retinopatía de fondo avance. O fondo, en particular os seus buques, cambia na extremidade.
Maculopatía Nesta fase, o paciente revela lesións nunha área crítica chamada mácula. Debido a que se formou danos nun sitio crítico, que ten unha importante funcionalidade para a percepción visual completa, obsérvase unha forte diminución da visión.
A retinopatía proliferativa caracterízase pola formación de novos vasos sanguíneos na superficie posterior do órgano visual. Debido a que tal enfermidade é unha complicación da diabetes, desenvólvese como resultado dun subministro de osíxeno insuficiente aos vasos sanguíneos perturbados. O fondo e as áreas do segmento posterior do ollo cambian destrutivamente.
As cataratas chámanse escurecemento da lente do ollo, que en estado normal ten un aspecto transparente. A través da lente, unha persoa pode distinguir entre obxectos e enfocar o cadro.
Se non se ten en conta o feito de que a catarata pode detectarse en persoas completamente saudables, en diabéticos estes problemas diagnostícanse moito antes, incluso aos 20-25 anos. Co desenvolvemento de cataratas, os ollos non poden enfocar imaxes. Os síntomas de tal patoloxía son os seguintes:
- O home ve pola néboa.
- Faceridade da visión.
Na gran maioría dos casos, para restaurar a visión, cómpre substituír unha lente pobre por un implante. Entón, para mellorar a visión, unha persoa debe usar lentes de contacto ou lentes.
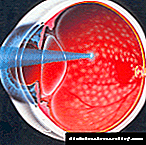
Con unha complicación dunha enfermidade ocular, un diabético pode padecer unha hemorragia ocular (como na foto).A cámara anterior está completamente chea de sangue, a carga nos ollos aumenta, a visión diminúe bruscamente e permanece baixa durante varios días.
Se o ollo está cheo de sangue, recoméndase que consulte un médico o mesmo día para excluír máis complicacións.
O médico asistente examinará o ollo e o fondo, e dará citas que axudarán a mellorar a visión.
 Que facer se a visión comeza a diminuír e que métodos de tratamento poden restaurala, os pacientes pregúntanse? O tratamento ocular contra a diabetes comeza coa normalización da dieta e a corrección de trastornos metabólicos.
Que facer se a visión comeza a diminuír e que métodos de tratamento poden restaurala, os pacientes pregúntanse? O tratamento ocular contra a diabetes comeza coa normalización da dieta e a corrección de trastornos metabólicos.
Os pacientes deben controlar constantemente o contido de glicosa no corpo, tomar medicamentos para reducir o azucre e supervisar o metabolismo dos seus carbohidratos. Non obstante, o tratamento actualmente conservador de complicacións graves é ineficiente.
A coagulación láser da retina chámase método moderno de tratamento da retinopatía diabética. A intervención realízase ambulatoriamente baixo anestesia, a duración do procedemento non é superior a cinco minutos.
A manipulación, por regra xeral, divídese en dúas etapas. Todo depende do grao de dano ao fondo e da violación dos vasos sanguíneos. Este procedemento axuda enormemente a restaurar a visión aos pacientes.
O tratamento do glaucoma diabético é o seguinte:
- Tomar medicamentos.
- Recoméndase gotas para os ollos.
- Procedemento láser.
- Intervención cirúrxica.
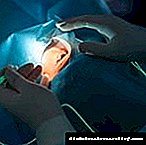 A vitrectomía é un procedemento operativo que se usa para a hemorragia no corpo vítreo, o desprendemento da retina, así como para as lesións graves do analizador visual contra a diabetes mellitus.
A vitrectomía é un procedemento operativo que se usa para a hemorragia no corpo vítreo, o desprendemento da retina, así como para as lesións graves do analizador visual contra a diabetes mellitus.
Paga a pena dicir que tal intervención só se realiza nos casos en que non é posible realizar a restauración da visión con outras opcións. A operación realízase baixo anestesia xeral.
A superficie do ollo debe cortarse en tres lugares, como resultado dun que se libera unha área que permita ao médico manipular a retina e o vítreo. O vítreo é aspirado por medio dun baleiro, e del se poden eliminar tecidos, cicatrices e sangue patolóxicos. Entón, o procedemento realízase na retina.
Se o paciente ten manifestacións oculares con diabetes mellitus, non necesita pasar un tempo coa esperanza de que todo pase por si só. Non se pode auto-medicar, nin un só beneficio dará unha resposta sobre como solucionar o problema. É necesario consultar pronto cun médico e, a continuación, será posible restaurar a percepción visual.
Como protexerte?
 A prevención, que axuda a previr as complicacións dos ollos ou detén a súa progresión adicional, inclúe o uso de preparados vitamínicos. Por regra xeral, recoméndanse nunha fase inicial da enfermidade, cando aínda non hai visión nítida, e non hai ningún indicio para a cirurxía.
A prevención, que axuda a previr as complicacións dos ollos ou detén a súa progresión adicional, inclúe o uso de preparados vitamínicos. Por regra xeral, recoméndanse nunha fase inicial da enfermidade, cando aínda non hai visión nítida, e non hai ningún indicio para a cirurxía.
Alfabeto Diabetes - un complexo vitamínico diabético que mellora a visión, inclúe compoñentes vexetais. A dosificación é sempre seleccionada exclusivamente polo médico, ten en conta a condición xeral do paciente, a probabilidade de complicacións e as contas de sangue de laboratorio.
O segundo tipo de diabetes implica unha certa dieta e non sempre é posible obter todas as vitaminas e compoñentes útiles dos alimentos. Doppelherz Asset: un produto vitamínico e mineral que axuda a protexer o aparello visual mediante a extracción de arándanos, luteína, beta-caroteno, axudará a enchelos.
Os pacientes con diabetes mellitus poden reducir significativamente a probabilidade de complicacións oculares se controlan a glicosa no sangue e son controlados regularmente por un oftalmólogo. O vídeo neste artigo continúa o tema dos problemas de visión na diabetes.
Retinopatía diabética
 Un grupo de células especializadas que converten a luz que pasa pola lente nunha imaxe chámase retina.O nervio óptico ou óptico transmite información visual ao cerebro.
Un grupo de células especializadas que converten a luz que pasa pola lente nunha imaxe chámase retina.O nervio óptico ou óptico transmite información visual ao cerebro.
A retinopatía diabética refírese a complicacións de natureza vascular (asociadas á actividade deteriorada dos vasos sanguíneos) que se producen na diabetes mellitus.
Esta lesión ocular prodúcese por danos a pequenos vasos e chámase microangiopatía. As microangiopatías inclúen danos nos nervios diabéticos e enfermidades nos riles.
Se os vasos sanguíneos grandes están danados, a enfermidade chámase macroangiopatía e inclúe enfermidades graves como o ictus e o infarto de miocardio.
Numerosos estudos clínicos demostraron a asociación de azucre elevado no sangue con microangiopatía. Polo tanto, este problema pódese resolver normalizando a concentración de glicosa no sangue.
A retinopatía diabética é a principal causa de cegueira irreversible. O exceso de duración da diabetes é o principal factor de risco para a retinopatía. Canto máis tempo estea enferma, maior é a probabilidade de que desenvolva graves problemas de visión.
Se non se detecta a retinopatía en tempo e se non se inicia o tratamento puntualmente, pode producirse unha cegueira completa.
A retinopatía en nenos con diabetes tipo 1 é moi rara. Máis a miúdo, a enfermidade maniféstase só despois da puberdade.
Nos primeiros cinco anos de diabetes, a retinopatía raramente se produce nos adultos. Só coa progresión da diabetes aumenta o risco de danos na retina.
Importante! O control diario dos niveis de glicosa no sangue reducirá significativamente o risco de retinopatía. Numerosos estudos realizados con pacientes con diabetes tipo 1 demostraron que os pacientes que lograron un control claro do azucre no sangue usando unha bomba de insulina e unha inxección de insulina reduciron a probabilidade de desenvolver nefropatía, danos nerviosos e retinopatía nun 50-75%.
Todas estas patoloxías están relacionadas coa microangiapatía. Os pacientes con diabetes tipo 2 adoitan ter problemas nos ollos cando son diagnosticados. Para ralentizar o desenvolvemento da retinopatía e previr outras patoloxías oculares, debes controlar regularmente:
- azucre no sangue
- nivel de colesterol
- presión arterial
Complicacións
A diabetes dependente da insulina adoita ter consecuencias. As complicacións da enfermidade son de curto prazo e crónicas.
 Complicacións a curto prazo
Complicacións a curto prazo
Normalmente responden ben ao tratamento. Con un tratamento insuficiente ou ausente para a diabetes tipo 1, pode producirse cetoacidosis.
A hipoglicemia tamén é unha complicación común na diabetes dependente da insulina (cando o azucre no sangue cae drasticamente ata niveis perigosos). Se a un paciente con hipoglucemia non se lle presta atención médica a tempo, pode perder a conciencia e incluso caer en coma.
O curso de tales complicacións é máis difícil de controlar e a súa progresión pode causar a morte prematura dun diabético.
O control minucioso do azucre no sangue reduce o risco de tales problemas, pero non os elimina completamente.
Cun longo curso de diabetes, danse incluso en pacientes cunha enfermidade ben compensada.
As complicacións da diabetes mellitus tipo 1 dependente da insulina son:
- Enfermidades cardíacas e vasculares (aterosclerose, hipertensión, isquemia, ictus).
- Lesións de pequenos vasos sanguíneos de todos os tecidos e órganos (catarata, etc.).
- Danos no sistema nervioso - perda de sensibilidade das extremidades, mareos, disfunción eréctil nos homes, desenvolvemento de úlceras, gangrena.
- Insuficiencia renal, etc.
Discapacidade
Non é fácil para as persoas con diabetes ter unha discapacidade. Incluso o terceiro grupo de discapacidades pódese obter só co establecemento de trastornos moderados no corpo.Resulta que a diabetes mellitus tipo 1 e as súas complicacións deben evitar que o paciente poida vivir plenamente e isto debe demostralo os médicos.
O primeiro grupo de discapacidade está suxeito a:
Trastornos expresados no corpo obviamente:
- Retinopatía (cegueira nos dous ollos).
- Neuropatía (ataxia e parálise).
- Angiopatía grave (pé diabético, gangrena).
- Insuficiencia cardíaca en fase 3 con diabetes.
- Coma hipoglicémico frecuente.
- Insuficiencia renal crónica na etapa terminal.
- Trastornos mentais graves (encefalopatía diabética).
- Neste caso, o paciente debe precisar coidados e asistencia constantes.
O segundo grupo de discapacidades concédelle a diabéticos con:
 Retinopatías 2-3 etapas.
Retinopatías 2-3 etapas.- Polineuropatías de 2 graos.
- Insuficiencia renal crónica con éxito de transplante de ril e diálise adecuada.
- Encefalopatía con cambios mentais.
- Estes diabéticos necesitan a axuda de seres queridos, pero a diferenza dos que teñen un grupo de discapacidade 1, non precisan coidados constantes.
O terceiro grupo de discapacidades recibe:
- Diabetose leve ou moderada.
- Patoloxías moderadas de órganos e sistemas.
- O proceso lábil da enfermidade.
- Os grupos de discapacidade 3 deben ser confirmados regularmente superando unha comisión médica.
Embarazo
- A presenza de diabetes dependente da insulina na nai indica a predisposición dos seus fillos ao desenvolvemento desta enfermidade no futuro.
- O embarazo con diabetes dependente da insulina require polo menos 2 inxeccións de insulina por muller ao día. O azucre no sangue en xaxún non debe ser superior a 5,0 e 2 horas despois da comida, non máis que 6,6 mmol / litro.
- O embarazo da diabetes no primeiro trimestre adoita ir acompañado de hipoglucemia, resistencia á insulina e aumento da hiperglicemia no 2º e 3º trimestre, polo tanto, o paciente debe controlar con atención os niveis de azucre no sangue.
- As mulleres embarazadas que padecen diabetes tipo 1 son probadas regularmente para o ultrasonido, que se pode usar para supervisar o desenvolvemento do feto e previr polidramnios.
- Os diabéticos que teñen un fillo necesitan consultar un médico cada 2 semanas e despois de 30 semanas de embarazo cada semana.
Ademais dun exame xeral dunha muller embarazada con diabete mellitus insulinodependente, tamén se prescribe e realízase unha oftalmoscopia e un ECG, realízase unha proba de orina para creatinina e proteína e determínase o nivel de electrólitos e colesterol total no sangue.
A enfermidade coronaria con diabetes mellitus tipo 1 pode ser unha indicación médica para o aborto, xa que a taxa de mortalidade entre as nais con esta complicación é demasiado alta e ascende a aproximadamente o 67%.

A diabetes mellitus é unha enfermidade crónica, independentemente do seu tipo.
A diabetes xuvenil ocorre con máis frecuencia en menores de 15 anos, comezando a desenvolverse rapidamente nun corpo en crecemento. Causas da diabetes nos mozos →

Hai 2 tipos de diabetes - o primeiro e o segundo tipo. Hai un par de anos era considerado un axioma. Hoxe en día, os médicos tiveron que revisar a clasificación obsoleta, porque os científicos descubriron outra variante desta enfermidade.
O LADA é unha diabetes autoinmune latente en adultos con signos de enfermidade tipo 1 e tipo 2. Principios básicos para tratar a diabetes LADA →

A diabetes mellit autoinmune, que procede de forma non expresada, é unha opción separada para o paso da diabetes mellitus tipo 1, que se desenvolve en adultos.
Denomínase "diabetes tipo e medio". Este nome explícase polo feito de que os síntomas e o inicio da enfermidade son similares á diabetes tipo 2, pero os signos principais do curso da enfermidade son idénticos á diabetes tipo 1. Síntomas e tratamento da enfermidade →

A diabetes mellitus idiopática é unha forma da enfermidade que non ten causas coñecidas, caracterizada por unha orixe non clara e pola ausencia dunha dependencia pronunciada doutras lesións.
Esta patoloxía, xunto co subtipo autoinmune, refírese á diabetes mellitus tipo 1. Como se manifesta a diabetes idiopática? →

A diabetes mellitus tipo 1 ou a diabetes xuvenil (coñecida como insulina-dependente) adoita atoparse nunha idade nova (ata 35 anos), pero hai casos de enfermidade entre persoas en idade madura.
Tipo de diabetes xuvenil 1a - presuntamente ten natureza viral e maniféstase exclusivamente na infancia. Coñece os síntomas da diabetes xuvenil →
A diabetes tipo 1 desenvólvese debido á deterioración da función pancreática. Neste corpo destrúense as células beta, que deben producir insulina.
A enfermidade pode ocorrer debido a un estrés grave ou a unha enfermidade infecciosa. A diabetes tipo 1 é herdada, pero poucas veces - se un dos pais está enfermo, o risco de padecer diabético é do 5%. Métodos de tratamento para a diabetes tipo 1

A diabetes mellitus dita as súas condicións de vida aos enfermos. Non obstante, a dieta para a diabetes tipo 1 está inherentemente baseada nos principios dunha alimentación adecuada.
Para o tratamento de articulacións, os nosos lectores usaron con éxito DiabeNot. Vendo a popularidade deste produto, decidimos ofrecelo á súa atención.
A dieta diabética pode ser empregada por todas as persoas que seguen un estilo de vida saudable e queren manter a mocidade e un corpo forte durante moitos anos. Facer a dieta correcta →
Deterioración e perda de visión na diabetes: síntomas de trastornos, tratamento e recuperación
Os pacientes con diabetes deben visitar regularmente un oftalmólogo para evitar problemas de visión. Unha alta concentración de glicosa (azucre) no sangue aumenta a probabilidade de desenvolver enfermidades dos ollos causadas pola diabetes. De feito, esta enfermidade é a principal causa pola que hai unha perda de visión na poboación adulta de 20 a 75 anos.
En presenza de diabetes mellitus e un repentino problema cos ollos (visibilidade brumosa), non debes ir inmediatamente á óptica e mercar lentes. A situación pode ser temporal e pode provocar un aumento dos niveis de glicosa no sangue.
Un nivel alto de azucre no sangue en diabete pode causar edema das lentes, o que afecta á capacidade de ver ben. Para devolver a visión ao seu estado orixinal, o paciente debería normalizar o nivel de glicosa no sangue, que debe ser de 90-130 mg / dl antes das comidas e 1-2 horas despois da comida, debe ser inferior a 180 mg / dl (5-7,2 mmol / l e 10 mmol / l, respectivamente).
En canto o paciente aprenda a controlar os niveis de azucre no sangue, a visión comezará a recuperarse lentamente. Pode recuperarse totalmente tres meses aproximadamente.
A visión borrosa da diabetes pode ser un síntoma doutro problema ocular - un máis grave. Aquí hai tres tipos de enfermidades dos ollos que ocorren en persoas con diabetes:
- Retinopatía diabética.
- Glaucoma
- Catarata
Maculopatía
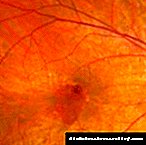 Na etapa da maculopatía, o paciente experimenta danos nunha área crítica chamada mácula.
Na etapa da maculopatía, o paciente experimenta danos nunha área crítica chamada mácula.
Debido a que as perturbacións se producen nun sitio crítico, que é de gran importancia para a visión, a función dos ollos pode reducirse moito.
Causas da deficiencia visual na diabetes
A principal causa de danos na visión é a glicosa en sangue. A condición patolóxica provoca:
- Edema da lente.
- Destrución dos vasos sanguíneos do globo ocular.
Se o paciente non controla a inxestión de azucre e non segue unha dieta estrita, o risco de desenvolver enfermidades oftálmicas e outras complicacións da diabetes aumenta significativamente. A discapacidade visual avanza activamente en pacientes con obesidade e anemia.
Primeiros signos e síntomas
Se se detectan os primeiros signos de enfermidades dos ollos, os pacientes deben consultar a un optometrista.A falta de tomar medidas médicas leva a unha diminución significativa da calidade da visión. Entre os signos alarmantes polos que pode sospeitar trastornos oftálmicos:
- Diminución do contraste da vista. Unha persoa con discapacidade ve obxectos mellor á noite, cando a iluminación non é tan intensa como durante o día. Cando se nota o nivel máximo de actividade solar (xantar e tarde), os pacientes notan a dobre visión e a baixa definición dos obxectos.
- Arco da vella círculos e voa ante os ollos. As violacións do sistema visual indican calquera elemento extra no campo visual.
- Estreitando os límites da visión.
- Dificultades á hora de traballar con obxectos pequenos, como agullas.
- Fusionando, difuminando cartas. A necesidade de concentrarse e reflexionar para realizar pequenas inscricións.
- Dificultade para ler letreiros e nomes de rúas.
- Obxectos escuros e escuros.
Se o paciente non ignora os primeiros signos alarmantes de deficiencia visual e consulta a un médico en tempo e forma, ten a oportunidade de previr ou retardar outros procesos patolóxicos. Nalgúns casos, ao corrixir a dieta, os pacientes poden restaurar a visión nos 3-4 meses.
Tratamento de drogas
As técnicas terapéuticas mostran un alto nivel de eficacia se a enfermidade está nas fases iniciais do desenvolvemento. Os médicos usan antioxidantes e medicamentos para reducir a permeabilidade dos vasos sanguíneos e normalizar os procesos metabólicos. Os pacientes usan gotas intraoculares.
Utilízanse técnicas avanzadas de fisioterapia. A infrasonía, a terapia en cor, a fonoforesis e a pneumomasaxe teñen certo efecto beneficioso.
É de destacar que calquera método terapéutico non pode evitar a recaída de patoloxías visuais. Coa idade, o estado de visión en pacientes con diabetes empeora gradualmente. Non obstante, unha dieta adecuada e a estricta adhesión ás recomendacións do médico asistente poden retardar os cambios patolóxicos, evitando o risco de cegueira completa.
Prevención
Para manter a agudeza visual despois da diabetes e evitar o desenvolvemento de patoloxías oftálmicas perigosas, os pacientes necesitan:
- Toma medidas para previr infeccións virais.
- Coma a dieta correcta. É importante consumir unha cantidade suficiente de alimentos ricos en vitaminas A, C, E, omega-3, caroteno e cinc.
- Impedir o desenvolvemento de complicacións controlando constantemente a concentración de azucre no sangue.
- Ter unha actividade física adecuada. Os paseos diarios e exercicios aeróbicos periódicos teñen un efecto beneficioso sobre a condición do corpo con diabetes.
- Visita periodicamente ao seu médico para supervisar o estado, realice visitas ao oftalmólogo no primeiro signo de discapacidade visual.
- Protexa os ollos dos raios ultravioleta empregando sombreiros e lentes de ancho ancho.
- Reduce o tempo no ordenador.
- Deixar de fumar porque a nicotina causa danos nas lentes.
- Supervise a presión arterial.
- Supervise o colesterol no sangue.
Retinopatía proliferativa
Con este tipo de retinopatía, os novos vasos sanguíneos comezan a aparecer na parte traseira do ollo.
Debido a que a retinopatía é unha complicación microangiopática da diabetes, o tipo proliferativo da enfermidade desenvólvese debido á falta de osíxeno nos vasos oculares danados.
Estas embarcacións fanse máis delgadas e comezan a remodelarse.
As cataratas son un enturbamento ou escurecemento da lente que, cando está saudable, está completamente claro. Coa axuda da lente, unha persoa ve e enfoca a imaxe. A pesar de que unha catarata pode desenvolverse nunha persoa sa, en diabéticos, problemas similares ocorren moito antes, incluso na adolescencia.
Co desenvolvemento de cataratas diabéticas, o ollo do paciente non pode centrarse e a visión está prexudicada. Os síntomas da catarata na diabetes mellitus son:
- visión sen brillo
- visión borrosa.
Na maioría dos casos, o tratamento de cataratas require a substitución da lente por un implante artificial. No futuro, para a corrección da visión necesítanse lentes de contacto ou lentes.
Glaucoma para a diabetes
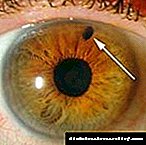 Na diabetes mellitus cesa o drenaxe fisiolóxica do fluído intraocular. Polo tanto, acumúlase e aumenta a presión dentro do ollo.
Na diabetes mellitus cesa o drenaxe fisiolóxica do fluído intraocular. Polo tanto, acumúlase e aumenta a presión dentro do ollo.
Esta patoloxía chámase glaucoma. A alta presión dana os vasos sanguíneos e os nervios do ollo, causando deficiencias visuais.
Existe a forma máis común de glaucoma, que ata certo período é asintomática.
Isto sucede ata que a enfermidade se agrave. Entón xa hai unha perda de visión importante.
Moito menos veces o glaucoma vai acompañado de:
- dor nos ollos
- dores de cabeza
- lacriminación
- visión borrosa
- halos en torno ás fontes de luz,
- perda completa da visión.
O tratamento do glaucoma diabético pode consistir nas seguintes manipulacións:
- tomar medicamentos
- o uso de pingas,
- procedementos láser
- cirurxía, vitrectomía do ollo.
Pódense evitar graves problemas de ollos con diabetes mediante cribado anual cun oftalmólogo para esta patoloxía.
Como afecta a diabetes á visión?
 Na diabetes mellitus, diagnostícase un cambio patolóxico nos vasos sanguíneos da retina. Como resultado, isto leva a que a subministración de estruturas vasculares con osíxeno se vexa trastornada. Tal fame afecta á visión e pode provocar unha diminución da súa gravidade e outras complicacións temporais ou máis longas.
Na diabetes mellitus, diagnostícase un cambio patolóxico nos vasos sanguíneos da retina. Como resultado, isto leva a que a subministración de estruturas vasculares con osíxeno se vexa trastornada. Tal fame afecta á visión e pode provocar unha diminución da súa gravidade e outras complicacións temporais ou máis longas.
Como resultado do estado visual presentado, o sistema visual leva a aparición de retinopatía diabética non só doutras condicións patolóxicas. En calquera caso, o agravamento das funcións visuais fórmase gradualmente e, polo tanto, as etapas expresadas do desenvolvemento da patoloxía poden resultar débiles para un paciente no que a diabetes mellitus dura anos.
Primeiros signos de perda de visión
A deficiencia visual na diabetes prodúcese gradualmente e ten unha duración de anos. É por iso que o apego dun tras outro dos síntomas pode non molestar ao diabético, que se está acostumando ao seu estado actual. Non obstante, o cadro clínico é valorado por oftalmólogos como máis que pronunciado:
- violación do contraste das funcións visuais, por exemplo, se a visión pola noite é mellor que pola tarde,
- moscas ou círculos de arco da vella ante os teus ollos,
- cambiar os límites do campo de vista sen ningún motivo,
- diminución das funcións visuais nun dióptero ao ano (este é o chamado "menos" progresivo),
- secura, secreción bágoa insuficiente.
En etapas posteriores ou no caso de progresión rápida da afección, o diabético pode sufrir fortes dores na zona dos ollos, que chegan a náuseas ou incluso vómitos. Unha sensación de ardor, area nos ollos, unha sensación dun obxecto estranxeiro - todo isto indica que a visión cae ante os ollos e, polo tanto, é necesario comezar o tratamento canto antes.
Causas da patoloxía
 A perda de visión na diabetes está asociada principalmente aos danos nos vasos da retina, é dicir, aos vasos sanguíneos da retina. Isto pode aumentar a permeabilidade, oclusión de capilares, a aparición de vasos de nova formación e a aparición de tecido cicatricial. Se a duración da enfermidade subxacente é de ata dous anos, a patoloxía identifícase nun 15% dos pacientes, ata cinco anos - nun 28%, ata 10-15 anos - nun 44-50%. Se hai unha patoloxía diabética hai uns 20-30 anos, falamos do 90-100% da discapacidade visual crítica.
A perda de visión na diabetes está asociada principalmente aos danos nos vasos da retina, é dicir, aos vasos sanguíneos da retina. Isto pode aumentar a permeabilidade, oclusión de capilares, a aparición de vasos de nova formación e a aparición de tecido cicatricial. Se a duración da enfermidade subxacente é de ata dous anos, a patoloxía identifícase nun 15% dos pacientes, ata cinco anos - nun 28%, ata 10-15 anos - nun 44-50%. Se hai unha patoloxía diabética hai uns 20-30 anos, falamos do 90-100% da discapacidade visual crítica.
Os carniceiros dixeron toda a verdade sobre a diabetes! A diabetes desaparecerá en 10 días se o bebe pola mañá. »Ler máis >>>
Os factores de risco principais para tal patoloxía diabética na diabetes mellitus tipo 2 son:
- a duración da enfermidade,
- nivel de hiperglicemia,
- hipertensión arterial
- forma crónica de insuficiencia renal,
- dislipidemia (violación da relación de lípidos no sangue).
Non te esquezas da síndrome metabólica e da obesidade. A formación e o desenvolvemento posterior da retinopatía poden contribuír á puberdade, o feito de ter un embarazo, unha predisposición xenética e unha adicción á nicotina.
Como restaurar a función visual aos diabéticos?
A base para o tratamento da visión na diabetes é principalmente o tratamento oportuno da enfermidade subxacente e a normalización da relación de glicosa.
Ao mellorar o estado xeral do diabético, será posible acadar a normalización das funcións visuais. Non obstante, a complexidade do cadro clínico terá un impacto directo na selección dun algoritmo de tratamento específico para diabéticos.
 Para mellorar a visión da diabetes tipo 2 na fase inicial, recoméndase usar medicamentos e remedios populares. Por exemplo, o máis popular destes últimos é a momia. En casos máis graves, a restauración das funcións visuais pode ser factible só debido á cirurxía.
Para mellorar a visión da diabetes tipo 2 na fase inicial, recoméndase usar medicamentos e remedios populares. Por exemplo, o máis popular destes últimos é a momia. En casos máis graves, a restauración das funcións visuais pode ser factible só debido á cirurxía.
Por exemplo, o glaucoma é tratado inicialmente con axentes de goteo antihipertensivos. Non obstante, o principal método de tratamento é a cirurxía, que se recomenda canto antes. Neste caso, restablecerase a visión nun maior volume, excluíranse complicacións e consecuencias críticas.
A recuperación da catarata só se pode facer cirurxicamente. O grao de dano na retina influirá no positivo que será o resultado. Con retinopatía realízase a chamada coagulación láser retinaria por paso. Non obstante, cunha forma progresiva de diabetes mellitus, recoméndase a vitrectomía.
Os diabéticos poden facer corrección por láser?
A corrección por láser da visión e da retina chámase un dos métodos máis modernos de tratamento da retinopatía. A intervención presentada é válida para a diabetes só de forma compensada. Os oftalmólogos prestan atención a que:
- A corrección do láser realízase nun ambiente ambulatorio baixo anestesia,
- a duración do procedemento normalmente non é superior a cinco minutos,
- a manipulación normalmente divídese en dúas etapas consecutivas. Non obstante, isto depende do afectado do fondo e que tipo de trastornos dos vasos sanguíneos son diagnosticados.
O procedemento presentado contribúe significativamente á restauración da función visual en diabéticos. Despois da corrección por láser durante unha semana ou máis, recoméndase unha pinga especial. Pode ser necesario usar lentes de sol e incluso facer dieta.
Etioloxía e patoxénese da diabetes tipo 1
 Os trastornos endocrinos asociados a disfunción do páncreas e a insuficiente síntese de insulina conducen á formación dunha enfermidade incurable - diabetes mellitus tipo 1.
Os trastornos endocrinos asociados a disfunción do páncreas e a insuficiente síntese de insulina conducen á formación dunha enfermidade incurable - diabetes mellitus tipo 1.
A patoloxía require unha compensación constante da deficiencia hormonal, se non, o nivel de azucre no sangue aumenta e provoca graves consecuencias.
Os principais síntomas da enfermidade
A diabetes tipo 1 obsérvase máis a miúdo en pacientes de físico magro, en contraste coa patoloxía tipo 2, que se caracteriza pola presenza en pacientes con distintos graos de obesidade.
Os diabéticos quéixanse principalmente de tales manifestacións da enfermidade como:
- rotura e irritabilidade,
- somnolencia durante o día e insomnio,
- sede insaciable e aumento do apetito,
- micción frecuente e liberación dun gran volume de ouriña,
- secado das mucosas da cavidade oral e da pel,
- erupción e coceira
- aumento da sudoración e salivación,
- aumento da susceptibilidade ao resfriado e enfermidades virais,
- náuseas, diarrea e dor abdominal,
- a aparición de falta de alento e inchazo,
- aumento da presión
- redución da taxa de rexeneración de tecidos brandos,
- en mulleres, o ciclo da menstruación vese alterado e nos homes, a potencia diminúe,
- entumecimiento das extremidades,
- hai unha diminución ou aumento do peso corporal.

A falta de tratamento e a progresión da enfermidade, poden aparecer os seguintes síntomas:
- diminución da frecuencia cardíaca e da presión,
- febre
- tremor das extremidades,
- discapacidade visual,
- alento de acetona
- debilidade muscular
- dificultades de fala e mala coordinación
- conciencia borrosa e desmaio.
Estes signos indican o desenvolvemento dunha complicación perigosa - un coma cetoacidótico e requiren atención médica urxente para evitar a morte.
Métodos de diagnóstico
O diagnóstico da enfermidade comeza coa recollida de información sobre queixas, estilo de vida e hábitos do paciente, sobre o seu traslado e as patoloxías asociadas. É importante que o médico coñeza os casos de diabetes diagnosticado na familia inmediata.
No futuro, prescríbense estudos diagnósticos:
- proba de tolerancia á glicosa
- proba de glicosa en sangue,
- proba bioquímica e clínica xeral de sangue,
- exame clínico xeral de orina,
- proba para a presenza de péptidos C no plasma sanguíneo e corpos cetónicos na urina,
- proba de hemoglobina glicosilada,
- estudo do perfil glicémico.
Ademais, a ecografía e a resonancia magnética realízanse para determinar o grao de dano nos órganos internos.
Insuloterapia e novos tratamentos
A diabetes tipo 1 é unha enfermidade incurable e aínda non existen métodos que poden curar completamente a patoloxía.
A terapia adecuada só pode manter un nivel seguro de azucre no plasma sanguíneo, impedindo o desenvolvemento de consecuencias. O papel principal neste é a insulinoterapia, un xeito de compensar a falta de insulina da hormona sanguínea.
 Inxéctase insulina no corpo. A dosificación da hormona e o número de inxeccións diarias calcúlase primeiro polo médico e logo polo propio paciente e require unha estricta adhesión.
Inxéctase insulina no corpo. A dosificación da hormona e o número de inxeccións diarias calcúlase primeiro polo médico e logo polo propio paciente e require unha estricta adhesión.
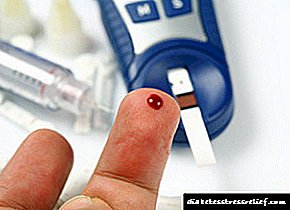
Ademais, o paciente necesita medir a concentración de azucre no plasma sanguíneo varias veces ao día usando un glucómetro.
Na maioría das veces, os pacientes con diabetes repiten inxeccións 3 ou 4 veces ao día e só nalgúns casos permítese reducir o número de inxeccións a dúas ao día.
Dependendo da gravidade do curso, úsase insulina de diferente duración de acción:
- insulina curta: a duración da hormona non supera as 4 horas, e a insulina administrada comeza a actuar nun cuarto de hora,
- hormona normal: actúa durante aproximadamente 6 horas e comeza a funcionar media hora despois da inxección,
- insulina de duración media: a efectividade do efecto obsérvase despois de 2-4 horas e dura ata 18 horas,
- insulina longa: permítelle manter os niveis de glicosa aceptables durante 24 horas e comeza a actuar 4-6 horas despois da administración.
Normalmente, a insulina longa é administrada unha ou dúas veces ao día. Isto substitúe o nivel natural da hormona presente no corpo dunha persoa sa durante todo o día. Inxéctase insulina curta antes de cada comida, o que lle permite baixar o nivel de glicosa que aumenta despois de que o alimento entre no corpo. Ás veces ten que engadir a hormona durante o día, se a actividade física aumenta ou a dieta é perturbada.
Vídeo sobre o método de cálculo da insulina:
Un desenvolvemento prometedor é o método de transplante dun páncreas artificial ou parte das súas células.Tales operacións xa están en marcha nalgúns países e confirman a eficacia do método. Máis da metade dos pacientes despois da cirurxía desfacerse da necesidade de inxeccións diarias de insulina e case o 90% dos diabéticos denuncian que a glicosa se mantén dentro de límites aceptables.
Outro xeito prometedor de reparar as células pancreáticas danadas é administrar unha vacina especial contra o ADN.
Así, os pacientes con diabetes teñen unha maior probabilidade de que co paso do tempo, cando os novos métodos sexan máis accesibles, poderán recuperarse completamente dunha enfermidade perigosa. Mentres tanto, só queda controlar coidadosamente o azucre no sangue e seguir todas as recomendacións do médico.
Recomendacións durante o tratamento
Ademais das inxeccións de insulina, a dieta pode axudar a manter os niveis normais de glicosa. A dieta debe ser un modo de vida para un diabético, porque dependendo de que alimentos se comen e o azucre sobe a sangue a diferentes velocidades.
Algúns tipos de produtos terán que estar completamente excluídos da dieta:
- zumes comprados en bolsas e gaseosa,
- peixes graxos e produtos cárnicos,
- conservas, comidas e afumadas,
- produtos lácteos e leite azedo con alta porcentaxe de graxa,
- pastelería, pan branco, doces, bolos de crema e chocolate,
- salsas graxas e picantes, condimentos e especias,
- uvas
- bebidas que conteñan alcohol.
O menú debería estar composto polos seguintes ingredientes:
- peixe e carne magra,
- mariscos e algas mariñas,
- produtos lácteos e leite desnatado queixo
- graxas vexetais,
- pan de centeo e gran integral
- ovos, feixón, noces,
- trigo mouro, arroz integral, cebada,
- froitas e cítricos non azucradas,
- herbas e verduras frescas,
- té débil sen azucre e decoccións de froitas.
Os seguintes produtos están permitidos en cantidades mínimas:
- Zumes de froitas recén espremidas
- froitos secos
- bagas e froitas doces.
Este tipo de produtos pódense consumir non máis dunha ou dúas veces por semana e non máis dun vaso de zume ou dunha froita.
Os pratos que conteñan hidratos de carbono rápidos deben eliminarse completamente. O azucre debe ser substituído por edulcorantes naturais. Limita o uso de sal, así como pratos fritos en aceite. Dálle preferencia aos vexetais crus, pratos cocidos e cocidos. Elimina longos períodos entre as comidas e come polo menos 5 veces ao día. Sirva racións pequenas para evitar o exceso de consumo. Non te esquezas de auga limpa, beba polo menos 6 vasos diarios.
Vídeo material sobre nutrición para a diabetes:
A diabetes mellitus cambia o modo de vida habitual do paciente, obrigándoos a cambiar os seus hábitos, limítanse a comer os seus alimentos favoritos, miden o nivel de azucre no sangue varias veces ao día e inxectan insulina.
Pero só baixo tales condicións pode manter unha boa saúde e evitar complicacións.
Deterioración e perda de visión na diabetes - tratamento e prevención
| Vídeo (fai clic para reproducir). |
A diabetes mellitus é unha enfermidade que se xeneralizou entre nenos e adultos. Cada ano aumenta o número de persoas con esta patoloxía. A enfermidade ten un curso crónico e inevitablemente leva a complicacións.
Unha das nefastas consecuencias é a deficiencia visual na diabetes. Con todos os seus tipos, máis tarde ou máis cedo, a gran maioría dos pacientes presentan unha diminución ou perda da vista.
A diminución da visión desta enfermidade é abrumadora debido á retinopatía diabética - un dano á retina.
A diabetes mellitus é unha grave enfermidade endocrina crónica. Pode aparecer a calquera idade. A súa esencia reside no metabolismo da glucosa deteriorado e no metabolismo en xeral.Neste sentido, danos aos vasos sanguíneos e ás fibras nerviosas. O dano aos ollos, riles, regulación nerviosa e circulación sanguínea das extremidades é un compoñente natural e formidable da progresión da enfermidade.
Dependendo da causa do aspecto e características do curso clínico, distínguense os seguintes tipos:
| Vídeo (fai clic para reproducir). |
- 1º tipo. Desenvólvese cando se danan células pancreáticas especiais, que son responsables da formación de insulina. A insulina é unha hormona que afecta a todo tipo de metabolismo, pero principalmente o metabolismo da glicosa. Este tipo de diabetes adoita desenvolverse na infancia e na adolescencia. Na maioría das veces, cando se establece este diagnóstico, os danos nos vasos da retina aínda están ausentes e desenvólvese despois de 10-20 anos.
- 2º tipo. Ocorre en violación da interacción da insulina coas células do corpo. Desenvólvese debido a factores xenéticos ou á presenza de factores de risco, o principal dos cales é a obesidade. Este tipo de enfermidade desenvólvese principalmente en persoas despois de 40 anos. Un terzo destes pacientes xa presentan signos de retinopatía diabética no momento do diagnóstico.
A diabetes mellitus pode desenvolverse con outras enfermidades endocrinolóxicas, síndromes xenéticos, danos xerais no páncreas, durante o embarazo.
A presenza e o grao de perda de visión dependen dos seguintes factores:
- Tipo de diabetes
- Duración da diabetes. Canto máis experiencia diabética, maior é a probabilidade de diminución da visión.
- O grao de compensación e control glicémico,
- A idade do paciente. O dano vascular da retina desenvólvese na idade media e vella,
- A presenza de enfermidades anteriores nos ollos, hipertensión arterial e outras enfermidades concomitantes.
O principal signo da diabetes é un aumento da glicosa no sangue (hiperglicemia). Neste sentido, a capa interna dos pequenos vasos da retina está afectada, así como o funcionamento e a interacción das células da retina do ollo. A estrutura das proteínas dos elementos formados do sangue é perturbada, o que leva a unha maior adhesión das plaquetas e unha diminución da elasticidade dos glóbulos vermellos.
Como resultado de numerosos procesos negativos causados pola hiperglicemia e trastornos metabólicos, desenvólvese unha violación da microcirculación do fondo. Hai unha expansión e bloqueo dos vasos sanguíneos, un aumento da permeabilidade vascular. Isto leva a unha violación da circulación de osíxeno e nutrición da retina do ollo. Estes procesos inclúense no concepto da etapa non proliferativa da retinopatía diabética.
Ademais, desenvólvese un estadio proliferativo máis grave. Caracterízase pola aparición e crecemento de novos vasos sanguíneos patoloxicamente organizados. Así, o corpo intenta compensar a falta de metabolismo do osíxeno. Non obstante, os novos buques non teñen unha estrutura chea e crecen encima da retina, onde non poden realizar propiedades útiles e só interferir coa visión.
Síntomas de deficiencia visual na diabetes
As manifestacións do dano da retina son diversas. Isto pode estar borroso da visión, "voa" ante os ollos, pero como resultado, a claridade da visión diminúe. Esta patoloxía afecta a ambos os ollos. En casos graves pode producirse unha función visual completa. A razón disto pode ser o desprendemento de retina, a hemorragia extensiva.
Despois de establecer o diagnóstico da diabetes, é necesario someterse a un exame cun oftalmólogo dúas veces ao ano.
Se aparecen signos de discapacidade visual, debes consultar inmediatamente a un médico. Realizará un exame minucioso do fondo, é dicir, establecerá procesos patolóxicos na retina. Tal estudo chámase oftalmoscopia.
Permite valorar a condición dos vasos sanguíneos, o disco do nervio óptico (o lugar onde o nervio sae do ollo), a mácula (a parte da retina responsable da visión central).
Cando se determina a oftalmoscopia:
- Nas fases iniciais da retinopatía no fondo, as hemorragias locais atópanse máis a miúdo na parte central da retina. Tamén hai áreas de opacificación do fondo na rexión do nervio óptico e mácula.
- Nas etapas posteriores, as hemorragias fanse máis extensas. Determínanse procesos destrutivos na retina, proliferación de vasos patolóxicos.
Tamén se realiza un estudo de campos visuais, un exame ecográfico das estruturas do globo ocular e a medición da presión intraocular.
Outras enfermidades dos ollos con diabetes
A diminución da visión pode resultar non só da retinopatía, senón tamén doutras partes do globo ocular.
Por exemplo, a catarata diabética. Neste caso, hai un dano rápido bilateral nas lentes. A lente é unha lente, unha importante estrutura refractiva do globo ocular. Coas cataratas, faise nublado, o que leva a unha diminución progresiva da visión.
Irite diabética e iridocicitis. Esta é unha lesión do iris. O iris é unha estrutura que contén moitos vasos, que tamén padecen hiperglicemia.
Glaucoma diabético - unha enfermidade caracterizada por un aumento da presión intraocular.Na diabetes, é causada por unha violación da saída de humor acuoso debido á proliferación de vasos patolóxicos na esquina da cámara anterior do ollo.
A cámara anterior é o espazo situado detrás da córnea. Está cheo dun fluído especial que circula constantemente e desemboca no sistema circulatorio pola esquina da cámara. Os buques recén formados bloqueano, aumenta a presión intraocular.
Na fase actual, non existe ningún tratamento farmacéutico para danos na retina diabéticos.
A visión empeora progresivamente, especialmente na fase proliferativa, cando se produce a proliferación vascular. Isto pode evitar a coagulación con láser. Usando un raio láser, estes vasos convértense en cordas que non teñen fluxo de sangue. Como resultado, impídese a súa maior proliferación, hemorraxias.
No tratamento da irite diabética e iridociclitis, instilación de solucións hormonais, úsanse substancias que dilatan a pupila (solución de atropina ao 1%).
Con ataque de glaucoma, úsanse medicamentos especiais que reducen a presión intraocular, os diuréticos.
O principal que é necesario para minimizar a taxa de discapacidade visual:
- Supervisión da glicosa, presión arterial. Exame clínico e de laboratorio regular por un endocrinólogo, cumprimento obrigatorio de todos os puntos de tratamento da diabetes. Estes inclúen terapia farmacéutica, dieta e manexo adecuado do estilo de vida.
- Exame regular por parte dun oftalmólogo. Precisa realizarse dúas veces ao ano e con aparición de signos de discapacidade visual. Isto é importante para o diagnóstico precoz dos cambios patolóxicos, o inicio do tratamento oportuno.
A diabetes mellitus é a patoloxía endocrina máis común, coa que se poden asociar moitas complicacións. Un destes casos é a diabetes e a visión. Como vostede sabe, os diabéticos tamén poden desenvolver tales enfermidades. É por iso que é preciso saber con antelación todo canto a enfermidade afecta ás funcións visuais, cales son os primeiros signos da condición e os motivos do seu desenvolvemento.
Na diabetes mellitus, diagnostícase un cambio patolóxico nos vasos sanguíneos da retina. Como resultado, isto leva a que a subministración de estruturas vasculares con osíxeno se vexa trastornada. Tal fame afecta á visión e pode provocar unha diminución da súa gravidade e outras complicacións temporais ou máis longas.
Como resultado do estado visual presentado, o sistema visual leva a aparición de retinopatía diabética non só doutras condicións patolóxicas. En calquera caso, o agravamento das funcións visuais fórmase gradualmente e, polo tanto, as etapas expresadas do desenvolvemento da patoloxía poden resultar débiles para un paciente no que a diabetes mellitus dura anos.
A deficiencia visual na diabetes prodúcese gradualmente e ten unha duración de anos. É por iso que o apego dun tras outro dos síntomas pode non molestar ao diabético, que se está acostumando ao seu estado actual. Non obstante, o cadro clínico é valorado por oftalmólogos como máis que pronunciado:
- violación do contraste das funcións visuais, por exemplo, se a visión pola noite é mellor que pola tarde,
- moscas ou círculos de arco da vella ante os teus ollos,
- cambiar os límites do campo de vista sen ningún motivo,
- diminución das funcións visuais nun dióptero ao ano (este é o chamado "menos" progresivo),
- secura, secreción bágoa insuficiente.
En etapas posteriores ou no caso de progresión rápida da afección, o diabético pode sufrir fortes dores na zona dos ollos, que chegan a náuseas ou incluso vómitos. Unha sensación de ardor, area nos ollos, unha sensación dun obxecto estranxeiro - todo isto indica que a visión cae ante os ollos e, polo tanto, é necesario comezar o tratamento canto antes.
A perda de visión na diabetes está asociada principalmente aos danos nos vasos da retina, é dicir, aos vasos sanguíneos da retina. Isto pode aumentar a permeabilidade, oclusión de capilares, a aparición de vasos de nova formación e a aparición de tecido cicatricial. Se a duración da enfermidade subxacente é de ata dous anos, a patoloxía identifícase nun 15% dos pacientes, ata cinco anos - nun 28%, ata 10-15 anos - nun 44-50%. Se hai unha patoloxía diabética hai uns 20-30 anos, falamos do 90-100% da discapacidade visual crítica.
Os factores de risco principais para tal patoloxía diabética na diabetes mellitus tipo 2 son:
- a duración da enfermidade,
- nivel de hiperglicemia,
- hipertensión arterial
- forma crónica de insuficiencia renal,
- dislipidemia (violación da relación de lípidos no sangue).
Non te esquezas da síndrome metabólica e da obesidade. A formación e o desenvolvemento posterior da retinopatía poden contribuír á puberdade, o feito de ter un embarazo, unha predisposición xenética e unha adicción á nicotina.
A base para o tratamento da visión na diabetes é principalmente o tratamento oportuno da enfermidade subxacente e a normalización da relación de glicosa.
Os carniceiros dixeron toda a verdade sobre a diabetes! A diabetes desaparecerá en 10 días se o bebe pola mañá. »Ler máis >>>
Ao mellorar o estado xeral do diabético, será posible acadar a normalización das funcións visuais. Non obstante, a complexidade do cadro clínico terá un impacto directo na selección dun algoritmo de tratamento específico para diabéticos.
Para mellorar a visión da diabetes tipo 2 na fase inicial, recoméndase usar medicamentos e remedios populares. Por exemplo, o máis popular destes últimos é a momia. En casos máis graves, a restauración das funcións visuais pode ser factible só debido á cirurxía.
Por exemplo, o glaucoma é tratado inicialmente con axentes de goteo antihipertensivos. Non obstante, o principal método de tratamento é a cirurxía, que se recomenda canto antes. Neste caso, restablecerase a visión nun maior volume, excluíranse complicacións e consecuencias críticas.
A recuperación da catarata só se pode facer cirurxicamente. O grao de dano na retina influirá no positivo que será o resultado. Con retinopatía realízase a chamada coagulación láser retinaria por paso. Non obstante, cunha forma progresiva de diabetes mellitus, recoméndase a vitrectomía.
A corrección por láser da visión e da retina chámase un dos métodos máis modernos de tratamento da retinopatía. A intervención presentada é válida para a diabetes só de forma compensada. Os oftalmólogos prestan atención a que:
- A corrección do láser realízase nun ambiente ambulatorio baixo anestesia,
- a duración do procedemento normalmente non é superior a cinco minutos,
- a manipulación normalmente divídese en dúas etapas consecutivas. Non obstante, isto depende do afectado do fondo e que tipo de trastornos dos vasos sanguíneos son diagnosticados.
O procedemento presentado contribúe significativamente á restauración da función visual en diabéticos. Despois da corrección por láser durante unha semana ou máis, recoméndase unha pinga especial. Pode ser necesario usar lentes de sol e incluso facer dieta.
A medida preventiva principal é controlar o azucre no sangue e a presión arterial. É necesario un exame clínico e de laboratorio regular por un endocrinólogo, é importante observar todas as características do tratamento da diabetes. Estamos falando de terapia farmacéutica, facer dieta e manter un estilo de vida activo sa.
O seguinte punto na prevención é un exame regular de oftalmólogo. Recoméndase tomalo dúas veces ao ano e coa aparición de síntomas de discapacidade visual aínda con máis frecuencia.
Isto é importante para a detección canto antes de cambios patolóxicos, o inicio temperán do curso de recuperación.
Para fins preventivos, recoméndase o uso de compoñentes vitamínicos. Normalmente, os endocrinólogos insisten no seu uso nunha fase inicial da enfermidade, cando o diabético ten unha visión suficientemente nítida, e non hai indicios para a cirurxía. Un destes elementos é Doppelherz Asset, que é un remedio vitamínico e mineral. Permite protexer as funcións visuais, compensar a escaseza de compoñentes útiles. Isto conséguese extraendo arándanos, luteína e beta-caroteno.
A diabetes é unha patoloxía complexa dun longo período, que é perigoso con complicacións graves. As enfermidades dos ollos con diabetes son unha complicación tardía da enfermidade. Os cambios que se producen no ollo están afectados pola localización do problema, así como pola gravidade do proceso. Por regra xeral, os cambios patolóxicos son máis ou menos susceptibles a todas as súas partes.
Un alto azucre no corpo leva ao desgaste gradual de veas, arterias e capilares, o que afecta negativamente á funcionalidade dos ollos.
A elasticidade dos vasos antigos colapsa, e os novos que os cambian son fráxiles. Nun diabético, o volume de fluído no corpo aumenta, o que afecta negativamente á lente, escurece. Hai momentos nos que a diabetes é complicada e a visión non cae. Esta situación persiste ata que os vasos sanguíneos, responsables da capacidade do ollo para ver, estean completamente desgastados. A enfermidade pode afectar negativamente a visión e aparece nas primeiras etapas da diabetes. A perda de visión na diabetes ocorre por varias razóns:
- a lente faise nublada
- aumento da presión intraocular,
- os vasos do globo ocular están afectados.
Volver á táboa de contidos
Coa enfermidade de tipo 1, a deficiencia visual ocorre máis a miúdo que coa de tipo 2. No primeiro caso, a visión pode deteriorarse drasticamente debido a unha desviación da dieta, o abuso de cigarros e o alcol. No contexto do segundo tipo de enfermidade, a deficiencia visual ocorre antes de que se diagnostique a patoloxía subxacente, o que provocou un deterioro. O desenvolvemento da diabetes provoca varias complicacións. As principais violacións dos ollos en diabetes son:
A exacerbación asociada ao dano ás venulas (pequenos vasos), no fondo da diabetes, chámase microangiopatía. A retinopatía diabética provoca deficiencias visuais provocando cegueira.A patoloxía pode provocar a duración da enfermidade. En pacientes con tipo 1 (fase inicial), a retinopatía desenvólvese raramente, a retina vese afectada durante a progresión da enfermidade. A visión coa diabetes tipo 2 empeora coa aparición da diabetes, parando o proceso só é posible controlando o azucre no sangue, o colesterol e a presión arterial.
A patoloxía desenvólvese indolora e é case asintomática. Paga a pena prestar atención aos seguintes síntomas da oftalmoloxía, indicados na táboa:
Considérase a etapa inicial no desenvolvemento da patoloxía. Os cambios no fondo con diabetes son menores. Afectan pequenas embarcacións (capilares, veas). A pesar dos danos nos vasos sanguíneos, non se perdeu a visión, polo tanto, cun control minucioso dos niveis de azucre, pódese deter o crecemento da enfermidade e evitar a cirurxía.
Os danos asociados á proliferación de vasos sanguíneos dolorosos e son graves. Un trazo característico é a formación de coágulos de sangue que rebentan. As hemorragias obsérvanse nunha área crítica chamada mácula, onde se concentran os receptores da luz. A recuperación só é posible mediante cirurxía.
A interrupción do subministro de osíxeno aos vasos sanguíneos do ollo convértese na causa do desenvolvemento da patoloxía. Os novos vasos que cubren a parede posterior do órgano fanse máis delgados, obstruídos e alterados estruturalmente e prodúcense hemorraxias. Os cambios son dolorosos, a visión se deteriora bruscamente, se a cegueira non detén o proceso. E a proliferación de tecido conectivo leva a que a retina se esfolie.
Unha lente de ollos saudable é transparente, e co desenvolvemento de danos vólvese turbia. O dano aos ollos leva a unha mala visibilidade. En casos graves, o desenvolvemento da cegueira é posible. Inicialmente, o proceso é detido por gotas de ollos que melloran a circulación sanguínea e os procesos metabólicos. En forma severa, será necesaria unha operación para substituír a lente. Os principais síntomas que indican o desenvolvemento da catarata son:
- a incapacidade de centrar os ollos na luz
- visión borrosa.
Volver á táboa de contidos
A acumulación de fluído no ollo leva a un aumento da presión ocular. Vasos, os nervios se esgotan, o que provoca o desenvolvemento do glaucoma. Na fase inicial, a persoa non sospeita de nada, non hai sintomatoloxía. Máis tarde, a nitidez diminúe drasticamente, hai sensación de mirar pola néboa. O diabético sente dor de cabeza, ollos acuosos e doloridos. Sen tratamento especial, o glaucoma leva a perda completa da visión.
Un ambiente doce promove o crecemento de microorganismos patóxenos. En diabéticos, todas as enfermidades infecciosas e inflamatorias son prolongadas. Os ollos non son unha excepción. As patoloxías poden ser diferentes:
- A blefarite é unha inflamación da pálpebra.
- A cebada é unha inflamación purulenta do saco do cabelo.
- O chalazion é un proceso inflamatorio crónico ao redor da glándula sebácea durante un século.
Volver á táboa de contidos
Os pacientes con diabetes están preocupados por outras enfermidades:
- Rubeose do iris. As neoplasias vasculares cambian a súa cor, os ollos se volven vermellos.
- Miopía ou visión indiscutible.
Volver á táboa de contidos
A oftalmoloxía diabética vén acompañada de varias complicacións:
- Violación do transporte de células sanguíneas e nutrientes aos tecidos do corpo.
- Un aumento no número de curvas de pequenas embarcacións.
- Expansión e destrución do plexo vascular, a aparición de coágulos sanguíneos.
- Rubeose: compactación, perda de elasticidade e mobilidade vascular.
En diabéticos, obsérvase unha diminución da inmunidade, como resultado do estrés, as infeccións poden provocar patoloxías inflamatorias.
A base para o tratamento da función visual é o tratamento oportuno da diabetes, a normalización dos niveis de glicosa. Detendo o desenvolvemento da enfermidade, pode obter unha visión mellorada. A complexidade dos síntomas ten un efecto directo na elección da terapia.Nun momento inicial, o tratamento realízase con medicamentos e preparados populares, por exemplo, momia, en casos máis graves é necesario realizar operacións:
- O glaucoma comeza a ser tratado con medicamentos antihipertensivos, pero o principal tratamento é a cirurxía. Canto antes se faga, mellor será o resultado.
- A corrección da visión de cataratas só é cirúrxica. Un resultado positivo está afectado polo grao de dano da retina na diabetes.
- Con retinopatía realízase unha coagulación láser retiniana por fases. Pero coa diabetes progresiva, a vitrectomía pode ser necesaria.
Volver á táboa de contidos
Restablecer a visión dun diabético é máis difícil que evitar o seu declive. A prevención consiste en controlar a enfermidade subxacente. É importante visitar polo menos unha vez ao ano, e preferentemente 2, a oficina do oftalmólogo e seguir claramente a receita do médico. O principal criterio segue sendo comprobar o azucre no sangue, a presión arterial e renunciar a malos hábitos. Estes indicadores de diabetes afectan directamente a discapacidade visual.
É bastante posible restaurar a visión con diabetes tipo 1 e tipo 2 se controlas estrictamente o nivel de glicosa no sangue, toma os medicamentos prescritos polo médico e conduce un estilo de vida saudable. En diabéticos, as enfermidades do sistema visual adoitan ser diagnosticadas e moitas veces provocan complicacións concomitantes, que só poden ser xestionadas con éxito pola cirurxía. É importante responder de inmediato aos primeiros síntomas da diminución da visión, a auto-medicación en tales situacións é inaceptable.
En persoas diagnosticadas de diabetes mellitus, a deficiencia visual é unha complicación grave, o que indica a progresión da retinopatía diabética. Nesta situación, diagnostícase unha perda de visión no 90% dos pacientes. É moi difícil manter a función visual ante tal situación, xa que todos os vasos grandes e pequenos, incluídos os órganos da visión, sofren altos niveis de glicosa. Como resultado, o subministro de sangue e o trofismo das estruturas dos ollos son perturbados, os procesos irreversibles provocan graves danos nos ollos na diabetes mellitus, debido a que o paciente queda cego.
A diminución da visión da diabetes pode ser un signo dunha enfermidade oftálmica perigosa: as cataratas. Con esta patoloxía, a lente oftálmica está anubrada, como consecuencia da que a persoa deixa de ver normalmente e, debido ao desafogamento da visión, obsérvase a vista dobre nos ollos. En persoas que non padecen diabetes, as cataratas adoitan desenvolverse na vellez, se hai unha tendencia a esta enfermidade. En diabéticos, o risco de enfermidade é elevado incluso na adolescencia.
Esta é unha complicación grave asociada a un deterioro da condutividade dos vasos sanguíneos. Cando os capilares pequenos son danados, a microangiopatía é diagnosticada, e cando os grandes vasos son danados, a enfermidade chámase macroangiopatía. Neste caso, o control dos niveis de glicosa no sangue axuda a evitar a cegueira e a mellorar o prognóstico para a normalización. Este é o único xeito de protexer o tecido vascular dos danos e evitar danos irreversibles.
Debido a danos nos vasos oculares e hemorragias internas, o corpo xelatinoso está danado. No lugar da hemorraxia, xorden manchas inflamatorias que, curando, forman fíos de tecido conectivo. Estas cicatrices penetran gradualmente no corpo vítreo, que comeza a engurrar, deformarse. Ás veces o paciente pode non notar o problema, xa que non hai dores e outros síntomas negativos con tal enfermidade. Pero o enrojecemento natural dos ollos debería alertar, porque se non se inicia a terapia oportuna, o desprendemento da retina comezará pronto, a perda de visión con diabetes é inevitable.
Ademais, os diabéticos adoitan padecer patoloxías infecciosas nos ollos, como por exemplo:
O aumento do azucre no sangue produce interrupción da circulación fisiolóxica do fluído intraocular.Como resultado, o exsudado patolóxico acumúlase na cavidade dos ollos, provocando un aumento da presión intraocular. Se a presión dentro do ollo non baixa durante moito tempo, as estruturas nerviosas e vasculares do órgano da visión danan debido á compresión. Nas fases iniciais, os síntomas non están expresados, pero a medida que o glaucoma avanza, o paciente queixarase dunha lacrimación aumentada, a aparición dun halo ao redor da fonte de luz, borrándose, como se se duplicase nos ollos. Ademais, unha persoa ten constantemente dores de cabeza, mareos, náuseas e falta de coordinación.
As manifestacións oculares da diabetes tamén poden asociarse a danos nos nervios responsables da función motora do órgano da visión. En diabéticos, a neuritis diabética do nervio oculomotor adoita ser diagnosticada, provocando diplopia, na que a visión é borrosa e a ptosis, caracterizada por cambiar o pálpebra superior.
Tal complicación ocorre a miúdo en pacientes que acaban de comezar a tratar a enfermidade con medicamentos que conteñen insulina. Mentres o nivel de glicosa no sangue é alto, o azucre na mesma cantidade concentrase na lente, onde se converte gradualmente en sorbitol. Esta sustancia promove a retención de líquidos dentro do ollo, como resultado, a lente refracta raios de forma incorrecta, como resultado da que se produce a miopía. Se non se realiza tratamento, aumenta o risco de desenvolver cataratas diabéticas. Despois de tomar insulina, o azucre diminúe gradualmente, diminúe a refracción, o que afecta á agudeza visual.
O tratamento conservador dos ollos con diabetes vén principalmente a normalizar os niveis de glicosa no sangue.
Isto conséguese tomando medicamentos especiais que conteñan insulina, así como usando unha dieta. Na diabetes tipo 2, a miúdo limítanse a un axuste nutricional, se o tipo 1 está diagnosticado, non podes prescindir de pílulas. Para fortalecer o sistema visual, o médico prescribe gotas oftálmicas. A droga mellora o tecido trófico, estimula a circulación sanguínea e normaliza a presión intraocular. Se os ollos doerán e están inflamados, úsanse adicionalmente antibacterianos, antiinflamatorios e analxésicos.
Ás veces, coa diabetes, o método conservador non logra restaurar a función visual. Entón o médico toma unha decisión sobre o tratamento cirúrxico. A retinopatía é tratada de xeito seguinte:
- coagulación láser retiniana,
- vitrectomía.
Ambos os procedementos teñen indicacións, limitacións, pros e contras. Despois do tratamento cirúrxico, é necesaria a rehabilitación. Para que a recuperación se produza sen complicacións, é importante seguir os consellos e recomendacións do médico, tomar os medicamentos prescritos estrictamente segundo o calendario, facer exercicios terapéuticos e visitar o oftalmólogo segundo o plan, mentres que existe o risco de consecuencias postoperatorias.
Reducir o nivel de glicosa no sangue e normalizar a visión axudará a infusión de rosa salvaxe, que se prepara segundo esta receita:
- Durmir 3 culleres de sopa. l o froito da planta nun termo e verter 2 litros de auga fervendo.
- Deixe que o produto estea elaborado durante 4 horas.
- Toma por vía oral e en forma de compresas nos ollos, que se aplican á hora de durmir durante 20 minutos.
Fortalecer eficazmente o sistema visual dos arándanos, que son útiles para comer cru sen azucre e outros aditivos. Tamén se preparan gotas de ollos da planta. A receita é sinxela:
- Presione o zume de froitas maduras, combínalo con auga nunha proporción de 1: 2.
- Inserir o medicamento nos dous ollos 2 gotas 3 veces ao día.
Volver á táboa de contidos
Para preservar a visión e evitar que a diabetes progrese, é importante controlar constantemente os niveis de glicosa no sangue, tomar medicamentos prescritos polo seu médico, respectar estrictamente a súa dieta e evitar subidas bruscas de azucre.Como prevención, paga a pena someterse regularmente a exames preventivos por parte dun oftalmólogo, levar un estilo de vida sa, tomar vitaminas e renunciar a malos hábitos.
É posible a perda e recuperación da diabetes?
A diabetes mellitus é unha das enfermidades máis comúns do século XXI. A nutrición inadecuada, a predisposición xenética e o estrés constante poden facer que unha persoa teña unha falta de insulina e con ela un exceso de glicosa. Debido a trastornos metabólicos, en particular hidratos de carbono e auga, no corpo humano de forma regular, ocorren mal funcionamentos no funcionamento normal dos órganos internos, a pel sofre e tamén comezan problemas de visión.
Química dos procesos e síntomas que desconfian
A glucosa en sangue en certas circunstancias pode causar edema das lentes, que afecta directamente á calidade da visión. En pacientes con diabetes mellitus, o máis común é a síndrome de visibilidade brumosa. Nas primeiras manifestacións dunha imaxe borrosa, non levantes o pánico e dirixirse a unha cita cun oftalmólogo ou óptico e compre gafas ou lentes de contacto.
Se tes diabetes, primeiro debes medir a cantidade de glicosa no sangue. A norma para pacientes con diabetes é de 5 a 7 mmol / l antes das comidas e, despois da inxestión, o nivel non debe superar os 10 mmol / l. Se un paciente con diabetes observa que estes indicadores adoitan superarse, entón debes considerar a elección dos alimentos usados e normalizar os niveis de glicosa.
Pero pode levar ata 12 semanas para restaurar plenamente a visión, polo que é moito máis eficaz ser só máis discriminatorio cando compila unha dieta diaria.
Pero todo o problema é que non se pode prescindir da nebulosa da visión neste caso, cunha cantidade reducida de insulina, as enfermidades dos ollos máis comúns son:
Con cataratas, a lente está anubrada, que en estado normal debería ser transparente. A xente pode ver e centrarse en obxectos que lles interesan precisamente por mor da transparencia das lentes. A pesar do feito de que ás veces as cataratas poden aparecer por unha razón inexplicable nunha persoa completamente sa, os científicos observaron unha porcentaxe máis alta da incidencia entre os diabéticos. Polo tanto, se a un paciente se lle diagnostica diabetes, deberán prestar maior atención aos seguintes síntomas:
- nebulosa da visión
- falta de resplandor.
A retina é unha colección de células do ollo que converten un sinal de luz en impulsos eléctricos transmitidos ao cerebro. A retinopatía diabética é unha enfermidade común na diabetes mellitus, na que se deteriora o funcionamento normal dos vasos sanguíneos. Se os buques grandes están danados, a enfermidade toma a forma de macroangiopatía e, cun alto grao de probabilidade, pode levar a enfermidades como un ictus ou un infarto de miocardio.
Os médicos demostraron o vínculo entre o azucre elevado e a macroangiopatía. Polo tanto, para previr tal enfermidade ou tratamento con medicamentos caros, é necesario controlar constantemente o contido de azucre. O problema é que a retinopatía diabética é unha enfermidade incurable. A perda da visión ocorre irrevocablemente. Isto débese á duración da diabetes e ao estilo de vida que leva o paciente. É dicir, o diagnóstico de retinopatía diabética en fase tardía pode chegar a ser fatal para o diabético e producir cegueira completa para el.
Teña en conta: a retinopatía diabética en nenos pequenos e a diabetes tipo 1 desenvólvese en casos moi raros. É necesario un control máis cercano do azucre no sangue e probas regulares dos ollos despois da puberdade.
Para manter a saúde ocular, é imprescindible facer a súa propia saúde. Isto é especialmente certo para os diabéticos. O seguimento continuo diario dos niveis de glicosa pode evitar moitas enfermidades. Os datos estatísticos demostraron que os pacientes responsables da súa saúde, practicaron deportes, seguiron unha dieta e controlaron o azucre no sangue de xeito continuado, reduciron o 80% a probabilidade de retinopatía.
Os factores nocivos contribúen ao desenvolvemento da macroangiopatía. Os pacientes con diabetes mellitus tipo 2, cando fan un diagnóstico, adoitan padecer varias enfermidades oculares. Como profilaxe da macroangiopatía ou a súa prevención completa, débese prestar atención diaria aos seus indicadores:
- nivel de colesterol
- glicosa no sangue
- Presión arterial sistólica (superior) e diastólica (inferior).
Coa diabetes, a circulación do fluído intraocular cambia, o que leva á súa acumulación e un aumento da presión intraocular. Os buques son destruídos por alta presión, e isto leva a discapacidades visuais. O proceso pode ser case asintomático, ata que o paciente nota unha grave perda de visión. O tratamento, segundo a gravidade da enfermidade, realízase polos seguintes métodos: o uso de pingas de ollos, o tratamento con drogas, a corrección da visión por láser, a cirurxía pesada.
En diabéticos, moitos órganos internos funcionan con pequenas desviacións, o que leva a trastornos metabólicos e, polo tanto, provoca novas enfermidades. Para non usar métodos alternativos de tratamento e outros métodos ineficaces, cómpre tomar en serio a súa enfermidade e controlar constantemente o azucre no sangue, facer deporte, observar un réxime de traballo e descanso e ser máis discriminante na elección dos produtos alimenticios.
T. Rumyantseva "Diabetes: diálogo co endocrinólogo", San Petersburgo, "Nevsky Prospect", 2003
Saltykov, B.B. Microangiopatía diabética / B.B. Saltykov - M .: Medicina, 2017 .-- 815 p.
Menú de diabetes. - M .: Eksmo, 2016 .-- 256 p.

Déixeme presentarme. Chámome Elena. Levo máis de 10 anos traballando como endocrinólogo. Creo que actualmente son un profesional no meu campo e quero axudar a todos os visitantes do sitio a resolver tarefas complexas e non así. Recóllense e procesan coidadosamente todos os materiais do sitio para transmitir o máximo posible toda a información necesaria. Antes de aplicar o descrito no sitio web, é sempre necesaria unha consulta obrigatoria con especialistas.

 Retinopatías 2-3 etapas.
Retinopatías 2-3 etapas.