Exacerbación da pancreatite crónica
A exacerbación da pancreatite crónica comeza por trastornos da dieta, exacerbación da enfermidade do cálculo biliar ou outras enfermidades asociadas a órganos dixestivos prexudicados. A aparición de agravamento prodúcese con dor abdominal severa e debilidade xeral, polo que as persoas que teñen antecedentes dunha forma crónica desta enfermidade non adoitan equivocarse no seu diagnóstico.
A agravación da pancreatite crónica obsérvase a diferentes idades en mulleres e homes. As mulleres con formación de pedras na vesícula biliar, coa confluencia dalgúns factores, reciben unha forma aguda de pancreatite, converténdose nunha forma crónica secundaria, cuxo tratamento se discute cun gastroenterólogo.
As persoas con adicción ao alcol teñen antecedentes de pancreatite crónica primaria, agravadas durante o abuso prolongado de alcol. A enfermidade pode progresar con patoloxías conxénitas e certas condicións do corpo.
Que é a enfermidade perigosa?
A pancreatite crónica vai acompañada de procesos prexudicados da produción de tripsina e lipase - enzimas necesarias para unha dixestión adecuada. A falla circulatoria a longo prazo leva á proliferación do tecido conectivo e á esclerose das células do páncreas. Con esta condición patolóxica da glándula, a microflora patóxena pode penetrar facilmente dentro e provocar unha agravación da enfermidade.
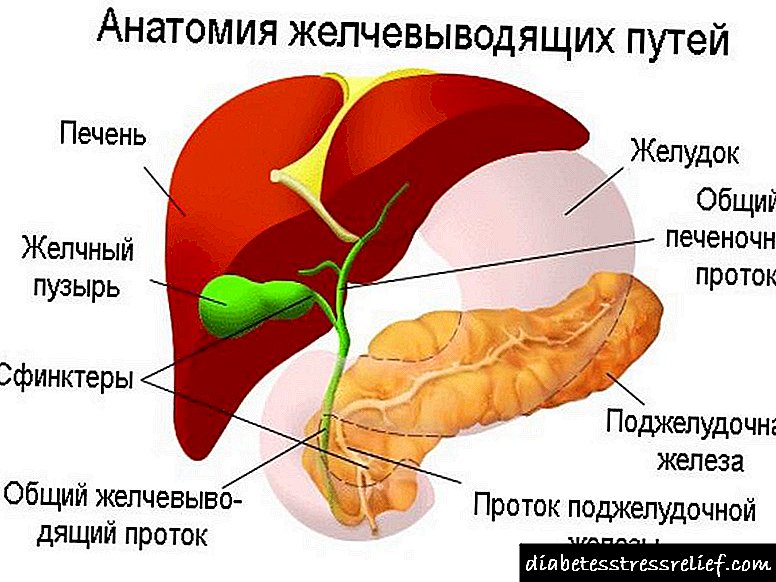 A causa da exacerbación da pancreatite crónica pode ser a discinesia biliar
A causa da exacerbación da pancreatite crónica pode ser a discinesia biliar
A exacerbación da pancreatite crónica comeza a miúdo debido á disbiose intestinal ou provoca disquinesia biliar. A exacerbación da forma crónica pode producirse debido a:
- estenosis inflamatoria
- tumores do pezón de Vater,
- esfínter da falla Oddi
- abuso de alcol
- estrés
- trastornos alimentarios
- cambio de ritmo de vida.
O proceso inflamatorio pode afectar parte do órgano dixestivo ou cubrir todo o páncreas. A enfermidade crónica pode durar moito tempo e provocar a destrución completa da glándula sen un tratamento adecuado.
O paciente ten risco de desenvolver complicacións como:
- absceso
- quiste
- calcificación dos tecidos das glándulas
- diabetes mellitus
- trombose de veas esplénicas,
- estenosis cicatricial,
- ictericia obstructiva.
A pancreatite a longo prazo con frecuentes exacerbacións convértese na causa do cancro de páncreas. Esta enfermidade leva á rápida propagación de metástases en todos os órganos de secreción interna, e unha persoa morre de cancro.
Que síntomas indican exacerbación
Os síntomas de agravamento da pancreatite crónica maniféstanse e traen moito sufrimento a unha persoa enferma. Os signos dunha exacerbación da enfermidade non se producen de súpeto - son causados por factores anteriores á aparición de síntomas da pancreatite aguda.
 Con unha agravación da enfermidade, a dor adoita observarse na rexión do corazón ou é semellante á cintura
Con unha agravación da enfermidade, a dor adoita observarse na rexión do corazón ou é semellante á cintura
Moitas veces hai dor severa na rexión epigástrica cando o corpo glandular se inflama. Os antiespasmódicos non o poden eliminar e é necesario un analxésico forte para reducir o malestar. A dor é herpes zoster, se toda a glándula está afectada ou está localizada no hipocondrio esquerdo con danos na cabeza do órgano do sistema endocrino. Cun agravamento da enfermidade, a dor adoita observarse na rexión do corazón e os pacientes cren que desenvolven unha enfermidade aguda do sistema cardiovascular.
Xunto coas sensacións de dor obsérvanse:
- síntomas dispépticos
- diarrea
- vómitos
- falta de apetito
- perda de peso
- debilidade xeral
- sudoración excesiva.
Cando a cabeza está afectada, o desenvolvemento da diabetes pode comezar, mentres que unha persoa experimentará unha forte sensación de fame e sede.
A aparición da enfermidade con agravamento da pancreatite crónica vén acompañada de aumento da salivación, eclosión graxa, rumor no estómago.
Importante! Cando se produce dor abdominal aguda, sempre debes buscar axuda médica.
Os médicos cren que se unha tableta sen spa ou drotaverina non pode aliviar un ataque de dor, a enfermidade é grave e require axuda cualificada. Os operarios de ambulancia entregarán rapidamente o paciente á sala de urxencias, onde o cirurxián realizará un exame e determinará o perigoso que é o proceso inflamatorio. Se é necesario, o paciente está hospitalizado ou recomenda un tratamento ambulatorio.
Causas da enfermidade
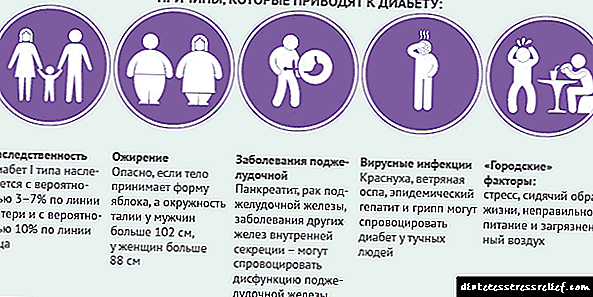
As causas da aparición da pancreatite crónica son diferentes. Os gastroenterólogos identifican dúas causas comúns da inflamación crónica:
- Abuso de alcol. Segundo as estatísticas, o 60% dos pacientes padecen pancreatite alcohólica.
- Enfermidade do cálculo biliar.
Ás veces descoñécese a causa da pancreatite, indirectamente está asociada a un estilo de vida ou convértese nunha consecuencia doutra enfermidade.
A principal captura da forma crónica da enfermidade é que os síntomas non se manifestan constantemente. Ás veces, a enfermidade é completamente asintomática. E no período de recaída aguda resulta que o paciente sofre unha forma crónica de pancreatite. Máis frecuentemente, a pancreatite crónica afecta ás mulleres, os homes son propensos a brotes agudos bruscos. A idade media da enfermidade é de 28 a 37 anos, na vellez despois dos 50 anos, o diagnóstico de pancreatite aguda está máis a miúdo presente.
Síntomas de agravamento da pancreatite crónica
Na maioría dos casos, os signos de exacerbación da pancreatite crónica maniféstanse en forma de dor constante, aguda e grave sentida baixo as costelas, reflectida na parte traseira. Moitas veces a dor é atípica, disfrazada como outras enfermidades, é máis pronunciada na parte superior das costas, erosionada ao longo do estómago. Ás veces a dor irradia cara ao peito, cara ao lado, sentida nas profundidades do corpo, o que é típico para a exacerbación da pancreatite.
A dor xeralmente ocorre despois de comer ou beber alcol. Reacciona débilmente contra os analxésicos dispoñibles, ás veces tan intensos que ten que recorrer a métodos de analgésicos estupefacientes.
No fondo da enfermidade do cálculo biliar, a pancreatite crónica é aguda, a miúdo ocorren recaídas.
Ademais da dor aguda, a exacerbación da pancreatite crónica vén acompañada de síntomas:
- flatulencia
- aumento de temperatura
- baixar a presión arterial
- frecuencia cardíaca
- violación do taburete.
Un signo brillante é ictericia obstructiva. Ocorre con bloqueo completo do conducto biliar común.
Tratamento hospitalario
Se a dor é insoportable e grave, obsérvase confusión, vómitos, diarrea, debes contactar inmediatamente cunha ambulancia. Non podes tomar analxésicos. Isto esmorecerá a imaxe e non permitirá aos médicos facer o diagnóstico correcto.
Con exacerbación da pancreatite crónica, pode causar danos irreparables ao páncreas e outros órganos internos.
Cirurxía
Periódicamente, a inflamación do páncreas prodúcese intensamente e as consecuencias son irreversibles. Teña que recorrer á cirurxía. Nestes casos, realízase unha cirurxía cirúrxica ou endoscópica para resectar o tecido morto ou parte dun órgano.
Por desgraza, hai casos en que as áreas danadas non están localizadas nun só lugar, senón que se espallan ao azar por todo o órgano. Isto non permite a eliminación completa do tecido morto, dando lugar a recidivas posteriores. Moitas veces isto ocorre coa exacerbación da pancreatite alcohólica.
Tratamento conservador
Despois da operación, ou se se evitou, prescríbese un tratamento conservador para a exacerbación da pancreatite crónica:
- Os medicamentos para a dor son prescritos. Primeiro de todo, é necesario suprimir a síndrome da dor. Os analxésicos son prescritos ou, con dor obsesiva insoportable, drogas que amortiguan a intensidade.
- Medicamentos prescritos que suprimen a función do páncreas. Prescríbese para proporcionar descanso a un órgano inflamado, para reducir ou negar a produción de enzimas que destruen os tecidos.
- Os diuréticos son prescritos. Unha vez no sangue, as encimas do páncreas comezan un efecto destrutivo sobre outros órganos: pulmóns, fígado, riles, corazón e incluso cerebro. Para acelerar a eliminación de toxinas na urina, prescríbense diuréticos.
- Establécese a nutrición parenteral. Para manter o páncreas en repouso, prescríbese unha dieta de fame. Os primeiros días, o paciente non pensa en alimentos debido a unha dor severa e un estado debilitado. Se a condición segue sendo grave, inxectanse nutrientes por vía intravenosa durante 3 a 7 días para manter as funcións do corpo.
Estas accións están dirixidas a deter o páncreas e rexenerar o órgano.
Tratamento ambulatorio
Se o ataque non é tan forte como para chamar a unha ambulancia, pode tomar medidas independentes para reducir o síntoma da dor:
- Ter que deixar a comida ata tres días. A nutrición despois dunha dieta con fame é retomada gradualmente, seguindo de cerca a afección.
- Tome un medicamento que alivia o espasmo (sen spa ou papaverina) e un medicamento anestésico (paracetamol ou ibuprofeno, pódese tomar analxín).
- Observe o descanso na cama.
- En canto sexa posible, consulte co seu médico.
Normalmente, o paciente sabe que facer cunha exacerbación da pancreatite, pero só o médico realiza o tratamento. Un diagnóstico incorrecto e un tratamento incorrecto levarán consecuencias mortais.
Como tratar unha forma crónica durante unha exacerbación
A exacerbación da pancreatite crónica, cuxo tratamento debe realizarse baixo supervisión médica, require un enfoque integrado. Durante o período de exacerbación, o paciente pode estar protexido de complicacións graves se está hospitalizado puntualmente no departamento gastroenterolóxico ou cirúrxico.
Se por varios motivos non é posible a hospitalización, é preciso obter consellos especializados que o médico lle dará despois do exame. En caso de agravamento da enfermidade, recoméndase:
- descanso na cama para o período de agravación,
- analxésicos e antiespasmódicos para aliviar un ataque de dor,
- enzimas de comprimidos para dixerir alimentos,
- potenciadores de dixestión
- nutrición fraccionada de proteínas
- alimentos sen graxa
- restrición de sal e azucre,
- réxime de beber
- vitaminas.
Cun aumento da temperatura, prescríbense antibióticos de amplo espectro para evitar o desenvolvemento dun absceso. O médico fai a elección do medicamento máis adecuado, tamén determina a duración da terapia antibiótica. Despois de mellorar a condición, pode usar mel e momias, que teñen un efecto beneficioso no páncreas.
Consello: A auga mineral como Borjomi en forma de calor recoméndase a todos os pacientes con pancreatite crónica que sofren exacerbacións bruscas da enfermidade.
O cumprimento a longo prazo das recomendacións médicas sobre dieta pode causar unha remisión prolongada e mellorar significativamente o estado do corpo de secreción interna.
 Despois da mellora, podes usar mel e momia
Despois da mellora, podes usar mel e momia
A intervención cirúrxica realízase en formas dolorosas graves de pancreatite, cando teñen lugar procesos patolóxicos activamente, que non poden ser parados. Na maioría das veces, as persoas propensas ao abuso de alcol e as persoas con dependencia de nicotina caen na eliminación do páncreas. As mulleres con enfermidade do cálculo biliar tamén están en risco.
Medicamentos para aliviar a exacerbación
Na pancreatite crónica, os antiácidos son prescritos principalmente. Medicamentos que non curan a pancreatite por si mesmos, pero que poden reducir os danos causados pola inflamación aguda. Tales medicamentos normalizan o equilibrio ácido-base.
A continuación, o gastroenterólogo selecciona terapia enzimática para mellorar o páncreas. As enzimas prescríbense durante moito tempo e alivian os síntomas da pancreatite crónica. Siga as recomendacións de admisión. Co uso correcto de encimas e unha dieta adecuada, eles:
- Elimina a azia, o eclosión, a inchação.
- Eles axudan a descompoñer os alimentos máis rápido e a fondo para que os alimentos non queden no estómago e non produzan fermentación.
- Reduce a carga sobre o órgano enfermo.
O tratamento da pancreatite crónica é un proceso complexo que require un control constante por parte dun médico, axuste do tratamento e adhesión a unha dieta ao longo da vida. Se segues as instrucións do médico, a pancreatite crónica empeorará moito menos.
Diagnósticos
Ás veces se engraxan os síntomas de agravamento da pancreatite crónica, cando vai ao hospital, o médico está obrigado a realizar unha serie de estudos para facer un diagnóstico preciso, avaliar os danos causados no páncreas.
Síntomas visuais da enfermidade:
- A pel amarelada. Ocorre debido ao estreitamento do conducto biliar común ou con bloqueo completo.
- A aparición de manchas con contusións no abdome e nas costas.
- Se non hai bloqueo no conducto, a tez adquire unha tinta terrosa.
- Palpación dolorosa do abdome superior.
- Bulge no abdome superior.
Cadro clínico
Ademais de examinar ao paciente, necesítase investigación.
- Exame de sangue. Xeral detallada e bioquímica. Tamén é aconsellable determinar o nivel de marcadores tumorais no sangue para excluír o cancro de páncreas.
- Análise de orina Na orina, examínase o nivel de enzimas pancreáticas.
- Coprograma. En caso de disfunción do páncreas, a ruptura de graxas detense, isto reflíctese no coprograma do paciente.
- Exame por ecografía da cavidade abdominal. Non é o método de investigación máis preciso, con todo, permite identificar trastornos concomitantes de órganos internos.
- Ecografía endoscópica. O método de diagnóstico máis preciso que permite facer o diagnóstico adecuado.
A partir das queixas dos pacientes, dos antecedentes médicos e dos resultados das probas descritas, o médico fai un diagnóstico e decide como tratar a pancreatite exacerbada.
Ademais da pancreatite crónica, agudízanse outras enfermidades do sistema dixestivo e do tracto gastrointestinal. Porque, desgraciadamente, con inflamación crónica prolongada, non son raros cambios mortais no corpo e colecistite, gastrite, úlcera péptica, inflamación do duodeno.
Pankreatite e outras enfermidades
- Enfermidade do cálculo biliar. Un dos principais factores na aparición de pancreatite. En caso de enfermidade de cálculos biliares, os conductos do páncreas bloqueanse, debido aos cales as enzimas producidas por el non se liberan no duodeno, senón que permanecen no seu lugar e comezan a descompoñer os tecidos do órgano. En caso de enfermidade do cálculo biliar, a pancreatite empeora cada vez.
- Colecistite. A pancreatite aparece a miúdo como complicación da colecistite. Os síntomas destas enfermidades son similares, dificultando o diagnóstico. Pero o tratamento ten lugar por separado.
- Diabetes Ademais da produción de enzimas implicadas no proceso dixestivo, o páncreas ten outra función importante. Esta é a produción de insulina: a hormona que se encarga de baixar o azucre. A inflamación prolongada, así como a exacerbación da pancreatite crónica, destruen células que realizan a función endocrina, o que conduce á diabetes. A diabetes non se desenvolve de inmediato, é un proceso lúdico e ocorre máis a miúdo nos casos en que o paciente ignora os síntomas e o tratamento prescritos polo médico.
- Infeccións bacterianas.Moitas veces, infeccións bacterianas, como o estafilococo, únense á inflamación do páncreas. Nestes casos, prescríbense antibióticos. Tamén axudan a previr complicacións como absceso, peritonite, necrose pancreática.
- Infeccións fúngicas. A candidiasis e outras infeccións fúngicas tamén se agravan con pancreatite recorrente. Nestes casos, prescríbense medicamentos antifúngicos.
Exacerbación
Non existe un principio único sobre como tratar a pancreatite crónica en fase aguda. Todo depende da gravidade dos síntomas e do grao de atrofia da función pancreática. É importante levar a cabo un tratamento preventivo para deter o proceso inflamatorio.
O principal método preventivo é unha dieta estrita. A desnutrición, o consumo de alcol, os malos hábitos anulan o efecto das drogas e provocan recaídas agudas.
A pancreatite crónica recorrente adoita levar ao cancro de páncreas. Segundo as estatísticas, o 80% dos pacientes con cancro de páncreas padecía pancreatite crónica. As células cancerosas fórmanse a partir de tecidos inflamados. O tumor do páncreas ten un prognóstico desfavorable, adoita ser inoperable e adoita dar metástasis a outros órganos.
Polo tanto, non debe comezar a enfermidade e rexeitar o tratamento. A terapia combinada axudará a reducir os ataques de dor e a vivir toda a vida dun paciente.
Garda o artigo para ler máis tarde ou comparte cos amigos:
Causas de exacerbación
A principal causa de agravamento da pancreatite crónica é o abuso de bebidas alcohólicas.
Outras causas de agravamento da enfermidade:
- Feridas mecánicas do abdome.
- Complicacións despois da cirurxía.
- Dietas que requiren un mínimo de proteína.
- Enfermidades autoinmunes.
- Enfermidades infecciosas do corpo.
- Consumo excesivo de alimentos graxos e fritos.
- Factores hereditarios.
- Alta tensión no sistema nervioso, frecuentes tensións.
- Idade senil (falta de enzimas no corpo).
- Aceptación de drogas tóxicas.
- Fumar, especialmente cando ten sobrepeso.
- Enfermidades crónicas do fígado, duodeno e vesícula biliar.
Durante unha exacerbación, a actividade das enzimas pancreáticas aumenta drasticamente, o tecido pancreático está irritado baixo a súa influencia, hai inchazo, compresión do gran conduto pancreático, o subministro de sangue á glándula empeora - o cadro clínico aseméllase a pancreatite aguda e, de feito, difire pouco dela.
Síntomas de agravamento da pancreatite crónica
Por regra xeral, os síntomas de agravamento da pancreatite crónica desenvólvense bastante rápido. Xa o primeiro día, a condición dunha persoa se deteriora bruscamente, polo que ten que tomar medicamentos ou buscar axuda médica.
O paciente pode sospeitar de agravamento da pancreatite crónica nos seguintes signos clínicos:
- feces frecuentes e soltas, unha mestura de graxa nas feces,
- dor abdominal con localización borrosa, estendéndose ás costas, peor despois de comer,
- amargura na boca, vómitos de bilis, o que non aporta alivio e é difícil parar con medicamentos.
Todos estes signos clínicos non son característicos só para a pancreatite crónica. Pero se unha persoa non agrava por primeira vez esta enfermidade, xa sabe que é a inflamación do páncreas a que fixo que aparezan todos os síntomas.
Que se debe facer en caso de dor abdominal e síntomas dispépticos? É recomendable consultar un médico. Se a dor é grave e non se pode eliminar o vómito, paga a pena chamar de inmediato a unha ambulancia para entregar ao paciente á unidade de coidados intensivos para a corrección do metabolismo da auga-electrólito. Estas condicións poñen en risco a vida, polo tanto non paga a pena demorarse coa visita a un médico. A exacerbación da pancreatite pode levar á destrución parcial do páncreas, o que pode requirir un tratamento cirúrxico.
Canto dura o ataque?
A pancreatite crónica na fase aguda pode ir acompañada de dor severa e un deterioro significativo da saúde. Non obstante, non todos os pacientes teñen dores tan pronunciadas, senón que sofren outros síntomas: falta de apetito, febre, vómitos, diarrea, etc.
Pero canto dura a fase aguda? Os médicos non dan unha resposta definitiva, xa que a duración dun ataque está afectada por moitos factores, por exemplo, as razóns que levaron ao desenvolvemento desta patoloxía ou a presenza de enfermidades concomitantes. En media, cunha exacerbación da pancreatite, un ataque dura 1-2 horas e máis dun día.
Que facer cunha exacerbación?
Primeiro de todo, cómpre chamar a unha ambulancia. Se aparecen síntomas de pancreatite, os primeiros auxilios para a exacerbación inclúen os seguintes pasos:
- exclusión completa da inxestión de alimentos e líquidos,
- mantendo a paz, necesitas ir para a cama nas costas, con vómitos, podes tomar unha posición tendida ao teu lado cos xeonllos presionados ata o estómago,
- o uso dun paquete de xeo en forma de compresa fría no abdome.
Despois do parto ao hospital, examinarase ao paciente, en función dos resultados obtidos, o médico elixirá a táctica terapéutica máis eficaz. Está prohibido prescribir pílulas e administrar medicamentos por conta propia cunha exacerbación da pancreatite.
Se a exacerbación do proceso crónico se limita ás náuseas despois de comer, a aparición de diarrea e molestias abdominais, aínda é preciso consultar un especialista para evitar o inicio de complicacións. Despois do exame, o médico decidirá onde é necesario someterse a un curso de tratamento - nun hospital de acollida ou ambulatorio.
Tratamento de drogas
O tratamento da pancreatite durante a exacerbación debe comezar inmediatamente e sempre baixo a supervisión dun especialista. Só un gastroenterólogo pode prescribir o tratamento adecuado, dirixido á eliminación precoz da exacerbación da enfermidade e á prevención de posibles complicacións.
En primeiro lugar, úsase medicación:
- Vitaminoterapia: vitaminas A, E, K, D e B solubles en graxa.
- Enzimas pancreáticas: Pancreatina, Creon, Panzinorm cunha lipase de polo menos 10 mil.
- Fármacos dirixidos a diminuír a función secretora da glándula: Esomeprazol, Octreotide, Pantoprazole, Omeprazol.
- Drogas que alivian a síndrome da dor concomitante. Estes son antiespasmódicos: Drotaverin, Mebeverin, Spazmalgon, No-shpa. Así como antiinflamatorios non esteroides: Tramadol, Ketoprofen.
Cómpre salientar que o tratamento médico dos pacientes é individual. Só un médico debe seleccionar as drogas, examinando atentamente os síntomas da enfermidade. É imposible facer inxeccións, tomar pastillas sen consultar a un especialista. Isto pode levar a graves consecuencias.
Nutrición e dieta
Nos primeiros días necesítase fame, só se pode beber auga, purificada sen gas ou fervida. No futuro, a dieta vaise ampliando paulatinamente, prescríbese a táboa nº 1a, do mesmo xeito que coa exacerbación da úlcera gástrica. Alimentos ricos en proteínas - carne magra - carne, coello, pavo, en forma de albóndegas ou soufflé, peixe cocido baixo en graxa, tortilla de proteína de vapor, queixo de poca graxa, puré de cereais viscosos. A partir das bebidas pódese beber té, un caldo de rosehip, compota de grosella negra.
Todos os pratos son cociñados ao vapor ou fervidos, picados e limpados con coidado. As racións son pequenas, en volume non superior á cantidade colocada nun puñado. O número de comidas é de 6 a 8 veces ao día.
Quedan excluídas do menú substancias extractivas que potencian a secreción: caldos fortes, cogomelos, café, cacao, chocolate, adobos, carnes afumadas. Haberá que deixar de lado todos os produtos que requiran esforzo do páncreas - graxo, frito, salgado, picante, condimentos e especias, conservas, nata, azedo, queixo gordo, lardo. Non podes comer comida rápida, refrescos, doces de cores e barras de chocolate, patacas fritas, galletas, noces, todo o que adoitabamos merendar durante todo o tempo. Tabú incondicional, categórico e non discutido sobre o alcol. E para unha cervexa. E non alcohólicos, incluído.
Normalmente, a dieta resolve arredor do 70% dos problemas que xorden durante a exacerbación da pancreatite crónica. Paga a pena dar a paz ao ferro - e a inflamación comezará a diminuír. O principal é soportar o tempo necesario, e non "romper" cando todo comezou a mellorar e deixou de doer.
Como evitar o desenvolvemento de complicacións
As persoas cunha forma crónica de enfermidade pancreática non deben soportar dor. Debe aprender a parar os ataques de xeito oportuno para que o órgano de secreción interna non se colapse, porque as sensacións dolorosas durante unha exacerbación indican que o órgano aínda pode funcionar.
 En caso de agravamento da enfermidade, recoméndase nutrición fraccionada de proteínas e alimentos con pouca graxa.
En caso de agravamento da enfermidade, recoméndase nutrición fraccionada de proteínas e alimentos con pouca graxa.
Importante! Se unha persoa sofre enfermidades do sistema dixestivo, debe vivir de acordo con certas regras, a violación das cales leva a unha mala saúde.
Sábese que unha enfermidade pode ser transferida a un estado de remisión prolongada se:
- abandona o alcol e fumar,
- comer ben
- con erros na nutrición, use tabletas que conteñan enzimas,
- dirixir cursos de vitaminoterapia e fitoterapia,
- usa produtos apícolas en alimentos,
- descartar produtos que causen formación de gas,
- levar un estilo de vida saudable sen estrés importante.
A pancreatite é un sinal de que a saúde se debilitou moito debido a un estilo de vida inadecuado e non mellorará ata que unha persoa cambie as súas vicios. Unha persoa con actitude adecuada cara ao seu corpo mellora o traballo dos órganos de secreción interna, o que leva a un aumento da calidade de vida.