Insulina Protafan: instrucións, análogos, recensións
- Farmacocinética
- Indicacións de uso
- Forma de solicitude
- Efectos secundarios
- Contraindicacións
- Embarazo
- Interacción con outras drogas
- Sobredose
- Condicións de almacenamento
- Formulario de lanzamento
- Composición
- Opcional
Protafan NM - fármaco antidiabético.
O efecto de redución de azucre da insulina é favorecer a absorción de glicosa polos tecidos despois da unión da insulina a receptores de células musculares e graxas, así como a inhibición da liberación de glicosa do fígado.
En media, o perfil de acción despois da inxección subcutánea é o seguinte: o inicio da acción é de 1,5 horas, o efecto máximo é de 4 a 12:00, a duración da acción é de aproximadamente 24 horas.
Farmacocinética
A semivida da insulina do sangue é de varios minutos, polo tanto, o perfil da acción da preparación da insulina está determinado só por características de absorción. Este proceso depende de varios factores (por exemplo, da dose de insulina, o método e lugar de inxección, o grosor do tecido subcutáneo, tipo de diabetes), que determina a variabilidade significativa do efecto da preparación da insulina nun e en diferentes pacientes.
Absorción A concentración máxima en plasma alcánzase dentro das 2-18 horas despois da administración do medicamento.
Distribución. Non se detectou unión importante da insulina ás proteínas do plasma, coa excepción dos anticorpos circulantes contra ela (se os houbese).
Metabolismo. A insulina humana é cortada por proteasas de insulina ou encimas insulindegradables e, posiblemente, por proteína disulfuro isomerase. Identificáronse varios sitios onde se producen roturas (hidrólise) da molécula de insulina humana. Ningún dos metabolitos formados despois da hidrólise ten actividade biolóxica.
A cría. A duración da vida media final da insulina está determinada pola taxa de absorción do tecido subcutáneo. É por iso que a duración da vida media final (t½) indica a taxa de absorción, e non a eliminación (como tal) da insulina do plasma sanguíneo (t½ de insulina do torrente sanguíneo é de só uns minutos). Segundo a investigación, a media hora é de 5-10 horas.
Forma de solicitude
Protafan NM é unha preparación de insulina de acción longa, polo que pode usarse soa ou en combinación con insulina de acción curta.
A dosificación de insulina é individual e determinada polo médico de acordo coas necesidades do paciente.
O requirimento diario individual de insulina é normalmente de 0,3 a 1,0 UI / kg / día. O requirimento diario de insulina pode aumentar en pacientes con resistencia á insulina (por exemplo, na puberdade ou na obesidade) e diminuír en pacientes con produción residual de insulina endóxena.
Axuste da dose
As enfermidades concomitantes, especialmente infeccións e febre, adoitan aumentar a necesidade de insulina do paciente. Reunións, fígado ou suprarrenal, pituitaria ou tiroide concomitantes requiren cambios de dose.
O axuste da dose tamén pode ser necesario se os pacientes cambian a súa actividade física ou a súa dieta normal. A selección da dose tamén pode ser necesaria ao transferir pacientes a outros preparados de insulina.
Introdución
Protafan NM destinado só á inxección subcutánea. Nunca se administra unha suspensión de insulina.
Protafan HM adóitase administrar baixo a pel da coxa. Tamén pode entrar na rexión da parede abdominal anterior, nádegas ou músculo deltoide do ombreiro.
Con inxeccións subcutáneas na coxa, a absorción de insulina é máis lenta que cando se inxecta noutras partes do corpo.
A introdución dun pliegue debuxado da pel reduce significativamente o risco de meterse no músculo.
Despois da inxección, a agulla debe permanecer baixo a pel durante polo menos 6 segundos. Isto asegurará a introdución dunha dose completa.
Para reducir o risco de lipodistrofia, o sitio de inxección debe cambiarse sempre dentro da mesma zona corporal.
Protafan NM en frascos utilizados con xeringas de insulina especiais, que teñan a graduación adecuada. Protafan HM inclúe instrucións empaquetadas con información detallada para o seu uso.
Instrucións de uso do medicamento Protafan NM para o paciente
Non use Protafan NM:
- en bombas de infusión
- se é alérxico (hipersensible) á insulina humana ou a calquera outro ingrediente do medicamento
- se sospeitas que está a desenvolver hipoglucemia (baixo contido de azucre no sangue)
- se a tapa de plástico de seguridade non se axusta perfectamente ou falta
(Cada botella ten unha tapa de plástico de protección para indicar a apertura; se ao recibir a botella, a tapa non se adapta perfectamente ou falta, a devolución debe ser devolta á farmacia)
- se o medicamento almacenouse de forma inadecuada ou se conxelou,
- se a suspensión de insulina queda uniformemente branca e turbia despois da mestura.
Antes de usar o medicamento Protafan NM:
- comprobe a etiqueta para asegurarse de que o tipo de insulina é o prescrito,
- elimine a tapa de plástico de seguridade.
Como usar esta preparación de insulina
Protafan NM administrado por inxección baixo a pel (subcutáneamente). Nunca inxecte insulina directamente nunha vea ou músculo. Cambie sempre o sitio de inxección, incluso dentro da mesma zona do corpo para reducir o risco de desenvolver selos ou marcas de pel na pel. Os mellores lugares para autoinjección son as nádegas, diante das coxas ou ombreiros.
Protafan NM de entradase se administra só ou cando se mestura con insulina de acción curta
- Asegúrese de usar unha xeringa de insulina coa graduación adecuada.
- Insira na xeringa un volume de aire igual á dose de insulina que precisa e introdúcea no frasco.
- Siga as instrucións do seu médico ou enfermeira sobre a técnica para administrar o medicamento.
- Inmediatamente antes do uso, enrole unha botella de Protafan ® NM entre as palmas das mans ata que o líquido se volva branco e uniformemente turbio. A axitación é mellor cando a insulina se quenta a temperatura ambiente.
- Dar unha inxección subcutánea de insulina. Use a técnica de inxección recomendada polo seu médico ou enfermeira.
- Manteña a agulla debaixo da pel durante polo menos 6 segundos para asegurarse de que se administra a dose completa.
Nenos. Os preparados biosintéticos de insulina humana son fármacos eficaces e seguros no tratamento da diabetes en diferentes grupos de idade de nenos e adolescentes. A necesidade diaria de insulina en nenos e adolescentes depende do estadio da enfermidade, o peso corporal, a idade, a dieta, o exercicio físico, o grao de resistencia á insulina e a dinámica do nivel de glicemia.
Farmacodinámica e farmacocinética
Cómpre destacar que Protafan NM é insulina unha persoa que ten un efecto a longo prazo medio, producido polo método de biotecnoloxía recombinante do ADN usando unha cepa Saccharomyces cerevisiae. O fármaco interactúa cun receptor específico situado no exterior da membrana celular citoplasmática coa formación dun complexo receptor insulina. Neste caso, a estimulación de procesos intracelulares, por exemplo, a síntese de importantes encimas: piruvato quinase, hexokinase, glicóxeno sintasa e outros.
Glicosa na composición sangue aumenta debido ao seu transporte intracelular, o que potencia a captación de tecidos, ademais de estimular a lipoxénese e a glicogenoxénese, reducindo a taxa de produción de glicosa polo fígado, etc.
Neste caso, a insulina Protafan é absorbida a un ritmo que depende de factores como a dosificación, o método, a vía de administración e o tipo de diabetes. Por este motivo, o perfil de eficacia da insulina pode variar.
O medicamento comeza a actuar dentro de 1-1,5 horas desde o momento da administración, o efecto máximo conséguese despois das 4-12 horas e é válido durante polo menos 24 horas.
A absorción e eficacia plena deste medicamento depende do lugar e do método de administración, así como da dosificación e concentración da sustancia principal no medicamento. Acadar o máximo contido en insulina plasma sanguíneo ocorre despois das 2-18 horas como resultado da administración subcutánea.
O fármaco non entra nunha relación marcada coas proteínas do plasma, detectando só os anticorpos circulantes contra a insulina. At metabolismo A insulina humana fórmase con varias insulinas activas metabolitosque sofren unha absorción activa no corpo.
Efectos secundarios
Durante o tratamento con esta droga, como na combinación de Protafan -PenfillPoderanse producir efectos negativos, cuxa gravidade depende da dosificación e da acción farmacolóxica da insulina.
Especialmente a miúdo, como efecto secundario, ocorre hipoglucemia. O motivo da súa manifestación reside nun exceso significativo da dosificación de insulina e na necesidade desta. Ao mesmo tempo, é practicamente imposible determinar con precisión a frecuencia da súa aparición.
A hipoglucemia grave pode ir acompañada de perda de consciencia, condicións convulsivas, alteración temporal ou permanente das funcións cerebrais e ás veces fatal.
Ademais, son posibles efectos secundarios que afecten o funcionamento dos sistemas inmune, nervioso e outros.
Non se exclúe o desenvolvemento de reaccións anafilácticas, síntomas de hipersensibilidade xeralizada, trastornos no funcionamento do tracto dixestivo, angioedema,falta de respiracióninsuficiencia cardíaca, baixada presión arterial etcétera.
Protafan, instrucións de uso (método e dosificación)
Este medicamento adminístrase de forma subcutánea. Ao mesmo tempo, selecciónase a súa dosificación individualmente, tendo en conta a necesidade do paciente. O feito é que os pacientes resistentes á insulina teñen unha necesidade maior.
Tamén é o médico quen determina o número de inxeccións diarias e como usar o medicamento en forma de terapia mono ou combinada, por exemplo, con insulina, que ten unha acción rápida ou curta. Se é necesario, a insulina terapéutica realízase usando esta suspensión como insulina basal en combinación con insulina rápida ou curta. As inxeccións adoitan administrarse dependendo da comida.
A maioría dos pacientes administran Protafan NM subcutaneamente directamente á coxa. Admítense inxeccións na parede abdominal, nádega e outros lugares. O feito é que cando o medicamento é inxectado na coxa, absorbe máis lentamente. Periodicamente recoméndase cambiar o sitio da inxección para evitar o desenvolvemento lipodistrofia.
Dosificación e vía de administración
Protafan é un medicamento de acción media, polo que pode usarse tanto por separado como en combinación con fármacos de acción curta, por exemplo, Actrapid. A dosificación é seleccionada individualmente. O requisito diario de insulina é diferente para todos os diabéticos. Normalmente, debería ser de 0,3 a 1,0 UI por kg e día. Con obesidade ou pubertade, a resistencia á insulina pode desenvolverse, polo que o requirimento diario aumentará. Con un cambio no estilo de vida, enfermidades da glándula tiroide, glándula pituitaria, fígado e riles, a dose de Protafan NM corríxese individualmente.
Propiedades farmacolóxicas
O efecto hipoglucémico prodúcese despois do colapso da insulina e a súa unión a receptores de células musculares e graxas. Principais propiedades:
- reduce a glicosa no sangue
- mellora a captación de glicosa nas células,
- mellora a lipoxénese,
- inhibe a liberación de glicosa do fígado.
Despois da administración subcutánea, obsérvanse concentracións máximas de insulina Protafan dentro de 2-18 horas. O inicio da acción é despois de 1,5 horas, o efecto máximo ocorre despois das 4-12 horas, a duración total é de 24 horas. Nos estudos clínicos non foi posible identificar a carcinoxenicidade, a xenotoxicidade e os efectos nocivos sobre as funcións reprodutivas, polo que Protafan considérase un medicamento seguro.
Analóxicos de Protafan
| Título | Fabricante |
| Bazal Insuman | Sanofi-Aventis Deutschland GmbH, Alemaña |
| ChSP Br-Insulmidi | Bryntsalov-A, Rusia |
| Humulina NPH | Eli Lilly, Estados Unidos |
| Actrafan HM | Novo Nordisk A / O, Dinamarca |
| Berlinsulin N Basal U-40 e Berlisulin N Basal Pen | Berlin-Chemie AG, Alemaña |
| Humodar B | Insulina Indar CJSC, Ucraína |
| NPH de biogulina | Bioroba SA, Brasil |
| Homofan | Pliva, Croacia |
| Mundial de insulina Isofan | AI CN Galenika, Iugoslavia |
A continuación móstrase un vídeo que fala sobre medicamentos baseados na insulina isofan:
Quere facer a miña propia edición no vídeo. Está prohibido administrar insulina prolongada por vía intravenosa.
Interacción con outras drogas
Medicamentos que reducen a necesidade de insulina:
- Inhibidores da ACE (captopril),
- drogas hipoglicémicas orais,
- Inhibidores da monoamidaxidasa MAO (furazolidona),
- salicilatos e sulfonamidas,
- beta-bloqueantes non selectivos (metoprolol),
- esteroides anabolizantes
Fármacos que aumentan a necesidade de insulina:
- glucocorticoides (prednisona),
- simpatomiméticos
- anticonceptivos orais
- morfina, glucagón,
- antagonistas do calcio
- tiazidas,
- hormonas tiroideas
Como gardar insulina?
 As instrucións din que non pode conxelar a droga. Almacenar nun lugar frío a unha temperatura de 2 a 8 graos. Non se debe almacenar unha botella ou cartucho aberto no frigorífico nun lugar escuro ata 6 semanas a unha temperatura de ata 30 graos.
As instrucións din que non pode conxelar a droga. Almacenar nun lugar frío a unha temperatura de 2 a 8 graos. Non se debe almacenar unha botella ou cartucho aberto no frigorífico nun lugar escuro ata 6 semanas a unha temperatura de ata 30 graos.
A principal desvantaxe de Protafan e os seus análogos é a presenza dun pico de acción 4-6 horas despois da administración. Por iso, un diabético debe planificar a súa dieta con antelación. Se non se come durante este período de tempo, aparece unha hipoglucemia. Pode ser usado por mulleres embarazadas e nenos.
A ciencia non se mantén en pé, hai novas insulinas sen pico Lantus, Tujeo, etc. Polo tanto, no futuro todos serán transferidos a novos fármacos co fin de minimizar o risco de hipoglucemia.
Sobredose
Na maioría dos casos, unha sobredose de insulina leva ao desenvolvemento dun estado de hipoglucemia, que pode ter unha grave gravidade. Cando se produce unha hipoglucemia leve, o paciente pode eliminalo de xeito independente inxerindo un produto doce. Por iso, moitos diabéticos levan varios doces con eles: doces, galletas e moito máis.
Os casos graves poden levar á perda de consciencia. Neste caso, realízase un tratamento especial coa introdución dunha solución intravenosa do 40% Dextrosa ou Glucágono - intramuscular, subcutáneamente. E despois de recuperar a conciencia, o paciente debe tomar inmediatamente unha comida rica en hidratos de carbono para evitar o re-desenvolvemento da hipoglucemia e outros síntomas indesexables.
Breve instrución
O prototafan prodúcese de forma biosintética. O ADN necesario para a síntese da insulina introdúcese nos microorganismos do lévedo, despois do cal comezan a producir proinsulina. A insulina obtida despois do tratamento enzimático é completamente idéntica á humana. Para prolongar a súa acción, a hormona mestúrase con protamina e cristalízanse usando unha tecnoloxía especial. Un medicamento producido deste xeito caracterízase por unha composición constante, pode estar seguro de que o cambio na botella non afectará o azucre no sangue. Para os pacientes, isto é importante: cantos menos factores afecten ao funcionamento da insulina, mellor será a compensación da diabetes.
| Descrición | O prototafan, como todas as insulinas NPH, exfolia nun frasco. Debaixo hai un precipitado branco, por enriba - un líquido translúcido. Despois da mestura, toda a solución pasa a ser uniformemente branca. A concentración da sustancia activa é de 100 unidades por mililitro. |
| Formularios de liberación | |
| Composición | O ingrediente activo é insulina isófano, auxiliar: auga, sulfato de protamina para prolongar a duración da acción, fenol, metacresol e ións de cinc como conservantes, substancias para axustar a acidez da solución. |
| Acción | |
| Indicacións | Diabetes mellitus en pacientes que requiren insulinoterapia, independentemente da idade. Coa enfermidade de tipo 1 - desde o inicio dos trastornos de carbohidratos, coa de tipo 2 - cando as pílulas e a dieta para reducir o azucre non son o suficientemente eficaces e a hemoglobina glicada supera o 9%. Diabetes gestacional en mulleres embarazadas. |
| Selección de dosificación | As instrucións non conteñen a dosificación recomendada, xa que a cantidade requirida de insulina para distintos diabéticos é significativamente diferente. Calcúlase sobre a base de datos de glicemia en xaxún. A dose de insulina para a administración de mañá e noite está seleccionada por separado - o cálculo da dose de insulina para os dous tipos. |
| Axuste da dose | |
| Efectos secundarios | |
| Contraindicacións | |
| Almacenamento | Necesita protección contra a luz, as temperaturas de conxelación e o superenriquecido (> 30 ° C). Os frascos deben estar gardados nunha caixa, e a insulina nas plumas de xiringa debe protexerse cun tapón. En clima quente, úsanse dispositivos especiais de refrixeración para transportar Protafan. As condicións óptimas para o almacenamento a longo prazo (ata 30 semanas) son unha estantería ou unha porta do frigorífico. A temperatura ambiente, Protafan no frasco iniciado dura 6 semanas. |
Interacción
Algúns fármacos hipoglucémicos, inhibidores da monoamina oxidasa, encima de conversión da angiotensina e anhidrasas carbónicas, así como algúns beta-bloqueantes non selectivos, sulfonamidas, Bromocriptinaesteroides anabólicos, tetraciclinasCiclofosfamida,Ketoconazol, Mebendazol,Clofibrato, piridoxina, teofilina, fenfluraminaOs medicamentos que conteñen litio poden mellorar o efecto hipoglucémico da insulina.
Ao mesmo tempo, os anticonceptivos orais, a tiroides pode debilitar o seu efecto hipoglucémico. hormonasglucocorticosteroides, diuréticos tiazídicos, antidepresivos tricíclicos, heparinasimpatomiméticos Danazolbloqueadores de canles de calcio Clonidina, Diazoxido, Fenitoína, Morfina e nicotina.
Combinación con Reserpina esalicilatos pode debilitarse e aumentar o efecto desta droga. Algúns beta-bloqueantes ven os síntomas da hipoglucemia ou dificultan a eliminación. Aumenta ou diminúe os requirimentos de insulina Octreotide eLanreótido.
Tempo de acción
A taxa de entrada de Protafan do tecido subcutáneo no torrente sanguíneo en pacientes con diabetes é diferente, polo que é imposible predicir con precisión cando a insulina comeza a funcionar. Datos promedio:
- Dende a inxección ata a aparición da hormona no sangue, pasan aproximadamente 1,5 horas.
- O prototafano ten unha acción máxima, na maioría dos diabéticos ocorre ás 4 horas do momento da administración.
- A duración total da acción chega ás 24 horas. Neste caso, rastrexa a dependencia da duración do traballo coa dose. Coa introdución de 10 unidades de insulina Protafan, observarase o efecto de redución do azucre durante aproximadamente 14 horas, 20 unidades durante aproximadamente 18 horas.
Réxime de inxección
Na maioría dos casos con diabetes, é suficiente unha administración de dúas veces con Protafan: pola mañá e antes de durmir. Unha inxección nocturna debería ser suficiente para manter a glicemia durante toda a noite.
Criterios para a dose correcta:
- o azucre pola mañá é o mesmo que deitarse
- non hai hipoglucemia durante a noite.
Na maioría das veces, o azucre no sangue aumenta despois das 3 da mañá, cando a produción de hormonas contrainsulares é máis activa e o efecto da insulina se debilita. Se o pico de Protafan termina antes, é posible un risco para a saúde: hipoglucemia non recoñecida pola noite e alto nivel de azucre pola mañá. Para evitalo, cómpre comprobar periodicamente o nivel de azucre ás 12 e 3 horas. Pódese cambiar a hora de inxección nocturna, adaptándose ás características do medicamento.
Características da acción de pequenas doses
Con diabetes tipo 2, diabetes gestacional de mulleres embarazadas, en nenos, en adultos con dieta baixa en carbohidratos, a necesidade de insulina NPH pode ser pequena. Cunha pequena dose única (ata 7 unidades), a duración da acción de Protafan pode limitarse a 8 horas. Isto significa que as dúas inxeccións proporcionadas pola instrución non serán suficientes e entre o azucre no sangue aumentará.
Pódese evitar inxectando insulina Protafan tres veces cada 8 horas: a primeira inxección iníciase inmediatamente despois de espertar, a segunda durante o xantar con insulina curta, a terceira, a máis grande, xusto antes de durmir.
Críticas diabéticasNon todos conseguen unha boa compensación por diabete deste xeito. Ás veces, a dose nocturna deixa de funcionar antes de espertar e o azucre pola mañá é elevado. Aumentar a dose leva a unha sobredose de insulina e hipoglucemia. O único xeito de saír desta situación é cambiar a análogos de insulina cunha duración de acción máis longa.
Dependencia de alimentos
Os diabéticos sobre insulinoterapia adoitan prescribirse insulina media e curta. Necesítase curto para reducir a glicosa que entra no torrente sanguíneo dos alimentos. Tamén se usa para corrixir a glicemia. Xunto con Protafan, é mellor usar unha preparación curta do mesmo fabricante: Actrapid, que tamén está dispoñible en frascos e cartuchos para plumas de xeringa.
O tempo de administración de insulina Protafan non depende de ningún xeito das comidas, son suficientes os mesmos intervalos entre as inxeccións. Unha vez que elixiches un momento conveniente, debes seguirte constantemente. Se se corresponde cos alimentos, pódese picar Protafan con insulina curta. Ao mesmo tempo Non é desexable mesturalos na mesma xeringa, xa que é probable que cometa un erro coa dose e ralentice a acción da hormona curta.
Dose máxima
Na diabetes mellitus é necesario inxectar insulina na medida do que se precise para normalizar a glicosa. A instrución de uso non estableceu unha dose máxima. Se a cantidade correcta de insulina Protafan está crecendo, isto pode indicar resistencia á insulina. Con este problema, debes consultar ao teu médico. Se é necesario, prescribirá pílulas que melloren a acción da hormona.
Uso do embarazo
Se con diabetes gestacional non é posible acadar unha glicemia normal só a través da dieta, os pacientes reciben terapia con insulina. O fármaco e a súa dose son seleccionados especialmente coidadosamente, xa que tanto a hipoxemia coma a hiperglucemia aumentan o risco de malformacións no neno. A insulina Protafan está permitida para o seu uso durante o embarazo, pero na maioría dos casos, os análogos longos serán máis eficaces.
 Doutora en Ciencias Médicas, xefa do Instituto de Diabetoloxía - Tatyana Yakovleva
Doutora en Ciencias Médicas, xefa do Instituto de Diabetoloxía - Tatyana Yakovleva
Levo moitos anos estudando diabetes. Ten medo cando morren tantas persoas, e aínda máis quedan discapacitadas debido á diabetes.
Apresúrome a contar as boas novas: o Centro de Investigación en Endocrinoloxía da Academia Rusa de Ciencias Médicas conseguiu desenvolver un medicamento que cura completamente a diabetes. Polo momento, a eficacia deste medicamento achégase ao 98%.
Outra boa nova: o Ministerio de Sanidade asegurou a adopción dun programa especial que compense o elevado custo da droga. En Rusia, diabéticos ata o 18 de maio (inclusive) pode conseguilo - Por só 147 rublos!
Se o embarazo ocorre con diabetes tipo 1 e a muller compensa con éxito a enfermidade de Protafan, non é necesario un cambio de fármaco.
A lactación materna vai ben coa insulina. Protafan non causará ningún dano á saúde do bebé. A insulina penetra no leite en cantidades mínimas, e logo descomponse no tracto dixestivo do neno, como calquera outra proteína.
Reaccións adversas
Un efecto secundario común da terapia é a hipoglucemia. Pode producirse cando a dose supera significativamente a necesidade de insulina do paciente. Segundo estudos clínicos, así como datos sobre o uso do medicamento despois do seu lanzamento no mercado, a incidencia da hipoglucemia varía en diferentes grupos de pacientes, con diferentes réximes de dosificación e niveis de control glicémico.
Ao comezo da terapia con insulina, pódense observar erros de refracción, edema e reaccións no lugar da inxección (dor, vermelhidão, urticaria, inflamación, hematomas, inchazo e picazón no lugar da inxección). Estas reaccións adoitan ser transitorias. Unha mellora rápida no control da glicosa no sangue pode levar a un estado de neuropatía aguda, certamente reversible. O control glicémico ben establecido a longo prazo reduce o risco de progresión da retinopatía diabética. Non obstante, a intensificación da insulinoterapia para mellorar rapidamente o control glicémico pode provocar unha exacerbación temporal da retinopatía diabética.
Segundo estudos clínicos, as seguintes son reaccións adversas clasificadas por clases de frecuencia e sistema de órganos segundo MedDRA.
Segundo a frecuencia de aparición, estas reaccións dividíronse nas que se producen moi a miúdo (≥1 / 10), a miúdo (≥1 / 100 a 1/1000 a Tampouco está presente 1/10000 a ® NM Penfil ® durante a lactación, xa que o tratamento da nai non supón ningún risco para o bebé. Non obstante, pode ser necesario axustar a dose e a dieta para a nai.
Os preparados biosintéticos de insulina humana son fármacos eficaces e seguros no tratamento da diabetes en nenos e adolescentes de diferentes grupos de idade. A necesidade diaria de insulina en nenos e adolescentes depende do estadio da enfermidade, o peso corporal, a idade, a dieta, o exercicio físico, o grao de resistencia á insulina e a dinámica do nivel de glicemia.
Características da aplicación
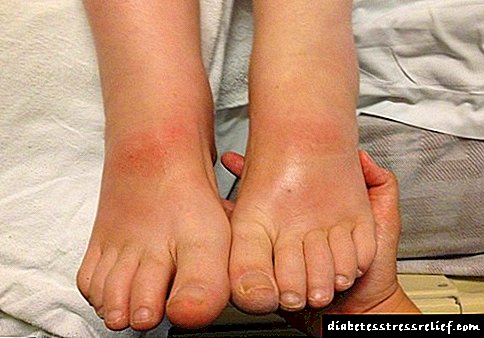
Pode producir unha dosificación inadecuada ou interrupción do tratamento (especialmente con diabetes tipo I) hiperglicemia . Normalmente, os primeiros síntomas da hiperglicemia desenvólvense gradualmente ao longo de varias horas ou días. Estes inclúen sede, micción frecuente, náuseas, vómitos, somnolencia, vermelhidão e sequedad da pel, boca seca, perda de apetito e cheiro a acetona no aire exhalado.
A diabetes tipo I, a hiperglicemia, que non se trata, leva á cetoacidosis diabética, que pode ser mortal.
Hipoglicemia pode ocorrer cunha dose moi elevada de insulina en relación á necesidade de insulina.
Saltar comidas ou aumentar a actividade física imprevista pode levar á hipoglucemia.
Os pacientes que melloraron significativamente os niveis de glicosa en sangue debido á insulina terapia intensiva poden notar cambios nos seus síntomas habituais, precursores da hipoglucemia, que deben ser advertidos de antemán.
Os sinais de aviso habituais poden desaparecer en pacientes con diabetes a longo prazo.
A transferencia do paciente a outro tipo ou tipo de insulina prodúcese baixo estrita supervisión médica. Un cambio na concentración, tipo (fabricante), tipo, orixe da insulina (humana ou un análogo da insulina humana) e / ou o método de produción pode necesitar un axuste da dose de insulina. Os pacientes que son trasladados a Protafan ® NM Penfil® cun tipo diferente de insulina poden requirir un aumento do número de inxeccións diarias ou un cambio na dosificación en comparación coa insulina que usaban habitualmente. A necesidade de selección de dose pode xurdir tanto durante a primeira administración dun novo medicamento como durante as primeiras semanas ou meses do seu uso.
Cando se usa calquera insulinoterapia, poden producirse reaccións no lugar da inxección, que poden incluír dor, enrojecimiento, picazón, colmeas, inchazo, hematomas e inflamación. Cambiar constantemente o sitio da inxección nunha área pode reducir ou evitar estas reaccións. As reaccións normalmente desaparecen despois duns días ou semanas. En poucas ocasións, as reaccións no lugar da inxección poden requirir a interrupción do tratamento con Protafan ® NM Penfil ®.
Antes de viaxar cun cambio de fuso horario, os pacientes deben consultar a un médico, xa que isto cambia o horario das inxeccións de insulina e a inxestión de alimentos.
Non se deben empregar suspensións de insulina nas bombas de insulina para a administración prolongada subcutánea de insulina.
A combinación de tiazolidinediones e produtos de insulina
Cando se usan tiazolidinediones en combinación con insulina, reportáronse casos de insuficiencia cardíaca conxestiva, especialmente en pacientes con factores de risco de insuficiencia cardíaca conxestiva. Isto debe considerarse cando se prescribe tratamento cunha combinación de tiazolidinediones con insulina. Co uso combinado destes fármacos, os pacientes deben estar baixo a supervisión dun médico para o desenvolvemento de signos e síntomas de insuficiencia cardíaca conxestiva, aumento de peso e aparición de edema. En caso de deterioración da función cardíaca, o tratamento con tiazolidinediones debería ser interrompido.
A capacidade de influencia da velocidade de reacción ao conducir vehículos ou outros mecanismos
A resposta do paciente e a súa capacidade de concentración poden verse afectadas pola hipoglucemia. Isto pode ser un factor de risco en situacións nas que estas habilidades teñen especial importancia (por exemplo, cando se conduce ou se traballa con outros mecanismos).
Os pacientes deben ser avisados para que tomen medidas para previr a hipoglucemia antes de conducir. Isto é especialmente importante para os pacientes que presentaron síntomas debilitados ou ausentes de precursores de hipoglucemia ou episodios de hipoglucemia. En tales circunstancias, debe valorarse a adecuación da condución.
Diferenzas de análogos de insulina
Os análogos de insulina longos, como Lantus e Tujeo, non teñen un pico, son máis tolerados e son menos propensos a causar alerxias. Se un diabético ten hipoglucemia nocturna ou salta de azucre sen motivo aparente, Protafan debe ser substituído por modernas insulinas de longa duración.
A súa desvantaxe importante é o seu elevado custo. O prezo de Protafan é duns 400 rublos. para unha botella e 950 para envasar cartuchos para xeringas. Os análogos de insulina son case 3 veces máis caros.
Asegúrese de aprender! Cres que a administración permanente de pílulas e insulina é o único xeito de manter o azucre baixo control? Non é certo! Podes comprobalo ti mesmo comezando a utilizalo. ler máis >>
Propiedades fisicoquímicas básicas
unha suspensión branca, na que se forma un precipitado branco e un sobrenadante incoloro ou case incoloro ao estar parado, o precipitado resuspídese facilmente con axitación suave. Cando se examinan ao microscopio, as partículas semellan cristais de forma alargada, a lonxitude da maioría dos cristais é de 1 a 20 micras.
Condicións de almacenamento
Conservar nun frigorífico a unha temperatura de 2 ° C - 8 ° C. Non conxelar.
Almacene os cartuchos nun envase secundario para a protección contra a exposición á luz
Despois da apertura: use dentro de 6 semanas. Non garde na neveira. Almacenar a unha temperatura non superior a 30 ºC.
Non o use despois da data de caducidade impresa no paquete.
Manter fóra do alcance dos nenos.
Un cartucho de vidro (tipo 1) cunha capacidade de 3 ml, que é un pistón de goma (goma bromobutil) e pechado cun disco de goma (goma bromobutil / poliisopreno). O cartucho contén unha perla de vidro para a mestura. 5 cartuchos por cartón.
Características da droga
 A droga é unha suspensión introducida baixo a pel.
A droga é unha suspensión introducida baixo a pel.
Grupo, sustancia activa:
Semisintetis insulina-insulina humana (semisintética humana). Ten unha duración media de acción. Protafan NM está contraindicado en: insulinoma, hipoglucemia e hipersensibilidade á sustancia activa.
Como tomar e en que dosificación?
A inxulina inxéctase unha ou dúas veces ao día, media hora antes da comida da mañá. Neste caso, onde se farán inxeccións, debe cambiarse constantemente.
A dose debe seleccionarse individualmente para cada paciente. O seu volume depende da cantidade de glicosa na orina e do fluxo sanguíneo, así como das características do curso da enfermidade. Basicamente, a dose prescríbese 1 vez ao día e é de 8-24 UI.
En nenos e adultos con hipersensibilidade á insulina, o volume de dose redúcese a 8 UI por día. E para os pacientes cun baixo nivel de sensibilidade, o médico asistente pode prescribir unha dose superior a 24 UI por día. Se a dose diaria supera os 0,6 UI por kg, entón o fármaco é administrado por dúas inxeccións, que se fan en diferentes lugares.
Os pacientes que reciban 100 UI ou máis ao día, cando cambien insulina, deben estar constantemente baixo a supervisión dos médicos. A substitución do medicamento por outra debe levarse a cabo cun seguimento constante dos niveis de glicosa no sangue.
Como tratar unha sobredose?
Se o paciente está en estado consciente, o médico prescribe dextrosa, que se administra a través dun contagotas, intramuscular ou por vía intravenosa. Tamén se administra por vía intravenosa o glucagón ou unha solución de dextrosa hipertónica.
En caso de desenvolvemento dun coma hipoglucémico, de 20 a 40 ml, i.e. Solución de dextrosa ao 40% ata que o paciente sae dunha coma.
- Antes de tomar insulina do paquete, debes comprobar que a solución na botella ten unha cor transparente. Se se observan nubes, precipitacións ou corpos estranxeiros, a solución está prohibida.
- A temperatura do medicamento antes da administración debe ser a temperatura ambiente.
- Ante enfermidades infecciosas, un mal funcionamento da glándula tiroide, a enfermidade de Addios, a insuficiencia renal crónica, a hipopituitarisis, así como os diabéticos da idade avanzada, hai que axustar a dose de insulina individualmente.
As causas da hipoglucemia poden ser:
- sobredose
- vómitos
- cambio de drogas
- enfermidades que reducen a necesidade de insulina (enfermidades do fígado e dos riles, hipofunción da glándula tiroide, glándula pituitaria, córtex suprarrenal),
- incumprimento da inxestión de alimentos,
- interacción con outras drogas
- diarrea
- sobretensión física,
- cambio do lugar de inxección.
Ao transferir un paciente da insulina animal á insulina humana, pode aparecer unha diminución da glicosa no sangue. A transición á insulina humana debería xustificarse dende o punto de vista médico e debe realizarse baixo a estrita supervisión dun médico.
 Durante e despois do parto, pódese reducir moito a necesidade de insulina. Durante a lactación, cómpre vixiar a súa nai durante varios meses, ata que a necesidade de insulina estabilice.
Durante e despois do parto, pódese reducir moito a necesidade de insulina. Durante a lactación, cómpre vixiar a súa nai durante varios meses, ata que a necesidade de insulina estabilice.
Unha predisposición á progresión da hipoglucemia pode provocar un deterioro na capacidade dunha persoa enferma para conducir vehículos e manter mecanismos e máquinas.
Ao consumir azucre ou alimentos ricos en hidratos de carbono, os diabéticos poden deter unha leve forma de hipoglucemia. É recomendable que o paciente tivese con el polo menos 20 g de azucre.
Se a hipoglucemia foi aprazada, é necesario informar ao médico que fará o axuste da terapia.
Durante o embarazo, debe considerarse unha diminución (1 trimestre) ou un aumento (2-3 trimestres) da necesidade do corpo de insulina.