Tratamento de ovarios poliquísticos
O PCOS é un trastorno hormonal común entre as mulleres en idade reprodutiva, que conduce a infertilidade persistente. A pesar da urxencia do problema, aínda non se coñecen as causas exactas do PCOS.
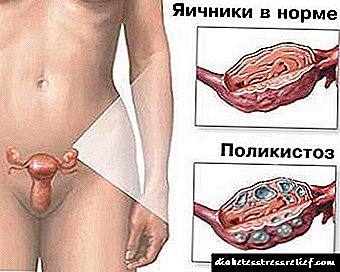
Sábese que case todas as mulleres con ovario poliquístico teñen resistencia á insulina, é dicir, a súa sensibilidade á insulina, unha hormona pancreática que regula o azucre no sangue. Todo isto leva a que a insulina circule no sangue en grandes cantidades. Segundo estudos, pódese supor que o aumento da insulina estimula os ovarios a unha produción excesiva de hormonas sexuais masculinas, andrógenos, que perturban a estrutura e a función dos ovarios.
Primeiro de todo, os andrógenos afectan negativamente o proceso de ovulación, sen o cal o embarazo é imposible, evitando que os ovos crezan normalmente. Baixo a influencia das hormonas masculinas, a casca externa dos ovarios engrosa e o folículo maduro non pode "rasgar" para que o ovo poida saír e tomar parte no proceso de fertilización. Un folículo non explotado está cheo de líquido e convértese nun quiste. O mesmo ocorre con outros folículos: maduran e deixan de funcionar, converténdose en quistes. Así, os ovarios dunha muller con enfermidade poliquista son unha acumulación de moitos pequenos quistes. Por iso, os ovarios en PCOS son maiores do normal.
Síntomas de PCOS
Os síntomas de PCOS son diversos. O primeiro que a muller adoita prestar atención é os períodos irregulares. Os atrasos de menstruación no PCOS poden ser meses ou incluso seis meses. Dado que a violación da función hormonal dos ovarios comeza co período de puberdade, os trastornos do ciclo comezan coa menarque e non adoitan normalizarse. Cómpre salientar que a idade da menarque corresponde á da poboación - 12-13 anos (en contraste co hiperandrogenismo suprarrenal na síndrome adrenogenital, cando a menarque chega tarde). En aproximadamente o 10-15% dos pacientes, as irregularidades menstruais caracterízanse por hemorraxias uterinas disfuncionais fronte aos antecedentes de procesos hiperplásicos do endometrio. Polo tanto, as mulleres con PCOS están en risco de desenvolver adenocarcinoma endometrial, mastopatía fibrocística e cancro de mama.
As glándulas mamarias desenvólvense correctamente, cada terceira muller ten mastopatía fibrocística, desenvolvéndose nun contexto de anovulación crónica e hiperestrogenia.
Ademais das irregularidades menstruais, debido á cantidade máis elevada de hormonas masculinas, hai un maior crecemento do cabelo en todo o corpo (hirsutismo). A pel faise aceitosa, acne e negros aparecen na cara, nas costas, no peito. É característico a aparición de manchas marróns escuras na pel ao longo da superficie interior das coxas, nos cóbados, nas axilas. O pelo da cabeza vólvese gracioso debido á función prexudicada das glándulas sebáceas. O hirsutismo, de grave severidade, desenvólvese gradualmente a partir do período de menarque, en contraste coa síndrome adrenogenital, cando o hirsutismo se desenvolve ata a menarche, desde o momento en que a función hormonal das glándulas suprarrenais está activada durante o período adrenarque.
Case todos os pacientes con PCOS aumentaron o peso corporal. Neste caso, o exceso de graxa deposítase normalmente no estómago (tipo de obesidade "central"). Dado que o nivel de insulina no PCOS é elevado, a miúdo combínase a enfermidade con diabetes tipo 2. O PCOS contribúe ao desenvolvemento temperán de enfermidades vasculares como a hipertensión e a aterosclerose.
E finalmente, un dos principais e desagradables síntomas da PCOS é a infertilidade por falta de ovulación.A maioría das veces, a infertilidade primaria (nun 85% dos casos), i.e. nunca houbo embarazos. A infertilidade é ás veces o único síntoma do ovario poliquístico. A infertilidade é primaria en contraste co hiperandrogenismo suprarrenal, no que o embarazo é posible e o seu aborto é característico.
Dado que hai moitos síntomas da enfermidade, o PCOS pode confundirse facilmente con calquera trastorno platonormal. A pouca idade, a pel aceitosa, o acne e o acne tómanse por características naturais relacionadas coa idade, e un aumento da pelosidade e problemas con exceso de peso adoitan percibirse como trazos xenéticos. Polo tanto, se o ciclo menstrual non se rompe e a muller aínda non intentou quedar embarazada, estes pacientes raramente recorren ao xinecólogo. É importante saber que estas manifestacións non son a norma e se atopas tales síntomas en ti mesmo, debes consultar a un xinecólogo-endocrinólogo en persoa.
Diagnóstico de PCOS
Os cambios estruturais nos ovarios no PCOS caracterízanse por:
- hiperplasia estomal,
- hiperplasia de células tecais con sitios de luteinización,
- a presenza de moitos folículos atresantes císticos cun diámetro de 5-8 mm., situados baixo a cápsula en forma de "colar",
- espesamento da cápsula de ovario
O diagnóstico de PCOS inclúe:
- Unha enquisa e exame detallado dun xinecólogo-endocrinólogo. Ao exame, o médico nota un aumento tanto nos ovarios como nos signos externos de PCOS,
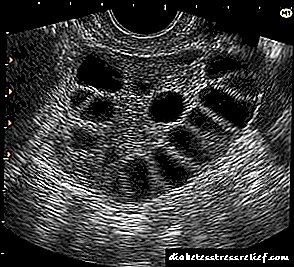 - Ecografía dos órganos pélvicos cun sensor vaxinal. Un estudo sobre a periferia dos ovarios revela moitos folículos neovulados de ata 10 mm, o volume dos ovarios aumenta moito
- Ecografía dos órganos pélvicos cun sensor vaxinal. Un estudo sobre a periferia dos ovarios revela moitos folículos neovulados de ata 10 mm, o volume dos ovarios aumenta moito
Criterios claros para o cadro ecoscópico de PCOS: o volume ovárico supera os 9 cm 3, o estroma hiperplástico é o 25% do volume, máis de dez folículos atretos de ata 10 mm de diámetro, situados na periferia baixo a cápsula engrosada. O volume de ovario está determinado coa fórmula: V = 0,523 (L x Sx H) cm3, onde V, L, S, H son respectivamente o volume, a lonxitude, o ancho e o grosor do ovario, 0,523 é un coeficiente constante. O aumento do volume ovárico debido ao estroma hiperplástico e a localización característica dos folículos axudan a diferenciar os ovarios poliquísticos dos normais (no 5-7 día do ciclo) ou multifollulares. Estes últimos son característicos da puberdade temperá, amenorrea hipogonadotrópica, uso prolongado de COCs. Os ovarios multifollulares caracterízanse por ecografías cun pequeno número de folículos cun diámetro de 4-10 mm. Situado en todo o ovario, o cadro habitual do estroma e, o máis importante, o volume normal dos ovarios (4-8 cm 3),
- estudo das hormonas do plasma sanguíneo (LH, FSH, prolactina, testosterona libre, DHEA-s, progesterona 17-OH). Os hormonas deben tomarse nalgúns días do ciclo menstrual, se non o estudo non será informativo. LH, FSH e prolactina doan o día 3-5, testosterona e DHEA-s libres o día 8-10, e progesterona 17-OH o día 21-22 do ciclo. Por regra xeral, coa policistose, o nivel de LH increméntase (aumenta a proporción de LH / FSH en máis de 2,5), prolactina, testosterona e DHEA-s, e progesterona FSH e 17-OH.
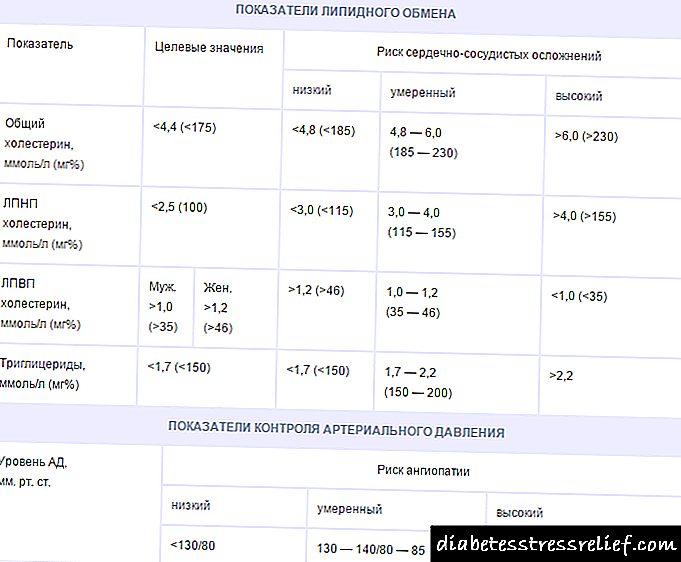
- unha proba de sangue bioquímica (con PCOS, colesterol, triglicéridos e glicosa)
- realízase un test oral de tolerancia á glicosa para determinar a sensibilidade á insulina,
- laparoscopia diagnóstica con biopsia ovárica - tómase un anaco de tecido ovárico para exame histolóxico. A biopsia do endometrio está indicada para mulleres con hemorraxia acíclica debido á alta frecuencia de procesos hiperplásicos do endometrio.
Despois dunha mostra con dexametasona, o contido en andróxenos diminúe lixeiramente, en torno ao 25% (debido á fracción suprarrenal).
A proba con ACTH é negativa, o que exclúe o hiperandrogenismo suprarrenal característico da síndrome adrenogenital. Notouse tamén un aumento dos niveis de insulina e unha diminución do PSSG no sangue.
Na práctica clínica, a curva de azucre é un método sinxelo e accesible para determinar a tolerancia á glucosa deteriorada á insulina. O azucre no sangue determínase primeiro nun estómago baleiro, despois das dúas horas despois de tomar 75 g de glicosa. Se despois de 2 horas o nivel de azucre no sangue non chega ás cifras iniciais, isto indica unha tolerancia á glicosa deteriorada, é dicir, a resistencia á insulina, que require un tratamento adecuado.
Criterios de diagnóstico PCOS son:
- idade oportuna do menarche,
- irregularidades menstruais do menarque na gran maioría dos casos, como oligomenorrea,
- hirsutismo e obesidade do menarque en máis do 50% das mulleres,
- infertilidade primaria
- anovulación crónica
- un aumento do volume de ovario debido ao estroma segundo a ecografía transvaginal,
- aumento do nivel T,
- Aumento de LH e relación LH / FSH> 2,5.
Tratamento con PCOS
O tratamento para PCOS está determinado pola gravidade dos síntomas e o desexo da muller de quedar embarazada. Normalmente comezan con métodos conservadores de tratamento, con ineficacia, indícase tratamento cirúrxico.
Se unha muller ten obesidade, entón o tratamento debería comezar coa corrección do peso corporal. Se non, o tratamento conservador en tales pacientes non sempre dá o resultado desexado.
En presenza de obesidade lévanse a cabo:
- A primeira etapa do tratamento é a normalización do peso corporal. A perda de peso no fondo dunha dieta reducidora leva á normalización do metabolismo de carbohidratos e graxas. A dieta prevé reducir o contido calórico total dos alimentos a 2000 kcal diarios, dos cales o 52% son hidratos de carbono, o 16% son proteínas e o 32% graxas e as graxas saturadas non deberían ser máis que 1/3 do total de graxa. Un compoñente importante da dieta é a restrición de alimentos picantes e salgados, líquidos. Obsérvase un efecto moi bo cando se usan días de xexún; o xaxún non se recomenda debido ao consumo de proteínas durante a gluconeoxénese. O aumento da actividade física é un compoñente importante non só para normalizar o peso corporal, senón tamén para aumentar a sensibilidade do tecido muscular á insulina. O máis difícil é convencer ao paciente da necesidade de normalizar o peso corporal, como a primeira etapa do tratamento PCOS,
- a segunda etapa do tratamento é o tratamento con drogas de trastornos hormonais,
- a terceira etapa do tratamento é a estimulación da ovulación despois da normalización do peso corporal e con PCOS con peso corporal normal. A estimulación da ovulación realízase despois da exclusión de factores de infertilidade tubais e masculinos.
Artigos expertos médicos
O principal obxectivo do tratamento dos ovarios poliquísticos é restaurar a ovulación completa e reducir o grao de hiperandrogenismo. Logralo leva á eliminación de manifestacións clínicas dependentes da síndrome: infertilidade, irregularidades menstruais, hirsutismo. Isto é conseguido por varios axentes terapéuticos, así como por resección de ovario en forma de cuña.
Os fármacos conservadores máis empregados son os fármacos sintéticos estrogênicos-progestóxenos (SEHPs) como bisecurin, non ovlon, ovidona, rigevidona, etc. Os SEHP prescríbense para inhibir a función gonadotrópica hipofisaria para reducir os niveis elevados de LH. Como resultado, a estimulación de andrógenos ováricos diminúe e a capacidade de unión de TESH tamén aumenta debido ao compoñente estróxeno de SEGP. Como resultado, a inhibición androgénica dos centros cíclicos do hipotálamo diminúe, o hirsutismo se debilita. Non obstante, débese notar que en poucos casos, debido ao compoñente progestóxeno do SEGP, que é un derivado dos esteroides Cig, o hirsutismo pode aumentar. Hai evidencias de que os SEHP reducen a actividade androgénica das glándulas suprarrenais. Obsérvase unha diminución do volume de vibracións diurnas de A sincrónico con cortisol, unha diminución da súa reactividade con ACTH exóxena e unha diminución da concentración de sulfato de DHEA circulante.Despois do tratamento, obsérvase o efecto da desinhibición (efecto rebote) da función ovulatoria, que é o obxectivo final desta terapia. Como resultado do tratamento, por regra xeral, o tamaño dos ovarios diminúe. Normalmente, lévanse a cabo 3-6 cursos de tratamento, 1 comprimido por día do 5 ao 25 día dun ciclo espontáneo ou inducido. En caso de amenorrea, o tratamento iníciase despois dunha proba de proxesterona (1% de progesterona, 1 ml IM durante 6 días) ou o uso de calquera xestageno comprimido (Norcolut 0,005 g 2 veces ao día durante 10 días), ou un curso abortivo de SEGP (1 comprimido ao día durante 7-10 días). A falta dun efecto estimulante despois do curso completo do tratamento, pode facer unha pausa (1-2 meses) para realizar un segundo curso máis curto, de 2 a 4 ciclos. Sen efecto insuficiente (preservación do hipoluteinismo), pódese levar a cabo un tratamento intermitente: 1 ciclo de tratamento, logo 1 ciclo sen el, baixo o control de TFD. Tal terapia é aconsellable que se realice repetidamente. A indicación para ela é unha diminución da función do corpus luteum de ciclo en ciclo (acurtación da fase II segundo a temperatura basal). A eficacia do uso de SEHP para a síndrome do ovario poliquístico segue sendo baixa, non superior ao 30%. Ao usalos, son posibles efectos secundarios: náuseas, retención de líquidos no corpo, aumento de peso, diminución da libido. En poucas ocasións, obsérvase un aumento do hirsutismo. As contraindicacións para o uso son enfermidades do fígado e dos riles, varices e tromboflebite, tendencia á trombose.
Ademais de SEGP, no tratamento da síndrome do ovario poliquístico pódense empregar progestóxenos "puros", por exemplo quenolut. Prescríbese a 0,005-0,01 g / día do 16 ao 25º día do ciclo. A duración do tratamento é de 2 a 6 meses. O obxectivo desta terapia é o mesmo que o SEHP (supresión da LH, redución da T ovárica, efecto rebote). A eficacia de progestóxenos "puros" no tratamento da síndrome do ovario poliquístico é inferior á combinada con estróxenos (un menor grao de supresión da LH, a capacidade de unión do TESH non aumenta). Non obstante, un menor número de efectos secundarios permítelles empregar bastante, especialmente en combinación con outros fármacos. Os xestaxenos "puros" están especialmente indicados para a hiperplasia endometrial. Preséntanse durante moito tempo, durante 6 cursos, a 0,01 g / día. É posible usar quenolut do 5 ao 25 día do ciclo, pero este esquema adoita observarse un hemorragia uterina. Tomar a droga a 0,01 g do día 16 ao 25 non é menos efectivo e case non dá efectos secundarios.
Ao detectar cancro endometrial, normalmente realízase unha terapia a longo prazo con hidroxi-progesterona-capronato (OPK) do 12,5% en 2 ml IM dúas veces por semana. Tal dosificación "oncolóxica" adoita levar a un hemorragia innovadora, pero evita métodos cirúrxicos radicais.
Unha auténtica revolución nas posibilidades de tratamento conservador da síndrome do ovario poliquístico debido á aparición no arsenal terapéutico do citrato de clomifeno (clomido, clostilbegit) desde 1961. A maior eficacia deste medicamento atopouse precisamente na síndrome do ovario poliquístico. A frecuencia de estimulación da ovulación alcanza o 70-86%, a recuperación da fertilidade obsérvase no 42-61% dos casos.
Quimicamente, o citrato de clofimena (K) é un derivado de dietilstilbestrol, é dicir, estróxenos non esteroides. Ten actividade estrogénica bioloxicamente débil. Ao mesmo tempo, K é un forte antiestróxeno, o que se confirma pola súa alta competitividade con respecto a receptores de estróxenos tanto endóxenos como exóxenos. Ao parecer, as propiedades antiestrogénicas son as principais no seu efecto terapéutico, é dicir, elimina o efecto estimulante do estrone Oi) sobre os centros tónicos do hipotálamo e, ao mesmo tempo, estimula a liberación ovulatoria de LH da glándula pituitaria. O lugar de aplicación K é o hipotálamo, glándula pituitaria, non se exclúe o seu efecto directo a nivel dos ovarios. Como demostran numerosos estudos, K é eficaz cun nivel endóxeno de E2 suficiente. Ademais, a súa eficacia depende do nivel de T (canto maior sexa, máis baixa é a eficacia), a relación de LH / FSH (canto máis preto de 1, maior é a eficiencia) e tamén do grao de hiperprolactinemia.Citar 50-150, raramente 200 mg / día durante 5-7 días, ás veces 10 días, a partir do 5º (menos frecuentemente do 3º) día do ciclo. Para evitar o efecto da hiperestimulación, débese comezar o 1º curso de tratamento cunha dose de 50 mg / día do 5 ao 9º día do ciclo. Os pacientes con obesidade mostraron inmediatamente 100 mg / día. A falta de efecto do 1º curso de tratamento, os cursos repetidos deberían realizarse ata 3-6 veces, aumentando gradualmente a dose diaria (pero non superior a 200-250 mg) e / ou a duración do tratamento ata 7-10 días (especialmente cunha forte diminución do nivel. FSH). A aparición dunha reacción regular ou similar a ciclos de hipoluteína indica un efecto incompleto. A ausencia dunha reacción menstrual e un aumento da temperatura rectal indican a ineficacia do tratamento. Con eficacia insuficiente de K (ciclos de hipoluteína), pódese combinar coa introdución de hormona coriónica (CG) a unha dose de 3000-6000 UI / m unha ou dúas veces durante o período de suposta ovulación, como se xulga a curva de temperatura de ciclos anteriores. Non obstante, coa síndrome do ovario poliquístico, a administración adicional de hepatite C crónica non é tan eficaz como con outras formas de anovulación e nalgúns casos pode aumentar o hirsutismo (debido á estimulación do estroma ovárico). A duración do tratamento K é individual e nalgúns casos pode chegar a 20 cursos. Despois de alcanzar ciclos ovulatorios contra o fondo de K, deberíase facer unha pausa no tratamento e a conservación da súa eficacia debería ser controlada por TFD. Cando a acción se esvaece, indícanse cursos repetidos ou outro tipo de tratamento. Debe entenderse un efecto positivo para lograr a ovulación completa e a función do corpus lúteo, e non o inicio do embarazo, xa que algúns pacientes que aínda presentan infertilidade mentres se restaura a ovulación normal cren que este tipo de tratamento non lles axuda. Tamén hai que destacar que o embarazo ocorre a miúdo despois de cancelar o tratamento, no seguinte ciclo, xa que ao tomar o medicamento debido ás súas propiedades antiestrogénicas, a estrutura do moco cervical cambia, o que dificulta a penetración do esperma a través del. Cómpre salientar que no caso da indución da ovulación, o nivel T tende a diminuír e arredor dun 15% dos pacientes nota unha diminución ou desaceleración do crecemento do cabelo. A combinación de K con gonadotropina humana con menopausa e CG reduce a dose de todas as drogas utilizadas. O risco de hiperestimulación do ovario descrito por varios autores nos primeiros anos do medicamento é claramente esaxerado. Obsérvase extremadamente raramente e non depende da dose do fármaco, pero está determinado por unha maior sensibilidade ao mesmo. Outros efectos secundarios, como discapacidade visual, perda de cabelo na cabeza, son raros e desaparecen despois da interrupción do medicamento. A pesar da alta eficacia do tratamento para a síndrome de ovario poliquístico K, varios autores cren que esta acción é temporal e na maioría dos pacientes non leva a remisión persistente. Segundo os nosos datos, o efecto persiste aproximadamente coa mesma dependencia que a eficacia do tratamento no nivel de T, LH / FSH e algúns indicadores clínicos.
As novas posibilidades terapéuticas abríronse coa chegada de fármacos con propiedades antiandrogénicas (acetato de cipoterona - C). En 1962, F. Neumann et al. sintetizado C, que é un derivado da hidroxiprogesterona. O grupo metilo é de especial importancia para a acción antiandrogénica. A C compite coa dihidrotestosterona (DHT) en relación cos receptores citoplasmáticos, ademais, inhibe a translocación. En consecuencia, prodúcese unha diminución da acción androgénica, é dicir, a aparición dun antagonismo competitivo nos órganos diana. Xunto ás propiedades antiandrogénicas, C tamén ten un efecto xestagénico e antigonadotrópico. Sae á venda co nome androcourt.
Esta droga úsase para tratar varias enfermidades dependentes dos andrógenos da pel e os seus apéndices, en particular con hirsutismo, seborrea oleosa, acne e alopecia androgénica, que tamén se producen coa síndrome do ovario poliquístico. O uso de androcur na síndrome permite obter non só un efecto cosmético, senón tamén actuar sobre enlaces patogenéticos individuais, en particular, debido ao efecto antigonadotrópico, é posible reducir os niveis elevados de LH e reducir o T. Ovarro Androcur úsase en combinación con estróxenos (0,05 mg de microfollina) / día). Debido a que o medicamento se acumula no tecido adiposo, I. Hammerstein propuxo unha "secuencia de dosificación inversa", é dicir, o androcur (como progestóxeno) está prescrito ao comezo do ciclo, do 5 ao 14º día, 50-100 mg / día, e a inxestión de estróxenos se solapa con androcure, o etinilestradiol prescríbese en 0,05 mg (do 5 ao 25 día do ciclo). O uso de tal terapia durante 6-9 cursos pode reducir significativamente o hirsutismo, 9-12 cursos son eficaces na alopecia androgénica. A maior eficacia observada con acne. Como resultado de tal terapia, tamén se observa unha diminución do tamaño do ovario. O compoñente estrogênico contribúe á caída do hirsutismo aumentando a capacidade de unión do TESG. A droga adoita tolerarse ben, os efectos secundarios menores (mastodinnia, dores de cabeza, picazón xenital, diminución da libido) son raros e non son perigosos. O efecto deprimente sobre a función da cortiza suprarrenal, descrita en nenos durante o tratamento con desenvolvemento sexual precoz por androcur, normalmente non se observa en adultos con síndrome de ovario poliquístico. O seu uso está contraindicado na tromboflebite, embarazo.
A terapia con altas doses de androcura realízase no período inicial de tratamento e, se é necesario, pasan a unha dosificación de mantemento. Para este propósito, úsase o medicamento Diana, 1 comprimido dos cales contén 0,05 mg de etinilestradiol e 2 mg de androcur. Diana úsase segundo o esquema habitual de anticonceptivos orais: do 5 ao 25 día do ciclo, 1 comprimido por día. En caso dunha reacción menstrual tardía, o inicio da administración pódese mover ao 3º e incluso ao primeiro día do ciclo. O tratamento permítelles manter con éxito o efecto alcanzado por Androcourt nunha gran dose. Ademais, a droga pode substituír completamente o SEHP. Derivados de esteroides Cig, que incluso poden potenciar o hirsutismo, inclúense na súa composición como progestóxeno. As contraindicacións e os efectos secundarios en Diana son os mesmos que en Androkur. A nosa propia experiencia confirma a eficacia bastante alta da terapia antiandróxenos no hirsutismo de varias orixes.
O Veroshpiron tamén se usa como antiandróxeno. O mecanismo da súa acción é inhibir a produción de T na fase de 17 hidroxilación, inhibir competitivamente a unión de DHT aos receptores periféricos, potenciar o catabolismo dos andrógenos e tamén activar a conversión periférica de T en estróxenos. O Veroshpiron prescríbese en varias doses, de 50 a 200 e incluso 300 mg / día, de forma continua ou do 5 ao 25 día do ciclo. A miúdo cun esquema deste tipo, aparece unha mancha intermenstrual, que se pode eliminar mediante a administración de xestagens (quenolut, acetato de noretisteron) ou o veroshpiron só se pode usar na segunda metade do ciclo. O tratamento debe realizarse durante moito tempo, polo menos, 5 meses. E. K. Komarov sinala o seu efecto clínico positivo. Neste caso, o nivel de excreción na orina de 17-KS non cambia, o contido de T diminúe, obsérvase un aumento significativo de Ex e a ausencia de cambios no nivel de proxesterona no sangue. A pesar do aumento de contido por exemplo, a cantidade de LH e FSH no sangue non cambia significativamente. A temperatura recta segue sendo monofásica. Así, o veroshpiron pode usarse no tratamento do hiperandrogenismo ovárico, principalmente con fins cosméticos, para reducir o hirsutismo.
Un glucocorticoides (prednisona, dexametasona) ocupa un lugar especial no tratamento da síndrome do ovario poliquístico. A cuestión sobre o seu uso nesta enfermidade segue sendo controvertida. Os autores domésticos recomendan o uso de glucocorticoides na forma suprarrenal da síndrome do ovario poliquístico - dexametasona 1/2 _ 1 comprimido por día.A duración do tratamento é diferente: de 3 meses a 1 ano ou máis. Algúns autores suxiren esquemas de tratamento intermitentes usando glucocorticoides só na segunda fase do ciclo. Tal esquema contradí o obxectivo do tratamento: en vez de suprimir a función androgénica da córtex suprarrenal, a súa activación pódese obter debido ao efecto rebote. EM Vikhlyaeva indica a eficacia da combinación de clomifeno con dexametasona nunha forma mixta de síndrome de ovario poliquístico. A vixilancia da eficacia da supresión da función androgénica da córtex suprarrenal é máis precisa para determinar o sulfato de DHEA e a progesterona 17-OH no sangue que a excreción urinaria de 17-KS. Como observou S. S. S. Ye, os resultados da terapia con corticosteroides parecen alentadores en pacientes con síndrome de ovario poliquístico con secreción de andróxenos suprarrenal importante. A supresión da función da glándula suprarrenal debería reducir o conxunto de andróxenos e, polo tanto, a produción extra-glandular de estrone. Non obstante, o problema é quizais máis complicado, xa que recentemente se comprobou que os corticoides exercen inhibición selectiva na actividade aromatase inducida pola FSH en células da granulosa de ovarios de rata in vitro. Así, a terapia supresiva con corticoides require unha avaliación seria para determinar a súa utilidade. Recoméndase o uso de dexametasona, principalmente cun aumento do sulfato de DHEA.
Nos últimos anos, en relación coa hiperprolactinemia moderada frecuentemente detectada coa síndrome do ovario poliquístico, intentáronse empregar parlodel. Do mesmo xeito que ocorre con outras formas de trastorno da ovulación con hiperprolactinemia, leva a unha normalización dos niveis de prolactina. Na síndrome do ovario poliquístico, o parlodel como agonista da dopamina tamén pode levar a unha certa diminución dos niveis elevados de LH, o que á súa vez contribúe a unha certa diminución da T. Non obstante, o uso do parlodel na síndrome do ovario poliquístico demostrou ser ineficaz. Ao mesmo tempo, despois da súa introdución, observamos un aumento da sensibilidade a K. Así, o fármaco pode ocupar un certo lugar no tratamento complexo da síndrome do ovario poliquístico.
Cabe mencionar a posibilidade de tratar pacientes con síndrome de ovario poliquístico con pergonal ou MCH (75 U FSH e 75 U CG) en combinación con CG. Esta terapia está dirixida a un dos principais enlaces patóxenos dos ovarios poliquísticos: estimulación da maduración do folículo, das células da granulosa e da súa actividade aromática. Pero aínda queda claro por este asunto. Existen probas de que a administración de pergonal a pacientes con síndrome de ovario poliquístico provoca un aumento do nivel T no sangue. Ao mesmo tempo, hai informes da eficacia desta terapia, con todo, hai hipersensibilidade dos ovarios poliquísticos a pergonal con posibilidade de hiperestimulación. O tratamento realízase con 75-225 UI MCH a / m diariamente, a partir do 3º día do ciclo. Ao chegar ao nivel pre-ovulatorio de E2 (300-700 pg / ml), faise unha pausa durante un día, despois do que se administra unha alta dose de hepatite C crónica (3000-9000 unidades), o que conduce á ovulación do folículo maduro. Con eficacia insuficiente nos ciclos seguintes, pode aumentar a dose do medicamento. A duración do tratamento vai dun a varios ciclos. Durante o tratamento, a monitorización diaria por parte dun xinecólogo é obrigatoria a monitorización por TFD, é desexable unha investigación do proceso de maduración do folículo mediante ecografía e determinación do nivel de E2 no sangue. Aborda a posibilidade de usar unha preparación pura de FSH. Hai información sobre o uso efectivo no caso da síndrome de ovulación poliquística luliberina para estimular a ovulación. Non obstante, a acción da MCH e da luliberina na síndrome do ovario poliquístico xeralmente é moito menor que outras drogas tradicionais (progestinas, clomifeno).
Todos estes axentes terapéuticos para o tratamento da síndrome do ovario poliquístico poden usarse tanto nunha forma típica da enfermidade como en formas mixtas de hiperandrogenismo (de fondo ou xunto con glucocorticoides), así como en formas atípicas ou centrais. Con formas centrais, hai algunhas características do tratamento. O primeiro lugar no seu tratamento é a terapia dietética coa restricción de hidratos de carbono, graxas, sal, dirixida a reducir o peso corporal. O contido calórico total dos alimentos é de 1800 kcal / día (táboa 8). Introdúcense 1-2 días de xaxún á semana. Cando se identifican síntomas de aumento da presión intracraneal, microsimptomática neurolóxica e os efectos da endocraniosis na radiografía do cranio, realízase unha terapia de deshidratación, incluída unha forte restricción de sal, diuréticos (furosemida, triampuro). Utilízanse medicamentos absorbentes como aloe, fibras, vítreo, bioquinol n.º 15-20, 2-3 ml im cada día. Masaxe recomendada da columna cervical, electroforese nasal con vitaminas do grupo B. Durante moito tempo, a cuestión da necesidade de conectar simultaneamente a terapia hormonal e a posibilidade de tratamento cirúrxico deste grupo de pacientes seguiu sendo controvertida. Na actualidade, acéptase xeralmente que o tratamento dunha forma atípica de síndrome do ovario poliquístico debe incluír unha combinación dos medicamentos anteriores coa conexión simultánea de estróxenos-progestóxenos ou medicamentos progestóxenos para normalizar a función gonadotrópica. Como mostran V. N. Serov e A. A. Kozhin, un punto importante no cadro patóxeno da enfermidade é o cambio de fase pronunciado. A intervención médica correcta durante a primeira fase dos desprazamentos neuroendocrinos (hiperfunción das estruturas hipotalámicas) pódese empregar de xeito eficaz para afectar de forma intencionada a sistemas clave en estado activo. No inicio do proceso, os autores recomendan o uso de medidas terapéuticas dirixidas á inhibición do hipotálamo, unha diminución moderada da actividade hipotálamo-hipofisaria. Para este propósito, é necesario, xunto coa dieta, tranquilizantes, vitaminas do grupo B, usar drogas estróxenos-progestóxenos, progestinas. Tamén recomendan axentes que normalicen a secreción de neurotransmisores (parlodel, difenina).
A pesar da expansión do arsenal da terapia moderna de substitución hormonal para pacientes con síndrome de ovario poliquístico, as posibilidades dun tratamento conservador limítanse a certos límites, e a cirurxía clásica segue sendo o principal método de tratamento. Na actualidade non se dá unha resección en forma de cuña do ovario, senón a excisión da parte central hiperplástica da súa capa cerebral coa máxima conservación da capa cortical, con pinchamento ou muesca de quistes foliculares segundo o tipo de demedulación. A recuperación da ovulación alcanza o 96%, a fertilidade - 72% ou máis. O 10-12% dos pacientes notouse o cese completo do crecemento do cabelo patolóxico. O mecanismo do efecto positivo do tratamento cirúrxico aínda non está claro. Moitos autores atribúeno a unha diminución do nivel de andrógenos ováricos, o que permite romper o círculo vicioso. Despois da operación, o aumento do nivel basal de LH diminúe, a relación de LH / FSH normalízase. Segundo A.D. Dobracheva, a eficacia do tratamento cirúrxico depende da especificidade do composto LH polo tecido intersticial dos ovarios poliquísticos: obsérvase un efecto positivo mantendo tal unión en polo menos un ovario.
Recentemente, houbo unha opinión de que o efecto da resección de ovario en forma de cuña é a curto prazo e se recomendou tratamento cirúrxico para queixas de infertilidade. Non obstante, o estudo da historia de seguimento demostrou que o efecto positivo máximo ocorre 2 anos despois da operación.Como se viu, a eficacia do tratamento cirúrxico na idade de idade é menor que en pacientes de idade avanzada. O tratamento conservador a longo prazo ou o manexo da expectativa leva consigo cambios morfolóxicos irreversibles nos ovarios e, nestes casos, o tratamento cirúrxico tamén resulta ineficaz. Ao parecer, este factor debe telo en conta cando se avalía a viabilidade do tratamento cirúrxico para as formas centrais da síndrome do ovario poliquístico, cando normalmente a terapia conservadora adoita levarse a cabo durante moito tempo. Na actualidade, a maioría dos autores indican que en caso de ineficiencia non debería durar máis de 6-12 meses, nestes casos indícase a intervención cirúrxica.
As tácticas cirúrxicas tamén están dictadas polo risco de desenvolver estados hiperplásticos endometriales, ata o cancro, que Y. V. Bohman considera como unha complicación tardía da síndrome do ovario poliquístico non tratado a longo prazo. B. I. Zheleznov sinala que, segundo os seus datos, a incidencia de hiperplasia endometrial foi do 19,5%, adenocarcinomas - 2,5%. A restauración da ovulación e a función completa do corpus lúteo como resultado da cirurxía é a prevención do cancro endometrial. A maioría dos autores recomendan un tratamento diagnóstico da cavidade uterina durante a resección en forma de cuña dos ovarios.
Con tekomatosis do ovario estromal, hai que ter en conta que adoita ir acompañado de síntomas da síndrome hipotalámico-hipofisaria. Con esta patoloxía, a terapia conservadora prolongada é ineficaz. O tratamento cirúrxico tamén dá unha porcentaxe baixa de recuperación da función ovárica, pero significativamente máis que a terapia farmacéutica. Tamén hai que destacar que con diversas formas de síndrome do ovario poliquístico e con tecomatosis do ovario estromal, o tratamento non remata despois dunha resección en forma de cuña. É necesario un seguimento obrigatorio e 3-6 meses despois da operación, se non é suficientemente efectivo, realízase unha terapia correctiva, para o que se poden usar todos os mesmos medios que para o tratamento independente da síndrome do ovario poliquístico. Cómpre sinalar que, segundo os nosos datos, despois da cirurxía, aumenta a sensibilidade ao clomifeno. Isto debe recordarse cando se escolla unha dose do medicamento para evitar a hiperestimulación do ovario. Esta terapia complexa en fase con observación dispensaria pode aumentar significativamente a eficacia do tratamento de pacientes con síndrome de ovario poliquístico en xeral, incluída a fertilidade.
Tratamento conservador para PCOS
Os obxectivos do tratamento conservador para PCOS son estimular o proceso de ovulación (se unha muller está interesada no embarazo), restaurar o ciclo menstrual normal, reducir as manifestacións externas de hiperandrogenismo (aumento do pelo, acne, etc.) e correlacionar trastornos do metabolismo de carbohidratos e lípidos.
En caso de deterioro do metabolismo dos carbohidratos, o tratamento da infertilidade comeza co nomeamento de fármacos hipoglucémicos do grupo biguanuro (Metformin). Os fármacos corrixen o nivel de glicosa no sangue, o curso do tratamento é de 3-6 meses, as doses seleccionanse individualmente.
Para estimular a ovulación, úsase o antiestrógeno medicamento citrato de Clomiphene, que estimula a liberación do ovo do ovario. A droga úsase no día 5-10 do ciclo menstrual. Como media, despois de aplicar Clomiphene, a ovulación instálase no 60% dos pacientes, o embarazo prodúcese nun 35%.
A falta do efecto de Clomiphene, as hormonas gonadotrópicas como Pergonal, Humegon úsanse para estimular a ovulación. A estimulación hormonal debe realizarse baixo a estrita supervisión dun xinecólogo. A eficacia do tratamento avalíase mediante ultrasóns e temperatura corporal basal.
Se unha muller non planea un embarazo, os anticonceptivos orais combinados (COC) con propiedades antiandrogénicas para restablecer o ciclo menstrual son prescritos para o tratamento de PCOS. Con un efecto antiandrogênico insuficiente de COC, é posible usar fármacos con antiandróxenos (Androcur) do 5 ao 15 día do ciclo. O tratamento realízase cun seguimento dinámico das hormonas no sangue. O curso do tratamento medía de 6 meses a un ano.
O Veroshpiron diurético que non usa potasio, que tamén se usa para o ovario poliquístico, ten unha elevada propiedade anti-androgénica. A droga reduce a síntese de andrógenos e bloquea o seu efecto sobre o corpo. O medicamento prescríbese polo menos 6 meses.
Estimulación da ovulación en PCOS. Clomifeno
O clomifeno é un estróxeno sintético non esteroide. O mecanismo da súa acción está baseado no bloqueo dos receptores de estradiol. Despois de que o clomifeno sexa cancelado polo mecanismo de retroalimentación, mellora a secreción de GnRH, que normaliza a liberación de LH e FSH e, en consecuencia, o crecemento e maduración de folículos no ovario. Así, o clomifeno non estimula directamente os ovarios, senón que exerce un efecto a través do sistema hipotalámico-hipofisario. A estimulación da ovulación de clomifeno comeza do 5 ao 9º día do ciclo menstrual, 50 mg por día. Con este réxime, prodúcese un aumento do nivel de gonadrtropinas inducido polo clomifeno nun momento no que a elección do folículo dominante xa se completou. A administración anticipada de clomifeno pode estimular o desenvolvemento de múltiples folículos e aumentar o risco de embarazo múltiple. A falta de ovulación segundo a ecografía e a temperatura basal, a dose de clomifeno pode incrementarse en cada ciclo posterior en 50 mg, chegando a 200 mg por día. Non obstante, moitos médicos cren que se non hai ningún efecto ao prescribir 100-150 mg de clomifeno, entón un aumento da dose é pouco práctico. A falta de ovulación á dose máxima durante 3 meses, o paciente pode considerarse resistente ao clomifeno. Os criterios para a eficacia da estimulación da ovulación son:
- restauración de ciclos menstruais regulares con temperatura basal hipertérmica durante 12-14 días,
- o nivel de proxesterona no medio da segunda fase do ciclo é de 5 ng / ml. e máis, o pico pre-ovulatorio de LH,
- Sinais por ultrasóns da ovulación o día 13-15 do ciclo:
- a presenza dun folículo dominante cun diámetro de polo menos 18 mm.,
- grosor endometrial non inferior a 8-10 mm.
Ante estes indicadores, recoméndase que se administre unha dose ovulatoria de 7500-10000 UI de gonadotropina coriónica humana - hCG (profase, cororagona, podre), tras a que se nota a ovulación despois de 36-48 horas. Cando se trata con clomifeno, hai que ter en conta que ten propiedades antiestrogénicas e reduce a cantidade de cervical. moco ("pescozo seco"), que impide a penetración do esperma e inhibe a proliferación do endometrio e leva a unha implantación prexudicada no caso da fertilización do ovo. Para eliminar estes efectos indesexables do medicamento, recoméndase tomar 1-2 mg de estróxenos naturais despois de tomar clomifeno. ou os seus análogos sintéticos (microfollina) do 10 ao 14º día do ciclo para aumentar a permeabilidade do moco cervical e a proliferación do endometrio.
En caso de insuficiencia da fase luteal, recoméndase nomear progestóxenos na segunda fase do ciclo do 16 ao 25 día. Ao mesmo tempo, son preferibles os preparados de proxesterona (duphaston, utrozhestan).
A frecuencia da indución da ovulación durante o tratamento con clomifeno é aproximadamente do 60-65%, o inicio do embarazo no 32-35% dos casos, a frecuencia do embarazo múltiple, principalmente xemelgos, é do 5-6%, o risco de embarazo ectópico e aborto espontáneo non é maior que na poboación. A falta de embarazo no fondo dos ciclos ovulatorios, a exclusión de factores de infertilidade peritoneal durante a laparoscopia é necesaria.
Con resistencia ao clomifeno, prescríbense medicamentos gonadotrópicos - ovulación estimulante directa. Gonadotropina de menopausa humana usada (hMG), preparada a partir da orina das mulleres posmenopáusicas. Os preparados de HMG conteñen LH e FSH, 75 UI cada un (pergonal, menogón, menopur, etc.). Ao prescribir gonadotropinas, o paciente debe estar informado sobre o risco de embarazo múltiple, posible desenvolvemento síndrome de hiperestimulación do ovario, así como o elevado custo do tratamento. O tratamento debe realizarse só despois da exclusión da patoloxía do útero e dos tubos, así como do factor masculino de infertilidade. No proceso de tratamento, é obrigatorio o seguimento ecográfico transvaginal da foliculoxénese e da afección endometrial. A ovulación iníciase por unha única administración de hCG a unha dose de 7500-10000 UI, cando hai polo menos un folículo cun diámetro de 17 mm. Se se detectan máis de 2 folículos cun diámetro superior a 16 mm. ou 4 folículos cun diámetro superior a 14 mm. A administración de hCG non é desexable debido ao risco de embarazo múltiple.
Cando se estimula a ovulación con gonadotropinas, a taxa de embarazo aumenta ata o 60%, o risco de embarazo múltiple é do 10-25%, o embarazo ectópico do 2,5-6%, os abortos espontáneos nos ciclos que rematan no embarazo alcanzan o 12-30%, a síndrome de hiperestimulación ovárica obsérvase en 5. -6% dos casos.
Cal é o perigo da terapia hormonal?
A enfermidade poliquista non é unha enfermidade separada, pero representa unha causa ou un efecto secundario doutras enfermidades. Antes de tratar a enfermidade do ovario poliquístico, debes verificar con precisión a presenza desta enfermidade. Para iso, nos primeiros signos de problemas co funcionamento do sistema reprodutor, debes visitar unha institución médica onde un especialista realizará unha serie de medidas de diagnóstico, unha das cales é a de recoller unha anamnesis. Hai unha maior secreción de andrógenos e estróxenos, hipersecreción de insulina.
A terapia hormonal pode causar trastornos hormonais.
O problema refírese ao número de condicións patolóxicas causadas por trastornos hormonais. Moitas veces, poliquista combinada con irregularidades menstruais e problemas coa concepción do bebé. Os principais factores necesarios para combater a síndrome son:
- observando a dieta correcta,
- deportes sistemáticos
- abstinencia de malos hábitos que se manifestan no consumo de alcol e tabaquismo,
- control de peso propio
O principal tratamento para a normalización dos fármacos hormonais é o uso de medicamentos especiais. Desafortunadamente, non hai remedios especiais para esta enfermidade, pero algúns medicamentos reducen significativamente a probabilidade doutras enfermidades graves, por exemplo, diabetes, oncoloxía uterina, infertilidade, enfermidades cardíacas, etc.
Se o paciente non quere quedar embarazada no futuro, os anticonceptivos combinados úsanse para a terapia terapéutica. Debido ás súas propiedades antiandrogénicas, prodúcese a regulación do ciclo da menstruación. Os seguintes medicamentos teñen estas propiedades:
Pílulas anticonceptivas Chloe
Se hai un fracaso do efecto antiandrogênico dos COC, entón combínanse coa inxestión de antiandróxenos (Androcur) do 5 ao 15º día do ciclo menstrual. Asegúrese de que esta terapia combínase co control de todos os niveis de sangue. A duración do tratamento pode durar entre 6 e 12 meses.
Cómpre salientar que as drogas hormonais levan a varios efectos secundarios, principalmente para que unha muller non poida ter fillos no futuro. Ademais, o ciclo menstrual está perturbado e aparecen problemas de saúde graves en xeral.É moi importante abandonar a auto-medicación e descoidar a súa condición, polo que é preciso visitar regularmente unha institución médica para que o médico asistente realice o diagnóstico e axuste do estudo.
Cun tratamento adecuado e oportuno, o prognóstico é favorable, os síntomas poden desaparecer e a muller pode soportar e dar a luz a un neno san. Non obstante, será necesario controlar a esfera hormonal ao longo da vida. Non obstante, se non se trata ou se perde o tempo, a infertilidade pode durar anos. E despois do inicio da menopausa, pódese unir a diabetes tipo 2, neste caso é moito máis difícil responder á pregunta de como curar os ovarios poliquísticos.
Moitos están interesados en tratar o ovario poliquístico, en moitos aspectos a terapia depende do grao de dano ao corpo, das manifestacións e da variedade da enfermidade, polo tanto, hai que prestar maior atención a estes factores.
SIOPHORUS E GLUCOFAGO EN POLICISTOSIS DAS OVARIAS
Siofor e Glucófago (Siofor, Glucófago, Glucófago longo) son preparados farmacéuticos que conteñen metformina e adoitan prescribirse para mulleres con PCOS (síndrome do ovario poliquístico). Son un biguanuro sensibilizador á insulina que se usa ampliamente para tratar a glicosa en sangue en persoas con diabetes tipo 2. Estes medicamentos comezaron a prescribirse a mulleres con PCOS debido a un efecto positivo similar.
Se unha moza ten ovario poliquístico, é probable que tamén teña resistencia á insulina. Neste caso, diminúe a capacidade das células para responder á acción da insulina durante o transporte da glicosa (azucre) do torrente sanguíneo aos músculos e tecidos. A metformina mellora a resposta da célula á insulina e axuda a transportar a glicosa á célula. Como resultado, o corpo non necesita producir exceso de insulina.
Enfermidade poliquista libre de hormonas
O tratamento normalmente é prescrito non só por un xinecólogo, senón por un xinecólogo-endocrinólogo. Todo comeza co tratamento médico, medicamentos que axudan a estabilizar a esfera hormonal. O médico pode recomendar unha dieta especial que lle permita reducir o peso corporal, recomenda o deporte, porque canto maior sexa o peso corporal, máis agravan os trastornos hormonais. En formas leves desta enfermidade, todos os trastornos poden pasar despois da perda de peso.
A metformina pode prescribirse para axudar ao corpo a usar a insulina correctamente. No caso de que a muller estea preocupada especialmente pola infertilidade, o médico estimula a aparición da ovulación prescribindo clostilbegit no medio do ciclo ou outros medicamentos. A aparición da ovulación está controlada por ultrasóns. O especialista observa o ovario poliquístico, o tratamento con drogas mostra unha boa eficacia,
No caso de que o tratamento sexa ineficaz, o endocrinólogo-xinecólogo recomenda laparoscopia (excisión cirúrxica ou láser de quistes de ovario). A operación ten os seus riscos: pódense formar cicatrices e os ovarios poden deformarse. Adoita prescribirse como último recurso. Dado que non se entenden completamente as causas da enfermidade, as medidas preventivas tampouco poden garantir que non se produza a enfermidade. Non obstante, as mulleres necesitan controlar todo, ter unha ollada máis atenta sobre a súa saúde e consultar un médico cando aparezan os primeiros síntomas perturbadores.

O tratamento é normalmente prescrito por un xinecólogo-endocrinólogo
Segundo as estatísticas, na nosa época, aproximadamente o 8-10% das mulleres en idade reprodutiva están diagnosticadas de ovario poliquístico, o que causa un fracaso do ciclo menstrual, ás veces empeorando significativamente o estado dunha muller e a súa calidade de vida. Non obstante, a complicación máis grave chámase aparición de infertilidade e tamén en mulleres que non deron a luz.
A etimoloxía e as causas da enfermidade poliquística regulan directamente o tratamento adicional da enfermidade. Esta enfermidade é un tipo de enfermidade endocrina caracterizada por cambios nos ovarios.Normalmente, estes cambios resultan de trastornos neuroendocrinos. Un gran número de cistos desenvólvense nos ovarios, que se forman durante a anovulación.
Entre as posibles causas do desenvolvemento do ovario poliquístico están o desequilibrio hormonal na muller, factores hereditarios, varias infeccións xenitais e situacións estresantes frecuentes. Ademais, os factores que provocan a aparición desta enfermidade son a diabetes mellitus, o exceso de peso, un gran número de abortos realizados ou a patoloxía xinecolóxica.

Entre os motivos para o desenvolvemento de ovarios poliquísticos están o desequilibrio hormonal nas mulleres, un factor hereditario e as infeccións xenitais
É de destacar que se trata dun proceso bastante longo, que consta de etapas sucesivas. Inicialmente, é necesario reducir o peso o máis rápido posible polo consumo fraccionado de alimentos con poucas calorías. Quedan excluídos da dieta peixes graxos, aves e carne, alimentos picantes, alcol e repostería. Séguese a terapia mediante o uso de medicamentos que conteñen hormonas que regulan o ciclo menstrual e minimizan o efecto de andrógenos. Ademais, ao planear o embarazo, pódese prescribir a spironolactona.
Se o tratamento conservador durante un determinado período de tempo non ten efecto, hai indicios de laparoscopia. Entón, xa despois de tres meses no 75% dos pacientes prodúcese un embarazo, nun 50% - dentro dos 6 meses posteriores á laparoscopia e nun 25% - despois de 9 meses. Pero se unha muller non queda embarazada, recóllese unha estimulación da ovulación.
Que método é o máis eficaz?
Moitas nenas viven desde hai tempo cunha enfermidade tan grave e perigosa como a política. Algúns deles non pensan quedar embarazadas no futuro, polo tanto son tan descoidados na saúde, mentres que outros simplemente non cren na existencia de métodos de tratamento sen o uso de hormonas. Non obstante, os estudos demostran que estes métodos existen e úsanse activamente na medicina moderna, e isto o confirman as críticas positivas de mulleres en varios foros.
Estes métodos inclúen os seguintes factores:
- Efecto puntual sobre puntos activos. Hirudoterapia, acupuntura, acupresión, etc. Debido a estas manipulacións, o nivel de hormonas masculinas diminúe, o rendemento das glándulas suprarrenais regúlase e o fondo hormonal volve á normalidade.
- Tratamento antiinflamatorio. A miúdo, o poliquístico xorde como consecuencia de graves enfermidades crónicas do tipo inflamatoria, localizadas na área xenital feminina. Debido a un tratamento adecuado, é posible eliminar os focos da inflamación, aumentar as funcións de protección, o que será unha excelente medida preventiva contra a recaída da enfermidade.
- Regulación do sistema nervioso. Este sistema está directamente relacionado co endocrino. A concentración de hormona masculina nas mulleres depende do funcionamento do sistema nervioso simpático. Durante a súa sobreexcitación, o contido de testosterona aumenta, o que é un dos motivos da aparición de policistose.
- Dietas. Os problemas co fígado complican o proceso de neutralización das hormonas. Un estilo de vida sedentario e un exceso de peso corporal provocan un problema. Se recorre a un bo especialista, entón prescribirá a dieta correcta, que incluirá os produtos necesarios e prohibido. É recomendable combinar unha nutrición adecuada con exercicio.
A enfermidade polivalente do ovario é unha enfermidade grave que se caracteriza por manifestacións graves nas que unha muller pode perder as súas funcións plenamente reprodutivas. É por iso que, nas primeiras manifestacións da enfermidade, é necesario contactar cunha institución médica onde realizarán un exame minucioso do corpo e prescribir a terapia terapéutica máis eficaz.A enfermidade poliquista é precisamente esa enfermidade perigosa que precisa un tratamento inmediato e urxente; as hormonas, o tratamento conservador e a intervención cirúrxica úsanse para iso.
Tratamento cirúrxico para PCOS
O tratamento cirúrxico tamén se usa en PCOS, a maioría das veces para o tratamento da infertilidade. A operación realízase mediante acceso laparoscópico; as pequenas incisións realízanse baixo anestesia xeral. Existen dous métodos operativos principais para tratar o PCOS: a resección en forma de cuña dos ovarios (elimina os tecidos ováricos, que producen andrógenos en exceso) e a electrocautería dos ovarios (destrución puntual do tecido ovárico que produce andróxenos, a operación é menos traumática e menos prolongada en comparación coa resección en forma de cuña). Unha vantaxe da resección laparoscópica é a capacidade de eliminar o factor de infertilidade peritoneal a miúdo asociado (adhesións, obstrución das trompas de Falopio).
Como resultado da cirurxía, a ovulación restaúrase e dentro dos 6-12 meses unha muller pode concibir un fillo. Na maioría dos casos, no período postoperatorio, despois de 3-5 días, obsérvase unha reacción semanal menstrual, e despois de 2 semanas - ovulación, que se proba a temperatura basal. A ausencia de ovulación durante 2-3 ciclos require a cita adicional de clomifeno. Por regra xeral, o embarazo ocorre dentro dos 6-12 meses, no futuro a frecuencia do embarazo diminúe. Se despois da operación o embarazo tan esperado non se produce dentro dun ano, a esperanza adicional non ten sentido e a muller recoméndase recorrer a FIV (fecundación in vitro).
A pesar do efecto bastante elevado sobre a estimulación da ovulación e o inicio do embarazo, a maioría dos médicos reportan unha recaída dos síntomas clínicos de PCOS ao redor de 5 anos. Por iso, despois do embarazo e do parto, é necesaria a prevención da recurrencia de PCOS, o que é importante, dado o risco de desenvolver procesos hiperplásicos do endometrio. Para este propósito, é máis axeitado prescribir COC, preferentemente monofásico (marvelon, femoden, diane, mercilon, etc.). Con mala tolerancia aos COC, o que sucede co sobrepeso, pode recomendarse xestagens na segunda fase do ciclo: Duphaston a unha dose de 20 mg. do 16 ao 25 día do ciclo.
As mulleres que non planean un embarazo, despois da primeira etapa de estimulación da ovulación con clomifeno, dirixida a identificar as capacidades de reserva do sistema reprodutor, tamén se recomenda prescribir COCs ou xestaxenos para regular o ciclo, reducir o hirsutismo e previr os procesos hiperplásicos.
Por que ocorre o ovario poliquístico e como recoñecelo
Descoñécese a causa exacta da aparición da síndrome do ovario poliquístico en mulleres, polo tanto, non se propuxo unha táctica de trato inequívoco. Proponse diversas teorías sobre a base das cales se desenvolve un esquema de terapia:
- Fallo do sistema hipotalámico-hipofisario e síntese deteriorada das hormonas do hipotálamo. Tal condición pode ser o resultado de cambios xenéticos ou ocorrer durante a vida no contexto dalgúns factores daniños (enfermidades infecciosas transferidas, estrés, patoloxía autoinmune, etc.),
- Resistencia á insulina. Ademais, unha complexa cadea de transformacións bioquímicas leva a cambios hormonais. A produción de insulina aumenta, o nivel de hormonas luteinizantes e andrógenos aumenta, o contido de estróxenos diminúe,
- Patoloxía dos ovarios. Segundo esta teoría, a excesiva síntese de andrógenos e desequilibrio hormonal son causados por unha violación da produción do citocromo P450c17.
Segundo moitos científicos, con PCOS no fondo do exceso de peso, a resistencia á insulina xoga un papel fundamental no desenvolvemento da enfermidade. A poliquista ao peso normal desenvólvese a miúdo como consecuencia dunha falla xenética.
No diagnóstico de PCOS, segundo os criterios da Sociedade Europea de Reproducción Humana e Embrioloxía e da American Society for Reproductive Medicine (ESHRE / ASRM), distínguense tres síntomas clave:
- Hirsutismo (crecemento excesivo do cabelo) e / ou hiperandrogenemia (altos niveis de andrógenos no sangue) en mulleres,

Un dos principais signos do ovario poliquístico é o exceso de crecemento do cabelo do corpo masculino.
- A anovulación é unha condición na que un folículo dominante non madura nos ovarios. Conduce á infertilidade
- Ecos do ovario poliquístico: segundo os resultados da ecografía, determínanse máis de 10 folículos de ata 8 mm de tamaño, así como un aumento do volume dos ovarios e un engrosamento da súa cápsula.
A enfermidade do ovario escleropolítica é detectada por primeira vez en mozas adolescentes ou mulleres novas (normalmente ata 30 anos). Acontece que unha muller consegue quedar embarazada e dar a luz a un bebé, pero a miúdo o PCOS leva a anovulación crónica e infertilidade. Con este problema recorren a un médico. É importante lembrar: canto antes se faga o diagnóstico, máis doado é afrontar o problema e reducir o risco de complicacións. Coa idade, pérdese a sensibilidade dos ovarios aos medicamentos prescritos e é bastante difícil restaurar o equilibrio hormonal.
¿Necesito tratar a patoloxía?
O PCOS é unha patoloxía crónica e desfacerse dela dunha vez por todas non funcionará. Só se pode conseguir unha estabilización do ciclo menstrual e comezar a ovulación. A menstruación chegará regularmente e puntualmente, sen grandes atrasos, os folículos maduran nos ovarios e será posible concibir un neno. O desenvolvemento da enfermidade ralentizará, pero non parará completamente. Co tempo, o PCOS regresará e é importante que unha muller teña tempo non só para curar e restaurar o ciclo, senón tamén para realizar a súa función reprodutiva.
A síndrome do ovario poliquístico ameaza non só a interrupción do ciclo e a infertilidade. Un longo curso da enfermidade está asociado a un alto risco de patoloxía concomitante. Estas poden ser tales enfermidades:
- O proceso hiperplástico do endometrio, que leva a hemorragia uterina e é outra causa de infertilidade,
- A diabetes mellitus tipo 2 derivada da resistencia á insulina,
- Hipertensión e outros trastornos no sistema cardiovascular.

O ovario poliquístico pode levar á hipertensión e outras enfermidades asociadas ao traballo do corazón.
O rexeitamento do tratamento ameaza non só a progresión da disfunción menstrual, senón tamén un deterioro xeral da saúde. O risco de desenvolver efectos negativos aumenta coa idade.
COMO TRABALLO GLUCOFAGE E SIOFOR EN SPK
- Glucófago e Siofor reducen a absorción intestinal de hidratos de carbono dos alimentos.
- O glucófago reduce a produción de glicosa no fígado.
O fígado usa alimentos para almacenar azucre no sangue. Cando o corpo está estresado, o fígado libera glucosa almacenada para fornecer ao cerebro e aos músculos unha fonte directa de enerxía e xestionar o estrés. Os medicamentos con metformina, como Siofor e Glucofage, inhiben a produción desta glicosa de reserva.
- En terceiro lugar, quizais o máis importante, aumentan a sensibilidade das células musculares á insulina.
A insulina é unha hormona que entrega a glicosa ás células. As mulleres con PCOS adoitan ter "resistencia á insulina", unha condición na que a cantidade de exceso de insulina é necesaria para que a glicosa se traslada ás células. Glucófago e Siofor axudan ao corpo a transportar glicosa con relativamente menos insulina, reducindo así o nivel desta hormona.
En moitas mulleres, a resistencia á insulina é a principal causa do ovario poliquístico e, ás veces, da diabetes.
A cantidade de glicosa e insulina no sangue crónicamente son a principal razón pola que unha muller non pode controlar o seu peso, ten infertilidade e o risco de desenvolver trastornos cardíacos, algúns tipos de cancro e, por suposto, diabetes.
SIÓFORO EN POLICISTOSIS DAS OVARIAS: REVISIÓNS DOCTORES
A síndrome do ovario poliquístico e os seus síntomas, como o hiperandrogenismo (acne, exceso de pelo, calvicie), trastornos reprodutivos (períodos irregulares, anovulación, infertilidade, ovarios poliquísticos) e trastornos metabólicos (aumento de peso, obesidade), en moitas mulleres están asociadas a hiperinsulinemia e resistencia. á insulina.
Siofor para o tratamento do ovario poliquístico: estudo do efecto sobre PCOS
Os estudos demostraron que o tratamento con Glucófago ou Siofor pode reducir o hirsutismo, provocar a ovulación e normalizar o ciclo menstrual con poliquística. Así, segundo un estudo, no que participaron 39 mulleres con síndrome do ovario poliquístico e hiperinsulinemia (exceso de insulina no sangue), a terapia con metformina provocou unha diminución da cantidade de insulina, así como de testosterona total e gratuíta, que mellorou significativamente o seu estado, incluída a clínica. manifestacións de hiperandrogenismo (produción excesiva de andrógenos en mulleres) e menstruación normalizada. Non obstante, estudos tamén demostraron que a perda de peso debida ao exercicio e á dieta pode ser tan eficaz para regular a menstruación e os síntomas do hiperandrogenismo.
SIOPHOR EN POLICISTOSIS DE OVARIOS: COMO TOMAR
- Tratamento con PCOS só con Glucófago ou Siofor
O medicamento tómase coa dose que unha muller con ovario poliquístico pode tolerar ben. A maioría das persoas poden tomar 500 mg tres veces ao día se esta dosificación non se prescribiu inmediatamente, pero foi alcanzada debido a un aumento gradual.
Os médicos normalmente prescriben medicamentos con metformina, comezando con 500 mg unha vez ao día, e aumentan a dose a 500 mg dúas veces ao día cada dúas semanas, logo a 500 mg 3 veces ao día despois doutra semana. Se a muller non pode tolerar unha dose diaria de tres días por efectos secundarios, déixase nunha dose de dous días.
A dose máis eficaz de Glucófago para o tratamento de PCOS adoita ser 500 mg 3 veces ao día. Debe beber Glucofage con ovario poliquístico ata que se estableza a ovulación regular ou tanto como o médico recomendou.
- Recepción conxunta de clomifeno e metformina con ovario poliquístico
Se o Glofofage ou Siofor non conducen á ovulación e á menstruación regular, o seguinte paso é moitas veces engadir clomifeno ao tratamento.
Se a combinación de metformina e clomifeno non conduce á ovulación, o médico pasa a outras opcións. Normalmente realízase un dos seguintes tratamentos para conseguir o embarazo:
Algunhas mulleres presentan síndrome do ovario poliquístico e menstruación irregular ou ausente, independentemente do peso corporal. Noutros, o PCOS desenvólvese con aumento de peso. É probable que estas mulleres poidan retomar a ovulación regular se volven ao peso corporal ao que antes ovulaban e estaban sans.
Aínda que os médicos non consideran que a perda de peso é unha "cura", pode restaurar a fertilidade ou facilitar o tratamento da infertilidade, facendo o corpo máis susceptible ás drogas. O tratamento da obesidade mellora as taxas de éxito do embarazo en mulleres con PCOS; por este motivo, cando toma Glucofage ou Siofor, é útil seguir unha dieta que acelere o proceso de curación.
GLUCOFAGE E SIOPHOR: EFECTOS ADVERSOS DAS DROGAS
A metformina e os seus análogos (Glucofage e Siofor) presentan unha ampla gama de efectos secundarios e efectos sobre a saúde. Moitas mulleres con ovario poliquístico, que reciben estes medicamentos, están obrigadas a deixar de tomalas por mor dos efectos negativos sobre diversos sistemas corporais.
O 10-25% das mulleres que consumen Glucofage quéixanse de sentirse mal. Experimentan malestar xeral e fatiga, que pode durar unha cantidade diferente de tempo. Informe ao seu médico se experimenta efectos secundarios mentres toma o medicamento.
Cerca dun terzo das mulleres que toman comprimidos de metformina para o ovario poliquístico presentan trastornos gastrointestinais, incluíndo náuseas, vómitos e diarrea. Este problema ocorre máis a miúdo despois de comer alimentos ricos en graxas ou azucres, polo que unha dieta sa pode axudar. Os síntomas diminúen co paso do tempo e poden desaparecer nunhas semanas. A administración de glófago de baixa dose a algunhas mulleres e o seu aumento gradual axuda a evitar un trastorno gastrointestinal.
- Malabsorción da vitamina B12
O efecto secundario máis oculto de Siofor e Glucófago é a deficiencia de vitamina B12. A metformina inhibe a capacidade do corpo para absorber a B12. A longo prazo, deficiencia de vitalidade. O B12 supón un risco importante para a saúde. A B12 é necesaria para o bo crecemento e funcionamento de todas as células do corpo. É necesario para a síntese de ADN e moitas outras funcións bioquímicas importantes. Tamén hai un vínculo entre a deficiencia de B12 e as enfermidades cardiovasculares. Segundo estudos, o 10-30% dos pacientes con Glucofage ou Siofor teñen unha diminución na absorción de vitamina B12. Un de cada tres diabéticos que toma metformina durante polo menos un ano ten signos de deficiencia de B12. Noutras palabras, canto máis tempo a muller tome metformina ou os seus análogos, o máis probable é que desenvolva unha deficiencia de B12.
O uso a longo prazo destes comprimidos tamén provoca unha diminución do ácido fólico (Vit N B9) e un aumento dos niveis de homocisteína. Unha deficiencia de B12 e de ácido fólico, así como un exceso de homocisteína, serán prexudiciais para o bebé se está embarazada ou se está embarazada.
Polo menos un estudo demostra que incluso se a metformina se excreta, a malabsorción de vitamina B12 nalgunhas persoas pode continuar. Este problema pódese resolver tomando un complexo vitamínico de alta calidade con B12 e ácido fólico.
As mulleres con PCOS veganas e que toman Glucófago, especialmente necesitan suplementos B12 debido á falta desta sustancia na súa dieta.
As persoas que toman Siofor tenden a ter niveis máis altos de homocisteína. As mulleres con PCOS tamén son propensas a aumentalo.
A homocisteína é un aminoácido. Cando está no sangue en cantidades normais, non causa ningún problema, pero un aumento do nivel significa que os procesos metabólicos no corpo son perturbados. O aumento da homocisteína está asociado a enfermidades coronarias, ataques cardíacos, fatiga crónica, fibromialxia, deficiencia cognitiva e cancro de útero.
A vitamina B12, xunto coa vitamina B6 e o ácido fólico, é o responsable do metabolismo da homocisteína en substancias potencialmente menos nocivas. Polo tanto, cando a metformina reduce a absorción de vitamina B12, unha muller perde un dos nutrientes necesarios para reducir a homocisteína, aumentando así o risco de enfermidades cardiovasculares.
Aumento de complicacións de homocisteína e embarazo
A preeclampsia é unha complicación do embarazo caracterizada por un aumento da presión arterial e edema. Se non se trata, a preeclampsia pode levar a eclampsia, unha enfermidade grave que pon en risco a muller e o seu bebé. Un aumento do nivel de homocisteína no segundo trimestre está asociado a un aumento do risco de preeclampsia en 3,2 veces.
O Departamento de Obstetricia e Xinecoloxía dos Países Baixos revisou unha serie de estudos sobre a relación entre o aumento da homocisteína e a perda precoz do embarazo. Concluíron que os altos niveis de homocisteína son un factor de risco para a perda de embarazo recorrente.
O fluído folicular ovárico contén certas cantidades de homocisteína xunto con vitaminas B12, B6 e ácido fólico.O fluído folicular proporciona nutrición ao ovo, facilitando o transporte de nutrientes desde o plasma sanguíneo. Os altos niveis de homocisteína, así como a deficiencia de vitaminas B poden afectar negativamente ao proceso de fertilización e ao desenvolvemento precoz do feto.
Presumiblemente, os niveis elevados de homocisteína, non a propia Metformina, poden contribuír a complicacións do embarazo nalgunhas mulleres. Non obstante, Glucophage é coñecido por aumentar os niveis de homocisteína.
Aviso de embarazo
Moitas mulleres usan Siofor para concibir con éxito. Non obstante, o glucófago nalgúns países é un medicamento de categoría B, o que significa que non se estableceu a súa seguridade cando se usa durante o embarazo. Esta sustancia atopouse no leite materno, polo que non é desexable amamantar mentres toma Glucofage ou Siofor.
Ao interromper a absorción de vitaminas B12 e ácido fólico, a metformina pode causar anemia megaloblástica. A anemia megaloblástica ocorre cando non hai suficientes vitaminas B na médula ósea para producir glóbulos vermellos. A médula ósea neste caso libera glóbulos vermellos inmaduros e disfuncionais.
Aínda que a anemia non é frecuente entre as persoas que toman Glucophage ou Siofor, pode ocorrer naqueles cuxos niveis de B12 e ácido fólico foron inicialmente baixos ao comezo da terapia con Glucofago.
- Problemas do fígado ou dos riles
Se unha muller, ademais do ovario poliquístico, ten problemas co fígado ou os riles, tomar Siofor pode empeorar, xa que cambia a función do fígado e se excreta polos riles. Riles e fígado saudables melloran os resultados de Glucofage e Siofor. O traballo do fígado e dos riles debe valorarse antes de tomar metformina e repetir a proba polo menos unha vez ao ano durante o tratamento.
- Interacción con outros medicamentos
Os problemas de saúde ou efectos secundarios ocorren con máis frecuencia se unha muller toma metformina ademais doutros medicamentos. Canto máis drogas tome e maior é a dosificación, maior é a probabilidade de que haxa algún tipo de interacción entre as drogas ou algún efecto inesperado de combinalas. A asimilación de combinacións de varias drogas tamén depende do estado de saúde, xenética, dieta e estilo de vida. Consulte sempre co seu médico se está a engadir ou cambiar medicamentos ou se produce algún síntoma.
A perda de cabelo é un gran problema para as mulleres con ovario poliquístico ou con alopecia androgénica. A metformina pode contribuír á perda de cabelo nos homes nos templos e na parte superior da cabeza. Aínda que non hai nada na literatura médica que poida confirmar esta relación, algunhas mulleres con enfermidade do ovario poliquístico informaron de que a perda de cabelo empeorou ao tomar Glucofage e Siofor.
Aproximadamente 3 de cada 100.000 persoas que toman Glucófago ou Siofor desenvolven unha condición chamada acidosis láctica. O ácido láctico é un subproduto do metabolismo, que pode chegar a ser tóxico se se acumula máis rápido do que neutraliza. A acidosis láctica atópase máis frecuentemente en persoas con diabetes, enfermidades renales ou hepáticas, deshidratación, estrés crónico grave ou que toma múltiples medicamentos.
A acidosis láctica pode aumentar gradualmente. Entre os síntomas que o acompañan inclúe a necesidade de respiracións profundas e frecuentes, un ritmo cardíaco lento e irregular, unha sensación de debilidade, dor muscular, somnolencia e unha sensación de rotura. O tratamento require administración intravenosa de bicarbonato sódico. Se ten estes síntomas, consulte ao seu médico ou chame a unha ambulancia.
- Problemas da vesícula biliar
A bile é producida polo fígado, acumúlase na vesícula biliar e é secretada nos intestinos para procesar graxas.Unha posible causa de problemas de vesícula biliar é que os fármacos con metformina, como Glucoazh e Siofor, reducen a reabsorción normal da bile do intestino de volta ao torrente sanguíneo, o que conduce a un aumento das concentracións de sales biliares no colonos. A maioría dos estudos demostran que as sales biliares causan danos aos radicais libres de ADN e poden contribuír ao cancro de colon. Ademais, os ácidos biliares poden estimular as células do colon para formar leukotriene B4 (LTB4), unha substancia inflamatoria. LTB4 contribuirá á aparición de enfermidades inflamatorias intestinais. Os subprodutos da acción bacteriana sobre as sales biliares poden danar a célula intestinal e absorber moléculas estranxeiras, como alimentos ou partículas bacterianas, no torrente sanguíneo, o que pode causar alerxias e outras reaccións inmunes.
Ademais, moitas mulleres con ovario poliquístico (PCOS) están en dieta rica en proteínas. Se esta proteína está composta por carne de vacún e outros tipos de carne, aumenta a concentración de ácido biliar no intestino. Unha dieta rica en carne tamén está asociada a un maior risco de cancro de colon.
Antes de prescribir medicamentos con metformina - Glucofage ou Siofor - o médico debe estudar detidamente a historia médica e realizar unha avaliación metabólica. Non todos os que teñan PCOS necesitan esta droga. Ao tomar este medicamento, unha muller debe examinarse polo menos unha vez ao ano. Con uso prolongado, existe o risco de desenvolver deficiencia de vitamina B12.
Tratamento con siofor de ovario poliquístico e anormalidades hormonais en mulleres

O ovario poliquístico é unha enfermidade endocrina bastante común. Case unha quinta parte das mulleres en idade fértil enfróntanse a esta patoloxía.
A poliquística afecta directamente ao nivel das hormonas femininas. Neste caso, é estróxeno e proxesterona.
A enfermidade está chea de desenvolvemento de diabetes, infertilidade e oncoloxía, polo tanto, o seu tratamento complexo adecuado é moi importante. Despois de pasar por moitos estudos clínicos, o medicamento Siofor úsase activamente para o ovario poliquístico.
Diversos factores poden provocar o ovario poliquístico. Un deles é a produción excesiva de insulina por parte do corpo. Isto leva a un fracaso da ovulación e un aumento da cantidade de andrógenos (ou hormonas masculinas) producidos polos ovarios.
E isto perturba o crecemento normal dos folículos. Así se desenvolve o ovario poliquístico. A diabetes mellitus tamén se caracteriza por unha violación da absorción dos tecidos da glicosa por parte das células (resistencia á insulina).
 O ovario poliquístico maniféstase como:
O ovario poliquístico maniféstase como:
- violación dos termos do ciclo menstrual,
- niveis excesivamente altos de andrógenos no corpo dunha muller,
- a policistose é confirmada por ultrasóns.
Ao mesmo tempo, a metade das mulleres con síndrome de ovario poliquístico (PCOS) experimentan resistencia á insulina, como ocorre na diabetes. Isto levou aos científicos a crer que os medicamentos contra a diabetes como Siofor poden influír nesta patoxénese similar.
Inicialmente, o medicamento Siofor (a sustancia activa é a metformina) creouse como un medio para o tratamento da diabetes tipo 2, caracterizada pola resistencia á insulina (as células non responden á insulina). Dispoñible en varias formas de 500, 800 ou 1000 mg. A metformina, como parte do medicamento, reduce os niveis de glicosa e testosterona.

Siofor en xinecoloxía úsase bastante activo: é eficaz no tratamento de anormalidades hormonais en PCOS, aínda que non hai indicios para iso nas instrucións.
Normaliza o ciclo da ovulación e non provoca reaccións hipoglucémicas. Polo tanto, o fármaco recoméndase tanto para a infertilidade anovuladora como para o ovario poliquístico.
A inmunidade das células á captación de glicosa na síndrome do ovario poliquístico aparece de forma diferente á da diabetes, onde a obesidade é o principal síntoma.Con PCOS isto non se observa. É dicir, a resistencia á insulina é a mesma para as mulleres con sobrepeso e delgadas. A insulina promove a produción de andrógenos, o seu número aumenta. E este é un síntoma da síndrome poliquista. Polo tanto, o tratamento con Siofor neste caso está xustificado.
Mecanismo de acción
O estudo dos efectos desta droga leva xa moito tempo. Pero o esquema final do seu efecto sobre o corpo feminino aínda non foi establecido.
 A influencia benéfica de Siofor maniféstase en:
A influencia benéfica de Siofor maniféstase en:
- diminución da concentración de glicosa nas células do fígado,
- as células intestinais absorben mal a glicosa,
- Os receptores celulares a miúdo únense á insulina,
- niveis de metabolismo de lípidos.
Cando se trata con esta droga, prodúcense cambios hormonais positivos no corpo e o metabolismo mellora. Ademais, Siofor axuda a aumentar a sensibilidade das células do tecido á insulina. Por esta capacidade, o medicamento chámase "sensibilizador de insulina".
O autotratamento con Siofor sen receita médica leva graves complicacións!
A droga ten moitos efectos positivos. Isto é unha diminución do apetito e, polo tanto, o peso do paciente, menos andrógeno se produce, o acne desaparece e a presión arterial normalízase. Ademais, o ciclo menstrual volve á normalidade, o que significa que as posibilidades do correcto rodamento do feto aumentan.
Para o metabolismo de graxas e carbohidratos
 Siofor caracterízase por un amplo efecto terapéutico sobre as reaccións metabólicas graxas e carbohidratos no corpo feminino.
Siofor caracterízase por un amplo efecto terapéutico sobre as reaccións metabólicas graxas e carbohidratos no corpo feminino.
O medicamento axuda a suprimir a absorción activa de glicosa polas células epiteliais intestinais e, polo tanto, reduce a inxestión de azucre no fígado.
Con polichistose, do mesmo xeito que coa diabetes, a síntese de glicosa nas células do fígado distrúxese. É dicir, o fígado, a pesar do exceso de glicosa no sangue, segue producindo azucre. Esta é unha manifestación da resistencia á insulina. O seguinte: o contido de insulina no corpo é elevado e as células deben capturar glicosa, pero isto non sucede: as células "morren de fame".
Siofor chega ao rescate. Axuda a aumentar a sensibilidade das células do lípido e dos nervios á insulina. Isto afecta a unha diminución do azucre no plasma. As células das terminacións nerviosas e o tecido muscular obteñen a nutrición adecuada. E o tecido adiposo reduce a formación de graxa a partir da glicosa. Entón, o paciente está perdendo peso.
Unha diminución da insulina leva a un mal funcionamento e unha diminución da produción de andrógenos e iso suprime a masculinización no corpo feminino.
No sistema reprodutor feminino
 O ovario poliquístico perturba o funcionamento xeral do sistema reprodutor, xa que hai unha desproporción na cantidade de hormonas masculinas e femininas.
O ovario poliquístico perturba o funcionamento xeral do sistema reprodutor, xa que hai unha desproporción na cantidade de hormonas masculinas e femininas.
As alteracións do ciclo ovulatorio caracterízanse polos seguintes trastornos:
- mensualmente doloroso e irregular,
- fallo do proceso de ovulación,
- o embarazo non se produce.
Un gran plus de Siofor é que o inicio da súa inxestión non depende do día do ciclo menstrual e da ovulación.
O medicamento normaliza os cambios hormonais. Pero non pode curar completamente o sistema endocrino. Non obstante, tomar Siofor en combinación con outros fármacos mellora o funcionamento do aparello reprodutor - a menstruación vólvese regular, aumenta a posibilidade de quedar embarazada.
Non só as revisións sobre Siofor 850 con ovario poliquístico son boas, senón que estudos clínicos do medicamento demostraron que en mulleres de 30 anos o ciclo recuperouse case por completo (97%).

Siofor 850 comprimidos
Para aumentar aínda máis a eficacia do medicamento, recoméndase realizar as seguintes medidas:
- actividade física razoable (por motivos de saúde),
- excluír o tabaco e o alcol,
- toma medicamentos antiandrogênicos.
Contraindicacións
 A principal contraindicación durante a terapia con Siofor é a intolerancia a calquera compoñente do medicamento.
A principal contraindicación durante a terapia con Siofor é a intolerancia a calquera compoñente do medicamento.
O tratamento non é desexable para nenas menores de 15 anos.
En ningún caso debes usar a droga no tratamento de PCOS, se hai unha enfermidade infecciosa, febre razoable, abuso de alcol.
Ademais das seguintes contraindicacións:
- patoloxía de riles e fígado,
- período postoperatorio
- gangrena
- acidosis láctica,
- límite de idade - para mulleres maiores de 60 anos, a droga non se usa.
Durante o embarazo, o medicamento debe tomarse só segundo o indicado polo médico.
 En PCOS, recoméndase o seguinte réxime de dosificación: 500 mg ao día e 3 comidas ao día.
En PCOS, recoméndase o seguinte réxime de dosificación: 500 mg ao día e 3 comidas ao día.
Débese tragar a pastilla sen mastigar e lavar con auga. É importante recordar a dose máxima diaria permitida - non superior a 1700 mg.
A enfermidade poliquística é tratada durante moito tempo, e Siofor terá que tomarse a partir de seis meses ou máis.
É importante controlar o ciclo ovulatorio e a menstruación. Normalmente despois dos 6 meses, a ovulación é normal. Despois detense a droga. Se é necesario repetir o curso da terapia, será prescrito por un médico.
Siofor pódese mercar nunha farmacia só con receita médica. Isto significa que o autotratamento está excluído categoricamente. Só un médico pode prescribir o correcto curso e dosificación do medicamento.
Canto tempo leva tratar PCOS
O obxectivo da terapia para o ovario poliquístico é restaurar o ciclo menstrual e axudar a unha muller a concibir un neno. O tratamento realízase en varias etapas:
- Normalización do peso
- Restauración do ciclo menstrual,
- Estimulación da ovulación.
A duración da primeira etapa é variable e depende do peso inicial e dos trastornos metabólicos dispoñibles. Normalmente basta con reducir o peso corporal nun 5-10% para conseguir un ciclo menstrual estable. A miúdo nesta fase, a ovulación comeza de forma independente e non se realiza un tratamento adicional. Isto non significa que se curase a policistose. A enfermidade permanece e baixo certas condicións pode volverse facerse sentir.
O primeiro paso na loita contra o ovario poliquístico debe ser a normalización do peso do paciente.
A terapia farmacéutica pode prescribirse despois da estabilización do peso ou simultaneamente con esta fase do tratamento. Utilízanse hormonas que restablecen a ovulación. A menstruación durante o tratamento debe facerse regular. Posible inicio da ovulación espontánea e concepción dun neno.
Non pode pospoñer a planificación do embarazo durante moito tempo. Paga a pena considerar a concepción dun neno inmediatamente despois da restauración da ovulación. O efecto do tratamento mantense durante un ano, tras o cal redúcese a probabilidade de embarazo.
Se o réxime de tratamento elixido non permite lograr a menstruación regular e a ovulación estable, realízase unha aceleración do crecemento folicular inducido por fármaco. Utilízanse medicamentos hormonais que estimulan a maduración dos ovos. Coa concepción exitosa dun neno, a terapia remata aquí. A falta de efecto, indícase unha operación. É posible a fertilización in vitro. Despois da estimulación da ovulación, os folículos son recollidos e a concepción realízase in vitro con posterior implantación de embrións na cavidade uterina.
Se, despois do tratamento, a muller aínda non pode quedar embarazada por conta propia, ofrecerase fecundación in vitro (FIV).
A duración do tratamento da síndrome do ovario poliquístico depende de moitos factores. De media, desde o inicio da terapia ata a concepción dun neno pasa de 1 a 3 anos. É imposible curar o PCOS completamente e para sempre, pero podes conseguir unha remisión estable e unha mellora significativa na saúde reprodutiva da muller.
Normalización do peso
Incluso cunha terapia adecuada, non se debe esperar que a enfermidade pase rapidamente. O tratamento a longo prazo do ovario poliquístico débese en gran medida a que para a concepción exitosa dun neno é necesario acadar a estabilización do ciclo menstrual. Isto é case imposible con trastornos metabólicos intactos que conducen a un aumento progresivo de peso.Os seguintes métodos axudan a romper a cadea patolóxica que provoca o desenvolvemento da enfermidade:
- Dieta No corazón da dieta dunha muller que sofre o ovario poliquístico deben estar produtos cun baixo índice de hidratos de carbono. Estes produtos pasan lentamente polo tracto dixestivo e non provocan unha supersaturación de sangue con glicosa. O efecto está marcado despois de 1-2 meses. Por regra xeral, cunha perda de peso do 5-10%, restablece o ciclo, a menstruación faise estable e comeza a ovulación,
- Actividade física. Con PCOS beneficiaranse os adestramentos de forza e os exercicios no ximnasio, pero só a falta de contraindicacións. No contexto da patoloxía concomitante do corazón e vasos sanguíneos, pódese facer ximnasia, ioga e pilates en grupos terapéuticos especiais. Permitido nadar, correr tranquilo, camiñar,
A actividade física contribúe á perda de peso, aumentando así as posibilidades da muller de derrotar a poliquista.
- Corrección de drogas. Os axentes hipoglicémicos son prescritos para axudar a baixar o azucre no sangue e normalizar o peso. Tamén afectan o fondo hormonal e levan ao lanzamento da ovulación. Para iso, úsase Metformin e os seus análogos (Siofor, Glucofage). Estes medicamentos reducen a absorción de glicosa polos intestinos e a súa produción no fígado e tamén aumentan a sensibilidade das células á insulina. O peso da muller está estabilizado, o risco de complicacións é máis reducido.
Os estudos demostraron que o uso de Metformin reduce o nivel de andrógenos no sangue, elimina as manifestacións do hirsutismo, permítelle restaurar o ciclo menstrual e comezar a ovulación. Non obstante, outros estudos deixaron claro que a dieta combinada coa actividade física leva a un efecto semellante e non sempre é necesario o uso de drogas hipoglucémicas.
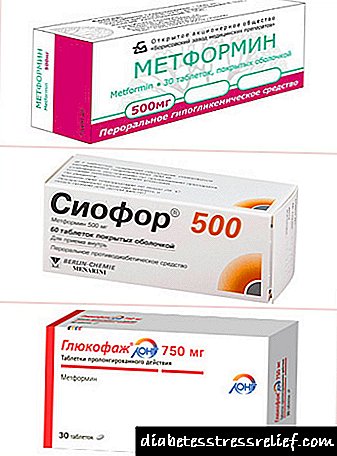
Fármacos hipoglicémicos que reducen o azucre no sangue e normalizan o peso.
Corrección de trastornos hormonais
É posible tratar os ovarios esclerocísticos coas seguintes preparacións hormonais:
- Os anticonceptivos orais combinados. As pílulas anticonceptivas son a base do tratamento hormonal para PCOS. Estes fármacos inhiben a produción de hormona luteinizante, o que leva a unha diminución da síntese de andrógenos nos ovarios. Os COC tamén estabilizan o ciclo menstrual e reducen o risco de desenvolver o proceso hiperplástico endometrial, unha condición a miúdo asociada a poliquística. Drogas usadas con xestagens de nova xeración baseadas en drospirenona (Yarina e Yarina plus, Jess e Jess plus, Model Pro, Midiana), así como outros medicamentos (Jeanine, Belara, Silhouette, Regulon, Marvelon, etc.). Deberían beber por un esquema anticonceptivo
- Preparados para progesterona. Úsanse en casos de insuficiencia en fase luteal do 16 ao 25 día do ciclo. Promover o lanzamento da menstruación no fondo dun longo atraso. Utilízanse tanto medicamentos baseados en proxesterona natural (Utrozhestan) como análogos sintéticos (Dufaston, Norkolut). A eficacia dos proxestóxenos puros é menor que en combinación con estróxenos. Non obstante, pódense usar menos reaccións adversas para tratar PCOS.
- Drogas antiandrogénicas. Preséntanse ademais de COC como axentes que eliminan as manifestacións de hiperandrogenismo (hirsutismo). Teñen un efecto teratoxénico, polo tanto, a concepción dun neno contra os seus antecedentes non está permitida. En xinecoloxía, practícase o uso de veroshpiron, spironolactona, flutamida. A deandametasona, a metilprednisolona (Metipred) e outras teñen un efecto antiandrogénico,
- Drogas para estimular a ovulación. O clomifeno úsase para acelerar a maduración dos folículos e a liberación do ovo do ovario. O réxime de tratamento é seleccionado individualmente, comezando coas doses mínimas do medicamento.
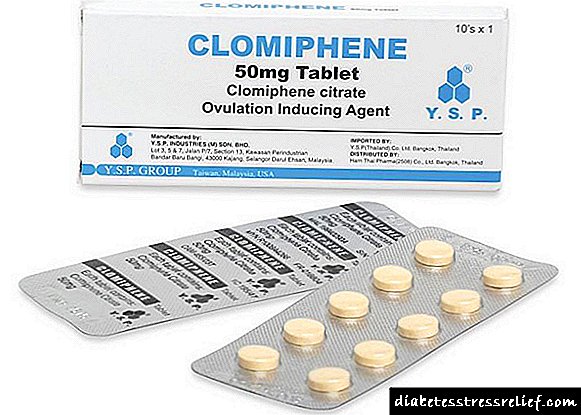
No tratamento de PCOS, o clomifeno úsase para estimular a ovulación.
O tratamento do ovario poliquístico sen hormonas é case imposible.Acontece que a restauración da ovulación prodúcese despois dun cambio no estilo de vida (dieta máis actividade física), pero máis a miúdo é necesaria unha corrección médica adicional.
Ademais da terapia hormonal, prescríbense outros fármacos:
- Vitaminas e minerais. Con PCOS, a terapia vitamínica non se usa só para aumentar o ton xeral do corpo e estimular o sistema inmunitario. A inxestión regular de substancias beneficiosas axuda a normalizar os niveis hormonais e mellora o prognóstico da enfermidade. A inxestión recomendada de vitaminas B6, B9 (ácido fólico), D12, C, D, E,
- Remedios homeopáticos e a base de plantas. Asignado como terapia restaurativa. Contribuír á normalización dos niveis hormonais, mellorar o estado xeral, aumentar a vitalidade. Utilízanse produtos a base de fitohormonas (ciclodinona, dismenormo, herbas con adición de helba, etc.), fármacos na dilución homeopática (Ovariamin, Remens, Inofert e outros),
- Preparados para o encima (por exemplo, Wobenzym). Teñen un efecto fortalecedor e inmunomodulador xeral.

O Wobenzym prescríbese para o tratamento complexo de PCOS para regular a inmunidade xeral e local. O medicamento proporciona a eficacia da antibioterapia.
O Centro de Planificación Familiar de Moscú realizou un estudo sobre a relación entre os niveis de vitamina D e PCOS. No estudo participaron 58 mulleres con poliquística e 28 mulleres saudables. Resultou que a concentración de vitamina D no corpo dos grupos examinados de ambos grupos non difería significativamente, polo tanto non se pode falar claramente da influencia deste elemento no desenvolvemento da enfermidade en adultos. O estudo publicouse na revista "Problemas de Reproducción" en 2015.
Opcións de tratamento alternativo
No tratamento complexo de PCOS, practícase terapia con láser. Realízase nun contexto de tomar medicamentos e inclúe dúas opcións:
- Coagulación intravenosa de sangue por láser,
- Acción láser externa na proxección dun órgano.
O curso de terapia ten unha duración de 10-12 días. Amósanse dous cursos cun descanso ao mes. No fondo da terapia con láser, obsérvase unha normalización do ciclo menstrual.
Os métodos de fisioterapia úsanse no tratamento de PCOS. Efectos esperados:
- Adelgazamento dunha densa cápsula de ovario,
- Mellorar a circulación de sangue e linfa nos xenitais,
- Normalización do metabolismo.
A fisioterapia reduce o tempo de recuperación dos órganos reprodutores e mellora o prognóstico da enfermidade. Utilízanse os seguintes métodos:
- Electroforese con vitamina B1 e lidasa
- Magnetoterapia usando un campo magnético de baixa frecuencia,
- Hidroterapia (baños de mar e coníferas),
- Terapia con barro e parafina na zona dos apéndices.

O barro e a terapia parafina ás veces úsanse como métodos adicionais no tratamento complexo da poliquística.
A hirudoterapia é outro tratamento alternativo para o ovario poliquístico. A práctica de instalar sanguijuelas na vaxina e no baixo abdome. Realizado de 3 a 6 sesións. Crese que a hirudoterapia contribúe á normalización do fluxo sanguíneo nos órganos pélvicos e ao adelgazamento da cápsula ovárica.
Os remedios populares suxiren o uso de materiais vexetais. Na casa, podes facer decoccións e infusións a base de herbas "femininas", como o piñeiral, o celíndino, o cepillo vermello, o millo, a amarela, a regalicia. Utilízanse sementes de liño, mel, própole. O curso da terapia é longo - ata 3-6 meses con interrupcións.
A medicina alternativa non pode substituír os métodos tradicionais e non debe usarse en detrimento das citas do médico asistente.
Planificación do embarazo e prognóstico
Pode planificar a concepción dun neno inmediatamente despois da interrupción dos fármacos hormonais ou finalización dun curso de tratamento non hormonal. Despois da operación, recoméndase esperar polo menos 3 meses para que o corpo teña tempo para recuperarse. Ao mesmo tempo, o embarazo non debe demorarse máis de 6-12 meses.Un ano despois da terminación da terapia, a súa eficacia diminúe e a concepción dun neno chega a ser problemática.
O prognóstico da enfermidade depende de varios factores:
- A idade dunha muller. Despois de 30-35 anos, diminúe a probabilidade dun resultado exitoso de tratamento e concepción do neno. Con un longo curso da enfermidade, a ovulación é bastante difícil de conseguir. Moitas mulleres teñen resistencia ao clomifeno, o principal medicamento usado para estimular a maduración dos ovos,
- A presenza de patoloxía concomitante dos órganos pélvicos. O tratamento oportuno de enfermidades identificadas mellora o prognóstico e aumenta as posibilidades dun embarazo exitoso,
- A presenza dun embarazo espontáneo. O prognóstico é mellor se unha muller tivo polo menos un embarazo espontáneo antes do diagnóstico ou no fondo dos ovarios poliquísticos existentes.
O ovario poliquístico non é unha sentenza. A enfermidade considérase crónica, con todo, no contexto dunha terapia adecuada, pode desfacerse das súas manifestacións negativas. Segundo as revisións dos xinecólogos practicantes, na maioría das mulleres, despois do tratamento complexo, o ciclo menstrual restáurase e comeza a ovulación. Pero a concepción dun neno non significa o seu éxito con éxito, polo que, despois da confirmación do embarazo, ten que rexistrarse cun xinecólogo e ser observado antes do parto. Este enfoque reduce o risco de complicacións e axuda a manter a saúde reprodutiva dunha muller.
Fisioterapia e fitness para o tratamento de PCOS
O éxito do tratamento para PCOS depende non só do médico e dos medicamentos prescritos, senón tamén do estilo de vida do paciente. Como xa se mencionou, a corrección do peso é moi importante para o tratamento do ovario poliquístico. Para reducir o peso, recoméndase limitar a inxestión de hidratos de carbono - azucre, chocolate, patacas, pan, pasta, cereais. Se é posible, a inxestión de sal debe reducirse. Ademais da dieta, é recomendable facer exercicio polo menos 2-3 veces por semana. Segundo ensaios clínicos - 2,5 horas de actividade física por semana en combinación con dieta - algúns pacientes con PCOS teñen o mesmo efecto positivo que o uso de drogas! Isto explícase polo feito de que o tecido adiposo é tamén unha fonte adicional de andrógenos, e desfacerse dos quilos adicionais non só pode corrixir a figura, senón tamén reducir significativamente a cantidade de andrógenos "en exceso" en caso de policistose.
Tamén se indican procedementos de fisioterapia para PCOS. A galvanoforese da lidasa úsase para activar o sistema encimático do ovario. Os electrodos están instalados na rexión suprapúbica. O curso do tratamento é de 15 días ao día.
Desafortunadamente, os remedios procedentes da medicina tradicional para a loita contra a PCOS non son eficaces, polo que, por regra xeral, non son recomendables para a policistose.
O tratamento do ovario poliquístico é longo, requirindo unha observación minuciosa por parte dun xinecólogo-endocrinólogo. Recoméndase que todas as mulleres con PCOS, canto antes, queden embarazadas e dean a luz, porque os síntomas da enfermidade, por desgraza, adoitan progresar coa idade.
Complicaciones do PCOS:
- infertilidade, tratable
- diabetes mellitus e hipertensión, o risco de ataques cardíacos e golpes en PCOS aumenta varias veces,
- o cancro endometrial pode desenvolverse con poliquística debido a unha disfunción prolongada dos ovarios,
- As mulleres embarazadas con PCOS máis frecuentemente que as embarazadas saudables teñen abortos nas primeiras etapas, nacemento prematuro, diabetes de embarazadas e preeclampsia.
Preguntas e respostas do obstetricista-xinecólogo sobre o tema de PCOS:
1. Teño obesidade e PCOS. Hormonas prescritas, COC, das que me recupere aínda máis. Que facer
É necesario pasar probas para as hormonas e debatelas con o xinecólogo-endocrinólogo, en calquera caso, intente perder peso (dieta, exercicio).
2. ¿Podería haber PCOS debido ao sexo precoz?
Non, non pode.
3. O meu bigote crece na cara. Isto significa que teño ovario poliquístico?
Non necesariamente, esta pode ser unha variante da norma. Contacte co seu xinecólogo-endocrinólogo e realice probas para as hormonas.
4. Teño PCOS. Ela sufriu tratamento, sen efecto. Recentemente, o pelo creceu por todo o corpo. O xinecólogo recomendou a resección do ovario. A operación axudará a desfacerse do pelo?
Axudará, pero o efecto será temporal. A eliminación completa do cabelo só é posible despois da corrección do fondo hormonal.
5. ¿É necesario beber antiandróxenos para o mellor efecto da laparoscopia, antes e despois da cirurxía?
Non, isto non é necesario.
6. Tiven un atraso na menstruación. O médico fixo un diagnóstico por ultrasóns de PCOS e as hormonas prescritas. Pero non aumentei o pelo do corpo nin a obesidade. ¿Necesito beber hormonas?
O PCOS non se diagnostica só a base de ultrasóns e, ademais, o tratamento non se prescribe sen comprobar o nivel de hormonas. Recomendo contactar repetidamente cun xinecólogo-endocrinólogo e someterse a un exame completo.
7. ¿Podo ir á sauna con PCOS?
Si, pode.
Complicacións na recepción
 A terapia con siofor normalmente ten unha longa duración (aproximadamente un ano). Polo tanto, o risco de efectos secundarios é bastante elevado.
A terapia con siofor normalmente ten unha longa duración (aproximadamente un ano). Polo tanto, o risco de efectos secundarios é bastante elevado.
Moitas veces obsérvanse complicacións do tracto gastrointestinal.
Estes poden ser síntomas menores - náuseas, malestar estomacal, perda de apetito.
Pero pode producirse frecuencia diarrea con vómitos, o que leva á deshidratación do corpo. Neste contexto, adoita desenvolverse unha deficiencia de vitamina B12. Pero cancelar Siofor ao mesmo tempo non paga a pena. É suficiente tomar un curso de tomar cianocobalamina.
A complicación máis perigosa no tratamento de Siofor é a acidosis láctica. Esta enfermidade ocorre a miúdo con ovario poliquístico. A súa esencia é que o tecido hepático non pode capturar células do ácido láctico. Un exceso de ácido no sangue leva á acidificación. Neste caso, o cerebro, o corazón e os riles sofren.
Siofor con ovario poliquístico: revisións médicas
Os institutos de inmunoloxía e reprodución úsano principalmente para restaurar a ovulación. Os médicos notan a dinámica positiva do impacto de Siofor nos signos hormonais e clínicos en pacientes.
Estudos revelaron que o tratamento non só reduce o peso corporal, senón que tamén diminúe os niveis de insulina en xaxún despois do exercicio. As críticas sobre Siofor 500 con ovarios son moi altas.
Está demostrado que un medicamento cunha dosificación de 500 ml tres veces ao día (en combinación con outros fármacos que aumentan a sensibilidade á insulina) pode reducir a produción de insulina e restaurar a ovulación.
Todo isto fala dos beneficios do tratamento con drogas no caso de PCOS. Ademais, reduce de forma eficaz o risco de diabetes mellitus tipo 2 e patoloxías do corazón e dos vasos sanguíneos en pacientes.
Vídeos relacionados
Sobre os complexos de tomar Metformin para PCOS no vídeo:
Independentemente da patoloxía, xa sexa diabete mellitus ou enfermidade poliquística, a resistencia á insulina está sempre asociada ao metabolismo prexudicado. Isto maniféstase na forma dun nivel anormalmente alto de lípidos no sangue ou hipertensión. Siofor normaliza estas patoloxías e reduce o risco de complicacións do músculo cardíaco e enfermidades vasculares.
Metformina (Siofor) no tratamento de PCOS (síndrome de ovario poliquístico). | Xinecólogo máis ecografía
| Xinecólogo máis ecografíaA metformina é un produto farmacéutico do grupo biguanuro usado habitualmente no tratamento da diabetes tipo 2.
En Europa occidental e Estados Unidos, úsase "por defecto" no diagnóstico da síndrome do ovario poliquístico (PCOS, ovarios esclerocísticos, síndrome de Stein-Leventhal).
Se hai PCOS, debería haber resistencia á insulina. Con resistencia á insulina, a capacidade das células de responder á insulina e a penetración da glicosa na célula redúcese significativamente. A metformina mellora a resposta celular á insulina e axuda á glicosa a entrar na célula. Como resultado, os niveis de insulina baixarán á normalidade.
O PCOS (ovario esclerocístico, síndrome de Stein-Leventhal) maniféstase por síntomas: acne, hirsutismo, alopecia (perda de cabelo na cabeza), función reprodutiva deteriorada (menstruación irregular, anovulación, infertilidade, ovario poliquístico), trastornos metabólicos (aumento de peso). Estes síntomas están directamente relacionados coa hiperinsulinemia e a resistencia á insulina. Sen normalización dos niveis de insulina, non hai que agardar a mellora do PCOS (síndrome de Stein-Leventhal).
Segundo colegas europeos e estadounidenses, tomar metformina normaliza o ciclo, restaura a ovulación, reduce significativamente a manifestación de síntomas de PCOS (síndrome do ovario poliquístico, esclerocistose ovárica, síndrome de Stein-Leventhal). Non obstante, non se debe esquecer a dieta, a exclusión de carbohidratos de dixestión rápida dos alimentos e exercicios físicos.
Metformina - Efectos secundarios
Algunhas mulleres experimentan diarrea, flatulencias, náuseas e vómitos como resposta a tomar metformina (Siofor). A metformina no 10-30% das persoas que reciben terapia a longo prazo provoca malabsorción B12, que pode levar a anemia.
O tratamento con metformina pode aumentar os niveis de homocisteína (aminoácido), o que é un factor de risco para a aterosclerose.
Contraindicacións cando se usa siofor:
insuficiencia hepática, alcoholismo, alteración da función renal.
Entre os farmacéuticos, non hai outro medicamento como a siofor (metformina), que tan ben axudaría á síndrome do ovario poliquístico (PCOS, escleropolicistose ovárica). O certo é que o único método patoxenético para o tratamento de PCOS é a loita contra a resistencia á insulina e así reverter os síntomas mencionados anteriormente.
Traballamos todos os días, sen vacacións e fins de semana
de 9 a 21 horas, cita médica de 15 a 21 horas os días laborables, de 9 a 21 horas os fins de semana e festivos.
con cita 8-928-36-46-111 Distrito Federal do Norte-Cáucaso, Territorio Stavropol, Pyatigorsk, St. Yessentukskaya, 28D
COMO CAMBIA A PRODUCIÓN DE LH EN POLICISTOSIS
As mulleres con PCOS adoitan ter un alto nivel de hormona luteinizante e un pequeno FSH, o que como resultado leva a fallos do ciclo menstrual. O aumento de LH leva a un exceso de hormonas masculinas (andrógenos) e estróxenos no corpo dunha muller. As cantidades excesivas de andrógenos á súa vez contribúen ao desenvolvemento de diabetes, enfermidades cardíacas, aparición de acne e hirsutismo. E o aumento de estróxenos e a diminución da proxesterona (que estimula a ovulación) perturban o proceso de ovulación, provocan endometriose, amenorrea (falta de menstruación) ou, pola contra, hemorraxias uterinas. En moitos casos, o PCOS tamén está acompañado da obesidade.
Que síntomas indican elevado LH e ovario poliquístico
Na infertilidade feminina causada por problemas hormonais, un aumento de LH e FSH adoita combinarse cunha baixa concentración de hormonas sexuais. LH alto constante indica unha violación da retroalimentación entre as gónadas e o hipotálamo, o que provoca a produción incorrecta de LH e FSH. Esta situación é normal coa menopausa, pero isto é unha desviación para as mulleres en idade reprodutiva. Isto pode indicar infraccións como:
- menopausa precoz
- Síndrome de Shereshevsky-Turner,
- Síndrome de Seyer
- certos tipos de hiperplasia suprarrenal congénita,
- diminución da función ovárica.
POLICISTOSIS DOS OVARIOS E A RELACIÓN DE LH / FSH
Normalmente, a proporción de LH a FSH nas nenas é de 1-1,5 ao ano despois do inicio da primeira menstruación e de 1,5 a 2 dous anos despois da primeira menstruación e antes da menopausa.
O LH e o FSH estimulan a ovulación e son secretados pola glándula pituitaria no cerebro. A principios do ciclo, os niveis destas hormonas están normalmente no rango de 5 a 20 mIU / ml. A maioría das mulleres teñen aproximadamente a mesma cantidade de LH e FSH ao comezo do ciclo. 24 horas antes da ovulación obsérvase un forte aumento de LH, no que a cantidade de hormona aumenta a uns 25-40 mIU / ml.En canto o ovo é liberado polo ovario, a LH diminúe.
En moitas mulleres con PCOS, LH e FSH adoitan estar dentro de límites normais - de 5 a 20 mIU / ml. Pero ao mesmo tempo, a proporción de hormonas é violada: a LH é 2-3 veces superior á FSH.
Por exemplo, unha rapaza con PCOS pode ter un nivel de hormona luteinizante de aproximadamente 18 mIU / ml e un nivel de FSH de aproximadamente 6 mIU / ml (ambos os dous estarán dentro do rango normal de 5-20 mIU / ml). A esta situación chámaselle aumento da relación de LH a FSH, ou Relación 3: 1. Esta relación de hormonas é suficiente para interromper a ovulación. Anteriormente, este criterio considerábase un aspecto importante no diagnóstico do ovario poliquístico. Actualmente, esta análise e a relación non son tan importantes no diagnóstico de PCOS, pero son útiles para avaliar o panorama global.
Ademais, tamén existe unha correlación entre a relación LH / FSH e a resistencia á insulina. En violación da relación de LH a FSH, detéctase máis frecuentemente a resistencia á insulina.
CÓMO IMPLEMENTAR A LH PRODUCIÓN EN POLICISTOSIS DAS OVARIAS POR MÉTODOS NATURAIS
- Control da insulina
Os científicos suxiren que existe unha conexión entre a insulina e o LH. Estudos con 10 mulleres que teñen PCOS e obesidade demostraron que a medida que as mulleres perden peso e o seu corpo se fai máis sensible á insulina, os niveis de LH normalízanse. A resistencia á insulina neste experimento asociouse a maiores niveis de LH.
Outro estudo suxeriu que a elevada insulina actúa sobre a hormona liberadora de gonadotropina (GnRH, GnRH), o que aumenta a produción de LH. Así, crese que controlando a insulina tamén se pode reducir a hormona luteinizante.
A pseudovitamina mio-inositol axuda a aumentar a sensibilidade á insulina, reduce o peso e o acne en PCOS, reduce a LH e a testosterona, regula a ovulación e mellora a calidade dos ovos sen provocar efectos secundarios.
Omega-3 é un importante elemento de dieta para mulleres con PCOS. Estes ácidos graxos axudan a reducir a inflamación xeral no corpo e a reducir a testosterona. Omega tamén pode baixar os niveis de LH.
O exercicio regular reduce os síntomas do ovario poliquístico. Axudan a:
- teñen un efecto positivo na insulina
- aumentar a frecuencia da ovulación,
- menor colesterol
- para reducir o peso
Segundo observacións e análises de sangue hormonal, incluso 6 semanas de adestramento regular poden afectar a función da glándula hipofisaria e a produción de hormonas: despois das clases, a LH e a prolactina diminúen e aumenta o FSH.
COMO RESTAURAR A RELACIÓN DE LH E FSH EN POLICISTOSIS UTILIZANDO MEDICAMENTOS
- Metformina (Glucófago)
Os medicamentos con metformina (Glucofage e Siofor) son prescritos para a diabetes tipo 2, así como para a resistencia á insulina, incluíndo mulleres con PCOS. Se a LH alta está asociada a aumento da insulina, os comprimidos con metformina poden establecer o ciclo menstrual, normalizar os niveis de hormonas masculinas e reducir os síntomas da poliquística.
Os principais medicamentos que bloquean a produción excesiva de hormonas masculinas inclúen flutamida, finasterida, spironolactona, acetato de ciprotona. Algunhas pílulas anticonceptivas (OK, KOK) tamén teñen un efecto antiandrogénico.