As consecuencias da amputación de pernas na diabetes

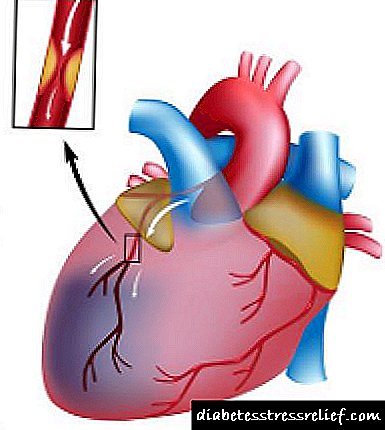
O efecto negativo a longo prazo dun alto nivel de glicemia nos vasos sanguíneos do corpo pode producir o seu dano permanente. A tarefa fundamental dun diabético é manter os valores de azucre no rango de 6,7–8,0 mmol / l.
Os diabéticos deben sabelo! O azucre é normal para todos, basta tomar dúas cápsulas todos os días antes das comidas ... Máis detalles >>
Unha afirmación optimista para os pacientes endocrinolóxicos é que a amputación parcial da perna na diabetes non afecta de ningún xeito a esperanza de vida. Cales son as causas e a prevención das complicacións tardías?
A esencia de resolver problemas de diabetes
As patas dun paciente con diabetes son susceptibles a dous tipos de cambios. Os pés están afectados, os seus problemas son tratados por un podólogo. O estado dos vasos das extremidades inferiores forma parte dun anxiólogo. A medicación que non produce resultados tanxibles pode requirir intervención cirúrxica. Amputar unha extremidade nalgúns casos convértese nunha tarefa vital, se non, ten lugar unha intoxicación sanguínea e o paciente pode morrer.
O rápido que depende das chamadas complicacións tardías da enfermidade endocrinolóxica depende de:
- tipo de diabetes (1º, 2º),
- duración da enfermidade
- idade do paciente
- resistencia xeral do corpo.
Sobre isquemia e gangrena
A base para a cirurxía radical é a presenza dunha infección progresiva que pasou a barreira inmune. Tal estado fronteirizo chámase isquemia crítica. Con ela fórmase a necrose tisular, úlceras foco-tróficas.
Varias razóns levan á gangrena:
- microtrauma crónico non curativo (abrasión, rabuñado, corte),
- queima e xeada,
- uña cravada ou corpus callosum,
- enfermidade fúnxica.
Os callos e as áreas acorraladas son perigosas porque unha úlcera cuberta por unha capa de pel pode esconderse debaixo deles. Moitas veces ocorre na parte da perna onde hai fricción constante ou o peso corporal principal do paciente cae. Unha vez desenvolvido, a úlcera trófica afecta os tecidos profundos, ata os ósos e os tendóns.
Ao mesmo tempo, o diabético experimenta un síntoma de dor, que aumenta nunha posición supina. A isquemia non pode pasar por si soa. Crese que se non se produce ningunha mellora dentro dun ano, é necesario unha amputación parcial ou completa da perna.
As etapas da isquemia desenvólvense como consecuencia dunha descompensación prolongada da diabetes. Os síntomas obsérvanse individualmente e en combinación:
- perda de sensación
- adormecimiento (ás veces súbito e intenso, especialmente pola noite),
- sensación de frío, queima nas extremidades.
A atrofia dos músculos das pernas, as feridas e os arañazos na pel non se curan ben. É importante saber que incluso despois do axuste, aínda quedan restos escuros que non desaparecen. Cando aparece pus (glóbulos brancos mortos), notase un cheiro a feto.
Preparación ponderada para a cirurxía
As formacións nos pés de calquera tipo deben ser controladas con coidado. Evite rabuñar, por exemplo, picaduras de insectos. O máis pequeno microtrauma ameaza con converterse en gangrena.
Os trastornos circulatorios tróficos e a infección dos tecidos teñen as seguintes consecuencias:
- necrose (morte celular),
- decoloración da pel nas pernas (dunha dor pálida e pálida a escurecer),
- a aparición de inchazo no pé.
Os expertos analizan a probabilidade de momentos suboperativos subxectivos (risco de ataque cardíaco, sepsis - reinfección, aparición de hematomas subcutáneos).
Un grupo de médicos no período preoperatorio avalía:
- grao de dano nas extremidades,
- factores de éxito para a intervención cirúrxica,
- a posibilidade de próteses.
Hai varios tipos de complicacións perigosas: gangrena seca ou húmida. Con este último tipo, a operación planifícase de forma planificada, en calquera outro - urxente (emerxencia). A gangrena húmida é perigoso con complicacións do corazón, riles e fígado.
Fases de amputación e terapia de exercicio obrigatorio
A operación realízase baixo anestesia xeral (anestesia). Durante as moitas horas de procedemento cirúrxico, é importante observar a formación precisa do toco para próteses posteriores da perna. Posteriormente, nun hospital e na casa realízase un tratamento diario de feridas e suturas e unha intensa loita contra o proceso inflamatorio.
Existen etapas de eliminación de partes do membro inferior:
- amputación dos lóbulos do pé (dedos, metatarso),
- para cortar a perna por riba, é necesario separar os ósos da perna
- a articulación do xeonllo e a coxa consérvanse completamente,
- resección da parte da coxa danada por riba do xeonllo,
- articulación da cadeira
- caderas completamente, fragmentos dos ósos pélvicos.
A partir da segunda semana do período postoperatorio, o médico prescribe a realización de elementos factibles de ximnasia terapéutica, masaxes para restablecer a circulación sanguínea normal e o fluxo linfático. Os movementos de masaxe (golpes, golpes de luz) realízanse primeiro por riba do toque emerxente e logo sobre el mesmo.
Co procedemento de terapia de exercicios (complexo de terapia física) a superficie debe ser sólida, o paciente debe estar no seu estómago. Para reducir o inchazo nas extremidades, a parte sa da perna é elevada e fixada sobre a cama do paciente. Un membro saudable tamén realiza exercicios e masaxes. Na terceira semana, ao paciente déixase levantar e situarse preto da cama. Se sostén un obxecto estable, pode realizar exercicios que impliquen a musculatura das costas.
No período postoperatorio durante a recuperación, unha condición indispensable é a dieta especial e a corrección coidadosa dos axentes hipoglucémicos. É posible que necesite cancelar temporalmente insulina de acción longa. A dose diaria total da hormona divídese en varias inxeccións de insulina curta.
Dificultades postoperatorias, próteses
Na práctica médica, confírmase que a miúdo 3-4 días despois da cirurxía, o paciente desenvolve pneumonía (pneumonía). Os diabéticos poden ser atormentados por dores fantasmas. Os científicos seguen investigando as causas do síntoma en partes ausentes do corpo e formas de eliminalo. O malestar pantasma rexístrase incluso en persoas que foron operadas para eliminar a falange do dedo.
Os pacientes son prescritos, xunto con antibióticos, analxésicos, que toman psicotrópicos, sedantes. A amputación é un grave trauma físico e psicolóxico. É necesario que as persoas próximas estean próximas ao paciente e proporcionen apoio integral.
As dificultades despois da amputación tamén poden asociarse a tales fenómenos:
- hinchazón do tocón
- ao reforzar o proceso de curación,
- a formación dunha zona inflamatoria.
Para eliminalos, úsanse apósitos de compresión, que deberían debilitarse gradualmente na dirección dende o toxo cara aos tecidos sans, e a drenaxe para drenar o pus.
Existe unha dependencia directa dos próteses da esperanza de vida do paciente operado. Se unha persoa está sobre a prótese e se adapta a ela, todos os seus indicadores melloran 3 veces. A alta mortalidade (50%) obsérvase dentro dun ano despois da amputación completa do membro en pacientes relacionados coa idade con patoloxías no corpo.
Na fase de resección do brillo, as posibilidades dun resultado exitoso para os diabéticos son o 80%, dos pés - 93%. A amputación repetida é moi indesexable. Normalmente, para cortar as falangas dos dedos non se necesita próteses. Referencia: considéranse esenciais para o funcionamento dos ósos das extremidades inferiores o pulgar e o segundo dedo, camiñando normal.
Diagnóstico oportuno de complicación tardía
Notouse que entre as primeiras manifestacións de angiopatía hai unha sensación de dor nas pernas ao camiñar. Un diabético desenvolve unha marcha especial chamada claudicación intermitente. A atrofia muscular gradual pode determinarse de forma independente medindo o volume das pernas e as cadeiras cun suave centímetro.
A hipertensión arterial (hipertensión arterial) e o tabaquismo desempeñan un papel negativo enorme na progresión dos síntomas da angiopatía. O dano a grandes e pequenas embarcacións supón unha violación do traballo e estrutura das articulacións:
- o tecido da cartilaxe é abradecido,
- deposítase sal
- medran os picos
- mobilidade limitada dos dedos dos pés, xeonllos,
- aparecen dores.
As perspectivas de anxiopatía para diferentes tipos de diabetes son diferentes. Os principais medios para compensar azucres altos son a insulina e a dieta. Se un paciente que está en insulinoterapia non axuda a facer fronte á hiperglicemia, esta é unha gran traxedia. Un paciente que usa medicamentos para reducir o azucre en forma de comprimidos aínda ten esperanza de corrección hormonal.
Hai casos nos que os pacientes teñen medo de cambiar á terapia de substitución de insulina e esperan complicacións graves en forma de gangrena de pernas. Se é posible obter unha compensación digna, despois de 1-2 anos prodúcese unha mellora nas extremidades inferiores, a sensación de frío desaparece.
Máis fácil para evitar o perigo!
Con autoprocesamento dos pés, é conveniente que o paciente use un espello para ver a súa parte inferior. Despois do lavado, é necesario limpar coidadosamente o espazo da pel entre os dedos para que a humidade non quede, creando un ambiente para o desenvolvemento de erupcións do cueiro. Recoméndase aplicar tamén po de talco ou bebé en po.
Para evitar problemas diabéticos coas extremidades inferiores está prohibido:
- subir os pés
- leva zapatos axustados con tacóns altos (por encima dos 3-4 cm) ou calcetíns con bandas elásticas axustadas,
- cortes cortados, partes queratinizadas da pel,
- cortar as uñas pouco tempo, nun semicírculo.
Todos os diabéticos deberían saber que consecuencias supoñen unha ameaza para el se é inadecuado para o seu corpo. A resposta á pregunta de canto viven despois da amputación das pernas é inequívoca - depende do propio paciente, do seu cumprimento das recomendacións dos especialistas. Segundo o grao de derrota, a comisión aproba un grupo de discapacidade.
Unha persoa ten dereito a recibir asistencia do estado en forma de compensación monetaria, subministración de medicamentos gratuítos, prestacións sociais. Moitos exemplos son coñecidos cando os pacientes tras a cirurxía viaxan ás extremidades, se dedican profesionalmente a deportes e normalmente levan unha vida activa.
Causas da amputación
A diabetes mellitus é unha enfermidade perigosa e descarada, que ás veces procede de complicacións. Estes últimos inclúen a síndrome do pé diabético. Debido á cantidade excesiva de azucre nos vasos sanguíneos e os nervios das extremidades inferiores están afectados.
Os primeiros signos de dano ao pé:
- punzante forte
- adormecemento prolongado
- sensación de "picos de galiña".
A seguinte etapa no desenvolvemento da síndrome do pé diabético é a deterioración e incluso a perda de sensibilidade das extremidades inferiores. O perigo é que o paciente non sente feridas nas pernas. Por exemplo, contusións, cornos, uñas incrustadas. Nun compartimento con exceso de peso corporal e un pé deformado, incluso unha pequena e frívola ferida leva a un proceso inflamatorio grave.
Dado que o diabético non sente dor e non busca axuda médica, o proceso inflamatorio está a desenvolverse rapidamente. As grandes áreas de tecido están infectadas. Tales feridas non curan por conta propia.
As formas correntes de inflamación son frecuentemente acompañadas de supuración. Se o proceso inflamatorio afecta ás arterias, perturba o subministro de sangue ás extremidades. O paciente custa camiñar. Cada dous pasos que precisa pararse para que a dor se diminúa.
En formas avanzadas, tamén se atopa a necrose dos dedos individuais ou a rexión calcaneal.
Preparación para a cirurxía
O principal obxectivo de quitar a un membro enfermo con diabetes é evitar que a infección se poña en tecidos sans.
Innovación en diabetes: basta beber todos os días.
Debido a que a sensibilidade das pernas está debilitada ou case perdida, os pacientes acaban nun centro médico cunha forma de inflamación corrente. En tales situacións, a eliminación cirúrxica do membro realízase inmediatamente. Aquí debe prestarse a debida atención á anestesia.
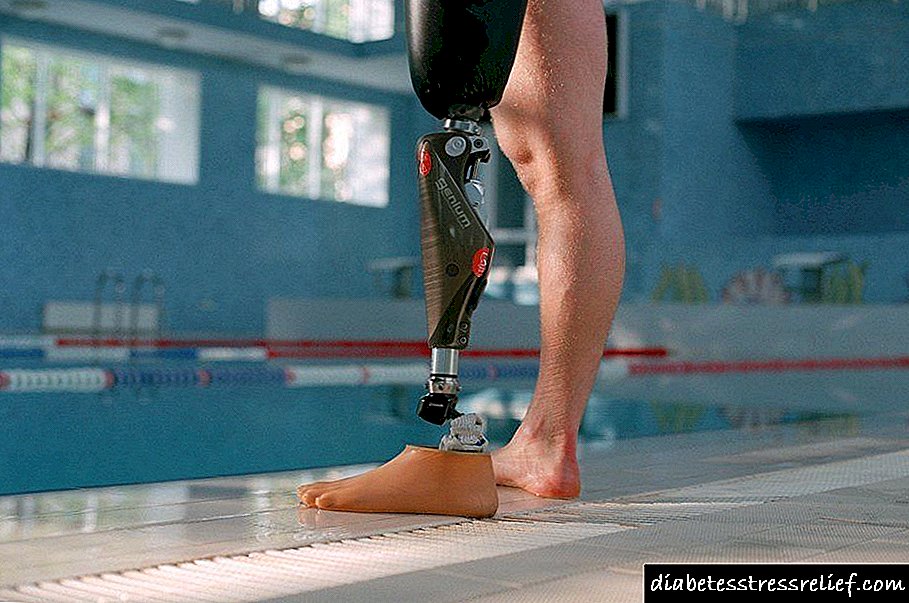
A anestesia insuficiente ou mal seleccionada pode provocar golpes de dor, o que afecta negativamente o estado psicolóxico e a moral da persoa operada. A dor intolerable tamén pode complicar significativamente o proceso de rehabilitación.
Nunha operación planificada, úsase anestesia xeral ou local. Depende da condición do paciente.
Antes da operación, ao paciente prescríbense probas, faise unha ecografía e unha radiografía. Polo menos 10 horas antes das manipulacións médicas, o paciente está contraindicado nos alimentos para non provocar complicacións.
Amputación de dedos
A consecuencia máis suave dun pé diabético é a amputación dun dedo, entón as principais funcións do pé permanecen intactas. Se a retirada non se produce puntualmente, a gangrena cobre tecidos saudables adxacentes. A continuación, elimínanse inmediatamente varios dedos.

A principal tarefa dos médicos durante estas manipulacións é aforrar máis áreas do primeiro e do segundo dedo. O grao de funcionamento do pé dependerá disto.
Hai tres tipos de amputación dos dedos do pé:
A elección depende principalmente da gravidade da enfermidade.
Ofrecemos un desconto aos lectores do noso sitio.
Amputación da guilotina
Este é o tipo de intervención cirúrxica máis radical. Lévase a cabo cando o estado do paciente está en risco. Ademais dos tecidos infectados, o cirurxián elimina parte dos saudables.
Con necrose de choro, realízase con urxencia unha operación, xa que con esta forma do curso da enfermidade, a inflamación engloba rapidamente áreas saudables.
Amputación da perna por riba do xeonllo
A convulsión de cadeira por diabetes está indicada nas situacións máis difíciles. A maioría das veces recorre a un método de tratamento tan radical debido á gangrena extensa. A necrosis afecta instantaneamente o tecido san. A intoxicación sanguínea prodúcese. Sen intervención cirúrxica oportuna, pode producirse a morte.
Canto antes un diabético busca axuda médica, maior será a posibilidade de evitar unha amputación da cadeira.
Os síntomas do fluxo sanguíneo deteriorado nas extremidades inferiores:
- cor de pel azul
- palidez
- calambres nocturnos.
Sen tratamento oportuno, os tecidos morren.

A amputación indícase cos seguintes síntomas:
- pel xeada
- olor putrefactivo
- ennegrimento da pel
- falta de sensibilidade.
Se ten polo menos un dos síntomas mencionados, ten que buscar inmediatamente axuda médica.

A eliminación da cadeira realízase baixo anestesia xeral. Despois de que o paciente adormece, os médicos desinfectan a pel. Despois corta, capas subcutáneas, músculos. Solapar os vasos e cortar o óso. Tras isto, restablece o fluxo sanguíneo, aplícase a pel na ferida e establécese o drenaxe.
Complicacións
A amputación dunha extremidade é un procedemento cirúrxico complexo, que moitas veces ten unha serie de complicacións.

- intoxicación de sangue
- sepsis
- coágulos de sangue,
- ataque cardíaco.
A atención adecuada despois da amputación é a mellor prevención de complicacións.
Os parentes e parentes dun paciente que tivo un membro levado hai que ter especial coidado e coidado. Moitas veces tales pacientes se deprimen, non queren vivir. En tales situacións, cómpre solicitar axuda psicolóxica de especialistas.
Coidados postoperatorios
No pasado, quitarlle unha perna en diabetes era considerada unha condena. O paciente quedou incapacitado e dependía completamente da axuda exterior.Grazas aos métodos modernos de próteses, unha persoa que sobreviviu á amputación non só pode moverse de forma independente, senón incluso practicar deportes. Antes de instalar a prótese, debe someterse a unha rehabilitación post-amputación.

Consta de varias etapas:
- O máis importante para un paciente que tivo unha extremidade é aprender a coidar adecuadamente dun toco. O coidado adecuado evitará a infección e a operación secundarias. As feridas postoperatorias deben ser tratadas oportunamente. A masaxe de tocón é unha excelente prevención do edema.
- Despois da cirurxía, os pacientes adoitan sufrir dores fantasmas. Para previlos e tratalos, prescríbense analxésicos ao paciente. Os antibióticos prescríbense para previr a infección. A inxestión regular de medicamentos axudará a regresar rapidamente á túa vida habitual.
- Débese prestar especial atención aos exercicios terapéuticos. Para evitar a atrofia dos músculos da coxa, deberase realizar un conxunto de exercicios especialmente deseñados diariamente, se non que as próteses non traerán resultados.
Será mellor para o paciente se as medidas de rehabilitación comezan o antes posible.
Nalgúns casos, pode que necesite consultar un psicólogo, adestrando en grupos de apoio. Non debe quedar só coa súa dor.
Esperanza de vida
Se a intervención cirúrxica se realizou en tempo e forma, a vida do paciente non corre perigo.

Nos casos en que a extremidade inferior foi levada sobre a articulación do xeonllo, a esperanza de vida proxectada é extremadamente curta. A maioría destes pacientes morren dentro dun ano. Se o paciente puido aguantar a prótese, a duración da vida é aproximadamente triplicada.
A duración vese afectada por unha rehabilitación adecuada, coidado regular do toco.
A amputación do dedo do pé practicamente non cambia a vida dos diabéticos e non a fai máis curta.
Grupo de discapacidade
O toco é realmente un órgano novo, polo que o paciente necesita tempo para acostumarse, para aprender a coidar adecuadamente.

Se o paciente ten dificultades para moverse con muletas, non poderá superar a distancia de 10 metros, a comisión asignoulle 2 grupos de discapacidade.
Tamén se asigna o grupo 2 se, despois de quitar o membro, o paciente comezou con complicacións que non lle permitirán usar a próteses nos próximos seis meses.
Prevención e recomendacións
Para evitar a cirurxía, é importante que un diabético controle primeiro os niveis de azucre no sangue. Débense esforzos máximos para reducilo. Todos os días debes comprobar as pernas: se a sensibilidade diminuíu ou se a cor da pel cambiou.
Se ata as pernas aparecen pequenas feridas, cicatriza de forma oportuna. É necesario realizar trámites hixiénicos todas as noites en auga morna e, a continuación, fregar ben os pés cunha toalla esponjosa. Non cortar a uña demasiado baixa e facer que as arestas se redonden. En presenza de zonas engrosadas da pel, é necesario empregar unha crema de graxa suavizante.

Evite usar malla con elástico ancho e axustado. De gran importancia é a correcta selección de zapatos. Debe ser suave, cómodo. Evite modelos estreitos ou feitos de coiro duro. Prefire os materiais naturais, como a camurça branda.
Visita regularmente á clínica, ademais de auto-exame das pernas, tamén é necesario un control cualificado. Moitas veces, as clínicas ambulatorias crean escolas de diabete ou salas de prevención do pé diabético. Eles contan en detalle e mostran como realizar un exame de pé, masaxe. Presta moita atención á ximnasia médica e á educación física, incluso para aqueles pacientes que sufriron amputación.

A diabetes sempre leva a complicacións mortais. O exceso de azucre no sangue é extremadamente perigoso.
Aronova S.M. deu explicacións sobre o tratamento da diabetes. Ler completo
Causas de amputación
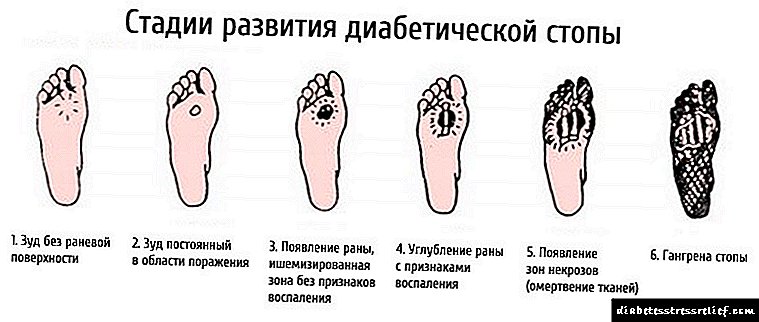
A razón é o desenvolvemento dunha complicación da enfermidade - síndrome do pé diabético. Isto débese ao dano de azucre nos capilares, nervios e pel (microangiopatía diabética, neuropatía diabética e dermopatía diabética).
A sensibilidade reducida contribúe a un trauma á extremidade inferior. Unha persoa pode non sentir que os seus zapatos están calzados ou frotados. Como resultado, prodúcense cornos, fisuras e feridas. Son curables debido á mala circulación e adoitan infectarse ao pasar a unha úlcera e logo a gangrena.
A síndrome do pé diabético afecta o 8-10% dos pacientes con diabetes. En persoas con tipo 2, esta complicación ocorre 10 veces máis veces.
O obxectivo principal no tratamento da síndrome do pé diabético é previr a amputación. Isto débese a que esta operación empeora significativamente o prognóstico da diabetes e aumenta a mortalidade en 2 veces.
Pero a presenza dun pé diabético e feridas non curativas aínda non son unha indicación para a cirurxía.
As tecnoloxías modernas no tratamento da síndrome do pé diabético reduciron o número de amputacións nun 43% co uso oportuno.
Estes inclúen:
- Gran éxito na cirurxía vascular. Fan posible restaurar o fluxo sanguíneo na perna. Só isto é posible se o dano do tecido é aínda reversible.
- Creou antibióticos modernos.
- Desenvolvéronse métodos modernos de tratamento local de feridas.
Aínda así, a maioría das persoas buscan axuda tarde, cando o tratamento con drogas é ineficaz e é imposible restaurar a circulación sanguínea. Nestes casos, a amputación é indispensable. Isto é necesario para salvar a vida do paciente.
Cando a amputación é indispensable e como se vai determinar o nivel
 A amputación da extremidade inferior é unha operación para eliminar a súa parte periférica na fenda entre as articulacións.
A amputación da extremidade inferior é unha operación para eliminar a súa parte periférica na fenda entre as articulacións.
A diabetes mellitus é a segunda enfermidade da lista de motivos polos que é necesario realizar a eliminación dun dedo, pé ou parte da perna (22,4%).
Se hai os seguintes síntomas, pode ser necesaria a amputación.
- Dor severa nas pernas debido á isquemia crítica, que non é susceptible de tratamento médico e cando a revascularización vascular é imposible.
- Perda completa de sensibilidade.
- A pel azul ou ennegrecida.
- Falta de pulso na arteria popliteal.
- Diminución da temperatura da pel, fría.
- Úlceras extensas purulentas, cheiro a feto.
- Gangrena mollada do pé con extensión á extremidade inferior proximal.
A decisión sobre a amputación das pernas é unha gran responsabilidade para o médico.
A amputación é unha operación paralizadora que prexudica significativamente a calidade de vida do paciente. E recorren a ela cando se esgotan todas as outras opcións posibles para tratar o pé diabético.
Para a operación deberá obter o acordo do paciente ou dos seus familiares. É importante que o paciente comprenda que ningún médico realizará a eliminación dunha parte da perna ou do dedo se non hai indicios.
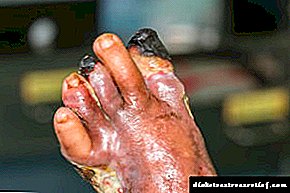 Gangrena mollada
Gangrena mollada
Que obxectivos hai que alcanzar para realizar a amputación:
- Para evitar a propagación da infección, o desenvolvemento de sepsis e, deste xeito, salvar a vida do paciente.
- Crear un tobo de apoio viable adecuado para próteses.
Os niveis de amputación están determinados actualmente de xeito individual. Podemos supor que toda amputación na medicina moderna é única. Non hai un modelo específico. Os médicos amputan o mínimo posible para que outros próteses teñan éxito.
Tipos e características da amputación na diabetes
A técnica de amputación na diabetes mellitus difire da amputación noutras patoloxías:
- A amputación normalmente é baixa (dedo, pé ou perna inferior) porque o dano na arteria femoral é raro.
- A miúdo non se usa un torniquete arterial, xa que isto pode agravar a isquemia tisular.
- Ao pé, a amputación realízase a miúdo de xeito normal. O principal obxectivo do médico é preservar o tecido máis vivo. Polo tanto, poden permanecer 1 e 5 dedos e eliminaranse 2,3,4.
- Unha ferida postoperatoria raramente sutura fortemente.
- Os tendóns afectados son necesariamente excisos, porque ao longo do seu curso se estende un proceso supurativo.
Tipos de amputación por riba do xeonllo co método de disección de tecidos brandos:
O óso é aserrado ao nivel de incisión dos tecidos brandos. Estas operacións realízanse con urxencia cando a vida do paciente está en perigo.
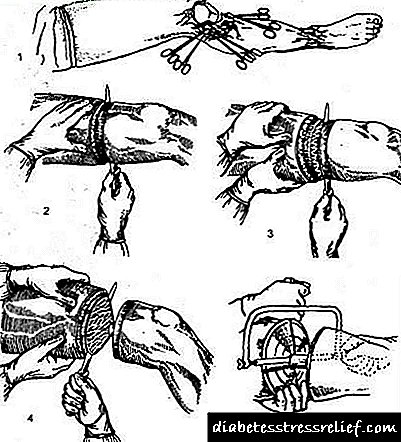 Amputación circular
Amputación circular
Unha desvantaxe importante da amputación circular é que se forma un toco en forma de cono. Non é adecuado para próteses, polo tanto, é necesaria outra operación para formar o toco correcto.
A operación dura máis tempo, pero o médico forma inmediatamente o toque correcto.
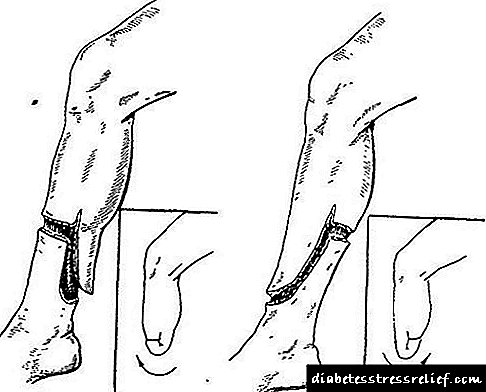 Amputación de parches
Amputación de parches
Tipos de amputación segundo as indicacións:
- Primaria (adoita levarse a cabo con urxencia cando nos tecidos o proceso irreversible de dano aos vasos sanguíneos e os nervios e outros métodos son ineficaces).
- Secundaria (a cirurxía realízase normalmente no día 5-7, se o tratamento conservador e a restauración do fluxo sanguíneo non deron resultados e non existen condicións de risco para a vida).
- Repetido (usado para formar o toco correcto, máis a miúdo despois da amputación circular).
¿Cantos viven cun dedo de gangrena sen amputación?
Hai 2 tipos de gangrena:
No primeiro tipo de gangrena, limítase claramente a partir de tecidos sans e non se estende por encima do seu nivel. O principal é que non se molla con outras consecuencias.
Para iso, observa a hixiene e as regras dos antisépticos. A infección en gangrena seca xeralmente non se produce e os produtos de descomposición non se absorben no torrente sanguíneo. A condición xeral do paciente practicamente non sofre.
En última instancia, a gangrena seca do dedo do pé pode producir auto-amputación (auto-curación). Isto sucederá entre 2-6 meses, e quizais despois, dependendo da situación.
En base a isto, un paciente con diabetes mellitus con gangrena seca desenvolvida, independentemente do nivel, vivirá durante moito tempo e sen tratamento cirúrxico (por exemplo, se a operación está contraindicada), sempre que o pé estea coidado adecuadamente.
A gangrena húmida é moito máis difícil. Esténdese polo membro inferior ao instante. Non se trata dos días, senón das horas. Se non inicia a operación, a gangrena afectará a unha parte cada vez máis grande do membro.
Isto en breve (dependendo do paciente específico, 3-7 días) levará a sepsis e morte do paciente. O máis breve tratamento cirúrxico da gangrena e a restauración da circulación sanguínea, menos parte da perna terá que amputarse.
1. Cicatrización de feridas
 Para que este proceso sexa máis rápido e exitoso, cómpre seguir estas recomendacións.
Para que este proceso sexa máis rápido e exitoso, cómpre seguir estas recomendacións.
- Manter o seu azucre no sangue obxectivo.
Con niveis elevados de glicosa, a curación ten lugar moi lentamente, e isto tamén contribúe á reinfección da ferida. O paciente ten que seguir unha dieta e todas as recomendacións do médico sobre o uso de comprimidos de medicamentos para o azucre ou insulina.
- Cambio diario de apósitos e tratamento de articulacións con solucións antisépticas, aplicación de po antibacterianos.
- Eliminación da dor (os AINE prescríbense temporalmente: diclofenac, ketorolac, nimesulide, etc.).
3. Exercicio terapéutico
É moi importante desenvolver os músculos da coxa, costas e abdominais. Hai moitos exercicios que preparan ao paciente para camiñar independente e reducen a súa dependencia de axuda externa.
Algúns exercicios eficaces:
- Acostas no estómago. Unir as pernas e, a continuación, maximizar a extremidade amputada e mantela neste nivel durante varios segundos.

- Deitarse nas costas. Descansa no chan co pé dunha perna sa, que está dobrada no xeonllo. Levanta a extremidade amputada ata o nivel do xeonllo e mantela.
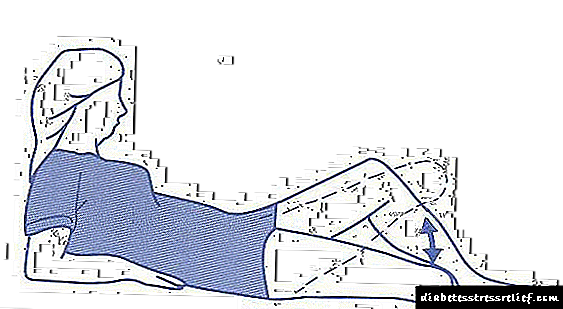
- Deita ao teu lado. Levante a extremidade amputada a un ángulo de 60º e manteña nesa posición.
4. Prótesis
No mundo moderno, desenvolveuse unha cantidade moi enferma de próteses de alta tecnoloxía. Se empregas un módulo de xeonllo de control por microprocesador, os movementos fanse suaves. Ás veces é imposible adiviñar que o paciente está con prótese.
É importante comezar a prótese das extremidades inferiores canto antes despois da amputación. Cada prótese é seleccionada individualmente coa axuda dun cirurxián ortopédico, tendo en conta todos os criterios.
Rehabilitación social e laboral ou vida despois da amputación
 Coa perda do membro inferior, o paciente recibe unha discapacidade (1 ou 2 grupos). Pero coa axuda dunha rehabilitación moderna, o paciente volve completamente á vida cotiá. A prótesis correctamente seleccionada permítelle restaurar o máximo posible a función motora.
Coa perda do membro inferior, o paciente recibe unha discapacidade (1 ou 2 grupos). Pero coa axuda dunha rehabilitación moderna, o paciente volve completamente á vida cotiá. A prótesis correctamente seleccionada permítelle restaurar o máximo posible a función motora.
Pode traballar, empregarse de forma independente, pasar o tempo de lecer activamente, atopar unha familia e fillos.
Algunhas persoas con próteses incluso alcanzan altos niveis nos deportes.
Importante asistencia psicolóxica ao paciente. Despois, unha persoa está completamente confusa e non entende o que pasará despois.
É necesario que o paciente inculque confianza en si mesmo e no futuro. No exemplo doutros, demostramos que as próteses modernas devolven ao máximo a actividade motora. Isto, por suposto, é moito traballo, porque unha persoa aprende a camiñar de novo. Por iso, é importante facer todos os esforzos para recuperarse e non desistir.
Conclusión
Non é raro a amputación do membro inferior entre os pacientes con diabetes. Isto leva ao desenvolvemento de complicacións - síndrome do pé diabético.
Para que despois non leve á amputación da extremidade inferior, é importante controlar a súa enfermidade. Canto máis baixo é o azucre, menos afectará o corpo.
Pero non todo depende sempre do paciente, porque a diabetes é imprevisible. E se é necesaria a amputación para salvar unha vida, non hai que desesperar. A medicina moderna non permanece en pé. Desenvolvéronse moitas tecnoloxías para devolver ao paciente á súa vida activa habitual sen sentido de insolvencia.
Medida extrema pero necesaria: amputación de pernas na diabetes e as súas consecuencias
O rápido desenvolvemento da diabetes pode causar un dano enorme na saúde, provocando certos defectos no traballo de todos os sistemas e órganos.
A descompensación prolongada pode levar a que unha persoa afrontará as consecuencias máis inesperadas e tráxicas.
Os endocrinólogos defenden que son diabéticos os que adoitan amputar os dedos e, nalgúns casos, é necesario actuar con máis radicalidade - para eliminar toda a extremidade inferior.
Por suposto, tales intervencións cirúrxicas realízanse só nos casos máis extremos, cando a terapia farmacéutica non trouxo o efecto desexado. Por separado, paga a pena considerar que se poden evitar amputacións en diabete, pero suxeitas á aplicación atenta de todas as recomendacións médicas.
Por que se amputan extremidades inferiores en diabetes?
Cando un diabético non controla o nivel de glicemia, no seu corpo prodúcense procesos irreparables que interrompen o funcionamento do sistema nervioso e vasos importantes, destruíndo gradualmente a súa estrutura.
Como resultado de tal exposición, xorden as consecuencias máis perigosas e tráxicas.
Nunha persoa que ten diabetes, todas as arañazos e as feridas cicatrizan moito máis lentamente, o que pode causar gangrena. Esta patoloxía caracterízase por que o tecido danado morre gradualmente.
Os médicos experimentados foron capaces de desenvolver moitos métodos innovadores deseñados para combater tanto a diabetes como as súas consecuencias. Pero hai situacións en que a medicina tradicional e tradicional permanecen impotentes.
Neste caso, para salvar a vida do paciente, os médicos poden decidir amputar a extremidade. A intervención cirúrxica axuda a evitar a intoxicación, a proliferación do tecido afectado e a intoxicación sanguínea .ads-mob-1
As principais razóns polas que se poden amputar extremidades inclúen:
- a estrutura xeral dos vasos sanguíneos sufriu cambios patolóxicos. É importante considerar que isto se aplica non só ás canles de sangue grandes, senón tamén ás máis pequenas,
- procesos necróticos que se producen nas situacións máis complexas e avanzadas,
- o maior grao de dano nas terminacións nerviosas que se fan inviables.
É importante lembrar que estes factores por si só non poden levar á amputación das extremidades.
Só unha infección pode iniciar un proceso irreversible no corpo, co que o sistema inmunitario do paciente fallou. Depende só dunha persoa o forte e duradeiro que será a súa barreira inmune.
Se os médicos non conseguiron eliminar o proceso inflamatorio a tempo, a cirurxía radical considérase a única saída que axudará a salvar a vida dunha persoa.
Os signos iniciais de cambios tróficos son case imposibles de considerar a simple vista. Na maioría das veces, esta condición non presenta síntomas tanxibles.
Cando a gangrena faise máis pronunciada, pode ir acompañada das seguintes manifestacións:
- sensación periódica de frialdad ou queimaduras,
- formigueo desagradable e adormecemento nas pernas,
- a deformidade dos pés desenvólvese
- fatiga e pesadez nas pernas incluso con pouco esforzo físico e camiñando. Na maioría das veces, o paciente enfróntase a unha dor severa nos músculos do becerro.
Por separado, convén considerar que a gangrena está precedida doutra afección, que entre os médicos denomínase isquemia crítica. Neste caso, pequenos focos de úlceras tróficas aparecen necrose na pel do paciente. Nesta fase, unha persoa experimenta dor severa nas extremidades inferiores, que se intensifica nunha posición horizontal .ads-mob-2
A isquemia de grao crítico é unha condición de fronteira que require un tratamento cualificado, xa que simplemente non pode pasar. Ademais, tomar comprimidos non ten o efecto desexado.
Para minimizar as molestias e evitar posibles complicacións, é urxente restaurar a circulación sanguínea natural nas pernas. Se non, o paciente necesitará amputación no ano que vén.
Fases do desenvolvemento da gangrena
Cando un diabético non controla o seu estado de saúde e glicemia, os síntomas incómodos comezan a aumentar e a gangrena en si é visible a simple vista.
O paciente advirte que a temperatura e a cor da pel nas pernas están cambiando. As extremidades fanse frías e a pel faise dolorosa. Nalgúns casos poden formarse callos e inchazo.
A presenza dun estadio tardío de gangrena pode determinarse polos seguintes signos:
- longas curación de feridas que emiten un cheiro fetal,
- escurecemento da pel,
- descarga periódica de pus,
- falta completa ou parcial de abastecemento de sangue.
A amputación na diabetes mellitus: pernas, dedo, pé, consecuencias do dano nas extremidades
Unha complicación grave como a gangrena desenvólvese en persoas diagnosticadas de diabetes mellitus e está directamente relacionada coa síndrome do pé diabético. O risco de complicacións aumenta se unha persoa descompensada durante moito tempo, os valores de glicosa no sangue superan os 12 mmol e o nivel de azucre salta constantemente.
A síndrome do pé diabético está dirixida a danar as extremidades inferiores en diabéticos, tal enfermidade pode ocorrer se o azucre alto afecta aos troncos nerviosos e aos pequenos vasos sanguíneos, o que á súa vez leva a trastornos circulatorios.
Segundo as estatísticas, detéctase un trastorno similar no 80 por cento dos pacientes que padecen diabetes tipo 1 ou tipo 2 desde hai máis de 20 anos. Se o médico diagnostica gangrena debido ao longo curso da complicación, prescríbese amputación nas pernas para a diabetes.
Cun aumento do nivel de glicosa no sangue, os vasos sanguíneos se fan máis finos co paso do tempo e comezan a colapsar gradualmente, o que orixina unha angiopatía diabética. Ambas as embarcacións pequenas e grandes están afectadas. As terminacións nerviosas sofren cambios similares, como resultado do cal un diabético é diagnosticado con neuropatía diabética.
- Como consecuencia de violacións, a sensibilidade da pel diminúe, ao respecto, unha persoa non sempre sente que comezaron os cambios iniciais nas extremidades e seguen vivindo, sen ter en conta as complicacións.
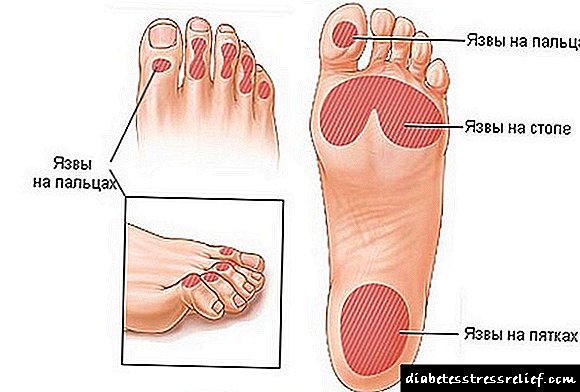
- Un diabético pode non prestar atención á aparición de pequenos cortes nas pernas, mentres que a zona danada nos pés e nos dedos dos pés non cura por moito tempo. Como resultado, comezan a formarse úlceras tróficas e, cando están infectadas, o risco de desenvolver gangrena das extremidades inferiores é elevado.
- Tamén poden afectar a aparición de gangrena varias feridas leves, cornos, uñas incrustadas, feridas na cutícula, danos nas uñas durante a pedicura.
A isquemia crítica, que consiste nunha falta de circulación sanguínea, pode converterse nun prexuízo de complicacións. O diabético ten síntomas en forma de dor frecuente nos pés e nos dedos dos pés, que se intensifican durante a camiñada, frialdade dos pés e diminución da sensibilidade das extremidades inferiores.
Despois dalgún tempo, as pernas poden observarse violacións, a pel está seca, cambia de cor, cóbrese con fisuras, formacións purosas necróticas e ulcerativas. Sen un tratamento adecuado, o maior risco é que unha persoa poida desenvolver gangrena.
A diabetes mellitus pode estar acompañada de gangrena seca ou mollada.
- A gangrena seca adoita desenvolverse a un ritmo bastante lento, ao longo de varios meses ou incluso anos. Inicialmente, o diabético comeza a sentir frío, dor e sensación de ardor nos pés. Ademais, a pel afectada comeza a perder sensibilidade.
- Este tipo de gangrena pódese atopar, por regra xeral, na área dos dedos das extremidades inferiores. A lesión é unha pequena lesión necrótica na que a pel ten unha ton pálido, azulado ou avermellado.
- Neste caso, a pel é moi seca e escamosa. Ao cabo dun tempo, o tecido necrótico queda morto e momificado, despois do que o tecido necrótico comeza a ser rexeitado.
- A gangrena seca non supón un maior risco para a vida, pero dado que o prognóstico é decepcionante e hai un maior risco de complicacións, a amputación dos extremos adoita realizarse con diabetes.
Con gangrena mollada, a zona afectada ten unha tonalidade azulada ou verdosa. A derrota vai acompañada dun forte olor pútrico, a aparición de burbullas na zona do tecido morto, un exame de sangue indica a aparición de leucocitosis neutrofílica. Ademais, o médico descobre canto é o indicador de ESR.
O desenvolvemento da gangrena húmida non se produce rapidamente, senón simplemente a un ritmo rápido. Nun diabético, a pel, o tecido subcutáneo, o tecido muscular e os tendóns están afectados.
Obsérvase un forte aumento da temperatura, a afección vólvese grave e a vida para o paciente.
O principal método para tratar a gangrena na diabetes é a intervención cirúrxica, é dicir, a amputación da perna por riba do xeonllo, do pé ou do pé. Se o médico diagnostica gangrena húmida, a resección da parte do corpo afectada realízase inmediatamente despois de detectar a violación para que as consecuencias non complicen a condición do paciente. Se non, pode ser fatal.
A cirurxía consiste en excisar o tecido morto que está situado por encima da zona de necrose. Así, se unha persoa ten diabetes mellitus, a amputación de todo o pé realizarase con gangrena de polo menos un dedo da extremidade inferior. Se o pé está afectado, a eliminación realízase máis alto, é dicir, a metade da perna inferior está amputada.
Ademais de que a amputación da perna realízase con gangrena na vellez, o corpo restaúrase despois da intoxicación e a infección.
Para este fin úsanse antibióticos de amplo espectro, transfúrmase sangue e realízase terapia de desintoxicación.
Para que a curación das suturas sexa máis rápida e o paciente trasladou con éxito o período posterior á cirurxía, é necesaria unha rehabilitación completa.
- Durante os primeiros días despois da cirurxía, os médicos suprimiron unha gran cantidade do proceso inflamatorio e evitan o maior desenvolvemento da enfermidade. A parte amputada do corpo está ligada todos os días e as suturas son tratadas.
- Se non fose necesario amputar toda a perna, pero só o dedo afectado, non se requiren próteses e os diabéticos viven cunha perna sa. Non obstante, incluso neste caso, o paciente adoita experimentar unha dor fantasma severa e dubida en moverse nos primeiros días.
- Despois de amputar a zona afectada, o membro danado colócase nunha certa elevación para reducir o inchazo dos tecidos. A amputación da perna é un perigo, xa que durante o período de rehabilitación, se non se seguen as regras, pódese levar unha infección.
- Un diabético debe seguir unha dieta terapéutica, masaxear a extremidade inferior todos os días para mellorar o drenaxe linfática e a subministración de sangue a tecidos sans.
- Durante a segunda e a terceira semana, o paciente debe deitarse pasivamente no seu estómago nunha superficie dura. As partes saudables do corpo deben amasarse con ximnasia para fortalecer os músculos, aumentar o ton muscular e preparar o corpo para o inicio da actividade motora.
O equilibrio se adestra preto da cama, o paciente agárrase ás costas, realiza exercicios para a musculatura e os brazos. Se se realizan próteses, os músculos deben manterse fortes, xa que despois da amputación se perturba o mecanismo natural de marcha.
Se o diabético está avanzado, mentres que a duración da diabetes é superior a 20 anos, todo debe facerse para evitar o desenvolvemento de complicacións en forma de gangrena.
Para este fin, cómpre controlar regularmente o azucre no sangue cun glucómetro. Unha vez cada tres meses, o paciente fai un exame de sangue para a hemoglobina glicada.
Tamén é importante seguir unha dieta especial, tomar un medicamento diabético ou insulina. Cando as feridas leves aparecen na pel, deben ser tratadas de inmediato.
A principal prevención das complicacións é o coidado hixiénico da afección dos pés, a súa hidratación e o lavado. Masaxes É necesario levar só zapatos cómodos que non limiten as extremidades inferiores. Os diabéticos deberían facer unha regra facer exames diarios de pés e pernas para detectar oportuno calquera dano na pel. As plantillas ortopédicas especiais para diabete son perfectas.
Os médicos tamén recomendan facer ximnasia preventiva das extremidades inferiores.
- O paciente está sentado na alfombra, tira as medias sobre si mesmo, e despois quítalle del.
- Os pés están dobrados e reducidos cara atrás.
- Cada pé realiza unha rotación circular.
- O diabético aperta os dedos dos pés o máximo posible e os desprende.
Cada exercicio realízase polo menos dez veces, tras o que se recomenda unha masaxe lixeira dos pés. Para iso, o pé dereito colócase no xeonllo do pé esquerdo, o membro masase suavemente desde o pé ata a coxa. A continuación, as pernas cambian e o procedemento repítese co pé esquerdo.
Para aliviar o estrés, unha persoa está no chan, levanta as pernas e agita levemente. Isto mellorará o fluxo de sangue aos pés. A masaxe faise cada día dúas veces ao día. O vídeo neste artigo dirá se a gangrena pode ser tratada sen amputación.
Onipko, V.D. Libro para pacientes con diabetes mellitus / V.D. Onipko. - Moscova: Luces, 2001 .-- 192 p.
Manukhin I. B., Tumilovich L. G., Gevorkyan M. A. Endocrinoloxía xinecolóxica: monografía. , GEOTAR-Media - M., 2013 .-- 272 p.
Zakharov Yu.L. Medicina india. Receitas de ouro. Moscova, Editorial Pressverk, 2001.475 páxinas, 5.000 exemplares

Déixeme presentarme. Chámome Elena. Levo máis de 10 anos traballando como endocrinólogo. Creo que actualmente son un profesional no meu campo e quero axudar a todos os visitantes do sitio a resolver tarefas complexas e non así. Recóllense e procesan coidadosamente todos os materiais do sitio para transmitir o máximo posible toda a información necesaria. Antes de aplicar o descrito no sitio web, é sempre necesaria unha consulta obrigatoria con especialistas.
As consecuencias
A amputación dunha extremidade é un procedemento traumático moi complexo. Tal operación é imposible sen máis apoio farmacéutico do corpo. Ademais, cando se realizan procedementos terapéuticos despois da cirurxía, é imposible sen o alivio da dor coa axuda de anestésicos e analxésicos. O síndrome da dor desaparece despois da curación completa da ferida. Para os efectos da eliminación a curto prazo da dor no período postoperatorio, prescríbese a administración de medicamentos non hormonais que poden aliviar a inflamación.
Coa aparición constante de dores fantasmas longos e graves na rexión do membro amputado, prescríbense fisioterapia, procedementos de masaxe e así por diante.
Un punto importante despois da amputación de pernas en diabetes é a prevención da atrofia muscular. Debe entenderse que calquera procedemento iniciado a tempo terá un efecto positivo, mentres que o proceso de atrofia en curso é bastante difícil de deter e reverter.
As complicacións da amputación inclúen tamén a manifestación dun hematoma localizado baixo a pel. Só un cirurxián que detén correctamente a hemorraxia durante a intervención cirúrxica pode evitar a súa aparición. Para realizar o lavado da ferida, instálanse tubos que se retiran ao cabo de media semana. A eliminación da contractura muscular pode reducirse á aplicación de material de xeso na zona do xeonllo e á implantación precoz da ximnasia necesaria.
Pode eliminar a depresión e mellorar o estado de ánimo despois da cirurxía con antidepresivos. Para aliviar o hinchazón das extremidades, use un dispositivo de vendaxe especial.
Rehabilitación

O principal obxectivo da rehabilitación despois da amputación das pernas é evitar a aparición de inflamacións na área de operación.
O coidado despois da extracción da perna por riba do xeonllo depende de se a enfermidade gangrenosa seguirá progresando. Para este fin, son necesarios os apósitos e tratamentos antisépticos do toco restante. Se non se seguen estas regras, hai posibilidades de infección secundaria.
Para aumentar a esperanza de vida despois de amputar a perna, é necesario asegurarse de que non haxa hinchazón da extremidade, lesións repetidas e infección, xa que isto pode contribuír ao desenvolvemento de complicacións graves postoperatorias.
Recoméndase seguir unha dieta, procedementos de masaxe enriba do toco.
Se non se realiza un desenvolvemento oportuno da perna, poden producirse violacións das articulacións e outros sistemas motores. Para este propósito, ao paciente prescríbense exercicios especiais de mellora da saúde, masaxes.
A partir do período postoperatorio precoz, cómpre prepararse para as medidas de rehabilitación e aprender a camiñar sen a axuda doutros.
A tarefa principal das medidas de rehabilitación para restaurar a perna dun diabético despois da cirurxía é restaurar a forza muscular. É imprescindible repetir todos os exercicios diariamente, o ton muscular totalmente restaurado é a clave dos próteses.
A recuperación postoperatoria inclúe:
- Fisioterapia, consistente en moitos procedementos. Estes inclúen: tratamento con ultravioleta, oxigenoterapia e baroterapia.
- Exercicios de fisioterapia, exercicios de respiración.
- Exercicios para preparar o toco de cargas.
Esperanza de vida despois da amputación
A maior porcentaxe de diabéticos pregunta aos lectores a cantidade de que viven despois da amputación das pernas na diabetes. No caso de que a intervención cirúrxica se realizase puntualmente, a amputación non supón ningún perigo para o paciente.
Despois do alto recorte das pernas por encima da área femoral, os diabéticos non poden vivir moito tempo. Moitas veces morren dentro dun ano. As mesmas persoas que foron capaces de superarse e comezaron a usar a prótese viven tres veces máis.
Despois da amputación da perna inferior sen unha rehabilitación adecuada do período, máis do 1,5% dos pacientes morren, outra parte necesita amputación repetida. Os diabéticos que están en prótese morren por veces menos. Tras a amputación do dedo e as reseccións no pé, os pacientes poden vivir unha longa vida.
A amputación das pernas é un procedemento desagradable con moitas consecuencias negativas. Para evitar o desenvolvemento de enfermidades e patoloxías que levan a amputación, é necesario controlar coidadosamente o indicador cuantitativo das moléculas de azucre no sangue.