Como vivir se o azucre descende: hiperglucemia: síntomas e primeiros auxilios
Ás veces, un exame de sangue nun neno mostra un aumento de azucre, o que provoca pánico nos pais. Pero as anormalidades nos resultados das probas non sempre indican a diabetes. Os especialistas identifican toda unha gama de causas fisiolóxicas que provocan un aumento do azucre no sangue nos nenos e os pais deben estar pendentes delas.

Normalmente, en nenos menores dun ano, o índice de azucre é de 2,8-4,4 mol / g, de 1 a 5 anos ––3,3–5,0 mol / g, de entre 17 e 17 anos ––– 3–5–5,5. mol / g
O azucre elevado no sangue ou a hiperglucemia suxiren principalmente a diabetes. Pero antes de facer tal conclusión, é necesario excluír outras posibles causas do fenómeno.
A explicación máis evidente para un alto contido de azucre é unha violación das regras para preparar a súa análise. Se o neno toma comida máis tarde de 9 a 12 horas antes do procedemento ou come moitos doces o día anterior, a análise mostrará un aumento do nivel de glicosa. Polo tanto, a mostraxe de sangue lévase a cabo cun estómago baleiro pola mañá e os pais necesitan revisar a dieta do neno antes do estudo.
O aumento temporal do azucre no sangue pode producirse debido ao estrés mental, o estrés, o consumo regular de alimentos altos en calorías e carbohidratos. Tamén pode ser causado por queimaduras, febre, dor, obesidade e o uso de medicamentos que desencadeen un aumento dos niveis de glicosa.
O aumento do azucre nos nenos pode ser causado por algunhas razóns patolóxicas.
- Diabetes mellitus. Os nenos son máis frecuentemente diagnosticados con tipo 1, dependente da insulina, no que diminúe a secreción de insulina polo páncreas.
- Tirotoxicosis. O azucre aumenta como resultado da descomposición de hidratos de carbono asociados ao aumento da produción de hormonas tiroideas.
- Tumor da glándula suprarrenal. Provoca un aumento da secreción de cortisol ou adrenalina, o que provoca un aumento dos niveis de azucre e pode causar diabetes esteroide.
- Tumor hipofisario. Provoca un aumento da produción de hormona adrenocorticotrópica (ACTH), que á súa vez activa a liberación de hormonas suprarrenais e un aumento da glicosa.
- Terapia con glucocorticoides a longo prazo. Convértese na causa da gluconeoxénese no fígado, o que produce un aumento do azucre no sangue.
- Estrés crónico A causa fisiolóxica dun aumento da produción de adrenalina, cortisol, ACTH. O azucre elevado neste caso é unha reacción protectora ante factores externos.
A hiperglicemia vai acompañada de síntomas característicos e patoloxías concomitantes. No contexto de altos niveis de glicosa, poden progresar enfermidades dos sistemas nervioso e cardiovascular, riles e ollos.
Un aumento do azucre no sangue adoita ir acompañado de síntomas característicos, incluíndo:
- sede constante (polidipsia) e micción rápida (poliuria), episodios de enuresis nocturna,
- aumento do apetito e ansias por doces,
- somnolencia, debilidade, concentración deteriorada, deterioración xeral da saúde,
- unha forte diminución do peso corporal (típica para a diabetes tipo 1, máis común na infancia),
- sudoración excesiva.
O alto nivel de azucre provoca unha serie de procesos patolóxicos no corpo. A deshidratación gradual dos tecidos afecta o estado da lente do ollo, provoca deficiencias visuais. O neno pode non entender estes cambios e non falar deles.
Nas nenas, a diabetes adoita provocar tordo. Nos nenos pequenos, o aumento do azucre provoca o desenvolvemento de infeccións por fungos. Así, por exemplo, é posible a aparición de erupcións graves de cueiros, que é difícil curar ata que a glicosa volva á normalidade.
A complicación máis perigosa da diabetes nos nenos é a cetoacidosis, que ás veces leva á morte. A afección vai acompañada de náuseas, aumento da respiración, cheiro a acetona da boca, dor abdominal, debilidade. Requírese atención médica de emerxencia. Os primeiros signos de diabetes adoitan pasar desapercibidos e a enfermidade é diagnosticada despois de que o neno con cetoacidosis diabética caia en mans dos médicos. Polo tanto, os pais deben controlar atentamente o comportamento do neno e as súas queixas sobre o benestar.
A diabetes é máis probable que haxa nenos nacidos con sobrepeso que teñen trastornos endocrinos conxénitos. Os factores de risco tamén inclúen obesidade, herdanza e baixa inmunidade. Pódese controlar a diabetes. O tratamento oportuno iniciado pode inhibir o desenvolvemento de complicacións.
Diagnósticos
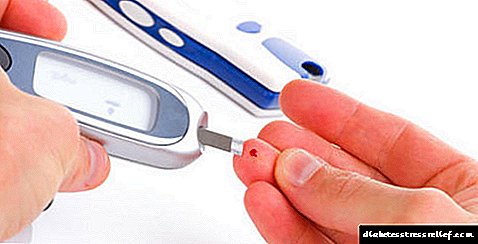
Unha proba de sangue para o azucre tómase pola mañá antes do almorzo. Desde a última comida, deberían pasar polo menos 10-12 horas. Durante este período, o neno debe absterse de beber excesivamente, actividade física, emocións fortes.
Se a primeira proba de sangue para o azucre revelou un aumento do nivel de glicosa, recoméndase someterse a unha proba de tolerancia á glicosa. Realízase en dúas etapas. En primeiro lugar, o sangue é extraído dunha vea ou dedo nun estómago baleiro, despois do que o neno bebe unha solución de glicosa. A continuación, cada 30 minutos durante 2 horas, repítese a mostraxe de sangue. O resultado do estudo é unha gráfica da concentración de glicosa no plasma sanguíneo.
En nenos sans, o indicador non supera os 6,9 mmol / l, cos prediabetes pode achegarse ao nivel de 10,5 mmol / l, coa diabetes aumenta aínda máis.
A terapia para a diabetes é prescrita por un pediatra ou endocrinólogo. A principal tarefa do especialista neste caso é manter a glicosa ao nivel da norma fisiolóxica. A diabetes mellitus pode depender da insulina ou non dependente da insulina e as tácticas variarán en cada caso.
A diabetes mellitus tipo 1 (dependente da insulina) é máis común na infancia. Está asociado a procesos patolóxicos nos illotes de Langerhans. As illas son unha acumulación de células endocrinas na cola do páncreas e son responsables da secreción de insulina. O seu dano pode ser causado por varias razóns. No caso da diabetes tipo 1, este é un ataque de células de tecido linfoides: a enfermidade é de natureza autoinmune.
En case todos os casos, a diabetes tipo 1 require inxeccións de insulina humana. Realízanse diariamente, unha ou varias veces durante o día, segundo o tipo de fármaco. As inxeccións son necesariamente complementadas cun aumento da actividade física. Isto permítelle manter o peso corporal normal e consumir reservas de glicosa. Os pais deben controlar a inxestión de azucre a través dunha dieta baixa en carbohidratos. Tamén é necesario comprobar o nivel de glicosa no sangue, para o que debes mercar un glucómetro. En caso de hipoglucemia, o neno debe ter sempre un produto con hidratos de carbono con el. En situacións graves, pode ser necesaria unha inxección de glucagón.
A diabetes mellitus tipo 2 (non dependente da insulina) é rara nos nenos. A súa causa pode ser a obesidade, a falta de exercicio, as drogas hormonais, as enfermidades endocrinas. Con esta forma da enfermidade, prescríbense biguanidas - medicamentos que reducen o azucre no sangue, sen estimular a secreción de insulina. Estes inclúen Metformin, Glucophage, Glucophage Long, Siofor. Ademais, é importante controlar a inxestión de azucre con alimentos a través da dieta, así como reducir a súa concentración no sangue mediante a actividade física.
Unha dieta correctamente seleccionada é parte integrante do tratamento da diabetes en nenos. Permite manter procesos metabólicos a nivel fisiolóxico, mellora a calidade de vida, aumenta a eficiencia. A dieta baséase nos seguintes principios:
- restrición de carbohidratos
- calorías moderadas
- predominio de alimentos fortificados,
- comendo ao mesmo tempo, 5 veces ao día en pequenas porcións,
- cear a máis tardar 2 horas antes de durmir.
Os carbohidratos con alimentos deben entrar no corpo de xeito uniforme para non provocar cambios bruscos nos niveis de glicosa. Saltar lanches pode levar a unha crise hipoglucémica.
Con azucre elevado en sangue para nenos, prohíbense alimentos doces, produtos de panadaría, comida rápida, arroz, sêmola, cebada de perlas, puré de patacas, plátanos, peras e uvas, pasas e datas, queixo cottage, manteiga e margarina, carne e peixe de variedades graxas. . Existe unha restrición aos alimentos graxos, fritos, afumados e salgados, comidas convenientes, salsas, especias, bebidas que conteñan azucre ou alcol.
A base da dieta son alimentos con índice glicémico baixo e medio. Isto pode ser asado a base de masa sen levadura, vexetais frescos, carne guisada e cocida, fígado, carne de tenreira, peixes con pouca graxa, produtos lácteos con pouca graxa, ovos, legumes e mariscos. Entre os cereais, a cebada e a cebada, o hércules, o trigo mouro e o millo. Podes incluír na dieta variedades sen sabor de froitas, bagas e zumes deles, té branco e verde, zumes vexetais, bebidas de froitas e bebidas de froitas, café débil. De doces, mermelada, doces, marmeladas. Consulte a un médico sobre a introdución de novos produtos na dieta.
O aumento do azucre no sangue non sempre indica diabete, pero en todo caso esta é unha ocasión para prestar máis atención á súa saúde. A enfermidade require controlar a nutrición e a actividade física, tomar medicamentos ou inxectar insulina. Se segues todas as recomendacións do médico, podes atrasar a aparición de complicacións diabéticas e manter a alta calidade de vida dun pequeno paciente.
Que é isto
A hiperglucemia é un distintivo de problemas endocrinos, en particular como a diabetes mellitus (DM). Pódese recoñecer mediante probas de laboratorio: mostraxe de sangue capilar ou venoso, ou usando un glucómetro portátil.
Existen dous tipos específicos de patoloxía:
- Despois de comer (posprandial). O nivel de glicosa supera a marca de 10 mmol / L (cunha norma de 7,8 mmol / L),
- O xaxún (o intervalo entre a toma de sangue e a última comida é superior a 8 horas). O indicador supera a marca de 7,2 mmol / l (a norma dos indicadores debería variar entre 3,3 e 5,5 mmol / l).
Importante non confundir o concepto "hiperglicemia" e "hipoglucemia" - Son dúas condicións fundamentalmente diferentes que presentan diferenzas no coeficiente de dispoñibilidade de azucre, así como un mecanismo de aparición diferente.
As súas principais diferenzas son as seguintes:
- Con hipoglucemia, hai unha diminución do nivel de glicosa (inferior a 3,3 mmol / l), coa hiperglicemia, un aumento,
- Unha diminución do nivel de azucre en presenza de diabetes pode ser provocada por un exceso de dose de insulina, un aumento da deficiencia,
- A hipoglicemia pode desenvolverse fóra da enfermidade endocrina. O impulso pode ser a fame banal,
- Unha diminución da glicosa durante a hipoglucemia pode producirse drasticamente, en contraste co estado inverso, que se caracteriza por un aumento gradual dos indicadores.

Os dous estados teñen unha característica común - a falta de tratamento adecuado provoca coma. As consecuencias do coma poden ser diferentes: edema cerebral, alteración mental e cerebral, inhibición da funcionalidade de órganos e extremidades.
O mecanismo de desenvolvemento da patoloxía
Aproximadamente o 8% da poboación mundial padece diabete, dos que a cota de león representa a patoloxía tipo I e ocupa arredor do 5% do total.
A hormona insulina, que é producida polo páncreas, axuda a manter os niveis de azucre.
O seu aumento anormal pode ocorrer:

O mecanismo do corpo é o seguinte: o exceso de azucre ante un fondo de falta de insulina bloquea a capacidade da glicosa para entrar nas células do corpo. A partir da falta de enerxía nas células, comeza o proceso de dividir graxas, como resultado da que se forma a acetona.
Como resultado da análise da orina, detectarase a presenza de corpos cetonas. Entran no torrente sanguíneo, o que leva a un desequilibrio no equilibrio acedo do corpo. Neste caso, o glicóxeno contido no fígado tamén comeza a descompoñerse nunha simple substancia: a glicosa. Isto aumenta aínda máis o azucre no sangue e, polo tanto, provoca a formación de corpos cetonas.
O resultado de todo o proceso - un aumento prolongado do azucre, que provoca ketonuria - un exceso de corpos de acetona na orina e tamén leva a unha violación do metabolismo dos carbohidratos. (cetoacidosis). A neglixencia destes factores pode levar a unha condición máis grave - coma diabético.
Para evitar a aparición de condicións agudas, cómpre coñecer os principais factores e causas da clínica:
- A falta de produción de hormonas, isto inclúe unha inxección perdida (se hai diabetes),
- Situacións estresantes (a curto e longo prazo),
- Sobrecarga e falta de sono,
- Agotando actividade física,
- Infeccións de diversas etioloxías,
- Dieta alta e con exceso de calorías.
 Non sempre a diabetes é a causa principal do problema, hai outros factores:
Non sempre a diabetes é a causa principal do problema, hai outros factores:
- Inhibición das funcións pancreáticas nun contexto de varias enfermidades, tamén hai parte das neoplasias oncolóxicas,
- Tomar certos tipos de drogas,
- Feridas graves
- Problemas endocrinos, como hipertiroidismo,
- Neoplasias produtoras de hormonas
- Síndrome de Cushing
Ademais dos resultados característicos dos ensaios clínicos, un cambio patolóxico na glicosa no sangue maniféstase por varios síntomas. Os pacientes non prestan atención inmediatamente a algúns deles, o que agrava o curso da enfermidade.
Os principais síntomas do alto contido de azucre inclúen:
- Náuseas
- Baixa concentración de visión no medio de dores de cabeza graves,
- Fatiga e somnolencia,
- Transpiración
- Latido cardíaco
- Estreñimiento, diarrea e outros defectos no tracto dixestivo,
- Coceira
- Cambios no apetito con máis perda de peso,
- Orinación rápida
- Rexeneración da pel baixa,
- Intensa sede
- Perda de conciencia.
Se se observan manifestacións dun ou máis síntomas, o estudo dunha proba de sangue é prioritario.

Non auto-medicar. Na práctica médica, hai algo coma a hiperglicemia posthipoglicémica (síndrome de somoji) Esta é a resposta do corpo á introdución dun exceso de dose de insulina.
A liña de fondo é: o exceso de hormona inxectada provoca hipoglucemia, o que leva o corpo a un estado de estrés. Activa as glándulas suprarrenais, hai unha produción activa de adrenalina e hormonas glucocorticoides bioloxicamente activas. Así, aumenta o UG total e tamén se estimula a descomposición de graxas (lipólise).
No contexto da patoloxía, poden desenvolverse outras enfermidades:
O patrón sintomático da patoloxía en nenos é idéntico ao dun adulto. Pero é importante notar que a maioría dos nenos de primaria e adolescencia non presentan síntomas clínicos na diabetes tipo 2. Isto débese ao curso moderado da enfermidade, en contraste coa diabetes tipo I. É dicir, a maioría dos nenos non dependen da insulina.
Primeiros auxilios
 Se o paciente ten os primeiros signos de hiperglicemia grave, é moi importante a atención puntual de emerxencia.
Se o paciente ten os primeiros signos de hiperglicemia grave, é moi importante a atención puntual de emerxencia.
É a seguinte:
- Mídese o azucre no sangue
- Se se observa un aumento do contido, adminístrase unha inxección de insulina.Repítese cada 2 horas ata que o glucómetro mostre unha taxa de glicosa,
- Pode lavar o estómago con auga morna de sodio,
- A falta de dinámicas positivas, é necesaria a hospitalización urxente.
Se non se diagnostica diabetes, entón os primeiros auxilios redúcense á eliminación de síntomas. A decocción de herbas, froitas, auga mineral e limpeza húmida da pel axudarán aquí.
Tratamento da enfermidade
A DM é unha enfermidade crónica, pero os niveis de glicosa poden manterse dentro dos límites normais por:
- Exercicio moderado
- Beber moito
- Axuste do tratamento con drogas por parte do seu médico.
Unha das formas máis eficaces de manter un índice glicémico normal é facer dieta e controlar a inxestión de carbohidratos, o chamado unidade de pan. Tales unidades non se poden consumir máis de 25 por día, isto corresponde a 375 g de hidratos de carbono.
Vídeo útil
Vídeo útil e positivo sobre o papel da hiperglicemia nas complicacións da diabetes:
A tarefa principal de toda persoa sa debe ser a prevención da diabetes, e os diabéticos deben seguir estrictamente as recomendacións e instrucións do médico que asiste. É necesario observar o "chan medio" en todo, e tamén levar o xeito de vida máis correcto.
Patóxeno editar texto wiki
| editar texto wikiDise que o contido de azucre está baixo de 3,3 mmol / L para os adultos.
A un nivel de glicosa inferior a 2,75 mmol / L, comezan a verse afectadas moitas funcións importantes nunha persoa.
Non obstante, tamén importa a taxa de redución de azucre.
Algúns diabéticos séntense tolerantes incluso cun nivel de glicosa de 2,2 mmol / L.
Se o nivel de glicosa no sangue baixa por baixo de 1,8 mmol / L, isto é extremadamente perigoso, xa que leva a coma.
Graos de hipoglucemia
Segundo a gravidade dos síntomas distínguense 3 graos: leves, moderadas e graves.
Con grao leve, unha persoa pode proporcionar a asistencia necesaria para o seu corpo.
Cun grao 2 (medio), os síntomas únense:
- excesiva axitación ou somnolencia,
- palidez, suor fría,
- a aparición de adormecemento no corpo,
- visión borrosa
- taquicardia
- "Rodillas de algodón".
Moitas veces esta etapa confúndese coa intoxicación por alcohol. Co estadio 2, unha persoa xa necesita axuda para a introdución de glicosa pola boca.
Cun grao 3 (grave), aparecen signos:
- desorientación
- calambres (reminiscencia da epilepsia)
- violación de tragar
- perda de coñecemento e desenvolvemento de coma.
Os síntomas da falta de azucre no sangue son un mecanismo de protección, o que indica a necesidade de medidas urxentes para introducir hidratos de carbono dixestibles no corpo.
Os síntomas poden indicar unha diminución da glicosa no sangue:
- suor
- somnolencia
- fatiga
- aumento do apetito
- ansiedade ou ansiedade
- atención prexudicada
Unha persoa pode ter varios destes síntomas.
A manifestación máis característica da hipoglucemia é a fatiga e a debilidade extremas, que non desaparecen nin sequera despois dun bo descanso.
Normalmente esta condición desaparece despois de comer, especialmente comendo doces.
Se non respondes a tales síntomas, entón a situación pode empeorar e converterse en perigo para a vida.
Como identificar un ataque agudo de hipoglucemia? Maniféstase na forma:
- suor
- sobreexcitación ou repentino sentimento de agresión que termina en desmaio,
- calambres.
Os síntomas na muller
Na maioría das veces as mulleres sofren esta enfermidade debido á diabetes. Especialmente común é a hipoglucemia de tarde en diabetes mellitus tipo 2 ou en mulleres embarazadas.

Os pacientes con bulimia ou anorexia adoitan ter unha hipoglucemia en xaxún.
Os síntomas nos nenos
Os nenos cunha diminución do azucre no sangue caracterízanse por mareos, debilidade e trastornos do comportamento (estado de ánimo, mal rendemento, desobediencia) e convulsións.
Os nenos menores de 5 anos non poden valorar o deterioro do seu benestar e axudarse a si mesmos.
Polo tanto, nos nenos, unha forma leve pode converterse inmediatamente nunha grave.
É importante que os pais do neno informen a tempo dos seus arredores sobre a posibilidade de convulsións nun bebé e que este non padeza de epilepsia.
Causas da hipoglucemia nocturna
- uso prolongado de certos medicamentos,
- unha sobredose de preparados de insulina,
- violación da dieta, consumo de alcol,
- estrés psicoemocional, neurosis, estado de ánimo baixo, depresión e estrés,
- un tumor no páncreas, exceso de produción de insulina,
- insuficiencia hepática
- estiramento excesivo dunha escala física (con traballo físico pesado durante o deporte).
Tipos de coma na diabetes
Hai etapas leves e graves da enfermidade, pero cada un deles ten unha serie de síntomas comúns:
- violación da coordinación
- náuseas
- mareos, ata perda de conciencia,
- suor fría
- aumento da frecuencia cardíaca.
Os síntomas da hipoglucemia pódense corrixir con glicosa e preparación de dextrosa, o chamado azucre facilmente dixerible.
Baixa no azucre no sangue

A hipoglucemia nocturna é unha diminución do azucre no sangue ás 3 horas. Moitas veces permanece non recoñecido durante moito tempo, causando así danos a longo prazo nas células do cerebro.
Maniféstase cos seguintes síntomas:
- fatiga constante da mañá,
- sudoración profusa durante a noite,
- tremendo nun soño
- malos soños
- glicosa no sangue 11,9 mmol / l ou máis.
Se o feito de hipoglucemia nocturna establécese pola mañá, paga a pena medir a glicosa pola noite.
O desenvolvemento de hipoglucemia en violación da dieta
Na maioría das veces, un aumento do azucre prodúcese en pacientes con diabetes. A hiperglucemia en xaxún require un control do médico: é necesario axustar constantemente a dose de insulina.
Para provocar convulsións hipoglucémicas no corpo, son capaces os trastornos dietéticos e os problemas do sistema dixestivo. Estas violacións poden incluír as seguintes:
- Síntese insuficiente de enzimas dixestivas. Tal violación pode provocar unha falta de azucre no sangue por falta de absorción de glicosa no tracto gastrointestinal.
- Alimentación irregular e comidas.
- Unha dieta desequilibrada que contén azucre insuficiente.
- Unha gran carga física no corpo, que pode provocar un ataque de deficiencia de azucre nos seres humanos, se non é posible tomar unha dose adicional de glicosa.
- Normalmente, un paciente con hipoglucemia diabética pode ser causado por beber alcol.
- A hipoglicemia pode ser desencadeada por medicamentos para a perda de peso e unha dieta estrita, ao tempo que se adheri á dose recomendada de insulina.
- Neuropatía diabética, que provocou un lento baleirado do tracto dixestivo.
- O uso de insulina rápida antes das comidas cun atraso simultáneo na inxestión de alimentos.
Os pacientes con diabetes mellitus tipo 2 non deben experimentar unha forte sensación de fame por unha saúde normal. A aparición de fame é o primeiro signo de falta de azucre no sangue dun paciente que ten un segundo tipo de diabetes. Isto require un axuste constante da dieta do paciente en presenza de diabetes tipo 2.
Ao tomar medicamentos para baixar os niveis de azucre, debes recordar o nivel normal de glicemia, que é individual para cada persoa. Os indicadores óptimos son aqueles que coinciden coa norma fisiolóxica nunha persoa sa ou se achegan a ela.
Se a cantidade de azucre se desvía cara ao lado menor, o paciente comeza a hipovatarse - comeza a amosar signos de hipoglucemia, o que provoca unha falta de azucres no plasma sanguíneo.
Os primeiros signos de falta de hidratos de carbono comezan a aparecer en formas lixeiras de malestar e vanse acentuando co paso do tempo.
O primeiro síntoma da falta de hidratos de carbono é unha sensación de fame severa. Co novo desenvolvemento da hipoglucemia, obsérvanse os seguintes síntomas nunha persoa:
- palidez da pel,
- aumento da suor
- unha forte sensación de fame
- aumento da frecuencia cardíaca,
- cólicos musculares
- diminución da atención e concentración,
- a aparición de agresividade.
Ademais destes síntomas, a hipoglucemia pode provocar que unha persoa enferma se sente ansiosa e náuseas.
Estes síntomas ocorren con hipoglucemia, independentemente de que tipo de diabetes se diagnostique no paciente.
Nos casos en que continúa unha diminución adicional do contido de azucre no corpo dun paciente que sofre diabetes mellitus, o paciente desenvolve:
- debilidade
- mareos
- dor de cabeza grave de diabetes
- alteración do funcionamento do centro da fala no cerebro,
- sensación de medo
- coordinación prexudicada dos movementos
- calambres
- perda de coñecemento.
Os síntomas poden non aparecer ao mesmo tempo. Na fase inicial do desenvolvemento da hipoglucemia poden aparecer un ou dous síntomas aos que o resto se unen posteriormente.
No caso de que un paciente diabético non poida controlar a situación e non poida adoptar medidas preventivas para evitar o desenvolvemento dun estado hipoglucémico será necesaria a axuda dos que o rodean.
Normalmente, co desenvolvemento de complicacións, o corpo do paciente está debilitado e inhibido durante a hipoglucemia. Unha persoa neste período está case inconsciente.
Nun momento así, o paciente non é capaz de masticar a pastilla nin comer algo doce, xa que existe un grave risco de sufocar. En tal situación, o mellor é empregar xeles especiais que conteñan gran cantidade de glicosa para deter o ataque.
Nese caso, se o paciente é capaz de tragar movementos, entón pode recibir unha bebida doce ou un zume de froita, o té doce quente é moi adecuado nesta situación. Durante un ataque de hipoglucemia, debes controlar coidadosamente o estado da persoa enferma.
Despois de estabilizar a condición do paciente, débese medir a cantidade de azucre no corpo e cantidade de glicosa debe introducirse no corpo para normalizar o estado do corpo.
No caso de que un paciente con diabetes mellite desapareza, deberá:
- Introduce un pau de madeira entre as mandíbulas na boca do paciente para que a lingua non se morde.
- A cabeza do paciente debe dirixirse cara a un lado para que o paciente non sufra secrecións salivares.
- Inxecta unha solución de glicosa intravenosa.
- Chama con urxencia a unha ambulancia.
Co desenvolvemento da hipoglucemia, o cerebro padece unha falta de enerxía. En que poden producirse trastornos irreparables, o estado de inanición de glicosa afecta negativamente ao estado do sistema cardíaco e vascular.
A saída incorrecta do estado hipoglucémico leva a un forte salto do azucre no sangue, esta condición pode provocar o desenvolvemento de hipertensión e ataque cardíaco. Cun forte aumento do azucre no sangue, é posible o desenvolvemento da insuficiencia renal. O vídeo neste artigo continuará o tema da hipoglucemia.
Hiperglucemia infantil
O estado contrario á hipoglucemia: a hiperglucemia nos nenos pode ocorrer de diferentes xeitos. Todo depende do grao da enfermidade:
- luz - ata 7 mmol / l,
- medio - ata 11 mmol / l,
- pesado: ata 16 mmol / l.
Pero en todo caso, esta condición debería diagnosticarse o antes posible, e brindaráselle ao neno a asistencia necesaria.
Síntomas do azucre no sangue
Hai tres síntomas principais da hiperglucemia en nenos:
- sede constante
- micción constante
- dores de cabeza.
Con hiperglucemia, tamén se produce un estado de cetoacidosis, pero nun contexto de aumento de azucre no sangue. Esta é unha condición perigosa que, en ausencia de control, pode levar a insuficiencia renal.
Causas da alta glucosa nos nenos
A hiperglucemia na infancia, en primeiro lugar, pode ser causada pola diabetes mellitus tipo 1. A diabetes primaria refírese en 75% dos nenos con azucre elevado no sangue.

Esta é unha enfermidade autoinmune na que a insulina deixa de producirse no páncreas. Os médicos identifican tamén outras causas de hiperglicemia:
- enfermidades infecciosas
- comer en exceso, unha gran cantidade de hidratos de carbono nos alimentos,
- baixa actividade física,
- subliña.
Un papel importante no desenvolvemento da enfermidade e, como resultado, a aparición da diabetes tipo 2 xoga a obesidade, que se manifesta non só por un aumento da masa de graxa, senón tamén pola acumulación de graxa no sangue.
Isto aumenta a carga no fígado, corazón e riles.
Sinais dunha condición hiperglicémica
O desenvolvemento de coma hiperglicémico prodúcese gradualmente - pode ser varias horas ou días. Nos nenos, desenvólvese durante o día. Os signos que aparecen están precedidos dela:
- dor de cabeza persistente
- intensa sede
- debilidade e somnolencia,
- un aumento na cantidade diaria de ouriña,
- respiración rápida
- náuseas e vómitos.
12-24 horas despois de aparecer os primeiros signos, o estado empeora, aparece a apatía de todo, a orina deixa de excretarse completamente, aparece o cheiro a acetona da boca e a falta de respiración. A respiración dunha persoa faise frecuente con suspiros profundos e ruidosos. Despois dalgún tempo, prodúcese unha violación de conciencia, seguida de caer en coma.
Nos nenos, é fácil determinar quen. É problemático evitalo. Para iso, os pais deben supervisar constantemente o neno. Os signos e consecuencias do coma hiperglucémico nos nenos son case os mesmos que nos adultos. Se o propio adulto pode avaliar a súa condición, os pais deben levar a cabo unha acción deste tipo no canto do neno.
Os síntomas dunha condición tan grave determínanse con precisión:
- micción frecuente
- sede constante, incluso con bebida regular,
- dores de cabeza
- gran perda de peso.
Cando a cantidade de azucre no sangue supera os 16 mmol / l, pode producirse un estado de coma hiperglicémico. A hiperglucemia crónica é a causa da diminución da visión, así como un cambio nos procesos bioquímicos no sistema nervioso central.
Hiperglicemia de mañá
O segundo lado dunha caída no azucre nocturno é a hiperglicemia matinal. Tal tinte de síntomas é un signo de diabetes, cando a concentración de insulina chega ao seu cumio despois de 8 horas sen comer.
Hai algúns consellos para reducir o azucre pola mañá e eliminar os síntomas da enfermidade:
- Organiza un lanche lixeiro pola noite, o que evitará un ataque de baixada de glicosa, así como o seu aumento matinal de sangue.
- Implicarse na actividade física.
- Establecer unha dieta equilibrada.
- Tome drogas para baixar o nivel de azucre.
De xeito tan sinxelo, pode atrasar a diabetes e reducir o uso de substitutos de insulina.
Síntomas de hipoglucemia
Os síntomas da hiperglicemia en forma aguda ou crónica do curso son os seguintes:
- sede, especialmente excesiva,
- micción frecuente
- fatiga
- perda de peso
- visión borrosa
- coceira da pel, pel seca,
- boca seca
- arritmia,
- A respiración de Kussmaul
- infeccións lentas (otitis media externa, candidiasis vaxinal) que están mal curadas mediante terapia tradicional
- coma.
A hiperglicemia aguda tamén pode manifestarse nas seguintes condicións:
- conciencia prexudicada
- cetoacidosis
- deshidratación ante o fondo de diurese osmótica e glucosuria.
Os síntomas da hipoglucemia divídense en autónomos (adrenérxicos, parasimpáticos) e neuroglicopénicos. Os síntomas da forma vexetativa caracterízanse polas seguintes manifestacións:
- aumento da axitación e agresividade, medo, ansiedade, ansiedade,
- sudoración excesiva
- tremor muscular (tremer), hipertonicidade muscular,
- hipertensión arterial
- pupilas dilatadas
- palidez da pel
- arritmias
- náuseas, posible - vómitos
- debilidade
- fame.
Os síntomas neuroglicopénicos aparecen baixo as seguintes condicións:
- diminución da calidade da concentración,
- mareos, dor de cabeza,
- desorientación
- coordinación prexudicada dos movementos
- parestesia
- "Dobre visión" nos ollos,
- comportamento inadecuado
- amnesia
- trastornos circulatorios e respiratorios,
- somnolencia
- conciencia prexudicada
- desmaio, desmaio,
- coma.
Ademais dunha violación parcial ou completa da conciencia e o cheiro a acetona, hai unha serie de síntomas polos que se diagnostican estas condicións:
- vermelhidão facial
- diminución do ton muscular
- presión arterial baixa
- o pulso faise fío e frecuente,
- a pel queda fresca,
- a lingua está recuberta dunha cor marrón escuro.
Os síntomas principais do coma hipoglucémico son os seguintes:
- pel pálida
- aumento da suor,
- tremendo de brazos e pernas,
- aumento da frecuencia cardíaca
- é imposible concentrarse
- famento,
- preocupación
- náuseas
Con estes síntomas, cómpre comer varios comprimidos de glicosa. As primeiras manifestacións de coma hipoglucémico nos nenos son similares, necesitan beber con té doce, tratar con doces ou dar un anaco de azucre.
A maioría da xente, escoitando o termo hipoglucemia, pregúntase - que é?
Esta é unha condición na que o nivel de glicosa no corpo se reduce drasticamente.
O cerebro reacciona especialmente bruscamente á falta de enerxía: necesita 30 veces máis nutrición que outras células.
Acontece que un minuto despois dunha caída de azucre no sangue unha persoa corre o risco de estar en coma.
Prevención de baixo contido de azucre no sangue
A prevención da hipoglucemia consiste na estricta adhesión ao réxime de traballo e á dieta, un axuste adecuado e oportuno da dose de insulina, se é necesario.
Os principais esforzos deberían estar dirixidos á prevención de condicións hipoglucémicas, que na maioría dos casos son o resultado dunha terapia inadecuada para a diabetes.
No tratamento de pacientes con diabetes mellitus de calquera tipo, o enfoque máis próximo ao estado normal do metabolismo dos carbohidratos é o ideal. Os enfoques modernos do tratamento inclúen tres compoñentes principais:
- administración de insulina ou comprimidos antidiabéticos,
- facendo dieta
- actividade física dosificada
Ningún destes compoñentes é suficiente para un tratamento exitoso, e o uso de axentes hipoglucémicos ou actividade física sen tomar carbohidratos pode provocar o desenvolvemento de hipoglucemia e incluso coma.
Todos os pacientes, así como os membros das súas familias deben estar familiarizados cos signos de condicións hipoglucémicas, as regras para a súa prevención e eliminación.
O estado de glicosa baixa no sangue debe regularse constantemente. Se o neno é propenso a hipoglucemia, é necesario darlle constantemente algo doce.
A nutrición dun bebé debe ser equilibrada, fraccionada. Comer vale polo menos sete veces ao día en racións pequenas.
O médico pode prescribir un exame detallado, que inclúe un reconto completo de sangue e un exame do páncreas.
No caso desta patoloxía, débese recorrer á axuda da natureza.
Causas das desviacións do azucre da norma
Unha elevada concentración de glicosa no sangue dun neno non indica en todos os casos a presenza de diabetes mellitus. Moitas veces os números son incorrectos, porque os nenos con diabetes non están preparados adecuadamente para a investigación, por exemplo, comen comida antes da análise.
O azucre no sangue elevado nos nenos adoita aparecer debido ao estrés mental ou ao estrés. Nestas situacións, a glándula tiroide, as glándulas suprarrenais ea hipófise comezan a traballar máis activamente. Se un neno consume alimentos altos en calorías e carbohidratos, o azucre no sangue pode aumentar de forma espectacular e rápida.
As razóns para o aumento do azucre no sangue de xeito temporal son:
- queimaduras
- febre alta con virus,
- uso a longo prazo de antiinflamatorios non esteroides,
- síndrome da dor.
O azucre elevado no sangue, nalgúns casos, indica patoloxías máis graves. Estes inclúen:
- patoloxía das glándulas hipofisarias e suprarrenais,
- sobrepeso
- neoplasias pancreáticas.
A insulina é unha sustancia especial que reduce a glicosa no corpo. A hormona é producida exclusivamente polo páncreas. Se un neno ten sobrepeso, o seu páncreas vese obrigado a traballar constantemente nun modo intensivo, o que leva a un esgotamento temperán dos seus recursos e á formación de patoloxías.
A diabetes mellitus nos nenos aparece se o índice de azucre supera os 6 mmol / l. As manifestacións clínicas poden ser diferentes.
Debido á alta cantidade de azucre no sangue, as enfermidades poden progresar:
- sistema cardiovascular
- sistema nervioso
- ril
- o ollo.
Síntomas e síntomas principais
 Os síntomas de alto nivel de azucre nos nenos se desenvolven moi rapidamente ao longo de varias semanas. Se tes un glucómetro na man, podes tomar medicións ao neno en diferentes días, para que despois poida informarlle ao médico sobre as manifestacións comúns.
Os síntomas de alto nivel de azucre nos nenos se desenvolven moi rapidamente ao longo de varias semanas. Se tes un glucómetro na man, podes tomar medicións ao neno en diferentes días, para que despois poida informarlle ao médico sobre as manifestacións comúns.
Non se debe ignorar calquera sintomatoloxía, non desaparecerá por conta propia, a situación só empeorará.
Os nenos que sofren diabetes tipo 1, pero aínda non comezaron o tratamento, sofren unha constante sede. Con alto nivel de azucre, o corpo comeza a tomar humidade de tecidos e células para diluír o azucre no sangue. Unha persoa busca beber moita auga pura, bebidas e té.
É necesario eliminar o líquido que se consome en grandes cantidades. Polo tanto, o inodoro é visitado con máis frecuencia do habitual. En moitos casos, o neno vese obrigado a ir ao baño no horario escolar, o que debería chamar a atención dos profesores. Tamén debe avisar aos pais de que a cama se mola periodicamente.
O corpo perde a capacidade de explotar a glicosa como fonte de enerxía co paso do tempo. Así, as graxas comezan a ser queimadas. Polo tanto, o neno faise máis débil e máis fino en lugar de desenvolverse e gañar peso. Por regra xeral, a perda de peso é bastante repentina.
O neno pode queixarse de debilidade constante e letarxia, porque debido á deficiencia de insulina non hai xeito de transformar a glicosa na enerxía necesaria. Os órganos e tecidos internos comezan a padecer falta de enerxía, enviando sinais ao respecto e provocando fatiga constante.
Cando un neno ten un alto contido de azucre, o seu corpo non pode saturar e absorber normalmente os alimentos. Polo tanto, sempre hai unha sensación de fame, a pesar do gran número de alimentos consumidos. Pero ás veces, pola contra, o apetito diminúe. Neste caso, falan de cetoacidosis diabética, unha condición que pode poñer en risco a vida.
Debido ao alto nivel de azucre no sangue, comeza unha deshidratación gradual dos tecidos, en primeiro lugar é perigoso para a lente do ollo. Así, hai néboa nos ollos e outras deficiencias visuais. Pero o neno non pode centrar a atención en tales cambios durante moito tempo. Os nenos, a maioría das veces, non entenden o que lles está pasando, porque non entenden que a súa visión está deteriorando.
As nenas que desenvolven diabetes tipo 1 adoitan desenvolver candidiasis, é dicir, tordos. As infeccións fúngicas en nenos pequenos causan unha erupción grave do cueiro, que desaparece só cando a glucosa pode volver ser normal.
A cetoacidosis diabética é unha complicación aguda que ás veces leva á morte. Pódense considerar os seus principais síntomas:
- náuseas
- aumento da respiración
- cheiro a acetona da boca,
- perda de forza
- dor no abdome.
Se non se toman medidas urxentes, unha persoa pode perder a conciencia e morrer en pouco tempo. Polo tanto, a cetoacidosis require atención médica urxente.
Por desgraza, as estatísticas médicas indican un gran número de casos cando un neno comeza o tratamento correcto da diabetes despois de entrar na unidade de coidados intensivos con cetoacidosis diabética. En ningún caso os pais non deben ignorar os síntomas característicos da diabetes.
Se prestas atención a tempo en que o azucre no sangue comezou a subir, debes contactar cun pediatra. Os pais deben dar detalles de todos os signos característicos da enfermidade que notan no neno.
A diabetes infantil é unha enfermidade crónica grave. É bastante posible controlar o aumento de azucre, co tratamento adecuado tamén é posible parar o desenvolvemento de complicacións.
Por regra xeral, as medidas para controlar a patoloxía non tardan máis de 15 minutos ao día.
Proba
 Unha proba de sangue para a cantidade de azucre nos nenos realízase en condicións médicas, un valado dunha vea ou dun dedo. O azucre capilar do sangue tamén se pode determinar no laboratorio ou na casa usando un glucómetro. Nos nenos pequenos tamén se pode tomar sangue do talón ou do dedo do pé.
Unha proba de sangue para a cantidade de azucre nos nenos realízase en condicións médicas, un valado dunha vea ou dun dedo. O azucre capilar do sangue tamén se pode determinar no laboratorio ou na casa usando un glucómetro. Nos nenos pequenos tamén se pode tomar sangue do talón ou do dedo do pé.
Despois de comer alimentos nos intestinos, os carbohidratos descomponse, converténdose en simples monosacáridos, que se absorben no sangue. Nunha persoa sa, dúas horas despois de comer, a glicosa circulará polo sangue. Por iso, unha análise do seu contido tamén se denomina "azucre no sangue".
Sangue para determinar o nivel de azucre que precisa doar pola mañá a un estómago baleiro. Antes do estudo, o neno non debe comer e beber moita auga durante dez horas. Hai que ter coidado de que a persoa estea en estado tranquilo e non estea cansa de esforzo físico forte.
O nivel de azucre no sangue do neno depende tanto da súa idade como do seu estado de saúde. É de destacar que o glicóxeno sintetízase a partir da glicosa nos músculos e no fígado, o que é unha reserva de glicosa para o corpo, se os carbohidratos non entran con alimentos ou con alta actividade física.
A glucosa está presente nalgunhas proteínas complexas do corpo. As pentosas sintetízanse con glicosa, sen elas é imposible sintetizar ATP, ARN e ADN. Ademais, a glicosa é necesaria para a síntese de ácido glucurónico, que está implicado na neutralización de bilirrubina, toxinas e drogas.
Esta sustancia está implicada en moitos procesos do corpo, proporciona sangue a todos os sistemas e tecidos.
Tratamento de glicosa alta en nenos
 O azucre no sangue elevado nun neno, cuxas causas xa están diagnosticadas, necesita algunha terapia. Se non se realiza un tratamento, a situación afectará a moitos órganos e sistemas do organismo en crecemento, provocando consecuencias máis negativas.
O azucre no sangue elevado nun neno, cuxas causas xa están diagnosticadas, necesita algunha terapia. Se non se realiza un tratamento, a situación afectará a moitos órganos e sistemas do organismo en crecemento, provocando consecuencias máis negativas.
Os síntomas e o tratamento están ligados inextricablemente. Na maioría dos casos, a terapia implica varios bloques importantes. É necesario tomar medicamentos prescritos por un médico e, para a diabetes tipo 1, facer inxeccións de insulina. Amosa o control diario do azucre e a adhesión a unha dieta especial.
Se se detecta diabetes tipo 1, a enfermidade debe ser tratada axustando as doses dos fármacos, xa que cun uso prolongado e un uso inadecuado pode aparecer o seguinte:
- coma diabético
- condición hipoglucémica.
É necesario limitar a inxestión de alimentos altos en calorías e carbohidratos. En particular, non se pode comer:
- tortas e tortas
- doces
- bollos
- chocolate
- froitos secos
- mermelada.
Hai moita glicosa nestes alimentos, que chega ao sangue demasiado rápido.
É necesario comezar a usar:
É útil comer pan de grans de proteína, produtos lácteos agridos, peixe e carne con pouca graxa, froitos e froitas azedo.
Pode substituír o azucre por xilitol, pero non se pode consumir este edulcorante como máximo 30 gramos por día. Toma frutosa en cantidades limitadas. Con aumento da glicosa no sangue, os médicos non recomendan comer mel.
Se o azucre no sangue é elevado, é importante controlar a situación cun glucómetro portátil. A medición debe realizarse a partir de catro veces ao día, anotando indicadores nun caderno.
Cando se usa un glucómetro, o parámetro adoita aumentar ou diminuír de forma razoable, polo que ás veces é necesario facer probas nunha institución médica. Non se poden deixar bandas de ensaio do contador baixo luz solar directa, para que non se deterioren. Para restaurar a glicosa no sangue, precisa actividade física.
Os exercicios deportivos son eficaces en particular para a diabetes tipo 2.
Nutrición para a glicosa en sangue
Se o azucre sube, é importante revisar radicalmente a nutrición. A composición da comida debería ser así:
- graxa: ata 80 g
- proteína: ata 90 g
- hidratos de carbono aproximadamente 350 g,
- sal non máis de 12 g.
- produtos de panadaría sen levadura,
- verduras frescas, guisadas e cocidas,
- cocido, vapor, cocido sen aceite,
- lingua de tenreira cocida,
- fígado
- peixe baixo en graxa,
- produtos lácteos baixos en graxa
- non máis que dous ovos ao día,
- fabas, lentellas, feixón,
- cereais en auga e leite: herculino, trigo mouro, millo, cebada, cebada de perlas,
- marisco
- bagas, froitas e zumes sen azucre,
- té branco e verde,
- zumes vexetais, bebidas de froitas, compotas,
- café débil.
A partir de alimentos doces, pódese comer en pequenas cantidades:
Por recomendación dun médico, pode comer manteiga e aceite vexetal, así como cogomelos e certos tipos de conservas.
Debes consumir alimentos no mesmo período de tempo. Beba ata dous litros de auga pura ao día. A inxestión de calorías oscila entre os 2300 e os 2400 kcal diarios.
As causas da hiperglicemia nos nenos son tratadas no vídeo neste artigo.
Que é a hiperglucemia na diabetes
A hiperglucemia en diabetes mellite é frecuentemente acompañada de cetoacidosis diabética. Esta é unha condición que se desenvolve aos poucos días despois de que o nivel de glicosa no sangue do primeiro ou segundo tipo de diabetes comece a aumentar gradualmente. A cetoacidosis prodúcese cando un aumento da glicosa non inicia a produción de cantidades suficientes de insulina. A secuencia de procesos fisiolóxicos constrúese do seguinte xeito:
- A combinación de liberación excesiva de glicosa no sangue e o seu baixo grao de utilización no corpo aumenta o nivel de azucre. Isto leva a un aumento da produción de urina (excreción de ouriños), o que leva a perda de líquidos e sales minerais necesarias (electrólitos) e, en definitiva, a deshidratación do corpo do neno. As perdas graves de líquido poden orixinar coma e morte por deshidratación. Se todo o proceso é bastante masivo, entón o inchazo no cerebro (edema cerebral) pode acumularse durante varias horas, e en última instancia pode producirse un coma diabético a longo prazo.
- No futuro, un cambio metabólico na composición química do sangue provoca procesos catabólicos de destrución das estruturas celulares. As células esgotadas en sales minerais comezan a estenderse por todo o corpo. As principais perdas débense a ións de sodio, potasio e fósforo. Son estes minerais os que participan nos procesos metabólicos auga-sal e electrólitos nos tecidos do corpo. Controlan o equilibrio de fluídos e conducen impulsos eléctricos e nerviosos para contraer músculos.
- Case todas as reaccións bioquímicas importantes no corpo están controladas por estas substancias. Como consecuencia do desequilibrio dos electrólitos, moitas funcións do corpo do neno poden verse seriamente prexudicadas.
- Os ácidos graxos libres das estruturas lipídicas aumentan dispoñibles libremente, comezando a produción de ácidos ceto no fígado, o que conduce a un ambiente interno excesivamente ácido do corpo (acidosis metabólica). Todo isto provoca aínda máis trastornos nos procesos metabólicos fisiolóxicos.
Sen un tratamento eficaz para a hiperglicemia episódica, un neno pode caer en coma diabético, o que ás veces leva á morte.
Tipos de hiperglicemia en nenos
Os médicos distinguen varios tipos de glicemia nos nenos. Basicamente, a súa gradación faise por tipo de diabetes. No tipo 2, a afección caracterízase pola resistencia á insulina, un aumento da produción de glicosa no fígado e unha diminución da secreción de insulina. Todo isto pódese agravar pola baixa actividade física e pola inxestión de calor de alimentos con alto contido de graxa. Co tempo, despois de acostumarse á produción masiva de glicosa, o neno desenvolve hiperglicemia ou hiperlipidemia cun alto contido de graxa no sangue. Crese que esta enfermidade afecta principalmente ás persoas que levan un estilo de vida sedentario. A obesidade en adultos maiores de 40 anos tamén é un factor de risco. Non é raro que a hiperglucemia con desenvolvemento posterior de diabetes se desenvolva nos mozos e a maioría deles son obesos de distinta severidade no momento do diagnóstico.
Nos nenos, o segundo tipo de diabetes é a máis frecuentemente diagnosticada. Desde o comezo dos anos 2000, foi a enfermidade de maior crecemento nos países desenvolvidos en número. Recentemente produciuse un aumento da frecuencia dos casos de ingreso en hospitais de nenos e adolescentes con manifestacións agudas dos efectos da hiperglicemia. Ademais, en moitos casos, esta condición desenvólvese de súpeto e progresa rapidamente.
Brevemente sobre a regulación do azucre no sangue
A glicosa é o principal monosacárido que proporciona nutrición completa ao cerebro e compensación dos custos de enerxía a todos os órganos e sistemas. A sustancia é liberada durante a dixestión a partir de sacáridos contidos en produtos de carbohidratos e aminoácidos formados a partir de proteínas. Despois da formación de glicosa, unha parte máis pequena é absorbida polo fígado, onde é transformada en glicóxeno - unha especie de reserva de carbohidratos. Unha cantidade maior entra na circulación sistémica e distribúese no corpo baixo control neuro-hormonal.
O mantemento da glicemia estable é proporcionado por:
- hormonas pancreáticas intracecretorias: a insulina, que é a responsable de transportar a glicosa ás células e tecidos do corpo, baixar o seu nivel no sangue, glucagón, sintetizar a glicosa a partir do glicóxeno retrasado, aumentar a glicemia,
- hormonas da cortiza suprarrenal - catecolaminas (noradrenalina e adrenalina) e cortisol, que estimulan a formación de glicosa,
- hormona hipofisaria adrenocorticotrópica, activando a produción de catecolaminas e cortisol.
A tiroxina, unha hormona tiroide, ten un efecto despreciable no metabolismo dos carbohidratos. Un desequilibrio na produción cualitativa e cuantitativa de hormonas leva a unha violación da estabilidade dos niveis de azucre no sangue e ao desenvolvemento de patoloxías.
Onde a hiperglucemia adoita desenvolverse nos nenos
A hiperglucemia da enfermidade adoita desenvolverse en familias que non inculcan na súa xeración máis nova habilidades de vida saudable. Ao mesmo tempo, tales familias non prestan a debida atención á actividade física e á formación adecuada dunha dieta segura. Este é o principal factor provocador no desenvolvemento da diabetes nos nenos.
Ademais, segundo as observacións dos practicantes, a hiperglicemia afecta a miúdo aos residentes das grandes cidades, levando un estilo de vida sedentario. Na idade escolar temperá, a diabetes pode ser o resultado do aumento do estrés mental e psicolóxico no bebé. Os médicos tamén asignan un certo papel no desenvolvemento desta condición a trastornos dos procesos dixestivos no páncreas.
Se falamos de criterios de idade, os períodos máis perigosos son a infancia e un período de 7 a 18 anos.
Valores normais do azucre no sangue nos nenos
Os valores de azucre de laboratorio calcúlanse en milimoles por litro (mmol / l). En adultos, o límite superior da norma é 5,5 mmol / L, o inferior - 3,3 mmol / L. Considéranse valores óptimos de 4,2 a 4,6 mmol / L. Debido ás características do metabolismo no corpo do neno, os valores de referencia distribúense por grupos de idade.
Azucre xaxún en nenos (en mmol / l)
| Bebé ata un mes | Neno ata un ano | Preescolar menor de 5 anos | Escolar menor de 14 anos |
| 2,8 – 4,3 | 2,8 – 4,4 | 3,3 – 5,0 | 3,3 – 5,3 (5,5) |
A aliñación dos indicadores de nenos e adultos prodúcese na puberdade. As desviacións dos valores de referencia no sentido de diminución chámanse hipoglucemia, na dirección do aumento - hiperglicemia. Ademais da idade, a nutrición, o estado psicoemocional, o peso, a actividade física, a presenza de patoloxías crónicas e enfermidades infecciosas-virales afectan directamente aos niveis de azucre. Por xénero, non hai diferenzas significativas entre nenos e nenas.
As principais causas da hiperglicemia nos nenos
As causas da hiperglicemia nos nenos son diferentes. Entre eles, o lugar protagonista está ocupado por un trastorno metabólico sistémico. A diabetes é un trastorno metabólico crónico con hiperglicemia, un aumento gradual da glicosa, como principal característica diagnóstica. A medida que a diabetes se desenvolve, os síntomas aumentan, a hiperglucemia convértese nun estado progresivo. Por si só, sen intervención externa, a hiperglucemia será cada vez menos eliminada.
A hiperglicemia pode ser provocada por unha inxestión irregular de insulina no sangue, unha diminución do nivel de actividade da insulina ou a produción de insulina defectuosa no corpo. Isto pode ser o resultado do estrés ou infección dun neno, así como debido á activación de certos procesos autoinmunes característicos da diabetes tipo 1. Isto ocorre en 20 a 40 por cento dos nenos con diabetes recentemente diagnosticados.
Síntomas de hiperglicemia en nenos
Un gran número de diabéticos tipo 2 na infancia e na adolescencia non presentan síntomas de hiperglicemia, porque o curso da súa enfermidade é moderado en comparación coa diabetes tipo 1 e non toman insulina.
Os primeiros síntomas de hiperglucemia ou cetoacidosis adoitan manifestarse como micción rápida e aumento da sede. O neno pode indicar algún dos seguintes síntomas:
- présa de sangue para a cara,
- pel seca
- boca seca
- dor de cabeza
- dor abdominal
- náuseas e vómitos
- somnolencia e letargo,
- visión borrosa
- cheirando alento de acetona
- palpitacións cardíacas,
- respiración superficial e laboriosa.
Cales son os signos de hiperglucemia nos nenos nunha ocasión para ver un médico?
Os signos de hiperglicemia en nenos, que determinan a necesidade dun médico para os pais, inclúen o aumento da micción e o aumento da inxestión de líquidos por parte do neno. Debe consultar ao seu pediatra para ver cambios bruscos na orina do seu bebé, frecuencia de micción ou aumento da sede. Especialmente se estes síntomas van acompañados de pel seca, un neno se sente seco na boca, enrojecimiento da cara, dor de cabeza, dor abdominal, náuseas ou vómitos. Os pais deben estar atentos por somnolencia e inseguridade inusual dos movementos, frecuencia cardíaca ou falta de respiración. Os pais deben estar pendentes do momento da última inxección de insulina se o neno está en terapia con insulina.
Razóns para o aumento
A hiperglicemia nos nenos pode ser o resultado de trastornos patolóxicos do corpo ou ter unha base fisiolóxica. As causas fisiolóxicas inclúen:
- Comportamento alimentario non saudable (alimentación inadecuada do bebé). A categoría inclúe exceso de consumo, abuso de repostería e bebidas azucradas. O páncreas vese obrigado a producir insulina en modo de emerxencia, o que leva á extinción rápida da función endocrina do órgano.
- Falta de exercicio. A actividade física inadecuada do bebé retarda a produción de insulina.
- Aflicción A permanencia constante nun estado de estrés emocional provoca unha maior síntese de adrenalina, que inhibe a insulina.
- Sobrepeso Coa obesidade, a sensibilidade das células do corpo á insulina diminúe e a glicosa está concentrada no sangue.
- Terapia hormonal inadecuada para alerxias,
- Deficiencia crónica no corpo de colecalciferol e ergocalciferol (vitaminas do grupo D).
Infecciosas, resfriados e enfermidades virais, a presenza de dor, debido a un trauma, e queimaduras corporais poden ser factores temporais que afectan a glicemia. As causas patolóxicas da glicosa alta no sangue son causadas por unha violación da produción de hormonas endocrinas:
- Síndrome clínica de hipertiroidismo para a produción de hormonas - tirotoxicosis (hipertiroidismo),
- neoplasias benignas ou malignas nas glándulas suprarrenais,
- tumores do hipófisis anterior (adenohipófise) ou do lóbulo posterior (neurohipófise),
- diabetes mellitus.
Máis información sobre tipos de diabetes infantil
A tipificación da diabetes infantil débese ás causas do seu desenvolvemento. Hai catro tipos de enfermidades. Diabetes xuvenís ou dependentes da insulina tipo 1. Caracterízase por un alto da actividade intracecretoria do páncreas na produción de insulina. Está formado baixo a influencia da herdanza disfuncional (a presenza de patoloxía en pais e parentes próximos) ou a progresión de procesos autoinmunes no corpo.
Os desencadenantes para o desenvolvemento da enfermidade son virus herpeticos: Coxsackie, citomegalovirus, virus herpes humano tipo 4 (Epstein-Barr), rubéola, orellas, mala alimentación, patoloxías crónicas do páncreas e glándula tiroides. Tamén emite
- Enfermidade non dependente da insulina tipo 2. Unha característica distintiva é a incapacidade das células de absorber adecuadamente insulina. Ocorre debido ao sobrepeso.
- Diabetes MODY. Desenvólvese como consecuencia de trastornos funcionais xenéticos do páncreas ou a súa estrutura anatómica anormal.
- Diabeton neonatal. Está diagnosticada en bebés de ata nove meses de idade con anomalías cromosómicas.
A gran maioría dos nenos diabéticos padecen unha patoloxía dependente da insulina do primeiro tipo. O neno herda unha predisposición á diabetes dos pais e non a enfermidade en si. O conxunto hereditario de xenes anormais pode activarse baixo a influencia de factores negativos ou pode non aparecer en absoluto.
Síntomas de hiperglicemia na infancia e na adolescencia
A hiperglicemia nos nenos, a diferenza dos adultos, ten signos pronunciados que non se poden ignorar:
- Sede constante (polidipsia). O neno adoita pedir unha copa, o bebé é travieso e acouga despois de beber. As moléculas de glicosa necesitan líquido, polo que cando aumentan aumenta a sede.
- Micción frecuente (pollakiuria). A hiperglicemia perturba o traballo dos riles na inversión de absorción do fluído libre. No contexto do aumento do consumo de auga, o vaciado da vexiga ocorre con máis frecuencia. A orina ten unha textura pegajosa.
- Aumento do apetito (polifia) cunha diminución pronunciada do peso corporal. Debido á deficiencia de insulina, a glicosa non se entrega ás células e o corpo sácaa da graxa e da masa muscular para compensar o consumo de enerxía. Os bebés non teñen un aumento regular do peso corporal.
Síntomas adicionais de azucre elevado:
- Diminución da actividade, letarxia, somnolencia. Sen recibir nutrición de glicosa, o corpo non pode funcionar completamente. Os nenos pequenos vólvense malhumorados, rápidamente cansan. Os adolescentes quéixanse dunha dor de cabeza (síndrome cefaláxica).
- Dermatoses. Un corpo debilitado é facilmente exposto a infeccións infecciosas e fúngicas das mucosas e da pel. En bebés, diagnostícase a dermatite do cueiro. Os adolescentes sofren de acne grave. Con hiperglucemia en mozas de puberdade, a microflora vaxinal perturba, prodúcese candidiasis e disbiose vaxinal.
- Aumento do resfriado e infeccións respiratorias. No fondo dos trastornos de carbohidratos e hormonais, a inmunidade diminúe drasticamente e o corpo perde a capacidade de resistir as enfermidades.
- Aumento da transpiración (hiperhidrose). A un nivel alto de glicosa, a transferencia de calor é perturbada.
Hai signos de diminución da visión, deficiencia de memoria. O neno non pode concentrarse, moitas veces faise irritable sen motivo. Se estamos a falar do desenvolvemento da diabetes mellitus, a maioría das veces os síntomas aparecen durante o crecemento intensivo do neno (de 5 a 8 anos e na pubertade).
Con diagnóstico intempestivo, a hiperglucemia nos nenos pode levar ao desenvolvemento dun estado agudo de cetoacidosis (un aumento do azucre no sangue, acompañado da acumulación de corpos de acetona, doutro xeito cetonas). Os síntomas dunha condición crítica maniféstanse pola palidez da pel, náuseas e unha descarga reflexa de vómito cun cheiro característico a amoníaco, sede e pollaquuria. A intensidade dos síntomas depende da gravidade da condición e idade do neno.
Diagnóstico avanzado
No caso de que a proba de sangue inicial revelase un aumento do nivel de azucre, o neno deberá someterse a un exame adicional. Os diagnósticos avanzados inclúen GTT (proba de tolerancia á glicosa). A proba de tolerancia á glicosa é unha dobre mostraxe de sangue para estudos glicémicos: principalmente - de estómago baleiro, de novo - dúas horas despois da "carga de azucre".
O papel da carga é unha solución acuosa de glicosa. Os adolescentes de máis de 12 anos son criados con 70 ml de substancia en 200 ml de auga. Para nenos menores de 12 anos, a dose de glicosa redúcese á metade mantendo a norma da auga. A proba permítelle determinar o grao de absorción de glicosa no corpo.
Preséntase a determinación do nivel de HbA1C (hemoglobina glicada). A hemoglobina glicada (glicada) está formada pola interacción de hemoglobina e glicosa e almacénase no corpo durante 120 días. A análise fai posible rastrexar a glicemia en retrospectiva durante 3 meses. Tamén se realiza unha análise da concentración de anticorpos contra o glutamato descarboxilase (anticorpos GAD). Na diabetes xuvenil sempre dá un resultado positivo (determínanse anticorpos).
Normas para preparar a un neno para a toma de sangue
O procedemento de mostraxe realízase en condicións de laboratorio. O sangue para a súa análise tómase dunha vea ou dun dedo. Nos recentemente nados, o biofluído (sangue) tómase con máis frecuencia do talón. Os valores de azucre no sangue capilar e venoso poden variar ata un 12%, o que non é unha patoloxía e que se ten en conta cando se compara cos estándares.
A principal condición é a entrega dunha análise nun estómago baleiro. Isto débese á capacidade fisiolóxica do corpo para liberar glicosa no sangue inmediatamente despois de comer e manter o seu nivel elevado durante aproximadamente tres horas. Se un neno almorza antes da análise, está garantido o aumento do azucre no sangue. A microscopia do azucre no sangue realízase exclusivamente cun estómago baleiro.
As medidas preparatorias inclúen un réxime de xaxún durante 8 horas antes do procedemento, a falta de doces no menú da noite en vésperas da análise, a negativa da hixiene oral da mañá e un bo sono. Antes de visitar o laboratorio, está prohibido masticar goma de goma e beber refresco ou zume doce (a auga ordinaria está permitida nunha cantidade razoable). A preparación inadecuada do neno para o procedemento de análise leva a unha distorsión dos datos.
Formas de reducir o rendemento
A hiperglicemia nos nenos compénsase, en primeiro lugar, corrixindo a dieta. O estado de tolerancia á glucosa deteriorada (prediabetes) é reversible. Para evitar o desenvolvemento da diabetes, basta con revisar a dieta e a dieta.Con aumento de azucre, recoméndase trasladar ao neno a unha dieta destinada a pacientes con diabetes.
En caso de confirmación do tipo xuvenil da enfermidade, o neno espera un tratamento ao longo da vida con drogas de insulina médica e unha dieta diabética. A dosificación dos medicamentos e o réxime de tratamento son determinados polo endocrinólogo. As inxeccións de insulina realízanse segundo un horario individual determinado polo médico. Para o tratamento úsanse insulinas médicas de acción curta e prolongada.
A dieta "Táboa nº 9" está asignada a un pequeno paciente, o que axuda a manter un nivel estable de glicemia e prevén o desenvolvemento precoz de complicacións diabéticas. Os produtos que conteñan unha gran cantidade de hidratos de carbono rápidos están suxeitos a exclusión do menú:
- xeados, pastelería e outros produtos de repostería,
- doces doces, marmeladas, doces,
- froitas: papaya, guava, canón, plátanos, ananás, figos,
- bebidas: zumes envasados, refrescos doces, té embotellado.
O menú está baseado en produtos proteicos (avicultura dietética, peixe, cogomelos, ovos) e hidratos de carbono complexos, que se procesan lentamente no corpo. Os carbohidratos lentos inclúen legumes e cultivos, legumes. As patacas están restrinxidas.
Todos os produtos da dieta son seleccionados tendo en conta o seu índice glicémico (GI), que indica a velocidade coa que a glicosa formada durante a dixestión dos alimentos entra no torrente sanguíneo. Con hiperglucemia, os alimentos que están indexados de 0 a 30 están permitidos, os alimentos cun índice de 30 a 70 son limitados. No índice glucémico superior a 70 non se permite o menú.
Responsabilidades dos pais
Independentemente da causa do aumento do azucre, o neno necesita tratamento. Entre as responsabilidades dos pais inclúense crear condicións de vida cómodas e un seguimento constante da terapia. É necesario:
- compra un glucómetro con tiras de proba e unha escala de cociña,
- supervisar a glicemia varias veces ao día,
- non interrompas o réxime de tratamento coa insulina,
- organizar unha nutrición adecuada e actividades deportivas sistemáticas,
- leva regularmente ao neno ao endocrinólogo para facer un seguimento e exame preventivo,
- proporcionar apoio e asistencia psicolóxica.
Para facilitar a adaptación á enfermidade, os endocrinólogos recomendan acudir a clases na Escola de Diabetes. Os nenos con predisposición hereditaria á diabetes necesitan comezar a prevención desde o momento de nacer. Un neno propenso a hiperglucemia ou con diabetes mellitus diagnosticado debe explicarse correctamente que produtos e por que razóns están categoricamente contraindicados.
O azucre elevado no sangue pode ser un síntoma dunha grave alteración metabólica e hormonal. Para determinar a causa da hiperglicemia é necesaria unha proba de sangue de laboratorio. O factor máis común que afecta ao aumento anormal dos valores de glicosa é a diabetes tipo 1 xuvenil.
A enfermidade pertence ás patoloxías incurables do sistema endócrino e require unha administración permanente de inxeccións de insulina e o cumprimento das normas dietéticas. A progresión da enfermidade e o desenvolvemento de complicacións concomitantes pódense reducir máis se se cumpre estrictamente as recomendacións médicas.