Tratamento do espasmo do esfínter de Oddi

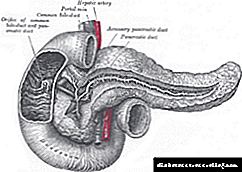
Disfunción do esfínter de Oddi (Esfínter inglés da disfunción de Oddi) - unha enfermidade (condición clínica), caracterizada por unha violación parcial da patencia dos conductos de bile e zume pancreático no esfínter de Oddi. Segundo ideas modernas, só as condicións clínicas benignas da etioloxía non calculosa refírense a disfuncións do esfínter de Oddi. Pode ter unha natureza tanto estrutural (orgánica) como funcional asociada á actividade motora do esfínter.
Segundo o consenso de Roma sobre trastornos dixestivos funcionais ("Criterios romanos II"), o termo "esfínter da disfunción de Oddi" recoméndase empregar en lugar dos termos "síndrome poscolecistectomía", "discinesia biliar" e outros.
Esfínter de Oddi - unha válvula muscular situada na papila duodenal grande (sinónimo Vampilla papila) o duodeno, que controla o fluxo de bile e zume pancreático no duodeno e impide que o contido intestinal entre na bile común e nos conductos pancreáticos (wirsung).
Síndrome da poscololistectomía
| Esfínter do espasmo Oddi | |
|---|---|
| ICD-10 | K 83.4 83,4 |
| ICD-9 | 576.5 576.5 |
| Enfermidadesdb | 12297 |
| Malla | D046628 |
O espasmo do esfínter de Oddi (Espasmo inglés do esfínter de Oddi): unha enfermidade do esfínter de Oddi, clasificada como ICD-10 co código K 83.4 83.4. O Consenso Romano de 1999 refírese ao esfínter da disfunción de Oddi.
Síndrome de poscololististectomía editar |Que é o esfínter da disfunción Oddi?
Non todos saben a situación do esfínter de Oddi, formado por elementos de tecido conectivo e fibras musculares. Este elemento estrutural rodea as seccións finais dos conductos da vesícula biliar e do páncreas, o que permite regular a saída de secrecións dixestivas, impide o lanzamento de contido intestinal aos órganos, aumenta a presión no conduto e acelera o recheo da vesícula.
O esfínter da disfunción de Oddi prodúcese cun aumento do ton do órgano, polo que os conductos se expanden, hai unha secreción non regulada no duodeno. Neste caso, a concentración de bilis pode non alcanzar valores normais, o que provoca infección, o desenvolvemento de síntomas da inflamación.
Como resultado, prodúcense as seguintes infraccións:
- Cambio na composición da microflora intestinal,
- A secreción intestinal perde actividade bactericida,
- O proceso de división e asimilación de graxas é perturbado,
- A circulación normal dos ácidos graxos cambia.
O esfínter da deficiencia de Oddi prodúcese cando o órgano perde a súa capacidade de presión. En tales situacións, a secreción biliar está segregada continuamente no lumen intestinal, o que provoca o desenvolvemento de diarrea cololóxica. Co paso do tempo, esta patoloxía provoca danos na mucosa intestinal, no estómago, o que provoca a aparición de dispepsia.
Causas da patoloxía
O esfínter do espasmo Oddi é unha enfermidade adquirida, a causa principal da cal é a discinesia muscular. Os seguintes factores provocan unha condición patolóxica:
- Cambio na composición e características reolóxicas da bile,
- Violación de paso
- Disbiose intestinal,
- Cirurxía
- Cambios estruturais do esfínter, provocando o desenvolvemento da estenose,
- Duodenite.
En pacientes con risco aparecen enfermidades da vesícula biliar e do esfínter de Oddi:
- Mulleres durante a menopausa, embarazo, no tratamento de drogas hormonais,
- Persoas asténicas
- O desenvolvemento da labilidade emocional nos mozos,
- Persoas cuxo traballo ou vida está asociada a un estrés frecuente,
- Pacientes despois da colecistectomía (eliminación da vesícula),
- Pacientes con antecedentes de diabetes mellitus,
- Persoas con patoloxías do sistema hepatobiliario,
- Pacientes que se someteron a un tratamento cirúrxico dos órganos dixestivos.
Tipos de patoloxía
Segundo a clasificación moderna, o esfínter da disfunción Oddi pode adoptar as seguintes formas:
- Tipo biliar I. É habitual incluír aquí trastornos que provocan a aparición de dores graves no hipocondrio dereito. A duración dos ataques non excede de 20 minutos. En ERPC, determínase unha diminución da taxa de eliminación do contraste, aumentan os seguintes indicadores: AST, fosfatase alcalina,
- Tipo II biliar. Con esta forma de disfunción do esfínter de Oddi segundo o tipo biliar, aparecen sensacións dolorosas características, 1-2 síntomas característicos da patoloxía de tipo I,
- Tipo III biliar. Só aparece a síndrome da dor, outros síntomas están ausentes.
- Tipo pancreático. O esfínter do odas espasmo provoca dor na rexión epigástrica, que dá volta. A dor diminúe durante a flexión do corpo cara adiante. É característico un aumento da amilase ou lipase.
Cadro clínico
O esfínter do espasmo Oddi caracterízase polo desenvolvemento dunha síndrome de dor recorrente pronunciada, que se localiza no hipocondrio dereito, epigastrio. A dor adoita irradiarse cara ao lombo ou ao ombreiro dereito. A duración da dor raramente supera os 30 minutos. A síndrome da dor pode ter diversas intensidades, moitas veces trae sufrimento ao paciente.
A síndrome da dor adoita vir acompañada de tales síntomas:
- Náuseas e vómitos
- Sabor amargo na boca
- Erupción con aire
- Quizais un lixeiro aumento da temperatura corporal,
- A aparición dunha sensación de pesadez.
Os síntomas enumerados adoitan agravarse despois de tomar pratos graxos e picantes.
Os síntomas clínicos do esfínter deteriorado de Oddi inclúen:
- Aumento de encimas hepáticas,
- Retardar a evacuación do medio de contraste durante o ERCP,
- A expansión do conduto biliar común.
A disfunción a miúdo desenvólvese dentro dos 3-5 anos despois da colecistectomía. Neste caso, os pacientes notan un aumento da dor, que está asociado á eliminación do depósito para a bilis.
Importante! A dor normalmente desenvólvese pola noite, non se pode frear tomando analxésicos, cambiando a posición do corpo.
Medidas de diagnóstico
Para determinar a presenza de disfunción do esfínter, os médicos prescriben unha proba de sangue de laboratorio, que se realiza durante o desenvolvemento da síndrome da dor ou dentro das 6 horas posteriores a ela. Isto permítelle identificar niveis elevados de amilase e lipase, aspartato aminotransferase, fosfatase alcalina e gamma-glutamil transpeptidasa.
Os síntomas clínicos poden indicar o desenvolvemento doutras enfermidades do tracto dixestivo causadas pola obstrución dos conductos biliares. Por iso, estes métodos instrumentais de diagnóstico úsanse amplamente para confirmar o diagnóstico:
- Ecografía A dixitalización realízase nun contexto de tomar axentes provocadores, o que permite avaliar os cambios de conduto. Con un aumento dos indicadores normais en 2 mm, pode sospeitarse un bloqueo incompleto dos conductos biliares,
- Cholescintigrafía. O método permite determinar a violación da motilidade do esfínter pola velocidade do movemento do isótopo introducido do fígado ao intestino superior,
- Colangiopancreatografía retrógrada endoscópica (ERCP). A técnica implica a introdución de duodenoscopios con óptica lateral co fin de avaliar o diámetro dos conductos para determinar a velocidade do seu baleirado,
- Manometría. A técnica baséase na introdución dun catéter de tres lúmenes a través dun duodenoscopio nos condutos para medir a presión do esfínter.
Características da terapia
O tratamento do esfínter da disfunción Oddi implica o alivio da dor e outros síntomas, a normalización da motilidade dos órganos e a eliminación de segredos dixestivos. Co desenvolvemento de inflamación e disbiose, será necesaria a eliminación da infección bacteriana e a normalización da biocenose intestinal. Para este propósito, a terapia farmacéutica, a terapia dietética, a endoscopia e o tratamento cirúrxico son moi empregados.
Fisioterapia
Os seguintes grupos de fármacos úsanse amplamente para eliminar a disfunción:
- Nitratos (Nitrosorbide, Nitroglicerina). As drogas poden reducir a gravidade da dor,
- Os anticolinérxicos (Biperiden, Akineton) axudan a eliminar o espasmo muscular,
- Os bloqueantes das canles de calcio relaxan o esfínter de Oddi. Moitas veces provocan reaccións adversas, polo que raramente se usan,
- Os antiespasmódicos (papaverina, bromuro de Pinaveria, Drotaverinum) eliminan o espasmo e a dor,
- Antiespasmódicos miotrópicos. Mebeverin reduce o ton do esfínter e a mobilidade das fibras musculares lisas. Gimekromon elimina o espasmo, ten un pronunciado efecto colerético,
- Para eliminar a infección bacteriana, úsase disbiose, medicamentos antibacterianos intestinais (Rifaximina, Enterofuril, fluoroquinolonas), prebióticos e probióticos (Lactulosa, Bififorme, Hilak forte),
- Os medios baseados no ácido ursodeoxicólico (Ursosan, Ursofalk) poden eliminar a insuficiencia biliar.
Nutrición médica
O tratamento eficaz das enfermidades do tracto dixestivo é imposible sen seguir unha dieta especial. En caso de violacións do esfínter de Oddi, os nutricionistas recomendan abandonar completamente alimentos graxos e picantes, comida rápida. Os alimentos deben enriquecer con fibras grosas, o que axuda a normalizar a motilidade dos órganos dixestivos.
Debes negarse a aceptar verduras e froitas frescas: os produtos deben someterse a tratamento térmico. Os pratos deben ser fervidos, cocidos, cocidos, ao vapor. A dieta diaria debe dividirse en 6-7 porcións iguais, que se recomenda tomar cada 3-3,5 horas.
Importante! Cear tarde xusto antes de durmir evita o estancamento da bilis.
Receitas de medicina tradicional
Para aumentar a eficacia da terapia con drogas, pode ser tratado con remedios populares. Non obstante, o uso de receitas de medicina tradicional só é posible despois da consulta cun especialista. Para normalizar o traballo do esfínter, estas materias primas medicinais son moi utilizadas:
- Estigmas de millo. A planta úsase para tratar numerosas patoloxías do sistema hepatobiliario. As materias primas teñen efectos coleréticos e antiinflamatorios. Para preparar a infusión, basta verter 20 g de estigmas de millo con 200 ml de auga fervendo, insistir na composición durante 1 hora. A droga tómase 40 ml ata 5 veces ao día,
- Herba Hypericum. As materias primas úsanse para normalizar o fígado e a vesícula biliar, o tratamento da discinesia. Para preparar unha decocción, basta con moer unha cucharada de materias primas, verter a composición resultante en 250 ml de auga fervendo. A ferramenta ponse a ebullición nun baño de auga, insistiu durante 1 hora. O caldo tómase 50 ml ata 3 veces ao día,
- Flores de Helichrysum. A planta úsase amplamente para tratar o estancamento da bile, hepatite, cirrosis. Para preparar o medicamento, basta verter 2 culleres de sopa de flores picadas en 250 ml de auga fervendo. A composición é fervida durante 10 minutos, arrefriada, filtrada. Para o tratamento de patoloxías do sistema hepatobiliario, recoméndase tomar 50 ml de decocción 30 minutos antes dunha comida tres veces ao día,
- Herba repeshka. As materias primas poden aliviar o curso de hepatite aguda e crónica, cirrosis, colecistite, disquinesia biliar. Para preparar a infusión, basta botar 200 ml de auga fervendo 1 cucharada de materias primas esmagadas. Insiste a composición 2 horas despois de tomar 100 ml tres veces ao día.
Terapia endoscópica e cirúrxica
Se o tratamento conservador non trae resultados positivos, use os seguintes métodos:
- Papillosfinincterotomía endoscópica. O método consiste en diseccionar unha gran papilla duodenal,
- Expansión do globo do esfínter coa instalación de stents temporais,
- Esfincteroplastia transduodenal,
- Inxección de toxina botulínica na papila duodenal. O efecto terapéutico do medicamento persiste durante 3-4 meses, despois dos cales a sustancia é excretada completamente do corpo.
Previsión e medidas preventivas
Esfínter deteriorado da motilidade Oddi caracterízase por un prognóstico favorable. Con un tratamento conservador adecuado e prolongado, é posible eliminar completamente os síntomas desagradables da enfermidade.
Non hai profilaxe específica da patoloxía. Non obstante, para evitar unha deficiencia da motilidade dixestiva, os gastroenterólogos recomendan unha dieta equilibrada, manteñen o peso corporal óptimo e exerciten regularmente.
O Esfínter de Oddi é un elemento importante do sistema hepatobiliario. Se o seu traballo se perturba, desenvólvense patoloxías graves dos órganos dixestivos. Por iso, é importante unirse a un estilo de vida saudable e, nos primeiros síntomas da patoloxía, busque axuda dun especialista.
Que é o esfínter de Oddi?
En 1681, o primeiro describiu o esfínter de Oddi. Isto fixo o médico británico Francis Glisson, pero o esfínter recibiu o nome do científico italiano Oddi Ruggiero. Foi el quen publicou traballos científicos sobre a estrutura morfolóxica en 1888, e tamén levou a cabo a manometría do tracto biliar.
Tamén o fisiólogo italiano pertence á primeira descrición da expansión do conduto principal despois da resección da vesícula biliar (colecistectomía).
O Esfínter de Oddi está situado na gran papilla duodenal. En aparencia, é un músculo liso, cuxa funcionalidade é regular a entrada na 12 úlcera duodenal de zume pancreático e bilis. Tamén evita que os contidos do duodeno entren nos conductos.
 O esfínter pancreático do espasmo Oddi, en particular, a clínica da enfermidade, aseméllase a outros trastornos do sistema dixestivo, polo que a clasificación deste trastorno foi revisada varias veces. Na práctica médica, a patoloxía é un trastorno separado do tracto biliar.
O esfínter pancreático do espasmo Oddi, en particular, a clínica da enfermidade, aseméllase a outros trastornos do sistema dixestivo, polo que a clasificación deste trastorno foi revisada varias veces. Na práctica médica, a patoloxía é un trastorno separado do tracto biliar.
Este cadro clínico é o máis frecuentemente diagnosticado en mulleres de 35 a 60 anos, e é consecuencia da colecistectomía, que foi realizada para tratar a forma cálculo de colecistite.
A enfermidade pancreática funcional do esfínter de Oddi detéctase na fusión pancreatobiliaria patolóxica e na forma recurrente de pancreatite.
A combinación de disfunción do esfínter e pancreatite crónica diagnostícase catro veces máis veces que o CP sen trastornos funcionais.
Clasificación da disfunción do esfínter Oddi
Na práctica médica distínguense varias formas de funcionalidade prexudicada. O primeiro é a vista biliar 1. Esta forma inclúe trastornos funcionais que se acompañan dunha dor moderada ou severa no hipocondrio dereito ou na zona epigástrica.
Os ataques dolorosos adoitan observarse dentro de 20-30 minutos. A colangiopancreatografía retrógrada endoscópica mostra unha eliminación lenta dos compoñentes de contraste (o atraso é superior a 45 minutos). Cando se realiza un dobre estudo de encimas hepáticas, un exceso da concentración normal de fosfatase alcalina é detectado por un factor de dous. Tamén a expansión do conducto biliar diagnostícase por máis de 1,2 centímetros.
 Vista biliar 2. Con esta forma, nótase a presenza de sensacións dolorosas que corresponden a dor do primeiro tipo. A manometría confirma a funcionalidade do esfínter deteriorada no 50% das imaxes clínicas. Os trastornos diagnosticados teñen natureza funcional ou estrutural.
Vista biliar 2. Con esta forma, nótase a presenza de sensacións dolorosas que corresponden a dor do primeiro tipo. A manometría confirma a funcionalidade do esfínter deteriorada no 50% das imaxes clínicas. Os trastornos diagnosticados teñen natureza funcional ou estrutural.
Vista biliar 3. Hai unha síndrome da dor, pero hai unha falta de trastornos obxectivos que se atopan en pacientes de primeiro tipo. A manometría mostra unha disfunción do esfínter nun 10-30% das imaxes.Violación do tipo máis frecuente (no 80% dos casos).
Con pancreatite reactiva, a enfermidade vai acompañada de dor, que dá volta. Se o paciente se inclina cara adiante co corpo, entón a dor é algo máis reducida. O diagnóstico de laboratorio mostra un aumento significativo da lipase e amilase.
A manometría confirma a disfunción do esfínter Oddi nun 40-85% dos casos.
Etioloxía e factores provocadores
 Disquinesia de páncreas do esfínter de Oddi desenvólvese en pacientes por estenosis patolóxica (estreitamento persistente) do esfínter ou patoxénese debido a contraccións deterioradas. O estreitamento patolóxico desenvólvese debido ao proceso inflamatorio, a fibrose e, nalgúns cadros clínicos, a causa é a probable proliferación das mucosas.
Disquinesia de páncreas do esfínter de Oddi desenvólvese en pacientes por estenosis patolóxica (estreitamento persistente) do esfínter ou patoxénese debido a contraccións deterioradas. O estreitamento patolóxico desenvólvese debido ao proceso inflamatorio, a fibrose e, nalgúns cadros clínicos, a causa é a probable proliferación das mucosas.
Os cambios de natureza inflamatoria e fibrosa son consecuencia directa da influencia de pequenos cálculos que pasan polo conducto biliar común. Destaca a teoría segundo a cal as transformacións inflamatorias provocan unha exacerbación da forma crónica de pancreatite.
A separación de trastornos funcionais e orgánicos é bastante complexa, xa que dúas condicións anormais poden ter unha fonte. A maioría das disfuncións detéctanse en pacientes con antecedentes de excisión da vesícula biliar. Os pacientes son diagnosticados con esfínter deficiente de Oddi, debido ao cal a bilis entra continuamente no lumen do duodeno.
Se unha persoa está en bo estado de saúde, entón baixo a influencia de hormonas neuropéptidas, a vesícula biliar debe contraerse, a bile penetra no duodeno e o esfínter de Oddi relaxa. Ao eliminar a vesícula biliar, pode observar un ton excesivo do esfínter e un aumento patolóxico nos conductos biliares.
Nalgunhas situacións, despois da cirurxía, o ton diminúe, polo que a bile incompletamente formada entra no tracto gastrointestinal. Como resultado, obsérvase infección do fluído, o que orixina inflamacións graves.
A síndrome biliar-pancreática leva a un trastorno do proceso, durante o cal a bile entra repetidamente e continuamente nos intestinos, como resultado, unha persoa comeza a manifestar varios síntomas de trastornos dixestivos.
Se a bile entra irregularmente nos intestinos, maniféstase nunha clínica:
- Trastorno da circulación enterohepática de ácidos biliares,
- As disfuncións no proceso de dixestión dos alimentos, reducindo a absorción de nutrientes,
- As propiedades bactericidas do contido duodenal son reducidas.
Un factor provocador no desenvolvemento da discinesia é o desequilibrio hormonal asociado co período de embarazo, a menopausa e o uso de drogas hormonais. Tamén estrés crónico, diabetes mellitus, patoloxía do páncreas, 12 úlcera duodenal, alteración da función hepática, intervencións cirúrxicas no tracto biliar e estómago.
Síntomas de discinesia do esfínter de Oddi
 Como xa se dixo, a patoloxía maniféstase pola dor, en particular, as convulsións de 20-30 minutos. A dor é moderada ou grave. A duración da síndrome é superior a tres meses.
Como xa se dixo, a patoloxía maniféstase pola dor, en particular, as convulsións de 20-30 minutos. A dor é moderada ou grave. A duración da síndrome é superior a tres meses.
Os pacientes quéixanse dunha sensación de pesadez no abdome superior, dor escura baixo a costela dereita. Maniféstanse síntomas dispepticos por violación do proceso dixestivo. Estes inclúen náuseas, vómitos, turbulencias no abdome, aumento da formación de gas, eclosión, etc.
Moi raramente, a dor maniféstase por cólicas. Non obstante, se a patoloxía se combina cunha forma crónica de inflamación do páncreas, as sensacións dolorosas maniféstanse dun xeito moi diverso.
Nas primeiras etapas do proceso patolóxico, os ataques de dor son extremadamente raros, pero poden durar ata un par de horas. Non hai dor entre ataques, o estado do paciente mellora significativamente. Ás veces detectase un aumento da frecuencia de convulsións e tamén hai sensacións dolorosas no intervalo entre elas.
A dor desenvólvese poucas horas despois da comida. Non obstante, é imposible conectalo coa natureza do alimento, xa que todos se queixan de varias manifestacións da enfermidade.
Na infancia, a discinesia do esfínter de Oddi maniféstase por un estado febril (non dura moito) e unha variedade de trastornos autonómicos.
O neno non pode valorar a localización da dor, polo tanto, adoita indicar a zona umbilical.
Métodos de diagnóstico e tratamento
 Para diagnosticar o proceso patolóxico, determine a concentración de enzimas dixestivas no corpo, o contido de encimas hepáticas. Con un ataque, os indicadores aumentan varias veces por encima da norma. Poden aumentar debido a outras enfermidades do tracto gastrointestinal, polo tanto, implica un diagnóstico diferencial.
Para diagnosticar o proceso patolóxico, determine a concentración de enzimas dixestivas no corpo, o contido de encimas hepáticas. Con un ataque, os indicadores aumentan varias veces por encima da norma. Poden aumentar debido a outras enfermidades do tracto gastrointestinal, polo tanto, implica un diagnóstico diferencial.
Para establecer un diagnóstico, realízase unha ecografía coa introdución dun medio de contraste, que axuda a determinar con precisión o tamaño do conducto biliar e a canle principal do páncreas.
Se as técnicas non invasivas non axudan a establecer un diagnóstico, recorre a métodos diagnósticos invasivos. ERCP realízase. O método permite establecer o diámetro do conduto, para diferenciar a violación da funcionalidade do esfínter de Oddi de patoloxías similares. Tamén é posible identificar o tempo de baleirado dos conductos biliares.
A manometría é unha técnica informativa que mide directamente a carga do esfínter. Normalmente, a presión nel non debe superar os 10 milímetros de mercurio. Non obstante, se hai un mal funcionamento, o estudo mostra un resultado de 115 ± 20.
En aproximadamente o 10% dos cadros, a implementación de manometría leva ao desenvolvemento de pancreatite, entón o estudo é unha medida extrema cando outros métodos de diagnóstico levaron a un fracaso.
O tratamento inclúe o seguinte:
- A terapia conservadora centrouse na redución de síntomas negativos e manifestacións dispépticas.
- Dieta
- O tratamento descontaminante é necesario cando se observan trastornos bacterianos no tracto gastrointestinal.
- Eliminación da insuficiencia biliar.
Para reducir a dor, prescríbense medicamentos con belladonna, como substancias como buscopan e metacina. Para dor moderada, recoméndase No-shpa. Para desfacerse dos fenómenos dispépticos, úsanse drogas: Creon, pancreatina.
A terapia dietética baséase nunha nutrición fraccionada - ata sete veces ao día en pequenas porcións. É necesario consumir unha cantidade suficiente de fibra dietética, o que contribúe á restauración da motilidade intestinal.
O tratamento descontaminante implica o uso de probióticos, antisépticos intestinais e antibióticos. A insuficiencia biliar é tratada co medicamento Urosan.
As complicacións da pancreatite descríbense no vídeo neste artigo.
Tipo biliar
Este grupo contabiliza a maior parte do DSO, os signos son os seguintes:
 ataques de dor típicos de cólicas biliares - calambres afiados, que se estenden cara á parte traseira, ombreiro dereito, ás veces o pescozo
ataques de dor típicos de cólicas biliares - calambres afiados, que se estenden cara á parte traseira, ombreiro dereito, ás veces o pescozo- datos de investigación instrumental: expansión do conducto biliar común superior a 12 mm,
- un aumento no tempo de eliminación de contraste superior a 45 minutos,
- datos de laboratorio: aumento do nivel de transaminases e fosfatase alcalina polo menos 2 veces en análises repetidas.
Segundo un estudo manométrico, o tipo biliar divídese en 3 tipos, mentres que no primeiro tipo case sempre hai estenosis (estreitamento) do esfínter, no segundo, a constricción atópase no 63% dos pacientes, no terceiro - no 28%. O resto dos trastornos son manifestacións funcionais (reversibles, discinéticas).
Tipo pancreático
 Este tipo de DSO nas manifestacións clínicas aseméllase á pancreatite crónica e só un exame completo permite establecer un diagnóstico preciso. Os principais síntomas son:
Este tipo de DSO nas manifestacións clínicas aseméllase á pancreatite crónica e só un exame completo permite establecer un diagnóstico preciso. Os principais síntomas son:
- dor epigástrica que irradia ás costas,
- aumento do plasma de encimas amilase e lipasa.
Unha enfermidade que se asemella á pancreatite crónica é puntuada por dores similares ás cólicas hepáticas. Os datos de laboratorio só se modifican se o material para o estudo foi seleccionado durante un ataque de dor. Nun período tranquilo, case non se poden detectar desviacións.
Manifestacións específicas de varios tipos de patoloxía
Ao mesmo tempo, hai signos que permiten distinguir entre distintos tipos de DSO.
| Tipo de patoloxía | Manifestacións específicas |
| Biliar | Dor grave ou moderada na rexión epigástrica ou hipocondrio dereito, cunha duración de polo menos 20 minutos |
| Páncreas | dor no hipocondrio esquerdo, que diminúe cando o corpo se inclina cara adiante |
| Mixto | dor de cinta |
Causas e factores de risco
A razón principal considéranse trastornos metabólicos no fígado, pero tamén son importantes:
- cambio na composición da bile,
- violación da descarga de bilis, o seu estancamento,
- disquinesia do conduto común ou unión da bile e dos conductos excretores pancreáticos,
- tratamento cirúrxico descoidado durante o cal o esfínter de Oddi está ferido, incluso mínimamente,
- crecemento excesivo de microflora intestinal patolóxica.

Os gastroenterólogos aínda consideran que a disólia hepatocelular é o principal motivo da formación de DLS. Esta é unha condición na que se produce unha colecistokinina insuficiente. A sustancia é un regulador natural do ton da vesícula biliar e os seus condutos. Baixo a influencia da colecistoquinina, o ton do esfínter aumenta ata que a vexiga se enche de bile. Unha vez está cheo, o esfínter se relaxa para que a bile poida fluír libremente. Despois da colecistectomía, o ton do esfínter cambia e a bile quede estancada ou flúe continuamente. Isto cambia a produción de substancias hormonais que regulan o metabolismo no páncreas, prodúcese pancreatite secundaria.
Investigación de laboratorio

- concentración de bilirrubina
- fosfatase alcalina
- aminotransferase
- lipases e amilases.
Considérase que un cambio de concentración é diagnóstico significativo se se realiza a mostraxe de sangue venoso non máis tarde de 6 horas despois do ataque.
Investigación instrumental
 Ultrasonido da cavidade abdominal: determínase a expansión do conducto biliar común e do conduto pancreático. Para aclarar, dá un almorzo gordo e, a continuación, monitor o cambio do tamaño do conducto biliar común cada 15 minutos durante unha hora. Unha expansión de máis de 2 mm é un claro signo de DLS. Para determinar a función do conduto pancreático, faise unha proba con secretina. Normalmente, despois da administración do medicamento, o conduto debería expandirse, pero dentro de media hora volver ao seu tamaño orixinal. Se a redución durou máis de 30 minutos, isto tamén é un sinal de DSO,
Ultrasonido da cavidade abdominal: determínase a expansión do conducto biliar común e do conduto pancreático. Para aclarar, dá un almorzo gordo e, a continuación, monitor o cambio do tamaño do conducto biliar común cada 15 minutos durante unha hora. Unha expansión de máis de 2 mm é un claro signo de DLS. Para determinar a función do conduto pancreático, faise unha proba con secretina. Normalmente, despois da administración do medicamento, o conduto debería expandirse, pero dentro de media hora volver ao seu tamaño orixinal. Se a redución durou máis de 30 minutos, isto tamén é un sinal de DSO,- TC da rexión hepatoduodenal - o tamaño e a estrutura son claramente visibles,
- ERCP - colangiopancreatografía retrógrada. O método é invasivo, é dicir, penetra directamente no esfínter e nos condutos. Usando unha sonda, introdúcese un contraste e logo realízase unha radiografía. Se o conducto biliar común se amplía en máis de 12 mm e a taxa de evacuación de contraste supera os 45 minutos, o diagnóstico faise innegable,
- A manometría é unha medida directa do ton do esfínter. Durante o estudo, pódese usar relaxante muscular para músculos lisos. O método é complexo tecnicamente, ten moitas contraindicacións, hai complicacións, polo que o seu uso é limitado.
O tratamento consiste en varios métodos importantes que se usan simultaneamente.
 Esta é a base do benestar, sen seguir normas simples unha boa saúde é imposible. É necesario:
Esta é a base do benestar, sen seguir normas simples unha boa saúde é imposible. É necesario:
- 4 comidas ao día, cea xusto antes de durmir: crea as condicións para un baleiro completo da vexiga,
- restrición de graxas animais (máximo - un pouco de graxa no caldo),
- a exclusión completa dos fritos,
- gran cantidade de froitas e verduras procesadas, a cantidade debe ser suficiente para as feces diarias,
- o uso de farelo.
Medicamentos
Despois da colecistectomía durante 24 semanas, prescríbense medicamentos - antiespasmódicos, o mellor dos cales é Duspatalin, tomado pola mañá e á noite.
 Para reducir os procesos de fermentación nos intestinos 1 ou 2 veces ao ano, trátanse antibióticos e antiinflamatorios, cada vez diferentes. Os médicos son seleccionados polo médico que atenden, úsanse Ciprofloxacin, Biseptol, Enterol, Tetraciclina e similares.
Para reducir os procesos de fermentación nos intestinos 1 ou 2 veces ao ano, trátanse antibióticos e antiinflamatorios, cada vez diferentes. Os médicos son seleccionados polo médico que atenden, úsanse Ciprofloxacin, Biseptol, Enterol, Tetraciclina e similares.
Despois de tomar antibióticos, prescríbense pre- e prebióticos: Bifiform, Hilak Forte e outros.
Para o estreñimiento úsanse laxantes, preferiblemente Dufalac, que soporta o crecemento da microflora normal.
A primeira vez despois da cirurxía, ás veces son necesarios axentes anti-ácidos (Maalox, Smecta), encimas dixestivas (Creon, Mezim).
Se as probas de laboratorio indican anormalidades no fígado, úsanse hepatoprotectores - LIV 52, Heptral, preparacións de ácido succínico.
O conxunto específico de fármacos depende do cadro clínico.
Información xeral
O esfínter do espasmo Oddi é unha condición bastante común na gastroenteroloxía, máis común nas mulleres. Non se dispón de estatísticas precisas sobre esta nosoloxía, pero sábese que entre os pacientes que sufriron unha colecistectomía eficaz, a dor abdominal recorrente e trastornos dispepticos asociados á disfunción do esfínter persisten nun 15% dos casos. O traballo do esfínter de Oddi asegura a actividade coordinada de todo o aparello biliar. Cando a vesícula se contrae, os músculos do esfínter se relaxan e viceversa. Isto garante a entrada puntual de encimas no lumen do duodeno. Cambiar o funcionamento sincrónico do aparello do esfínter leva a unha violación da saída de bile, dor e dispepsia.

Causas do esfínter Oddi espasmo
O esfínter do espasmo Oddi é unha condición patolóxica adquirida, a principal causa da cal é a discinesia muscular. Segundo as manifestacións clínicas, o espasmo do esfínter de Oddi aseméllase á súa estenose provocada por perturbacións estruturais e moitas veces estes cambios son combinados. A hipertonicidade do esfínter é causada por un espasmo das fibras musculares das súas estruturas (esfínters que rodean a parte distal do conducto biliar común, do conducto pancreático e da ampula do canal na área de fusión destes condutos). Como resultado, a presión no sistema de conductos do tracto biliar e do páncreas aumenta.
Non se estableceron causas específicas que provocan un espasmo prolongado do esfínter de Oddi; posibles factores son a inflamación da papila duodenal grande e a duodenite. Predispón ao desenvolvemento desta patoloxía, xénero feminino, idade 30-50 anos, físico asténico, labilidade emocional, falta de peso corporal.
Síntomas do espasmo do esfínter de Oddi
A manifestación clínica do espasmo do esfínter de Oddi é unha dor recorrente localizada no hipocondrio ou epigastrio dereito, irradiando cara á parte traseira ou á rexión da escápula. A duración dun ataque de dor normalmente é de trinta minutos ou máis, a intensidade pode ser significativa, causando sufrimento ao paciente. A dor non deixa de tomar antiácidos, cambiando a posición do corpo. A síndrome da dor combínase con síntomas dispepticos: náuseas, vómitos.
Son frecuentes, pero non recaídas diarias, a intolerancia aos alimentos graxos. Para un espasmo do esfínter de Oddi, é típico o desenvolvemento dun episodio de dor durante a noite, o que é un criterio para a exclusión desta patoloxía dunha serie de outras enfermidades con disfunción do tracto biliar, así como a ausencia de hipertermia durante un ataque de dor. A relación da dor coa inxesta de alimentos para cada paciente é individual. Máis a miúdo, as convulsións ocorren entre dúas e tres horas despois da comida. Normalmente, o paciente sabe que alimento provoca o episodio (picante, aceitoso).
Moitos pacientes cun sospeito de espasmo do esfínter de Oddi teñen antecedentes de colecistectomía.Despois da cirurxía, xeralmente a gravidade da dor no hipocondrio dereito diminúe, pero ao cabo dun tempo os ataques retoman. Neste caso, a natureza da síndrome da dor é case a mesma que antes da operación. Na maioría das veces, as recaídas ocorren tres a cinco anos despois da intervención. Nalgúns casos, inmediatamente despois da cirurxía, a dor aumenta significativamente, isto está asociado coa eliminación do depósito para a bilis.
Diagnóstico do espasmo do esfínter de Oddi
A consulta dun gastroenterólogo suxire que o paciente ten un esfínter do espasmo Oddi en presenza de ataques de dor típicos do cólico en ausencia de coledocolitiasis, restricións do conduto biliar, así como enfermidades non hepatobiliarias con síntomas similares.
Os cambios característicos nos resultados das probas de laboratorio son un aumento da actividade da bilirrubina, transaminases, amilases durante o período de ataque. Non hai signos de inflamación no conteo xeral de sangue. A análise da orina non se modificou. A diferenza entre os resultados das probas de laboratorio durante un episodio de espasmo e fóra dela é característica.
O ultrasonido ten unha ecografía do fígado e do tracto biliar. Este método de investigación permite diferenciar o espasmo do esfínter de Oddi da discinesia hiperkinética da vesícula biliar e outras enfermidades. O estudo determina o diámetro do conduto biliar común antes e despois de probas provocadoras. Tamén se realiza manometría de esfínter, mentres que o criterio de diagnóstico é un aumento da presión por encima dos 40 mm Hg. Art. Tamén, no curso da manometría, as contraccións en fase de alta frecuencia do esfínter, unha resposta prexudicada á estimulación da colecistokinina, determínanse contraccións retrógradas erróneas.
Unha alternativa á manometría do esfínter é a hepatobiliscintigrafía dinámica coa ruptura da colecistokinina. O resultado deste método de investigación no 100% dos casos correlaciona cos resultados obtidos coa manometría, mentres que non hai efectos secundarios característicos dun diagnóstico invasivo. Para excluír os estritos do esfínter, a pancreatite que permanece no conduto biliar común despois da colecistectomía de cálculos, así como para obter a bilis, realízase unha colangiopancreatografía endográfica retrógrada.
Tamén se realiza un diagnóstico diferencial con colecistite non calculosa, estenosis da bile ou do conducto pancreático e o proceso do tumor. Ao diagnosticar esta patoloxía, hai que ter en conta que o espasmo do esfínter de Oddi combínase a miúdo con outras enfermidades que se acompañan de deteriora motilidade gastrointestinal, baleiro gástrico e síndrome do intestino irritable.
Tratamento do espasmo do esfínter de Oddi
A terapia desta patoloxía realízase de xeito ambulatorio, pero ás veces cunha intensidade pronunciada da síndrome da dor, o paciente pode ser hospitalizado no departamento de gastroenteroloxía para excluír catástrofes na cavidade abdominal e realizar diagnósticos. As principais direccións de tratamento para o espasmo do esfínter de Oddi son a relaxación dos seus músculos, o alivio da dor, a normalización da saída de bile e o zume pancreático. A terapia dietética é a exclusión de alimentos graxos e picantes, especias, allo e cebola. É importante normalizar o peso corporal, así como deixar de fumar.
Para eliminar o espasmo do esfínter de Oddi, recóllense nitratos, anticolinérxicos (ioduro de metocinio), bloqueadores de canles de calcio (nifedipina). Debido a que estes fármacos teñen efectos secundarios, así como efectos cardiovasculares, é recomendable usalos nun pequeno réxime de dose. Tamén se usan antiespasmódicos (papaverina, bromuro de pinaveria, drotaverina), a mebeverina ten unha selectividade suficiente para o esfínter de Oddi. Para eliminar o espasmo, lograr o efecto colerético, reducir a insuficiencia biliar, prescríbese gimecromón.
A falta do resultado adecuado dun tratamento conservador, recidivas frecuentes de dor e pancreatite, realízase un tratamento cirúrxico: esfinterotomía endoscópica, dilatación temporal de globos, stenting de conducto temporal. Como método alternativo, utilízase o manexo da toxina botulínica no esfínter.
Predición e prevención do espasmo do esfínter de Oddi
O pronóstico para espasmo do esfínter de Oddi é favorable. Na maioría dos casos, unha terapia conservadora adecuada a longo prazo permite mellorar a clínica, pero a súa esfinterotomía ten un efecto satisfactorio. Non hai prevención específica do espasmo do esfínter de Oddi. É aconsellable nutrición racional, mantendo un peso corporal óptimo, tratamento oportuno doutras enfermidades do tracto gastrointestinal.
Formas da enfermidade
O factor etiolóxico distingue as seguintes formas:
- primario (en desenvolvemento sen unha patoloxía previa),
- secundario (resultante da enfermidade subxacente).
Por estado funcional:
- disquinesia con hiperfunción
- discinesia con hipofunción.
Para clasificar o tipo de esfínter da disfunción Oddi de acordo con datos obxectivos durante o Consenso de Roma (1999), propuxéronse criterios diagnósticos:
- ataque de dor clásico
- polo menos un dobre aumento do nivel de enzimas hepáticas (AST, fosfatase alcalina) en polo menos 2 estudos consecutivos,
- retardando a evacuación do medio de contraste durante 45 minutos durante a colangiopancreatografía retrógrada endoscópica,
- expansión do conducto biliar común a 12 mm ou máis.
Tipos de disfuncións determinadas segundo os criterios:
- Biliar I - caracterizado pola presenza de todos os síntomas anteriores.
- Biliary II: un ataque clásico de dor biliar en combinación con 1 ou 2 criterios de diagnóstico.
- Biliary III é unha síndrome da dor illada sen outros signos.
- Páncreas: síndrome de dor característico dos procesos inflamatorios no páncreas (en combinación cun aumento do nivel de enzimas pancreáticas).
O cadro clínico do esfínter da disfunción de Oddi é diverso:
- dor na rexión epigástrica, no hipocondrio dereito de natureza estourida e aburrida, ás veces - desagradable, a curto prazo, provocado por un erro na dieta, sobrecarga psicoemotional, excesivo esforzo físico. A dor pode irradiar á escápula dereita, ombreiro, costas, cun tipo pancreático, son herpes zoster agudas,
- sensación de amargura na boca
- náuseas, vómitos de bilis,
- inchazo, dor na rexión umbilical,
- tendencia ao estreñimiento,
- fatiga,
- irritabilidade
- trastornos do sono.
A síndrome da dor é de natureza paroxística, na maioría dos casos non hai queixas no período interictal.
Con disfunción do esfínter de Oddi, perturba o fluxo de secreción biliar e pancreática, a súa inclusión no proceso de dixestión dos alimentos prodúcese de forma incorrecta, o que leva a varios trastornos do mecanismo dixestivo.
Posibles complicacións e consecuencias
As complicacións da disfunción do esfínter de Oddi poden ser:
- colangite
- enfermidade do cálculo biliar
- pancreatite
- gastroduodenite.
A previsión é favorable. Coa farmacoterapia iniciada en tempo, os síntomas da enfermidade nivelanse en pouco tempo. A eficacia dos tratamentos invasivos supera o 90%.

Formación: superior, 2004 (GOU VPO "Kursk State Medical University"), especialidade "Medicina Xeral", titulación "Doutor". 2008-2012 - Estudante de doutoramento, Departamento de Farmacoloxía Clínica, SBEI HPE “KSMU”, candidato de ciencias médicas (2013, especialidade “Farmacoloxía, Farmacoloxía Clínica”). 2014-2015 - formación profesional, especialidade "Xestión na educación", FSBEI HPE "KSU".
A información está compilada e proporcionada con fins informativos. Consulte ao seu médico no primeiro signo de enfermidade. A auto-medicación é perigosa para a saúde!

 ataques de dor típicos de cólicas biliares - calambres afiados, que se estenden cara á parte traseira, ombreiro dereito, ás veces o pescozo
ataques de dor típicos de cólicas biliares - calambres afiados, que se estenden cara á parte traseira, ombreiro dereito, ás veces o pescozo
 Ultrasonido da cavidade abdominal: determínase a expansión do conducto biliar común e do conduto pancreático. Para aclarar, dá un almorzo gordo e, a continuación, monitor o cambio do tamaño do conducto biliar común cada 15 minutos durante unha hora. Unha expansión de máis de 2 mm é un claro signo de DLS. Para determinar a función do conduto pancreático, faise unha proba con secretina. Normalmente, despois da administración do medicamento, o conduto debería expandirse, pero dentro de media hora volver ao seu tamaño orixinal. Se a redución durou máis de 30 minutos, isto tamén é un sinal de DSO,
Ultrasonido da cavidade abdominal: determínase a expansión do conducto biliar común e do conduto pancreático. Para aclarar, dá un almorzo gordo e, a continuación, monitor o cambio do tamaño do conducto biliar común cada 15 minutos durante unha hora. Unha expansión de máis de 2 mm é un claro signo de DLS. Para determinar a función do conduto pancreático, faise unha proba con secretina. Normalmente, despois da administración do medicamento, o conduto debería expandirse, pero dentro de media hora volver ao seu tamaño orixinal. Se a redución durou máis de 30 minutos, isto tamén é un sinal de DSO,