Lingua en diabete: unha foto das úlceras bucais
 Cambios na cavidade oral na diabetes.
Cambios na cavidade oral na diabetes.
Debido a un aumento significativo da concentración de azucre no sangue do paciente, prodúcense cambios significativos no seu corpo que tamén afectan a cavidade oral. Sábese que os diabéticos experimentan constantemente a boca seca e teñen sede, obrigándoos a consumir polo menos 4 litros de auga ao día. No fondo de tales cambios, aparecen danos nas mucosas, aparecen úlceras nas encías, na superficie interna das meixelas e na lingua.
A placa branca na lingua na diabetes pode indicar o desenvolvemento de tordo na cavidade oral do paciente. Moitas veces isto ocorre porque a inmunidade do paciente redúcese significativamente.
A enfermidade neste caso é bastante grave, ten tendencia a recaer. Tal manifestación complica un pouco o proceso de comer e cepelarse os dentes, facendo que o durmiente do paciente estea máis inquedo.
A lingua sofre con diabetes mellitus (descompensada) en primeiro lugar, o curso da enfermidade subxacente afecta negativamente o curso de moitos procesos no corpo do diabético, toda a cavidade oral sofre. A miúdo son diagnosticados con enfermidade periodontal e carie.
Neste caso, os dentistas só ofrecen un tratamento sintomático. É de destacar que é posible a estabilización do benestar humano baixo a diminución constante do azucre no sangue.
Candidiasis na boca contra a diabetes
Candidiasis: causas.
Independentemente do xénero e idade, os cogomelos candida están presentes en pequenas cantidades na cavidade oral humana. Non obstante, en pequena cantidade, sempre que todas as funcións sexan desempeñadas adecuadamente pola inmunidade humana, non son capaces de causar a enfermidade.
Feito! Se o paciente ten diabetes, un revestimento branco na lingua pode estar presente continuamente. Os dentistas denuncian que preto do 75% do total dos pacientes diagnosticados de diabetes enfróntanse a unha complicación similar.
Son concentracións elevadas de azucre no sangue que crean condicións óptimas para que os microorganismos patóxenos se reproduzan. Un efecto positivo no transcurso do proceso e sequedad constante na cavidade oral - tal violación é un síntoma da deshidratación xeral do corpo.
 Quen é propenso ao problema.
Quen é propenso ao problema.
A probabilidade de que a cor da lingua con diabetes se volva branca aumenta cando se expón aos seguintes factores:
- A vellez do paciente - hai unha diminución das calidades protectoras do corpo como consecuencia do proceso de envellecemento.
- As próteses non están instaladas correctamente, hai patacas fritas ou afiadas que danan o epitelio.
- O paciente ten unha adicción á nicotina.
- Realización dun longo curso de terapia antibacteriana.
- Tomar medicamentos para corrixir o fondo hormonal.
As membranas mucosas da cavidade oral tórnanse inchadas e vermellas, e na superficie das meixelas e do padal fórmase un revestimento branco de grosa coherencia consistente. Coa súa eliminación mecánica, ábrese a superficie sangrante afectada.
A lingua na diabetes tamén cambia lixeiramente, aparece o seu edema, a superficie faise vermella, dobrase, as papilas suavízanse.
A falta de intervención oportuna, o proceso ten capacidade de crónica. Neste caso, a lingua ferira, aparecerá un revestimento branco despois da extracción. Cómpre recordar que é posible tratar a candidiasis da cavidade oral se o paciente con diabetes é bastante difícil.
 Dentaduras.
Dentaduras.
Con desgaste prolongado de próteses, tamén se pode presentar estomatite. Nestes casos, a lesión exprésase en forma de mancha vermella claramente visible cun revestimento branco.
As principais recomendacións que o médico determina é que é necesario prestar atención ao seguimento do nivel de azucre no sangue do paciente. Isto débese a que calquera medida terapéutica será ineficaz coa hiperglicemia.
 É importante obter unha boa compensación.
É importante obter unha boa compensación.
O curso do tratamento implica as seguintes manipulacións:
- o uso de pomadas antifúngicas,
- lubricación de úlceras coa solución de Lugol,
- aclarando a boca cunha solución débil de rosa de manganeso,
- tratamento cunha solución de clorhexidina débilmente concentrada,
- Aplicación de spray de bioparox.
 O bioparox como tratamento da estomatite.
O bioparox como tratamento da estomatite.
Na candidiasis crónica é necesario un tratamento sistémico. A instrución inclúe unha visita regular ao dentista.
Remedios populares
 Que remedios populares axudarán a afrontar o problema.
Que remedios populares axudarán a afrontar o problema.
Para previr e tratar as manifestacións da candidiasis na cavidade oral en diabéticos, pódese empregar a medicina tradicional. Ademais, estes compoñentes pódense empregar de forma eficaz para a prevención e restauración precoz da integridade das mucosas despois de usar medicamentos antifúngicos estándar.
Atención! A terapia alternativa debe usarse en cursos de 10 días, para despois facer un descanso no uso durante 5 días.
As vantaxes da terapia alternativa son os seguintes factores:
- eliminación rápida da dor
- curación rápida das áreas erosivas,
- aumento das propiedades protectoras,
- un efecto positivo sobre a inmunidade humana local.
É de destacar que moitos pacientes prefiren este método porque o prezo das formulacións medicinais non é elevado, e o efecto esperado na maioría dos casos é positivo.
| Tratamentos populares | ||
| Camiño | Descrición | Característica foto |
| Aplicación puntual | As dores formadas na cavidade oral con estomatite deben lubricarse con cebola, Ajenjo ou zume de allo dúas veces ao día. |  Zume de cebola. Zume de cebola. |
| Enxágüe | Para preparar a solución, use flores de calendula. Use 3-4 veces ao día. |  Calendula Calendula |
| Tamén pode usar zume de cenoria recén espremida. A ferramenta é leve. Use ata 4 veces ao día. |  Zume de cenoria. Zume de cenoria. | |
| O caldo de herba de San Xoán tamén se pode usar. Multiplicidade de uso 5 veces ao día. |  Herba de San Xoán Herba de San Xoán | |
| Baños de boca | Este método tamén implica unha especie de aclarado. Na boca, debes coller zume de arándano ou viburno e manter durante 1-2 minutos. |  Kalina Kalina |
O aceite de espincheiro tamén se pode usar para tratar a estomatite. Débese aplicar na zona afectada cun cotonete.
 É importante seguir unha dieta.
É importante seguir unha dieta.
Cómpre destacar que durante o tratamento é necesario seguir unha dieta especial que limite o consumo de tales produtos:
- repostería edulcorante,
- froitas doces
- produtos que conteñen levadura
- calquera salsas
- especias
- té e café.
Paga a pena prestar atención a que o uso de medios alternativos de terapia debe ser só despois dun exame a tempo completo e obter o permiso dun médico. O custo da iniciativa é elevado. A estomatite non é perigosa, pero as súas complicacións poden crear moitos problemas para o paciente.
Prevención da manifestación de trastornos dentais
 Exames regulares no dentista.
Exames regulares no dentista.
Para evitar danos na cavidade oral en diabetes mellitus, debería realizarse unha rehabilitación regular.
Non esquezas a necesidade de eliminar factores traumáticos:
- carie
- selos incorrectamente instalados,
- pulpite
- bordos afiados do dente ou dentadura.
Os pacientes deben limitar a exposición aos seguintes factores:
- fume de tabaco
- o consumo de alimentos traumáticos para o esmalte e as encías,
- bebidas con alcohol.
É importante garantir un coidado adecuado para os dentes e as próteses. É importante aclarar constantemente a boca despois de comer. Para este propósito, non se poden usar solucións que conteñan alcohol que irriten as mucosas.
Por que a diabetes adormece na diabetes?
 Cal é a causa do adormecemento da lingua.
Cal é a causa do adormecemento da lingua.
A adormecemento da lingua na diabetes pode producirse como consecuencia de:
- activando o fluxo sanguíneo,
- ao consumir bebidas excesivamente frías ou quentes (pratos),
- trauma accidental na lingua cos dentes,
- consumo de alimentos ácidos
A miúdo, o adormecemento da lingua prodúcese debido a desgaste de próteses mal seleccionadas. Ademais, a causa pode ser un estrés psicoemocional excesivo. Neste caso, recoméndase ao paciente que tome sedantes.
Preguntas a un especialista
Vika, 22 anos, Kirovo-Chepetsk
Boas tardes A miña avoa ten diabetes, o que é e como se desenvolve, realmente non o sei. A nai tamén ten azucre elevado no sangue. 6. Cal é a probabilidade de que eu teña diabete? Estou moi preocupado por isto porque vexo como a enfermidade vai coa miña avoa.
Boas tardes, Vika. O feito de que o diagnóstico de diabetes na túa avoa non sexa perigoso. Incluso a presenza de diabetes nos pais (un ou ambos) non é un factor no feito de que a enfermidade se manifeste no neno. O azucre 6 na túa nai tampouco é un problema, por suposto gustaríame aclarar a súa idade.
Por suposto, este é un sinal de que cómpre revisar o menú diario e é posible centrarse na actividade física. Indícase seguimento regular, visitas ao endocrinólogo. Vika, se está preocupado polos riscos de manifestar diabete persoalmente, doa sangue para o azucre e repita este exame unha vez cada seis meses. Isto será unha garantía de paz.
Tatyana, 33 anos, Kumkur
Boas tardes O meu marido ten diabetes tipo 2. O feito de que se coñeza a cor da lingua con diabetes, pero non podo entender se a candidiasis é a norma. Hai un revestimento branco nas meixelas e na lingua, eliminárono con peróxido de hidróxeno, non había úlceras baixo el. Tamén hai mal alento despois de comer. Como manexalo. Grazas pola resposta.
Boas tardes A formación de placa branca na cavidade oral nun diabético non é a norma; tamén pode non cambiar a cor da lingua na diabetes con boa compensación. Podo aconsellarlle que consulte a un dentista que axudará a determinar a causa dos cambios. Non recomendo aclarar con peróxido, é mellor atopar un método máis suave.
Natalya Petrovna, 52 anos, Rostov-on-Don
Os problemas orais apareceron inmediatamente despois da instalación da prótese, a estomatite é simplemente imposible de curar. Esta é a segunda prótese, a primeira tiña a mesma historia. Será algunha vez, que debo facer? Como resolver este problema ou a única solución é abandonar a prótese?
Natalya Petrovna, cómpre calmar e dirixirse a outro dentista que estea familiarizado coas características da selección de próteses para pacientes con diabetes mellitus. As dentaduras extraíbles deben ter unha base de titanio.
Tal prótese non será unha fonte de sabor metálico na cavidade oral. O risco de candidiasis é lixeiramente reducido. Non obstante, non se debe esquecer a necesidade dun coidado adecuado da cavidade oral e da prótese en particular.
Candiasis oral en diabetes
 Normalmente nos humanos, pódense atopar pequenas cantidades de fungos semellantes a levadura do xénero Candida nas mucosas. Non causan síntomas de enfermidade no estado normal do sistema inmune. A prevalencia de candidiasis en pacientes con diabetes alcanza o 75%.
Normalmente nos humanos, pódense atopar pequenas cantidades de fungos semellantes a levadura do xénero Candida nas mucosas. Non causan síntomas de enfermidade no estado normal do sistema inmune. A prevalencia de candidiasis en pacientes con diabetes alcanza o 75%.
Isto débese a que, cando os mecanismos de defensa locais e xerais son debilitados, os fungos cambian as súas propiedades, adquirindo a capacidade de crecer rapidamente e lesionar o epitelio mucoso. Unha cantidade maior de azucre no sangue crea unhas boas condicións para que se reproduzan.
O segundo factor que contribúe á candidiasis na diabetes é a salivación reducida e a xerostomia (boca seca), como manifestación da deshidratación xeral en diabéticos. Normalmente, a saliva elimina facilmente os microbios da mucosa e impide que se unan a ela.
As manifestacións da candidias agrávanse se se engaden á diabetes os seguintes factores:
- A vellez.
- Dentaduras extraíbles ou bordos afiados do dente (para carie).
- Tratamento antibiótico.
- Fumar.
- O uso de medicamentos hormonais, incluídos anticonceptivos.
A enfermidade tamén se produce nos nenos dos primeiros anos de vida, os seus síntomas agrávanse en pacientes debilitados, con diabetes mellitus grave. Unir candidiasis serve como marcador da diminución da inmunidade.
A membrana mucosa da cavidade oral tórnase edemosa, vermella e os depósitos aparecen en forma de placa branca enreixada nas superficies do paladar, as fazulas e beizos, ao eliminar a superficie aberta, erosionada e sangrante. Os pacientes están preocupados pola queimadura e a dor na cavidade oral, dificultades para comer.
A lingua en diabetes e candidomicosis aguda vólvese de cor vermella escura, dobrada, con papilas lisas. Ao mesmo tempo, os pacientes quéixanse de dor e trauma cando comen nas superficies laterais dos dentes: A lingua doe e non entra na boca, cando coma, mordo a lingua.
Unha picadura da lingua nun soño pode levar á formación dunha úlcera péptica. A cavidade oral con esta patoloxía é sensible ás bebidas frías ou demasiado quentes, calquera alimento áspero. Ao mesmo tempo, os nenos néganse a comer, perden o apetito, fanse malhumorados e letárgicos.
Se o proceso se fai crónico, entón fórmanse placas grises densas e llagas na lingua e na membrana mucosa das meixelas, rodeadas dun borde vermello. Non se pode eliminar a placa durante o rascado. Ao mesmo tempo, a lingua pode doer, facerse áspera, os pacientes están preocupados pola seca grave da boca.
A estomatite dentaria desenvólvese con presión prolongada e irritación das mucosas. Nestes casos, aparece unha mancha vermella claramente definida cun lixeiro revestimento branco e erosión nas esquinas da boca na mucosa gingival. A lingua con diabetes na foto é vermella, con papilas lisas, edematos.
O dano fúngico á mucosa oral combínase coa inflamación do bordo vermello dos beizos, a aparición de convulsións e os xenitais e a pel tamén adoitan estar infectados. Quizais o desenvolvemento de candidiasis sistémica con propagación aos órganos dixestivos, sistema respiratorio.
En caso de infección candidal diabética, recoméndase axustar o nivel de azucre no sangue, xa que outras medidas para hiperglucemia serán ineficaces. Máis frecuentemente, o tratamento realízase con medicamentos locais: Nystatin, Miconazole, Levorin, cuxos comprimidos deben ser resoltos. Pódese mitigar o sabor desagradable fregándoos con extracto de stevia.
Tamén se usan para o tratamento (polo menos 10 días):
- Pomadas antifúngicas en forma de solicitude.
- Lubricación cunha solución de Lugol, bórax en glicerina.
- Enxágüe cunha solución débil de permanganato de potasio cunha dilución de 1: 5000.
- Tratamento con 0,05% de clorhexidina ou unha solución hexoral (Givalex).
- Bioparox aerosol.
- Aplicacións dunha suspensión de amfotericina ou solución ao 1% de clotrimazol.
Con candidiasis crónica, que recorre repetidamente, así como con danos combinados na pel, as uñas, os xenitais, realízase terapia sistémica.
Pódese prescribir Fluconazol, Itraconazol ou Nizoral (ketoconazol).
Información xeral
Boca é unha abertura corporal pola que se toma comida e se produce a respiración. Dentes e lingua tamén están situados na boca. Exteriormente, a boca pode ter unha forma diferente. A cavidade oral divídese en dúas seccións: o vestíbulo da boca e a cavidade oral. O vestíbulo da boca é o espazo situado entre os beizos e as meixelas no exterior e os dentes e as encías no interior.
Causas da dor bucal
A dor na boca pode ocorrer por varias razóns, incluídas malos dentesinflamación ou lesión. Tamén pode ocorrer cando a dentina está exposta a alimentos quentes e fríos (bebidas), provocando unha forte dor aguda, que se detén tan facilmente como xorde. A dor na boca pode ser causada por:
unha fisura, a caries dental ou a súa complicación
inflamación ou infección por encía,
úlceras na mucosa oral,
queima ou arañazos da lingua
rachaduras, abrasións e burbullas nos beizos.
Pódense causar por calquera cousa: desde cousas completamente insignificantes ata infeccións virais, desde quimioterapia para tratar o cancro ata enfermidades de transmisión sexual, desde excesivos boca seca ao usar certos medicamentos para estresar.
Como outras partes do corpo, a boca reflicte a saúde xeral do seu corpo. Ás veces é o primeiro lugar onde se manifestan enfermidades de todo o organismo, como leucemia, SIDA, efectos secundarios de varias drogas ou falta de certos nutrientes. Os métodos para aliviar a dor e tratar a dor na boca dependen moi do que é exactamente a causa desta dor.
Dor de boca estomatite e xingivite
A afta e as úlceras poden ser causadas por danos na mucosa bucal (mecánicas, térmicas, químicas, físicas), deficiencias de vitamina, diabeteenfermidades dos sistemas cardiovasculares, nerviosos, que forman o sangue, órganos dixestivos, agudas (por exemplo o sarampelo, a febre escarlata, a difteria) e infeccións crónicas (por exemplo, tuberculose), intoxicación, fungos parasitos (por exemplo, tordo). Factores de disparo estomatite traumática:
depósitos tártaros
dentes decaídos e caros,
próteses mal feitas
queimaduras con comida quente,
exposición a álcalis, ácidos.
Cunha exposición a curto prazo a un factor prexudicial, desenvólvese un proceso catarral: a membrana mucosa é dolorosa, avermellada, edematosa, hemorraxia. Con exposición prolongada fórmanse úlcerasarredor do cal se desenvolven fenómenos inflamatorios.
Os ganglios linfáticos submandibulares son agrandados e dolorosos. Aparece desagradable mal alento. Ás veces as úlceras fórmanse cando o beizo ou a lingua están danados accidentalmente (por exemplo, polos dentes), ás veces sen unha razón obvia, pero máis a miúdo como manifestación dunha enfermidade viral. Normalmente curan a si mesmos. A dor normalmente desaparece 2-4 días antes de que as úlceras se curen por completo.
Tratamento cancro pode causar dor na boca, úlceras bucais, enxivas doloridas ou dor de garganta. Neste caso, será difícil para vostede mastigar ou tragar. Pregúntalle ao seu médico un medicamento que pode axudarche a tratar a dor na boca ou na garganta. Obter atención médica de inmediato se:
experimentar adormecemento ou adormecemento na boca ou nos beizos.
as enxivas son vermellas, inchadas e sangrantes.
os bordos das enxivas están inchados ou estriados.
hai úlceras ou dor na boca.
un nódulo ou hinchazón sólido que non causa dor na boca ou ao redor.
Dentes feridos e obsérvase febre.
úlceras bucais despois de comezar un novo medicamento.
Baixo a influencia de factores nocivos sobre a membrana mucosa das enxivas, a papila gingival inflamouse primeiro, despois as seccións adxacentes da membrana mucosa. Aparece dor e sangrado das enxivas. Con exposición prolongada a estes factores, as úlceras e a erosión poden formarse na mucosa gingival.
Cando aparecen áreas necróticas por intoxicación, a condición xeral do corpo empeora, a temperatura corporal aumenta e dor de cabezaObsérvase debilidade, suor profuso, insomnio, alento pútrido.
Enfermidade oral na diabetes
A diabetes mellitus é unha enfermidade complexa. Na fase inicial da súa formación, podes coñecer os síntomas que afectan a cavidade oral. A boca seca, queima, entumecemento pode observarse. Estes factores debilitan o corpo ante outras enfermidades.

A diabetes interfire coa asimilación de calidade de nutrientes, perturba o subministro de sangue ás enxivas. Por este motivo, non se dispón de suficiente calcio aos dentes e o esmalte dental faise delgado e quebradizo. O aumento do nivel de azucre na saliva é beneficioso para a formación e reprodución de bacterias patóxenas, causando o desenvolvemento de enfermidades graves da cavidade oral.
A manifestación de diabetes na cavidade oral caracterízase por dor severa, inflamación das enxivas. Un tratamento eficaz é a cirurxía, a eliminación dun dente afectado. Por iso, é importante buscar axuda médica a tempo e regular o estado do azucre no sangue.
Periodontite
Os restos de alimentos e residuos de parásitos forman tártaro. Con mala hixiene bucal, a pedra crece, aumenta o seu tamaño. Actúa sobre as enxivas. Hai inflamación, hai un proceso de inchazo e sangrado das encías. Todo remata con solta dos dentes e a súa perda.

A diabetes neste proceso non é a última. Dado que a enfermidade afecta ao estado dos vasos sanguíneos, hai un cambio na circulación sanguínea no tecido das encías, hai unha escaseza de nutrientes.
Simptomatoloxía
Na fase inicial dunha enfermidade oral, é importante buscar axuda médica.

Os signos de periodontite son:
- vermelhidão e hinchazón das enxivas,
- hemorraxia
- moi sensible ao frío, quente, azedo,
- mal cheiro
- mal sabor (o sabor do sangue, que é similar ao sabor do metal)
- descarga purulenta das enxivas,
- cambios de gusto,
- exposición de raíces
- a formación de espazo entre os dentes.
A enfermidade complícase cun proceso de diabetes descontrolado.
Innovación en diabetes: basta beber todos os días.
Terapia de Periodontite
O tratamento con periodontite inclúe unha limpeza profesional de dentes de pedras e depósitos, o uso dun antiséptico.
Nos casos graves da enfermidade úsanse métodos cirúrxicos. Nestes casos, é posible eliminar parcialmente as enxivas, despois do cal os petos periodontais son lavados.
A estomatite é un proceso inflamatorio na boca que se produce nos beizos, meixelas, lingua, no interior das meixelas, enxivas. Na diabetes mellitus, vesículas, feridas e erosión forman na cavidade oral. O paciente pode sentir dor que lle impide comer, beber e ás veces causa molestias durante o sono. A formación de estomatite é afectada por medicamentos, estrés, mala alimentación, falta de sono e perda de peso súbita.

A diabetes reduce as funcións protectoras do sistema inmune, dando como resultado estomatite. Ás veces é de natureza infecciosa, provocada por virus, bacterias patóxenas, fungos.
A base para o desenvolvemento da enfermidade son as lesións que se derivan, por exemplo, de arañazos nunha cortiza seca de pan e tamén o paciente podería morder a punta da lingua.
A complexidade da enfermidade da cavidade oral é que coa diabetes, a estomatite non cura ben.
Cando a estomatite é útil:
- excluír o consumo de bebidas quentes, salgadas e picantes, ácidas,
- usa analxésicos
- aclarado con auga fría, pode chupar un anaco de xeo para aliviar a sensación de queima.
É importante seguir as recomendacións do médico para mellorar a curación de feridas na cavidade oral.
A duración do curso da enfermidade sen tratamento é de 2 semanas. Coa terapia antibiótica podes desfacerte da enfermidade en pouco tempo. Pode lavar con tintura de casca de carballo, calendula, camomila, solución furatsilina.
Se a estomatite non se trata, entón a enfermidade de cando en vez en condicións favorables manifestarase.
Ademais, o desenvolvemento da patoloxía afecta á aparición doutras enfermidades (reumatismo, enfermidades cardíacas).
Ofrecemos un desconto aos lectores do noso sitio.
A manifestación de diabetes ten un efecto negativo na condición dos dentes na cavidade oral. A saliva contén unha gran cantidade de azucre, que ten un efecto destrutivo nos dentes. Este azucre esmagado é unha condición para o desenvolvemento de bacterias que actúan sobre o esmalte dental.

As bacterias aliméntanse de azucre e deixan os residuos en forma de ácido fórmico butírico, láctico. O ácido provoca a formación de carie. Con terapia retardada, todo o dente destrúese. Tamén pode ocorrer pulpite, periodontite.
A aparición da enfermidade está afectada pola presenza de azucre na saliva, a inmunidade debilitada e a boca seca. A fonte da candidiasis é a bacteria do lévedo. En diabete, un revestimento branco leitoso cobre os beizos, a lingua e as meixelas. Primeiro, pequenas manchas cobre a cavidade oral, despois medran de tamaño. Cando a condición está en funcionamento, a placa cobre as encías, o ceo, as amígdalas, mentres que as zonas afectadas simplemente se funden entre si.
Pódese eliminar facilmente un revestimento semellante á película. Baixo dela hai a pel avermellada, feridas que se facilmente ferir e sangrar.
Por este motivo, é difícil para o paciente falar, beber, comer comida e tragar. A membrana mucosa da boca inflamada e vermella. O paciente experimenta unha sensación de queimadura, picazón, perda de gusto.
A candidiasis caracterízase por un aumento da temperatura, aparecen síntomas de intoxicación do corpo.
Aparecen fisuras nas esquinas ao redor da boca, cubertas cun revestimento branco, escamas.
A terapia contra a candidiasis é prescrita polo dentista, de forma severa, é necesaria a consulta cun especialista en enfermidades infecciosas. Convén recordar que o proceso de tratamento continúa lentamente coa diabetes, pero se o paciente ten hábito de fumar, isto complica a recuperación.
Recoméndase ao paciente antibacterianos (comprimidos, cápsulas), antimicrobianos, medicamentos antiparasitarios, medicamentos para fortalecer o sistema inmunitario. Recoméndase usar pomadas, enxágüas (Fukortsina, Iodinol) para aliviar os síntomas, pódense facer compresas empapando o tecido cunha solución. É útil para disolver os lombos con acción antibacteriana. Recoméndase empregar tratamentos complexos.

Adormecemento da lingua
Adormecemento da lingua na diabetes é un problema común. A patoloxía afecta á parte superior, superior e inferior do órgano, ás veces engádense sensacións desagradables no beizo superior. A diminución da salivación causa inchazo e rugosidade da lingua.

O proceso de adormecemento, ademais de fallos no sistema endócrino, está influído por moitos factores:
- embarazo
- enfermidades cardiovasculares.
Un estado de adormecemento pode adquirir unha forma severa na que a sensibilidade dun órgano se perde parcial ou completamente.
Prevención e recomendacións
É importante comprobar sistematicamente e estabilizar o azucre no sangue. Un factor importante é a adhesión a unha dieta de azucre. É útil comer moita verdura e froitas frescas.
Recoméndase visitar o dentista para un exame profesional dúas veces ao ano. Cepillar os dentes ben 2 veces ao día, escollendo a pasta de dentes adecuada. Recoméndase usar fío dental para limpar a fenda entre os dentes dos restos de alimentos. O cepillo de dentes debe seleccionarse correctamente para non ferir as enxivas.

É importante evitar malos hábitos (fumar, alcohol), beber bastante auga. Tamén debes prestar atención á calidade da auga, é útil beber auga limpa. Para iso, pode instalar plantas de tratamento en billas, usar diferentes filtros e moito máis. Use chicle sen azucre para estimular a produción de saliva.
É útil para aclarar a boca despois de cada comida. Podes usar unha decocción de herbas (camomila, calendula, salvia). Se un paciente con diabetes ten próteses dentarias, debe lavarse ben con axentes antifúngicos.
É importante vixiar a limpeza da cavidade oral, xa que pode producirse inflamación menor. Subir regularmente inspección e tratamento oportuno.

A diabetes sempre leva a complicacións mortais. O exceso de azucre no sangue é extremadamente perigoso.
Aronova S.M. deu explicacións sobre o tratamento da diabetes. Ler completo
Diabetes mellitus: fotos e síntomas

Dada a prevalencia desta enfermidade, todo o mundo debe saber cal é a diabetes e os seus síntomas (foto 1). Con esta enfermidade, o sistema endocrino sofre nunha persoa, o páncreas non funciona correctamente. Un crecemento excesivo de azucre prodúcese no sangue e a hormona insulina, pola contra, está en pouca oferta.
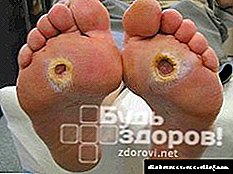
As complicacións da diabetes son moi graves, polo que debes considerar atentamente as manifestacións desta perigosa enfermidade. Un dos primeiros sinais alarmantes de malestar pode considerarse como problemas de pel.

Os primeiros signos de diabetes foto
Signos de diabetes na pel (foto 2) son as seguintes:
- sequedad, molestias,
- feridas pequenas e cortes non curan ben,
- a pel con diabetes mellitus (ver foto en gal) é difícil de tratar, poden producirse abscesos e furúnculos, a miúdo nas becerras e nos pés,
- a lingua para a diabetes está seca, así como a pel da cavidade oral.
Problemas de pel similares poden ser provocados por outras enfermidades, con todo, é mellor xogalo seguro, visite un endocrinólogo e un dermatólogo para comprender que problema estás a ter. Quizais estas son manifestacións da pel na diabetes mellitus.

Comentarios
Iniciar sesión con:
Iniciar sesión con:
A información publicada no sitio está destinada só a referencia. Os métodos descritos de diagnóstico, tratamento, receitas de medicina tradicional, etc. Non se recomenda o uso propio. Asegúrese de consultar a un especialista para non prexudicar a súa saúde.
Cales son os síntomas da diabetes mellitus: que debes ter en conta desde a unidade médica?
Cales son os síntomas da diabetes hoxe? Unha enfermidade como a diabetes de calquera tipo foi o principal tema de estudo no campo médico durante moitos milenios. Desde tempos antigos, descenderon ata nós os resultados das observacións do famoso científico Areteo de Capadocia, que estudaba os síntomas da enfermidade.
A lista de síntomas destacada por Areteus, por suposto, amplíase substancialmente ata a data. De feito, as posibilidades da medicina moderna son incomparables coas capacidades do ámbito médico do pasado. Entón, cales son os síntomas da diabetes en primeiro lugar?
- Sede constante
- Aumento da sequedad na cavidade oral
- Aumento de peso dramático ou perda de peso
- Debilidade persistente e fatiga grave
- Dores de cabeza
- Irritabilidade
- Dolores e fisuras nas esquinas dos beizos
- Diminución da potencia masculina ou da libido feminina
- Furunculose
Un motivo importante para a excitación é o aumento do azucre no sangue e a aparición de azucre nas probas de orina. Podes determinalo tomando probas periodicamente con fins preventivos ou comezando a examinarse coa menor sospeita.
Por separado, os síntomas enumerados anteriormente non son o cento por cento de evidencias dunha resposta á pregunta de cales son os síntomas da diabetes. Calquera destas referencias pode ser unha especie de sinal de que é hora de consultar un endocrinólogo. Para refutar ou confirmar os seus medos sobre a diabetes, debes visitar un especialista nesta área. E, así, vexamos máis de preto os síntomas da diabetes.
Debilidade xeral permanente do corpo
 Unha sensación de debilidade é característica dunha persoa con esforzo físico grave, falta de vitaminas na dieta diaria, tensións pasadas ou arrefriados actuais, así como con moitas outras causas que afectan ao corpo. A fatiga xeral exprésase pola falta de desexo de facer algo, un desexo constante de durmir e unha apatía completa por algo. Se a fatiga se volveu crónica e se produce por ningunha razón aparente, probablemente xa non deberías pensar en que síntomas na diabetes poden estar presentes unha persoa, porque estas cousas son estes signos. Tamén se aplica a un forte incremento da cantidade de fluído diario consumido.
Unha sensación de debilidade é característica dunha persoa con esforzo físico grave, falta de vitaminas na dieta diaria, tensións pasadas ou arrefriados actuais, así como con moitas outras causas que afectan ao corpo. A fatiga xeral exprésase pola falta de desexo de facer algo, un desexo constante de durmir e unha apatía completa por algo. Se a fatiga se volveu crónica e se produce por ningunha razón aparente, probablemente xa non deberías pensar en que síntomas na diabetes poden estar presentes unha persoa, porque estas cousas son estes signos. Tamén se aplica a un forte incremento da cantidade de fluído diario consumido.
- Sobrecalentamento debido a un movemento activo prolongado
- Exercicio excesivo
- Longa exposición á luz solar
- Intoxicación por alimentos ou alcol
- Inxestión excesiva diaria de alimentos salgados ou doces
Outras causas de deshidratación tamén poden causar sede.
IMPORTANTE: as persoas con diabetes teñen sede todo o tempo.
Con diabetes e os seus síntomas de deshidratación, incluso para calmar a sede temporalmente, os pacientes teñen que beber de 200 a 400 ml á vez. Unha persoa sa para calmar a sede e un par de gorxas é suficiente. A dose diaria de fluído consumida para pacientes con diabetes pode superar a marca de 4 litros.
Urinación excesiva
Os síntomas iniciais da diabetes, como o apagamento da sede persistente e, en consecuencia, un aumento da cantidade de líquido consumido, provocan a aparición doutro síntoma: ouriñar excesivamente.

Non obstante, cómpre salientar que as persoas saudables que, por certas razóns, consumiron un exceso de fluído ao día, tamén poden observar un síntoma similar. En persoas saudables, é un carácter único, e en diabéticos obsérvase constantemente.
Secura na boca
A boca seca non é un síntoma da diabetes se o corpo dunha persoa sa sufriu intoxicación por alcohol, se a persoa estivo involucrada activamente no traballo físico ou estivo ao sol durante moito tempo. En persoas con diabetes, a boca seca, como todos os síntomas enumerados anteriormente, faise crónica.
Unha forte diminución ou aumento de peso
Unha persoa atenta á súa dieta non pode gañar nin perder peso dramáticamente. Isto é posible cunha alimentación errática. Entón, ao comer grandes cantidades de pratos "insalubres" e con porcións bastante grandes, unha persoa gañará rapidamente. E isto é comprensible. Se unha persoa come ao azar, pero raramente e en pequenas porcións, o peso pode diminuír progresivamente.
IMPORTANTE: o estrés físico mental e físico excesivo, o estrés nervioso e outros factores, segundo din, afectan ao corpo tamén contribúen á perda de peso.
As flutuacións de peso en pacientes con diabetes débense principalmente a trastornos metabólicos. Neste caso, o alimento é procesado e absorbido defectuosamente, o que altera o equilibrio natural das substancias no corpo. Polo tanto, se de súpeto gañou peso ou o perdiches sen esforzo, debes consultar inmediatamente a un médico, porque estes cambios poden ser un síntoma do inicio da diabetes.
Prurito pronunciado
Hoxe en día, os diabéticos adoitan notar algúns cambios na pel, xa que de cando en vez pódese sentir algún "picor" desde dentro.

Os síntomas da diabetes tamén poden ser sensacións de queimadura en todo o corpo. A principal causa de picor severa pode ser unha alerxia. Tamén se observa picazón nunha variedade de enfermidades de transmisión sexual. Se a picazón aparece a falta das razóns enumeradas e se fai crónica, pode ser unha das primeiras chamadas dun desequilibrio no azucre no sangue e debido á diabetes.
Feridas e dor de labio
A causa da formación de feridas e rachaduras nas esquinas dos beizos, que nos molestan con sensacións dolorosas, pode ser a falta de vitaminas. A miúdo este problema obsérvase co inicio da primavera ou ao final do período de inverno, cando unha cantidade mínima de nutrientes entra no corpo xunto cos alimentos. As causas da dor de cabeza son moito maiores. Por exemplo, unha dor de cabeza pode producirse despois de sentarse prolongado nun ordenador ou nun televisor, con tensións exiliadas, etc. As dores nas esquinas dos beizos e dores de cabeza na diabetes non teñen razón e desaparecen por si soas.
O desenvolvemento da furunculose
O estado da pel dos diabéticos empeora significativamente. Os ebullicos e varias lesións purulentas poden producirse na pel sen motivo. Son difíciles de tratar e curar por moito tempo.
- Xene causante da diabetes: un punto de vista moderno da ciencia
Diabetes mellitus: enfermidade causada por un aumento no contido cuantitativo de azucre c.
Segundo a clasificación oficial, a diabetes tipo 2 tamén se denomina dependente da insulina. Máis a miúdo.
As causas da diabetes, que hoxe consideraremos, son unha consecuencia crónica.
A colocación de materiais do recurso en Internet é posible cunha ligazón traseira ao portal.
Lingua en diabete: unha foto das úlceras bucais
Na diabetes mellitus, debido á alta cantidade de azucre no sangue, os pacientes teñen constantemente sede e boca seca. Isto leva ao desenvolvemento de procesos inflamatorios na membrana mucosa, danos no epitelio e aparición de úlceras na lingua ou na superficie interna das meixelas.
Unha complicación común en diabéticos é a tordo e o liqueo. A dor na boca dificulta durmir e comer, cepillarse os dentes tamén trae molestias. Dado que a inmunidade é reducida na diabetes mellitus, tales enfermidades caracterízanse por un curso grave e recaídas frecuentes.
As manifestacións de lesións da cavidade oral avanzan con diabetes descompensado, polo que, para o seu tratamento, cómpre baixar o azucre no sangue e lograr o seu rendemento estable. Os dentistas só ofrecen un tratamento sintomático.
Planus líquido oral en pacientes con diabetes
 Na maioría das veces, a enfermidade ocorre en mulleres de 30 a 50 anos e afecta ás encías, beizos, parte traseira da mucosa da meixela, padal duro e lingua. Este líquen non é contaxioso e está asociado a unha violación individual da inmunidade celular.
Na maioría das veces, a enfermidade ocorre en mulleres de 30 a 50 anos e afecta ás encías, beizos, parte traseira da mucosa da meixela, padal duro e lingua. Este líquen non é contaxioso e está asociado a unha violación individual da inmunidade celular.
A combinación de diabetes, hipertensión arterial e líquido planus chámase síndrome de Grinshpan. Pode ocorrer cunha lesión da mucosa por unha dentadura ou un bordo afiado do dente, un recheo inadecuado.
Ao usar diferentes metais para próteses, provoca a aparición dunha corrente galvánica e cambia a composición da saliva. Isto provoca danos nas mucosas. Describíronse casos de líquen planus en contacto con desenvolvedores de películas e preparacións de ouro e tetraciclina.
Existen varias formas do curso da enfermidade:
- Típico: pequenos nódulos brancos, cando se fusionan forman un patrón de encaixe.
- Exudativo-hiperemico - no fondo da membrana mucosa vermella e edematosa, son visibles as pápulas grises.
- Hiperkeratótico: placas grises grosas que se elevan sobre a superficie dunha mucosa seca e rugosa.
- Erosivo-ulcerativo: unha variedade de defectos ulcerativos e de erosión sangrante están cubertos de placa fibrinosa. Con esta forma, os pacientes quéixanse de que de súpeto se enfermaron na boca e que había unha forte sensación de queimadura.
- A forma taurina vai acompañada de ampollas densas con contido sanguento. Abren en dous días e deixan atrás a erosión.
Realízase un exame histolóxico para facer un diagnóstico.
As formas asintomáticas e as únicas pápulas non necesitan un tratamento específico e desaparecen cando se compensa a diabetes. As formas erosivas e ulcerativas son tratadas con analxésicos locais. Para acelerar a curación, a vitamina E úsase en forma de solución de aceite e metiluracil.
En formas graves, as hormonas corticosteroides prescríbense localmente en combinación con medicamentos antifúngicos para previr a candidiasis. Con inmunidade reducida, úsase Interferon ou Mielópide.
Se se detecta unha tendencia a reaccións alérxicas, úsanse antihistamínicos (Erius, Claritina).
Prevención da diabetes dental
 Para evitar danos na cavidade bucal, é necesario un saneamento regular e a eliminación de factores traumáticos: a carie, os bordos afiados do dente, os recheos recargados, a pulpite é necesaria. Deben substituírse as próteses seleccionadas incorrectamente.
Para evitar danos na cavidade bucal, é necesario un saneamento regular e a eliminación de factores traumáticos: a carie, os bordos afiados do dente, os recheos recargados, a pulpite é necesaria. Deben substituírse as próteses seleccionadas incorrectamente.
Os pacientes con diabete deben deixar de fumar e comer alimentos picantes e quentes, así como non tomar bebidas alcohólicas, doces e produtos de fariña, adherirse a unha dieta afortunada. É importante o coidado adecuado dos dentes e dentaduras.
Recoméndase aclarar a boca despois de cada comida. Para iso, non se poden usar elixires que conteñan alcol, que aumentan a sequedad das mucosas. Pode elaborar flores de camomila ou caléndula, salvia. O aceite de espinheiro ou a solución de aceite de clorofilipto úsase para tratar as áreas de vermelhidão.
Tamén se demostra que a fisioterapia en forma de electroforese ou fonoforese reduce a sequidade das mucosas. En presenza de trastornos nerviosos, prescríbense tranquilizantes, sedantes a base de plantas baseados en valeriana, peonia e nai. O vídeo deste artigo dirá o que os síntomas relacionados co idioma poden dicir.
Diabetes en mulleres
Todos escoitamos máis dunha vez que unha enfermidade detectada nun principio é máis fácil curar ou previr as súas complicacións. É por iso que é tan importante prestar atención a síntomas perturbadores.
Signos de diabetes en mulleres (foto 3) teñen algunhas características. Unha muller pode comezar a perder peso de xeito dramático sen recorrer a dietas. Na boca aparece un olor picante similar á acetona. Hai problemas de pel. Todo isto debería ser unha ocasión para unha visita á clínica.
Síntomas de diabetes en mulleres despois de 40 anos - un estado moi pobre de uñas e cabelo, mal funcionamento do ciclo menstrual, fatiga, debilidade, mareos sen motivo aparente. Sinais da enfermidade en mulleres de 50 anos - discapacidade visual, cando todo está visto como nunha néboa.

Signos de diabetes en mulleres
Con frecuencia, pode observar signos de diabetes na muller na pel (ver foto 4). Faise seca, parece máis vella que os seus compañeiros. Moitas veces experimentan molestias na zona xenital, sequedad, queimaduras. As mulleres adoitan preocuparse por infeccións vaxinais recorrentes. Estes problemas son tamén síntomas de diabetes. E aquí non basta con visitar un cosmetólogo ou xinecólogo, moi probablemente necesitará unha consulta de endocrinólogo.

Diabetes na foto dos homes
Os síntomas da diabetes mellitus nos homes (foto 5) son similares ás manifestacións en mulleres e nenos, mentres que as pernas sofren en primeiro lugar. Un home comeza a beber moita auga, moitas veces vai ao inodoro, pode ter problemas de natureza sexual. Se o estómago doe coa diabetes, pode ser un prexuízo de lipodistrofia, que é moi grave e debes intentar evitar o seu inicio. E, por suposto, o sinal de angustia dará á pel.

Signos de diabetes en homes
Moitas veces, os homes no traballo ou, por exemplo, cando reparan unha máquina, poden sufrir unha leve lesión ou rabuñar. O rascado curará durante moito tempo. Estes son signos característicos de diabetes nos homes (ver foto 6). Ademais, nos homes, pode producirse inflamación do prepucio do pene, xa que a micción ocorre con moita máis frecuencia do habitual. Outro síntoma característico é o aspecto das pernas con diabetes.

Diabetes mellitus en nenos
Por desgraza, cada vez se observan signos da enfermidade nos nenos. É máis, antes de chegar á idade adulta síntomas da diabetes en nenos (ver foto 7) pode non aparecer. Os pais son moi importantes e non deben faltar os primeiros signos de diabetes.
Se este é un neno moi pequeno ata un ano, paga a pena prestar atención ás marcas brancas do cueiro, se o neno se describiu a si mesmo. A orina do bebé faise máis viscosa en comparación coa regular e case pegajosa. O neno escribe con frecuencia e en gran cantidade, vólvese inquedo, pero á vez letárgico e durmido. Moitas veces o bebé acouga só despois de que a nai lle dea un grolo de auga. É difícil tratar a erupción do pañal con diabetes (foto a continuación). As cremas e os po convencionais non axudan a curalos.

A pel para a diabetes
As consecuencias obvias dun mal funcionamento do sistema endócrino son as enfermidades da pel na diabetes mellitus (foto 8), debido a trastornos metabólicos do corpo. É moi importante notar lesións na pel no tempo, tanto nos nenos como nos adultos. Un signo característico son manchas nas pernas con diabetes mellitus, que xorden debido á desnutrición dos tecidos e especialmente dos vasos das pernas. Hai casos nos que as drogas utilizadas para tratar a diabetes causan eczema ou urticaria nun paciente. Estes problemas de tratamento da pel xa se poden considerar como complicacións do tratamento.

Complicacións da diabetes
As consecuencias da diabetes (foto 8) son moi perigosas, representan unha ameaza directa non só para a calidade de vida do paciente, senón tamén para a vida mesma. É recomendable comezar a tratar a diabetes mellitus nun momento inédito. Aquí están algunhas das complicacións:
- vasos enfermos
- problemas de pel
- gangrena de dedos e pés,
- perda de visión
- proceso metabólico incorrecto
- problemas no funcionamento do sistema nervioso e os riles,
- fracaso do traballo doutros corpos,
- ataque cardíaco e vertedura.
Complicacións da diabetes (foto a continuación) son tan graves que paga a pena cambiar algúns dos teus hábitos. O estilo de vida debe ser móbil, a nutrición. Evite as alteracións nerviosas e confía.
Todas as fotos da diabetes






Diabetes e saúde bucodental

As persoas con diabete mal controlado teñen un maior risco de padecer problemas dentais e enfermidades das encías que as persoas sen diabetes. Isto é debido a que teñen unha resistencia reducida á infección.
Se tes diabetes, debes prestar unha atención especial. hixiene oral e coidados dentais minuciosos e controlar os niveis de glicosa no sangue. Consulte o seu dentista regularmente sobre como manter os dentes e as encías saudables.
Diabetes - Unha enfermidade común entre a humanidade. Os primeiros signos e síntomas da diabetes poden ocorrer na cavidade oral, polo que preste especial atención aos cambios na cavidade oral, isto tamén pode contribuír ao diagnóstico precoz e ao tratamento da diabetes.
As enfermidades orais máis comúns que afectan ás persoas con diabetes son:
• periodontite (enfermidade das encías)
• estomatite
• carie
• infeccións fúngicas
• líquido planus (enfermidade inflamatoria e autoinmune da pel)
• trastornos do gusto
• sequedad, ardor na boca (saliva baixa).
Diabetes e Periodontite

A periodontite (enfermidade das encías) é causada por unha infección que destrúe o óso que o rodea e apoia os dentes. Este óso soporta os dentes na mandíbula e permítelle mastigar comodamente. As bacterias e os restos de alimentos provocados pola placa, a principal causa da enfermidade das encías.
Se a placa permanece nos dentes e nas encías, endurece, formando depósitos duros nos dentes ou tártaro. O tártaro e a placa irritan as enxivas ao redor dos dentes de xeito que se volven vermellas, inchadas e sangrantes. A medida que a inflamación das encías progresa, os ósos vanse danando. Os dentes están soltos e poden caer por conta propia ou poden ser necesarios.
A enfermidade das encías é máis común e grave en persoas con diabetes mal controlada. Isto é debido a que tenden a ter unha menor resistencia ás infeccións e unha mala curación.
É importante coidar a saúde bucodental e controlar a glicosa no sanguepara previr as enfermidades das encías. Esta é unha rúa de dobre sentido. O tratamento das enfermidades das encías axuda a mellorar o control da glicosa en persoas con diabetes, así como en pacientes con bo control da glicosa, as enfermidades orais poden tratarse moi ben.
Diabetes e estomatite
A estomatite, un termo xeral para a inflamación e a dor na cavidade oral, pode perturbar algunhas actividades humanas: comer, falar e durmir. A estomatite pode ocorrer en calquera parte da cavidade oral, incluído o interior das meixelas, as encías, a lingua, os beizos e o padal.
A estomatite é unha úlcera amarela pálida cun anel exterior vermello ou un grupo de tales úlceras na cavidade oral, normalmente no interior dos beizos ou as meixelas e na lingua.
Ninguén sabe o que causa exactamente as úlceras, pero moitas condicións contribúen ao seu desenvolvemento, por exemplo, algúns medicamentos, trauma na cavidade oral, mala alimentación, estrés, bacterias ou virus, falta de sono, perda de peso súbita e algúns alimentos como as patacas. , cítricos, café, chocolate, queixo e noces.
 A estomatite tamén pode estar asociada a unha diminución temporal do sistema inmune debido ao resfriado común ou á gripe, cambios hormonais ou baixos niveis de vitamina B12 ou ácido fólico. Incluso unha picadura ocasional no interior da meixela ou un corte cun alimento afiado pode causar úlceras. A estomatite pode ser o resultado dunha predisposición xenética e considérase unha enfermidade autoinmune.
A estomatite tamén pode estar asociada a unha diminución temporal do sistema inmune debido ao resfriado común ou á gripe, cambios hormonais ou baixos niveis de vitamina B12 ou ácido fólico. Incluso unha picadura ocasional no interior da meixela ou un corte cun alimento afiado pode causar úlceras. A estomatite pode ser o resultado dunha predisposición xenética e considérase unha enfermidade autoinmune.
As feridas na boca, por regra xeral, non duran máis de dúas semanas, mesmo sen tratamento. Se se pode identificar a causa, o médico é capaz de tratala. Se non se pode identificar a causa, entón o tratamento é aliviar os síntomas.
Tratamento da estomatite na casaAs seguintes estratexias poden axudar a aliviar a dor e a inflamación das úlceras orais:
• Evite as bebidas e alimentos quentes, así como os salados, picantes e cítricos.
• Use analxésicos como o tenlenol.
• Enxágüe a boca con auga fría ou chupa xeo se tes sensación de queimadura na boca.
Diabetes e caries
Cando os niveis de glicosa no sangue non se controlan adecuadamente, os pacientes con diabetes poden ter máis glicosa na súa saliva e na boca seca. Estas condicións permiten que a placa medre nos dentes, resultando en caries e dentes carie.
A placa pódese eliminar con limpeza completa dos dentes e das encías dúas veces ao día cun cepillo de dentes e pasta de dentes con flúor. Use limpadores interdentais ou hilo diario para limpar os restos de alimentos entre os dentes. Un bo coidado dental prevén a caries e as enfermidades das encías.
Diabetes e infeccións fúngicas da cavidade oral
A candidiasis oral (tordo) é unha infección por fungos. Esta enfermidade é causada polo crecemento excesivamente rápido da levadura de Candida Albicans. Algunhas condicións provocadas pola diabetes, como a glicosa alta na saliva, a mala resistencia á infección e a boca seca (saliva baixa) poden contribuír á candidiasis da cavidade oral (tordo).
A candidiasis da cavidade oral provoca manchas brancas ou vermellas na pel da boca, o que pode provocar molestias e úlceras. Unha boa hixiene bucal e un bo control da diabetes (glicosa en sangue) son fundamentais para o éxito do tratamento da candidiasis oral. O seu dentista pode curar esta enfermidade prescribindo medicamentos antifúngicos.
Coidados dentais e encías
Se tes diabetes para evitar problemas cos dentes e as encías, debes:
• Siga as pautas dietéticas e de medicación do seu médico para manter os niveis de glicosa no sangue o máis normal posible.
• Cepille ben os dentes e as encías dúas veces ao día con pasta de dentes que conteña flúor.
• Use todos os días limpas dentais ou limpas interdentais para limpar entre os dentes.
• Visita regularmente ao seu dentista para obter consellos sobre a atención adecuada no fogar, a detección precoz e o tratamento de enfermidades orais para manter os dentes e as encías sans.
• Evite a boca seca: beba moita auga e mastique goma de mascar sen azucre para estimular a produción de saliva.
• Deixar de fumar.
Membranas mucosas e diabetes
Segundo varios autores, a frecuencia de lesións da membrana mucosa da cavidade oral, lingua e beizos con patoloxía endocrina oscila entre o 2% e o 80%.
A diabetes mellitus (DM) é unha enfermidade crónica asociada co metabolismo dos carbohidratos deteriorado no corpo. Con diabetes, o contido de azucre no sangue aumenta e obsérvase a súa excreción na urina. As causas inmediatas que levan á diabetes poden ser varias: lesións físicas, choques nerviosos graves, sentimentos, enfermidades infecciosas, procesos inflamatorios, envelenamento, desnutrición. A dependencia directa da gravidade dos cambios inflamatorios da mucosa oral do curso da diabetes mellitus, a duración do seu desenvolvemento e a idade do paciente é característica. Os pacientes con diabetes presentan hiposalivación e boca seca, que é un dos primeiros e principais síntomas da diabetes (a chamada "pequena diabetes"). Desenvólvense debido a cambios atróficos nas glándulas salivares. A mucosa oral é hiperemica, brillante, adelgazada. A frecuencia de hiposalivación na diabetes é do 61%.
A pseudoparotite na diabetes ocorre no 81% dos casos. Un aumento das glándulas salivares submandibulares e parótidas. A lingua, por regra xeral, está cuberta cun revestimento branco, rugoso, coma se fose rachado, con focos de desquamación en forma de mapa xeográfico, ás veces con manchas de hiperqueratose. Obsérvanse hipertrofia das papilas de cogomelos e atrofia filamentosa, como resultado da superficie da lingua. Moitas veces hai un aumento da lingua debido ao edema xunto cunha cor vermello-violeta - lingua de remolacha.
Os síndromes de dor maniféstanse por glialxia, parestesia, aumentando notablemente a sensibilidade dos pescozos dos dentes. Posible manifestación de xantomatosis da mucosa oral, múltiples erupcións picorosas de cor amarela laranxa que van desde a cabeza de pasador ata un guisante situado subepitelialmente e saíndo por encima da superficie, cunha consistencia densa-elástica.
As manifestacións da disqueratose maniféstanse en forma de leucoplakia, por regra xeral, obsérvase nun principio unha escordadura e unha aparición de cera da membrana mucosa, e logo aparecen placas, progresivamente rápidamente, coa formación de cregos verdes, rachaduras e úlceras, con hiposalivación constante. O 10-40,7% dos casos atópanse en manifestacións de xingivitis catarral e estomatite en diabetes mellitus. Os trazos característicos da xingivite son a hiperemia, o edema, o balonamento parecido ao bulbo das papilas xingivales, obsérvase unha tendencia á necrose do bordo das encías.
Os pacientes con diabetes mellitus caracterízanse polo desenvolvemento de periodontite crónica xeneralizada, con alta mobilidade das caras e supuración dos petos periodontais. Obsérvanse feridas de presión de próteses que anteriormente non lesionaban a mucosa oral.
As lesións das mucosas fúnxicas son características: candidiasis pseudomembranosa aguda, candidiasis atrófica aguda e crónica, glosite candidal, caracterizada por hiperemia conxestiva, densa floración de cor branca grisáceo na superficie da lingua, atrofia das papilas filiformes.
Cheilitis angúngica (convulsión micótica), expresada polo adelgazamento da fronte vermella dos beizos e unha intensa hiperemia da zona de Klein, nas esquinas da boca infiltranse gretas non curativas.
En pacientes que padecen unha diabetes descompensada, é posible o desenvolvemento de úlceras decubitais da membrana mucosa. Rodeada por unha úlcera, a membrana mucosa é inalterada, na zona do fondo da úlcera hai infiltración, a curación é lenta e longa.
A miúdo, a diabetes vai acompañada de CPL, e todas as súas formas clínicas poden observarse, segundo o curso da enfermidade subxacente. O complexo de síntomas clínicos (diabetes + hipertensión + CPL) coñécese como a enfermidade de Grinshpan. Ao examinar os dentes, aumenta a abrasión dentaria, engádense frecuentes violacións da estrutura dos tecidos dentais - hipoplasia, un atraso na dentición, os pacientes quéixanse dunha sensibilidade aumentada ao alimento frío e quente, e engádense unhas gomas sangrantes, depósitos de tártaro, mal alento, cor. as enxivas son de cor vermella escura, as papilas xingivales se esfolian, fórmanse bolsas periodontales profundas, abscesos periodontales frecuentes, mobilidade de dentes pronunciada, non correspondente ao grao de truktsii periodontite. No ortopantomograma, determínase un tipo de destrución mixta do tecido óseo cun predominio do tipo de destrución vertical sobre as bolsas óseas horizontais, tipo cráter e en forma de funil.