Levemir: insulina de longa acción
O tratamento da diabetes ten forma de terapia de reposición. Como a propia insulina non pode axudar á absorción de glicosa no sangue, introdúcese o seu análogo artificial. Con diabetes tipo 1, este é o único xeito de manter a saúde dos pacientes.
Na actualidade, as indicacións para o tratamento con preparados de insulina expandíronse, xa que coa súa axuda é posible baixar o nivel de azucre na diabetes grave de tipo 2, con enfermidades concomitantes, embarazo e intervencións cirúrxicas.
Realizar terapia con insulina debe ser similar á produción natural e á liberación de insulina do páncreas. Para este propósito, non só se usan insulinas de acción curta, senón tamén outras de duración media, así como insulina de acción longa.
As regras da insulinoterapia
 Con secreción normal de insulina, está presente no sangue constantemente en forma dun nivel basal (de fondo). Está deseñado para reducir o efecto do glucagón, que tamén produce células alfa sen interrupción. A secreción de fondo é pequena - aproximadamente 0,5 ou 1 unidade cada hora.
Con secreción normal de insulina, está presente no sangue constantemente en forma dun nivel basal (de fondo). Está deseñado para reducir o efecto do glucagón, que tamén produce células alfa sen interrupción. A secreción de fondo é pequena - aproximadamente 0,5 ou 1 unidade cada hora.
Para que os pacientes con diabetes crean un nivel tan basal de insulina, úsanse medicamentos de longa duración. Estes inclúen insulina Levemir, Lantus, Protafan, Tresiba e outros. A administración de insulina de acción prolongada realízase unha ou dúas veces ao día. Cando se administra dúas veces, o intervalo é de 12 horas.
A dose do medicamento está seleccionada individualmente, xa que pode haber unha maior necesidade de insulina durante a noite, entón a dose nocturna aumenta, se hai unha mellor diminución do día, entón unha gran dose transfírese ás horas da mañá. A dose total do medicamento administrado depende do peso, da dieta, da actividade física.
Ademais da secreción de fondo, tamén se reproduce a produción de insulina para a inxesta de alimentos. Cando o nivel de glicosa no sangue aumenta, a síntese activa e a secreción de insulina comezan a absorber hidratos de carbono. Normalmente, 12 g de carbohidratos requiren 1-2 unidades de insulina.
Como substituto da insulina "alimentaria", que reduce a hiperglicemia despois de comer, úsanse medicamentos de acción curta (Actrapid) e ultrashort (Novorapid). Tales insulinas adminístranse 3-4 veces ao día antes de cada comida principal.
A insulina curta precisa un lanche despois de 2 horas durante un pico período de acción. É dicir, cunha introdución de 3 veces, cómpre comer outras 3 veces. Os preparativos por ultrasóns non necesitan unha comida intermedia. A súa acción máxima permítelle absorber os hidratos de carbono recibidos coa comida principal, despois da cal cesa a súa acción.
Os principais réximes para a administración de insulina inclúen:
- Tradicional: en primeiro lugar, calcúlase a dose de insulina e, despois, os alimentos, os carbohidratos nel, a actividade física axústanse. O día está totalmente programado á hora. Non podes cambiar nada nel (cantidade de comida, tipo de comida, hora de entrada).
- Intensificado: a insulina adáptase ao réxime de día e dá liberdade para construír un calendario para a administración de insulina e a inxestión de alimentos.
Un réxime de insulina terapéutica intensiva usa ambas insulinas de fondo unha ou dúas veces ao día e curtas (ultrashort) antes de cada comida.
Levemir Flexpen - propiedades e características da aplicación
 Levemir Flexpen é fabricado pola compañía farmacéutica Novo Nordisk. A forma de liberación é un líquido incoloro, destinado exclusivamente á inxección subcutánea.
Levemir Flexpen é fabricado pola compañía farmacéutica Novo Nordisk. A forma de liberación é un líquido incoloro, destinado exclusivamente á inxección subcutánea.
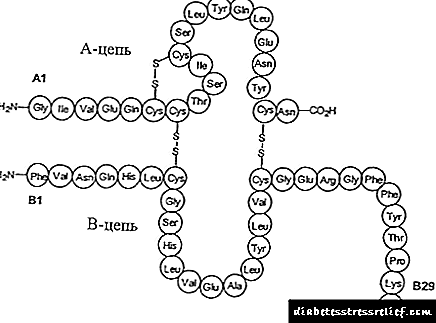
A composición da insulina Levemir Flexpen (un análogo da insulina humana) inclúe a sustancia activa - detemir.O fármaco foi producido por enxeñaría xenética, o que fai posible prescribilo a pacientes con alerxias á insulina de orixe animal.
En 1 ml de Levemir, a insulina contén 100 UI, a solución colócase nunha xiringa, que contén 3 ml, é dicir 300 UI. Nun paquete de 5 plumas desbotables de plástico. O prezo de Levemir FlekPen é lixeiramente superior ao das drogas vendidas en cartuchos ou botellas.
As instrucións de uso de Levemir indican que esta insulina pode ser usada por pacientes con primeiro e segundo tipo de diabetes mellitus, e tamén que é bo para a terapia de reposición da diabetes en mulleres embarazadas.
Realizáronse estudos sobre o efecto da droga sobre o grao de aumento de peso dos pacientes. Cando se administra unha vez ao día despois de 20 semanas, o peso dos pacientes aumentou en 700 g e o grupo de comparación que recibiu insulina-isófano (Protafan, Insulim) o aumento correspondente foi de 1600 g.
Todas as insulinas divídense en grupos segundo a duración da acción:
- Con efecto de redución de azucre ultrahort - o inicio da acción en 10-15 minutos. Aspart, Lizpro, Khmumulin R.
- Acción curta: comeza despois de 30 minutos, pico despois de 2 horas, tempo total - 4-6 horas. Actrapid, Farmasulina N.
- A duración media da acción - despois de 1,5 horas comeza a baixar o azucre no sangue, alcanza o pico despois das 4-11 horas, o efecto dura de 12 a 18 horas. Insuman Rapid, Protafan, Vozulim.
- Acción combinada: a actividade maniféstase despois de 30 minutos, as concentracións máximas de 2 a 8 horas desde o momento da administración, duran 20 horas. Mikstard, Novomiks, Farmasulin 30/70.
- A acción prolongada comezou despois de 4-6 horas, o pico - 10-18 horas, a duración total da acción ata un día. Este grupo inclúe Levemir, Protamine.
- A insulina ultra-longa funciona 36-42 horas - insulina Tresiba.
Levemir é unha insulina de longa acción de perfil plano. O perfil de acción do fármaco é menos variable que a isofan-insulina ou a glargina. A acción prolongada de Levemir débese a que as súas moléculas forman complexos no lugar da inxección e tamén se unen á albumina. Polo tanto, esta insulina entrégase máis lentamente aos tecidos diana.
Elixíase como exemplo para a insulina isofan e se demostrou que Levemir ten unha entrada máis uniforme no sangue, o que asegura unha acción constante durante todo o día. O mecanismo de redución da glicosa está asociado coa formación dun complexo receptor da insulina na membrana celular.
Levemir ten tal efecto nos procesos metabólicos:
- Acelera a síntese de enzimas no interior da célula, incluso para a formación de glicóxeno - glicóxeno sintasa.
- Activa o movemento da glicosa cara á célula.
- Acelera a absorción de tecidos de moléculas de glucosa que circulan polo sangue.
- Estimula a formación de graxa e glicóxeno.
- Inhibe a síntese de glicosa no fígado.
Debido á falta de datos de seguridade sobre o uso de Levemir, non se recomenda a menores de 2 anos. Cando se usou en mulleres embarazadas, non houbo efectos negativos no curso do embarazo, na saúde do recentemente nado e na aparición de malformacións.
Non hai datos sobre o efecto sobre os bebés durante a lactación materna, pero xa que pertence ao grupo de proteínas que son facilmente destruídas no tracto dixestivo e absorbidas polos intestinos, pódese supor que non penetra no leite materno.
Como aplicar Levemir Flexpen?
 A vantaxe de Levemir é a concentración constante do medicamento no sangue ao longo de todo o período de acción. Se se administran doses de 0,2-0,4 UI por 1 kg de peso do paciente, o efecto máximo ocorre despois das 3-4 horas, chega a unha meseta e dura ata 14 horas despois da administración. A duración total da estadía no sangue é de 24 horas.
A vantaxe de Levemir é a concentración constante do medicamento no sangue ao longo de todo o período de acción. Se se administran doses de 0,2-0,4 UI por 1 kg de peso do paciente, o efecto máximo ocorre despois das 3-4 horas, chega a unha meseta e dura ata 14 horas despois da administración. A duración total da estadía no sangue é de 24 horas.
A vantaxe de Levemir é que non ten un pico de acción pronunciado, polo tanto, cando se introduce, non hai risco de azucre no sangue excesivamente baixo.Verificouse que o risco de hipoglucemia durante o día ocorre menos do 70% e ataques nocturnos do 47%. Estudos realizados durante 2 anos en pacientes.
A pesar de que Levemir é efectivo durante o día, recoméndase administrarse dúas veces para baixar e manter os niveis de azucre no sangue estables. Se a insulina se usa en combinación con insulinas curtas, adminístrase pola mañá e á noite (ou á hora de durmir) cun intervalo de 12 horas.
Para o tratamento da diabetes tipo 2, Levemir pódese administrar unha vez e ao mesmo tempo tomar comprimidos con efecto hipoglucémico. A dose inicial para tales pacientes é de 0,1-0,2 unidades por 1 kg de peso corporal. A dosificación para cada paciente é seleccionada individualmente, en función do nivel de glicemia.
Levemir é administrado baixo a pel da superficie anterior da coxa, o ombreiro ou o abdome. O sitio da inxección debe cambiarse cada vez. Para administrar a droga é necesario:
- Co selector de dose, selecciona o número de unidades desexado.
- Inserir a agulla na engrenaxe da pel.
- Fai clic no botón Inicio.
- Agarde 6 a 8 segundos
- Quite a agulla.
O axuste da dose pode ser necesario para pacientes anciáns con diminución da función renal ou hepática, coa adición de infeccións concomitantes, cambios na dieta ou con maior actividade física. Se o paciente é transferido a Levemir doutras insulinas, é necesario unha nova selección de dose e un control glicémico regular.
A administración de insulinas de acción prolongada, que inclúen Levemir, non se realiza por vía intravenosa debido ao risco de formas severas de hipoglucemia. Coa introdución intramuscular, o inicio da acción de Levemir aparece máis cedo que coa inxección subcutánea.
O medicamento non está pensado para o seu uso en bombas de insulina.
Reaccións adversas ao usar Levemir Flexpen
 Os efectos secundarios en pacientes que usan Levemir Flexpen dependen principalmente da dose e desenvólvense debido á acción farmacolóxica da insulina. A hipoglicemia entre eles ocorre máis a miúdo. Adoita asociarse a unha selección inadecuada de dose ou malnutrición.
Os efectos secundarios en pacientes que usan Levemir Flexpen dependen principalmente da dose e desenvólvense debido á acción farmacolóxica da insulina. A hipoglicemia entre eles ocorre máis a miúdo. Adoita asociarse a unha selección inadecuada de dose ou malnutrición.
Polo tanto, o mecanismo de acción hipoglucémica da insulina en Levemir é menor que en medicamentos similares. Non obstante, se se produce unha baixa concentración de glicosa no sangue, entón isto vai acompañado de mareos, fame aumentada, debilidade inusual. O aumento dos síntomas pode manifestarse na deterioración da conciencia e no desenvolvemento de coma hipoglucémico.
As reaccións locais prodúcense na área de inxección e son temporais. Máis a miúdo, vermelhidão e hinchazón, coceira da pel. Se non se observan no mesmo lugar as regras para administrar o medicamento e as inxeccións frecuentes, pódese desenvolver lipodistrofia.
As reaccións xerais ao uso de Levemir prodúcense con menos frecuencia e son unha manifestación de hipersensibilidade individual. Estes inclúen:
- Inflor nos primeiros días da droga.
- Urticaria, erupcións cutáneas na pel.
- Trastornos gastrointestinais.
- Dificultade para respirar.
- Coceira común da pel.
- Edema angioneurótico.
Se a dose é inferior á necesidade de insulina, entón un aumento do azucre no sangue pode levar ao desenvolvemento de cetoacidosis diabética.
Os síntomas aumentan gradualmente ao longo de varias horas ou días: sede, náuseas, aumento da produción de urina, somnolencia, vermelhidão da pel e cheiro a acetona da boca.
O uso combinado de levemir con outras drogas
Os medicamentos que potencian as propiedades descendentes de Levemir sobre o azucre no sangue inclúen comprimidos antidiabéticos, Tetraciclina, Ketoconazol, Piridoxina, Clofibrato, Ciclofosfamida.
O efecto hipoglucémico é reforzado coa administración conxunta de certos fármacos antihipertensivos, esteroides anabolizantes e medicamentos que conteñen alcohol etílico. Ademais, o alcol en diabetes pode causar un aumento incontrolado a longo prazo na baixada do azucre no sangue.
Os corticosteroides, anticonceptivos orais, medicamentos que conteñen heparina, antidepresivos, diuréticos, especialmente diuréticos tiazídicos, morfina, nicotina, clonidina, hormona de crecemento, bloqueadores de calcio poden debilitar o efecto de Levemir.
Se se usan reserpina ou salicilatos, así como octreotido, xunto con Levemir, entón teñen un efecto multidireccional e poden debilitar ou potenciar as propiedades farmacolóxicas de Levemir.
O vídeo deste artigo ofrece unha visión xeral da insulina Levemir Flexpen.
Características
Levemir está dotado de todas as calidades da insulina de acción longa, ten un efecto uniforme sen picos de intensidade durante 24 horas, a hipoglucemia nocturna redúcese, non se observa aumento de peso nos diabéticos de tipo 2. A droga ten un efecto hipoglucémico, que depende das características individuais do corpo. Isto simplifica a selección de dosificación.
Formulario de lanzamento
Flexspen e Penfil son dúas formas diferentes de Levemir. O Penfil prodúcese en cartuchos, que se poden substituír en plumas de xiringa ou extraer medicamentos con unha xeringa regular.

O Flekspen é un bolígrafo de inxección desbotable que se pode usar ata que remate a droga; non se dispón de produtos de substitución de cartucho. A dosificación axústase por incrementos dunha unidade. As agullas de Novofine compranse por separado para plumas. O diámetro do produto é de 0,25 e 0,3 mm. O custo dos envases de 100 agullas é de 700 p.
O bolígrafo é adecuado para pacientes cun estilo de vida activo e un horario ocupado. Se a necesidade de medicina é insignificante, non sempre é posible marcar a dose requirida. Para tales pacientes, os médicos prescriben Levemir Penfill en combinación con un dispositivo máis preciso para unha correcta dosificación.
Instrucións de uso
A dosificación determina a duración da droga. Ao comezo do curso da terapia, as inxeccións fanse unha vez ao día antes das comidas ou antes do descanso. Para pacientes que non inxectaron previamente insulina, a dose é de 10 unidades ou 0,1-0,2 unidades por kg.

Para os pacientes que usan medicamentos para reducir o azucre, os médicos determinan unha dose de 0,2-0,4 unidades por 1 kg de peso. A acción actívase despois de 3-4 horas, ten unha duración de ata 14 horas. A dose base inxectase 1-2 veces ao longo do día. Pode introducir o volume completo inmediatamente ou dividir en 2 partes. Neste caso, as inxeccións fanse pola mañá e pola noite cun intervalo de 12 horas.
Ao cambiar doutro tipo de insulina a Levemir, a dosificación non se axusta.
O endocrinólogo determina o volume do medicamento tendo en conta a seguinte información:
Innovación en diabetes: basta beber todos os días.
- grao de actividade do paciente
- modo de potencia
- azucre no sangue
- a dificultade de desenvolver diabete,
- horario de traballo
- patoloxía concomitante.
A terapia corríxese se hai necesidade de intervención cirúrxica.
Efectos secundarios
O 10% dos pacientes quéixanse de efectos secundarios durante o uso do medicamento. A metade dos exemplos caracterízanse por hipoglucemia. Outros efectos despois da inxección maniféstanse como edema, decoloración da pel, dor e outros tipos de inflamación. Ás veces aparece contusión, os efectos secundarios elimínanse despois dunhas semanas.
Moitas veces o estado dos pacientes agrávase coa agravación da diabetes mellitus, aparece dor aguda ou outros síntomas intensifícanse. Esta condición prodúcese debido ao mal control da glicosa e da glicemia. Reconstrúese a inmunidade humana e acostuma ás drogas, os síntomas desaparecen sen tratamento.

Efectos secundarios comúns:
- problemas co sistema nervioso central,
- aumenta a sensibilidade á dor
- os brazos e as pernas van adormecidas
- hai problemas coa visión, aumenta a sensibilidade dos ollos á luz,
- sensación de formigueo e ardor nos dedos
- problemas co metabolismo dos carbohidratos,
- hinchazón
- enfermidades nos tecidos graxos que deforman o corpo.
Os síntomas corríxense con medicación, se non se pode desfacerse deles, o endocrinólogo elixe outro tipo de hormonas artificiais. Os medicamentos adminístranse de forma subcutánea, as inxeccións intramusculares provocan unha forma complexa de hipoglucemia.
A cantidade de medicamento que causaría unha sobredose, os médicos non poden determinar exactamente. Aumentar a dosificación provoca gradualmente hipoglucemia, o ataque comeza durante o sono ou nun estado de tensión nerviosa grave. O diabético detén unha forma leve do trastorno por si só, para iso pode comer algo doce. Cunha forma complexa, unha persoa perde a consciencia, inxéctase por vía intravenosa 1 mg de glucagón. Tales inxeccións só confían nos especialistas, se o paciente non recupera a consciencia, inxéctase glicosa.
É necesario administrar insulina de acordo co calendario; a dosificación non se pode axustar de xeito independente, xa que aumenta a probabilidade de coma glicémico ou de agravamento da neuropatía.
Instrucións especiais
Non use Insulin Levemir para menores de 6 anos. A terapia intensiva con tal droga non provoca obesidade. A probabilidade de desenvolver hipoglucemia nocturna é reducida, polo que os médicos poden elixir con seguridade a dosificación óptima para controlar a cantidade de glicosa no corpo.
A insulina Levemir permítelle controlar mellor a glicemia baseándose na conversión da glicosa nun estómago baleiro. Isto distingue a droga da insulina Isofan.

A hiperglucemia ou cetoacidosis desenvólvense con insulina insuficiente en diabéticos tipo 1. Os primeiros signos de hiperglicemia ocorren gradualmente ao longo de varias horas ou días.
- sede
- urxencia frecuente para baleirar a vexiga,
- amordazas
- náuseas
- quere constantemente durmir,
- a pel seca, tórnase vermella
- boca seca
- mal apetito
- cheira a acetona.
Na diabetes tipo 1, sen terapia adecuada, a hiperglucemia provoca cetose de ácidos mortais. A hipoglicemia ocorre cando a cantidade de insulina é demasiado alta, o corpo necesita menos. Se saltas unha comida ou aumentas drasticamente a carga física no corpo, aparece unha hipoglucemia.
As patoloxías concomitantes de infección, febre e outros trastornos aumentan a necesidade de insulina do paciente. A transferencia dun diabético a un novo tipo de medicamento doutros fabricantes require supervisión especializada e axuste da dosificación. Un endocrinólogo debería controlalo calquera cambio.

Para non desenvolver hipoglucemia complexa, está prohibida a administración intravenosa do medicamento. A combinación con medios analóxicos de alta velocidade reduce o máximo efecto, en comparación cun uso único.
A insulina afecta ao funcionamento do sistema nervioso, polo que os médicos recomendan que se negue a conducir vehículos ou equipos sofisticados que requiran unha alta concentración de atención e velocidade de reacción. Os endocrinólogos coñecen o horario diario dun diabético, axudan a axustar o estilo de vida para obter o efecto necesario a partir da terapia e reducir o risco de situacións perigosas.
A hipoglicemia e a hiperglicemia dificultan a súa concentración e responden a cambios rápidos no ambiente de traballo, nalgunhas situacións é demasiado perigoso para a vida do paciente e noutras. Recoméndase aos pacientes que tomen medidas para previr esta afección no proceso de condución de vehículos ou mecanismos complexos. Nalgunhas persoas, esta condición non vai acompañada de síntomas anteriores, desenvólvese de forma rápida e inesperada.
Dosificación e administración
Para Levemir Flexpen, úsase unha vía de administración subcutánea. A dose eo número de inxeccións determínanse individualmente para cada persoa.
En caso de prescribir o medicamento xunto con axentes que reducen o azucre para a administración oral, recoméndase empregalo unha vez ao día nunha dosificación de 0,1-0,2 U / kg ou 10 U.
Se se usa este medicamento como compoñente do réxime de bolo base, entón prescríbese segundo as necesidades do paciente 1 ou 2 veces ao día. Se unha persoa necesita o dobre do uso de insulina para manter un nivel óptimo de glicosa, entón a dose da noite pode administrarse durante a cea ou á hora de durmir ou despois das 12 horas despois da administración da mañá.
As inxeccións de Levemir Penfill son inxectadas de forma subcutánea no ombreiro, na parede abdominal anterior ou na zona da coxa, pódense atopar máis detalles na nosa páxina web. Mesmo se a inxección se fai na mesma parte do corpo, hai que cambiar o sitio da inxección.
Indicacións de uso
O medicamento é recomendado para o uso por diabéticos con diferentes formas da enfermidade. Cando se supera o azucre no sangue en adultos e nenos de 2 anos ou máis, os médicos prescriben Insulin Levemir Flekspen. Para regular a glicemia correctamente, primeiro inxecte o medicamento unha vez.
Flexspen e Penfil son dúas formas diferentes de Levemir. O Penfil prodúcese en cartuchos, que se poden substituír en plumas de xiringa ou extraer medicamentos con unha xeringa regular.

Contraindicacións
Prohíbese á insulina usar con intolerancia individual aos compoñentes do medicamento. Levemir non está prescrito para menores de 6 anos.

Os expertos aconsellan un tratamento eficaz da diabetes na casa DiaLife . Esta é unha ferramenta única:
- Normaliza a glicosa no sangue
- Regula a función pancreática
- Elimina a inflamación, regula o metabolismo da auga
- Mellora a visión
- Indicado para adultos e nenos.
- Non ten contraindicacións
Ofrecemos un desconto aos lectores do noso sitio.
Compre no sitio web oficial
Non use Insulin Levemir para menores de 6 anos. A terapia intensiva con tal droga non provoca obesidade. A probabilidade de desenvolver hipoglucemia nocturna é reducida, polo que os médicos poden elixir con seguridade a dosificación óptima para controlar a cantidade de glicosa no corpo.
A insulina Levemir permítelle controlar mellor a glicemia baseándose na conversión da glicosa nun estómago baleiro. Isto distingue a droga da insulina Isofan.

A hiperglucemia ou cetoacidosis desenvólvense con insulina insuficiente en diabéticos tipo 1. Os primeiros signos de hiperglicemia ocorren gradualmente ao longo de varias horas ou días.
- sede
- amordazas
- náuseas
- quere constantemente durmir,
- a pel seca, tórnase vermella
- boca seca
- mal apetito
- cheira a acetona.
Sen unha terapia adecuada, a hiperglucemia faise fatal. A hipoglicemia ocorre cando a cantidade de insulina é demasiado alta, o corpo necesita menos. Se saltas unha comida ou aumentas drasticamente a carga física no corpo, aparece unha hipoglucemia.
As patoloxías concomitantes de infección, febre e outros trastornos aumentan a necesidade de insulina do paciente. A transferencia dun diabético a un novo tipo de medicamento doutros fabricantes require supervisión especializada e axuste da dosificación. Un endocrinólogo debería controlalo calquera cambio.

Para non desenvolver hipoglucemia complexa, está prohibida a administración intravenosa do medicamento. A combinación con medios analóxicos de alta velocidade reduce o máximo efecto, en comparación cun uso único.
A insulina afecta ao funcionamento do sistema nervioso, polo que os médicos recomendan que se negue a conducir vehículos ou equipos sofisticados que requiran unha alta concentración de atención e velocidade de reacción. Os endocrinólogos coñecen o horario diario dun diabético, axudan a axustar o estilo de vida para obter o efecto necesario a partir da terapia e reducir o risco de situacións perigosas.
A hipoglicemia e a hiperglicemia dificultan a súa concentración e responden a cambios rápidos no ambiente de traballo, nalgunhas situacións é demasiado perigoso para a vida do paciente e noutras. Recoméndase aos pacientes que tomen medidas para previr esta afección no proceso de condución de vehículos ou mecanismos complexos. Nalgunhas persoas, esta condición non vai acompañada de síntomas anteriores, desenvólvese de forma rápida e inesperada.
Tales medidas tómanse nas seguintes situacións:
- o nivel de azucre cambia no estómago baleiro,
- a hipoglicemia desenvólvese nun soño ou máis tarde á noite,
- problemas de sobrepeso en nenos.

O efecto máximo é moi pronunciado en todo tipo de insulina, excepto Levemir. A probabilidade de desenvolver hipoglucemia aumenta, hai gotas de azucre durante o día.
- resultado previsible da acción,
- unha diminución da probabilidade de desenvolver hipoglucemia,
- os diabéticos da segunda categoría gañan menos peso, nun mes vólvense máis pesados en 1,2 kg; cando usan NPH-insulina, o peso aumenta 2,8 kg,
- axuda a regular a fame, reduce o apetito en pacientes obesos; os diabéticos comen 160 kcal / día menos,
- estimúlase a liberación de GLP-1, coa diabetes de categoría 2 provoca un aumento da produción de insulina natural,
- é posible obter un efecto beneficioso sobre a relación de auga e sal no corpo, reducíndose a probabilidade de desenvolver hipertensión.
Levemir é moito máis caro que outras drogas similares.
Levemir faise recentemente, polo tanto non hai substitutos baratos para iso. teñen propiedades e duración de acción similares. Un cambio no medicamento require un reconto de dosificación, mentres que a compensación da diabetes é agravada temporalmente e un cambio na medicación só se fai de acordo coas indicacións médicas.
(Aínda non hai valoracións)
Se aínda tes preguntas ou queres compartir a túa opinión, experimenta. Escribe un comentario a continuación.
O aumento da glicosa na diabetes é sempre consecuencia da deficiencia de insulina. É por iso que hai máis de 10 anos que hai nas clasificacións actuais da enfermidade faltaron os términos de diabetes mellitus "insulinodependentes" e "non dependentes da insulina". A pesar da aparición de cada vez máis clases novas de medicamentos para o tratamento da diabetes mellitus, a insulinoterapia segue ocupando un lugar significativo no tratamento da diabetes tipo 2, e segue sendo a base para o tratamento da diabetes tipo 1.
SECRETIÓN BASAL INSULIN
Todos os enfoques "clásicos" da insulinoterapia baséanse en substituír a deficiencia de secreción basal desta hormona por fármacos de longa acción, tanto para reducir a glicosa como para absorber insulina de acción máis rápida comida por carbohidratos.
É difícil sobreestimar o papel da sección basal da insulina. Proporciona un nivel óptimo de glicemia nos intervalos entre comidas e durante o sono. A media, a secreción de insulina neste momento é de aproximadamente 1 unidade por hora, e con xaxún prolongado ou actividade física, 0,5 unidades por hora. Aproximadamente a metade da necesidade do corpo de insulina recae na súa parte por día.
A secreción basal de insulina está suxeita a flutuacións diarias, a maior necesidade de insulina obsérvase nas primeiras horas da mañá, a máis pequena pola tarde e ao comezo da noite. Tanto na diabetes de tipo 1 como de tipo 2, para prolongar os efectos da secreción de insulina "basal", úsanse preparados de insulina que se prolongan na actividade. Ata principios desta década, eran as chamadas insulinas de acción media. Os principais representantes desta clase foron a chamada insulina de proteína neutra de Hagedorn (NPH).
Á preparación da insulina engadiuse unha proteína de proteína con propiedades alcalinas, que ralentiza a absorción de insulina do tecido subcutáneo. Cando esta proteína se combina coa insulina en concentracións de isofano (equilibrio), a duración da acción da insulina estendeuse a 14-16 horas.As insulinas NPH gañaron unha enorme popularidade entre os endocrinólogos e os pacientes con diabetes, xa que permitiron optimizar o tratamento da enfermidade, mellorar a glicemia pola noite e pola mañá sen inxeccións adicionais cada 3-4 horas.
Non obstante, os preparativos do NPH tiveron varias áreas problemáticas:
- alta variabilidade biolóxica, que impediu a selección rápida dunha dose diaria individual, substituíndo a secreción "basal" de insulina,
- actividade desigual de insulina durante o período do medicamento, que requiría comidas adicionais durante a noite, durante o día,
- dado que a preparación de insulina consistía nun complexo de proteínas, era necesario axitar correctamente e uniformemente o medicamento, que moitas veces non foi realizado polos pacientes e aumentou significativamente a biodisponibilidade da insulina.
Todos estes puntos importantes só fixeron posible simular relativamente a secreción de insulina basal en pacientes con diabetes. Na orde do día estaba o requisito para optimizar os enfoques existentes para a terapia.
ANÁLOGO ANIMACIÓN
Isto foi posible co descubrimento da estrutura do ADN e a introdución de tecnoloxías recombinantes desde 1977. Os científicos teñen a oportunidade de determinar secuencias de aminoácidos individuais en proteínas, cambialas e avaliar os efectos biolóxicos dos produtos resultantes.
En farmacoloxía, xurdiu unha dirección fundamentalmente nova: a síntese de novas moléculas con propiedades melloradas de substancias previamente estudadas, as drogas. Así, a mediados dos 90 do século pasado, incluíronse análogos con insulina na terapia farmacéutica da diabetes.
A aparición de análogos de insulina mellorou significativamente a calidade de vida dos pacientes con diabetes, reducindo os principais obstáculos para o nomeamento de insulina, como por exemplo:
- no período "pre-analóxico" de tratamento da diabetes, un aumento da dose de insulinas de acción curta cambiou o pico da actividade do medicamento e requiriu a corrección da relación insulina / carbohidratos, cando se usan análogos de acción rápida, esta proporción é máis estable,
- a absorción de insulina de acción curta do lugar da inxección quedou significativamente por detrás dos análogos de acción rápida, que requirían a administración do medicamento 30-40 minutos antes das comidas, a introdución de análogos permitiu a inxección en 5-10 minutos,
- reduciuse significativamente un alto risco de hipoglucemia, especialmente pola noite, ao tomar insulina NPH co nomeamento de análogos "basais".
Así, a chegada de análogos á insulina á práctica clínica permitiu aos médicos e aos pacientes prescribir a insulina terapéutica en tempo e forma, titular correctamente as doses de fármacos e menos medo á hipoglucemia e outras reaccións adversas. Entre as insulinas que chegaron no novo milenio, a insulina detemir (Levemir) ocupa un lugar especial.
QUE LEVEMIR É PODE
O análogo de enxeñería xenética da insulina Levemir® é un medicamento de referencia dunha nova dirección: os análogos da insulina no tratamento da diabetes. Este medicamento absorbe lentamente desde o depósito de inxección e ten un longo período de actividade debido á auto-asociación no depósito de graxa subcutánea e á unión á albumina humana. Circulando no torrente sanguíneo, o fármaco se desvincula de xeito uniforme coa albúmina e exerce o seu efecto similar á insulina.
A unha dose de insulina Levemir® de 0,4 U / kg de peso corporal ou máis, unha única administración do medicamento ao día está máis xustificada, a duración do medicamento é de 18 a 20 horas. Se a dose diaria debe ser maior, recoméndase un réxime de administración dobre, a duración do medicamento neste caso é de 24 horas.
Nos últimos 3 anos, a insulina Levemir® foi moi utilizada na Federación Rusa. Entre as súas vantaxes, cabe destacar a previsibilidade de acción intraindividual significativamente maior en pacientes que na insulina NPH "clásica". Isto débese aos seguintes factores:
- o estado disolto de detemir en todas as fases - desde a súa forma de dosificación ata a unión ao receptor da insulina,
- o efecto tampón de unión á albumina sérica.
Estas propiedades do medicamento conducen ao final a un mellor control do azucre no sangue en comparación coa insulina NPH - coa valoración do medicamento para alcanzar obxectivos glicémicos similares. No fondo do tratamento coa insulina Levemir®, cun mellor ou similar control da redución da glicosa, obsérvanse menos condicións hipoglucémicas (especialmente pola noite). Con base na miña propia experiencia, a experiencia dos compañeiros, podo dicir que o tratamento con insulina Levemir® vai acompañado de forma estable en pacientes con diabetes tipo 1 e tipo 2 con menos dinámicas de aumento de peso (e nalgúns estudos incluso se obtivo perda de peso). E en pacientes con obesidade, obsérvase unha diminución do peso corporal.
Nun estudo de 18 semanas realizado no ESC para estudar a eficacia da insulina Levemir® en pacientes con diabetes tipo 1 en combinación con insulina aspart (NovoRapid), obtívose unha diminución da hemoglobina glicada en dúas veces máis que no grupo da insulina NPH e da insulina de enxeñería humana. Ao mesmo tempo, o número de hipoglucemia foi un 21% menor no grupo de insulina Levemir®. Como en moitos estudos similares no estranxeiro, no primeiro grupo non se rexistrou aumento de peso.
Coa diabetes tipo 2, Levemir® tamén mostrou a súa alta eficacia clínica, abrindo oportunidades prometedoras para que os pacientes inicien e intensifiquen a insulina. Segundo numerosos estudos, a administración de insulina Levemir® 1 vez ao día é óptima para a maioría dos pacientes con diabetes tipo 2.
Inicialmente, obtivéronse datos de que un uso único deste medicamento durante un ano en pacientes que non usaron anteriormente insulina é tan eficaz como o uso de insulina glargine (Lantus).
Non obstante, comprobouse que ao usar o medicamento Levemir® con diabetes tipo 2, obsérvase un aumento menos pronunciado do peso corporal. Ademais, acadando unha media dos mesmos parámetros de glicosa plasmática, observouse que a terapia con insulina Levemir® tiña unha menor frecuencia de hipoglucemia en pacientes en comparación con Lantus - 5,8 e 6,2, respectivamente.
Datos similares obtivéronse noutro gran estudo - PREDICTIVE ™ 303 coa participación de máis de 5 mil pacientes. Segundo os seus datos, en pacientes con diabetes tipo 2, trasladados de NPH-insulina ou insulina glargina a Levemir®, notouse unha diminución significativa do peso corporal (máis de 0,6 kg en 3 meses) ao longo de 26 semanas ante o contexto de mellora da glicemia e diminución a incidencia de hipoglucemia.
Con base nos datos obtidos, deberase recoñecer que:
- para a maioría dos pacientes con diabetes tipo 2, o uso de insulina Levemir® 1 vez ao día é óptimo,
- na insulina Levemir®, unha diminución da glicemia non vai acompañada dun aumento do peso corporal en comparación coa insulina NPH ou a glargina,
- baixo risco de episodios de hipoglucemia no fondo da insulina Levemir® en comparación coa insulina NPH con normalización da glicemia en pacientes con diabetes tipo 2.
Mellora da calidade ...
O médico determina a dose de insulina Levemir® individualmente en cada caso. O medicamento debe administrarse 1 ou 2 veces ao día, como se mencionou anteriormente, en función das necesidades do paciente. Ademais, un estudo clínico do medicamento posibilitou a prescrición de insulina Levemir non só nos adultos, senón tamén nos nenos, a partir dos 6 anos.
Aqueles pacientes con diabetes que requiren o uso do medicamento dúas veces ao día para un control óptimo dos niveis de glicosa no sangue poden ingresar a dose pola tarde, tanto durante a cea, como antes de durmir, ou 12 horas despois da dose da mañá.
Levemir® adminístrase subcutaneamente na coxa, na parede abdominal anterior ou no ombreiro. Os pacientes non deben esquecer que é necesario cambiar o sitio da inxección dentro da rexión anatómica.
O ideal é o uso dunha pluma de xiringa Levemir® Flekspen® chea de insulina. A comodidade, a precisión destas plumas de xeringa proporciona unha administración fácil do medicamento, axuda a previr erros no manexo da insulina, garantindo xeralmente a mellor glicemia en pacientes con diabetes.
En 1 ml do medicamento contén 100 pezas de insulina Levemir®, a pluma de xiringa énchese con 3 ml de fármaco, o paquete contén 5 dispositivos Flex-Pen.Non hai dúbida de que a nova tecnoloxía de administración de fármacos, unha pluma de xiringa individual Levemir® Flexspen®, preparada para o uso, mellora a calidade de vida dos pacientes con diabetes, mantendo os efectos biolóxicos inherentes á droga.
A ampla experiencia no uso do medicamento Levemir® na Federación Rusa nos últimos anos permítenos atribuír este fármaco aos estándares de insulina basal, e a alta seguridade do medicamento a falta dun aumento do peso corporal permite empregarse máis amplamente en grupos complexos de pacientes, en particular en persoas maiores e anciás.
Doutor, profesor asociado do departamento
MMA de endocrinoloxía
eles. I.M.Sechenova Alexey Zilov
O artigo orixinal pódese atopar no sitio web oficial do xornal DiaNews.
Preparación: LEVEMIR ® Flexpen ®
Substancia activa: insulina detemir
Código ATX: A10AE05
KFG: análogo de insulina humana de acción longa
Reg. número: LS-000596
Data de inscrición: 29/07.05
Rexistro do propietario. acc .: NOVO NORDISK A / S
FORMA DE DOSA, COMPOSICIÓN E ENVASE
Solución para administración de sc transparente, incoloro.
Excipientes: manitol, fenol, metacresol, acetato de cinc, cloruro de sodio, fosfato disódico dihidrato, hidróxido de sodio, ácido clorhídrico, auga d / i.
* 1 unidade contén 142 μg de detemir de insulina sen sal, o que corresponde a 1 unidade. insulina humana (UI).
3 ml - plumas de xiringa multidose con dispensador (5) - paquetes de cartón.
A descrición do medicamento está baseada en instrucións de uso aprobadas oficialmente.
Drogas hipoglicémicas. É un análogo basal soluble da insulina humana cun perfil de actividade plano e previsible de efecto prolongado. Producido por biotecnoloxía recombinante de ADN empregando unha cepa de Saccharomyces cerevisiae.
O perfil de acción do medicamento Levemir Flexpen é significativamente menos variable en comparación coa isofan-insulina e a insulina glargina.
A acción prolongada do medicamento Levemir Flexpen débese á pronunciada auto-asociación de moléculas de insulina detemir no lugar da inxección e á unión das moléculas de droga á albúmina mediante unha conexión coa cadea lateral. En comparación coa isofan-insulina, a insulina detemir entrégase máis lentamente aos tecidos diana periféricos. Estes mecanismos de distribución retardada combinada proporcionan un perfil e acción de absorción máis reproducibles do medicamento Levemir Flexpen en comparación coa isofan-insulina.
Interacciona cun receptor específico da membrana citoplasmática externa das células e forma un complexo receptor insulina que estimula procesos intracelulares, incluído síntese de varios encimas clave (hexokinase, piruvato quinase, glicóxeno sintasa).
Para doses de 0,2-0,4 U / kg ao 50%, o efecto máximo do medicamento prodúcese nun intervalo de 3-4 horas a 14 horas despois da administración. A duración da acción é de ata 24 horas, dependendo da dose, o que proporciona a posibilidade de administración única e dobre diaria.
Despois da administración de sc, unha resposta farmacodinámica foi proporcional á dose administrada (efecto máximo, duración da acción, efecto xeral).
En estudos a longo prazo (> 6 meses), a glicosa plasmática en xaxún en pacientes con diabetes mellitus tipo 1 foi mellor en comparación coa isofan-insulina prescrita para a terapia base / bolus. O control glicémico (hemoglobina glicada - HbA 1C) durante o tratamento con Levemir FlexPen foi comparable ao coa isofan-insulina, cun menor risco de hipoglucemia nocturna e sen aumento de peso con Levemir FlexPen.
O perfil de control da glicosa nocturna é máis plano e uniforme para Levemir Flexpen en comparación coa isofan-insulina, que se reflicte nun menor risco de desenvolver hipoglucemia nocturna.
Cando se administra s / c, as concentracións séricas foron proporcionais á dose administrada.
C max achégase 6-8 horas despois da administración. Cunha administración diaria de dous días, C ss obtense despois de 2-3 administracións.
A variabilidade de absorción interindividual é menor no medicamento Levemir Flexpen en comparación con outras preparacións de insulina basal.
A absorción con administración de i / m é máis rápida e en maior medida en comparación coa administración de s / c.
A media V d de Levemir FlexPen (aproximadamente 0,1 L / kg) indica que unha elevada proporción de insulina detemir circula polo sangue.
A biotransformación do medicamento Levemir Flexpen é similar á dos preparados de insulina humana, todos os metabolitos formados están inactivos.
O terminal T 1/2 despois da inxección sc está determinado polo grao de absorción do tecido subcutáneo e é de 5-7 horas, dependendo da dose.
Farmacocinética en casos clínicos especiais
Non houbo diferenzas entre os sexos clínicamente significativas na farmacocinética de Levemir Flexpen.
Estudáronse as propiedades farmacocinéticas de Levemir Flexpen en nenos (6-12 anos) e adolescentes (13-17 anos). Non houbo diferenzas nas propiedades farmacocinéticas en comparación con pacientes adultos con diabetes tipo 1.
Non hai diferenzas clínicamente significativas na farmacocinética de Levemir Flexpen entre pacientes anciáns e novos, nin entre pacientes con insuficiencia renal e hepática e pacientes sans.
A dose do medicamento determínase individualmente. O medicamento Levemir Flexpen debe prescribirse 1 ou 2 veces por día en función das necesidades do paciente. Os pacientes que necesitan usar a droga 2 veces / día para un control óptimo dos niveis de glicosa no sangue poden ingresar a dose pola tarde, tanto durante a cea, como antes de durmir, ou 12 horas despois da dose da mañá.
Levemir Flexpen é inxectado sc na coxa, parede abdominal anterior ou ombreiro. É necesario cambiar o sitio da inxección dentro da rexión anatómica para evitar o desenvolvemento de lipodistrofia. A insulina actuará máis rápido se se introduce na parede abdominal anterior.
Se é necesario, pódese usar a droga iv baixo a estricta supervisión dun médico.
At de pacientesvellez así como alteración da función hepática e renal Os niveis de glicosa no sangue deben controlarse con máis detalle e realizar o axuste da dose.
O axuste da dose tamén pode ser necesario para mellorar a actividade física do paciente, cambiar a súa dieta normal ou cunha enfermidade concomitante.
At transferencia de insulinas de acción media e insulina prolongada á insulina Levemir Flexpen pode ser necesario un axuste da dose e do tempo. Recoméndase un seguimento minucioso dos niveis de glicosa no sangue durante a tradución e nas primeiras semanas dun novo medicamento. Pode ser necesaria a corrección da terapia hipoglucémica concomitante (dose e tempo de administración de preparados de insulina de acción curta ou dose de medicamentos hipoglucemicos orais).
Instrucións para os pacientes sobre o uso da pluma de insulina FlexPen ® con distribuidor
A pluma de xiringa FlexPen está deseñada para o uso con sistemas de inxección de insulina Novo Nordisk e agullas de NovoFine.
A dose administrada de insulina foi comprendida entre 1 e 60 unidades. pode variar por incrementos de 1 unidade As agullas NovoFine S de lonxitude de ata 8 mm ou menos son deseñadas para ser empregadas coa pluma de xeringa FlexPen. A marca S ten agullas de punta corta. Por precaucións de seguridade, leve sempre un dispositivo de insulina de substitución se se perde ou se dane FlexPen.
Se estás usando Levemir Flexpen e outra insulina na pluma Flexpen, debes usar dous sistemas de inxección separados para administrar insulina, un para cada tipo de insulina.
Levemir Flexpen é para uso persoal.
Antes de usar Levemir FlexPen, debes comprobar o envase para asegurarse de que estea seleccionado o tipo correcto de insulina.
O paciente debe comprobar sempre o cartucho, incluído o pistón de goma (deberán obter máis instrucións nas instrucións para usar o sistema para a administración de insulina), e desinfectar a membrana de caucho cun cotonete sumido en alcol médico.
Non se pode usar Levemir Flexpen se se caeu o cartucho ou o sistema de inxección de insulina, o cartucho está danado ou esmagado, porque existe o risco de fugas de insulina, o ancho da parte visible do pistón de goma é maior que o ancho da tira de código branco, as condicións de almacenamento da insulina non coincidían coas indicadas ou a droga quedou conxelada ou a insulina deixou de ser transparente e incolora.
Para facer unha inxección, debes introducir unha agulla debaixo da pel e presionar todo o botón de inicio. Despois da inxección, a agulla debe permanecer baixo a pel durante polo menos 6 segundos. Debe manterse premido o botón do bolígrafo da xeringa ata que a agulla se retire completamente da pel.
Despois de cada inxección, a agulla debe ser eliminada (porque se non a quita a agulla, entón debido ás fluctuacións de temperatura, o fluído pode filtrarse do cartucho e a concentración de insulina pode variar).
Non reencher o cartucho con insulina.
As reaccións adversas observadas en pacientes que usan Levemir Flexpen dependen principalmente da dose e desenvólvense debido ao efecto farmacolóxico da insulina. O efecto secundario máis común é a hipoglucemia, que se produce cando se administra unha dose demasiado alta de fármaco en relación á necesidade do insulino do corpo. A partir de estudos clínicos, sábese que a hipoglucemia grave, definida como a necesidade de intervención de terceiros, desenvólvese en aproximadamente o 6% dos pacientes que reciben Levemir Flexpen.
A proporción de pacientes que reciben tratamento con Levemir Flexpen, se espera que desenvolvan efectos secundarios, estímase nun 12%. A continuación, preséntase a incidencia de efectos secundarios, que normalmente están relacionados con Levemir Flexpen durante ensaios clínicos.
Reaccións adversas asociadas ao efecto sobre o metabolismo dos carbohidratos: a miúdo (> 1%, 0.1%, 0.1%, 0.1%, 0.01%, 0.1%, CONTRAINDICACIÓNS
Aumento da sensibilidade individual á detemir á insulina ou a calquera dos compoñentes do medicamento.
EMBARGO E LATACIÓN
Actualmente non hai datos sobre o uso clínico de insulina detemir durante o embarazo e a lactación.
Durante o período do inicio posible e durante toda a duración do embarazo, é necesario un coidadoso control do estado dos pacientes con diabetes mellitus e un control do nivel de glicosa no plasma sanguíneo. A necesidade de insulina, por regra xeral, diminúe no primeiro trimestre e aumenta gradualmente no segundo e terceiro trimestre do embarazo. Pouco despois do nacemento, a necesidade de insulina volve axiña ao nivel que estaba antes do embarazo.
Durante o período de lactación, pode ser necesario axustar a dose do medicamento e da dieta.
En investigación experimental non se atopou ningunha diferenza en animais entre os efectos embriotóxicos e teratoxénicos do detemir e a insulina humana.
A diferenza doutras insulinas, a terapia intensiva con Levemir Flexpen non conduce a un aumento do peso corporal.
O menor risco de hipoglucemia nocturna en comparación con outras insulinas permite unha selección máis intensa da dose para alcanzar o nivel de glicosa no sangue obxectivo.
Levemir Flexpen ofrece o mellor control glicémico (baseado en medicións de glucosa en plasma en xexún) en comparación coa isofan-insulina.Unha dose insuficiente de fármaco ou a interrupción do tratamento, especialmente coa diabetes mellitus tipo 1, pode levar ao desenvolvemento de hiperglicemia ou cetoacidosis diabética. Por regra xeral, os primeiros síntomas da hiperglicemia aparecen gradualmente, ao longo de varias horas ou días. Estes síntomas inclúen sede, micción rápida, náuseas, vómitos, somnolencia, vermelhidão e sequedad da pel, boca seca, perda de apetito, cheiro a acetona no aire exhalado. Na diabetes mellitus tipo 1, sen tratamento adecuado, a hiperglucemia leva ao desenvolvemento de cetoacidosis diabética e pode levar á morte.
A hipoglicemia pode desenvolverse se a dose de insulina é demasiado alta en relación á necesidade de insulina.
Saltar comidas ou unha actividade física intensa non planificada pode levar á hipoglucemia.
Despois de compensar o metabolismo dos hidratos de carbono, por exemplo, cunha terapia con insulina intensificada, os pacientes poden experimentar síntomas típicos dos precursores da hipoglucemia, sobre os que os pacientes deben ser informados. Os sinais de aviso habituais poden desaparecer cun longo curso de diabetes.
As enfermidades concomitantes, especialmente infecciosas e acompañadas de febre, adoitan aumentar a necesidade do corpo de insulina.
A transferencia do paciente a un novo tipo ou preparación de insulina doutro fabricante debe producirse baixo estricta supervisión médica. Se cambia a concentración, o fabricante, o tipo, a especie (animal, humano, análogos da insulina humana) e / ou o método para a súa produción (deseñado xeneticamente ou insulina de orixe animal), pode ser necesario un axuste da dose. Os pacientes que pasen ao tratamento con Levemir Flexpen poden ter que cambiar a dose en comparación coas doses dos preparados de insulina utilizados anteriormente. A necesidade de axuste da dose pode xurdir despois da introdución da primeira dose ou dentro das primeiras semanas ou meses.
Levemir Flexpen non debe administrarse iv, xa que isto pode levar a unha hipoglucemia grave.
Se Levemir Flexpen mestúrase con outros preparados de insulina, cambiará o perfil dun ou ambos compoñentes. A mestura de Levemir Flexpen cun análogo de insulina de acción rápida, como insulina aspart, leva a un perfil de acción cun efecto máximo reducido e retrasado en comparación coa súa administración por separado.
Levemir Flexpen non está destinado ao uso en bombas de insulina.
Influencia na capacidade para conducir vehículos e mecanismos de control
A capacidade dos pacientes para concentrarse e a velocidade de reacción pode verse alterada durante a hipoglucemia e a hiperglicemia, o que pode ser perigoso en situacións nas que estas habilidades son especialmente necesarias (por exemplo, cando conducen un coche ou traballan con máquinas e mecanismos). Debe aconsellar aos pacientes que adopten medidas para evitar o desenvolvemento de hipoglucemia e hiperglicemia cando conducen un coche e traballan con mecanismos. Isto é especialmente importante para pacientes sen síntomas diminuídos de precursores de desenvolver hipoglucemia ou que padecen episodios frecuentes de hipoglucemia. Nestes casos, débese considerar a viabilidade deste traballo.
Non se estableceu unha dose específica requirida para unha sobredose de insulina, pero a hipoglucemia pode desenvolverse gradualmente se se introduciu unha dose demasiado alta para un determinado paciente.
Tratamento: o paciente pode eliminar hipoglucemia leve inxerindo alimentos ricos en glicosa, azucre ou carbohidratos. Por iso, recoméndase a pacientes con diabetes levar con eles azucre, doces, galletas ou zume de froitas doces.
En caso de hipoglucemia grave, cando o paciente está inconsciente, debe administrarse 0,5 a 1 mg de glucagón i / m ou s / c (pode ser administrado por unha persoa adestrada) ou solución de dextrosa iv (glicosa) (só un profesional médico). Tamén é necesario administrar dextrose iv no caso de que o paciente non recupere a consciencia 10-15 minutos despois da administración do glucagón. Despois de recuperar a conciencia, recoméndase ao paciente comer alimentos ricos en carbohidratos para evitar a recorrencia da hipoglucemia.
Os resultados de estudos de unión ás proteínas in vitro e in vivo mostran a ausencia dunha interacción clínicamente significativa entre a insulina detemir e os ácidos graxos ou outros fármacos que se unen ás proteínas.
efecto hipoglicémico da insulina mellorar drogas orais hipoglicémicos, inhibidores da MAO, inhibidores de ACE, inhibidores de anhidrase carbónica, bloqueadores beta selectivos, bromocriptina, sulfonamidas, esteroides Anabolica, tetraciclinas, clofibrato, o cetoconazol, o mebendazol, piridoxina, teofilina, ciclofosfamida, fenfluramina, litio, fármacos, que contén etanol. Os anticonceptivos orais, corticosteroides, hormonas tiroideas, diuréticos tiazídicos, heparina, antidepresivos tricíclicos, simpatomiméticos, danazol, clonidina, bloqueadores de canles de calcio lentos, diazoxido, morfina, fenitoína, nicotina, debilitan o efecto hipoglucémico da insulina.
Baixo a influencia de reserpina e salicilados, é posible tanto un debilitamento coma un aumento da acción do medicamento.
O octreotide / lanreotide pode aumentar e diminuír a necesidade do corpo para a insulina.
Os beta-bloqueantes poden enmascarar os síntomas da hipoglucemia e retrasar a recuperación despois da hipoglucemia.
O etanol pode mellorar e prolongar o efecto hipoglucémico da insulina.
Algunhas drogas, por exemplo, que conteñen tiol ou sulfito, cando se engaden ao medicamento Levemir Flexpen, poden provocar a destrución de insulina detemir. Levemir Flexpen non se debe engadir a solucións de infusión.
CONDICIÓNS DE VACACIÓNS DE FARMACIA
O medicamento dispensase con receita médica.
TERMOS E CONDICIÓNS DE ALMACENAMENTO
Lista B. A pluma de xiringa non empregada co medicamento Levemir Flexpen debe almacenarse na neveira a unha temperatura de 2º a 8ºC (pero non moi preto do conxelador). Non conxele. A vida útil é de 2 anos.
Para protexerse da luz, a pluma de xiringa debe gardarse co tapón encendido.
Usado ou transportado como bolígrafo de seringa con Levemir Flexpen debe almacenarse a unha temperatura non superior a 30 ° C ata 6 semanas.
Neste artigo, pode ler as instrucións para usar o medicamento Levemire . Ofrece comentarios dos visitantes do sitio - aos consumidores deste medicamento, así como as opinións de expertos médicos sobre o uso de Levemir na súa práctica. Unha gran solicitude é engadir activamente as súas críticas sobre o medicamento: o medicamento axudou ou non axudou a desfacerse da enfermidade, que complicacións e efectos secundarios foron observados, posiblemente non anunciados polo fabricante na anotación. Análogos de Levemir en presenza de análogos estruturais dispoñibles. Uso para o tratamento da diabetes en adultos, nenos, así como durante o embarazo e a lactación. A composición da droga.
Levemire - insulina de acción longa, un análogo soluble da insulina humana. Levemir Penfill e Levemir FlexPen son producidos por biotecnoloxía recombinante de ADN usando a cepa Saccharomyces cerevisiae.
A acción prolongada dos fármacos Levemir Penfill e Levemir FlexPen débese á auto asociación das moléculas de insulina detemir no lugar da inxección e á unión das moléculas de droga á albúmina por medio dun composto cunha cadea lateral de ácidos graxos. En comparación coa isofan-insulina, a insulina detemir entrégase máis lentamente aos tecidos diana periféricos.Estes mecanismos de distribución retardada combinada proporcionan unha absorción e un perfil de acción máis reproducibles de Levemir Penfill e Levemir FlexPen en comparación coa isofan-insulina.
Interacciona cun receptor específico da membrana citoplasmática externa das células e forma un complexo receptor insulina que estimula procesos intracelulares, incluído síntese de varios encimas clave (hexokinase, piruvato quinase, glicóxeno sintasa).
Despois da administración subcutánea, unha resposta farmacodinámica é proporcional á dose administrada (efecto máximo, duración da acción, efecto xeral).
O perfil de control da glicosa nocturna é máis plana e máis uniforme para a insulina detemir, en comparación coa insulina isofan, o que se reflicte nun menor risco de desenvolver hipoglucemia nocturna.
Detemir insulina + excipientes.
Cmax no plasma alcánzase despois das 6-8 horas despois da administración. Cun dobre réxime diario de administración de Css do medicamento en plasma sanguíneo conséguese despois de 2-3 inxeccións.
A variabilidade de absorción intraindividual é menor para Levemir Penfill e Levemir FlexPen en comparación con outras preparacións de insulina basal.
Non houbo diferenzas entre os sexos clínicamente significativas na farmacocinética do medicamento Levemir Penfill / Levemir Flexpen.
A inactivación do medicamento Levemir Penfill e Levemir FlexPen é similar á dos preparados de insulina humana, todos os metabolitos formados están inactivos.
Estudos de unión ás proteínas mostran a ausencia de interaccións clínicamente significativas entre a insulina detemir e os ácidos graxos ou outros medicamentos que se unen ás proteínas.
A vida media terminal despois da inxección subcutánea está determinada polo grao de absorción do tecido subcutáneo e é de 5-7 horas, dependendo da dose.
- diabetes mellitus dependente da insulina (diabetes mellitus tipo 1),
- diabetes mellitus non dependente da insulina (diabetes mellitus tipo 2).
Solución para administración subcutánea de Levemir Penfill en cartuchos de vidro de 300 unidades (3 ml) (inxeccións en ampolas para inxección).
Solución para a administración subcutánea de cartuchos de vidro de Levemir Flexpen de 300 pezas (3 ml) nunha xeringa de plumas desbotables multidose para inxeccións repetidas de 100 pezas en 1 ml.
Instrucións de uso, dosificación e técnica de inxección
Ingresa subcutáneamente na coxa, na parede abdominal anterior ou no ombreiro. É necesario cambiar o sitio da inxección dentro da rexión anatómica para evitar o desenvolvemento de lipodistrofia. A insulina actuará máis rápido se se introduce na parede abdominal anterior.
Introduza 1 ou 2 veces ao día en función das necesidades do paciente. Os pacientes que requiren o uso do medicamento dúas veces ao día para un control glicémico óptimo poden ingresar a dose da tarde ben durante a cea, ou antes de durmir, ou 12 horas despois da dose da mañá.
En pacientes anciáns, así como con alteración da función hepática e renal, os niveis de glicosa no sangue deben controlarse máis de preto e axustar as doses de insulina.
O axuste da dose tamén pode ser necesario para mellorar a actividade física do paciente, cambiar a súa dieta normal ou cunha enfermidade concomitante.
Ao transferir insulinas de acción media e insulina prolongada á insulina, o detemir pode requirir un axuste de dose e tempo. Recoméndase un control minucioso dos niveis de glicosa no sangue durante a tradución e nas primeiras semanas de tratamento con insulina detemir. Pode ser necesaria a corrección da terapia hipoglucémica concomitante (dose e tempo de administración de preparados de insulina de acción curta ou dose de medicamentos hipoglucemicos orais).
- hipoglucemia, cuxos síntomas se desenvolven de súpeto e poden incluír palidez da pel, suor fría, fatiga, nerviosismo, tremor, ansiedade, cansazo ou debilidade inusual, orientación deteriorada, concentración prexudicada, somnolencia, fame grave, deficiencia visual, dor de cabeza dor, náuseas, palpitacións. A hipoglucemia grave pode provocar perda de consciencia e / ou convulsións, alteración temporal ou irreversible da función cerebral ata a morte,
- as reaccións de hipersensibilidade local (vermelhidão, inchazo e picazón no lugar da inxección) adoitan ser temporais, i.e. desaparecer co tratamento continuado,
- lipodistrofia (como consecuencia do incumprimento da regra de cambio do sitio de inxección na mesma zona),
- urticaria
- erupción cutánea
- coceira na pel
- mellora da suor,
- trastornos gastrointestinais,
- angioedema,
- dificultade para respirar
- taquicardia
- diminución da presión arterial,
- violación da refracción (normalmente temporal e observada ao comezo do tratamento con insulina),
- A retinopatía diabética (a mellora a longo prazo do control glicémico reduce o risco de progresión da retinopatía diabética. Non obstante, a intensificación da terapia con insulina cunha forte mellora no control do metabolismo dos carbohidratos pode levar a un deterioro temporal do estado da retinopatía diabética),
- neuropatía periférica, que normalmente é reversible,
- hinchazón.
- aumento da sensibilidade individual á insulina detemir.
Embarazo e lactación
Actualmente non hai datos sobre o uso clínico de Levemir Penfill e Levemir FlexPen durante o embarazo e a lactación.
Durante o período do inicio posible e durante toda a duración do embarazo, é necesario un coidadoso control do estado dos pacientes con diabetes mellitus e un control do nivel de glicosa no plasma sanguíneo. A necesidade de insulina, por regra xeral, diminúe no primeiro trimestre e aumenta gradualmente no segundo e terceiro trimestre do embarazo. Pouco despois do nacemento, a necesidade de insulina volve axiña ao nivel que estaba antes do embarazo.
Durante o período de lactación, pode ser necesario axustar a dose do medicamento e da dieta.
En estudos experimentais con animais non se atoparon diferenzas entre os efectos embriotóxicos e teratoxénicos do detemir e a insulina humana.
Uso en pacientes anciáns
En pacientes anciáns, os niveis de glicosa no sangue deben controlarse máis e axustarse as doses de insulina.
Crese que os coidados intensivos con insulina detemir non aumentan o peso corporal.
O menor risco de hipoglucemia nocturna en comparación con outras insulinas permite unha selección máis intensa da dose para alcanzar o nivel de glicosa no sangue obxectivo.
A insulina Detemir proporciona un mellor control glicémico (baseado en medicións de glucosa no plasma en xexún) en comparación coa insulina isofan. Unha dose insuficiente de fármaco ou a interrupción do tratamento, especialmente coa diabetes mellitus tipo 1, pode levar ao desenvolvemento de hiperglicemia ou cetoacidosis diabética. Por regra xeral, os primeiros síntomas da hiperglicemia aparecen gradualmente, ao longo de varias horas ou días. Estes síntomas inclúen sede, micción rápida, náuseas, vómitos, somnolencia, vermelhidão e sequedad da pel, boca seca, perda de apetito, cheiro a acetona no aire exhalado. Na diabetes mellitus tipo 1, sen tratamento adecuado, a hiperglucemia leva ao desenvolvemento de cetoacidosis diabética e pode resultar fatal.
A hipoglicemia pode desenvolverse se a dose de insulina é demasiado alta en relación á necesidade de insulina.
Saltar comidas ou unha actividade física intensa non planificada pode levar á hipoglucemia.
Despois de compensar o metabolismo dos hidratos de carbono, por exemplo, cunha terapia con insulina intensificada, os pacientes poden experimentar síntomas típicos dos precursores da hipoglucemia, sobre os que os pacientes deben ser informados. Os sinais de aviso habituais poden desaparecer cun longo curso de diabetes.
As enfermidades concomitantes, especialmente infecciosas e acompañadas de febre, adoitan aumentar a necesidade do corpo de insulina.
A transferencia do paciente a un novo tipo ou preparación de insulina doutro fabricante debe producirse baixo estricta supervisión médica.Se cambia a concentración, o fabricante, o tipo, a especie (animal, humano, análogos da insulina humana) e / ou o método para a súa produción (deseñado xeneticamente ou insulina de orixe animal), pode ser necesario un axuste da dose.
A insulina Detemir non se debe administrar por vía intravenosa, porque pode levar a unha hipoglucemia grave.
A mestura de Levemir Penfill e Levemir FlexPen cunha análoga de insulina de acción rápida, como insulina aspart, leva a un perfil de acción cun efecto máximo reducido e retrasado en comparación coa súa administración por separado.
Influencia na capacidade para conducir vehículos e mecanismos de control
A capacidade dos pacientes para concentrarse e a velocidade de reacción pode verse alterada durante a hipoglucemia e a hiperglicemia, o que pode ser perigoso en situacións nas que estas habilidades son especialmente necesarias (por exemplo, cando conducen un coche ou traballan con máquinas e mecanismos). Debe aconsellar aos pacientes que adopten medidas para evitar o desenvolvemento de hipoglucemia e hiperglicemia cando conducen un coche e traballan con mecanismos. Isto é especialmente importante para pacientes sen síntomas diminuídos de precursores de desenvolver hipoglucemia ou que padecen episodios frecuentes de hipoglucemia. Nestes casos, débese considerar a viabilidade deste traballo.
efecto hipoglicémico da insulina mellorar drogas orais hipoglicémicos, inhibidores da MAO, inhibidores de ACE, inhibidores de anhidrase carbónica, bloqueadores beta selectivos, bromocriptina, sulfonamidas, esteroides Anabolica, tetraciclinas, clofibrato, o cetoconazol, o mebendazol, piridoxina, teofilina, ciclofosfamida, fenfluramina, litio, fármacos, que contén etanol. Os anticonceptivos orais, corticosteroides, hormonas tiroideas, diuréticos tiazídicos, heparina, antidepresivos tricíclicos, simpatomiméticos, danazol, clonidina, bloqueadores de canles de calcio lentos, diazoxido, morfina, fenitoína, nicotina, debilitan o efecto hipoglucémico da insulina.
Baixo a influencia de reserpina e salicilados, é posible tanto debilitar como potenciar a acción da insulina detemir.
O octreotide / lanreotide pode aumentar e diminuír a necesidade do corpo para a insulina.
Os beta-bloqueantes poden enmascarar os síntomas da hipoglucemia e retrasar a recuperación despois da hipoglucemia.
O etanol (alcohol) pode mellorar e prolongar o efecto hipoglucémico da insulina.
Algunhas drogas, como as que conteñen tiol ou sulfito, cando se engade detemir á insulina, poden causar a destrución de detemir de insulina.
Analóxicos da droga Levemir
Análogos estruturais da sustancia activa:
- Insemina detemir,
- Penetración de Levemir,
- Levemir FlexPen.
Analóxicos do grupo farmacolóxico (insulinas):
- Actrapid
- Apidra
- Apidra SoloStar,
- Berlinsulin,
- Berlinsulin N Basal,
- Berlinsulin N Normal,
- Biosulina
- Brinsulmidi
- Brinsulrapi
- Gobernaremos o 30/70,
- Gensulina
- Depósito insulina C,
- Mundial de insulina Isofan,
- Iletin 2,
- Insulina aspart,
- Insulina glargina,
- Glulisina insulina,
- Insemina detemir,
- Insulina Isofanicum,
- Cinta de insulina,
- Insulina Lyspro
- Insulina maxirapida,
- Neutral soluble en insulina
- Insulina s
- MK altamente purificada coa insulina de porco,
- Insulina semilente,
- Insulina Ultralente,
- A insulina humana
- Insulina xenética humana,
- Insulina humana semi-sintética
- Insulina recombinante humana
- QMS insulina longa,
- Insulina Ultralong SMK,
- SPP Insulong,
- Insulrap SPP,
- Insalua Bazal,
- Peite Insuman,
- Rapido Insuman,
- Insuran
- Intral
- Combinsulina C
- Lantus
- Lantus SoloStar,
- Penetración de Levemir,
- Levemir Flexpen,
- Mikstard
- Monoinsulina
- Monotard
- NovoMiks,
- NovoRapid,
- Pensulin,
- Protamina insulina
- Protafan
- Rysodeg Penfill,
- Rysodeg FlexTouch,
- Insulina humana recombinante,
- Rinsulina
- Rosinsulina,
- Sultofay,
- Tresiba,
- Tujeo SoloStar,
- Ultratard NM,
- Homolong 40,
- Homorap 40,
- Humalog,
- Humalog Mix,
- Humodar
- Humulín
- Humulina Regular.
A falta de análogos do medicamento para a sustancia activa, pode facer clic nas ligazóns seguintes ás enfermidades das que axuda o medicamento adecuado e ver os análogos dispoñibles para efecto terapéutico.
A insulina de longa acción Levemir Flexpen é necesaria para poder manter un nivel normal de glicosa no sangue en estado de xaxún na mesma cantidade que é producida por un páncreas sa. Isto é necesario, porque a falta dunha hormona, o corpo comeza a dixerir as súas propias proteínas e graxas, provocando a aparición de cetoacidosis diabética (metabolismo dos carbohidratos deteriorado, que produce a morte).
A principal diferenza entre un medicamento de acción longa e un de acción rápida é que o forte aumento do azucre no sangue, que sempre se produce despois de comer, non pretende reducilo: é demasiado lento para iso. Polo tanto, Levemir Flexpen normalmente combínase con fármacos de acción curta (insulina lispro, aspart) ou outros medicamentos para reducir o azucre.
Levemir Flexpen é producido pola compañía farmacéutica danesa Novo Nordisk A / S (moitos están convencidos de que se trata de insulina rusa, xa que a compañía ten unha planta na rexión de Kaluga onde produce medicamentos para reducir o azucre). A forma de liberación é un líquido branco e incoloro destinado só á inxección subcutánea. Segundo as instrucións, o medicamento foi desenvolvido para pacientes tanto do primeiro coma do segundo tipo de diabetes, probouse no tratamento da diabetes gestacional.
O ingrediente activo Levemir Flexpen é Detemir - un análogo da hormona humana que se obtivo usando enxeñaría xenética, polo que as alerxias, a diferenza das drogas de orixe animal, non causan. Outra vantaxe importante do medicamento, segundo as críticas, é que case non ten efecto sobre o aumento de peso.
Os estudos demostraron que se comparamos este medicamento e o isófano, pode ver que despois de vinte semanas co uso de detemir (unha vez), o peso dos suxeitos aumentou 0,7 kg, mentres que os fármacos do grupo insulina-isofán aumentaron o seu peso en 1,6 kg. . Con dúas inxeccións, despois de vinte e seis semanas, o peso corporal aumentou 1,2 e 2,8 kg, respectivamente.
Duración da acción
Hai dous tipos principais de fármacos: a hormona soluble refírese a un medicamento de acción curta, producido en forma de suspensión - estendido. Ao mesmo tempo, divídense en tres e, máis recentemente, en catro ou incluso cinco grupos:
- acción ultra-curta - mentres que un medicamento de acción curta comeza a funcionar en media hora, e estes fármacos - moito máis rápido, en dez a quince minutos (insulina Aspart, insulina Lizpro, regulador de Humulin),
- acción curta: media hora despois da inxección, o pico comeza nunha hora e media a tres horas, a duración da acción é de catro a seis horas. Entre estes fármacos pódese distinguir a insulina Actrapid ChS (Dinamarca), Farmasulin N (Rusia),
- duración media: comeza a actuar unha hora e media despois da inxección, o pico ocorre despois das 4-12 horas, duración - de 12 a 18 horas (Insuman Rapid GT),
- acción combinada - activa xa trinta minutos despois da inxección, alcanza un pico despois das 2-8 horas, o efecto dura ata vinte horas (NovoMiks 30, Mikstard 30 NM, Humodar, insulina Aspart bifásica, Farmasulin 30/70),
- acción a longo prazo: inicio do traballo despois de 4-6 horas, pico - entre 10 e 18 horas, duración ata 24 horas (insulina Levemir, emerxencia de insulina protaminas),
- acción superlonga: o efecto da droga sobre o corpo dura de 36 a 42 horas (Degludek).

 A pesar de que Levemir Flexpen está indicado nas instrucións como un medicamento de longa acción, segundo as críticas, non é suficiente un día: canto durará o efecto do medicamento, depende en gran medida do tipo de enfermidade. Para os diabéticos tipo 2, os efectos da droga poden durar vintecatro horas. En canto ao primeiro tipo de diabéticos, a preparación de insulina permite inxeccións non máis que dúas veces ao día.
A pesar de que Levemir Flexpen está indicado nas instrucións como un medicamento de longa acción, segundo as críticas, non é suficiente un día: canto durará o efecto do medicamento, depende en gran medida do tipo de enfermidade. Para os diabéticos tipo 2, os efectos da droga poden durar vintecatro horas. En canto ao primeiro tipo de diabéticos, a preparación de insulina permite inxeccións non máis que dúas veces ao día.
Para os diabéticos de primeiro e segundo tipo, co fin de evitar as flutuacións de azucre e lograr o seu equilibrio constante no sangue, moitos recomendan usar Levemir Flexpen dúas veces ao día: neste caso, despois das dúas ou tres primeiras doses, pode obter a cantidade requirida de glicosa no corpo.
O medicamento é máis eficaz de tres a catorce horas, o que é similar ao tratamento con fármacos cunha duración media de acción, por exemplo, do grupo insulina-isofano. A sustancia activa no sangue chega á súa concentración máxima entre seis e oito horas despois da inxección. Moitos pacientes observan que no medio hai un pico, pero non é tan pronunciado como cos medicamentos de longa acción que se desenvolveron antes. Está especialmente mal expresado en pacientes con diabetes tipo 2.
A vida media depende da dosificación, do grao de absorción do tecido subcutáneo e oscilan entre cinco e sete horas despois da inxección. O efecto a longo prazo do medicamento débese a que a sustancia activa se libera moi lentamente da capa de graxa subcutánea, debido á cal a súa cantidade no sangue permanece case invariable durante todo o período de acción.

Axuste da dose
En pacientes en idade avanzada ou en presenza de insuficiencia renal ou hepática, deberase realizar o axuste da dose deste medicamento, como ocorre con outra insulina. O prezo non cambia a partir disto.
A dose de insulina detemir debe seleccionarse individualmente cun control minucioso da glicosa no sangue.
Ademais, é necesaria unha revisión da dosificación cun aumento da actividade física do paciente, a presenza de enfermidades concomitantes ou un cambio na súa dieta normal.
Transición doutros preparados de insulina
Se hai necesidade de transferir o paciente de insulina prolongada ou medicamentos de media duración da acción sobre Levemir Flexpen, entón pode ser necesario un cambio no réxime temporal de administración, así como axuste da dose.
Do mesmo xeito que co uso doutros fármacos similares, é necesario controlar coidadosamente o contido de glicosa no sangue durante a transición e durante as primeiras semanas de usar o novo medicamento.
Nalgúns casos, a terapia hipoglucémica concomitante tamén debe revisarse, por exemplo, a dose do medicamento para a administración oral ou a dosificación e o tempo de administración de preparados de insulina de acción curta.
Uso durante o embarazo e a lactación
Non hai moita experiencia clínica co uso de Levemir Flexpen durante o período de parto e lactancia. No estudo da función reprodutiva en animais, non se revelaron diferenzas de embriotoxicidade e teratoxenicidade entre insulina humana e insulina detemir.
Se unha muller está diagnosticada con diabetes mellitus, é necesario un coidadoso control tanto na fase de planificación como durante o período de xestación.
No primeiro trimestre, normalmente a necesidade de insulina diminúe e nos períodos posteriores aumenta. Despois do parto, normalmente a necesidade desta hormona chega rápidamente ao nivel inicial que estaba antes do embarazo.
Durante a lactación, unha muller pode ter que axustar a dieta e a dose de insulina.
Efecto secundario
 Por regra xeral, os efectos secundarios en individuos que usan Levemir Flexpen dependen directamente da dose e son consecuencia da acción farmacolóxica da insulina.
Por regra xeral, os efectos secundarios en individuos que usan Levemir Flexpen dependen directamente da dose e son consecuencia da acción farmacolóxica da insulina.
O efecto adverso máis común é a hipoglucemia.Ocorre cando se administran doses demasiado grandes do medicamento que exceden a necesidade natural do corpo de insulina.
Os estudos clínicos demostraron que aproximadamente o 6% dos pacientes sometidos ao tratamento con Levemir Flexpen desenvolven unha hipoglucemia grave que require a axuda doutras persoas.
As reaccións á administración do medicamento no lugar da inxección cando se usa Levemir Flexpen son moito máis comúns que cando se trata con insulina humana. Isto maniféstase por vermelhidão, inflamación, inchazo e picazón, contusións no lugar da inxección.
Normalmente, tales reaccións non se manifestan e están presentes temporalmente (desaparecen con terapia continuada durante varios días ou semanas).
O desenvolvemento de efectos secundarios en pacientes sometidos a tratamento con este medicamento prodúcese en aproximadamente o 12% dos casos. Todas as reaccións adversas causadas polo medicamento Levemir Flexpen divídense nos seguintes grupos:
- Trastornos metabólicos e nutricionais.
Na maioría das veces, a hipoglucemia ten os seguintes síntomas:
- suor fría
- fatiga, fatiga, debilidade,
- palidez da pel
- sensación de ansiedade
- nerviosismo ou tremor,
- diminución do alcance de atención e desorientación,
- unha forte sensación de fame
- dores de cabeza
- discapacidade visual
- aumento da frecuencia cardíaca.
En hipoglucemia grave, o paciente pode perder a consciencia, experimentará calambres, poden producirse perturbacións temporais ou irreversibles no cerebro e pode producirse un desenlace fatal.
- Reaccións no lugar da inxección:
- avermellamento, picazón e inchazo ocorren a miúdo no lugar da inxección. Normalmente son temporais e pasan con terapia continuada.
- lipodistrofia - raramente ocorre, pode comezar debido a que non se respecta a regra de cambiar o sitio de inxección na mesma zona
- edema pode ocorrer nas primeiras etapas do tratamento coa insulina.
Todas estas reaccións adoitan ser temporais.
- Ás veces poden producirse cambios no sistema inmunitario: erupcións cutáneas, colmeas e outras reaccións alérxicas.
Isto é consecuencia da hipersensibilidade xeralizada. Outros signos poden incluír sudoración, angioedema, picazón, trastornos do tracto gastrointestinal, dificultade para respirar, unha caída da presión arterial e un ritmo cardíaco rápido.
As manifestacións de hipersensibilidade xeneralizada (reaccións anafilácticas) poden ser perigosas para a vida do paciente.
- Insuficiencia visual: en casos raros pode producirse retinopatía diabética ou refracción deteriorada.
Sobredose
Non se establece que dose específica pode causar unha sobredose de insulina, pero se se administra unha dose demasiado grande a unha determinada persoa, pode iniciarse gradualmente a hipoglucemia.
Con un leve grao desta condición, o paciente pode afrontar por conta propia consumindo alimentos ricos en hidratos de carbono, así como tomando glicosa ou azucre. Polo tanto, os pacientes con diabetes deben levar sempre galletas, doces, azucre ou zume de froita.
A insulina de longa acción Levemir Flexpen é necesaria para poder manter un nivel normal de glicosa no sangue en estado de xaxún na mesma cantidade que é producida por un páncreas sa. Isto é necesario, porque a falta dunha hormona, o corpo comeza a dixerir as súas propias proteínas e graxas, provocando a aparición de cetoacidosis diabética (metabolismo dos carbohidratos deteriorado, que produce a morte).
A principal diferenza entre un medicamento de acción longa e un de acción rápida é que o forte aumento do azucre no sangue, que sempre se produce despois de comer, non pretende reducilo: é demasiado lento para iso. Polo tanto, Levemir Flexpen normalmente combínase con fármacos de acción curta (insulina lispro, aspart) ou outros medicamentos para reducir o azucre.
Levemir Flexpen é producido pola compañía farmacéutica danesa Novo Nordisk A / S (moitos están convencidos de que se trata de insulina rusa, xa que a compañía ten unha planta na rexión de Kaluga onde produce medicamentos para reducir o azucre). A forma de liberación é un líquido branco e incoloro destinado só á inxección subcutánea. Segundo as instrucións, o medicamento foi desenvolvido para pacientes tanto do primeiro coma do segundo tipo de diabetes, probouse no tratamento da diabetes gestacional.
O ingrediente activo Levemir Flexpen é Detemir - un análogo da hormona humana que se obtivo usando enxeñaría xenética, polo que as alerxias, a diferenza das drogas de orixe animal, non causan. Outra vantaxe importante do medicamento, segundo as críticas, é que case non ten efecto sobre o aumento de peso.
Os estudos demostraron que se comparamos este medicamento e o isófano, pode ver que despois de vinte semanas co uso de detemir (unha vez), o peso dos suxeitos aumentou 0,7 kg, mentres que os fármacos do grupo insulina-isofán aumentaron o seu peso en 1,6 kg. . Con dúas inxeccións, despois de vinte e seis semanas, o peso corporal aumentou 1,2 e 2,8 kg, respectivamente.
Embarazo e nenos
As mulleres con diabetes deben controlarse durante o embarazo e a dose debe axustarse de acordo ao seu estado en diferentes fases do parto. Normalmente, no primeiro trimestre, a necesidade do corpo de insulina diminúe significativamente, nos dous seguintes trimestres aumenta, despois de nacer o bebé, volve ao nivel que estaba antes do embarazo.
Durante a investigación, decidiuse observar as trescentas mulleres embarazadas que foron tratadas con insulina humana (os chamados análogos da insulina humana sa, que foron obtidos por enxeñería xenética). A metade das mulleres foron tratadas con Levemir Flexpen, o resto con medicamentos isofán.

Este é o nome da insulina NPH, unha das substancias activas da que é a proteína insulina obtida a partir de leite de troita (por exemplo, a insulina bifásica Aspart, Mikstard 30 NM), cuxa tarefa é diminuír a absorción da hormona. Normalmente, a insulina NPH contén protamina e insulina en iguais proporcións. Pero recentemente, apareceu a insulina NPH, unha hormona humana deseñada xeneticamente sen restos de orixe animal (Insuman Rapid GT, emerxencia de insulina protaminica).
Comprobouse que a cantidade de glicosa en xaxún nas mulleres que tomaron Levemir Flexpen ás 24 e 36 semanas de embarazo é moi inferior ás que recibiron tratamento con medicamentos para insulina isofan, cuxa substancia activa tamén é un produto modificado polo xene (insulina Urxencia de insulina insulina, proteína, insulina Humulin, Humodar). En canto á incidencia da hipoglucemia, non houbo diferenzas especiais entre as substancias activas detemir e a insulina isofan.
Notouse tamén que as consecuencias indesexables no tratamento de Levemir Flexpen e a insulina con isófano para o corpo son similares e difiren pouco. Pero os resultados demostraron que hai menos consecuencias indesexables graves nas mulleres embarazadas e nenos despois do seu nacemento, ás que se lles prescribiu insulina isofan: 39% contra 40% en mulleres, 20% contra 24% en nenos. Pero o número de nenos que naceron con malformacións conxénitas foi do 5% fronte ao 7% a favor de Levemir Flexpen, mentres que o número de malformacións conxénitas graves foi o mesmo.
 Non se sabe como o medicamento afecta exactamente aos nenos durante a lactación, pero suponse que non afecta ao metabolismo dos bebés. Para evitar complicacións, cómpre axustar a dose do medicamento e da dieta para mulleres lactantes. Respecto ao tratamento de nenos a partir dos dous anos, os estudos demostraron que ao usar Levemir Flexpen, o tratamento con detemir é mellor en termos de menor desenvolvemento da hipoglucemia nocturna e menor efecto sobre o peso.
Non se sabe como o medicamento afecta exactamente aos nenos durante a lactación, pero suponse que non afecta ao metabolismo dos bebés. Para evitar complicacións, cómpre axustar a dose do medicamento e da dieta para mulleres lactantes. Respecto ao tratamento de nenos a partir dos dous anos, os estudos demostraron que ao usar Levemir Flexpen, o tratamento con detemir é mellor en termos de menor desenvolvemento da hipoglucemia nocturna e menor efecto sobre o peso.
Terapia complexa
Dado que Levimir Flexpen é un medicamento de longa acción, é recomendable combinalo con insulinas de acción humana de corta duración. Con terapia complexa, prescríbese un medicamento unha ou dúas veces ao día, dependendo da enfermidade. Vai ben cos fármacos de acción curta (insulina Actrapid emerxencia) e ultrashort (insulina Aspart, insulina Lizpro), que tamén son produtos da enxeñaría xenética.
Insulina Novorapid Penfill e insulina Lizpro permiten aproximar ao máximo o estado do metabolismo dos carbohidratos en diabéticos aos dunha persoa sa e reducir a hiperglicemia que se produce despois de comer:
- Novorapid (insulin aspart): a insulina importada do fabricante sueco, reduce o risco de desenvolver calquera forma de glicemia, incluídas as graves,
- Insulina Humalog é un medicamento francés, que inclúe insulina lispro, un dos primeiros medicamentos de ultrashort que se permitiu na terapia de insulina pediátrica. As características da preparación de Humalog Mix 25 son que, a diferenza de moitos preparativos de insulina, pódese facer unha inxección xusto antes das comidas: de 0 a 15 minutos,
- Humulina insulina regular (70% isófano, 30% soluble en insulina),
Cómpre salientar que a insulina Aspart, a insulina Lizpro, a insulina Humulin Regulator - análogos de insulina modificados do humano "real", o que lles permite baixar os niveis de azucre moito máis rápido. Pero é mellor negarse a mesturar Levemir con insulina Apidra, que tamén ten unha acción ultra-curta: a insulina glulisina, a substancia activa do medicamento, non se recomenda mesturar con preparados de insulina, coa excepción do isofano (insulina PNH).

Ás veces faise necesario substituír Levimir Flexpen por outro medicamento. Isto pode ser debido á súa falta de venda, ou segundo os resultados das probas, cando o médico decida cancelar este medicamento. Normalmente son substituídos por análogos de insulina de acción longa ou de duración media: aínda que se clasifican de xeitos diferentes, o tempo de exposición ao corpo é case o mesmo.
O principal análogo da droga é Lantus (a substancia activa é a glargina). Tamén pode substituír a insulina Khumudar ou Aspart bifásica (fármacos de acción combinada) por Insumam Rapid GT, ás veces a decisión é a favor de que as drogas proben a acción. Por exemplo, o tempo de acción do desglose é de 24 a 42 horas: o desglute absorbe moi lentamente no sangue, proporcionando un efecto de redución de azucre estable durante aproximadamente dous días.
Moitas veces, no tratamento úsanse medicamentos bifásicos de acción combinada. Por exemplo, NovoMix 30 de dúas fases insulina aspart comeza a actuar trinta minutos despois da administración subcutánea, a concentración máxima da sustancia activa obsérvase no período de dúas a oito horas, a duración do medicamento - ata vinte horas.
Tamén é eficaz o Ryfodeg Penfill bifásico, que consta de degludec e insulina aspart: o deglyudec dálle á droga un longo período de acción, mentres que o aspart é de acción rápida. Esta combinación de acción rápida e lenta permite controlar constantemente a glicosa e evitar a hipoglucemia.
¿É a acción do levemir a insulina? ¿É longo ou curto?
Levemir é unha insulina de longa acción. Cada dose administrada reduce o azucre no sangue dentro das 18-24 horas. Non obstante, os pacientes diabéticos que seguen requiren doses moi baixas, 2-8 veces inferiores ás doses estándar. Cando se usan tales dosificación, o efecto da droga remata máis rápido, nun prazo de 10-16 horas. A diferenza da insulina media, Levemir non ten un pico de acción pronunciado. Preste atención a un novo medicamento que dure aínda máis, ata 42 horas e con máis facilidade.
Canto precisa inxectar este medicamento a un neno de 3 anos?
Depende de que tipo de dieta segue un neno diabético.Se se trasladase a, serían necesarias doses moi baixas, coma se homeopáticas. Probablemente, necesite entrar en Levemir pola mañá e á noite en doses non superior a 1 unidade. Podes comezar con 0,25 unidades. Para inxectar con precisión doses tan baixas, é necesario diluír a solución de inxección de fábrica. Lea máis sobre isto.
Durante o arrefriado, o envelenamento alimentario e outras enfermidades infecciosas, as doses de insulina deben incrementarse aproximadamente 1,5 veces. Ten en conta que os preparados de Lantus, Tujeo e Tresiba non se poden diluír. Polo tanto, para nenos pequenos dos longos tipos de insulina, só Levemir e permanecen. Lea o artigo "". Aprende a ampliar o período de lúa de mel e establecer un bo control diario da glicosa.
Tratamento da diabetes coa insulina - por onde comezar:
Cal é mellor: Levemir ou Humulin NPH?
Humulin NPH é unha insulina de acción media, como Protafan. A NPH é a protamina neutra de Hagedorn, a mesma proteína que adoita causar alerxias. reaccións. O Humulin NPH non se debe usar polos mesmos motivos que Protafan.

Levemir Penfill e Flekspen: cal é a diferenza?
Flekspen son plumas de xeringa na marca nas que están montados cartuchos de insulina Levemir. Penfill é un medicamento Levemir que se vende sen plumas de xiringa polo que pode usar xeringas regulares de insulina. As plumas flexspen teñen unha unidade de dosificación de 1 unidade. Isto pode resultar inconveniente no tratamento da diabetes en nenos que requiren doses baixas. Nestes casos, aconséllase atopar e usar Penfill.
Levemir non ten análogos baratos. Porque a súa fórmula está protexida por unha patente cuxa validez aínda non caducou. Existen varios tipos similares de insulina longa doutros fabricantes. Estas son drogas e. Podes estudar artigos detallados sobre cada un deles. Non obstante, todas estas drogas non son baratas. A insulina de duración media, por exemplo, é máis accesible. Non obstante, ten importantes inconvenientes, por mor do cal o sitio non recomenda o seu uso.
Levemir ou Lantus: que insulina é mellor?
Resólvese unha resposta detallada a esta pregunta. Se Levemir ou Lantus lle convén, continúa utilizándoo. Non cambie unha droga a outra a menos que sexa absolutamente necesario. Se só está a planear comezar a inxectar insulina longa, intente Levemir primeiro. A insulina nova é mellor que Levemir e Lantus, porque dura máis e máis suavemente. Non obstante, custa case 3 veces máis caro.
Levemir durante o embarazo
Realizáronse estudos clínicos a gran escala que confirmaron a seguridade e eficacia da administración de Levemir durante o embarazo. As especies de insulina competentes Lantus, Tujeo e Tresiba non poden gozar de tan sólidas evidencias sobre a súa seguridade. É recomendable que unha muller embarazada que teña azucre elevado no sangue comprenda como calcular as doses adecuadas.
A insulina non é perigosa nin para a nai nin para o feto, sempre que a dosificación estea correctamente seleccionada. A diabetes embarazada, se non se trata, pode causar grandes problemas. Por iso, inxecte audazmente Levemir se o médico lle prescribiu facelo. Intente facelo sen tratamento coa insulina, seguindo unha dieta sa. Lea os artigos "" e "" para máis detalles.