Rapido Insuman
Fabricante - Sanofi-Aventis (Francia), Sanofi
Título: Insuman® Rapid GT, Insuman® Rapid GT
Composición: 1 ml dunha solución neutra para inxección contén 100 UI de insulina humana.
Excipientes: m-cresol, dióxido de fosfato sódico dihidrato, glicerol, hidróxido sódico, ácido clorhídrico, auga para a inxección.
Acción farmacolóxica: Insuman Rapid GT contén insulina, de estrutura idéntica á insulina humana e obtida por enxeñaría xenética. O efecto de redución de azucre prodúcese rapidamente, dentro de 30 minutos e alcanza un máximo dentro de 1-4 horas despois da administración subcutánea do medicamento. O efecto ten unha duración de 7-9 horas. Insuman Rapid GT pódese mesturar con todas as insulinas humanas de Hoechst Marion Roussel, coa excepción das insulinas destinadas á administración da bomba.
Indicacións de uso: Diabetes mellitus insulina dependentes. Insuman Rapid GT está indicado para o tratamento de coma diabético e cetoacidosis, así como para conseguir unha compensación metabólica en pacientes con diabetes mellitus nos períodos pre, intra e postoperatorio.
Forma de uso: Insuman Rapid GT adóitase administrar profundamente subcutaneamente 15-20 minutos antes da comida. Está permitida a administración intramuscular do medicamento. O sitio da inxección debe cambiarse cada vez. Insuman Rapid GT pódese administrar por vía intravenosa no tratamento de coma hiperglucémica e cetoacidosis, así como para conseguir unha compensación metabólica nos períodos pre, intra e postoperatorio en pacientes con diabetes mellitus. Insuman Rapid GT non se usa en varios tipos de bombas de insulina (incluídas as implantadas), onde se usa un revestimento de silicona.
Efectos secundarios: Ás veces pode producirse atrofia ou hipertrofia do tecido adiposo no lugar da inxección, o que se pode evitar cambiando constantemente o sitio da inxección.
En poucos casos, pode producirse unha leve vermelhidão no lugar da inxección, desaparecendo coa terapia continuada. Se se forma un eritema significativo, acompañado de picazón e hinchazón, e a súa rápida propagación máis alá do sitio de inxección, así como outras reaccións adversas graves aos compoñentes do medicamento (insulina, m-cresol), é necesario informar inmediatamente ao médico, como nalgúns casos. tales reaccións poden representar unha ameaza para a vida do paciente.
As reaccións de hipersensibilidade severas son bastante raras. Tamén poden vir acompañados do desenvolvemento de angioedema, broncoespasmo, caída da presión arterial e moi rara vez un choque anafiláctico. As reaccións de hipersensibilidade requiren unha corrección inmediata na terapia en curso con insulina e a adopción de medidas de emerxencia adecuadas.
Quizais a formación de anticorpos contra a insulina, que poden requirir o axuste da dose da insulina administrada. Tamén é posible a retención de sodio seguida de inchazo dos tecidos, especialmente despois dun curso intensivo de tratamento con insulina.
Contraindicacións: Reacción de hipersensibilidade á insulina ou a calquera dos compoñentes auxiliares do medicamento, excepto nos casos en que a terapia con insulina é vital. Nestes casos, o uso de Insuman Rapid GT é posible só cunha supervisión médica coidadosa e, se é necesario, en combinación con terapia antialerxica.
Interaccións farmacéuticas: Pódese observar un debilitamento da acción da insulina coa administración simultánea de insulina e corticotropina, corticosteroides, diazoxido, heparina, isoniazida, barbitúricos, ácido nicotínico, fenolftaleína, derivados da fenotiazina, fenitoína, diuréticos, danazol, doxazosin, glicóxeno, estrogêgeno e estrogén. homons. En pacientes que reciben simultaneamente insulina e clonidina, reserpina ou un sal de litio, pode observarse tanto o debilitamento como o potenciamento da acción da insulina. A pentamidina pode provocar hipoglucemia seguida de hiperglicemia. Beber alcol pode causar hipoglucemia ou reducir o azucre no sangue a niveis perigosos. A tolerancia ao alcol en pacientes que reciben insulina redúcese. O seu médico deberá determinar as cantidades admisibles de alcohol consumidas. O alcolismo crónico, así como o uso excesivo crónico de laxantes poden afectar a glicemia. Os beta-bloqueantes aumentan o risco de hipoglucemia e, xunto con outros axentes simpatolíticos (clonidina, guanetidina, reserpina) poden debilitar ou incluso enmascarar a manifestación de hipoglucemia.
Embarazo e lactación: O tratamento con Insuman Rapid GT debe continuar durante o embarazo. Durante o embarazo, especialmente despois do primeiro trimestre, deberase esperar un aumento da demanda de insulina. Non obstante, inmediatamente despois do nacemento, a necesidade de insulina xeralmente cae, o que entraña un risco importante de hipoglucemia. Durante a lactación, non hai restricións na insulinoterapia. Non obstante, pode ser necesario axustar a dose e a dieta.
Condicións de almacenamento: Almacenar a unha temperatura de + 2 ° C a + 8 ° C. Evitar a conxelación, evitando o contacto directo da botella coas paredes do compartimento do conxelador ou o almacenamento en frío.
Opcional: Con precaución, selecciónase o réxime de dosificación para pacientes con trastornos cerebrovasculares existentes previamente segundo o tipo isquémico e con formas graves de enfermidade cardíaca isquémica. A necesidade de insulina pode cambiar cando se cambia a outro tipo de insulina (ao substituír a insulina de orixe animal por Insuman Rapid, a dose normalmente redúcese), cun cambio na dieta, diarrea, vómitos, un cambio na cantidade habitual de actividade física, enfermidades dos riles, fígado, glándula pituitaria, glándula tiroide, cambio de sitio de inxección. O paciente debe informarse sobre os síntomas dun estado hipoglucémico, sobre os primeiros signos de coma diabético e sobre a necesidade de informar ao médico sobre todos os cambios no seu estado.
Dependendo do cadro clínico, o diabético toma diferentes drogas.
En situacións que precisan tratamento con insulina, prescríbense inxeccións hipoglucémicas. Un destes medicamentos é Insuman Rapid GT.
Características xerais
 Insuman Rapid é un medicamento prescrito para a diabetes. Dispoñible en forma líquida e usado en forma inxectable.
Insuman Rapid é un medicamento prescrito para a diabetes. Dispoñible en forma líquida e usado en forma inxectable.
Na práctica médica pódese usar con outros tipos de insulina. Está prescrito para a diabetes tipo 1 e a de tipo 2 coa ineficacia dos comprimidos que reducen o azucre, a súa intolerancia ou contraindicacións.
A hormona ten un efecto hipoglucémico. A composición do medicamento é insulina humana cun 100% de solubilidade cunha acción curta. A sustancia obtívose no laboratorio mediante enxeñaría xenética.
Insulina soluble - a sustancia activa do medicamento. Como compoñentes empregáronse os seguintes compoñentes: m-cresol, glicerol, auga purificada, ácido clorhídrico, hidróxido de sodio, dihidrato de fosfato sódico dihidrato.
Propiedades farmacolóxicas
 Insuman reduce o azucre no sangue. Refírese a fármacos cun breve e rápido período de actividade.
Insuman reduce o azucre no sangue. Refírese a fármacos cun breve e rápido período de actividade.
O efecto espérase media hora despois da inxección e dura ata 7 horas. A concentración máxima obsérvase á 2ª hora despois da administración subcutánea.
A sustancia activa únese aos receptores celulares para producir un complexo receptor da insulina. Provoca a síntese de encimas esenciais e estimula procesos intracelulares. Como resultado, a absorción e a absorción de glicosa por parte do corpo aumentan.
- estimula a síntese de proteínas,
- impide a destrución de substancias
- inhibe a glicolenólise e gliconeoxénese,
- aumenta o transporte e a absorción de potasio,
- mellora a síntese de ácidos graxos no fígado e nos tecidos,
- diminúe a ruptura de graxas,
- mellora o transporte e a absorción de aminoácidos.
Indicacións e contraindicacións
O medicamento prescríbese nos seguintes casos:
- DM 1 (forma dependente da insulina) e DM 2,
- para o tratamento de complicacións agudas,
- eliminar un coma diabético,
- recibindo unha compensación de cambio na preparación e despois da operación.
A hormona non está prescrita en tales situacións:
- insuficiencia renal / hepática,
- resistencia á substancia activa,
- estenosis das arterias coronarias / cerebrais,
- intolerancia á droga,
- persoas con enfermidades intercurrentes,
- persoas con retinopatía proliferativa.
Importante! Con extrema atención, débense tomar diabéticos de idade avanzada.
Instrucións de uso
 A selección e o axuste de dosificación asignanse individualmente. O médico o determina a partir de indicadores de glicosa, o grao de actividade física, o estado do metabolismo dos carbohidratos. Recoméndase ao paciente caso de cambios na concentración de glicosa.
A selección e o axuste de dosificación asignanse individualmente. O médico o determina a partir de indicadores de glicosa, o grao de actividade física, o estado do metabolismo dos carbohidratos. Recoméndase ao paciente caso de cambios na concentración de glicosa.
A dose diaria do medicamento, tendo en conta o peso, é de 0,5 UI / kg.
A hormona adminístrase por vía intravenosa, intramuscular, subcutaneamente. O método subcutáneo máis empregado. A inxección realízase 15 minutos antes da comida.
Con monoterapia, a frecuencia de administración de fármacos é de aproximadamente 3 veces, nalgúns casos pode chegar ata 5 veces ao día. O sitio de inxección cambia periodicamente dentro da mesma zona. Un cambio de lugar (por exemplo, de man a estómago) realízase despois de consultar a un médico. Para a administración subcutánea do medicamento, recoméndase empregar unha xeringa.
Importante! A absorción da sustancia difire segundo o lugar da inxección.
O medicamento pódese combinar con insulina de longa acción.
Vídeo tutorial de xeringa-pluma sobre administración de insulina:
Axuste da dosificación
A dosificación do medicamento pode axustarse nos seguintes casos:
- se cambia o estilo de vida
- maior sensibilidade á substancia activa,
- cambio no peso do paciente
- ao cambiar doutro medicamento.
 Na primeira vez despois do cambio doutra sustancia (nun prazo de dúas semanas), recoméndase un control de glicosa mellorado.
Na primeira vez despois do cambio doutra sustancia (nun prazo de dúas semanas), recoméndase un control de glicosa mellorado.
A partir de maiores doses doutros medicamentos, é necesario cambiar a este medicamento baixo estreita supervisión médica.
Ao cambiar de insulina animal a humana, realízase un axuste de dosificación.
A súa redución é necesaria para a seguinte categoría de persoas:
- previamente fixado baixo azucre durante a terapia,
- tomando altas doses do medicamento antes,
- predisposición á formación dun estado hipoglucémico.
Instrucións especiais e pacientes
 Cando se produce o embarazo, a terapia farmacológica non se detén. A sustancia activa non atravesa a placenta.
Cando se produce o embarazo, a terapia farmacológica non se detén. A sustancia activa non atravesa a placenta.
Con lactación, non hai restricións de admisión. O principal punto é que se está axustando a dosificación de insulina.
Para previr as reaccións hipoglucémicas, o tratamento dos anciáns co medicamento realízase con precaución.
As persoas con alteración da función hepática / renal cambian a Insuman Rapid e axustan a dose baixo a estreita supervisión dun especialista.
A temperatura da solución inxectada debe ser de 18-28ºС. A insulina emprégase con precaución nas enfermidades infecciosas agudas. É necesario un axuste da dose aquí. Cando toma o medicamento, o paciente exclúe o alcohol. Pode provocar hipoglucemia.
Importante! Precísase atención especial para tomar outras drogas. Algúns deles poden reducir ou aumentar o efecto de Insuman.
Ao tomar o medicamento, o paciente ten que estar atento a calquera cambio no seu estado. Isto é necesario para o recoñecemento oportuno de signos anteriores á hipoglucemia.
Tamén se recomenda un seguimento intensivo dos valores de glicosa. Os riscos de hipoglucemia asociados ao uso do medicamento son altos en individuos cunha débil concentración de mantemento de azucre. O paciente debe levar sempre 20 g de glicosa.
Con extrema precaución, tome:
- con terapia concomitante,
- cando se traslada a outra insulina,
- Persoas con presenza prolongada de diabetes,
- persoas maiores
- persoas con desenvolvemento gradual de hipoglucemia,
- con enfermidade mental concomitante.
Nota! Ao cambiar a Insuman, faise unha avaliación da tolerancia do medicamento. Inxectase unha pequena dose do medicamento subcutaneamente. Ao comezo da administración, poden aparecer ataques de hipoglucemia.
Efectos secundarios e sobredose
Os seguintes efectos negativos distínguense despois da administración:

En caso de sobredosis, o paciente pode baixar azucre ata unha nota baixa. De forma leve, debe tomarse 15 g de glicosa.
A forma severa con convulsións, a perda de coñecemento require a introdución de glucagón (intramuscularmente). Quizais a introdución adicional de dextrosa (por vía intravenosa).
Despois da estabilización do estado do paciente, é necesario tomar unha dose de mantemento de hidratos de carbono. Durante algún tempo despois da eliminación dos síntomas da hipoglucemia, será necesario o control da afección, xa que é posible unha segunda manifestación. En casos especiais, o paciente está hospitalizado para máis observacións.
Interacción con outros medicamentos
 Sen o consello dun médico, non se recomenda o uso simultáneo doutras drogas. Poden aumentar ou diminuír o efecto da insulina ou provocar condicións críticas.
Sen o consello dun médico, non se recomenda o uso simultáneo doutras drogas. Poden aumentar ou diminuír o efecto da insulina ou provocar condicións críticas.
Unha diminución do efecto da hormona obsérvase co uso de anticonceptivos, hormonas glucocorticosteroides (proxesterona, estróxenos), diuréticos, varios medicamentos antipsicóticos, adrenalina, hormonas tiroideas, glucagón, barbitúricos.
O desenvolvemento de hipoglucemia pode ocorrer co uso conxunto doutros medicamentos antidiabéticos. Isto aplícase a antibióticos da serie de sulfonamida, inhibidores de MAO, ácido acetilsalicílico, fibratos, testosterona.
O alcol coa hormona reduce o azucre ata un nivel crítico, provocando hipoglucemia. A dosificación admisible é determinada polo médico. Tamén debe ter coidado ao tomar laxantes. A súa inxestión excesiva afecta significativamente o nivel de azucre.
A pentamidina pode causar diferentes condicións: hiperglicemia e hipoglucemia. A droga pode provocar insuficiencia cardíaca. Especialmente en persoas en risco.
Nota! A duración da validez da solución na pluma de xiringa non é superior a un mes. Débese anotar a data da primeira inxestión de drogas.
Os medicamentos idénticos (que coinciden coa forma de liberación e a presenza do compoñente activo) inclúen: Actrapid Hm, Vosulin-R, Insuvit N, Rinsulin-R, Humodar, Farmasulin N. Os medicamentos listados inclúen insulina humana.
O desexo dunha persoa por un estilo de vida saudable, limitando o uso de produtos nocivos, a actividade física e a ausencia de malos hábitos son de gran importancia para manter a saúde humana na maioría dos casos. Non obstante, ás veces, ao contrario de calquera lóxica, unha persoa que trata a súa saúde de forma responsable e coidada, enfróntase a graves trastornos metabólicos. Como pode ocorrer isto se unha persoa non bebeu, non se dedicou a excesos de comida, evitou o estrés e estivo activamente fisicamente? Por desgraza, a razón reside na predisposición hereditaria, que é o factor determinante neste caso, proba de que pode ser unha enfermidade da diabetes mellitus tipo 1. Cal é a peculiaridade desta enfermidade e cal é o mecanismo do seu desenvolvemento?
Que é a diabetes?
A diabetes mellitus tipo 1 é unha enfermidade que se produce debido á morte de certas células que producen a hormona insulina no páncreas. A eliminación destas células e a posterior deficiencia de insulina provocan graves disfuncións nos procesos metabólicos e hiperglucemia.
Neste caso, o paciente pode sentir os seguintes síntomas:
Esta enfermidade, non diagnosticada a tempo, pode levar a unha persoa a cambios irreversibles nos riles, ataque cardíaco, amputación de extremidades e incluso morte. É por iso que é tan importante apoderarse da enfermidade cando só xorde para comezar o tratamento oportuno.
Por que a insulina é tan importante para o corpo?
Dado que este tipo de enfermidade aparece nun fondo de deficiencia de insulina, o tratamento tamén debería asociarse coa reposición da falta desta hormona para o corpo. Non obstante, para os principiantes é importante comprender cal é o seu papel nos procesos metabólicos.
As tarefas que resolve son as seguintes:
- Regulación da ruptura da glicosa, que é a principal fonte de nutrición das fibras musculares e das neuronas cerebrais.
- Acompañando a penetración de glicosa polas paredes das células das fibras musculares.
- Axustando a intensidade da formación de graxas e proteínas, dependendo das necesidades do corpo.
Dado que a insulina é a única hormona que ten un funcionamento tan amplo e diverso, é absolutamente indispensable para o corpo humano. É por iso que coa diabetes, o paciente vese obrigado a tomar unha sustancia cuxa composición está próxima a esta hormona. Estas drogas aforran ao paciente do desenvolvemento de patoloxías irreversibles dos órganos internos e dos vasos sanguíneos.
Tipos de insulina
As principais diferenzas entre os análogos da insulina humana na actualidade son tales factores:
- De que está feito o medicamento.
- A duración do medicamento.
- O nivel de purificación da droga.
Pola especificidade da fabricación, os preparativos pódense dividir en fondos obtidos do gando vacún, que con frecuencia causan efectos secundarios e alerxias, porcos e obtidos por enxeñaría xenética. Estes medicamentos inclúen, por exemplo, a insulina Rapid GT alemá.
Segundo a duración da exposición, o medicamento divídese en tales tipos:
- Insulina curta, que se administra un cuarto de hora antes das comidas, co fin de igualar o crecemento da hormona nunha persoa sa despois de comer. Estes fondos inclúen Insulin Insuman Rapid.
- Prolongada, que se debe administrar unha ou dúas veces ao día, co fin de simular a produción automática da hormona.
Na maioría dos casos, os dous tipos de hormonas son administrados ao paciente para satisfacer as necesidades diarias do corpo. Non obstante, para persoas que non son capaces de controlar a súa condición debido á idade ou trastornos mentais, adminístrase a dose aproximada calculada do medicamento. Responsable e atenta aos cambios no seu estado, unha persoa pode calcular de xeito independente a dose de insulina rápida.
Características de tomar o medicamento
Tomar medicamentos de acción curta permite que o paciente poida planificar de forma independente a súa dieta, sen depender tan estrictamente da dieta e da rutina diaria. Para iso, é importante calcular correctamente a inxestión de hidratos de carbono e o nivel de glicosa no sangue antes de comer.
A recepción de Insulin Insuman Rapid GT pode mellorar significativamente a calidade de vida do paciente, porque permite ter en conta o ritmo individual da vida dunha persoa, a súa dieta.
O método de uso do medicamento e a dosificación, así como as características de admisión e contraindicacións, deben ser estudados con coidado segundo as instrucións para Insulin Rapid, e tamén se discute co seu médico. Tamén ten moita importancia a capacidade do paciente para calcular correctamente a dose do medicamento.
Insuman Rapid GT é un medicamento que contén insulina humana de acción curta usada para tratar a diabetes mellitus ou as súas complicacións.
¿Que é a composición e forma de lanzamento de Insuman Rapid GT?
A droga Insuman Rapid GT está feita baixo unha solución clara. Entrégase en cartuchos, xeringas ou en botellas. A venda está suxeita a receita médica.
Cal é a acción de Insuman Rapid GT?
Insuman Rapid GT é unha insulina de acción curta. A substancia activa do fármaco é idéntica á hormona humana sintetizada polo aparello illoteiro do páncreas. En condicións industriais, o compoñente activo do medicamento prodúcese introducindo xenes especiais da cepa BK12 dunha bacteria moi común - Escherichia coli.
A insulina sintetizada no corpo humano, así como a enxeñaría xenética, é capaz de estimular reaccións anabólicas, así como inhibir os procesos catabólicos. Baixo a influencia desta sustancia, o transporte de glicosa aos tecidos é reforzado, o que conduce á formación de glicóxeno en fibras musculares ou células do fígado. Ademais, actívanse os procesos que subxacen á produción de tecido adiposo (lipoxénese).
En segundo lugar, a insulina suprime as reaccións subxacentes aos procesos de síntese de glicosa doutras substancias, en particular do tecido adiposo (gluconeoxénese), que reduce o azucre no sangue.
Non podes ignorar o efecto sobre o metabolismo das proteínas. Baixo a acción da insulina, o fluxo de aminoácidos á célula aumenta, o que desencadea os procesos anabolizantes subxacentes á síntese de proteínas.
Despois da administración subcutánea, o efecto hipoglucémico desenvólvese despois de 30 minutos. O máximo efecto terapéutico fórmase entre 1 e 4 horas despois do uso. O efecto da droga dura de 7 a 9 horas.
Cales son as indicacións para o uso de Insuman Rapid GT?
O nomeamento de Insuman Rapid GT é posible ante as seguintes enfermidades:
Calquera forma de diabetes que precise insulina
Tratar as complicacións da diabetes en forma de cetoacidosis ou coma,
Estabilización de pacientes con diabetes despois das intervencións cirúrxicas.
Lembro que un tratamento eficaz da diabetes é imposible sen un control constante por parte dun experto especialista. Só un endocrinólogo debería prescribir tales medicamentos e avaliar a eficacia do tratamento.
Cales son as contraindicacións de Insuman Rapid GT?
O uso da droga é inaceptable na presenza das seguintes condicións:
Calquera condicións hipoglucémicas,
Intolerancia individual a calquera compoñente do produto.
Contraindicacións relativas: idade avanzada, enfermidades graves do fígado e dos riles, estenosis da arteria coronaria, accidente cerebrovascular agudo, retinopatía proliferativa.
Cales son os usos e as dosificaciones de Insuman Rapid GT?
O modo de administración, así como a dose exacta do medicamento é determinado por un especialista e depende dun gran número de factores: o nivel de glicosa no sangue, a dieta e a actividade física, o tipo de actividade, a idade, o peso corporal, etc.
O medicamento debe administrarse profundamente subcutaneamente 10 a 15 minutos antes da comida. O sitio de inxección debe cambiarse constantemente, se non é posible a formación de infiltrados dolorosos (focas) ou fenómenos distróficos.
Para a introdución do medicamento a maioría das veces elixe a superficie dianteira da parede abdominal ou a rexión lateral da coxa. O punto de administración do medicamento debería acordarse cun especialista, xa que a localización da inxección pode cambiar a taxa de inicio do efecto terapéutico.
Sobredose de Insuman Rapid GT
En caso de sobredose, respiración rápida e palpitaciones, debilidade, tinnitus, "voa" diante dos ollos, náuseas, vómitos, ansiedade grave, posiblemente sensación de fame, convulsións ás veces convulsivas, parada respiratoria, así como parálise do músculo cardíaco, coma e mesmo morte. .
O tratamento depende da condición do paciente. Con leve severidade, a glicosa pode axustarse usando alimentos ricos en azucres simples.
En casos graves, a terapia farmacológica é necesaria baixo a introdución de solucións con glicosa e outras medidas sintomáticas.
Cales son os efectos secundarios de Insuman Rapid GT?
Na maioría das veces, as manifestacións alérxicas ocorren en forma de fenómenos broncoespásicos, angioedema, reaccións anafilácticas e manifestacións da pel.
Outros efectos secundarios: edema, diminución da presión arterial, disturbios visuais, manifestacións distróficas na área de administración.
Como substituír Insuman Rapid GT, que análogos?
Os fármacos Actrapid HM, Rinsulina R, Biosulina R, Insulina humana, Ryzodeg, Rosinsulina R, Humulina Regular, Gensulina R, Gansulina R, ademais, A insulina humana, Actrapid, Vozulim-R, así como Insuran R son análogos.
Examinamos o medicamento Insuman Rapid GT, instrucións para o uso do medicamento. En boa medida, a diabetes mellitus é un modo de vida especial, ademais do uso de drogas considérase que limita a inxestión de hidratos de carbono procedentes dos alimentos, a actividade física dosificada, visitas periódicas a un especialista e un seguimento constante dos niveis de glicosa no sangue.
Dosificación e administración
A selección dunha dose de insulina nun paciente é realizada polo médico de xeito individualizado, segundo a dieta, o nivel de actividade física e o estilo de vida. A dose de insulina determínase en función do nivel de azucre no sangue, así como en función do nivel previsto de actividade física e do estado do metabolismo dos carbohidratos. O tratamento coa insulina require un adestramento adecuado do paciente. O médico debe dar as instrucións necesarias coa frecuencia para determinar o nivel de azucre no sangue e, posiblemente, nos ouriños, e tamén dar recomendacións adecuadas no caso de cambios na dieta ou no réxime de insulina. A dose media diaria de insulina é de 0,5 a 1,0 ME por kg de peso corporal do paciente e o 40-60% da dose recae en insulina humana con acción prolongada. Ao pasar da insulina animal á insulina humana, pode ser necesaria unha redución da dose de insulina. A transición doutro tipo de insulina a esta droga só se pode realizar baixo supervisión médica. É necesario un seguimento particular do estado do metabolismo dos carbohidratos nas primeiras semanas despois da transición.
Insuman Rapid GT adóitase administrar profundamente subcutaneamente 15-20 minutos antes da comida. Está permitida a administración intramuscular do medicamento. O sitio da inxección debe cambiarse cada vez. O cambio da área de inxección (por exemplo, do abdome á coxa) débese facer só despois de consultar a un médico. Insuman Rapid GT pódese administrar por vía intravenosa no tratamento de coma hiperglucémica e cetoacidosis, así como para conseguir unha compensación metabólica nos períodos pre, intra e postoperatorio en pacientes con diabetes mellitus. Insuman Rapid GT non se usa en varios tipos de bombas de insulina (incluídas as implantadas), onde se usa un revestimento de silicona. Non mesture Insuman Rapid GT con insulina de diferente concentración (por exemplo, 40 UI / ml e 100 UI / ml), con insulina de orixe animal ou outros medicamentos. Use só solucións claras e incoloras Insuman Rapid GT sen impurezas mecánicas aparentes. Hai que lembrar que a concentración de insulina no frasco é de 100 UI / ml, polo que só precisa empregar xeringas de plástico deseñadas para unha concentración dada de insulina. A xeringa non debe conter ningún outro medicamento ou as súas cantidades residuais. Antes do primeiro conxunto de insulina do frasco, retire a tapa de plástico (a presenza da tapa é unha evidencia dun frasco sen abrir). A solución de inxección debe ser completamente transparente e incolora.
Antes de recoller a insulina do frasco, un volume de aire igual á dose prescrita de insulina é aspirado na xeringa e inxectado no frasco (non no líquido). Despois envólvese a xeringa o frasco coa xeringa e recóllese a cantidade necesaria de insulina. Antes da inxección, elimine as burbullas de aire da xeringa. Tómase un dobre de pel no lugar da inxección, introdúcese unha agulla debaixo da pel e inxecta lentamente insulina. Despois da inxección, a agulla elimínase lentamente e o sitio da inxección é presionado cun cotonete durante varios segundos. A data do primeiro kit de insulina do frasco debería estar escrita na etiqueta do frasco. Despois de abrir as botellas pódense almacenar a unha temperatura non superior a + 25 ° C durante 4 semanas nun lugar protexido da luz e da calor.
Características da aplicación
En caso de control glicémico insuficiente ou tendencia a episodios de hiper- ou hipoglucemia, antes de decidir axustar a dose de insulina, asegúrese de comprobar o réxime prescrito de administración de insulina, asegúrese de que a insulina se inxecta na área recomendada, verifique a corrección da técnica de inxección e todos os demais factores. que pode afectar o efecto da insulina. Dado que a administración simultánea de varios fármacos (consulte a sección "Interacción con outros medicamentos") pode debilitar ou aumentar o efecto hipoglucémico do medicamento Insuman® Rapid GT, non se deben tomar outros medicamentos durante o seu uso sen o permiso especial do médico.
Hipoglicemia. A hipoglicemia ocorre se a dose de insulina supera a necesidade desta. O risco de desenvolver hipoglucemia é elevado ao comezo do tratamento coa insulina, ao cambiar a outra preparación de insulina, en pacientes cunha baixa concentración de mantemento de glicosa no sangue. Como ocorre con todas as insulinas, débese ter especial coidado e recoméndase un seguimento intensivo da concentración de glicosa en sangue para pacientes para os que os episodios de hipoglucemia poden ter especial significación clínica, como os pacientes con estenose grave das arterias coronarias ou cerebrais (risco de complicacións cardíacas ou cerebrais de hipoglucemia). , así como en pacientes con retinopatía proliferativa, especialmente se non sufriron fotocoagulación (terapia con láser), xa que teñen risco de amaurosis transitoria (completamente cegueira) co desenvolvemento de hipoglucemia.
Hai certos síntomas e signos clínicos que deberían indicar ao paciente ou a outros sobre o desenvolvemento de hipoglucemia. Estes inclúen aumento da sudoración, humidade na pel, taquicardia, alteracións do ritmo cardíaco, aumento da presión arterial, dores no peito, tremores, ansiedade, fame, somnolencia, trastornos do sono, medo, depresión, irritabilidade, comportamento inusual, ansiedade, parestesia na boca e arredor da boca, palidez da pel, dor de cabeza, coordinación deteriorada dos movementos, así como trastornos neurolóxicos transitorios (voz e visión deteriorados, síntomas paralíticos) e sensacións inusuales. Cunha diminución cada vez maior na concentración de glicosa, o paciente pode perder autocontrol e incluso conciencia. Nestes casos pódese observar refrixeración e humidade da pel e tamén poden aparecer convulsións. Polo tanto, todo paciente con diabetes que recibe insulina debe aprender a recoñecer os síntomas que son un signo de desenvolvemento de hipoglucemia. Os pacientes que controlan regularmente a concentración de glicosa no sangue teñen menos probabilidades de desenvolver hipoglucemia. O propio paciente pode corrixir a diminución da concentración de glicosa no sangue que observou comendo azucre ou alimentos con altas instrucións de uso: hidratos de carbono. Para este propósito, o paciente sempre debe ter con el 20 g de glicosa. En condicións máis graves de hipoglucemia, indícase unha inxección subcutánea de glucágono (que pode facelo un médico ou un persoal de enfermería). Despois dunha mellora suficiente, o paciente debe comer. Se a hipoglucemia non se pode eliminar inmediatamente, entón debería chamar un médico con urxencia. É necesario informar inmediatamente ao médico sobre o desenvolvemento da hipoglucemia para que poida tomar unha decisión sobre a necesidade de axustar a dose de insulina.O incumprimento da dieta, saltarse as inxeccións de insulina, o aumento da demanda de insulina como consecuencia de enfermidades infecciosas ou outras e a diminución da actividade física pode provocar un aumento da concentración de glicosa no sangue (hiperglicemia), posiblemente cun aumento do nivel de corpos de cetonas no sangue (cetoacidosis). A cetoacidosis pode desenvolverse nunhas poucas horas ou días. Antes dos primeiros síntomas da acidosis metabólica (sede, micción frecuente, perda de apetito, fatiga, pel seca, respiración profunda e rápida, altas concentracións de acetona e glicosa nos ouriños), é necesaria unha intervención médica urxente.
Ao cambiar de médico (por exemplo, durante a hospitalización por accidente, enfermidade durante unhas vacacións), o paciente debe informarlle ao médico que ten diabete. Os pacientes deben advertirse sobre as condicións nas que os síntomas que alertan sobre o desenvolvemento da hipoglucemia poden cambiar, estar menos pronunciados ou ausentes, por exemplo: cunha mellora significativa do control glicémico, co desenvolvemento gradual da hipoglucemia, en pacientes anciáns, en pacientes con neuropatía autónoma, en pacientes con unha longa historia de diabetes, en pacientes que reciben simultaneamente tratamento con certos fármacos (ver sección "Interacción con outros fármacos" s). Tales situacións poden levar ao desenvolvemento de hipoglucemia grave (e posiblemente con perda de consciencia) antes de que o paciente se decate de que está a desenvolver hipoglucemia. Se se detectan valores de hemoglobina glicosilada normal ou diminuída, debe considerarse a posibilidade de desenvolver episodios de hipoglicemia repetidos e non recoñecidos (especialmente nocturnos).
Para reducir o risco de hipoglucemia, o paciente debe seguir estrictamente a dosificación e o réxime nutricional prescritos, administrar correctamente as inxeccións de insulina e ser advertido sobre os síntomas do desenvolvemento de hipoglucemia. Os factores que aumentan a predisposición ao desenvolvemento da hipoglucemia requiren un seguimento coidadoso e poden requirir un axuste da dose. Estes factores inclúen: cambio na área de administración da insulina, aumento da sensibilidade á insulina (por exemplo, eliminación de factores ao estrés), inusual (actividade física aumentada ou prolongada), patoloxía intercurrente (vómitos, diarrea), inxestión insuficiente de alimentos, saltar comidas, beber alcohol, algunhas enfermidades endocrinas non compensadas (como hipotiroidismo e insuficiencia da hipófise anterior ou insuficiencia cortical suprarenal), uso concomitante de certos fármacos (ver sección “Interacción con outros medicamentos”). Enfermidades intercurrentes Con enfermidades intercurrentes é necesario un control metabólico intensivo. En moitos casos, indícanse probas de orina para a presenza de corpos cetonas e moitas veces é necesario axustar a dose da insulina. A necesidade de insulina aumenta a miúdo. Os pacientes con diabetes tipo 1 deben seguir consumindo polo menos unha pequena cantidade de hidratos de carbono con regularidade, aínda que só poidan tomar unha pequena cantidade de alimentos ou se teñen vómitos e nunca deberían deixar de inxerir completamente insulina.
Reaccións inmunolóxicas cruzadas. Nun número bastante elevado de pacientes con hipersensibilidade á insulina de orixe animal, é difícil cambiar á insulina humana debido á reacción inmunolóxica cruzada da insulina humana e á insulina de orixe animal. Con maior sensibilidade do paciente á insulina de orixe animal, así como ao m-cresol, a tolerancia do medicamento Insuman® Rapid GT debe valorarse na clínica mediante probas intradérmicas. Se durante unha proba intradérmica se detecta hipersensibilidade á insulina humana (reacción inmediata, como Arthus), debería realizarse un tratamento máis baixo supervisión clínica.
Influencia sobre a capacidade de conducir vehículos ou outros mecanismos. A capacidade de concentración do paciente e a velocidade das reaccións psicomotrices poden verse afectadas como consecuencia de hipoglucemia ou hiperglicemia, así como como consecuencia de trastornos visuais. Isto pode supoñer certo risco en situacións nas que estas habilidades son importantes (conducir vehículos ou outros mecanismos). Os pacientes deben ser avisados para ter coidado e evitar a hipoglucemia mentres conducen. Isto é especialmente importante en pacientes que teñen unha redución ou falta de coñecemento de síntomas que indican o desenvolvemento de hipoglucemia ou teñen frecuentes episodios de hipoglucemia. En tales pacientes, a cuestión sobre a posibilidade de conducilos con vehículos ou outros mecanismos debe decidir individualmente.
Interacción con outras drogas
Uso concomitante con axentes hipoglucemicos orais, inhibidores da enzima que converten a angiotensina, disopiramida, fibratos, fluoxetina, inhibidores de monoaminoxidasa, pentoxifilina, propoxifeno, salicilatos, anfetamina, esteroides anabólicos e fenilfosfaminas masculinas, ciclofosfamines, hidroclorometaminofin poden mellorar a somatostatina e os seus análogos, sulfonamidas, tetraciclinas, tritocqualin ou troposfamida efecto hipoglucémico da insulina e aumenta a predisposición ao desenvolvemento da hipoglucemia.
O uso combinado de corticotropina, corticosteroides, Danazol, diazóxido, diuréticos, glucagon, isoniazida, estróxenos e progestogénios (por exemplo, presente nun anticonceptivo combinado), derivados de fenotiazina, hormona de crecemento, medicamentos simpatomiméticos (e.g., epinefrina, salbutamol, terbutalina), hormona da tiroide, barbitúricos, ácido nicotínico, fenolftaleína, derivados da fenitoína, a doxazosina pode debilitar o efecto hipoglucémico da insulina. Os beta-bloqueantes, clonidina e sales de litio poden potenciar ou debilitar o efecto hipoglucémico da insulina.
O etanol pode potenciar ou debilitar o efecto hipoglucémico da insulina. O consumo de etanol pode provocar hipoglucemia ou reducir xa baixas Instrucións de uso: a glicosa no nivel perigoso. A tolerancia ao etanol en pacientes que reciben insulina redúcese. O seu médico deberá determinar as cantidades admisibles de alcohol consumidas. Con administración simultánea, é posible o desenvolvemento de hipoglucemia, que ás veces pode converterse en hiperglicemia. Cando se combinan con axentes simpatolíticos, como beta-bloqueantes, clonidina, guanetidina e reserpina, é posible un debilitamento ou ausencia completa dos síntomas do reflexo (en resposta á hipoglucemia) a activación do sistema nervioso simpático.
Contraindicacións
Hipoglicemia. Reacción de hipersensibilidade á insulina ou a calquera dos compoñentes auxiliares do medicamento. Se ten unha destas enfermidades ou condicións, asegúrese de consultar ao seu médico antes de usar o medicamento. Con precaución: en caso de insuficiencia renal (posiblemente unha diminución dos requirimentos de insulina debido a unha diminución do metabolismo da insulina). En pacientes anciáns (unha diminución gradual da función renal pode levar a unha diminución cada vez maior dos requirimentos de insulina). En pacientes con insuficiencia hepática (a necesidade de insulina pode diminuír debido a unha diminución da capacidade de gluconeoxénese e unha diminución do metabolismo da insulina). En pacientes con estenosis grave das arterias coronarias e cerebrais (os episodios hipoglucemicos poden ter especial significación clínica, xa que hai un maior risco de complicacións cardíacas ou cerebrais de hipoglucemia). Pacientes con retinopatía proliferativa, especialmente aqueles que non recibiron tratamento con fotocoagulación (terapia con láser), xa que teñen un risco de amaurosis transitoria con hipoglucemia completa: cegueira completa. En pacientes con enfermidades intercurrentes (xa que as enfermidades intercurrentes adoitan aumentar a necesidade de insulina).
Se ten unha destas enfermidades ou condicións, asegúrese de consultar ao seu médico antes de usar o medicamento. Embarazo e lactación: debe continuar o tratamento con Insuman® Rapid GT durante o embarazo. A insulina non atravesa a barreira placentaria. O mantemento eficaz do control metabólico durante todo o embarazo é obrigatorio para as mulleres que teñen diabetes antes do embarazo ou para as mulleres que desenvolveron diabetes gestacional. A necesidade de insulina durante o embarazo pode diminuír durante o primeiro trimestre do embarazo e normalmente aumenta durante o segundo e terceiro trimestre do embarazo. Inmediatamente despois do nacemento, a demanda de insulina diminúe rapidamente (aumento do risco de hipoglucemia). Durante o embarazo e especialmente despois do parto, é necesario un coidadoso control da concentración de glicosa no sangue. Se está embarazada ou planea un embarazo, asegúrese de informar ao seu médico. Durante a lactación, non hai restricións na insulinoterapia, non obstante, pode ser necesaria a dosificación de insulina e axustes na dieta.
Sobredose
Síntomas: unha sobredose de insulina, como a administración do exceso de insulina en comparación co alimento ou a enerxía consumida, pode levar a unha hipoglucemia grave e ás veces prolongada e que poña a vida. Tratamento: pódense deter os episodios leves de hipoglucemia (o paciente está consciente) por inxestión de hidratos de carbono. É necesario un axuste de dose de insulina, inxestión de alimentos e actividade física. Os episodios máis graves de hipoglucemia con coma, convulsións ou trastornos neurolóxicos poden deterse mediante administración intramuscular ou subcutánea de glucagón ou administración intravenosa dunha solución concentrada de dextrosa. Nos nenos, a cantidade de dextrosa administrada establécese en proporción ao peso corporal do neno. Despois de aumentar a concentración de glicosa no sangue, pode ser necesaria unha inxestión de apoio de hidratos de carbono e observación, xa que despois da aparente eliminación clínica dos síntomas da hipoglucemia, pode volver a desenvolverse. En casos de hipoglucemia grave ou prolongada despois da inxección ou dextrosa de glucagón, recoméndase que a infusión se faga cunha solución de dextrosa menos concentrada para evitar o re-desenvolvemento da hipoglucemia. Nos nenos pequenos é necesario vixiar coidadosamente a concentración de glicosa no sangue, en conexión co posible desenvolvemento de hiperglicemia grave. En determinadas condicións, recoméndase que os pacientes sexan hospitalizados na unidade de coidados intensivos para un control máis minucioso do seu estado e un seguimento da terapia.
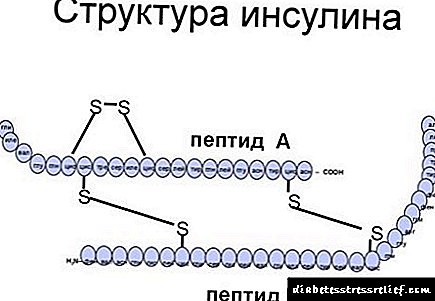
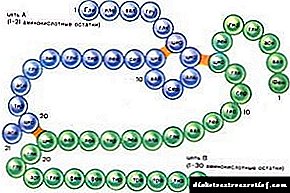
Substancia activa: insulina soluble (enxeñaría xenética humana) 3.571 mg (100 UI),Excipientes: metacresol (m-cresol) - 2,7 mg, fosfato sódico dihidrato fosfato - 2,1 mg, glicerol 85% - 18,824 mg, hidróxido de sodio (para axustar o pH) - 0,576 mg, ácido clorhídrico (para axustar o pH) - 0,232 mg, auga d / e - ata 1 ml
Efectos secundarios Insuman Rapid GT
Do sistema cardiovascular: frecuencia descoñecida: diminución da presión arterial.
Do lado do metabolismo e da nutrición: a miúdo - edema, frecuencia descoñecida - retención de sodio. Son posibles efectos similares coa mellora dun control metabólico anteriormente insuficiente debido ao uso de insulina máis intensiva.
Desde o lado do órgano da visión: descoñécese a frecuencia: perturbacións visuais transitorias (debido a un cambio temporal no turgor da lente do ollo e o seu índice de refracción), un deterioro temporal no curso da retinopatía diabética (debido á insulinoterapia máis intensiva cunha forte mellora do control glicémico), amaurosis transitoria (en pacientes con retinopatía proliferativa, especialmente se non son recibir tratamento con fotocoagulación (terapia con láser)).
Por parte da pel e do tecido subcutáneo: descoñécese a frecuencia: o desenvolvemento de lipodistrofia no lugar da inxección e unha desaceleración na absorción local de insulina. O cambio constante de sitios de inxección dentro da área de administración recomendada pode axudar a reducir ou deixar estas reaccións.
Trastornos xerais e trastornos no lugar da inxección: a frecuencia descoñécese: vermelhidão, dor, picazón, urticaria, inchazo ou reacción inflamatoria no lugar da inxección. As reaccións máis pronunciadas á insulina no lugar da inxección normalmente desaparecen despois duns días ou varias semanas.
Síntomas unha sobredose de insulina, por exemplo, a introdución de exceso de insulina en comparación co alimento ou a enerxía consumida, pode levar a unha hipoglucemia grave e ás veces prolongada e que poña a vida.
Tratamento: Os episodios leves de hipoglucemia (o paciente está consciente) pódense deixar tomando carbohidratos dentro. É necesario un axuste de dose de insulina, inxestión de alimentos e actividade física. Os episodios máis graves de hipoglucemia con coma, convulsións ou deficiencia neurolóxica poden deterse cunha administración de / m ou s / c de glucagón ou i / v cunha solución concentrada de dextrosa. Nos nenos, a cantidade de dextrosa administrada establécese en proporción ao peso corporal do neno. Despois de aumentar a concentración de glicosa no sangue, pode ser necesaria unha inxestión de hidratos de carbono e observación despois da aparente eliminación clínica dos síntomas da hipoglucemia, é posible o seu re-desenvolvemento. En casos de hipoglucemia grave ou prolongada despois da inxección ou dextrosa de glucagón, recoméndase infundir a solución de dextrosa menos concentrada para evitar o re-desenvolvemento da hipoglucemia. Nos nenos pequenos é necesario vixiar coidadosamente a concentración de glicosa no sangue, en conexión co posible desenvolvemento de hiperglicemia grave. En determinadas condicións, recoméndase que o paciente sexa hospitalizado na unidade de coidados intensivos para un control máis minucioso do seu estado e un seguimento da terapia en curso.
Uso concomitante con drogas hipoglicémicas orais, inhibidores da ACE, disopiramida, fibratos, fluoxetina, inhibidores de MAO, pentoxifilina, propoxifeno, salicilatos, anfetamina, esteroides anabólicos e hormonas sexuais masculinas, cibenzolina, fenofosfamina, fenofosfamina e fenofosfamina os seus análogos, sulfonamidas, tetraciclinas, tritokvalina ou trofosfamida poden mellorar o efecto hipoglucémico da insulina e aumentar draspolozhennost hipoglicemia.
Uso concomitante con corticotropina, GCS, danazol, diazoxido, diuréticos, glucagón, isoniazido, estróxenos e xestaxenos (por exemplo, os presentes no CPC), derivados de fenotiazina, somatotropina, simpatomiméticos (por exemplo, epinefrina, salbutamut, barbamam, barbamida, barbamida, barbamida, barbamida, barbamida, barbamida, barbamida, barbamida, barbamida, barbamida, barbamida, barbamida, barbamida, barbamide o ácido nicotínico, a fenolftaleína, derivados da fenitoína, a doxazosina poden debilitar o efecto hipoglucemico da insulina.
Os beta-bloqueantes, clonidina e sales de litio poden potenciar ou debilitar o efecto hipoglucémico da insulina.
O etanol pode potenciar ou debilitar o efecto hipoglucémico da insulina. O consumo de etanol pode provocar hipoglucemia ou reducir os niveis de glicosa no sangue a niveis perigosos.A tolerancia ao etanol en pacientes que reciben insulina redúcese. O médico debe determinar a cantidade aceptable de etanol consumido.
Con uso simultáneo con pentamidina, é posible o desenvolvemento de hipoglucemia, que ás veces pode converterse en hiperglicemia.
Con uso simultáneo con axentes simpatolíticos, como beta-bloqueantes, clonidina, guanetidina e reserpina, é posible un debilitamento ou ausencia completa de síntomas de reflexo (en resposta á hipoglucemia) a activación do sistema nervioso simpático.
A droga debe almacenarse nun lugar escuro, fóra do alcance dos nenos a unha temperatura de 2 ° C a 8 ° C. Vida útil: 2 anos.
Prescrición dispoñible
HOECHST MARION ROUSSEL Aventis Pharma Deutschland GmbH Aventis Pharma Deutschland GmbH / Sanofi-Aventis Vostok, Sanofi-Aventis Deutschland GmbH / Sanofi-Aventis Vosto Sanofi-Aventis Vostok, ZAO
Condicións especiais
- 1 ml de insulina soluble (enxeñería xenética humana) 3.571 mg (100 UI) Excipientes: metacresol (m-cresol) - 2,7 mg, dihidrato de fosfato sódico dihidrato - 2,1 mg, glicerol 85% - 18,824 mg, hidróxido de sodio (para axustar o pH) - 0,576 mg, ácido clorhídrico (para axustar o pH) - 0,232 mg, auga d / i - ata 1 ml. insulina soluble (enxeñería xenética humana) 3.571 mg (100 UI) Excipientes: metacresol (m-cresol), dihidro fosfato sódico dihidrato, glicerol 85%, hidróxido de sodio (para axustar o pH), ácido clorhídrico (para axustar o pH), auga / e. insulina soluble (enxeñería xenética humana) 3.571 mg (100 UI) Excipientes: metacresol (m-cresol), dihidro fosfato sódico dihidrato, glicerol 85%, hidróxido de sodio (para axustar o pH), ácido clorhídrico (para axustar o pH), auga / e.
Insuman Rápido GT indicacións
- - como parte da terapia complexa de convulsións parciais convulsivas, con ou sen xeneralización secundaria, en pacientes con epilepsia de 16 e máis anos. O Wimpat® en forma de infusións prescríbese nos casos en que o medicamento é imposible de adentrarse
Contraindicacións de Insuman Rapid GT
- - hipoglucemia, - reaccións de hipersensibilidade á insulina ou a algún dos compoñentes auxiliares do medicamento. Con precaución, o medicamento debe usarse en caso de insuficiencia renal (é posible unha diminución da demanda de insulina debido a unha diminución do metabolismo da insulina), en pacientes anciáns (unha diminución gradual da función renal pode levar a unha diminución cada vez maior da demanda de insulina), en pacientes con insuficiencia hepática (a necesidade de insulina pode diminución debido a unha diminución da capacidade de gluconeoxénese e unha diminución do metabolismo da insulina), en pacientes con estenosis grave da arteria coronaria e cerebral (hipogénico os episodios icémicos poden ter especial significación clínica, xa que hai un maior risco de complicacións cardíacas ou cerebrais de hipoglucemia) en pacientes con retinopatía proliferativa (especialmente aqueles que non recibiron tratamento con fotocoagulación (terapia láser), xa que teñen risco de amaurosis transitoria con hipoglucemia completa - cegueira completa) ,
Efectos secundarios de Insuman Rapid GT
- Hipoglucemia A hipoglicemia, o efecto secundario máis común da terapia con insulina, pode desenvolverse se a dose de insulina administrada supera a necesidade desta. Os severos episodios repetidos de hipoglucemia poden levar ao desenvolvemento de síntomas neurolóxicos, incluídos coma, cambras. Os episodios de hipoglucemia graves ou prolongados poden ser mortais. En moitos pacientes, os síntomas e manifestacións de neuroglicopenia poden estar precedidos de síntomas de activación reflexa (en resposta a desenvolver hipoglucemia) do sistema nervioso simpático. Normalmente, cunha diminución máis pronunciada ou máis rápida na concentración de glicosa no sangue, o fenómeno de activación reflexa do sistema nervioso simpático e os seus síntomas son máis pronunciados. Cunha forte diminución da concentración de glicosa no sangue, é posible o desenvolvemento de hipokalemia (complicacións do sistema cardiovascular) ou o desenvolvemento de edema cerebral. Os seguintes son os acontecementos adversos observados nos ensaios clínicos clasificados por clases de órganos sistémicos e en diminución da frecuencia de aparición: moi a miúdo (? 1/10), a miúdo (? 1/100 e
Condicións de almacenamento
- gardar nun lugar seco
- Almacenar en frío (t 2 - 5)
- manter lonxe dos nenos
- gardar nun lugar escuro
- Brinsulrapi MK, Brinsulrapi Ch, Insulina Actrapida, Levulina
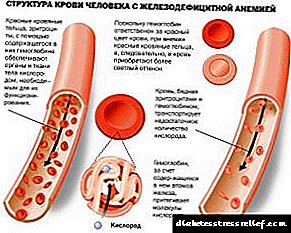
A diabetes mellitus é unha enfermidade grave que afecta cada vez a máis persoas. O seu efecto débese á auga e aos carbohidratos no corpo humano.
Como resultado, a función do páncreas, que produce insulina, ve afectada. Esta hormona está implicada no procesamento do azucre en glicosa e, na súa ausencia, o corpo non pode facelo.
Así, o azucre acumúlase no sangue do paciente e, a continuación, é excretado nun gran volume con ouriños. Xunto con isto, o metabolismo da auga está interrompido, dando lugar á retirada de grandes cantidades de auga polos riles.
Ata a data, a medicina pode fornecer moitos substitutos, dispoñibles en forma de solución para inxección. Un medicamento deste tipo é Insuman, do que falaremos neste artigo.
Insuman Rapid GT: unha xeringa cunha solución para uso único. Refírese a un grupo de medicamentos que son idénticos á insulina humana. Sobre as críticas de Insuman Rapid GT son bastante altas. Ten a capacidade de compensar a deficiencia de insulina endóxena, que se forma no corpo con diabetes.
Ademais, a droga é capaz de baixar o nivel de glicosa no sangue humano. Este medicamento úsase en forma de inxección subcutánea. A acción prodúcese dentro dos 30 minutos despois da inxestión, alcanza o máximo despois dunha a dúas horas e pode continuar, dependendo da dose de inxección, durante aproximadamente cinco a oito horas.
SUSP. Insuman Bazal GT (xeringa)
Insuman Bazal GT tamén pertence ao grupo de medicamentos que son idénticos á insulina humana, teñen unha duración media de acción e teñen a capacidade de compensar a falta de insulina endóxena que se forma no corpo humano.
Sobre a insulina As críticas de pacientes sobre Insuman Bazal GT tamén son maioritariamente positivas. A droga é capaz de reducir a glicosa no sangue. A droga adminístrase de forma subcutánea, o efecto obsérvase durante varias horas, e o efecto máximo conséguese despois de catro a seis horas. A duración da acción depende da dose da inxección, normalmente, varía de 11 a 20 horas.
Indicacións de uso
- coma diabético
- acidosis
- diabetes mellitus debido a varios factores: operacións cirúrxicas, infeccións acompañadas de febre, con trastornos metabólicos, despois do parto,
- predkomatoznoe condición, que é debido á perda parcial de consciencia, a fase inicial do desenvolvemento do coma.
- diabetes mellitus dependente da insulina,
- diabetes estable con baixo requirimento de insulina,
- realización dun tratamento intensivo tradicional.
Vídeos relacionados
Sobre os matices do uso de drogas de insulina Insuman Rapit e Basal no vídeo:
Insuman úsase para tratar pacientes con diabetes mellitus. É idéntico á insulina humana. Baixa glicosa e compensa a falta de insulina endóxena. Dispoñible como solución clara para inxección. A dosificación, normalmente, prescríbese a cada paciente individualmente, calculándose en función das características do curso da enfermidade.
A insulina "Insuman Rapid GT" axudará a producir un efecto de baixada rápida de azucre nunha situación na que cada minuto conta. Despois de todo, a diabetes é unha enfermidade grave que adoita producir morte ou discapacidade. Para obter unha resposta oportuna, os axudantes insubstituíbeis son inxeccións de insulina rápida.
Composición e principios de exposición ao corpo
En 1 ml de substancia contén:
- 100 UI de insulina soluble idéntica á humana, que corresponde a 3.571 mg de hormona humana.
- Adicións:
- glicerol 85%,
- metacresol
- hidróxido de sodio
- ácido clorhídrico
- dihidrato de fosfato sódico dihidrato,
- auga destilada.
A droga hipoglicémica "Insuman Rapid GT" refírese a insulinas de acción curta. Nome non propietario internacional (INN) -. Os enxeñeiros xénicos conseguiron obter insulina completamente soluble, idéntica á humana. Ten un efecto terapéutico rápido, cunha duración de ata 9 horas. O efecto de redución do azucre maniféstase ao cabo de 30 minutos, alcanzando o seu máximo, en media, despois de 2-3 horas, dependendo do metabolismo e da actividade dos riles.
A droga afecta ao corpo do seguinte xeito:
 A droga contribúe á produción de glicóxeno.
A droga contribúe á produción de glicóxeno.
- axuda a reducir o azucre no sangue
- activa a síntese de proteínas,
- Axuda a saturar as células do sangue con potasio
- inhibe a rotura de lípidos,
- acelera o proceso de conversión da glicosa dos carbohidratos en ácidos graxos,
- satura as células con aminoácidos,
- aumenta a formación de glicóxeno,
- mellora a utilización dos produtos finais do metabolismo da glicosa,
- reduce a velocidade dos procesos catabólicos.
A pluma de xeringa “Solostar” de uso único pode simplificar significativamente o proceso de administración da insulina. Non leva moito tempo e coidado para sacar o medicamento á xiringa de insulina: a inxección xa está preparada para unha inxección.
Indicacións e instrucións de uso
A insulina rápida está indicada para o seu uso:
- pacientes dependentes da insulina con diabetes mellitus,
- para eliminar o coma hiperglicémico e tratar a cetoacidosis,
- como complemento na intervención cirúrxica para diabéticos.
 Para dosificar correctamente o medicamento, é mellor ler as instrucións antes de usalo.
Para dosificar correctamente o medicamento, é mellor ler as instrucións antes de usalo.Para minimizar os riscos da dosificación incorrecta do medicamento antes do uso, non basta con ler as instrucións de uso. É imprescindible consultar co seu médico e calcular individualmente a dosificación, que depende de moitos factores. Os máis comúns son:
- o nivel de actividade física do paciente,
- estilo de vida
- dieta
- xénero, idade e peso
- tomar outros medicamentos
- a presenza de enfermidades crónicas.
Débese ter en conta que se cambia polo menos un dos indicadores enumerados, ten que consultar de novo a un médico para recalcular a dosificación do medicamento. Incluso un lixeiro cambio no peso corporal pode levar a consecuencias indesexables se non se axusta a tempo a dose de insulina.
As instrucións tamén conteñen instrucións xerais para todos os pacientes:
- O medicamento adminístrase baixo a pel antes de comer durante 15-20 minutos.
- Para evitar reaccións na pel, paga a pena inxectar unha inxección en diferentes lugares todo o tempo.
- O custo do metabolismo é de aproximadamente o 50% da dose diaria de insulina.
- Por día, a necesidade do corpo de insulina é de 0,5-1,0 UI por 1 kg de peso corporal.
- A droga pódese administrar por vía intravenosa só baixo a supervisión de médicos nun centro hospitalario.
Como funciona a droga?
Insuman é unha insulina humana deseñada xeneticamente. A escala industrial, a hormona prodúcese usando bacterias. En comparación coas insulinas utilizadas anteriormente, a enxeñaría xenética ten un efecto máis estable e unha limpeza de alta calidade.
Anteriormente, o obxectivo da insulinoterapia era combater a morte. Coa chegada da insulina humana, o reto cambiou. Agora estamos falando de reducir o risco de complicacións e de toda a vida dos pacientes. Por suposto, logralo sobre os análogos da insulina é máis fácil, pero é posible que se poida compensar estable a diabetes por Insuman. Para iso, cómpre ler atentamente as instrucións para o medicamento, o seu perfil de acción, aprender e axustalo en tempo.
A diabetes e as subidas de presión serán cousa do pasado
A diabetes é a causa de case o 80% de todos os golpes e amputacións. 7 de cada 10 persoas morren por arterias obstruídas do corazón ou do cerebro. En case todos os casos, a razón deste terrible fin é a mesma: azucre elevado no sangue.
O azucre pode e debe ser derribado, se non, nada. Pero isto non cura a enfermidade en si, senón que só axuda a loitar contra a investigación, e non a causa da enfermidade.
O único medicamento que está oficialmente recomendado para a diabetes e que utilizan os endocrinólogos no seu traballo é o Ji Ado Diabetes Adhesive.
A eficacia do fármaco, calculada segundo o método estándar (o número de pacientes recuperados ao número total de pacientes do grupo de 100 persoas que se someteron ao tratamento) foi
- Normalización do azucre 95%
- Eliminación da trombose de veas - 70%
- Eliminación dun forte latido cardíaco 90%
- Desfacerse da presión arterial alta 92%
- O aumento da enerxía durante o día, mellorando o sono durante a noite - 97%
Os produtores de Ji Dao non son unha organización comercial e están financiados polo estado. Polo tanto, agora todos os residentes teñen a oportunidade de obter a droga cun 50% de desconto.
A síntese da hormona nun páncreas sa é inestable. A liberación principal de insulina prodúcese en resposta á glicosa que entra nos vasos sanguíneos dos alimentos. Non obstante, se unha persoa ten fame ou está durmindo, aínda hai insulina no sangue, aínda que en cantidades moito máis pequenas - ao chamado nivel basal. Cando a produción da hormona cesa coa diabetes, iníciase a terapia de substitución. Isto normalmente require 2 tipos de insulina. O nivel basal imita a Insuman Bazal, entra no torrente sanguíneo lentamente, durante moito tempo e en pequenas porcións. O azucre despois de comer está deseñado para reducir Insuman Rapid, que chega aos barcos moito máis rápido.
Características comparativas dos insumáns:
| Indicadores | GT rápido | Bazal GT | |
| Composición | A insulina humana, compoñentes que retardan o estrague das solucións, substancias para corrixir a acidez. Os enfermos de alerxia deben familiarizarse coa lista completa de excipientes indicados nas instrucións. | Para que a hormona se absorba máis lentamente do tecido subcutáneo, engádese sulfato de protamina. Esta combinación chámase insulina-isófano. | |
| O grupo | Curto | Medio (considerado longo ata que apareceron análogos da insulina) | |
| Perfil de acción, horas | o comezo | 0,5 | 1 |
| pico | 1-4 | 3-4, o pico é débil. | |
| tempo total | 7-9 | 11-20, canto maior sexa a dose, máis longa será a acción. | |
| Indicacións | Insuloterapia para diabete tipo 1 e tipo prolongado 2. Corrección de complicacións agudas de diabetes, incluída a non insulina. Temporalmente durante un período de demanda de hormonas aumentada. Temporalmente en caso de contraindicacións para tomar comprimidos con azucre. | Só con diabetes dependente da insulina. Pode usarse sen HT Rapid se as necesidades de insulina son baixas. Por exemplo, ao comezo da terapia con insulina, diabetes tipo 2. | |
| Vía de administración | Na casa - subcutaneamente, nunha instalación médica - por vía intravenosa. | Só subcutáneamente cunha xeringa ou xeringa de insulina U100. | |
Normas de solicitude
A necesidade de insulina é individual para cada diabético. Por regra xeral, os pacientes con enfermidade tipo 2 e obesidade necesitan máis hormona. Segundo as instrucións de uso, de media por día, os pacientes inxectan ata 1 unidade do medicamento por quilo de peso. Esta cifra inclúe Insuman Bazal e Rapid. A insulina curta representa o 40-60% da necesidade total.
Bazal Insuman
Como Insuman Bazal GT funciona menos dun día, terás que ingresalo dúas veces: pola mañá despois de medir o azucre e antes de durmir. As doses para cada administración calcúlanse por separado. Para iso, existen fórmulas especiais que teñen en conta a sensibilidade aos datos hormonais e de glicemia. A dose correcta debe manter o nivel de azucre nun momento no que o paciente con diabetes ten fame.
Insuman Bazal é unha suspensión, durante o almacenamento exfolia: unha solución clara queda na parte superior, un precipitado branco está na parte inferior. Antes de cada inxección, o medicamento nunha xeringa preciso mesturarse ben . Canto máis uniforme sexa a suspensión, máis a precisión recrutarase coa dose desexada. Insuman Bazal é máis fácil de preparar para a administración que outras insulinas medias. Para facilitar a mestura, os cartuchos están equipados con tres bolas, que permiten conseguir unha homoxeneidade perfecta da suspensión en só 6 xiros da pluma xiringa.
Insuman Bazal listo para usar ten unha cor uniformemente branca. Un sinal de danos na droga son os flocos, cristais e manchas doutra cor no cartucho despois da mestura.
Técnica de inxección
Insuman é producido polo fabricante en forma de frascos de 5 ml, cartuchos de 3 ml e plumas de xiringa. Nas farmacias rusas, é máis sinxelo mercar un medicamento colocado nos bolígrafos SoloStar. Conteñen 3 ml de insulina e non se poden usar unha vez acabado o medicamento.
Como entrar en Insuman:
- Para reducir a dor da inxección e reducir o risco de lipodistrofia, o medicamento na xeringa debe estar a temperatura ambiente.
- Antes do uso, o cartucho é inspeccionado coidadosamente para detectar danos. Para que o paciente non confunda os tipos de insulina, as plumas de xeringa están marcadas con aneis de cores correspondentes á cor das inscricións do paquete. Insuman Bazal GT - verde, Rapid GT - amarelo.
- Insuman Bazal róllase entre as palmas varias veces para mesturarse.
- Tómase unha nova agulla para cada inxección. A reutilización daña o tecido subcutáneo. Todas as agullas universais son como as plumas xeringa SoloStar: MicroFine, Insupen, NovoFine e outras. A lonxitude da agulla está seleccionada segundo o grosor da graxa subcutánea.
- A pluma de xiringa permítelle picar de 1 a 80 unidades. Insumana, precisión de dosificación - 1 unidade. En nenos e pacientes con dieta baixa en carbohidratos, a necesidade dunha hormona pode ser moi pequena, requiren unha maior precisión na fixación da dose. SoloStar non é adecuado para tales casos.
- Insuman Rapid é preferentemente picado no estómago, Insuman Bazal - nas coxas ou nas nádegas.
- Despois da introdución da solución, a agulla queda no corpo durante outros 10 segundos para que a droga non comece a filtrarse.
- Despois de cada uso, elimínase a agulla. A insulina ten medo á luz solar, polo que ten que pechar inmediatamente o cartucho cun gorro.
Efecto secundario
Se o medicamento se administra máis do necesario, prodúcese. É o efecto secundario máis común da terapia con insulina, independentemente do tipo de insulina utilizada. A hipoglicemia pode empeorar rapidamente, polo que incluso se poden eliminar pequenas gotas de azucre por baixo do normal.
Os efectos secundarios de Insuman tamén inclúen:
Doutora en Ciencias Médicas, xefa do Instituto de Diabetoloxía - Tatyana Yakovleva
Levo moitos anos estudando diabetes. Ten medo cando morren tantas persoas, e aínda máis quedan discapacitadas debido á diabetes.
Apresúrome a contar as boas novas: o Centro de Investigación en Endocrinoloxía da Academia Rusa de Ciencias Médicas conseguiu desenvolver un medicamento que cura completamente a diabetes. Polo momento, a eficacia deste medicamento achégase ao 98%.
Outra boa nova: o Ministerio de Sanidade asegurou a adopción dun programa especial que compense o elevado custo da droga. En Rusia, diabéticos ata o 23 de abril (inclusive) pode conseguilo - Por só 147 rublos!
- Alerxia aos compoñentes da solución. Normalmente exprésase en picazón, vermelhidão, erupcións cutáneas na área de administración. Moito menos (segundo as instrucións, menos do 1%) prodúcense reaccións anafilácticas: broncoespasmo, edema, caída de presión, choque.
- Retención de sodio. Normalmente obsérvase ao comezo do tratamento, cando o azucre de alta cantidade cae á normalidade. A hipernatremia vai acompañada de edema, presión arterial alta, sede, irritabilidade.
- A formación de anticorpos contra a insulina no corpo é característica da insulinoterapia a longo prazo. Neste caso, requírese un aumento da dose de Insuman. Se a dose desexada é demasiado grande, o paciente é transferido a outro tipo de insulina ou prescríbense medicamentos inmunosupresores.
- Unha mellora dramática da compensación da diabetes pode levar a unha deficiencia visual temporal.
Na maioría das veces, o corpo acostuma gradualmente á insulina e a alerxia cesa. Se un efecto secundario pon en perigo a vida (choque anafiláctico) ou non desaparece despois de dúas semanas, é recomendable substituír a droga por un análogo. Insuman Bazal GT - ou, Rapid GT -, ou Humulin Regular. Estas drogas difiren só en excipientes. O perfil de acción é o mesmo para eles. Cando son alérxicos á insulina humana, cambian polos análogos da insulina.
O prezo de Insuman é aproximadamente igual ao valor dos seus impostos. A droga das plumas de xiringa custa uns 1.100 rublos. por 15 ml (1500 unidades, 5 plumas de xeringa). A insulina isofan está incluída na lista de medicamentos vitais, polo que os diabéticos teñen a capacidade de recibilo gratuitamente .