Aterosclerose sistémica ou xeneralizada
No mundo moderno falan cada vez máis sobre o problema da aterosclerose e a súa conexión coa aparición dun ictus isquémico e un infarto de miocardio. Pero as placas de colesterol poden afectar aos vasos sanguíneos non só no corazón e no cerebro, senón tamén noutros órganos, perturbando o funcionamento de todo o corpo. A aterosclerose xeneralizada é unha enfermidade moi perigosa, xa que implica un gran número de vasos en diferentes sistemas do corpo e pode ter consecuencias imprevisibles para a saúde humana.
Descrición da enfermidade e posibles causas da súa aparición
 A aterosclerose xeralizada é unha patoloxía na que o colesterol se deposita nas paredes internas das arterias, como resultado da que a parede vascular faise máis densa e pérdese a súa elasticidade. Neste caso, a circulación sanguínea perturba a consecuencia de que os órganos padecen isquemia.
A aterosclerose xeralizada é unha patoloxía na que o colesterol se deposita nas paredes internas das arterias, como resultado da que a parede vascular faise máis densa e pérdese a súa elasticidade. Neste caso, a circulación sanguínea perturba a consecuencia de que os órganos padecen isquemia.
Hai dúas razóns principais para a aparición de placas ateroscleróticas: danos no íntimo (forro interno da arteria) e metabolismo lipídico deteriorado. O colesterol e outras graxas están inmersos no endotelio do vaso, formando a base da futura placa. Ao mesmo tempo, o ton da súa parede cambia, o que leva a un estreitamento do lumen da arteria. Como resultado, aparecen fluxos de sangue turbulentos e a inervación do barco é perturbada. Así, prodúcese unha capa superior, en conexión coa que crece a placa lipídica, agravando o problema.
Hai moitos factores que contribúen ao desenvolvemento da aterosclerose e empeoran o prognóstico do paciente:
- Idade e xénero. En risco, homes maiores de 40 anos e mulleres despois de 50 anos (nas mulleres, a produción de estróxenos diminúe durante a menopausa).
- Herdanza. A hipercolesterolemia familiar é unha enfermidade xenética na que unha persoa sofre un metabolismo lipídico deteriorado. Ademais, están en risco os que teñen parentes enfermos de diabetes, obesidade e aterosclerose.
- Malos hábitos, sobre todo fumar. As substancias nocivas provocan un vasospasmo súbito e unha elasticidade da parede deteriorada.
- Hipertensión arterial. Debido á alta forza do fluxo sanguíneo, as paredes dos vasos están feridas. Ao mesmo tempo, a aterosclerose provoca un aumento da presión (fórmase un "círculo vicioso").
- Extensión emocional emocional. As catecolaminas (hormonas do estrés) aumentan o pulso, a presión e a coagulación do sangue, aumentando o seu engrosamento e provocando a formación de coágulos de sangue.
- Hipodinamia leva a un aumento do peso corporal e á acumulación de lípidos.
Ademais distínguese o concepto de aterosclerose xeralizada non especificada, na que é imposible establecer a causa da aparición da patoloxía.
Que síntomas molestan á persoa e como establecer un diagnóstico
Os síntomas de calquera enfermidade son causados pola localización de placas graxas e o grao de estreitamento do lumen dos vasos. Con aterosclerose xeralizada, pódense combinar queixas. Dependendo do lugar do bloqueo distínguense os seguintes tipos de patoloxía.
- Síntomas de aterosclerose dos vasos da cabeza:
- mareos e parpadeo de moscas diante dos ollos con movementos bruscos,
- salta a presión arterial,
- formigueo ou entumecimiento nas extremidades,
- agudeza visual
- sensación de cansazo, malestar,
- discapacidade da fala
- ictus isquémico.
- Esclerose das arterias coronarias:
- dor paroxística na rexión cardíaca dunha angina pectorais,
- falta de respiración
- un electrocardiograma (ECG) ten signos de isquemia,
- a presenza de insuficiencia cardíaca,
- perturbacións no ritmo e condución do corazón,
- infarto de miocardio.
- Os danos nos vasos das extremidades inferiores caracterízanse por claudicación intermitente. Ao camiñar, o paciente desenvolve bruscamente dor, que pasa un tempo.
- A aterosclerose das arterias da cavidade abdominal maniféstase ao calmar dor abdominal, a aparición de suor fría, hipotensión.
- A patoloxía das arterias renales é asintomática durante moito tempo, pero coa progresión da oclusión aparece unha hipertensión persistente e difícil de tratar.
O diagnóstico da aterosclerose baséase na recollida de antecedentes médicos do paciente (incluído o historial familiar), a presenza de síntomas clínicos, un exame físico, que inclúe palpación, auscultación e medición da presión arterial. O estudo de perfil lipídico é obrigatorio, que mostra o nivel de colesterol total, triglicéridos, a relación de graxas de varias fraccións.
A partir de métodos instrumentais de exame realízanse:
- radiografía de tórax para confirmar a calcificación ou aneurisma aórtico,
- angiografía: o estudo de vasos sanguíneos empregando un axente de contraste para determinar o grao de obliteración e o funcionamento da circulación sanguínea,
- A ecografía de arterias con dopplerografía revela a localización de focos de aterosclerose, a presenza de coágulos de sangue e mide a velocidade do fluxo sanguíneo
- ECG para o diagnóstico de isquemia, arritmia, bloqueo.
Que áreas de tratamento existen
No tratamento da aterosclerose xeneralizada úsanse diversos métodos, tanto médicos e cirúrxicos como da dieta, fisioterapia. O réxime de tratamento, as drogas e a selección de dose só o elixe o médico en cada caso, a auto-medicación é inaceptable.
A medicación inclúe tomar os seguintes grupos de medicamentos:
- as estatinas e os fibratos reducen a síntese das súas propias graxas ("Rosuvastatina", "Atorvastatina", "Clofibrato"),
- O ácido nicotínico e os seus derivados reducen o nivel de triglicéridos, establecen a relación necesaria de lípidos de alta e baixa densidade,
- secuestradores de ácidos biliares elimínana do corpo, reducindo o colesterol,
- Tamén se prescriben medicamentos para a corrección da patoloxía concomitante: axentes antiplaquetarios, antihipertensivos, medicamentos antipiréticos, etc.
Métodos de tratamento cirúrxico:
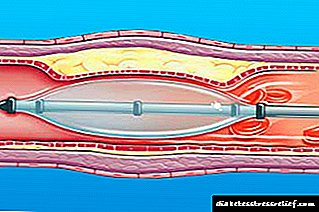 angioplastia do globo e stenting,
angioplastia do globo e stenting,- enxerto por arteria coronaria,
- operacións reconstructivas en arterias (angioplastia, resección e próteses de vasos sanguíneos).
As intervencións cirúrxicas anteriores teñen como obxectivo eliminar as complicacións do proceso aterosclerótico.
Os métodos fisioterapéuticos inclúen: correntes de Bernard, terapia UHF, electroforesis, baños curativos (sulfuro de hidróxeno, radon), pero a súa eficacia non foi probada cientificamente. Son obrigatorios exercicios terapéuticos, adestramento a pé.
Un enfoque temperán completo para resolver o problema da aterosclerose axudará a evitar complicacións graves e, se é posible, evitar a cirurxía.
Previsión, duración e calidade de vida por diante
 O prognóstico do paciente depende directamente do momento do diagnóstico, da gravidade da patoloxía, do tratamento seleccionado e de seguir todas as recomendacións do médico. O primeiro que debes comezar a facer ao paciente é comer ben. É necesario excluír carnes graxas, produtos semi-acabados, produtos cun alto nivel de graxas trans (galletas, bolos, margarina, doces) da súa dieta, evite o uso de hidratos de carbono simples (pastelería rica, cereais instantáneos, doces). Pola contra, recoméndase aumentar a cantidade de alimentos ricos en fibras (verduras, froitas, pan de gran integral, cereais con mínimo procesamento). É recomendable engadir ao seu menú peixes graxos mariños, varios aceites vexetais (oliva, sésamo, xirasol).
O prognóstico do paciente depende directamente do momento do diagnóstico, da gravidade da patoloxía, do tratamento seleccionado e de seguir todas as recomendacións do médico. O primeiro que debes comezar a facer ao paciente é comer ben. É necesario excluír carnes graxas, produtos semi-acabados, produtos cun alto nivel de graxas trans (galletas, bolos, margarina, doces) da súa dieta, evite o uso de hidratos de carbono simples (pastelería rica, cereais instantáneos, doces). Pola contra, recoméndase aumentar a cantidade de alimentos ricos en fibras (verduras, froitas, pan de gran integral, cereais con mínimo procesamento). É recomendable engadir ao seu menú peixes graxos mariños, varios aceites vexetais (oliva, sésamo, xirasol).
Se hai un problema de sobrepeso, debes desfacerse dos quilos adicionais. Isto axudará a unha dieta equilibrada e a actividade física moderada: camiñar, andar en bicicleta, nadar. Está estrictamente prohibido fumar e beber alcol. Os malos hábitos contribúen ao crecemento de placas ateroscleróticas e poden ser mortais.
Se non se seguen as recomendacións do médico para o tratamento e a modificación do estilo de vida, son posibles as complicacións seguintes:
- infarto de miocardio
- accidente vascular cerebral ou ataque isquémico transitorio (TIA),
- aneurisma e ruptura aórtica,
- hipertensión non controlada persistente,
- arteriolonecrose,
- insuficiencia renal crónica.
A aterosclerose xeneralizada é unha enfermidade progresiva crónica que pode levar a complicacións graves e a morte. Para reducir os riscos e evitar que se produza un ataque cardíaco ou un ictus, debes cumprir as recomendacións do médico e controlar con atención a túa saúde. Incluso en ausencia de síntomas graves da enfermidade, pero da presenza de factores provocadores ou herdanza, cómpre someterse periodicamente a exames, controlar o nivel de colesterol e outros lípidos.
Para preparar o material empregáronse as seguintes fontes de información.
Causas do desenvolvemento da aterosclerose xeneralizada
Con un cambio sistémico nas arterias, o paciente adoita ter unha carga de herdanza - casos de aterosclerose en parentes próximos. Con predisposición xenética, a enfermidade desenvólvese antes e ten prevalencia de órganos múltiples.
Existe unha conexión entre o inicio da enfermidade e a idade (a partir dos 45 anos) e o xénero. Os homes son diagnosticados con patoloxía con máis frecuencia e 7-8 anos antes, pero despois do inicio da menopausa o papel protector do estróxeno nas mulleres debilita e os riscos son igualados.
Os factores probados para o desenvolvemento da aterosclerose son:
- adicción á nicotina (espasmo vascular, trastorno do metabolismo do colesterol, danos na parede da arteria con resinas e nicotina),
- a violación das normas dietéticas (o exceso de graxas animais e a falta de fibras vexetais levan un exceso de colesterol no sangue),
- a falta de actividade (o metabolismo dos carbohidratos e dos lípidos diminúe, o que leva á obesidade, á formación de coágulos de sangue nos vasos sanguíneos, diabetes),
- Aumento da presión acelera a penetración de graxas na parede arterial,
- a diabetes, a síndrome metabólica e a obesidade aumentan o risco de aterosclerose cinco veces,
- infeccións frecuentes, a intoxicación crónica destrúe as paredes dos vasos sanguíneos e facilita a fixación dunha placa aterosclerótica.
E aquí hai máis información sobre aterosclerose e o colesterol.
Desenvolvemento e localización
A causa inmediata de cambios ateroscleróticos nas arterias é unha violación do intercambio de graxa e proteínas, a relación entre as principais fraccións de colesterol no sangue. Existe un exceso de lipoproteínas de baixa densidade e unha falta de complexos con alta densidade. O desenvolvemento da patoloxía pasa polas etapas:
- Mancha de graxa: en lugares de desaceleración do movemento sanguíneo (zona de ramificación) e danos na capa interna, aparecen complexos de moléculas de graxa e proteínas, introdúcense na capa interna da arteria.
- O crecemento do tecido conectivo e a formación de placa. As fibras xorden en depósitos graxos, fórmanse coágulos de sangue nos lugares das gretas da parede vascular. Nesta fase, a estrutura da formación ateromatosa é solta, aínda pode ser disolta.
- Deposición de sales de calcio: despois da compactación e impregnación con calcio, a placa crece, bloqueando gradualmente o fluxo sanguíneo ou os seus fragmentos, móvese ao longo do leito vascular e obstrue ramas arteriales máis pequenas.
Dependendo do lugar de bloqueo do movemento do sangue, os cambios ateroscleróticos levan a tales enfermidades:
- vasos coronarios: infarto de miocardio, angina pectorais, cardiosclerose,
- cerebro - encefalopatía, ataques transitorios, vertedura,
- vasos mesentéricos (mesentéricos) - colite isquémica, enterite, infarto intestinal,
- infarto renal, insuficiencia renal,
- extremidades: claudicación intermitente, gangrena.
As manifestacións clínicas da enfermidade non se producen ata que o lumen da arteria está bloqueado en máis da metade. Na etapa asintomática, pódense detectar cambios na composición do sangue, un aumento no contido total de colesterol e as súas fraccións de baixa densidade. Coa manifestación da patoloxía, pasa coa progresiva progresiva dos signos:
- Isquemia: mala alimentación de sangue ao órgano afectado con dor, dor, diminución da función durante o exercicio.
- Trombonecrose: bloqueo do lumen, complicacións en forma de ataques cardíacos.
- Fibrose: nos lugares onde o fluxo sanguíneo diminúe, o tecido conectivo crece no lugar das células que funcionan e a falla de órganos.
Síntomas de aterosclerose xeralizada non diagnosticada
Os signos de aterosclerose están determinados pola localización do dano nas arterias:
- coronario - dores de natureza presionante durante o esforzo, logo en repouso, perturbación no ritmo das contraccións, falta de respiración, falla circulatoria,
- aórtica (torácica) - queimaduras de dor de varias horas a 1 a 2 días con aumento periódico, hipertrofia miocárdica principalmente do ventrículo esquerdo,
- aorta abdominal - dor abdominal, balonamento, feces inestables. Se a placa está situada na zona de bifurcación, as extremidades tamén sofren - adormecemento, inchazo, úlceras pépticas na pel, dor ao camiñar,
- mesentérico (mesentérico) - ataques de sapo abdominal (dor severa de 2 a 3 horas despois de comer), diminución da secreción de encimas co desenvolvemento de diarrea, flatulencias, náuseas, diminución do apetito,
- renal - un aumento da presión resistente ás drogas, a aparición na orina das proteínas, cilindros. Cunha lesión unilateral, a insuficiencia renal e a hipertensión progresan lentamente, cunha lesión bilateral aparece unha forma maligna da enfermidade con complicacións,
- cerebro: o debilitamento da capacidade para recordar, concentrarse, aprender, descenso da intelixencia, cambiar as reaccións psíquicas e de comportamento, alteración do sono, mareos e inestabilidade da marcha, un ictus isquémico ou hemorrágico é a consecuencia dunha aterosclerose cerebral,
- extremidades inferiores - claudicación intermitente, adormecemento e arrefriamento, pel seca, gangrena da extremidade.
Podería causar a morte
Cun estreitamento gradual do vaso debido ao crecemento da placa de colesterol, o paciente desenvolve unha forma estenótica da enfermidade. Caracterízase por un desenvolvemento:
- desnutrición
- inanición de osíxeno
- diminución da taxa metabólica,
- distrofia e atrofia de tecidos,
- proliferación de fibras de tecido conxuntivo e esclerose.
As complicacións do tromboembolismo son:
- infarto de órganos
- a formación do aneurisma e a súa ruptura,
- alteración do ritmo grave
- gangrena de tecidos das extremidades inferiores.
Todas estas enfermidades poñen en risco a vida e, con un tratamento insuficiente ou danos graves, terminan na morte do paciente.
Mira o vídeo sobre as causas da aterosclerose, os seus síntomas e o seu tratamento:
Diagnóstico do paciente
Os cambios ateroscleróticos nos vasos sanguíneos poden indicarse mediante datos obtidos durante un exame físico:
- inchazo das extremidades inferiores,
- a presenza de wen no corpo, manchas de colesterol (xantomas, xantlasma),
- pel seca, cambios tróficos (fisuras, úlceras), pelado,
- caída de cabelo
- sobrepeso ou emaciación grave,
- violación do ritmo das contraccións cardíacas,
- hipertensión arterial
- envellecemento precoz.
Confirma o diagnóstico e identifica as consecuencias da aterosclerose mediante métodos de laboratorio e instrumentais:
- análise de sangue: complexos de colesterol, triglicéridos e lipoproteínas de baixa densidade,
- ECG: sinais de isquemia miocárdica, procesos hipertróficos, arritmias e contraccións, cambios na condución cardíaca,
- radiografía - a aorta é alargada, expandida por encima da localización da placa, as paredes son densas, depósitos de calcio, hai aneurismas,
- coronarografía: nas arterias coronarias, o movemento do sangue é perturbado por obstrución, estreito,
- angiografía ou reovasografía das extremidades inferiores - o lumen dos vasos que fornecen os tecidos das pernas está bloqueado, a hemodinámica está prexudicada,
- Ultrasonido dos vasos dos riles, corazón, arterias carótidas - signos de estreitamento, debilitamento do fluxo sanguíneo e interrupción dos órganos.
Fisioterapia
Para regular o colesterol no sangue pódense usar medicamentos hipolipidémicos:
- fibratos para reducir a formación de graxas - Trazikor, Lipofen,
- as estatinas: inhiben as enzimas implicadas na síntese do colesterol (Vasilip, Prazpresp, Leskol, Atokor, Rosucard, Livazo),
- secuestradores de ácidos biliares, que se unen e eliminan do corpo, isto leva ao procesado de graxa no fígado - colestiramina,
- O ácido nicotínico, Nicotinamida - reduce os triglicéridos e lipoproteínas de baixa densidade, aumenta o nivel de complexos de alta densidade que inhiben a progresión da aterosclerose.
Ademais destes medicamentos básicos, prescriben:
- sorbentes das plantas - Guarem, Beta-sitosterol, evitan a absorción do colesterol do intestino e elimínano do corpo,
- ácidos graxos insaturados - normalizan a relación de fraccións de colesterol, aumentan as propiedades protectoras da membrana das arterias - Espa-Lipon, Thiogamma, Omacor, Linetol,
- alimentando a capa interna (íntima) dos vasos, non permita que a placa se una - AEvit, Triovit, ácido ascórbico, Selenio, Endotelon,
- angioprotectores e correctores de microcirculación - Actovexina, Oxíbral, Bilobil, Curantil, Xantinol nicotinado, Pentilina.
Se hai unha ameaza de bloqueo completo da arteria cun coágulo sanguíneo ou partes da placa, realízanse operacións nas que se eliminan trombos e parte do forro interno do vaso (endarterectomía) ou se introduce un globo para expandirse, instálase un stent. Con alto risco de ataque cardíaco e as súas complicacións, recoméndase a cirurxía de bypass.
Dieta para o paciente
Para reducir a inxestión de colesterol con alimentos, debes seguir as regras nutricionais:
- elimina completamente os alimentos que conteñan grandes cantidades de graxa animal (carne, carne de porco, carne de vacún e carneiro, caldos de carne),
- limitar a xema de ovo, carne vermella, manteiga, nata, azucre, pastelería,
- ingresa no menú produtos cun alto contido en lecitina, que se considera un antagonista biolóxico dos triglicéridos e colesterol - trigo mouro, legumes, queixo de pouca graxa, arroz integral, fariña de avea e sementes de xirasol,
- aumentan o contido de fibra dietética - verduras, bagas, cereais, froitas, pan de salvado, axudan a unir o exceso de colesterol e eliminalo polos intestinos, estimulan a secreción da bilis,
- usa aceite vexetal como fonte de graxa, contén ácidos graxos insaturados que evitan cambios arterioscleróticos nas arterias,
- inclúen mariscos e peixes con pouca graxa na dieta, porque grazas ao iodo e a valiosos aminoácidos, lípidos, normalizan o metabolismo da graxa.
Características da enfermidade
Debido á singularidade da enfermidade, ten moitas diferenzas respecto da aterosclerose clásica. Un destes é a falta de confianza entre os científicos por que se produce esta enfermidade. Crese que os danos vasculares masivos ocorren debido a danos nas súas cunchas internas ou debido a unha forte e importante violación do metabolismo das graxas. Ambos factores xuntan que a enfermidade comeza a progresar.
De onde saen os lípidos no sangue? As graxas entran nos intestinos cos alimentos (tamén poden vir de dentro, sintetizándose en exceso de carbohidratos e proteínas), que se descompoñen en ácidos graxos e glicerina e sintetízanse de novo no fígado en lípidos. O seu exceso pode adoptar tres formas:
- hipercolesterolemia,
- hipertrigliceridemia,
- hiperlipidemia mixta.
Esta última forma, por regra xeral, non ocorre por si soa, pero aparece naqueles que teñen unha predisposición xenética á enfermidade. Ademais, a enfermidade pode ocorrer debido ao estilo de vida. As razóns máis comúns son as seguintes:
- inxestión excesiva de alimentos
- diabetes mellitus
- inxestión de alcol
- estilo de vida sedentario
- enfermidade da tiroides
- o uso de hormonas esteroides, etc.
Causas de aparición
O desencadeante é o exceso de colesterol, que se considera o axente máis arogénico. Esta, xunto coas graxas, introdúcese na íntima (parede interna) do buque, sentando as bases da futura placa. O proceso patolóxico non remata aí. As células do endotelio e os músculos lisos do vaso perden a súa elasticidade, deixan de realizar algunhas funcións, o que leva a un estreitamento do lumen do vaso, á formación de turbulentes fluxos de sangue, así como a unha violación da inervación das liñas sanguíneas.
Iníciase un proceso irreversible, que o corpo é bastante difícil de deter. Entón, os ordes intentan eliminar o colesterol xunto coa graxa. Pero as placas son tan grandes que traga-las leva á morte destas células. Como resultado, os buques están contaminados aínda máis por produtos en descomposición. Isto leva a un crecemento aínda maior de placas ateroscleróticas tanto en cantidade como en tamaño. O único que queda para o corpo é pechar esta formación cun tapón de conexión, o que conduce á formación final dun trombo parietal.
Factores que contribúen ao desenvolvemento da aterosclerose
Aínda que as causas da aparición de aterosclerose xeneralizada e o seu desenvolvemento non se comprenden completamente, coñécense varias enfermidades ou elementos do estilo de vida que aumentan significativamente a probabilidade de patoloxía. Estes son os seguintes factores:
- Predisposición hereditaria. Hai un grupo de individuos que son particularmente susceptibles ao exceso de colesterol e lípidos no corpo. Son aqueles que teñen parentes directos que sofren aterosclerose, obesidade, diabetes mellitus e outros trastornos do metabolismo lipídico. O problema co metabolismo destas persoas é que o fígado non procesa completamente o colesterol, polo que corre constantemente no sangue, o que aumenta a probabilidade de desenvolver aterosclerose.
- Fumar e outros malos hábitos. Os estupefacientes, incluída a nicotina, afectan negativamente aos vasos sanguíneos. Así, o fume do tabaco provoca un forte espasmo dos vasos sanguíneos, o que contribúe á formación de placas ateroscleróticas.
- Hipertensión arterial. Canto maior sexa a presión, máis forza o corazón empuxa o sangue aos vasos. Por iso, as súas paredes delgadas e delicadas están feridas, o que acelera a aparición de aterosclerose. Ademais, a presenza de placas nos buques provoca entón un aumento da presión, o que se converte nun "círculo vicioso".
- Estrés e tensión constantes. Durante a excitación, a adrenalina é liberada no corpo, o que fai que o corazón latexa máis rápido e máis forte e isto aumenta a presión nos vasos. Ademais, todas as catecolaminas, que inclúen adrenalina, aumentan a coagulación sanguínea. Polo tanto, en tales condicións, os coágulos de sangue fórmanse máis rapidamente, especialmente se hai un exceso de lípidos e o sangue é groso.
- Estilo de vida sedentario. O movemento constante leva a que se queiman exceso de graxa e carbohidratos. Pero se deixas de moverte, os músculos non necesitarán enerxía, polo que moitos lípidos entrarán no torrente sanguíneo. Ao final, comezarán a unirse en placas e iniciar o proceso de aterosclerose xeralizada no corpo.
Medidas preventivas
A prevención de cambios nas arterias é especialmente importante para a proporción de pacientes en situación de risco. Para a prevención de complicacións graves e ás veces mortais, recoméndase:
- normalizar o peso corporal
- deixar de fumar
- evitar situacións estresantes
- Deixa polo menos 30 minutos diarios para camiñar, correr, ximnasia, nadar,
- cambiar a alimentos con pouca graxa, alimentos que conteñen fibra, aceite vexetal en vez de graxa animal, excluídos os doces,
- tomar medicamentos para mellorar os procesos metabólicos.
E aquí hai máis información sobre as estatinas da aterosclerose.
A aterosclerose afecta ás arterias de diámetro medio e grande.As placas de colesterol resultantes bloquean o movemento do sangue e contribúen ao desenvolvemento da isquemia dos órganos internos e os seguintes ataques cardíacos. O corazón, o cerebro, as extremidades inferiores, os riles e os intestinos están especialmente afectados.
A forma xeralizada da enfermidade ten un curso máis grave e require unha terapia complexa. Os pacientes teñen unha dieta especial e medicamentos para normalizar o colesterol no sangue. No bloqueo agudo e completo da arteria, indícase tratamento cirúrxico.
A aterosclerose dos vasos do pescozo ten consecuencias graves para o paciente. É máis importante previr o desenvolvemento da enfermidade. E se a enfermidade xa comezou?
As placas ateroscleróticas ocorren en case calquera navío - na arteria carótida, aorta, vasos do pescozo, aorta abdominal. Poden ser heteroxéneas, calcinadas. As causas dos depósitos son o colesterol alto, a herdanza. O tratamento pódese realizar mediante métodos alternativos, medicamentos, dieta. A eliminación realízase mediante cirurxía.
A aterosclerose cerebral dos vasos cerebrais ameaza a vida dos pacientes. Baixo a súa influencia, unha persoa cambia incluso de carácter. Que facer
Se aparece aterosclerose e o colesterol non leva moito tempo. Que colesterol se considera normal? Que facer cando se rexeita?
Baixo unha serie de factores, hai unha violación do metabolismo de graxas ou dislipidemia, cuxo tratamento non é fácil. Pode ser de 4 tipos, ateróxeno, hereditario e tamén ten outra clasificación. O diagnóstico da condición axudará a elixir unha dieta. Que facer se dislipidemia con aterosclerose, hipercolesterolemia?
Se de súpeto se solta, dor ao camiñar, estes signos poden indicar aterosclerose obliterante dos vasos das extremidades inferiores. No estado avanzado da enfermidade, que pasa en 4 etapas, pode ser necesaria unha operación de amputación. Que opcións de tratamento están dispoñibles?
Debido ao aumento do nivel de glicosa, colesterol, presión arterial, malos hábitos, desenvólvese aterosclerose estenosa. Non é fácil identificar ecos de BCA, arterias coronarias e carótidas, vasos das extremidades inferiores, aterosclerose cerebral e aínda máis difícil de tratar.
Desafortunadamente, aterosclerose inicial non adoita ser diagnosticada. Nótase nas etapas posteriores, cando se amosan signos de aterosclerose aórtica en problemas de saúde importantes. Que amosarán os ultrasóns e outros métodos de investigación?
As complicacións da aterosclerose prodúcense debido ao incumprimento das recomendacións do médico e ao tratamento tardío de axuda. Por regra xeral, as complicacións da aterosclerose obliterante e non obliterante dos vasos das extremidades inferiores son diferentes, xa que son formas diferentes. O máis perigoso é a gangrena.
Os principais síntomas da enfermidade
Dependendo de cales arterias principais foron afectadas pola aterosclerose, distínguense varias das súas formas e difiren nos seus síntomas:
- Aterosclerose das arterias coronarias. Dado que os vasos sanguíneos do corazón están afectados, os principais síntomas están asociados a unha insuficiente subministración de sangue a este órgano. Por regra xeral, trátase de dor no peito, arritmia, ataques cardíacos frecuentes, insuficiencia cardíaca, síntomas de angina pectorais, infarto de miocardio e incluso morte. Este tipo de aterosclerose é especialmente perigoso porque moitas veces procede en segredo, e os médicos só na autopsia ou nas últimas fases da enfermidade entenden o que lle pasa mal ao paciente.
- Aterosclerose das arterias braquecefálicas. Unha forma igualmente perigosa da enfermidade, xa que están afectados os vasos que fornecen osíxeno ao cerebro. Polo tanto, os síntomas son similares ás manifestacións dun ictus isquémico.Trátase de mareos frecuentes e perda de consciencia cunha caída da presión arterial e unha perda temporal de sensibilidade das extremidades. Outros síntomas son menos comúns: perda de visión, adormecimiento, náuseas, fala molesta e outros síntomas neurolóxicos. Tal aterosclerose tamén comeza inicialmente sen síntomas, polo que necesitas controlar regularmente a túa saúde para identificar a patoloxía no estadio inicial.
- Aterosclerose das extremidades inferiores. Dos síntomas desta forma só se pode distinguir un: claudicación intermitente. Isto significa que de súpeto pode haber dor na perna (ou nas pernas) que impide camiñar, pero ao cabo dun tempo pasan. A enfermidade é menos perigosa que a aterosclerose dos vasos do corazón e do cerebro, pero pode ter as súas consecuencias. Así, a falta de tratamento, as arterias se solapan por completo, o que leva á aparición de inchazo grave das pernas, feridas, úlceras tróficas e logo gangrena. Dos síntomas das etapas iniciais, adormecemento dos dedos, fatiga constante incluso ao camiñar por distancias curtas, distínguense pequenas úlceras tróficas nas pernas.
Aterosclerose das arterias coronarias
Aterosclerose das arterias braquecefálicas
Aterosclerose das extremidades inferiores
A aterosclerose xeneralizada é unha combinación de varios tipos de lesións vasculares, polo que os seus síntomas son aínda máis pronunciados.
Cando un paciente descobre polo menos algunhas manifestacións desta enfermidade, paga a pena examinarse inmediatamente. Se non, a aterosclerose desenvolverase rapidamente, ata as consecuencias máis graves.
Métodos de diagnóstico
Dado que a enfermidade non sempre se manifesta, é importante usar todos os métodos de diagnóstico posibles para facer o diagnóstico o máis preciso posible e recoller toda a información sobre o estado de saúde do paciente. Para iso, siga os seguintes pasos:
- observa se hai desviacións no metabolismo da graxa do paciente,
- fai unha radiografía aórtica. Un aneurisma, calcificación, alargación ou expansión pode indicar o inicio da enfermidade,
- realízase un estudo angiográfico para determinar que vasos presentan anormalidades. Para iso, introdúcese unha sustancia especial, un contraste co que se pode avaliar o estado interno das arterias,
- ao final, realízase un estudo de ultrasóns cun sensor Doppler, que permite non só descubrir se hai placas, senón tamén onde se atopan, así como como afectan a parámetros hemodinámicos.
Por suposto, estes métodos de exame non son todo o que un médico poida usar. Pode que necesites métodos de análise universais e máis específicos, caros. E aquí é importante obter a maior cantidade de información posible sobre a enfermidade, porque a miúdo está agochada detrás doutras patoloxías, e o cadro completo axudará ao médico a diagnosticar correctamente e prescribir un tratamento racional.
Métodos de tratamento e prevención
Canto máis cedo comece a tratar aterosclerose, mellor. Cando se coñeza o diagnóstico, non demore a terapia, xa que cada día conta en cuestións de vasos sanguíneos.
En calquera momento, as placas ateroscleróticas poden facerse maiores, converterse en coágulos de sangue enormes ou incluso desprenderse por completo, causando un grave perigo para o corazón ata a morte.
E dado que este tipo de aterosclerose afecta a moitos barcos á vez, aquí a procrastinación será moi perigosa.
Tratamento de drogas
O tratamento inclúe dous compoñentes: a toma de drogas e o enfoque non farmacéutico. Prescribe medicamentos que reducen a cantidade de lípidos e colesterol no sangue. Trátase de secuestrantes de ácidos biliares, fibratos, derivados do ácido nicotínico. Pero a maioría das veces usan estatinas, cuxo principio é inhibir a formación de colesterol nunha fase inicial.
Estes fármacos demostraron unha eficacia e un tratamento de alta calidade da aterosclerose, que detén a formación de placas. Ademais, son perfectamente percibidos polo corpo e practicamente non teñen efectos secundarios graves.Pero para que o efecto sexa notorio, o curso do tratamento debe ser longo e baixo a supervisión do médico que o atende.
Tratamento non farmacéutico
Se hai momentos no estilo de vida do paciente que contribúen ao desenvolvemento de aterosclerose xeneralizada, deberán eliminarse. Isto significa que debes deixar de fumar, outros malos hábitos, axustar a dieta, comezar a practicar deporte, levar unha vida activa e activa. Ademais, pode usar remedios populares (infusións, decoccións, tinturas, pomadas, etc.) despois da consulta co seu médico.
Un pouco sobre a enfermidade e as súas premisas
Por varias razóns pódese producir enfermidade crónica grave asociada a colesterol alto. Os médicos no proceso de longos estudos chegaron á conclusión de que a arteriosclerose ocorre non só debido ao metabolismo lipídico deteriorado no corpo, senón tamén por danos nas paredes internas dos vasos sanguíneos. Nos lugares máis vulnerables das arterias comezan a instalarse lipoproteínas de baixa e moi baixa densidade. Co paso do tempo, fórmase unha placa aterosclerótica que restrinxe gradualmente o lumen do vaso sanguíneo (ata o seu bloqueo completo por un trombo). San sangue e nutrientes menos vitais chegan aos órganos vitais, que, ao final, poden causar a morte súbita.
A pesar de que a maior parte do colesterol implicado na formación de novas células, a síntese de hormonas e outros procesos necesarios no corpo, é producido polo fígado, o papel da nutrición non debe diminuír. O exceso de colesterol que chega cos alimentos pode desestabilizar o metabolismo dos lípidos, dando lugar ao desenvolvemento de aterosclerose. Ademais, as principais causas da formación da enfermidade inclúen:
- inactividade física
- o uso de drogas hormonais nunha dosificación incorrecta,
- malos hábitos (fumar e alcohol),
- enfermidades do sistema endócrino,
- mala herdanza.
As persoas que teñen parentes que padecen enfermidades do sistema cardiovascular necesitan controlar máis de preto os niveis de colesterol. O risco de aterosclerose no seu caso aumenta polo menos nun 50%.
Os niveis elevados de colesterol no sangue a longo prazo aumentan a probabilidade de sedimentación de lipoproteínas de baixa densidade nas paredes dos vasos sanguíneos. O corpo está a tratar con neoplasias nas paredes internas das arterias, construíndo capas de tecido conectivo nas placas. É por iso que hai un estreitamento do lumen do buque e as "liñas" perden a súa mobilidade, elasticidade e elasticidade. En última instancia, ocorre un coágulo de sangue na arteria afectada, que bloquea completamente o fluxo sanguíneo a certos órganos, extremidades.
Aproximadamente neste escenario prodúcese a formación e o desenvolvemento da aterosclerose dos vasos sanguíneos. Non obstante, os pacientes en risco tamén deben ser conscientes dun concepto como a aterosclerose xeneralizada. Que é esta enfermidade? Por que se indica esta enfermidade como causa de morte para os pacientes sometidos a un tratamento con drogas por hipercolesterolemia durante moito tempo? Pódese previr e por que esta enfermidade é perigosa?
Cando todas as pezas do mosaico están amoreadas ...
A aterosclerose xeralizada pódese comparar cun mosaico, que ao longo de moitos meses, ou incluso anos, foi agrupado nunha gran imaxe. En primeiro lugar, o proceso patolóxico fórmase nunha das grandes arterias - este lugar chámase foco da enfermidade. Despois disto, os compostos do colesterol comezan a infectar os vasos sanguíneos un ao outro por todo o corpo, o que leva á morte do paciente. Por desgraza, os médicos dificilmente poden resistirse a esta enfermidade, xa que a patoloxía desenvólvese de xeito incontrolado, incapacitando grandes "estradas" no corpo e órganos vitais.
Por regra xeral, o proceso patolóxico comeza na aorta, despois do cal pode seguir desenvolvéndose nas seguintes indicacións:
- Arterias coronarias.Os compostos de lipoproteínas poden instalarse nas paredes das arterias coronarias. Se a enfermidade "ía" nesta dirección, ademais dos síntomas da aterosclerose aórtica, o paciente será atormentado pola dor no esternón, a angina pectora, as palpitacións cardíacas. Se non se trata, o paciente produce insuficiencia cardíaca e pode producirse un ataque cardíaco fatal.
- Arterias braquecefálicas. Os danos aos vasos sanguíneos que fornecen sangue ao cerebro caracterízanse por outros síntomas. Unha persoa desenvolve dores de cabeza, diminución da agudeza visual, empeora a memoria e a concentración da atención. Ignorar a terapia farmacéutica e outros tratamentos leva a un golpe repentino.
- Arterias das extremidades inferiores. Con tal enfermidade, o paciente comeza a sufrir pesadez nas pernas, padece hinchazón, cambios na temperatura e cor da pel, característicos desta enfermidade de cordeira. O forte bloqueo dos vasos sanguíneos leva ao paso da necrose de tecidos brandos, a aparición de úlceras tróficas. En última instancia, o paciente ten que amputar as extremidades afectadas.
Os pacientes con diagnóstico de aterosclerose xeneralizada deben lembrar que se trata dunha enfermidade que non vai co tempo por si mesma. Só con terapia farmacéutica, dieta, exercicio físico e métodos de tratamento mínimamente invasivos seleccionados, cabe esperar un resultado positivo.
A aterosclerose como unha das principais causas de morte humana
A aterosclerose é unha enfermidade crónica do endotelio (membrana interna) de vasos de grande e medio calibre, caracterizada pola deposición de placas lipídicas sobre elas. Estas formacións conducen gradualmente a un estreitamento do lumen dos vasos, o que conduce á insuficiencia do órgano do que se alimentan. O desenvolvemento da aterosclerose pode ser un motivo importante para o desenvolvemento dun ataque cardíaco, derrame cerebral, hipertensión.
- Clasificación de aterosclerose
- Causas da aterosclerose
- O mecanismo de desenvolvemento da aterosclerose
- Síntomas de aterosclerose
- Diagnóstico de aterosclerose
- Tratamento de aterosclerose
- Tratamento cirúrxico
- Prevención de aterosclerose
- Conclusión
Hoxe, a aterosclerose está a converterse nunha enfermidade cada vez máis común entre a poboación de países desenvolvidos economicamente. Segundo as estatísticas, esta patoloxía afecta a miúdo ás persoas de mediana idade e anciáns, e nos homes é máis común que nas mulleres. É de destacar que as persoas que viven nas grandes cidades son máis afectadas pola aterosclerose, mentres que esta patoloxía é moito menos común nos asentamentos.
Considéranse factores de risco para o desenvolvemento da aterosclerose idade maior de cincuenta anos, presenza de enfermidades crónicas, cambios metabólicos patolóxicos, predisposición xenética.
Clasificación de aterosclerose
Existen varias clasificacións de aterosclerose:
Segundo a clasificación de ICD 10 (clasificación internacional das enfermidades), dependendo da ubicación da lesión, existen os seguintes tipos de aterosclerose:
- Vasos coronarios (coronarios) - I 25.1.
- Aorta e as súas ramas - I 70,0.
- Vascular renal - I 70.1.
- Cerebral (vasos cerebrais) - I 67.2
- Vasos mesentéricos (arterias intestinais) - K 55.1
- Buques das extremidades inferiores (arterias periféricas) - I 70.2
- Aterosclerose xeralizada (común) e non especificada - I 70.9.
Na clasificación de A. L. Myasnikov, ademais dos tipos anteriores, distínguese a aterosclerose dos vasos pulmonares. A razón desta forma é un aumento periódico da presión nos pulmóns.
Clasificación da aterosclerose segundo o período e a etapa do proceso patolóxico:
- 1 período: preclínico (ausencia de manifestacións características):
- Presclerose (etapa de trastornos vasomotores, que son síntomas non específicos do inicio da aterosclerose).
- Aterosclerose latente (etapa dos cambios de laboratorio).
- Etapa de síntomas non específicos.
- Aterosclerose grave.
2 período: clínico (a presenza de signos característicos da enfermidade), que inclúe tres etapas de aterosclerose:
- Etapa dos cambios isquémicos.
- Etapa dos cambios necróticos (trombonecrose).
- Cambios fibróticos da etapa.
Clasificación en fase da enfermidade:
- Fase activa (aterosclerose progresiva).
- Fase inactiva (fase de estabilización).
- Fase regresiva (fase de remisión).
Causas da aterosclerose
Hoxe, os expertos identifican moitas razóns para o desenvolvemento da aterosclerose. Tamén se denominan factores de risco. Hai causas modificables (as que unha persoa pode cambiar) e non modificables (non modificables pola persoa) desta patoloxía.
Entre os factores de risco non modificables inclúense:
- Fumar O uso de cigarros 2-3 veces aumenta o risco de desenvolver aterosclerose e, posteriormente, as súas complicacións. Isto é debido a que o fume do tabaco, que causa hiperlipidemia (graxas altas en sangue), contribúe á formación de placas no endotelio vascular.
- Obesidade Este factor é a causa do desenvolvemento da hipertensión arterial, debido á cal diminúe a elasticidade dos vasos. Un efecto tan negativo contribúe á progresión da aterosclerose.
- Diabetes mellitus. Esta patoloxía leva a unha violación do metabolismo lipídico - esta é unha das causas da formación de placa.
- Estilo de vida pasivo. O estado de inactividade física viola non só a graxa, senón tamén o metabolismo dos carbohidratos.
- Nutrición irracional, concretamente o uso de produtos, que inclúen un gran número de graxas animais.
- Trastornos do metabolismo das graxas (hiper- e dislipidemia).
- As enfermidades infecciosas, que están relativamente recentes na lista de factores de risco. Na maioría das veces, a aterosclerose pode desenvolverse nun fondo de citomegalovirus ou infección clamidial.
Factores de risco non modificables:
- Paul Nos homes, esta patoloxía comeza a producirse uns dez anos antes que nas mulleres, e aos 50 anos compárase o número do seu desenvolvemento en ambos sexos. Isto débese a que nas mulleres despois de cincuenta anos prodúcese un cambio hormonal.
- Idade. A aparición de aterosclerose considérase un dos primeiros síntomas do envellecemento do corpo humano.
- Herdanza. A aterosclerose prodúcese en aproximadamente o 75% das persoas con predisposición xenética a esta enfermidade.
Coñecendo as verdadeiras causas da aterosclerose, non só pode prescribir un tratamento racional, senón tamén impedilo. As medidas preventivas consisten principalmente na eliminación de factores de risco modificables para o desenvolvemento desta enfermidade.
Que é a aterosclerose xeneralizada e como tratala?

A aterosclerose xeneralizada é unha enfermidade moi común. Cada ano aumenta a porcentaxe de persoas que padecen aterosclerose.
É de resaltar que, a pesar das causas xerais da enfermidade, desenvólvese de forma diferente en diferentes pacientes. Isto complica o diagnóstico e o tratamento oportuno.
O mecanismo de desenvolvemento da aterosclerose
Os lípidos como o colesterol, os fosfolípidos e os triglicéridos están implicados na formación de placas ateroscleróticas, polo que a aterosclerose considérase unha enfermidade de intercambio na que o metabolismo dos lípidos está afectado.
Os lípidos tamén teñen un efecto positivo no corpo humano. O colesterol está implicado na síntese de hormonas sexuais e ácidos biliares, os triglicéridos son a principal fonte de enerxía para o corpo e os fosfolípidos axudan a estabilizar as membranas celulares.
Os dous terzos dos lípidos son sintetizados polo fígado e os intestinos e un terzo é inxerido. No corpo, existen en combinación con proteínas e chámanse lipoproteínas.
Distínguense as seguintes variedades:
- Lipoproteínas de moi baixa densidade (VLDL).
- Lipoproteínas de baixa densidade (LDL).
- Lipoproteínas de alta densidade (HDL).
O HDL considérase "bo" porque transporta colesterol das células ao fígado e impide o desenvolvemento de aterosclerose. Os "malos" inclúen VLDL e LDL, xa que se consideran ateróxenos. A dislipidemia é un cambio cara á diminución das lipoproteínas "boas" e ao aumento das "malas".
Se entra máis alimentos de colesterol ou se forma máis do normal, o corpo crea condicións para a súa deposición nas paredes dos vasos sanguíneos.
Os períodos de desenvolvemento da placa lipídica:
- O período de formación da placa.
- Mancha de lípidos (pode regresar).
- Dexeneración fibrosa da placa.
- Dexeneración caliza da placa.
- O período da enfermidade da placa.
A placa racha, ulcera, se desmorona (as "migas" son unha fonte de tromboembolismo), e o lume do vaso se estreita. No lugar do estreitamento, prodúcese un vórtice de sangue e as plaquetas pesadas caen fóra do torrente sanguíneo instalándose nunha placa. Como resultado, o sistema de coagulación do sangue é perturbado.
Síntomas de aterosclerose
Na fase inicial (preclínica), a aterosclerose non se produce inmediatamente. Identificar este formulario é posible só coa axuda de probas de laboratorio. Pouco a pouco, comeza a densidade e tortuosidade das arterias (síntoma do verme).
Ademais, a clínica depende da ubicación da lesión:
A derrota das arterias coronarias (coronarias) maniféstase por síntomas da enfermidade coronaria (enfermidade coronaria):
- dor detrás do esternón con radiación á clavícula esquerda, mandíbula, omoplato, brazo (signos de angina pectorais),
- taquicardia (aumento da frecuencia cardíaca),
- taquipnea (respiración rápida),
- confusión,
- insuficiencia cardíaca
- desenvolvemento de ataques cardíacos
O dano á aorta maniféstase polos seguintes síntomas:
- dores detrás do esternón de diversas intensidades, irradiando ata o abdome superior, pescozo, costas. (a natureza da dor difire da angina durante a duración)
- o desenvolvemento de hipertensión vascular secundaria.
A derrota das arterias cerebrais (cerebrales) caracterízase por estas manifestacións:
- dor persistente na cabeza, mareos,
- tinnitus
- trastornos do sono
- fatiga,
- discapacidade da memoria
- no peor dos casos, o desenvolvemento dun ataque isquémico transitorio ou accidente cerebrovascular.
Síntomas de dano nas arterias dos riles:
- desenvolvemento da hipertensión vasorenal,
- CRF (insuficiencia renal crónica),
- cambios nas características das probas de laboratorio de orina.
Características clínicas da aterosclerose dos vasos das extremidades inferiores (arterias periféricas):
- pés fríos
- fatiga,
- palidez da pel nas pernas,
- trastornos da pel tróficos ata úlceras tróficas.
- síntoma de claudicación intermitente, i.e. parando ao camiñar por dor súbita nas extremidades.
A clínica das arterias mesentéricas exprésase:
- dor súbita despois de comer, acompañada de síntomas dispépticos (náuseas, vómitos),
- a aparición de trombose, que é a causa da necrose do intestino ou do mesenterio,
- feces prexudicadas
A lesión dos vasos pulmonares maniféstase:
- hemoptise, que se produce debido ao desenvolvemento de hemorraxias nos pulmóns,
- hinchazón das pernas
- protuberancia ampliada da arteria pulmonar,
- inchazo das veas cervicais,
- murmura sistólica sobre a arteria dos pulmóns.
Diagnóstico de aterosclerose
Para diagnosticar aterosclerose, é necesario someterse a un número considerable de probas. É importante identificar a natureza da enfermidade para o nomeamento da terapia racional, porque cada persoa é individual e as manifestacións poden ser diferentes. Tamén, cando se diagnostica, é necesario determinar a complexidade do curso da enfermidade e o grao de risco de desenvolver complicacións, que se recomenda indicar no diagnóstico.
Para obter información completa sobre a enfermidade, recoméndase ao paciente someterse a un plan completo de exame.
O diagnóstico consiste en métodos de investigación clínicos e adicionais.
- Recollida de reclamacións. Na cita do médico, explique en detalle os síntomas que che molestan.
- Exame xeral do paciente.Cun exame obxectivo e palpación (palpación), o médico determina o grao de densidade e tortuosidade dos vasos, a natureza da súa pulsación.
- Definicións e cálculo de factores de risco para o desenvolvemento desta patoloxía. Nesta fase, cómpre indicarlle ao seu médico todos os seus malos hábitos.
Os diagnósticos adicionais consisten en métodos de investigación instrumental e de laboratorio.
- análise bioquímica do sangue: a aterosclerose na bioquímica maniféstase por un aumento do colesterol (máis de 5 mmol / l),
- coagulograma: estudo do sistema hemostático no estudo de hipercoagulación (coagulación sanguínea aumentada).
- exame ecográfico dos vasos sanguíneos,
- angiografía: un exame de radiografía dos vasos sanguíneos,
- radiografía de tórax,
- ECG (electrocardiografía),
- segundo indicacións: consultas de especialistas estreitos (optometrista, neuropatólogo).
Tratamento de aterosclerose
O tratamento dunha enfermidade como a aterosclerose consiste na terapia non farmacéutica e farmacéutica.
O tratamento non farmacéutico está composto polos seguintes elementos.
Eliminación de factores de risco modificables:
Isto pódese conseguir observando un estilo de vida activo, deixando de fumar e outros malos hábitos, controlando o peso corporal e reducindo situacións de estrés.
- O uso de alimentos con poucas calorías (2-2,5 mil calorías ao día).
- Comer alimentos con poucas graxas animais e ácidos graxos saturados.
- Para minimizar o uso de alimentos que conteñan hidratos de carbono facilmente digeribles.
- Rexeitamento de alimentos que conteñan unha gran cantidade de colesterol.
- Allo (2-3 dentes ao día).
- Zume de cebola + mel de abella (3 veces ao día).
- Zume de Aronia (50 ml 3 veces ao día, curso de tratamento - 1 mes).
- Unha decocción de camomila e ama de casa (1 vez ao día pola mañá antes das comidas).
A terapia farmacéutica consta dos seguintes grupos de drogas:
- Preparados para o ácido nicotínico (niacina): vitaminas PP e B3.
- Fibras: Miskleron, Atromid.
- Secuestrantes de ácidos biliares - "Colestiramina", "Colestido".
- Estatinas: Atorvastatina ("Liprimar"), Rosuvastatina ("Crestor").
Por que motivos se desenvolve a enfermidade?
A principal causa da aterosclerose xeneralizada considérase un exceso de colesterol. A formación de lípidos a partir das graxas que veñen cos alimentos.
Esta patoloxía axudará a desenvolverse debido a:
- Unha dieta que conteña grandes cantidades de colesterol.
- Alimentación excesiva.
- Exceso de peso.
- Un estilo de vida sedentario.
- Abuso de alcol.
- Fumar.
- Recepción de preparados hormonais esteroides en grandes dosificación.
- Estrés crónico.
Outros factores que son bastante difíciles de influír inclúen:
- Diabetes mellitus.
- Hipertensión
- Maiores de 40 anos.
- Disfunción da tiroides.
- Falta de hormonas sexuais nas mulleres.
- Fallo metabólico a nivel xenético cando o colesterol non se oxida completamente no fígado.
- Aumento da coagulabilidade, viscosidade do sangue.

Sobre as razóns con máis detalle
Algunhas causas do desenvolvemento da enfermidade requiren unha consideración máis detallada. Debido ao predominio de alimentos graxos na dieta, os lípidos sintetízanse excesivamente. Deposítanse non só no tecido adiposo, senón tamén no interior dos vasos. Moitos alimentos conteñen graxas trans que o corpo non pode absorber, o que se converte nunha causa directa da formación de placas ateroscleróticas.
Aterosclerose xeralizada (código ICD-10 - I70) é frecuentemente detectada en fumadores. O certo é que hai unha acumulación de impurezas nocivas dentro das paredes das arterias. Isto leva a unha excesiva división celular e provoca a aparición de placas.
Quen máis está en risco?
Para aquelas persoas que se moven un pouco, o risco de desenvolver patoloxía aumenta significativamente, isto é facilitado por unha deficiencia de osíxeno no corpo. A falta de actividade física, o fluxo sanguíneo diminúe. Obsérvase unha mala saturación de osíxeno do corpo, polo que o proceso de oxidación da graxa é difícil.Polo tanto, cada vez son máis.
No fondo da diabetes e do exceso de glicosa no sangue, o metabolismo da graxa tamén se ve afectado, as células son destruídas e a enfermidade ocorre. Aterosclerose xeralizada e non especificada difire en que no segundo caso, a causa da enfermidade segue sen ser detectada.
Como xorde unha patoloxía?
O dano sistémico no corpo en aterosclerose xeralizada prodúcese en varias etapas. Dado que o metabolismo de lípidos e proteínas está deteriorado, isto leva a unha síntese excesiva de lipoproteínas de baixa densidade. Conten moito colesterol "malo", cuxa deposición adoita observarse nas paredes dos vasos sanguíneos.

As lipoproteínas de alta densidade, pola contra, conteñen colesterol "bo", melloran os procesos de entrega ao fígado.
Os cambios negativos no metabolismo provocan unha violación da relación de fosfolípidos, colesterol, así como proteínas.
- A primeira etapa - notase a aparición de manchas lipídicas nas paredes dos vasos sanguíneos. Os principais factores provocadores son o microtrauma de arterias e unha desaceleración do fluxo sanguíneo. Baixo a súa influencia prodúcese afrouxamento e inchazo das paredes vasculares. A detección de manchas de lípidos é posible só cun microscopio.
- A segunda etapa é a liposclerose. Nos lugares onde se deposita graxa, ocorren tecidos conectivos e placas ateroscleróticas. O seu principal perigo é que cando se rompen, o lumen dos buques pode quedar obstruído con fragmentos. Outro problema son os coágulos de sangue que se forman nos sitios de fixación de placas.
- A terceira etapa caracterízase pola atrocalcinose: medran as formacións patolóxicas. Fanse máis densos, as sales de calcio deposítanse nelas. A medida que as placas van crecendo, o lumen dos vasos faise máis pequeno, o subministro de sangue aos órganos sofre. Non se exclúe o bloqueo agudo do buque. Debido ao mal fluxo de sangue a órganos e tecidos, xorden complicacións como un ictus, ataque cardíaco, isquemia aguda das extremidades inferiores.
A aterosclerose xeralizada e as súas consecuencias forman parte da reacción sistémica do corpo humano, que se expresa baixo a forma de procesos patolóxicos de perturbación do metabolismo lipídico. Tamén se lle chama "síndrome de socorro lipídico".
Localización de patoloxía
A localización da aterosclerose xeralizada (segundo ICD-10 I70) obsérvase nas seguintes áreas: no cerebro, pescozo, coronarias e vasos periféricos. Hai unha formación sincrónica de focos de patoloxía. Con danos nos vasos coronarios, a situación é máis difícil.
A previsión será negativa para a maior parte, xa que o proceso vai acompañado de moitas complicacións. Se hai unha lesión dos vasos periféricos, así como dos vasos do cerebro e pescozo, as placas distribúense desigualmente. É por iso que o diámetro das arterias afectadas é diferente de diámetro.
Cales son os síntomas da enfermidade?
A aterosclerose xeneralizada (código ICD-10 - I70) vai acompañada dunha variedade de síntomas. Isto depende directamente de que órganos carezan de osíxeno e nutrientes.
Así, as lesións pódense detectar en:
- Os vasos do cerebro, pescozo.
- Aorta.
- Arterias mesentéricas.
- Os vasos das extremidades inferiores.
- Vasos coronarios.
- Embarcacións renales.
Cales son os síntomas da aterosclerose xeneralizada?
Con danos nas arterias do cerebro, unha diminución do rendemento mental e físico, unha atención prexudicada, unha diminución da memoria. Ás veces o sono é perturbado, mareado. En situacións especialmente difíciles, non se exclúe a probabilidade de trastornos mentais, trastornos circulatorios agudos no cerebro, hemorragia e trombose.

Coa aparición de placas de colesterol nos vasos do pescozo, obsérvanse signos dunha violación do subministro de sangue ao cerebro, que están acompañados de:
- Deterioro da memoria.
- Mareos.
- Violación da coordinación do movemento.
- Cefalea.
- Trastorno da vista, audición, fala.
Os signos de danos aórticos inclúen:
- Hipertensión arterial.
- Dolores no peito, irradiando ata o pescozo, o estómago, o brazo, as costas.
- Mareos
- Estado de desmaio.
- Falta de respiración.
En presenza dun proceso patolóxico, ocorre un aneurisma (saída da parede da arteria).
A derrota dos vasos coronarios maniféstase:
- Dor no peito.
- Un ritmo cardíaco deteriorado.
- Ataques de angina pectorais.
- Sinais de insuficiencia cardíaca.
Unha terrible complicación deste tipo de enfermidades é a morte súbita.
No contexto do desenvolvemento de placas ateroscleróticas nas arterias mesentéricas, o sistema dixestivo está perturbado (maniféstase por estreñimiento ou diarrea, balonamento). Algún tempo despois de comer, aparecen dores fortes. Ás veces o paciente sofre de hipertensión.
En presenza de depósitos ateroscleróticos nas arterias das extremidades inferiores, síntomas como fatiga constante, debilidade, frialdade das extremidades, claudicación intermitente (durante a camiñada prodúcese dor, no descanso desaparece). No futuro, haberá unha violación da pel trófica, que vai acompañada da formación de úlceras. Hai un alto risco de gangrena.

Posibles consecuencias da aterosclerose xeneralizada
A principal consecuencia da enfermidade considérase como un estreitamento das lagoas das arterias. Non hai suficiente subministración de sangue aos órganos, que chea das seguintes complicacións:
- Isquemia.
- Hipoxia.
- Esclerose focal pequena.
A proliferación de tecido conxuntivo prodúcese, todo isto vai acompañado de cambios distróficos. Se o buque obstrue un coágulo sanguíneo, embolo, esta situación levará a unha insuficiencia vascular aguda ou ataque cardíaco. A principal causa de morte na aterosclerose xeneralizada é a rotura do aneurisma.
Breve descrición
Segundo a definición da Organización Mundial da Saúde: "A aterosclerose é unha combinación variable de cambios no forro interno (íntima) das arterias, incluída a acumulación de lípidos, hidratos de carbono complexos, tecido fibroso, compoñentes do sangue, calcificación e cambios concomitantes no revestimento medio (medios)."
Na aterosclerose, as arterias de calibre medio e grande, elásticas (grandes arterias, aorta) e músculo-elásticas (mixtas: carótidas, arterias do cerebro e corazón) son afectadas. Polo tanto, a aterosclerose é a causa máis común de infarto de miocardio, enfermidades coronarias, ictus cerebrales, trastornos circulatorios das extremidades inferiores, aorta abdominal, arterias mesentéricas e renales.
Etioloxía e patoxénese
A base dos trastornos metabólicos na aterosclerose é a dislipoproteinemia con predominio de VLDL e LDL, o que conduce ao metabolismo celular non regulado do colesterol (teoría do aterosclerose do receptor de Goldstein e Brown), a aparición das chamadas células "espumosas" na intima arterial, que están asociadas á formación aterosclerótica.
A importancia dos factores hormonais no desenvolvemento da aterosclerose é certa. Así, a diabetes mellitus e o hipotiroidismo contribúen e o hipertiroidismo e os estróxenos inhiben o desenvolvemento da aterosclerose. Existe un vínculo directo entre a obesidade e a aterosclerose. Tamén é innegable o papel do factor hemodinámico (hipertensión arterial, aumento da permeabilidade vascular) na ateroxénese. Independentemente da natureza da hipertensión, un proceso aterosclerótico intensifícase con ela. Con hipertensión, a aterosclerose desenvólvese incluso nas veas (nas veas pulmonares para a hipertensión do círculo pequeno, na vea porta da hipertensión portal).
Un papel excepcional na etioloxía da aterosclerose é dado ao factor nervioso: situacións estresantes e de conflito, que están asociadas a unha sobreestrés psicoemocional que conduce a unha regulación neuroendocrina deteriorada do metabolismo das proteínas graxas e trastornos vasomotores (teoría neurolabolica da aterosclerose A. L. Myasnikov). Polo tanto, a aterosclerose é considerada como unha enfermidade de sapientación.
O factor vascular, é dicir, o estado da parede vascular, determina en gran medida o desenvolvemento da aterosclerose.Son importantes as enfermidades (infeccións, intoxicacións, hipertensión arterial) que danan a parede arterial (arterite, absorción de plasma, trombose, esclerose), o que "facilita" a aparición de cambios ateroscleróticos. Neste caso, teñen importancia selectiva os trombos parietais e intramurales, sobre os que se constrúe unha placa aterosclerótica (teoría trombogénica de Rokytansky-Duged).
Algúns investigadores dan a importancia principal no desenvolvemento da aterosclerose aos cambios relacionados coa idade na parede arterial e consideran a aterosclerose como un "problema de idade", como un "problema xerontolóxico" (Davydovsky IV, 1966). A maioría dos patólogos non o comparten este concepto.
O papel dos factores hereditarios na aterosclerose foi probado (por exemplo, aterosclerose en mozos con hiperlipoproteinemia familiar, ausencia de aporeceptores). Hai evidencias do papel dos factores étnicos no seu desenvolvemento.
Así, a aterosclerose debe considerarse unha enfermidade polietiolóxica, cuxa aparición e desenvolvemento está asociada á influencia de factores exóxenos e endóxenos.
A patoxénese da aterosclerose
A patoxénese da aterosclerose é complexa. Segundo conceptos modernos, a aparición de aterosclerose baséase na interacción de moitos factores patoxenéticos, dando lugar finalmente á formación dunha placa fibrosa (sen complicacións e complicadas).
Hai tres etapas principais na formación da placa aterosclerótica (ateroxénese):
- A formación de manchas e raias lipídicas (etapa da lipoidosis).
- A formación de placa fibrosa (etapa da liposclerose).
- A formación de placa aterosclerótica complicada.
O estadio inicial caracterízase pola aparición de manchas e tiras que conteñen lípidos no íntimo das arterias.
A formación de manchas e raias lipídicas
As manchas de lípidos son pequenas (ata 1,0-1,5 mm) na superficie da aorta e grandes arterias que teñen unha cor amarela. As manchas lipídicas consisten principalmente en células de escuma que conteñen un gran número de lípidos e linfocitos T. En cantidades menores, neles tamén están presentes macrófagos e células musculares lisas. Co paso do tempo, as manchas lipídicas aumentan de tamaño, únense entre si e forman as chamadas tiras lipídicas, elevándose lixeiramente sobre a superficie do endotelio. Tamén consisten en macrófagos, linfocitos, células musculares lisas e de espuma que conteñen lípidos. Nesta fase do desenvolvemento da aterosclerose, o colesterol sitúase predominantemente intracelular e só unha pequena cantidade está situada fóra das células. As manchas e tiras lipídicas fórmanse como resultado da deposición de lípidos na íntima das arterias. O primeiro enlace deste proceso é o dano endotelial e a aparición de disfunción endotelial, acompañada dun aumento da permeabilidade desta barreira.
As causas do dano endotelial inicial poden ser varios factores:
- Impacto mecánico no endotelio dun fluxo sanguíneo turbulento, especialmente nos lugares de ramificación de arterias.
- Hipertensión arterial, aumentando o estrés cizallante.
- Un aumento do sangue das fraccións ateróxenas de LDL e lipoproteína (a), especialmente as súas formas modificadas, resultantes da peroxidación ou glicosilación de lípidos (en diabetes mellitus) e cun pronunciado citotóxico.
- Un aumento da actividade dos sistemas simpatoadrenal e renina-angiotensina, acompañado do efecto citotóxico das catecolaminas e da angiotensina II sobre o endotelio vascular.
- Hipoxia crónica e hipoxemia de calquera orixe.
- Fumar.
- Un aumento no contido de homocisteína no sangue, por exemplo, cunha deficiencia de vitamina B 6, B 12 e ácido fólico.
- Infección viral e clamidial, acompañada do desenvolvemento de inflamacións crónicas na parede da arteria.
Como consecuencia dos danos no endotelio, fórmase unha disfunción endotelial, que se manifesta por unha diminución da produción de factores vasodilatadores (prostaciclina, óxido nítrico, etc.) e un aumento da formación de substancias vasoconstrictores (endotelina, AII, tromboxano A2, etc.), que danan aínda máis o endotelio e aumentan a súa permeabilidade. A LDL modificada e a lipoproteína (a) e algúns elementos celulares do sangue (monocitos, linfocitos) penetran na íntima das arterias e sofren oxidación ou glicosilación (modificacións), o que contribúe a danar aínda máis o endotelio e facilita a migración do fluxo sanguíneo á intima das arterias destes elementos celulares.
Co tempo, as células de escuma sofren apoptose. Como resultado, os lípidos entran no espazo extracelular. As manchas de lípidos aparecen nas arterias desde a primeira infancia. Á idade de 10 anos, as manchas lipídicas ocupan arredor do 10% da superficie da aorta, e por 25 anos - do 30 ao 50% da superficie. Nas arterias coronarias do corazón, a lipoidosis prodúcese a partir dos 10-15 anos, e nas arterias do cerebro entre os 35 e os 45 anos.
A formación de placas fibrosas
A medida que o proceso patolóxico avanza, o tecido conxuntivo novo crece nas áreas de deposición de lípidos, o que conduce á formación de placas fibrosas, no centro do cal está formado o chamado núcleo lipídico.
Ao mesmo tempo, prodúcese vascularización do sitio de lesión aterosclerótica. Os vasos de nova formación caracterízanse por unha maior permeabilidade e unha tendencia á formación de micrombombos e á ruptura da parede vascular. A medida que o tecido conectivo madura, o número de elementos celulares diminúe e as fibras de coláxeno se engrosan, formando un esqueleto de tecido conectivo dunha placa aterosclerótica que separa o núcleo lipídico do lumen do vaso ("forro"). Fórmase unha placa fibrosa típica, saíndo no lumen do vaso e perturbando o fluxo sanguíneo nel.
O valor clínico e prognóstico da placa aterosclerótica formada depende en gran medida da estrutura do seu neumático fibroso e do tamaño do núcleo lipídico. Nalgúns casos (incluídas as fases relativamente iniciais da formación de placa), o seu núcleo lipídico está ben expresado, e a cápsula do tecido conectivo é relativamente delgada e pode ser danada facilmente pola presión alta, o fluxo sanguíneo acelerado na arteria e outros factores. Tales placas suaves e flexibles ás veces denomínanse placas amarelas. Por regra xeral, restrinxen lixeiramente o lumen do buque, pero están asociados a un alto risco de danos e rotura da cápsula fibrosa, é dicir, coa formación da chamada placa aterosclerótica "complicada".
Noutros casos (normalmente en etapas posteriores), o neumático fibroso está ben definido, denso e menos propenso a danos e desgarros. Tales placas chámanse "brancas". Moitas veces sobresalen significativamente no lumen da arteria e provocan o seu estreitamento hemodinamicamente significativo, que nalgúns casos pode ser complicado pola aparición dun trombo parietal.
As dúas primeiras etapas da ateroxénese rematan coa formación dunha placa aterosclerótica sen complicacións. A progresión do proceso ateromato conduce á formación dunha placa aterosclerótica "complicada", obtendo a formación dun trombo parietal, que pode provocar unha brusca e brusca restricción do fluxo sanguíneo na arteria.
A formación de placa "complicada"
A progresión do proceso ateromatoso leva á formación dunha placa aterosclerótica "complicada". Esta etapa de ateromatosis caracterízase por un aumento significativo do núcleo lipídico (ata un 30% ou máis do volume total da placa), a aparición de hemorragias na placa, o adelgazamento da súa cápsula fibrosa e a destrución do pneumático coa formación de gretas, bágoas e úlceras ateromatosas.O detrito que cae no lumen vascular pode converterse nunha fonte de embolia e a úlcera ateromatosa pode servir de base para a formación de coágulos sanguíneos. A fase final da aterosclerose é a aherocalcinose, deposición de sales de calcio en masas ateromatosas, sustancia intersticial e tecido fibroso. A principal consecuencia da formación dunha placa aterosclerótica "complicada" é a formación dun trombo parietal que limita de súpeto e bruscamente o fluxo sanguíneo na arteria. Na maioría dos casos, é durante este período cando se producen as manifestacións clínicas dunha exacerbación da enfermidade, correspondentes á localización da placa aterosclerótica (angina inestable, infarto de miocardio, ictus isquémicos, etc.).
Que é isto
Para comprender como tratar esta enfermidade, debes entender o que se trata: aterosclerose xeralizada ou non especificada. A aterosclerose xeneralizada é unha enfermidade vascular na que nelas aparecen placas ateroscleróticas. De acordo co nome, varios tipos de embarcacións están afectados.
Esta enfermidade implica os vasos da cabeza, do pescozo, así como dos vasos coronarios e periféricos. Neste caso, as placas están situadas desigualmente, polo que algunhas embarcacións sofren máis que outras.
O desenvolvemento da enfermidade ocorre en varias etapas:
- Nos vasos en lugares onde o sangue flúe lentamente ou hai microtraumas, aparecen manchas de graxa. Como resultado, as paredes dos vasos afrouxáronse e se inchan.
- Liposclerose As manchas de lípidos comezan a sobrecargarse co tecido conectivo, aparecen placas ateroscleróticas. A súa presenza nos vasos leva ao estancamento do sangue e á formación de coágulos de sangue.
- Aquerocalcinose. As sales de calcio deposítanse nas placas, o lumen dos vasos faise aínda máis pequeno, o que afecta á nutrición de órganos e tecidos. Hai o risco de obstruír o buque.
Causas e factores de risco
O motivo principal para o desenvolvemento de aterosclerose non especificada en trastornos metabólicos. Cunha gran cantidade de alimentos graxos, prodúcese unha excesiva síntese de lípidos, que se deposita non só no tecido adiposo, senón que afecta tamén ás paredes dos vasos sanguíneos. A falta de exercicio e fumar só agravan a situación.
A falta de osíxeno leva a que as graxas non se descompoñan. Unha gran cantidade de lípidos e un lento fluxo sanguíneo provocan de novo a aparición de placas ateroscleróticas.
Factores que contribúen ao desenvolvemento da enfermidade:
- dieta rica en graxa
- alimentación excesiva
- sobrepeso
- falta de actividade física,
- fumar
- bebida frecuente
- estrés
- diabete
- interrupción endocrina,
- hipertensión
- sangue de alta viscosidade
- trastornos metabólicos, conxénitos e adquiridos.
O grupo de risco inclúe persoas maiores de corenta anos, que levan un estilo de vida sedentario, fuman e comen alimentos graxos.
Danos nas arterias braquecefálicas
Na maioría das veces, con este desenvolvemento da enfermidade, as arterias carótidas internas sofrenque están afectados na parte proximal.
A localización de placas nos vasos do pescozo e cabeza leva ao desenvolvemento de síntomas como:
- discapacidade da memoria
- dores de cabeza
- mareos
- perda parcial de visión, audición, discapacidade,
- coordinación prexudicada dos movementos.
Importante! Se atopa algún síntoma anterior, consulte inmediatamente a un médico para un diagnóstico oportuno.
Medidas terapéuticas e preventivas
Esta rama do tratamento está dirixida a eliminar factores que provocan o desenvolvemento dun tipo xeralizado de aterosclerose:
- corrección da dieta
- actividade física
- desfacerse dos malos hábitos,
- tratamento de enfermidades crónicas
- normalización do tracto gastrointestinal,
- redución do estrés
Que é perigoso?
A aterosclerose xeneralizada é unha enfermidade extremadamente perigosa que leva graves consecuencias. Os vasos están cubertos de placas graxas, sobrepóñense con tecido conectivo e o seu lumen redúcese.
Isto leva ás seguintes complicacións:
- pequena esclerose focal,
- isquemia
- hipoxia
- úlceras tróficas
- angina pectoral
- arritmia,
- gangrena
- perda de unidade sexual
- cambios no traballo dos órganos internos,
- infarto de miocardio
- trombose
- un ictus.
A enfermidade tamén é perigosa xa que, debido ao desenvolvemento de complicacións, leva a un deterioro xeral da condición e moitas veces á morte.
Importante! Prevenir o desenvolvemento da aterosclerose é máis sinxelo que curalo. Non descoidas os métodos preventivos.
Prevención de remedios populares
Para evitar a formación de colesterol nas paredes dos vasos sanguíneos e o desenvolvemento de aterosclerose xeneralizada, é posible empregar medicamentos alternativos. Non obstante, é importante considerar que os remedios populares non son eficaces para todos, e tamén teñen contraindicacións. Porque Antes de usar estes métodos, consulte co seu médico.
As seguintes receitas axudarán a reducir o colesterol no sangue:
- Beba tres culleres de sopa de aceite vexetal diariamente.
- Beba o zume dunha pataca cada mañá.
- Mestura o mel, o zume de limón e o aceite vexetal en proporcións iguais.
- Tome unha culler de sopa nun estómago baleiro unha vez ao día.
Conclusión
A aterosclerose xeneralizada é unha enfermidade perigosa que leva ao desenvolvemento de moitas consecuencias nocivas, que moitas veces levan á morte. Por iso, é tan importante esforzarse en evitar a aparición desta enfermidade. Se isto non é posible, é necesario comezar inmediatamente o tratamento.
Se desexa consultar con especialistas do sitio ou facer a súa pregunta, pode facelo completamente de balde
Aterosclerose xeralizada e non especificada (I70.9)

Sen as manifestacións clínicas de aterosclerose, recoméndase unha modificación do estilo de vida a un paciente con risco moderado (ata un 5% na escala SCORE) e un nivel de colesterol total por encima de 5 mmol / L.
Inclúe: deixar de fumar, beber alcol, dieta anti-aterosclerótica, aumentar a actividade física.
Ao alcanzar o nivel de colesterol obxectivo (colesterol total ata 5 mmol / L, colesterol LDL por baixo de 3 mmol / L), un exame repetido debe realizarse polo menos 1 vez en 5 anos.
O inicio do tratamento para un paciente con alto risco (superior ao 5% na escala SCORE) e un nivel de colesterol total por encima dos 5 mmol / l tamén debería comezar por recomendacións sobre o cambio de estilo de vida por 3 meses e realizar un segundo exame ao final deste período.
Cando o paciente alcanza os niveis diana de colesterol total ata 5 mmol / L e colesterol LDL por baixo de 3 mmol / L, no futuro realízase un seguimento anual dos niveis de lípidos. Se o risco segue sendo elevado (superior ao 5% na escala SCORE), prescríbese terapia farmacológica.
Os pacientes con signos de lesións ateroscleróticas de calquera localización recomendan modificacións de estilo de vida e terapia farmacéutica.
Dieta antiatherosclerótica
Recoméndanse a todos os pacientes recomendacións dietéticas, tendo en conta os niveis de colesterol e outros factores de risco: obesidade, hipertensión, diabetes mellitus. A dieta debe variarse, de acordo coas tradicións culturais do paciente. O contido calórico da dieta diaria debería ser suficiente para lograr e manter un peso normal.
A inxestión total de graxa non debe exceder o 30% da inxestión de calorías.
Recoméndase limitar o consumo de graxas animais (manteiga, nata, carne, lardo), substituíndoas por graxas vexetais. A inxestión diaria de verduras e froitas frescas debe ser de polo menos 400 g por día.
O consumo recomendado de carne magra e aves de cor sen pel, produtos lácteos, queixo de pouca graxa, pan de cereais, salvado, produtos enriquecidos con ácidos graxos insaturados ω3 (peixes mariños e oceánicos - salmón, xurelo, atún, etc.). Limitar o consumo de sal a 6g por día, o que corresponde a 1 cucharadita. Seguir unha dieta pode reducir o colesterol ata un 10%.
Exercicio físico en aterosclerose
Un aumento da actividade física produce un efecto positivo para os pacientes con aterosclerose.
A pacientes sen manifestacións clínicas de aterosclerose móstrase actividade física durante 40 minutos diarios. A intensidade da carga debe ser do 60% da frecuencia cardíaca máxima (calculada = 220 anos).
Os pacientes con enfermidades cardiovasculares necesitan un réxime constante de actividade física dinámica, tendo en conta os resultados das probas de estrés. Andar útil, nadar, bailar - intensidade moderada 60-90 minutos por semana. Non se admiten cargas isométricas (de potencia).
Recoméndase empregar calquera oportunidade de esforzo físico: camiñar, menos frecuentemente usar un coche.
Deixar de fumar
O tabaquismo (activo e pasivo), como consecuencia dunha forte diminución da HDL (clase anti-arogénica de lipoproteínas), os efectos patolóxicos sobre o sistema vascular, as propiedades reolóxicas do sangue deterioradas, aumenta o risco de morbilidade e mortalidade por complicacións cardiovasculares nun 20%. Os fumadores teñen un risco 2 veces maior de sufrir un ictus isquémico que os non fumadores.
Beber alcol
O consumo seguro de alcol - non máis de 20-30 ml de etanol puro ao día para os homes e non máis de 20 ml ao día - para mulleres, só para persoas saudables, reduce a mortalidade por complicacións cardiovasculares.
Beber alcol (12-24 g por día de etanol puro) reduce o risco de desenvolver complicacións cardiovasculares (ataque cardíaco e ictus) nun 20% e beber 5 porcións de alcol (60 g por día) aumenta o 65% o risco de complicacións cardiovasculares.
O uso de drogas, como a cocaína, a anfetamina, a heroína, provocan fortes cambios na presión arterial, cambios inflamatorios no sistema vascular, provocan unha violación das propiedades reolóxicas do sangue. Aumentan o risco de accidente vascular cerebral en 6,5 veces en persoas menores de 35 anos e maiores de 35 anos - en 11,2 veces.
Medicamento para aterosclerose
Drogas hipolipidémicas Na práctica clínica úsanse varias clases de fármacos que reducen os lípidos: estatinas (inhibidores de HMG-CoA reductasa), ezetimibe, secuestrantes de ácidos biliares, fibratos, ácido nicotínico e os seus derivados, ácidos graxos poliinsaturados Omega-3 (PUFAs), inhibidores da lipasa gastrointestinal. Nos últimos anos Os pacientes con aterosclerose adoitan prescribirse estatinas e ezetimibe.
Estatinas (inhibidores da HMG-CoA reductasa). .
As estatinas son os principais fármacos no tratamento dos fenotipos HFD IIa, IIb, III. Actualmente, están dispoñibles os seguintes fármacos do grupo estatina: lovastatina (mevacor), simvastatina (Zokor), atorvastatina (Liprimar), pravastatina (lipostat), fluvastatina (Leskol), rosuvastatina (Krestor). Todas as drogas seguintes teñen unha base de evidencia convincente.
Inhibidor da absorción do colesterol intestinal (ezetemib) .
Ezetimibe (Ezetrol) é un representante dunha clase fundamentalmente nova de medicamentos que baixan os lípidos. Recoméndase como terapia adicional para as estatinas para reducir o colesterol total, colesterol LDL plasmático en pacientes con hiperlipidemia de tipo IIa, IIb, III.
Secuestradores de ácidos biliares .
Os secuestrantes do ácido biliar (resinas de intercambio iónico) usáronse como axentes que reducen os lípidos durante máis de 30 anos. na maioría de países de Europa e EE. UU., os secuestradores de ácidos biliares son prescritos como complemento da terapia principal con estatinas para pacientes con hipercolesterolemia familiar.
Derivados de ácido fibroico (fibras) .
Os fibratos usados actualmente inclúen gemfibrozil, bezafibrato, ciprofibrato (Lipanor) e fenofibrato (Lipantil 200 M, Tricor 145), clofibrato (este último non se usa debido á alta frecuencia de complicacións, especialmente a colelitíase).Nos ensaios clínicos aleatorios, os fibratos reducían a mortalidade por enfermidades cardiovasculares (arredor dun 25%), pero os datos non son tan extensos como para as estatinas.
Ácido nicotínico e os seus derivados .
A niacina (niacina) pertence ás vitaminas B. A altas doses (2-4 g / día), a niacina ten un efecto de redución de lípidos, baixa colesterol e triglicéridos e aumenta o colesterol HDL. É o único medicamento que reduce a concentración de lipoproteína - (a).
Ácidos graxos poliinsaturados Omega-3 (PUFAs) .
Os PUFA omega-3 en grandes doses (3-4 g / día) úsanse para tratar a hipertrigliceridemia (fenotipos IV-V de hiperlipidemia). Non obstante, a monoterapia da hipertrigliceridemia con estes fármacos desde o punto de vista da relación custo / efectividade do tratamento non é óptima
Inhibidores da lipasa GIT.
Os inhibidores específicos da lipasa gastrointestinal inclúen orlistat (Xenical). O efecto terapéutico do xenical lévase a cabo no lumen do estómago e do intestino delgado e consiste na formación dun enlace covalente coa rexión serina activa das lipases gástricas e pancreáticas. O encima inactivado ao mesmo tempo perde a súa capacidade para descompoñer as graxas que chegan cos alimentos nos formetriglicéridos. Dado que os triglicéridos non digeridos non se absorben, hai unha diminución da cantidade de graxas e calorías que entran no corpo de animais.
Terapia combinada.
Hoxe en día úsase máis a terapia combinada, o que nos permite alcanzar máis eficazmente os nosos obxectivos, pero require un seguimento máis cercano do paciente e unha análise máis frecuente das transaminases (AST, ALT) e CPK.
| Hiperlipoproteinemia | Drogas de primeira fila | Drogas de segunda fila | Combinacións de drogas |
| Hipercolesterolemia (tipo IIa) | Estatinas | Ezetimibe, ácido nicotínico, secuestrantes de ácidos graxos | Statin + Ezetimibe |
| Hiperlipoproteinemia combinada (aumento do colesterol, aumento dos triglicéridos) (tipo IIb, III, Y) | Estatinas, fibratos | Niacina, PUFA omega-3 | Statin + Fibra Fibra + Ezetimibe |
| Hipertrigliceridemia (I, tipos) | Fibras, ácido nicotínico | Estatinas, PUFA omega-3 | Fibra + estatina Niacina + estatina |
Nota: A combinación de estatinas con fibratos aumenta o risco de miopatía, a combinación de estatinas con enduracina aumenta o risco de miopatía e insuficiencia hepática, a combinación de fibrato e enduracina pode causar unha alteración da función hepática pronunciada. Cada un dos fármacos que reducen os lípidos afecta principalmente a unha ligazón específica no metabolismo de lípidos e lipoproteínas. as drogas poden predicir que unha diminución do colesterol LDL nun 55-60% é debido ao uso de alta Lake estatina ou combinación estatina con ezetimiba pode levar a unha dobre diminución do número de eventos coronarios en pacientes con alto risco de terapia cardiovascular combinación zabolevaniy.Perspektivy é moi positivo, a creación dunha combinación fixa de diferentes drogas. As estatinas e unha combinación de estatinas con ezetimibe reducen predominantemente o colesterol LDL, teñen pouco efecto na concentración de triglicéridos e aumentan moderadamente o colesterol HDL. Fibra os triglicéridos máis baixos e aumenta o colesterol HDL, case sen efecto sobre o colesterol LDL. O ácido nicotínico actúa moderadamente sobre todos os vínculos do metabolismo dos lípidos, pero o seu uso está limitado debido á alta frecuencia de efectos secundarios.As estatinas evitan máis eficazmente o desenvolvemento de complicacións macrovasculares (infarto de miocardio, angina pectora, ictus) e os fibratos evitan o desenvolvemento de microangiopatías diabéticas (retinopatía diabética, pé diabético ), polo tanto, en pacientes con diabetes tipo 2 e en pacientes con síndrome metabólica con hipertrigliceridemia grave, unha combinación de estatinas con Non obstante, para confirmar os beneficios de tal combinación, así como unha combinación de estatinas con ácido nicotínico, son necesarios datos máis convincentes de estudos clínicos.
- Tratamentos extra-corporais para ateroscleroseNos casos en que a terapia farmacéutica con redución de lípidos non é suficientemente eficaz e / ou non se pode prescribir, recorren ao tratamento invasivo da dislipoproteinemia, que se leva a cabo en clínicas especializadas.
Tratamento cirúrxico
con aterosclerose, indícase en casos de alta ameaza ou o desenvolvemento de oclusión da arteria cunha placa ou trombos. Nas arterias, tanto as operacións abertas (endarterectomía) como as endovasculares realízanse coa dilatación da arteria mediante catéteres de globos e a instalación dun stent no lugar do estreitamento da arteria, o que impide o bloqueo do buque.
Con aterosclerose grave dos vasos cardíacos, que ameaza o desenvolvemento dun infarto de miocardio, realízase unha cirurxía de bypass aortocoronaria.
Lesión vascular aterosclerótica multifocal: características e tratamento

A enfermidade vascular aterosclerótica é unha das enfermidades máis perigosas dos nosos tempos. A pesar do importante desenvolvemento da medicina, o número de pacientes con aterosclerose nos últimos anos non diminuíu. A progresión da enfermidade conduce ao bloqueo do lumen dos principais vasos principais, polo que o traballo a corpo completo se fai imposible.
De especial perigo é a forma xeralizada de aterosclerose, que en cada paciente pode ter varias manifestacións, causando consecuencias negativas. O estadio descoidado da enfermidade pode levar á morte.
Disposicións xerais
En primeiro lugar, é preciso determinar que é a aterosclerose xeralizada e non especificada. A máis común é a seguinte formulación: é unha patoloxía vascular que é capaz de capturar varias partes do corpo, a maioría das veces formando varios focos situados en diferentes lugares.
Esta forma da enfermidade ten unha serie de características distintivas. A principal é a falta de causas exactas de trastornos vasculares. Hoxe, os científicos identifican dous dos factores máis probables que contribúen ao desenvolvemento da enfermidade:
- Danos nas cunchas internas dos vasos sanguíneos.
- Unha forte violación do metabolismo das graxas.
A combinación dos factores anteriores provoca a acumulación de lípidos, mentres que as placas ateroscleróticas colócanse nas paredes dos vasos sanguíneos. Isto leva ao desenvolvemento de hiperlipidemia, este fenómeno tamén pode deberse a unha predisposición xenética.
Na clasificación internacional das enfermidades (segundo ICD-10), a patoloxía ten un código de 170. Os principais provocadores da enfermidade son:
- alimentación sistemática,
- estilo de vida sedentario
- malos hábitos (abuso de alcol e tabaquismo),
- diabetes mellitus
- o uso de hormonas esteroides en altas doses,
- alteración da función tiroide.
Simptomatoloxía
Os signos de aterosclerose xeralizada dependen en gran medida de que área foi afectada durante o desenvolvemento da enfermidade. Cando o foco patolóxico está situado na zona das arterias coronarias, prodúcese dor no esternón, unha frecuencia cardíaca rota e hai risco de ataque. A insidiosidade da enfermidade reside no inicio tardío dos síntomas. Nas fases iniciais, é difícil identificar.
O desenvolvemento da aterosclerose vascular periférica nun paciente pode estar indicado pola aparición de dor severa no esternón durante a camiñada. Debido a isto, prodúcese unha coxestión inestable. A aterosclerose xeralizada do cerebro e pescozo maniféstase por mareos con movementos bruscos do corpo. Tamén a presión sanguínea do paciente diminúe. Os signos comúns da enfermidade son:
- feble hormigueo nas extremidades,
- náuseas
- problemas visuais
- adormecemento
- discurso borroso.
Normalmente, con tales violacións, o paciente cambia involuntariamente a posición do corpo. Se ao principio a enfermidade non se manifesta de ningún xeito, entón a falta dun tratamento adecuado, prodúcese un bloqueo completo dos vasos sanguíneos e os síntomas negativos empeoran.
Nas etapas posteriores, é posible a formación de inchazo das pernas e o desenvolvemento da gangrena. Neste caso, o paciente pode sentir frialdad nas extremidades inferiores, adormecemento dos dedos, fatiga durante a camiñada.
Técnicas modernas de diagnóstico
Para establecer un diagnóstico preciso, deberían levarse a cabo unha serie de estudos instrumentais e de laboratorio. Os diagnósticos modernos permiten identificar non só a forma da enfermidade, senón tamén determinar con precisión a localización do foco.
- Anxiografía. A técnica implica a introdución dun compoñente de contraste no torrente sanguíneo, debido ao cal se determina o estado das paredes dos vasos. Permite explorar o sistema circulatorio, identificar os máis pequenos problemas asociados aos trastornos do fluxo sanguíneo.
- Radiografía X Utilízase para identificar as complicacións e o grao de estenose aórtica.
- Ecografía O obxectivo do método é determinar placas e coágulos de sangue que impidan a normal circulación sanguínea.
Características do tratamento non farmacéutico
Trátase da corrección do estilo de vida. Este enfoque é fundamental no tratamento da aterosclerose, porque sen tales cambios, outros métodos de terapia non traerán o resultado desexado. Para un tratamento eficaz da enfermidade, o paciente terá que cumprir os seguintes requisitos:
- Abandona completamente os malos hábitos (fumar e beber). A nicotina e o etanol teñen un efecto negativo sobre os vasos sanguíneos.
- Siga a dieta. A comida debe ser saudable e equilibrada, con predominio de froitas, verduras, ovos, queixo cottage, peixe e carne dietética. Haberá que abandonar pratos graxos, fritos, afumados e picantes.
- Evite situacións estresantes. As fortes experiencias afectan negativamente o estado do sistema cardiovascular.
- Aumenta a actividade física. Un estilo de vida sedentario é o principal inimigo do corazón e dos vasos sanguíneos.
Características do tratamento cirúrxico
Se a enfermidade está en forma severa e hai risco de complicacións, o médico prescribe tratamento cirúrxico. O seu propósito é restaurar a patencia vascular.
A técnica máis popular é a revascularización indirecta. É unha operación especial que permite restaurar o fluxo sanguíneo nos pequenos vasos, rotos por lesións ateroscleróticas. Recentemente, a revascularización láser foi usada activamente para este propósito, implicando a creación de canles adicionais no miocardio mediante un láser.
Os métodos tradicionais de restauración do fluxo sanguíneo vascular son a cirurxía de derivación e a angioplastia en globo. Pero non necesariamente son eficaces na aterosclerose e as condicións do paciente non sempre melloran co seu uso.
Se, no contexto da patoloxía subxacente, o paciente desenvolve isquemia, entón para evitar un ataque cardíaco, realízase unha cirurxía de bypass coronaria ou stenting. Para evitar o desenvolvemento dun ictus, realízase un stent das arterias carótidas no tratamento de formas cerebrais de aterosclerose.
Se o médico sospeita dun risco de desenvolver gangrena das pernas, entón o paciente prescríbese próteses das arterias principais. O seu volume determínase individualmente, dependendo do grao de dano na cama vascular.
Consecuencias da enfermidade
Con un tratamento intempestivo ou incorrecto ante o fondo da aterosclerose, poden formarse varias patoloxías. Complican significativamente o curso da enfermidade subxacente e poden levar consecuencias graves, incluída a morte. Falamos das seguintes patoloxías:
- úlceras tróficas e gangrena,
- ictus, problemas de circulación cerebral,
- ataque cardíaco, angina pectoral,
- diminución da libido
- problemas no funcionamento dos órganos internos.
Aterosclerose xeralizada e non especificada: que é?
A aterosclerose é a causa dun gran número de casos mortais, xa que a enfermidade conduce a un estreitamento e en definitiva obstrución dos principais vasos do sistema circulatorio do corpo.
Os cambios patolóxicos conducen a un deterioro funcionamento do corpo.
De especial perigo para o corpo é a aterosclerose xeneralizada, cuxo desenvolvemento pode levar a que un paciente con esta patoloxía poida morrer.
O problema é que os cambios no corpo relacionados coa idade levan a un desenvolvemento diferente da enfermidade no corpo humano e unha progresión prolongada da enfermidade pode causar a morte.
Doutor en Ciencias Médicas, profesor G. Emelyanov:
Levo moitos anos tratando a hipertensión. Segundo as estatísticas, no 89% dos casos, a hipertensión produce un ataque cardíaco ou un ictus e unha persoa morre. Ao redor de dous terzos dos pacientes morren agora durante os primeiros 5 anos da enfermidade.
O seguinte dato - é posible e necesario para aliviar a presión, pero isto non cura a enfermidade en si.
O único medicamento que o Ministerio de Sanidade recomenda oficialmente para o tratamento da hipertensión e que tamén usan os cardiólogos nos seus traballos é este.
O medicamento afecta a causa da enfermidade, o que fai posible desfacerse completamente da hipertensión. Ademais, no marco do programa federal, todos os residentes da Federación Rusa poden recibilo GRATIS.
Na maioría das veces, a enfermidade afecta ao corpo dunha persoa de idade madura e vellez.
Características do desenvolvemento da enfermidade
A enfermidade ten todo un complexo de características distintivas no seu desenvolvemento da aterosclerose clásica. Os científicos actualmente non saben a verdadeira causa da enfermidade.
Segundo a suposición da maioría dos investigadores, os danos masivos nos vasos sanguíneos do sistema circulatorio aparecen como consecuencia dos danos nas capas internas das paredes vasculares. Ademais, segundo os científicos, a causa do desenvolvemento da enfermidade pode ser unha violación importante dos procesos de metabolismo de lípidos.
O impacto de ambos os factores no agregado leva á progresión dunha enfermidade perigosa.
Os lípidos entran no corpo xunto cos alimentos consumidos. As graxas entran nos intestinos, que se descompoñen en ácidos graxos e glicerina. Nos tecidos do fígado, os lípidos característicos do corpo sintetízanse a partir dos compoñentes que veñen coa graxa dietética. O exceso destes compostos nos tecidos do corpo pode ter tres formas:
- hipercolesterolemia,
- hipertrigliceridemia,
- hiperlipidemia mixta.
Esta última forma non adoita desenvolverse por si mesma, senón nese grupo de persoas que teñen unha predisposición xenética á aparición de enfermidade.
Un dos factores que contribúen ao desenvolvemento da enfermidade aterosclerótica de forma xeneralizada é o mantemento dun estilo de vida incorrecto.
As causas máis comúns do desenvolvemento da enfermidade son:
- Alimentación regular.
- O desenvolvemento da diabetes.
- Abuso de alcol.
- Os ditados dun estilo de vida sedentario.
- Doenzas asociadas a trastornos no funcionamento da glándula tiroides.
- O uso de medicamentos que conteñan hormonas esteroides.
Non debemos esquecer tales factores de risco para a aparición e desenvolvemento da enfermidade como predisposición hereditaria, a presenza de hipertensión arterial no corpo e o efecto de tensións frecuentes no corpo.
Un factor predispoñente significativo é a presenza dunha adicción á nicotina nun paciente potencial.
Síntomas característicos da enfermidade
Os síntomas característicos da enfermidade dependen completamente da área de distribución da lesión do leito vascular.
Se se produce unha patoloxía nos vasos coronarios, o paciente ten a aparición de sensacións dolorosas na zona do peito e ataques cardíacos.
Ademais, obsérvanse trastornos do ritmo cardíaco, desenvólvese unha insuficiencia cardíaca aguda.
Na maioría das veces, a aparición de enfermidades características da enfermidade obsérvase nas etapas tardías da progresión da patoloxía. A etapa inicial do desenvolvemento da enfermidade, non se manifesta de ningún xeito.
Coa aparición de aterosclerose xeneralizada dos vasos do pescozo e cerebro nun paciente, a aparición de signos como:
- ataques de mareos que se producen durante os movementos bruscos,
- diminución da presión arterial,
- a aparición de formigueo nos tecidos das extremidades inferiores e superiores,
- o inicio das náuseas,
- cambios involuntarios no corpo no espazo,
- a aparición dun estado de adormecemento,
- a aparición dun discurso confuso confuso.
Na maioría das veces, con este tipo de enfermidades, a sintomatoloxía característica na fase inicial da enfermidade é case invisible.
Para unha enfermidade aterosclerótica que se desenvolve nos vasos periféricos do sistema circulatorio, é característica a aparición de cariñas inestables e dor severa ao camiñar. Se ignora os síntomas e a falta de terapia, a progresión da enfermidade leva a un bloqueo absoluto dos vasos. Isto leva á desestabilización do trofismo tisular.
Co paso do tempo, a progresión desta forma de aterosclerose leva a hinchazón, ulceración e, nalgúns casos, gangrena.
Na fase inicial da formación da patoloxía, unha persoa pode sentir frialdade nas extremidades inferiores, adormecemento dos dedos, adormecemento dos extremos e aumento da fatiga ao camiñar.
Métodos para diagnosticar a enfermidade
Para facer o diagnóstico correcto, úsanse diversos métodos de diagnóstico instrumental de aterosclerose. Exame de raios X, angiografía, ecografía. Ademais, durante o exame, o médico asistente coñece a historia médica do paciente para detectar a presenza de enfermidades concomitantes no corpo.
O exame de raios X permite identificar aterosclerose aórtica e complicacións no corpo resultantes da progresión da patoloxía.
A anxiografía permite identificar a presenza de problemas coa implantación da circulación sanguínea en diferentes vasos do sistema circulatorio. A esencia do método é a introdución no torrente sanguíneo dun composto de contraste que permite determinar o estado das paredes dos vasos sanguíneos do sistema circulatorio.
Contos dos nosos lectores
Bata a hipertensión na casa. Pasou un mes desde que me esquezo das subidas de presión. Ah, canto probei todo, nada axudou. Cantas veces fun á clínica, pero me recibían unha e outra vez drogas inútiles, e cando volvín, os médicos simplemente encolléronse de ombreiros. Finalmente, afrontei a presión e todo grazas. Todo o mundo que teña problemas coa presión debería ler.
O método de exame ultrasónico permite determinar a presenza de coágulos de sangue e placas na parede vascular que non permiten o transporte normal do sangue a órganos e tecidos.
Aterosclerose xeralizada e non especificada ten un código ICD de 10.170,9. Esta forma de patoloxía ten unha rápida velocidade de progresión e polo tanto require un tratamento de emerxencia. No proceso de terapia úsanse dous métodos de tratamento: o medicamento e o non farmacéutico
Cando se usa o método do medicamento, úsanse medicamentos especiais, cuxa acción está dirixida a reducir o contido de colesterol no corpo do paciente.
Debido a que a aterosclerose é un proceso patolóxico que se desenvolve no corpo do paciente, hai que consumir medicamentos no tratamento da enfermidade durante moito tempo de acordo coas recomendacións do médico que controlan o proceso de tratamento.
O uso do método sen fármaco implica un cambio no estilo de vida do paciente. Negativa a beber alcol e rexeitamento completo aos malos hábitos.
Por decisión do médico asistente, pódense empregar métodos de medicina alternativa e alternativa. Para este propósito, prepáranse diversas decoccións e infusións de plantas medicinais e as súas complexas coleccións.
Para prever o desenvolvemento da enfermidade, debe terse en conta o grao de desenvolvemento da enfermidade, a duración da súa progresión e a presenza no corpo de trastornos provocados pola aterosclerose.
O pronóstico para aterosclerose xeneralizada a falta dun tratamento adecuado e oportuno é desfavorable, xa que no proceso de progresión, a enfermidade provoca a aparición no corpo dun gran número de trastornos no funcionamento de varios órganos e os seus sistemas debido a que a nutrición dos tecidos con osíxeno e substancias útiles está perturbada.
Se se comeza a tratar a enfermidade en tempo e forma, o pronóstico é favorable, unha persoa é capaz de controlar eficazmente a progresión da enfermidade durante o tratamento.
Os ataques cardíacos e os golpes son a causa de case o 70% de todas as mortes no mundo. Sete de cada dez persoas morren debido ao bloqueo das arterias do corazón ou do cerebro.
Especialmente terrible é o feito de que moita xente nin sequera sospeita que ten hipertensión. E perden a oportunidade de arranxar algo, só se afastan da morte.
- Cefalea
- Palpitacións cardíacas
- Puntos negros diante dos ollos (moscas)
- Apatía, irritabilidade, somnolencia
- Visión borrosa
- Transpiración
- Fatiga crónica
- Hinchazón da cara
- Dedos adormecidos e calafríos
- Supensións por presión
Incluso un destes síntomas debería facerche pensar. E se hai dous, non o dubides - tes hipertensión.
Como tratar a hipertensión cando hai un gran número de medicamentos que custan moitos cartos?
A maioría das drogas non farán nada bo, e algunhas poden incluso facer dano! Polo momento, o único medicamento recomendado oficialmente polo Ministerio de Sanidade para o tratamento da hipertensión é este.
Para O Instituto de Cardioloxía xunto co Ministerio de Sanidade están a levar a cabo o programa " sen hipertensión". Dentro do cal o medicamento está dispoñible GRATIS, todos os residentes na cidade e rexión!
Como se detecta esta enfermidade?
O diagnóstico de aterosclerose xeneralizada faise segundo as queixas do paciente e os resultados da investigación.
Para identificar a definición de signos de dano nas arterias, realízase un exame xeral no momento
- Redución de peso
- Puffiness.
- Trastornos tróficos.
- A presenza de wen.
Realízase auscultación, na que o médico escoita os fenómenos sonoros que se producen no corpo do paciente. A presenza de murmurios sistólicos, un cambio na pulsación nos vasos pode falar de patoloxía.
Como diagnóstico da síndrome de socorro lipídico, prescríbese unha proba de sangue bioquímica. Cunha forma xeneralizada da enfermidade, detéctase un colesterol alto, a presenza de lipoproteínas de baixa densidade, así como triglicéridos.
Tamén examinan o fígado, a microbiosfera do tracto dixestivo (fan unha coprograma, investigación bacteriolóxica).
Métodos de diagnóstico funcional
Os métodos funcionais para diagnosticar unha enfermidade inclúen:
- Anxiografía.
- Coronarografía.
- Aortografía.
- Ecografía
- Escaneo dúplex.
Debido á gran variedade de síntomas, normalmente prescríbese un exame completo.

Terapia para esta enfermidade
Sempre que o diagnóstico se faga correctamente e se inicie a terapia en tempo e forma, pódese realizar unha corrección efectiva do estado do paciente. Pero se se descoida a forma de aterosclerose xeneralizada (código segundo ICD-10 I70), a enfermidade é tratada moito máis complicada. A terapia realízase de xeito conservador e cirúrxico.
Unha opción conservadora é o uso de medicamentos hipocolesterolémicos, cuxa acción está dirixida a reducir o colesterol no sangue.
A maioría das veces os medicamentos prescritos como:
- Secuestrantes de ácidos biliares ("Colestiramina", "Colestipol").
- Ácido nicotínico ("Enduracin", "Acipimox", "Niceritrol").
- Estatinas ("Simvastatina", "Lovastatina", "Pravastatina", etc.).
Se se observa aterosclerose xeralizada das extremidades inferiores, prescríbense medicamentos que poden manter o ton vascular e mellorar o metabolismo nos tecidos. As doses, a duración da administración son determinadas polo médico.
Grazas á terapia non farmacológica, elimínanse os principais factores de risco. Isto pode incluír:
- Axuste do estilo de vida.
- Normalización do peso.
- Aumento da actividade física.
- Desfacerse dos malos hábitos.
- Seguimento da actividade do sistema dixestivo.
- Evitación do estrés.
- Terapia de enfermidades concomitantes (hipertensión, diabetes).
Aterosclerose xeneralizada tamén se trata cirurxicamente. Elimínase a placa, introdúcese un stent no lumen do vaso, o lume do buque dilátase, etc. Grazas a esta intervención, o risco de sufrir unha síndrome coronaria ou un ictus é reducido.
A terapia coa axuda de medios non convencionais está permitida, pero é necesaria unha consulta especializada.
En particular, con tal enfermidade, a medicina tradicional recomenda consumir 3 mesas ao día. culleres de sopa de aceite vexetal ou beber na mañá o zume de 1 pataca.
Unha mestura eficaz de mel, zume de limón, aceite vexetal, tomada en proporcións iguais. A ferramenta debe usarse 1 vez ao día (pola mañá cun estómago baleiro) durante 1 mesa. culler.
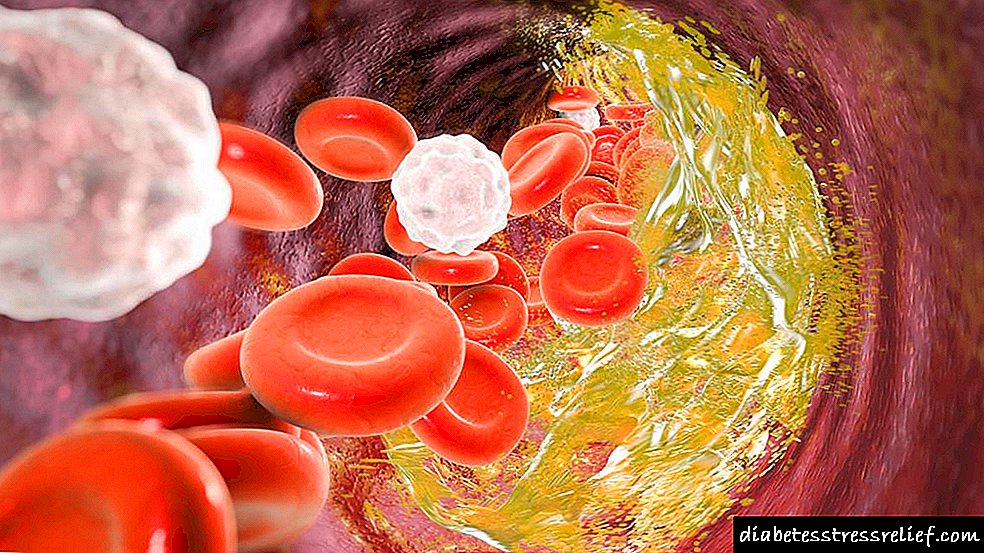
Igualmente importante é a observancia dunha dieta equilibrada. Os produtos ricos en graxas animais están completamente excluídos da dieta:
- Carne graxa.
- A graxa.
- Carnes afumadas
- Infracción.
- Conservas.
- Os caldos son carne.
- Manteiga.
- Nata agria.
- Embutidos.
Os hidratos de carbono simples tamén son desexables excluír (fariña e doce). Está prohibido o uso de maionesa, bebidas con cafeína. Non se poden usar máis de 4 g de sal ao día.
Medidas preventivas
A prevención de aterosclerose xeralizada considerarase o cumprimento de regras simples. É importante levar un estilo de vida saudable. A prohibición inclúe alcohol e tabaco.
O exercicio úsase para axudar ao corpo a desfacerse do exceso de colesterol, graxas. Podes traballar no ximnasio, nadar, correr ou andar. Horas suficientes ao día. As cargas deportivas reducen significativamente o risco de aterosclerose xeneralizada, melloran a función do miocardio, contribúen á normalización do peso.
Cada ano, é necesario comprobar o sangue para controlar as hormonas, incluídas as que pertencen ao grupo de esteroides. Eles axudan a aumentar o colesterol.
É necesario tratar o tratamento de enfermidades concomitantes (diabetes, hipertensión). Débense evitar situacións estresantes. Todas estas medidas preventivas son importantes para maiores de 50 anos.
Factores e grupos de risco
Factores de risco de aterosclerose
Irreversible
- Idade
- Xénero (os homes sofren aterosclerose con máis frecuencia)
- Predisposición xenética: un historial familiar positivo de desenvolvemento prematuro de aterosclerose
- Fumar
- Hipertensión arterial
- Obesidade
Potencialmente ou parcialmente reversible
- Hiperlipidemia: hipercolesterolemia e / ou hipertrigliceridemia
- Hiperglicemia e diabetes
- Baixos niveis de lipoproteínas de alta densidade
Outros factores posibles
Baixa actividade física
Estrés emocional e / ou personalidade tipo T
Identificación de grupos de risco en pacientes sen manifestacións clínicas de aterosclerose. Pódese determinar un grao individual de risco para os pacientes usando a escala SCORE (avaliación sistémica do risco coronario), que se pode usar para avaliar a probabilidade de eventos cardiovasculares mortais (infarto de miocardio, ictus) máis de 10 anos. Risco baixo - 8%.

Síntomas, por suposto
Os signos clínicos de aterosclerose aparecen cun estreitamento progresivo do lumen da arteria como resultado do crecemento dunha placa aterosclerótica estable, cando o déficit de fluxo sanguíneo é do 50-70%.
Dependendo da localización no sistema vascular, a aterosclerose é a base de tales enfermidades:
1. Enfermidade coronaria (angina pectorais, infarto de miocardio, morte súbita cardíaca, arritmias, insuficiencia cardíaca).
2. Enfermidade cerebrovascular (ataque isquémico transitorio, ictus isquémico).
3. Aterosclerose das arterias das extremidades inferiores (claudicación intermitente, gangrena dos pés e patas inferiores).
4. Aterosclerose da aorta.
5. Aterosclerose das arterias renales.
6. Aterosclerose das arterias mesentéricas (infarto intestinal).
Aterosclerose das arterias coronarias presenta moitos síntomas, segundo a gravidade da aterosclerose, manifestada por angina pectoral ou insuficiencia coronaria aguda, caracterizada polo desenvolvemento de infarto de miocardio, insuficiencia cardíaca. Todas as formas de enfermidade coronaria teñen lugar no fondo da aterosclerose. Aproximadamente a metade de todas as lesións ateroscleróticas explican as manifestacións cardiacas da aterosclerose.
Aterosclerose aórtica a miúdo maniféstase despois de 60 anos. Con aterosclerose da aorta torácica, aparecen dores do esternón intensas queimaduras que se estenden ata o pescozo, as costas, o abdome superior. Con exercicio e estrés, a dor intensifícase. A diferenza da angina pectora, a dor dura días, aumentando e debilitándose periodicamente. Pode aparecer disturbios na deglución, ronqueo da voz, mareos, condicións de desmaio. A aterosclerose da aorta abdominal caracterízase por dor abdominal, inchazo, estreñimiento. En caso de lesión aterosclerótica de bifurcación aórtica (lugar de división da aorta en ramas), o síndrome de Lerish desenvólvese con manifestacións como claudicación intermitente, arrefriamento das extremidades inferiores, impotencia, úlceras do pé. Unha complicación formidable da aterosclerose da aorta é o aneurisma (estratificación) e a rotura da aorta.
Aterosclerose dos vasos mesentéricos maniféstase por dores afiadas, queimadas e cortantes no abdome durante as comidas, que dura 2-3 horas, inchazo, violación das feces.
Para aterosclerose das arterias renales é característico un aumento persistente da presión arterial, cambios na análise da orina.
Aterosclerose das arterias periféricas maniféstase por debilidade e fatiga dos músculos das pernas, unha sensación de frialdade nas extremidades, alternando coa coceza (a dor nas extremidades aparece mentres camiña, obrigando ao paciente a parar).
Diagnósticos de laboratorio
- Colesterol xeral - na práctica, o método enzimático, o método químico de referencia, a norma é de ata 5,17 mmol / l, o valor límite é de 6,2, alto - máis de 6,2. É estable durante o almacenamento do soro durante 24 horas, o nivel non depende do tempo de inxestión de alimentos, durante o día o nivel é estable. O obxectivo do tratamento con estatinas é unha diminución inferior a 4,5 mmol / L.
- O TG é un método enzimático, a norma é de ata 2,3 mmol / l, o valor límite é de 4,5 e o valor alto é superior a 4,5. O almacenamento sérico está permitido en forma conxelada, recollida de sangue - estrictamente despois do xaxún de 12 horas (para evitar a sobreestimación falsa do indicador debido á circulación prolongada de XM no sangue). Existen ritmos circadianos: un nivel mínimo de 3 horas, un nivel máximo de 15 horas.
- LDL, HDL, VLDL - o método de referencia é a ultracentrifugación, ELISA, electroforese en xel úsanse para fins científicos, na práctica, as clases de medicamentos están determinadas pola cantidade de colesterol contido neles, xa que estes son métodos rápidos, relativamente baratos e facilmente automatizados para un uso clínico amplo.
O HDL-C está determinado polo método enzimático directo despois da precipitación doutras fraccións, a norma é de 0,9-1,9 mmol / l, un nivel inferior a 0,9 é un alto risco de CHD, un nivel superior a 1,6 é un factor favorable para a protección contra a enfermidade coronaria.
XL-VLDLP calcúlase como TGx0.46 (só se o TG non é superior a 4,5).
O LDL-C pode determinarse mediante un método cuantitativo directo. Para aforrar reactivos, ás veces use o cálculo segundo a seguinte fórmula: XC total. - (HDL colesterol + colesterol VLDL) - mentres que os resultados da proba considéranse indicativos. Normalmente, a LDL-C para adultos non debe superar os 3,34 mmol / l, para nenos - non máis de 2,85.
As apóculas en práctica están determinadas polo método inmuno-turbidimétrico, o método de referencia é o radioinmunoensayo.
Apo A1: a norma para as mulleres é de 106 a 228 mg / dl, para os homes de 109 a 184 mg / dl. Considéranse niveis por encima de 125 mg / dl como un factor de protección contra a CHD.
ApoB100: a norma é 56-182 mg / dL para as mulleres e 63-188 para os homes, superar o nivel límite require un tratamento obrigatorio con dieta e fármacos que bloquean a síntese de lípidos debido ao risco cada vez maior de desenvolver enfermidades coronarias, xa que ApoB100 corresponde cuantitativamente ao nivel de LDL e VLDL.
O LP (a) é un indicador fiable para identificar as formas hereditarias das enfermidades coronarias. Normalmente, o seu contido é de 0-30 mg / dl, non cambia baixo a influencia de estatinas, non se probou un aumento da diabetes e da síndrome nefrótica. Úsase para o diagnóstico precoz da enfermidade coronaria familiar nos mozos. Non se recomenda para o cribado masivo de pacientes asintomáticos.
A homocisteína (HC) é un factor de risco independente de danos vasculares. Un aumento do seu nivel aumenta drasticamente o risco de desenvolver enfermidades coronarias e enfermidades coronarias en todos os grupos, incluso cun nivel normal de colesterol. É un produto natural do metabolismo da metionina, normalmente non se acumula no sangue debido á rápida destrución das células coa participación de ácido fólico, vitamina B12 e B6. Cando a célula se ralentiza nas células, consérvase no sangue e oxídase coa formación de radicais libres que danan o endotelio e oxidan a LDL. O GC tamén inhibe a síntese de óxido nítrico e prostaciclina no endotelio arterial. Normalmente, o nivel de HC é de 5-12 μmol / L, un aumento moderado de 15-30 μmol / L, grave - 30-100 μmol / L. Considérase que un aumento superior a 22 μmol / L é un factor elevado de trombose venosa profunda, un nivel de HC de máis de 13 triplica o risco de ataque cardíaco nos homes e acelera drasticamente o dano vascular na diabetes. Nas mulleres embarazadas, un elevado nivel de HC leva a abortos precoz e á abrupción da placenta, o nacemento de nenos con defectos no desenvolvemento.
A causa da hiperhomocisteninemia é: un defecto conxénito no metabolismo da homocisteína, deficiencia de folatos, vitamina B12, B6 (desnutrición, enfermidades do estómago).
Erros extralaboratorios no estudo de lípidos.
- Tomar sangue cun estómago baleiro (o xexún de 12 horas antes da toma de sangue é necesario) - Estímase excesivamente TG, VLDL e estímase a LDL.
- Uso de tubos insuficientemente lavados para tomar sangue (polo tanto, son preferibles tubos desbotables)
- A aplicación dun torniquete durante máis de 2 minutos (durante 5 minutos - exagera o colesterol nun 10-15 por cento, por 15 minutos - por un 20-40 por cento!). O uso de tubos de baleiro permítelle recoller sangue ao eliminar o torniquete en só 5-7 segundos.
- O soro pódese almacenar ata 48 horas no frigorífico, ata un mes ás 20 (só se non hai ningún sistema de xeadas no conxelador!).
- Antes de tomar sangue, o paciente debe estar tranquilo durante 5-10 minutos.
- A determinación do diagnóstico debe realizarse antes de prescribir medicamentos na dieta habitual, control - tendo en conta o tratamento e a dieta
Factores que afectan aos lípidos sanguíneos.
- Dieta: Os alimentos ricos en calorías ricos en graxas e carbohidratos aumentan TG, colesterol, LDL e VLDL nun 30 por cento das persoas. Para os vexetarianos, o colesterol e o LDL son un 37 por cento máis baixos que coas comidas regulares. Ao consumir aceite de peixe, a TG e o VLDL redúcense significativamente nun 15-25 por cento.
- Fumar: aumenta drasticamente a LDL e VLDL, reduce o ApoA1.
- Alcohol: en dose ata 36g / día. aumenta ApoA1, a unha dose de 100 g / día, reduce o HDL-C e aumenta a TG.
- Actividade física: aumenta ApoA1, reduce ApoV, TG, LDL.
- Estres: reduza en breve ApoA1 e HDL.
- Hipotiroidismo: aumenta nun 30 por cento todos os compoñentes arogénicos.
- Diabetes: ApoA1 diminúe, colesterol, triglicéridos, LDL, aumento de ApoV (a deficiencia de insulina reduce a activación do encima LPL no sangue).
- O período agudo de AMI: durante un período de 6-8 semanas, os niveis iniciais de colesterol, LDL, ApoA1, ApoB100 redúcense, polo que o sangue se toma ao día ou ao final do período agudo.
- Procesos inflamatorios agudos: aumento da TG, diminución do colesterol total, HDL colesterol durante o período da fase aguda.
- Medicamentos: diuréticos: os tiazidos aumentan o colesterol, os triglicéridos, ApoA1 baixa, os anticonceptivos hormonais actúan de xeito similar, a terapia con estróxenos aumenta apoA1, reduce as fraccións ateróxenas, as estatinas reducen a síntese de colesterol LDL, apoV desde 4-5 días desde o inicio da administración nun 25-50 por cento (non cambiando a síntese de LP (a)), hemofibrozil, aceite de peixe, poliéneo reduce a TG nun 30-35 por cento, o ácido nicotínico reduce a TG nun 40 por cento, o colesterol nun 10-20 por cento.
Control de laboratorio no tratamento de estatinas.
Ao tratar as estatinas, é necesaria unha selección individual da dose e tipo efectivo de fármaco e a detección oportuna de efectos secundarios mediante probas de laboratorio.
O colesterol total - 3,1-5,2 mmol / l normal, con tratamento - inferior a 4,2 mmol / l LDL (método cuantitativo directo) - pódese usar como un indicador independente, máis obxectivo do que o colesterol total. É normal 1,56-3,4 mmol / l, durante o tratamento debe diminuír ata 2,2,5,5 mmol / l. O efecto primario maniféstase despois de 4-5 días, o máximo efecto estable - despois de 1-3 meses desde o inicio do medicamento. O efecto máis pronunciado dá rosuvastatina (cruz).
- HS - colesterol
- TG - triglicéridos
- XM - chilomicronos
- LP - lipoproteínas (formas de transporte complexas, formadas por apoproteínas e compoñentes graxos).
- LPL - lipoproteidlipase (un encima para a ruptura de ChM e LP no sangue)
- FL - fosfolípidos
- Ácidos graxos
- LHAT - enzima de lecitina colesterol aciltransferase para a formación de ésteres de colesterol no fígado
- Apobelki: partes proteicas das moléculas de lipoproteínas
- HDL - lipoproteínas de alta densidade - fracción antiateróxena
- LDL - fracción de lipoproteínas de baixa densidade-ateróxeno
- VLDLP - lipoproteínas de moi baixa densidade - fracción aterogénica
- IA - índice de aterogeneidade - relación entre o colesterol das fraccións ateróxenas e o colesterol da fracción aterogénica, normalmente inferior a 3,5
Na táboa preséntanse os niveis obxectivos de colesterol LDL que se deben alcanzar durante o tratamento, así como os niveis de LDL en que se debe iniciar a terapia farmacéutica.

 angioplastia do globo e stenting,
angioplastia do globo e stenting,