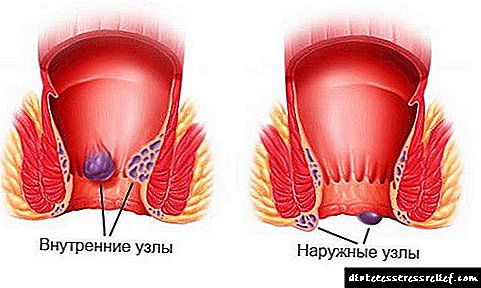
Que é a insulina: a acción da hormona e as instrucións de uso
O páncreas sintetiza moitos tipos diferentes de substancias bioloxicamente activas. Diferencia doutros compoñentes do corpo humano en canto é capaz de secreción endócrina e exocrina simultaneamente. O primeiro tipo de secreción caracterízase pola liberación de hormonas directamente no torrente sanguíneo; no segundo tipo, todas as substancias son liberadas ao intestino delgado.
O compoñente exocrino ocupa máis do 95% do volume de todo o páncreas. Ata un 3% recae sobre illotes pancreáticos (tamén se chaman illotes de Langerhans), nos que se sintetizan:
As illas de Langerhans están rodeadas por un gran número de capilares, polo que reciben moitos nutrientes necesarios para asegurar os procesos de secreción.
As hormonas que se producen nelas afectan a case todos os procesos metabólicos do corpo.
Esta é unha hormona da natureza proteica. Regula o metabolismo en case todos os niveis da vida. En primeiro lugar, a súa acción está dirixida a manter o equilibrio de carbohidratos. Isto débese ao aumento do transporte de glicosa a través da membrana celular da célula. Lanzase o receptor de insulina e un mecanismo especial que regula a cantidade e intensidade da actividade proteica da membrana. Son estes compoñentes os que transferen as moléculas de glicosa á célula e, así, varían a súa concentración.
 O transporte da glicosa a través da insulina é máis importante para o tecido muscular e adiposo, xa que dependen da insulina. Compoñen aproximadamente o 75% da masa celular do corpo e realizan tarefas tan importantes como o almacenamento e a liberación adicional de enerxía, movemento, respiración e outros.
O transporte da glicosa a través da insulina é máis importante para o tecido muscular e adiposo, xa que dependen da insulina. Compoñen aproximadamente o 75% da masa celular do corpo e realizan tarefas tan importantes como o almacenamento e a liberación adicional de enerxía, movemento, respiración e outros.
Control da glucosa
A acción da insulina sobre os procesos metabólicos de enerxía e nutrientes é bastante complexa. A aplicación da maioría dos efectos sobre ela depende da capacidade da insulina para influír na actividade de certos encimas. A insulina é a única hormona que regula o azucre no sangue. Esta é a súa función básica. É producido por:
- Activación da actividade de encimas que apoian a glicólise (oxidación dunha molécula de glicosa para producir dúas moléculas de ácido pirúvico a partir dela),
- Supresión de glicogénese: a produción de glicosa e outros compoñentes nas células do fígado,
- Absorción mejorada das moléculas de azucre,
- Estimular a produción de glicóxeno é unha hormona de insulina que acelera a polimerización de moléculas de glicosa en glicóxeno por células musculares e hepáticas.
A acción da insulina prodúcese debido ao receptor da proteína. É unha proteína de membrana complexa de tipo integral. A proteína está construída a partir das subunidades a e b, que están formadas por unha cadea polipeptídica. A insulina atracada coa partícula a, cando está conectada, cambia a súa conformación. Neste momento, a partícula b tórnase activa a tirosina quinase. Despois disto, lanza toda unha cadea de reaccións coa activación de diversos encimas.
Os científicos aínda non estudaron completamente a interacción da insulina e o receptor. Sábese que no período intermedio sintetízanse diacilgliceroles e inositol trifosfato, que activan a proteína quinase C. Estas substancias estimulan a incorporación de vesículas citoplasmáticas cunha proteína portadora de azucre na membrana. Debido ao aumento de transportadores gratuítos de glicosa, entréganse máis á célula.
Como podes ver, a regulación dos niveis de glicosa é un proceso en varias etapas e complexo tecnicamente. Está influenciado polo traballo coordinado de todo o organismo e moitos outros factores. A regulación hormonal é unha das máis importantes neste balance dinámico.Normalmente, o nivel de azucre debería estar entre 2,6 e 8,4 mmol / litro de sangue. No mantemento deste nivel (ademais das hormonas hipoglucémicas), tamén están implicadas as hormonas de crecemento, glucagón e adrenalina. Relacionanse con hormonas hiperglicémicas.
Se a concentración de azucre no sangue baixa por debaixo da norma fisiolóxica, a síntese de insulina comeza a desacelerarse (mentres non debe parar).
Cando os niveis de glicosa se volven críticamente baixos, as hormonas tipo hiperglicémicas comezan a liberarse (tamén se chaman contrainsulares). Estabilizan o equilibrio de glicosa. Un moi pequeno% de azucre no sangue chámase hipoglucemia. Esta condición é moi perigosa para o corpo debido a unha grave falta de enerxía e nutrientes necesarios para a actividade de todo o organismo. O grao extremo de hipoglucemia é coma hipoglucémico.

Estas substancias estimulan a liberación de azucre no subministro de células. As hormonas do estrés e a adrenalina, incluída inhiben a liberación de insulina no sangue. Así, mantense o equilibrio óptimo.
Outras funcións da insulina
Ademais da regulación da glicosa, a insulina ten unha serie de efectos anabolizantes e anti-catabólicos,
Os efectos anabólicos axudan a acelerar a creación e renovación de certas células, tecidos ou estruturas musculares. Grazas a elas mantense o volume de masa muscular no corpo humano, o equilibrio enerxético é controlado. O efecto anticatabólico está dirixido a inhibir a rotura de proteínas e a obesidade sanguínea. Tamén afecta o crecemento muscular e o% de graxa corporal.

Os atletas adoitan inxectar insulina para construír músculo
Que lle pasa ao corpo se non hai insulina
En primeiro lugar, o transporte de glicosa queda interrompido. A falta de insulina, non hai activación de proteínas que transporten azucre. Como resultado, as moléculas de glicosa permanecen no sangue. Hai un impacto negativo bilateral sobre:
- Condición de sangue. Debido á cantidade excesiva de azucre, comeza a engrosar. Como resultado diso, poden formarse coágulos de sangue, bloquean o fluxo sanguíneo, substancias beneficiosas e osíxeno non entran en todas as estruturas do corpo. Comeza o xaxún e a morte posterior de células e tecidos. A trombose pode levar a enfermidades graves como as varices (en distintas partes do corpo), leucemia e outras patoloxías graves. Nalgúns casos, os coágulos de sangue poden crear tanta presión dentro do vaso que este último estoupa.
- Procesos metabólicos na célula. A glicosa é a principal fonte de enerxía para o corpo. Se non é suficiente, todos os procesos intracelulares comezan a desacelerarse. Así, a célula comeza a degradarse, non se renova, non crece. Ademais, a glicosa deixa de converterse nunha reserva de enerxía e, se hai falta de enerxía, non se consumirá tecido muscular senón tecido muscular. Unha persoa comezará a perder peso rapidamente, converterase en débil e distrófica.
En segundo lugar, os procesos de anabolismo veranse perturbados. Os aminoácidos no corpo comezarán a ser absorbidos peor e, debido á súa falta, non haberá cabeza de síntese para a síntese de proteínas e a replicación do ADN. Os óns de varios elementos comezarán a entrar nas células en cantidades insuficientes, como resultado do cal o intercambio de enerxía se esmorecerá. Isto afectará especialmente ao estado das células musculares. A graxa no corpo descomposira mal, polo que unha persoa gañará peso.
Dado que o efecto anti-catabólico está esmorecido, os procesos de catabolismo comezan a prevalecer no corpo.
A lipólise proporciona a maior produción de ATP (enerxía) cando se inhibe: os ácidos graxos non se converten en enerxía senón en graxa. A hidrólise das proteínas tamén se mellora, como resultado da que a proteína se descompón. A súa falta afecta negativamente o estado dos músculos.
 Estes procesos a nivel celular afectan case inmediatamente á condición xeral do corpo.É máis difícil para unha persoa facer tarefas cotiás, sente dores de cabeza e mareos, náuseas e pode perder a conciencia. Con perda de peso severa, sente fame dos animais.
Estes procesos a nivel celular afectan case inmediatamente á condición xeral do corpo.É máis difícil para unha persoa facer tarefas cotiás, sente dores de cabeza e mareos, náuseas e pode perder a conciencia. Con perda de peso severa, sente fame dos animais.
A deficiencia de insulina pode causar enfermidades graves.
Que enfermidades provoca desequilibrio de insulina
A enfermidade máis común asociada a niveis de insulina prexudicados é a diabetes. Divídese en dous tipos:
- Dependente da insulina. A causa é a disfunción do páncreas, produce pouca insulina ou non a produce en absoluto. No corpo comezan os procesos xa descritos. Os pacientes con diabetes tipo 1 reciben insulina fóra. Isto faise mediante medicamentos especiais que conteñen insulina. Poden ser de insulina de natureza animal ou sintética. Todos estes fondos preséntanse como solucións inxectables. Na maioría das veces, as inxeccións colócanse no abdome, ombreiro, omoplatos ou na superficie dianteira das coxas.
- Independente da insulina. Este tipo de diabetes caracterízase por que o páncreas sintetiza bastante insulina, mentres que os tecidos son resistentes a esta sustancia. Perden a sensibilidade á insulina, como consecuencia da que o paciente ten unha hiperglicemia crónica. En tal situación, o azucre está regulado polo control nutricional. A inxestión de carbohidratos redúcese e ten en conta o índice glicémico de todos os alimentos consumidos. Ao paciente só se lle permite comer alimentos con hidratos de carbono lentos.
Hai outras patoloxías nas que se diagnostica un desequilibrio na insulina natural:
- Enfermidades do fígado (hepatite de todo tipo, cirrosis e outros),
- Síndrome de Cushing (un exceso crónico de hormonas que produce a corteza suprarrenal)
- Sobrepeso (incluíndo diferentes graos de obesidade),
- Insulinoma (tumor que libera involuntariamente o exceso de insulina no sangue)
- Myotonia (enfermidade do complexo neuromuscular na que se producen movementos involuntarios e cólicos musculares),
- Exceso de hormonas de crecemento,
- Resistencia á insulina
- Funcionamento deteriorado da glándula pituitaria,
- Os tumores na glándula suprarrenal (a síntese de adrenalina, que regula o nivel de azucre, está afectada),
- Outras enfermidades do páncreas (tumores, pancreatite, procesos inflamatorios, enfermidades hereditarias, etc.).

A insulina non é só unha hormona producida polo páncreas, senón tamén unha droga indispensable para a diabetes. E os propios diabéticos preocúpanse se a insulina é prexudicial e se se pode evitar. Para comezar, paga a pena determinar o tipo de enfermidade, porque coa diabetes tipo 1 é imposible sen insulina e co tipo 2 está permitido, pero nunha cantidade limitada. Ademais, o exceso de insulina tamén ten as súas características negativas.
Os beneficios da insulina
Na diabetes mellitus, o sistema endócrino non é capaz de producir a cantidade necesaria de insulina: a hormona necesaria para o metabolismo normal, que é o responsable do equilibrio enerxético. É producido polo páncreas e estimula a produción de alimentos. O corpo necesita insulina polo que asegura o seu normal funcionamento. Os beneficios da hormona maniféstanse no seguinte:
- aporta células de glicosa para que non se instalen nos vasos sanguíneos e regule o seu nivel,
- responsable do rendemento das proteínas,
- fortalece os músculos e evita a súa destrución,
- transporta aminoácidos ao tecido muscular,
- acelera a entrada ás células de potasio e magnesio.
As inxeccións de insulina na diabetes tipo 1 son vitais e na diabetes tipo 2 evitan o desenvolvemento de complicacións na vista, nos riles e no corazón.
Efectos no corpo humano
Paga a pena ter en conta que coa diabetes tipo 1 non se produce insulina ou se sintetiza moi pouco. Polo tanto, as inxeccións son vitais. Co tipo 2 prodúcese a hormona, pero non é suficiente para asegurar a absorción de glicosa en grandes cantidades debido á débil sensibilidade das células.Neste caso, as inxeccións non son especialmente necesarias, pero o diabético debe vixiar máis estritamente a nutrición. Os diabéticos deben prepararse para que a hormona teña un efecto no metabolismo das graxas, especialmente no exceso. Baixo a súa influencia, estimúlase a produción de sebo e na graxa subcutánea estimúlase a súa deposición. É difícil alimentar este tipo de obesidade. Ademais, a graxa deposítase no fígado, o que provoca hepatose. A afección está chea de insuficiencia hepática, a formación de pedras de colesterol, que interrompen a saída da bilis.
Dano á insulina
O efecto negativo da insulina no organismo ponse en práctica do seguinte xeito:
- A hormona non permite que a graxa natural se converta en enerxía, polo que esta última é retida no corpo.
- Baixo a influencia dunha hormona no fígado, mellórase a síntese de ácidos graxos, por mor da cal se acumula graxa nas células do corpo.
- Bloques lipase: unha encima responsable da descomposición da graxa.
O exceso de graxa instálase nas paredes dos vasos sanguíneos, causando aterosclerose, hipertensión arterial e alteración da función renal. A aterosclerose tamén é perigosa para o desenvolvemento de enfermidades coronarias. A insulina pode provocar reaccións adversas en forma de:
- retención de fluídos no corpo,
- problemas de visión
- hipoglucemia (forte caída de azucre),
 A insulina pode reducir moito a glicosa e provocar hipoglucemia.
A insulina pode reducir moito a glicosa e provocar hipoglucemia.Considérase dano lipodistrófico o resultado dun uso prolongado de inxeccións de insulina. As funcións do corpo non sofren, pero obsérvase un defecto cosmético. E aquí, a hipoglucemia é o efecto secundario máis perigoso, xa que a hormona pode reducir a glicosa tanto que o paciente pode perder o coñecemento ou caer en coma. Este efecto pode previrse seguindo as recomendacións do médico, en particular, administrando a hormona media hora antes da comida.
Na natureza humana hai un desexo inexplicable de colocar as etiquetas "mala" ou "boa" en calquera cousa. Esta visión demasiado "mirada" adoita facer máis mal que ben. Pode esperar que a xente xa aprendera esta lección na década dos 80, cando erroneamente culparon a graxa contida nos alimentos por todos os pecados, pero por desgraza.
3. A insulina aumenta a síntese de ácidos graxos. A insulina aumenta a síntese de ácidos graxos no fígado, o que é o primeiro paso no proceso de acumulación de graxa. Pero tamén depende da dispoñibilidade de carbohidratos en exceso - se o seu volume supera un certo nivel, quéimase inmediatamente ou almacénase como glicóxeno.
4. A insulina activa a lipoproteína lipase. A insulina activa unha encima chamada lipoproteína lipase. Se estás familiarizado coa terminoloxía médica, entón isto pode percibirse inicialmente como unha característica positiva da insulina. Despois, a lipase é un encima que descompón a graxa, entón por que non aumentar o seu volume?
Lembre que acabamos de discutir como a insulina mellora a síntese de ácidos graxos no fígado. Unha vez que estes ácidos graxos adicionais se converten en triglicéridos, son capturados por lipoproteínas (por exemplo, as proteínas VLDL - lipoproteínas de moi baixa densidade), son liberadas no torrente sanguíneo e buscan un lugar onde almacenar.
Ata agora, todo vai ben, xa que os triglicéridos non poden ser absorbidos polas células graxas. Entón, aínda que poida ter suficientes triglicéridos no torrente sanguíneo, realmente non acumularás graxa. ata que entra en xogo a lipoproteína.
En canto é activada pola insulina, a lipoproteína lipase descompón estes triglicéridos en ácidos graxos absorbibles, que son rápidamente e facilmente absorbidos polas células de graxa, son de novo convertidos en triglicéridos e permanecen nas células graxas.
5. A insulina favorece a transferencia de glicosa ás células graxas. A insulina promove a penetración da glicosa nas células graxas a través das súas membranas das células graxas. Como podes imaxinar, almacenar o exceso de glicosa nas células de graxa non leva nada bo.
Resolver o crebacabezas de insulina
Non se necesita que a insulina se produza programada nunha hora determinada do día. Vostede mesmo estimula a liberación de insulina no momento adecuado e na cantidade adecuada. E hai xeitos de controlar este proceso.
Debes decidir o que máis che interesa: construír músculos ou desfacerse da graxa.
"Só quero construír músculo!"
Se o seu principal obxectivo é construír músculo, terá que coidar os altos niveis de insulina durante todo o día.
É especialmente importante asegurar un alto nivel de insulina inmediatamente despois do exercicio, como neste momento, as membranas das células musculares son especialmente permeables á insulina e todo o que leva con ela (por exemplo, glicosa, BCAA).
"Quero desfacerse da graxa!"
Se o seu obxectivo é a perda de graxa, é preciso ter, como media, baixos niveis de insulina durante todo o día.
O primeiro pensamento nalgunhas persoas será que o xeito de desfacerse da graxa é manter a insulina baixa todo o día, todos os días. Si, pero só se as túas ideas sobre o adestramento descenderán a camiñar pola rúa.
Mesmo se non está interesado na construción muscular, aínda é moi importante iniciar polo menos algunha produción de insulina despois do adestramento de forza. Isto deterá o catabolismo inducido polo exercicio e tamén dirixirá a glicosa e aminoácidos ás células musculares. Se non, atoparás que estás perdendo valioso tecido muscular e, polo tanto, interferides co mecanismo metabólico que queima graxa.
Non queres parecer un esqueleto cuberto da pel despois de perder peso, non si? É dicir, isto é o que converterás se non dás aos teus músculos os carbohidratos e aminoácidos que realmente necesitan.
"Quero construír músculo e desfacerse da graxa."
Por desgraza, moitos non cren que sexa imposible construír músculo perdendo graxa.
Cambiar a insulina
O que queiras, recorda que este interruptor non debe permanecer na mesma posición durante meses. Manipule a insulina durante o día e podes obter unha vitoria evitando os inconvenientes.
| A súa valoración: |
Insulina natural
A propia insulina é producida polo corpo. Despois de dixerir os alimentos, os carbohidratos descompoñen a glicosa no sangue, que actúa como fonte de enerxía.
O páncreas libera insulina para axudar ao corpo a usar e transferir glicosa ao corpo. A insulina realiza toda esta actividade xunto con outras hormonas como a amilina e o glucagón.
Insulina e diabetes
En pacientes con diabetes tipo 1, o páncreas non pode producir insulina. O corpo de persoas con diabetes tipo 2 pode producir insulina, pero non son capaces de usala plenamente. Isto é de gran importancia, xa que unha variedade de danos no corpo causan altos niveis de glicosa, por exemplo:
- as placas aparecen nas arterias das extremidades inferiores, corazón e cerebro.
- As fibras nerviosas están danadas, provocando adormecemento e sensación de formigueo que comeza coas pernas e os brazos.
- aumenta o risco de cegueira, insuficiencia renal, vertedura, ataque cardíaco e amputación de brazos ou pernas.
As persoas con diabetes tipo 1 deben inxectar constantemente insulina no seu corpo para tratar a glicosa que entra no corpo a través dos alimentos.
 A acción da insulina desenvólvese de tal xeito que non pode ser absorbida, porque é dixerida con outras substancias e descomposición polo zume gástrico. É por iso que se inxecta insulina no corpo para que entre de inmediato no torrente sanguíneo.
A acción da insulina desenvólvese de tal xeito que non pode ser absorbida, porque é dixerida con outras substancias e descomposición polo zume gástrico. É por iso que se inxecta insulina no corpo para que entre de inmediato no torrente sanguíneo.
Todos os pacientes son únicos e as causas que determinan as características da enfermidade e o estilo de vida dunha persoa son importantes para o tratamento. Agora a insulina está dispoñible en máis de trinta formas diferentes, e a acción da insulina pode ser bastante diversa no tempo.
Diferéncianse entre si no método de recepción, custo e matices da acción.Algunhas variedades de insulina obtéñense usando animais, como porcos, e algunhas especies sintetízanse artificialmente.
Tipos de insulina
Os tipos de insulina que se empregan para tratar a diabetes inclúen:
- Insulina de acción rápida. A sustancia comeza a actuar aos cinco minutos. O efecto máximo prodúcese nunha hora, pero a acción termina tan rápido. Hai que facer unha inxección durante o proceso de comer alimentos. Por regra xeral, adminístrase insulina "rápida" xunto cunha acción a longo prazo.
- Curto. Insulina de acción curta ou insulina regular. O efecto deste tipo de substancias prodúcese en media hora. Pódese tomar antes das comidas. A insulina de acción curta controla os niveis de glicosa no sangue durante un pouco máis que a insulina de acción rápida.
- Insulina de media duración. A sustancia úsase a miúdo xunto con insulina rápida ou insulina de acción curta. Isto é necesario para que a insulina actúe durante moito tempo, por exemplo, polo menos medio día.
- A insulina de acción longa adoita administrarse pola mañá. Procesa glicosa ao longo do día, sempre que se use xunto con insulina de acción curta ou insulina de acción rápida.
- A insulina pre-mesturada consta de insulinas de duración media e curta. Tal insulina é administrada dúas veces ao día, antes das comidas. Normalmente, este tipo de insulina é usada por persoas que atopan dificultades na mestura de insulina por si soas, len instrucións e descubren a dosificación. Que tipo de insulina prefire o paciente depende de moitos factores diferentes.
O corpo de cada persoa reacciona de forma diferente á administración de insulina. A resposta á inxestión de insulina depende de que e cando unha persoa come, se está involucrada nos deportes e como está activa. O número de inxeccións que unha persoa pode facer, a súa idade, a frecuencia das comprobacións de glicosa, todo isto afecta á elección do tipo de insulina e ao método da súa introdución no corpo.
Fontes e estrutura
Todas as insulinas entran no corpo humano en forma de líquidos nos que se disolven. A insulina pode ser de diferentes concentracións, pero a principal: U-100 é cen unidades de insulina por 1 ml de líquido.
 Colócanse elementos adicionais na solución que impiden o crecemento das bacterias e manteñen un equilibrio neutro ácido-base. Nalgunhas persoas, estas substancias poden causar alerxias, pero tales casos son bastante raros.
Colócanse elementos adicionais na solución que impiden o crecemento das bacterias e manteñen un equilibrio neutro ácido-base. Nalgunhas persoas, estas substancias poden causar alerxias, pero tales casos son bastante raros.
Agora todo tipo de insulina dos Estados Unidos baséase na insulina humana. A primeira insulina sintética creouse na década dos 80, foi capaz de substituír completamente as insulinas animais, que se facían do páncreas de porcos e vacas.
Non obstante, algunhas persoas toleran mellor a insulina animal, polo que a FDA permite a importación de insulina natural para certas categorías de pacientes.
Insulina
O médico asistente determina o esquema óptimo para a administración de insulina para o paciente, as súas características e o estado xeral do corpo. Por regra xeral, as persoas con diabetes tipo 1 comezan a inxectarse dúas veces ao día, con diferentes tipos de insulina converténdose nunha combinación de catro tipos de substancias. Xeralmente acéptase que 3-4 inxeccións ao día proporcionen o mellor control sobre os niveis de glicosa no sangue e tamén prevén ou retrasen complicacións nos ollos, riles ou nervios que adoita levar a diabetes.
Na actualidade hai varios métodos de administración de insulina: emprega unha xeringa para pluma (inyector de pluma), xiringa ou bomba.
Unha nova xeración de xeringas e agullas é moito máis fina que as mostras antigas, o que fai que a inxección non sexa tan dolorosa. A agulla insírese debaixo da pel, no tecido adiposo das nádegas, coxas, ombreiro ou abdome.
Pluma de xiringa
A pluma de insulina véndese con insulina e ten unha dosificación. Ás veces instálase un cartucho especial na máquina. Aquí, inxectase insulina a través dunha agulla, pero utilízase un disparador en lugar dun pistón.O dispositivo é máis fácil de usar para os nenos que inxectan insulina por conta propia. Por suposto, é máis conveniente que unha botella e unha xeringa.
Unha bomba é un pequeno dispositivo que pode levar contigo. A inxulina inxectase a intervalos regulares a través dun tubo no catéter, que se coloca baixo a pel no abdome.
A principal vantaxe da bomba é que este dispositivo fai que a cantidade de glicosa no sangue sexa máis constante, reducindo ou eliminando completamente a necesidade de inxeccións.
Novos métodos
 Co tempo, un paciente diabético acostuma á necesidade de usar unha agulla, pero as inxeccións constantes son incómodas e incómodas. Os científicos están a realizar constantemente novos experimentos para formular novos métodos para a administración da insulina.
Co tempo, un paciente diabético acostuma á necesidade de usar unha agulla, pero as inxeccións constantes son incómodas e incómodas. Os científicos están a realizar constantemente novos experimentos para formular novos métodos para a administración da insulina.
Anteriormente, os desenvolvedores de novos métodos suxeriron inxectar insulina por inhalación, pero os fabricantes deixaron de vender tales dispositivos en 2007.
Quizais algún día, os spray para inxectar insulina na boca ou peches especiais da pel estarán á venda. Pero agora o paciente só pode obter bombas, xeringas e xeringas.
Fórmula química e estrutural
O efecto construtivo desta sustancia está asociado á súa estrutura molecular. Isto foi o que espertou o interese dos científicos dende o comezo do descubrimento desta hormona. Xa que a fórmula química exacta desta sustancia sintetizada faría posible o seu illamento químicamente.
Por suposto, só unha fórmula química non é suficiente para describir a súa estrutura. Pero tamén é certo que a ciencia non permanece e hoxe xa se coñece a súa natureza química. E isto permítenos mellorar cada vez máis novos desenvolvemento de medicamentos dirixidos a curar a diabetes nos humanos.
A estrutura, a súa orixe química inclúe aminoácidos e é unha especie de hormona péptida. A súa estrutura molecular ten dúas cadeas polipéptidas, cuxa formación implica residuos de aminoácidos, cuxo número total de 51. Estas cadeas están conectadas por pontes disulfuro definidas condicionalmente como "A" e "B". O grupo "A" ten 21 residuos de aminoácidos, "B" 30.
A propia estrutura e eficacia de diferentes especies biolóxicas é diferente entre si. Nos humanos, esta estrutura ten unha reminiscencia máis non da que se forma no corpo dun mono, senón da que está disposta nun porco. As diferenzas entre as estruturas de porcos e humanos só están nun único residuo de aminoácidos, que está situado na cadea B. A seguinte especie biolóxica que é similar en estrutura é un touro, cunha diferenza estrutural en tres residuos de aminoácidos. Nos mamíferos, as moléculas desta sustancia difiren aínda máis polos residuos de aminoácidos.
Funcións e o que afecta a hormona
Ao comer proteínas, a insulina, como hormona péptida, non é dixerida como ningunha outra no intestino, pero desempeña moitas funcións. Entón, o que fai esta sustancia, principalmente a insulina, desempeña un papel na redución da concentración de glicosa no sangue. Así como aumentar a permeabilidade das membranas celulares para a glicosa.
Aínda que realiza insulina e outras funcións igualmente importantes no corpo:
- Estimula a aparición no fígado e na estrutura muscular do glicóxeno - unha forma de almacenamento de glicosa nas células animais,
- Aumenta a síntese de glicóxeno,
- Reduce certa actividade enzimática que descompón as graxas e os glicóxenos,
- Permite a insulina para aumentar a síntese de proteínas e graxas,
- Controla outros sistemas humanos e afecta a absorción adecuada de aminoácidos por células,
- Suprime a aparencia de corpos cetonas,
- Suprime a rotura de lípidos.
A insulina é unha hormona que regula o metabolismo dos carbohidratos no corpo humano. O seu papel como sustancia proteica no torrente sanguíneo é baixar o azucre no sangue.
O fracaso da secreción de insulina no corpo humano, causado pola ruptura das células beta, adoita levar á deficiencia completa de insulina e ao diagnóstico da diabetes tipo 1.A violación da interacción desta sustancia no tecido leva ao desenvolvemento de diabetes tipo 2.
A que cheira esta substancia? O síntoma da diabetes, que, en primeiro lugar, chama a atención é o cheiro a acetona da boca. Debido á insuficiencia da hormona descrita, a glicosa non penetra nas células. En conexión co que a fame real comeza nas células. E a glicosa acumulada procede á formación de corpos cetonas, en relación co que aumenta o cheiro a acetona da pel e da orina. Polo tanto, cando apareza un cheiro, debes consultar inmediatamente a un médico.
A detección e produción desta sustancia no século XX como medicamento para diabéticos deu a moitas persoas a oportunidade non só de prolongar a súa vida con tal enfermidade, senón tamén de gozala plenamente.
Formación de hormonas no corpo
Só as células "B" son as responsables da produción desta sustancia no corpo humano. A hormona insulina regula o azucre e actúa sobre os procesos de graxa. Con unha violación destes procesos, a diabetes comeza a desenvolverse. A este respecto, as mentes dos científicos están enfrontadas a unha tarefa en campos como a medicina, a bioquímica, a bioloxía e a enxeñaría xenética para comprender todos os matices da biosíntese e a acción da insulina sobre o corpo para controlar máis estes procesos.
Entón, cales son as células "B" responsables da produción de insulina en dúas categorías, unha delas antiga e a outra avanzada, nova. No primeiro caso, fórmase proinsulina - non está activa e non realiza funcións hormonais. A cantidade desta sustancia determínase nun 5% e o papel que xoga no corpo aínda non está completamente claro.
A hormona insulina é secretada polas células "B" nun principio, como a hormona descrita anteriormente, coa única diferenza de que vai ao complexo Golgi, onde é procesado posteriormente. Dentro deste compoñente celular, deseñado para a síntese e acumulación de diversas substancias por encimas, sepárase o péptido C.
E logo, como resultado, fórmase insulina e a súa acumulación, envase para unha mellor conservación en recipientes secretores. Entón, se hai unha necesidade de insulina no corpo, que está asociada a un aumento da glicosa, as células "B" liberan rapidamente esta hormona no sangue.
Así o corpo humano forma a hormona descrita.
A necesidade e o papel da hormona descrita
Por que necesitamos insulina no corpo humano, por que e que papel xoga nesa substancia? O corpo humano para un traballo correcto e normal sempre suxire que para cada unha das súas células é necesario nun momento determinado:
- Saturado con osíxeno
- Os nutrientes que necesita,
- Glicosa.
Así se apoia a súa actividade vital.
E a glicosa en forma de certa fonte de enerxía é producida polo fígado e, ao entrar no corpo cos alimentos, necesita axuda para entrar en todas as células do sangue. Neste proceso, a insulina para a entrada de glicosa nas células xoga un papel no corpo humano como vehículo, proporcionando así unha función de transporte.
E, por suposto, a falta desta sustancia é literalmente fatal para o corpo e as súas células, pero un exceso pode causar enfermidades como a diabetes tipo 2, a obesidade, alterar o funcionamento do corazón, os vasos sanguíneos e incluso levar ao desenvolvemento do cancro.
En relación ao anterior, débese comprobar o nivel de insulina nunha persoa con diabetes coa maior frecuencia posible, pasar probas e buscar axuda médica.
Produción e compoñentes
A insulina natural fórmase no páncreas. O medicamento descrito neste artigo, ao ser un medicamento vital, supuxo unha verdadeira revolución entre as persoas que sofren e padecen diabetes.
Entón, que é e como se produce a insulina nos productos farmacéuticos?
Os preparados de insulina para diabéticos difiren uns dos outros:
- Nun grao ou outro,
- Orixe (ás veces insulina - bovina, porcina, humana),
- Componentes menores
- Concentración
- solución de pH
- Posibilidade de mesturar medicamentos (acción curta e prolongada).
A introdución de insulina realízase con xeringas especiais, cuxa calibración está representada polo seguinte proceso: ao tomar 0,5 ml do medicamento cunha xeringa, o paciente toma 20 unidades, 0,35 ml equivale a 10 unidades e así sucesivamente.
En que consiste esta droga? Todo depende de como o consigas. É dos seguintes tipos:
- Unha droga de orixe animal,
- Biosintético
- Enxeñaría xenética,
- Deseñado xeneticamente,
- Sintético.
A hormona porcina máis usada. Pero tal composición de insulina, que era completamente diferente ás hormonas naturais, non tivo un resultado efectivo absoluto. A este respecto, o verdadeiro éxito e efecto no tratamento da diabetes converteuse no mecanismo recombinante de acción da insulina, cuxas propiedades están satisfeitas case o 100% para as persoas con diabetes e de distintas categorías de idade.
Así, a acción da insulina recombinante deu unha boa oportunidade aos diabéticos de ter unha vida normal e plena.
Ao facer clic no botón "Enviar", acepta os termos da política de privacidade e dás o teu consentimento para o tratamento de datos persoais nos termos e para os fins especificados nela.
Por que a insulina é perigosa?
A insulina non é só unha hormona producida polo páncreas, senón tamén unha droga indispensable para a diabetes. E os propios diabéticos preocúpanse se a insulina é prexudicial e se se pode evitar. Para comezar, paga a pena determinar o tipo de enfermidade, porque coa diabetes tipo 1 é imposible sen insulina e co tipo 2 está permitido, pero nunha cantidade limitada. Ademais, o exceso de insulina tamén ten as súas características negativas.
É posible rexeitar as inxeccións de insulina?
Dicíase que a diabetes tipo 1 non pode prescindir de inxeccións e que o tipo non dependente da insulina usa a hormona como medida temporal. O organismo pode afrontar as súas funcións de forma independente, polo que pode rexeitar as inxeccións. Non obstante, hai condicións que obrigan a usar insulinoterapia:
Con base nas propiedades útiles e negativas da hormona, o seu uso en forma de inxeccións é obvio, e algúns diabéticos non poden prescindir dela, mentres que outros poden sentirse incómodos. A pesar dos efectos secundarios despois da administración, pódense eliminar de xeito independente. Por exemplo, para evitar o exceso de peso, debes axustar a dieta.
A información só se proporciona para información xeral e non se pode empregar para auto-medicamentos. Non auto-medicar, pode ser perigoso. Consulte sempre o seu médico. En caso de copia parcial ou completa de materiais do sitio, é necesaria unha ligazón activa para el.
O efecto da insulina no desenvolvemento da obesidade
A hormona insulina produce o páncreas como resposta a unha comida. Axuda ao corpo a usar a enerxía dos alimentos dirixindo nutrientes ás células. Cando o tracto dixestivo descompón os carbohidratos á glicosa, a insulina dirixe a glicosa aos sitios de almacenamento: glicóxeno muscular, glicóxeno no fígado e tecido adiposo.
Estou de acordo, sería estupendo que os nosos músculos comesen carbohidratos, pero a insulina non lle importa onde dirixilos. As persoas máis esveltas poden beneficiarse diso - para estimular a súa produción despois do adestramento para construír músculos, pero as persoas con sobrepeso deberían pasar a maior parte do tempo mantendo estable o nivel desta hormona anabolizante.
As funcións da insulina no corpo
Non teñas medo da insulina, porque ademais das súas funcións anabólicas (construír células musculares e graxas), evita a descomposición da proteína muscular, estimula a síntese de glicóxeno e asegura a entrega de aminoácidos aos músculos. A súa función principal é manter un nivel seguro de azucre no sangue.
Os problemas comezan cando a sensibilidade á insulina diminúe.Por exemplo, unha persoa come regularmente doces e engorda. Non se engorda por mor da insulina, senón por un exceso de calorías, pero no seu corpo a insulina está constantemente a un nivel elevado; constantemente se implica azucre no sangue, intentando baixala a un nivel seguro. A obesidade en si mesma crea unha carga para o corpo e cambia a composición lipídica do sangue, pero o aumento da secreción de insulina afecta ao páncreas de tal xeito que as súas células perden a sensibilidade ao mesmo. Así se desenvolve a diabetes tipo 2. Por suposto, isto non sucede nunha ou dúas semanas, pero se es obeso e se abusas dos doces está en risco.
O aumento da secreción de insulina bloquea a ruptura dos almacéns internos de graxa. Aínda que hai moito, non perderás peso. Tamén reduce o uso de graxa como fonte de enerxía, desviando o corpo a hidratos de carbono. Como se relaciona isto coa nutrición? Vexamos.
Niveis de insulina e nutrición
O corpo produce insulina en resposta á inxesta de alimentos. Hai tres conceptos que axudan a controlar o seu nivel: este é o índice glicémico (GI), a carga glicémica (GN) e o índice de insulina (AI).
O índice glicémico determina como aumenta o nivel de azucre no sangue despois de comer alimentos con hidratos de carbono. Canto maior sexa o índice, máis rápido aumenta o azucre e máis insulina produce o corpo. Os alimentos cun baixo IG están caracterizados por un maior contido en fibra (grans integrais, verduras e vexetais non amidónicos), e os produtos cunha alta IG son caracterizados por un baixo contido en fibra dietética (cereais procesados, patacas, doces). Así, no arroz branco, o IG é 90 e no pardo - 45. Durante o tratamento térmico, a fibra dietética destrúese, o que aumenta o IG do produto. Por exemplo, a IG de cenorias crúas é de 35, e fervida - 85.
A carga glicémica permítelle descubrir como afectará ao corpo unha parte específica de carbohidratos. Científicos de Harvard descubriron que canto maior sexa a porción de hidratos de carbono, maior é o aumento da insulina. Polo tanto, ao planificar as comidas, debes controlar racións.
Para calcular a carga, úsase a fórmula:
(Produto GI / 100) x contido en carbohidratos por porción.
GN baixo - ata 11, medio - de 11 a 19, alto - de 20.
Por exemplo, unha porción estándar de fariña de avea 50 g contén 32,7 carbohidratos. A fariña de avea é de 40 anos.
(40/100) x 32,7 = 13,08 - GN medio.
Do mesmo xeito, calculamos unha porción de xeado de xeado 65 g. O índice glicémico de xeado 60, unha porción 65 g, carbohidratos por porción 13,5.
(60/100) x 13,5 = 8,1 - GN baixo.
E se para o cálculo tomamos unha dobre porción de 130 g, entón obtemos 17,5 - preto do alto GN.
O índice de insulina mostra como aumenta esta hormona en resposta a comer alimentos proteicos. A IA máis alta para ovos, queixo, tenreira, peixe e feixón. Pero recorda que esta hormona está implicada tanto no transporte de hidratos de carbono como no transporte de aminoácidos. Polo tanto, este parámetro debe telo en conta polas persoas con diabetes. Polo demais, é menos importante.
Que conclusións podemos extraer disto?
Os produtos cun baixo índice glicémico non só reducirán a secreción de insulina, senón que tamén proporcionarán unha sensación de saciedade a longo prazo debido ao contido de fibra. Estes alimentos deben ser a base dunha dieta para a perda de peso.
A limpeza de fibras e o tratamento térmico aumentan a IG dos alimentos cando a fibra na dieta e a presenza de graxa frean a absorción dos alimentos. Canto máis lenta sexa a absorción, menor será o aumento do azucre no sangue e menos produción de insulina. Intente comer proteínas e hidratos de carbono xuntos, non evite as verduras e non teñas medo das graxas.
É importante controlar porcións. Canto maior sexa a porción, maior será a carga no páncreas e máis insulina libera o corpo. Neste caso, a nutrición fraccionada pode axudar. Comer de forma fraccionada, evitarás unha elevada carga glicémica e estouridos hormonais.
Un exceso de calquera alimento leva á obesidade e a obesidade adoita causar diabetes. Debes crear un déficit de calorías na túa dieta, equilibrar a dieta e controlar a calidade e a cantidade de hidratos de carbono que hai nela. As persoas con mala sensibilidade á insulina deben consumir menos hidratos de carbono, pero máis proteínas e graxas como parte do seu contido calórico.
Pode determinar a súa sensibilidade subxectivamente. Se despois dunha gran porción de hidratos de carbono séntese alerta e enerxética, o seu corpo normalmente produce insulina. Se estás canso e con fame despois dunha hora, entón aumenta a secreción: debes prestar máis atención á dieta.
A deficiencia de calorías, a nutrición fraccionada, a elección de alimentos con baixo IG, control das porcións e hidratos de carbono axudarán a manter os niveis de insulina estables e a perder peso máis rápido. Non obstante, se hai sospeita de diabete, debes consultar inmediatamente a un médico.
Está prohibida a copia deste artigo total ou parcialmente.
Que é a insulina nociva para a saúde e o corpo con diabetes?
A insulina é unha hormona producida no páncreas. Participa en varios enlaces metabólicos e é o responsable de manter o equilibrio enerxético no corpo.
Con falta de produción, a diabetes tipo 1 desenvólvese e, se non comeza a inxectar insulina, unha persoa enfróntase á morte. Na diabetes tipo 2, a produción de insulina pode ser normal e incluso elevada, pero o tecido non a percibe. Nestes casos, a insulina é prexudicial, non se indica a súa administración e é mesmo perigosa.
O exceso de insulina no sangue pode provocar o desenvolvemento da chamada síndrome metabólica: obesidade, presión alta, exceso de colesterol, graxas e glicosa no sangue. Os mesmos trastornos poden acompañar a administración de insulina sen indicios, por exemplo, para o crecemento muscular en atletas.
Calidades útiles da insulina
A liberación de insulina prodúcese cando a glicosa entra no torrente sanguíneo, polo que cada comida é un estimulante da liberación desta hormona.
Normalmente, asegura a entrega de nutrientes ás células, o que proporciona condicións para a súa existencia.
No corpo, a insulina realiza unha serie de funcións que aseguran a actividade vital. Os beneficios da insulina no corpo maniféstanse en tales accións:
- Reduce o nivel de glicosa no sangue e aumenta a súa absorción por parte das células.
- Aumenta o crecemento do tecido muscular estimulando a produción de proteínas nas células.
- Prevén a rotura muscular.
- Transporta aminoácidos ao tecido muscular.
- Acelera o fluxo de potasio, magnesio e fosfato cara ás células.
- Estimula a síntese de glicóxeno no fígado.
O efecto da insulina no metabolismo das graxas
O dano máis estudado da insulina no desenvolvemento de trastornos do metabolismo das graxas. Leva ao desenvolvemento da obesidade, na que o peso redúcese con gran dificultade.
A deposición de graxa no fígado leva a hepatose graxa - a acumulación de graxa dentro da célula do fígado con posterior substitución por tecido conectivo e o desenvolvemento de insuficiencia hepática. As pedras de colesterol fórmanse na vesícula biliar, o que orixina unha violación da saída da bilis.
A deposición de graxa na graxa subcutánea forma un tipo especial de obesidade: a deposición de graxa predominante no abdome. Este tipo de obesidade caracterízase por unha baixa sensibilidade á dieta. Baixo a influencia da insulina, estimúlase a produción de sebo, os poros do rostro amplíanse, desenvólvese o acne.
O mecanismo de acción negativa nestes casos ponse en marcha en varias direccións:
- A encima lipasa está bloqueada, que descompón a graxa.
- A insulina non permite que a graxa se transforme en enerxía, xa que contribúe á combustión da glicosa. Restos de graxa en forma acumulada.
- No fígado, baixo a influencia da insulina, mellórase a síntese de ácidos graxos, o que conduce á deposición de graxa nas células do fígado.
- Baixo a súa acción, a penetración de glicosa nas células de graxa aumenta.
- A insulina promove a síntese de colesterol e inhibe a súa descomposición por ácidos biliares.
Como resultado destas reaccións bioquímicas no sangue, o contido de graxa de alta densidade aumenta e deposítanse nas paredes das arterias. Aterosclerose desenvólvese. Ademais, a insulina contribúe a estreitar o lumen dos vasos sanguíneos, estimulando o crecemento do tecido muscular na parede vascular. Tamén evita a destrución de coágulos de sangue que obstruen o vaso.
Coa aterosclerose, a enfermidade coronaria avanza, o tecido cerebral está afectado co desenvolvemento de ictus, a hipertensión arterial prodúcese e a función renal está afectada.
Os efectos do aumento da insulina no sangue
A insulina é un estimulante do crecemento dos tecidos, causando unha división celular acelerada. Cunha diminución da sensibilidade á insulina, o risco de tumores de mama aumenta, mentres que un dos factores de risco son os trastornos concomitantes en forma de diabetes tipo 2 e graxa alta no sangue e, como xa sabes, a obesidade e a diabetes van sempre xuntas.
Ademais, a insulina é a responsable da retención de magnesio dentro das células. O magnesio ten a propiedade de relaxar a parede vascular. En caso de violación da sensibilidade á insulina, o magnesio comeza a excretarse do corpo e o sodio, pola contra, retrasase, o que provoca un estreitamento dos vasos sanguíneos.
Está demostrado o papel da insulina no desenvolvemento de varias enfermidades, mentres que, non sendo a súa causa, crea condicións favorables para a progresión:
- Hipertensión arterial.
- Enfermidades oncolóxicas.
- Procesos inflamatorios crónicos.
- Enfermidade de Alzheimer.
- Miopía.
- A hipertensión arterial desenvólvese debido á acción da insulina sobre os riles e o sistema nervioso. Normalmente, baixo a acción da insulina, prodúcese vasodilatación, pero en condicións de perda de sensibilidade, o departamento simpático do sistema nervioso actívase e os vasos estreitan, o que leva a un aumento da presión arterial.
- A insulina estimula a produción de factores inflamatorios - enzimas que apoian os procesos inflamatorios e inhiben a síntese da hormona adiponectina, que ten un efecto antiinflamatorio.
- Hai estudos que demostran o papel da insulina no desenvolvemento da enfermidade de Alzheimer. Segundo unha teoría, unha proteína especial sintetízase no corpo que protexe as células cerebrais da deposición de tecido amiloide. Esta sustancia é a amiloide, que fai que as células do cerebro perdan as súas funcións.
A mesma proteína protectora controla o nivel de insulina no sangue. Polo tanto, cun aumento dos niveis de insulina, gastan todas as forzas na súa diminución e o cerebro queda sen protección.
As altas concentracións de insulina no sangue provocan unha alargación do globo ocular, o que reduce a posibilidade dun foco normal.
Ademais, houbo unha progresiva frecuente de miopía na diabetes mellitus tipo 2 e na obesidade.
Como aumentar a sensibilidade dos tecidos á insulina
Para evitar o desenvolvemento da síndrome metabólica, hai que observar as seguintes recomendacións:
- Restrición alimentaria de alimentos ricos en colesterol (carne graxa, comidas, lardo, comida rápida).
- Reducindo a inxestión de hidratos de carbono sinxelos debido á eliminación completa de azucre da súa dieta.
- A dieta debe ser equilibrada, xa que a produción de insulina é estimulada non só por hidratos de carbono, senón tamén por proteínas.
- O cumprimento da dieta e a ausencia de lanches frecuentes, especialmente cos alimentos azucrados.
- A última comida debe ser 4 horas antes de durmir, xa que a cea tardía provoca liberación de insulina e danos en forma de deposición de graxa.
- Con aumento do peso corporal, mantendo os días de xexún e xaxún a curto prazo (só baixo a supervisión dun médico).
- Introdución á dieta de alimentos con suficiente contido en fibra.
- Actividade física obrigatoria en forma de paseos diarios ou exercicios terapéuticos.
- A introdución de preparados de insulina só pode ser a falta da súa produción - coa diabetes tipo 1, no resto de casos isto leva ao desenvolvemento de enfermidades metabólicas.
- Coa terapia con insulina, o control constante dos niveis de glicosa é importante para evitar a sobredose.
Hai moitos mitos arredor da insulina: no vídeo neste artigo serán refutados con éxito.
Comentarios
Idiots, e vostede asume a responsabilidade para eses "dunnoes" que, sen estupendo, correrán inmediatamente ás farmacias para buscar ins, e logo comezarán a morrer en paquetes de hipo ?? Ou vexetais despois de coma para manterse de vida?
Crítico, leu o artigo?
Non é unha palabra sobre a insulina inxectable.
Artigo sobre insulina endóxena.
En canto ao perigo, estou de acordo. Cada ano hai lanzamentos que morren por hipoglucemia ou se converten en vexetais. Claro que non escriben sobre isto nos xornais e non aparecen na televisión.
o que queiras, recorda que este interruptor non debe permanecer na mesma posición durante meses. Manipula insulina durante o día e podes obter unha vitoria evitando
Para reducir os niveis de graxa, non podes comer hidratos de carbono cun alto índice glicémico despois dun adestramento (actividade física prolongada), hai unha lista destes produtos no sitio. Engadín que antes de adestrarme, se necesitas desfacerse da graxa, é mellor comer trigo mouro e verduras que non conteñan almidón (durante o adestramento, tes menos sede e masticas con máis alegría).
Oooh! Grazas polo descifrado e pola información! E eu só estaba facendo as cousas mal.
Superpropro , os hidratos de carbono cun alto índice glicémico non son só contraindicados inmediatamente despois do adestramento, senón polo contrario necesítanse e requírense
Pero hai pouco PERO!
Cal.
Explicareino cun exemplo: o teu peso = 80 kg, entón 80 gramos de hidratos de carbono cun índice glicémico alto deberían estar "plantados" (se pesa 90 kg, significa 90 gramos) sen medo a ti mesmo. Esta é exactamente a figura que caracteriza o seu subministro aproximado de glicóxeno no corpo. Isto aumentará inmediatamente o nivel de azucre no sangue, o que implicará unha serie de aspectos positivos: deterá a resíntese (descomposición) do tecido muscular baixando o nivel de hormonas destrutoras (cartisol e adrenalina) e permitirá iniciar de inmediato a recuperación do glicóxeno. E aínda así (que a min mesmo me sorprendeu cando lin unha fonte) mellorará aínda máis o efecto da queima de graxa. Pero non se pode superar esta cifra, xa que inmediatamente o exceso destes carbohidratos rápidos é "redistribuído" aos lados.
Ben, se bebeu inmediatamente Aminka ao final do teu adestramento, a insulina case liberada inmediatamente despois de tomar esta dose de hidratos de carbono (cun índice glicémico alto) comezará a transportalos directamente aos músculos!
Os hidratos de carbono cun alto índice glicémico (rápido) están contraindicados ao longo do día (agás - inmediatamente despois do tempo de adestramento).
Falando en ruso: se comiches hidratos de carbono cun índice glicémico elevado, o nivel de azucre no sangue acaba de explotar, o sangue comeza a engrosar en consecuencia, é problemático bombear sangue máis groso ao corazón por todo o corpo. Despois libera a insulina para neutralizar o azucre (viscosidade) no sangue. Se a inxestión de (hidratos de carbono rápidos) foi xusto despois do adestramento ou ao final do adestramento, os hidratos de carbono rápidos comezan a converterse en glicóxeno muscular e hepático e excedentes aos lados (se superou a cifra permitida. Pero tamén hai un matiz aquí: como deu o mellor ao adestramento - é dicir, canto se gastou glicóxeno. Pode que tivese unha formación restauradora ou mediocre en todos os aspectos, entón o número permitido debe ser debaixo!
E se a inxestión de hidratos de carbono cun índice glicémico elevado foi durante o día antes do adestramento, entón o máis probable é que se redistribuíse inmediatamente aos teus lados cunha probabilidade do 100%. Aquí é importante comer hidratos de carbono CON ÍNDICE DE GLICEMÍA BAIXA durante a primeira metade do día (especialmente pola mañá!).Isto permitiralle elevar o nivel de azucre no sangue (repostos gastados durante a noite) lixeiramente, o que axudará ao corpo a usar esta enerxía durante un tempo máis longo (en comparación cos hidratos de carbono rápidos), e así non darlle ao corpo o mando de neutralizar o azucre no sangue e almacenándoa nos lados.
PS: o artigo presentado é moi competente e NECESARIO! De feito, isto axudará EN TEMPO a "cambiar o interruptor" para recargar ou cargar todos os sistemas do corpo con enerxía sen prexudicalo en forma de quilos de graxa.
Todo depende dos teus obxectivos, aprende a cambiar este conmutador en función deles.
Os receptores de insulina atópanse principalmente no fígado, músculos e tecido adiposo. Constan de 2 subunidades α situadas fóra da célula e que son a parte recoñecida, e 2 subunidades β que atravesan a membrana celular a través da actividade e teñen actividade de tirosina quinase. A insulina únese ás subunidades α, aumenta a actividade da tirosina quinase das subunidades β, o que conduce á fosforilación de proteínas dentro da célula: proteínas que transportan glicosa, proteínas que transportan ións de potasio e fosfato á célula, hexokinase, glicóxeno sintetasa e outras, o que leva a un cambio nos procesos metabólicos. Entón o complexo de insulina co receptor entra na célula, onde se descompón. O receptor reintegra na membrana e a insulina promove a absorción de aminoácidos polas células, activa as funcións da proteína ribosómica e é dixerida por lisosomas.
(transportador de glicosa, sistema de difusión facilitada pola glicosa)
Sitios de inxección
A insulina para a maior absorción pódese introducir no estómago. Ademais, os pacientes inxectan a sustancia na parte superior do ombreiro. A administración máis lenta de insulina será se a introduces nas cadeiras ou nas nádegas.
Para o tratamento da diabetes, é importante usar regularmente un método e lugar de administración da insulina sen cambiar. Non obstante, para evitar o engrosamento ou a acumulación de tecido adiposo, o sitio de inxección debe ás veces ser cambiado. O mellor é alternar ao redor do lugar de inxección e saber inxectar insulina correctamente.
Seguimento
Como complemento á insulina, monitoranse os niveis de glicosa. Absolutamente todo pode afectar o nivel de glicosa no sangue: o que come unha persoa, cando come, como fai deporte, que emocións experimenta, como cura outras enfermidades, etc. Moitas veces os mesmos detalles do estilo de vida poden ter efectos diferentes no curso da diabetes en persoas diferentes e nunha soa persoa, pero nunha etapa diferente da vida. Por iso, é importante medir a glicosa varias veces ao día, tomando sangue dun dedo.
A diabetes tipo 1 é unha enfermidade que dura toda a vida polo que require coidados ao longo da vida. É importante comprender todos os aspectos da enfermidade, isto fará máis sinxelo e sinxelo o seguimento do tratamento.
Efectos da insulina
A insulina xoga un papel crucial nos procesos metabólicos, é un biocatalizador. A sustancia promove o transporte de glicosa do sangue aos tecidos. Ademais, a insulina está implicada na conversión da glicosa no músculo esquelético e do fígado en glicóxeno.
 A insulina mellora a función de permeabilidade das membranas biolóxicas para aminoácidos, glicosa, osíxeno e ións. Estimula o consumo destas substancias por tecidos. A insulina está implicada na fosforilación oxidativa debido á activación do ciclo de reacción da hexokinase e ácidos tricarboxílicos. Estes procesos son clave para o metabolismo da glicosa.
A insulina mellora a función de permeabilidade das membranas biolóxicas para aminoácidos, glicosa, osíxeno e ións. Estimula o consumo destas substancias por tecidos. A insulina está implicada na fosforilación oxidativa debido á activación do ciclo de reacción da hexokinase e ácidos tricarboxílicos. Estes procesos son clave para o metabolismo da glicosa.
A glicosa atópase na maior parte dos tecidos no líquido intersticial e na glucohexokinase dentro das células. A insulina, aumentando a permeabilidade das membranas celulares, promove a incorporación de glicosa ao citoplasma das células, onde un encima actúa sobre ela. A tarefa do encima é inhibir a actividade da glicosa-6-fosfatase, que cataliza a glicogolólise.
A insulina aumenta os efectos anabólicos nas células, é dicir, aumenta a síntese de lípidos, proteínas e ácidos nucleicos e por iso se usa a insulina na musculación. Ademais, actúase a oxidación de ácidos graxos, o que afecta ao funcionamento de todo o organismo. O factor anticatabólico consiste en inhibir a gliconeoxénese e evitar a deshidroxenación de ácidos graxos libres e a aparición de precursores da glicosa.
Cunha diminución na sensibilidade do tecido á hormona endóxena ou a deficiencia de insulina, o corpo perde a capacidade de consumir glicosa, o que leva ao desenvolvemento de diabetes mellitus. Os principais síntomas da diabetes son:
- Poliuria (6-10 litros diarios) e sede,
- Hiperglicemia (6,7 mmol-l "1 e superior, determinada no estómago baleiro),
- Glucosuria (10-12%),
- Diminución da cantidade de glicóxeno nos músculos e no fígado,
- Metabolismo da proteína prexudicado,
- Oxidación insuficiente das graxas e aumento da súa cantidade no sangue (lipidemia),
- Acidosis metabólica (cetonimia).
O coma diabético pode producirse con diabetes mellitus grave. Se hai un baixo nivel de insulina activa no sangue, entón aumenta a concentración de glicosa, aminoácidos e ácidos graxos libres. Todo isto é substancias que están directamente implicadas na patoxénese da arteriosclerose e da angiopatía diabética.
O complexo "insulina + receptor" vai dentro da célula, onde se libera insulina e actúa. Estimula o movemento da glicosa polas membranas celulares e afecta a súa utilización por tecido adiposo e muscular.
A insulina afecta á síntese de glicóxeno, inhibe a conversión de aminoácidos en glicosa. É por iso que é útil facer unha inxección de insulina inmediatamente despois do exercicio. Tamén a insulina participa na entrega de aminoácidos á célula. E isto ten un efecto positivo no crecemento das fibras musculares.
As manifestacións negativas da insulina inclúen a súa capacidade para aumentar a deposición de triglicéridos no tecido adiposo, á súa vez, isto estimula o volume da capa de graxa subcutánea, que é exactamente o enorme menos que a hormona insulina libera.
O nivel de glicosa está normalmente no rango de 70-110 mg / dl, se unha marca inferior a 70 mg / dl é recoñecida como un estado hipoglucemico. Pero superar a norma durante varias horas despois de comer considérase unha condición normal.
Despois de tres horas, o nivel de glicosa debería baixar ao seu valor habitual. Se despois de comer, o nivel de glicosa no sangue supera e é de 180 mg / dl, esta condición denomínase hiperglicémica.
Se o nivel de glicosa dunha persoa despois de beber unha solución acuosa de azucre comeza a 200 mg / dl, e non só unha vez, senón despois de varias probas, pode afirmarse con seguridade que unha persoa ten diabetes.
Insulina hormonal
A honra de crear os primeiros traballos que abriron o camiño para o descubrimento da hormona pertence ao científico ruso Leonid Sobolev, que en 1900 propuxo usar o páncreas para obter un fármaco antidiabético e deu o concepto de que é a insulina. Pasáronse máis de 20 anos en novas investigacións e logo de 1923 comezou a produción industrial de insulina. Hoxe, a hormona está ben estudada pola ciencia. Participa na distribución de hidratos de carbono, responsable do metabolismo e a síntese de graxa.
Que órgano produce insulina
O páncreas, onde se atopan os conglomerados de células B, coñecidas polo mundo científico como illas de Lawrence ou illotes páncreas, serve como órgano produtor de insulina. A gravidade específica das células é pequena e só representa o 3% da masa total do páncreas. A produción de insulina por células beta prodúcese, un subtipo de proinsulina é secretado pola hormona.
O que é o subtipo de insulina non se sabe completamente. A propia hormona, antes de tomar a súa forma definitiva, entra no complexo celular de Golgi, onde se finaliza ao estado dunha hormona de pleno dereito.O proceso remata cando a hormona se coloca en gránulos especiais do páncreas, onde se almacena ata que unha persoa toma comida. O recurso das células B é reducido e esgotado rapidamente cando unha persoa abusa de alimentos sinxelos en carbohidratos, o que é a causa da diabetes.
Cal é a hormona insulina: este é o regulador metabólico máis importante. Sen ela, a glicosa que entra no corpo a través dos alimentos non pode entrar na célula. A hormona aumenta a permeabilidade das membranas celulares, como resultado da que a glicosa é absorbida no corpo celular. Ao mesmo tempo, a hormona promove a conversión da glicosa en glicóxeno, un polisacárido que contén un depósito de enerxía, que é usado polo corpo humano segundo sexa necesario.
As funcións da insulina son diversas. Proporciona a función das células musculares, afectando os procesos de metabolismo de proteínas e graxas. A hormona xoga o papel dun informante do cerebro, que segundo os receptores determina a necesidade de hidratos de carbono rápidos: se hai moito del, o cerebro chega á conclusión de que as células morren de fame e é necesario crear reservas. O efecto da insulina no corpo:
- Evita que os aminoácidos importantes se descompoñan en azucres simples.
- Mellora a síntese de proteínas - o fundamento da vida.
- Non permite que as proteínas dos músculos se desintegren, prevén a atrofia muscular - efecto anabólico.
- Limita a acumulación de corpos cetonas, cuxa cantidade excesiva é mortal para os humanos.
- Promove o transporte de ións de potasio e magnesio.
O papel da insulina no corpo humano
Unha deficiencia de hormona está asociada a unha enfermidade chamada diabetes. Os que padecen esta enfermidade vense obrigados a inxectar regularmente doses de insulina adicionais no sangue. O outro extremo é un exceso de hormona, a hipoglucemia. Esta enfermidade leva a un aumento da presión arterial e unha diminución da elasticidade vascular. Aumenta o aumento da secreción de insulina polo hormono glucagón producido polas células alfa dos illotes páncreas de Langerhans.
Tecido dependente da insulina
A insulina estimula a produción de proteínas nos músculos, sen a cal o tecido muscular non é capaz de desenvolverse. A formación de tecido adiposo, que normalmente realiza funcións vitais, é imposible sen unha hormona. Os pacientes que comezan a diabetes enfróntanse á cetoacidosis, unha forma de trastorno metabólico no que se produce a inanición intracelular de choque.
Insulina no sangue
As funcións da insulina inclúen soportar a cantidade correcta de glicosa no sangue, regular o metabolismo de graxas e proteínas, transformar os nutrientes en masa muscular. Nun nivel normal da materia, ocorre o seguinte:
- síntese de proteínas para a construción muscular,
- mantense o equilibrio do metabolismo e do catabolismo,
- estimula a síntese de glicóxeno, o que aumenta a resistencia e a rexeneración das células musculares,
- aminoácidos, glicosa, potasio entran nas células.

A concentración de insulina mídese en µU / ml (0,04082 mg de substancia cristalina tómase como unha unidade). As persoas saudables teñen un indicador de 3-25 a tales unidades. Para os nenos, permítese unha diminución de 3 a 20 μU / ml. Nas mulleres embarazadas, a norma é diferente - 6-27 mkU / ml, nas persoas maiores de 60 anos este indicador é de 6-35. Un cambio na norma indica a presenza de enfermidades graves.
Elevado
Un exceso prolongado dos niveis normais de insulina ameaza con cambios patolóxicos irreversibles. Esta condición prodúcese debido á caída dos niveis de azucre. Podes entender o exceso de concentración de insulina por signos: tremores, sudoración, palpitaciones, ataques súbitos de fame, náuseas, desmaio, coma. Os seguintes indicadores afectan ao aumento dos niveis hormonais:
- actividade física intensa,
- estrés crónico
- enfermidades do fígado e do páncreas,
- obesidade
- violación da resistencia das células aos carbohidratos,
- ovario poliquístico,
- fallo da función das glándulas hipofisarias,
- cancro e tumores benignos da glándula suprarrenal.
Reducido
A diminución da concentración de insulina prodúcese debido ao estrés, esforzo físico intenso, esgotamento nervioso, consumo diario dunha gran cantidade de hidratos de carbono refinados. A deficiencia de insulina bloquea o fluxo de glicosa, aumentando a súa concentración. Como resultado, hai unha forte sede, ansiedade, ataques súbitos de fame, irritabilidade e micción frecuente. Debido aos síntomas similares de insulina baixa e alta, o diagnóstico realízase con estudos especiais.
Que insulina está feita para diabéticos
A cuestión das materias primas para a fabricación da hormona preocupa a moitos pacientes. A insulina no corpo humano é producida polo páncreas e os seguintes tipos obtéñense artificialmente:
- Carne de porco ou bovina - de orixe animal. Para a fabricación de páncreas de animais usados. A preparación de materias primas de carne de porco contén proinsulina, que non se pode separar, convértese nunha fonte de reaccións alérxicas.
- Biosintético ou modificado porco - obtense unha preparación semisintética substituíndo aminoácidos. Entre os beneficios están a compatibilidade co corpo humano ea ausencia de alerxias. Desvantaxes: escaseza de materias primas, complexidade do traballo, alto custo.
- A enxeñería xenética recombinante - chámase "insulina humana" doutro xeito, porque é completamente idéntica á hormona natural. A sustancia é producida por encimas de cepas de levadura e E. coli modificada xeneticamente.

Instrucións para o uso de insulina
As funcións da insulina son moi importantes para o corpo humano. Se vostede é un diabético, ten unha derivación dun médico e unha receita segundo a cal o medicamento se entrega de balde en farmacias ou hospitais. En caso de urxencia pódese mercar sen receita médica, pero hai que observar a dosificación. Para evitar sobredose, lea as instrucións de uso da insulina.
Indicacións de uso
Segundo as instrucións en cada paquete da preparación da insulina, as indicacións para o seu uso son a diabetes mellitus tipo 1 (tamén chamada dependente da insulina) e, nalgúns casos, a diabetes mellitus tipo 2 (non dependente da insulina). Entre estes factores inclúese a intolerancia aos axentes hipoglucémicos orais, o desenvolvemento de cetose.
Administración de insulina
O médico prescribe o medicamento despois do diagnóstico e análises de sangue. Para o tratamento da diabetes use drogas de diferentes duración de acción: curto e longo. A elección depende da gravidade do curso da enfermidade, da condición do paciente, da velocidade de inicio da acción do medicamento:
- A preparación de acción curta está destinada á administración subcutánea, intravenosa ou intramuscular. Ten un efecto de baixada de azucre rápido, curto, adminístrase 15-20 minutos antes das comidas varias veces / día. O efecto prodúcese en media hora, como máximo - en dúas horas, só aproximadamente seis horas.
- Acción longa ou prolongada: ten un efecto que dura entre 10 e 36 horas, pode reducir o número diario de inxeccións. As suspensións adminístranse intramuscular ou subcutaneamente, pero non por vía intravenosa.
As xeringas úsanse para facilitar a inserción e o cumprimento da dosificación. Unha división corresponde a un certo número de unidades. Normas para a insulinoterapia:
- manter os preparativos na neveira e os iniciados a temperatura ambiente, quentar o produto antes de entrar nel, porque o máis frío é máis débil,
- é mellor introducir unha hormona de acción curta baixo a pel do abdome - inxectada na coxa ou por riba do glútex actúa máis lentamente, aínda peor - no ombreiro,
- Inxectase un medicamento de acción longa na coxa esquerda ou dereita
- faga cada inxección nunha zona diferente,
- con inxeccións de insulina, capte toda a zona do corpo. Para evitar dor e compactación,
- de volta da última inxección polo menos 2 cm,
- non trates a pel con alcol, destrúe a insulina,
- se o fluído flúe, a agulla foi inserida de forma incorrecta - hai que mantela nun ángulo de 45-60 graos.

Efectos secundarios
Con administración subcutánea de fármacos, é posible o desenvolvemento de lipodistrofia no lugar da inxección. Moi raramente, pero hai aparición de reaccións alérxicas. Se ocorren, é necesaria a terapia sintomática e un axente de substitución. As contraindicacións para o ingreso son:
- hepatite aguda, cirrosis, ictericia, pancreatite,
- nefrite, urolitíase,
- defectos cardíacos descompensados.
Prezo da insulina
O custo da insulina depende do tipo de fabricante, do tipo de fármaco (curta / longa duración de acción, materia prima) e do volume de envase. O prezo de 50 ml da droga Insulinum é de aproximadamente 150 rublos en Moscova e San Petersburgo. Insuman cunha pluma de xeringa - 1200, a suspensión Protafan ten un prezo de aproximadamente 930 rublos. O nivel de farmacia tamén afecta canto custa a insulina.
Hai moitos conceptos erróneos sobre a insulina. A incapacidade de explicar tal situación é por que algunhas persoas manteñen o seu peso de 90 kg por 250 g de hidratos de carbono por día, mentres que outras dificilmente manteñen o seu peso de 80 kg por 400 g de hidratos de carbono, plantexa moitas cuestións. É hora de descubrilo todo.

Información xeral sobre insulina
A insulina é unha hormona que regula os niveis de glicosa no sangue. Cando unha persoa come unha porción de hidratos de carbono, o nivel de glicosa no sangue aumenta. O páncreas comeza a producir a hormona insulina, que comeza a usar glicosa (despois de deixar os seus propios procesos de produción de glicosa polo fígado), estendéndoa polas células de todo o corpo. Nunha persoa sa, cando os niveis de glicosa no sangue diminúen, a insulina deixa de producirse. A relación entre insulina e células é sa.
Con sensibilidade á insulina prexudicada, o páncreas produce moita insulina. O proceso de penetración da glicosa nas células é difícil, a presenza de insulina no sangue faise moi longa, o que leva a consecuencias nocivas (diminúe).
Non obstante, a insulina non é só un regulador do azucre no sangue. Tamén estimula a síntese de proteínas musculares. Tamén inhibe a lipólise (rotura de graxa) e estimula a lipoxénese (acumulación de reservas de graxa).

A insulina axuda a transportar a glicosa ás células e a penetrar a través das membranas celulares
Con esta última función está asociada a súa mala reputación. Así que algúns argumentan que unha dieta rica en alimentos que estimulen a produción de insulina aumentará certamente con exceso de peso. Este non é máis que un mito, que se disipará a continuación.
O efecto fisiolóxico da insulina sobre diversos procesos do corpo:
- Asegurando o fluxo de glicosa ás células. A insulina aumenta a permeabilidade das membranas celulares en 20 veces para a glicosa, proporcionándoa combustible.
- Estimula a síntese, inhibe a caries no fígado e nos músculos.
- Provoca hipoglucemia (baixar o azucre no sangue).
- Estimula a síntese e inhibe a descomposición de graxas.
- Estimula os depósitos de graxa no tecido adiposo.
- Estimula a síntese e inhibe a descomposición de proteínas.
- Aumenta a permeabilidade das membranas celulares para aminoácidos.
- Estimula a síntese de i-RNA (información clave para os procesos de anabolismo).
- Estimula a produción e aumenta o efecto da hormona do crecemento.
Unha lista completa de funcións pódese atopar no libro de referencia V. K. Verin, V.V. Ivanov, "HORMONES E SEUS EFECTOS" (San Petersburgo, TOLIANT, 2012).
A insulina é un amigo ou inimigo?
A sensibilidade das células á insulina nunha persoa sa depende moito da composición do corpo (porcentaxe de músculo e graxa). Canto máis músculos no corpo, máis enerxía necesitas para obter para alimentalos. As células musculares dunha persoa muscular son máis propensas a consumir nutrientes.
A figura seguinte mostra un gráfico dos niveis de insulina en persoas cunha baixa porcentaxe de graxa e obesidade. Como se pode ver, incluso en períodos de xaxún, o nivel de insulina en persoas obesas é maior.Nas persoas cunha pequena porcentaxe de graxa, a taxa de absorción de nutrientes é maior, polo tanto, a presenza de insulina no sangue é máis curta no tempo que en persoas cheas, a absorción de nutrientes é moito máis lenta.
A insulina é unha hormona pancreática. Esta é a única hormona que pode reducir a glicosa. Afecta significativamente o funcionamento do fígado e dos músculos. Coa súa escaseza, cesan o seu traballo.
A produción de insulina é estimulada por un aumento da glicosa no sangue. Ademais, algunhas outras hormonas, potasio, calcio, ácidos graxos, teñen unha propiedade similar. Coa intensa produción de glucagón (outra hormona pancreática), suprímese a secreción de insulina.
A insulina non está formada por todas as células do páncreas, senón só por un tipo deles: células beta.
A tarefa principal da insulina é controlar a absorción de glicosa, reducindo a súa concentración no sangue. Neste sentido, ten varias funcións:
- estimulación da absorción de glicosa por células,
- produción de encimas responsables da glicólise (proceso de oxidación da glicosa),
- estimulación da produción de glicóxeno, aumento da absorción de glicosa por fígado e células musculares,
- evitando a rotura de glicóxeno e graxas,
- supresión das propiedades do fígado dirixidas á acumulación de glicosa.
Feito: o nivel desta hormona fluctúa ao longo do día: aumenta significativamente co consumo de alimentos, especialmente doce e diminúe significativamente durante o xaxún.

A insulina tamén é responsable dalgúns procesos anabolizantes:
- estimulación da absorción de aminoácidos, potasio, magnesio, fosfatos por células,
- participación no metabolismo proteico
- implicados na conversión de ácidos graxos.
Ademais, participa nos procesos de acumulación de proteínas, aumenta a súa produción e impide a súa ruptura. Coa súa axuda, o tecido adiposo acumula glicosa, converténdoa en graxa, por iso o consumo excesivo de alimentos doces e amidón afecta negativamente á figura.
Ensaios e niveis de insulina no sangue
A análise realízase sempre cun estómago baleiro, porque despois de comer, aumentan os niveis de insulina. Antes da doazón directa de sangue, só se pode beber auga limpa, a última comida non debe ser máis tarde de 8 horas. A comida dos últimos días antes da análise non debe ser graxa, picante, salgada, o alcohol non está excluído.
Ademais, ten que deixar de tomar todos os medicamentos. Se isto non é posible, é imprescindible informar ao asistente de laboratorio cando doe sangue para a insulina.

Feito: nos nenos, a cantidade de insulina non depende da inxestión de alimentos, polo que poden doar sangue para a súa análise a calquera hora do día.
A norma de insulina no sangue é a mesma para mulleres e homes, varía de 3 a 25 mcED / ml, nos nenos é lixeiramente inferior - 3-19 mcED / ml, nos anciáns - 6-35 mcED / ml. Nas mulleres embarazadas pódese aumentar a norma porque o corpo necesita moita enerxía para formar o feto.
Exceso de hormona
Se a insulina é elevada, non hai azucre suficiente no sangue. O aumento continuo a longo prazo leva a unha condición chamada "hipoglucemia". Esta condición adoita ir acompañada dos seguintes síntomas:
- opresión da psique,
- depresión
- discapacidade da memoria
- distracción
- a obesidade, que se desenvolve bastante rápido,
- fatiga cunha pequena capacidade de traballo,
- alta presión
Estes síntomas aparecen no estadio inicial da hipoglucemia. Cun curso prolongado de patoloxía, o insomnio aparece, a afección da pel empeora - faise máis aceitosa, prodúcense enfermidades nos riles, gangrena das pernas.

Feito: a hipoglucemia desenvólvese moi rapidamente e, se non se trata, a falta de azucre no sangue pode levar a perda de consciencia ou incluso a coma.
A causa da glicosa insuficiente é a hiperinsulinismo, é dicir. produción excesiva de insulina. Distingue entre as formas primarias e secundarias da enfermidade.
A forma primaria caracterízase por niveis elevados de hormonas no complexo con niveis baixos de azucre. Desenvólvese cando se producen diversas formacións no páncreas ou cun baixo nivel de glucagón.
O hiperinsulinismo secundario é un aumento do nivel de insulina no sangue en mulleres e homes con niveis normais de azucre. Neste caso prodúcense danos no sistema nervioso central, produción excesiva de ACTH, hormona de crecemento e glucocorticoides. Hai moitas razóns para esta forma da enfermidade: insuficiencia hepática, enfermidades cerebrais, aparición de tumores na cavidade abdominal, deterioro do metabolismo dos carbohidratos.
Deficiencia de hormona
A secreción insuficiente desta hormona leva a un aumento dos niveis de azucre, o que contribúe á aparición de enfermidades dos órganos endocrinos. Na maioría das veces desenvólvese diabetes. Os nenos son máis vulnerables a esta patoloxía que os adultos, porque o seu corpo necesita máis hidratos de carbono. Tamén está asociado ao desenvolvemento inacabado do corpo do neno - algúns órganos aínda non funcionan a toda forza, a inmunidade é menos débil que a dun adulto.
Importante: con un uso excesivo de auga ou leite por un neno pequeno, é necesario comprobar o seu nivel de insulina para excluír a diabetes.

O consumo intenso e a sede constante son un sinal seguro de diabetes
Síntomas da diabetes:
- niveis altos de azucre no sangue
- unha gran cantidade de ouriña, especialmente pola noite,
- unha gran necesidade de líquido - bebida frecuente e abundante, causada pola excesiva eliminación de auga do corpo.
- comer en exceso, unha gran cantidade de hidratos de carbono consumidos,
- curso prolongado de enfermidades infecciosas que reducen o nivel de inmunidade,
- estrés
- falta de actividade física ou a súa cantidade excesiva.
Formas de aumentar a insulina
Para iso, úsanse preparados especiais que conteñen un análogo artificial da hormona ou afectan positivamente a súa secreción. Os preparados artificiais de insulina baixan os niveis de glicosa e estimulan a produción de hormona natural. Ademais do tratamento con drogas, a fisioterapia adoita usarse - electroforese.
Importante: a dose dos fármacos debería seleccionala o médico asistente só despois de pasar todas as probas necesarias.
A dieta ten unha gran influencia no tratamento. É necesario comer o mínimo de carbohidratos posible. Debe excluír da dieta patacas, arroz, mel, fariña e doces. Cando se come carne, produtos lácteos, verduras frescas e herbas, a insulina no páncreas prodúcese mellor. Como medio de terapia adxuvante pódense empregar complexos vitamínicos e minerais con calcio e cinc. Estes elementos melloran a circulación sanguínea e a absorción de glicosa.

O exercicio tamén é de axuda. Pódense substituír por sendeirismo. Un cuarto de hora de andadura é suficiente para que a glicosa penetre no tecido muscular, o que reduce a súa concentración no sangue. O adestramento neste caso é máis útil que camiñar, porque durante exercicios físicos de forza, os músculos requiren unha maior cantidade de glicosa que con cargas lixeiras.
Formas de baixar a insulina
Do mesmo xeito que cun alto nivel desta hormona, debes seguir unha dieta cun contido mínimo de hidratos de carbono. É mellor comer comida en porcións pequenas, pero a miúdo é suficiente. Para baixar o nivel de insulina no sangue, os alimentos non deben ter unha alta calor.
Consello: no canto de azucre, podes usar edulcorantes especiais ou frutosa - todo isto pódese mercar nunha farmacia habitual.
O uso de fibra é necesario para a diabetes. Satura máis rápido, descompón os carbohidratos rapidamente, reducindo a insulina elevada no sangue. A maioría das fibras atópase nos vexetais e cereais crus.

A dieta é unha parte importante do tratamento da diabetes, pero tamén se necesita medicación. Para isto realízase unha terapia de enfermidade causativa.A niveis altos de azucre, prescríbense medicamentos que poden aumentar a sensibilidade á insulina.
Conclusión
A insulina producida polo páncreas humano xoga un papel importante no corpo. O tratamento das violacións da súa secreción dura moitas veces o suficiente e vai acompañado de dietas estritas. Para evitalo, cómpre comer ben, observar o réxime diario, exercitar e realizar regularmente un control completo do seu corpo.
O desexo de comprender como funciona a insulina e cal é o efecto do seu uso se o médico prescribe este medicamento para tratar a diabetes (principalmente) ou outras enfermidades asociadas a unha deficiencia deste elemento no corpo.
De acordo coa fórmula estrutural e o principio de acción da insulina, é unha hormona péptida producida polo páncreas - células beta dos illotes de Langerhans. Recibiu o nome da palabra latina Indula, que significa "illa" en tradución. Normalmente, a insulina no corpo afecta a procesos metabólicos, pero o seu efecto dominante é axudar a baixar as concentracións de glicosa. A miúdo úsase nos deportes, xa que ten un efecto anabólico.
Grazas á invención da insulina, moitas persoas que desenvolven diabete teñen unha verdadeira oportunidade de soportar a vida, aínda que sen este medicamento estaban condenadas.
A lista de tarefas resoltas pola insulina inclúe as seguintes funcións:
- a entrega de aminoácidos, glicosa, así como potasio e graxas ás células,
- mantendo unha concentración estable de glicosa no sangue,
- regulación do balance de hidratos de carbono.
Isto non se limita ás funcións da insulina no corpo, xa que aínda aumenta a permeabilidade das membranas plasmáticas, promove a formación de glicóxeno no fígado e no tecido muscular e afecta á síntese de graxas e proteínas.
Como funciona
Faise vital ao diagnosticar diabetes tipo 1. Se a diabetes tipo 2 se desenvolve, entón esta hormona úsase segundo indicacións. A acción da insulina está asociada á estrutura da súa molécula, na que hai dúas cadeas polipéptidas que conteñen un total de 51 residuos de aminoácidos: a cadea A - 21 e a cadea B - 30. Teñen unha conexión en forma de pontes disulfuro.

A activación do mecanismo de produción de páncreas de insulina no corpo humano prodúcese se a concentración de glicosa chega a ser superior a 100 mg / dl. A hormona que entra no sangue une o exceso de glicosa e a transporta a tecidos: graxa (onde se converte en graxa) ou músculo (con conversión a enerxía).
Unha acción importante da insulina no corpo humano é acelerar o transporte de glicosa a través das membranas celulares con efecto na regulación de proteínas contidas na membrana. Ademais, esta hormona pancreática actúa sobre unha variedade de procesos vitais.
- A insulina activa os ribosomas implicados na síntese de proteínas: o principal material de construción para o tecido muscular, contribuíndo á súa acumulación.
- Esta hormona ten propiedades anti-catabólicas que poden resistir a destrución das fibras musculares, contribuíndo non só á súa preservación, senón tamén á renovación.

Con cantidades limitantes de insulina, prodúcense varias manifestacións negativas:
- obesidade
- fallos no funcionamento do sistema cardiovascular.
Bloquea lipasa: o encima responsable da descomposición de graxas, o que determina a rápida acumulación de masa de graxa. Ademais, mellora a síntese de ácidos graxos - lipoxénese. Como resultado, debido ao aumento dos triglicéridos, a actividade das glándulas sebáceas está activada. A pel vólvese oleosa, prodúcese obstrución de poros, fórmase acne.

Ademais, a alta insulina convértese na causa do desenvolvemento da aterosclerose vascular co posible desenvolvemento de enfermidades coronarias. Outra manifestación negativa é a presión aumentada, ademais de estimular o desenvolvemento de células malignas.
Métodos de uso: xeringa, pluma, bomba, outros métodos
A insulina inxectase subcutaneamente por varios métodos.
- O máis común é unha xeringa de insulina. Este produto, feito de plástico transparente, ten catro compoñentes: un corpo en forma de cilindro cunha marca, unha varilla que se move dentro, unha agulla e unha tapa que o pecha. Pode que a agulla se fixe nalgúns modelos, pero é máis común unha opción extraíble.

As xeringas estériles desbotables cun volume estándar de 1 ml úsanse a unha concentración de insulina de 40 U / ml. A marca do estuche está marcada en unidades de insulina. Hai xeringas de 2 ml destinadas a persoas que necesitan máis de 40 unidades de insulina para unha única inxección.
- O desexo de mellorar o procedemento para a administración da insulina permitiu a Novo Nordisk inventar unha xeringa para pluma en 1983, que nos últimos anos estivo cada vez máis estendida en Rusia. Por deseño, este dispositivo aseméllase a unha pluma de tinta.

Entre as vantaxes dunha pluma de xiringa está a posibilidade de administrar insulina en calquera lugar sen quitarse a roupa. Debido á presenza dunha agulla moi fina, a dor durante a inxección case non se sente e a pel non está ferida. Insérrase unha manga chea de insulina na cavidade da xeringa. A precisión da dose administrada está regulada por un mecanismo especial que, ao pulsar o disparador, emite un clic, indicando a introdución dunha unidade do medicamento. A pluma de xiringa colócase nunha caixa e ten instrucións de uso detalladas.
- A bomba de insulina practícase principalmente en Europa occidental e nos EUA. Un pequeno número de persoas usan este dispositivo por mor de algúns problemas, que inclúen a complexidade do dispositivo, a necesidade de arranxalo no corpo, posibles complicacións provocadas pola colocación constante da agulla de alimentación hormonal no corpo. Determinadas dificultades xorden cando se elixe un modo de funcionamento óptimo para unha determinada persoa.

Entre as vantaxes deste innovador método, hai un fluxo constante de insulina no sangue, a ausencia da necesidade de administrar a propia hormona, xa que a bomba é controlada pola cantidade adecuada. Con este método, notan menos complicacións.
Localización do corpo para a inxección
Para que a insulina actúe dun xeito necesario para conseguir un efecto terapéutico, resaltan zonas específicas no corpo humano onde se recomenda facer inxeccións de insulina. Cómpre destacar que a eficacia do medicamento neles varía significativamente.
- O abdome é a zona dos lados do ombligo. A eficiencia de absorción é do 90% con acción rápida.
- O plano exterior do brazo, situado desde o cóbado ata o ombreiro. A eficiencia de absorción é aproximadamente ao 70% cunha acción máis lenta que cunha inxección no estómago.
- A superficie dianteira das coxas estendéndose dende os xeonllos ata a engrenaxe. Os índices de absorción e acción son similares porque corresponden á zona das mans.
- A área de pel baixo as omoplatos. A eficiencia de absorción é de aproximadamente o 30% ao ritmo de acción máis lento en comparación con outras áreas.

Ao comparar, queda claro por que raramente se usan as inxeccións de insulina baixo a escápula.
Eficiencia da inxección
As inxeccións máis eficaces no estómago practícanse con máis frecuencia que outras, pero son bastante sensibles. É máis fácil introducir a agulla nos pregamentos do estómago, que están máis preto dos lados. Antes da inxección, tira a pel coa man esquerda e a agulla insírese verticalmente no pregamento formado ou na súa base nun ángulo duns 45 °. Empuxe o talo lentamente e suavemente. Despois de introducir todo o medicamento no número de dez, a agulla elimínase con coidado. As inxeccións no brazo son as máis indoloras e deixan marcas perceptibles nas pernas.

O tapón de goma non se elimina da botella antes de marcar, xa que é facilmente atravesado por unha agulla.Se se usa insulina de acción media e longa, primeiro é necesario rolar a botella entre as palmas durante varios segundos. Isto permitirá que o prolongador, que tende a precipitarse, se mesture coa insulina. Hai outra cara positiva desta técnica: o quecemento do fármaco é doado, xa que é máis doado administrar a insulina quente.
O uso dunha xeringa require moitas veces axuda externa, xa que non cada persoa fai as súas inxeccións. Un penso é máis conveniente neste sentido, xa que lle permite inxectarse en calquera sitio. Con calquera método é necesario manter unha distancia entre puncións de polo menos 2 cm e un período de tempo de tres días ou máis. Isto é importante, porque se obtén insulina nun lugar durante varios días seguidos, a efectividade necesaria do seu efecto diminúe.
A produción de insulina no corpo
O páncreas é o responsable da produción de insulina, para iso ten células beta especiais. No corpo humano, esta hormona regula o metabolismo dos carbohidratos e, polo tanto, a súa secreción é vital. Como vai isto? O proceso de produción de insulina é de varias etapas:
- O páncreas produce primeiro preproinsulina (precursora da insulina).
- Ao mesmo tempo, prodúcese un péptido sinal (L-péptido), cuxa tarefa é axudar á preproinsulina a entrar na célula beta e converterse en proinsulina.
- Ademais, a proinsulina permanece na estrutura especial da célula beta - o complexo Golgi, onde madura durante moito tempo. Nesta fase, a proinsulina é dividida en péptido C e insulina.
- A insulina producida reacciona cos ións de cinc e nesta forma permanece dentro das células beta. Para que entre no sangue, a glicosa debe ter unha alta concentración. O glucagón é o responsable da inhibición da secreción de insulina: é producido por células alfa pancreáticas.
Efecto da aplicación
Analizando o funcionamento da insulina pódense distinguir tres direccións básicas da súa eficacia.
Este efecto exprésase en mellorar a capacidade das células para absorber unha variedade de substancias vitais, incluída a glicosa. Así mesmo, a síntese máis intensiva de glicóxeno comeza cun aumento do seu volume e diminúe a glicogénese, debido a que se regula o nivel de glicosa no sangue, permitíndolle cumprir cos seus indicadores normais.

Como consecuencia dos efectos anabólicos da insulina, a biosíntese de proteínas, a absorción de aminoácidos por células e a inxestión de magnesio e potasio neles. Ademais, a glicosa descomponse e convértese en triglicéridos.

Nesta dirección, a insulina detén a destrución de proteínas e reduce significativamente a cantidade de ácidos graxos que entran no torrente sanguíneo.

Para que serve a insulina?
A tarefa máis importante da insulina é regular o metabolismo dos carbohidratos actuando sobre os tecidos dependentes da insulina do corpo. Como vai isto? A insulina entra en contacto co receptor da membrana celular (membrana) e isto inicia o traballo dos encimas necesarios. O resultado é a activación da proteína quinase C, que participa no metabolismo dentro da célula.
O corpo necesita insulina para manter constantes os niveis de azucre no sangue. Isto conséguese debido ao feito de que a hormona:
- Axuda a mellorar a absorción de glicosa nos tecidos.
- Reduce a actividade da produción de glicosa no fígado.
- Inicia o traballo de encimas responsables da descomposición do azucre no sangue.
- Acelera a transición do exceso de glicosa ao glicóxeno.
O nivel de insulina no sangue afecta tamén a outros procesos corporais:
- A asimilación de aminoácidos, potasio, fósforo e magnesio por células.
- A conversión de glicosa no fígado e as células graxas en triglicéridos.
- Produción de ácidos graxos.
- Reproducción adecuada do ADN.
- Supresión da descomposición de proteínas.
- Diminución da cantidade de ácidos graxos que entran no torrente sanguíneo.
Insulina e glicosa no sangue
Como se regula a glicosa no sangue pola insulina? Nunha persoa que non ten diabetes, o azucre no sangue segue sendo o mesmo, aínda que non leva moito tempo sen comer, xa que o páncreas produce insulina nun segundo plano. Despois de comer, os produtos carbohidratos descomponse en moléculas de glicosa na boca e entran no torrente sanguíneo. Os niveis de glucosa aumentan e o páncreas libera insulina acumulada ao sangue, normalizando a cantidade de azucre no sangue - esta é a primeira fase da resposta á insulina.
A continuación, o ferro produce de novo unha hormona a cambio do gastado e envía lentamente novas porcións á ruptura de azucres absorbidos no intestino, a segunda fase da resposta. O exceso de glicosa non utilizado convértese parcialmente en glicóxeno e almacénase no fígado e nos músculos e convértese parcialmente en graxas.
Cando pasa algo de tempo despois de comer, a cantidade de glicosa no sangue diminúe e libérase glucagón. Debido a isto, o glicóxeno acumulado no fígado e nos músculos descomponse en glicosa e o nivel de azucre no sangue faise normal. O fígado e os músculos que quedan sen subministración de glicóxeno reciben unha nova parte del na próxima comida.
O efecto é anabólico.
Como vostede sabe, a insulina axuda a absorber o maior número de aminoácidos posibles nas células musculares. A valina e a leucina absorbense mellor, son aminoácidos independentes. A hormona tamén renova o ADN, o transporte de biosíntese de magnesio, fosfato e proteínas. Coa axuda da insulina, mellórase a síntese de ácidos graxos, que son absorbidos no tecido adiposo e no fígado. Con falta de insulina no sangue, prodúcese mobilización de graxas.
O uso de insulina no culturismo
No culturismo, a insulina úsase só de acción curta ou de ultrasóns.
A insulina de acción curta funciona do seguinte xeito: despois da administración subcutánea (inxección) comeza a actuar en media hora. A insulina debe administrarse media hora antes da comida. O efecto máximo da insulina chega aos 120 minutos despois da súa administración e detén completamente o seu traballo de transporte no corpo despois de 6 horas.
Os mellores medicamentos probados por tempo son Actrapid NM e Humulin Regul.

A insulina de acción ultra curta funciona segundo este principio: despois de introducila no sangue, comeza a facer o seu traballo ao cabo de 10 minutos e a máxima eficiencia conséguese aos 120 minutos. A insulina ultra rápida detense ao cabo de 3-4 horas. Despois de introducir a insulina é necesario tomar inmediatamente alimentos ou, despois do transporte, entrar na hormona do transporte.
Os mellores medicamentos para a insulina ultrahort son dous, éstos son Penfill ou FlexPen.

O custo dun curso de insulina de sesenta días será de aproximadamente 2-3 mil rublos rusos. Polo tanto, os atletas de baixos ingresos poden usar insulina.
Falemos das vantaxes e desvantaxes da hormona do transporte.
Vantaxes:
- O curso consta de 60 días, o que significa un curto período de tempo.
- A calidade da droga está a un nivel elevado. A probabilidade de mercar un falso é do 1% en comparación con esteroides anabolizantes.
- A insulina está dispoñible. Pódese mercar en calquera farmacia sen receita médica.
- A hormona ten altas taxas anabólicas.
- A probabilidade de efectos secundarios é baixa, a condición de que o curso estea elaborado correctamente.
- Ao final do curso, non é necesaria a terapia post-ciclo, xa que a insulina non deixa consecuencias.
- O desprazamento despois do final do curso é relativamente pequeno.
- Non podes usar solo, senón con outros péptidos e esteroides anabolizantes.
- Non hai efecto androgênico no corpo humano.
- A insulina non prexudica o fígado e os riles e tampouco ten efectos tóxicos. Non causa problemas de potencia despois do curso.
Desvantaxes:
- Glicosa baixa no corpo (por baixo de 3,3 mmol / L).
- Adiposa tecido durante o curso.
- Un réxime complexo da droga.
Como podes ver, a insulina ten tres veces máis vantaxes que as desvantaxes. Isto significa que a insulina é un dos mellores medicamentos farmacolóxicos.
Efecto secundario da insulina.
O primeiro e significativo efecto secundario é a hipoglucemia, é dicir, glicosa baixa no sangue. A hipoglicemia caracterízase do seguinte xeito: as extremidades comezan a axitarse, a perder a conciencia e comprender o que está pasando ao redor, tamén é unha transpiración profusa. Un nivel de glicosa reducido tamén se acompaña dunha perda de coordinación e orientación, unha forte sensación de fame. O latido cardíaco comeza a aumentar. Todo o anterior son síntomas de hipoglucemia.
É moi importante saber o seguinte: se recoñeces os síntomas obvios de deficiencia de glicosa, é urxente repoñer o corpo con doce para levar o contido de glicosa no sangue.
O seguinte efecto secundario, pero de pouca importancia, é o picor e a irritación no lugar da inxección.
As alerxias son raras, pero teñen pouca importancia.
Se tomas insulina durante moito tempo, a súa secreción endóxena da súa propia insulina redúcese significativamente. Tamén é posible por mor dunha sobredose de insulina.
Agora sabemos que é a insulina e cal é a máis adecuada para nós. A seguinte tarefa é pintar correctamente o curso da insulina durante 30-60 días. É moi importante non ir máis de dous meses para permitir que o corpo poida desenvolver a súa propia secreción. Se segues as instrucións correctamente, podes gañar ata 10 quilogramos de masa muscular magra cun insulino.
É moi importante comezar inmediatamente con pequenas doses ata dúas unidades por vía subcutánea, e aumentar lentamente a dose ata 20 unidades. Isto é necesario para comprobar inicialmente como o corpo toma insulina. Está moi desaconsellado minar máis de 20 unidades ao día.
Antes de usar a hormona do transporte, debes prestar atención a dous factores:
- Comeza cunha pequena dose e aumenta gradualmente ata chegar a 20 unidades. Está prohibido cambiar bruscamente de 2x a 6 unidades ou de 10 a 20! Unha forte transición pode causar malos efectos para o teu corpo.
- Non superas vinte unidades. Quen non recomendaría tomar case 50 unidades - non as escoite, xa que cada corpo toma insulina de forma diferente (para alguén pode parecer moito 20 unidades).
A frecuencia da inxestión de insulina pode ser diferente (todos os días ou cada dous días, unha vez ao día, ou máis). Se pisa todos os días e incluso varias veces, entón a duración total do curso debe reducirse. Se executas todos os días, é suficiente para 60 días.
Inxectar insulina recoméndase encarecidamente só despois do adestramento de forza e, a continuación, tomar unha comida rica en proteínas e hidratos de carbono longos. É necesario picar inmediatamente despois do adestramento, xa que a hormona de transporte, como se mencionou anteriormente, ten un efecto anti-catabólico. Suprime o proceso de catabolismo, causado por un intenso esforzo físico.
Paga a pena prestar atención a que o uso de insulina despois dun bo adestramento ten algunhas vantaxes máis: cando trae o corpo a case unha hipoglucemia, causada pola introdución de insulina, isto afecta á diminución natural da glicosa no sangue. Despois do adestramento, bótase fóra. Noutras horas do día, non se recomenda inxectar insulina. Se adestras 3 veces á semana e descansas 4 días de descanso, entón podes facer unha inxección pola mañá antes do almorzo nos días en que non hai adestramentos. Neste caso, recoméndase encarecidamente usar insulina de acción curta (Actapid) e comer media hora despois da inxección. Os días de adestramento, só inmediatamente despois do adestramento.
A conclusión suxírese a si mesma: se inxecta hormona de transporte todos os días, o noso curso non debería superar os 30 días. Se temos un réxime suave ou económico, tomamos 60 días. O día do adestramento despois dela, usamos insulina de acción ultra-curta (Novorapid), e nos días de descanso, antes do almorzo, insulina de acción curta (Actrapid).
Se se utiliza unha hormona "curta", tomamos unha inxección media hora antes da comida principal.
Se usamos "ultrashort", entón facemos unha inxección inmediatamente despois da comida principal.
Para que a inxección teña lugar sen picor e alerxias, e a pel non se endureza no lugar da inxección, cómpre facelos en distintas partes do corpo.

Os principais erros na toma de hormona do transporte.
Primeiro erro - grandes doses e tempo de uso incorrecto. Comeza con pequenas doses e observa como o corpo reacciona.
Segundo erro - inxección incorrecta. É necesario picar subcutaneamente.
Terceiro erro - Está prohibido o uso de insulina antes do adestramento e á hora de durmir.
Cuarto erro - Unha pequena comida despois de aplicar insulina. É necesario comer carbohidratos e proteínas o máximo posible, xa que a hormona transportadora espallará os encimas necesarios aos músculos rapidamente. Se non saturas o corpo con hidratos de carbono máximos, hai un risco de hipoglucemia.
Quinto erro - o uso de insulina na fase de secado. O certo é que a túa dieta é baixa en hidratos de carbono, ou en absoluto. De novo, leva a unha forte diminución da glicosa no sangue e terá que reabastecerse con algo doce. E o doce, como sabemos, é unha fonte de hidratos de carbono rápidos que non son necesarios na fase de secado do corpo.
A lista e número de produtos utilizados despois da inxección.
A cantidade adecuada de nutrientes que necesite comer dependerá directamente da dosificación da hormona transportadora. O contido medio de azucre no sangue humano, sempre que sexa san - 3-5 mmol / l. Unha unidade de insulina reduce o azucre en 2,2 mmol / L. Isto significa que se inxecta incluso algunhas unidades de insulina á vez, pode obter hipoglucemia facilmente. Se non repor a glicosa no tempo, pode ter un resultado fatal. É moi importante comer o máximo de carbohidratos posibles despois da inxección.
A insulina é unha hormona que pertence ao departamento de endocrinoloxía. Existe o concepto de "unidade de pan", abreviado XE. Unha unidade de pan contén 15 gramos de hidratos de carbono. A mesma unidade de pan aumenta o nivel de azucre en 2,8 mmol / l. Se, inadvertidamente, ou por algún outro motivo, inxectou 10 unidades, entón tes que usar 5-7 XE, que en termos de carbohidratos - 60-75. Considere o feito de que os carbohidratos son considerados puros.
Antes de inxectar insulina, tes que abastecer con calquera produto doce (azucre, mel, chocolate, etc.). Isto garantirá a súa seguridade en caso de hipoglucemia.
Debe inxectar a hormona cunha xeringa especial, chámase xeringa de insulina.

Tal xeringa é moito máis delgada que unha regular e hai unha pequena escala de divisións cúbicas. Unha xeringa completa de insulina pode conter un cubo, é dicir, 1 ml. Na xeringa, as divisións divídense en 40 pezas. É de vital importancia non confundir unha xeringa regular cunha xeringa de insulina, se non, unha sobredose deste medicamento producirá a morte. Debe facer unha inxección nun ángulo de 45 graos.
Antes do uso, recolla a cantidade necesaria de insulina, tómaa coa man esquerda e fai un dobrado na pel, preferiblemente no estómago, e despois baixo unha pendente de 45 graos, introduza a agulla e logo insulina. Manteña uns segundos e elimina a agulla da pel. Non inxecte nun só lugar todo o tempo.
Non teñas medo de que unha infección entre no lugar da inxección. A agulla da xiringa de insulina é moi pequena, polo que a infección non ameaza. Se tivese que inxectar cunha xeringa regular, debes lavar ben as mans e limpar o lugar onde se fará a inxección con alcol.
Para obter o máximo efecto do curso de insulina, hai que ter en conta tres regras principais:
- Cumprimento dunha dieta para o aumento de peso.
- Adestrar produtivamente.
- Pasa un bo descanso.
¿É posible combinar insulina con esteroides anabolizantes?
Pode combinar a insulina con outros medicamentos farmacolóxicos, xa que está xustificado. A combinación nun 99% dos casos dá un efecto máis potente que o solo de insulina.Podes usar insulina con outro medicamento desde o principio ata o final do curso da hormona do transporte. O mellor é seguir despois de insulina durante 14-21 días, para que o lanzamento sexa o máis pequeno posible.
É importante saber que calquera fármaco farmacolóxico, incluída a insulina, só pode ser tomado por atletas profesionais que viven no culturismo e o gañan. Se o teu obxectivo é simplemente manterse en forma, esqueza a "química", xa que de ningún xeito isto non se xustifica.
Se unha persoa ten diabetes, por suposto necesita unha dose de insulina.
Non arrisque a túa saúde para obter o resultado desexado canto antes. Se decidiu firmemente que desexa dedicarse profesionalmente ao culturismo e ser un atleta de rendemento, vai antes ao seu límite natural, cando xa non obteña unha masa muscular seca dun xeito natural. En xeral, é necesario acadar o seu "teito" natural e comezar a "químico".
Lembre que antes de usar calquera medicamento farmacolóxico, ten que ser completamente examinado. Non é necesario facer ningunha proba se é insulina sola. Se usas insulina con outra cousa, debes facer as probas necesarias antes do curso, durante e despois. Ademais, non te esquezas da terapia post-ciclo.
Ao final, ten que recordar varias regras para o uso de insulina para que non prexudique:
- Coñeza o teu corpo, asegúrate de que estea ben e listo para usar insulina.
- Achégate ao curso correctamente e con plena responsabilidade.
- Observe claramente o réxime de dieta e adestramento para obter o máximo peso para o período de curso.
Se decidiu claramente o que queres sacar, recoméndase que comece a insulina en solitario para estudar a reacción do teu corpo, xa que será difícil entender o uso doutras drogas se hai complicacións no corpo. O mellor é non usar preparados farmacolóxicos en absoluto, xa que non se sabe como afectarán ao teu corpo.
Piana rica en insulina - Vídeo
O desexo de comprender como funciona a insulina e cal é o efecto do seu uso se o médico prescribe este medicamento para tratar a diabetes (principalmente) ou outras enfermidades asociadas a unha deficiencia deste elemento no corpo.
De acordo coa fórmula estrutural e o principio de acción da insulina, é unha hormona péptida producida polo páncreas - células beta dos illotes de Langerhans. Recibiu o nome da palabra latina Indula, que significa "illa" en tradución. Normalmente, a insulina no corpo afecta a procesos metabólicos, pero o seu efecto dominante é axudar a baixar as concentracións de glicosa. A miúdo úsase nos deportes, xa que ten un efecto anabólico.
Grazas á invención da insulina, moitas persoas que desenvolven diabete teñen unha verdadeira oportunidade de soportar a vida, aínda que sen este medicamento estaban condenadas.
A lista de tarefas resoltas pola insulina inclúe as seguintes funcións:
- a entrega de aminoácidos, glicosa, así como potasio e graxas ás células,
- mantendo unha concentración estable de glicosa no sangue,
- regulación do balance de hidratos de carbono.
Isto non se limita ás funcións da insulina no corpo, xa que aínda aumenta a permeabilidade das membranas plasmáticas, promove a formación de glicóxeno no fígado e no tecido muscular e afecta á síntese de graxas e proteínas.
Produtos impulsores de insulina
Os efectos secundarios da insulina reducida non son menos perigosos que con valores excesivamente altos. A manifestación máis común é a diabetes tipo 1, que ten a natureza dunha caída crónica de azucre no sangue, como resultado da que unha persoa experimenta sede constante, obsérvase micción rápida profusa, fatiga excesiva, debilidade.A diabetes mellitus tipo 1 ocorre cando as células beta están danadas no páncreas e os seus anticorpos contra a insulina producidos polo corpo son destruídos.

- peixe oleoso
- tenreira non magra
- algúns doces: caramelo, chocolate, bolos, xeados,
- variedades lácteas - queixo, iogur sen aditivos artificiais, leite integral,
- flocos de millo, pan, pasta, arroz, fariña de avea,
- froitas - plátanos, uvas, mazás, laranxas.

Ao mesmo tempo, pódese cultivar insulina natural no seu propio xardín. Isto refírese a unha planta como a "pera de terra" (alcachofa de Xerusalén), na que o contido deste elemento é de case o 40%. A alcachofa crúa ou fervida de Xerusalén, que ademais regula o metabolismo, contribúe a unha diminución da presión.
Ao mesmo tempo, o descubrimento da insulina foi un acontecemento revolucionario. Pero é importante que as persoas que, pola natureza da enfermidade, precisen axustar constantemente os niveis de azucre, teñan en conta que é inaceptable intentar calcular de xeito independente a dosificación da droga. Obrigatorio é a visita a un especialista e, posteriormente, a implementación de todas as súas recomendacións para continuar a vida normal.
- Manexo da diabetes mellitus tipo II de forma ambulatoria: práctica. ríos para médicos xerais (médicos de familia) / I. S. Petrukhin. - Tver: b. e., 2003. - 20 s.
- Glaucoma diabético: unha guía práctica para médicos / D. V. Lipatov, ed. I.I.Dedov, M.V. Shestakova. - Moscova: Axencia de Noticias Médicas, 2013. - 187 p. : foto - Bibliografía: p. 174 - 187.
- Síndrome do pé diabético: diagnóstico, tratamento e prevención / M. B. Antsiferov, E. Yu. Komelyagina. - Moscova: Axencia de Noticias Médicas, 2013. - 304 p. : foto - Bibliogr. ao final dos capítulos.

Ela formouse na Academia Médica Estatal de Kirov en 2006. En 2007, traballou no Hospital Distrito Central de Tikhvin con base no departamento terapéutico. De 2007 a 2008: empregado do hospital dunha empresa mineira na República de Guinea (África occidental). Dende 2009 ata a actualidade estivo traballando no campo da mercadotecnia da información dos servizos médicos. Traballamos con moitos portais populares, como Sterilno.net, Med.ru, o sitio
O azucre elevado no sangue é un dos principais síntomas da diabetes e un problema importante para os diabéticos. A elevada glicosa no sangue é case a única causa de complicacións na diabetes. Para tomar un control efectivo da súa enfermidade, é recomendable comprender ben onde entra a glicosa no torrente sanguíneo e como se usa.
Lea atentamente o artigo - e descubrirá como é normal a regulación do azucre no sangue e que cambia cun metabolismo dos carbohidratos perturbado, é dicir, coa diabetes.
As fontes alimentarias de glicosa son os carbohidratos e as proteínas. As graxas que comemos non teñen absolutamente ningún efecto sobre o azucre no sangue. Por que á xente lle gusta o sabor do azucre e dos alimentos doces? Porque estimula a produción de neurotransmisores (especialmente serotonina) no cerebro, que reducen a ansiedade, provocan sensación de benestar, ou incluso euforia. Por iso, algunhas persoas vólvense adictas aos hidratos de carbono, igual de poderosos como son adictos ao tabaco, ao alcol ou ás drogas. As persoas dependentes dos carbohidratos experimentan niveis reducidos de serotonina ou diminución da sensibilidade do receptor a ela.
Estándares de azucre no sangue - oficiais e reais
En persoas saudables sen diabetes, a concentración de glicosa no sangue mantense ordenadamente nun rango moi estreito - de 3,9 a 5,3 mmol / L. Se fai unha proba de sangue de xeito aleatorio, independentemente das comidas, nunha persoa sa, o seu azucre no sangue será de aproximadamente 4,7 mmol / L. Debemos esforzarse por esta cifra na diabetes, é dicir, o azucre no sangue despois de comer non supera os 5,3 mmol / L.
As taxas tradicionais de azucre no sangue son altas. Levan ao desenvolvemento de complicacións de diabetes dentro de 10-20 anos.Incluso en persoas saudables, despois dunha comida saturada de hidratos de carbono de rápida absorción, o azucre no sangue pode saltar ata 8-9 mmol / l. Pero se non hai diabetes, despois de comer baixará á normalidade nuns minutos e non terás que facer nada por iso. En diabete, "bromear" co corpo, comerlle hidratos de carbono refinados, non é estrictamente recomendado.
Nos libros de ciencias médicas e populares sobre diabete considéranse indicadores normais do azucre no sangue de 3,3 a 6,6 mmol / L e ata 7,8 mmol / L. En persoas saudables sen diabetes, o azucre no sangue nunca salta a 7,8 mmol / L, excepto se come moitos hidratos de carbono e, en tales situacións, cae moi rápido. As normas médicas oficiais para o azucre no sangue úsanse para asegurar que o médico "medio" non se esforza demasiado ao diagnosticar e tratar a diabetes.

Se o azucre no paciente despois de comer salta a 7,8 mmol / l, este non é oficialmente considerado diabetes. Este paciente é probable que sexa enviado a casa sen ningún tratamento, coa parte de despedida, intente perder peso nunha dieta baixa en calorías e comer alimentos saudables, é dicir, comer máis froitas. Non obstante, as complicacións da diabetes desenvolven incluso en persoas cuxo azucre despois de comer non supera os 6,6 mmol / L. Por suposto, isto non pasa tan rápido. Pero dentro de 10-20 anos, é realmente posible adquirir insuficiencia renal ou problemas de visión. Vexa tamén "".
Como se regula o azucre no sangue nunha persoa sa
Vexamos como a insulina regula o azucre no sangue nunha persoa sa e sen diabetes. Supoñamos que esta persoa ten un almorzo disciplinado e que para o almorzo purou as patacas cun chuleta - unha mestura de hidratos de carbono con proteínas. Durante toda a noite, a concentración basal de insulina no seu sangue inhibiu a gluconeoxénese (léase máis arriba, que significa) e mantivo unha concentración estable de azucre no sangue.
En canto os alimentos cun alto contido en carbohidratos entran na boca, as enzimas salivas comezan inmediatamente a descompoñer hidratos de carbono "complexos" en moléculas simples de glicosa, e esta glicosa é absorbida inmediatamente a través da membrana mucosa. A partir dos hidratos de carbono, o azucre no sangue aumenta ao instante, aínda que unha persoa aínda non logrou tragar nada! Isto é un sinal para o páncreas de que é hora de tirar con urxencia un gran número de gránulos de insulina ao sangue. Esta poderosa porción de insulina foi pre-desenvolvida e almacenada para usala cando necesite "cubrir" o salto do azucre despois de comer, ademais da concentración basal de insulina no sangue.

A liberación brusca de insulina almacenada no torrente sanguíneo chámase "primeira fase da resposta á insulina". Reduce rapidamente o normal salto inicial no azucre no sangue, causado polos carbohidratos comidos, e pode evitar o seu aumento adicional. O stock de insulina almacenada no páncreas está esgotado. Se é necesario, produce insulina adicional, pero leva tempo. A insulina, que entra lentamente no torrente sanguíneo no seguinte paso, chámase "segunda fase da resposta á insulina". Esta insulina axuda a absorber a glicosa, que se produciu despois, despois dunhas horas, ao dixerir alimentos proteicos.
Ao digerir a comida, a glicosa segue entrando no torrente sanguíneo e o páncreas produce insulina extra para "neutralizala". Parte da glicosa convértese en glicóxeno, unha sustancia amidosa que se almacena nas células musculares e hepáticas. Despois dun tempo, todos os "recipientes" para o almacenamento de glicóxeno están cheos. Se aínda hai un exceso de glicosa no torrente sanguíneo, entón baixo a influencia da insulina convértese en graxas saturadas, que se depositan nas células do tecido adiposo.

Máis tarde, os niveis de azucre no sangue do noso heroe poden comezar a caer. Neste caso, as células alfa pancreáticas comezarán a producir outra hormona: o glucagón.É como un antagonista da insulina e sinala ás células musculares e ao fígado que é necesario converter o glicóxeno de novo en glicosa. Coa axuda desta glicosa, o azucre no sangue pode manterse normalmente normal. Durante a próxima comida, volverán a reporse as tendas de glicóxeno.
O mecanismo descrito de captación de glicosa por insulina funciona moi ben en persoas saudables, axudando a manter o azucre no sangue estable no rango normal - de 3,9 a 5,3 mmol / L. As células reciben suficiente glicosa para realizar as súas funcións e todo funciona como se pretende. Vexamos por que e como se viola este esquema na diabetes tipo 1 e tipo 2.
Que pasa coa diabetes tipo 1
Imaginemos que no lugar do noso heroe está unha persoa con diabetes tipo 1. Supoña que, durante a noite antes de ir para a cama, recibiu unha inxección de insulina "estendida" e grazas a isto espertou con azucre no sangue normal. Pero se non toma medidas, despois dun tempo o seu azucre no sangue comezará a subir, aínda que non come nada. Isto é debido ao feito de que o fígado toma un pouco de insulina do sangue e descompóñao. Ao mesmo tempo, por algún motivo, nas horas da mañá, o fígado "utiliza" insulina especialmente intensamente.
A insulina prolongada, que se inxectou pola tarde, liberase de forma suave e estable. Pero a taxa de liberación non é suficiente para cubrir o aumento do "apetito" matinal do fígado. Por mor disto, o azucre no sangue pode aumentar pola mañá, aínda que unha persoa con diabetes tipo 1 non come nada. Isto chámase "fenómeno da madrugada". O páncreas dunha persoa sa produce facilmente insulina suficiente para que este fenómeno non afecte o azucre no sangue. Pero coa diabetes tipo 1, hai que ter coidado para "neutralizala". Lea como facelo.
A saliva humana contén enzimas poderosas que descompoñen rápidamente os hidratos de carbono complexos á glicosa e é absorbida instantaneamente no sangue. Nun diabético, a actividade destes encimas é a mesma que nunha persoa sa. Polo tanto, os hidratos de carbono da dieta provocan un forte salto no azucre no sangue. Na diabetes tipo 1, as células beta pancreáticas sintetizan unha cantidade insignificante de insulina ou non a producen en absoluto. Polo tanto, non hai insulina para organizar a primeira fase da resposta á insulina.
Se non houbo inxección de insulina "curta" antes das comidas, o azucre no sangue subirá moi alto. A glicosa non se converterá en glicóxeno nin graxa. Ao final, no mellor dos casos, o exceso de glicosa será filtrado polos riles e excretado nos ouriños. Ata que isto suceda, o azucre no sangue elevado causará enormes danos a todos os órganos e vasos sanguíneos. Ao mesmo tempo, as células seguen a morir de fame sen recibir alimentación. Polo tanto, sen inxeccións de insulina, un paciente con diabetes tipo 1 morre dentro duns días ou semanas.
Tratamento da diabetes tipo 1 con insulina
Para que serve unha dieta baixa en carbohidratos? Por que limitarse ás eleccións de produtos? Por que non só inxectar insulina suficiente para ter o suficiente para absorber todos os carbohidratos comidos? Debido a que as inxeccións de insulina "cobren" incorrectamente o aumento do azucre no sangue que provocan os alimentos ricos en carbohidratos.
Vexamos que problemas adoitan producirse en pacientes con diabetes tipo 1 e como controlar adecuadamente a enfermidade para evitar complicacións. Esta é unha información vital. Hoxe será o "descubrimento de América" para os endocrinólogos domésticos e, especialmente, para os pacientes con diabetes. Sen falsas modestias, tes a sorte de que chegaches ao noso sitio.
A insulina inxectada cunha xeringa, ou mesmo cunha bomba de insulina, non funciona como a insulina, que normalmente sintetiza o páncreas. A insulina humana na primeira fase da resposta á insulina entra inmediatamente no torrente sanguíneo e inmediatamente comeza a baixar os niveis de azucre. En diabetes, as inxeccións de insulina normalmente fanse na graxa subcutánea.Algúns pacientes amantes do risco e da excitación desenvolven inxeccións intramusculares de insulina (non o fagas!). En calquera caso, ninguén inxecta insulina por vía intravenosa.
Como resultado, incluso a insulina máis rápida comeza a actuar só aos 20 minutos. E o seu efecto completo maniféstase nun prazo de 1-2 horas. Antes disto, os niveis de azucre no sangue permanecen significativamente elevados. Podes comprobar isto medindo facilmente o azucre no sangue cun glucómetro cada 15 minutos despois de comer. Esta situación prexudica nervios, vasos sanguíneos, ollos, riles, etc. As complicacións da diabetes están en plena evolución, a pesar das mellores intencións do médico e do paciente.
Por que o tratamento estándar da diabetes tipo 1 coa insulina non é efectivo, descríbese en detalle na ligazón "". Se se adheri á dieta tradicional "equilibrada" para a diabetes tipo 1, o triste final - morte ou discapacidade - é inevitable e chega moito máis rápido do que nos gustaría. Subliñamos unha vez máis que aínda que cambies, aínda non axudará. Porque tamén inxecta insulina no tecido subcutáneo.
Que facer? A resposta segue a controlar a diabetes. Nesta dieta, o corpo transforma parcialmente as proteínas da dieta en glicosa e, polo tanto, o azucre no sangue aínda sube. Pero isto ocorre moi lentamente, e unha inxección de insulina permítelle "cubrir" con precisión o aumento. Como resultado, pódese conseguir que despois de comer cun paciente con diabetes, o azucre no sangue en ningún momento supere os 5,3 mmol / l, é dicir, será absolutamente como nas persoas sanas.
Dieta baixa en carbohidratos para a diabetes tipo 1
Canto menos carbohidratos come un diabético, menos insulina necesita. Na dieta baixa en carbohidratos, as doses de insulina caen inmediatamente varias veces. E isto a pesar de que ao calcular a dose de insulina antes das comidas, temos en conta canto será necesario para cubrir as proteínas comidas. Aínda que no tratamento tradicional da diabetes non se teñen en conta en absoluto as proteínas.
Canto menos insulina necesite inxectar diabete, menor é a probabilidade de ter os seguintes problemas:
- hipoglucemia: azucre no sangue críticamente baixo,
- retención de fluído no corpo e inchazo,
- desenvolvemento da resistencia á insulina.
Imaxina que o noso heroe, un paciente con diabetes tipo 1, pasou a comer alimentos con poucos carbohidratos. Como resultado, o seu azucre no sangue non saltará ás alturas "cósmicas", como era antes, cando comía unha dieta "equilibrada" rica en hidratos de carbono. A gluconeoxénese é a conversión das proteínas a glicosa. Este proceso aumenta o azucre no sangue, pero lentamente e lixeiramente, e é fácil de “cubrir” coa inxección dunha pequena dose de insulina antes das comidas.
Como funciona o corpo dunha persoa con diabetes tipo 2
O noso seguinte heroe, un paciente con diabetes tipo 2, pesa 112 kg a razón de 78 kg. A maior parte do exceso de graxa está no seu estómago e á súa cintura. O seu páncreas segue producindo insulina. Pero dado que a obesidade causou graves, esta insulina non é suficiente para manter o azucre no sangue normal.
Se o paciente consegue perder peso, a resistencia á insulina pasará e o azucre no sangue normalizarase tanto que se pode eliminar o diagnóstico da diabetes. Doutra banda, se o noso heroe non cambia con urxencia o seu estilo de vida, as células beta do seu páncreas "arderán" completamente, e desenvolverá unha diabetes irreversible tipo 1. Certo, poucas persoas viven ata isto, normalmente pacientes con diabetes tipo 2 matan antes un ataque cardíaco, unha insuficiencia renal ou gangrena nas pernas.
A resistencia á insulina é causada en parte por causas xenéticas, pero débese principalmente a un estilo de vida anormal. O traballo sedentario e o consumo excesivo de hidratos de carbono levan á acumulación de tecido adiposo. E canto máis graxa no corpo en relación á masa muscular, maior será a resistencia á insulina. O páncreas funcionou durante moitos anos co aumento do estrés.Por iso, esgótase e a insulina que produce xa non é suficiente para manter o azucre no sangue normal. En concreto, o páncreas dun paciente con diabetes tipo 2 non garda ningún almacén de insulina. Por iso, a primeira fase da resposta á insulina prexudica.
É interesante que normalmente os pacientes con diabetes tipo 2 con sobrepeso non producen menos que insulina, senón ao contrario, 2-3 veces máis que os seus esveltos compañeiros. Nesta situación, os endocrinólogos adoitan prescribir pílulas - derivados da sulfonilurea - que estimulan o páncreas a producir aínda máis insulina. Isto leva a un "queimado" do páncreas, debido ao cal a diabetes tipo 2 convértese en diabetes tipo 1 dependente da insulina.
Azucre no sangue despois de comer con diabetes tipo 2
Vamos a considerar como o almorzo das puré de patacas cun chuletón, é dicir, unha mestura de hidratos de carbono e proteínas, afectará aos niveis de azucre no noso heroe. Normalmente, nas primeiras etapas da diabetes tipo 2, os niveis de azucre no sangue pola mañá cun estómago baleiro son normais. Pregúntome como cambiará despois de comer? Considere que o noso heroe goza dun excelente apetito. Coma 2-3 veces máis que xente esvelta da mesma altura.
Como se dixeren os hidratos de carbono, se absorben incluso na boca e aumentan instantaneamente o azucre no sangue - xa discutimos antes. Nun paciente con diabetes tipo 2, os hidratos de carbono tamén se absorben na boca do mesmo xeito e provocan un forte salto no azucre no sangue. En resposta, o páncreas libera insulina no sangue, tratando de extinguir de inmediato este salto. Pero como non hai existencias listas, libérase unha cantidade extremadamente insignificante de insulina. A isto chámaselle.
O páncreas do noso heroe fai todo o posible para desenvolver bastante insulina e reducir o azucre no sangue. Máis tarde ou máis cedo, terá éxito se a diabetes tipo 2 non se foi demasiado lonxe e non se afectou a segunda fase da secreción de insulina. Pero durante varias horas, o azucre no sangue permanecerá elevado e neste momento desenvólvense complicacións da diabetes.
Debido á resistencia á insulina, un paciente diabético tipo 2 require 2-3 veces máis insulina para absorber a mesma cantidade de hidratos de carbono que o seu esvelto compañeiro. Este fenómeno ten dúas consecuencias. En primeiro lugar, a insulina é a principal hormona que estimula a acumulación de graxa no tecido adiposo. Baixo a influencia do exceso de insulina, o paciente faise aínda máis espeso e aumenta a súa resistencia á insulina. Este é un ciclo vicioso. En segundo lugar, o páncreas funciona cunha maior carga, debido a que as súas células beta son cada vez máis "queimadas". Así, a diabetes tipo 2 tradúcese en diabetes tipo 1.

A resistencia á insulina leva a que as células non poidan usar glicosa, que o diabético recibe cos alimentos. Por iso, segue a ter fame, aínda cando xa come unha cantidade importante de comida. Normalmente, unha persoa con diabetes tipo 2 come demasiado, ata que sente un abdome ben embalado, e isto agrava os seus problemas. Como tratar a resistencia á insulina, lea. Este é un xeito real de mellorar a túa saúde coa diabetes tipo 2.
Diagnóstico e complicacións da diabetes tipo 2
Os médicos analfabetos prescriben a miúdo unha proba de azucre no sangue en xaxún para confirmar ou refutar o diagnóstico da diabetes. Lembre que coa diabetes tipo 2, o nivel de azucre no xexún permanece normal durante moito tempo, aínda que a enfermidade avanza e as complicacións da diabetes se desenvolven en plena evolución. Polo tanto, unha proba de sangue en xaxún categoricamente non encaixa! Entra ou, preferiblemente, nun laboratorio privado independente.
Supón que unha persoa ten un azucre no sangue que salta a 7,8 mmol / L despois de comer. Moitos médicos nesta situación non escriben o diagnóstico de diabetes tipo 2 para non rexistrar o paciente e non participar en tratamento. Motivan a súa decisión polo feito de que o diabético aínda produce bastante insulina e, máis tarde ou máis cedo, o seu azucre no sangue despois de comer cae normal.Non obstante, cómpre cambiar inmediatamente a un estilo de vida saudable, mesmo cando ten 6,6 mmol / L de azucre no sangue e máis aínda se é maior. Intentamos proporcionar un plan eficaz e o máis importante realista para o tratamento da diabetes tipo 1 e tipo 2, que podería ser realizado por persoas que teñen unha carga de traballo importante.

O principal problema coa diabetes tipo 2 é que o corpo se descompón gradualmente ao longo de décadas e normalmente non provoca síntomas dolorosos ata que sexa demasiado tarde. Un paciente con diabetes tipo 2, por outra banda, ten moitas vantaxes con respecto a aqueles que padecen diabetes tipo 1. O seu azucre no sangue nunca subirá tan alto como un paciente con diabetes tipo 1 se falta unha inxección de insulina. Se a segunda fase da resposta á insulina non se ve demasiado afectada, o azucre no sangue pode, sen a participación activa do paciente, caer á normalidade varias horas despois de comer. Os pacientes con diabetes tipo 1 non poden esperar un "freebie".
Como tratar eficazmente a diabetes tipo 2
Na diabetes tipo 2, as medidas terapéuticas intensivas conducirán a unha diminución da carga no páncreas, o proceso de "queima" das súas células beta será inhibido.
Que facer:
Como resultado de perder peso e facer exercicio con pracer, a resistencia á insulina diminuirá. Se o tratamento comezou a tempo, será posible baixar o azucre no normal sen inxeccións de insulina. Se aínda precisa inxeccións de insulina, entón as doses serán pequenas. O resultado final é unha vida saudable e feliz, sen complicacións de diabetes, ata unha idade moi avanzada, para a envexa de compañeiros "saudables".
Mecanismo de produción de insulina
Prodúcese unha hormona nas células endocrinas da cola do páncreas. As acumulacións destas células chámanse illotes de Langerhans en honra ao científico que as descubriu. A pesar do pequeno tamaño, cada un o illote considérase un pequeno órgano cunha estrutura complexa . Son os responsables da liberación de insulina. Así se produce insulina:
- A produción de preproinsulina. No páncreas, créase a base da hormona: a preproinsulina.
- Síntese de péptidos de sinal. Xunto coa base, prodúcese un condutor de preproinsulina, un péptido, que entrega a base ás células endocrinas. Alí, sintetízase en proinsulina.
- Etapa de maduración. Durante algún tempo, os compoñentes tratados instálanse nas células do sistema endocrino - no aparello Golgi. Alí maduran durante algún tempo e descompoñen a insulina e o péptido C. A actividade do páncreas é frecuentemente determinada polo péptido durante os diagnósticos de laboratorio.
- Conexión con cinc. A insulina producida interactúa cos ións do mineral e, cando o azucre no sangue aumenta, a hormona libérase das células beta e comeza a baixar o seu nivel.
Se o nivel corporal é alto, a síntese da hormona no páncreas redúcese. O glágono prodúcese nas células alfa do illote de Langerhans.
Acción de insulina
A principal acción da hormona é a regulación de procesos metabólicos no corpo. Afecta todo: a absorción de vitaminas, minerais, nutrientes, así como a descomposición doutras substancias. Sen insulina, as células non poden obter glicosa.
Baixo a influencia dunha substancia, a permeabilidade das membranas celulares aumenta e a glicosa absorbe nelas libremente. En paralelo, a insulina converte a glicosa nun polisacárido - glicóxeno. Serve como fonte natural de enerxía para os humanos.
Rendemento reducido
Debido ao estrés e hábitos alimentarios, a insulina non só pode aumentar, senón tamén diminuír. É un erro crer que se trata dunha condición normal que non é prexudicial para a saúde. Comece o proceso de baixada da hormona:
- alimentos graxos ricos en carbohidratos e calorías: a insulina producida pola glándula non é suficiente para absorber os produtos entrantes. Isto leva a unha produción intensiva de hormona, que desgasta rapidamente as células beta,
- A tendencia crónica a comer demasiado, incluso os alimentos saudables en grandes cantidades non serán útiles,
- a falta de sono afecta negativamente á produción de hormonas, especialmente se unha persoa durme constantemente durante 4-5 horas,
- traballo excesivo, duro ou perigoso, estimulando a liberación de adrenalina,
- diminución da función do sistema inmunitario, lesións infecciosas,
- un estilo de vida sedentario que provoca inactividade, no que a cantidade de glicosa entra no torrente sanguíneo, pero non se procesa correctamente.
Para comprender exactamente como afecta a insulina á saúde humana na diabetes, debes considerar o proceso de interacción da glicosa coa hormona.
Insulina e glicosa
Nunha persoa sa, incluso nunha situación en que a comida non entra no corpo durante moito tempo, o nivel de azucre é aproximadamente o mesmo. A insulina segue sendo producida polo páncreas a aproximadamente o mesmo ritmo. Cando unha persoa come, os alimentos descomponse e os carbohidratos entran na forma de moléculas de glicosa no sangue. Aquí está o que sucede despois:
- O fígado recibe un sinal e a hormona acumulada é liberada. Ao reaccionar coa glicosa, reduce o nivel de azucre e convérteo en enerxía.
- A glándula comeza unha nova etapa na produción de insulina no lugar gastado.
- As novas porcións de hormona son enviadas aos intestinos para descompoñer azucres, que son parcialmente procesados.
- O residuo de glicosa sen ser convertido parcialmente en glicóxeno, que entra en estado de repouso. Está contido nos músculos e no fígado, parcialmente depositados no tecido adiposo.
- Algún tempo despois de comer, o azucre comeza a baixar. O glágono é liberado no sangue e o glicóxeno acumulado comeza a descompoñerse en glicosa, estimulando o crecemento do azucre.
A insulina é unha hormona esencial cuxo nivel está intimamente relacionado co traballo diario do corpo. As súas violacións levan a enfermidades que acortan a vida dunha persoa por varias decenas de anos, complicándoa cunha serie de efectos secundarios desagradables.