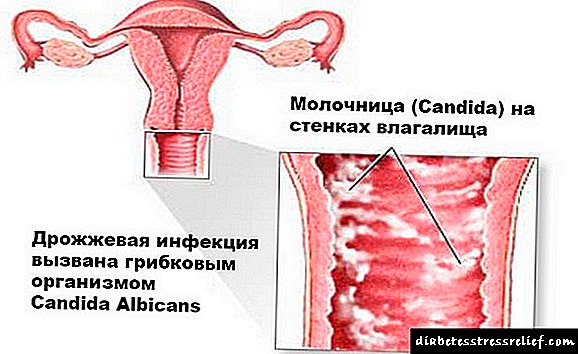
Lento asasino ", é a diabetes: cal é o perigo da enfermidade e que consecuencias pode levar?
"Asasino lento": esta enfermidade incurable normalmente é diagnosticada só despois do desenvolvemento de enfermidades concomitantes, cando unha persoa está extremadamente próxima á discapacidade ou á morte. Debido a complicacións graves, é extremadamente importante evitar o desenvolvemento da enfermidade, para o que é preciso saber o que provoca exactamente o seu desenvolvemento.
A diabetes tipo 2 é unha ameaza real para a saúde de cada persoa, que se produce debido á resistencia das células do corpo á insulina. Ninguén está completamente inmune ao desenvolvemento desta patoloxía e o perigo da enfermidade é que a miúdo se detecta demasiado tarde, cando un azucre no sangue anormalmente alto provocou danos nos riles, ollos, vasos sanguíneos, cerebro, terminacións nerviosas ou articulacións e non hai consecuencias perigosas. evitar.
É imposible derrotar por completo o "asasino lento" hoxe en día, só seguir unha dieta estrita e tomar regularmente drogas hipoglucémicas pode evitar o desenvolvemento de complicacións e prolongar a vida, sen embargo, o seu xeito máis fiable e eficaz de tratar a diabetes tipo 2 é prevenilo. Está destinado a protexer a unha persoa do desenvolvemento desta enfermidade grave. E aínda que os médicos aínda non comprenden claramente cal é a causa da diabetes, nomean con confianza os factores de risco que levan ao desenvolvemento da enfermidade, que todos poden protexerse erradicando.
Os médicos nomearon 6 factores que contribuíron ao desenvolvemento da diabetes tipo 2. O principal e máis común é fumar, o que reduce a sensibilidade dunha persoa á insulina. É de destacar que toda persoa sofre esta adicción, aínda que algúns o fagan activamente, mentres que outros se ven obrigados a inhalar substancialmente substancias tóxicas. Outro factor importante é a desnutrición, porque os alimentos graxos e doces afectan extremadamente negativamente a todo o corpo. Un estilo de vida sedentario ou sedentario é un inimigo perigoso, polo que é extremadamente importante para as persoas na profesión facer amizade co deporte.
As drogas psicoactivas que aumentan os niveis de glicosa no sangue teñen un efecto negativo. Os medicamentos antipsicóticos, anti-TDAH e esteroides teñen un efecto similar. E o último desencadeante chámase calquera estrés, físico ou emocional, que, por certo, é a causa principal de todas as enfermidades e recaídas.
Elena Alekseeva - corresponsal de RIA VistaNews
Como afecta o azucre no sangue no corpo?
Por regra xeral, as causas das complicacións da diabetes combínanse entre si, polo que en cada caso específico é imposible nomear a ningún factor provocador:
alta concentración de glicosa. Se durante o día aumenta constantemente (como opción, son posibles flutuacións), non se poden evitar complicacións. Durante algún tempo, o organismo empregará mecanismos naturais de compensación, entón non son ilimitados. Se identificas o desenvolvemento de complicacións puntuais, podes invertilas. Pero o perigo é que se desenvolvan patoloxías en diferentes persoas con desigual velocidade. Por iso, é importante seguir o calendario de exames preventivos. Este é un xeito real de manterse sa e saudable.- cambios rápidos e significativos no azucre no sangue. O cambio máximo de glicosa durante o día é de 5 mmol / l, en nenos - 7 mmol / l.Tamén é importante a velocidade de redución de azucre (o valor máximo é de 4 mmol / l). Se o azucre diminúe demasiado rápido, entón poden aparecer síntomas de hipoglucemia con lecturas normais de glucómetro,
- características individuais. Acontece que as complicacións se desenvolven incluso con diabetes compensado. Afortunadamente, isto ocorre con pouca frecuencia. A razón é a vulnerabilidade individual do órgano, como "enlace débil". Segundo as estatísticas, o 5% das persoas ten complicacións incluso cun incremento curto e moderado de azucres.
Se é imposible influír da última razón dalgún xeito, entón a primeira e a segunda son bastante posibles. Especialmente perigoso é constantemente elevado dos niveis de glicosa.
Os problemas asociados a azucres altos son máis característicos da diabetes tipo 2. O máis probable é que isto débese a que as medicións se realizan de xeito irregular. O "balance" de azucres é máis característico dos diabéticos de tipo 1, xa que un cálculo adecuado das dosificacións de insulina require certa habilidade.
Espreitan aos diabéticos cunha "experiencia" de varios anos. A súa astucia e perigo é que non aparezan bruscamente, pero aos poucos. Mesmo cun tratamento adecuado, non hai ningunha garantía absoluta de que se poidan evitar as consecuencias tardías.
Efecto sobre o corazón e os vasos sanguíneos

Anxiopatía- Esta é unha lesión vascular e que se desenvolve moito máis rápido que outras complicacións.
Primeiro de todo, a estrutura do tecido vascular está perturbada, aumenta a probabilidade de aterosclerose e aumenta o risco de trombose.
A violación da patencia dos vasos sanguíneos, cambios na estrutura das súas paredes leva a que o abastecemento de sangue aos órganos e a subministración de nutrientes se vaia deteriorando gradualmente. O risco de enfermidades cardíacas e golpes, que literalmente asombran os diabéticos, aumenta significativamente.
Estableceuse que as patoloxías cardiovasculares en pacientes con diabetes mellitus son máis difíciles.
Perigos para o sistema nervioso humano
Xa se dixo a ameaza de golpes. Ademais, adoita atoparse un trastorno do sistema nervioso como a polineuropatía.
Baixo este termo hai unha diminución na sensibilidade das extremidades á dor e á calor.
A condición maniféstase por entumecimiento e formigueo en forma de "luvas" e "medias". As sensacións desagradables intensifícanse pola noite. A debilidade nas extremidades únese a este fenómeno. Ás veces o paciente é atormentado por dor nas articulacións constante.
Que ameaza os órganos da visión?

A complicación máis común da visión é a retinopatía. Esta é unha lesión no fondo da diabetes da retina ocular.
Coa progresión da enfermidade, prodúcese a súa exfoliación, hemorraxia no fondo. A visión vaise deteriorando gradualmente, incluso pode producirse cegueira completa.
Se a "experiencia" da diabetes é duns 20 anos, o risco de desenvolver retinopatía é case o cen por cento. A miúdo no fondo da hiperglucemia, tamén se produce catarata, unha nublación da lente ocular.
As cataratas e a retinopatía ameazan a cegueira.
O desenvolvemento de enfermidades da pel, ósos e pernas

Pé diabético- Unha das complicacións máis desagradables, frecuentes e perigosas da diabetes.
Na zona dos pés fórmanse úlceras mal curativas, úlceras, ata áreas do tecido morto. A causa das úlceras tróficas é unha violación do subministro de sangue á pel. Curan moi duro. Cada unha destas úlceras é unha porta aberta para a infección.
Por iso, os diabéticos necesitan observar especialmente a hixiene dos pés, evitar o ingreso das uñas e escoller os zapatos axeitados. Especialmente para diabéticos, libéranse calcetíns que están desprovistos de goma de agarrar a perna.
Un terrible efecto nos riles e no fígado
A función renal deteriorada leva ao desenvolvemento da insuficiencia renal. A enfermidade (nefropatía diabética) desenvólvese gradualmente, sen amosar ningún síntoma nas primeiras etapas.
Existen estas etapas da nefropatía diabética:

- hiperfiltración - manifestada por hipertrofia renal, un aumento do seu tamaño,
- microalbuminuria.Un terrible signo é a aparición na orina da proteína albúmina,
- macroalbuminuria - aumento da cantidade de proteínas excretadas na urina, hipertensión,
- desenvolvemento da insuficiencia renal.
Tamén son frecuentes fenómenos xenitourinarios como cistite, incontinencia urinaria.
En canto aos danos no fígado, no fondo da hiperglicemia, prodúcese unha síndrome metabólica, acompañada de steatohepatite, esteatosis, deterioro do metabolismo da graxa. A esencia destas condicións é a acumulación de graxas no fígado e, como consecuencia, a dexeneración das súas células.
Coma diabético
O coma diabético é característico tanto para a diabetes tipo 1 como para o tipo 2. Existen tales variedades:
- cetoacidosis - Esta é a acumulación no sangue de corpos cetonas - produtos do metabolismo da graxa. Ocorre en pacientes con diabetes tipo 1. Os motivos son lesións, erros na dieta, intervencións cirúrxicas. A cetoacidosis maniféstase pola perda de consciencia, unha forte violación do traballo dos órganos vitais,
- coma hiperosmolar. Esta complicación é típica para pacientes con diabetes tipo 2, máis frecuentemente en persoas maiores. Esta condición caracterízase por un aumento das concentracións de sangue en glicosa e sodio, deshidratación. Manifestacións: sensación de sede extrema, aumento da produción de urina,
- hipoglucemia - Unha forte diminución (ás veces a números extremadamente baixos) na concentración de glicosa no sangue. Esta condición caracterízase por: tremor, sudoración excesiva, trastornos de conduta (como ocorre coa intoxicación con alcohol). A falta de medidas efectivas de asistencia, únense a perda de consciencia, convulsións ata un coma hipoglucémico. A hipoglicemia pode provocar: beber alcol, esforzo físico importante, tomar (e especialmente unha sobredose!) De certos medicamentos,
- coma lactocidótico - acumulación de ácido láctico no sangue. Ocorre en diabéticos maiores que sofren, ademais de diabetes, insuficiencia renal, cardíaca e hepática. Maniféstase como unha caída da presión arterial, falta de ouriños, conciencia deteriorada.
O coma diabético é unha ocasión para a hospitalización inmediata. Se non se presta asistencia nun prazo de 2 horas, o pronóstico para a vida empeora.
A maioría destas condicións están a desenvolverse case rapidamente. Unha excepción é o coma hiperosmolar, progresando gradualmente, ata varias semanas. O principal perigo é que non sexa fácil identificar estas complicacións. Hai tantas enfermidades concomitantes que é difícil considerar sinais ameazantes.
Que complicacións pode levar ao embarazo?
Os niveis altos de azucre son perigosos para a muller embarazada e o feto, polo que son necesarias probas de sangue periódicas.
A concentración máxima de glicosa permitida durante o embarazo é de 5,1 mmol / l:
- 5.1-7.1 mmol / L - diabetes gestacional,
- máis de 7,1 mmol / l - diabete manifesto, é dicir, un que permanecerá despois do nacemento do bebé.
Os riscos máis comúns en mulleres embarazadas con diabetes son.
- inflamación renal
- preeclampsia
- complicacións do parto.
O risco de aborto espontáneo está a aumentar. Segundo as estatísticas, esta é a terceira parte de todos os embarazos con diabetes. A razón é o proceso prematuro de envellecemento da placenta, o que conduce á inanición de osíxeno do feto.
Como é perigoso a diabetes para un neno?
As complicacións agudas da diabetes en nenos e adolescentes son as mesmas que nos adultos: coma hiper-, hipoglucémica e hiperosmolar, cetoacidosis.

En canto ás complicacións crónicas, estas inclúen:
- sistema nervioso - neuropatía, encefalopatía,
- os riles - nefropatía,
- os ollos - retinopatía.
Unha diminución da inmunidade leva a enfermidades infecciosas. Hai casos frecuentes de tuberculose.
Diabetes e cancro: hai conexión?

A diabetes ten medo a este remedio, coma o lume.
Só tes que solicitar ...
Os médicos modernos están seguros de que o risco de neoplasias malignas en diabéticos é maior que en persoas inicialmente saudables.Segundo as estatísticas, as persoas que padecen diabetes adoitan ter cancro de próstata, tumores do páncreas, riles, intestinos e vexiga.
Diabetes con anemia
A causa da anemia (unha diminución da concentración de hemoglobina) é unha violación da función renal e, como resultado, unha diminución da secreción da hormona eritropoetina.
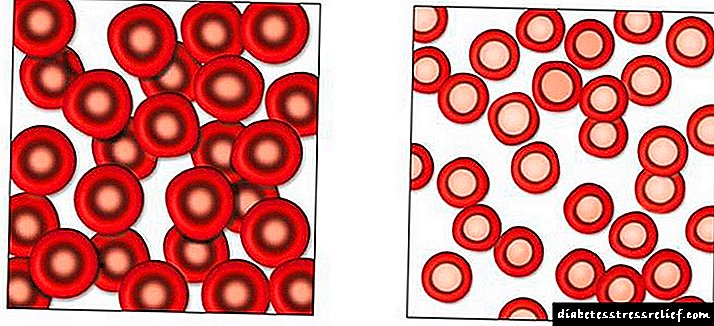
Os glóbulos vermellos son normais e teñen anemia por deficiencia de ferro
A insuficiencia desta hormona leva a un deterioro no traballo da medula ósea vermella, que cumpre a función hematopoietica. As causas adicionais de anemia na diabetes son unha perda importante de proteínas excretadas na urina e deficiencia de ferro.
Xunto co tratamento con complexos vitamínicos, a eritropoetina é administrada a diabéticos, o que leva á normalización do cadro sanguíneo.
Características do tratamento de arrefriados na diabetes: pastillas e herbas

Os pacientes diabéticos son susceptibles de resfriado debido a unha diminución da inmunidade. Debe ter moito coidado con tomar medicamentos.
A mellor opción é coordinar a administración de comprimidos co seu médico. Axuda a aliviar os arrefriados (nariz corriente, tose, dor de cabeza) té de tília ou auga quente coa adición de xenxibre.
Boa prevención de resfriados: tomar complexos de vitamina C e vitaminas.
Que pasará se non diagnosticas e tratas a enfermidade?
Ademais das complicacións "rápidas" da diabetes, hai moitas enfermidades concomitantes. Descoidar o tratamento pode levar a discapacidade ou incluso a morte. Pódese minimizar o risco de complicacións se se compensa a enfermidade. Que significa este termo?
A elección do criterio de compensación depende de tales factores:
- idade do paciente
- "experiencia" de SD,
- a presenza de complicacións e enfermidades concomitantes.
O control do estado e do nivel de azucre no sangue é necesario en todo caso. Estrañamente, cun lixeiro exceso de concentración de glicosa, debería ser máis rigoroso, xa que o risco de hipoglucemia aumenta, aínda que non sexa na forma máis grave.
Se a diabetes vai acompañada de enfermidades vasculares, entón un "balance" é perigoso.
Aquí están os valores do azucre "diana" para varias categorías de pacientes.
- non hai complicacións da diabetes, non hai risco de hipoglucemia - 6,5-7,5%,
- hai complicacións e o risco dunha forte diminución do azucre - 7,0-8,0%.
As medidas preventivas tamén teñen unha importancia considerable:

- unha dieta adecuada. Non se trata dalgunhas dietas engaioladas. E a comida, acordada cun nutricionista e endocrinólogo, sen comida rápida e barras de chocolate, está a disposición de todos,
- actividade física. Segundo os expertos, o seu nivel semanal para un diabético debería ser de 150 horas. Isto camiña diariamente durante 30 minutos, ximnasia hixiénica pola mañá, natación, ciclismo, fitness, etc. Por suposto, hai que evitar cargas excesivas,
- un rexeitamento completo de alcol e cigarros,
- autocontrol constante da presión, do peso corporal e, por suposto, do azucre. É recomendable gardar un diario dun diabético, para escribir non só as lecturas de presión arterial, pulso e glicosa, senón tamén comidas. Isto permitirá ao médico identificar as causas da falla de tratamento e axustalo.
Vídeos relacionados
Sobre os efectos da diabetes no vídeo:
Segundo as estatísticas, o número de pacientes con diabetes no mundo superou os 300 millóns. As manifestacións da enfermidade en cada persoa son individuais. Só coa cooperación co médico asistente, o cumprimento de todos os requisitos evitará a progresión da enfermidade e as complicacións relacionadas.
Retinopatía diabética
A retinopatía diabética é unha modificación do estado dos vasos sanguíneos causada pola diabetes. Maniféstase en forma de aneurismas, edemas, hemorragias dos vasos oculares, posteriormente, estes cambios poden levar a hemorragias no fondo e desprendemento de retina.
Esta é unha complicación bastante común.Moitas veces detéctase durante o diagnóstico inicial. En xeral, é máis común en persoas con diabetes tipo 2 que en persoas con diabetes tipo mellitus tipo 1. Isto débese a que a T1DM detéctase case inmediatamente despois de que unha persoa estea enferma, e poden pasar meses e anos antes dun diagnóstico de T2DM.
A retinopatía é insidiosa porque é un dos principais motivos que conducen á cegueira completa.
A causa da retinopatía diabética é azucre crónica.
Os trastornos circulatorios prodúcense primeiro en pequenas embarcacións, a permeabilidade das paredes dos vasos é prexudicada, fanse máis permeables e diversas partículas pasan por elas sen dificultade, que con vasos normais non deben caer dentro. Pouco a pouco, as lesións da retina vólvense cada vez máis e levan ao seu rexeitamento.
Fases da retinopatía
As primeiras etapas do desenvolvemento da retinopatía non presentan ningún síntoma, polo tanto, cando unha persoa dirixe calquera queixa (dor e dor nos ollos, diminución da nitidez da visión) a un especialista, isto significa que a retinopatía xa entrou en etapas irreversibles.
Hai tres etapas principais no desenvolvemento da retinopatía:
- A retinopatía non proliferativa é a primeira etapa cando se detectan pequenos focos de lesións vasculares en forma de pequenos aneurismas, manchas escuras, situadas ao longo de grandes vasos. O edema da retina detéctase na parte central.
- retinopatía preproliferativa - nesta fase hai unha curvatura, tortuosidade das venas. Aparecen novos focos de hemorragia, que son cada vez máis.
- retinopatía proliferativa: nesta fase xa se detectan un gran número de microbredes, aparecen trastornos circulatorios, prodúcese un desprendemento de retina. Aparecen signos de glaucoma.
Tratamento da retinopatía
Nos primeiros signos de retinopatía, o paciente debe estar rexistrado cun optometrista e recibir regularmente citas.
Un oftalmólogo prescribirá o tratamento posible nese momento, pero a compensación da diabetes e a alimentación adecuada son de suma importancia.
Só coa boa compensación da diabetes é posible parar un maior deterioro.
Nas etapas posteriores da retinopatía indícase a coagulación por láser.
Sen tratamento e con diabetes mellitus non compensado, a retinopatía conduce á cegueira.
Polineuropatía diabética
A polineuropatía diabética é unha lesión dos vasos e nervios das extremidades superiores e inferiores. Ocorre en case a metade das persoas con diabetes.
Exprésase en entumecimiento das mans e dos pés, sensación de queimadura, especialmente pola noite. A sensibilidade das extremidades á temperatura e á dor vai diminuíndo paulatinamente, cada vez máis forte. Isto leva á aparición de feridas que, debido á mala circulación sanguínea e á diminución da resistencia do corpo, cicatrizan mal e durante moito tempo. Tal diminución da sensibilidade é perigosa xa que pode levar á aparición de feridas non curativas e lesións ulcerativas.
A causa do desenvolvemento da polineuropatía é a hiperglicemia crónica. Ademais, o risco de desenvolver polineuropatía aumenta en persoas maiores e persoas con sobrepeso.
Etapa da polineuropatía
Nas primeiras etapas, diminución da sensibilidade dos dedos do pé e das mans, diminución dos reflexos de Aquiles.
Pouco a pouco, as lesións vanse facendo maiores, adormecemento, dor, ardor, unha sensación de pesadez nas pernas. Estes desagradables síntomas son peores durante a noite.
Nas últimas etapas do desenvolvemento da neuropatía, a dor vólvese moi forte e non só pola noite, as úlceras, as manchas negras aparecen na pel, cubrindo cada vez máis área. Nesta fase, o desenvolvemento da gangrena é posible.
Nos casos máis avanzados, os nervios dos ollos e dos órganos internos poden verse afectados, o que leva a interrupción de moitos sistemas de órganos.
Tratamento da neuropatía
A neuropatía non é susceptible de tratamento, só é posible aliviar o estado do paciente e manter as fases iniciais da complicación para que non se produza un deterioro da afección.
Non demore a viaxe ao médico se sente adormecemento nas extremidades, sensacións de queimaduras e golpes de ganso, se as mans e os pés son fríos constantemente, a sensibilidade e a mobilidade das extremidades diminúe e a deformación dos dedos e dos pés está notada.
O primeiro que hai que facer é conseguir a normoglicemia. Só o azucre normal no sangue pode frear o desenvolvemento da polineuropatía.
É importante coidar ben as pernas, isto tamén axudará a reducir o risco de desenvolver varias consecuencias desagradables.
Todos os días necesitas lavar os pés con auga morna.
Non podes subir as pernas e non podes quentar as pernas na batería e outros dispositivos de calefacción, xa que debido á reducida sensibilidade pode producir queimaduras graves sen notalo.
Inspeccione as pernas todos os días para ter gretas e outras feridas. Tratar as feridas de inmediato, non permitir a súa inflamación.
En calquera momento - a aparición de novas sensacións desagradables, feridas e gretas non curativas, a aparición de cornos e golpes, consulte un médico. Non auto-medicar, porque está cheo de perda de extremidades.
Nefropatía diabética
Unha complicación común entre os pacientes con diabetes. Consiste na derrota de pequenos e, posteriormente, grandes vasos renales. Debido a isto, a proteína é excretada na urina, o que non debería ser normal. Este é un dos principais signos de nefropatía e debería ser o impulso para máis exames.
As primeiras etapas do desenvolvemento do dano renal son asintomáticas, polo que a miúdo pasan desapercibidas. E por este motivo, recoméndase que os pacientes con diabetes mellitus se sometan a un exame anual por un nefrólogo e realicen as probas necesarias.
No peor dos casos, a nefropatía diabética leva ao desenvolvemento de insuficiencia renal crónica.
Nefropatía diabética
A enfermidade pasa por varias etapas:
- o primeiro é o inicial. Esta etapa caracterízase por un aumento do fluxo sanguíneo no vaso renal. A velocidade de filtración glomerular aumenta,
- a segunda etapa caracterízase por cambios iniciais no tecido renal. Aumento do fluxo sanguíneo nos vasos renales,
- terceira etapa: nesta fase comeza a aparecer a albuminuria. Aumento da taxa de filtración glomerular
- a cuarta etapa é a etapa de nefropatía grave. A excreción de proteínas prodúcese na urina, a taxa de filtración glomerular diminúe. Aumenta a presión arterial,
- quinta etapa - caracterizada por unha taxa de filtración glomerular reducida, presión arterial alta.
Tratamento con nefropatía
As tres primeiras etapas responden ao tratamento, polo que é moi importante identificar a enfermidade o antes posible.
Un dos puntos máis importantes no tratamento da nefropatía debería ser a consecución dunha compensación, isto aforrará, polo menos, unha maior deterioración.
O médico prescribirá un tratamento para aliviar os síntomas da nefropatía.
Se é necesario, prescribirase unha dieta baixa en proteínas ou con pouca sal.
Parar Charcot
Outra grave complicación da diabetes. Afecta aos pés, maniféstase en forma de curvatura do pé debido a numerosas fracturas.
O pé de Charcot ten varias manifestacións: o adelgazamento do tecido óseo, a resorción completa do tecido óseo, a proliferación da capa do óso cortical. Todo isto leva a que os ósos se volvan delgados, fráxiles, a miúdo rompen, numerosas adhesións anormais despois das fracturas provocan graves deformacións do pé e dor ao camiñar.
Fases do pé de Charcot
O pé de Charcot pasa por varias etapas.
- A primeira etapa aínda é reversible. Pero a miúdo pasa desapercibido e pasa a ser crónica
Nesta fase, os ósos xa se reduciron ata o punto de que cada movemento infructuoso pode causar unha fractura.Pero a persoa non sospeita que os seus ósos se romperon, xa que a sensibilidade das pernas xa está moi reducida. - A segunda etapa ou crónica caracterízase por unha fusión ósea anormal, deformación do pé, baixada do arco e formación dun pé plano, o que á súa vez leva ao desenvolvemento de numerosas úlceras.
A segunda etapa do pé de Charcot non está suxeita a tratamento, só é posible tomar medidas para aliviar o estado do paciente.
Tratamento con pé de Charcot
O tratamento é posible só na primeira etapa, pero nesta fase o pé de Charcot é difícil de diagnosticar, polo que o tempo para o tratamento é perdido.
A mellor opción é conseguir a normoglicemia, o que evitará o desenvolvemento de diversas complicacións da diabetes e non levará consecuencias tan graves.
É importante darlle ao pé paz e non sobrecargalo. Se é necesario, recoméndase o uso de muletas para reducir a carga na perna dorida. Isto axudará no tratamento e aliviará a afección.
Os medicamentos antibacterianos prescríbense para curar feridas e úlceras que se forman no pé.
Ademais, con cambios visibles no pé, móstrase un calzado ortopédico especial que protexerá os pés dunha deformación adicional.
Pé diabético
Unha das complicacións máis comúns da diabetes sen compensación. Máis a miúdo esta complicación ocorre en pacientes con diabetes tipo 2.
O pé diabético ten moitas manifestacións: lesións necróticas da pel e do tecido óseo, úlceras, lesións de vasos sanguíneos e nervios, deformación física do pé. O grao extremo de desenvolvemento do pé diabético é a gangrena.
Debido ás flutuacións constantes do azucre no sangue, a circulación sanguínea nos vasos pequenos é perturbada, isto provoca a morte de pequenos nervios, o que reduce a sensibilidade dos extremos distantes. Unha diminución da sensibilidade leva á formación de feridas mal curativas ou non curativas - choros, callos, etc., que logo medran e fórmanse úlceras no seu lugar.
Formas do pé diabético
Hai tres etapas no desenvolvemento dun pé diabético:
- forma neuropática - esta forma é máis frecuente. Caracterízase por que unha hiperglicemia prolongada leva a cambios irreversibles e prodúcese un cambio na forma do pé. Esta curvatura leva a que hai unha redistribución do peso corporal a outros puntos do pé, e isto afecta á formación de coutos e cornos onde antes non existían. Estes callos dificilmente curan e traen moitas molestias.
O resultado da forma neuropática do pé diabético pode ser o desenvolvemento do pé de Charcot, a aparición de úlceras e edema.
A forma neuropática do pé diabético caracterízase por úlceras con bordos claros e uniformes.
Hai unha clara ondulación nos pés.
O pé está cálido, aumenta o fluxo sanguíneo.
Na maioría das veces, tales lesións se desenvolven no pé e entre os dedos.
- forma isquémica. Esta é unha forma máis rara de pé diabético.
As causas da forma isquémica son a hiperglucemia, ademais de levar zapatos estreitos e incómodos, que comprime o pé e reduce o fluxo sanguíneo.
Esta forma de manifestación do pé diabético caracterízase por feridas e úlceras con bordos irregulares e rasgados.
O fluxo sanguíneo é reducido, os pés son fríos, ás veces só xeo.
A dor está presente constantemente, incluso durante o descanso.
- forma mixta
Esta forma é máis común que isquémica. Combina os signos de formas isquémicas e neuropáticas dun pé diabético.
Tratamento do pé diabético
O tratamento dun pé diabético é difícil e longo, xa que as propiedades protectoras do corpo son moi reducidas, e é difícil curar as feridas. Ademais, a pel perde as súas propiedades protectoras, é dicir, deixa de ser unha barreira natural, polo que as bacterias patóxenas penetran facilmente nas feridas e contribúen á súa grave inflamación.
O primeiro que hai que facer é obter unha indemnización.Isto aumentará a resistencia do corpo ás infeccións e permitirá combater as bacterias.
Se un paciente con diabetes tipo 2 non consegue compensar as drogas orais que diminúen o azucre, entón deberá ser trasladado á terapia con insulina, iso dará a oportunidade de facer fronte ás manifestacións dun pé diabético.
Limpar regularmente as feridas da pel morta e tratalas con medicamentos antibacterianos.
Se é necesario, os apósitos realízanse con vendas estériles.
En presenza de edema, realice terapia que axude a facerlles fronte.
É posible realizar unha cirurxía para restablecer o fluxo sanguíneo reducido.
É necesario reducir a carga na zona afectada da perna. Pode que sexan necesarias muletas. O paciente necesita descanso durante moito tempo.
A desviación do azucre no sangue dos valores normais e a falta de control sobre o curso da diabetes poden provocar o desenvolvemento de graves complicacións. A micción frecuente, a fatiga, a perda de peso, a constante sede só son consecuencias leves da perturbación de todo o corpo. Podes eliminar estes desagradables síntomas e evitar futuros problemas de saúde se sabes controlar adecuadamente a glicemia e cal é o perigo da diabetes. A terapia farmacéutica adecuada, así como un axuste estricto non só da dieta do paciente, senón tamén do estilo de vida en xeral permite obter unha compensación da enfermidade.
Por que a glicosa non é absorbida polo corpo?
A necesidade do glicosa do corpo humano explícase pola participación deste compoñente no metabolismo e na produción de enerxía polas células. Estes procesos proceden normalmente só coa cantidade necesaria de insulina producida polo páncreas. Se falta esta hormona ou unha ausencia completa, entón aparece unha enfermidade como a diabetes.
Pode ser de dous tipos:
- Diabetes dependentes da insulina, na que non hai insulina propia no corpo,
- Non é un tipo de enfermidade dependente da insulina. Neste estado do corpo, o páncreas segrega moi pouca insulina ou unha cantidade suficiente que non é percibida polas células baixo a influencia dalgúns factores.
Os primeiros síntomas da enfermidade
Os sinais iniciais dos efectos negativos dos niveis elevados de glicosa sobre o corpo son:
- Aumento da micción (especialmente pola noite)
- Sensación de boca seca
- O desexo constante de beber
- Perda de peso
- Debilidade e mareos,
- Olor a acetona na boca
- Debilitamento do sistema inmunitario, o que leva a frecuencias virales e arrefriados,
- Curación deficiente das feridas
- Trastorno de hemorragia
- Prurito na pel.
Non se deben ignorar os síntomas enumerados, se non, a enfermidade progresará enormemente e pode provocar trastornos máis graves.
Diabetes mellitus: que é perigoso e como afecta ao corpo
Se a hemoglobina glicada sempre terá un valor normal, entón a diabetes pode considerarse compensada. Con este curso da enfermidade, o risco de complicacións é mínimo. Se a diabetes xa nas primeiras etapas levou á aparición de consecuencias negativas, entón debido a unha boa compensación é posible a súa regresión. En caso de detectar complicacións perigosas nas primeiras etapas da enfermidade, un nivel normal de azucre pode frear o desenvolvemento de procesos patolóxicos e maximizar o benestar do paciente.
A diabetes é principalmente un perigo para todos os vasos que fornecen sangue a varios órganos. Cando a enfermidade afecta aos riles, órganos da visión, extremidades, corazón e fígado. A consecuencia deste efecto negativo é un ictus, ataque cardíaco, impotencia, cegueira, perda de sensación nas extremidades.
Tipos de complicacións
O exame de pacientes para o diagnóstico da diabetes pode revelar varias complicacións. Poden ser:
- Complicacións agudas resultantes dunha forte caída de azucre en pouco tempo,
- Complicacións crónicas que resultan de azucre no sangue constantemente elevado.
As complicacións agudas inclúen:
- Coma hipoglicémico. A razón é unha forte caída dos niveis de azucre no sangue e a falta de medidas para o seu rápido aumento. Moitas veces prodúcese coma despois de beber alcol ou despois dun esforzo físico excesivo. A hipoglicemia pode recoñecerse por síntomas como a conciencia confusa, a visión dobre, o tremor nas extremidades, a sudoración, a fame excesiva. Se se producen convulsións, a prescrición do hospital non pode funcionar. Neste caso, necesitará con urxencia aumentar o azucre con auga doce ou zume. En caso de perda de coñecemento, o paciente necesita poñer cubitos de azucre baixo a lingua e agardar a chegada dun equipo de especialistas.
- Coma cetoacidótica. Esta condición é consecuencia da cetoacidosis, cando o metabolismo se interrompe e os corpos de cetonas se acumulan no sangue. A complicación vai acompañada de boca seca e cheiro a acetona, dor de cabeza, somnolencia, debilidade.
- Coma con acidosis láctica. Caracterízase por un mal funcionamento de órganos como os riles, corazón e fígado, como resultado do cal se acumula ácido láctico no corpo.
Entre as complicacións crónicas do diabético inclúense:
- A retinopatía é un dano ocular na diabetes.
- Nefropatía na diabetes - dano renal.
- A angiopatía nas pernas, que se manifesta pola aparición de gangrena (manifestacións dun pé diabético) ou coceza.
- A encefalopatía diabética é un proceso patolóxico no cerebro.
- Destrución das terminacións nerviosas nos órganos internos (neuropatía).
- Polineuropatía - caracterizada por danos en todas as terminacións nerviosas nas extremidades.
- Destrución de articulacións e ósos, característica da osteo-ortropatía diabética.
- A enfermidade coronaria ou a aparición das súas complicacións (infarto de miocardio).
Causas das complicacións
Entre os factores que afectan o aumento do risco de complicacións diabéticas inclúense:
- Hemoglobina alta glicada e glicosa en sangue crónica. Non se poden evitar complicacións se o nivel de azucre está por riba dos 8 mmol / L. En primeiro lugar, o organismo gastará as súas reservas internas para usar mecanismos compensatorios. Despois de esgotalos e a falta de medidas para eliminar o exceso de azucre no corpo, desenvólvense diversos procesos patolóxicos. Se se identifican complicacións nas primeiras etapas do desenvolvemento, pódese deter a súa progresión coa debida observación de glicosa e esquemas de control da dieta.
- Cambios frecuentes na glicosa, que se caracterizan por cambios bruscos nos niveis de azucre desde valores mínimos ata números elevados. A diferenza máis aceptable entre os resultados dos datos do glucómetro non debe superar os 3 mmol / L. Se non, as fortes flutuacións na glicosa no sangue afectan negativamente a todo o corpo.
- Unha característica individual do corpo do paciente, caracterizada pola vulnerabilidade e a sensibilidade aumentada do órgano afectado.
- Falta de secreción residual de insulina. Este factor pódese identificar despois de determinar a hormona C-péptido (un indicador do páncreas producido pola súa propia insulina), que actúa como unha especie de protector dos órganos das complicacións.
Se sabe o que a diabetes é perigoso, pode evitar facilmente as consecuencias negativas da enfermidade. Os dous primeiros factores só poden ser excluídos polo propio paciente medindo o azucre cun glucómetro, observando o medicamento e o plan de nutrición. Se o tratamento da enfermidade require a introdución de insulina, entón o cálculo correcto da dosificación do medicamento evitará saltos fortes na glicosa. Se o paciente non está familiarizado co réxime de insulinoterapia, será difícil conseguir unha boa compensación pola enfermidade.
Prevención de complicacións diabéticas
Na actualidade, a diabetes xa non se considera unha enfermidade terrible, senón que é un modo de vida especial, sempre que se reciba a terapia necesaria. A base do tratamento é un sistema nutricional adecuado, tomando medicamentos apropiados e autocontrol da glicosa no sangue. Se se observan estas condicións, practicamente non se producen complicacións e a calidade de vida non se deteriora.
Os efectos da diabetes deben tratarse inmediatamente despois do diagnóstico da enfermidade. Débese prestar especial atención a momentos como:
- Un menú de baixo contido en carbohidratos,
- Perder peso
- Normas de conduta para a hiperglicemia,
- A exclusión dunha caída crítica no azucre no sangue.
Canto antes se inicie a terapia, maior será a posibilidade de ter unha vida completa.
Máis materiais:

Este artigo foi visto 3 152 veces
Durante todo o tempo, decateime de que todos os pacientes están divididos en tres grupos. Os primeiros, a maioría literalmente páncanse e poñen fin a eles mesmos ao decatarse da súa diabetes, e a partir destes fan movementos caóticos e ineficaces. O segundo é a xente que ignora completamente o problema da diabetes e elixe a táctica, como me gusta chamala, de poñer a cabeza na area. Outras persoas, entre as que hai unha minoría, valoran adecuadamente a situación e traballan activamente para saír desta difícil vida, facendo accións de translación produtivas conducentes a resultados.
Así, hoxe o artigo será para os dous primeiros grupos. Algúns entenderán que a diabetes non é unha sentenza e a segunda, que se están inactivos, chegarán problemas graves. Entón, como digo constantemente, a diabetes non é tan terrible que, por exemplo, a oncoloxía. Na actualidade, hai todo o necesario para unha vida eficaz e feliz. Información, ximnasios, comida, suplementos nutricionais, drogas son todo o que poida ser necesario para unha boa compensación.
Unha boa compensación pola diabetes é a clave para non haber complicacións. Noutras palabras, se ten azucre no sangue sempre normal, un nivel normal de hemoglobina glicada, entón na ausencia inicial de complicacións non se desenvolverán. Se as etapas iniciais xa existen complicacións, a súa regresión é posible. Se as complicacións son máis graves, entón co establecemento dunha compensación, o desenvolvemento de procesos patolóxicos detense e é posible mellorar.
Así, podo responder á pregunta: "Cal é o perigo da diabetes?". A diabetes é perigosa para as súas complicacións, que se pode previr, reverter ou frear o seu desenvolvemento. Entón, falemos hoxe sobre eles, sobre complicacións.
A diabetes mellitus considérase unha enfermidade bastante grave debido ás súas complicacións. Ademais, nunha fase inicial do desenvolvemento da patoloxía, non é tan doado identificala nin sequera co coñecemento das principais manifestacións sintomáticas. Polo tanto, pode formarse durante moito tempo, tendo un efecto devastador sobre todo o organismo. Neste sentido, a cuestión de por que a diabetes é perigosa faise cada vez máis relevante.
Esta información recoméndase para o estudo para calquera persoa, xa que ninguén está completamente inmune á aparición de tal patoloxía. O coñecemento axudará no futuro a formar unha visión adecuada da enfermidade coa identificación de posibles consecuencias e a creación de medidas preventivas para evitar que se produzan numerosas complicacións.
Que é a diabetes
O termo "diabetes" na tradución literal do latín significa "caducidade". Tal elección dos médicos romanos baséase principalmente nunha das manifestacións máis comúns da enfermidade: a micción frecuente.
Co tempo, os expertos estableceron que no proceso de eliminar a orina do corpo, o azucre tamén o deixa, formouse o nome completo da patoloxía.
Os afectados por tal enfermidade teñen interrupcións no metabolismo, debido a que o azucre, que entra no corpo xunto cos alimentos, non é capaz de descomposición e absorción. Por este motivo, permanece no sangue e, posteriormente, algúns saen con ouriños.
Os niveis elevados de glicosa son a causa da formación de patoloxías cardiovasculares. Ademais, a diabetes afecta á retina, o que leva a discapacidades visuais. Outra complicación está asociada a unha actividade renal e hepática alterada.
Cómpre ter en conta que calquera desviación da norma do azucre no sangue comporta consecuencias graves ata un coma.
A diabetes acurta significativamente a esperanza de vida. Pero coa detección puntual da enfermidade e o uso de medidas de tratamento e rehabilitación, o paciente pode asegurar unha existencia digna durante máis dunha década.
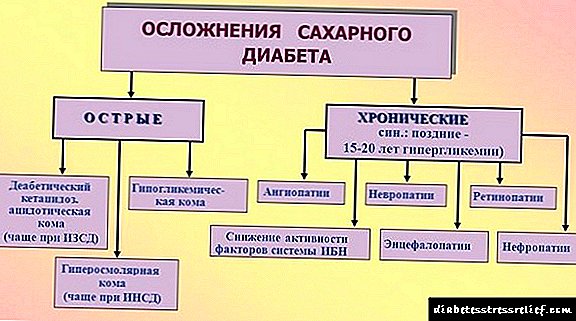
Complicacións agudas
Segundo estudos diagnósticos de diabetes mellitus, os expertos distinguen dúas categorías de posibles complicacións: aguda, característica para a patoloxía tipo 1 e crónica, para a de tipo 2.
Unha característica distintiva do primeiro grupo é a súa súbita aparición, o que o fai bastante perigoso debido ao completo descontrol. En canto ao factor de desenvolvemento, na maioría dos casos son cambios bruscos nos niveis de azucre no sangue.
A este respecto, pódense distinguir as seguintes complicacións agudas na diabetes mellitus:
- . A reacción do corpo a un forte aumento dos niveis de glicosa. Maniféstase como confusión cunha forte violación do proceso de respiración. Moitas veces hai un cheiro específico a acetona. Se isto superou na rúa ou ao volante dun coche, o risco de lesións graves é elevado, xa que o paciente está perdido e non sempre é capaz de tomar inmediatamente o control do seu corpo. Se non consultas a un médico de xeito oportuno, entón no futuro unha persoa perde completamente a consciencia e pode morrer.
- . Caracterízase pola acumulación de produtos metabólicos no sangue debido aos que se producen fallos en todos os sistemas do corpo.
- . Fórmase como resultado dunha forte diminución dos niveis de azucre. Normalmente ocorre despois dun esforzo físico importante, despois de beber alcol, ou se o paciente usou unha dose demasiado grande de drogas para baixar a glicosa.
- Coma de acidosis láctica. Unha das complicacións máis perigosas da diabetes. Debido a violacións nas estruturas do corpo, o nivel de ácido láctico no sangue aumenta. As manifestacións son bastante agudas, son a aparición de dor nos músculos, así como apatía e somnolencia graves. Co desenvolvemento da enfermidade, a dor no abdome aumenta. Se ao paciente non se lle presta atención médica oportuna, un coma pode entrar en colapso.
O perigo da diabetes tipo 1 caracterízase por que a condición do paciente pode empeorar moi rapidamente nun prazo moi breve. Por iso, cando se producen as primeiras manifestacións, os familiares próximos do paciente deberían asegurar de inmediato a súa hospitalización, xa que para salvar a saúde e a vida, o reconto segue o reloxo.
Complicacións crónicas
As complicacións crónicas xorden só no caso dun nivel de azucre elevado constante e dun maior contido de insulina no sangue. Son característicos para a diabetes mellitus tipo 2.
Tales consecuencias fórmanse gradualmente, pero é bastante difícil excluílas. Moitas veces, só pode reducir o grao de dano.
Como resultado da actividade de tales complicacións, o paciente perde a súa capacidade de traballo demasiado cedo, prodúcense certos trastornos na actividade de sistemas internos importantes, desenvólvense catástrofes vasculares, que finalmente provocan a morte na maioría dos casos.
Así, entre as consecuencias crónicas da diabetes, pódense distinguir as seguintes:
- . A retina do ollo está afectada, como resultado da cal se deteriora a visión ata a cegueira completa.
- . Caracterízase por un efecto prexudicial sobre os elementos da filtración renal. Se non segues unha dieta estrita, entón moi pronto o corpo "obstruirá", como resultado - fugaz "marchitante".
- . Aparecen placas ateroscleróticas que provocan inchazo nas pernas e claudicación intermitente. A dor tamén é posible durante o esforzo físico nas pernas.
- Encefalopatía O cerebro está afectado, o que co paso do tempo leva a dores de cabeza graves, debilidade, perda de memoria e conciencia. Calquera efecto sobre o cerebro é moi grave, xa que este órgano é o responsable do funcionamento de moitos sistemas. Tamén é importante entender que determina a capacidade dunha persoa para traballar. Así, no caso de producirse disturbios no cerebro, os procesos mentais do paciente empeoran aínda máis.
- Polineuropatía periférica. As infraccións fórmanse violacións na actividade das extremidades nerviosas das extremidades. En canto ás manifestacións, pódese distinguir o entumecimiento parcial ou o formigueo. Ás veces a complicación vai acompañada de dor e calambres nocturnos.
- Autónomo Aparecen deficiencias nas terminacións nerviosas do sistema nervioso autónomo das estruturas internas. Está considerada unha das consecuencias máis comúns da diabetes. Ten un papel clave na discapacidade e na redución da calidade de vida dos pacientes. Ademais, aumenta o risco de morte súbita, xa que a patoloxía afecta ao traballo do corazón, do estómago e dos intestinos. Tamén se está formando a disfunción sexual.
- Osteoartropatía. Unha complicación rara pero moi grave da diabetes mellitus que, sen un tratamento adecuado, leva á discapacidade. Caracterízase por danos no tecido óseo e nas articulacións, resultando na destrución da forma das extremidades.
- Tamén debes considerar a hiperglucemia crónica - un aumento da glicosa no sangue. É un dos factores máis significativos na formación de enfermidades coronarias e as súas consecuencias. Isto débese a que a patoloxía afecta destrutivamente ás paredes dos vasos coronarios. Como resultado, un ataque cardíaco ou un ictus, que cun alto grao de probabilidade pode levar á morte.
Así que, tendo descuberto o que ameaza a diabetes tipo 2, podemos concluír que tal enfermidade leva lentamente pero de xeito incontrolado ao paciente.
Si, o paciente pode seguir todas as receitas do médico, pero a forma crónica xustifica o seu propósito: o corpo desaparecerá gradualmente, a pesar dos esforzos do paciente. Non obstante, debe entenderse que as medidas de tratamento e rehabilitación retardan os procesos destrutivos, polo tanto, a súa observancia é necesaria para aumentar a esperanza de vida.
En canto a que tipo de diabetes é máis perigoso: 1 ou 2, neste caso é imposible dar unha resposta definitiva, xa que cada forma presenta certas dificultades que caracterizan a gravidade de cada manifestación.
A diabetes é unha enfermidade perigosa. Sen a falta dunha terapia adecuada, a diabetes leva complicacións, moitas das cales poñen en risco a vida.
A diabetes mellitus é unha enfermidade especial, xa que atopala non é tan sinxela. Durante moito tempo, non dá sinais, destruíndo o corpo. Moitas persoas nin sequera son conscientes do perigo de diabete e van ao médico xa en etapas avanzadas da enfermidade.
A palabra diabetes significa caducidade. Este nome da enfermidade foi proposto por médicos romanos. Así que asociaron o nome a un síntoma característico: a micción frecuente. A diabetes chámase azucre, xa que o azucre escapa do corpo coa orina.
Perigo de diabetes
Na diabetes do primeiro tipo, o páncreas deixa de producir insulina por algún motivo. Se as células do corpo son resistentes á insulina, entón falan de diabetes tipo 2. Independentemente do tipo, os niveis de glicosa seguen sendo altos.Por mor disto, o traballo de case todos os órganos está perturbado.
Ademais, elevar o azucre a niveis críticos de diabetes tipo 1 e tipo 2 pon en risco a vida. Ademais de reducilo tamén pode poñer en risco a vida. Isto é especialmente certo para homes, nenos e mulleres durante o período de xestación.
Independentemente do tipo, a diabetes é perigosa principalmente para os vasos sanguíneos. As arterias e os capilares están igualmente afectados. Isto interrompe a subministración de sangue a todos os órganos do corpo humano. Especialmente perigosa é a derrota dos pequenos vasos dos ollos: neste caso desenvólvense cataratas ou distrofia óptica.
Debido a un insuficiente subministro de sangue aos riles, prodúcese unha insuficiencia renal crónica. O mal subministro de sangue dos xenitais provoca impotencia sexual nos homes. Aquí está unha lista moi distinta de todas as complicacións que se desenvolven como consecuencia da diabetes mellitus do primeiro ou segundo tipo:
- neuropatía, é dicir, perda de sensación nos brazos ou nas pernas,
- úlceras non curativas a longo prazo, gangrena e, como resultado, perda de extremidades,
- ataque cardíaco ou vertedura,
- patoloxía hepática
- cegueira
- enfermidades infecciosas
- hiperglicemia
- cetoacidosis, así como coma cetoacidótico,
- dano cerebral diabético,
- danos nos ósos e nas articulacións (osteoartropatía),
- danos nas terminacións nerviosas,
- trastornos de potencia nos homes.
Como podes ver, o obxectivo da diabetes é todo o corpo, xa que non hai un só órgano que non se vería afectado pola glicosa alta.
Perigo de enfermidades do embarazo
É perigoso non só para o corpo da nai, senón tamén para o feto. Cando unha enfermidade, independentemente do tipo, ocorre nas primeiras etapas do embarazo, pode provocar un aborto involuntario.
Moitas mulleres durante o embarazo non pensan no perigo de diabete. Ao final, o aumento do azucre provoca o desenvolvemento de patoloxías graves. Nos nenos poden aparecer desde os primeiros días do nacemento. Ademais, o corazón e o cerebro dos nenos son os que máis sofren.
A diabetes no embarazo posterior leva a un crecemento acelerado do feto. E un perigo máis que advirte ao bebé: despois do nacemento, o nivel de glicosa no seu sangue pode baixar a un nivel perigoso.
Por que a diabetes tipo 2 é perigosa?
En pacientes con diabetes deste tipo, a enfermidade adoita ser diagnosticada só cando se detecta unha enfermidade concomitante. A diabetes deste tipo pode ocorrer sen manifestacións evidentes durante moito tempo, danando os vasos e as terminacións nerviosas. O paciente desenvolve enfermidades crónicas graves. Accidente cerebral, ataque cardíaco, cegueira, demencia e amputación das extremidades inferiores - isto é o que é perigoso para a diabetes tipo 2.
Os pacientes que toman medicamentos antipireticos poden desenvolver hipoglucemia en caso de sobredose. Un nivel de azucre demasiado alto pode desencadear un coma hipersmolar.
Científicos xaponeses descubriron unha predisposición á enfermidade de Alzheimer para persoas con diabetes tipo 2. A enfermidade é máis probable despois de 60 anos.
Se o paciente adhírese a unha dieta baixa en carbohidratos e recibe actividade física dosificada, ten todas as posibilidades de desfacerse da enfermidade.
Cales son as complicacións da diabetes?
Un paciente diabético que sabe que é a diabetes perigosa debe facer todo para evitar complicacións. Na diabetes, diagnostícanse tres tipos de complicacións:
- Nítido.
- Fr crónico / tardío
- Pesado / Tardes Fr.
Xorden complicacións agudas como resultado do esgotamento das células do cerebro e envelenamento polos seus produtos derivados do metabolismo patolóxico. As complicacións poden desenvolverse moi rápido, nunhas horas, inclúen:
- Cetoacidosis / coma cetoacidótica, típica para a diabetes tipo 1 (T1DM).
- Hipoglicemia / coma hipoglicémica, observada na diabetes tipo 1 e diabetes tipo 2.
- A coma hiperosmolar, característica da diabetes tipo 2 (T2DM), obsérvase en persoas maiores.
- Coma lactácida, máis frecuentemente manifestada en pacientes despois de 50 anos.
A diabetes tipo 1 A diabetes dependente da insulina é un trastorno crónico causado por unha cantidade insuficiente de insulina sintetizada polas células do páncreas. A diabetes mellitus tipo 2 caracterízase por unha violación dos procesos metabólicos, mentres que o tecido muscular chega a ser inmune á glicosa, como resultado desta sustancia acumúlase no sangue. Independentemente do tipo de enfermidade, a diabetes corre o risco de ter complicacións graves que se desenvolven cando non se seguen as recomendacións do tratamento.
Cal é o perigo da enfermidade?
Todo o paciente coñece o perigo de diabetes. O azucre no sangue elevado leva a interrupción de todos os procesos metabólicos no corpo. Unha concentración de glicosa constantemente elevada leva a unha violación da microcirculación do sangue, o que se converte no principal requisito previo para o desenvolvemento de complicacións.
A violación do fluxo sanguíneo afecta rapidamente o benestar do paciente. Isto caracterízase principalmente polo estado das extremidades inferiores. Os pacientes notaron unha fatiga rápida ao camiñar, inchazo das pernas, dor e molestias.
A violación da circulación sanguínea leva a unha diminución da función protectora da pel, como resultado, calquera dano á epiderme cura durante moito tempo. Isto está cheo do risco de sufrir feridas (lesións tróficas da pel). O adelgazamento das paredes dos vasos sanguíneos pode causar varias complicacións, ata a gangrena. Unha forma esquecida da enfermidade pode ser fatal.
A deficiencia do fluxo sanguíneo implica:
- pé diabético
- neuropatía
- danos nos vasos da retina,
- dano cerebral.
Todas estas condicións son moi perigosas e sen tratamento poden levar á discapacidade do paciente.
As consecuencias da diabetes pódense dividir en dous grandes grupos: trátase de cambios patolóxicos no corpo e complicacións agudas causadas por un aumento prolongado do azucre no sangue. Para o desenvolvemento de cambios patolóxicos leva moito tempo, aparecen tales complicacións cunha violación sistemática do tratamento prescrito. Os primeiros síntomas poden aparecer décadas despois da detección de diabetes.
Os efectos agudos desenvólvense cun forte cambio nos niveis de azucre.
Complicacións temperás
Todo o mundo coñece o perigo de diabetes - o desenvolvemento dun coma diabético. A coma refírese a complicacións precoz ou agudas da enfermidade e ocorre nun contexto de cambio repentino nos niveis de azucre a valores críticos. A coma ocorre cando a concentración de azucre aumenta ata un nivel perigoso e cando baixa drasticamente.
A falta de insulina administrada, o risco de desenvolver cetoacidosis é elevado. Esta condición caracterízase pola acumulación de produtos metabólicos. Unha complicación desenvólvese rapidamente e pode levar a coma.
Todas estas condicións requiren unha hospitalización inmediata do paciente.
Cambios patolóxicos na diabetes

A diabetes supera todos os sistemas do corpo. A enfermidade pode provocar trastornos do sistema urinario e do sistema nervioso. Con diabetes, o sistema circulatorio do corpo sofre moito, posiblemente danos retinais e perda de visión.
O risco de desenvolver consecuencias perigosas aumenta moitas veces se o paciente non escoita as recomendacións do médico.
Aproximadamente sete de cada dez casos de complicacións diabéticas desenvolven nefropatía. Esta condición patolóxica caracterízase por un mal funcionamento nos riles no fondo dunha violación do metabolismo de carbohidratos e proteínas no corpo. A nefropatía desenvólvese gradualmente. A enfermidade non vai acompañada de síntomas agudos. A patoloxía pode sospeitarse dos seguintes síntomas:
- fatiga,
- micción frecuente,
- dor nas costas máis aburrido
- dor de cabeza
- hinchazón.
A dor con nefropatía é de natureza episódica, ás veces xurdindo e logo desaparece. Edema con patoloxías renales estendidas de arriba abaixo e primeiro de todo aparecen característicos sacos baixo os ollos.Un trastorno metabólico pode ter un efecto negativo nos riles durante décadas, mentres que non hai síntomas e o paciente descoñece o desenvolvemento de complicacións. A nefropatía é a miúdo diagnosticada cando se atopa unha proteína na orina do paciente.
En segundo lugar na frecuencia de complicacións está a angiopatía. Esta enfermidade caracterízase pola fraxilidade dos capilares e a destrución gradual das paredes dos vasos sanguíneos. A enfermidade afecta a todo o sistema circulatorio dunha persoa. Un signo característico desta patoloxía é a dor nas pernas, que vai acompañada da formación de úlceras tróficas. Co tempo, o paciente desenvolve gangrena. O adelgazamento vascular prodúcese debido a altos niveis de glicosa, cando o paciente non segue unha dieta baixa en carbohidratos e non toma medicamentos hipoglucémicos.
Esta complicación pode "golpear" os vasos dos ollos e os riles, como resultado, desenvólvese unha patoloxía da retina e unha insuficiencia renal, que co paso do tempo pode converterse en nefropatía.
A polineuropatía diabética é unha lesión do sistema nervioso periférico. A enfermidade caracterízase por unha sensibilidade deteriorada, dor, adormecemento das extremidades. O perigo desta enfermidade é unha sensibilidade reducida á dor, o que pode causar complicacións graves en pacientes con diabetes. Na maioría das veces, a neuropatía afecta ás extremidades inferiores. A inmunidade á dor implica lesións accidentais e danos na pel, que na diabetes está cheo de desenvolver úlceras debido á deterioración da rexeneración da pel.
A encefalopatía na diabetes leva a unha actividade cerebral deteriorada e unha conciencia deteriorada. A enfermidade vai acompañada de dores de cabeza excluíntes.
As complicacións crónicas asociadas ao traballo dos riles, os sistemas circulatorios e nerviosos desenvólvense en media 15-20 anos despois do inicio da diabetes. A compensación por diabetes pode atrasar o desenvolvemento destes efectos.
Así, en pacientes maiores hai unha infinidade de patoloxías crónicas que deben ser tratadas. En primeiro lugar, a pel sofre. A violación do fluxo sanguíneo vai acompañada dunha diminución da taxa de rexeneración. Isto leva ao desenvolvemento de úlceras tróficas co menor dano á epiderme. Se non se trata esta patoloxía, progresa e convértese na causa do pé diabético e gangrena. Sospeitando a aparición dunha úlcera trófica e comparándoa cunha foto, o paciente debe consultar con urxencia a un médico se aparece este problema.
Aparece unha función renal deteriorada debido á acumulación de produtos metabólicos. Sen un tratamento oportuno, o trastorno conduce rapidamente a insuficiencia renal.
No fondo do azucre aumentado constantemente, prodúcese un estreitamento do lumen entre as paredes dos vasos. Isto está cheo do risco de coágulos de sangue, o desenvolvemento dun ataque cardíaco e un ictus.
Como podes ver, todas as complicacións crónicas están estreitamente interconectadas e desenvólvense cun azucre constantemente elevado. A compensación da enfermidade, que se consegue seguindo unha dieta baixa en carbohidratos, tomando medicamentos para reducir o azucre e controlando o peso do paciente, axuda a evitar o desenvolvemento de complicacións agudas da diabetes en mulleres e homes.
Complicacións nas mulleres
O azucre no sangue constantemente elevado é un ambiente favorable para a propagación de fungos de levadura. As complicacións da diabetes mellitus tipo 2 nas mulleres maniféstanse por frecuentes infeccións fúngicas dos xenitais, difíciles de responder á terapia farmacológica.
Na diabetes, a glicosa entra na urina, polo que as infeccións fúngicas afectan a vexiga. Tales enfermidades van acompañadas de picazón e dor durante a micción. O tratamento da infección por fungos é complicado polo feito de que o azucre aumentado constantemente provoca o rápido desenvolvemento da microflora patóxena, como resultado de calquera medida terapéutica trae só alivio temporal.
Con unha diabetes non compensada, dependente da insulina, xorden unha serie de complicacións ao levar a un fillo.Ademais, se a muller non logrou unha compensación sostible da enfermidade antes da concepción, hai altos riscos de desenvolver hipoglucemia no feto. Moitas veces, as nais con diabete insulinodependente insuficientemente compensado forman nenos con obesidade.
Moita xente coñece o perigo de adquirir diabete mellitus tipo 2, pero non se adheri ás regras de tratamento. Se non se seguen as recomendacións do endocrinólogo, o páncreas agárdase coa idade e o segundo tipo de diabetes pode pasar a unha forma dependente da insulina da enfermidade, cando as inxeccións diarias de hormona son necesarias para manter a vida. Retrasar o desenvolvemento das consecuencias da diabetes tipo 2 e mellorar a calidade de vida, axudará a disciplina e a atención á propia saúde. Os pacientes deberán controlar coidadosamente a dieta, tendo en conta a carga glicémica dos alimentos e tomar as drogas recomendadas polo médico que asiste en tempo e forma. O incumprimento do réxime de tratamento leva consecuencias perigosas que acurtan significativamente a esperanza de vida do paciente.
Con diabetes, unha persoa ten un trastorno metabólico. A maioría destes trastornos están relacionados co metabolismo dos carbohidratos, xa que a insuficiente produción de insulina fai imposible a rotura da glicosa. O benestar dunha persoa depende do seu nivel no sangue. A diabetes pode depender da insulina (chámase tipo 1) e non dependente da insulina (tipo 2). O tipo de enfermidade está determinado pola cantidade de insulina producida polo corpo: non se produce en absoluto nin se produce, pero os tecidos non son sensibles a ela.
A enfermidade ten un curso crónico e non está completamente curada. Está controlado por dieta ou medicamentos.
Unha persoa sa precisa observar o réxime diario, dedicarse á actividade física e supervisar a hixiene corporal. Os diabéticos están obrigados a controlar regularmente o azucre no sangue e a hemoglobina glicada. A concentración do primeiro debe ser de 4-6,6 mmol / l, e a segunda non debe chegar ao 8%. Mentres se manteñen indicadores a este nivel, a aparición de complicacións non ameaza a unha persoa. As complicacións da diabetes son bastante graves e sempre se producen se non prestas atención á enfermidade.
Que ameaza a diabetes?
Despois de varios anos no transcurso da enfermidade, poden comezar a desenvolverse complicacións graves se a inxestión e a dieta non se observan estrictamente, é dicir, non manteñen o nivel de glicosa en 5-6 mmol / L.
A esencia das complicacións tardías en presenza de diabetes é que os órganos que conteñen vasos sanguíneos comezan a verse afectados. Primeiro de todo, é terrible porque as complicacións afectan os órganos da visión, fígado, riles, músculo cardíaco e extremidades.
 O feito é que a toxicidade en glicosa, expresada no exceso constante do nivel normal de glicosa no sangue, leva á destrución das paredes dos vasos sanguíneos. Dado que as pernas son moi intensas subministradas de sangue e están cargadas todo o tempo, as complicacións máis comúns da diabetes están asociadas ás pernas. As úlceras poden progresar nas extremidades inferiores, hai risco de gangrena. Os vasos das mans tamén poden estar suxeitos a cambios patolóxicos. E ameaza non só os vasos, senón tamén as articulacións das mans.
O feito é que a toxicidade en glicosa, expresada no exceso constante do nivel normal de glicosa no sangue, leva á destrución das paredes dos vasos sanguíneos. Dado que as pernas son moi intensas subministradas de sangue e están cargadas todo o tempo, as complicacións máis comúns da diabetes están asociadas ás pernas. As úlceras poden progresar nas extremidades inferiores, hai risco de gangrena. Os vasos das mans tamén poden estar suxeitos a cambios patolóxicos. E ameaza non só os vasos, senón tamén as articulacións das mans.
O dano no sistema circulatorio dos ollos con diabetes ameaza con levar ao desenvolvemento da cegueira. A insuficiencia renal, ataques cardíacos e accidentes cerebrovasculares convértense nunha causa frecuente de morte en pacientes. Non obstante, complicacións que non conducen directamente á morte son moi perigosas e reducen a esperanza de vida.
A diabetes é unha enfermidade perigosa. Sen a falta dunha terapia adecuada, a diabetes leva complicacións, moitas das cales poñen en risco a vida.
A diabetes mellitus é unha enfermidade especial, xa que atopala non é tan sinxela. Durante moito tempo, non dá sinais, destruíndo o corpo.Moitas persoas nin sequera son conscientes do perigo de diabete e van ao médico xa en etapas avanzadas da enfermidade.
A palabra diabetes significa caducidade. Este nome da enfermidade foi proposto por médicos romanos. Así que asociaron o nome a un síntoma característico: a micción frecuente. A diabetes chámase azucre, xa que o azucre escapa do corpo coa orina.
Diabetes secundarias
O principal perigo de diabetes reside en trastornos do sistema circulatorio, que directamente causan problemas no traballo de varios órganos. A relación causal da diabetes con outras enfermidades pódese describir do seguinte xeito:
- Debido á mala circulación sanguínea e ao aumento da fraxilidade dos vasos, o funcionamento do sistema visual é perturbado, o que a maioría das veces leva a unha enfermidade como a catarata e que posteriormente pode causar cegueira.
- A mala circulación sanguínea no sistema reprodutivo causa trastornos no seu traballo e pode provocar impotencia nos homes.
- Os mesmos problemas nos riles causan insuficiencia renal.
- A estrutura rota do tecido vascular reduce o fluxo sanguíneo nas extremidades, o que pode causar unha perda da súa sensibilidade.
A lista de enfermidades secundarias que se desenvolven como consecuencia da diabetes pódese continuar durante bastante tempo. E case todos os órganos e sistemas están incluídos nesta lista.
Que facer despois do diagnóstico?
Como en calquera enfermidade, para o tratamento eficaz da diabetes, é preciso determinar os seus primeiros síntomas a tempo. Despois de facer un diagnóstico, é importante seguir rigorosamente as recomendacións do médico e levar un estilo de vida saudable. A elección correcta dun médico tamén é importante. Afortunadamente, hoxe os médicos especializados en diabetes tipo 1 e tipo 2 son máis que suficientes. Se se cumpren estas condicións, podemos dicir que axiña unha persoa non vai sentir a súa enfermidade en absoluto, acostumándose a un estilo de vida específico.
Falamos de por que a diabetes é perigosa. Segundo as estatísticas, as persoas que acoden ao médico a tempo e seguen todas as receitas do médico viven sempre que persoas saudables. Despois, no noso tempo, a diabetes é susceptible de tratarse, no que unha persoa non só debe comer ben e ter en conta outros requisitos de estilo de vida, senón que tamén debe tomar varios medicamentos para a vida
Cal é a diferenza entre a diabetes tipo 2 e a tipo 1
Se a patoloxía do primeiro tipo, que ocorre principalmente en nenos e adolescentes, prodúcese bruscamente e inesperadamente, entón o segundo tipo de disfunción do páncreas madura gradualmente.
A diabetes tipo 1 está asociada a unha predisposición xenética, a segunda, máis cun modo de vida.
O primeiro é necesariamente dependente da insulina, xa que a hormona non se produce de forma independente, a segunda, por regra xeral, non o é, aínda que pode ser necesaria insulina no estadio moi extremo.
Segundo a investigación da OMS, no mundo (principalmente nos países desenvolvidos), entre un 5 e un 7 por cento da poboación sofre diabetes. É máis, entre os xubilados maiores de 65 anos, os diabéticos xa teñen un 20%. O segundo tipo diagnostícase con moita máis frecuencia que outros (80% dos casos). En termos de mortalidade, a "praga do século XX" ocupa o terceiro lugar tras a oncoloxía insidiosa e as patoloxías cardiovasculares. As previsións da OMS tamén son decepcionantes: a pesar do desenvolvemento da medicina, o número de pacientes cunha "doce enfermidade" progresa. Por un lado, isto débese ao envellecemento xeral da poboación mundial e, por outra banda, ao "rexuvenecemento" masivo da enfermidade debido a hábitos alimentarios e de comportamento inadecuados: a hipodinamia.
Ademais, dado que nos propuxemos disipar a maioría dos mitos sobre a diabetes, convén mencionar unha característica das farmacéuticas modernas xa que o foco non está no tratamento, senón na mitigación dos síntomas de calquera enfermidade grave.A maioría das drogas vendidas na rede de farmacias populares, e isto é máis do 85% non se pode chamar medicamento. Só alivian os síntomas. O mesmo ocorre cos medicamentos contra a diabetes. Un diabético vese obrigado a beber polo menos dúas drogas para normalizar a presión arterial, pero por que o precisaría, porque a presión arterial alta ou baixa só é un síntoma dunha enfermidade ou un síntoma que indica o desenvolvemento dunha complicación post-diabética. Por que "curalo" mentres a raíz principal do mal continúa progresando?
Resulta rendible para os farmacéuticos vender medicamentos. Entre outras cousas, teñen unha serie de efectos secundarios que debilitan aínda máis o corpo. Entón brindan demanda, porque adquiren clientes habituais que se ven obrigados a sentarse nas tabletas de por vida.
Para os diabéticos "de recente mestura", é importante aprender a controlar adecuadamente que, cando e canto comer, así como diversificar a rutina diaria coa actividade física. Non debería dirixirse inmediatamente á farmacia e mercar todos os medicamentos que o médico lle prescribiu, porque algúns deles non só son innecesarios, senón tamén nocivos. Normalizar o azucre no sangue pode e debe ser unha dieta baixa en carbohidratos en combinación coa actividade física. Outra cousa é se a diabetes está en fase avanzada. Neste caso, non só a enfermidade en si, senón tamén as súas complicacións, que son a causa do aumento da mortalidade entre a poboación mundial, están á orde do día.
É bastante difícil entender de forma independente que o corpo está afiando gradualmente esta enfermidade. Normalmente detéctase durante algún tipo de estudo de terceiros, cando se detecta un exceso de glicosa no plasma sanguíneo (hiperglicemia) nun estómago baleiro - este é o principal signo de diabetes. Moitas veces isto non é clínicamente aparente. Por suposto, outros síntomas tamén son inherentes á "doenza doce", cuxa presenza adoita prescribirse para outras enfermidades. Debido a isto, é difícil diagnosticar. Moitos viven con el desde hai anos e descoñecen isto. É posible que unha persoa non teña coñecemento da enfermidade endocrina e comece a facer a alarma só cando "recibe" perigosas complicacións da diabetes (pé diabético, deficiencia visual, etc.). Polo tanto, o diagnóstico faise con máis frecuencia despois de probas de sangue de laboratorio para o azucre.
- Consumo excesivo de doces e outros carbohidratos.
- Estilo de vida: sedentario, inactivo.
- Ter sobrepeso ou obesidade.
- Hipertensión e enfermidades cardiovasculares.
- Se a familia xa ten diabéticos.
- Maiores de 50 anos.
Co desenvolvemento da diabetes, unha análise realizada sobre o estómago baleiro mostra de dúas a tres veces o exceso de glicosa no corpo.
Todo o anterior considérase hiperglucemia: leve (ata 8,2 mmol / L), moderada (ata 11,0 mmol / L), grave (por encima dos 11,1 mmol / L). Despois de comer, o indicador non debe ser superior a 8,0 mmol / L, e antes de durmir é permitido: de 6,2 mmol / L a 7,5 mmol / L.
Complicacións de descompensación da diabetes
A DM 1 non se pode curar, pero os médicos din que poden compensala, é dicir, manter un nivel normal de glicosa no sangue administrando insulina. Se a insulina non se administra correctamente ou non se administra suficientemente, desenvólvense cetoacidosis ou coma hiperosmolar. Ás veces, o coma parece ser o primeiro síntoma dunha enfermidade non detectada, pero tamén se producen nos enfermos durante moitos anos.
Os diabéticos son pacientes moi disciplinados, especialmente os que están enfermos dende pequenos. Por que se equivocan tan perigosamente? En rigor, non sempre se equivocan cando se inxectan coa dose habitual de insulina. Pero ás veces a necesidade de insulina aumenta - por exemplo, con estrés e fatiga, despois da cirurxía, con ictus e ataque cardíaco (que non sempre se pode recoñecer de inmediato!) E incluso durante enfermidades infecciosas estacionais, como a gripe.

A cetoacidosis comeza coa sede, a boca seca e a micción excesiva. Despois dun tempo, aparecen náuseas, vómitos, cheiro a acetona da boca, dor abdominal, confusión ou desmaio. O coma hiperglicémico é unha reacción do corpo a un forte ou gradual aumento do azucre no sangue. Ás veces un coma ocorre moi rápido e, ás veces, como a cetoacidosis, os trastornos desenvólvense gradualmente. Para axudar ao paciente só é posible nun hospital!
¿Pódese curar a diabetes?
Despois de recibir un diagnóstico decepcionante, unha persoa debe facer tal pregunta. Por desgraza, é imposible recuperarse completamente, pero é posible aliviar o destino de un e estender os anos de existencia activa o máximo posible.
Aínda que a diabetes mellitus tipo 2 non é tratable, a esencia da súa paralización redúcese ata a redución máxima do azucre no sangue aos valores que se achegan á normalidade, tamén se denomina compensación. Seguindo estrictamente as recomendacións do endocrinólogo, o paciente pode mellorar significativamente o seu estado e o seu benestar.
Pero para iso necesitas traballar en ti mesmo. En primeiro lugar, controlar constantemente o azucre no sangue (probas no laboratorio, glucómetros) e, en segundo lugar, cambiar o modo de vida, mellorando a súa calidade.
- Rexeitamento de malos hábitos: comer excesivamente, fumar, alcol.
- Dieta terapéutica
- Nutrición fraccionaria en pequenas porcións - 6 veces ao día.
- Paseos regulares ao aire fresco e actividade física moderada (exercicio, natación, bicicleta).
- Manter o peso óptimo, dada a constitución, sexo e idade.
- Manter a presión arterial non superior a 130 a 80.
- Herbas medicinais
- A inxestión moderada de certos medicamentos (se é necesario, insulina).
Cantos viven con diabetes tipo 2
Todo depende da puntualidade do diagnóstico e da capacidade de reaxuste dunha nova forma. En xeral, non morren pola enfermidade en si, senón por complicacións. As estatísticas implacables afirman que as posibilidades de chegar a unha idade moi avanzada en diabéticos tipo 2 son 1,6 veces menores que en compañeiros absolutamente sans. Non obstante, o feito de que durante o último medio século a súa mortalidade diminuíse varias veces é alentador.
A esperanza de vida das persoas con diabetes depende de si mesmas. A experiencia mundial de tratamento demostra que nun terzo dos pacientes que seguen a dieta e o réxime de tratamento do día, a afección está completamente estabilizada sen o uso de medicamentos. E non sucumbir ás emocións negativas. Segundo o endocrinólogo, o pánico é o inimigo dun diabético. Unha situación estresante pode provocar un rápido deterioro das condicións xerais e o desenvolvemento de complicacións graves.
As complicacións son só o que é perigoso o segundo tipo de diabetes. Por exemplo, calcúlase que o 75% das mortes nesta enfermidade están asociadas a patoloxías cardiovasculares. Nos vasos sanguíneos, debido ao exceso de azucre, faise viscoso e espeso, como resultado do cal o corazón traballa con moita tensión. Que outras "sorpresas" se poden esperar?
- Con diabetes complicado por hipertensión, o risco de golpes e ataques cardíacos duplícase.
- A nefropatía é unha lesión diabética dos riles que xa non fan fronte ás funcións de limpeza do corpo.
- Como resultado do azucre non procesado, un trastorno metabólico nas células desenvólvese gradualmente no fígado: a hepatose graxa, que finalmente se converte en hepatite e remata coa cirrosis.
- Atrofia dos músculos das extremidades, perda de sensación, entumecimiento, calambres (especialmente patas).
- Gangrena diabética con pés feridos ou infeccións fúngicas.
- A retinopatía diabética é un dano na retina que pode levar á cegueira completa.
Discapacidade con diabetes tipo 2
O desenvolvemento de complicacións graves cunha "doce enfermidade" máis tarde ou máis cedo leva á discapacidade. Segundo as estatísticas, tal perspectiva espera que aproximadamente a metade de todos padecen unha enfermidade.Cómpre sinalar que as persoas que comen correctamente e seguen escrupulosamente as recomendacións do médico poden evitar o estado de discapacidade.
A discapacidade do grupo leve (terceiro) prescríbese para o curso moderado da enfermidade, cando os trastornos funcionais dos sistemas vitais do corpo se manifestan pouco, pero afectan xa ao rendemento global. Tales persoas están contraindicadas en condicións laborais prexudiciais, condicións climáticas duras, viaxes de negocios e quendas de noite, estrés físico e mental, así como horas laborais irregulares.
1 e 2 grupos
O segundo e primeiro (non funcionan) grupos están asignados a pacientes necesitados de coidados constantes, con restricións ao movemento e coidado de si mesmo, que son causadas por patoloxías internas de severidade moderada e grave (formas graves de insuficiencia cardíaca ou renal, trastornos nerviosos con trastorno mental, pé diabético, gangrena, grave visión borrosa ou cegueira).
Produtos e conceptos básicos de nutrición diabética
 Na diabetes, a nutrición adecuada xoga un papel moi importante. Na selección da dieta, é preferible un enfoque individual, tendo en conta moitos compoñentes, pero hai recomendacións xerais. O alimento debe ser un 25% de proteína e as graxas e carbohidratos non deben superar o 20% e o 55%, respectivamente. Neste caso, deberían preferencia as proteínas de orixe vexetal, os ácidos graxos poliinsaturados e os chamados "carbohidratos longos" - cun índice glicémico baixo.
Na diabetes, a nutrición adecuada xoga un papel moi importante. Na selección da dieta, é preferible un enfoque individual, tendo en conta moitos compoñentes, pero hai recomendacións xerais. O alimento debe ser un 25% de proteína e as graxas e carbohidratos non deben superar o 20% e o 55%, respectivamente. Neste caso, deberían preferencia as proteínas de orixe vexetal, os ácidos graxos poliinsaturados e os chamados "carbohidratos longos" - cun índice glicémico baixo.
- Limitar o máximo posible e é mellor excluír os chamados produtos prohibidos: todo tipo de doces e repostería (doces, bolos, bolos, marmeladas e mel, zumes guisados, néctar e auga espumante doce), produtos de fariña branca premium, magdalenas, así como patacas, remolacha azucre, sêmola, arroz pulido, pasta.
- Para minimizar o consumo de ácidos graxos saturados, que se atopan principalmente en carne e graxa (carne de porco, pato, cordeiro, todo tipo de carnes afumadas) e produtos lácteos (crema de leite, crema, xeado, queixos, manteiga).
- Intente evitar froitas ricas en frutosa: plátanos, uvas, amorodos silvestres, de froitos secos - datas, pasas, figos.
- En caso de trastornos metabólicos, o corpo require a reposición de substancias útiles: vitaminas (C, D, A, E, grupo B), oligoelementos (magnesio, cromo, zinc, manganeso, potasio e outros), aminoácidos, coenzima Q10, etc.
Vitaminas para diabéticos ou como manter a súa saúde
Coma hipoglicémico: sobredose de insulina
Unha sobredose de insulina pode levar á complicación contraria: coma hipoglucémico. Desenvólvese cando o azucre no sangue cae moi por baixo do normal. Isto sucede se a dose de insulina é máis que necesaria, ou cando o diabético non comeu puntualmente despois da inxección ou bebeu demasiado alcol. Os niveis de azucre no sangue son reducidos despois do exercicio. As pílulas que reducen o azucre tamén poden causar hipoglucemia, pero menos veces que a insulina.
O coma hipoglicémico desenvólvese moi rápido, ás veces aos poucos minutos. As mans do paciente comezan a tremer, o corazón está batendo, está botado a suar. Ás veces basta con comer doces ou beber té quente doce para que desaparezan os desagradables síntomas. Pero se o nivel de azucre non aumenta, ao cabo dun tempo aparecen dores de cabeza, a conciencia confúndese, a fala vólvese lenta e sen asistencia médica unha persoa cae en coma.
O xaxún e a diabetes
Ata hai pouco, os nutricionistas crían que a fame e o azucre no sangue son conceptos incompatibles. Pero agora comprobouse que unha forte restricción na alimentación é útil non só para perder peso, senón que pode limpar o tracto dixestivo, o fígado e reiniciar as perturbacións metabólicas no corpo.Isto axuda a mellorar o páncreas, a aumentar a produción de insulina e unha mellor absorción de azucres. Tales recomendacións son especialmente relevantes para patoloxías diabéticas de segundo tipo nos estadios iniciais. Hai exemplos de recuperación completa a través do xaxún terapéutico baixo a supervisión dos médicos. Neste caso, deberase prestar atención á purificación adicional (rego dos intestinos, enemas), así como á preparación e saída adecuadas do corpo desta condición.
 Non obstante, non podes morrer de fame! Todo o período de xaxún é necesario baixo a atenta atención dun médico que vixiará todos os procesos e axudará a adaptarse ás condicións de fame "extremas".
Non obstante, non podes morrer de fame! Todo o período de xaxún é necesario baixo a atenta atención dun médico que vixiará todos os procesos e axudará a adaptarse ás condicións de fame "extremas".
Se os trastornos endocrinos levaron a unha perda de peso indesexable, en ningún caso deberías renunciar á túa dieta e dieta. Neste caso, só precisa aumentar o contido calórico do alimento. Ademais, pode comezar a realizar exercicios de forza sinxelos no ximnasio. Falamos un pouco máis sobre a actividade física na diabetes nun artigo que fala sobre o índice glicémico e os conceptos básicos da dieta diabética.
Complicacións complicadas
Se falamos de complicacións distantes, entón todos os órganos do corpo sofren un grao ou outro de aumento do azucre no sangue. Pero algúns son chamados "órganos diana", directamente danados pola enfermidade: estes son os riles, corazón e vasos sanguíneos, ollos, pés. A diabetes adoita ir acompañada de inflamación da cavidade oral e do tracto gastrointestinal.
O dano nos riles, nefropatía diabética, ocorre en aproximadamente un terzo dos diabéticos. Por regra xeral, a enfermidade renal leva a unha presión arterial alta. A complicación máis formidable da nefropatía diabética é a insuficiencia renal, é dicir, a insuficiencia renal.
Os diabéticos son 2-4 veces máis propensos a morrer por enfermidades cardiovasculares e vertedura que outras persoas. Unha das causas das enfermidades cardíacas é a aterosclerose, na que, debido a trastornos metabólicos, as placas de colesterol deposítanse nas paredes dos vasos sanguíneos: os vasos sanguíneos vólvense quebrados e perden a súa elasticidade. Cando estas placas son destruídas, as súas pezas de trombo obstruen as arterias coronarias do corazón ou outros vasos. No primeiro caso, un ataque cardíaco ocorre, no segundo, un ictus é posible. Unha lesión vascular está asociada a unha complicación chamada pé diabético. As úlceras do pé que non curan a miúdo levan a gangrena e amputación do pé.

Unha das consecuencias da diabetes é a discapacidade visual ata a cegueira completa. A diabetes é a principal causa de cegueira nos adultos, especialmente nos que levan máis de 15 a 20 anos enfermos. Cataratas (anubramento da lente), glaucoma (danos nos nervios e nos vasos sanguíneos do ollo) e retinopatía diabética: danos a pequenos vasos ou desprendemento da retina.
Como previr complicacións
Non sempre se poden prever condicións agudas. Pero sabendo o que a diabetes é perigoso, podes tomar medidas de antemán para brindarche os primeiros auxilios. Por exemplo, sempre debes ter un anaco de azucre ou doce no peto e, se de súpeto te sentes mal, tenta explicarlles aos demais que es un diabético.
É mellor para os maiores escribir sobre isto nun anaco de papel e como se poden axudar se se senten mal na rúa. Poña a folla no peto para poder visualizala de xeito sinxelo. Con coma hipoglucémico, o discurso do paciente ás veces faise descoidado ou incoherente, pode equivocarse por un borracho e non chamar a un médico a tempo.
Do mesmo xeito que o coma, tamén hai complicacións a longo prazo debido aos niveis elevados de glicosa no sangue. Por iso, é importante para a diabetes: manter este indicador dentro de límites normais. A diabetes tipo 1, o único xeito de normalizar o azucre no sangue é a través da administración de insulina; coa diabetes tipo 2, a dieta e as pastillas para reducir o azucre axudan a controlar a enfermidade.
A diabetes é unha enfermidade que pode levar á discapacidade e á morte.Para evitalo, cómpre coñecer o perigo da diabetes e tomar medidas en tempo e forma. Na antigüidade, a diabetes tipo 1 tiña unha duración de vida moi curta na terra. A diabetes tipo 2 era entón inexistente. Hoxe en día, os pacientes con diabetes tipo 1 poden vivir toda a vida e os pacientes con diabetes tipo 2 poden desfacerse definitivamente da enfermidade. Para conseguilo, terás que traballar duro. Imaxinar de xeito realista o que espera os que descoidan as recomendacións dos médicos, axudará ao material que se describe a continuación.
Os nenos e adolescentes, ás veces novos, son máis frecuentemente afectados pola diabetes dependente da insulina. Esta enfermidade caracterízase por un rápido desenvolvemento. Os síntomas da enfermidade maniféstanse claramente, é probable a aparición dunha afección aguda. Un resultado fatal cando un paciente cae en coma diabético é o perigo de diabetes tipo 1.
As persoas con diabetes dependente da insulina recoméndanlles usar unha pulseira con información relevante. Se o paciente se desmaia de súpeto, outros poderán indicar a causa de desmaio ao chamar unha ambulancia. O paciente recibirá asistencia oportuna.
O paciente está obrigado a vixiar constantemente as flutuacións do azucre no sangue para evitar o desenvolvemento dun escenario patolóxico. As pastillas de glicosa tomadas en tempo axudarán a evitar un ataque severo de hipoglucemia.
Contos dos nosos lectores
Derrota de diabetes na casa. Pasaron un mes desde que me esquezo dos saltos de azucre e de tomar insulina. Ah, como adoitaba sufrir, desmaio constante, chamadas de emerxencia. Cantas veces fun aos endocrinólogos, pero din só unha cousa alí - "Tome insulina". E agora pasaron 5 semanas, xa que o nivel de azucre no sangue é normal, nin unha soa inxección de insulina e todo grazas a este artigo. Todo o mundo con diabetes debe ler!
Con diabetes dependente da insulina, non se poden prescindir inxeccións substitutivas de insulina. O estrés e a actividade física extra pesada poden desencadear un ataque, cambiando drasticamente a concentración de glicosa no sangue.
Os pacientes con diabetes tipo 1, adestrados en técnicas de autocontrol, comezan gradualmente a determinar intuitivamente o que deben facer: inxectar insulina ou tomar unha dose de hidratos de carbono.
Complicacións tardías
Estas complicacións son o resultado dunha longa enfermidade. Non se manifestan inmediatamente, polo tanto, aínda con tratamento oportuno e competente, non sempre poden ser prevenidos.
A retinopatía diabética é unha complicación que afecta aos ollos. O principal perigo é que pode levar a miopía e cegueira.
A diabetes mellitus fai que as paredes dos capilares sexan fráxiles, como consecuencia das cales sexan destruídas. Isto pode levar a hemorragia retiniana, provocando que se desprenda.
A retinopatía desenvólvese gradualmente; na fase inicial, a enfermidade procede case imperceptiblemente. Un médico pode detectar a enfermidade usando equipos especiais. Por iso, as persoas con diabetes deben revisar a súa visión anualmente e seguir todas as recomendacións do médico.
Outra complicación tardía da diabetes é a angiopatía. A enfermidade aparece e desenvólvese durante todo o ano. A angiopatía afecta aos vasos sanguíneos do corpo.
Unha complicación xorde do azucre elevado no sangue. Os vasos están deformados, vólvense delgados e quebradizos, o que afecta ao metabolismo entre os tecidos. Na maioría das veces, os vasos grandes das pernas e o corazón están afectados. A angiopatía pode causar discapacidade.
O sistema nervioso tamén sofre un aumento do azucre no sangue e pode desenvolverse polineuropatía. A enfermidade na maioría dos casos afecta ás fibras nerviosas das extremidades.

O primeiro síntoma da polineuropatía é unha perda de sensibilidade. Unha persoa deixa de sentir frío, calor, dor. Todo isto leva a numerosas lesións na pel. Se unha infección entra na ferida, fórmase unha úlcera que pode causar gangrena.
En pacientes con diabetes mellitus, a miúdo diagnostícase un pé diabético.Esta enfermidade caracterízase pola aparición dun gran número de cornos, engrosamento da pel, lesións fúngicas dos pés e das uñas, deformación dos ósos do pé. Na diabetes mellitus, a inmunidade se debilita moito, as feridas cicatrizan por moito tempo. Calquera infección, unha vez aberta nunha ferida, provoca supuración, que despois se converte nunha úlcera.
Como evitar a diabetes?
A prevención da enfermidade depende do seu tipo.

A diabetes mellitus tipo 1 (dependente da insulina) ocorre cando o páncreas non produce insulina. A enfermidade é máis susceptible a nenos e mozos.
Na actualidade non hai métodos para a prevención da diabetes mellitus tipo 1, prescríbense inxeccións de insulina para os pacientes.
A diabetes mellitus tipo 2 adoita desenvolverse en persoas que:
- teñen sobrepeso
- levar un estilo de vida sedentario,
- comer moitos alimentos doces e graxos.
A mellor prevención da enfermidade é un cambio no estilo de vida e sobre todo na nutrición:
- ten que reconsiderar a súa dieta, excluíndo alimentos ricos en graxas e carbohidratos,
- ao escoller carne ou peixe, debería preverse as variedades con pouca graxa,
- Paga a pena comer máis vexetais ricos en fibra (repolo, cenoria, pementón, berinjela).
O exercicio ben axuda na prevención da diabetes tipo 2. Isto non é necesariamente unha visita ao ximnasio, pódese limitar a unha rápida camiñada. O principal en tales clases é a súa natureza sistemática. Debe pasar polo menos 2,5-3 horas cada semana no exercicio.
Todas as medidas do complexo axudarán a previr a diabetes mellitus e a desfacerse de consecuencias tan graves como o ataque cardíaco e o ictus.
A diferenza entre a diabetes tipo 1 e tipo 2
A principal diferenza entre o primeiro e o segundo tipo de diabetes depende da insulina. Con 1 tipo de enfermidade, unha persoa depende completamente do compoñente hormonal, mentres que co tipo 2 esta predisposición está ausente. Ademais, os diabéticos tipo 1 experimentan esta enfermidade nunha idade nova (a maioría das veces é xenética). No segundo tipo de enfermidade, estamos a falar de persoas maiores de 45 anos que teñen sobrepeso, así como problemas no sistema endocrino, o páncreas.
Non obstante, independentemente do tipo específico de diabetes, a enfermidade é extremadamente perigosa. Incluso cunha compensación moderada e un uso adecuado da insulina, ao longo do tempo desenvólvense algunhas complicacións: o risco de desenvolver hipoxecrexememia, un pé diabético e problemas vasculares. Ante isto, é preciso saber exactamente cal é o perigo da enfermidade e cales son as complicacións.
Que tan perigosa é a enfermidade e cal é a razón
En primeiro lugar, a diabetes mellitus do primeiro ou segundo tipo é unha condición perigosa que afecta aos vasos sanguíneos, que, en condicións normais de saúde, fornecen sangue aos órganos internos. Ademais, a formación dunha condición patolóxica está asociada a danos nos riles, órganos da visión, así como en extremidades, corazón e fígado. Co paso do tempo, a consecuencia de todo isto son condicións como ictus, ataques cardíacos, así como a aparición de impotencia, cegueira e perda do grao óptimo de sensibilidade nas extremidades.
Falando directamente sobre a terrible enfermidade presentada, gustaríame chamar a atención sobre o feito de que as complicacións poden ser agudas e crónicas. Dando conta das peculiaridades do primeiro, recoméndase encarecidamente prestar atención a que son o resultado dunha forte caída de azucre durante un curto período de tempo.
As complicacións crónicas fórmanse debido ao azucre no sangue constantemente elevado na diabetes tipo 2.
Entre os factores que aumentan o risco de complicacións, gustaríame chamar a atención sobre a alta hemoglobina glicada e a relación crónica de azucre no sangue.Ademais, non se debe esquecer dos frecuentes cambios na relación de glicosa, extremadamente negativos para o estado xeral de saúde. O seguinte factor é a peculiaridade individual do organismo dun diabético, que consiste na vulnerabilidade e un maior grao de susceptibilidade dos órganos afectados.
Independentemente de que tipos de diabetes mellitus se identificaron, non se debe esquecer que a ausencia de produción de insulina residual pode influír no desenvolvemento de complicacións. Isto pódese identificar despois da identificación do péptido C hormonal, que proporciona protección dos órganos internos contra as complicacións e os principais perigos da diabetes, cuxas diferenzas son significativas.
Hipoglicemia, coma cetoacidótico e acidosis láctica
A diabetes tipo 1 e tipo 2 pode estar asociada a certos perigos, a lista inclúe coma hipoglucémico e cetoacidótico, así como unha condición similar para a acidosis láctica. Para comprender as características da primeira condición, recoméndase encarecidamente prestar atención a que se forma debido a unha forte diminución do azucre no sangue. Non hai un impacto menos importante sobre a falta de medidas adecuadas para o seu rápido aumento. Moitas veces, identifícase un coma debido ao uso de bebidas alcohólicas ou a un importante esforzo físico.
A hipoglicemia é facilmente diagnosticada por certos síntomas, falando dos cales, os expertos prestan atención á confusión, á visión dobre nos ollos ou, por exemplo, ao tremer nas extremidades. Pódense identificar outras manifestacións, por exemplo, sudoración excesiva. Para poder afrontar a afección, necesitarás comer algo doce ou beber zume.
En calquera caso, é recomendable contactar directamente cun especialista, porque é probable un desenlace fatal.
Unha condición igualmente perigosa é un coma cetoacidótico. Falando disto, é necesario prestar atención ás seguintes características:
- é unha consecuencia da cetoacidosis, como resultado do cal o metabolismo é perturbado,
- outra consecuencia disto é a acumulación de corpos cetonas no sangue,
- esta condición vai acompañada de varias complicacións, é dicir, a boca seca, o cheiro a acetona, tamén dores de cabeza, somnolencia e debilidade total.
Respondendo á pregunta de cal é o perigo da diabetes mellitus, non podemos deixar de prestar atención ao coma na acidosis láctica. Está asociado a un deterioro funcionamento de órganos internos como os riles, o músculo cardíaco e tamén o fígado; como resultado diso, o ácido láctico acumúlase neles e en todo o corpo. Falando das características da diabetes e as súas complicacións, hai que notar todos os diagnósticos crónicos.
Diagnósticos crónicos
En primeiro lugar, os expertos prestan atención ao desenvolvemento da retinopatía, que é unha lesión asociada á zona dos ollos. Comeza a desenvolverse ao comezo da enfermidade e empeora gradualmente, e a falta dun tratamento adecuado leva a unha perda absoluta de funcións visuais.
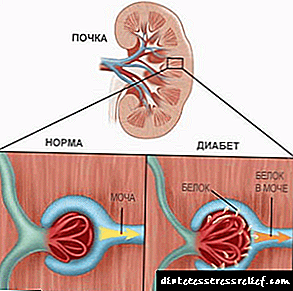 A continuación, debes prestar atención á formación de nefropatía na diabetes. Esta complicación consiste na derrota dun ou de ambos riles. Un perigo igualmente significativo da condición presentada é a angiopatía das extremidades inferiores. Asóciase coa formación de gangrena (como unha das manifestacións do pé diabético) ou coita grave no futuro.
A continuación, debes prestar atención á formación de nefropatía na diabetes. Esta complicación consiste na derrota dun ou de ambos riles. Un perigo igualmente significativo da condición presentada é a angiopatía das extremidades inferiores. Asóciase coa formación de gangrena (como unha das manifestacións do pé diabético) ou coita grave no futuro.
Ademais, respondendo á pregunta de cal é o perigo da diabetes mellitus, é necesario prestar atención á encefalopatía diabética. Estamos falando de algoritmos patolóxicos no cerebro que afectan destrutivamente ás súas funcións básicas, independentemente de que tipo de diabetes se identifique.
O seguinte perigo da enfermidade debe considerarse a destrución das terminacións nerviosas, observada nos órganos internos.
Esta desviación chámase neuropatía diabética. Ademais, a lista complementa a polineuropatía. A súa diferenza reside en que se caracteriza por unha lesión total de terminacións nerviosas na rexión das extremidades superiores e inferiores.
Ademais, é necesario prestar atención a tal perigo como a destrución de articulacións e formacións ósea. É máis característico para a ortropatía aguda diabética, cuxa peculiaridade é a necesidade dun tratamento a longo prazo no futuro. A última das complicacións crónicas da enfermidade, que tamén merecen atención, debe considerarse enfermidade cardíaca isquémica ou a formación das súas complicacións, en particular o infarto de miocardio.
Máis sobre os perigos da diabetes
Unha atención especial na lista de complicacións merece un pé diabético, que se forma debido á mala subministración de nutrición aos tecidos do pé. Na zona dos pés poden formarse úlceras, mentres que cun curso agravado da enfermidade aparece unha deformación total. Falando de factores que contribúen ao desenvolvemento dunha condición tan patolóxica, é necesario prestar atención á adicción á nicotina, o sobrepeso e tamén á hipertensión.
A probabilidade de desenvolver unha condición tan perigosa é máis significativa en pacientes que teñen diabete hai moito tempo. Será posible excluír a formación de complicacións debido a certas medidas preventivas, é dicir, ao negarse a usar zapatos estreitos ou a un cun talón alto. Non debemos esquecer que é máis perigoso usar non só zapatos incómodos, senón tamén un que se frote as extremidades.
Os expertos chaman ás seguintes medidas preventivas coidadosamente pedicura e lavado diario dos pés con auga morna.
Obsérvase as medidas presentadas que se pode falar de minimizar o perigo e o desenvolvemento do propio pé diabético.
A continuación, cómpre prestar atención a unha condición tan perigosa na diabetes mellitus, como é a polineuropatía. Como vostede sabe, os niveis de azucre no sangue permanentemente provocan unha nutrición insuficiente das terminacións nerviosas debido ao osíxeno. Isto afecta ao desenvolvemento de trastornos metabólicos, así como á formación dos primeiros síntomas de complicacións. Falando das principais manifestacións clínicas da enfermidade, os expertos prestan atención á dor nas extremidades inferiores. Tamén se recomenda ter en conta:
- sensación de queimadura nos músculos do becerro e sensación de formigueo importante,
- dor ata o máis mínimo ou máis lixeiro toque
- marcha inestable e variable.
Os síntomas relacionados denomínanse incontinencia urinaria, formación de diarrea, así como exacerbación da agudeza visual e contraccións convulsivas. Non debemos esquecer os problemas do aparello vocal, mareos e desestabilización do reflexo de deglución. Ademais, observando as características da patoloxía, é importante considerar que pode ser de dous tipos: sensorial-motor e autónomo. Dependendo disto, algunhas manifestacións poden diferir, tamén depende da idade do paciente, algunhas enfermidades concomitantes.
Xa se dixo anteriormente o feito de que con diabete mellitus se poida facer retinopatía, pero gustaríame profundizar niso con máis detalle. Con unha forma non compensada da enfermidade, adoita identificarse o dano ocular. A complicación presentada está formada na gran maioría dos pacientes cuxa experiencia de enfermidade é de 20 anos ou máis.
Considerando as principais razóns para o seu desenvolvemento, recoméndase encarecidamente prestar atención ao azucre no sangue, á adicción á nicotina e aos problemas na actividade dos riles. Non te esquezas da predisposición xenética e dos diabéticos maiores. Outro motivo para isto pode ser calquera das etapas do embarazo.
É importante comprender que a retinopatía vai acompañada dunha violación da integridade dos vasos sanguíneos que alimentan a retina.
Primeiro de todo, os capilares están afectados, o que está asociado a un aumento do grao de permeabilidade das súas paredes. Tamén é necesario prestar atención á formación de hemorragias e á formación de inchazo directamente na zona da retina, que pode ocorrer unha, dúas ou máis veces.
Como protexerse contra a diabetes
 Será posible excluír o desenvolvemento da gran maioría das complicacións presentadas sempre que se observen determinadas medidas preventivas. Isto é importante se se formou diabetes do primeiro e segundo tipo, así como das outras variedades. É recomendable comezar o proceso presentado inmediatamente despois de diagnosticar a persoa. A atención máis importante debe prestarse a seguir unha dieta baixa en carbohidratos.
Será posible excluír o desenvolvemento da gran maioría das complicacións presentadas sempre que se observen determinadas medidas preventivas. Isto é importante se se formou diabetes do primeiro e segundo tipo, así como das outras variedades. É recomendable comezar o proceso presentado inmediatamente despois de diagnosticar a persoa. A atención máis importante debe prestarse a seguir unha dieta baixa en carbohidratos.
Non esquezas a normalización do peso, o cumprimento das regras básicas de comportamento no desenvolvemento da hiperglicemia. Tamén se recomenda encarecidamente prestar atención á exclusión dunha diminución rápida ou significativa do azucre no sangue en humanos. Por suposto, non se debe esquecer o uso de compoñentes medicinais apropiados (é importante considerar calquera diferenza entre eles). Ademais, é necesario levar un estilo de vida xeralmente sa.
Os expertos chaman unha condición moi importante para a prevención para realizar un control independente da glicosa. Entón, invítase aos diabéticos a comprobar o nivel de azucre todos os días, observando todas as regras do proceso, en particular, facéndoo cun estómago baleiro.
Así, na diabetes mellitus, a probabilidade de desenvolver complicacións e o seu perigo seguen sendo importantes. Para minimizar a probabilidade presentada, recoméndase encarecidamente consultar cun especialista e lembrar a importancia de seguir certas medidas e normas.
Todo isto permitirá conseguir unha compensación óptima para a diabetes e excluír o desenvolvemento de consecuencias críticas, cuxa diferenza non é tan significativa.
Quen está en risco?
Ninguén está a salvo da diabetes tipo 2, pero algúns somos moito máis propensos a enfermar. Incluíndo:
- persoas maiores de 40 anos
- persoas con sobrepeso
- persoas con predisposición xenética
- persoas que padecen hipertensión ou enfermidades cardiovasculares.
O principal problema é que a maioría dos pacientes non son conscientes da enfermidade nas primeiras etapas e non reciben un tratamento oportuno, arriscando graves complicacións.
Por que a diabetes é perigosa?
A diabetes mellitus, como calquera enfermidade crónica, caracterízase por un curso progresivo. Na diabetes, os vasos de varios órganos e fibras nerviosas están afectados principalmente.
Así, en caso de control insuficiente da diabetes mellitus tipo 2, aumenta o risco de infarto de miocardio, vertedura, enfermidade renal, trastornos neurolóxicos, impotencia, deficiencia visual (incluída a cegueira). É por iso que as persoas con diabetes deben prestar especial atención a estes sistemas e órganos e someterse a un exame regular. Pero o maior perigo é que nas etapas iniciais, a diabetes presenta síntomas moi leves.
A diabetes é imprevisible e extremadamente perigosa. En boa parte, para aqueles que non saiban tratalo.Non obstante, moitas persoas que o coñecen de primeira man dirán con confianza: "É posible unha vida plena de diabetes!" Non é moi lóxico? Pola contra!
Como se trata a diabetes tipo 2?
A toma de conciencia do risco é o primeiro e moi importante paso para tratar a diabetes tipo 2. O seguinte paso, aínda máis responsable, é a autocontrol regular. Funcionan correctamente os órganos e os sistemas? ¿Hai algún dano na pel dos pés? E, por suposto, o nivel de azucre no sangue superou as normas? O primeiro fará que o paciente sexa un hóspede frecuente dun endocrinólogo e especialistas estreitos. O segundo e o terceiro, afortunadamente, pódense facer na casa.
En xeral, o tratamento da diabetes nas primeiras etapas consiste principalmente nunha dieta especial (a chamada táboa 9 da dieta para a diabetes) e, se é necesario, o uso de medicamentos para reducir o azucre. Nas etapas posteriores, pode ser necesaria insulina adicional.
A clave do éxito neste difícil asunto son as medidas adoptadas en tempo e forma. Coa actitude adecuada ante a súa propia saúde, os pacientes con diabetes tipo 2 poden vivir toda a vida.
Como protexerte?
Como vostede sabe, a diabetes non pode curarse. Non obstante, é completamente posible impedir ou retrasar o seu desenvolvemento. Debido a que nas etapas iniciais, a diabetes tipo 2 a maioría das veces non presenta síntomas pronunciados, é moi importante, especialmente para as persoas en risco, comprobar regularmente os niveis de azucre no sangue.
Débese prestar especial atención ao control do azucre ás persoas maiores de 40 anos. Isto pódese facer na clínica de distrito. Non obstante, para os que non gustan e non poden pasar un tempo en liñas, hai unha alternativa moi sinxela e cómoda: medir os niveis de azucre no sangue na casa mediante un dispositivo especial - un glucómetro. Usalo é tan sinxelo como usar un termómetro normal, os resultados da investigación son altamente precisos e móstranse ao instante. Realizar un estudo usando un glucómetro non require un adestramento especial e considérase o xeito máis conveniente de controlar os niveis de azucre no sangue.
A diabetes tipo 2 é unha enfermidade que é máis probable que afecte ás persoas maiores. Por regra xeral, son bastante conservadores e non sempre están preparados para dominar novos dispositivos e dispositivos. Hoxe, as farmacias venden glucómetros extremadamente fáciles de usar. Entre as súas vantaxes principais dos dispositivos máis modernos está a falta de botóns e un menú complicado. Hai tamén glucómetros que, ao gravar un azucre no sangue perigosamente alto ou perigosamente, avisan ao propietario ao instante dun sinal sonoro, instándolles a que tomen medidas rápidas.
Non esquezas que a prevención é o mellor tratamento, no caso da diabetes é especialmente importante. Polo tanto, un glucómetro é un dispositivo que, xunto cun termómetro e un tonómetro, deberían estar en todos os gabinetes de medicamentos.

Se tes diabetes, debes saber que é a diabetes perigosa e como convivir con este diagnóstico.
No contexto da diabetes mellitus, pódense producir trastornos irreversibles no corpo que causan discapacidade e incluso a morte do paciente. Segundo as estatísticas, máis de 4 millóns de persoas morren cada ano por complicacións da enfermidade.
A principal causa de complicacións é a derrota dos capilares e do sistema nervioso periférico.
Os vasos máis pequenos localízanse na retina, nos glomérulos renales, nos pés. Adoptouse unha terminoloxía especial que indica exactamente onde se observan as complicacións:
Canto máis brillante sexa o panorama clínico da patoloxía, máis complicadas poden desenvolverse.
Todas as complicacións da enfermidade divídense en:
- afiado ou cedo
- tardía ou crónica.