Insulina de acción ultra-curta Apidra
O artigo comparará a insulina ultrahort.
Durante case un século, a liberación de hormonas para pacientes con diabetes foi a industria máis importante da industria farmacéutica. Un cuarto de século conta con máis de cincuenta numerosos tipos de drogas hipoglucémicas. Por que un diabético debe administrar inxeccións de insulina de acción curta varias veces ao día? En que se diferencian os medicamentos entre si, como se calcula a dose requirida?

Insulina e a súa duración
Actualmente, coñécese toda unha lista de insulina. Indicadores importantes do produto sintetizado para diabéticos son a súa categoría, tipo, empresa de fabricación e método de envasado.
A duración da acción da insulina ultrahort sobre o corpo humano está determinada por varios parámetros: cando o despregamento de insulina comeza despois da inxección, a súa concentración máxima, o período total de acción do medicamento desde o principio ata o final.
Que significa todo isto? Imos descubrilo.
A insulina por ultrasonido é unha das categorías do medicamento ademais de a longo prazo, mixta e intermedia. Se estudamos na gráfica a curva de influencia da hormona ultra rápida, podemos ver que aumenta bruscamente e se contrae fortemente ao longo do eixe temporal.
Na práctica, o período de acción da insulina curta e ultrahort depende de varios factores, non só da área de administración:
- a área de penetración do medicamento hipoglucémico (no capilar do sangue, baixo a pel, no músculo),
- masaxe na pel na zona de inxección (formigueo e acariciar aumentan a taxa de absorción),
- as temperaturas ambientais e corporais (a baixa fai que os procesos sexan máis lentos e máis altos, ao contrario, aceleran),
- localización, pode haber un subministro puntual do medicamento nos tecidos baixo a pel,
- reacción corporal individual á droga.
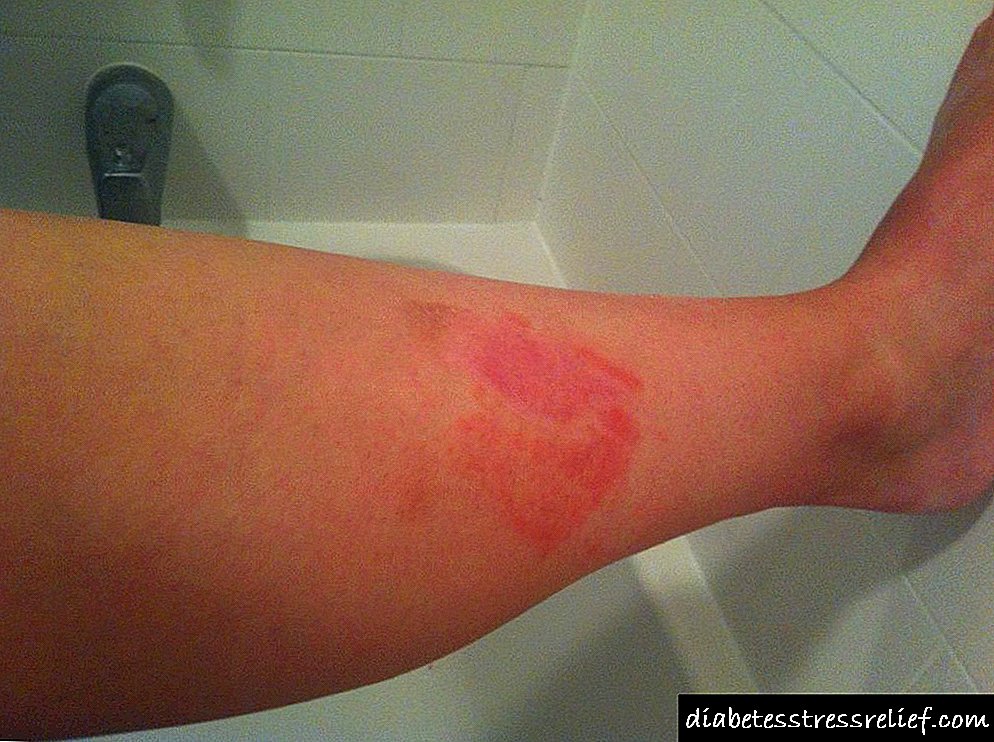
Determinado a dose exacta necesaria para compensar os hidratos de carbono tomados nos alimentos, o paciente pode que non teña en conta a exposición ao sol ou unha ducha quente, que sinta os síntomas dunha caída na concentración de azucre. A hipoglicemia ten síntomas como a conciencia confusa, mareos e unha sensación de gran debilidade en todo o corpo.
Poucos días despois da inxección de insulina ultrahort, aparece o seu subministro baixo a pel. Para evitar un ataque de súbita hipoglucemia que poida causar coma, un diabético debe ter sempre alimentos con hidratos de carbono rápidos, que conteñan azucre e produtos doces de panadaría baseados no grao máis alto de fariña.
A eficacia da inxección coa hormona do páncreas está determinada polo lugar da súa aplicación. Desde o abdome absorbe ata un 90%. Así, por exemplo, cun pé ou un brazo - menos nun 20%.
A continuación móstranse os nomes máis populares para a insulina de acción ultra-curta.

Dosificación e cronometraxe
As insulinas de espectro xeral producidas por distintas empresas pódense usar de xeito intercambiable. A insulina Humalog ultra-curta é producida na India e nos Estados Unidos. Novorapid é producido pola compañía conxunta danesa-india Novo Nordiks. Os dous fármacos son tipos humanos de insulina. O primeiro ten dúas opcións de envasado: nunha funda de céntimo e nunha botella. A hormona Apidra é producida en Alemaña por Sanofi-Aventis, e está nas plumas de xiringa. Todos os dispositivos en forma de deseños especiais que parecen unha pluma de tinta, teñen vantaxes indubidables sobre as xeringas e botellas tradicionais:
- as persoas con baixa visión necesítanas porque a dosificación é determinada polos clics audibles,
- a través deles pódese administrar a droga mediante roupa, en calquera lugar público,
- agulla en comparación con máis fina insulina.
Os medicamentos importados que entran en Rusia están etiquetados en ruso. Período de validez (ata dous anos - normal) e as datas de fabricación están impresas na botella e no envase. As perspectivas das empresas fabricantes falan de propiedades temporais. As instrucións están en paquetes, indícanse valores teóricos e é sobre eles que os diabéticos deben ser guiados.
Cando comezan a actuar?
As insulinas ultrasónicas comezan a actuar ao instante, aos poucos minutos despois da inxección baixo a pel. No inicio "curto": de 15 a 30 minutos. A duración da acción aumenta lixeiramente. O paciente sentirá o máximo efecto da introdución de medicamentos "ultra-rápidos" nunha hora.
O punto culminante dura un par de horas. Contabiliza o período de dixestión intensiva de alimentos no estómago, a glicosa que entra no torrente sanguíneo como resultado da ruptura de hidratos de carbono complexos. O aumento do grao de glicemia é compensado por insulina completamente inxectada, se a dose se estableceu correctamente.
Establécese a regularidade, que consiste no seguinte: un aumento da dosificación tamén afecta á duración do efecto dun axente hipoglucémico, no rango do marco indicado nas instrucións. En realidade, as hormonas rápidas teñen unha duración de ata catro horas se a dosificación é inferior a doce unidades.
Cunha dose maior, a duración aumenta outras dúas horas. Non se recomenda ao mesmo tempo máis de vinte unidades de insulina de acción curta. Hai un risco importante de hipoglucemia. O exceso de insulina non será absorbido polo corpo, será inútil e ata pode danar.
Os tipos de fondos "intermedios" e "longos" non están claros, xa que se lles engadiu un prolongador. A aparencia de insulina ultrahort é diferente. É transparente e limpo, sen manchas, manchas e turbidez. Esta propiedade externa separa insulina prolongada e ultrahort.
Outra diferenza significativa entre os tipos de insulina é o rendemento do "curto" intramuscular, intravenosamente e subcutáneamente, e o "longo" - exclusivamente subcutáneo.
Accións prohibidas
- usa un produto moi caducado (máis de 2-3 meses),
- mercar a droga en lugares non verificados,
- conxelar.
Debe ter coidado con unha nova empresa fabricante descoñecida. É desexable almacenar a droga no frigorífico a unha temperatura de +2 a +8. Para uso actual, a insulina debe manterse a temperatura ambiente, adecuada para o seu almacenamento e non no frigorífico.
Comparación de drogas
Os especialistas adoitan prescribir medicamentos "Actrapid", "Humulin", "Homoral", "Rápido", "Insuman".

Son na súa acción absolutamente similares á hormona natural. Só teñen unha diferenza: pódense usar tanto no primeiro coma no segundo tipo de diabetes. Ademais, poden ser empregados por pacientes con cetoocitosis e despois da cirurxía, durante o embarazo.
O máis popular entre as insulinas ultrahortes é Humalog, que en poucos casos causa efectos secundarios, estableceuse como un medicamento moi eficaz.
Aidra e a insulina ultra-curta Novorapid prescríbense un pouco menos con frecuencia. Son insulina glulisina ou unha solución de liproinsulina. Na súa acción, todos eles son similares aos orgánicos. Inmediatamente despois da administración, o nivel de glicosa no sangue diminúe, o benestar do paciente mellora.
Casos de uso especial
Algunhas persoas cun ritmo diario específico coa madrugada producen moita hormona: cortisol, glucagón, adrenalina. Son antagonistas da substancia insulina. A secreción hormonal debido ás características individuais pode pasar rapidamente e rapidamente. En diabéticos, a hiperglucemia está determinada pola mañá. Tal síndrome é común. É case imposible eliminar. A única saída é unha inxección de insulina ultra-curta de ata seis unidades, feita á primeira hora da mañá.
Na maioría das veces, os remedios ultra-rápidos fanse para as comidas. Debido á súa alta eficiencia, pódese administrar unha inxección tanto durante as comidas como inmediatamente despois. A curta duración da influencia da insulina obriga ao paciente a facer moitas inxeccións durante o día, imitando a produción natural da glándula do páncreas na inxestión de produtos carbohidratos no corpo. Polo número de comidas, ata 5-6 veces.
Para eliminar rapidamente trastornos metabólicos significativos en coma ou estados precompatosos, en caso de infeccións e lesións úsanse medicamentos ultrashort sen conexión con outros prolongados. Usando un glucómetro, é dicir, un dispositivo para determinar os niveis de azucre, controlan a glicemia e restablecen a descompensación da enfermidade.
Non se coñece a todos os nomes de insulina ultrahort. Están considerados no artigo.
Características do cálculo da dosificación de insulina ultra rápida
A determinación da dose depende da función do páncreas para producir a súa propia insulina. As súas capacidades son fáciles de verificar. Crese que un órgano endocrino en estado san produce unha cantidade de hormona ao día, polo que son necesarios 0,5 unidades por quilo de peso. É dicir, se é necesario, para un diabético cunha masa de 70 kg para compensar 35 unidades ou máis, podemos falar dunha paralización completa da actividade das células do páncreas.
Neste caso, a insulina ultrahort é necesaria, en combinación con prolongada, nas seguintes relacións: 40 a 60 ou 50 a 50.
O endocrinólogo determina a opción aceptable. Se o páncreas perdeu parcialmente a capacidade de facer fronte a tal función, é necesario un cálculo correcto.
A necesidade do corpo de "ultra-rápido" durante todo o día tamén cambia. Para o almorzo pola mañá precisa do dobre que as unidades de pan usadas, pola tarde -unha e media, pola noite- o mesmo. É necesario ter en conta as actividades deportivas e o traballo físico que realiza o paciente. Se a carga é pequena, a dosificación de insulina é a maioría das veces sen cambiar.
No culturismo, por exemplo, é recomendable comer ata catro unidades de pan adicionais no contexto da glicemia normal.
Como elixir un medicamento?
Os tipos de insulina de longa acción están deseñados para manter o azucre normal no estómago baleiro durante o día e tamén durante a noite durante o sono. A eficacia das inxeccións destes fondos durante a noite está controlada polo nivel de glicosa no sangue da mañá seguinte nun estómago baleiro.
A insulina de acción rápida é un medicamento curto e de última hora. Pícanse antes das comidas e, de ser necesario, pagan con urxencia o aumento do nivel de glicosa no sangue. Actúan rapidamente para evitar un aumento prolongado do azucre despois de comer.
Por desgraza, se a comida dun diabético se sobrecarga con alimentos prohibidos, os tipos rápidos de insulina non funcionan ben. Mesmo o medicamento ultra-curto máis rápido Humalog non pode facer fronte aos hidratos de carbono que se atopan en doces, cereais, produtos de fariña, patacas, froitas e bagas.
O aumento do azucre nunhas horas despois de comer estimula o desenvolvemento de complicacións de diabetes. Este problema só se pode resolver abandonando completamente os produtos prohibidos. Se non, as inxeccións serán de pouco uso.
Ata 1996, as preparacións de insulina humana de acción curta foron consideradas as máis rápidas. Despois veu o ultrahorte Humalog. A súa estrutura cambiouse lixeiramente en comparación coa insulina humana co fin de acelerar e aumentar a acción. Daquela, medicamentos similares Apidra e NovoRapid foron liberados tras del.
A medicina oficial di que os diabéticos poden consumir con seguridade con seguridade con calquera comida. Crese que os medicamentos ultrahort rápidos coidan os carbohidratos comidos.

Por desgraza, na práctica este enfoque non funciona. Despois de consumir alimentos prohibidos, os niveis de glicosa no sangue permanecen elevados durante moito tempo. Debido a isto, prodúcense complicacións da diabetes.
Os diabéticos que poñen insulina rápida antes das comidas necesitan comer 3 veces ao día, cun intervalo de 4-5 horas. A cea debe ser de ata 18-19 horas. O aperitivo non é desexable. A nutrición fraccional non o beneficiará, pero prexudicará.
Para protexer de forma fiable contra as complicacións da diabetes, cómpre manter o azucre no intervalo de 4,0-5,5 mmol / l as 24 horas do día. Isto só se pode conseguir pasando a unha dieta baixa en carbohidratos. A nutrición clínica complétase coidadosamente con inxeccións de insulina en doses baixas e calculadas con precisión.
Os diabéticos que seguen unha dieta baixa en carbohidratos son máis adecuados para a administración antes das comidas que Humalog, Apidra ou NovoRapid. Os alimentos permitidos son absorbidos lentamente. Aumentan o azucre no sangue antes de 1,5-3 horas despois de comer.
| Nome comercial | Nome internacional |
|---|---|
| Humalogo | Lizpro |
| NovoRapid | Aspart |
| Apidra | Glulisina |
Humalog é un substituto recombinante do ADN da insulina humana. Úsase no tratamento de pacientes con diabetes mellitus para manter valores normais de glicosa no sangue.
O artigo tratará algunhas das características do Humalog, prezo, dosificación e fabricante.
A dosificación exacta do medicamento é determinada individualmente polo médico asistente, porque depende directamente da condición do paciente.
Normalmente recoméndase usar este medicamento antes das comidas, sen embargo, se é necesario, pode tomarse despois das comidas.
Humalog 25 adminístrase principalmente de forma subcutánea, pero nalgúns casos tamén é posible unha vía intravenosa.
A duración da acción depende de varios factores. A partir da dosificación empregada, así como do lugar de inxección, a temperatura corporal do paciente e a súa actividade física adicional.
A dosificación do Humalog 50 médico tamén é determinada exclusivamente individualmente polo médico asistente, segundo o nivel de glicosa no sangue.
A inxección adminístrase só intramuscularmente no ombreiro, nádega, coxa ou abdome.

Non é aceptable o uso do medicamento para inxección intravenosa.
Despois de determinar a dosificación requirida, o lugar de inxección debe alternarse para que non se aplique unha vez cada 30 días.
O principal medicamento para o tratamento da diabetes mellitus dependente da insulina é a insulina. O seu propósito é manter un nivel constante de azucre no sangue do paciente. A farmacoloxía moderna desenvolveu varios tipos de insulina, que se clasifican segundo a duración da súa actividade. Entón, hai cinco tipos desta hormona desde ultrashort ata acción prolongada.
Inicialmente, elaborouse insulina de acción curta para aqueles pacientes que podían violar a dieta prescrita polo médico - para comer alimentos con hidratos de carbono facilmente dixeribles. Hoxe é mellorable e axeitado para o tratamento da diabetes mellitus tipo 1 e tipo 2, nos casos en que unha persoa enferma sobe na glicosa no sangue despois de comer.
O ICD ultra-curto de alta velocidade é unha sustancia transparente que comeza a funcionar ao instante. Así, a insulina de acción ultra-curta despois da inxestión pode ter un efecto (reducir a porcentaxe de azucre no sangue) en só un minuto.
En media, o seu traballo pode comezar 1-20 minutos despois da administración. O efecto máximo conséguese despois de 1 hora, e a duración da exposición varía de 3 a 5 horas. É moi importante comer rapidamente para eliminar a hiperglicemia.
Insulina curta de acción rápida, medicamentos esenciais:
A moderna insulina de acción rápida, como a ultrashort, ten unha estrutura transparente.Caracterízase por un efecto máis lento - unha diminución da glicosa no sangue notase media hora despois do mantemento.
O efecto máis curto conséguese despois de 2-4 horas, ademais a duración da exposición ao corpo é máis longa - funciona durante 6-8 horas. É moi importante comer non máis dunha media hora despois de que a insulina curta entre no corpo.
Duración da insulina de acción curta de 6 a 8 horas
1 ml dunha solución ou suspensión normalmente contén 40 unidades.
As contraindicacións ao uso da insulina son enfermidades que se producen con hipoglucemia, hepatite aguda, cirrosis, ictericia hemolítica (amarelado da pel e membranas mucosas dos globos oculares causadas pola ruptura de glóbulos vermellos), pancreatite (inflamación do páncreas), nefrite (inflamación do ril) enfermidade renal asociada a metabolismo proteico / amiloide prexudicado), urolitíase, úlceras de estómago e duodenal, defectos cardíacos descompensados (insuficiencia cardíaca por insuficiencia cardíaca enfermidades das súas válvulas).
É necesario un gran coidado no tratamento de pacientes con diabetes mellitus, que padecen insuficiencia coronaria (un desaxuste entre a necesidade do osíxeno e o seu parto) e unha deterioración da circulación cerebral.
A terapia con insulina embarazada debe ser> controlada con coidado. Durante o primeiro trimestre do embarazo, a necesidade de insulina xeralmente diminúe lixeiramente e aumenta no segundo e no terceiro trimestre.
Bloqueadores alfa-adrenérxicos e beta-adrenostimulantes, tetraciclinas, salicilatos aumentan a secreción de insulina endóxena (excreción do corpo formada). Os diupéticos de tiazida (diuréticos), beta-bloqueantes, o alcol pode levar á hipoglucemia.
Síntomas: hipoglucemia (debilidade, suor “fría”, palidez da pel, palpitacións, tremores, nerviosismo, fame, parestesia nas mans, pernas, beizos, lingua, dor de cabeza), coma hipoglucémico, convulsións.
Hoxe, a insulinoterapia é un dos métodos eficaces para tratar a diabetes e se o paciente está atento ao seu estado de saúde, leva a cabo un autosuficiente, sabe calcular a dose da hormona, logo, cun nivel de azucre constantemente estable no sangue, pode deixar completamente de usar insulina e vivir unha vida normal.
Todos os tipos de insulina divídense en curtas, ultrahortas, medias e longas. Cada un deles ten certas propiedades e efectos para o paciente con diabetes mellitus: algúns actúan aos 30 minutos despois de ser introducidos no corpo, outros despois de 15 minutos, outros despois de 1 hora, etc.
Independentemente do tipo de insulina, o principal para o paciente é o modo correcto de administración da hormona e a selección da dose que precisa, porque As doses altas ou baixas de hormona tamén teñen os seus lados negativos e poden causar varias complicacións.
A insulina ultrashorte é a última palabra da industria farmacéutica moderna. A súa principal diferenza con outros tipos de hormonas é que ten unha acción moi rápida - de 0 a 15 minutos despois da inxección.
Entre os análogos de ultrahort de insulina inclúense Novorapid, Humalog, Apidra. Estes son análogos modificados da insulina humana, mellorados xa comezar a actuar moito máis rápido que outras drogas.
Inicialmente, a insulina ultrahort foi desenvolvida específicamente para aqueles pacientes con diabetes que poden "descompoñerse" e comer hidratos de carbono lixeiros, o que causa picos bruscos nos niveis de azucre. Pero xa que entre os diabéticos non hai moitos tales "atentadores suicidas", saíron ao mercado drogas de acción ultra-curta melloradas, que hoxe axudan a reducir os niveis de azucre á normalidade se saltan drasticamente ou a inxestión antes de comer, cando o paciente non ten tempo para esperar 40 minutos, antes de comezar a comida.
A insulina por ultrasóns está indicada para o tratamento de ambos tipos de diabetes mellitus cando teñen un nivel de azucre aumentado despois de comer.
| Composición | |
| Farmacodinámica | Segundo o principio e a forza de acción, a glulisina é similar á insulina humana, superana en velocidade e tempo de traballo. Apidra reduce a concentración de azucre nos vasos sanguíneos estimulando a súa absorción por músculos e tecido adiposo e tamén inhibe a síntese de glicosa polo fígado. |
| Indicacións | Úsase para a diabetes para reducir a glicosa despois de comer. Coa axuda da droga, a hiperglucemia pode corrixirse rapidamente, incluso con complicacións agudas de diabetes. Pódese usar en todos os pacientes a partir de 6 anos, independentemente do sexo e do peso. Segundo as instrucións, a insulina Apidra está permitida para pacientes anciáns con insuficiencia hepática e renal. |
| Contraindicacións | |
| Instrucións especiais |
|
| Dosificación | A dose requirida determínase en función da cantidade de hidratos de carbono nos alimentos e dos factores de conversión individuais das unidades de pan en unidades de insulina. |
| Acción non desexada | |
| Embarazo e VPH | |
| Interacción farmacolóxica | |
| Formularios de liberación | |
| Prezo | A embalaxe coa pluma de xeringa Apidra SoloStar custa uns 2100 rublos, o que é comparable aos análogos máis próximos: NovoRapid e Humalog. |
| Almacenamento | A vida útil de Apidra é de 2 anos, sempre que se gardase na neveira. Para reducir o risco de lipodistrofia e dor nas inxeccións, a insulina quéntase a temperatura ambiente antes do uso. Sen acceso ao sol, a temperaturas de ata 25 ° C, a droga na xiringa conserva as súas propiedades durante 4 semanas. |
Aplicación de culturismo
No campo do culturismo, usan activamente tal propiedade como un efecto anabólico importante, que é o seguinte: as células absorben aminoácidos máis activamente, a biosíntese proteica aumenta drasticamente.

A insulina de acción ultravioleta tamén se usa no culturismo. A sustancia comeza a actuar 5-10 minutos despois da administración. É dicir, hai que realizar unha inxección antes das comidas ou inmediatamente despois. A concentración máxima de insulina obsérvase aos 120 minutos da súa administración. Os mellores medicamentos considéranse "Actrapid NM" e "Humulin regular".
A insulina por ultrasonido no culturismo non interfire co funcionamento do fígado e os riles, nin tampouco coa potencia.
Que é un
A insulina é unha hormona producida polas células beta do páncreas. Pola velocidade de inicio do efecto e a duración da acción, divídese en tales subespecies: curto, ultrashort, medicamentos de media e longa duración (prolongada).
Os medios de acción de emerxencia recoñécense como insulinas ultra-curtas, que comezan a actuar moi rápido, é dicir, poden reducir drásticamente o nivel de glicosa no sangue.
O máximo efecto terapéutico que presenta insulina curta rexístrase só media hora despois da administración da hormona de forma subcutánea.
Como resultado da inxección, o nivel de azucre axústase aos niveis aceptables e o estado do diabético mellora. Non obstante, a insulina de acción curta elimínase bastante rapidamente do corpo - nun prazo de 3-6 horas, o que con azucre elevado constantemente require o uso de drogas con traballo prolongado.
Características das drogas
Todas as persoas son diferentes, polo que a insulina pode ter un efecto diferente sobre o corpo. Ademais, o tempo para alcanzar indicadores óptimos de niveis de azucre coa introdución do medicamento pode diferir significativamente das normas medias.
O maior efecto é exercido polas insulinas, estendidas na duración da exposición. Non obstante, está demostrado que a insulina curta non é de ningún xeito inferior á media e a longo prazo en canto á eficacia do efecto terapéutico. Pero cada paciente debe recordar a importancia de adherirse a unha dieta e actividade física.
Despois de que as insulinas de acción curta entren no torrente sanguíneo, unha persoa debe comer, se non, a cantidade de azucre pode caer drasticamente, o que levará a unha hipoglucemia.
O medicamento require un almacenamento coidadoso. A mellor opción é gardar o medicamento no frigorífico. Por iso, non se estraga ata o final do período indicado polo fabricante no paquete.
A temperatura ambiente, todos os tipos de insulina non se almacenan máis dun mes, entón as súas propiedades están deterioradas significativamente. É mellor conservar insulina curta no frigorífico, pero non preto do conxelador.
A miúdo os pacientes non notan que o medicamento se deteriorou. Isto leva a que o medicamento inxectado non funcione, o nivel de azucre aumenta. Se non cambia a droga a tempo, hai un alto risco de desenvolver complicacións graves ata un coma diabético.
En ningún caso a droga debe estar conxelada nin exposta á radiación ultravioleta. Se non, non se deteriorará e non se pode usar.

A información do sitio é proporcionada exclusivamente con fins educativos populares, non pretende referencia e precisión médica, non é unha guía de acción. Non auto-medicar.
Instrucións de uso e manexo Dado que Apidra® é unha solución, non se necesita resuspensión antes do uso.
Os frascos Apidra® están deseñados para o uso con xeringas de insulina da escala unitaria adecuada e para o seu uso co sistema de bomba de insulina Inspeccione o frasco antes do uso.
Infusión subcutánea continua cun sistema de bomba Apidra® pode utilizarse para infusión subcutánea continua de insulina (NPII) mediante un sistema de bomba adecuado para a infusión de insulina con catéteres e depósitos adecuados.
O conxunto de infusión e o depósito deben ser substituídos cada 48 horas seguindo regras asépticas.
Bolígrafos de xiringa OptiSet® pre-recheos Antes do uso, inspeccione o cartucho dentro da pluma xiringa. Debe usarse só se a solución é transparente, incolora, non contén partículas sólidas visibles e, en coherencia, aseméllase á auga.
Non se deben reutilizar as plumas de xeringa OptiSet® baleiras e deben eliminarse. Para evitar a infección, a pluma de xiringa precargada debe ser empregada só por un paciente e non debe ser transferida a outra persoa.
Manexar a seringa Pen OptiSet® Antes de empregar a pluma de seringa OptiSet®, lea atentamente a información de uso.
Información importante sobre o uso da seringa Pen OptiSet®. Use sempre unha nova agulla para cada seguinte uso. Use só agullas adecuadas para a pluma de xiringa OptiSet®. Antes de cada inxección, probe sempre a pluma de xiringa para a súa preparación para o uso (ver máis abaixo).
Se se emprega unha nova xeringuilla OptiSet®, a proba de preparación para o seu uso debe realizarse usando 8 unidades predefinidas polo fabricante. O selector de dose só se pode xirar nunha soa dirección.
Nunca xire o selector de dose (cambio de dose) despois de premer o botón de inicio da inxección. Esta pluma de xiringa de insulina está destinada só ao uso do paciente. Non podes traizoala a outra persoa ..
Se outra persoa inxecta ao paciente, deberase ter coidado especial para evitar lesións e infeccións por unha enfermidade infecciosa. Nunca use unha xeringa OptiSet® ou se non está seguro da súa corrección ..
A solución de insulina debe ser transparente, incolora, non conter partículas sólidas visibles e ter unha consistencia similar á auga. Non empregue a pluma de xiringa OptiSet® se a solución de insulina está turbia, ten cor ou partículas alleas.
Conectar a agulla Despois de quitar a tapa, conecte con coidado e firmemente a agulla á xeringa. Comprobación da preparación da xeringa para o seu uso antes de cada inxección, é necesario comprobar a preparación da pluma de xiringa para o seu uso.
Para unha pluma de xeringa nova e sen uso, o indicador de dose debe situarse no número 8. O establecido anteriormente polo fabricante Se se usa a pluma de xeringa, o dispensador debe xirarse ata que o indicador de dose pare no número 2.
O dispensador só xira nunha dirección. Saque completamente o botón de inicio para facer a dose. Nunca xire o selector de dose despois de tirar o botón de inicio, e débense eliminar os tapóns de agulla exteriores e internos.
Garda a tapa exterior para eliminar a agulla usada Cando manteña a pluma de xeringa coa agulla orientada cara arriba, toque suavemente o depósito de insulina co dedo para que as burbullas de aire se levanten cara á agulla.
Despois diso, prema todo o botón de inicio. Se se desprende unha pinga de insulina dende a punta da agulla, a pluma de xiringa e a agulla funcionan correctamente. Se non aparece unha pinga de insulina na punta da agulla, debería repetir a proba de preparación da xeringa para usar ata a insulina. aparece na punta da agulla.
Elixir unha dose de insulina Unha dose de 2 unidades a 40 unidades pódese establecer en incrementos de 2 unidades. Se se precisa unha dose superior a 40 unidades, debe administrarse en dúas ou máis inxeccións. Asegúrese de ter suficiente insulina para a súa dose.
A escala de insulina residual nun recipiente transparente para a insulina mostra a cantidade de insulina que queda aproximadamente na pluma de xeringa OptiSet®. Esta escala non se pode usar para tomar unha dose de insulina. Se o pistón negro está ao comezo dunha tira de cores, hai aproximadamente 40 unidades de insulina.
Se o pistón negro se atopa ao final da barra de cores, entón hai aproximadamente 20 unidades de insulina.O selector de dose debe xirarse ata que a frecha de dose indique a dose desexada. .
Comprobe se a dose desexada está completamente cuberta. Teña en conta que o botón de inicio cambia segundo a cantidade de insulina que queda no tanque de insulina O botón de inicio permite comprobar que dose se tomou.
Durante a proba, o botón de inicio debe manterse activado. A última liña ancha visible no botón de inicio mostra a cantidade de insulina tomada. Cando se mantén o botón de inicio, só é visible a parte superior desta liña ampla.
Administración de insulina O persoal adestrado especial debe explicar a técnica de administración da inxección ao paciente.A agulla debe administrarse de forma subcutánea.O botón de inicio de inxección debe ser presionado ata o límite. Un clic emerxente deterase cando se preme todo o botón de inicio da inxección.
Extracción da agulla Despois de cada inxección, a agulla debe ser eliminada da pluma de xiringa e descartada. Isto evitará infeccións, así como fugas de insulina, entrada de aire e posibles obstrucións da agulla. Non se deben reutilizar as agullas.
Despois diso, volva a colocar a tapa na xeringa.
Cartuchos Os cartuchos deben usarse xunto cunha pluma de insulina, como OptiPen® Pro1 ou ClickSTAR® e de acordo coas recomendacións da información fornecida polo fabricante do dispositivo.
Non se deben empregar con outras xeringas recargables, xa que a precisión de dosificación só se estableceu coas xeringas OptiPen® Pro1 e KlikSTAR®. as inxeccións de insulina deben realizarse con precisión.
Inspeccione o cartucho antes do uso. Debe usarse só se a solución é clara, incolora, non contendo partículas sólidas visibles. Antes de introducir o cartucho na xeringa recargable, o cartucho debe estar a temperatura ambiente durante 1-2 horas.
Antes da inxección, deberán eliminar as burbullas de aire do cartucho (ver instrucións de uso da xeringa). As instrucións de uso da pluma xeringa deben ser estritamente. Non se poden volver cargar cartuchos baleiros.
Se a pluma de xiringa OptiPen® Pro1 ou ClickSTAR® está danada, non se pode usar. Se a pluma de xiringa non funciona correctamente, a solución pódese extraer do cartucho nunha xeringa de plástico adecuada para a insulina a unha concentración de 100 pezas / ml e introducirse no paciente.
Información sobre Apidra: composición, indicacións e contraindicacións para o seu uso

A sustancia activa é a insulina glulisina (3,49 mg).
Excipientes: meta-cresol, cloruro de sodio, trometanol, polisorbato 20, ácido clorhídrico, hidróxido de sodio, auga destilada.A solución de insulina é transparente, completamente incolora.
É importante saber
: Apidra prescríbese só para pacientes adultos con diabetes.
- Intolerancia individual á droga ou ás súas substancias constitutivas,
- Hipoglicemia.
Dispoñible en forma de solución para inxección. A solución é transparente, non ten cor e cheiro pronunciado. Listo para a administración directa (non precisa dilución nin similares).
Este é un medicamento dun compoñente cuxo ingrediente activo principal é a insulina glulisina. Obtenido por recombinación do ADN. Utilizouse a cepa de E. coli. Tamén na composición hai substancias auxiliares necesarias para a preparación da suspensión.
É completado de forma variada. Pódese vender en forma de cartuchos de inxección de 3 ml cada un. En 1 ml de 100 UI. É posible facer a opción para a entrega dunha solución de inxección nun frasco. O máis conveniente é mercar insulina apidra nun conxunto completo coa pluma xiringante OptiSet. Simplifica o proceso de administración de medicamentos. Deseñado para un cartucho de 3 ml.
O custo da droga ao escoller 5 cartuchos de 3 ml é de 1700 a 1800 rublos.
Os pacientes con Apidra teñen mellores indicadores de azucre e poden pagar unha dieta menos estrita que os diabéticos con insulina curta. O medicamento reduce o tempo da administración á comida, non require a estricta adhesión á dieta e os lanches obrigatorios.
Se un diabético adhírese a unha dieta baixa en carbohidratos, a acción da insulina Apidra pode ser demasiado rápida, xa que os hidratos de carbono lentos non teñen tempo para aumentar o azucre no sangue cando comeza a funcionar a droga. Neste caso, recoméndanse insulinas curtas pero non ultrahortes: Actrapid ou Humulina Regular.
Modo de administración
Segundo as instrucións, a insulina Apidra é administrada antes de cada comida. É desexable que entre comidas estivese polo menos 4 horas. Neste caso, o efecto de dúas inxeccións non se sobrepón entre si, o que permite un control máis eficaz da diabetes.
A glicosa debe medirse non antes de 4 horas despois da inxección, cando a dose administrada do medicamento rematou o seu traballo. Se pasado este tempo o azucre aumenta, podes facer o chamado poplite correctivo. Está permitido a calquera hora do día.
| Tempo entre a inxección e a comida | Acción | |
| Apidra SoloStar | Insulina curta | |
| un cuarto de hora antes das comidas | media hora antes das comidas | Apidra proporciona o mellor control da diabetes. |
| 2 minutos antes das comidas | media hora antes das comidas | Ámbalas dúas insulinas é aproximadamente o mesmo, a pesar de que Apidra traballa menos tempo. |
| un cuarto de hora despois de comer | 2 minutos antes das comidas | |
Estas drogas son similares en propiedades, características, prezo. Tanto Apidra como NovoRapid son produtos de coñecidos fabricantes europeos, polo que non hai dúbida na súa calidade. Tanto a insulina ten os seus admiradores entre médicos e diabéticos.
- Apidra é preferible para uso en bombas de insulina. O risco de obstruír o sistema é 2 veces menor que o de NovoRapid. Suponse que esta diferenza está asociada á presenza de polisorbato e á ausencia de cinc.
- NovoRapid pódese mercar en cartuchos e empregarse en plumas de xiringa en incrementos de 0,5 unidades, o que é importante para os diabéticos que precisan pequenas doses de hormona.
- A dose media diaria de insulina Apidra é inferior ao 30%.
- NovoRapid é un pouco máis lento.
Á excepción destas diferenzas, non é significativo que usar - Apidra ou NovoRapid. O cambio dunha insulina a outra só se recomenda en indicacións médicas, normalmente son reaccións alérxicas graves.
Ao escoller entre Humalog e Apidra, é aínda máis difícil dicir cal é mellor, xa que ambas as drogas son case idénticas no tempo e a forza de acción. Segundo os diabéticos, a transición dunha insulina a outra prodúcese sen dificultades, a miúdo os coeficientes para o cálculo nin sequera cambian.
As diferenzas que se atoparon:
- A insulina Apidra é máis rápida que Humalog, absorbida no sangue en pacientes con obesidade visceral,
- O humalog pódese mercar sen plumas de xeringa,
- nalgúns pacientes, as doses de ambos os preparados de ultrashort son similares, con insulina menos longa cando se usa Apidra que cando se usa Humalog.
O número de inxeccións por día
A maioría dos pacientes só precisan unha inxección ao día. Por regra xeral, estes son efectos de insulina a medio e longo prazo, así como axentes combinados (incluídas as hormonas ultrashort e de acción media).
Para algúns diabéticos, unha inxección por día non é suficiente. Por exemplo, nalgúns casos extremos, como as viaxes aéreas, unha cea non planificada nun restaurante, etc. Por iso usan ferramentas de resposta rápida.
Non obstante, teñen algúns inconvenientes debido á súa imprevisibilidade: actúan demasiado rápido e pouco e son tan rápidamente excretados do corpo. Polo tanto, o médico debe prescribir o réxime de tratamento, guiado por datos de investigación de laboratorio.
Primeiro de todo, determine o nivel de glicemia en xaxún, as súas flutuacións durante o día. Mide tamén o nivel de glucosuria en dinámica durante o día. Despois disto prescríbense os medicamentos que, posteriormente, baixo o control do nivel de diminución da hiperglicemia e da glicosuria, poden axustarse en relación ás dosificaciones. É posible aliviar a hipoglucemia inxectando glucagón no músculo ou de forma subcutánea.
Os diabéticos necesitan coñecer os síntomas da hipoglucemia para poder deter esta condición a tempo
Complicacións
A complicación máis común no tratamento da diabetes é a hipoglucemia (unha forte diminución da glicosa en sangue), que pode ser diagnosticada como resultado da administración de grandes doses do medicamento ou da inxestión insuficiente de hidratos de carbono dos alimentos.
Un estado hipoglucémico maniféstase moi característico: o paciente comeza a tremer, hai un latido cardíaco rápido, náuseas, sensación de fame. Moitas veces o paciente sente adormecido e levemente formigueando nos beizos e na lingua.
Se non detén urxentemente esta condición, o diabético pode perder a consciencia, pode que comeza. Necesita normalizar rapidamente a súa condición: comer algo doce, tomar un pouco de azucre, beber té doce.
Prevención da lipodistrofia
Un diabético tamén debe coidar a prevención da lipodistrofia. A base diso son os mal funcionamentos dos procesos inmunes, o que leva á destrución de fibra baixo a pel. A aparición de áreas atrofiadas por inxeccións frecuentes non está asociada a unha gran dose do medicamento ou a unha mala compensación pola diabetes.
O edema de insulina, pola contra, é unha complicación rara das enfermidades endocrinas. Para non esquecer o lugar da inxección, pode empregar o esquema onde o abdome (brazos, pernas) está dividido en sectores os días da semana. Despois duns días, restárase con bastante seguridade a cuberta da pel da zona cortada.
Por que a insulina ultrahort é boa ou mala para a diabetes?
Propiedades e mecanismo de acción da insulina ultrahort
A acción da insulina ultrahort comeza antes que o corpo do paciente ten tempo para absorber as proteínas recibidas co alimento e convertelas en glicosa. Se o paciente observa unha nutrición adecuada, non necesita empregar análogos de ultrasóns da insulina.
A insulina por ultrasóns chega ao rescate naqueles casos en que é necesario volver a levar o nivel de azucre a normalidade para que as altas taxas non causen complicacións. É por iso que esta terapia rápida é necesaria e a insulina ultrahort é máis adecuada para ela que a curto.
Incluso cando un paciente con diabetes mellora todas as receitas do médico e leva un estilo de vida correcto, pode necesitar insulina ultra-curta. Por exemplo, cun forte aumento dos niveis de azucre.
En base a isto, o paciente, ao calcular as doses de insulina ultrahort, debe calcular coidadosamente a súa dose usando experimentos.
O medicamento Humalog é capaz de extinguir fortes subidas do azucre no sangue. Aprende os detalles lendo o noso artigo.
Farmacodinámica A insulina glulisina é un análogo recombinante da insulina humana, que é igual en potencia á insulina humana normal.A acción máis importante da insulina e os análogos da insulina, incluída a insulina glulisina, é a regulación do metabolismo da glicosa.
A insulina reduce a concentración de glicosa no sangue, estimulando a absorción de glicosa por tecidos periféricos, especialmente os músculos esqueléticos e o tecido adiposo, ademais de inhibir a formación de glicosa no fígado. A insulina suprime a lipólise nos adipocitos, inhibe a proteólise e aumenta a síntese de proteínas.
Estudos realizados en voluntarios saudables e pacientes con diabetes mellitus demostraron que coa administración subcutánea de insulina, a glulisina comeza a actuar máis rápido e ten unha duración de acción menor que a insulina humana soluble.
Coa administración subcutánea, o efecto da insulina glulisina, que reduce a concentración de glicosa no sangue, comeza despois de 10-20 minutos. Cando se administra por vía intravenosa, os efectos de reducir a concentración de glicosa no sangue da insulina glulisina e da insulina humana soluble son iguais en forza.
Unha unidade de insulina glulisina ten a mesma actividade hipoglicémica que unha unidade de insulina humana soluble.Nun ensayo clínico de fase I en pacientes con diabetes mellitus tipo 1, perfís hipoglicémicos de insulina glulisina e insulina humana soluble administráronse subcutaneamente a unha dose de 0,15 U / kg en diferentes momentos en relación á comida estándar de 15 minutos.
Os resultados do estudo demostraron que a insulina glulisina, administrada 2 minutos antes dunha comida, proporcionou o mesmo control glicémico despois dunha comida que a insulina humana soluble, administrada 30 minutos antes da comida.
Cando se administrou 2 minutos antes da comida, a insulina glulisina proporcionou un mellor control glicémico despois dunha comida que a insulina humana soluble administrada 2 minutos antes da comida. A insulina en glulisina, administrada 15 minutos despois do inicio dunha comida, proporcionou o mesmo control glicémico despois dunha comida que a insulina humana soluble, administrada 2 minutos antes da comida.
Un estudo de fase I realizado con insulina glulisina, insulina lispro e insulina humana soluble nun grupo de pacientes con diabetes mellitus e obesidade demostrou que nestes pacientes a insulina glulisina conserva as súas características de acción rápida.
Neste estudo, o tempo para alcanzar o 20% do AUC total (área baixo a curva concentración-tempo) foi de 114 minutos para a insulina glulisina, 121 minutos para a insulina lispro e 150 minutos para a insulina humana soluble e AUC (0-2 horas), reflectindo Tamén a actividade hipoglicémica precoz foi respectivamente de 427 mg / kg para a insulina glulisina, 354 mg / kg para a insulina lispro e de 197 mg / kg para a insulina humana soluble.
Ensaios clínicos do tipo 1. Nun ensaio clínico de 26 semanas da fase III, que comparou a insulina glulisina coa insulina lispro, administrada subcutaneamente pouco antes das comidas (0 a 15 minutos) a pacientes con diabetes tipo 1 usando insulina como insulina basal. glargin, a insulina glulisina foi comparable coa insulina lispro en relación co control glicémico, que se evaluou polo cambio na concentración de hemoglobina glicosilada (L1L1c) no momento do punto de estudo do estudo en comparación coa inicial.
Observáronse valores comparables de glicosa no sangue, determinados por autocontrol. Pola administración da insulina glulisina, en contraste co tratamento con insulina, lyspro non requiriu un aumento da dose de insulina basal.
Un ensaio clínico en fase III de 12 semanas realizado en pacientes con diabetes mellitus tipo 1 que recibiron insulina glargina como terapia basal demostrou que a eficacia da administración de insulina glulisina inmediatamente despois das comidas era comparable á da insulina glulisina inmediatamente antes das comidas (para 0-15 minutos) ou insulina humana soluble (30-45 minutos antes das comidas).
Na poboación de pacientes que completou o protocolo de estudo, no grupo de pacientes que recibiron insulina glulisina antes das comidas, observouse unha diminución significativamente maior do HL1C en comparación co grupo de pacientes que recibiron insulina humana soluble.
Diabetes mellitus tipo 2 Realizouse un ensaio clínico en fase III de 26 semanas seguido dun estudo de seguridade de 26 semanas para comparar a insulina glulisina (0-15 minutos antes da comida) coa insulina humana soluble (30-45 minutos por comida) ), que foron administrados subcutaneamente en pacientes con diabetes mellitus tipo 2, ademais de usar insulina isófana como insulina basal.
O índice medio de masa corporal do paciente foi de 34,55 kg / m2. A insulina glulisina mostrouse comparable á insulina humana soluble con respecto aos cambios nas concentracións de HL1C despois de 6 meses de tratamento en comparación co valor inicial (-0,46% para a insulina glulisina e -0,30% para a insulina humana soluble, p = 0,0029) e despois de 12 meses de tratamento en comparación co valor inicial (-0,23% para a insulina glulisina e -0,13% para a insulina humana soluble, a diferenza non é significativa).
Neste estudo, a maioría dos pacientes (79%) mesturou insulina de acción curta con insulina-isófano inmediatamente antes da inxección. 58 pacientes no momento da aleatorización empregaron axentes hipoglucémicos orais e recibiron instrucións para continuar tomándoos na mesma dose (sen cambios).
Orixe racial e xénero En ensaios clínicos controlados en adultos, non houbo diferenzas na seguridade e eficacia da insulina glulisina na análise de subgrupos distinguidos por raza e xénero.
Farmacocinética Na insulina glulisina, a substitución do aminoácido asparagina da insulina humana na posición B3 coa lisina e a lisina na posición B29 polo ácido glutámico favorece unha absorción máis rápida.
Absorción e biodisponibilidade As curvas farmacocinéticas en tempo de concentración en voluntarios sans e pacientes con diabetes mellitus tipo 1 e tipo 2 demostraron que a absorción de insulina glulisina en comparación coa insulina humana soluble foi aproximadamente 2 veces máis rápida e a concentración plasmática máxima alcanzada (Stax) foi aproximadamente. 2 veces máis.
Nun estudo realizado en pacientes con diabetes mellitus tipo 1, despois da administración subcutánea de insulina glulisina a unha dose de 0,15 U / kg, Tmax (momento de inicio da concentración máxima do plasma) foi de 55 minutos e Stm foi de 82 ± 1,3 mcU / ml. en comparación cun Tmax de 82 minutos e un Cmax de 46 ± 1,3 μU / ml para insulina humana soluble.
O tempo medio de residencia na circulación sistémica para a insulina glulisina foi menor (98 minutos) que para a insulina humana soluble (161 minutos) .Nun estudo en pacientes con diabetes mellitus tipo 2 despois da administración subcutánea de insulina glulisina a unha dose de 0,2 U / kg Stax foi 91 mcED / ml cunha latitud interquartil de 78 a 104 mcED / ml.
Coa administración subcutánea de insulina glulisina na rexión da parede abdominal anterior, da coxa ou do ombreiro (na rexión do músculo deltoide), a absorción foi máis rápida cando se introduciu na rexión da parede abdominal anterior en comparación coa administración do fármaco na rexión da coxa.
A taxa de absorción da rexión deltoide foi intermedia A biodisponibilidade absoluta da insulina glulisina despois da administración subcutánea foi aproximadamente do 70% (73% da parede abdominal anterior, 71 do músculo deltoide e 68% da rexión femoral) e tiña baixa variabilidade en diferentes pacientes.
Distribución A distribución e excreción da insulina glulisina e da insulina humana soluble despois da administración intravenosa son similares, con volumes de distribución de 13 litros e 21 litros e semivida de 13 e 17 minutos, respectivamente.
Retirada Tras a administración subcutánea de insulina, a glulusina é excretada máis rápido que a insulina humana soluble, cunha vida media aparente de 42 minutos, en comparación cunha aparente semivida de insulina humana soluble de 86 minutos.
Grupos especiais de pacientes
Pacientes con insuficiencia renal Nun estudo clínico realizado en individuos sen un amplo rango de estado funcional dos riles (limpieza de creatinina (CC)> 80 ml / min, 30-50 ml / min, apidra, acción, insulina, ultrahorta
Pros e contras
En comparación con tipos curtos de insulina humana, pódense notar as súas vantaxes e inconvenientes nos últimos análogos de ultrashort. Teñen un clímax de acción anterior, pero o seu contido en sangue diminúe máis que se se fai unha simple inxección de insulina curta. Dado que a insulina ultrahort ten un clímax máis nítido, é difícil saber canto carbohidratos con alimentos necesitas comer para normalizar o azucre no sangue. O bo efecto da insulina curta é máis consistente coa absorción de alimentos do corpo que coa dieta baixa en carbohidratos para controlar a diabetes.
Pero hai outro lado. A inxección curta de insulina faise 40-45 minutos antes da comida. Se comeza máis rápido, este tipo de insulina non terá tempo para actuar e o azucre no sangue aumentará drasticamente. Os últimos tipos de insulina ultra-curtos actúan moito máis rápido, xa 10-15 minutos despois da inxección, e isto é moi conveniente, xa que unha persoa non sabe con antelación exactamente a que hora necesita comer. Por exemplo, nunha comida nun restaurante. Suxeito a unha dieta baixa en carbohidratos, recoméndase en casos normais usar insulina humana curta antes das comidas. Ademais, a insulina ultracurta debe manterse en stock se xorde esa necesidade. A práctica demostra que a insulina ultrahort ten un efecto menos estable sobre o azucre no sangue que a curta. O seu efecto é menos previsible, aínda que as inxeccións se fagan en pequenas doses, como en pacientes con diabetes nunha dieta baixa en carbohidratos, e especialmente en doses altas estándar. Ademais, hai que lembrar que os tipos de insulina ultrahort son moito máis potentes que os curtos. Unha unidade de Humaloga reducirá o azucre en aproximadamente 2,5 veces máis activo en comparación con unha unidade de insulina curta. Apidra e Novorapid son 1,5 veces máis fortes que a insulina curta. Así, a cantidade de Humalog debe ser igual á cuarta parte da dosificación de insulina curta, Apidra ou NovoRapida - dous terzos. Esta é unha información indicativa que se está verificando experimentalmente.
Agora xa sabemos que insulinas son ultrahortes.
A tarefa principal é minimizar ou evitar completamente o salto do azucre despois de comer. Para iso, faise unha inxección antes das comidas cun marxe de tempo suficiente para iniciar a acción da insulina. Por un lado, a xente quere baixar o azucre no sangue no momento en que os produtos dixeridos comezan a aumentalo. Non obstante, con unha inxección demasiado temperá, o azucre caerá máis rápido do que se alimenta. A práctica demostra que é recomendable inxectar insulina curta aproximadamente 40-45 minutos antes dunha comida baixa en carbohidratos. A única excepción son os pacientes con desenvolvemento de gastroparesis diabética, reducido o baleiro gástrico despois de comer. Raramente se atopan diabéticos nos que, por algún motivo, a insulina curta é especialmente absorbida lentamente no sangue. Están obrigados a apuñalalo unha hora e media antes de comer. Isto é moi inconveniente. Neste caso, cómpre empregar os últimos medicamentos ultrashort, entre os que o máis rápido é Humalog.