Síntomas da pancreatite purulenta despois da cirurxía
A pancreatite purulenta é unha enfermidade grave, acompañada de inflamacións agudas do páncreas. Na maioría das veces, o proceso inflamatorio leva á formación de abscesos purulentos no órgano afectado.
A pancreatite aguda ocupa hoxe o terceiro posto no ranking de enfermidades abdominais agudas que requiren tratamento inmediato nun hospital cirúrxico. O primeiro lugar nesta clasificación é a apendicite aguda e o segundo, a colecistite aguda. Segundo as estatísticas mundiais, anualmente a pancreatite aguda atópase entre 200 e 800 persoas de cada 1 millón. Na maioría das veces, esta enfermidade é detectada en machos.
A pancreatite purulenta ocorre no 10-15% dos casos de pancreatite aguda e caracterízase por unha condición extremadamente grave do paciente con alto risco de morte. Basicamente, a enfermidade ocorre como unha reacción inmediata en resposta a diversos factores etiolóxicos, en particular, a intoxicación alimentaria, trastornos neurovasculares, etc.
Na maioría dos casos, na clínica da pancreatite purulenta, obsérvase unha combinación de varios factores. A propia infección, que penetrou nos conductos pancreáticos, non pode causar unha patoloxía tan grave. Normalmente, o proceso inflamatorio desenvólvese no fondo dunha violación da integridade do páncreas: o seu tecido glandular, condutos e vasos sanguíneos.
, , , , , , , , , , ,
Causas da pancreatite purulenta
A pancreatite purulenta pode desenvolverse por varias razóns. Pode tratarse tanto de anormalidades conxénitas do páncreas como de diversas enfermidades inflamatorias dos órganos dixestivos.
As causas máis comúns da pancreatite purulenta:
- abuso de alcol (alcoholismo crónico e agudo),
- varias embriagas,
- infección por virus (orellas, hepatite B e C),
- infección bacteriana
- colelitiasis
- enfermidades do estómago e duodeno (úlcera, gastroduodenite),
- apendicite
- tomar medicamentos que afectan patoloxicamente ao páncreas: antibióticos, inmunosupresores, estróxenos, azatioprina, así como corticosteroides e diuréticos tiazídicos,
- intervencións cirúrxicas e diversas lesións do páncreas,
- predisposición xenética.
Inflamación aguda do páncreas, como resultado da que se produce a pancreatitis purulenta, segundo a teoría médica principal, desenvólvese como resultado do dano ás células deste órgano por encimas que se activan prematuramente. Durante a función normal do páncreas, as encimas dixestivas prodúcense na súa forma inactiva. Actívanse mentres se atopan no tracto dixestivo. Non obstante, baixo a influencia de varios factores patolóxicos, as enzimas pódense activar directamente no páncreas, o que conduce á autoxestión dos seus tecidos. O resultado deste proceso é o edema tisular, a inflamación aguda, os danos nos vasos do parénquima pancreático, o desenvolvemento de abscesos, é dicir. pancreatite purulenta.
O proceso patolóxico esténdese a miúdo ao peritoneo e á fibra retroperitoneal, bucles intestinais, glándulas e outros tecidos próximos. Obsérvanse graves perturbacións en forma de inflamación secundaria noutros órganos e a aparición de trastornos distróficos.
, , , , , , , , ,
Síntomas da pancreatite purulenta
A pancreatite purulenta faise sentir por unha diminución do apetito, á que se unen frecuentes eructos, boca seca, salouco, baloncesto e náuseas. Dado que o desenvolvemento de pancreatitis purulenta perturba o funcionamento do sistema dixestivo, o paciente perde moito peso. O proceso constante que acompaña a esta enfermidade é o vómito.
Outros síntomas da pancreatite purulenta:
- dores abdominais paroxísticas - a maioría das veces na rexión epigástrica (cortar, terrudo, convulsivo, correr, crecer),
- frecuencia cardíaca
- calafríos
- febre por intoxicación,
- a aparición de falta de alento,
- baixar a presión arterial
- inchazo
- diarrea ou retención de feces,
- un forte deterioro no benestar do paciente,
- leucocitosis grave.
O curso progresivo da enfermidade provoca un deterioro na condición dunha persoa - a dor agotadora esgótalle. Calquera movemento, tose e alento profundo provocan un ataque de dor insoportable, ás veces levando a un estado de choque.
A pel pode estar cuberta con manchas de cianose (síntoma de Cullen), a maioría das veces na rexión umbilical e no lado do abdome. Debido ao avance de pus na cavidade abdominal, pode producirse peritonite, o que á súa vez aumenta o risco de morte.
Pankreatite supurativa aguda
A pancreatite purulenta pode ocorrer de forma aguda: esta é a forma máis grave da enfermidade, que se observa bastante raramente, só en 10-15% dos pacientes. Unha característica distintiva da pancreatite purulenta aguda é unha mortalidade extremadamente alta.
A pancreatite purulenta aguda na maioría dos casos desenvólvese como consecuencia de trastornos neurovasculares ou intoxicación alimentaria. En casos illados, as causas subxacentes á enfermidade foron a sífilis, a tifo ou as orellas. A enfermidade continúa no fondo de dores graves e debilitantes no abdome superior, moitas veces provocando choques e colapsos. En choque doloroso, a cara dunha persoa ponse gris gris e o pulso prácticamente non se sente. Ademais, o ataque vai acompañado de baloncesto, náuseas e vómitos. Neste caso, faise sentir a tensión dos músculos abdominais.
Moitos expertos médicos coinciden en que o desenvolvemento de pancreatite purulenta aguda provoca varios factores patóxenos. A penetración da infección non é o único motivo, é importante ter o ambiente adecuado: vasos danados, tecido glandular, condutos. A activación de lipase e tripsina leva a trastornos circulatorios. Outros factores inclúen enfermidades do estómago, desnutrición e lesións no páncreas.
, , , , , , , , ,
Diagnóstico de pancreatite purulenta
A pancreatite purulenta diagnostícase estudando nun laboratorio un exame de sangue (xeral, detallado, bioquímico) e a orina, unha radiografía abdominal e, se é necesario, outros estudos médicos. Un nivel elevado de leucocitos (leucocitosis), a liberación de encimas pancreáticas, en particular, un aumento da amilase, unha aceleración da ESR, un aumento ou diminución do azucre no sangue, é un cadro típico do desenvolvemento da pancreatite purulenta. Unha radiografía abdominal pode amosar signos de paresis (obstrución) do intestino, inchazo do colon e unha posición elevada do diafragma.
O diagnóstico de pancreatite purulenta tamén se realiza mediante o exame por ultrasóns do páncreas, como resultado do que se incrementa o tamaño do órgano por inflamación grave. Ademais, obsérvanse cistos e focos de abscesos. Ás veces, para un diagnóstico máis preciso, un exame dun órgano enfermo a través dun instrumento especial - un laparoscopio, i.e. realízase unha laparoscopia do páncreas.
En xeral, o diagnóstico de pancreatite purulenta faise a partir de datos clínicos. Co desenvolvemento de pancreatitis purulenta, obsérvase un predominio do absceso "fundido" do páncreas. A detección da enfermidade require a hospitalización inmediata dunha persoa enferma. Os pacientes con este diagnóstico sitúanse na unidade de coidados intensivos.
, , , , ,
Tratamento da pancreatite purulenta
A pancreatite purulenta é unha enfermidade que require atención de urxencia e supervisión médica constante dun paciente exclusivamente nun hospital hospitalario.
O tratamento da pancreatite purulenta ao observar as fases catáreas (edematosas) da enfermidade consiste en manter un estrito descanso na cama para o paciente con saneamento gástrico con auga fría. Recoméndase ao paciente bebida alcalina, unha almofada de calefacción con xeo no estómago e fame. Mediante contagotas e inxeccións, introdúcense no analxésico antiespasmódicos (non-shpa, baralgin, papaverina, etc.), así como diuréticos para aliviar a inflamación. Prescribe bloqueo de heparina, novocaína e novocaína, reopoliglicuína, para reducir a secreción pancreática máis frecuentemente empregada almagel, ranián, trasilol, cimetidina, etc.
Unha forma severa de pancreatitis purulenta (a transición do proceso inflamatorio a unha forma destrutiva) con hemorragias e a formación de moitos abscesos no tecido do páncreas require unha cirurxía urxente. O principal obxectivo dunha operación cirúrxica é limpar o corpo de toxinas, evitar a deshidratación e deter a destrución da glándula delimitando o proceso inflamatorio. Unha contraindicación para a operación pode ser unha condición extremadamente grave do paciente, que non pode ser eliminada do choque.
A solución óptima para o tratamento cirúrxico é a laparotomía - unha operación cortando a parede abdominal, o que permite chegar aos abscesos e eliminalos con coidado. No contexto da operación, realízase unha exploración constante, así como o seguimento do estado do paciente mediante métodos de imaxe - TC, fluoroscopia, ecografía. Se o paciente ten simultaneamente inflamación purulenta da vesícula biliar, pode ter colecistectomía (eliminación da vesícula) ou colecistostomia (drenaxe externa da vesícula biliar).
Prevención da pancreatite purulenta
Pódese evitar a pancreatite purulenta se se seguen medidas preventivas. Primeiro de todo, unha persoa debe supervisar constantemente o estado da súa saúde, incluíndo a detección oportuna e o tratamento eficaz de varias enfermidades do tracto gastrointestinal, colecistite, enfermidade do cálculo biliar. Ao diagnosticar calquera enfermidade dos órganos internos, incluído o páncreas, é necesario someterse a un curso completo de tratamento, observando todas as instrucións do médico que asiste. Nos primeiros síntomas do desenvolvemento dunha enfermidade gastrointestinal (náuseas, vómitos, diarrea, azia, dor no hipocondrio, estómago e outros lugares), debes consultar un médico.
A prevención da pancreatite purulenta tamén consiste na loita contra o exceso de alimentos, a obesidade, o abuso de alcol. É importante adherirse a unha dieta se se observan cambios patolóxicos no funcionamento do sistema dixestivo, páncreas, vesícula biliar. Para este propósito, unha dieta rica en hidratos de carbono, i.e. que contén arroz, leite sen graxa, galletas brancas, queixo cottage, zumes de froitas.
É moi importante respectar as regras dunha boa alimentación, abandonar os malos hábitos, incluído o tabaquismo, o alcol e o consumo de drogas. Axuda a evitar complicacións e agravamentos das enfermidades do tratamento spa do tracto gastrointestinal.
O prognóstico da pancreatite purulenta
A pancreatite purulenta é moi importante para identificar a tempo para minimizar o risco de morte. Porque as formas graves da enfermidade poden custar a vida a unha persoa.
O prognóstico da pancreatite purulenta é sempre moi grave. As complicacións derivadas da pancreatite aguda están asociadas principalmente á liberación ao sangue dunha enorme cantidade de enzimas pancreáticas e produtos tóxicos da súa caries (necrose pancreática). A intoxicación do corpo e as dores graves durante un ataque provocan choque no paciente: unha enfermidade que pode poñer a vida. Unha terrible complicación desta enfermidade é tamén a peritonitis difusa enzimática, de natureza aséptica e desenvolvida no fondo dunha sobreabundancia de enzimas pancreáticas que teñen un efecto agresivo no peritoneo.
A intoxicación grave do corpo, que se observa durante a pancreatite aguda, é perigosa porque pode levar a insuficiencia renal e hepática aguda, desenvolvemento de ictericia, ulceración da mucosa gástrica, edema pulmonar como consecuencia dunha neumonía tóxica e psicosis de orixe tóxica. Cómpre salientar que a evolución e o prognóstico da pancreatite purulenta está significativamente afectada pola inxestión de alcol. Se o paciente, a pesar do diagnóstico dunha forma grave da enfermidade, segue bebendo alcol, duplícanse os riscos de morte.
Hai que lembrar que a principal causa de morte en pacientes con pancreatite purulenta é unha intoxicación grave do corpo en combinación con complicacións sépticas purulentas. En casos especialmente avanzados, a sepsis desenvólvese. O pronóstico da pancreatite purulenta empeora significativamente debido ás complicacións tardías desta enfermidade. Na maioría das veces, este é un absceso da cavidade abdominal, sepsis, celulite retroperitoneal e florebite.
Resultado fatal con pancreatite purulenta
A pancreatite purulenta é principalmente perigosa porque pode levar á morte. Un grave grao de intoxicación do corpo dunha persoa enferma causa danos non só ao propio páncreas, senón tamén a outros órganos vitais - cerebro, riles, corazón, pulmóns. Os produtos e enzimas de descomposición dos tecidos son absorbidos no sangue, provocando unha intoxicación rápida de todo o organismo. Por este motivo, hai un alto risco de morte.
O resultado fatal con pancreatite purulenta obsérvase nun 10-15% do número total de casos da enfermidade. Se nun principio as lesións de órganos internos debidas á pancreatite aguda son de natureza focal, entón co desenvolvemento da enfermidade, a inflamación "ataca" rapidamente a case todo o corpo, provocando unha grave intoxicación. O benestar do paciente empeora con cada minuto, provocando un sufrimento insoportable. Na maioría dos casos, a morte do paciente prodúcese debido ao diagnóstico intempestivo. Como resultado, a terapia patoxenética non produce os resultados desexados, xa que se aplica demasiado tarde.
A pancreatite purulenta é unha enfermidade perigosa que require atención médica de emerxencia. Por iso, é tan importante identificar a enfermidade en tempo e forma para conseguir salvar a vida dunha persoa.
Características e causas da pancreatite purulenta
A necrose da glándula parénquima é unha enfermidade perigosa que se produce debido á inflamación do órgano cando se acumula o pur. Moitas veces, a patoloxía desenvólvese como consecuencia dunha pancreatite aguda, que flúe nunha necrose pancreática.
As complicacións comúns da enfermidade son a agravación da diabetes, a peritonite, o sangrado, a insuficiencia renal, o fígado e as circulacións. Polo tanto, tras a cirurxía, o paciente é transferido á unidade de coidados intensivos, onde se lle presta coidados individuais.
Outras causas da pancreatite purulenta son as patoloxías conxénitas da glándula e varias enfermidades inflamatorias do sistema dixestivo. Outros factores da aparición de necrose pancreática:
- infeccións bacterianas e virais,
- alcoholismo agudo e crónico,
- varios envelenamentos corporais,
- apendicite
- predisposición hereditaria
- enfermidades gastrointestinais, incluída gastroduodenite e úlceras,
- enfermidade do cálculo biliar
- lesión pancreática.
 Tamén a pancreatite, acompañada de procesos purulentos, ocorre despois de tomar medicamentos que afectan negativamente o páncreas. Estes inclúen diuréticos tiazídicos, antibióticos, azatioprina, estróxenos, corticoides, inmunosupresores.
Tamén a pancreatite, acompañada de procesos purulentos, ocorre despois de tomar medicamentos que afectan negativamente o páncreas. Estes inclúen diuréticos tiazídicos, antibióticos, azatioprina, estróxenos, corticoides, inmunosupresores.
A maioría dos médicos cren que o proceso inflamatorio agudo na glándula, que conduce á pancreatite purulenta, ocorre debido ao dano ás células do órgano por encimas activadas intempestivamente.Coa función natural do órgano parénquima, estas substancias son secretadas de forma inactiva. A súa activación prodúcese no sistema dixestivo.
Pero baixo a influencia de diversas condicións patolóxicas, as enzimas poden comezar a súa actividade no páncreas, o que contribúe á auto-dixestión do órgano. Entón prodúcese inchazo tisular, desenvólvese inflamación aguda, os abscesos e os vasos do parénquima son afectados
Pouco a pouco, os procesos patóxenos pasan a órganos e tecidos próximos - bucles intestinais, peritoneo, omentos.
Tamén se observan trastornos significativos, como a inflamación secundaria e os cambios dexenerativos ocorridos en distintos órganos.
Características clínicas da enfermidade
Os síntomas da pancreatite purulenta son bastante diversos. Os primeiros signos da enfermidade ocorren 2-7 días despois do inicio dos cambios patolóxicos no órgano.
O síntoma principal dun absceso é a cólica pancreática. Caracterízase por dores de cinta localizadas na parte superior do peritoneo.
A miúdo as molestias espállanse ás costas e aos ombreiros. Con inflamación purulenta do páncreas, as sensacións desagradables son insoportables e o paciente perde o coñecemento.
 Con actividade física, unha persoa ten unha dor abdominal aguda. Todo isto pode ir acompañado de vómitos, o que reduce a intensidade do malestar.
Con actividade física, unha persoa ten unha dor abdominal aguda. Todo isto pode ir acompañado de vómitos, o que reduce a intensidade do malestar.
O malestar será máis grave cando entran no páncreas as encimas que aumentan a presión intrauterina. Isto provoca vómitos. Para reducir a dor, unha persoa vese obrigada a estar de lado e erguer os xeonllos ata o estómago.
Outras manifestacións de pancreatite purulenta:
- palpitacións cardíacas,
- deterioración do benestar global,
- calafríos
- hipotensión
- perder peso sen cambiar a dieta e o nivel de actividade física,
- taquicardia
- estreñimiento e diarrea
- dificultade para respirar.
Nun estadio inicial do desenvolvemento da enfermidade, aparece un síntoma como a temperatura subfebril. Cando a condición empeora, sube a 38-39 graos.
Non diminuír e a dor aguda leva a psicosis pancreática. A afección maniféstase por un aumento da ansiedade, dor de cabeza, ansiedade, deterioración da saúde xeral. Tamén aparece anemia e as enzimas teñen un efecto adverso sobre a médula ósea e levan a trombocitopenia.
A medida que a pancreatite purulenta avanza, o paciente desenvolve hiperpigmentación da pel. O envelenamento do tracto dixestivo leva a insuficiencia pulmonar e mal suministro de sangue.
As consecuencias da separación das mucosas e dos tecidos son: sepsis, trombose e a formación de fístulas.
Diagnóstico e tratamento
 Se se sospeita unha forma purulenta de pancreatite, realízanse diversas medidas de diagnóstico. Co rápido desenvolvemento da enfermidade, cando o paciente foi ingresado no departamento de cirurxía xeral ou gastroenteroloxía, pero ao mesmo tempo está nun estado estable, estanse a realizar unha serie de estudos.
Se se sospeita unha forma purulenta de pancreatite, realízanse diversas medidas de diagnóstico. Co rápido desenvolvemento da enfermidade, cando o paciente foi ingresado no departamento de cirurxía xeral ou gastroenteroloxía, pero ao mesmo tempo está nun estado estable, estanse a realizar unha serie de estudos.
RMN pancreática, radiografía abdominal, ultrasonografía ou laparoscopia fanse para confirmar o diagnóstico. Tamén se realizan probas de urina e sangue.
A combinación de todos os diagnósticos permite detectar a presenza de procesos purulentos no páncreas e excluír outro tipo de patoloxías agudas. Os estudos proporcionan a oportunidade de predecir o resultado da enfermidade e escoller o método óptimo da terapia.
A pancreatite purulenta non se pode tratar por si mesma, xa que isto pode levar á morte. A terapia da enfermidade realízase só nun hospital cirúrxico.
Para reducir os síntomas dolorosos, úsase tratamento por infusión, xaxún, diurese forzada e terapia farmacéutica. Se é necesario, realízase unha eliminación parcial ou completa do órgano que comezou a podrecer.
O xaxún pode reducir a produción de zume do páncreas, o que conduce a unha desaceleración natural do proceso necrótico no páncreas. Incluso a falta de alimentos no tracto dixestivo alivia a inflamación e reduce a intensidade da dor. Para aumentar o efecto terapéutico, aplícanse compresas frías no estómago do paciente.
A terapia farmacéutica implica o uso de diuréticos e solución salina, que eliminarán rapidamente as toxinas do corpo. Ao paciente tamén se lle prescriben medicamentos especiais que retardan a produción de enzimas. Unha solución de glicosa axuda a normalizar o azucre no sangue cunha forte diminución.
Para aliviar a dor prescríbense comprimidos espasmolíticos e analxésicos estupefacientes. Para eliminar a inflamación, o médico prescribe antibióticos.
Con complicacións, como a aparición de insuficiencia de distintos órganos, prescríbense os seguintes medicamentos:
- fármacos glucocorticoides
- medicamentos que apoian a función pulmonar e restablecen a función respiratoria,
- pílulas para o corazón
- medicamentos que soportan a función dos riles e todo o sistema urinario.
A receita da terapia farmacológica realízase a miúdo durante unha consulta. Na discusión participan varios especialistas: un gastroenterólogo, un endoscopista, un cirurxián e outros médicos.
A cirurxía úsase para a inflamación difusa do órgano parénquima. A operación consiste no drenaxe de cavidades purulentas.
Se é necesario, elimínanse as áreas necróticas da glándula, seguidas do drenaxe do peritoneo. Para evitar a pancreatite purulenta, despois da operación realízanse unha serie de medidas preventivas, cuxo principal compoñente é a antibioterapia.
Unha etapa igualmente importante do tratamento é o xaxún e a adhesión posterior a unha dieta especial. A dieta debe ser baixa en calor e a comida tómase en pequenas porcións, pero a miúdo (5-8 veces ao día).
Para unha recuperación rápida, o paciente debe beber auga mineral non carbonatada - ata 2 litros por día. Está permitido usar té verde, decoccións de camomila, roseiras.
Algúns médicos recomendan que os seus pacientes consuman unha bebida pancreática especial. Está prohibido o alcol e o café.
Unha dieta para pancreatitis purulenta implica a introdución de verduras non ácidas no menú, preferiblemente en forma fervida. Tamén pode beber zumes de froitas e bagas e compotas.
Non se recomenda comer produtos de fariña, doces, graxos, demasiado quentes, picantes ou fríos.
Previsión e prevención
 A forma purulenta de pancreatite é unha enfermidade grave, acompañada de varias complicacións que poñen en risco a vida. Polo tanto, incluso o tratamento intensivo non fai que o prognóstico sexa favorable.
A forma purulenta de pancreatite é unha enfermidade grave, acompañada de varias complicacións que poñen en risco a vida. Polo tanto, incluso o tratamento intensivo non fai que o prognóstico sexa favorable.
Ante isto, despois da cirurxía, o paciente é sometido a unha terapia de rehabilitación a longo prazo e consulta periodicamente cun gastroenterólogo. Polo tanto, é mellor previr o desenvolvemento dun absceso pancreático que tratar as súas consecuencias perigosas.
O cumprimento das medidas preventivas axudará a previr a aparición de pancreatite purulenta. Entón, ten que supervisar coidadosamente a súa saúde e tratar oportuna enfermidades do fígado, do tracto dixestivo e da vesícula.
Outras recomendacións importantes axudarán a previr o desenvolvemento de procesos purulentos no páncreas:
- rexeitamento completo da nicotina e do alcohol,
- alimentación adecuada
- uso limitado de medicamentos potentes en alta dosificación.
A información sobre a pancreatite inclúese no vídeo neste artigo.
Causas da pancreatite purulenta
O tipo purulento de pancreatite pode aparecer en varias premisas. Entre os clave, os expertos distinguen trastornos conxénitos da glándula e inflamacións nos órganos dixestivos.
Ademais, as condicións para a formación dunha pancreatite purulenta poden ser tales como:
- Recepción de bebidas alcohólicas por un longo período, alcoholismo.
- Intoxicación xeral do corpo.
- Infección con infeccións virais.
- Enfermidade da vesícula biliar.
- Enfermidades dos órganos dixestivos e fígado.
- Varias intervencións cirúrxicas no páncreas.
- Uso a longo prazo de medicamentos.
- O proceso inflamatorio da apendicite.
Tal proceso inflamatorio pode formarse como resultado dunha pancreatite aguda ou patoloxía da integridade do tecido pancreático. Os expertos aconsellan non descoidar o seu benestar, xa que moitas veces a pancreatite pode levar á morte do paciente.

O desenvolvemento de pancreatite purulenta baixo a acción dos encimas
Algúns exames médicos demostraron que un absceso pancreático pode formarse debido á intensa actividade das enzimas pancreáticas que o propio órgano produce.
Isto débese ao feito de que o papel clave do órgano en cuestión está na secreción do compoñente hormonal: a insulina e os encimas pancreáticos, que participan activamente nos procesos dixestivos. Estas enzimas, penetradas na cavidade intestinal, comezan a activarse e descompoñer proteínas, graxas e hidratos de carbono, contribuíndo á completa asimilación destes elementos. Antes de que as enzimas estean no tracto intestinal, considéranse inactivas e non causan danos.
Non obstante, o curso agudo de pancreatite ou unha exacerbación do proceso inflamatorio crónico leva a un mal funcionamento de todos os procesos no páncreas, o que provoca a activación prematura de encimas cando aínda están no propio páncreas.
Segundo os exames médicos, fórmase unha purulenta variedade de pancreatite no fondo da influencia das enzimas no páncreas.
A esencia é que o ferro produce encimas necesarias para a dixestión. Entran no tracto dixestivo e actívanse nel. Ata este momento, deben estar inactivos.
Pero debido a patoloxías no páncreas, as enzimas actívanse directamente no órgano que as produce. Isto significa que as células comezan a dixerirse. Como resultado, hai hinchazón dos materiais das glándulas, o proceso inflamatorio e a patoloxía da súa integridade, así como a aparición de abscesos purulentos. O resultado fatal nesta realización non é raro.
A acción das infeccións no páncreas
Cando a pancreatite purulenta aparece no fondo de enfermidades infecciosas ou virais, os seus patóxenos entran no órgano a través do tracto biliar, provocando así un proceso inflamatorio.
Baixo a influencia de infeccións na superficie da glándula, poden aparecer focos purulentos, aumentando e irrompendo co paso do tempo. Así, o pus e o proceso infeccioso penetran noutros órganos, provocando unha intoxicación xeral do corpo, nesta realización tamén se pode observar un desenlace fatal con bastante frecuencia.
Isto pode converterse na fonte dun proceso irreversible na actividade normal dos órganos vitais, producirase unha violación do seu subministro de sangue. Se non se recoñece a enfermidade en tempo e non se determina a terapia efectiva, o resultado será a morte dunha persoa enferma.
Pankreatite purulenta despois da cirurxía
A cita da terapia farmacéutica realízase a miúdo durante a consulta. Na discusión participan varios especialistas: gastroenterólogo, cirurxián, endoscopista e outros médicos. A cirurxía úsase no proceso inflamatorio difuso do órgano parénquima. A cirurxía consiste no drenaxe das cavidades purulentas.
Se é necesario, elimínanse as áreas necróticas da glándula coa drenaxe do peritoneo. Para evitar a pancreatite purulenta, despois da operación realízanse varias medidas preventivas, cuxo principal compoñente considérase tratamento antibacteriano.
Unha etapa igualmente importante da terapia é o xaxún e a posterior adhesión a unha dieta especial. A dieta debe ser baixa en calor e a comida consómese en pequenas porcións, pero a miúdo (5-8 veces ao día).
Para que a recuperación se produza máis cedo, o paciente debe consumir unha cantidade suficiente de auga mineral non carbonatada - 2 litros por día. Está permitido usar té verde, infusións de rosehip, camomila.
Algúns especialistas aconsellan aos seus pacientes que beban unha bebida pancreática especial. Non se permite alcohol nin café.
A pancreatite purulenta considérase unha enfermidade grave, que vai acompañada dunha serie de complicacións que supoñen un perigo para a vida. Por este motivo, incluso os coidados intensivos non levan previsións favorables.
Por iso, despois da operación, o paciente leva a cabo unha longa recuperación e consulta periodicamente cun gastroenterólogo.
Algunhas outras recomendacións importantes poden evitar a formación de pancreatite purulenta:
- Pare os cigarros e licores completamente.
- Nutrición equilibrada.
- Limita o uso de medicamentos potentes en alta dosificación.
Observa medidas preventivas para evitar que se produzan procesos purulentos na glándula. Así, debes controlar coidadosamente o teu propio benestar e tratar oportunamente as enfermidades do fígado, dos órganos dixestivos e da vesícula biliar.

Como parece a enfermidade, foto
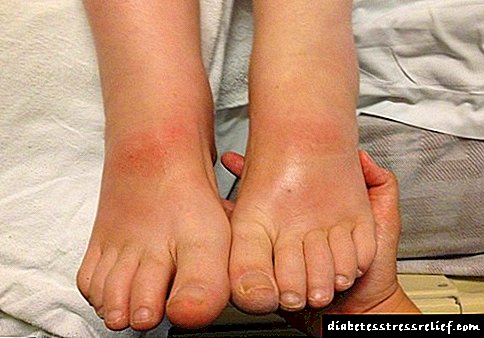
A dor con pancreatite ocorre segundo diferentes condicións. Provoca dor durante os procesos inflamatorios supurativos e destrutivos na materia do propio órgano. O lugar onde se sente dor durante a pancreatite está claramente localizado - o malestar é determinado na parte superior do abdome. Nalgúns casos, a dor non é típica, as dores desagradables cambian cara á dereita ou á esquerda en relación ao centro do abdome, dando o hipocondrio.
Unha erupción típica con pancreatite (pode verse na foto) é o resultado de patoloxías na actividade dos órganos dixestivos. Os puntos vermellos con pancreatite na superficie do corpo ocorren en diferentes lugares. As erupcións con pancreatite poden converterse en dermatite atópica. A pancreatite non parece aínda máis típica cunha maior produción de sebo, o que pode complicar o diagnóstico.
Non é difícil determinar a pancreatite a partir dunha foto e exame do paciente: a pel dos pacientes está cuberta cunha pequena erupción cutánea e non haberá dúbidas sobre os resultados das análises adicionais. A cor das feces en pacientes con pancreatite tamén lle dará un indicio ao médico para unha conclusión diagnóstica.

Diagnóstico da enfermidade
Diagnosticar a pancreatite purulenta só é posible despois dunha serie de exames clínicos. O diagnóstico da enfermidade baséase en análises de sangue (detalladas e xerais), análise de orina, radiografía do peritoneo.
Un aumento dos leucocitos ou encimas pancreáticas, así como unha desviación da norma do azucre indican a presenza dunha forma purulenta de pancreatite. Unha radiografía do peritoneo contribúe á confirmación desta conclusión diagnóstica. Na imaxe dun paciente con pancreatite purulenta, haberá unha serie de características características: síntomas de obstrución do tracto intestinal, formación de gases no colonos.
Nalgúns casos, para diagnosticar unha forma purulenta de pancreatite, úsase laparoscopia. Este tipo de diagnóstico permite determinar a gravidade da enfermidade e o seu tipo sen empregar métodos cirúrxicos.
Así, se o primeiro paciente acudiu ao hospital para diagnosticar a súa condición, os especialistas usan métodos de diagnóstico como:
O máis importante para os especialistas é o tratamento oportuno do paciente, o que permite iniciar a tempo o tratamento da pancreatite purulenta e deter o desenlace fatal, xa que unha etapa posterior da enfermidade é máis difícil de diagnosticar.
O feito de que o paciente se dirixa a especialistas para obter axuda non ten repercusión só na posibilidade de manifestarse axuda, senón tamén no lugar onde se realizará o diagnóstico:
- No hospital - con síntomas dunha enfermidade leve.
- No departamento gastroenterolóxico - no estadio medio dunha forma purulenta do proceso inflamatorio.
- Nas condicións de reanimación - en estado grave e forma avanzada da enfermidade.
Unha inspección visual xa axudará nalgunha parte a aclarar o motivo. Así, por exemplo, a miúdo poden aparecer rastros cianóticos na pel da parede abdominal anterior, e o inchazo do tecido adiposo é visible na rexión lumbar. Sentir a parte superior do abdome é máis probable que provoce dor - un signo seguro de irritación da rexión abdominal.

O perigo de pancreatitis purulenta
A forma purulenta de pancreatite é unha enfermidade bastante grave. As complicacións que aparecen con esta enfermidade, nalgúns casos, poden ser mortais. Por este motivo, é importante detectar a enfermidade nun primeiro momento e evitar a formación de complicacións.
A principal complicación é a intoxicación do corpo. Este proceso, xunto con potentes espasmos de dor, poden causar un choque severo ao paciente e despois provocar a morte do paciente. Canto maior sexa o volume de elementos tóxicos, maior será o risco de enfermidades concomitantes que poñan un perigo para a vida do paciente.
Dieta para a pancreatite purulenta, que podo comer
O resultado do tratamento dunha forma purulenta de pancreatite pancreática non estará completo sen adherirse a un plan dietético estrito. Nun primeiro momento, o que o paciente debe recordar é a exclusión completa do alcol. Ademais, é importante que a dieta sexa baixa en calor e equilibrada. Pódese usar unha dieta similar para a necrose pancreática.
Cun agravamento da enfermidade, o mellor xeito de aliviar o proceso inflamatorio e axudar ao páncreas a volver á normalidade é un rexeitamento absoluto dos alimentos. Se non hai exacerbación, necesitas consumir alimentos ricos en proteínas, pero tes que cociñala sen graxa nin fervela. As porcións deben ser pequenas, a comida debe dividirse en 5-6 recepcións.
Un lugar especial na dieta debe tomar legumes. Inclúen a masa de elementos útiles necesarios para que o paciente poida restaurar a saúde. Pódense consumir vexetais tanto en bruto coma preparados.
O integral debe absterse de comer alimentos graxos, fritos e afumados. Para deter a formación de diabetes, os médicos aconsellan minimizar a inxestión de azucre e alimentos doces, así como todos os produtos de fariña.

Prezos do tratamento
Os prezos para o tratamento da pancreatite purulenta son varios. Todo comeza coa cita dun médico e termina coas operacións, se é necesario. Por iso, ninguén nomeará o custo final do tratamento con precisión. Ademais, os prezos de diferentes rexións para os mesmos procedementos poden variar.
Exemplos de prezos para o tratamento en Moscova:
- Ultrasonido do páncreas - 900-1000 rublos,
- Esophagogastroduodenoscopia - 4500 rublos,
- Radiografía do peritoneo - 1900 rublos,
- Glicosa no sangue - 220 rublos,
- Colecistectomía laparoscópica - 55.000 rublos,
- Resonancia magnética - 6000 rublos,
- Laparoscopia diagnóstica - 35.000 rublos,
Todos os prezos son aproximados e poden variar significativamente, a diferenza das clínicas e dos médicos.
Pankreatite purulenta e morte
Médicos de todo o planeta demostraron repetidamente o perigo deste proceso inflamatorio. Por esta razón, os expertos aconsellan non abusar da capacidade do corpo para resistir ás enfermidades, senón contactar inmediatamente cunha clínica. Xa que a forma purulenta de pancreatite é moi probable que cause a morte do paciente.
Ademais, a intoxicación do corpo pode ser unha consecuencia perigosa que provoca o proceso inflamatorio. Un aumento de toxinas no corpo pode ser a causa de enfermidades concomitantes, choque de dor, morte.

Prevención de enfermidades
Os especialistas distinguen a prevención primaria e a secundaria. As medidas preventivas principais son o tratamento da pancreatite purulenta nunha institución médica baixo a supervisión dos médicos. É importante continuar coa terapia, aínda que os síntomas da enfermidade sexan reducidos significativamente.
Eliminar o proceso inflamatorio do páncreas é moito máis difícil que eliminar os signos. Pode non sentir dor, pero unha enfermidade non curada completamente pode chegar a unha forma máis complexa.
As medidas preventivas secundarias inclúen unha serie de medidas que teñen como obxectivo mellorar a función pancreática.
Estes inclúen:
- Rexeita beber alcol,
- Dieta permanente
- Se é posible, abandone o uso de medicamentos que afecten negativamente o estado do páncreas,
- Tratamento puntual de enfermidades infecciosas e virais.
A forma purulenta da enfermidade é unha enfermidade bastante perigosa, pero podes combatela se a detectas a tempo. Isto axudará a salvar unha vida humana, do xeito contrario, un desenlace fatal.
Queridos lectores, a túa opinión é moi importante para nós, polo tanto estaremos encantados de recordar os signos e métodos de tratamento da pancreatite pancreática purulenta nos comentarios, isto tamén será útil para outros usuarios do sitio.

Xana:
Preto de dous meses xa padecen pancreatite. Xa a paciencia e a forza non son suficientes. Faise un pouco máis sinxelo, quero comer algo saboroso. En canto come, a dor volve. Non podo comer dieta en absoluto, non sei como acostumarme a ela. Sobrevivín á grave forma de pancreatite, pero non me podo reunir.
Julia:
Só estou tratando a pancreatite cun estilo de vida saudable, sen estrés, tabaquismo e alcol. Dos medicamentos bebo só té do mosteiro, pero é completamente herbario e natural.
Indicacións para cirurxía pancreática
- pancreatite crónica, acompañada de exacerbacións regulares e non converterse nun estado de remisión coa axuda do tratamento médico,
- necrose tisular, supuración do páncreas,
- necrose pancreática: a morte e a estratificación do tecido pancreático na pancreatite crónica ou aguda,
- tratamento conservador ineficaz durante 2 días, con síntomas de peritonite difusa (aumento da intoxicación enzimática),
- complicación da pancreatite aguda con colecistite destructiva.
Se non se presta atención cirúrxica a tempo, calquera destas condicións ten consecuencias perigosas, incluída a morte. Tamén hai que destacar que os médicos teñen que recorrer á cirurxía por pancreatite aguda en só o 6-12% de todos os casos.
Tipos de cirurxía pancreática
Hai tres tipos de operacións, segundo o momento da súa realización:
- As primeiras operacións (de urxencia e urxencia) realízanse na primeira detección de diagnósticos perigosos que ameazan a vida dunha persoa (bloqueo do pezón grande do duodeno, peritonitis enzimática, unha combinación de pancreatite aguda con colecistite destrutiva).
- As operacións tardías realízanse como media dúas semanas despois do inicio da enfermidade, que coincide coa fase de secuestro, absceso e fusión das seccións mortas da fibra retroperitoneal e do páncreas.
- As operacións diferidas (planificadas) realízanse nun mes, e ás veces despois, despois do alivio completo da afección aguda. O obxectivo destas operacións é evitar a recaída da enfermidade.
A cirurxía pancreática pode ter un carácter totalmente diferente, segundo o caso concreto. Os factores que afectarán a operación serán a presenza ou ausencia de distinción entre tecidos enfermos e saudables, o grao e prevalencia do proceso purulento-necrótico no páncreas, o grao de inflamación xeral e as posibles enfermidades concomitantes do tracto gastrointestinal. É posible determinar a necesidade dun determinado método de intervención cirúrxica mediante laparoscopia, o método de translaparotomía para examinar o páncreas e a cavidade abdominal.
Se se establece unha peritonite enzimática pancreatogénica durante a laparoscopia, prescríbese un drenaxe abdominal laparoscópico e, a continuación, diálise peritoneal e infusión de medicamentos. A esencia desta operación é que baixo o control dun laparoscopio, os microirrigadores son levados á apertura da glándula e ao espazo subfrenico esquerdo e, a través dunha pequena perforación da parede abdominal, introdúcese unha pequena drenaxe na pelve pequena.
As solucións de diálise conteñen necesariamente antibióticos, antiproteasas, citostáticas, antisépticos (clorhexidina ou furatsilina), solucións de glicosa. Este método de tratamento afronta con éxito a súa tarefa, pero só nos primeiros tres días despois do inicio da peritonite aguda. Non ten sentido usar este método para a necrose pancreática graxa, así como para a pancreatite biliar. Para lograr a descompresión do tracto biliar con peritonite pancreatogénica, a drenaxe laparoscópica da cavidade abdominal pode complementarse coa aplicación de colecistoma.
No caso de que se detecte unha forma edematosa de pancreatite durante a laparotomía, o tecido que rodea o páncreas infiltrase cunha solución de novocaína con antibióticos, citostáticos e inhibidores de proteasas. Ademais disto, para unha maior infusión de fármacos, introdúcese un microirrigador na raíz do mesenterio do colon transversal. A isto séguelle o drenaxe da abertura da glándula e a aplicación do colecistoma. Para evitar a entrada de enzimas e a propagación de produtos de descomposición tóxicos no tecido retroperitoneal, o corpo e a cola do páncreas son extraídos da fibra parapancreática (abdominación). Se o proceso necrótico non se detén despois da cirurxía, pode ser necesaria unha relaparotomía, o que pon unha enorme tensión a un corpo xa debilitado.
Moitas veces a intervención cirúrxica require calcreatitis cálculo, o principal signo da cal é a presenza no páncreas de cálculos (pedras). Se a pedra está situada nos condutos, só se disecciona a parede do conduto. Se as pedras son múltiples, a disección realízase ao longo de toda a glándula. Hai situacións nas que se indica unha resección completa do órgano afectado polas pedras. Esta enfermidade atópase esmagadora en persoas maiores de 50 anos.
Se se atopa un quiste no páncreas, elimínase xunto con parte da glándula. Se é necesario, pódese eliminar completamente o órgano.
Con cancro de páncreas, só hai tratamentos radicais.
Esta operación non garante a recuperación e unha vida completa, é extremadamente traumática e dá unha gran porcentaxe de mortes. Unha alternativa a estas manipulacións é a criodestrucción realizada en necrose pancreática hemorrágica. Durante este procedemento, os tecidos están expostos a temperaturas ultrabaixas, despois do cal o tecido conectivo aparece no lugar de exposición.
A miúdo ocorre que os problemas do tracto biliar se unen á enfermidade do páncreas. Tales condicións requiren un enfoque e atención especial. Cando o páncreas se derrete, a vesícula biliar, duodeno e estómago poden sufrir. Por desgraza, no tratamento cirúrxico de formas destrutivas de pancreatite, a taxa de mortalidade é moi alta - 50-85%.
As consecuencias da cirurxía
Hai que estar preparado para que a intervención cirúrxica poida afectar negativamente a saúde humana. Enumeramos algunhas das consecuencias posibles:
- a operación pode provocar o desenvolvemento de peritonite (acumulación de substancias tóxicas na cavidade abdominal),
- exacerbación de enfermidades asociadas á produción de enzimas,
- son posibles hemorragias e curación lenta dos tecidos despois da cirurxía,
- a cirurxía pode afectar negativamente aos órganos veciños (o duodeno, a vesícula biliar e o estómago).
Durante un mínimo de catro semanas, o paciente debe estar no hospital baixo a supervisión dos médicos todo o día. Son especialistas os que poden notar o deterioro no tempo e evitar posibles complicacións. Despois de permanecer no hospital, pode proceder á fase de tratamento domiciliario, que incluirá a dieta prescrita polo médico asistente, descanso, falta de actividade física e tomar medicamentos.
O período postoperatorio require unha aplicación clara de todas as receitas do médico, se non, o risco de recaída é elevado.
As seguintes recomendacións serán vinculantes:
- Tomar insulina. Durante a enfermidade, o páncreas non produce suficientes encimas, o que á súa vez pode levar ao desenvolvemento de diabetes mellitus, que é unha enfermidade concomitante frecuente na pancreatite.
- Recepción de encimas dixestivas que axudan ao tracto gastrointestinal a afrontar plenamente e con confianza a súa función.
- Fisioterapia prescrita polo seu médico.
- Dieta terapéutica.
Entón, se hai unha operación no páncreas con pancreatite, non teñas medo disto. A medicina moderna está a un alto nivel e a atención médica oportuna pode salvarche a vida.