Por que se administra insulina por vía intravenosa en vez de en forma de pílula?
A miña resposta como médico é sinxela e clara. A insulina é unha glándula pancreática que se administra varias veces ao día para varias formas de diabetes. A absorción intravenosa prodúcese dez veces máis rápido que cando se administra por vía oral (por vía oral). E os pacientes con diabetes mellitus teñen un risco constante de entrar no coma hipoglucémico, polo tanto, a droga "insulina" debe actuar o máis rápido posible e sen perda. As pílulas non se absorben ao 100%; ao final, antes de entrar na ZONA DE SUCCIÓN (intestinos), as tabletas pasan polo estómago co seu ambiente agresivo e perden a súa actividade. Por certo, na miña experiencia na ambulancia, a insulina adminístrase tanto de forma subcutánea como intramuscular, e non só por vía intravenosa:
Por que é necesaria a inxección de insulina subcutaneamente cunha agulla, pero non se pode tomar só como unha pílula?
A insulina é unha proteína polipeptídica que se descompón baixo a influencia das encimas do sistema dixestivo a un único péptido - resulta que chegar ao intestino delgado, onde debe ser absorbida a insulina, xa non pode funcionar completamente e reducir o azucre no sangue.
Ademais de causas químicas, hai outras máis relacionadas coa calidade da xestión da diabetes.
Por que é mellor a inxección?
Os niveis de glicosa no sangue están suxeitos a cambios significativos ao longo do día.
Alimentación, exercicio, estrés, enfermidades, incluso hora do día, etc. - Todo isto afecta o nivel de glicosa no sangue. Se estes efectos non fosen significativos, non habería que controlar a glicosa varias veces ao día.
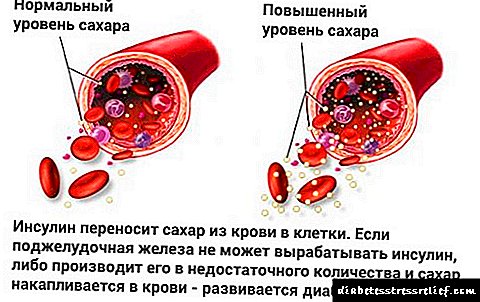
A insulina é necesaria para que a glicosa, como fonte de enerxía, entre nas células e o seu nivel de sangue permaneza estable, polo tanto, a insulina debe chegar ao torrente sanguíneo sen cambios.
Introdúcese na graxa subcutánea, despois é absorbida no sangue durante certo tempo sen cambiar as súas propiedades. A insulina non se debe inxectar directamente no músculo ou vasos sanguíneos (venas ou arterias), xa que isto pode aumentar significativamente a velocidade da súa acción e levar ao desenvolvemento de hipoglucemia (niveis baixos de glicosa).
A función da insulina tamén depende da rapidez da absorción da insulina.
Os preparados de insulina son: ultrahort, curto, intermedio, de longa acción e mixto. Cada un deles está absorbido e actúa nun prazo diferente, compensando as distintas necesidades do corpo para a glicosa.
Posibles alternativas
Está en marcha investigacións en todo o mundo para desenvolver formas alternativas de liberar insulina.
Un dos máis prometedores é o método de inhalación.
En 2006, introduciuse o medicamento por inhalación de insulina Exubera, que existía no mercado farmacéutico durante aproximadamente un ano, con todo, por algunhas razóns (desaxustes nos custos de produción e rexistro do medicamento, falsa información sobre a incidencia de cancro de pulmón) foi retirada da venda polo fabricante. O produto era extremadamente caro (4 veces máis caro que a inxección) e non era comparable coa insulina inxectable en termos de eficacia.
Outro medicamento aprobado pola FDA (US Food and Drug Administration) chámase Afrezza. Existen varios ensaios clínicos para avaliar a seguridade e eficacia deste medicamento.
Nesta fase, nos ensaios clínicos rexistráronse efectos secundarios como hipoglucemia, dor de garganta e dor de garganta, así como empeoramento do curso da bronquite crónica e asma bronquial.
Pero, a ciencia non se mantén en pé e está continuamente avanzando, seguiremos os últimos e máis interesantes desenvolvementos no campo dos sistemas de entrega de insulina.
¿Podo inxectar insulina nunha vea?
A resposta é: A resposta curta é: non, non e non! Isto podería ser fatal para vostede. A insulina inxectada nunha vea reducirá drasticamente o azucre no sangue en minutos, posiblemente ata niveis críticamente baixos. Polo tanto, nunca fagas iso.
O que precisa saber: Como vostede sabe, a insulina é necesaria para regular os niveis de glicosa no sangue, especialmente cando os niveis de azucre no sangue comezan a subir despois dunha comida.
Cando a xente ten unha insulina producida por páncreas en persoas sanas, entra no sangue en pequenas cantidades en resposta a un aumento da glicosa no sangue durante varias horas.
A introdución de insulina baixo a pel imita esta resposta de forma máis eficaz e segura, porque a insulina é absorbida gradualmente ao sangue con tal inxección.
Cando a insulina se administra por vía intravenosa, o seu efecto de redución de azucre ocorre inmediatamente. En vez de ser absorbida gradualmente no sangue a partir do tecido adiposo, a insulina entra instantaneamente no torrente sanguíneo.
Isto leva a un nivel anormalmente alto de insulina no corpo, o que provoca unha forte caída do azucre no sangue e pode provocar unha hipoglucemia grave.
Se non o detén a tempo, a hipoglucemia pode levar á perda de conciencia.
A introdución de insulina nunha vea é posible só baixo a supervisión dun médico e só por goteo.
Este procedemento prescríbese ás veces nun centro hospitalario para volver a normalizar os niveis de azucre no sangue (por exemplo, con cetoacidosis avanzada).
Pero, debido ao alto risco de hipoglucemia (e ao risco adicional de inxeccións non sanitarias que causan infeccións), nunca se recomenda administrar insulina por vía intravenosa sen supervisión médica.
Posibles solucións: Cando o nivel de azucre no sangue é demasiado alto, pode usar o "factor de corrección" e ademais introducir algunhas unidades de insulina de acción curta para volver á normalidade do azucre.
Ademais, se inxecta insulina no abdome baixo a pel, é moi probable que teña a taxa de absorción adecuada, que corresponde á taxa de inxestión de hidratos de carbono.
Se usa unha bomba de insulina tamén pode engadir unha pequena cantidade de insulina curta para reducir o azucre no sangue.
CONCLUSIÓNS: As inxeccións intravinosas de insulina non se deben practicar fóra da supervisión médica. Este é o verdadeiro camiño cara ao desastre. Di que isto aforrará tempo e cartos. Non pode haber tales aforros se existe o risco de sufrir un ataque de hipoglucemia.
A dose letal de insulina: cales son as consecuencias dos erros
O principal tratamento para a diabetes tipo 1 é a inxección de hormona insulina no corpo.
O número de unidades necesarias para manter o corpo nun estado normal debe determinarse individualmente e asignar un especialista. A dose está determinada polo peso corporal e a gravidade da enfermidade.
É moi importante unirse á dosificación indicada polo endocrinólogo, xa que a miúdo hai situacións nas que se administra unha dose fatal de hormona aos pacientes por conta propia.
A que sobredose leva
Superar a dose prescrita polo médico conduce inevitablemente ao desenvolvemento da síndrome hipoglucémica. Esta condición caracterízase por un baixo azucre no sangue, que pode ser fatal.
No caso dunha dose crítica é necesario un primeiro auxilio inmediato que poida salvar a vida dun diabético.
Non obstante, durante este período é moi importante poder distinguir entre a síndrome hipoglucémica e hiperglicémica, porque ás veces despois da administración de insulina, o deterioro da condición do paciente pode ser provocado por un salto na glicosa.
Para a síndrome hiperglicémica, son seguintes os seguintes síntomas:
- sede excesiva
- micción frecuente
- sentirse canso
- visión borrosa
- sequedad e picazón da pel,
- boca seca
- arritmia,
- conciencia prexudicada
- coma.
Nesta condición, hai unha violación da funcionalidade do cerebro, que é especialmente perigosa para os anciáns. Poden desenvolver parálise, paresis, redución significativa da capacidade mental.
O sistema cardiovascular tamén padece - a presión arterial diminúe, o que adoita levar a un infarto de miocardio, trombose vascular e úlceras tróficas tamén poden aparecer pronto.
Neste caso, deberase axudar ao paciente a inxectar a hormona antes de que chegue a ambulancia.
Se unha sobredose causou unha condición hipoglucémica, obsérvanse os seguintes síntomas:
- aumento da agresión, medo,
- suor
- ton muscular
- pupilas dilatadas
- náuseas e ata vómitos
- mareos, dor de cabeza,
- comportamento inapropiado
- pre-síncope.
Se non se toman medidas urxentes, o paciente pode desenvolver edema cerebral, o que á súa vez provocará danos irreversibles no sistema nervioso central. As condicións hipoglucémicas frecuentes nos adultos provocan graves cambios de personalidade e nos nenos provocan unha diminución da intelixencia. Ademais, a morte non está excluída.
Primeiros auxilios
Se hai síntomas de coma hipoglucémico, hai que realizar as seguintes accións para estabilizar o estado do paciente:
- Os diabéticos deben tomar unha bebida ou algo doce: té con azucre, doces ou mel.
- Asegúrese dunha posición estable sentada ou deitada.
- En caso de perda de coñecemento, o paciente debe colocarse coidadosamente ao seu lado e poñerlle un anaco de azucre refinado na fazula.
- Asegúrese de chamar á tripulación da ambulancia.
En caso de perda de coñecemento, o 40% de glicosa (50 ml) é administrado por vía intravenosa ao paciente. Se non é posible administrar o medicamento por vía intravenosa, adminístrase de forma subcutánea: 500 ml de glicosa do 6% ou 150 ml de glicosa do 10% nun enema.
Para evitar unha sobredose de insulina en diabetes mellitus, é importante observar medidas preventivas: non inxectar de noite, sempre que o paciente non estea de noite baixo a supervisión do persoal médico. Ao final, pode producirse un estado hipoglicémico grave durante a noite, cando unha persoa está sen axuda. As persoas con diabetes deben ter sempre hidratos de carbono facilmente dixestibles.
Como calcular a dose
A dose de hormona para pacientes con diabetes prescríbea só un médico. O principal factor para determinar a cantidade dunha sustancia considérase o peso dunha persoa.
Non obstante, algúns seguen convencidos de que o factor determinante é o nivel de glicosa no sangue. Esta afirmación é incorrecta, hai moito tempo que a ciencia a refutou.
Os endocrinólogos argumentan que é preciso introducir tantas unidades de insulina como pesa unha persoa.
A dose letal para cada individuo. Recoméndase usar un dispensador especial, que está pegado á pel da cavidade abdominal mediante un tubo, e a cantidade necesaria de hormona é subministrada constantemente ao sangue do paciente.
Técnica de inxección de insulina
Insulina para o tratamento diabetes mellitus administrada por vía subcutánea, intramuscular ou intravenosa (só as insulinas de acción curta son administradas por vía intravenosa e só con precoma e coma diabéticos). A forma máis óptima de insulinoterapia na práctica clínica é a administración subcutánea.
A taxa de absorción de insulina e a aparición do efecto dependen de varios factores: tipo insulina, lugar de inxección, a cantidade de insulina administrada, etc.
A maior rapidez, a insulina entra no sangue do tecido subcutáneo da parede abdominal anterior, máis lenta desde o ombreiro, diante da coxa e aínda máis lenta da nádega.
Isto débese ao grao de subministración de sangue ao tecido graxo subcutáneo destas áreas.
É importante administrar a insulina correctamente. Moitas veces a posibilidade de compensación diabetes mellitus non só depende do cumprimento dun determinado estilo de vida ou dunha dose adecuada de drogas, senón tamén da técnica correcta para realizar unha inxección de insulina. Polo tanto, antes de aumentar a dose insulina se a resposta é mala, debes descubrir se o paciente ten a técnica de inxección correcta.
A inxección de insulina adminístrase intramuscular ou intradermicamente.
A insulina debe administrarse estrictamente de forma subcutánea. Antes da inxección, a pel está dobrada e non se libera ata o final da administración de insulina (se non, a agulla pode moverse máis no tecido muscular).
A agulla é recomendable entrar non perpendicular cara abaixo, senón nun ángulo de 45 a 60 graos coa pel.
Unha vez rematada a administración de insulina, preséntase o lugar de inxección, pero non masaxeado (se quere facer masaxes, despois de cada inxección).
Definición incorrecta de dose de insulina
É necesario empregar xeringas especiais de insulina e prestar atención á botella. A botella pode conter 1 ml 40 UI de insulina (U-40) ou 100 UI (U-100). A etiquetaxe nunha xeringa de insulina debe indicar á insulina a que concentración está destinada. Se inxecta insulina coa xeringa incorrecta, a dose de insulina será demasiado grande ou demasiado pequena.
A introdución de insulina fría
Antes da administración, a insulina debería ter temperatura ambiente, xa que a insulina fría absorbe máis lentamente. O frasco de insulina que se usa agora pódese almacenar a temperatura ambiente nun paquete escuro (a insulina é destruída pola exposición á luz solar), normalmente ata 3 meses. Só se debe almacenar insulina no frigorífico.
Non hai cambios de sitios de inxección dentro da mesma área corporal
Como resultado, os infiltrados posteriores á inxección fórmanse rapidamente e, se a agulla cae nun selo así, a absorción de insulina diminúe significativamente. Entre dous pinchazos é necesario deixar unha distancia de polo menos 1 cm, e as inxeccións deben distribuirse uniformemente por toda a zona. Por exemplo, sobre toda a superficie do abdome, incluídas as súas partes laterais.
Mestura non autorizada de insulinas de acción curta e prolongada (ou administración de dúas insulinas diferentes cunha soa xeringa)
Non todas as insulinas de liberación prolongada poden mesturarse con insulina de acción curta. Vexa a descrición do medicamento. Se isto é permitido, primero recóllese insulina de acción curta na xiringa. Ademais, non se pode permitir que a insulina de acción longa poida entrar no frasco con insulina de acción curta e viceversa.
Pílulas de insulina

As inxeccións de insulina pronto poderán converterse en historia - a Universidade de California en Santa Bárbara anunciou que o seu desenvolvemento dunha pastilla de insulina está chegando ao seu fin, o que nun futuro próximo proporcionará outra opción para o manexo do azucre no sangue para os que padecen diabetes. .
"Na diabetes, hai unha enorme necesidade de entrega oral de insulina", afirma Samir Mitragotri, un profesor do Departamento de Enxeñaría Química, que está especializado en desenvolver métodos para a entrega de medicamentos dirixida. "A xente toma insulina varias veces ao día, usando agullas é un gran problema".
"Segundo as estatísticas, máis de 29 millóns de persoas nos Estados Unidos son diagnosticadas de diabetes. Moitas destas persoas necesitan inxeccións regulares de insulina.
Para aqueles que non gustan as agullas, as inxeccións incómodas poden supor unha enorme barreira para o tratamento regular, di Amrita Banerji, investigadora do Mitragotri Lab.
"Isto pode levar a un tratamento inadecuado e complicacións que levarán á hospitalización", explica.
Os comprimidos de insulina, os científicos están seguros, non só axudarán a evitar o malestar asociado ao uso de agullas, senón que tamén proporcionarán unha dose máis eficaz de hormona.
“Cando recibes insulina como inxección, entra primeiro no sangue periférico e só despois no torrente sanguíneo no fígado. O parto oral converterase nunha vía máis directa desde o punto de vista fisiolóxico ", afirma o profesor Samir Mitragotri.
O principal obstáculo para a creación de comprimidos de insulina oral foi obter un fármaco que poida soportar o ambiente proteolítico hostil do estómago e dos intestinos, evitando a destrución da propia proteína.
Os científicos da Universidade de California puideron optimizar a combinación do revestimento entérico da cápsula e a insulina en si con polímeros mucoadhesivos mellorados.
Os comprimidos innovadores demostraron a súa capacidade para sobrevivir no ácido gástrico debido á mellor protección da cápsula recuberta de entérico, que sen perda "entregou" o seu contido beneficioso ao intestino delgado.
Alí, a cápsula ábrese para liberar as raíces, que se unen á parede intestinal, impedindo o acceso de encimas proteolíticas á insulina e, usando un potenciador de penetración, libera insulina que entra no torrente sanguíneo.
"Este é o primeiro paso significativo no desenvolvemento dunha pílula que realmente abastecerá insulina con insulina", dixo Mitragorty. Está claro que, como calquera outro fármaco novo, as pílulas de insulina terán que pasar por etapas adicionais de proba e mellora antes de que poidan considerarse como un tratamento común para a diabetes.
Os resultados do estudo presentáronse na reunión anual da Asociación Americana de Científicos Farmacéuticos en Orlando, Florida.
Segundo os investigadores, esta innovadora cápsula ten perspectivas doutras formas de terapia.
"Deste xeito, podemos entregar moitas proteínas no sangue que actualmente están sendo administradas por vía intravenosa", asegura o profesor Mitragorty.
"Outros tratamentos baseados en proteínas, como hormonas de crecemento, anticorpos e vacinas, poderían ser entregados mediante métodos indolor, o que mellorará a ansia dos pacientes por un tratamento regular", agregou.
Normas de administración de insulina
Normalmente, a insulina adminístrase de forma subcutánea, nalgúns casos de emerxencia, intramuscular ou por vía intravenosa. A administración subcutánea de insulina é con moito o único xeito aceptable de terapia con insulina regular.
Só un médico debe prescribir a dose necesaria de insulina (hormona pancreática). Mídese a dose de insulina en unidades de acción (UNIT). O cálculo da dose de insulina debe ser precisa, xa que os erros de dosificación levan complicacións graves.
No paquete co medicamento indica o número de unidades contidas en 1 metro cúbico. véxase En concentración, os preparados de insulina son de 40 pezas e 100 pezas en 1 ml. Lea atentamente a etiqueta no frasco antes de administrar o medicamento.
O paciente debe coñecer as regras e factores necesarios que afectan a velocidade e o volume de absorción de insulina no sangue despois dunha inxección baixo a pel. A eficacia do medicamento depende de moitos factores, incluída a técnica da súa administración.
Insulina: como administrar
- Analice coidadosamente a etiqueta no frasco e a marca da xeringa. Determinar canto contén UNIDADES de insulina nunha determinada concentración nunha 1 división da xiringa.
- Despois de manexar as mans, leva luvas.
- Prepare un frasco de insulina enrolándoo nas mans para axitar uniformemente. Para procesar unha tapa e un tapón.
Como inxectar insulina
Se inxecta insulina baixo a pel no estómago (á dereita e á esquerda do ombligo), entón absórbese no sangue máis rápido. Cando se inxecta no muslo - máis lento e non completamente. A inxección nas nádegas ou no ombreiro, o volume e a taxa de absorción ocupan un lugar intermedio.
O cambio nos sitios de inxección (ombreiro, coxa, abdome) debe ser secuencialmente segundo un determinado patrón. Por exemplo, pola mañá - no estómago, xantar - no ombreiro e pola noite - na coxa. Ou faga todas as inxeccións no estómago.
É recomendable administrar insulina de acción prolongada na coxa e no ombreiro e insulina de acción curta no estómago. Ademais, ao ingresar o medicamento no mesmo lugar na pel, prodúcense cambios na graxa subcutánea, o que diminúe a absorción e a eficacia da insulina.
Como gardar insulina
Con almacenamento adecuado, os preparados de insulina conservan completamente as súas propiedades ata o final da data de caducidade indicada na botella. A botella non aberta almacénase nun lugar escuro a unha temperatura de + 2-8 C, preferiblemente na porta do frigorífico, pero en ningún caso no conxelador. Non use insulina conxelada.
Mesmo a falta dun frigorífico, a insulina pode conservar as súas propiedades, xa que a temperatura ambiente (+18 - 20 C) non perde a súa actividade. E despois da data de caducidade, pero nunha botella aberta, permítese almacenar insulina ata un mes.
Por outra banda, durante unha longa viaxe no verán a zonas de clima quente, é mellor gardar insulina nun termo cunha gran abertura. Ademais, a droga debe ser arrefriada 1-2 veces ao día con auga fría. Aínda podes envolver a botella con un pano húmido que se molla periódicamente con auga.
Non deixe insulina preto de radiadores ou estufas. E aínda máis, a insulina non se debe almacenar á luz solar directa, xa que a súa actividade diminúe decenas de veces.
A insulina considérase danada se:
- foi conxelado ou quentado,
- cambiou a súa cor (baixo a influencia da luz solar, a insulina convértese nun bronceado)
- a solución turba ou apareceu un precipitado se aparecían flocos en insulina de acción curta,
- se con axitación a suspensión de insulina non forma unha mestura homoxénea e restan grumos (fibras).
Cómpre sinalar que só as insulinas curtas, rápidas e ultrahortas, así como as novas glarginas de insulina de longa duración, deben ser transparentes.
Insulina longa: fármacos, cálculo de dose, administración e almacenamento
A insulina é un fármaco para a administración contra unha enfermidade diabética, cuxa inxección reduce a concentración de glicosa no sangue, aumentando a súa absorción por tecidos (fígado e músculos). Chámase insulina longa porque a duración da súa acción supera a doutras variantes do fármaco e iso require unha menor frecuencia de administración.
Acción de insulina longa
Exemplos de nomes de drogas:
- Lantus
- Insulina Ultralente,
- Insulina Ultralong,
- Insulina Ultratard,
- Levemir,
- Levulina,
- Humulín.
Dispoñible en forma de suspensións ou solucións para inxección.
A insulina de acción longa reduce a concentración de glicosa no sangue, aumenta a súa absorción por músculos e fígado, acelera a síntese de produtos proteicos e reduce a taxa de produción de glicosa por hepatocitos (células do fígado).
Se se calcula correctamente a cantidade de insulina de acción prolongada, a súa activación comeza 4 horas despois da inxección.
O pico de eficiencia debe esperar despois de 8-20 horas (dependendo das características individuais da persoa e da cantidade de insulina inxectada). A actividade da insulina no corpo redúcese a cero despois das 28 horas despois da administración.
As desviacións destes marcos de tempo reflicten as patoloxías externas e internas do corpo humano.
A administración subcutánea permite que a insulina permaneza algún tempo no tecido adiposo, o que contribúe a unha absorción lenta e gradual no sangue.
Indicacións para o uso de insulina longa
- A presenza de diabetes tipo 1.
- A presenza de diabetes tipo 2.
- Inmunidade a medicamentos orais para reducir a glicosa no plasma.
- Uso como terapia complexa.
- Operacións
- Diabetes gestacional en mulleres embarazadas.
Forma de solicitude
A cantidade de hormona administrada é determinada polo médico asistente individualmente para cada paciente. Podes calcular a dose só despois de consultar a un especialista e realizar probas de laboratorio.
Está prohibido axitar a insulina. Só é necesario desprazarse nas palmas antes da inxección. Isto contribúe á formación dunha composición homoxénea e ao quecemento uniforme simultáneo da medicina desde o calor das mans.
A corrección está suxeita á transición da insulina de orixe animal á humana. A dose é de novo seleccionada. Ademais, a transición dun tipo de insulina a outro debería ir acompañada dunha supervisión médica e dunha comprobación máis frecuente da concentración de azucre no sangue. Se a transición deu lugar a que a dose administrada supera as 100 unidades, o paciente debería ser enviado a un hospital.
Todas as preparacións de insulina adminístranse subcutaneamente e cada inxección posterior debe realizarse nun lugar diferente. Non se poden mesturar e diluír os preparados de insulina.
Calcula a insulina estendida
Para que o nivel de glicosa no sangue permaneza en cantidades normais durante todo o día, é necesario introducir unha dose de fondo de insulina ou unha dose básica. A base é unha insulina de duración media ou prolongada, que está deseñada para manter o azucre no sangue sen comer nin co estómago baleiro, como nunha persoa sa, a secreción basal.
Co funcionamento normal das células do páncreas nos humanos prodúcense 24-26 UI de insulina ao día. Isto é de aproximadamente 1 unidade por hora. Isto significa que a cantidade total de insulina é o nivel de insulina base ou extensivo que precisa ingresar.
Se se planifica a cirurxía, a fame, o estrés do plan emocional e físico, o nivel de insulina estendida necesaria debe duplicarse.
Lea tamén Como tratar adecuadamente a diabetes na fase inicial
Proba de insulina base
É posible entender de forma independente se o nivel de base está correctamente seleccionado. Esta é a responsabilidade de todos os diabéticos, porque incluso a dosificación de insulina prescrita polo seu médico pode ser incorrecta para o seu caso particular. Polo tanto, segundo din, confía, pero comproba, especialmente se se relaciona directamente coa túa saúde e benestar.
Para facer probas, ten que escoller un día específico, é mellor que sexa un día de descanso, xa que é preciso controlar coidadosamente a glicosa. Entón, como pode comprobar se a dose correcta de insulina estendida é prescrita para vostede.
- Non coma durante 5 horas.
- Cada hora necesitas medir o azucre cun glucómetro.
- Durante todo este tempo, non se debe notar a hipoglucemia ou un salto na glicosa de 1,5 mmol / l.
- Unha diminución do azucre ou un aumento indica a necesidade de axustar a base de insulina.
Tal proba debe realizarse repetidamente. Por exemplo, comprobou os seus niveis de insulina basal pola mañá, pero a situación con glicosa cambia pola tarde ou pola noite. Polo tanto, elixe outro día para comprobar a insulina nocturna e incluso nocturna.
Só hai que lembrar: para que a insulina curta inxectada pola noite non afecte o azucre no sangue, a proba debe realizarse 6 horas despois da súa administración (aínda que sexa tarde da noite).
Puntos de control
Existen tamén puntos de control de varias preparacións de insulina de acción longa ou media. Se resulta que ao comprobar o azucre nestes "puntos" aumentarase ou diminuirá, entón debería realizarse a proba basal descrita anteriormente.
Protafan NM, Humalin NPH, Insumal Bazal, Levemir. Para estes fármacos, o punto de control debería ser antes da cea se se administra a dose pola mañá. Nese caso, se a dose se administra pola noite, entón debe controlarse pola mañá cun estómago baleiro. Tanto no primeiro coma no segundo caso, o valor da glicosa nun estómago baleiro non debe superar os 6,5 mmol / L.
Se notas que hai unha diminución ou aumento do azucre no estómago baleiro, non debes axustar ti mesmo a dose de insulina. Debe realizarse unha proba basal. E só despois cambiar a dosificación ou consultar a un médico para iso. Tales saltos poden producirse como consecuencia da síndrome da madrugada ou da dose incorrecta de insulina nocturna.
Sobredose
Incluso un pequeno aumento da concentración de insulina que non atende ás necesidades do corpo pode levar a hipoglucemia, que en ausencia da necesaria intervención médica pode levar á morte do paciente ou a complicacións graves.
A hipoglicemia pode provocar convulsións, alteracións nerviosas e incluso coma. No futuro, é necesario controlar o médico e corrixir a nutrición e as doses inxectadas de insulina longa.
O medicamento Lantus é un análogo da insulina humana. Obtense no laboratorio a partir do aparato xenético dunha bacteria, E. coli. Diferencia do humano só en presenza de dúas moléculas de arginina e a presenza de asparagina en vez de glicina.
O Lantus, como calquera outra insulina, está prohibido mesturarse con outros tipos de insulina e, especialmente, con medicamentos para o azucre. A mestura levará á absorción inadecuada e intempestiva de insulina por parte do corpo. O efecto secundario máis perigoso da mestura será a precipitación.
Lea tamén: É posible derrotar a diabetes tipo 2
Dado que a insulina Lantus ten anticorpos humanos, a súa absorción e susceptibilidade por parte do corpo é moito mellor que a dos análogos. Non obstante, na primeira semana paga a pena prestar máis atención á reacción do corpo ante este tipo de insulina, especialmente despois da transición doutra especie.
Lantus úsase por inxección subcutánea. A administración por vía intravenosa é inaceptable, xa que existe o risco de hipoglucemia aguda.
Dado que a insulina ten algunhas contraindicacións para o seu uso (infancia, insuficiencia renal), non foi posible identificar os efectos secundarios exactos con estas restricións, xa que non se realizaron estudos.
Para mulleres embarazadas e que amamantan, é posible o uso de insulina longa, pero baixo a supervisión dun especialista e co uso de medios auxiliares: comprimidos para reducir o azucre, dieta.
Contraindicacións
- Hipoglicemia.
- Sensibilidade aos compoñentes da droga.
- Menores de 6 anos.
- Embarazo
Despois de consultar a un especialista, estas contraindicacións poden non ser decisivas, xa que o efecto positivo é moi superior aos riscos de posibles complicacións. Só é necesario calcular correctamente a dose de insulina administrada.
Instrucións e precaucións especiais
A insulina prolongada non está destinada a tratar a cetoacidosis. Os corpos cetónicos son excretados do corpo só con administración por vía intravenosa de insulina curta.
Para a diabetes mellitus tipo 1 úsase insulina de acción longa e curta. Un prolongado actúa como base, é dicir, mantén tal cantidade de insulina no sangue que o páncreas debe producir en estado normal.
Os distintos sitios de inxección non presentan diferenzas no resultado final, é dicir, a concentración do medicamento no sangue será igual en calquera caso. Só é necesario cambiar de lugar para cada inxección posterior.
Ao cambiar de insulina media ou longa, debes estar baixo o control dun médico e dun glucómetro, xa que a dose de insulina administrada axustarase e serán necesarias medidas adicionais para reducir o azucre no sangue (comprimidos, insulina curta).
Para previr a hipoglucemia durante a noite e despois de espertar, aconséllase baixar a concentración de insulina longa e aumentar a insulina curta cos alimentos. Só o médico debe calcular a dose.
A dose de insulina longa axústase cando:
- cambio de nutrición
- cun aumento da actividade física,
- enfermidades infecciosas
- operacións
- ter un fillo
- enfermidades do sistema endocrino
- enfermidade renal (especialmente fracaso),
- diabetes na terceira idade (65 ou máis),
- con perda de peso ou aumento de peso severo
- beber alcol
- outras razóns que afectan á concentración de glicosa no sangue.
Tamén paga a pena ter coidado con aqueles que teñen hemoglobina glicosilada por baixo do normal. En tales persoas, a hipoglucemia é posible tanto o día como a noite sen motivo aparente.
Como gardar
Debe atopar un lugar onde a temperatura media entre + 2 ° C e + 8 ° C. Normalmente, estes son os estantes laterais do frigorífico. É importante evitar a conxelación da insulina, o que significa que non debe almacenar tanto as inxeccións como o recipiente no conxelador.
Manter fóra do alcance dos nenos.
Unha vez aberto e comezado a usar, a temperatura de almacenamento non debe superar os +25 graos. Hai que ter en conta que a vida útil da insulina despois da apertura é de 4 semanas.
Na data de caducidade está prohibido o uso da droga.
Podes mercar insulina estendida só nunha farmacia e só con receita médica.
É posible inxectar insulina por vía intravenosa na diabetes?

Como vostede sabe, a función da insulina é facer regulación niveis de glicosa no sangue, especialmente cando sobe despois de comer. Nunha persoa sa, o páncreas produce unha insulina suave, prodúcese suavemente, dependendo do nivel e da taxa de aumento da glicosa, en pequenas cantidades e durante varias horas entra no sangue.
Administración subcutánea A insulina imita con precisión, seguridade e eficacia o funcionamento dun páncreas intacto. Con este tipo de inxección, a insulina absorbe gradualmente e case uniformemente no sangue a partir do tecido adiposo. É a administración subcutánea de insulina que a medicina mundial recoñece como óptima.
At administración intravenosa O efecto de redución do azucre de insulina prodúcese inmediatamente, a droga entra instantaneamente no torrente sanguíneo. Como resultado, prodúcese unha cantidade anormalmente alta de insulina no corpo, o nivel de azucre baixa, hai unha alta probabilidade de hipoglucemia grave con perda de coñecemento.
É por esta razón administración intravenosa A insulina é posible só nun hospital e goteo e baixo a máis estricta supervisión do seu médico. Procedementos similares realízanse con cetoacidosis avanzada.
Por mor do moi alto risco a aparición de hipoglucemia, así como un risco adicional de infección (debido a condicións non sanitarias), está estrictamente prohibido administrar insulina por vía intravenosa de forma independente. Este é o camiño cara ao desastre. Queda todo o aforro de tempo e diñeiro (por exemplo, a compra dunha bomba de insulina).
Con un nivel alto de azucre, é posible optar por un número de unidades de insulina curta usando o chamado factor de corrección. Cando se use a bomba, tamén se pode engadir un pouco de insulina cunha acción curta.
É importante axustar dose de insulina tendo en conta a dieta, a actividade física, as características individuais do corpo baixo a supervisión dun especialista. E non debes experimentar e apresurarte a reducir a glicosa o máis rápido posible.