Gastroparesis: complicación da diabetes, o que debes saber
Gastroparesis diabética - Unha enfermidade que se produce debido ao prolongado curso de diabetes mellitus e ao funcionamento deficiente do sistema nervioso.
É unha parálise parcial dos músculos gástricos, afectando negativamente o proceso dixestivo.
É por iso que esta enfermidade adoita vir acompañada dalgunhas outras patoloxías do tracto gastrointestinal.
Que é gastroparesis
A gastroparesis é unha violación do funcionamento do estómago, é dicir, unha desaceleración da redución dos seus músculos.
Durante o funcionamento normal do tracto dixestivo, o alimento pasa por partes no intestino, sendo sometido a outro procesamento. Con gastroparesis diabética, permanece no estómago: tal violación é causada por un aumento no nivel a longo prazo de glicosa no sangue, dando lugar a un mal funcionamento do sistema nervioso.
Este último supón danos nos nervios que producen ácidos e encimas necesarios para o adecuado proceso de asimilación dos alimentos. En consecuencia, a enfermidade é causada por unha violación da motilidade gástrica, xa que non hai barreiras físicas para o paso dos alimentos.
A forma diabética de gastroparesis desenvólvese ao longo de varios anos e considérase unha enfermidade bastante rara. Na maioría das veces, as persoas dependentes da insulina están expostas a ela.
Causas da patoloxía
Hai varias razóns que contribúen ao desenvolvemento da gastroparesis diabética:
- unha complicación da diabetes - o azucre elevado no sangue leva a danos nos tecidos nerviosos,
- procesos inflamatorios no páncreas que afectan negativamente o traballo do estómago,
- uso incontrolado ou prolongado de medicamentos - antidepresivos, pastillas para durmir,
- complicación despois da cirurxía - dano ao nervio vago,
- enfermidades do sistema nervioso - enfermidade de Parkinson, vertedura,
- quimioterapia
- falta de nutrientes no corpo
- condicións estresantes.
A gastroparesis diabética na maioría dos casos ocorre como resultado dun longo curso de diabetes. Moitas veces pode ir acompañado de parálise do intestino ou do esófago.
Dependendo das enfermidades concomitantes, do método de tratamento da diabetes mellitus ou da gravidade da gastroparesis, os síntomas poden manifestarse con diferentes puntos fortes. Os principais son:
- náuseas, ás veces converténdose en vómitos,
- saturación rápida
- pesadez no estómago despois de comer,
- mal apetito
- perda de peso
- debilidade
- azia
- dor abdominal.
A gastroparesis na diabetes mellitus maniféstase máis claramente despois de comer prohibida para o paciente alimento - frito, graxo, doce, etc. Durante a etapa inicial da enfermidade, o nivel de glicosa no sangue é inestable. É posible comezar a tratar calquera signo de gastroparesis diabética só despois de realizar medidas de diagnóstico.
Diagnóstico e tratamento
A gastroparesis diabética é diagnosticada polos resultados dun exame paciente e un exame instrumental. Métodos de diagnóstico:
- Radiografía: unha avaliación da membrana mucosa realizada con suspensión de bario,
- Exame por ultrasóns do estado do sistema dixestivo,
- manometría gástrica: medición da presión do tracto dixestivo,
- Fibroesofagogastroduodenoscopia - valoración do estado do estómago, tomando unha biopsia,
- proba do sangue: determinación do azucre no sangue
- proba de respiración: contando a velocidade do movemento intestinal.
Os métodos para tratar a forma diabética da enfermidade varían segundo os resultados do estudo. Na maioría das veces, consisten en tomar medicamentos que melloren a motilidade gástrica e diminúen o azucre no sangue.
Selecciónase un tratamento individual para cada paciente, dirixido a eliminar as causas e síntomas da gastroparesis.
Medicamentos que alivian os síntomas da enfermidade:
- Eritromicina: un antibiótico prescrito en pequenas doses para estimular a contracción muscular dos órganos dixestivos,
- Metoclopramida: acelera o fluxo de alimentos no intestino delgado,
- Domperidona - mellora a actividade muscular do estómago.
Con vómitos que se producen despois de comer, prescríbense todos os medicamentos contra a diabetes e as drogas que melloran o funcionamento do estómago en forma de xaropes. Así, as drogas son absorbidas máis rápido e evitan a aparición de vómitos.
Cun estado normal prolongado durante a gastroparesis diabética, segundo as indicacións do médico, pode que se deixen algúns medicamentos que alivian os síntomas, como Motilium ou Metoclopramide.
Dieta terapéutica
A gastroparesis diabética implica unha dieta obrigatoria e regras nutricionais. Para iso, recoméndase comer a miúdo, pero en racións pequenas, o que ademais impide o desenvolvemento dun estado de hipoglucemia.
A comida debe ser líquida e suave, debe masticarse con coidado. Con suxeición a todas as recomendacións establecidas, o vaciado gástrico producirase máis rápido.
Algunhas regras para manter unha dieta para gastroparesis contra a diabetes:
- antes de comer, debes beber 1-2 vasos de líquido non azucrado, a mellor opción é a auga simple ou mineral,
- os alimentos ricos en fibra son mesturados nun liquidificador,
- só se permiten pratos de carne picada e carne con pouca graxa,
- a última cea debe ter lugar non máis tarde de 4-5 horas antes de durmir.
Tirar o abdome ou camiñar mellorará o estómago. Tales exercicios xunto cunha dieta poden mellorar significativamente o estado do paciente.
Prevención
A prevención é manter o benestar do paciente durante a diabetes. Para iso, é necesario controlar o azucre no sangue, seguir unha dieta e normas nutricionais, someterse a un tratamento de curso.
Co permiso do médico, a insulina non se debe tomar antes das comidas, pero despois, isto prolongará o seu efecto.
Para mellorar a súa propia condición, os diabéticos deberían facer regularmente exercicios físicos sinxelos - isto axudará a normalizar o nivel de glicosa no sangue debido á súa absorción por tecidos musculares.
Para un control máis preciso do seu nivel, recoméndase mercar un glucómetro.
Inflar con diabetes. causas e métodos de loita
Chegar a diabetes: causas e métodos de loita
A distensión abdominal é tal condición na que o abdome se sente inflado, completo e ríxido, unha gran cantidade de gases acumúlanse nos intestinos, aparecen eructos, dor e aplanado grave. E a pesar de que a enfermidade non é demasiado grave e pode aparecer en absolutamente calquera persoa, trae molestias e molestias aos diabéticos. Unha gran acumulación de gas no estómago fai que moita xente se volva pálida, rubor e se sente incómoda diante doutras persoas, e falar dalgún problema similar en lugares públicos tampouco é aceptado.
Flatulencia na diabetes: as causas máis comúns
A maioría das veces, inchazo nunha persoa pode ser causada polos seguintes factores:
- a inxestión de certos fármacos diabéticos, substitutos do azucre (sorbitol, etc.),
- tragar aire durante as comidas;
- violación da microflora no intestino,
- irritación do colonos.
Entón, que hai que facer se de súpeto esta situación te supera e como se relacionan estes conceptos: inchazo e diabetes? O máis probable é que a causa da flatulencia fose a desnutrición, porque algúns alimentos provocan a fermentación. Recoméndase revisar o que se comía o día anterior, ¿había na dieta produtos de fariña, bebidas carbonatadas, fritos e fumados? Ou quizais o diabético esqueceu que debes comer por racións pequenas, pero a miúdo? Entón non pasa nada malo no estómago. Para que te sintas mellor e mellor, podes facer o seguinte:
- non coma comida demasiado rápido, mómala ben,
- evite tomar bebidas carbonatadas e gomas de mascar,
- non coma alimentos como nabos, feixóns, brotes de Bruxelas, lentellas, chícharos, pan negro,
A forte dor no abdome con diabetes pódese eliminar con antiespasmódicos sinxelos (por exemplo, sen spa).
Situacións que requiran atención médica inmediata
Se o balonazo na diabetes vai acompañado de síntomas como dor grave, feces con sangue, diarrea, vómitos, azia grave, entón non perda o tempo e chame a un médico na casa. Dada a enfermidade existente, axudará a establecer a verdadeira causa de flatulencias e prescribirá o tratamento óptimo. Se esas condicións comezaron a molestarche con demasiada frecuencia, entón é imprescindible consultar un gastroenterólogo e revisar a túa nutrición.
Ademais, a flatulencia pode ser consecuencia de tales enfermidades do tracto gastrointestinal como colite, pancreatite, disbiose, helmintiasis e outras. Entón é necesario detectar e curar outras enfermidades que provocaron unha forte formación de gases. En xeral, por que esperar posibles problemas de saúde? É moito máis fácil intentar evitar inchazo, máis que combatelo despois.
Prevención da flatulencia na diabetes
A nutrición adecuada e as racións moderadas de alimentos son necesarias para o seu tracto gastrointestinal para que poida funcionar sen fallos. A actividade física tamén axudará a evitar a formación excesiva de gas, porque un asento prolongado nun lugar provoca procesos estancados no intestino, mentres que o deporte activa o seu traballo. Mesmo se a túa actividade laboral te obriga a levar un estilo de vida sedentario, non esquezas saír periódicamente da cadeira e moverte un pouco.
http://diabetal.net/interesno/ 476-vzdutie-zhivota-pri-diabet e-prichiny-i-sposoby-borby
Gastroparesis diabética: que é?
A gastroparesis diabética é unha das consecuencias da diabetes. Aparece nun contexto de niveis de azucre constantemente elevados despois do curso dos procesos diabéticos no corpo durante varios anos.
Cando se produce a gastroparesis, ocorre unha parálise parcial do estómago, como resultado da que o alimento permanece dentro do órgano máis tempo que nas persoas sanas.
O curso de tales procesos no corpo afecta negativamente ao traballo dos nervios, responsables da liberación de encimas e ácidos, así como do control dos músculos, que aseguran o normal desenvolvemento do proceso de dixestión dos alimentos. A complicación pode afectar tanto aos órganos individuais (estómago, intestinos) como a todos os compoñentes do sistema dixestivo.
Por regra xeral, as manifestacións iniciais da gastroparesis diabética indícanse por perda de sensibilidade, reflexos debilitantes e pés secos.
A razón principal para a aparición de tal desviación é un nivel elevado de azucre constantemente elevado e un funcionamento deteriorado do sistema nervioso debido ao curso da diabetes.
Hai enfermidades e condicións que poden acelerar o desenvolvemento da gastroparesis. Estes inclúen:
- úlcera do estómago
- unha variedade de enfermidades vasculares,
- enfermidades gastrointestinais
- hipotiroidismo
- anorexia nerviosa
- estrés constante
- esclerodermia
- efectos secundarios das drogas deseñadas para normalizar a presión arterial,
- lesións no intestino ou no estómago,
- outras desviacións.
Nalgúns casos, o desenvolvemento dunha enfermidade pode provocar unha combinación de factores.
A aparición de gastroparesis pode provocar un consumo excesivo de bebidas alcohólicas, café, alimentos graxos. Polo tanto, recoméndase un consumo moderado destes produtos incluso para persoas saudables.
Na fase inicial do curso da enfermidade, o paciente pode queixarse de azia constante.
Tamén ten eructos e sensación de estómago completo, aínda que a cantidade de alimentos consumidos fose pequena. Tamén pode causar náuseas, vómitos, inchazo, estreñimiento ou diarrea.
En cada caso individual, os síntomas polos que se fai sentir a complicación son estrictamente individuais.
A gastroparesis diabética pode causar un forte cambio nos niveis de azucre. Ante tal enfermidade, a consecución de indicadores normais será extremadamente difícil, aínda que o paciente cumpra unha dieta estrita.
As consecuencias
Dado que a gastroparesis provoca un estancamento dos alimentos no estómago, comeza a súa caries.
Debido a tales procesos, créase un ambiente ideal para a propagación de bacterias nocivas no tubo dixestivo. Ademais, restos de alimentos sólidos acumulados no seu interior bloquean o paso ao intestino delgado, o que complica aínda máis a eliminación de restos de alimentos do estómago.
Outro problema inevitable que a gastroparesis crea é un aumento dos niveis de azucre. O certo é que o estómago non ten tempo para dixerir a cantidade necesaria de alimentos durante un determinado período, o que non coincide co volume de insulina producido.
Por este motivo, é extremadamente difícil controlar os niveis de azucre. Este problema é especialmente agudo para pacientes con diabetes tipo 1.
Os pacientes con diabetes tipo 2 poden controlarse seguindo unha dieta baixa en carbohidratos e empregando pequenas doses de inulina. Se se usan grandes doses, evitar a hipoglucemia será extremadamente difícil.
Métodos alternativos de tratamento
Na fase inicial, é completamente posible desfacerse da enfermidade a si mesmo, empregando receitas alternativas.
As axudas á dixestión inclúen:
- cascas de laranxa,
- alcachofa
- follas de dente de león
- angelica.
Tamén para evitar o estancamento dos alimentos no estómago axudará o espino chinés e un vaso de auga cunha porción de limón borracho antes das comidas. Os métodos listados axudarán a configurar o tracto dixestivo para a inxestión e o bo funcionamento.
O uso de remedios populares é individual. Polo tanto, antes de comezar o tratamento coa axuda de receitas da "avoa", asegúrese de consultar a un médico. O especialista axudará a escoller o remedio popular adecuado e tamén axudará a determinar a dosificación do produto e a intensidade do tratamento.
Ademais do uso de remedios populares, o exercicio físico tamén dá un bo efecto na loita contra a gastroparesis diabética. Incluír camiñar (ou correr) despois da cea na túa rutina diaria.
Ademais, o estómago mellorará o seu funcionamento por inclinacións profundas cara a atrás e cara atrás e retracción do abdome durante 4 minutos (durante este tempo debería ter tempo para facer polo menos 100 retractos).
Que leva a deposición de graxa da barriga?
A obesidade aumenta o risco de numerosas enfermidades, como enfermidades cardíacas, vertedura, cancro, presión arterial alta, diabetes tipo 2.
Cada ano, a obesidade mata a millóns de persoas. Case todas as persoas con sobrepeso xa teñen "pre-diabetes" e teñen riscos significativos de enfermidade e morte. Eles simplemente non o saben.
Cando unha persoa comeza a aumentar de peso, especialmente a graxa no seu estómago, perturba o equilibrio biolóxico no corpo, o que leva á aparición de enfermidades.
A graxa no estómago é un sinal do teu corpo de que a estrada está aberta para a inflamación crónica no teu corpo, o envellecemento do corpo e o poder da enfermidade sobre ti, o teu corpo.
A aparición de inflamacións no corpo humano e varias enfermidades te engorda.
Así chega o vicioso ciclo mortal, se non tomas o control do teu peso.
1. A insulina é unha hormona clave na deposición de graxa no estómago
Todo o mundo sabe que a insulina reduce o azucre no sangue.
Pero esta non é a súa principal función. Unha das súas funcións é garantir a conservación de nutrientes en caso de fame.
E almacena graxa.
Co tempo, aparece a resistencia á insulina, aparecen inflamacións crónicas e estrés oxidativo.
As persoas con sobrepeso teñen fatiga tras comer, ansias por doces, fluctuacións de azucre no sangue, altos triglicéridos, baixa HDL, baixa unidade sexual, problemas coa coagulación do sangue.
Podes atopar máis información sobre a insulina no artigo "Insulina, centenarios, envellecemento e enfermidades".
2. É necesario controlar o nivel de insulina no sangue.
Canto menor sexa o nivel de insulina, menos graxa no estómago. Os altos niveis de insulina afectan a outras hormonas como a leptina, unha hormona sacitaria.
Cando a insulina bloquea a leptina, o teu corpo pensa que pasará fame, incluso despois de comer ben e moito.
Como pode ter fame despois dunha abundante comida?
Moi sinxelo. Aumentou a insulina no sangue (aumento da insulina) e produciuse a resistencia á leptina.
Máis que calquera outro alimento, o azucre é o responsable de aumentar a insulina no sangue, un trastorno metabólico que crea resistencia á insulina e todas as súas consecuencias.
3. Por que o conteo de calorías non axuda a perder peso
Moita xente trata de reducir o peso (reduce a graxa da barriga) contando o número de calorías no alimento que comen.
Non todos os nutricionistas recomendan este reconto de calorías para a perda de peso.
As calorías non son iguais.
Por valor calórico, o azucre difire doutras calorías que proveñen de proteínas, graxas ou hidratos de carbono non almidón como as verdes.
A inxestión de azucre afecta o control do apetito. E a xente consúmao moito, aínda que non consome azucre abertamente.
Moita parte está oculta en moitos alimentos.
Trátase de produtos de trigo, produtos lácteos con pouca graxa. A exclusión de só estes alimentos (e azucre) axuda a reducir o peso.
4. A frutosa é peor que o azucre.
Si, a frutosa é peor que o azucre. Non aumenta a glicosa no sangue, polo que os doces e as galletas sen azucre, pero con frutosa, aínda se venden nas tendas dos departamentos de diabetes.
A frutosa provoca cambios metabólicos no corpo humano. Cando se inxire, vai ao fígado.
1) transfórmase en graxa e provoca obesidade do fígado,
2) Provoca a aparición de resistencia celular á insulina,
3) Provoca un aumento do nivel de insulina no sangue,
4) Forza o teu corpo a almacenar todo o que come.
A obesidade no fígado é unha gran inflamación. E a inflamación crónica causa aumento de peso e obesidade.
Todo o que cause inflamación empeorará a resistencia á insulina.
A frutosa é un produto nocivo para o corpo, xa que non envía sinais ao cerebro, non reduce a grelina (unha hormona do apetito), que normalmente diminúe cando come comida real.
Unha persoa está programada para almacenar graxa no seu estómago en resposta ao azucre, para que poidamos sobrevivir ao inverno cando non haxa comida suficiente.
Os xenes desempeñan un papel, pero só cando se observan subidas de insulina no sangue.
É dicir, a deposición de graxa no estómago depende da súa desnutrición.
3) Debes traballar co teu cerebro.
- cambia de actitude cara á comida,
- para separar ou cambiar as súas ideas sobre o que é bo para o corpo humano, o que é prexudicial.
Despois de todo, a ciencia da nutrición humana avanzou moito, polo que non defende as túas crenzas persoais sobre o que é prexudicial e o que é bo para o corpo humano.
- "Quero este produto" - esqueza esta frase.
A comida, especialmente o azucre, é unha droga. Saia das túas drogas alimentarias
Pensando do xeito en que sempre pensabas
Facendo o que sempre fixeches
Levará ao que ten, só de forma máis pronunciada (peso)
1. Coma alimentos naturais
1) Os alimentos naturais conteñen moitos nutrientes que:
Crea un sentimento de plenitude
Necesítase menos comida para saturar.
A graxa no estómago vaise
A inxestión de vitaminas e minerais axuda
- queimar calorías dun xeito máis eficiente
- axuda a regular o apetito
- reduce a inflamación
- aumenta a desintoxicación
- mellora a dixestión,
- regula o nivel de hormonas do estrés,
- Axuda ás túas células a ser máis sensibles á insulina.
2) Xunto con moitas verduras verdes, necesitas incluír proteínas en todas as comidas
2. Aprende a xestionar os niveis de estrés.
Aprender a xestionar o teu nivel de estrés crónico é esencial para a túa saúde.
Os niveis crónicos elevados da hormona do estrés cortisol poden levar a niveis de azucre no sangue e colesterol, depresión, demencia e contribúe á acumulación de graxa no estómago.
Isto obsérvase a miúdo en pacientes con resistencia á insulina ou diabete.
3. Sensibilidade alimentaria.
Descubra cal é e exclúe da dieta os alimentos sensibles.
Comprobouse que o azucre, o leite, o trigo, o centeo, a cebada e a avena supoñen un perigo para a saúde de moitas persoas.
Son desencadenantes, é dicir, substancias que desencadenan procesos inflamatorios no corpo de moitas persoas.
Pero moitos outros produtos poden ser desencadeantes de procesos inflamatorios, poden ser produtos para diferentes persoas.
Eliminar alimentos sensibles dos alimentos pode reducir ou incluso eliminar a graxa da barriga.
Podes ler sobre os procesos inflamatorios no corpo no artigo "Inflamación como definilo e controlalo"
5. Optimizar os niveis de nutrientes
1) Use vitaminas que axudan a equilibrar
Azucre e insulina no sangue.
2) Os ácidos graxos omega-3 son importantes para controlar a función da insulina.
3) Faga un seguimento dos niveis de vitamina D no sangue.
Os niveis baixos desta vitamina prexudican o apetito.
4) Tome suplementos naturais de L-Glutamina e Fibra
Poden axudar a reducir as ansias de azucre e outros alimentos lixo.
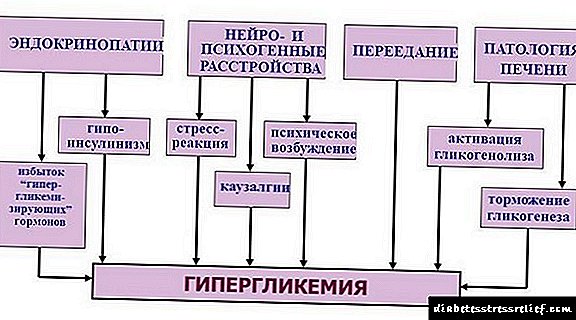
Por que se produce inflación na diabetes?
As persoas saudables tamén sofren flatulencias. Non obstante, coa diabetes, o risco de desenvolver patoloxía aumenta drasticamente, xa que unha persoa sofre unha falta de nutrientes e unha inmunidade debilitada. Isto provoca o desenvolvemento de diversas complicacións, incluso no tracto gastrointestinal. Ademais, o diabético consome unha gran cantidade de hidratos de carbono, o que contribúe a un aumento do gas nos intestinos. As principais causas de flatulencia na diabetes móstranse na táboa.
Métodos de tratamento
Se o malestar abdominal vai acompañado de dor, entón se toma No-shpu.
Se se produciron sensacións incómodas como consecuencia da desnutrición, o tratamento realízase coa axuda de axentes absorbentes como o "Carbón activado" ou o "Polifeno". Estes medicamentos contrarrestan a absorción de toxinas e gases polos intestinos e aceleran a súa excreción do corpo. Se o balonamento vai acompañado de dor abdominal, entón úsanse antiespasmódicos - No-shpa, Drotaverin.
Con inchazo que se produce debido a enfermidades do tracto gastrointestinal, como a pancreatite ou a disbiose, a terapia está dirixida a erradicar a causa raíz da enfermidade. Se a flatulencia nos diabéticos é crónica e xorde como resultado do mal funcionamento das glándulas do sistema dixestivo, entón o tratamento ten como obxectivo compensar as enzimas que non son suficientes no corpo para dixerir e absorber completamente os alimentos. Para iso, un gastroenterólogo prescribe Pancreatin, Digestal ou Mezim Forte.
Nunha situación na que un estómago grande vai acompañado de azia, reflexo mordaza, feces soltas e dor severa, é mellor chamar unha ambulancia. Só un especialista pode determinar a verdadeira causa e prescribir un tratamento eficaz.
Causas e signos
O factor principal na aparición da síndrome nerviosa é a glicosa elevada no sangue cando un nervio vago está danado. Outras causas tamén contribúen á paresis: hipotiroidismo, traumatismo e enfermidades gastrointestinais (úlceras), patoloxías vasculares, estrés, anorexia nervosa, esclerodermia, efectos secundarios dos medicamentos que normalizan a presión arterial.
Ás veces a gastroparesis na diabetes ocorre nun contexto de varios factores predispoñentes. Por exemplo, unha persoa que abusa de alimentos graxos, bebidas de café e alcol ten un alto risco de desenvolver tal enfermidade.
Cómpre lembrar que a forma diabética de paresis difire da habitual, xa que o estómago se debilita en pacientes con hiperglicemia crónica. E no segundo caso, só se nota a parálise incompleta do órgano.
Dado que o baleiro do estómago é lento, o paciente experimenta unha sensación de plenitude despois dunha comida, durante unha pausa e incluso durante unha nova comida. Polo tanto, incluso unha pequena porción de alimentos provoca unha sensación de pesadez no abdome superior.
Con un agravado curso da enfermidade, varias porcións de comida recóllense ao estómago á vez. Neste caso, desenvólvense os seguintes síntomas:
Ademais, a demora no baleiro do estómago ten un efecto negativo sobre os procesos de asimilación dos alimentos, o que afecta negativamente á saúde xeral do paciente.
É de destacar que a forma inicial de gastroparesis só se pode detectar cun seguimento constante dos valores de glicosa.
Xa que a síndrome neurolóxica complica o proceso de rastrexo dos niveis de azucre. A situación agrávase aínda máis polo incumprimento da dieta correcta.
O efecto da gastroparesis na glicemia e as características do seu curso no segundo tipo de diabetes
Nivel de azucreManWomenSpecifique o seu azucre ou selecciona un xénero para recomendaciónsNivello0.58 Buscando non atopado Especifique a idade do homeAge45 Buscando Non atopado Especifique a idade da mullerAge45 Buscando Non se atopou
Cando un diabético inxecta insulina antes das comidas ou usa medicamentos que activan a produción de insulina pancreática, entón o contido de glicosa estabiliza. Pero se tomas medicamentos ou unha inxección de insulina facíase sen comer alimentos, entón a concentración de azucre pode diminuír moito. E a gastroparesis na diabetes tamén provoca hipoglucemia.
Se o estómago funciona correctamente, despois da comida segue inmediatamente aos intestinos. Pero no caso da paresis diabética, a comida pode estar nos intestinos nunhas horas ou incluso días.
Este fenómeno adoita levar a unha forte diminución da concentración de azucre no sangue, que se produce despois de 60-120 minutos. despois de comer. E despois das 12 horas, cando os alimentos entran nos intestinos, os niveis de azucre, pola contra, aumentan significativamente.
Con diabetes tipo 1, o curso da gastroparesis é moi problemático. Non obstante, cunha forma independente da insulina da enfermidade, o páncreas produce de forma independente unha hormona, polo que un paciente cunha paresis do tracto dixestivo séntese moito mellor.
A produción de insulina prodúcese cando o alimento entra do estómago aos intestinos. Mentres o alimento está no estómago, obsérvase unha baixa concentración de glicosa basal. Non obstante, cando o paciente segue os principios da terapia dietética para a diabetes, necesita unha cantidade mínima de hormona, o que non contribúe á aparición de hipoglucemia.
Se o estómago se baleira lentamente, a velocidade deste proceso é a mesma. Non obstante, na diabetes tipo 2, os niveis de glicosa no sangue son normais. Pero no caso dun baleiro brusco e repentino, as lecturas de glicosa poden aumentar notablemente. Ademais, esta condición non se detén antes da introdución dunha inxección de insulina.
É de destacar que a gastroparesis diabética pode ser unha causa que afecta o aumento da concentración de azucre na mañá antes do almorzo.
Polo tanto, se despois da cea a comida permaneceu no estómago, o proceso dixestivo levarase a cabo pola noite e os niveis de azucre despois de espertar serán sobreestimados.
Diarrea en pacientes con diabetes
A diabetes mellitus é unha enfermidade endocrina. Os seus principais sinais son unha deficiencia parcial ou completa da hormona insulina, como resultado do cal o metabolismo dos carbohidratos se perturba, e o nivel de azucre no sangue e na orina é significativamente superior ao normal. Máis de 1/5 dos pacientes presentan diarrea diabética. Hai que ter en conta que as feces soltas non están necesariamente asociadas á diabetes, polo que é necesario establecer a súa causa exacta usando diagnóstico diferencial.
En pacientes con diabetes mellitus tipo 1, o páncreas (é dicir, células beta dos illotes de Langerhans) non produce insulina. Isto provoca un aumento crónico da glicosa no sangue, o que require un seguimento continuo. A diabetes dependente da insulina é a máis frecuentemente diagnosticada en mozos (ata 25 anos) e moito menos na idade avanzada. O resto do artigo detalla por que a diabetes pode causar diarrea, as causas da diarrea na diabetes e que enfermidades poden causar diarrea en presenza de diabetes.
Causas da diabetes
Hoxe non existen teorías inequívocas sobre a formación da diabetes. Non obstante, os científicos están unidos á designación de certos factores que contribúen á aparición da enfermidade, incluíndo: herdanza, enfermidades infecciosas, estrés constante e grave, tensión nerviosa, sobrecarga emocional e obesidade.
Síntomas e signos de diabetes, como vai a diabetes?
Os síntomas obvios da diabetes son pesadez nas pernas e debilidade nos músculos, fatiga constante, somnolencia, picazón na pel, boca seca, sede grave e, como resultado, micción frecuente, perda de peso rápida con apetito normal, alteracións hormonais que provocan unha violación da erección en homes e menstruais. ciclo en mulleres. Nalgúns casos, o paciente é atormentado por arrefriados prolongados, curación lenta de rabuñaduras, abrasións ou feridas, enfermidades pustulares, danos causantes na pel dos pés en forma de gretas e úlceras. A diabetes tipo 2 é unha enfermidade derivada dun trastorno no metabolismo dos carbohidratos. Un aumento patolóxico do azucre no sangue (glicemia) comeza no corpo humano. Este tipo de diabetes provoca o desenvolvemento de enfermidades do sistema cardiovascular.
Que pode causar diabete?
A principal causa da diabetes mellitus é unha violación dos requirimentos de nutrición adecuados e das recomendacións do médico sobre a dieta ou un retraso do tratamento da diabetes tipo 1. O rápido progreso da enfermidade vai acompañado dunha predisposición hereditaria, a non observación das regras dunha dieta sa, o exceso de peso, un estilo de vida sedentario, a hipertensión, o uso de certos medicamentos, a idade.
É bastante difícil facer o diagnóstico axeitado para a diabetes por primeira vez, porque na fase inicial adoita producirse latentemente. O nivel de glicosa no sangue aumenta pouco a pouco ao longo de moito tempo. O paciente pode nin sequera sospeitar do seu estado real, identificando a enfermidade só despois de pasar un exame de sangue para determinar o nivel de azucre. A única manifestación precoz da diabetes tipo 2 é a debilidade xeral, que se pode atribuír a calquera outra enfermidade. Co desenvolvemento da enfermidade dunha persoa, comezan a prevalecer outros signos: aumento do apetito e aumento de peso coa súa posterior perda, pel seca e secado das membranas mucosas, picazón, hemorraxias, visión borrosa, perda de desexo sexual, sensación de pesadez nas extremidades e fatiga.
Por que os diabéticos teñen diarrea, frecuentes feces soltas?
Feces líquidas, diarrea e diarrea asociadas á enfermidade en pacientes diabéticos son causadas por virus ou infeccións, enfermidade de Crohn, neuropatía autónoma, síndrome do intestino irritable, enteropatía celíaca e algúns medicamentos. As complicacións de diabetes máis perigosas que causan diarrea son a steatorrea e a enteropatía diabética.
Diabetes e diarrea viral, diarrea viral
Moitas infeccións que entran no corpo poden causar enfermidades, unha das cales é a diarrea.Hai que ter en conta que o trastorno das feces non está asociado á diabetes no caso de danos no corpo por disentería, cólera, gastroenterite viral, campilobacteriose, salmonelose, colite pseudomembranosa, colite hemorrágica (causada por Escherichia coli), febre paratifoide e tifus, axico baixo a influencia de Bacillus cereus, Staphylococcus e Clostridium perfringens. Calquera das enfermidades anteriores, ademais da diarrea, maniféstase por varios síntomas, como dor abdominal, debilidade xeral, palidez da pel, suor fría, náuseas e vómitos, erupcións cutáneas no corpo, febre, inclusións mucosas nas feces e outras.
Enteropatía celíaca como causa de diarrea
Esta enfermidade é un trastorno intestinal que fai imposible que os intestinos poidan percibir e dixerir gluten - unha proteína en certos cereais (avea, trigo, centeo e cebada). Ocorre debido á deficiencia conxénita de encimas implicadas na ruptura de glute.
Como se manifesta, síntoma e signos a enteropatía de glute A enfermidade celíaca en diabéticos está case sempre acompañada de diarrea. Se houbo danos extensos nas paredes intestinais, as feces soltas molestan ao paciente ata 9 ou máis veces ao día. As feces son semi-formadas ou licuadas, teñen un ton marrón, ás veces semellantes visualmente a unha pomada cun forte olor repulsivo. Un síntoma desagradable adicional é a flatulencia. O estómago do paciente incha e aparece unha sensación de plenitude dentro del. Os gases que saen ao mesmo tempo teñen un forte cheiro saturado.
Síndrome do intestino irritable e diarrea, diarrea
Esta enfermidade non cambia os resultados das probas de sangue e feces no diagnóstico da diabetes. A irritación dos intestinos está indicada por dor abdominal con feces soltas, diarrea, na que o paciente non mostra irritantes infecciosos, helmintos, tumores ou outras causas de obstrución.
Os primeiros sinais de diabetes. O tracto gastrointestinal pode sinalar a diabetes mellitus de tres xeitos: diarrea, estreñimiento ou alternalas. A aparición máis común de diarrea, diarrea. A enfermidade faise sentir polo desexo de defecar, aparecendo inmediatamente despois de comer. Isto ocorre principalmente pola mañá, pero a situación pódese repetir varias veces ao longo do día. Neste caso, as feces soltas tamén xorden baixo a influencia de estrés grave, medo e outras situacións emocionalmente estresantes. O paciente ten balonazos e dor no ombligo. Estes síntomas provocan o desexo de defecar e despois de que diminúan.
A enfermidade de Crohn como causa de diarrea na diabetes
Ten un curso crónico, que afecta complexamente a todo o sistema dixestivo desde a cavidade oral ata o ano. A inflamación afecta a todas as mucosas dos intestinos. A principal categoría de idade dos pacientes é de 25 a 45 anos, nalgúns casos pode darse en nenos. Ao mesmo tempo, os homes padecen isto con máis frecuencia que as mulleres. O microorganismo causante desta enfermidade non foi establecido pola ciencia. Entre as causas anteriores á súa aparición distínguense a diabetes mellitus, o sarampelo, as alerxias a alimentos, a herdanza, o estrés e o tabaquismo.
Síntomas da enfermidade de Crohn: Dado que a enfermidade de Crohn afecta a todas as partes do intestino, a súa manifestación inclúe diarrea frecuente (de 4 a 10 veces ao día), dor abdominal, que adoita confundirse con síntomas doutras enfermidades, perda de peso súbita, visión borrosa, debilidade, artropatía, sacroileite.
Neuropatía autónoma e diarrea en diabéticos
É causada pola diabetes mellitus, tanto do primeiro coma do segundo tipo. Despois de ser diagnosticados, preto da metade dos pacientes diabéticos morren nos próximos cinco anos.
Síntomas e signos de neuropatía autónoma É posible detectar neuropatía autónoma polos seguintes síntomas:
- náuseas, seguidas de vómitos repetidos, en ausencia de enfermidades do estómago e dos intestinos,
- diarrea crónica, especialmente pola noite, sen patoloxías do tracto gastrointestinal;
- feces e micción incontroladas
- boca seca sen causas
- desmaio e desmaio sen razón aparente.
A diarrea como efecto secundario dos medicamentos, a diarrea debida á medicación
A diarrea despois de tomar medicamentos é común. Baixo a influencia de fármacos antibacterianos, a microflora intestinal perturba e desenvólvese a disbiose, apoiada por unha deficiencia de vitaminas. A acción dos antibióticos aplícase a calquera bacteria: perxudicial e beneficiosa para o organismo. Por iso, créanse condicións favorables para o desenvolvemento do fungo (candida) e a súa derrota de mucosas e pel debilitadas. Polo tanto, ao prescribir un antibiótico a un paciente, o médico tamén prescribe axentes antifúngicos e prebióticos.
Entre outros grupos de fármacos que causan diarrea, os laxantes son asignados principalmente e despois diso non existen anticoagulantes, antiácidos con sales de magnesio e potasio, substitutos do azucre, antiarrítmicos, cololeiramina, ácido chonodeixoquólico, anticonceptivos hormonais. A enteropatía diabética prodúcese cando se viola a receita dun médico para o tratamento da diabetes. A súa consecuencia é a enteropatía e a steatorrea diabéticas persistentes, acompañadas de feces soltas. Os desexos de defecar aparecen ata cinco veces ao día, e nun curso especialmente grave da enfermidade - ata 25 veces, especialmente pola noite. O paciente pode padecer encopresis - incontinencia fecal.
A natureza da diarrea é periódica, pero hai casos de progresión continua da enfermidade durante varios meses. Non hai perda de peso nin é insignificante, é extremadamente raro que os pacientes desenvolvan enteropatía diabética e síndrome de cachéxia diabética.
Steatorrea e diarrea
A enfermidade especificada é a asignación na composición de feces de exceso de graxa que non é absorbida polos intestinos. Síntomas e signos de esteatorrea. A principal manifestación da enfermidade é as feces soltas cun cheiro desagradable. As materias son difíciles de lavar, como se se pegasen ás paredes do aseo. Así mesmo, o paciente sente debilidade xeral, sequedad da pel e das mucosas, inchazo e rebumbio nel, dor nas costas, as súas enxivas comezan a sangrar e aparece estomatite. De forma crónica, a steatorrea complétase coa hiponotermia. Leucopenia, anemia e hipolipemia.
Como tratar a diarrea na diabetes, como tratar a diarrea para diabéticos?
O tratamento da diarrea débese iniciar só despois de averiguar a causa da súa aparición. Para pacientes con diabetes, as medidas para eliminar as feces soltas inclúen depurar o metabolismo dos carbohidratos. Por regra xeral, o médico prescribe antibióticos e medicamentos que conteñen enzimas necesarios para restaurar a motilidade intestinal normal. Nos casos en que o volume de intestinos supera os 500 ml por día, tamén se recomenda que o paciente tome Regidron para manter o equilibrio auga-sal.
A falta de procesos inflamatorios no intestino e determinar a necesidade do uso de axentes antibacterianos, é importante descubrir o tipo de infección e os seus síntomas para un tratamento adicional. A detección de invasións helmínticas require unha terapia antihelmíntica. As preparacións que conteñen bismuto e diosmectite contribúen ao cesamento rápido da diarrea. O bismuto actúa como un compoñente antibacteriano e a diosmectita como un compoñente adsorbente e antiinflamatorio. Os medicamentos que conteñen sementes de plátano teñen un efecto lígido á auga sobre a diarrea. A cantidade de feces non cambia, mentres se compactan, o que axuda a aliviar o curso do malestar. Isto é especialmente importante no caso de urxencias frecuentes.