Gastroparesis diabética
16 de novembro de 2016, 13:31 0 3,893
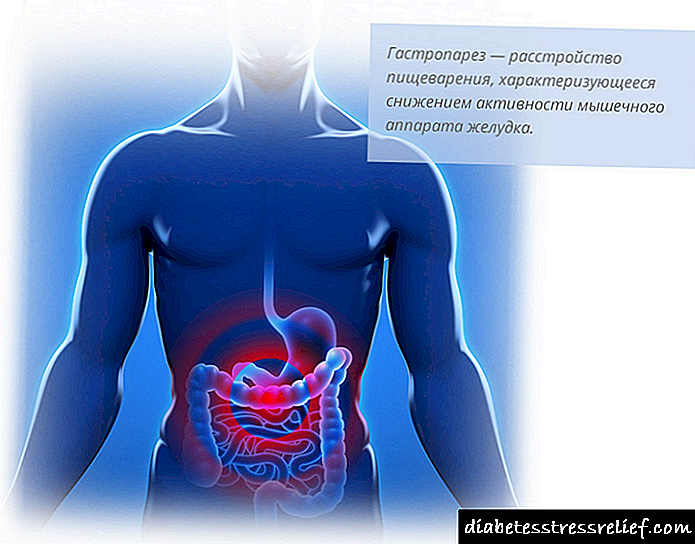
Unha diminución da función do aparato gástrico muscular chámase gastroparesis do estómago. Con gastroparesis, a absorción dos alimentos empeora e o movemento dos alimentos cara ao intestino diminúe ou detense totalmente. As causas desta enfermidade son diferentes: trastornos e patoloxías no corpo, cirurxía, complicación despois dela. Con diabetes progresivo durante varios anos, hai un alto risco de padecer gastroparesis diabética. A patoloxía normalmente é de natureza crónica e faise sentir polo menos varias veces ao ano. Con complicacións graves, representa unha grave ameaza para a vida.
IMPORTANTE SABER! Incluso unha úlcera ou gastrite "descoidada" pode curarse na casa, sen operacións e hospitais. Basta ler o que di Galina Savina lea a recomendación.
Moi importante! Savina G.: "Só podo recomendar un remedio para o tratamento rápido de úlceras e gastrite" ler máis.
Designación da enfermidade
A gastroparesis é unha das posibles patoloxías do sistema dixestivo cando o alimento non se elimina completamente ou parcialmente do estómago ou se produce un atraso a longo prazo na realización da función de evacuación. Provoca danos nos músculos do estómago.
Ás veces o alimento permanece no estómago por falta de contraccións musculares. Estando alí por moito tempo, convértese nun sólido terrón, causando dor aguda. Se a comida permanece no estómago durante un longo período, prodúcese podremia. Como resultado da descomposición dos alimentos directamente no estómago, aparecen bacterias que teñen un efecto prexudicial para o estado do órgano.
Motivos da aparición
A aparición de gastroparesis é característica para danar a función nerviosa do aparato gástrico muscular e, como resultado, retardar ou deter o seu traballo. Esta patoloxía dáse por varias razóns:
Isto é moi importante! Agora podes descubrir un xeito barato de desfacerse da dor estomacal. APRENDER >>
- enfermidade do sistema nervioso
- trastornos na diabetes
- os efectos negativos da toma de medicamentos
- inflamación do páncreas,
- falta de substancias necesarias no corpo (por exemplo, potasio),
- a cirurxía do estómago, que provocou consecuencias negativas (o nervio vago está danado),
- consecuencias da radiación ou quimioterapia.
A causa máis común é a diabetes, que no fondo dos danos no nervio vago, posteriormente causa pareza do estómago. Esta patoloxía chámase gastroparesis diabética.
Síntomas típicos
Os primeiros síntomas da patoloxía serán o vómito e as náuseas. Os síntomas da enfermidade pódense sentir de forma irregular e de cando en vez (máis a miúdo despois de tomar incluso unha pequena cantidade de alimentos). Os principais signos da enfermidade:
- o estómago incha
- azia
- enfermo
- sentirse cheo incluso despois dunha pequena comida,
- falta de apetito
- perda de peso
- dor no estómago ou o esófago
- estreñimiento, diarrea,
- vómitos (normalmente despois de comer, pero con etapas avanzadas, provocadas pola acumulación de alimentos no estómago).
Os pacientes están monitorados para as lecturas inestables de azucre, cuxo nivel está constantemente fluctuando - caendo ou subindo.
PAGA ATENCIÓN! Non prolonga a gastrite nin a úlcera antes do cancro de estómago, é mellor xogalo seguro, pero necesitarás. lea a historia de Galina Savina >>
A gastroparesis é diabética
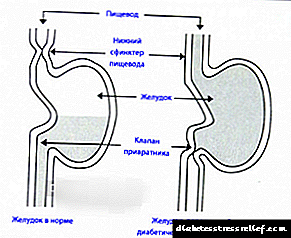 A gastroparesis diabética desenvólvese na diabetes mellitus. Ocorre debido á parálise parcial do estómago causada por danos no nervio que controla o funcionamento dos músculos do órgano. Ocorre durante moito tempo con diabetes progresivo.Provoca saltos nos niveis de azucre no sangue cunha estricta adhesión a unha dieta baixa en carbohidratos, extremadamente difícil de controlar. Hai que ter en conta que na diabetes existe un intercambio de causas e efectos: unha complicación provoca outra.
A gastroparesis diabética desenvólvese na diabetes mellitus. Ocorre debido á parálise parcial do estómago causada por danos no nervio que controla o funcionamento dos músculos do órgano. Ocorre durante moito tempo con diabetes progresivo.Provoca saltos nos niveis de azucre no sangue cunha estricta adhesión a unha dieta baixa en carbohidratos, extremadamente difícil de controlar. Hai que ter en conta que na diabetes existe un intercambio de causas e efectos: unha complicación provoca outra.
Na primeira fase do desenvolvemento, a gastroparesis diabética maniféstase por ardeo frecuente logo de comer, eructos ácidos. Hai unha saturación completa incluso despois de tomar unha pequena fracción de calquera alimento. Pero, en xeral, as manifestacións son puramente individuais. A gastroparesis nunha persoa que non sofre diabetes e nun paciente que está diagnosticado con isto maniféstase de diferentes xeitos. Nun caso, esta é a parálise parcial dos nervios do estómago por razóns individuais, no outro - un estómago debilitado por picos de azucre no sangue.
Gastroparesis idiopática
A patoloxía é común: está diagnosticada nun 36% dos casos. A gastroparesis idiopática é unha función estomacal molesta que perturba o sistema para eliminar alimentos do estómago. Maniféstase na aparición de náuseas, pero pouco frecuente - non máis de 2-3 veces por semana. O vómito a curto prazo é aínda menos común. As exacerbacións ocorren varias veces ao ano. As condicións mentais negativas poden ser os factores causantes da disfunción gástrica: depresión constante, alto nivel de ansiedade.
Diagnóstico da gastroparesis do estómago
Para diagnosticar esta patoloxía en condicións clínicas, úsanse probas que mostran a taxa de paso dos alimentos do estómago e o seu baleirado. Para a proba, o uso estándar de contraste é a cantidade mínima de substancias radioactivas (isótopo), que se engade aos medios necesarios para o seu uso antes do estudo. A radiografía realízase da seguinte forma:
- O paciente bebe un líquido no que se engade bario.
- A suspensión cobre as paredes do estómago e dos intestinos, debido á cal se visualiza o estado do órgano e a súa funcionalidade é rastrexada usando radiografías.
Mediante a manometría gástrica, mídese a actividade muscular do estómago, determinando a velocidade da dixestión. E a electrogastrografía mide a actividade eléctrica do estómago. As probas con respiración, exames por ecografía, endoscopia son métodos que permiten diagnosticar a paresis do estómago, establecer as súas causas e prescribir o tratamento adecuado.
Ao confirmar o diagnóstico, o tratamento é prescrito por un especialista cualificado. Utilízase un tratamento con drogas que acelera a eliminación de alimentos do estómago, aumentando a actividade das contraccións. Pode ser drogas como a eritromicina, a domperidona, a metoclopramida. Tamén se usan medicamentos para reducir as náuseas.
En casos graves extremos, recoméndase unha operación cirúrxica, durante a cal se introduce un tubo especial no intestino para proporcionar ao corpo os nutrientes necesarios sen entrar no estómago.
A enfermidade é difícil de curar completamente, xa que axiña se fai crónica. Pero pode controlar con éxito as súas manifestacións. Se un tracto gastrointestinal é diagnosticado con gastroparesis diabética, é necesario controlar coidadosamente o nivel de azucre, o que minimiza a aparición de exacerbación.
Asegúrese de cambiar a dieta do paciente. Recoméndase empregar métodos que aceleren o proceso de eliminación dos alimentos do estómago. Algúns deles:
- preparados médicos
- exercicios especialmente deseñados que se realizan durante ou despois dunha comida,
- cambio na dieta.
O uso destes métodos é eficaz na diabetes, xa que axuda a equilibrar o nivel de azucre no sangue, como resultado da cal desaparece a manifestación de paresis.
A gastroparesis diabética trátase seguindo unha dieta baixa en carbohidratos e empregando métodos para manter o azucre, contribuíndo á eliminación puntual dos alimentos nos intestinos. Un forte cambio na cantidade de consumo ou na composición da dieta pode levar a unha deficiencia das substancias necesarias polo corpo.Todos os tipos de tratamento e dietas deben realizarse baixo a supervisión dun especialista.
Dietas aplicadas
A miúdo úsanse dietas especiais. Terán prioridade os produtos nos que as graxas e as fibras estean presentes en pequenas cantidades. A comida adoita tomarse en pequenas porcións, mastigando a fondo. Os pratos semi-líquidos e líquidos deben estar presentes na dieta, os produtos máis aceptables para a coherencia coa gastroparesis. O menú non inclúe comida, que é difícil de dixerir. Non é desexable o uso de alimentos sólidos.
O uso de remedios populares
O uso de remedios populares tampouco cura esta enfermidade. Utilízanse varios tipos de herbas que melloran a dixestión e axudan a aliviar os síntomas:
- Cáscara de laranxa, follas de dente de león, angelica activa rapidamente a descomposición e dixestión dos alimentos.
- O espino mantén que os alimentos non se estancen nos intestinos.
Se bebe unha cunca de auga antes de comer, baixada previamente unha porción de limón, isto conducirá a unha mellor absorción de nutrientes dos alimentos.
Todos estes métodos dan bos resultados positivos na loita contra a gastroparesis. A frecuencia de síntomas desta complicación redúcese ata a completa eliminación dos mesmos. O número de casos de diminución do azucre no sangue despois de comer diminúe ou desaparece por completo. Os niveis de azucre pola mañá son normais antes das comidas. Suavízanse as subidas de azucre e o seu nivel normal estabiliza.
As fases iniciais da patoloxía poden eliminarse cambiando o menú, engadindo máis comida líquida á dieta. Non se recomenda a auto-medicación. O tratamento incorrecto ou a súa ausencia poden provocar a aparición de enfermidade de refluxo gastroesofágico.
Gastroparesis: información xeral
Para unha dixestión adecuada, o traballo do tracto gastrointestinal debería semellar ao xogo dunha orquestra: todos os órganos deben cumprir o seu papel correctamente e puntualmente. Se un deles "toma unha nota falsa", sofre toda a sinfonía de asimilación de nutrientes. Unha destas "notas falsas" pode ser a gastroparesis.
Con gastroparesis, as contraccións dos músculos do estómago son debilitadas, o que leva a un atraso nos alimentos. Por mor disto, as seguintes etapas de dixestión son alteradas e aparecen síntomas que poden afectar gravemente a calidade de vida do paciente, incluídos os seus aspectos físicos, emocionais e financeiros. As idiopáticas máis comúns (causas descoñecidas da enfermidade) e gastroparesis diabética.
Que é gastroparesis
A gastroparesis é unha violación da motilidade do estómago, na que o seu funcionamento falla. O estómago é un órgano importante do sistema dixestivo humano que, ao acurtar os músculos, tritura os alimentos sólidos e empúsao ao intestino delgado coa velocidade adecuada. No caso da gastroparesis, estas contraccións musculares ralentízanse, como resultado do que o contido do estómago permanece no seu lumen.
Aínda que a gastroparesis é unha enfermidade relativamente rara, os seus síntomas poden ser bastante debilitantes. Os pacientes a miúdo quéixanse de que as náuseas, molestias e dor abdominal interfiren no traballo, na comunicación e noutros aspectos dunha vida activa.
A gastroparesis considérase unha violación da peristalsis, xa que non hai barreiras físicas para a saída de alimentos do estómago.
En aproximadamente o 36% das causas desta enfermidade, non é posible pescudalo. Entón a gastroparesis chámase idiopática.
Entre os factores etiolóxicos coñecidos na desaceleración da motilidad gástrica inclúense:
- Tipo diabético de gastroparesis: desenvólvese por danos ás fibras nerviosas por niveis elevados de glicosa no sangue. Complicacións das operacións no estómago e outros órganos - a gastroparesis desenvólvese debido a danos ou intersección do nervio vago.Algunhas drogas - por exemplo, analxésicos estupefacientes, algúns antidepresivos. Enfermidades neurolóxicas - por exemplo, a enfermidade de Parkinson, a esclerose múltiple.Escleroderma - a peristalsis do estómago diminúe debido ao dano aos músculos do estrés.
Os síntomas asociados á gastroparesis poden ser de diversa gravidade. A maioría das veces observada:
- Náuseas Vómitos Floración. Saturación temperá. Sensación de estómago completo despois de comer. Dor abdominal.
O vómito gastroparesis normalmente desenvólvese despois de comer. Non obstante, cun curso grave da enfermidade, pode ocorrer sen comer, isto débese á acumulación de secreción no estómago. Dado que o estómago non moe a comida, o vómito normalmente contén grandes alimentos.
Isto pode causar un círculo vicioso: os síntomas máis pronunciados causan ansiedade, o que á súa vez leva a un deterioro aínda peor. Moitas persoas con gastroparesis experimentan depresión.
Os síntomas da gastroparesis tamén se poden observar con outras enfermidades do tracto dixestivo, polo que son necesarios exames adicionais para aclarar o diagnóstico.
Quen está implicado no tratamento?
Os terapeutas e gastroenterólogos están implicados no tratamento de ralentizar o baleirado gástrico.
O cambio de nutrición é un dos primeiros tratamentos para a gastroparesis. O baleirado gástrico prodúcese máis rápido cando hai menos alimento nel, polo que se recomenda aos pacientes comer máis a miúdo e por partes máis pequenas. Tamén facilita o baleirado gástrico ao comer alimentos suaves e líquidos que non requiren moer.
As graxas provocan a liberación de hormonas que retardan a motilidade do estómago, polo que se recomenda usar alimentos con baixo contido. Ademais, os médicos aconsellan que a dieta debe ser baixa en fibra, xa que tamén diminúe o baleiro do estómago.
Os pacientes con gastroparesis deben consumir a maior parte dos alimentos pola mañá. Non deben ir para a cama durante 4-5 horas despois da última comida, xa que en posición supina elimina a axuda gravitacional para baleirar o estómago.
Os pacientes non deben tomar bebidas carbonatadas e alcol, así como fume.
Se é posible descubrir as causas da gastroparesis, o tratamento debe estar dirixido a eliminalas ou controlalas. Por exemplo, a gastroparesis diabética pódese mellorar diminuíndo a glicosa; os pacientes con hipotiroidismo deben tomar hormonas tiroideas.
Ademais, realízase un tratamento sintomático. Para este propósito, solicite:
- O Cisapride é un fármaco bastante eficaz para o tratamento da gastroparesis. Non obstante, o seu uso está limitado ao desenvolvemento de complicacións perigosas, polo que só se prescribe a pacientes con gastroparesis grave, que non poden ser tratados con outros métodos. Domperidona: contribúe á contracción dos músculos do estómago e ao seu baleirado. A metoclopramida - mellora eficazmente a actividade muscular do estómago. O uso deste medicamento tamén pode estar limitado polos seus efectos secundarios. A eritromicina é un antibiótico común que, cando se usa en doses baixas, estimula as contraccións musculares no estómago e no intestino delgado.
Para que estes fármacos funcionen, deben entrar no intestino delgado, desde onde se absorben no torrente sanguíneo. Con gastroparesis grave, o baleirado gástrico está practicamente ausente, polo que os medicamentos deben administrarse por vía intravenosa. Para tal manexo úsase metoclopramida, eritromicina ou sandostatina.
Se os cambios na dieta e a terapia farmacéutica non afectan os síntomas da enfermidade, pódese usar a estimulación eléctrica do estómago. Este método consiste en implantar un pequeno dispositivo baixo a pel do abdome, desde o que dous electrodos saen aos músculos do estómago.
Os impulsos eléctricos procedentes deste dispositivo a través dos electrodos estimulan a contracción muscular, que acelera o baleiro do estómago. Activa e desactiva a estimulación eléctrica dende o exterior. Ás veces, casos graves de gastroparesis son tratados cunha inxección de toxina botulínica na válvula entre o estómago e o duodeno.Esta droga relaxa os músculos do píloro, o que permite que os alimentos saian do estómago. A inxección realízase mediante un endoscopio.
Ás veces os pacientes con gastroparesis requiren tratamento cirúrxico, durante o cal se crea un buraco maior entre o estómago e os intestinos. Estas operacións poden aliviar os síntomas da enfermidade, permitindo que o estómago se baleire máis rápido.
Nutrición integral
Se os pacientes non poden apoiar a inxestión de nutrientes esenciais a través dunha nutrición regular, pode que necesiten enteral. Existen varios métodos para a súa implementación.
Para unha nutrición enteral constante, úsase unha jejunostomía: a eliminación cirúrxica dun burato no intestino á parede abdominal anterior.
Gastroparesis, síntomas e tratamento diabético
A gastroparesis é unha condición na que a capacidade do estómago para purificar o seu contido diminúe, pero non se observa ningún bloqueo. Non se sabe por que ocorre a gastroparesis, pero a condición normalmente é causada por procesos de perturbación dos sinais nerviosos no estómago. A enfermidade adoita converterse nunha complicación da diabetes.
Como se trata a enfermidade?
Un paciente con diabetes debe controlar sempre o azucre no sangue. Prescribir medicamentos como:
- medicamentos colinérxicos que poden actuar sobre os receptores da acetilcolina, eritromicina, metoclopramida, que axuda a baleirar o estómago.
Nalgúns casos, é necesario realizar un procedemento cirúrxico, para crear un burato entre o intestino delgado e o estómago. Isto permite aos alimentos moverse polo tracto gastrointestinal con máis facilidade (cirurxía gastroenterostomía).
Gastroparesis para a diabetes
É xeralmente aceptado que a gastroparesis é unha enfermidade crónica, que non se pode curar, pero pode tentar controlar o curso da enfermidade. Terá que controlar o azucre no sangue. O médico prescribe medicamentos que non empeorarán o estado do estómago, en particular, antidepresivos, medicamentos para baixar a presión arterial e medicamentos para curar a diabetes. Consulte ao seu médico sobre que medicamentos se toman mellor.
Gastroparesis para a diabetes
A gastroparesis é un estómago molesto que poden padecer persoas con diabetes tipo 1 e tipo 2. Con gastroporesis, o baleirado gástrico leva demasiado tempo (vaciado gástrico retrasado). O movemento dos alimentos polo tracto gastrointestinal está controlado polo nervio vago. Se o nervio vago está danado ou deixa de funcionar, os músculos do estómago e dos intestinos non funcionan normalmente e o movemento dos alimentos ralentiza ou detense.
Do mesmo xeito que ocorre con outros tipos de neuropatía, a diabetes pode danar o nervio vago se o nivel de glicosa no sangue permanece alto durante moito tempo. O azucre elevado no sangue provoca cambios químicos nos nervios e nos vasos sanguíneos que transportan osíxeno e nutrientes aos nervios.
Os signos e síntomas da gastroparesis inclúen os seguintes:
- queimaduras, náuseas, vómitos de comida non digerida, sensación de plenitude do estómago cando comeza a perder peso, inflación, glicosa sanguínea inestable (azucre), falta de apetito, cólicas na parede do estómago.
Estes síntomas poden ser leves ou graves, dependendo da persoa.
Complicacións
A gastroparesis pode causar as seguintes complicacións:
- Deshidratación grave. O esgotamento do corpo. A formación de bezoares no estómago. Fluctuacións da glicosa no sangue. Deterioración na calidade de vida.
Prevención
Non é posible previr a maioría dos casos de gastroparesis. Dado que a gastroparesis diabética é consecuencia da neuropatía causada pola diabetes mellitus, aconséllase que os pacientes con esta enfermidade controlen atentamente os niveis de glicosa no sangue para evitar o deterioro da motilidade gástrica.
Gastroparesis diabética, síntomas e tratamento
A gastroparesis é unha condición na que a capacidade do estómago para purificar o seu contido diminúe, pero non se observa ningún bloqueo. Non se sabe por que ocorre a gastroparesis, pero a condición normalmente é causada por procesos de perturbación dos sinais nerviosos no estómago. A enfermidade adoita converterse nunha complicación da diabetes.
Factores de risco
A enfermidade provoca:
- diabetes, esclerose sistémica, gastrectomía (durante a cirurxía para eliminar parte do estómago), medicamentos que bloquean os sinais nerviosos (por exemplo, anticolinérxicos)
Como se manifesta a condición
Os síntomas da enfermidade inclúen:
- hipoglucemia (en pacientes con diabetes mellitus), inchazo, plenitude abdominal prematura despois de comer, perda de peso, náuseas, vómitos.
Como se trata a enfermidade?
Un paciente con diabetes debe controlar sempre o azucre no sangue. Prescribir medicamentos como:
- medicamentos colinérxicos que poden actuar sobre os receptores da acetilcolina, eritromicina, metoclopramida, que axuda a baleirar o estómago.
Nalgúns casos, é necesario realizar un procedemento cirúrxico, para crear un burato entre o intestino delgado e o estómago. Isto permite aos alimentos moverse polo tracto gastrointestinal con máis facilidade (cirurxía gastroenterostomía).
Gastroparesis para a diabetes
É xeralmente aceptado que a gastroparesis é unha enfermidade crónica, que non se pode curar, pero pode tentar controlar o curso da enfermidade. Terá que controlar o azucre no sangue. O médico prescribe medicamentos que non empeorarán o estado do estómago, en particular, antidepresivos, medicamentos para baixar a presión arterial e medicamentos para curar a diabetes. Consulte ao seu médico sobre que medicamentos se toman mellor.
Medicamentos para gastroparesis: efectos esperados e secundarios
Os medicamentos prescritos poden estimular a contracción dos músculos do estómago, mellorar o seu baleirado, reducir a condición de náuseas e vómitos. Pero pode ter efectos secundarios como fatiga, ansiedade, coordinación deteriorada, depresión, somnolencia.
Amosouse nutrición médica
É moi importante para os pacientes con diabetes controlar os síntomas da gastroparesis, para controlar como e que se come. É mellor comer pequenas comidas seis veces ao día. Neste caso, haberá menos alimento no estómago, non haberá glute, a comida sairá do estómago máis rápido.
Gastroparesis para a diabetes
A gastroparesis é un estómago molesto que poden padecer persoas con diabetes tipo 1 e tipo 2. Con gastroporesis, o baleirado gástrico leva demasiado tempo (vaciado gástrico retrasado). O movemento dos alimentos polo tracto gastrointestinal está controlado polo nervio vago. Se o nervio vago está danado ou deixa de funcionar, os músculos do estómago e dos intestinos non funcionan normalmente e o movemento dos alimentos ralentiza ou detense.
Do mesmo xeito que ocorre con outros tipos de neuropatía, a diabetes pode danar o nervio vago se o nivel de glicosa no sangue permanece alto durante moito tempo. O azucre elevado no sangue provoca cambios químicos nos nervios e nos vasos sanguíneos que transportan osíxeno e nutrientes aos nervios.
Os signos e síntomas da gastroparesis inclúen os seguintes:
- queimaduras, náuseas, vómitos de comida non digerida, sensación de plenitude do estómago cando comeza a perder peso, inflación, glicosa sanguínea inestable (azucre), falta de apetito, cólicas na parede do estómago.
Estes síntomas poden ser leves ou graves, dependendo da persoa.
Complicacións
A gastroparesis pode dificultar a xestión da diabetes. I.e. Os niveis de glicosa no sangue serán difíciles de regular. Cando a comida que se conservou no estómago entra no intestino delgado e é absorbida, aumentan os niveis de glicosa no sangue.
Estudo da radiografía de bario
Despois de xaxún durante 12 horas, beberás un espeso líquido que contén bario, que cobre o interior do estómago, o que o fai ben visible nas radiografías. Despois de 12 horas de xaxún, o estómago quedará baleiro. Se as radiografías mostran comida no estómago, é probable que a gastroparesis do estómago.
Escaneo de radioisótopo do estómago
Comerás alimentos que conteñan un isótopo radioactivo: unha sustancia lixeiramente radioactiva que se amosará nunha pescuda. A dose de radiación dun isótopo radioactivo é pequena e non é perigosa. Despois de comer, estarás baixo unha máquina que detecta un isótopo radioactivo e mostra comida no estómago. Ademais, o isótopo mostra a taxa de baleirado gástrico. A gastroparesis diagnostícase se máis da metade dos alimentos permanecen no estómago despois de dúas horas.
O mellor tratamento para gastroparesis en diabéticos é un control estrito do azucre no sangue. Debe seguir unha dieta, inxección oportuna de insulina e tomar comprimidos para o azucre. En casos graves, a gastroparesis trátase con nutrición intravenosa ou un tubo de alimentación.
Se tes gastroparesis, a túa comida absorbe máis lentamente. Para controlar mellor a glicosa no sangue, quizais Necesitas probar o seguinte:
- tome insulina máis a miúdo, toma insulina despois das comidas, non antes, verifique o nivel de glicosa no sangue despois das comidas e axuste a dose de insulina cando sexa necesario.
O seu médico daralle instrucións específicas segundo o curso da enfermidade. No tratamento da gastroparesis úsanse diversos fármacos. Consulte a un médico para atopar o mellor tratamento.
O cambio de hábitos alimentarios pode axudar a controlar a gastroparesis. O seu médico ou nutricionista pode darlle instrucións específicas para mellorar a súa condición. Debe comer menos comida á vez. Por exemplo, coma seis pequenas porcións de comida ao día en vez de tres grandes comidas. Tamén cómpre comer lentamente, sentarse xusto despois de comer, pasear despois de comer.
O seu médico tamén pode recomendarlle que exclúa os alimentos con alto contido de graxa e de fibra. Os alimentos graxos frean a dixestión. A fibra tamén pode ser difícil de dixerir, o que contribúe á formación de depósitos de bezoar. Dependendo da gravidade da enfermidade, o seu médico pode recomendar probar alimentos líquidos ou prescribir medicamentos que aceleren a dixestión.
Tubo de alimentación
Se outros métodos non funcionan, pode ser necesaria a cirurxía para inserir o tubo de alimentación. Este proceso chámase eunostomía. O tubo insírese a través da pel no estómago no intestino delgado. O tubo de alimentación permítelle colocar nutrientes directamente no intestino delgado, evitando o estómago.
Ao evitar a fonte do problema (estómago), os nutrientes e medicamentos entréganse directamente ao intestino delgado. Estará convencido de que estes produtos son dixeridos rapidamente e entregados ao sangue. A ejunostomía pode ser temporal e úsase só se é necesario, cando a paresis é grave.
É importante notar que na maioría dos casos, a paresis do estómago é unha condición crónica. O tratamento axuda a xestionar a gastroparesis para que poida estar saudable e cómodo.
Gastroparesis diabética: que é?
A gastroparesis diabética é unha das consecuencias da diabetes. Aparece nun contexto de niveis de azucre constantemente elevados despois do curso dos procesos diabéticos no corpo durante varios anos.
Cando se produce a gastroparesis, ocorre unha parálise parcial do estómago, como resultado da que o alimento permanece dentro do órgano máis tempo que nas persoas sanas.
O curso de tales procesos no corpo afecta negativamente ao traballo dos nervios, responsables da liberación de encimas e ácidos, así como do control dos músculos, que aseguran o normal desenvolvemento do proceso de dixestión dos alimentos.A complicación pode afectar tanto aos órganos individuais (estómago, intestinos) como a todos os compoñentes do sistema dixestivo.
Por regra xeral, as manifestacións iniciais da gastroparesis diabética indícanse por perda de sensibilidade, reflexos debilitantes e pés secos.
Características da enfermidade na diabetes tipo 1 e tipo 2
Para os pacientes con diabetes tipo 1, a enfermidade é un problema demasiado grande debido á incapacidade do corpo para segregar insulina.
En contraste con este grupo de pacientes, os propietarios da diabetes tipo 2 teñen moito menos problemas, xa que nesta situación o páncreas aínda non parou o proceso natural de síntese hormonal.
Normalmente, a síntese de insulina prodúcese cando o alimento pasa do estómago aos intestinos. Ata que isto suceda, o nivel de azucre segue sendo baixo. Sujeto a dieta, o paciente necesita doses baixas de insulina.
En pacientes con diabetes tipo 1 e tipo 2, pode haber un aumento do nivel de azucre pola mañá cun estómago baleiro. Isto sucede en situacións nas que a cea de onte permaneceu máis tempo no estómago do habitual, o proceso de dixestión tivo lugar pola noite. A inxestión tardía de alimentos tamén pode afectar isto dun xeito similar.
En pacientes que padecen enfermidade tipo 2, é posible manter os niveis normais de azucre.
A ausencia de disturbios é posible só nos casos en que o baleiro do estómago despois de comer se produce ao mesmo ritmo.
Non obstante, se o rendemento das masas alimentarias é demasiado rápido, producirase un forte aumento do azucre, que só se pode eliminar cunha inxección de insulina.
A razón principal para a aparición de tal desviación é un nivel elevado de azucre constantemente elevado e un funcionamento deteriorado do sistema nervioso debido ao curso da diabetes.
Hai enfermidades e condicións que poden acelerar o desenvolvemento da gastroparesis. Estes inclúen:
- úlcera do estómago
- unha variedade de enfermidades vasculares,
- enfermidades gastrointestinais
- hipotiroidismo
- anorexia nerviosa
- estrés constante
- esclerodermia
- efectos secundarios das drogas deseñadas para normalizar a presión arterial,
- lesións no intestino ou no estómago,
- outras desviacións.
Nalgúns casos, o desenvolvemento dunha enfermidade pode provocar unha combinación de factores.
A aparición de gastroparesis pode provocar un consumo excesivo de bebidas alcohólicas, café, alimentos graxos. Polo tanto, recoméndase un consumo moderado destes produtos incluso para persoas saudables.
Na fase inicial do curso da enfermidade, o paciente pode queixarse de azia constante.
Tamén ten eructos e sensación de estómago completo, aínda que a cantidade de alimentos consumidos fose pequena. Tamén pode causar náuseas, vómitos, inchazo, estreñimiento ou diarrea.
En cada caso individual, os síntomas polos que se fai sentir a complicación son estrictamente individuais.
A gastroparesis diabética pode causar un forte cambio nos niveis de azucre. Ante tal enfermidade, a consecución de indicadores normais será extremadamente difícil, aínda que o paciente cumpra unha dieta estrita.
As consecuencias
Dado que a gastroparesis provoca un estancamento dos alimentos no estómago, comeza a súa caries.
Debido a tales procesos, créase un ambiente ideal para a propagación de bacterias nocivas no tubo dixestivo. Ademais, restos de alimentos sólidos acumulados no seu interior bloquean o paso ao intestino delgado, o que complica aínda máis a eliminación de restos de alimentos do estómago.
Outro problema inevitable que a gastroparesis crea é un aumento dos niveis de azucre. O certo é que o estómago non ten tempo para dixerir a cantidade necesaria de alimentos durante un determinado período, o que non coincide co volume de insulina producido.
Por este motivo, é extremadamente difícil controlar os niveis de azucre. Este problema é especialmente agudo para pacientes con diabetes tipo 1.
Os pacientes con diabetes tipo 2 poden controlarse seguindo unha dieta baixa en carbohidratos e empregando pequenas doses de inulina. Se se usan grandes doses, evitar a hipoglucemia será extremadamente difícil.
Tratamento de drogas
É importante saber! O problema con niveis de azucre co paso do tempo pode levar a unha serie de enfermidades, como problemas de visión, pel e cabelo, úlceras, gangrena e incluso tumores cancerosos. A xente ensinoulle experiencia amarga para normalizar os niveis de azucre ...
Hoxe en día non existe ningún método específico que poida eliminar de forma rápida e eficaz as manifestacións da gastroparesis diabética. Polo tanto, en cada caso, o médico selecciona individualmente un conxunto de medicamentos para o paciente.
Por regra xeral, tales pacientes son medicamentos recetados cuxa acción está dirixida a estimular a motilidade do estómago, así como a reducir manifestacións como vómitos, náuseas e sensación de estómago completo.
Cando gastroparesis, é necesario poñer énfase no alimento líquido
Ademais, os pacientes reciben unha dieta que inclúe as seguintes regras:
- a comida debe ser fraccionada e frecuente,
- Deben evitarse os alimentos graxos e os alimentos con fibra (é dicir, algúns vexetais e froitas cruas),
- é necesario facer que o principal compoñente da dieta sexa líquido e semilíquido.
En casos clínicos especialmente difíciles, os médicos recorren a medidas extremas: a introdución cirúrxica dun tubo alimentario nos intestinos.
Métodos alternativos de tratamento
Na fase inicial, é completamente posible desfacerse da enfermidade a si mesmo, empregando receitas alternativas.
As axudas á dixestión inclúen:
- cascas de laranxa,
- alcachofa
- follas de dente de león
- angelica.
Tamén para evitar o estancamento dos alimentos no estómago axudará o espino chinés e un vaso de auga cunha porción de limón borracho antes das comidas. Os métodos listados axudarán a configurar o tracto dixestivo para a inxestión e o bo funcionamento.
O uso de remedios populares é individual. Polo tanto, antes de comezar o tratamento coa axuda de receitas da "avoa", asegúrese de consultar a un médico. O especialista axudará a escoller o remedio popular adecuado e tamén axudará a determinar a dosificación do produto e a intensidade do tratamento.
Ademais do uso de remedios populares, o exercicio físico tamén dá un bo efecto na loita contra a gastroparesis diabética. Incluír camiñar (ou correr) despois da cea na túa rutina diaria.
Ademais, o estómago mellorará o seu funcionamento por inclinacións profundas cara a atrás e cara atrás e retracción do abdome durante 4 minutos (durante este tempo debería ter tempo para facer polo menos 100 retractos).
Prevención
Para evitar a aparición de gastroparesis diabética, recoméndase seguir unha dieta (consumir menos alimentos graxos, café e alcol), controlar constantemente o nivel de azucre no sangue e tamén realizar exercicios físicos enumerados anteriormente, que permiten a activación dos músculos do estómago.
Se se detecta unha enfermidade nun primeiro momento, é posible eliminar completamente a desviación e evitar o seu desenvolvemento.
Sobre os síntomas, tratamento e dieta para gastroparesis diabética no vídeo:
Para non prexudicar a súa saúde e non agravar aínda máis o seu estado, non se recomenda elixir un método de tratamento a si mesmo. Para obter un consello profesional, póñase en contacto co seu médico.
Síntomas e tratamento da gastroparesis diabética do estómago
Gastroparesis diabética - Unha enfermidade que se produce debido ao prolongado curso de diabetes mellitus e ao funcionamento deficiente do sistema nervioso.
É unha parálise parcial dos músculos gástricos, afectando negativamente o proceso dixestivo.
É por iso que esta enfermidade adoita vir acompañada dalgunhas outras patoloxías do tracto gastrointestinal.
Causas da patoloxía
Hai varias razóns que contribúen ao desenvolvemento da gastroparesis diabética:
- unha complicación da diabetes - o azucre elevado no sangue leva a danos nos tecidos nerviosos,
- procesos inflamatorios no páncreas que afectan negativamente o traballo do estómago,
- uso incontrolado ou prolongado de medicamentos - antidepresivos, pastillas para durmir,
- complicación despois da cirurxía - dano ao nervio vago,
- enfermidades do sistema nervioso - enfermidade de Parkinson, vertedura,
- quimioterapia
- falta de nutrientes no corpo
- condicións estresantes.
A gastroparesis diabética na maioría dos casos ocorre como resultado dun longo curso de diabetes. Moitas veces pode ir acompañado de parálise do intestino ou do esófago.
Diagnóstico e tratamento
A gastroparesis diabética é diagnosticada polos resultados dun exame paciente e un exame instrumental. Métodos de diagnóstico:
- Radiografía: unha avaliación da membrana mucosa realizada con suspensión de bario,
- Exame por ultrasóns do estado do sistema dixestivo,
- manometría gástrica: medición da presión do tracto dixestivo,
- Fibroesofagogastroduodenoscopia - valoración do estado do estómago, tomando unha biopsia,
- proba do sangue: determinación do azucre no sangue
- proba de respiración: contando a velocidade do movemento intestinal.
Os métodos para tratar a forma diabética da enfermidade varían segundo os resultados do estudo. Na maioría das veces, consisten en tomar medicamentos que melloren a motilidade gástrica e diminúen o azucre no sangue.
Selecciónase un tratamento individual para cada paciente, dirixido a eliminar as causas e síntomas da gastroparesis.
Medicamentos que alivian os síntomas da enfermidade:
- Eritromicina: un antibiótico prescrito en pequenas doses para estimular a contracción muscular dos órganos dixestivos,
- Metoclopramida: acelera o fluxo de alimentos no intestino delgado,
- Domperidona - mellora a actividade muscular do estómago.
Con vómitos que se producen despois de comer, prescríbense todos os medicamentos contra a diabetes e as drogas que melloran o funcionamento do estómago en forma de xaropes. Así, as drogas son absorbidas máis rápido e evitan a aparición de vómitos.
Cun estado normal prolongado durante a gastroparesis diabética, segundo as indicacións do médico, pode que se deixen algúns medicamentos que alivian os síntomas, como Motilium ou Metoclopramide.
Dieta terapéutica
A gastroparesis diabética implica unha dieta obrigatoria e regras nutricionais. Para iso, recoméndase comer a miúdo, pero en racións pequenas, o que ademais impide o desenvolvemento dun estado de hipoglucemia.
A comida debe ser líquida e suave, debe masticarse con coidado. Con suxeición a todas as recomendacións establecidas, o vaciado gástrico producirase máis rápido.
Algunhas regras para manter unha dieta para gastroparesis contra a diabetes:
- antes de comer, debes beber 1-2 vasos de líquido non azucrado, a mellor opción é a auga simple ou mineral,
- os alimentos ricos en fibra son mesturados nun liquidificador,
- só se permiten pratos de carne picada e carne con pouca graxa,
- a última cea debe ter lugar non máis tarde de 4-5 horas antes de durmir.
Tirar o abdome ou camiñar mellorará o estómago. Tales exercicios xunto cunha dieta poden mellorar significativamente o estado do paciente.
Características da enfermidade
A gastroparesis diabética é unha enfermidade na que se produce unha parálise incompleta dos músculos do estómago. Isto vén acompañado de dificultades no proceso de dixestión dos alimentos e o seu posterior movemento cara ao intestino. Con gastroparesis diabética, é posible avanzar en varias patoloxías gastrointestinais.
A enfermidade desenvólvese nun contexto de aumento da concentración de azucre no sangue. Non aparece ao instante, o proceso leva varios anos. Moitas veces as complicacións experimentan as persoas dependentes da insulina.En diabéticos con enfermidade tipo 2, a gastroparesis desenvólvese con moita menor frecuencia.
En persoas saudables, os músculos do estómago contraen, mentres que a comida é procesada e as porcións móvense nos intestinos. Na diabetes, o sistema nervioso perturba, incluída a regulación do funcionamento do tracto gastrointestinal.
Isto débese a que unha maior concentración de glicosa pode provocar danos no nervio vago. Están afectados os nervios responsables da síntese de ácidos, encimas e músculos que están implicados no proceso de dixestión.
Os problemas poden comezar en calquera parte do tracto gastrointestinal.
Signos de enfermidade
Os diabéticos deben saber como pode producirse a gastroparesis na diabetes. Se o paciente tivo unha historia de perda de sensación, houbo un deterioro en reflexos, pés secos, entón poden aparecer problemas dixestivos.
Os signos de gastroparesis inclúen:
- burping ou salouco
- náuseas despois de comer, vómitos,
- a sensación de plenitude do estómago despois das primeiras culleres,
- dor e molestias no estómago despois de comer,
- perda notable do apetito,
- azia constante
- inchazo
- diarrea
- estreñimiento
- salta na concentración de glicosa incluso con estricta adhesión á dieta recomendada.
Con calquera violación da dieta, os síntomas da gastroparesis empeoran. O estado empeora despois de comer alimentos fritos, magdalenas, alimentos graxos, fibrosos, refrixerantes. A gravidade dos síntomas depende da gravidade da enfermidade e das características do corpo.
Nas fases iniciais, os médicos non sempre poden sospeitar do desenvolvemento da gastroparesis. Un trazo característico da enfermidade é que é case imposible manter un nivel normal de glicosa.
Causas da enfermidade
Dado que lonxe de todos os diabéticos desenvolven gastroparesis, é preciso descubrir que outros factores provocadores existen. A razón principal é unha violación do funcionamento do sistema nervioso e un dano ao nervio vago. Pero a miúdo a enfermidade aparece en pacientes nos que:
- problemas co tracto gastrointestinal,
- hipotiroidismo
- úlcera gástrica,
- enfermidade vascular
- esclerodermia,
- hai antecedentes de lesións no estómago, intestinos,
- anorexia desenvolvida nerviosamente,
- estrés grave.
A gastroparesis pode ser unha complicación do uso de medicamentos antihipertensivos. Nalgúns casos, a causa é unha combinación de factores, polo que para comprender, por mor de que xurdiron problemas é necesario xunto co médico.
Con excesivo entusiasmo polo café, os alimentos graxos, o alcohol, aumenta a probabilidade de desenvolver gastroparesis. Ao final, tal alimento empeora a condición do estómago.
Características importantes
Os pacientes con enfermidade dependente da insulina deben recibir insulina antes das comidas. Na diabetes tipo 2, os pacientes beben medicamentos especiais deseñados para estimular a produción de insulina e mellorar o proceso de absorción das células. Ao mesmo tempo, o alimento debe entrar no corpo, se está ausente, o nivel de azucre pode baixar a un nivel crítico.
A enfermidade gastroparesis caracterízase por que os alimentos deixan de ser normalmente absorbidos no corpo. Isto afecta negativamente á túa saúde. Con esta enfermidade, os alimentos do estómago aos intestinos poden entrar de inmediato, ou quizais despois duns días. A falta de comida, os diabéticos presentan signos de hipoglucemia. A medida que o alimento se move cara aos intestinos, a hiperglicemia pode desenvolverse.
En pacientes con diabetes tipo 2, a gastroparesis causa moito menos problemas que en pacientes con diabetes dependente da insulina. De feito, cunha forma independente da insulina da enfermidade, o proceso de síntese natural da hormona non se perturba (coa excepción da enfermidade de forma severa). Polo tanto, a súa produción comeza no momento en que a comida pasa do estómago aos intestinos.
Se o baleiro gástrico é máis lento do normal, pero ao mesmo ritmo, o azucre en diabéticos con diabetes tipo 2 permanecerá ao mesmo nivel. Pero nos casos nos que a comida se introduce aos intestinos en porcións moi grandes, a concentración de azucre aumenta intensamente. O diabético non pode compensar de forma independente a hiperglicemia.
Con esta enfermidade, pódese observar niveis altos de azucre pola mañá. Isto débese a que a comida pola noite non entra de inmediato nos intestinos e comeza a ser dixerida. O proceso comeza pola noite ou pola mañá. Polo tanto, despois do sono, o azucre é elevado.
Diagnóstico da enfermidade
Para determinar a gastroparesis diabética, é necesario un exame e interrogación do paciente por gastroenterólogos. Os médicos deben realizar un diagnóstico diferencial con outras patoloxías. E para un diagnóstico preciso, é necesario un auto-seguimento total dos niveis de glicosa no sangue. A observación realízase durante varias semanas.
Ao controlar a condición, o paciente debe comprobar regularmente a concentración de azucre:
- 1-3 horas despois de comer comida, os valores de azucre seguen sendo normais (non teñen por que ser os mesmos),
- despois dunha comida, non se produce un salto na glicosa, pero a súa concentración aumenta 4-6 horas despois da comida,
- Os indicadores de azucre en xaxún son bastante altos, pero é imposible prevelos con antelación, cambian día a día.
A gastroparesis diabética pódese sospeitar pola presenza de 2-3 destes signos. Pero o síntoma diagnóstico máis preciso é o aumento de azucre da mañá.
Normalmente, cando se produce a gastroparesis, o paciente non pode controlar a concentración de glicosa, comeza a aumentar a cantidade de medicamentos para reducir o azucre empregados. Como resultado, a condición só empeora: os saltos de azucre fanse permanentes.
Recoméndase que os pacientes dependentes da insulina fagan tal experimento. Débese saltar unha comida nocturna, tampouco se debe administrar insulina. Pero pola noite deberías facer unha inxección de insulina, tomar as drogas necesarias para reducir o azucre.
Comprobe o nivel de glicosa despois de tomar medicamentos (inxección de insulina) e pola mañá cun estómago baleiro. Cun curso normal de diabetes sen prexudicar o funcionamento dos músculos do tracto gastrointestinal, os indicadores deberían ser normais.
Con gastroparesis, reducirase a concentración de azucre.
Tamén se recomenda aprazar a cea antes e observar cambios nos niveis de azucre. Se o azucre permanece normal pola mañá sen comida nocturna e se levanta pola mañá coa cea, o médico pode diagnosticar gastroparesis diabética.
Por separado, os médicos prescriben tales exames.
- Radiografía usando suspensión de bario. Este estudo permítenos excluír cambios obstructivos no esófago e avaliar o seu estado.
- Realización de manometría gástrica. Durante o procedemento, avalíase a presión en diferentes partes do tracto gastrointestinal.
- Usando o ultrasonido, podes ver os contornos dos órganos internos.
- Exame endoscópico do tracto dixestivo superior. Durante o procedemento, avalíase o estado da superficie interna do estómago.
- Realización de electrogastroenterografía. O exame permítelle medir a actividade eléctrica do estómago.
O gastroenterólogo debe comprobar se hai úlceras de estómago, alerxias ao glute, aumento da irritabilidade gastrointestinal e hernia hiatal.
Tácticas de tratamento
Ao confirmar a gastroparesis diabética, hai que lembrar que é imposible normalizar o estado cambiando a dose de insulina. Isto só levará a picos de azucre e un empeoramento da condición do diabético. Segue o outro camiño. O paciente debe mellorar o proceso de baleirar o estómago e mover os alimentos aos intestinos.
Despois de confirmar o diagnóstico, debes comezar a vixiar estrictamente o modo de vida.A razón principal é a interrupción do nervio vago. Se pode restaurar a súa función, entón pode normalizar o traballo do estómago e o estado dos vasos sanguíneos e do corazón.
Os médicos distinguen 4 grupos de métodos dirixidos a normalizar a condición:
- terapia farmacéutica
- realizar exercicios físicos especiais despois de comer,
- pequenos cambios na dieta
- unha revisión completa do esquema nutricional, o uso de alimentos en forma líquida ou semilíquida.
Pero pode obter resultados significativos da terapia se usa todos os métodos en combinación.
Para o tratamento prescríbense medicamentos especiais que aceleran o proceso de dixestión dos alimentos. Con formas suaves de gastroparesis, só tes que beber comprimidos durante a noite. Despois, a cea é a peor dixerida. Quizais isto débese a unha diminución da actividade dos pacientes pola noite.
Os medicamentos están dispoñibles en forma de xaropes ou comprimidos. A eficacia destes últimos é moito menor, polo tanto, é preferible empregar formas líquidas de medicamentos.
Pódense prescribir tales medios:
- Motilium (domperidona),
- Metoclopramida
- Tabletas masticables enriquecidas con enzimas baixo o nome SuperPapayaEnzymePlus,
- "Acidina-pepsina" (clorhidrato de betaína en combinación con pepsina).
Os pacientes con exercicio poden comezar a realizar por conta propia. A eficacia deste método é maior en comparación co uso de medicamentos. Os diabéticos deben realizar exercicios especiais que aceleren o proceso de evacuación de alimentos nos intestinos despois de que entren no estómago. Permiten fortalecer as paredes do estómago, que se fan lentas e normalizar a dixestión.
- O mellor método para axudar a comezar o estómago é camiñar. Está sentado ou deitado despois de comer, especialmente despois da cea, está prohibido.
- A retracción abdominal intensiva tamén é útil - isto debe facerse inmediatamente despois de comer. En 4 minutos, o estómago debe tirarse en máis de 100 veces.
- Mellora o proceso de avance dos alimentos inclinándose cara a adiante. 20 repeticións son suficientes.
Realiza unha carga tan específica con regularidade.
Na gastroparesis diabética, recoméndase goma de mascar: isto permite estimular a contracción dos músculos lisos do estómago.
A dieta dos pacientes non debe ser comida fibrosa e graxa, é difícil dixerilas, o proceso de dixestión diminúe. Débese preferencia aos alimentos en forma líquida e semilíquida.
Gastroparesis diabética: que é, síntomas e tratamento da paresis
A diabetes mellitus é unha enfermidade moi perigosa, xa que moitas outras complicacións se desenvolven contra os seus antecedentes. Entón, a hiperglicemia crónica adoita vir acompañada de angiopatía, retinopatía, nefropatía e gastroparesis diabética. Ademais, o curso da enfermidade adoita acompañar varias patoloxías á vez, que ás veces levan á morte.
A gastroparesis é unha parálise parcial do estómago, o que leva a un lento baleiro do estómago despois de comer. A aparición desta complicación débese a un índice de glicosa en sangue constantemente aumentado, o que ten un efecto adverso sobre o funcionamento do SN.
Tales fallos afectan as fibras nerviosas responsables da síntese de ácidos, encimas e músculos implicados no funcionamento dos órganos dixestivos. É de destacar que a gastroparesis diabética pode afectar non só a calquera órgano dixestivo, senón a todo o tracto dixestivo.
Causas e signos
O factor principal na aparición da síndrome nerviosa é a glicosa elevada no sangue cando un nervio vago está danado. Outras causas tamén contribúen á paresis: hipotiroidismo, traumatismo e enfermidades gastrointestinais (úlceras), patoloxías vasculares, estrés, anorexia nervosa, esclerodermia, efectos secundarios dos medicamentos que normalizan a presión arterial.
Ás veces a gastroparesis na diabetes ocorre nun contexto de varios factores predispoñentes.Por exemplo, unha persoa que abusa de alimentos graxos, bebidas de café e alcol ten un alto risco de desenvolver tal enfermidade.
Cómpre lembrar que a forma diabética de paresis difire da habitual, xa que o estómago se debilita en pacientes con hiperglicemia crónica. E no segundo caso, só se nota a parálise incompleta do órgano.
Dado que o baleiro do estómago é lento, o paciente experimenta unha sensación de plenitude despois dunha comida, durante unha pausa e incluso durante unha nova comida. Polo tanto, incluso unha pequena porción de alimentos provoca unha sensación de pesadez no abdome superior.
Con un agravado curso da enfermidade, varias porcións de comida recóllense ao estómago á vez. Neste caso, desenvólvense os seguintes síntomas:
- diarrea
- dor
- cólicos
- flatulencia
- burping.
Ademais, a demora no baleiro do estómago ten un efecto negativo sobre os procesos de asimilación dos alimentos, o que afecta negativamente á saúde xeral do paciente.
É de destacar que a forma inicial de gastroparesis só se pode detectar cun seguimento constante dos valores de glicosa.
Xa que a síndrome neurolóxica complica o proceso de rastrexo dos niveis de azucre. A situación agrávase aínda máis polo incumprimento da dieta correcta.
O efecto da gastroparesis na glicemia e as características do seu curso no segundo tipo de diabetes
Cando un diabético inxecta insulina antes das comidas ou usa medicamentos que activan a produción de insulina pancreática, entón o contido de glicosa estabiliza. Pero se tomas medicamentos ou unha inxección de insulina facíase sen comer alimentos, entón a concentración de azucre pode diminuír moito. E a gastroparesis na diabetes tamén provoca hipoglucemia.
Se o estómago funciona correctamente, despois da comida segue inmediatamente aos intestinos. Pero no caso da paresis diabética, a comida pode estar nos intestinos nunhas horas ou incluso días.
Este fenómeno adoita levar a unha forte diminución da concentración de azucre no sangue, que se produce despois de 60-120 minutos. despois de comer. E despois das 12 horas, cando os alimentos entran nos intestinos, os niveis de azucre, pola contra, aumentan significativamente.
Con diabetes tipo 1, o curso da gastroparesis é moi problemático. Non obstante, cunha forma independente da insulina da enfermidade, o páncreas produce de forma independente unha hormona, polo que un paciente cunha paresis do tracto dixestivo séntese moito mellor.
A produción de insulina prodúcese cando o alimento entra do estómago aos intestinos. Mentres o alimento está no estómago, obsérvase unha baixa concentración de glicosa basal. Non obstante, cando o paciente segue os principios da terapia dietética para a diabetes, necesita unha cantidade mínima de hormona, o que non contribúe á aparición de hipoglucemia.
Se o estómago se baleira lentamente, a velocidade deste proceso é a mesma. Non obstante, na diabetes tipo 2, os niveis de glicosa no sangue son normais. Pero no caso dun baleiro brusco e repentino, as lecturas de glicosa poden aumentar notablemente. Ademais, esta condición non se detén antes da introdución dunha inxección de insulina.
É de destacar que a gastroparesis diabética pode ser unha causa que afecta o aumento da concentración de azucre na mañá antes do almorzo.
Polo tanto, se despois da cea a comida permaneceu no estómago, o proceso dixestivo levarase a cabo pola noite e os niveis de azucre despois de espertar serán sobreestimados.
Exercicio e dieta
Con gastroparesis diabética, debería facerse unha ximnasia especial, coa que pode fortalecer as paredes gástricas lentas. Isto permitirá establecer o traballo habitual do corpo e contribuír ao rápido baleirado.
O exercicio máis sinxelo é un paseo despois dunha comida, que debe durar polo menos 60 minutos. O mellor é pasear despois da cea. E os diabéticos que se senten ben poden facer trote lixeiro.
A retracción profunda do abdome tamén axudará aos movementos intestinais rápidos. Este exercicio realízase despois de comer.Para conseguir o efecto desexado, é necesario facelo regularmente e despois dun par de semanas os músculos e as paredes do estómago se farán máis fortes, o que terá un efecto positivo no proceso de dixestión.
O exercicio debe realizarse 4 minutos. Durante esta cantidade de tempo, o estómago debe retraerse polo menos 100 veces.
Ademais, é útil facer pendentes profundas cara adiante e cara atrás, o que mellorará o avance dos alimentos ao longo do tracto gastrointestinal. O exercicio debe facerse todos os días polo menos 20 veces.
Para eliminar os desagradables síntomas da gastroparesis diabética, é importante seguir unha dieta especial e cumprir certas regras:
- antes de comer, debes beber 2 cuncas de auga ou té sen azucre,
- se non hai necesidade dunha inxección de insulina antes da comida, entón as comidas deberían aumentarse ata 4-6 lanches ao día,
- os alimentos ricos en fibras deben ser moídos antes do uso,
- a última comida non debe ser máis tarde de 5 horas antes de durmir,
- As variedades de carne indixíbeis deben descartarse (carne de porco, caza, carne de vacún),
- non coma esquíos para cear,
- toda a comida debe ser mastigada polo menos 40 veces.
Débese preferencia ás carnes dietéticas (polo, pavo, coello) picadas nunha picadora de carne. É mellor non comer marisco ata a recuperación completa.
Se a terapia dietética non trae resultados adecuados, o paciente é transferido a alimentos semilíquidos ou líquidos.
Non hai moita xente sabe que o chicle é un remedio eficaz para a gastroparesis. Despois de todo, estimula o proceso de contracción muscular lisa nas paredes gástricas, debilitando a válvula pilórica.
Ao mesmo tempo, non debe preocuparse polo nivel de azucre, xa que unha placa de masticación contén só 1 g de xilitol, o que non ten un efecto significativo na glicemia. Polo tanto, despois de cada comida, debes mastigar a goma durante aproximadamente unha hora. este artigo proporcionará información adicional sobre as complicacións da diabetes.
Indique o seu azucre ou selecciona un xénero para recomendacións Buscando non atopado Mostrando Buscando non atopado Mostrando Buscando non atopado
Síntomas da gastroparesis diabética
Na fase inicial, a enfermidade é case asintomática. Só nas formas severas a gastroparesis pode ser recoñecida polos seguintes signos:
- Acidez e estragos despois de comer,
- Unha sensación de pesadez e plenitude do estómago incluso despois dun lanche lixeiro,
- Estreñimiento, seguido de diarrea,
- Amado, mal sabor de boca.
Se os síntomas están ausentes, a gastroparesis pódese diagnosticar cun nivel de glicosa en sangue deficiente. A gastroparesis dietética dificulta o mantemento do azucre no sangue normal, aínda que un paciente diabético segue unha dieta baixa en carbohidratos.
Efecto sobre o azucre no sangue
Para comprender como o contido de glicosa no sangue depende do baleiro do estómago, primeiro debes descubrir o que sucede no corpo dun paciente que sofre diabetes tipo 1.
Antes de comer, debe inxectarse insulina de acción rápida.
Despois da inxección, o paciente debe comer algo. Se isto non sucede, o azucre no sangue comezará a diminuír e pode provocar hipoglucemia.
Con gastroparesis dietética, cando a comida permanece non digerida no estómago, practicamente o mesmo sucede. O corpo non recibiu os nutrientes necesarios, desenvólvese unha hipoglucemia.
A pesar de que a insulina foi administrada a tempo segundo todas as regras, a comida tivo lugar.
O problema é que un diabético nunca pode saber exactamente cando exactamente o estómago moverá a comida aínda máis e baleira. Neste caso, podería inxectar insulina máis tarde. Ou en lugar dun medicamento de acción rápida, use un medicamento de acción media ou longa.
Pero o insidioso é que a gastroparesis diabética é un fenómeno imprevisible. Ninguén pode dicir con certeza cando o estómago se vai baleirar.A falta de patoloxías e deterioradas funcións de gardameta, o movemento dos alimentos pode producirse aos poucos minutos da súa recepción. O tempo máximo para o baleiro completo do estómago é de 3 horas.
Se hai un espasmo do píloro e a válvula está pechada, entón a comida pode estar no estómago durante moitas horas. E ás veces uns días. Bottom line: os niveis de azucre no sangue baixan de xeito crítico e logo, de súpeto disparan, logo que se produce o baleiro.
É por iso que o problema crea grandes dificultades se é necesario controlar o nivel de glicosa no sangue para prescribir un tratamento adecuado. Ademais, xorden problemas nos que, en vez de inxectar insulina, toman insulina en comprimidos.
Neste caso, a hormona do páncreas simplemente non será absorbida, permanecerá no estómago xunto con alimentos non dixeridos.
Diferenzas na gastroparesis na diabetes tipo 2
Dado que o páncreas aínda é capaz de sintetizar a insulina en diabetes do segundo tipo, os pacientes que padecen esta forma da enfermidade teñen moito menos problemas. Tamén teñen un tempo difícil: prodúcese unha cantidade suficiente de insulina só cando o alimento se trasladou aos intestinos e é dixerido completamente.
Se isto non sucede, só se mantén un nivel mínimo de azucre no sangue, suficiente só para previr a hipoglucemia.
Suxeito a unha dieta baixa en carbohidratos adaptada a diabéticos con enfermidade tipo 2, non hai necesidade de grandes doses de insulina. Polo tanto, as manifestacións da gastroparesis ao respecto non teñen moito medo.
Ademais, se o baleiro é lento pero estable, manterase o nivel necesario de azucre no sangue. Os problemas xorden cun súbito e completo baleiro do estómago. Entón, a cantidade de glicosa superará claramente os límites permitidos.
Pode volver ao normal só coa axuda dunha inxección de insulina de acción rápida. Pero aínda despois diso, só nunhas horas as células beta debilitadas poderán sintetizar tanta insulina para que o nivel de azucre se normalice.
Outro dos grandes problemas e outra razón pola que se require un tratamento gastroparesis é a síndrome da madrugada. Aquí podes notar:
- Supoñamos que un paciente ten unha cea, o nivel de glicosa no seu sangue é normal.
- Pero a comida non se dixeriu inmediatamente e quedou no estómago.
- Se se move aos intestinos pola noite, pola mañá o diabético espertará cun azucre no sangue excesivamente alto.
Con suxeición a unha dieta baixa en carbohidratos e a introdución de doses baixas de insulina na diabetes tipo 2, o risco de hipoglucemia con gastroparesis é mínimo.
Xorden dificultades en aqueles pacientes que se adican a unha dieta especial e ao mesmo tempo administran regularmente grandes doses de insulina. A miúdo sofren cambios bruscos nos niveis de azucre e ataques de hipoglucemia graves.
Que facer cando se confirma a gastroparesis
Se o paciente ten incluso síntomas leves de gastroparesis diabética e múltiples medidas de glicosa no sangue confirman o diagnóstico, é necesario atopar un xeito de controlar as picadas de azucre. O tratamento cambiando constantemente a dosificación de insulina non dará ningún resultado, senón que só fará dano.
Así, só pode agravar a situación e conseguir novas complicacións, pero non poderá evitar ataques de hipoglucemia. Hai varios métodos para tratar o vaciado gástrico retrasado, que se describen a continuación.
Axuste da dieta para controlar a gastroparesis
O tratamento máis óptimo que reduce significativamente os síntomas da gastroparesis diabética é unha dieta especial. O ideal é combinalo cun conxunto de exercicios dirixidos a estimular o traballo do estómago e mellorar a motilidade intestinal.
É difícil para moitos pacientes cambiar inmediatamente a unha nova dieta e dieta.Por iso, recoméndase facelo gradualmente, pasando dos cambios máis sinxelos aos máis radicais. Entón o tratamento será seguro e eficaz.
- Antes de comer, debes beber ata dous vasos de calquera líquido - o principal é que non é doce, non contén cafeína e alcol.
- Reduce o consumo de fibras o máximo posible. Se aínda se inclúen na dieta produtos que conteñen esta sustancia, recoméndase molelos en gruedor antes dun uso.
- Mesmo os alimentos brandos deben ser mastigados con moito coidado - polo menos 40 veces.
- Deberías abandonar completamente a carne de variedades difíciles de dixerir: isto é o vacún, o porco, a caza. Débese preferencia aos pratos de carne picada ou de carne de aves cocidas, picadas a través dunha picadora de carne. Non coma ameixas.
- A cea non debe ser máis tarde de cinco horas antes de durmir. Ao mesmo tempo, a cea debe conter un mínimo de proteína. Algunhas delas é mellor transferir ao almorzo.
- Se non hai necesidade de introducir insulina antes das comidas, cómpre dividir tres comidas en 4-6 pequenas.
- En formas graves da enfermidade, cando o tratamento da dieta non trouxo os resultados esperados, é necesario cambiar a alimentos líquidos e semi-líquidos.
Se o estómago dun diabético está afectado pola gastroparesis, a fibra de calquera forma, incluso facilmente soluble, pode provocar a formación dun tapón na válvula. Polo tanto, o seu uso é admisible só en formas leves da enfermidade, pero en cantidades mínimas.
Isto mellorará o azucre no sangue. Deberían descartarse completamente os laxantes que conteñan fibras grosas como o semental do liño ou o plátano.
Descrición da enfermidade
A gastroparesis idiopática é o principal tipo desta enfermidade. Esta é unha enfermidade funcional na que se altera o nivel de función de evacuación do órgano dixestivo do estómago. Pero o tipo de enfermidade, chamada gastroparesis diabética, fai referencia ás perigosas complicacións provocadas pola diabetes mellitus, unha enfermidade insidiosa.
Ás veces, unha enfermidade pode provocar unha combinación de factores, polo que é necesario un exame moi completo por parte dun endocrinólogo para un paciente con diabetes.
Os principais factores que poden provocar o desenvolvemento da complicación considerada da diabetes son dúas razóns:
- niveis altos de azucre no sangue
- traballo perturbado do sistema nervioso.
Ademais deles, os procesos gástricos patolóxicos na diabetes poden ser causados por:
- enfermidades dixestivas
- lesións no estómago e nos intestinos,
- unha reacción adversa á toma de medicamentos, cuxa acción está dirixida a normalizar o nivel de presión.
Ás veces a gastroparesis na diabetes ocorre nun contexto de unha combinación de varios factores á vez, o que require un exame profundo dun paciente con diabetes.

Cando hai unha sospeita dunha forma idiopática ou diabética da enfermidade, todo comeza con síntomas como náuseas, con resultado de vómitos. Estes síntomas ocorren ocasionalmente, máis frecuentemente son característicos despois ou durante unha comida. A lista doutros síntomas dunha enfermidade do estómago é a seguinte:
- a sensación de estómago cheo, independentemente da cantidade de comida nel,
Cando os síntomas da gastroparesis son confirmados por diagnóstico, pódense paliar empregando axentes que provocan que os músculos gástricos se contraian máis, provocando que baleirarán rapidamente o órgano dixestivo. Ademais, os síntomas característicos que distinguen a gastroparesis na diabetes mellitus, especialmente se é primaria, inclúen un indicador de "salto" dos niveis de azucre. A forma diabética da enfermidade gástrica considerada é común, e en diabéticos, os síntomas van dirixidos ao tracto gastrointestinal superior.
Normalmente, o nivel de tales síntomas na diabetes mellora agudízase significativamente despois de que unha persoa con diabetes consuma un prato graxo, rico ou frito, bebe unha bebida carbonatada ou come un produto en fibra. Aínda que o nivel de manifestación destes síntomas maniféstase de xeito individualizado en función da complexidade ou características da enfermidade.
Non botar fóra do estómago a comida para a diabetes comeza a podrecer. O tracto dixestivo está habitado por bacterias. O agravamento do nivel do problema é causado polo feito de que os restos sólidos restantes bloquean o movemento no intestino delgado.
Receitas populares
É posible desfacerse de gastroparesis vostede mesmo? Aínda que aínda non se desenvolveu unha técnica que alivia completamente ao paciente cos síntomas da patoloxía, hai varias herbas que axudan a mellorar significativamente a dixestión.
Estes inclúen:
- cascas de laranxa,
- alcachofa
- follas de dente de león
- angelica.
O espino chinés axuda a desfacerse do estancamento intestinal dos alimentos e síntomas relacionados. Ademais, un vaso de auga bebido antes dunha comida, no que hai unha porción de limón, é suficiente para axustar o tracto dixestivo á percepción dos produtos. Non obstante, todos os métodos populares son moi individuais. Non podes comezar a usalos sen o visto e prace do médico asistente.
Prezos estimados do tratamento nos principais centros
| Ecografía do estómago | Custo medio |
| Moscova | 1500 esfregar. |
| SPb | 1200 esfregar. |
| Kiev | 500 UAH |
| Jarkov | 420 UAH |
| Dnepropetrovsk | 390 UAH |
| Minsk | 48 brancos fregar |
| Alma-ata | 4500 tenge |
Consellos e trucos

Segundo as estatísticas, as persoas involucradas nos exercicios físicos desfaceranse da gastroparesis moito máis rápido que as que só empregan a opción de tratamento médico. É moi importante que non haxa efectos secundarios. Moitas veces a razón da necesidade de medicamentos é só preguiza humana.
Usando exercicios sinxelos, será posible fortalecer rapidamente as paredes do estómago, despois do que o órgano dixestivo funcionará normalmente.
A actividade máis sinxela é unha camiñada dunha hora despois dunha comida. É especialmente relevante despois da cea. Cando o estado de saúde o permite, é máis racional practicar trote.
A retracción activa do abdome axudará. Use unha técnica similar debe ser regularmente despois dunha comida. Despois dunhas semanas, os músculos do estómago e as paredes do órgano recuperaranse, a dixestión procederá normalmente. É necesario realizar o exercicio durante 4 minutos, o que é suficiente para unha retirada cen veces do peritoneo.
O terceiro exercicio implica inclinacións activas do corpo. Así, podes mellorar o proceso de promoción de alimentos en todo o corpo. É suficiente para realizar 20 veces as inclinacións alternativamente cara adiante e despois cara atrás.
Canso de dor no estómago, estómago.
- dor de estómago
- vómitos
- diarrea
- azia
Esqueciches cando estabas de bo humor, e máis aínda cando te sentes ben?
Si, os problemas dixestivos poden arruinar seriamente a túa vida.
Pero hai unha solución: un gastroenterólogo, xefe do departamento gastroenterolóxico Arkhipov Mikhail Vasilievich conta os detalles. >>>
Gastroparesis idiopática
A gastroparesis idiopática fai referencia a un dos principais tipos de patoloxía. Unha enfermidade é un estómago funcional cando se altera a función de evacuación. A patoloxía maniféstase por ataques de náuseas, que se producen a intervalos varias veces por semana.
É posible o vómito a curto prazo, observado polo menos unha vez cada semana, ou convulsións estereotipadas de ata 7 días e que ocorren polo menos tres veces ao ano. A perturbación do estómago pódese observar no contexto das condicións psicopatolóxicas: a mesma depresión.
Tratamento tradicional
¿É posible tratar a gastroparesis con métodos alternativos? O feito é que ata o momento non se desenvolveu un método que permita aliviar ao paciente de síntomas e establecer plenamente a función intestinal.Non obstante, hai unha serie de herbas que axudan a mellorar a dixestión.
As follas de anxélica, dente de león e alcachofa e as cascas de laranxa axudan a dividir a comida rápida. O espino chinés prevén o estancamento dos alimentos nos intestinos. Un vaso de auga cunha porción de limón bebido antes da cea axuda a axustar o corpo a unha mellor percepción.
Non obstante, todos os métodos son estrictamente individuais. En calquera caso, antes de tomar produtos propietarios e usar receitas alternativas, debes consultar ao teu médico.
Que causa a enfermidade?
A gastroparesis ocorre cando se producen danos no sistema nervioso do estómago ou deixa de funcionar. A causa máis común é a diabetes. Outras causas poden incluír certos trastornos do sistema nervioso, como a enfermidade de Parkinson ou o ictus, así como algúns medicamentos, como antidepresivos tricíclicos, bloqueadores de canles de calcio e pastillas para durmir.
Cales son os síntomas?
Os síntomas poden vir e moitas veces ocorren durante as comidas ou despois. Poden ser:
- Unha sensación de plenitude despois dunhas poucas picaduras de comida. Hinchazón frecuente. Erupcións e saloucos. Dor do estómago ou dor no estómago. Náuseas ou vómitos. Perda de apetito e peso.
Os síntomas poden variar de leves a graves. Os síntomas graves da gastroparesis pódense aliviar mediante o tratamento con fármacos que aceleran o baleirado gástrico (aumentan a súa actividade contráctil). Nalgúns casos especialmente graves, hai que introducir un tubo alimentario no intestino delgado.
Unha persoa con gastroparesis tamén pode experimentar episodios de azucre elevado ou baixo. A gastroparesis pode sospeitarse nunha persoa con diabetes que ten síntomas asociados ao tracto dixestivo superior ou difícil controlar os niveis de azucre no sangue. O seu control pode reducir os síntomas da gastroparesis.
Como se trata?
O tratamento da gastroparesis depende da gravidade da afección e pode incluír tales momentos:
- Comer varias veces ao día en racións pequenas e non tres veces ao día en porcións grandes. Comer alimentos con baixo contido de graxa e fibra. Medicamentos que aceleran o baleiro do estómago (aumentan a súa actividade contráctil), como a metoclopramida (Cerucal), a domperidona ou a eritromicina. A eritromicina é un antibiótico, pero tamén axuda a acelerar a evacuación dos alimentos do estómago. Inserción cirúrxica dun tubo alimentario no intestino delgado en caso de gastroparesis grave.
Como curar a gastroparesis diabética
A gastroparesis é moi común entre as persoas con diabetes tipo 1 e tipo 2, unha condición caracterizada polo azucre elevado no sangue. Desafortunadamente, a gastroparesis diabética é unha enfermidade crónica que non se pode curar. Non obstante, existen métodos para aliviar os síntomas e volver a unha vida relativamente normal.
Tratamento a domicilio
Preste atención ao seu azucre no sangue. O azucre elevado no sangue diminúe o proceso de dixestión porque o nervio vago, que estimula a dixestión, está inhibido. Os niveis altos de azucre causan disturbios químicos nos vasos sanguíneos e os nervios, o que reduce a respiración e o metabolismo celular e retarda a evacuación do contido do estómago e a dixestión é perturbada.
Obter un contador de glicosa no sangue de calquera farmacia para supervisar o nivel de azucre. Necesitará un pincho para dedo para obter unha pinga de sangue. Sumerxa unha tira de proba do contador nunha gota de sangue e agarde uns segundos ata que o dispositivo calcule o nivel de azucre.
Tome insulina despois das comidas, non antes. Se sofre gastroparesis diabética, inxecte insulina despois das comidas, non antes. Isto atrasará o efecto da insulina e manterá o azucre constante. Consulte co seu médico antes de usar este método.
Coma a miúdo en racións pequenas. Para aliviar os síntomas da gastroparesis diabética, é mellor comer a miúdo en porcións pequenas que en porcións grandes e raramente. Isto débese a que as pequenas porcións son máis facilmente absorbidas polo corpo que as grandes.
Masticar a comida coidadosamente. A masticación profunda dos alimentos facilita a dixestión. Isto débese a que ese procesamento mecánico dos alimentos facilita a penetración do zume gástrico e acelera a dixestión.
O masticado completo dos alimentos inclúe a masticación prolongada de pequenas porcións de alimentos e a deglución lenta. Tómate o tempo mentres comes. Intente non distraerse de comer vendo a televisión, lendo ou falando con alguén. A distracción dos alimentos contribúe a mastigar menos os alimentos.
Evite alimentos ricos en fibras como laranxas, brócoli, mazás, trigo, feixón, noces, repolo. Evite alimentos ricos en graxas. As graxas son difíciles de absorber polo corpo, xa que non se disolven na auga. A dixestión de graxas é un proceso longo, polo que é importante evitar alimentos graxos, especialmente se ten un estómago débil.
Alimentos ricos en graxas: manteiga, queixo, carnes procesadas, conservas e calquera carne frita. Non te deites despois de comer. É importante estar en posición vertical despois de comer polo menos dúas horas. Isto facilitará a dixestión por gravidade.
Fai un paseo ou fai un sinxelo exercicio despois de comer. Isto facilitará a dixestión e o estómago evacuará o contido máis rápido. O exercicio aumentará a absorción de glicosa polas células para a enerxía. Isto proporcionará ao corpo a enerxía necesaria para o proceso de dixestión.
Tratamento médico
Tome medicamentos que melloren a motilidade gastrointestinal. Se lle diagnosticaron gastroparesis, o seu médico prescribirá medicamentos para aumentar a motilidade gastrointestinal. Por exemplo:
Ranitidina. Esta droga aumenta a motilidade do tracto dixestivo. Adóitase prescribir nunha dose de 1 mg por quilo de peso corporal dúas veces ao día en forma de comprimido.
Metoclopramida. Esta droga estimula a contracción muscular, acelera a evacuación do contido do estómago e estimula o apetito. A droga detén náuseas e vómitos. Tómase media hora antes das comidas e á hora de durmir nunha dosificación de 10 mg tres veces ao día.
O seu médico pode prescribir unha dieta líquida. Ás veces con gastroparesis diabética, os médicos recomendan a introdución dunha dieta líquida, xa que os produtos líquidos son máis fáciles de dixerir. Estes alimentos inclúen cereais, té, leite e sopas.
Proba a estimulación eléctrica do músculo do estómago. Con este método, un dispositivo de batería está implantado na cavidade abdominal. O dispositivo entrega un impulso eléctrico ao músculo do estómago. Isto estimula o estómago, favorece a evacuación do estómago e alivia as náuseas e os vómitos.
Pódese usar un catéter para entregar nutrientes. Nalgúns casos, en persoas con gastroparesis diabética, pódese usar a nutrición parenteral. O catéter está fixado na vena torácica e os nutrientes necesarios son entregados directamente ao torrente sanguíneo a través del.