Partindo con diabetes gestacional

A diabetes gestacional require unha estricta adhesión a todas as recomendacións do médico que asiste. Se non, a enfermidade afectará negativamente tanto ao desenvolvemento do bebé como á saúde da propia nai.
A actividade do páncreas dunha muller está perturbada, xa que o corpo só funciona coa cantidade necesaria de glicosa no sangue que produce o corpo. Se aumenta a norma do azucre, prodúcese exceso de insulina.
Durante o embarazo, todos os órganos internos dunha muller están estresados, e cun nivel de glicosa elevado, o seu traballo é complicado. Isto ten un efecto especialmente negativo sobre o fígado: unha enfermidade leva á súa insuficiencia.
A diabetes de etioloxía xestacional socava o sistema inmunitario da nai expectante, que xa está debilitada. Isto provoca o desenvolvemento de patoloxías infecciosas que afectan negativamente a vida do feto.
Despois de nacer o bebé, os niveis de glicosa poden baixar drasticamente, o que tamén afectará ao corpo. O principal perigo de diabetes xestacional despois do parto é un alto risco de desenvolver diabetes tipo 2.
Causas
Durante o embarazo, calquera muller pode obter GDM: a sensibilidade dos tecidos diminúe á insulina producida polo corpo. Como resultado, comeza a resistencia á insulina, na que o contido de hormona no sangue da nai expectante aumenta.
A placenta e o bebé necesitan moito azucre. Pero o seu uso activo afecta negativamente o proceso de homeostase. O páncreas comeza a producir insulina excesiva para compensar a deficiencia de glicosa.
Debido ao alto contido en hormonas, as células do órgano fallan. Co tempo, o páncreas deixa de producir o nivel desexado de insulina e a diabetes xestacional desenvólvese.
Despois de que o bebé nace no sangue da nai, o índice de azucre volve á normalidade. Pero este feito non é unha garantía de que a enfermidade non superará a unha muller no futuro.
Factores de risco de embarazo
Os médicos identifican as categorías de mulleres embarazadas que teñen máis probabilidades de padecer diabetes gestacional. En tales mulleres, obsérvase o seguinte:
- Aumento de glicosa na orina.
- Fallo no metabolismo dos carbohidratos.
- Exceso de peso corporal, acompañado dunha violación dos procesos metabólicos.
- Idade maior de 30 anos.
- Herdanza: a presenza de diabetes tipo 2 en parentes próximos.
- Xestose, toxicosis grave, observada en períodos anteriores do embarazo.
- Patoloxía do corazón e dos vasos sanguíneos.
- Diabetes xestativas pasadas.
- Amortigo, o nacemento dun neno morto ou un bebé grande, cuxo peso corporal supera os 4 kg.
- Malformación conxénita do sistema nervioso, vasos sanguíneos, corazón nos nenos anteriores.
Se unha muller entra en polo menos unha destas categorías, o xinecólogo realiza un seguimento especial do seu estado. O paciente necesitará un control frecuente do azucre no sangue.
Signos e Síntomas

Está lonxe de ser sempre posible calcular a diabetes gestacional nunha muller embarazada por síntomas. Isto débese a que se poden producir manifestacións de patoloxía nunha muller sa.
Coa enfermidade, o paciente preocúpase pola fatiga rápida, a visión borrosa, a sensación de boca seca, un desexo constante de beber en todas as condicións meteorolóxicas.
As mulleres tamén se queixan de urxencias frecuentes para baleirar a vexiga. Normalmente, este síntoma atormenta ás mulleres embarazadas nas etapas posteriores, pero coa diabetes tamén se produce no primeiro trimestre.
Diagnósticos
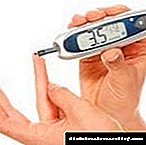
Para detectar a diabetes gestacional, o médico prescribe unha proba de sangue de laboratorio para a glicosa. A análise realízase cada 3 meses. O azucre normal no sangue non supera os 5,1 mmol / L.
Se o estudo mostra un valor superior a este valor, o médico prescribe unha proba de tolerancia á glicosa. Para este propósito, o paciente tómase sangue pola mañá cun estómago baleiro, logo déuselle un vaso de auga doce para beber e faise unha análise por segunda vez unha hora despois da primeira proba. Tal diagnóstico realízase despois de dúas semanas.
Partindo con diabetes gestacional
Cando os síntomas da diabetes se manifestan durante o embarazo, unha muller en condicións de traballo inmediatamente está preparada para que se dá a luz dun xeito natural, isto pode levar a complicacións tanto no neno como na nai. Polo tanto, a miúdo as mulleres embarazadas con este diagnóstico reciben unha cesárea, reducindo así o risco de situacións traumáticas para o recentemente nado e a muller en traballo.
Isto pode ser debido ás estruturas físicas do corpo do paciente (unha pelvis estreita non permite dar a luz a un neno grande por si só, debido á ameaza dunha fractura da súa clavícula), tamén é posible diagnosticar asfixia dun recentemente nado, etc. Todo iso supón unha verdadeira ameaza no proceso do parto. Polo tanto, todas as receitas médicas deben ser respectadas.
Menos normalmente pode tolerarse o parto natural. Todo depende dos niveis de hormonas nos niveis de sangue da muller embarazada e da ausencia de risco durante o parto.
Cun diagnóstico de diabetes gestacional, que deu a luz ao final, pode confirmar que despois do nacemento, a diabetes mellitus xa non se manifesta e os niveis de azucre volven á normalidade co paso do tempo. Hai poucas excepcións, pero isto xa se produce co desenvolvemento de complicacións.
Diabetes xestacional: onde nacer
Cando se detecta diabetes gestacional nunha muller embarazada, primeiro debe determinar o lugar do parto e ter en conta os seguintes factores:
- Garantir o seguimento continuo do nivel de azucre no sangue do recentemente nado, cada 24 horas,
- Posibilidade de cirurxía
- A dispoñibilidade de todos os medicamentos necesarios para pacientes con diabetes gestacional.
Se é necesario, a nai expectante ten a oportunidade de celebrar un contrato co hospital no que está a piques de dar a luz, consolidando legalmente todo o proceso deste evento. Todo isto debe facerse con antelación, excluíndo a posibilidade de buscar aos médicos necesarios para vixiar o bebé despois do parto.
As maternidades especializadas en traballo con diagnóstico de diabetes gestacional teñen unha ampla experiencia na realización destas operacións, que non sempre se poden levar a cabo nun hospital habitual. Tamén paga a pena saber cando planifica e consulta co médico de todo o proceso. En cuestións da organización do parto, o médico está obrigado a escribir a dirección necesaria cunha nota especial sobre o diagnóstico desta enfermidade na muller en condicións de traballo, que pode afectar tanto o propio nacemento como a saúde do recentemente nado.
Cando se diagnostica a diabetes gestacional, onde nacer é un dos problemas que máis presiona. Polo tanto, o lugar de nacemento, como se mencionou anteriormente, sempre debe ser prescrito por un médico que observou todo o proceso do embarazo. Todo está negociado co paciente. Co fin de realizar correctamente e correctamente todos os preparativos necesarios para o parto. Así, non só preparar psicolóxicamente a unha muller no parto, senón tamén advertir sobre a necesidade dun seguimento constante do recentemente nado, para evitar problemas que, por desgraza, raramente ocorren. É necesario controlar non só os parámetros físicos do recentemente nado, senón como xa estipulado, o nivel de glicosa no sangue. Así, eliminará no futuro a manifestación de diabetes nun neno. As estatísticas médicas demostran que só preto do 4% nos casos de diabetes gestacional na nai durante o embarazo, un neno pode nacer cun diagnóstico de diabetes.
Para os que deron a luz con diabete, o foro, como xa se mencionou, permítelle compartir a súa experiencia con outras nais en expectativa ou simplemente compartir as súas impresións para darlle a oportunidade de falar. O que é importante para o estado psicolóxico dunha muller.
Coa diabetes gestacional, que semana dan a luz?
A resposta a unha das preguntas máis comúns entre as mulleres embarazadas: "En que semana dan a luz a diabetes gestacional?", Esta será: "A partir do período de 38 a 40 semanas". Cando é posible causar o parto e aplicar unha intervención cirúrxica sen prexudicar nin a nai nin o bebé. Así, reducindo o risco de deterioración das funcións vitais do corpo.
Box groats: propiedades útiles e datos interesantes

Durante moitos anos loitando sen éxito con DIABETES?
Xefe do Instituto: “Sorprenderás o fácil que é curar a diabetes tomándoa todos os días.
 As carnes de cebada son unha fonte de vitaminas e minerais necesarios para o corpo. Ten un alto valor nutritivo e absorbe rapidamente.
As carnes de cebada son unha fonte de vitaminas e minerais necesarios para o corpo. Ten un alto valor nutritivo e absorbe rapidamente.
A pesar da gran cantidade de hidratos de carbono nos cereais, os endocrinólogos aconsellan ás persoas con diabetes que o coman en pequenas porcións.
Móbil - que é este cereal?
 A miúdo confúrmase unha célula co cebada, porque ambos os cereais obtéñense a cebada. A diferenza é que as ranas de cebada realízanse esmagando o núcleo de cebada e as ranas de cebada triturando.
A miúdo confúrmase unha célula co cebada, porque ambos os cereais obtéñense a cebada. A diferenza é que as ranas de cebada realízanse esmagando o núcleo de cebada e as ranas de cebada triturando.
Durante o proceso de trituración, consérvase máis fibra no produto e o croup é máis purificado de películas de flores e calquera impureza.
Polo tanto, a caixa considérase máis saborosa e sa que a cebada. Non se subdivide en variedades, senón que se clasifica segundo o tamaño dos elementos triturados - nº 1, nº 2 ou nº 3.
A cebada pertence á familia dos cereais e é unha das plantas cultivadas máis antigas. Cultivouse por primeira vez en Oriente Medio hai uns 10 mil anos. Na natureza, a cebada en estado salvaxe crece en Asia Central, Transcaucasia, Turquía, Siria. Esta é unha planta moi despretensiosa cunha alta velocidade de maduración.
No noso país, hai só 100 anos, os pratos deste cereal consideráronse festivos. Nin unha soa festa substancial na familia dos propietarios ou campesiños ricos non se completou sen terriza de cebada.
Feitos interesantes
As carnes de cebada foron moi populares desde a antigüidade ata principios do século XX e considerábase un produto moi caro e de alta calidade. Hoxe en día, a caixa está sen esquecer e o seu lugar tomouna o arroz e o trigo mouro.
Dende que a caixa mantivo o liderado durante moitos séculos, coñécense moitos datos interesantes:
- Esta nobreza foi servida pola nobreza invitada durante a coroación cerimonial do tsar Nicolás II.
- A palabra cebada usouse 20 veces na Biblia e mencionouse na Odisea de Homero.
- O prato principal dos gladiadores romanos era o porridge de cebada, está documentado que os antigos loitadores eran chamados "homes áridos".
- Antes da chegada dos modernos sistemas de medida, o gran de cebada usábase para indicar peso e lonxitude. Tres grans eran iguais a 1 polgada e outros cinco pesaban 1 quilates árabe.
- Atopáronse grans de cebada en tumbas exipcias.
- Nos tempos modernos, os arqueólogos descubriron unha semente de cebada de 10.700 anos de antigüidade, o que a pon nun paso temporal co cereal máis antigo: o trigo.
- Hoxe, a cebada ocupa o cuarto lugar en áreas cultivadas entre cereais.
- Crese que a cervexa de cebada é a bebida alcohólica máis antiga.
Vídeo sobre os beneficios das carballeiras:
Vitaminas, oligoelementos e calorías
A cebada é considerado un dos cereais máis útiles. Contén moitas vitaminas, minerais e oligoelementos. Arredor do 7% son fibras grosas que melloran a dixestión. O produto ten un alto contido calórico e a proteína vexetal contida é case o 100% absorbida polo corpo.
Valor nutricional de 100 g:
- graxas - 1,3 g
- proteínas - 10 g
- hidratos de carbono - 65,7 g
- auga - 14 g
- fibra -13 g
- cinza - 1,2 g.
O contido en calorías do produto supera o trigo - 320 calorías.
Táboa de nutrientes do produto (por 100 g):
Porcentaxe da bonificación diaria
Propiedades útiles
Dende a antigüidade, os nosos antepasados utilizaban carballeiras como remedio natural para enfermidades do tracto gastrointestinal e diversos resfriados. A caixa usouse para aliviar espasmos e tratar a inflamación.
O antigo filósofo Avicen afirmou que o consumo regular de mingau axuda a eliminar o corpo de toxinas e toxinas, así como previr a aparición de alerxias.
Unha célula, a diferenza do cebada de perlas e moitos outros cereais, pode usarse para alimentos para bebés e dieta. O uso regular del nos alimentos fortalecerá o corpo e reducirá significativamente os gastos de alimentos.
As cebadas teñen moitas propiedades útiles:
- Antiinflamatorios e antiespasmódicos.
- O porridge acelera a rotura de graxas e resiste á aparición de novos depósitos subcutáneos.
- Unha célula inclúe moitas vitaminas e minerais útiles.
- A presenza dunha proteína sa, que é case completamente absorbida polo corpo.
- Contén a hordecina antibiótica natural, que ten propiedades antiinflamatorias e trata o fungo da pel.
- O porridge ten un efecto envolvente que afecta favorablemente aos intestinos.
- Unha célula pódese preparar especialmente e empregarse como alimento para bebés ou dieta.
- Ten un efecto diurético que, á súa vez, acelera os procesos metabólicos no corpo.
- O produto é amplamente usado na medicina tradicional. A decocción de cebada úsase para aliviar a dor artrítica.
- Mellora a visión e restaura a retina do globo ocular.
- Alto contido en fibra. Debido a isto, o produto é útil para persoas con sobrepeso. A fibra dietética axuda a eliminar as toxinas e normaliza a dixestión.
- Ten un efecto de fortalecemento xeral e tamén mellora o funcionamento dos sistemas xenitourinarios e endocrinos.
- O uso de células é unha medida preventiva contra as reaccións alérxicas.
- Axuda na loita contra a diabetes.
- O porridge está indicado para persoas que presentan hipertensión e enfermidades do fígado, riles, vías urinarias e vesícula biliar.
- O produto mostra as propiedades inherentes aos antidepresivos: axuda a mellorar o estado emocional e facer fronte á depresión.
- Ten un efecto positivo e restaura o poder masculino.
- Comer gachas ten un efecto beneficioso sobre os vasos sanguíneos, mellorando así a circulación do sangue.
- A célula contén a sustancia lisina, que é a responsable da produción adecuada de coláxeno. Isto axuda a fortalecer as uñas e o cabelo e tamén alisa as engurras e resiste a súa aparencia.
Vídeo do doutor Malysheva sobre as tomas de cebada:
Quen non pode ter gordo de cebada?
O uso de mingau de cebada en cantidades razoables non prexudicará o corpo. Unha contraindicación para o uso dunha célula é a presenza dunha enfermidade celíaca, unha enfermidade na que o corpo non procesa completamente a proteína do glute.
Recoméndase deixar de comer cebada en caso de reaccións alérxicas. Cun trastorno gastrointestinal molesto, comer un produto é posible só despois de consultar a un especialista.
O consumo frecuente de grandes cantidades de mingau de cebada pode levar á obesidade. Ademais, a aparición de quilos adicionais pode levar á preparación de células non en auga, senón en leite ou nata. O aumento de peso prodúcese debido ao alto valor nutricional do produto, polo que isto non sucede, as tomas de cebada non se deben comer máis de 3-4 veces por semana.
As mulleres embarazadas non deben consumir grandes porcións de células. Nas etapas posteriores do embarazo, as substancias que compoñen a mingau poden provocar un parto prematuro.
Os médicos aconsellan con precaución comer gachas de cebada para a diabetes. Cal é o consumo de células normal para a diabetes tipo 2? O índice glicémico de cereais é de 50. Este é un valor medio, o que significa que unha persoa con diabetes non pode pagar terróns máis de 2-3 veces por semana.
Normas de selección e almacenamento
Para escoller un cereal de calidade e almacenalo correctamente, debes saber a seguinte información:
- O cereais non debe conter grans escuros, grumos embalados, erros ou restos. Isto afecta á vida útil e ao sabor do produto.
- Antes de mercar, debes cheirar a célula, se o cheiro é heteroxéneo ou inusual para os cereais - o produto é moi probable que estrague.
- É mellor mercar carras de cebada cunha data de produción máis recente.
- Almacenar a cela nun lugar escuro onde non haxa humidade e cheiros. O ideal sería transferir o cereal do envase nun bote de vidro con tapa.
- Non se deben almacenar cereais máis de dous anos, xa que nel se poden atopar polillas e outros insectos.
Seis mellores produtos para a diabetes
Existen dúas formas de diabetes: a primeira e a segunda. Con ambos os dous tipos, obsérvase no corpo un desequilibrio no azucre no sangue e problemas coa insulina.
 A insulina é unha hormona que axuda a converter a glicosa en enerxía celular, que as células necesitan para metabolizar os nutrientes. A diabetes tipo I é comunmente chamada diabetes nova porque se produce nas primeiras etapas da vida. O páncreas non produce suficiente insulina ou non o produce en absoluto e debe ser entregado ao corpo por inxección ou comprimidos.
A insulina é unha hormona que axuda a converter a glicosa en enerxía celular, que as células necesitan para metabolizar os nutrientes. A diabetes tipo I é comunmente chamada diabetes nova porque se produce nas primeiras etapas da vida. O páncreas non produce suficiente insulina ou non o produce en absoluto e debe ser entregado ao corpo por inxección ou comprimidos.
O páncreas funciona con diabetes tipo 2 e sucede máis tarde. Non obstante, o corpo neste caso é resistente á insulina ou non usa insulina en volume suficiente. Moitas veces este tipo de diabetes pódese controlar mediante exercicio e dieta para manter os niveis de azucre no sangue.
O azucre no sangue crónica é un indicador de ambos os tipos de diabetes. Pero ás veces o azucre no sangue mantense baixo, especialmente con diabetes tipo 2.
Moitos síntomas da diabetes están asociados a problemas de tiroides e glándulas suprarrenais, como a fibromialxia. Polo tanto, ten que comprobar o seu nivel de azucre para determinar se os seus problemas de saúde están relacionados ou non coa diabetes.
Que é a diabetes
Obviamente, os alimentos para diabéticos non deben conter alimentos cun alto índice glicémico. Trátase de amidón refinado, azucre, mel con xarope de millo con alta frutosa, doces e galletas.
Os zumes de froitas non edulcoradas son unha solución a curto prazo para a hipoglucemia, pero os zumes non diluídos deben evitarse se ten azucre elevado.
Sabías que moitos tipos de comida rápida conteñen moito azucre, aínda que non sexan doces? Evitalos.
(1) Verduras, especialmente verdes - pódelos comer todos os días. As verduras ao vapor e as ensaladas de verduras crúas son nutritivas para todos. Os aderezos de ensalada das tendas adoitan conter azucre e edulcorantes. Use combustibles vexetais prensados en frío só para o abastecemento de combustible, excepto a soia, así como vinagre e limón / cal.
(2) Cortar aguacates na túa ensalada para darlle sabor e alimentación. Os aguacates teñen un baixo índice glicémico e tamén conteñen unha gran cantidade de omega-3, o que axuda a tratar a inflamación crónica, moitas veces asociada á diabetes, ademais de levar a outras enfermidades graves. Os aguacates son tamén unha excelente fonte de proteínas vexetais.
(3) As noces tamén teñen un baixo índice glicémico e son unha fonte de omega-3. Podes engadilos ás ensaladas.
(4) Os peixes de mar frescos, especialmente o atún e o salmón, son ricos en omega-3 e teñen un índice glicémico baixo. Se che gusta a carne, entón teñen un baixo índice glicémico. Pero intente adherirse á carne de gando alimentada con herba para evitar os antibióticos e as hormonas que se introducen nos animais de granxa.
(5) A cuestión dos cereais é moito máis complicada. É obvio que se debe evitar o gran procesado. Pero algúns grans enteiros teñen un alto índice glicémico. Un bo substituto é a quinoa e o trigo mouro. O arroz integral orgánico pode ser adecuado para algúns diabéticos, xa que non se converte en glicosa rapidamente. Pero moitos nutricionistas non recomendan consumilo todos os días.
(6) A pratos pódense engadir varias leguminosas. As leguminosas son ricas en proteínas e fibra e teñen un baixo índice glicémico en comparación coas patacas. Tamén se poden mesturar con verduras ou servir como prato.
Nacementos con diabetes tipo 2: quen deu a luz con diabetes gestacional?
O parto na diabetes determínase individualmente tendo en conta as características do curso da enfermidade, a súa gravidade, o grao de compensación e o estado funcional do feto en desenvolvemento, así como a presenza de complicacións obstétricas.
O nivel de desenvolvemento da medicina hoxe en día permite dar a luz a diabetes tipo 1 e 2 sen transmitir a enfermidade a un feto en desenvolvemento. O risco de transmitir a enfermidade a un neno, se só unha muller sofre diabetes tipo 1 é do 2%, e se hai unha enfermidade no pai, o risco de desenvolver a enfermidade aumenta ata o 5%. Con diabetes tipo 1 ou tipo 2 en ambos os pais, a probabilidade dunha enfermidade nun recentemente nado aumenta ata o 25%.
Unha muller embarazada con diabetes tipo 1 e tipo 2 debe adoptar un enfoque responsable da planificación do embarazo. Isto débese a que cando unha muller embarazada con diabetes leva un feto no corpo, prodúcense cambios que empeoran o estado da nai expectante e isto pode afectar negativamente a saúde do neno.
Para o tratamento de articulacións, os nosos lectores usaron con éxito DiabeNot. Vendo a popularidade deste produto, decidimos ofrecelo á súa atención.
Estes cambios poden incluír:
- deterioración xeral da saúde da muller posparto,
- pódense presentar complicacións que impidan nacer o neno,
- o neno no proceso de desenvolvemento intrauterino pode recibir diversas patoloxías conxénitas.
 Unha muller con diabetes debe planificar e prepararse para o embarazo 3-4 meses antes da concepción. Unha preparación tan longa é necesaria para compensar o efecto dunha enfermidade en desenvolvemento sobre o feto.
Unha muller con diabetes debe planificar e prepararse para o embarazo 3-4 meses antes da concepción. Unha preparación tan longa é necesaria para compensar o efecto dunha enfermidade en desenvolvemento sobre o feto.
Se o embarazo vai ben e a enfermidade está en fase de compensación, entón o parto na diabetes non causa problemas, o parto chega a tempo.
Aquelas mulleres que deron a luz en diabetes mellitus saben que se a diabetes non se compensa totalmente, é posible formar complicacións que forzan o uso de causar traballo en diabetes mellitus.
Despois de 37 semanas, recoméndase nomear unha cesárea planificada.
Para a diabetes tipo 1 ou tipo 2, unha muller embarazada necesita preseleccionar unha instalación médica que teña unha maternidade especializada. Ao estar nunha institución, a muller embarazada está baixo a estreita supervisión dun endocrinólogo e, se é necesario, a muller está asistida por outros especialistas médicos.
Todo o mundo que deu a luz na diabetes sabe que tanto antes do nacemento como despois do nacemento dun neno, é necesario controlar regularmente o nivel de azucres no corpo.
Cal é o perigo da diabetes para o desenvolvemento fetal?
A diabetes mellitus e o embarazo son perigosos porque o desenvolvemento da enfermidade aumenta a probabilidade de que exista unha serie de defectos no feto. Isto é consecuencia do feito de que o feto en desenvolvemento recibe nutrición de hidratos de carbono da nai e ao mesmo tempo que a glicosa consumida, o feto non recibe a cantidade necesaria de hormona insulina, a pesar de que o páncreas do neno en desenvolvemento non está desenvolvido e é incapaz de producir insulina.
Na diabetes tipo 1 e tipo 2, un estado constante de hiperglucemia provoca unha falta de enerxía, como resultado do que o corpo do neno se desenvolve de forma inadecuada.
O páncreas propio do feto comeza a desenvolverse e funcionar no segundo trimestre. En caso de exceso de azucre no corpo da nai, o páncreas despois da formación comeza a experimentar un aumento do estrés, xa que produce unha hormona que non só debe usar a glicosa no seu propio corpo, senón que normalizar o nivel de azucre no sangue da nai.
A maior produción de insulina provoca o desenvolvemento de hiperinsulinemia. O aumento da produción de insulina leva á hipoglucemia no feto; ademais, obsérvase unha insuficiencia respiratoria e asfixia no feto.
Un contido moi baixo en azucre no feto pode levar á morte.
Diabetes gestacional en mulleres embarazadas
 As mulleres embarazadas teñen unha tendencia a aumentar a cantidade de azucre no plasma sanguíneo despois de comer. Esta situación débese á aceleración do proceso de absorción de azucres e ao aumento do tempo de absorción dos alimentos consumidos. Isto débese a unha diminución da actividade do tracto gastrointestinal. En presenza de violacións no funcionamento do páncreas durante o embarazo, unha muller pode desenvolver diabetes xestacional.
As mulleres embarazadas teñen unha tendencia a aumentar a cantidade de azucre no plasma sanguíneo despois de comer. Esta situación débese á aceleración do proceso de absorción de azucres e ao aumento do tempo de absorción dos alimentos consumidos. Isto débese a unha diminución da actividade do tracto gastrointestinal. En presenza de violacións no funcionamento do páncreas durante o embarazo, unha muller pode desenvolver diabetes xestacional.
Para identificar unha predisposición a este tipo de enfermidade, realízase un test de tolerancia á glicosa durante a primeira dose. Se se obtén un resultado negativo durante a proba, entón debería realizarse unha segunda proba entre as 24 e as 28 semanas do embarazo.
Se hai un resultado de proba positivo, o médico debe observar á muller embarazada durante todo o embarazo, tendo en conta o desenvolvemento de calquera tipo de diabetes no corpo. A proba de tolerancia debe realizarse despois de 8-14 horas de xexún, durante as cales só se permite auga. O mellor momento para facer as probas é pola mañá.
Simultaneamente coa proba de tolerancia á glicosa, o sangue é tomado dunha vea para probas de laboratorio. Despois de tomar sangue venoso inmediatamente por un método de laboratorio, determine canto cantidade de azucre no plasma.
Se a análise determina azucre no sangue superior a 11,1 mmol / l, entón a unha muller diagnostícase diabetes gestacional.
Tratamento dunha muller embarazada e parto con diabetes tipo 1
 Utilízase unha dieta especial para compensar a diabetes gestacional. Se é necesario introducir unha alimentación dietética, hai que lembrar que o valor enerxético dos produtos consumidos por unha muller embarazada non pode reducirse drasticamente. A abolición da inxestión de produtos de alta enerxía que conteñan unha gran cantidade de hidratos de carbono debería levarse a cabo gradualmente.
Utilízase unha dieta especial para compensar a diabetes gestacional. Se é necesario introducir unha alimentación dietética, hai que lembrar que o valor enerxético dos produtos consumidos por unha muller embarazada non pode reducirse drasticamente. A abolición da inxestión de produtos de alta enerxía que conteñan unha gran cantidade de hidratos de carbono debería levarse a cabo gradualmente.
A nutrición adecuada dunha muller embarazada implica o consumo dunha pequena cantidade de alimentos á vez. É mellor que a inxestión de alimentos se faga fraccionada - de cinco a seis veces ao día. Os carbohidratos lixeiros deben excluírse da dieta e a inxestión reducida de alimentos graxos.
Isto débese a que os hidratos de carbono lixeiros poden aumentar drasticamente o azucre no sangue e as graxas con falta de insulina conducen á formación de corpos cetonas, que provocan intoxicación. Na dieta dunha muller embarazada deben estar presentes froitas e verduras frescas, así como verdes.
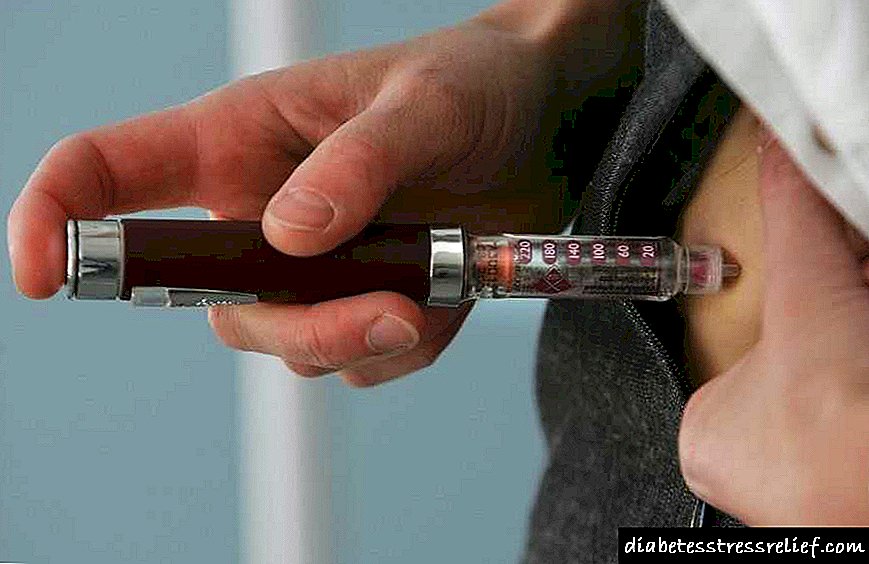
Unha muller debe controlar constantemente o azucre no corpo e regular a dose de insulina dependendo deste indicador. Se, seguindo unha dieta, non se diminúe o azucre no sangue, o médico que monitor o embarazo prescribe terapia con insulina.
Pílulas para reducir o azucre no sangue, non se recomenda usar durante este período, xa que poden prexudicar ao feto. Para seleccionar correctamente a dose de insulina durante a terapia, a muller embarazada debe ser hospitalizada no departamento de endocrinoloxía da institución médica.
Se unha muller está diagnosticada con diabetes gestacional, entón a mellor opción é un parto natural para períodos que non superen as 38 semanas. A estimulación do traballo debe realizarse baixo a supervisión constante dun médico sobre o corpo dunha muller embarazada. É necesario estimular o traballo despois do exame do corpo da muller e do feto.
Un fillo nacido neste período tolera o proceso de parto fisiolóxico.
No caso do uso na diabetes gestacional para o tratamento da enfermidade da insulina, o endocrinólogo despois do parto determina a necesidade dun novo uso da insulinoterapia.
Aquelas mulleres que deron a luz con diabete saben que unha cesárea que substitúe ao parto só se realiza cando hai indicios obstétricos para iso.
Tales indicios poden ser a probabilidade de hipoxia, atraso no desenvolvemento ou outras complicacións.
Entrega de pacientes con diabetes
En presenza de diabetes mellitus e parto e todo o proceso de embarazo debería ter lugar baixo a estrita supervisión dun endocrinólogo.
A pregunta de como elixir unha data para o parto dun médico decídese de xeito individual e depende de varios factores, os principais son:
- a gravidade da enfermidade
- grao de compensación empregado,
- condicións dun neno en desenvolvemento,
- a presenza de complicacións obstétricas identificadas.
 Na maioría das veces, debido ao aumento do número de trastornos diversos, o parto realízase ás 37-38 semanas.
Na maioría das veces, debido ao aumento do número de trastornos diversos, o parto realízase ás 37-38 semanas.
A mellor opción é o método de parto, no que o bebé nacerá a través da canle natural de nacemento da nai. Durante o proceso do parto, o nivel de glicemia dunha muller mídese cada dúas horas. Isto é necesario para realizar unha adecuada descompensación da diabetes mellitus mediante o uso de insulinoterapia.
A cuestión do parto espontáneo tómase no caso da dilixencia fetal e a presenza da pelve dunha muller dun tamaño normal, así como na ausencia de complicacións no feto e na nai provocadas pola presenza de diabetes mellitus. Realízase unha cesárea se o fillo embarazado é o primeiro e o feto é grande cunha pelve pequena nunha muller.
Durante o parto de diabetes mellitus do primeiro tipo, a glicemia é necesariamente controlada, o obxectivo deste procedemento é reducir a probabilidade de que exista un estado hipoglicémico ata un coma hipoclicémico. Durante as dores do traballo, o traballo muscular activo ten lugar, o que leva a unha forte diminución da cantidade de azucre no plasma sanguíneo sen o uso de drogas que conteñan insulina.
Realización de medidas de reanimación ao recentemente nado
 O principio básico de reanimación para un recentemente nado depende da súa condición, grao de madurez e dos métodos empregados durante o parto. Nos recentemente nados que naceron de nais con diabetes, a miúdo hai signos de fetopatía diabética, que poden ocorrer con diferentes frecuencias en varias combinacións.
O principio básico de reanimación para un recentemente nado depende da súa condición, grao de madurez e dos métodos empregados durante o parto. Nos recentemente nados que naceron de nais con diabetes, a miúdo hai signos de fetopatía diabética, que poden ocorrer con diferentes frecuencias en varias combinacións.
Os nenos que nacen con signos de fetopatía diabética requiren coidados especiais. Por primeira vez despois do nacemento, estes recentemente nados requiren un control especial sobre a respiración, a glicemia, a acidosis e os posibles danos no sistema nervioso central.
Os principais principios de reanimación son:
- Prevención do desenvolvemento da hipoglucemia.
- Realizando un seguimento dinámico da condición do neno.
- Realización de terapia sindromica.
No período neonatal inicial, os recentemente nados con fetopatía diabética son moi difíciles de adaptarse ao mundo que os rodea. A adaptación severa é frecuentemente acompañada do desenvolvemento de trastornos como a ictericia de conxugación, o eritremo tóxico, a perda de peso importante e a súa recuperación lenta aos parámetros normais. O vídeo deste artigo axudará a descubrir cal é a norma do azucre.
Diabetes Embarazo
O parto exitoso con tal problema só é posible co autocontrol total, que debería comezar incluso antes da formación do ovo fetal.Agora medir o azucre no sangue fíxose moito máis doado. Os modernos contadores portátiles de glucosa no sangue están dispoñibles para todos.

Diabetes en mulleres embarazadas
Nos primeiros tres meses, hai unha diminución temporal dos requirimentos de insulina, xa que o corpo faise máis sensible á hormona. É un momento relativamente tranquilo, sen complicacións.
No segundo trimestre, o azucre no sangue aumenta. Aparece hiperglucemia, que con inxesta insuficiente de insulina leva a coma.
Nas últimas semanas de embarazo, o azucre redúcese. A terapia con insulina redúcese nun 20-30%. A diabetes durante o embarazo é perigoso por complicacións:
- polihidramnios
- nacemento temperán
- preeclampsia
- hipoxia
- infeccións do tracto urinario
- patoloxía do desenvolvemento fetal,
- aborto.
A tarefa do médico é minimizar os riscos.
O parto en diabetes tipo 1
Con este tipo de enfermidades prodúcense cambios bruscos no azucre no sangue. O médico debe responder a tempo e axustar a dose de insulina. Unha muller no traballo debe ser polo menos 3 veces establecida para a súa conservación nun hospital onde os médicos controlan o estado da muller embarazada e realizan tratamento.
Ata 22 semanas, os médicos realizan un exame minucioso, deciden a continuación / finalización do embarazo.
Ás 22-24 semanas - na fase de crecemento, a necesidade de corrección de azucre.
Ás 32-34 semanas - considéranse as tácticas de entrega.
Á muller hai que autodisciplinarse e facer unha dieta rigorosa. Canto máis tempo persistise a normaglicemia antes do embarazo, máis doado será levar ao bebé. Non se poden evitar complicacións ao 100%, pero o risco do seu desenvolvemento pode reducirse significativamente. Con compensación de calidade pola diabetes, a unha muller pódese dar a luz por conta propia en termos naturais. Con unha reposición insuficiente de azucre, un embarazo debilitado, estimúlase o traballo durante un período de 36 a 38 semanas. Complicacións graves: unha indicación para a cesárea.
O parto fisiolóxico é posible se:
- a enfermidade está ben controlada
- non hai complicacións do plan obstétrico (pelvis estreitas, cicatrices uterinas, etc.),
- o froito non pesa máis de 4 kg,
- Os médicos teñen a capacidade técnica de supervisar o estado da nai e do fillo durante o parto.
Nacementos con diabetes gestacional
A base de cambios hormonais nas 15 e 17 semanas despois da concepción, algunhas mulleres desenvolven diabetes xestacional. A tolerancia á glicosa detéctase nunha muller embarazada nos primeiros tres meses.
O desenvolvemento da enfermidade contribúe a:
- herdanza
- alteracións hormonais
- gran masa fetal
- aumento do peso
- idade
Este tipo de diabetes adoita desaparecer por si só despois do parto. Pero isto non significa que a diabetes gestacional sexa seguro. O exceso de insulina provoca efectos negativos sobre o feto. Por iso, é importante seguir estrictamente as recomendacións do médico que asiste. Está previsto o parto durante a XPH. Despois do parto, a nai ten un risco de desenvolver diabete tipo 2. Unha de cada catro mulleres enfróntase a este problema.
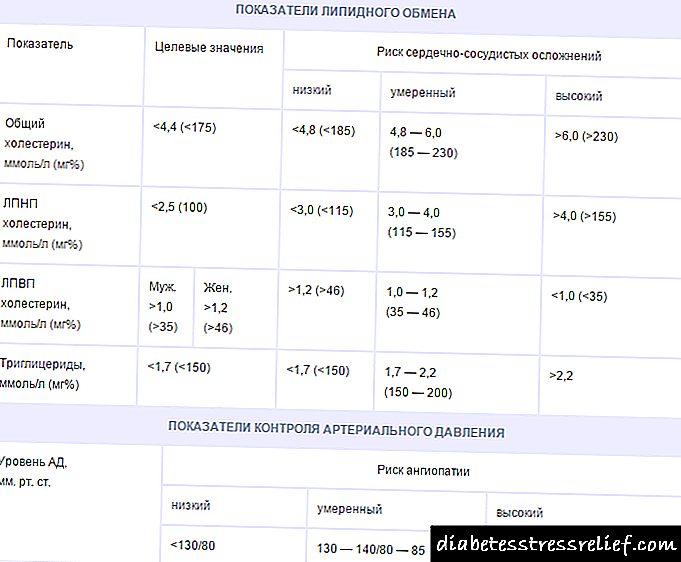
| Azucre en xaxún | Nivel de azucre 2 horas despois de comer | O diagnóstico |
|---|---|---|
| 3,3-5,5 mmol - desde o dedo 4,0-6,1 mmol - de vea | Non superior a 7,8 moles | Norma |
| 5,5-6,1 mmol - desde o dedo | Non máis que 7,8 mmol | Glicemia en xaxún |
| 3.3-5.5 - desde o dedo | De 7,8 a 11,1 mmol | Tolerancia alterada á glicosa |
| 5,5-6,1 mmol | De 7,8 a 11,11 mmol | Prediabetes |
| Maior de 6,1 mmol | Por riba do 11,0 mmol despois das comidas ou calquera medida durante o día por encima dos 11,0 mmol | Diabetes mellitus |
Cada muller soña con sacar e dar a luz a un fillo sa. Coa diabetes, conseguir este obxectivo faise moitas veces máis difícil. Necesítanse esforzos incribles, resistencia, actitude psicolóxica e autodisciplina.
A nai expectante debería:
- planifique o seu embarazo con antelación,
- actúe estrictamente segundo as instrucións do médico e non por consello das nais do foro,
- observa a dieta,
- Non teñas preguiceiro 10 veces ao día para medir o azucre no sangue.
A continuación, o embarazo continuará sen complicacións e o parto pasará facilmente, sen intervención cirúrxica. A medicina actual ofrece unha oportunidade única para as mulleres con diabetes. Non hai que perdelo.

O meu nome é Andrey, son diabético desde hai máis de 35 anos. Grazas por visitar o meu sitio. Diabei sobre axudar ás persoas con diabetes.
Escribo artigos sobre varias enfermidades e aconsello persoalmente a Moscova que necesite axuda, porque ao longo das décadas da miña vida vin moitas cousas da experiencia persoal, probei moitos medios e medicamentos. Este ano 2019 a tecnoloxía estase a desenvolver moito, a xente non sabe moitas das cousas que se inventaron polo momento para unha vida cómoda para os diabéticos, polo que atopei o meu obxectivo e axudar ás persoas con diabetes, na medida do posible, a vivir máis fácil e máis feliz.
Como vai o tratamento?

Se se confirma o diagnóstico de diabetes gestacional nunha muller embarazada, o tratamento realízase dun xeito complexo. A terapia realízase ata que nace o bebé.
O plan de patoloxía inclúe:
- A nutrición dietética, que é o principal tratamento.
- Actividade física moderada. Os médicos consideran que os longos paseos son a opción máis adecuada.
- Seguimento diario da glicosa no sangue.
- Paso sistemático dun estudo de laboratorio de orina.
- Seguimento da presión arterial.
Para a maioría das mulleres que teñen un fillo, é suficiente seguir unha dieta para desfacerse da enfermidade. Se o paciente segue as recomendacións do médico asistente, pódese prescindir do uso de drogas.
Se os alimentos da dieta non fan fronte á patoloxía, o médico prescribe terapia con insulina. A hormona adminístrase mediante inxeccións. Non se prescriben medicamentos que reducen o azucre no sangue durante o embarazo, xa que poden prexudicar ao feto.
Alimentación dietética
A terapia con diabete xestacional exitosa non pasa de dieta, esta é a regra básica para tratar a pacientes embarazadas. A comida debe ser variada, equilibrada. Está prohibido reducir drasticamente o valor enerxético do menú.
Os médicos aconsellan comer 5-6 veces ao día e en pequenas porcións. A maioría das comidas tómase pola mañá. É necesario evitar que se produzan sentimentos de fame.
Da dieta, hai que eliminar os hidratos de carbono que son facilmente dixeridos. Estes pratos inclúen tortas, bolos, pan, bananas, uvas. Comer estes alimentos aumenta rapidamente o azucre no sangue. Hai que negarse tamén a comida rápida saborosa, pero prexudicial: comida rápida.
Tamén necesitará minimizar o consumo de manteiga, maionesa e outros produtos cun alto grao de graxa. A porcentaxe de inxestión de graxas saturadas non debería exceder de 10. Dende pratos de carne, excluídos embutidos, carne de porco, semi-acabados. Pola contra, recoméndase usar variedades con pouca graxa: carne, aves de cor, peixe.
O menú diario debería conter alimentos que conteñan unha gran cantidade de fibra: pan, cereais, verduras verdes, verdes. Ademais da fibra, teñen moitas vitaminas e minerais necesarios para a vida do corpo humano.
Como se fan os nacementos con GDM?

O médico despois de examinar á muller determina como debe proceder o parto coa diabetes gestacional. Só hai dúas opcións: a entrega natural e a cesárea. A elección da metodoloxía depende da etapa do curso da patoloxía na muller embarazada.
Se a actividade laboral comezou inesperadamente ou se levou a cabo unha estimulación, o nacemento dun neno ao xeito natural parece posible só nos seguintes casos:
- O tamaño da cabeza do bebé coincide cos parámetros da pelve materna.
- O peso corporal do neno non supera os 4 kg.
- A presentación correcta do feto está ao revés.
- A capacidade de controlar visualmente o estado do feto durante o nacemento.
- A ausencia de hipoxia grave no bebé e malformacións conxénitas.
As mulleres que sofren diabetes mellitual xestacional durante o embarazo atopan algúns problemas: reciben líquido amniótico antes do tempo, dan a luz prematuramente e cando o bebé nace, a nai séntese moi débil no seu corpo, o que lle impide esforzarse no proceso.
Se unha muller sofre diabetes durante o embarazo, entón debería estar nun hospital baixo a supervisión dos médicos. Normalmente, despois do nacemento, o bebé non necesita unha inxección de insulina. Pero o neno debe manterse baixo o control dos médicos durante 1,5 meses e comprobar a súa tolerancia ao azucre, o que axudará a descubrir se a enfermidade causou dano ao bebé.
Prevención

É case imposible protexerse por completo da aparición de diabetes gestacional e das súas complicacións durante o período de xestación. Moitas veces a patoloxía afecta ás futuras nais que nin sequera están en risco. A medida preventiva máis importante é a adhesión ás regras nutricionais durante o embarazo.
Se no pasado unha muller xa tiña diabetes mentres esperaba ao bebé, entón deberá planificarse o seguinte fillo. Está permitido dar a luz non antes de dous anos despois do último parto. Para previr a reaparición da enfermidade xestacional, é necesario 6 meses antes da concepción para comezar a controlar o peso corporal, facer exercicio diario, someterse regularmente a probas de laboratorio para a glicosa no sangue.
Non tome medicamentos sen o consello dun médico. Algúns fármacos con ingreso arbitrario poden levar ao desenvolvemento da patoloxía en cuestión.
A diabetes gestacional pode levar a consecuencias adversas para unha muller embarazada e o seu bebé. Por iso, é extremadamente importante planificar un embarazo e seguir todas as recomendacións do médico.