Diabetes mellitus: o que é perigoso, causas, síntomas e tratamento
Que é a diabetes? A base da enfermidade é unha violación do metabolismo dos hidratos de carbono e da auga. Como resultado, a función pancreática é reducida. É este corpo o que é o responsable da produción dunha hormona chamada insulina.
Moitos están interesados en que é a insulina? Despois de todo, é el quen se usa para tratar a diabetes.

A hormona insulina participa na produción de azucre. No seu defecto, o corpo non é capaz de procesar azucre en glicosa. Como resultado, o nivel de azucre no sangue aumenta. É excretado en grandes cantidades con ouriños.
En paralelo a este proceso, hai unha violación do metabolismo da auga. Os tecidos non son quen de reter auga. Como resultado, o seu exceso é excretado polos riles.
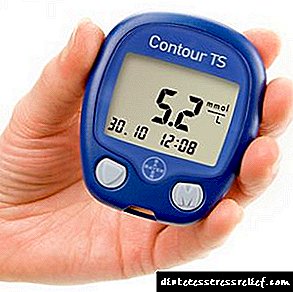
Se unha persoa ten un alto nivel de glicosa no sangue, este é o principal sinal de que o corpo está afectado por unha enfermidade como a diabetes.
Resposta á insulina ao azucre no sangue
Que é a insulina e cal é o patrón da súa interacción co azucre? No corpo humano, as proteínas beta do páncreas son as responsables da produción da hormona. A insulina subministra ás células na cantidade adecuada de azucre.
Que tipo de mal funcionamento se observa no corpo con alto contido en azucre? Neste caso, a insulina non se produce suficientemente no corpo, o nivel de azucre é elevado, pero as células padecen unha falta de subministración de glicosa.
Entón, a diabetes. Que é unha linguaxe sinxela? A base da enfermidade é unha violación dos procesos metabólicos no corpo. A enfermidade pode ser hereditaria e adquirida.
Por falta de insulina, a pel vese afectada por pequenas pústulas, o estado das enxivas e os dentes empeora, as placas ateroscleróticas, a angina pectora desenvólvense, aumentan a presión, a función dos riles está deprimida, obsérvanse trastornos funcionais do sistema nervioso, a visión diminúe.
Etioloxía da enfermidade
Que causa a diabetes, que a provoca? A patoxénese desta enfermidade depende do tipo de enfermidade. Distínguense dous tipos principais, que presentan grandes diferenzas. Aínda que na endocrinoloxía moderna tal separación é condicional, o tipo de enfermidade segue sendo importante na elección da terapia. Por iso, é recomendable considerar por separado as características de cada especie e resaltar as súas características clave.
En calquera caso, a diabetes, cuxas causas son a violación do metabolismo dos carbohidratos e un aumento constante da glicosa no sangue, é unha enfermidade grave. O azucre no sangue elevado na medicina chámase hiperglicemia.
A hormona insulina non interactúa completamente cos tecidos. É el quen reduce o contido de glicosa no corpo conducíndoo a todas as células do corpo. A glicosa é un sustrato enerxético que axuda a manter a vida do corpo.
Se o sistema está roto, a glicosa non participa no proceso metabólico normal e recóllese en exceso no sangue. Estes son mecanismos causais que son o inicio da diabetes.
Cómpre salientar que non cada aumento do azucre no sangue é verdadeira diabetes. A enfermidade é provocada por unha violación principal da acción da insulina.

Cales son as condicións para a hiperglicemia?
A hiperglicemia pode ocorrer nas seguintes condicións:
- Feocromocitoma. É un tumor benigno na glándula suprarrenal, o que contribúe á produción de hormonas antagonistas da insulina.
- Glagagonoma e somatostatinoma: a proliferación de células que sintetizan competidores de insulina.
- Aumento da función suprarrenal.
- Aumento da función tiroide (hipertiroidismo).
- Cirrosis do fígado.
- Violación da tolerancia aos hidratos de carbono (a súa absorción reducida despois de comer cun ritmo de xaxún normal).
- Pasando a hiperglucemia.
A viabilidade de illar tales condicións débese a que a hiperglicemia resultante é secundaria. Ela actúa como síntoma. Polo tanto, eliminando a enfermidade subxacente, é posible acadar a normalización dos niveis de glicosa no sangue.
Se a violación se observa no corpo durante moito tempo, entón isto dá a razón para diagnosticar unha enfermidade como a diabetes. Neste caso, ocorre nun contexto de procesos patolóxicos no corpo.
Síntomas da enfermidade
A manifestación clínica da enfermidade caracterízase por un aumento gradual dos síntomas principais. A diabetes raramente debuta á velocidade do raio, desenvólvese gradualmente.
O inicio da enfermidade caracterízase polos seguintes síntomas:
- boca seca
- sede constante que non se pode satisfacer
- aumento da micción,
- perda de peso súbita ou obesidade,
- coceira e pel seca
- a formación de pequenas pústulas na pel,
- curación de feridas pobres
- debilidade muscular
- fatiga,
- aumento da suor.
Normalmente, estas queixas son a primeira campá do inicio da diabetes. Se aparecen tales síntomas, recoméndase contactar de inmediato cun endocrinólogo.
A medida que o curso da enfermidade empeora, poden ocorrer condicións que afecten negativamente o traballo dos órganos internos. Cun desenvolvemento crítico da enfermidade, incluso se pode observar unha violación da conciencia con intoxicación grave e falla de órganos múltiples.
Factores provocadores da enfermidade
Que é a diabetes? As causas do desenvolvemento da enfermidade son diversas.
Os factores desencadeantes da diabetes son os seguintes:
- Antecedentes xenéticos adversos. Ao mesmo tempo, outros factores son anulados.
- Aumento de peso.
- Unha serie de procesos patolóxicos no corpo que contribúen á derrota das proteínas beta. Como resultado, a produción de insulina no corpo é perturbada.
- Un tumor do páncreas, pancreatite, trastornos patolóxicos das glándulas endócrinas poden provocar o desenvolvemento da enfermidade.
- As enfermidades infecciosas, por exemplo, danos no corpo por rubéola, varicela, hepatite e incluso gripe común. Estas enfermidades poden servir como desencadeante para o desenvolvemento da enfermidade, especialmente en persoas en situación de risco.
- Estrés nervioso. O estrés emocional emocional afecta negativamente á funcionalidade do páncreas.
É importante a idade
A idade xoga un papel no desenvolvemento dunha enfermidade como a diabetes? Paradoxalmente, a resposta é positiva. Os científicos descubriron que cada 10 anos o risco de danar o corpo por enfermidade duplica. Ademais, a diabetes pódese diagnosticar incluso en bebés.

Por que hai dous tipos de enfermidades
Esta distinción é importante, xa que nunha forma ou outra se selecciona terapia diferente.
Canto máis tempo continúa a diabetes mellitus, menos é a división en subtipos. Cun curso prolongado, realizarase o mesmo tratamento independentemente das causas da enfermidade.
Diabetes tipo 1
Esta especie provoca unha falta de insulina. Na maioría das veces, as persoas menores de 40 anos cun físico astenico son susceptibles a este tipo de enfermidades. O curso da diabetes é grave. Para deter a enfermidade é necesaria insulina. A razón é que o corpo produce anticorpos que destruen as células pancreáticas.

En presenza de diabetes tipo 1, non é posible unha cura completa, aínda que moi raramente hai casos de restauración completa da función pancreática. Pero este estado só se pode conseguir incluíndo unha determinada dieta co uso de alimentos crus naturais.
Para manter o corpo usando un análogo sintético da hormona insulina, que se administra intramuscularmente. Dado que a insulina é propensa á destrución no tracto gastrointestinal, tomala en forma de comprimidos non é práctico. A hormona adminístrase con alimentos. Neste caso, é importante unirse a unha determinada dieta. Os produtos que conteñen azucre e carbohidratos están completamente excluídos da dieta.
Diabetes tipo 2
Por que xorde esta diabetes? As causas da aparición non son a falta de insulina. Na maioría das veces, unha enfermidade afecta a persoas despois de 40 anos que teñen tendencia a sobrepesar. A causa da enfermidade reside na perda de sensibilidade das células á insulina debido ao aumento do contido de nutrientes no corpo.
A administración da hormona insulina non é aplicable a todos os pacientes. Só un médico pode escoller o réxime de tratamento adecuado e, se é necesario, determinar a dose diaria de hormona.
En primeiro lugar, estes pacientes están convidados a revisar a súa dieta e adherirse a unha dieta. É moi importante seguir estrictamente as recomendacións do médico. Aconséllase perder peso gradualmente (3 kg ao mes). O peso debe ser controlado ao longo da vida, non permitindo que se engada.
Se a dieta non serve, prescríbense medicamentos especiais para baixar o nivel de azucre e só nun caso moi extremo recorrer ao uso de insulina.

Que procesos patolóxicos desencadea no corpo con aumento de insulina
Canto máis alto é o azucre no sangue e máis longa é a enfermidade, máis graves son as súas manifestacións. As consecuencias da diabetes poden ser moi graves.
Lanzáronse os seguintes mecanismos patolóxicos para liberar o exceso de glicosa polo corpo:
- A glicosa transfórmase en graxa, o que conduce á obesidade.
- A glicolización das proteínas da membrana celular prodúcese, o que provoca unha violación da funcionalidade de todos os sistemas do corpo humano.
- A vía de liberación da glicosa de sorbitol está activada. O proceso provoca a aparición de compostos tóxicos que danan as células nerviosas. É a base da neuropatía diabética.
- Os vasos pequenos e grandes están afectados, o que é causado por un aumento do contido de colesterol no sangue durante a glicosilación de proteínas. Como resultado, este proceso provoca microangiopatía diabética dos órganos e ollos internos, así como angiopatía das extremidades inferiores.
Con base no anterior, pódese afirmar que un aumento do nivel de glicosa no sangue contribúe á derrota de órganos internos cunha lesión primaria dun sistema.
Síntomas de diabetes complicado
- discapacidade visual forte,
- xaquecas e outros trastornos funcionais do sistema nervioso,
- dor no corazón,
- fígado engrandecido
- dor e adormecemento nas extremidades inferiores,
- diminución da sensibilidade da pel nos pés,
- hipertensión arterial
- o cheiro a acetona do paciente,
- perda de coñecemento.
A aparición de síntomas vivos da diabetes debe ser un sinal de alarma. Tales manifestacións indican un desenvolvemento profundo da enfermidade e a súa corrección insuficiente mediante medicamentos.
Complicacións diabéticas
A enfermidade en si mesma non representa unha ameaza para a vida humana. O maior perigo son as súas complicacións. Cabe destacar algúns deles. Estes efectos da diabetes son bastante comúns.
A condición máis grave é a perda de coñecemento ou un alto grao de inhibición do paciente. Tal paciente debe ser hospitalizado de inmediato.
O coma diabético máis común é o cetoacidótico. É causada pola acumulación de substancias tóxicas en procesos metabólicos que teñen un efecto prexudicial para as células nerviosas. O principal indicador de coma é o cheiro a acetona ao respirar. A conciencia neste estado escurece, o paciente está cuberto de suor copiosa. Neste caso, prodúcese unha forte diminución do azucre no sangue, que pode ser causada por unha sobredose de insulina. Outros tipos de coma son extremadamente raros.
Puffiness pode ser tanto local como extensivo. Este síntoma é un indicador da alteración da función renal. Se o edema se caracteriza por asimetría e se estende nunha perna ou nun pé, este proceso é a evidencia dunha microangiopatía diabética das extremidades inferiores causada pola neuropatía.
A presión sistólica e diastólica tamén é un indicador da gravidade da diabetes. É posible considerar unha condición de dous xeitos. No primeiro caso, chama a atención o indicador de presión total. O aumento indica un curso progresivo de nefropatía diabética. Con esta complicación, os riles liberan substancias que aumentan a presión arterial.
Por outra banda, adoita notarse caída de presión nos vasos e extremidades inferiores. O proceso determínase durante a dopplerografía sonora. Indica a presenza de angiopatía das extremidades inferiores.
A dor nas pernas é un indicador do desenvolvemento de angio ou neuropatía diabética. A microangiopatía caracterízase pola dor durante o esforzo físico e a camiñada.
A aparición de dor durante a noite indica a presenza de neuropatía diabética. Por regra xeral, esta condición caracterízase por adormecemento cunha diminución da sensibilidade. Algúns pacientes presentan sensación de ardor local en certas zonas da perna ou do pé.
As úlceras tróficas son a seguinte etapa da angio- e neuropatía diabética despois da dor. A aparición de feridas con diferentes formas de pé diabético varía. Para cada caso individual, ofrécense métodos de tratamento individuais. Nunha situación difícil, hai que ter en conta os máis pequenos síntomas, xa que depende de se se manteña o membro do paciente.
As úlceras neuropáticas son causadas por unha diminución da sensibilidade dos pés fronte ao fondo de neuropatía con deformidade do pé. Nos puntos principais de fricción nas áreas de saíntes óseas fórmanse cornos que os pacientes non senten. Hematomas xorden baixo eles, nos que o pus se recolle no futuro. O pé comeza a molestar moito a unha persoa só cando se incha e a aparición dunha úlcera sobre ela.

A gangrena é xeralmente causada por angiopatía diabética. Neste caso, as embarcacións pequenas e grandes están afectadas. Normalmente o proceso localízase na zona dun dedo do pé. Se perturba o fluxo sanguíneo, unha dor aguda no pé, prodúcese vermelhidão. Co paso do tempo, a pel adquire unha tonalidade azulada, tórnase fría e inchada, logo cubríase con burbullas con contido nublado e necrose da pel negra.
Tales cambios non son tratables. Neste caso, indícase amputación. O seu nivel óptimo é a rexión do brillo.
Como evitar o desenvolvemento de complicacións
A prevención de complicacións baséase na detección precoz da enfermidade e no seu correcto tratamento. O médico debe planificar o tratamento adecuado e o paciente debe seguir rigorosamente as instrucións.
As extremidades inferiores na diabetes requiren unha atención diaria adecuada. Se se atopan danos, consulte inmediatamente a un cirurxián.
Prevención da diabetes
Por desgraza, non sempre é posible evitar o desenvolvemento da enfermidade. Ao final, moitas veces o desencadeante é xenética e virus que infectan a cada persoa.
Dun xeito completamente diferente, avalíase a afección en presenza de diabetes tipo 2. A miúdo está asociado ao estilo de vida incorrecto.
Neste caso, pódense atribuír ás medidas preventivas as seguintes medidas:
- normalización do peso
- control da presión arterial
- baixo contido de carbohidratos, baixo contido de graxa,
- actividade física moderada.
Conclusión
Entón, que é a diabetes? A enfermidade é unha violación do mecanismo de captación de glicosa do corpo.

Unha cura completa é imposible. A excepción é a diabetes tipo 2. Para detelo, úsase unha certa dieta en combinación con actividade física moderada. Cómpre lembrar que o risco de reaparición da enfermidade en violación do réxime é extremadamente alto.
Clasificación etiolóxica e síntomas
O nivel de glicosa na diabetes aumenta debido á absorción deteriorada debido á deficiencia de insulina. Se este proceso se produce debido a unha deficiencia na síntese de proinsulina debido á destrución de células pancreáticas, a enfermidade clasifícase como diabetes tipo 1. Máis a miúdo diagnostícase en persoas menores de 25 anos.. Maniféstase cos seguintes síntomas:
 sede intensa e aumento do apetito,
sede intensa e aumento do apetito,- cheiro a acetona da boca,
- moitas veces ouriñar
- curación de feridas pobres
- coceira na pel.
En individuos con acumulación de exceso de tecido adiposo, prodúcese síntese excesiva de hormonas, pero a resposta metabólica á insulina é prexudicada e prodúcese unha "deficiencia relativa". Esta forma da enfermidade chámase diabetes tipo 2. Ameaza máis coas persoas maiores. Ademais, os seus síntomas son tan inespecíficos que unha persoa pode non ter coñecemento da súa enfermidade. Non obstante, cómpre prestar atención aos seguintes síntomas:
- fatiga
- visión diminuída
- discapacidade da memoria
- dor ao camiñar
- tordo crónico nas mulleres.

A metade dos pacientes nos primeiros estadios dos síntomas non ten ningún. Pero entón pode producirse un ataque cardíaco repentino, vertedura, enfermidade renal ou perda de visión. Cada década, o número de persoas con diabetes duplícase, polo que cómpre ver un médico nas primeiras manifestacións.
Complicacións probables
En primeiro lugar, a diabetes é perigosa con complicacións que poden aparecer nuns días ou horas ou desenvolverse ao longo de meses e anos. No primeiro caso, caracterízanse como agudos, no segundo - tarde. Cada un deles é o resultado dun aumento persistente na glicosa e trastornos metabólicos nos tecidos que perderon a capacidade de absorber o monosacárido.
Condicións agudas

Dado que os tecidos non usan glicosa na diabetes, prodúcese un maior catabolismo de graxas e proteínas. Os produtos do seu metabolismo intermedio acumúlanse no sangue, debido a que se produce esta cetoacidosis, que perturba as funcións vitais do corpo.
Unha sobresaturación de sangue cun sacarido conduce a un aumento da súa presión, debido á que se perde unha cantidade importante de auga e electrólitos na urina. Por mor de isto, moitos órganos e tecidos sofren, aparecen nefropatía, neuropatía, oftalmopatía, micro e macroangiopatía e incluso coma diabético. O sistema reprodutivo tamén está afectado, os homes poden enfrontarse á impotencia, as mulleres con infertilidade.
Suprimir os niveis de glicosa no sangue con medicamentos pode baixar o azucre ata 3,3 mmol / L ou menos. Neste caso, prodúcese unha condición que pode ser mortal: a hipoglucemia, que se pode superar beber unha solución en azucre, comer alimentos ricos en carbohidratos, inxectar unha preparación de glucagón no músculo ou nunha vea cunha solución de glicosa do 40%. Neste último caso, tamén se necesita unha inxección de tiamina para evitar o espasmo muscular local.
Debido á diabetes, o ácido láctico acumúlase no sangueO equilibrio pasa ao lado ácido. No fondo da insuficiencia dalgúns órganos e do mal subministro de osíxeno aos tecidos, o ácido acumúlase nos tecidos, a microcirculación é perturbada. O resultado é a acidosis láctica. O paciente ten unha conciencia escura, non pode respirar normalmente, a presión cae, a micción é difícil. Esta condición no 70% dos casos remata por falecer, as medidas deben ser tomadas de inmediato. O paciente recibe unha goteira intravenosa de solución de sodio ao 2% e é hospitalizado de urxencia.
Debido á diabetes, as defensas do corpo son reducidas e o paciente tolera as enfermidades infecciosas peor, moitas veces hai tuberculose pulmonar.
Coma diabético
Situarse separadamente é coma coma, causada pola falta de insulina. É a consecuencia de dúas condicións agudas:
- cetoacidosis resultante dun aumento da acidez e unha utilización insuficiente de corpos cetonas producidos polo fígado en resposta á fame de tecidos dependentes da insulina que son incapaces de usar glicosa,
- acidosis láctica, en desenvolvemento debido á acumulación de produtos metabólicos infraoxidados.
 A coma non se desenvolve de inmediato. Un día antes dela, o paciente comeza a experimentar malestar, boca seca, sede, perda de apetito. Neste caso, é necesario comezar con urxencia o tratamento, ata que o diabético aínda non caeu na prostración e non perdeu o coñecemento.
A coma non se desenvolve de inmediato. Un día antes dela, o paciente comeza a experimentar malestar, boca seca, sede, perda de apetito. Neste caso, é necesario comezar con urxencia o tratamento, ata que o diabético aínda non caeu na prostración e non perdeu o coñecemento.
Se isto aínda sucedeu, é necesario urxente chamar a unha ambulancia e acostar ao paciente para que a súa respiración non fose difícil. Especialistas en chegada diagnostican un coma diabético coas seguintes características:
- seco, quente ata a pel táctil
- o cheiro a mazás ou acetona da boca,
- pulso débil
- presión reducida
- globos oculares suaves.
O paciente daráselle unha solución de glicosa intravenosa e será levado á unidade de coidados intensivos. Unha coma pode durar moito tempo. Hai quen pasa décadas nel, pero nunca o deixa.
Lesións tardías
 A diabetes tipo 2 é perigosa con retinopatía. Este é o nome do dano da retina, acompañado de hemorragias, edemas e formación de novos vasos. Se o proceso patolóxico afecta ao fondo, a retina esfoliarase. Esta é a principal causa de perda de visión en diabéticos de idade media e anciáns.
A diabetes tipo 2 é perigosa con retinopatía. Este é o nome do dano da retina, acompañado de hemorragias, edemas e formación de novos vasos. Se o proceso patolóxico afecta ao fondo, a retina esfoliarase. Esta é a principal causa de perda de visión en diabéticos de idade media e anciáns.
As violacións da permeabilidade vascular, o aumento da súa fraxilidade, a tendencia á trombose e a aterosclerose, finalmente, leva a unha angiopatía. A hiperglicemia na diabetes leva a trastornos metabólicos nos nervios. Isto ameaza a polineuropatía en forma de perda de dor e sensibilidade á temperatura, debido á que o paciente resulta ferido facilmente.
O metabolismo perturbado de hidratos de carbono e graxas nos tecidos afecta aos seguintes órganos:
- riles: a albúmina excrétase na urina, prodúcese proteinuria e logo insuficiencia renal crónica,
- ollos: prodúcese nublamento das lentes e as cataratas desenvólvense cedo.
 Ademais do metabolismo deteriorado, a microcirculación realízase incorrectamente, a necrose isquémica maniféstase por artropatía con dor nas articulacións e mobilidade limitada. Pode producirse cambios anatómicos e funcionais no pé. Os procesos necróticos purulentos nel, as úlceras e as lesións osteoarticulares súmanse á síndrome do pé diabético, que en casos avanzados require amputación. A diabetes tamén é terrible porque prexudica a saúde da psique. Por mor disto, obsérvanse frecuentes cambios de estado de ánimo, prodúcense depresións, trastornos de ansiedade, a encefalopatía.
Ademais do metabolismo deteriorado, a microcirculación realízase incorrectamente, a necrose isquémica maniféstase por artropatía con dor nas articulacións e mobilidade limitada. Pode producirse cambios anatómicos e funcionais no pé. Os procesos necróticos purulentos nel, as úlceras e as lesións osteoarticulares súmanse á síndrome do pé diabético, que en casos avanzados require amputación. A diabetes tamén é terrible porque prexudica a saúde da psique. Por mor disto, obsérvanse frecuentes cambios de estado de ánimo, prodúcense depresións, trastornos de ansiedade, a encefalopatía.
Ademais, no fondo da diabetes, que destrúe o corpo e cambia a composición do sangue, poden desenvolverse enfermidades crónicas. As décadas de falta de captación normal de glicosa reflíctense no estado dos buques. O seu lume diminúe e as paredes vólvense mal permeables aos nutrientes. Os tecidos carecen de osíxeno e nutrición, neste contexto poden sufrir ataques cardíacos, ataques cardíacos, enfermidades cardíacas. A falta de subministración de sangue á pel leva á aparición de úlceras tróficas, que poden converterse posteriormente nunha fonte de infeccións. Sometido a cambios significativos, o sistema nervioso maniféstase como debilidade constante nas extremidades e dor crónica.
Métodos de tratamento
 A diabetes é consecuencias perigosas, polo que necesitas comezar o tratamento a tempo. Unha cantidade maior de urina, un trastorno alimentario, a perda de peso debe ser alarmante e debe ser unha ocasión para determinar o nivel de monosacárido no sangue e realizar unha proba de tolerancia á glicosa. Se as concentracións de glicosa e glicohemoglobina son altas, o azucre está presente na orina e a acetona tamén está aí, diagnostícase diabetes.
A diabetes é consecuencias perigosas, polo que necesitas comezar o tratamento a tempo. Unha cantidade maior de urina, un trastorno alimentario, a perda de peso debe ser alarmante e debe ser unha ocasión para determinar o nivel de monosacárido no sangue e realizar unha proba de tolerancia á glicosa. Se as concentracións de glicosa e glicohemoglobina son altas, o azucre está presente na orina e a acetona tamén está aí, diagnostícase diabetes.
Como parte da terapia, elimínanse os síntomas clínicos da enfermidade, realízase o control metabólico, tómanse medidas para evitar complicacións e o obxectivo é garantir unha calidade de vida normal. O paciente ten que tomar medicamentos, adherirse a unha dieta especial, facer unha dose de actividade física e exercer un autocontrol constante.
Insuloterapia e medicamentos hipoglucémicos
 No primeiro tipo de enfermidade, os trastornos do metabolismo dos carbohidratos son compensados pola insulinoterapia, na que unha persoa está obrigada a inxectar hormonas diariamente. O réxime de tratamento é seleccionado polo médico despois do seguimento hospitalario con control da cantidade de glicosa no sangue. A dose media é de 0,5-1 unidades por quilo ao día.
No primeiro tipo de enfermidade, os trastornos do metabolismo dos carbohidratos son compensados pola insulinoterapia, na que unha persoa está obrigada a inxectar hormonas diariamente. O réxime de tratamento é seleccionado polo médico despois do seguimento hospitalario con control da cantidade de glicosa no sangue. A dose media é de 0,5-1 unidades por quilo ao día.
No segundo tipo de diabetes, non sempre é necesaria esta medida, úsanse con máis frecuencia medicamentos que reducen a absorción de glicosa e aumentan a sensibilidade do tecido á insulina (metmorfina, rosiglitazona), así como medicamentos que potencian a secreción da hormona (vildagliptina, glibenclamida). A acarbosa inhibe as encimas intestinais que descompoñen os carbohidratos á glicosa e o metabolismo das graxas normalízase mediante fenofibrato.
Facer dieta
A compensación completa do metabolismo dos carbohidratos non é posible sen dieta. Ademais, ás veces é suficiente para o tratamento e pode prescindir de medicamentos nos primeiros estadios da diabetes tipo 2. Unha dieta incorrecta é perigosa co primeiro tipo, xa que isto pode levar a un coma cun desenlace fatal.

No marco dunha nutrición adecuada para unha enfermidade, os carbohidratos facilmente digeribles están excluídos da dieta. A cantidade de hidratos de carbono complexos que entran no corpo está controlada estrictamente. Mídense en unidades de pan (1XE = 10-12 g de carbohidratos = 20-25 g de pan). Antes de usar un produto, un diabético comproba o número de unidades de pan nunha táboa especial usando unha táboa especial. Durante un día pode usar de 12 a 25 XE, pero nunha comida a súa cantidade non debe ser superior a 7. O alcohol está contraindicado.
Todos os alimentos que se comen ao día deberán estar rexistrados nun diario especial. Isto facilita os cálculos e permite en caso de deterioración recoller rapidamente a dose correcta de insulina adicional ou un medicamento hipoglucémico.
Cirurxía metabólica
 Usando métodos conservadores, a enfermidade non se pode curar. Pero a cirurxía cun alto grao de probabilidade pode salvar a unha persoa da diabetes tipo 2. A operación consiste nun shunting gástrico e biliopancreático, no que se crea un pequeno depósito na parte superior do estómago, que contén ata 30 centímetros cúbicos de alimentos sólidos. A comida pasa a maior parte do estómago e do xunio.
Usando métodos conservadores, a enfermidade non se pode curar. Pero a cirurxía cun alto grao de probabilidade pode salvar a unha persoa da diabetes tipo 2. A operación consiste nun shunting gástrico e biliopancreático, no que se crea un pequeno depósito na parte superior do estómago, que contén ata 30 centímetros cúbicos de alimentos sólidos. A comida pasa a maior parte do estómago e do xunio.
Como resultado da intervención, o peso corporal diminúe, os alimentos non pasan polo duodeno, pero son enviados ao íleo, a mucosa do cal segrega un péptido como resultado do contacto cos alimentos, o que estimula a produción de insulina e o crecemento de células pancreáticas. No 80-98% dos casos, isto leva á recuperación.
Medidas preventivas
 A prevención de complicacións, que son o principal perigo da diabetes, inclúe un seguimento constante da presión arterial e a súa corrección con medicamentos se é necesario, así como a terapia para reducir os lípidos. Este último inclúe tomar medicamentos que controlan triglicéridos de baixa densidade e lipoproteínas de baixa densidade, o que reduce a progresión de enfermidades isquémicas, danos na retina e nervios. Se hai un alto risco de complicacións macrovasculares, estes axentes combínanse con fenofibrato.
A prevención de complicacións, que son o principal perigo da diabetes, inclúe un seguimento constante da presión arterial e a súa corrección con medicamentos se é necesario, así como a terapia para reducir os lípidos. Este último inclúe tomar medicamentos que controlan triglicéridos de baixa densidade e lipoproteínas de baixa densidade, o que reduce a progresión de enfermidades isquémicas, danos na retina e nervios. Se hai un alto risco de complicacións macrovasculares, estes axentes combínanse con fenofibrato.
Unha alta calidade de vida dos pacientes só é posible no caso de control constante de indicadores, tratamento, acción rápida con deterioración e complicacións. É por iso que é moi importante identificar os síntomas da diabetes a tempo e seguir estrictamente todas as recomendacións do médico.

 sede intensa e aumento do apetito,
sede intensa e aumento do apetito,