Pé diabético: tratamento na casa con drogas e pomadas
A definición de "pé diabético" inclúe diversos procesos patolóxicos asociados ao pé dun paciente con diabetes: danos na pel, vasos sanguíneos e nervios. Esta complicación é o resultado dun aumento prolongado da glicosa e é máis frecuentemente diagnosticada en pacientes con diabetes tipo 2.
O motivo principal para a aparición de procesos patolóxicos nos pés do paciente é a descompensación da diabetes. Os cambios mortais no corpo prodúcense debido a que o azucre no sangue elevado leva á destrución de pequenos vasos sanguíneos en todo o corpo.
A falta de suficiente circulación sanguínea, as terminacións nerviosas sofren, prodúcense trastornos metabólicos nos tecidos. Como resultado, aumenta o risco de diversas enfermidades fúngicas e o desenvolvemento de infeccións.
O pé diabético caracterízase por tales manifestacións:
- o pé está deformado, faise pálido e frío,
- úlceras pouco profundas na superficie do pé,
- o limiar da dor na zona do pé redúcese,
- infeccións fúngicas das uñas, uñas incrustadas,
- aparecen coutos e coutos.
Importante! Se non tratas a tempo o tratamento do pé diabético, hai un alto risco de desenvolver gangrena.
Hai tres tipos de pé diabético:
- Isquémico. Neste tipo de complicacións, os vasos sanguíneos están afectados. O principal síntoma do tipo isquémico do pé diabético é a palidez da pel, sensación de frialdade nas pernas. Os pés se inchan, feridas ou cortes curados durante moito tempo, con contacto táctil coa ferida, o paciente sente dor severa.
- Neuropática. Ten este nome debido a que a morte dos tecidos nerviosos, como resultado, convértese na principal causa da complicación. Redúcese o limiar da dor. O paciente pode non notar as feridas aparecidas por falta de dor. Cunha forma neuropática, o pé adoita deformarse, aparecen numerosos cornos.
- Mixto. A forma máis común de pé diabético, hai síntomas de complicacións neuropáticas e isquémicas.
Para o diagnóstico e tratamento do pé diabético é necesario consultar un cirurxián nunha oficina especializada. Tales salas existen en clínicas públicas e centros médicos privados.
Tras un exame exhaustivo, o médico delineará as tácticas e métodos de tratamento dirixidos a reducir síntomas desagradables.
Importante! Debe consultarse ao médico tanto con fins preventivos como no caso de que resulten feridas no pé, úlceras ou enfermidades fúngicas na pel. O tratamento máis común prescrito para as complicacións é na casa.
Medicamento
O tratamento con drogas implica a selección individual de medicamentos dirixida a reducir o azucre no sangue a un paciente e lograr a compensación da diabetes. No caso da diabetes tipo 2, trátase de comprimidos para a diabetes tipo 1, insulinoterapia. A terapia mixta ás veces prescríbese.
Para aliviar a dor, o médico prescribe analxésicos. Como complemento para a terapia, o paciente prescríbelle medicamentos que melloran a circulación sanguínea, por exemplo, Normoven. Para manter o corpo prescríbense complexos vitamínicos: para diabéticos, son inxeccións de vitaminas B, contagotas ou medicamentos orais.
Pomadas e cremas
Moitas veces para auto-tratamento, os pacientes recorren a usar varias cremas e pomadas. Os expertos non recomendan o uso de pomadas para tratar os pés, xa que a pomada obstrue os poros e crea un ambiente favorable para o crecemento de bacterias nocivas, que poden provocar infeccións. Se hai unha ferida no pé, a pomada dificulta a descarga e inhibe a súa curación.
As cremas teñen unha consistencia máis lixeira que as pomadas. As cremas para suavizar a pel úsanse para previr e tratar as complicacións. Suavizan e hidratan a pel, evitan a aparición de fisuras. A liña de cremas especiais máis utilizada para diabéticos.
Terapia antibiótica
No caso da inflamación na pel dos pés, ao paciente prescríbense medicamentos antibacterianos de gran acción. Os antibióticos máis comúns para tratar o pé diabético:
| Título | Descrición |
|---|---|
| Invanz | A sustancia activa é o ertapenem. A acción está dirixida a tratar unha infección das extremidades inferiores na diabetes. Dispoñible como inxección, alivia efectivamente a inflamación |
| Azitromicina | A sustancia activa é a azitromicina. Dispoñible en cápsulas. Eficaz contra infeccións con estafes, dermatosis |
| Avelox | A sustancia activa é moxifloxacina. Dispoñible en formato tableta. É bactericida, moi utilizada no tratamento do pé diabético |
Os médicos que prescriben os axentes antibacterianos son estrictamente prohibidos o uso independente de antibióticos. A duración do tratamento depende do estado do paciente.
Tratamento cirúrxico
O tratamento cirúrxico realízase se hai áreas na pel con tecido morto. Durante a operación, as seccións son cortadas con coidado. Se o paciente ten abscesos ou flemonia, a operación realízase baixo anestesia local, ábrese o absceso, entón a ferida é tratada con coidado.
Existen métodos máis graves de intervención cirúrxica:
| Título | Descrición |
|---|---|
| Desvío automático | Durante a operación, o cirurxián crea vías de sangue adicionais para mellorar o fluxo sanguíneo |
| Endarterectomía | Unha operación durante a cal os buques que non se poden restaurar, circula sangue por estes vasos |
| Angioplastia e stenting vascular | A operación implica a restauración da patencia vascular |
No caso da propagación da gangrena, realízase amputación da extremidade ao tecido san.
Prevención
É posible evitar complicacións dos pés nas seguintes condicións:
- Control regular do azucre e compensación da diabetes
- Uso de algodón ou calcetín de la
- Empregando zapatos cómodos
- Ximnasia regular e masaxes nos pés
- Inspección regular dos pés e hixiene completa
Unha complicación dun pé diabético non é unha condena, no caso dun tratamento e prevención seleccionados adecuadamente, os síntomas desaparecen e o paciente pode levar un estilo de vida familiar.
Pé diabético: tratamento na casa con drogas e pomadas

A síndrome do pé diabético é un complexo de cambios patolóxicos nos tecidos das pernas. As extremidades sofren debido á alta concentración de azucre no sangue. O tratamento dun pé diabético depende da coordinación das accións do ortopedista, endocrinólogo e doutros médicos especializados.
A diabetes mellitus é unha enfermidade crónica acompañada de varias complicacións. A síndrome do pé diabético é un deles. A patoloxía leva a miúdo ao desenvolvemento de procesos necróticos, gangrena e amputación.
Aproximadamente o 85% dos casos son abscesos, osteomielite, flemón, artrite purulenta e tendovaginite. Isto tamén inclúe a osteoartropatía diabética.
Causas do pé diabético
Na diabetes mellitus prodúcese unha produción insuficiente de hormona insulina. Unha función clave da hormona é levar o azucre ás células do corpo. Polo tanto, a produción insuficiente de insulina é o motivo do aumento do azucre no sangue. En casos graves, a circulación xeral deteriora.
Nunha persoa con diabetes, as feridas na zona do pé curan demasiado lentamente. Os tacóns na diabetes mellitus fanse insensibles. Despois de certo tempo, isto conduce á formación de úlceras tróficas, que se se tratan de forma inadecuada ou inadecuada, transfórmanse en gangrena.
Mesmo as feridas e as abrasións máis pequenas poden levar a tal enfermidade. Debido ao subministro de sangue insuficiente, pérdese sensibilidade, polo que unha persoa non sente dor por feridas. As úlceras que apareceron neste caso non son notadas polo diabético durante moito tempo.
Non sempre é posible curar a patoloxía, polo tanto, a perna debe ser amputada. Cómpre destacar que as úlceras aparecen naquelas zonas que teñen carga ao camiñar. O crack resultante convértese nun ambiente favorable para a entrada e o desenvolvemento das bacterias. Así, en diabéticos, aparecen feridas purulentas que poden afectar non só as capas superficiais da pel, senón tamén tendóns e ósos.
O tratamento dun pé diabético na casa e coa axuda da medicina tradicional, en tal situación ten pouco efecto. Os médicos deciden amputar as pernas.
Recoñécense as principais causas do desenvolvemento do pé diabético:
- diminución da sensibilidade das extremidades inferiores,
- alteración do fluxo sanguíneo en arterias e capilares,
- deformidade do pé,
- capas de pel seca.
Síntomas dun pé diabético
Nas etapas iniciais do talón, o diabético non parece patoloxicamente alterado. Pero co paso do tempo, a xente nota certos síntomas.
Con unha variante isquémica do pé diabético, hai unha violación do subministro de sangue ás pernas.
Moitas veces a xente celebra:
- cambio na pigmentación da pel das pernas,
- inchazo constante
- fatiga,
- dor ao camiñar.
Coa variante neuropática, certas complicacións ocorren varias veces con máis frecuencia. Neste tipo de patoloxía afectan as terminacións nerviosas nas áreas periféricas das pernas. Os diabéticos entenden que a sensibilidade nas pernas diminúe, ás veces non se dan toques fortes ás pernas. Os pés planos tamén se desenvolven, os ósos están máis delgados, o que está cheo de curación prolongada nas fracturas.
Nas primeiras etapas, hai fisuras nos talóns, así como extremidades frías. O paciente sente periódicamente que as pernas están conxeladas. Entón fórmase úlceras tróficas e a gangrena desenvólvese sen tratamento.
Dende o inicio da diabetes mellitus ata a aparición dun pé diabético pode pasar moito tempo. A curación do crack do talón debe realizarse inmediatamente despois da detección. Se un diabético non segue unha dieta e regras de tratamento, as consecuencias da enfermidade poden ameazar a súa vida.
O pé diabético é un problema que afecta a moitos diabéticos, é a principal causa de amputacións nas pernas sen feridas externas. Cando aparecen gretas nos talóns da diabetes mellitus, a afección pode ser extremadamente perigosa.
A circulación microvascular está deteriorada na diabetes, o que significa a incapacidade da inmunidade dunha persoa para oporse aos patóxenos.
Pode formarse unha úlcera e, se non se trata, provocará unha síndrome inflamatoria de resposta sistémica.
Principios de tratamento do pé diabético
Existen centros médicos especiais para o tratamento do pé diabético. Os armarios poden funcionar en grandes clínicas. Alí pódense obter consellos rapidamente sobre como tratar un pé diabético.
Cando non é posible acudir a un consultorio especializado, cómpre visitar un endocrinólogo ou cirurxián. É importante cumprir plenamente todas as recomendacións do médico que asiste. Así, pódese evitar un agravante da situación.
Debe consultarse un médico en canto o pé comece a sufrir rachaduras ou calquera outro cambio. Para o tratamento do pé diabético úsanse medicamentos con actividade antimicrobiana que non teñen propiedades de bronceado. En primeiro lugar, é:
- Clorhexidina
- Dioxidina e outros.
Cando se lle pregunta se se pode usar iodo ou alcol para o tratamento, a resposta sempre será negativa. Estes produtos poden retardar o proceso de curación porque conteñen axentes curtidores. Demóstrase o uso de apósitos modernos que non se pegan á ferida, a diferenza dun vendaje ou gasa.
As feridas deben tratarse regularmente e eliminar o tecido non viable. Estes procedementos deben ser realizados por un médico ou enfermeira cunha periodicidade de 1 vez en 2-15 días. Tamén cómpre protexer a úlcera durante o exercicio camiñando. Para estes efectos, úsanse varios dispositivos:
- zapato medio,
- descarga o arranque e outros.
Se a perturbación da circulación sanguínea se converte nun provocador de defectos ou úlceras, o efecto do tratamento local será mínimo se non se restablece o fluxo sanguíneo. Nesta situación, non podes prescindir de cirurxía nas arterias das pernas:
- angioplastia do globo,
- cirurxía de derivación.
A amputación úsase en aproximadamente 15-20% dos casos de síndrome do pé diabético. Pero, a maioría das veces, pódese evitar esta operación se se inicia un tratamento adecuado. É importante realizar accións preventivas para previr as úlceras tróficas. Se se producen danos, a terapia debe comezar canto antes.
Debe saber con antelación do endocrinólogo sobre o traballo dunha oficina especializada do pé diabético e consultar nesta institución. Pode producirse un alto risco de amputación:
- No caso de que a osteomielite se desenvolva en diabetes mellitus - supuración do tecido óseo,
- úlcera no fondo da isquemia das extremidades: unha violación pronunciada do fluxo sanguíneo ao pé.
Con osteomielite, pódese levar a cabo o tratamento do pé diabético sen amputación. Debe tomar antibióticos en grandes doses durante uns dous meses, así como combinacións de varios fármacos. No caso de isquemia crítica, o efecto será dun procedemento semirúrxico: angioplastia con globo. Tamén se pode prescribir a cirurxía de bypass vascular.
Os antibióticos do pé diabético están indicados para todos os diabéticos con feridas no pé infectadas. O médico determina:
- Duración da admisión
- tipo de antibiótico
- método e dose de administración.
Por regra xeral, o tratamento antibiótico das pernas con diabetes implica o uso de drogas cun amplo espectro de acción. Antes de prescribir, cómpre determinar a sensibilidade aos antibióticos de microbios que están illados dos tecidos afectados.
Moitas veces, os diabéticos prefiren usar pomadas. Isto é incorrecto, xa que as pomadas poden crear un ambiente positivo para aumentar o número de bacterias e dificultar a saída de líquidos da ferida. A pomada dun pé diabético non é o mellor remedio para un pé diabético.
O mellor efecto provén os apósitos de última xeración, son toallitas con alta absorción e actividade antimicrobiana. As esponxas de coláxeno tamén se usan para encher feridas.
Un médico especial, así como métodos xerais de tratamento, son sempre escollidos polo médico asistente despois de estudar as características individuais da patoloxía.
Terapia local
Se non hai dor no pé diabético, debes consultar inmediatamente a un médico. O éxito da terapia depende da implementación responsable das recomendacións do podólogo.
- sempre manteña a ferida limpa
- evitar que a auga entre na zona afectada,
- cambia de apósitos diariamente
- use analxésicos e outros medicamentos prescritos polo seu médico
- Non andes sen zapatos
- usa calcetíns para diabéticos,
- reduce a actividade física.
A terapia con úlcera local inclúe:
- limpeza de feridas
- lavado con antisépticos
- aplicación de vendaxe.
O mellor é limpar a ferida cun bisturí. Un método de limpeza cirúrxica está indicado para o illamento de pus e infección bacteriana da ferida. Para un mellor uso da limpeza mecánica, a ferida debería ter tecido saudable.
Pode limpar a úlcera con solución salina. A ferramenta tamén se substitúe con éxito por unha solución de sal ao 0,9%. Os médicos aconsellan lavarse con peróxido de hidróxeno ao 3% para eliminar o pus e as bacterias anaerobias.A miramistina non provoca unha desaceleración na rexeneración, a diferenza do peróxido de hidróxeno e o iodo. Os fondos listados deben utilizarse alternativamente.
Se a enfermidade é grave, é necesario un tratamento cirúrxico. Neste caso, a ferida está sempre cuberta cunha vendaxe que non causa feridas ao cambiar e que permite pasar o aire.
A día de hoxe, os mellores materiais para vestir son películas semi-permeables que están indicadas para as úlceras diabéticas non infectadas. Non se poden usar durante moito tempo. As esponxas espumantes tamén se poden usar durante a fase de curación se se libera un pequeno volume de exudado.
A miúdo os hidrogelos prescritos, que teñen un bo efecto sobre as úlceras secas necróticas e mostran o efecto de limpar a ferida. A ferramenta estimula a curación sen a formación de cicatrices.
Recentemente, os revestimentos hidrocolóides están gañando popularidade. Estes fondos non precisan unha substitución frecuente e distínguense por unha relación calidade-prezo favorable. Os alxinados curan con éxito varias úlceras cunha gran cantidade de exudado. Despois do revestimento, é mellor lavar a ferida con solución salina.
O tratamento local con remedios populares implica o uso de apósitos con aceite:
Antes de aplicar unha vendaxe, debes limpar a ferida con pomadas:
Conten enzimas protease e coláxase. Cando as feridas están infectadas por efectos tóxicos, os fármacos deben prescribirse con precaución, xa que tamén afectan a tecidos sans.
Con úlceras purulentas, que se acompañan de edema grave, prescriben medicamentos que conteñen iodo e óxido de polietileno. Ademais, o médico pode prescribir antisépticos como:
O uso de tales fondos para as pernas require un exame diario da ferida debido ao risco de sobrecargar a superficie da ferida durante a curación. O Bepanten é un remedio moderno usado para deter o desenvolvemento de complicacións.
Tamén se pode usar o tratamento dos remedios populares do pé diabético. Uso eficaz de follas de arándano. Hai que verter seis follas cun vaso de auga quente e infundilo durante 2 horas. Tome 100 ml pola mañá e á noite.
O pé pode ser abundante con mel e póñase bardas frescas na parte superior. Antes do seu uso, a planta é vertida con auga fervendo. A zona afectada é tratada cunha solución débil de furatsilina.
O tratamento do pé diabético na casa pódese levar a cabo con tinturas de eucalipto. Nunha gran culler de tintura non diluída hai que tomar a mesma cantidade de mel. Un aderezo de gasa mergúllase na mestura e aplícase na zona afectada. Ademais, a composición pódese usar para baños de pés. Permiten que suavicen as esporas do talón, se fas os baños con regularidade.
Pode humedecer un anaco de tecido en iogur ou kefir e pegar á zona afectada. A compresa cambia inmediatamente despois de que se seque. A produtos de leite fermentado pódense engadir agullas de picador ou agulla picadas. este artigo dirá que facer cun pé diabético.
Indique o seu azucre ou seleccione un xénero para recomendacións Buscando. Non atopado. Mostrar. Buscando. Non atopado. Mostrar.
Métodos alternativos para tratar o pé diabético na casa. A medicina tradicional como cura para a diabetes

Máis do 60% das persoas que padecen diabetes padecen a enfermidade do pé diabético.
O grupo de risco inclúe persoas maiores, así como aqueles que levan un estilo de vida sedentario, fume, teñen sobrepeso e teñen problemas co sistema cardiovascular.
A síndrome do pé diabético (SDS) caracterízase polos seguintes síntomas: dor nas pernas en diabetes mellitus, edema, pel seca dos pés, úlceras tróficas, cornos, etc.
Na fase inicial da enfermidade, moitas veces é eficaz tratar un pé diabético na casa mediante métodos alternativos.
Tratamento do pé diabético con métodos populares: opinión experta
Os endocrinólogos e os podólogos cren por unanimidade que o tratamento alternativo ao pé diabético non só é posible, senón que tamén é moi eficaz.
Non obstante, os pacientes que queiran usar remedios populares para o tratamento do pé diabético deben saber o seguinte:
1. O tratamento da SDS non é un substituto para apoiar os productos farmacéuticos prescritos por un médico para normalizar o azucre no sangue. Por moito que sexan excelentes os métodos populares, non podes deixar de tomar os productos farmacéuticos prescritos. Isto é especialmente certo para as persoas cunha forma dependente da insulina da enfermidade. 2. O pé diabético na casa só pode curarse nas primeiras etapas da enfermidade. Pode eliminar de forma independente síntomas de SDS como: cornos, áreas queratinizadas, úlceras tróficas sen infección, infeccións fúngicas nun primeiro momento, así como para tratar as abrasións, feridas, cortes e sitios de inxección.
Opinión do médico de opinión: "Os remedios populares para o pé diabético baséanse no uso de plantas medicinais con efectos antisépticos, cicatrización de feridas, antiinflamatorios.
É por iso que, con procedementos adecuados, os métodos populares son bastante eficaces.
A medicina tradicional considera métodos como a prevención do desenvolvemento do pé diabético e o complemento do tratamento principal. "
Pies diabéticos: tratamento domiciliario con locións
Unha ferramenta eficaz para eliminar callos e úlceras na superficie da pel dos pés - locións. A loción faise do seguinte xeito: unha mestura medicinal colócase sobre un aderezo de gasa e aplícase na zona afectada da perna durante 1-6 horas. Como mestura de tratamento, podes usar:
Atención! Se hai infección fúngica na pel dos pés, non se poden usar locións para tratar as feridas.
Como curar un pé diabético con masaxe?
A masaxe co uso de aceites esenciais con efecto antiséptico ten un efecto positivo na condición da pel e axuda a normalizar a circulación sanguínea nas extremidades inferiores.
A masaxe pode realizarse de xeito independente, respectando as seguintes regras:
- antes do procedemento, hai que lavar e secar as pernas sen fregalas,
- quenta o aceite de masaxe manténdoo na man durante 3-5 minutos,
- aplicar aceite nas palmas das mans e masificar suavemente as pernas,
- dirección de movemento - desde os dedos dos pés ata as pernas,
- despois do procedemento, a pel debe humedificarse cunha crema, é recomendable usar unha pomada especializada para diabéticos.
A masaxe está especialmente indicada para aquelas persoas cuxas pernas se inflaman con diabetes, aparecen rixidez, entumecimiento e formigueo. Estes síntomas indican a aparición de VDS isquémico. Como hidratante despois da masaxe, recoméndase usar cremas que conteñan urea - un hidratante natural e vitaminas. Tal composición ten cremas para diabéticos da serie DiaDerm. Despois de aplicar e absorber a crema, recoméndase levar calcetíns de algodón. Prema na imaxe de abaixo para obter máis información sobre as cremas dos pés diabéticos e encargalas para a entrega a domicilio ou por correo
Atención! Non frote a pel dos pés usando aceite de masaxe en presenza de inflamacións infectadas, úlceras, feridas abertas.
Pé diabético: métodos de tratamento domiciliario con plantillas ortopédicas
O tratamento dun pé diabético con remedios populares é máis eficaz cando se combina con levar os zapatos adecuados.
Moitas veces unha persoa consegue mellorar significativamente o estado das extremidades, desfacerse das úlceras e os calos, e uns zapatos incómodos ou de mala calidade conducen á formación de novas ulceracións en poucas horas. Os zapatos deben estar feitos de material de calidade, non ter costuras grosas.
O tamaño debe coincidir exactamente co pé. Son de gran importancia as plantillas correctamente seleccionadas. Para as persoas con SDS, é importante descargar as pernas e distribuír uniformemente a carga, así como suavizar as ondas de choque que se producen ao camiñar e afectar o arco do pé e o talón.
As plantillas ortopédicas de alta calidade para a diabetes axudarán non só a distribuír uniformemente a carga nas pernas, senón que tamén contribuirán á súa posición natural nos zapatos, o que axuda a evitar a deformación de articulacións, cornos e cornos.
Usando regularmente plantas de descarga en combinación con métodos alternativos, pode obter excelentes resultados e evitar o desenvolvemento da enfermidade.
Fai clic na imaxe de abaixo para obter máis información sobre as plantas internas para diabete e encargalas para o seu domicilio ou por correo. Beneficios do uso de plantillas de pé diabéticos:
- redución da dor durante a camiñada,
- evitar frotar os callos,
- distribución uniforme dos efectos do peso corporal nas pernas,
- prevención do estancamento do sangue nas pernas,
- a posición correcta do pé dentro do zapato.
Como elixir un tratamento para o pé diabético?
Ao elixir un método para tratar unha enfermidade do pé diabético (os síntomas e o tratamento con remedios populares deberían ser compatibles e non ter contraindicacións), hai que ter en conta o estado actual:
- en presenza de cornos secos, aumento da sequidade, partículas queratinizadas, pequenas úlceras, recoméndase usar baños de pés con decocción de herbas,
- úlceras profundas, cornos húmidos, inflamacións son tratados con locións,
- como medidas preventivas, é necesario realizar un coidado adecuado para o pé diabético, aplicar plantillas ortopédicas, facer masaxes.
Cando debo ver inmediatamente a un médico? En presenza dos seguintes síntomas:
- dores afiadas nas extremidades,
- a aparición de "estrelas" vasculares, veas inchadas,
- cambio na estrutura e cor da pel das extremidades,
- ennegrimento da pel dos pés,
- úlceras purulentas, inflamacións, erupcións cutáneas de orixe descoñecida.
Importante! Se o tratamento con métodos alternativos non produce un efecto positivo nun prazo de 2-3 semanas, entón tes que ver a un médico para facer o diagnóstico correcto e prescribir medicamentos. A nosa tenda en liña contén os remedios para o pé máis eficaces e modernos para a diabetes. Enviamos por toda Rusia por mensaxería á túa casa, a puntos de entrega de pedidos e por correo. Fai clic na imaxe de abaixo para máis información. Powered by SEO CMS ver .: 39.3 TOP (opencartadmin.com)
Descrición xeral das pomadas para a curación de feridas na síndrome do pé diabético

O síndrome do pé diabético (SDS) ocorre en pacientes con metabolismo da glicosa deteriorado nun 8-10% dos casos. Este tipo de complicacións pasa por varias etapas.
A falta dun tratamento adecuado, os trastornos tróficos iniciais nos tecidos das extremidades inferiores poden causar discapacidade.
Fórmanse focos necróticos purulentos que se estenden profundamente na pel, os músculos e os ósos. Esta condición ameaza a amputación non traumática das pernas e incluso a morte, polo que a terapia debe levarse a cabo canto antes.
O tratamento local é parte integrante das medidas dirixidas a manter a saúde dos pacientes con esta patoloxía. Os preparativos locais están representados por varias solucións, suspensións, apósitos preparados. A miúdo, como parte da xestión integrada da ferida, prescríbese un xel, linimento ou pomada para un pé diabético.
Características do proceso da ferida en diabéticos
O aumento da glicosa na diabetes mellitus (DM) leva a danos en arterias, capilares, nervios. Debido a cambios vasculares, o subministro de sangue periférico é perturbado.
O trofeo de tecidos tamén sofre debido a polineuropatía autónoma. A nutrición da pel deteriorada leva a adelgazamento, unha maior susceptibilidade ás lesións e unha diminución das habilidades rexenerativas.
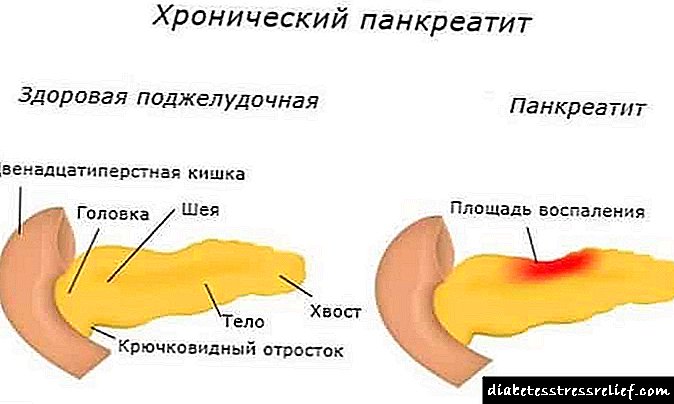
Pé diabético en 3 etapas
O máis pequeno dano pode producir unha ferida curada, que atravesa unha serie de etapas sen tratamento:
- un pequeno defecto que afecta as capas superficiais da pel,
- o proceso esténdese ao tecido subcutáneo, músculos,
- fórmase un defecto ulcerativo profundo, a inflamación pasa ás articulacións, ósos (artrite e osteomielite),
- todas as capas da pel morren nunha área específica ou toda a superficie do pé,
- o sitio do pé en si é necrótico.
O volume de medidas necesarias depende da etapa na que o paciente solicite axuda médica.
O papel das pomadas no tratamento local das úlceras en pacientes con diabetes
A presenza de descarga purulenta require o uso de medicamentos e antisépticos con acción dirixida contra microorganismos que infectaron a ferida.
Despois de limpar unha úlcera péptica, é necesario usar drogas que promovan a reparación do tecido.
Todas as pomadas de pé diabético pódense dividir segundo estes obxectivos en axentes antimicrobianos tópicos e medicamentos que melloran a rexeneración. Para aliviar o edema severo e aliviar a dor na perna, pódense usar medicamentos baseados en AINE.
Formas de pomada que afectan a infección da ferida
No inicio do tratamento, úsanse medicamentos que conteñen cloramfenicol, sulfonamidas, aminoglicósidos e outros antimicrobianos sintéticos.
Estes antibióticos teñen un amplo espectro de actividades dirixido a suprimir as bacterias aeróbicas e anaerobias.
Unha pomada para o tratamento do pé diabético non debe crear unha película que fomente a acumulación de exudado. Prefiren preferencia aos produtos solubles en auga.
Substancias activas
Por exemplo, as pomadas para o pé diabético conteñen as seguintes substancias activas:
- cloramfenicol: inhibe o crecemento de estafilococos, espiroquetas, estreptococos, bacterias resistentes ás penicilinas e sulfonamidas,
- sulfonamidas: afecta a varias bacterias, nomeadamente a staphylococcus aureus e estreptococos, shigella, clamidia, Klebsiella, Escherichia coli,
- aminitrosol: activa contra protozoos (giardia, Trichomonas, etc.), estafilococos, estreptococos e algúns outros microbios, non afecta a Pseudomonas aeruginosa e Proteus,
- bacitracina: ten un amplo espectro de actividades contra bacterias gram positivas,
- neomicina: afecta a varios microorganismos, incluíndo estafilofobia, estrepto, enterococo, salmonela, shigella, protea, pau de disentería.
A composición das pomadas prescritas para o pé diabético pode incluír tanto unha única substancia antibacteriana como a súa combinación complementaria. A combinación de bacitracina con neomicina está representada pola forma de pomada de Baneocina. A sulfanilamida e o compoñente antiprotozoal compoñen a preparación local de Streptonitol. O cloramfenicol é a base do linimento da sintomicina.
Produtos liberados que conteñen substancias de acción multidireccional. A composición do medicamento Levomekol, que pode usarse como pomada dun pé diabético con supuración grave, inclúe un antibiótico e un compoñente que ten un efecto rexenerador.
O efecto antimicrobiano da sulfonamida xunto co cloramfenicol, complementado co efecto anestésico e cicatrizante das feridas, está representado por unha combinación de compostos medicinais en forma de fármaco co nome comercial Levosin.
O tratamento con pomadas para o pé diabético realízase en combinación con tratamento cirúrxico, uso sistémico de axentes antibacterianos, medicamentos que diminúen o sangue e melloran o subministro de sangue periférico.
O papel da terapia local na fase de curación
Despois do estancamento do proceso infeccioso, comeza o uso de axentes que promoven a reparación de tecidos. Para este propósito, indícanse preparados baseados en esteroides anabólicos e reparantes.Recorren ao uso de metiluracil, solcoseryl, pomadas de hepatrombina e xeles dunha acción similar.
Dado que estes axentes non teñen propiedades antisépticas, é importante conseguir primeiro a eliminación da infección e o inicio da granulación da úlcera. Nesta e na fase anterior do tratamento, adoita estar implicado o uso de fármacos antisépticos (por exemplo, Argosulfan, pasta Katacel).
Os bos resultados móstranse bos resultados. O uso de biomembranas e xel Kollost para o pé diabético acelera o proceso de formación de tecidos. Esta característica permítelle activar a reprodución das súas propias fibras de coláxeno. O último paso na curación de feridas é a epitelización e a formación de cicatrices. Neste período recorren a procedementos fisioterapéuticos, lubricando a superficie da nova pel con pomadas a base de graxa (Bepanten, Actovegin). É importante saber! O problema con niveis de azucre co paso do tempo pode levar a unha serie de enfermidades, como problemas de visión, pel e cabelo, úlceras, gangrena e incluso tumores cancerosos. A xente ensinoulle experiencia amarga para normalizar os niveis de azucre ... O manexo de pacientes con VDS é un proceso que leva moito tempo. As úlceras pépticas necesitan un uso prolongado de apósitos. Un cambio constante de apósito simple leva a microtrauma, rexeneración tisular deteriorada. Cando VDS recorre ao uso dos seguintes medios:A droga está baseada no coláxeno das pantorrillas, respectivamente, é allea ao corpo humano por composición antixénica.
Outros medios
Hai probas de que fondos como o ictiol, a estreptomicina, a pomada de tetraciclina, o linimento de Vishnevsky están desactualizados. Segundo os resultados dos estudos, demostrouse a súa ineficiencia no tratamento do pé diabético.
Ao elixir medicamentos antibacterianos, guíanse pola sensibilidade dos patóxenos identificados. O uso irracional de antibióticos leva a aparición de cepas resistentes, a propagación de infeccións por fungos, a agravación desta patoloxía.
Os medicamentos tópicos poden causar intolerancia individual. Substituír o medicamento por unha solución ou pomada para un pé diabético doutro grupo permítelle continuar o tratamento eficaz.
Doutor en Ciencias Médicas para tratar as feridas e as úlceras nun pé diabético:
O tratamento local dos SDS debe realizarse por etapas, asegúrese de controlar o nivel de glicemia. A presenza de cambios purulentos-necróticos require un tratamento cirúrxico de úlceras, eliminación de tecidos non viables.
Só despois de todas as medidas anteriores, comeza o uso de terapia local combinada co uso de drogas sistémicas.
Os resultados do tratamento están determinados en gran medida non só por buscar axuda médica, as cualificacións especializadas, o estado inmune do paciente, senón tamén pola paciencia do propio diabético cumprindo todas as receitas.
Tratamento do pé diabético na casa

Non en van, que a diabetes na xente común chámase "Silent Killer". O paciente empeora gradualmente o traballo de todos os órganos e afecta principalmente o sistema cardiovascular, o tracto gastrointestinal e as pernas. Cal é o perigo do tratamento dos pés diabéticos na casa con medios improvisados.
Primeiros signos dun síntoma
As paredes dos vasos sanguíneos en pacientes con diabetes están esgotadas, perden a súa elasticidade. Forman manchas vermellas e marróns, redes e hinchazón nas pernas. Nunha forma progresiva de diabetes, a sensibilidade do paciente diminúe e non nota pequenas fisuras nas pernas, queimaduras e cortes.
Os virus e as bacterias chegan ás zonas danadas e a inmunidade debilitada non é capaz de afrontalos. As úlceras fórmanse nos pés que constantemente se festexan e curan mal. De forma descoidada, os médicos non son capaces de axudar ao paciente con medicamentos e é necesaria a amputación das extremidades.
Os primeiros signos dun pé diabético son:
- A aparición ao pé de feridas, gretas,
- Deformación do tecido óseo dos dedos e pés,
- Hinchazón constante das pernas, que non se vai incluso despois do sono,
- Perda completa ou parcial de sensibilidade,
- A formación de cornos ou calosidades, que se converten en úlceras moribundas,
- O pé vai adormecido, hai sensación de queimadura, dor,
- A pel é case branca, aparecen manchas marróns.
Cando aparecen os primeiros síntomas, o propio paciente trata de desfacerse deles. Este é un gran erro, porque é difícil curar un pé diabético sen un especialista. O único que pode facer o paciente é realizar profilaxis a tempo e controlar constantemente o pé.
Normalmente unha enfermidade desenvólvese en varias etapas:
- Etapa cero. Isto inclúe pacientes con diabetes mellitus con risco. O pé comezou a deformarse, pero non hai feridas e úlceras na pel, só comezan a formarse calosidades.
- Primeiro. As dores e fisuras aparecen nas capas superiores da epiderme. A enfermidade xa comezou e require un tratamento serio.
- O segundo. As úlceras comezan a profundar, as capas inferiores da epiderme, o tecido muscular e os tendóns son afectados. A auto-medicación nesta fase leva á infección, é necesaria terapia con drogas.
- O terceiro. O tecido brando ata os ósos está afectado. Ser atendido só nun hospital.
- Cuarto. A aparición de gangrena, que ten límites claros. A pel escurece, a perna incha.
- Quinto. A gangrena comeza a progresar, subindo polos tecidos máis arriba. Salvar unha vida é posible só amputando unha extremidade.
Os métodos alternativos de tratamento son efectivos se non se inicia a enfermidade e non se require a cirurxía.
Medidas preventivas
Como prevención, que sofre diabetes, recoméndase cumprir as regras:
- Leva diariamente só zapatos naturais, transpirables e cómodos.
- A plantilla dos zapatos cambia periodicamente, é mellor usar un absorbente.
- Só se permiten calcetíns e medias.
- Limpar os pés todas as mañás e á noite cun pano antiestático.
- As mulleres teñen un tamaño non superior a 3 cm.
- Non quentar os pés con baños de mostaza quentes ou cunha almofada de calefacción. Só é aceptable a calor seca e suave, como os calcetíns de la de can.
- Non lubrique feridas nin cortes con iodo ou permanganato de potasio. Secan a pel adelgazada sen ela. Está permitido usar miramistina, peróxido de hidróxeno.
- Lubrica diariamente a pel con crema para bebés con herbas medicinais: camomila, hipérico, sucesión. A crema hidrata a pel e dálle elasticidade.
- Se se produce inchazo, repousa aos pés e consulte inmediatamente a un especialista.
- O exercicio excesivo está contraindicado en pacientes con diabetes mellitus de segundo e primeiro tipo.
- Cortar as uñas unha vez por semana, e asegúrate de que non se formen esquinas incrustadas.
- Non camiña descalzo no chan e no chan.
- Unha vez ao mes, consulte un endocrinólogo especialista.
Despois de visitar a un especialista con diabetes, prescríbese medicación. Pero a eficacia dos fármacos aumentará se se combina a medicina tradicional con herbas medicinais e métodos alternativos.
Soro de leite fermentado
O soro é unha boa cura de feridas e analxésico. A composición do soro inclúe bifidobacterias, que axudan a combater a supuración. A loção está feita de soro. O gase é mollado no soro, entón o pé está envolto nel.
Elimínase a loción despois de que a gasa se seque. O procedemento faise 2-3 veces ao día. Despois de loções, as lapas deben lavarse e limparse con servilletas antisépticas.
Pan de centeo e mel
O mel quéntase nun baño de auga. Tómase miga fresca do pan de centeo e mergúllase no mel. Entón a miga sae e amasase ben. O bolo adhesivo resultante colócase na úlcera. O procedemento dura 20 minutos, o curso do tratamento é de 10 días. O mel pode provocar unha reacción alérxica, polo que ten que consultar o seu médico antes dos procedementos.
Tratamento do cancro
Para preparar a mestura de tratamento, necesitas 2-3 cancros medios. Os artrópodos colócanse nunha prancha e secan nun forno a unha temperatura de 30 graos durante 2-3 horas. O artrópodo seco resultante é molido en fariña. A fariña é vertida sobre un pano limpo e húmido e aplícase na ferida. Dura 30 minutos, dúas veces ao día. Xa no terceiro día, a pel comeza a alixeirarse, a ferida está tensada.
Conclusión
Se a enfermidade progresa, o tratamento dos pés diabéticos na casa é ineficaz. Os métodos alternativos e as herbas medicinais aliviarán a condición do paciente, pero unha enfermidade desagradable pódese curar só con medicación.
As herbas e varios remedios improvisados son máis adecuados como medidas preventivas. Unha persoa que padece diabete tipo 1 ou tipo 2 debe ser hixiénica e mirar os pés todos os días.
Este é o único xeito de evitar a peor: amputación.
Tratamento do pé diabético na casa Ligazón á publicación principal