Normas de nutrición para a inflamación do páncreas
Recentemente, as queixas dos pacientes de inflamación do páncreas, cuxos síntomas e tratamento se deben a pancreatite aguda ou outras formas destrutivas de complicacións do órgano máis importante do sistema dixestivo, están a medrar constantemente. A pesar do uso de métodos modernos de coidados intensivos, a mortalidade en pancreatite aguda destrutiva segue sendo bastante elevada - a nivel do 15-40%, e en enfermidades inflamatorias graves do páncreas coa detección de peritonite enzimática, a taxa de mortalidade dos pacientes alcanza o 75-95%.
Cales son os signos e síntomas da inflamación do páncreas en homes e mulleres que deben causar preocupación, como tratar adecuadamente a reacción inflamatoria do sistema dixestivo?
O principio dos síntomas do páncreas e pancreatite
Moitas persoas asumen erroneamente que as encimas necesarias para dixerir os alimentos prodúcense no estómago. De feito, o páncreas participa activamente no proceso de dixestión. Grazas ao seu traballo, o desenvolvemento de:
Se non se produce unha das enzimas listadas, isto leva a fallos no organismo, xa que a absorción de vitaminas, carbohidratos, graxas, proteínas e oligoelementos está afectada.
O sistema nervioso central é o responsable do traballo de todos os órganos, incluído o páncreas. Regula a produción de zumes e enzimas dixestivas. Cando aparece o cheiro a comida, o contido de zume gástrico no estómago aumenta, o que serve como sinal para iniciar o páncreas.
A glándula ten a capacidade de adaptarse e producir certos tipos de encimas para a descomposición de alimentos entrantes. Por exemplo, cun alto contido en hidratos de carbono, prodúcese amilase, que é a responsable do procesamento deste compoñente. Cando unha persoa come alimentos graxos, comeza a produción de lipase. A tripsina é a responsable da descomposición das proteínas.
Ademais da produción de enzimas, o páncreas é o responsable da produción de hormonas, é dicir, ten unha función endocrina. Se aumenta o nivel de glicosa no sangue, aumenta a produción de insulina e cunha diminución do nivel de azucre, o traballo da glándula vai dirixido á produción de glucagón.
O síntoma máis común na pancreatite é a dor severa no lado esquerdo do abdome, no hipocondrio. Tamén poden unirse outros síntomas:
- A propagación da dor na parte inferior das costas e arriba.
- Chamadas de vómitos, náuseas. A súa intensidade depende directamente da forza da dor. Vómito - cun sabor azedo e amargo.
- Decoloración da pel. O rostro inmediatamente pálido, despois adquire un ton terroso.
- Cando está dobrado, a dor diminúe.
- Os analgésicos non teñen efecto.
- Erupcións na pel.
- Trastornos de defecación, balonazón.
- Disnea ou palpitaciones.
- Flutuacións da presión arterial.
- Peor calor.
Se hai polo menos un dos síntomas enumerados, debes consultar inmediatamente a un médico.
Directrices básicas sobre nutrición
Se se diagnostica inflamación do páncreas, a principal condición para o tratamento é o desenvolvemento e o mantemento dunha dieta. Despois dun ataque agudo de patoloxía (os primeiros 2-3 días), recoméndase limitar ou rexeitar completamente a inxestión de alimentos. O xaxún proporciona paz ao órgano inflamado para que non se produza a produción de enzimas, o que provocará un aumento da inflamación e dores. Pode beber auga mineral alcalina sen gas.
O descanso completo para o páncreas na pancreatite aguda e na recaída de crónicas contribúe á remisión. É por iso que a nutrición adecuada non só é un método de tratamento, senón que tamén actúa como medida preventiva, senón que inhibe a maior progresión da inflamación.
É necesario comer con inflamación do páncreas de tal xeito que:
- establecer o metabolismo
- reducir a carga do órgano,
- reduce a inflamación
- previr trastornos distróficos nos tecidos,
- reducir os síntomas.
O réxime de inxestión de alimentos é importante - debe ser frecuente, 5-6 veces ao día. Para manter o equilibrio hídrico, recoméndase beber bastante auga limpa diariamente (aproximadamente 2 litros). As porcións deben ser pequenas.
Que podo comer coa inflamación do páncreas
Recoméndase os produtos fervidos, cocidos ou ao vapor. Para unha rápida asimilación, debes comer alimentos en forma líquida ou ralada. Durante a remisión na dieta inclúense vexetais que conteñen fibra e pectina, que normalizan a actividade do tracto dixestivo, restablecen a peristalsis. As vitaminas que forman parte de froitas e verduras contribúen a aumentar a inmunidade e a unha recuperación máis rápida.
A nutrición para a inflamación do páncreas debe incluír:
- tomates
- cenorias
- cabaza,
- amorodos
- framboesas
- produtos lácteos (necesariamente unha baixa porcentaxe de graxa),
- varios cereais (grans integrais).
É recomendable comer ensaladas con herbas e aceites vexetais (sésamo, lina) diariamente.
Forma aguda
Se o páncreas se inflamou por primeira vez, que podo comer, o médico que o atenderá. Normalmente recoméndase absterse dos alimentos durante varios días, se a afección empeora - prolongar a fame. Os nutrientes necesarios son inxectados mediante unha sonda especial directamente no estómago ou a través dun contagotas nunha vea.
De beber están permitidos:
- unha decocção de cadros de rosa seca,
- auga mineral sen gas,
- tés.
A bebida non é necesariamente sen sabor. Admiten edulcorantes, que serán aprobados polo médico asistente.
Como comidas listas:
- albóndegas, albóndegas (peixe ou carne) cocidas nunha caldeira dobre,
- sopas en caldo de verduras,
- pudins ou soufflé de verduras / froitas.
Cunha mellora do benestar, o paciente é transferido á primeira versión da táboa nº 5.
O que é o páncreas - funcións, estrutura
O páncreas dos humanos é o maior órgano de dixestión exocrino e intracecretor. A función intrasecretoria dun órgano é a implementación de encimas dixestivas - zume pancreático. Ao producir compostos orgánicos bioloxicamente activos, o páncreas proporciona ao corpo a regulación do metabolismo de graxas, proteínas e carbohidratos. Outro propósito funcional importante deste corpo é a produción activa de insulina, que axuda a reducir o nivel de glicosa no sangue. A falla hormonal durante a inflamación do páncreas pode provocar un deterioro da secreción de insulina, o que levará ao desenvolvemento de diabetes mellitus.
A estrutura anatómica é unha formación de lobo alongada de cor rosada grisáceo, situada na cavidade abdominal da sección superior na parede posterior do abdome detrás do estómago cunha próxima adición do órgano ao duodeno. Nun adulto, a lonxitude do páncreas alcanza os 14-25 cm, cunha masa duns 70-80 g.
A estrutura macroscópica é a cabeza, o corpo e a cola. A cabeza do páncreas únese ao duodeno a través da pequena papila duodenal.
A través da cabeza do órgano dixestivo sistémico pasa a vea portal, recollendo sangue no fígado de todos os órganos non aparellados da cavidade abdominal - o estómago, a bazo e os intestinos.
O corpo do páncreas ten unha configuración triédrica: dianteira, traseira e inferior. A cola do páncreas en forma de con ou en forma de pera esténdese ata o bazo. O suministro de sangue á glándula é a través das arterias pancreatoduodenais que se ramifican dende as arterias mesentéricas e hepáticas superiores.
É característico que nos recentemente nados, o páncreas ten unha lonxitude de 3 a 5 cm, cunha masa de órganos de 2,5-3 g. A formación dunha glándula característica dos adultos prodúcese á idade do neno 5-7 anos.
Inflamación crónica
Cunha exacerbación da pancreatite crónica, a nutrición pode ser lixeiramente variada. Pero é indesexable a sobrecarga do órgano para non provocar unha recaída.
De feito, non só se pode comer coa inflamación do páncreas. A lista de produtos e pratos inclúe:
- galletas, galletas,
- manteiga, xirasol, linaza,
- sopas cocidas con caldo de verduras, con cereais,
- compotas e xelatina
- leite azedo non graxo
- mazás e peras, pero só variedades doces, frescas (raladas) ou asadas.
Non se recomenda comida frita, débese reducir o sal (10 g por día), azucre - ata 30 g.
Con boa saúde, o menú pode variarse, pero é recomendable consultar a un médico coa introdución de novos produtos.
Posibles causas de inflamación
Inflamación do parénquima pancreático, posiblemente por varias razóns. Entre os máis probables, considérase o alcoholismo: trátase do 70% dos casos de pancreatite aguda e crónica e enfermidade do cálculo biliar, que representa o 20% debido ao bloqueo do conducto biliar con cálculos. O 10% restante dos casos de inflamación recae no desenvolvemento dos chamados factores causantes causantes:
- dano bacteriano ou viral,
- resultado da intoxicación alimentaria,
- lesión pancreática
- mal funcionamento da arteria pancreatoduodenal,
- infección por fungos.
Ademais, non son raros os casos de inflamación do páncreas despois dunha intervención quirúrgica sen éxito directa na cavidade abdominal ou coa axuda dunha manipulación endoscópica. Así mesmo, pode producirse unha reacción inflamatoria como consecuencia da falla hormonal, o que orixina unha violación da produción de insulina. A inflamación do páncreas tamén pode asociarse a patoloxía clínica de curso agudo ou crónico.
Pancreatite
O tipo máis común de enfermidade do sistema dixestivo é agudo e pancreatite crónica. A enfermidade caracterízase por unha deficiencia enzimática na produción de zume pancreático no duodeno. As enzimas actívanse no corpo da glándula e comezan a destruíla, é dicir, prodúcese unha auto-dixestión de nutrientes. As toxinas liberadas neste proceso son vertidas ao torrente sanguíneo, o que pode provocar danos noutros órganos anatómicos vitais - os riles, fígado, corazón, pulmóns e cerebro. Para retardar os síntomas inflamatorios na pancreatite aguda, pode usar o arrefriado aplicado na zona da dor. Non obstante, o tratamento da inflamación pancreática na pancreatite aguda require un hospital. A pancreatite crónica é un estado descoidado de forma aguda aguda. A gradación entre a forma aguda recaída e a pancreatite crónica é moi arbitraria.
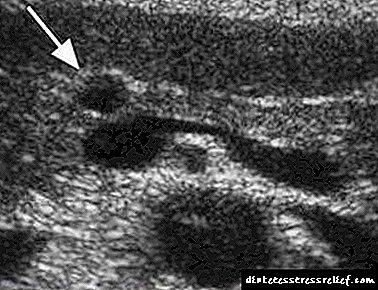
Pedras pancreáticas
Os síntomas inflamatorios poden causar dor pedras do páncreasque se forman na pancreatite crónica. A acumulación de enzimas e toxinas forma un determinado precipitado de fósforo-calcio que, ao engrosar, se calcifica e proporciona a deposición de cálculos. As pedras pancreáticas só se poden detectar mediante diagnósticos instrumentais:
- imaxes de resonancia computada e / ou magnética,
- pancreatocolangiografía,
- exames endoscópicos e de ecografía.
A día de hoxe, non existe unha eliminación terapéutica e / ou farmacéutica eficaz de pedras do páncreas. Só a intervención cirúrxica en clínicas especializadas pode salvar a unha persoa deste problema.
Cancro de páncreas
A violación crónica do epitelio glandular e dos condutos pancreáticos contribúe á formación de diversos tumores, incluído o maligno. Un tumor no 50% dos casos afecta á cabeza da glándula; o desenvolvemento de cancro de páncreas no corpo e na cola supón un 10% e 5%, respectivamente. A metástase do cancro de páncreas ten catro graos:
- Danos nos ganglios linfáticos pancreatoduodenales.
- Participación no proceso de cancro de nodos retropilorios e hepatoduodenais.
- A propagación dun tumor canceroso na zona mesentérica e celíaca superior.
- Danos nos ganglios linfáticos retroperitoneais.
A metástase afecta aos órganos anatómicos distantes da vida: estes son os riles, pulmóns, fígado, ósos e articulacións do cadro esquelético. Só radiación e diagnóstico cirúrxico de cancro de páncreas con certeza determinará a dolorosa manifestación do cancro.
Síntomas comúns
Non se pode esquecer a inflamación do páncreas. Por regra xeral, os síntomas de agravamento teñen un complexo pronunciado de manifestacións clínicas:
- Dor de Tinea na cavidade abdominal superior irradiando ata o omoplato.
- As náuseas e o reflexo mordaza son outro signo claro de inflamación do páncreas.
- Violación dos ritmos cardíacos, converténdose en taquicardia.
- O aumento da sudoración, a febre e a febre ata límites subfebrís son tamén un signo dunha reacción inflamatoria.
Ademais, os pacientes quéixanse de mareos e debilidade xeral do corpo, falta de apetito, perda de peso, saltos na presión arterial.
A gravidade da síndrome da dor pode ser regulada por unha posición específica do corpo. Deitado ao seu lado coas pernas dobradas, os síntomas da inflamación do páncreas diminúen bruscamente e a persoa sente un alivio.
É bastante posible identificar de forma independente os síntomas inflamatorios do páncreas, sen embargo, o tratamento debe ser confiado a especialistas cualificados que, mediante métodos de diagnóstico, determinarán a verdadeira causa da mala saúde.
Como aliviar a inflamación do páncreas?
Os ataques e dores repetidos no páncreas, acompañados de dor na parte superior ou media da cavidade abdominal, náuseas, vómitos e debilidade xeral do corpo poden reducirse coa axuda da terapia farmacéutica, a corrección nutricional e o tratamento alternativo na casa.
Non debes comezar o tratamento por un ataque agudo por conta propia. Antes de comezar calquera método terapéutico para influír no sistema dixestivo sistémico, debes consultar a un médico.
Os medicamentos farmacolóxicos que conteñen enzimas pancreáticas axudarán a aliviar a dor. Tratamentos similares tamén teñen un efecto analxésico leve. A produción de encima axudará Mezim®, Festal® e Pancreatin®que conteñen ampilase, lipase e protease - compostos necesarios para a calidade do páncreas.
Para ampliar os conductos pancreáticos e reducir o espasmo axudará Sen spa®.
Nutrición para inflamación do páncreas
Na casa, o tratamento para un ataque inflamatorio debe comezar con axustes nutricionais. O primeiro día de inflamación, debes negarse completamente a comer durante 2-3 días. A dieta está limitada só a beber auga alcalina mineral sen gases ata 2,5 litros por día. Se o paciente non ten problemas co funcionamento do sistema xenitourinario e os riles, os especialistas aconsellan tradicionalmente Essentuki ™, Narzan ™ e Borjomi ™. Despois dunha dieta estrita, por regra xeral, os síntomas inflamatorios diminúen e o seguinte paso é a entrada correcta na dieta. Os alimentos con poucas calorías deben introducirse gradualmente na dieta, coa excepción dos alimentos salgados, afumados, en vinagre e fritos, o que pode provocar un segundo ataque.
Recoméndase unha dieta fácil durante 1-1,5 meses, despois do cal se debe facer un exame diagnóstico repetido. Características da dieta para enfermidades do páncreas:
- alimentos de baixo contido calórico
- nutrición fraccionada - 5-6 veces ao día,
- excluíndo os alimentos de fibra gruesa da dieta,
- bebida alcalina.
Un consultor gastroenterólogo ou dietista recomendará a táboa dietética nº 5. O máis rápido posible despois do final do ataque e a dor no páncreas desapareceu, o paciente ten que cambiar ao consumo completo de proteínas.
Menú recomendado despois de eliminar o proceso inflamatorio:
- vexetais fervidos
- non té forte ou decocción de rosa salvaxe
- pan seco branco
- puré de cereais, con excepción dos millos e do millo,
- xelea de froita
- pudim de cuajada de cuajada non ácida,
- tortilla de vapor e así por diante.
- Chocolate e xeados
- produtos enlatados
- especias e especias
- Repostería
- embutidos e afumados crus,
- verduras e froitas crúas,
- cogomelos
- peixes graxos e carne.
Débese prestar especial atención ás recomendacións dietéticas para a inflamación do páncreas nos nenos.
Tratamento alternativo
A medicina tradicional non lle nega o tratamento de herbas ou herbas para a inflamación do páncreas. En combinación coa terapia farmacéutica e a dieta, o tratamento a base de plantas dá un efecto positivo. Unha excepción é a sensibilidade alérxica do paciente aos compoñentes naturais existentes, embarazo de mulleres do terceiro trimestre e nenos pequenos de ata 5-6 anos. É esta categoría a que se considera a máis vulnerable en canto ás propiedades inmunes protectoras do corpo.
A medicina tradicional máis popular e eficaz para a inflamación e un ataque do páncreas.
Receita número 1. Infusión Glebova. Unha cucharada de té de herbas é elaborada nun termo de 200 ml de auga fervendo. O medicamento infúntase durante 6-8 horas, se filtra e tómase 3 veces ao día antes das comidas, 50 ml durante unha semana. Ingredientes: brote común, trevo de pradera, raíz de dente de león, cor de caléndula, salvia, raíz de bardana.
Receita número 2. Infusión de Paul Bragg. A salvia, a miñoca amarga, a raíz de bardana, o calendula, o elecampane, a cola de cabalo e unha sucesión tómanse en proporcións iguais. Vertéronse dúas culleres de sopa de herbas para 300 ml de auga fría e lévanas a ebulición. A composición medicinal debe perderse durante media hora. Despois do filtrado, a infusión está lista para o seu uso. Recoméndase usar 50 ml dunha bebida curativa media hora antes de comer. O curso do tratamento é de 7-10 días.
Receita número 3. Colección de páncreas. Ingredientes terapéuticos: raíz de dente de león, anís, celandina e estigmas de millo. Mestúranse 10 g de materias primas secas e vertéronse 500 ml de auga fervendo. Despois de insistir (2-3 horas) e colar, tomar unha colección pancreática dunha cucharada 3 veces ao día antes das comidas durante dez días.
Tamén se pode deter un ataque agudo de pancreatite coa axuda de agasallos antiinflamatorios da natureza: zume de pataca e remolacha, própole e avea.
Ademais das receitas anteriores, hai moitos métodos alternativos de tratamento que se poden realizar na casa baixo a supervisión dun médico.
Prevención da pancreatite
Pensar na profilaxe terapéutica do páncreas segue desde a primeira infancia. Animar aos nenos a comer só alimentos saudables e beber auga limpa. De especial importancia na prevención de enfermidades pancreáticas é a observancia da hixiene sanitaria e persoal, o medio ambiente e o rexeitamento de malos hábitos: o alcol e o tabaquismo. Tendo prioridade para manter un estilo de vida saudable, pode esquecer as enfermidades do sistema dixestivo durante moito tempo. Coidar de ti e estar sempre saudable!
Inflamación reactiva
En presenza de pancreatite reactiva, os requirimentos dietéticos son similares ás opcións anteriores, é dicir, a base da táboa nº 5.
 O principal obxectivo da nutrición médica é a estricta adhesión á dieta, o que minimizará a carga na glándula e evitará enfermidades dos órganos internos.
O principal obxectivo da nutrición médica é a estricta adhesión á dieta, o que minimizará a carga na glándula e evitará enfermidades dos órganos internos.
Teña en conta que alimentos se permiten se a glándula se inflamou como consecuencia da gastrite, colecistite ou duodenite:
- pan integral (mellor onte),
- sopas de caldo de polo ou vexetais con cereais, pasta, carne fervida,
- peixe de río
- cereais (avena, trigo mouro),
- puré de vexetais,
- aceites (oliva, xirasol),
- galletas de biscoito.
O propósito principal de tal nutrición é o consumo mínimo de enerxía da glándula para dixerir alimentos.
Durante a dieta, recoméndase preparar decoccións (camomila, rosa de can), compota a partir de froitas frescas ou froitos secos. O té de raia debe ser débil e non querer. Podes beber produtos lácteos cunha porcentaxe baixa de graxa.
Dieta terapéutica segundo Pevzner
A nutrición para a inflamación do páncreas está elaborada segundo a dieta nº 5 e ten como obxectivo curar a patoloxía. Seguir esta dieta axuda a reducir a carga na glándula. Esta dieta está recomendada tanto para pacientes despois dunha exacerbación da enfermidade como para prolongar o estadio de remisión. Normaliza os niveis de azucre e colesterol, reduce o peso, mellora o benestar.
A esencia da dieta n.º 5 en presenza dun proceso inflamatorio no páncreas é negarse a tomar produtos que promovan a formación de ácido no estómago, dando lugar á produción activa de encimas. Recoméndase ao paciente pratos dirixidos a mitigar a actividade do sistema dixestivo, o alimento debe ser fervido ou cocido nunha dobre caldeira, debe tomarse picado ou relado. Para minimizar a perturbación para o órgano inflamado, calquera dos aceites ou graxas empregados debería engadirse aos pratos acabados e non usar durante a cocción.
A dieta nº 5a recoméndase para a pancreatite aguda despois de tres días de xexún. O número de quilocalorías por día redúcese a 1700. A comida debe ser líquida ou ben ralada, tomala cada 3 horas, en pequenas porcións.
A duración deste enfoque de nutrición é determinada polo médico, a maioría das veces é de 7-10 días. O termo depende da condición do paciente.
A táboa dietética 5p con inflamación do páncreas expándese introducindo os seguintes pratos:
- albóndegas ao vapor, empanadas de carne con pouca graxa,
- peixe (preferentemente río). Cocer nunha caldeira dobre.
É importante manter un control das calorías. A norma diaria é de 1500-1800 kcal.
Prohibicións e restricións
O uso de certos pratos pode orixinar síntomas, polo tanto, unha dieta con inflamación do páncreas é tan importante. Que non comer? É necesario excluír:
- produtos afumados
- alimentos de conveniencia, comida rápida,
- algúns tipos de cereais (sêmola, cebada perla, millo),
- produtos lácteos (cunha alta porcentaxe de contido en graxa),
- froitos azedo
- algunhas verduras (repolo, rábano e rabanete, berinjela, allo),
- cogomelos.
Beber alcohol está completamente prohibido. O azucre está contraindicado, pódese substituír con mel ou edulcorantes, dilúe os zumes con auga. Débense evitar pratos moi fríos ou quentes, só se sirven quentes.
Normas nutricionais para nenos
A nutrición dos nenos con inflamación do páncreas inclúe as mesmas regras que nos adultos. Tamén se lles pode dar aos nenos galletas sólidas (biscoito), secado, gofres, pero sen encher. Na dieta están permitidos os caramelos, os doces, os doces de leite.
É bo darlle ao seu fillo compotas e gelatina, zumes recén espremidos de varias verduras (cenoria, cabaza, pemento) e froitas (mazás, peras).
Como seguir unha dieta
- A énfase está en produtos proteicos. Reduce a inxestión de graxas e carbohidratos.
- Todos os produtos son cocidos ou ao vapor. Servir picado ou relado.
- O contido calórico do menú non supera os 2000 kcal / día.
- Podes engadir aceite, pero só nun prato xa preparado.
Un enfoque adecuado para a nutrición e os alimentos saudables para a inflamación do páncreas contribúen á eliminación rápida dos síntomas e aceleran a normalización do corpo. Está permitido engadir novos produtos, pero só despois da aprobación do médico.
Menú durante unha semana para un páncreas enfermo
Considere un exemplo de dieta de sete días. O menú diario inclúe primeiro e segundo almorzo, xantar, merenda pola tarde, cea. Podes engadir outra segunda cea. A tortilla de proteínas é máis común para o almorzo, mentres que o queixo cottage e o té serven para xantar. Entre as bebidas, un caldo de rosa é útil e a sopa sempre se come para xantar.
| Luns | |
| Almorzo | Carne baixa en graxa, té con galletas de biscoito. |
| Segundo almorzo | Avena en auga ou leite. Caldo de rosehip ou compota de froitos secos |
| Xantar | Porridge de trigo mouro, vexetais fervidos, como o calabacín ou o brócoli e o queixo de pouca graxa |
| Té alto | Mazás ao forno |
| Cea | Cocido vexetal, polo cocido. Compota. |
| Martes | |
| Almorzo | Chuletas de carne, ovos revoltos. Té con galletas. |
| Segundo almorzo | Pudín de cuajada, xelea. |
| Xantar | Tenreira cocida, unha porción de pan de centeo e té débil con limón |
| Té alto | Un vaso de kefir e galletas |
| Cea | Peixe ao vapor, té |
| Mércores | |
| Almorzo | Iogur baixo en graxa e mazá verde |
| Segundo almorzo | Broche fervido, galletas brancas, té verde |
| Xantar | Peixe vapor baixo en graxa, mingau de trigo mouro e pan de centeo |
| Té alto | Queixo cottage baixo en graxa |
| Cea | Avena ao vapor, ensalada de remolacha. Té |
| Xoves | |
| Almorzo | Tortilla de dous ovos e té débil |
| Segundo almorzo | Pudín de cuajada, mazá. |
| Xantar | Ensalada de verduras e carnes ao vapor |
| Té alto | Compota de froitas secas, galletas |
| Cea | Porridge de arroz, mazá cocida e compota |
| Venres | |
| Almorzo | Puré de patacas con albóndegas. Té de herbas. |
| Segundo almorzo | Compota, galletas ou galletas secas |
| Xantar | Sopa de vexetais, chuleta de vapor de carne de peixe, compota |
| Té alto | Xelea |
| Cea | Pudín de carne, verduras ao vapor. |
| Sábado | |
| Almorzo | Tortilla de ovos con requeixo |
| Segundo almorzo | Pasteles de queixo, mazás cocidas |
| Xantar | Bolsa de polo con galletas, albóndegas |
| Té alto | Mazás ao forno, xelea |
| Cea | Queixo ou polo de pouca graxa |
| Domingo | |
| Almorzo | Cazola de leite, leite |
| Segundo almorzo | Sopa de verduras, carne fervida |
| Xantar | Sopa de verduras relada con cóctas e fideos ao vapor, salsa de leite |
| Té alto | Té con galletas de biscoito |
| Cea | Carne ao vapor, remolacha fervida, compota |
A dieta no tratamento da pancreatite é o lugar principal. Ao reducir a carga no páncreas, é posible obter recuperación na inflamación aguda e remisión estable en crónicas.