A diabetes mellitus tipo 1: causas, síntomas e tratamento, complicacións
Calquera que sexa o estado de empeoramento dunha persoa con diabetes, hai un motivo para iso. Durante varias décadas, os médicos falan de factores que causan complicacións, pero ata hoxe non foron capaces de determinar plenamente a natureza destes fenómenos.
Ao mesmo tempo, coñécense varias circunstancias que favorecen a aparición de cambios fisiolóxicos indesexables. Os máis comúns figuran a continuación:
- nutrición inadecuada, causando trastornos metabólicos,
- exceso de glicosa e / ou sodio,
- aumento do azucre no sangue
- acumulación de ácido láctico no corpo.
As causas subxacentes á diabetes tipo 1 son unha predisposición xenética. Cabe destacar que a probabilidade de que se forme unha enfermidade nun neno variará lixeiramente segundo o membro da familia padeza unha enfermidade similar. Por exemplo:
- cunha nai enferma, as posibilidades non superan o 2%,
- se a enfermidade é diagnosticada no pai, entón a posibilidade varía do 3 ao 6%,
- a aparición dunha patoloxía como a diabetes tipo 1 nunha irmá aumenta a probabilidade dun seis ou máis por cento.
Causas, síntomas, tratamento e diagnóstico de hiperinsulinismo en nenos e adultos
As complicacións nos nenos se manifestan en menor medida, só por mor dunha pequena "experiencia". A mortalidade inferior aos 18 anos é case cero. Non obstante, se a un neno lle diagnostican diabetes, isto significa que o proceso de descompensación xa comezou. Os médicos observan varias complicacións características da diabetes na infancia / adolescencia:
- microalbuminuria,
- nefropatía diabética,
- angiopatía (en casos raros),
- retinopatía.
As complicacións da diabetes a unha idade temperá son perigosas debido ao seu segredo. Os síntomas observados nun neno adoitan atribuirse a outras enfermidades máis características e comúns. Ofrecendo un acceso oportuno a asistencia médica cualificada, é posible conseguir unha compensación completa da diabetes en pouco tempo e asegurar a eliminación completa dos factores de ansiedade.
Síntomas sd tipo II
Xerais
síntomas (sede, poliuria, picazón,
a susceptibilidade ás infeccións) son moderadas
ou ausente. Moitas veces a obesidade
(no 80-90% dos pacientes).
A pesar do seu curso crónico, a enfermidade, baixo a influencia de factores adversos, caracterízase por un rápido desenvolvemento e unha transición dunha etapa de gravidade a outra.
Preséntanse os signos máis característicos da diabetes mellitus tipo 1:
- sede constante: isto leva a que unha persoa poida beber ata dez litros de líquido ao día,
- boca seca - expresada incluso contra o pano de fondo dun abundante réxime de bebida,
- micción abundante e frecuente,
- aumento do apetito
- pel seca e membranas mucosas,
- prurito da pel sen lesións e lesións purulentas da pel,
- trastornos do sono
- debilidade e diminución do rendemento
- cólicos das extremidades inferiores,
- perda de peso
- discapacidade visual
- náuseas e vómitos, que só levan un tempo o alivio,
- fame constante
- irritabilidade
- deitarse: este síntoma é máis común en nenos.
A diabetes mellitus é unha enfermidade bastante común no mundo moderno. Esta enfermidade non só cambia drasticamente a vida dunha persoa, senón que tamén leva algunhas complicacións.
A diabetes mellitus é consecuencia dun mal funcionamento do sistema endócrino e da cantidade de insulina producida. Se a cantidade de insulina non é suficiente para a ruptura de glicosa, a este tipo de enfermidade chámase diabetes tipo 1. Un exceso de insulina que non pode contactar con algúns receptores indica a presenza de diabetes tipo 2.
A diabetes tipo 1 é máis común en mozos e nenos. O segundo tipo de diabetes é máis frecuentemente detectado en persoas maiores. Cun diagnóstico oportuno, pódese evitar o desenvolvemento da enfermidade por medicación e dieta.
Vídeo sobre o tratamento e prevención das complicacións da diabetes
Despois de confirmar o diagnóstico, moitos pacientes están interesados na pregunta: ¿é posible curar a diabetes tipo 1? Non é completamente curable, pero é posible mellorar a condición do paciente durante moitos anos coa axuda de tales medidas terapéuticas:
- terapia de insulina de substitución: a dosificación de tal sustancia é seleccionada individualmente dependendo da gravidade do curso e da categoría de idade do paciente,
- aforrar a dieta
- réxime de actividade física especialmente deseñado: en xeral, móstrase aos pacientes realizar exercicios ximnasia lixeiros ou moderados diariamente durante polo menos unha hora.
A dieta para a diabetes tipo 1 significa o cumprimento das seguintes regras:
- a exclusión completa de produtos como azucre e mel, conservas caseiras e calquera repostería, así como bebidas carbonatadas,
- enriquecer o menú recomendado por pan e cereais, patacas e froitas frescas,
- ingesta de alimentos frecuente e fraccionada,
- restrición da inxestión de graxas de orixe animal,
- control sobre o consumo de cultivos e produtos lácteos,
- a excepción de alimentación excesiva.
O médico asistente só proporciona unha lista completa de ingredientes permitidos e prohibidos, así como outras recomendacións sobre nutrición.
Tipos de complicacións
O principal efecto negativo sobre o corpo na diabetes tipo 1 conséguese debido ao nivel constantemente elevado de glicosa no sangue.
O corpo non é capaz de sintetizalo normalmente a enerxía e inicia o proceso de división de graxas, que á súa vez se descompoñen en cetonas e tamén se acumulan en case todos os órganos e mesmo vasos sanguíneos. Trátase de substancias nocivas, que inclúen, por exemplo, acetona.
A miúdo, no contexto de tales trastornos metabólicos, un paciente con diabetes mellitus tipo 1 desenvolve cetoacidosis, unha enfermidade na que os produtos metabólicos se acumulan en exceso no corpo, pero non poden ser completamente absorbidos.
Co desenvolvemento da enfermidade nunha muller embarazada, as complicacións serán - aborto espontáneo e malformacións do feto.
A diabetes mellitus considérase unha das enfermidades complexas. Ademais, a enfermidade non é a propia causa, senón as complicacións da diabetes mellitus. O desenvolvemento de complicacións tarde ou cedo remata coa discapacidade, un longo e difícil período que conduce á discapacidade e a redución da vida máis desagradable.
Causas de complicacións
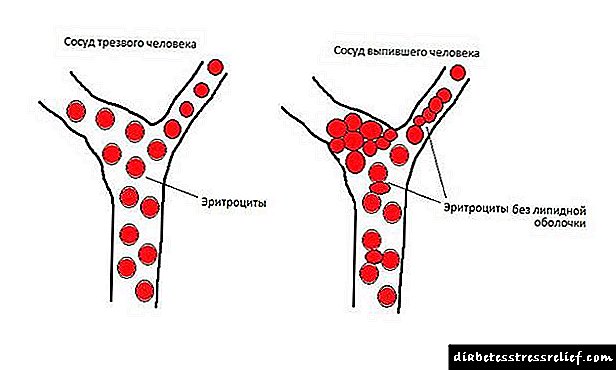
A principal razón para todas as complicacións da diabetes é un aumento dos niveis de azucre no corpo. A hiperglucemia non controlada, que desenvolve trastornos metabólicos no corpo causa un agravamento da patoloxía. Ademais, un alto nivel de insulina no sangue é un factor prexudicial para unha fina capa de vasos sanguíneos.
Cun nivel de azucre constantemente elevado no sangue, as células do corpo son propensas a unha poderosa tormenta de azucre, resultando en complicacións agudas de diabetes.

Este tipo de enfermidade caracterízase por complicacións agudas que progresan literalmente nos ollos. Algunhas destas condicións patolóxicas requiren un tratamento cualificado urxente e son mal corrixibles mediante prevención. Considere cales son as complicacións do tipo 1:
- A cetoacidosis é a detección de corpos cetonas no sangue en condicións cando a insulina raramente se entrega. Mentres mantén unha deficiencia de hormona, o paciente cae rápidamente en coma cetoacidótico.
- A causa do coma hiperosmolar é un aumento do azucre, polo que o corpo está deshidratado. Se neste momento non se trata o paciente, o risco de morte é elevado.
- Dise coma coma hipoglicémico cando por erro o paciente recibiu demasiada dose de insulina. Por mor disto, no cerebro fórmase unha deficiencia de glicosa, o que leva a un funcionamento deteriorado, o que resulta en conciencia incompleta, desmaio e coma.
As complicacións da diabetes mellitus, debido á súa gravidade, son especialmente perigosas para os nenos, xa que o seu corpo é demasiado débil para ter mecanismos compensatorios suficientes e calquera das coma descritas pode chegar a ser fatal.
Ademais das consecuencias agudas, o tipo 1 tamén se caracteriza por complicacións "tardías". Son de natureza crónica e semellan as manifestacións da enfermidade tipo 2.
Prevención
A única opción para a prevención eficaz das complicacións da diabetes é a estricta adhesión ás recomendacións médicas, así como o control constante dos niveis de azucre no sangue e mantelo a un nivel "saudable".
É improbable evitar así as consecuencias negativas da enfermidade, pero é posible minimizalas.
Ata o momento non se desenvolveu a prevención específica da diabetes tipo 1. Para reducir a probabilidade de desenvolver unha enfermidade, recoméndase:
- abandona completamente os malos hábitos,
- comer ben
- tome medicina só segundo o indicado polo médico.
- evitar o estrés sempre que sexa posible
- manter o peso corporal dentro dos límites normais,
- unha planificación coidada do embarazo
- tratar oportunamente calquera enfermidade infecciosa ou viral,
- exame regular por un endocrinólogo.
O prognóstico, así como o moito que convive coa diabetes tipo 1, depende directamente da coidado que cumprirá o paciente con todas as recomendacións terapéuticas do endocrinólogo. As complicacións poden ser mortais.
A diabetes tipo 1: que é esta enfermidade?
 A diabetes mellitus tipo 1 (ou diabetes dependente da insulina) é unha enfermidade endócrina caracterizada pola produción insuficiente da hormona insulina polo páncreas. Como resultado, unha persoa ten un aumento do nivel de azucre no plasma sanguíneo e os principais síntomas que o acompañan: sede constante, perda de peso sen causas.
A diabetes mellitus tipo 1 (ou diabetes dependente da insulina) é unha enfermidade endócrina caracterizada pola produción insuficiente da hormona insulina polo páncreas. Como resultado, unha persoa ten un aumento do nivel de azucre no plasma sanguíneo e os principais síntomas que o acompañan: sede constante, perda de peso sen causas.
A enfermidade é incurable, polo tanto, na detección de diabetes, os pacientes teñen que tomar medicamentos que baixan os niveis de azucre no sangue e controlar coidadosamente o seu estado.
A esperanza de vida na diabetes mellitus tipo 1, cun tratamento adecuado e a aplicación das recomendacións do médico, é bastante alta - hai máis de 30-35 anos.
Causas da diabetes tipo 1
Non se estableceron as causas exactas da enfermidade. Crese que o factor máis predispoñente para a diabetes dependente da insulina é unha predisposición xenética.
Ademais da herdanza, outros factores poden levar ao desenvolvemento da enfermidade:
- Obesidade ou sobrepeso,
- Trastorno alimentario: o uso constante de muffin, chocolate, hidratos de carbono sinxelos, como resultado do metabolismo de carbohidratos e graxas son alterados no corpo humano, o que á súa vez provoca mal funcionamentos no páncreas,
- Pancreatite crónica ou necrose pancreática,
- Estrés
- Alcoholismo
- O uso de medicamentos prexudiciais para as células do páncreas responsables da produción da hormona insulina (os chamados illotes de Langerhans),
- Enfermidades infecciosas pasadas e mal funcionamento da glándula tiroides.
Síntomas da diabetes tipo 1

Síntomas da diabetes tipo 1, foto 1
Os primeiros signos de diabetes tipo 1 son:
- Perda de peso rápida
- A sede aumentada
- Aumento do apetito
- Aumento da micción (poliuria),
- Letarxia, fatiga, somnolencia,
- A fame, que se acompaña da palidez da pel, a taquicardia, a aparición dunha suor fría, unha diminución da presión arterial,
- Sensación de zumbido ao seu alcance e debilidade muscular.
Nas mulleres, un dos primeiros signos de diabetes é a coceira severa do perineo e dos órganos xenitais externos, causada pola presenza de cristais de azucre na orina.
Despois de visitar o inodoro, quedan pingas de urina na pel e nas mucosas, provocando irritacións graves e picazón intolerable, o que obriga ás mulleres a consultar un médico.
Nos homes, a primeira manifestación clínica da diabetes tipo 1 é a disfunción sexual (disfunción eréctil) e falta de desexo sexual.
A enfermidade pode ocorrer recentemente durante algún tempo ou o paciente simplemente non lle concede importancia ao cadro clínico en desenvolvemento.
Precaución e converterse no motivo dunha visita inmediata ao médico deberían ser arañazos non curativos e pequenas feridas na superficie da pel, a formación de furúnculos e abscesos, así como un forte deterioro da inmunidade, arrefriados frecuentes e malestar xeral.
Diagnóstico de diabetes tipo 1
O diagnóstico da diabetes dependente da insulina normalmente non é difícil, se sospeitas dunha enfermidade, o paciente prescríbelle facer unha proba de sangue para determinar o nivel de glicosa.
Para que os resultados do estudo sexan fiables, o sangue debe tomarse estritamente nun estómago baleiro, e 8 horas antes do procedemento, o paciente non debe comer doces, comer alimentos, beber café, fumar ou tomar medicamentos.
O indicador óptimo de azucre no sangue é de 3-3,5 mmol / l, nas mulleres embarazadas estes indicadores poden alcanzar os 4-5 mmol / l, o que non é unha patoloxía. Na diabetes, o nivel de glicosa no sangue no estómago baleiro será igual a 7,0-7,8 mmol / L.
Para asegurar a precisión do diagnóstico, o paciente é sometido a unha proba de tolerancia á glicosa: primeiro, o sangue é tomado no estómago baleiro, despois o paciente recibe unha solución de glicosa para beber e recoméndase retomar a análise despois de 2 horas. Se o resultado despois de 2 horas é superior a 9,0-11.0 mmol / l, entón isto indica a diabetes tipo 1.
O método máis informativo para diagnosticar a enfermidade é unha proba para a hemoglobina A1C glicada, que permite diagnosticar con precisión e non precisa unha longa preparación do paciente.
Diabetes tipo 1
 Ao confirmar o diagnóstico da diabetes dependente da insulina, o médico escribe ao paciente un réxime de tratamento individual - trátase de medicamentos que baixan o nivel de glicosa no sangue, que o paciente debe tomar para a vida.
Ao confirmar o diagnóstico da diabetes dependente da insulina, o médico escribe ao paciente un réxime de tratamento individual - trátase de medicamentos que baixan o nivel de glicosa no sangue, que o paciente debe tomar para a vida.
A dose do medicamento pode axustarse en función das características do corpo do paciente, o curso da enfermidade, o uso paralelo doutros medicamentos, a presenza de complicacións.
No estadio inicial do tratamento, ao paciente prescríbense preparacións de insulina en forma de comprimido, sen embargo, se o efecto é insuficiente ou débil e a diabetes mellitus avanza, entón recorren ás inxeccións de insulina.
A dose da hormona calcúlase estrictamente individualmente, debe administrarse ao paciente de forma subcutánea (na zona do ombreiro, a coxa exterior, a parede abdominal anterior).
O sitio de inxección debe estar alternado constantemente, xa que ao inxectar insulina nun mesmo lugar, o paciente desenvolve rapidamente lipodistrofia.
Dependendo da capacidade e cantidade de produción de insulina dos illotes de Langerhans, o paciente prescríbelle medicamentos de segundo plano (hai que ingresar varias veces ao día) ou unha acción prolongada (só 1 inxección por día é suficiente).
Cada paciente con diabetes tipo 1 diagnosticado debería ter con el un glucómetro especial - un dispositivo de peto que medirá rapidamente a glicosa no sangue.
Bomba de insulina

Bomba de insulina Foto 3
Para pacientes cuxo páncreas practicamente non funciona e non produce a hormona insulina, instálase unha bomba de insulina.
A bomba é un pequeno dispositivo a través do cal o paciente se subministra continuamente con insulina nunha dosificación predeterminada a través dun tubo especial cunha agulla.A agulla insírese na parede abdominal anterior e substitúese cada poucos días.
A vantaxe deste método de tratamento é a eliminación da necesidade de inxectar constantemente insulina e un mellor control da enfermidade, pero o inconveniente da bomba é o seu elevado custo, como resultado, non todos os diabéticos poden permitirse instalala.
Complicacións da diabetes tipo 1

A diabetes mellitus dependente da insulina é insidiosa porque a enfermidade progresa rapidamente e as condicións do paciente poden deteriorarse rapidamente.
Con detección intempestiva da patoloxía e con cambios bruscos no nivel de glicosa no soro sanguíneo, o paciente pode presentar complicacións:
- A angiopatía diabética: afectan os vasos sanguíneos dos ollos, extremidades, corazón, riles e outros órganos vitais, como resultado do que o seu traballo é perturbado,
- Subministro de sangue insuficiente e nutrición do músculo cardíaco, ataque cardíaco,
- Gangrena - desenvólvese como resultado da aparición na superficie da pel de pequenas feridas e feridas que non se curan e poden presentarse constantemente.
- Pé diabético: cambio da forma do pé, reducindo a sensibilidade da pel, lesións de fungos e a formación de fisuras microscópicas,
- Hepatite
- Osteoporose
- Fígado graxo.
A complicación máis perigosa da diabetes tipo 1 é a coma:
- Hipoglucémico: debido a unha sobredose de insulina,
- Cetoacidótico: causado pola glicosa elevada no sangue e a acumulación de corpos cetonas.
Ambas as condicións representan unha ameaza para a vida do paciente e, en ausencia de coidados puntuais cualificados, poden causar a morte.
A cantidade de persoas que padecen diabetes tipo 1 depende en boa medida do cadro clínico da enfermidade e da capacidade de controlar os niveis de glicosa no sangue.
Ao cumprir todas as recomendacións médicas, seguir unha dieta e manter un estilo de vida saudable, os pacientes viven ata a idade avanzada sen complicacións.
Nutrición para a diabetes tipo 1
Ademais do tratamento con drogas, o paciente sempre debe seguir unha dieta con forte restrición na cantidade de hidratos de carbono e graxas (patacas, graxas animais, doces, chocolate, café, feixón, bolos e pastelería, queixo de graxa, bebidas alcohólicas, pasta, pan branco fresco).
A base da dieta son cereais, salvado, froitas e verduras frescas, carne con baixo contido de graxa, produtos lácteos.
Diabetes mellitus tipo 1 ICD 10
No clasificador internacional de enfermidades, a diabetes mellitus tipo 1 está:
Clase IV - Enfermidades endócrinas, nutricionais e metabólicas (E00 - E90)
Diabetes mellitus (E10-E14)
- E10 Diabetes mellitus dependentes da insulina.
Quedan excluídos deste parágrafo os seguintes: diabetes mellitus asociado á desnutrición (E12.-), recentemente nados (P70.2), durante o embarazo, durante o parto e no período posparto (O24.-), glicosuria: NOS (R81), renal (E74.8), prexudicada tolerancia á glicosa (R73.0), hiposinsulinemia postoperatoria (E89.1)