Relación insulina e glicosa
Moitos escoitaron que a glicosa e a insulina no sangue son indicadores moi importantes, pero non todos saben como están relacionados entre si, que procesos afectan. O obxectivo deste artigo é tratar estas cuestións.
Ningún organismo vivo pode existir normalmente sen unha fonte de enerxía. A principal fonte de enerxía son os carbohidratos, así como as graxas e ás veces as proteínas. Como resultado das transformacións bioquímicas, os carbohidratos convértense en glicosa e outros derivados.
A glicosa é unha fonte de enerxía
A glicosa é un azucre simple, que é a fonte de enerxía máis importante para o corpo e a única para o cerebro.
Unha vez no tracto dixestivo, os hidratos de carbono complexos (como graxas, proteínas) sofren dividir en compostos simples, que o corpo usa ás súas necesidades.
A conexión de glicosa e insulina

Pero, como se une a glicosa á insulina? Unha maior explicación da esencia dos procesos bioquímicos tamén se simplificará ao máximo para un mellor entendemento, pero en realidade estes procesos son máis complexos e en varias etapas. O feito é que, cun aumento da glicosa no sangue como consecuencia da dixestión e do metabolismo dos carbohidratos, fórmase un sinal para o páncreas. Como resultado, certas hormonas e enzimas son producidos no páncreas.
Mencionando o páncreas, non se pode detelo con máis detalle. Este é un órgano de secreción mixta. Ademais de encimas, tamén produce hormonas, entre as que están a insulina sintetizada por células beta.
Para que serve a insulina para o sangue?
Para que serve a insulina? Con un aumento da glicosa no sangue, a insulina é inxectada rapidamente no sangue, servindo como unha especie de "clave" que abre a "porta" das células para que a glicosa ingrese nestas células.
Non obstante, a insulina é liberada non só coa inxestión de alimentos, porque a inxestión de glicosa no sangue debe ser constante, polo que normalmente a hormona é secretada constantemente en determinadas cantidades.
Así, comer é unha estimulación adicional da liberación da hormona en cuestión. Realízase case ao instante. Se hai necesidade de glicosa, normalmente xa se deposita no fígado a cantidade necesaria de carbohidratos en forma de glicóxeno, que pode converterse de novo en glicosa.
Así, unha das funcións do páncreas (pero non a única) é regular o nivel de glicosa no sangue e non é unilateral, porque a insulina ten un antagonista hormonal: o glucagón. Relativamente falando, se hai moita glicosa no sangue, resérvase como glicóxeno no fígado, pero se baixa o nivel de glicosa é o glucagón que axuda a bloquear a deposición de glicóxeno, converténdoa de volta en glicosa. Así, en termos xerais, o control da glucosa pancreática parece así.
Enfermidades asociadas ao metabolismo da glucosa e insulina prexudicadas
As violacións dos procesos anteriores poden levar a graves cambios patolóxicos en todo o corpo, poñendo en perigo a vida. Existen varias formas de patoloxías do metabolismo dos carbohidratos, as máis comúns son, en primeiro lugar, a hiperglicemia e non só na estrutura das enfermidades endocrinolóxicas. Tamén entre as patoloxías do metabolismo dos carbohidratos: hiperglicemia, aglicoxose, hexosemia, pentosemia.
Hipoglicemia
A hipoglicemia pode estar asociada a:
- Con patoloxía hepática. A hipoglicemia está asociada á deposición de glicosa deteriorada en forma de glicóxeno. Como resultado, o corpo de tales persoas non é capaz de manter os valores constantes de glicosa no plasma na norma en ausencia de inxestión de azucre por parte dos alimentos.
- Patoloxía de dixestión. A causa da hipoglucemia pode ser unha violación da dixestión abdominal e parietal e da absorción de azucre.
- Patoloxía dos riles.
- Traballo físico continuo de alta intensidade.
- A fame Ao rexeitar só hidratos de carbono, non se observa hipoglucemia: pola contra, a gluconeoxénese está activada.
- E finalmente, a endocrinopatía. Nestes casos, o exceso de insulina convértese na causa máis común. Como se indicou anteriormente, un exceso de insulina favorece a activación da glicosa por parte das células. A gliconeoxénese está inhibida. Ademais, as endocrinopatías que provocan o desenvolvemento da hipoglucemia inclúen a falta de hormonas hiperglicémicas
Falan tamén dunha reacción hipoglucémica, síndrome hipoglucémico, coma hipoglucémico.
Hiperglicemia
A súa hiperglucemia, á súa vez, caracterízase por un aumento dos niveis de glicosa no sangue por encima do normal.
A causa máis común de hiperglicemia é a endocrinopatía, non asociada a un consumo excesivo de doces, senón a un exceso de hormonas hiperglicémicas ou deficiencia de insulina.
Ademais, as causas poden ser trastornos psicogénicos, patoloxía hepática.
A hiperglicemia pode ocorrer coa síndrome hiperglicémica ou coma hiperglicémica.
Se non se tratan desordes deste tipo, levan axiña o desenvolvemento de complicacións que poñen en risco a saúde e a vida, polo que é necesario controlar periódicamente os niveis de azucre no sangue, especialmente para as persoas que teñen factores de risco.
Método de insulina invisible
Se xogas ao deporte e ao mesmo tempo controlas o nivel de hormonas coa axuda de probas hormonais, isto facilitará o transporte de glicosa ao tecido muscular e o seu nivel no sangue diminuirá significativamente, o que significa que evitarás o exceso de graxa debido á glicosa.
Os exercicios deportivos xunto cun menú correctamente formado tamén axudarán a desfacerse do desenvolvemento da resistencia á insulina, é dicir, ao rexeitamento da insulina por parte do corpo.
Durante o exercicio, o exceso de graxa muscular quéimase e a enerxía é proporcionada ás células musculares a cambio. Promove o metabolismo
Que é o equilibrio hormonal?
Esta é a relación de hormonas coas que podes controlar os procesos metabólicos no corpo. Se o médico coñece o seu equilibrio hormonal, isto axúdalle a determinar exactamente onde se acumulan máis depósitos de graxa no corpo e onde menos.
Cando se restablece no corpo o nivel de estradiol, así como a testosterona e a hormona tiroide T3 (na súa forma libre), isto contribúe a que a inmunidade á insulina desapareza gradualmente.
Que significa a intolerancia á glicosa e como tratar con ela?
Cando hai moita glicosa no sangue, é difícil controlalo. E a intolerancia á glicosa pode desenvolverse no corpo. Como resultado, unha persoa tamén está en risco de desenvolver diabete.
Os médicos poden primeiro diagnosticar "hipoglucemia" - este é un baixo nivel de glicosa no sangue. Menos do normal significa menos de 50 mg / dl. Aínda que hai situacións nas que unha persoa ten un nivel normal de glicosa, hai saltos de glucosa de alta a demasiado baixa, especialmente despois de comer.
A glicosa nutre as células do cerebro, dándolle a enerxía necesaria para funcionar. Se se produce glicosa ou é inferior ao normal, o cerebro indica ao corpo de inmediato.
Por que a glicosa no sangue pode ser alta? Cando aumenta a produción de insulina, os niveis de glicosa baixan drasticamente. Pero logo que unha persoa se fortalece con algo doce, especialmente bolos doces (hidratos de carbono), despois de 2-3 horas o nivel de glicosa no sangue pode aumentar drasticamente. Estas flutuacións poden causar intolerancia á glicosa para o corpo.
Que facer
Unha necesidade urxente de cambiar o menú. Exclúe del os alimentos pesados en carbohidratos, a fariña. Un endocrinólogo axudará con isto. Tamén pode axudar a facer fronte aos ataques de fame, que se producen cunha forte diminución dos niveis de glicosa no sangue.
Teña presente que tal afección (aumento do apetito, acumulación de graxa corporal, peso que non pode controlar) non só son signos de depresión, como poden indicar na clínica. Se nesta condición pode comezar a ser tratado con antidepresivos, isto pode levar a consecuencias aínda máis nocivas.
Estes poden ser síntomas de hipoglemia - un nivel reducido de glicosa no sangue - ademais da intolerancia á glicosa e á insulina. É necesario restaurar o equilibrio hormonal e establecer un menú saudable.
Como detectar a resistencia á insulina?
Para identificar a resistencia do corpo á insulina, é importante realizar, en primeiro lugar, unha proba que mostre a resposta da insulina á glicosa. Durante esta proba, o médico poderá determinar o nivel de glicosa no sangue e como cambia cada 6 horas.
Despois de cada 6 horas, determínase o nivel de insulina. A partir destes datos, podes entender como cambia a cantidade de glicosa no sangue. Hai grandes saltos no seu aumento ou diminución.
Aquí tamén hai que ter en conta os niveis de insulina. Do xeito en que cambia, podes entender como reacciona a insulina á glicosa.
Se non se ten en conta o nivel de insulina, facilítase esta análise, a chamada proba de tolerancia á glicosa. Axuda a determinar só como o corpo percibe o nivel de glicosa no sangue e se pode regulalo.
Pero se un organismo ten unha percepción de insulina pódese determinar só cunha análise máis detallada.
Se hai moita glicosa
Con este estado do corpo, poden producirse disturbios no cerebro. É especialmente prexudicial para o cerebro cando aumenta o nivel de glicosa e descende bruscamente. Entón, unha muller pode ter os seguintes síntomas:
- Ansiedade
- Somnolencia
- Cefalea
- Inmunidade a nova información
- Dificultade de concentración
- Intensa sede
- Frecuentes desbordamentos do aseo
- Estreñimiento
- Dor nos intestinos, estómago
Os niveis de glicosa no sangue por riba das 200 unidades son un síntoma da hiperglicemia. Esta condición é o estadio inicial da diabetes.
Glucagón e insulina: funcións e relación de hormonas

O glucagono e a insulina son hormonas pancreáticas. A función de todas as hormonas é a regulación do metabolismo no corpo.
A función principal da insulina e do glucagón é proporcionar ao corpo substratos enerxéticos despois das comidas e durante o xaxún. Despois de comer, é necesario asegurar o fluxo de glicosa nas células e o almacenamento do seu exceso.
Durante o xaxún: para extraer glicosa das reservas (glicóxeno) ou sintetizala ou outros substratos enerxéticos.
Crese que a insulina e o glucagón descompoñen os hidratos de carbono. Isto non é certo. As enzimas descompoñen substancias. As hormonas regulan estes procesos.
Síntese de glucagón e insulina
As hormonas prodúcense nas glándulas endócrinas. Insulina e glucagón - no páncreas: insulina en células β, glucágono - en células α dos illotes de Langerhans. Ambas as hormonas son de natureza proteica e sintetízanse a partir de precursores.
A insulina e o glucágono están segregados en condicións opostas: insulina para hiperglicemia, glucagón para hipoglucemia.
A vida media da insulina é de 3-4 minutos, a súa secreción variable constante asegura o mantemento dos niveis de glicosa no sangue dentro de límites estreitos.
A insulina regula o metabolismo, especialmente a concentración de glicosa. Afecta á membrana e aos procesos intracelulares.
Efectos sobre a membrana da insulina:
- estimula o transporte de glicosa e outros monosacáridos,
- estimula o transporte de aminoácidos (principalmente arginina),
- estimula o transporte de ácidos graxos,
- estimula a absorción de ións de potasio e magnesio por parte da célula.
A insulina ten efectos intracelulares:
- estimula a síntese de ADN e ARN,
- estimula a síntese de proteínas,
- aumenta a estimulación da encima glicogeno sintasa (proporciona a síntese de glicóxeno a partir de glicosa - glicogénese),
- estimula a glucokinase (un encima que favorece a conversión da glicosa en glicóxeno en condicións do seu exceso),
- inhibe a glicosa-6-fosfatase (un encima que cataliza a conversión da glicosa-6-fosfato en glicosa libre e, polo tanto, aumenta o azucre no sangue),
- estimula a lixénese
- inhibe a lipólise (debido á inhibición da síntese de cAMP),
- estimula a síntese de ácidos graxos,
- activa Na + / K + -ATPase.
O papel da insulina no transporte de glicosa ás células
A glicosa entra nas células usando proteínas transportadoras especiais (GLUT). Numerosos GLUTs están localizados en diferentes células. Nas membranas das células do músculo esquelético e cardíaco, o tecido adiposo, os glóbulos brancos e a cortiza renal, transportadores GLUT4 dependentes da insulina.
Os transportadores de insulina nas membranas do sistema nervioso central e as células do fígado non son independentes á insulina, polo tanto, a subministración de glicosa ás células destes tecidos depende só da súa concentración no sangue. Por difusión pasiva, a glicosa entra nas células dos riles, intestinos e glóbulos vermellos sen transportadores.
Así, a insulina é necesaria para que a glicosa entre nas células do tecido adiposo, o músculo esquelético e o músculo cardíaco.
Con falta de insulina, só unha pequena cantidade de glicosa caerá nas células destes tecidos, insuficiente para asegurar as súas necesidades metabólicas, incluso en condicións dunha alta concentración de glicosa no sangue (hiperglicemia).
A insulina estimula o uso de glicosa, incluíndo varios mecanismos.
- Aumenta a actividade do glicóxeno sintasa nas células do fígado, estimulando a síntese de glicóxeno a partir de residuos de glicosa.
- Aumenta a actividade da glucokinase no fígado, estimulando a fosforilación da glicosa coa formación de glicosa-6-fosfato, que "bloquea" a glicosa na célula, porque non é capaz de pasar a través da membrana da célula ao espazo intercelular.
- Inhibe a fosfatase hepática, catalizando a conversión inversa de glicosa-6-fosfato en glicosa libre.
Todos estes procesos garanten a absorción de glicosa polas células dos tecidos periféricos e unha diminución na súa síntese, o que leva a unha diminución da concentración de glicosa no sangue. Ademais, o aumento da utilización de glicosa polas células conserva reservas doutros substratos de enerxía intracelulares - graxas e proteínas.
O papel da insulina no metabolismo proteico
A insulina estimula tanto o transporte de aminoácidos libres ás células como a síntese de proteínas nelas. A síntese de proteínas é estimulada de dúas formas:
- debido á activación do ARNm,
- ao aumentar o fluxo de aminoácidos á célula.
Ademais, como se mencionou anteriormente, o aumento do uso de glicosa como sustrato enerxético por parte dunha célula ralentiza a descomposición da proteína nela, o que leva a un aumento nos almacéns de proteínas. Debido a este efecto, a insulina está implicada na regulación do desenvolvemento e crecemento do corpo.
O papel da insulina no metabolismo das graxas
Os efectos da membrana e intracelulares provocan un aumento das tendas de graxa no tecido adiposo e no fígado.
- A insulina proporciona a penetración da glicosa nas células do tecido adiposo e estimula a súa oxidación nelas.
- Estimula a formación de lipoproteína lipase en células endoteliais. Este tipo de lipase fermenta a hidrólise de triacilgliceroles asociados ás lipoproteínas do sangue e asegura a recepción dos ácidos graxos resultantes nas células do tecido adiposo.
- Inhibe a lipoproteína lipasa intracelular, inhibindo así a lipólise nas células.
Funcións Glucagón
O glucagón afecta ao metabolismo de carbohidratos, proteínas e graxas. Podemos dicir que o glucagón é un antagonista da insulina en canto aos seus efectos. O principal resultado do glucagón é un aumento da concentración de glicosa no sangue. É o glucagón que asegura o mantemento do nivel requirido de substratos enerxéticos: glicosa, proteínas e graxas no sangue durante o xaxún.
1. O papel do glucagón no metabolismo dos carbohidratos.
Ofrece síntese de glicosa mediante:
- Glicogenólise mellorada (distribución do glicóxeno na glicosa) no fígado,
- potenciar a gluconeoxénese (síntese de glicosa de precursores non hidratos de carbono) no fígado.
2. O papel do glucagón no metabolismo proteico.
A hormona estimula o transporte de aminoácidos do glucagón ao fígado, o que contribúe ás células do fígado:
- síntese de proteínas
- síntese de glicosa a partir de aminoácidos - gluconeoxénese.
3. O papel do glucagón no metabolismo das graxas.
A hormona activa a lipase no tecido adiposo, dando lugar a un aumento dos niveis de ácidos graxos e glicerina no sangue. Isto finalmente leva de novo a un aumento da concentración de glicosa no sangue:
- A glicerina como precursor non carbohidrato está incluída no proceso de gluconeoxénese - síntese de glicosa,
- os ácidos graxos convértense en corpos cetonas, que se usan como substratos enerxéticos, que conserva as reservas de glicosa.
Relación hormonal
A insulina e o glucagón están inextricablemente ligados. A súa tarefa é regular a concentración de glicosa no sangue. O glucagón proporciona o seu aumento, a insulina, unha diminución. Eles fan o traballo contrario. O estímulo para a produción de insulina é aumentar a concentración de glicosa no sangue, o glucagón - unha diminución. Ademais, a produción de insulina inhibe a secreción de glucagón.
Se a síntese dunha destas hormonas se perturba, a outra comeza a funcionar incorrectamente. Por exemplo, na diabetes mellitus, o nivel de insulina no sangue é baixo, o efecto inhibidor da insulina no glucagón se debilita, como resultado, o nivel de glucagón no sangue é demasiado alto, o que leva a un aumento constante da glicosa no sangue, que é o que caracteriza esta patoloxía.
Os erros na nutrición conducen á produción incorrecta de hormonas, a súa relación incorrecta. O abuso de alimentos proteicos estimula a secreción excesiva de glucagón e hidratos de carbono simples: insulina. A aparición dun desequilibrio no nivel de insulina e glucagón leva ao desenvolvemento de patoloxías.
O mecanismo de acción da insulina para construír a masa muscular na musculación
No culturismo, a insulina úsase para aumentar a resistencia e construír o músculo.
Cando comemos algo doce, a insulina é secretada polo páncreas e facilita a penetración da glicosa nas células (incluído o músculo) para o seu uso como enerxía.
As propiedades anabólicas da insulina explícanse polo feito de que, ademais da glicosa, proporciona mellor entrega de aminoácidos (= materiais de construción) e de certos minerais ás células musculares e aumenta a síntese de proteínas musculares.
A glicosa é unha molécula de enerxía. Se a súa concentración no sangue supera o requirimento de enerxía actual do corpo, entón convértese en glicóxeno. O glicóxeno é un almacén de enerxía que se "abre" despois de usar glicosa no sangue e que se usa para dinamizar os músculos durante o adestramento.
Sonksen da clínica St Thomas de Londres, no seu artigo sobre o uso de hormona do crecemento e insulina nos deportes, di: "Xa que na maioría dos deportes, o resultado está determinado pola cantidade de glicóxeno nos músculos, un aumento no seu contido afecta directamente ao resultado."
Recomendado: Tamoxifeno na musculación despois dun curso de esteroides: efectos secundarios e instrucións de uso
A acción da insulina para a construción da masa muscular na musculación explícase polos seguintes mecanismos:
A insulina estimula a síntese de proteínas musculares
A insulina estimula a síntese de proteínas (e polo tanto o crecemento muscular).
Os músculos están compostos por proteínas musculares. Estas proteínas son producidas por ribosomas. O mecanismo de síntese de proteínas por ribosomas desencadéase pola insulina. (Segundo Wikipedia, os ribosomas son máquinas moleculares complexas nas que a información sobre como crear proteínas é rexistrada como un cifrado.)
Un dos científicos ofrece esta explicación do proceso:
"Non está completamente claro como, pero a insulina lanza unha máquina proteica ribosómica. No seu defecto, os ribosomas simplemente deixan de funcionar, coma se estivese a actuar como un interruptor. "
Isto significa que a insulina "axuda" a construír músculo? Non Isto significa que sen insulina isto non é posible.
A insulina non só axuda a estimular o crecemento muscular .. sen ela, basicamente é imposible
A insulina inhibe o catabolismo muscular
Outra función da insulina é útil no culturismo - prevén a destrución dos músculos. A súa función anti-catabólica é igual de importante para a ganancia en masa como o seu efecto anabólico.
Todos os días, o noso corpo crea e destrúe proteínas. Para gañar masa muscular, sintetízase máis proteína que destruída. A insulina axuda a cambiar esta relación na dirección correcta, contribuíndo a unha entrega máis eficiente de aminoácidos ás células musculares.
 ul
ul
INVESTIGACIÓN CHINA
Os resultados do maior estudo da relación entre nutrición e saúde
Os resultados do maior estudo sobre a relación entre nutrición e saúde, o uso de proteínas animais e .. cancro
“Reserva o número 1 sobre dietética, que aconsello a todos que lean, especialmente un atleta. Décadas de investigación dun científico de renome mundial revelan feitos impactantes sobre a relación entre o uso de proteínas animais e .. cancro "

Andrey Kristov, fundador de PROmusculus.ru
Recomendado: Hormona do crecemento no culturismo: comentarios de atletas, adestradores, expertos
A insulina mellora a síntese de glicóxeno, facendo que os músculos sexan máis voluminosos
A insulina aumenta a actividade de certas encimas que estimulan a síntese de glicóxeno. Isto significa que axuda a almacenar glicosa nas células musculares, mellorando así a eficiencia, a recuperación e, literalmente, o aumento do tamaño muscular.
A acumulación de glicóxeno nos músculos fai que sexan máis densos e máis voluminosos, xa que retén auga: cada gramo de glicóxeno "une" uns 2,7 gramos de auga.
A insulina estimula a acumulación de glicóxeno nos músculos, o que os fai máis densos e voluminosos debido á retención de máis auga neles
Con propiedades anabólicas da insulina no culturismo. Agora vexamos o outro lado da moeda ..
Procesos de estrés bioquímicos
Como funciona o corpo durante experiencias estresantes? Os médicos din que un factor traumático longo provoca varios cambios fisiolóxicos, o tecido endocrino é máis susceptible a varios agresores. Considere unha cadea de cambios bioquímicos no corpo.
- No primeiro sinal de perigo, prodúcese adrenalina e noradrenalina nas glándulas suprarrenais. A adrenalina sobe con ansiedade, choque, medo. Unha vez que entrou no torrente sanguíneo, fortalece o latido do corazón, dilata as pupilas e tamén comeza a traballar para adaptar o corpo ao estrés. Pero a súa exposición prolongada esgota as defensas do corpo. A noradrenalina é liberada en calquera situación de choque, o seu efecto está asociado a un aumento da presión arterial. A adrenalina baixo estrés considérase unha hormona do medo, e a noradrenalina, pola contra, é a rabia. Sen a produción destas hormonas, o corpo permanece exposto a situacións estresantes.
- Outra hormona do estrés é o cortisol. O seu aumento prodúcese en situacións extremas ou forte esforzo físico. En pequenas doses, o cortisol non ten un efecto especial sobre o corpo, pero a súa acumulación a longo prazo provoca o desenvolvemento da depresión, aparece unha ansia de alimentos graxos e doces. Non estraña que o cortisol estea asociado ao aumento de peso.
- É imposible excluír da cadea bioquímica unha importante hormona que afecta especialmente ás mulleres: esta é a prolactina. En situación de tensión e depresión graves, a prolactina é liberada intensamente, o que leva a trastornos metabólicos.
Os procesos bioquímicos provocan certos mecanismos que adaptan a unha persoa ao perigo. Neste caso, as hormonas do estrés poden afectar ao corpo. Considere os seus efectos con máis detalle. Como afectan a prolactina e o cortisol á saúde?
O cortisol é necesario para o bo funcionamento do corpo, regula o equilibrio do metabolismo de azucre, glicosa e insulina. Non obstante, baixo estrés, a cantidade de hormona no sangue aumenta e o efecto da hormona, crítico para o estado do corpo, desencadéase.
Que sucede se o cortisol supera a súa norma?
- Hipertensión arterial.
- Diminución da función tiroide.
- Hiperglicemia.
- Fraxilidade dos ósos.
- Diminución da inmunidade.
- Destrución do tecido.
Tal efecto maniféstase no estrés crónico e, en consecuencia, un aumento prolongado da hormona.
Outro efecto negativo da hormona do estrés é a aparición de depósitos de graxa na cintura. Está asociado á aparición de ansias por alimentos doces e graxos. Se o estrés pasou á fase crónica, obtense un círculo vicioso. O corpo recibe sinais de que precisa para almacenar graxa para reserva de enerxía. Moitas veces, o estrés crónico e altos niveis de cortisol evitan a perda de peso.
Para evitar os problemas descritos anteriormente, debes aprender a manexar o estrés. O cortisol diminúe nun ambiente tranquilo, a falta de experiencias prolongadas. Un bo fondo emocional axudará a manter a hormona no nivel requirido.
Vídeo: película da Forza Aérea “Body Chemistry. Inferno hormonal. Parte 1 "
A prolactina está asociada á función de procreación e afecta adicionalmente ao metabolismo. Se a prolactina no corpo da muller é elevada, o seu exceso leva a unha violación da ovulación, falta de embarazo, pode causar mastopatía, adenoma e fibrosis.
Cal é a razón do aumento desta hormona? As fontes máis básicas inclúen o factor de estrés. Incluso a emoción habitual antes dos exames provoca un aumento a curto prazo dunha hormona como a prolactina. Ademais dos efectos estresantes, os motivos do aumento inclúen:
- Tomar certo número de drogas.
- Radiación radioactiva.
- Cirurxía mamaria.
- Insuficiencia hepática crónica e renal.
- Enfermidades endocrinas.
E se baixa a prolactina? Os niveis reducidos son raros. Se o corpo está saudable, o aumento da hormona está asociado ao embarazo, á sobrecarga emocional e física. Para saber sobre o aumento da norma, debes pasar unha análise para determinala. Despois diso, as razóns son determinadas e o tratamento é prescrito.
Se a prolactina se produce durante unha depresión prolongada, as consecuencias para o corpo poden ser críticas. A hormona é moi móbil, polo que é difícil afectar a súa concentración. É importante observar un réxime de calma, as sobrecargas nerviosas provocan fortes flutuacións na hormona do estrés. A prolactina e o seu nivel deben controlarse á hora de planificar o embarazo.
Vídeo: película da Forza Aérea “Body Chemistry. O paraíso hormonal. Parte 2 "
Cómpre salientar que unha persoa con estrés precisa unha certa cantidade de hormonas no corpo. O cortisol, a prolactina e a adrenalina preparan o corpo para o control e adaptación. Pero se o factor traumático atrasa, comeza o seu impacto negativo.
Glicosa moi baixa
Pode estar baixo constantemente ou diminuír drasticamente despois de comer. Entón, nunha muller, os médicos observan os seguintes síntomas.
- Durante o exercicio - un forte e frecuente latido cardíaco
- Unha aguda e inexplicable inquedanza, ansiedade, incluso pánico
- Dor muscular
- Mareos (ás veces para náuseas)
- Dor abdominal (no estómago)
- Falta de alento e respiración rápida
- A boca e o nariz poden estar adormecidos
- Os dedos das dúas mans tamén poden adormecer
- Desatención e incapacidade de recordar, as memorias desaparecen
- Cambios de humor
- Lágrima, trastornos
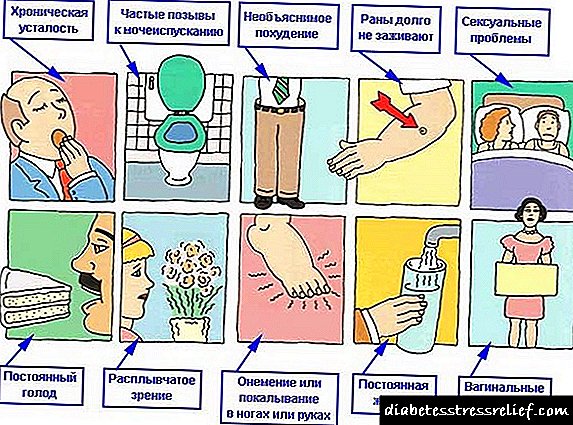
Ademais destes síntomas, como pode entender que ten niveis baixos ou altos de glucosa e insulina?
Como determinar que a glicosa non está ben?
Debe medir a súa cantidade no período no que non almorzou pola mañá. Despois da última comida, deberían pasar polo menos 12 horas. Se o nivel de glicosa é de 65 a 100 unidades, este é un indicador normal.
Algúns médicos afirman que o aumento doutras 15 unidades - ata o nivel de 115 unidades - é unha norma aceptable.
Con respecto ás investigacións recentes, os científicos argumentan que un aumento dos niveis de glicosa superior a 100 mg / dl é un síntoma alarmante.
Isto significa que a etapa inicial da diabetes pode desenvolverse no corpo. Os médicos chaman a esta condición intolerancia á glicosa do corpo.
Cal é o risco dunha muller con alta glucosa?
Saber que isto é grave: segundo a investigación médica, incluso un lixeiro aumento da glicosa é un risco de desenvolver diabete.
Se a glicosa en xaxún aumenta en máis de 126 unidades e un nivel de glicosa constante chega a 200 unidades ou máis, pode ser fatal.
O desenvolvemento da diabetes pódese indicar cun nivel de glicosa 2 horas despois dunha comida superior a 200 mg / dl.
Como determinar o nivel de insulina no corpo?
Isto é moito máis difícil que determinar os niveis de glicosa, porque as taxas de insulina poden variar. Introduciremos a media insulina.
A análise dos niveis de insulina realizados nun estómago baleiro é de 6-25 unidades. O nivel de insulina 2 horas despois de comer normalmente chega ás 6-35 unidades.
Como entender que unha persoa desenvolve diabete?
É necesario medir o nivel de glicosa e insulina 2 horas despois de comer - esta é a mellor forma de determinar a tendencia do corpo a desenvolver diabete.
Se a glicosa no corpo é de 140 a 200 unidades (unha hora despois de comer) - o risco de desenvolver diabete é moi alto. A súa etapa inicial é posible.
Se o nivel de glicosa despois de comer é de 140 a 200 unidades (pero non máis) - isto é a diabetes.
Debe poñerse en contacto cun endocrinólogo para un exame.
Teña en conta que diferentes laboratorios poden ter diferentes taxas para determinar os niveis de glicosa e insulina. Polo tanto, consulte co seu médico en que nivel debería comezar a preocuparse e comezar o tratamento.
Grupos de risco
Se unha muller ten un alto nivel de insulina no estómago baleiro, isto pode significar que ten ovarios poliquísticos.
Esta condición pode ocorrer en mulleres no período anterior á menopausa. Pode ir acompañado dun forte aumento de peso, especialmente no abdome e a cintura.
Debe coñecerse e controlarse o nivel normal de insulina para non recuperarse excesivamente e controlar o peso.
A relación de glicosa e insulina
A glicosa desempeña unha función moi importante no corpo - é a principal fonte de enerxía. Todos os tipos de hidratos de carbono que consumimos convértense específicamente en glicosa. Só as formas poden ser utilizadas polas células do corpo.
Por iso, durante a evolución formáronse numerosos mecanismos que regulan a súa concentración. Unha cantidade de hormonas afecta á cantidade de azucre dispoñible, unha das máis importantes é insulina.

A insulina fórmase nas células beta do páncreas. As súas funcións son principalmente transportar moléculas de glicosa do sangue ás células, onde se converten en enerxía. Tamén insulina hormonal estimula o almacenamento de azucre nas células e, por outra banda, inhibe o proceso gluconeoxénese (síntese de glicosa doutros compostos, por exemplo, aminoácidos).
Todo isto leva a que no soro sanguíneo a cantidade de azucre diminúa e nas células aumente. Se non hai suficiente insulina no sangue ou os tecidos son resistentes á súa acción, a cantidade de azucre no sangue aumenta e as células reciben demasiado pouca glicosa.
Nun corpo sa, despois da administración de glicosa, a liberación de insulina das células do páncreas prodúcese en dúas etapas. Primeiro fase rápida dura ata 10 minutos. Entón a insulina previamente acumulada no páncreas entra no torrente sanguíneo.
En seguinte fase A insulina prodúcese desde cero. Polo tanto, o proceso da súa secreción leva ata 2 horas despois da administración de glicosa. Non obstante, neste caso fórmase máis insulina que na primeira fase. É o desenvolvemento deste proceso que se está investigando en proba de tolerancia á glicosa.
Realización dunha proba de tolerancia á glicosa
A investigación pódese facer en case calquera laboratorio. En primeiro lugar, o sangue é tomado da vea cubital para estudar o nivel inicial de glicosa.
Entón, en 5 minutos, debes beber 75 gramos de glicosa disolta en 250-300 ml de auga (xarope de azucre regular). A continuación, o paciente espera na sala de recepción as seguintes mostras de sangue para a súa análise.
Úsase principalmente a proba de tolerancia á glicosa diagnóstico de diabetes, e tamén axuda no diagnóstico de acromegalía. Neste último caso, avalíase o efecto da glicosa sobre unha diminución dos niveis de hormonas do crecemento.
Unha alternativa para a administración oral de glicosa é a administración intravenosa de glicosa. Durante este estudo, a inyección de glicosa nunha vea aos tres minutos. Non obstante, este tipo de estudo é raro.
Test da tolerancia á glucosa non é unha fonte de malestar para o paciente. Durante a toma de sangue, notase unha lixeira dor e despois de tomar a solución de glicosa pode experimentar náuseas e mareos, sudoración aumentada ou incluso perda de coñecemento. Non obstante, estes síntomas son moi raros.
Existen varios tipos de probas de tolerancia á glicosa, pero todos inclúen os seguintes pasos:
- exame de sangue en xaxún
- a introdución de glicosa no corpo (o paciente bebe unha solución de glicosa),
- outra medida da glicosa no sangue despois do consumo,
- dependendo da proba: outra proba de sangue despois de 2 horas.
As máis utilizadas son probas de 2 e 3 puntos, ás veces probas de 4 e 6 puntos. 2 punto proba de tolerancia á glicosa significa que o nivel de glicosa no sangue se proba dúas veces, antes de consumir unha solución de glicosa e unha hora despois.
Unha proba de tolerancia á glucosa en 3 puntos implica outra mostraxe de sangue 2 horas despois de consumir unha solución de glicosa. Nalgunhas probas, a concentración de glicosa estúdase cada 30 minutos.
Durante o estudo, o paciente debe estar en posición sentada, non fumar nin beber líquidos e informar tamén antes do estudo sobre os medicamentos ou infeccións existentes.
Uns días antes da proba, o suxeito non debe cambiar dietas, estilo de vida nin aumentar nin diminuír a actividade física.
Como prepararse para unha proba de tolerancia á glicosa
O primeiro requisito moi importante é que se realice unha proba de tolerancia á glicosa debe realizarse cun estómago baleiro. Isto significa que non podes comer nada polo menos durante 8 horas antes de tomar sangue. Só se pode beber auga limpa.
Ademais, polo menos 3 días antes da proba, debes seguir unha dieta completa (por exemplo, sen limitar a inxestión de hidratos de carbono).
Tamén é necesario determinar co médico que prescribiu o estudo que dos medicamentos tomados de xeito continuado pode aumentar o nivel de glicosa (en particular, glucocorticoides, diuréticos, beta-bloqueantes). Probablemente, a súa recepción deberá ser suspendida antes da execución Investigación OGTT.
Proba oral de tolerancia á glicosa embarazada
Esta proba de glicosa realízase entre as 24 e as 28 semanas de xestación. O embarazo, por si mesmo, predispón ao desenvolvemento da diabetes. A razón é un aumento significativo da concentración de hormonas (estróxenos, proxesterona), especialmente despois de 20 semanas.
Isto leva a unha maior resistencia tisular á insulina. Como resultado, a concentración de glicosa no soro sanguíneo supera a norma admisible, que pode ser a causa de complicacións formidables da diabetes, tanto na nai coma no feto.
Proba para tolerancia á glicosa durante o embarazo é un pouco diferente. Primeiro, a muller non debe estar cun estómago baleiro. Ao chegar ao laboratorio, ela tamén dá sangue para comprobar o nivel inicial de azucre. Entón, a nai expectante debe beber 50 g de glicosa (é dicir, menos) durante 5 minutos.
En segundo lugar, a última medida do azucre nunha proba de tolerancia á glicosa durante o embarazo realízase aos 60 minutos da administración da glicosa.
Cando o resultado da proba dá un indicador superior a 140,4 mg / dl, recoméndase repetir a proba cunha carga de 75 g de glicosa e medir a glicemia 1 e 2 horas despois de tomar a solución de glicosa.
Estándares de proba de tolerancia á glicosa
O resultado da proba de tolerancia á glicosa preséntase en forma de curva - unha gráfica que mostra as fluctuacións dos niveis de glicosa no sangue.
Normas de proba: no caso dunha proba de 2 puntos - 105 mg% con estómago baleiro e 139 mg% despois de 1 hora. Un resultado entre o 140 e o 180 mg% pode indicar un estado de pre-diabetes. Un resultado superior ao 200 mg% significa diabete. Nestes casos, recoméndase repetir a proba.

Se despois de 120 minutos o resultado está no intervalo de 140-199 mg / dl (7,8-11 mmol / L), diagnostícase unha baixa tolerancia á glicosa. Esta é unha condición da pre-diabetes. Podes falar de diabetes cando, dúas horas despois da proba, a concentración de glicosa é superior a 200 mg / dl (11,1 mmol / l).
No caso dunha proba con 50 gramos de glicosa (durante o embarazo), o nivel de azucre nunha hora debe ser inferior a 140 mg / dl. Se é maior, é necesario repetir a proba con 75 g de glicosa usando todas as regras para a súa aplicación. Se dúas horas despois de cargar 75 gramos de glicosa, a súa concentración será superior a 140 mg / dl, diagnostícase diabetes en mulleres embarazadas.
Paga a pena recordar que os estándares de laboratorio poden variar lixeiramente en diferentes laboratorios, polo que o resultado da súa investigación debe discutirse co seu médico.
Cando facer un exame de tolerancia á glicosa
Proba de tolerancia á glucosa realizado nos casos en que:
- hai signos de que unha persoa ten diabetes ou unha tolerancia á glucosa prexudicada,
- despois de recibir o resultado da proba incorrecta da glicosa en xaxún,
- en presenza de signos de síndrome metabólica (obesidade abdominal, triglicéridos altos, presión arterial elevada, colesterol HDL insuficiente),
- en mulleres embarazadas cun resultado incorrecto da proba de glicosa en xaxún,
- hai sospeita de hipoglucemia reactiva,
- en calquera muller entre 24 e 28 semanas de embarazo.
A proba de tolerancia oral á glicosa é importante porque se pode usar para diagnosticar unha enfermidade grave como a diabetes. Usado cando noutros estudos, os resultados diagnóstico de diabetes non son concluíntes ou cando o nivel de glicosa no sangue está na zona fronteiriza.
Este estudo tamén se recomenda en presenza doutros factores que indican unha síndrome metabólica, mentres que os valores de glicemia son correctos.
Que fai a insulina coa glicosa

na hemorraxia
O azucre no sangue é un síntoma principal da diabetes e un problema importante para os diabéticos. A elevada glicosa no sangue é case a única causa de complicacións na diabetes.
Para tomar un control efectivo da súa enfermidade, é recomendable comprender ben onde entra a glicosa no torrente sanguíneo e como se usa.
Lea atentamente o artigo - e descubrirá como é normal a regulación do azucre no sangue e que cambia cun metabolismo dos carbohidratos perturbado, é dicir, coa diabetes.
As fontes alimentarias de glicosa son os carbohidratos e as proteínas. As graxas que comemos non teñen absolutamente ningún efecto sobre o azucre no sangue.
Por que á xente lle gusta o sabor do azucre e dos alimentos doces? Porque estimula a produción de neurotransmisores (especialmente serotonina) no cerebro, que reducen a ansiedade, provocan sensación de benestar, ou incluso euforia.
Por iso, algunhas persoas vólvense adictas aos hidratos de carbono, igual de poderosos que son adictos ao tabaco, alcol ou drogas. As persoas dependentes dos carbohidratos experimentan niveis reducidos de serotonina ou diminución da sensibilidade do receptor a ela.
O sabor dos produtos proteicos non gusta tanto á xente como ao sabor dos doces. Porque as proteínas da dieta aumentan o azucre no sangue, pero este efecto é lento e débil. Unha dieta restrinxida de carbohidratos, na que predominan as proteínas e as graxas naturais, permítelle baixar o azucre no sangue e mantelo normalmente normal, como en persoas saudables sen diabetes.
A dieta tradicional "equilibrada" para a diabetes non pode presumir disto, como pode facilmente medir o azucre no sangue cun glucómetro. Ademais, nunha dieta baixa en carbohidratos para diabete, consumimos graxas saudables naturais, e isto funciona para o beneficio do noso sistema cardiovascular, diminuíndo a presión arterial e previndo un ataque cardíaco.
Ler máis sobre proteínas, graxas e carbohidratos na dieta para a diabetes.
Como funciona a insulina
A insulina é un medio para liberar a glicosa - combustible - do sangue ás células. A insulina activa a acción dos "transportadores de glicosa" nas células. Trátase de proteínas especiais que se desprazan desde o interior á membrana semipermeable externa das células, capturan moléculas de glicosa e logo transfírenas a "centrais" internas para que se queimen.
A glicosa entra nas células do fígado e nos músculos baixo a influencia da insulina, como en todos os demais tecidos do corpo, agás o cerebro. Pero alí non se queima inmediatamente, senón que se almacena en reserva en forma de glicóxeno. Esta é unha sustancia similar ao almidón.
Se non hai insulina, os transportadores de glicosa funcionan moi mal e as células non o absorben o suficiente para manter as súas funcións vitais. Isto é aplicable a todos os tecidos agás o cerebro, que consume glicosa sen a participación da insulina.
Outra acción da insulina no corpo é que baixo a súa influencia, as células graxas toman a glicosa do sangue e convértena en graxas saturadas, que se acumulan. A insulina é a principal hormona que estimula a obesidade e prevén a perda de peso. A conversión de glicosa en graxa é un dos mecanismos polos que diminúe o nivel de azucre no sangue baixo a influencia da insulina.
Que é a gluconeoxénese
Se o nivel de azucre no sangue baixa por baixo do normal e as reservas de hidratos de carbono (glicóxeno) xa están esgotadas, entón nas células do fígado, riles e intestinos, comeza o proceso de converter as proteínas en glicosa. Este proceso chámase "gluconeoxénese", é moi lento e ineficaz. Ao mesmo tempo, o corpo humano non é capaz de converter a glicosa en proteínas. Ademais, non sabemos como converter a graxa en glicosa.
En persoas saudables, e incluso na maioría dos pacientes con diabetes tipo 2, o páncreas en estado de "xaxún" produce constantemente pequenas porcións de insulina. Así, polo menos unha pequena insulina está presente constantemente no corpo. Isto chámase "basal", é dicir,
Concentración "básica" de insulina no sangue. Sina o fígado, os riles e os intestinos que a proteína non é necesaria para converterse en glicosa para aumentar o azucre no sangue. A concentración basal de insulina no sangue "inhibe" a gluconeoxénese, é dicir,
Normas de azucre no sangue - oficiais e reais
En persoas saudables sen diabetes, a concentración de glicosa no sangue mantense ordenadamente nun rango moi estreito - de 3,9 a 5,3 mmol / L. Se fai unha proba de sangue de xeito aleatorio, independentemente das comidas, nunha persoa sa, o seu azucre no sangue será de aproximadamente 4,7 mmol / L. Debemos esforzarse por esta cifra na diabetes, é dicir, o azucre no sangue despois de comer non supera os 5,3 mmol / L.
As taxas tradicionais de azucre no sangue son altas. Levan ao desenvolvemento de complicacións da diabetes ao longo dos anos.
Incluso en persoas saudables, despois dunha comida saturada de hidratos de carbono de rápida absorción, o azucre no sangue pode saltar ata 8-9 mmol / l.
Pero se non hai diabetes, despois de comer baixará á normalidade nuns minutos e non terás que facer nada por iso. En diabete, "bromear" co corpo, comerlle hidratos de carbono refinados, non é estrictamente recomendado.
Nos libros de ciencias médicas e populares sobre diabete considéranse indicadores normais do azucre no sangue de 3,3 a 6,6 mmol / L e ata 7,8 mmol / L.
En persoas saudables sen diabetes, o azucre no sangue nunca salta a 7,8 mmol / L, excepto se come moitos hidratos de carbono e, en tales situacións, cae moi rápido.
As normas médicas oficiais para o azucre no sangue úsanse para asegurar que o médico "medio" non se esforza demasiado ao diagnosticar e tratar a diabetes.
A hormona insulina e o seu papel no corpo humano

O sistema endocrino humano (hormonal) está representado por moitas hormonas, cada unha das cales desempeña funcións vitais no corpo. O máis estudado é a insulina.
É unha hormona que ten unha base péptida (nutricional), é dicir, consta de varias moléculas de aminoácidos. A hormona serve principalmente para reducir o azucre no sangue transportándoo a todos os tecidos do corpo humano.
Segundo a versión da base de datos PubMed, os internautas preguntaron que é a insulina e o seu papel no corpo, unhas 300 mil veces. Esta cifra é un rexistro absoluto entre as hormonas.
Insulina sintetizada nas células beta endocrinas da cola do páncreas. Esta zona chámase illote de Langerhans en honra ao científico que a descubriu. A pesar da importancia da hormona, só o 1-2% do corpo o produce.
Insulina sintetizada de acordo co seguinte algoritmo:
- Inicialmente, a preproinsulina prodúcese no páncreas. É a principal insulina.
- Ao mesmo tempo, sintetízase un péptido sinal que serve como condutor da preproinsulina. Deberá entregar a base de insulina ás células endocrinas, onde se transforma en proinsulina.
- A proinsulina preparada permanece nas células endocrinas (no aparato de Golgi) durante moito tempo para sufrir completamente o proceso de maduración. Despois de completar esta etapa, divídese en insulina e péptido C. O último deles reflicte a actividade endocrina do páncreas.
- A insulina sintetizada comeza a relacionarse cos ións de cinc. A súa produción das células beta ao sangue humano só se produce cun aumento da concentración de azucre.
- Para previr a síntese de insulina, o seu antagonista, o glucagón, pode. A súa produción prodúcese en células alfa nos illotes de Langerhans.
Desde 1958, a insulina foi medida en unidades de acción internacionais (MED), onde 1 unidade é de 41 microgramos. A necesidade humana de insulina móstrase en unidades de carbohidratos (UE). A norma da hormona por idade é a seguinte:
- Recén nacidos:
- cun estómago baleiro de 3 unidades,
- despois de comer ata 20 unidades.
- Adultos:
- cun estómago baleiro non inferior a 3 unidades,
- despois de comer non máis de 25 unidades.
- Maiores:
- cun estómago baleiro de 6 unidades,
- despois de comer ata 35 unidades.
A composición da molécula de insulina inclúe 2 cadeas polipétidas, que conteñen 51 unidades de proteínas monoméricas, presentadas en forma de residuos de aminoácidos:
- Cadea A - 21 enlaces,
- Cadea B - 30 enlaces.
As cadeas están unidas por 2 enlaces disulfuro que pasan polos restos dun aminoácido alfa-sulfúrico (cisteína). A terceira ponte está localizada só para a cadea A.
O que din os médicos sobre a diabetes
Doutor en Ciencias Médicas, profesor Aronova S. M.
Durante moitos anos estiven estudando o problema das DIABETES. Ten medo cando morren tantas persoas, e aínda máis quedan discapacitadas debido á diabetes.
Apresúrome a contar as boas novas: o Centro de Investigacións Endocrinolóxicas da Academia Rusa de Ciencias Médicas conseguiu desenvolver un medicamento que cura completamente a diabetes mellitus. Polo momento, a eficacia deste medicamento achégase ao 100%.
Outra boa nova: o Ministerio de Sanidade asegurou a adopción dun programa especial que compense todo o custo da droga. En Rusia e os países da CEI diabéticos antes pode obter un remedio GRATIS.
Como funciona a hormona
Estudando as características da insulina, cómpre prestar atención ao seu mecanismo de acción. A súa base é a influencia sobre as células diana que precisan glicosa. O máis demandado nel é o tecido adiposo e muscular.
Non menos importante é o azucre para o fígado. As células diana consumen glicosa segundo sexa necesario e almacenan o seu excedente. O stock preséntase como glicóxeno.
Cando entra a fame enerxética, a glicosa é liberada e enviada ao sangue, onde se repite o seu ciclo.
O equilibrio de insulina e glicosa no sangue é asegurado polo seu antagonista: o glucagón. Se hai un mal funcionamento na produción dunha das hormonas, entón unha persoa sube (hiperglicemia) ou baixa o nivel de azucre (hipoglucemia). Calquera destas complicacións poden provocar consecuencias terribles, incluíndo coma e morte.
Impacto na saúde humana
Unha diminución da concentración de azucre causada por cantidades excesivamente altas de insulina chámase hipoglucemia. Unha persoa experimenta debilidade severa ata a perda de consciencia.
En casos graves, a morte e o coma hipoglucémico son posibles. En contraste con esta condición, hai hiperglicemia causada por unha baixa concentración da hormona ou a súa mala dixestibilidade.
Maniféstase en forma de diabetes. A enfermidade é de 2 tipos:
- O primeiro tipo chámase insulina dependente da necesidade dunha inxección de insulina por parte dunha persoa. Hai unha enfermidade debido a unha violación das funcións do páncreas. O tratamento inclúe inxeccións de hormonas e corrección de estilo de vida.
- O segundo tipo chámase independente da insulina, xa que a hormona é producida polo páncreas, pero en número insuficiente ou as células diana perciben que peor. A enfermidade é característica das persoas maiores de 40 anos, especialmente aquelas que sofren obesidade. A esencia do tratamento é tomar medicamentos que melloren a percepción hormonal e a corrección do estilo de vida.
Se le estas liñas, pode concluír que vostede ou os seus seres queridos están enfermos de diabetes.
Realizamos unha investigación, estudamos unha chea de materiais e comprobamos o máis importante dos métodos e drogas para a diabetes. O veredicto é o seguinte:
Se se deron todos os fármacos, só foi un resultado temporal, en canto se detivo a inxestión, a enfermidade intensificouse bruscamente.
O único medicamento que obtivo resultados significativos é Dianormil.
Polo momento, este é o único medicamento que pode curar completamente a diabetes. Dianormil mostrou un efecto especialmente forte nas primeiras etapas da diabetes.
Pedimos ao Ministerio de Sanidade:
E para os lectores do noso sitio agora hai unha oportunidade
obter dianormil GRATIS!
Atención! Os casos de venda de Dianormil falso fixéronse máis frecuentes.
Ao facer unha solicitude usando as ligazóns anteriores, ten a seguridade de recibir un produto de calidade dun fabricante oficial. Ademais, ao pedir no sitio web oficial, recibe unha garantía de devolución (incluídos os gastos de transporte) no caso de que a droga non teña efecto terapéutico.
Insulina e a súa importancia para o corpo

As hormonas regulan moitas funcións importantes do noso corpo, actúan a través do sangue e funcionan como claves "abrindo portas". A insulina é unha hormona sintetizada polo páncreas, é dicir, un tipo especial de células beta.
As células β están localizadas en certas partes do páncreas, coñecidas como illotes de Langerhans, que ademais das células β tamén conteñen células α que producen hormona glucagón, células δ (D) que sintetizan a somatostatina e as células F que producen polipéptido pancreático (cuxa función aínda non está ben comprendido).
O páncreas tamén ten outra función importante, produce encimas implicadas na dixestión. Esta función pancreática non está prexudicada en persoas con diabetes.
A razón pola que a insulina é tan importante para o corpo é que actúa como clave para "abrir a porta" para a glicosa na célula.
En canto unha persoa ve o alimento ou o cheira, as células β reciben sinais para aumentar a produción de insulina.
E despois de que o alimento entre no estómago e os intestinos, outras hormonas especiais envían aínda máis sinais ás células beta para aumentar a produción de insulina.
As células beta conteñen un contador de glucosa no sangue que rexistra cando os niveis de glicosa no sangue aumentan e responden enviando a cantidade adecuada de insulina ao sangue.
Cando as persoas sen diabetes comen alimentos, a concentración de insulina no sangue aumenta bruscamente, isto é necesario para a transferencia de glicosa obtida dos alimentos ás células.
En tales persoas, a glicosa no sangue xeralmente non aumenta máis de 1-2 mmol / l despois de comer.
A insulina é transportada polo sangue a varias células do corpo e únese na súa superficie con receptores especiais de insulina, como resultado das cales as células fanse permeables á glicosa. Pero non todas as células do corpo necesitan insulina para transportar a glicosa.
Existen células "independentes á insulina"; absorben a glicosa sen a participación da insulina, en proporción directa á concentración de glicosa no sangue.
Atópanse no cerebro, fibras nerviosas, retina, riles e glándulas suprarrenais, así como na parede vascular e glóbulos (glóbulos vermellos).
Pode parecer contra-intuitivo que algunhas células non precisan insulina para o transporte de glicosa.
Non obstante, en situacións en que o corpo ten niveis baixos de glicosa, a produción de insulina detense, conservando así a glicosa para os órganos máis importantes.
Se tes diabetes e o seu nivel de glicosa no sangue é alto, as células non dependentes da insulina absorberán unha gran cantidade de glicosa e, como resultado, danará as células e, polo tanto, o funcionamento do órgano no seu conxunto.
O corpo necesita unha pequena cantidade de insulina incluso entre as comidas e durante a noite para adaptar a glicosa procedente do fígado. A isto chámaselle secreción de insulina "basal".
Nas persoas sen diabetes, a cantidade desta insulina é do 30-50% do total da insulina diaria.
Hai tamén unha secreción "estimulada" de insulina, que se produce ao comer.
Unha gran cantidade de hidratos de carbono que nos chegan cos alimentos almacénase no fígado como glicóxeno (é un carbohidrato que pode descompoñerse rapidamente para formar glicosa).
Se unha persoa come máis do que precisa, entón o exceso de carbohidratos transfórmase en graxas, que se almacenan no tecido adiposo. O corpo humano ten posibilidades case ilimitadas para a acumulación de graxa.
En contraste, as proteínas (aminoácidos) poden ser utilizadas por varios tecidos do corpo, pero non teñen unha ubicación específica de almacenamento. O fígado é capaz de sintetizar glicosa non só a partir de glicóxeno, senón tamén de aminoácidos, por exemplo, se non comera hai moito tempo. Pero ao mesmo tempo prodúcese destrución de tecidos, xa que o corpo non dispón dun depósito específico de aminoácidos (Fig. 1).
Fig. 1. Carbohidratos no corpo (R. Hanas “Diabetes tipo 1 en nenos, adolescentes e adultos novos”, edición 3d, edición en clase, Londres, 2007).
Páncreas
O páncreas é un órgano sen papeiras situado na cavidade abdominal preto do estómago. Realiza dúas funcións principais: produce enzimas que axudan a dixerir alimentos e produce insulina que axuda a controlar os niveis de glicosa no sangue.
As encimas dixestivas do páncreas entran no intestino a través do conduto pancreático. Desemboca no duodeno xunto co conduto biliar, que elimina a bile do fígado e a vesícula biliar. No páncreas, hai preto dun millón de illotes de Langerhans.
A insulina é producida por células beta de illote e é liberada directamente nos pequenos vasos sanguíneos que pasan polo páncreas.
Célula sa
O azucre dos alimentos é absorbido no intestino e entra no sangue en forma de glicosa (dextrosa) e frutosa. A glicosa debe entrar nas células para que poida utilizarse para a produción de enerxía ou outros procesos metabólicos.
A hormona insulina é necesaria para "abrir a porta", é dicir, para facer posible o transporte de glicosa á célula pola parede celular. Despois de que a glicosa entra na célula, convértese coa axuda do osíxeno en dióxido de carbono, auga e enerxía.
O dióxido de carbono entra nos pulmóns, onde se intercambia por osíxeno (Fig. 2).
Fig. 2. Niveis normais de glicosa no sangue (R. Hanas “Diabetes tipo 1 en nenos, adolescentes e adultos novos”, edición 3d, edición en clase, Londres, 2007).
A enerxía é vital para que as células funcionen correctamente. Ademais, a glicosa en forma de glicóxeno almacénase no fígado e nos músculos para o seu uso futuro.
Non obstante, o cerebro non é capaz de almacenar glicosa como glicóxeno. Polo tanto, está en dependencia constante do nivel de glicosa no sangue.
Cando unha persoa morre de fame, o nivel de glicosa no sangue diminúe. Neste caso, unha porta aberta con insulina non vai facer nada. En persoas sen diabetes, a produción de insulina detense case por completo cando baixan os niveis de glicosa no sangue.
As células alfa pancreáticas recoñecen unha glicosa baixa no sangue e segregan o hormagónico no torrente sanguíneo. O glucagón actúa como un sinal para que as células do fígado liberen glicosa da súa reserva de glicóxeno.
Hai outras hormonas que tamén se poden sintetizar cando unha persoa está pasando fame (como a adrenalina, o cortisol e a hormona do crecemento).
Pero se a fame continúa, o corpo utilizará o seguinte sistema de reserva para manter a concentración de glicosa no sangue a un nivel adecuado. As graxas descomponse en ácidos graxos e glicerol.
Os ácidos graxos transfórmanse en cetonas no fígado e a glicosa fórmase a partir de glicerol.
Estas reaccións terán lugar se tes fame durante moito tempo (por exemplo, durante o xaxún) ou está tan enfermo que non se pode comer (por exemplo, con gastroenterite) (Fig. 3).
Todas as células do noso corpo (con excepción do cerebro) poden usar ácidos graxos como fonte de enerxía. Non obstante, só os músculos, corazón, riles e cerebro poden usar cetonas como fonte de enerxía.
Durante o xaxún prolongado, as cetonas poden fornecer ata 2/3 das necesidades de enerxía do cerebro. As cetonas fórmanse nos nenos máis rápido e alcanzan unha concentración maior que nos adultos.
A pesar de que as células extraen unha certa enerxía das cetonas, aínda é menor que cando usan glicosa.
Se o corpo leva moito tempo sen alimentos, as proteínas do tecido muscular comezan a descompoñerse e converterse en glicosa.
Fig. 3. Mantemento da glicosa durante o xaxún (R. Hanas “Diabetes tipo 1 en nenos, adolescentes e adultos novos”, edición 3d, edición de clases, Londres, 2007).
Diabetes tipo 1 e deficiencia absoluta de insulina. Mecanismo da enfermidade: requisitos previos para a aclaración
A diabetes tipo 1 é unha enfermidade na que non hai insulina. Como resultado diso, a glicosa non pode entrar nas células. As células nesta situación actúan coma se estivesen en fase de xaxún descritas anteriormente.
O teu corpo intentará elevar o nivel de glicosa no sangue ata valores aínda máis altos, xa que cre que a razón da falta de glicosa no interior das células é un baixo nivel de glicosa no sangue.
Hormonas como a adrenalina e o glucagón envían sinais para a liberación de glicosa do fígado (active a descomposición do glicóxeno).
Non obstante, nesta situación a fame ocorre durante un período de abundancia, é dicir, unha alta concentración de glicosa no sangue. O corpo é difícil facer fronte a unha alta concentración de glicosa e comeza a saír coa orina.
Neste momento, os ácidos graxos sintetízanse dentro das células, que logo se transforman en cetonas no fígado e tamén comezan a excretarse na orina.
Cando a unha persoa se lle prescribe insulina, as súas células comezan a funcionar normalmente de novo e o círculo vicioso detense (Fig. 4).
Fig. 4. Déficit de insulina e diabetes mellitus tipo 1 (R. Hanas “Diabetes tipo 1 en nenos, adolescentes e adultos novos”, edición 3d, edición de clase, Londres, 2007).
Material relacionado:
O papel da insulina no corpo humano - Artigos sobre os sistemas do corpo - Sistema endocrino - Artigos

Por que unha persoa sa, que está ben e está ben, necesita controlar o nivel de insulina no sangue? Despois, todo está ben, nada molesta, por que? A resposta a unha pregunta tan sinxela é: se unha persoa coida da súa saúde e intenta manterse activa e nova o tempo posible, precisa manter o seu nivel de insulina no sangue baixo control. O axioma é sinxelo: "unha cantidade normal de insulina no sangue prolonga a vida" e viceversa, unha sobredose ou falta de insulina leva a obesidade, envellecemento e diabetes. É imposible manterse novo e saudable cando o "exceso" da hormona vaga no sangue ou cando a súa cantidade é extremadamente pequena. Afortunadamente, este proceso pode controlarse facilmente.
Insulina - Esta é unha hormona que o páncreas é producida no corpo humano. A súa tarefa principal é a entrega de glicosa, aminoácidos, graxas e potasio ás células do corpo. E tamén, as súas funcións inclúen manter un nivel normal e estable de glicosa no sangue humano e regular o equilibrio de carbohidratos do corpo.
Isto sucede do seguinte xeito: cando o nivel de glicosa no sangue aumenta e comeza a superar os 100 mg / decilitro, neste momento o páncreas acéndese e comeza a producir activamente insulina.
El une o exceso de glicosa e transfórmaos a unha especie de almacenamento - músculo ou tecido graxo.
Unha vez no tecido muscular, a glicosa convértese en enerxía para o traballo e, se está en células graxas, transfórmase en graxa e acumúlase no corpo.
En cantidade normal, a hormona insulina é un dos elementos importantes do corpo humano. Grazas a el prodúcense os seguintes procesos vitais:
- Esta hormona constrúe músculo. Activa ribosomas que están implicados na produción de síntese de proteínas. E a proteína, como vostede sabe, é o material de construción dos músculos.
- Evita a destrución de fibras musculares. As propiedades anti-catabólicas (o catabolismo é un proceso de descomposición) as propiedades da insulina non son menos importantes que as súas propiedades anabólicas. Así, esta hormona protexe e renova o tecido muscular. A insulina subministra ás células musculares aminoácidos esenciais para o seu funcionamento.
- Aumenta a actividade de encimas encargadas de estimular a formación de glicóxeno, que é a principal forma de almacenamento de glicosa nas células do corpo. E cando decae, libera a enerxía necesaria para a vida da célula e do corpo no seu conxunto.
Todo está ben cando a insulina non supera a norma dos límites máximos permitidos, pero se a súa cantidade vai fóra da escala, esta condición afecta negativamente á saúde humana. Isto pode ameazar enfermidades como: obesidade, diabetes tipo 2, interrupción do sistema cardiovascular.
Propiedades negativas da insulina "alta":
- Bloquea lipase. A lipase é unha encima que é a responsable da descomposición de graxas (triglicéridos) no corpo. Se non hai lipase, o corpo non queima tecido adiposo, senón que acumula. Como resultado, hai un aumento da masa de graxa.
- Aumenta a lipoxénese: unha síntese de ácidos graxos.
A lipoxénese intensiva leva a un aumento dos triglicéridos, que activan as glándulas sebáceas, como resultado da que a pel faise máis oleosa e a aparición de acne, seborrea e caspa.
- Destrúe as arterias, o que leva ao desenvolvemento da aterosclerose do sistema circulatorio.
Como consecuencia da perturbación do metabolismo lipídico, as placas de colesterol fórmanse nas paredes dos vasos sanguíneos, obtendo unha deformación da parede da arteria e estreitamento do lumen na mesma. A aterosclerose pode levar a enfermidades coronarias.
- Aumenta a presión arterial. Con un nivel normal de insulina no sangue, ten unha propiedade vasodilatadora.
Pero se hai moita cantidade no corpo, a presión arterial aumenta. Como a insulina afecta á presión arterial aínda non está establecida. Hai suxestións de que actúe sobre a regulación dos riles e do sistema nervioso, o que fai que os vasos sanguíneos se contraian, dando lugar a unha presión arterial alta.
- Estimula o crecemento das células cancerosas.
A insulina é unha hormona do crecemento, un exceso dela no sangue pode levar ao crecemento de células malignas. Polo tanto, as persoas con exceso de insulina teñen máis probabilidades de desenvolver cancro.
No fondo dun nivel crónico alto de insulina no sangue, hai enfermidades como:
- ataque cardíaco
- ictus
- miopía
- asma
- bronquite
- inflamación das vías respiratorias superiores
- impotencia
- úlceras tróficas.
Para evitar este tipo de enfermidades, é necesario controlar o nivel de insulina no sangue.
Cales son os límites da insulina no sangue dunha persoa sa e como determinala?
A taxa de insulina no sangue fai de 3 a 20 mked / ml. Se o indicador fluctúa no rango aceptable, a persoa está sa.
Detalle importante: a análise do contido en insulina realízase exclusivamente nun estómago baleiro.
Isto débese a que despois de comer o páncreas comeza a funcionar activamente, producindo insulina, polo que o seu contido en sangue será maior do habitual.
Para os nenos pequenos, esta regra non se aplica - o nivel da hormona no sangue non cambia despois de comer, só no momento da puberdade, a insulina depende do proceso de dixestión.
Se a cantidade de insulina no sangue supera os límites durante un período suficientemente longo, isto pode ser unha bomba de tempo. Co tempo, poden desenvolverse enfermidades concomitantes de órganos ou sistemas vitais enteiros e estes procesos non son reversibles.
Un nivel elevado da hormona no sangue depende de que o páncreas produza bastante insulina, pero non é capaz de funcionar como se esperaba. As razóns polas que se producen estes procesos poden ser diferentes:
- estrés
- aumento da actividade física,
- enfermidade pancreática
- diabetes mellitus.
A insulina é unha hormona bastante peculiar. Cun aumento do nivel de insulina no sangue, aparecen os seguintes síntomas:
- sede
- coceira da pel e das mucosas,
- letarxia
- debilidade
- fatiga
- micción frecuente
- Non curación prolongada de feridas na pel,
- aumento do apetito pola perda de peso.
Se a concentración de insulina no sangue está por baixo do normal, isto indica que o corpo está canso de esforzo físico prolongado ou que a persoa está enferma de diabetes tipo 1.
Non se estima a insulina para a diabetes tipo I. Os signos dun nivel baixo da hormona no sangue poden ser os mesmos que con un alto, pero engádense a: tremer, palpitaciones, palidez, ansiedade, irritabilidade, desmaio, sudoración e súbita sensación de fame.
Proba de insulina no sangue é necesario para avaliar o páncreas, calquera fracaso no seu traballo leva a un aumento ou diminución do nivel da hormona no torrente sanguíneo. Para determinalo no laboratorio son populares dous tipos de análise.
Primeira vista - Esta é unha mostraxe de sangue en xaxún, deberían pasar máis de 8 horas desde a última comida. E entón xa é preciso posible determinar a súa cantidade no sangue.
Segundo tipo de análise É unha proba de tolerancia oral á glicosa. O paciente bebe unha solución de glicosa estomacal baleira, 75 g de glicosa disolta en 250-300 ml de auga, e despois de 2 horas tómase o sangue para a súa análise e determínase a cantidade de azucre no sangue. Despois diso, conclúese a cantidade de insulina no torrente sanguíneo.
O resultado máis preciso pódese obter combinando estes dous tipos de análise: pola mañá cun estómago baleiro, tómase unha mostra de sangue, logo búbese unha solución de glicosa e despois de dúas horas realízase unha segunda mostraxe. Os resultados destas dúas análises proporcionan información máis completa sobre o traballo do páncreas. Antes da proba, é recomendable seguir unha dieta durante tres días.
Podes determinar o nivel de glicosa no corpo na casa, para iso necesitas un glucómetro. Este é un dispositivo especial para determinar a cantidade de azucre no sangue, podes mercalo nunha farmacia ou nunha tenda de equipos médicos.
Para medir o azucre no sangue coa maior exactitude posible, cómpre cumprir algunhas regras:
- NatoSchak realiza as medicións.
- Antes de usar o contador, debes ler atentamente as instrucións do dispositivo, se hai momentos incomprensibles, debes contactar cun experto para aclarar.
- Lave as mans ben - isto non é só para a desinfección, pero o certo é que os movementos mecánicos melloran a circulación sanguínea no corpo.
- A mostraxe de sangue pódese facer a partir das almofadas de tres dedos: dedo medio, anel e pequenos.
Para reducir a dor, recoméndase unha punción no centro da almofada, senón lixeiramente no lateral. Se necesitas medir regularmente os niveis de azucre, hai que cambiar o sitio de punción para evitar inflamacións ou engrosamento da pel.
- Limpar a primeira gota de sangue cunha almofada seca de algodón, só colocar a seguinte pinga nunha tira de proba. Insira a tira no contador e o resultado da análise aparece na pantalla. Segundo a medición, xa se pode concluír sobre o nivel de insulina no sangue.
Inicie sesión para publicar comentarios