Non é unha erupción tan sinxela con diabetes: causas e tratamento
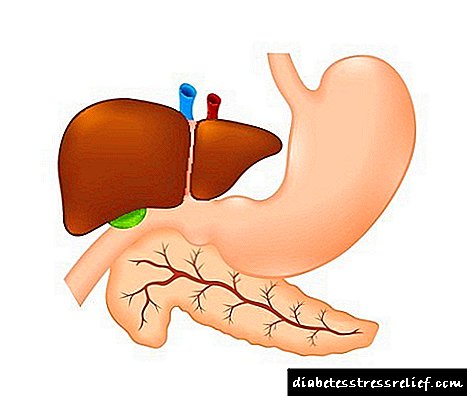
Débese ter en conta que a diabetes en si mesma é moi frecuentemente asociada a infeccións por fungos. Son eles os que pronto provocarán lesións na pel.
Primeiro de todo, é de salientar tal forma como a candidiasis, que en diabéticos está formada en forma de erupción e tordo. Tamén podemos falar de cheilitis angular, erupción de cueiros, erosión blastomeset crónica interdigital e onicomicosis (infección das uñas e erupcións cutáneas nesta zona).
Todas as síndromes presentadas na diabetes aparecen no fondo dun aumento da relación de azucre no sangue. A este respecto, no proceso de formar incluso mínimos síntomas sospeitosos, recoméndase someterse a un exame canto antes. Isto permitirá diagnosticar e determinar o estadio da enfermidade, incluso na etapa primaria. Que debes saber sobre os síntomas e se se poden distinguir por foto.
Causas da erupción diabética para adultos
Unha lesión na pel dun diabético pode ser tanto a primeira manifestación da enfermidade como unha complicación no contexto dun longo curso de diabetes. Unha serie de factores están implicados na aparición de erupcións cutánicas: metabólicos (alta glicosa, resistencia á insulina), vasculares (diminución da permeabilidade de arterias grandes e pequenas, capilares), inmunes (diminución da protección da pel).
O control insuficiente da diabetes leva a que case 3 veces máis microbios se atopan na pel dos pacientes que nunha persoa sa. O exceso de azucre no sangue crea un bo caldo de cultivo para o seu desenvolvemento e as propiedades protectoras da pel na diabetes diminúense drasticamente. Ante este contexto, a miúdo prodúcense erupcións cutáneas causadas por estafilococos, infección estreptocócica, varias microflora mixta.
As manifestacións son:
- erupción pustular,
- foliculite (inflamación dos folículos pilosos),
- furunculose.
Os pliegues da pel son o sitio de desenvolvemento de enfermidades fúngicas, a maioría das veces candidiasis. Cobre a rexión inguinal, axilar e nas mulleres - o dobre baixo as glándulas mamarias, coa obesidade está implicada no proceso e a rexión baixo o estómago en plena expansión.
Unha das lesións cutáneas específicas é o granuloma anular. Pode ser o primeiro signo de diabetes de tipo 2 non detectado. Inicialmente, un ou varios nódulos aparecen no corpo, aumentando gradualmente de tamaño. A súa cor é rosa claro ou vermello ou cunha tonalidade púrpura. No centro, a pel gradualmente vólvese normal, mentres o anel se agranda e alcanza os 2-5 cm de diámetro. Os síntomas están ausentes ou hai un leve formigueo, picazón.
E aquí hai máis sobre a hormona melanostimulante.
As extremidades inferiores na diabetes son as máis susceptibles a calquera enfermidade, incluída a pel. Isto débese a que as vasculares e neurolóxicas (angiopatía e neuropatía) únense aos trastornos metabólicos.
Nas nádegas e na superficie dianteira das pernas, pódense atopar xantomas eruptivos. Trátase de nódulos dunha tonalidade amarelenta ou avermellada de ata 4 mm de diámetro. Parecen pequenos grans, pero logo únense. Asóciase co metabolismo das graxas prexudicadas, predominan neles os triglicéridos e o colesterol.
Necrobiose lipoide da pel
En pacientes adultos, a necrobiose lipoide pode aparecer na superficie anterior das pernas. Ao principio ten a aparencia dunha pequena mancha marrón amarelada, nódulo ou punto que sobresae por encima do nivel da pel. Despois no centro hai focos de profundización e pequenos vasos dilatados que engaden brillo á pel. A sensibilidade na localización de tales elementos redúcese.
Con un longo curso da enfermidade, fórmanse burbullas diabéticas. O seu tamaño varía de 2 mm a 1-2 cm. Poden estar tanto na pel coma na súa superficie. Na maioría das veces, a súa localización é o pé e a perna inferior. Despois de 0,5-1 mes, as burbullas desaparecen por si soas. Presuntamente trastornos circulatorios focais están implicados no seu desenvolvemento.
A maioría dos homes na parte dianteira da perna inferior hai focos de tecido cicatricial. Pódense atopar cun longo curso de diabetes. As erupcións son de cor rosa ou marrón, o seu tamaño non supera os 1 cm. Despois da desaparición, permanecen focos con diversa pigmentación, dándolle á pel un patrón manchado.
Tales cambios chámanse dermopatía diabética. O seu curso non vai acompañado de dor ou picazón, e os elementos desaparecen espontáneamente despois de 1-1,5 anos.
Unha impresión de saúde enganosa nun neno prodúcese cando aparece un rubor diabético típico - rubeose - no rostro. É causada por unha excesiva expansión de pequenos vasos e aparece con máis frecuencia en nenos e adolescentes con enfermidade tipo 1. Neste contexto, pode haber focos de foco pequeno, semellantes a unha erupción cutánea, adelgazamento das cellas.
Despois de 40 anos, aparecen nas fazulas manchas vermellas de diversas formas e tamaños. Non permanecen na pel durante máis de 3 días, e despois desaparecen por conta propia. Ademais da cara e o pescozo están nos antebrazos e nas mans. A súa aparencia pode ser imperceptible ou sentir baixo unha leve sensación de formigueo.
No rostro tamén é posible a aparición de focos de pel descoloridos: vitiligo. Atópanse principalmente arredor da boca, os ollos e o nariz. O seu desenvolvemento débese á destrución de células produtivas de pigmento.
Erupción diabética e os seus tipos

Se unha persoa ten diabetes tipo 1 ou tipo 2, as erupcións cutáneas típicas chamadas pemphigus diabéticas pódense observar máis a miúdo na pel de adultos e nenos.
Trastornos similares na pel desenvólvense cando un diabético ten unha forma grave da enfermidade en forma de neuropatía diabética.
En particular, os pacientes revelan os seguintes tipos de lesións na pel:
- A aparición dunha erupción cutánea por calquera diabetes mellitus, os síntomas móstranse na foto,
- Hai un maior nivel de pigmentación,
- Os dedos engrosan ou apertan,
- As uñas e a pel quedan amarelas
- Cando se ven afectados por fungos ou bacterias, furúnculos, foliculite, feridas e fisuras aparecen candidiasis.
A miúdo coa aparición de tales manifestacións, o médico diagnostica diabetes, polo tanto, coas primeiras violacións da pel, debes consultar ao teu médico.
A erupción diabética na pel en nenos e adultos pode ser de varios tipos:
- Manifestación típica da pel,
- A dermatose primaria, que parece unha erupción cutánea,
- Enfermidades bacterianas e fúngicas secundarias,
- Dermatose provocada polo uso prolongado de fármacos para a diabetes tipo 1 e tipo 2.
Erupción cutánea típica
No caso dun curso grave da enfermidade, poden aparecer burbullas nas extremidades inferiores, pés, antebrazo e patas inferiores, como despois dunha queimadura. As formacións poden crecer ata varios centímetros.
Distínguense dous tipos principais de lesións na pel:
- As burbullas, localizadas intradérmicamente, teñen a peculiaridade de desaparecer sen cicatrices,
- As formacións de ampollas subepidérmicas están acompañadas de pel atrofiada e cicatrices suaves.
O pemphigus diabético é máis frecuentemente detectado en persoas maiores que sofren diabetes mellitus e sofren neuropatía periférica diabética. En xeral, as ampollas son indoloras e pódense curar por si mesmas tres semanas despois de que o alto nivel de azucre normalice.
Se é necesario, use un tratamento local drenando as ampollas.
A manifestación de dermatosis primarias
Se o diabético ten un segundo tipo de enfermidade, poden aparecer áreas da pel chamadas esclerodermia diabéticas na parte superior das costas, nas costas do pescozo.
Con diabetes mellitus tipo 1, a enfermidade da pel polo vitiligo adoita ser diagnosticada, desenvólvese con alto nivel de azucre. A glicosa ten un efecto patolóxico sobre certos tipos de células que son responsables da produción de melanina do pigmento da pel. Por este motivo, aparecen manchas decoloradas de diferentes tamaños no estómago e no peito. Unha persoa é afectada con menos frecuencia.
- Con necrobiose lipoide, un diabético desenvolve pápulas ou placas avermelladas que están localizadas nas pernas con diabetes mellitus. Ademais, as formacións da perna inferior adoptan a forma de elementos anular amarelados, desde o centro dos que se poden observar vasos dilatados. Ás veces no sitio da lesión obsérvanse síntomas.
- A dermatose coceira maniféstase normalmente en forma de erupción cutánea ou vermelhidão. Neste caso, a persoa sente picazos intensos debido a un forte aumento do azucre no sangue. Esta condición adoita ser un prexuízo de que o paciente comece a desenvolver diabete. Moitas veces pode ser un picor en mulleres con diabetes.
- Na zona dos ocos axilares, os pliegues cervicais, baixo as glándulas mamarias poden aparecer marcas hiperpigmentadas na pel en forma de contaminación da pel. Tales etiquetas de pel non son máis que un marcador para a diabetes.
- Con diabetes tipo 1 ou tipo 2, os dedos adoitan engrosar ou tensar. Isto débese á aparición de múltiples pápulas pequenas, que se localizan nun grupo e afectan á superficie do extensor na zona das articulacións dos dedos. Esta condición leva a unha mobilidade prexudicada dos interfalaxianos
articulacións, por mor das cales a man nos dedos é difícil de endereitar. - Cun forte aumento dos triglicéridos, o metabolismo é perturbado, o que provoca xantomatosis eruptiva. Como resultado, as placas amarelas duras comezan a verterse no integumento da pel, rodeadas dunha corola vermella e moitas veces acompañadas de picazos intensos. Normalmente pódense atopar nas nádegas, cara, dobras das extremidades, a superficie traseira dos brazos e as pernas.
Lesións fúngicas e bacterianas secundarias
Con diabetes tipo 1 ou tipo 2, as infeccións graves da pel bacteriana desenvólvense en forma de pé diabético, eritrasma e úlceras de amputación.
- As lesións infecciosas da pel con estafilococos e estreptococos adoitan proceder bastante severamente. A enfermidade pode ter complicacións. Un diabético desenvolve flemón, carbúnculos, abscesos.
- Moitas veces, as lesións bacterianas están acompañadas de furúnculos, cebada severa, fendas da pel infectadas, erisipelas, piroderma, eritrasma.
- Das infeccións por fungos en pacientes con diabetes tipo 1 ou tipo 2, a candidiasis é máis frecuente. Os axentes causantes da infección, por regra xeral, convértense en Candida albicans.

En diabéticos infectados con fungos, as patoloxías máis comúns son vulvovaginitis, coceira no ano, erosión blastomicética crónica interdigital, intertrigo, convulsións, infección por fungos nas uñas, placas periunguais e tecidos brandos.
Os lugares máis favoritos para os fungos na diabetes son as zonas entre os dedos das extremidades inferiores e baixo as uñas. O feito é que cun alto nivel de azucre, a glicosa comeza a liberarse pola pel. Para evitar a enfermidade, moitas veces debes lavar as mans e os pés, limpalas con locións de alcol.
As infeccións fúngicas son tratadas con antivirais e antifúngicos e o seu médico pode prescribir antibióticos. Adicionalmente, úsanse pomadas terapéuticas e remedios populares.
O grupo de risco para persoas con este tipo de complicacións inclúe pacientes con sobrepeso.
Así mesmo, este tipo de lesión cutánea afecta ás persoas maiores e ás persoas que non controlan o estado da pel e non seguen as normas básicas de hixiene.
Tratamento de trastornos da pel en diabéticos

Pódense presentar erupcións cutáneas e manchas na pel con diabete en persoas de calquera idade. Para evitar o desenvolvemento dunha enfermidade infecciosa, cómpre seguir as regras de hixiene persoal e comer correctamente.
A nutrición dietética consiste en limitar o uso de alimentos ricos en carbohidratos lixeiros, o que provoca un aumento da glicosa no sangue. Un adulto ou un neno deben comer verduras e froitas frescas todos os días.
Para aumentar a inmunidade e mellorar as funcións protectoras dos tecidos de todo o corpo, o mel utilízase en pequenas cantidades. Este produto tamén axudará a cubrir a falta de vitaminas e outros compoñentes útiles necesarios para o funcionamento normal dos órganos internos.
Para controlar o seu estado, debe facer regularmente exames de sangue, someterse aos exames necesarios, supervisar o estado da pel. Se se atopan gretas, focas, cornos, vermelhidão, sequedad ou outras lesións na pel, ten que consultar ao seu médico e descubrir a causa. A detección puntual de violacións permitirá desfacerse do problema de forma rápida e sen consecuencias.
Un diabético debe coidar a pel, levar a cabo constantemente procedementos de hixiene, protexer a pel da radiación ultravioleta, usar zapatos de alta calidade, usar roupa cómoda feita con tecidos naturais.
Nunha farmacia, recoméndase mercar un axente antibacteriano especial que limpe periodicamente as mans e os pés. Para que a pel estea suave e o máis protexida posible, use un aceite emoliente natural. Ademais, para evitar o desenvolvemento dunha infección por fungos, a zona entre os dedos dos pés e as mans, as axilas son tratadas con talco médico. O vídeo neste artigo axudará a comprender a esencia dunha erupción con diabetes.
Tipos de dermatosis primarias
Erupcións cutáneas co desenvolvemento dunha enfermidade común do sistema endócrino en pacientes adultos e nenos teñen diferentes tipos. Estes inclúen:
- Erupción diabética típica.
- Dermatose primaria na diabetes.
- Patoloxías secundarias da pel, cuxo desenvolvemento se debe a infección bacteriana ou fúngica.
- A alergodermatose, que se manifesta no contexto dos efectos nocivos dos factores ambientais negativos, as condicións de traballo prexudiciais, o uso de alimentos de baixa calidade, o uso a longo prazo de drogas.
Nunha erupción diabética típica de diabetes mellitus, cuxa foto se pode ver en sitios médicos, os pacientes teñen a aparición de ampollas na pel das extremidades inferiores, plantas dos pés, pernas e antebrazo. O seu aspecto aseméllase ás zonas afectadas da epiderme despois dunha queimadura.
As erupcións cutáneas chámanse pemfigus diabético, poden crecer ata varios centímetros e poden ser do tipo epidérmico ou subepidermal.
O primeiro tipo de erupción típica distínguese pola capacidade de desaparecer sen cicatrices. Pemfigus subepidérmico caracterízase pola aparición de zonas de pel atrofiadas e trazas da súa lesión en forma de cicatrices leves. As burbullas na diabetes mellitus non causan dor e poden desaparecer por 21 días despois da normalización do nivel de glicosa no paciente.
O desenvolvemento de ampollas, placas e pápulas
Na pel do paciente pódense formar placas, indentacións ou múltiples manifestacións de erupción. A razón é unha alerxia a medicamentos, alimentos, insectos (normalmente o desenvolvemento dunha erupción é provocada por algúns insectos que son portadores de moitas infeccións).
Na diabetes mellitus, o paciente debe estar atento ás condicións da súa pel. Principalmente isto aplícase a aquelas zonas onde se administra insulina. Se se detectan cambios patolóxicos na pel, recoméndase consultar inmediatamente a un médico.
Erupción en nenos

A erupción, as manchas e o acne en nenos con diabetes non son un síntoma obrigatorio, o que indica o desenvolvemento dunha "doce enfermidade". Como nos adultos, o curso da diabetes nos bebés carece de manifestacións de patoloxía na pel.
Depende do nivel de azucre no corpo, do grao de control sobre a saúde do neno e das diferenzas individuais do pequeno organismo. Neste caso, a miúdo os bebés desenvolven furunculose, aparece coceira.
Se se combinan tales fenómenos con sede intensa e micción frecuente, especialmente pola noite, debería realizarse unha proba de sangue para o azucre.
Sobre os síntomas
Os primeiros signos poden non indicar que haxa problemas coa epiderme. Isto é unha certa insidiosidade da enfermidade. Entón, un diabético pode queixarse de:
- fatiga,
- frecuente insomnio
- aumento da temperatura.
Moi a miúdo con diabetes mellitus, non se presta atención aos síntomas presentados e, neste aspecto, atrasa a aparición do tratamento.
Isto é moi malo, xa que canto antes se poida iniciar o proceso de tratamento de erupcións cutáneas, máis pronto será posible desfacerse do problema completamente.
Entre os síntomas da segunda orde inclúense pequenas irritacións nas extremidades inferiores, que avanzan extremadamente rápido. Comezan a afectar a áreas significativas do corpo humano: desde os brazos e as pernas estendidos por todo o corpo.
Este síntoma non se pode perder tamén porque está asociado a coceira e descaro constante. Chegando á última etapa, as erupcións caracterízanse por agrandar, vermelhidão e codia.
Así, os síntomas dunha erupción na diabetes mellitus seguen sendo máis que obvios. Preste atención a eles a tempo para comezar o proceso de tratamento o antes posible.
Que tratar?

Falando de como tratar unha erupción cutánea, débese notar que pode haber unha variedade de métodos: desde as drogas ata usar un xabón especial ou xel de ducha. Ademais, débese combinar o proceso de restauración do corpo, porque é necesario tratar non só o problema de erupcións cutáneas, senón tamén a diabetes.
Podes ler sobre a cura da infección por rotavirus en https: // infectium.
Polo tanto, os diabéticos deben ser tratados especialmente con coidado, sen auto-medicamentos. En primeiro lugar, os expertos recomendan elixir aqueles antibióticos ou herbas que se espera que sexan máis eficaces. Como parte do tratamento da erupción cutánea, os métodos alternativos móstranse excelentes, polo que son empregados e recomendados polos médicos para a diabetes.
Así, neste caso, a camomila, a lavanda ou outras herbas axudarán por consello dun especialista. Non só se poden usar no seu interior, senón que se empregan como compresas ata os lugares máis dolorosos. Ao mesmo tempo, tómanse medicamentos que:
- neutralizar as irritacións
- tonificar e restaurar a epiderme,
- compensar a relación de glicosa no sangue.
Ademais, será recomendable recorrer ao uso de xeles especiais e outros medios que se poidan facer segundo unha receita individual ou mercar nunha farmacia.
O máis popular é o alquitrán, presentado na foto, que axuda a tratar numerosos problemas de pel.
Cales son os métodos de prevención e o eficaz que serán na diabetes?
As erupcións, placas, sangracións da pel fórmanse nos sitios da administración máis frecuente de insulina.
Terapia de rash
A aparición dunha erupción con diabetes en pacientes adultos, cuxa foto indica a súa variedade, indica a necesidade de buscar a axuda dun dermatólogo cualificado. Despois de recoller unha anamnesis, realizar estudos diagnósticos, determinar as causas de erupcións nos tecidos da epiderme, prescríbese un réxime de tratamento.

Preve a normalización dos indicadores de glicosa no sangue dun paciente que foi diagnosticado con diabetes mellitus, tomando varios tipos de drogas, o uso de productos farmacéuticos externos e receitas de medicina tradicional.
Estes inclúen:
- Corticosteroides, antibióticos, antifúngicos, antihistamínicos.
- Ungüentos, cremas, xeles cun desinfectante, antiinflamatorio, antiprurítico e antiséptico.
- O uso de decoccións, loções, baños a base de camomila, corda, calendula, cortiza de carballo, celandina, herba de San Xoán e outras plantas medicinais.
O tratamento das erupcións cutáneas con diabetes está dirixido a neutralizar a irritación, tonificar, restaurar, mellorar os procesos metabólicos nos tecidos da epiderme, así como normalizar os niveis de glicosa no sangue.
Para evitar a aparición dunha erupción diabética, recoméndase observar as normas básicas de hixiene, empregar produtos antisépticos e antibacterianos para o coidado da pel. Un estilo de vida activo, unha actividade física regular, organizar unha dieta equilibrada e alimentar, levar a cabo terapia con vitaminas, tomar minerais e minerais para mellorar o estado da epiderme tamén axudarán a minimizar o risco de erupcións cutáneas nos tecidos da pel de diabéticos.
Por que apareceron a erupción e a picazón?
Na maioría das veces, a picazón da pel acompaña formas latentes de diabetes. Ocorre 0,5-5 anos antes do cadro clínico típico: sede, aumento do apetito, aumento da micción. Na maioría das veces, sensacións de picazón aparecen nos pregamentos - inguinal, abdome, ulnar. Ao unirse á neurodermatite nestas áreas, aparecen nódulos torres, acompañados de picazón persistente. Esta sintomatoloxía tamén é característica da candidiasis.
Un dos motivos do rascado constante da pel é a súa excesiva sequedad.. Isto é especialmente típico do terzo inferior da perna e dos pés inferiores.. A microtrauma nesta área convértese a miúdo na porta de entrada á infección. A débil circulación e a inervación deteriorada poden contribuír á formación dunha úlcera péptica no lugar do dano. Por iso, recoméndase o uso regular de cremas nutritivas e hidratantes para o coidado da pel.
Erupción por diabetes nun neno
Os instrumentos de pel nos nenos difiren:
- maior vulnerabilidade
- unha tendencia a multiplicar os microbios,
- separación doada da epiderme (capa externa),
- pelado e sequedad.
Na diabetes mellitus prodúcese con maior frecuencia a necrobiose lipoide situada no antebrazo, no peito e no abdome, na pel das pernas. Unha complicación característica da diabetes tipo 1 é unha erupción pustular e a furunculose. Entre as lesións fúngicas, a candidiasis é máis común, incluso en forma de fisuras nas esquinas da boca (estomatite angular).
As erupcións cutáneas, que poden ser manifestacións, deben distinguirse das lesións da pel diabéticas:
- enfermidades da infancia (sarampelo, rubéola, varicela, escarlata),
- reaccións alérxicas, diátese, intolerancia a alimentos, drogas,
- picaduras de insectos
- proceso inflamatorio nas membranas do cerebro (meningite),
- patoloxías de coagulación.
Dado que os nenos con diabetes son propensos a unha enfermidade grave, para evitar complicacións, coa aparición dunha erupción cutánea, é preciso consultar con urxencia un pediatra, un endocrinólogo.
Tratamento de erupcións diabéticas
Para enfermidades específicas da pel (dermopatía, granuloma anular, necrobiose lipoide, vexiga diabética, xantomatosis), o tratamento realízase normalizando o azucre no sangue. Para iso, revisan a nutrición, limitando a inxestión de hidratos de carbono e graxas animais nel.
Cando a terapia con insulina aumenta a dose da hormona ou a frecuencia das inxeccións. Con un curso descompensado de diabetes tipo 2 no fondo de danos na pel extensos, especialmente de natureza infecciosa, pódese engadir insulina aos comprimidos.
A erupción pustular, a furunculose requiren o nomeamento dun antibiótico, tendo en conta os resultados da sementeira. Con enfermidades fúnxicas, é necesario usar drogas no seu interior e aplicar á pel (Lamisil, Nizoral, Fluconazol).
Con necrobiose lipoide, úsanse axentes vasculares (nicotinato de xantinol, Trental), así como a mellora do metabolismo das graxas (Essentiale, Atocor). Pódense prescribir externamente pomadas con hormonas, troxevasina e aplicacións con solución de dimexido.
E aquí hai máis información sobre o síndrome de Rabson.
Unha erupción con diabetes pode ser causada tanto pola propia enfermidade (necrobiose, dermopatía, vesículas) como por unha tendencia aumentada dos diabéticos ás infeccións. A picazón da pel adoita acompañar erupcións cutáneas, tamén é característica de neurodermatite, candidiasis. Nun neno é importante distinguir entre lesións de pel diabéticas e síntomas de patoloxías graves. A compensación da diabetes e o uso de medicamentos externamente e internamente son necesarios para o tratamento.
Vídeo útil
Mira o vídeo sobre enfermidades da pel na diabetes:
Pódese diagnosticar unha patoloxía como a diabetes mellitus nas mulleres ante o contexto de estrés e trastornos hormonais. Os primeiros signos son sede, micción excesiva, descarga. Pero a diabetes, incluso despois de 50 anos, pode ocultar. Por iso, é importante coñecer a norma no sangue, como evitalo. ¿Cantos viven con diabetes?
A sospeita de diabetes pode xurdir en presenza de síntomas concomitantes: sede, excesiva saída de urina. A sospeita de diabetes nun neno só pode producirse coma. Os exames xerais e as probas de sangue axudarán a decidir que facer. Pero en todo caso, é necesaria unha dieta.
É mellor que un médico elixa vitaminas para o fondo hormonal dunha muller baseándose nunha anamnesis e analíticas. Existen ambos complexos especialmente deseñados para a recuperación, e son seleccionados individualmente para normalizar o fondo hormonal das mulleres.
Está permitido comer grosellas en diabetes e pode ser con tipo 1 e 2. O vermello contén un pouco menos vitamina C que o negro. Con todo, ambos tipos axudarán a manter a inmunidade e fortalecerán as paredes dos vasos sanguíneos. O té de follas tamén é útil.
Semellante a algunhas enfermidades, que tamén teñen un alto risco de perigo para os pacientes, a síndrome de Rabson é afortunadamente rara. Practicamente non se trata. Os pacientes con síndrome de Rabson-Mendenhall rara vez viven ata a adolescencia.
Sobre prevención
Pode evitar erupcións cutáneas con diabetes coa axuda do control do azucre. Unha alta concentración de glicosa no corpo provoca unha serie de cambios que supoñen varios cambios na pel. A normalización e o control constante do azucre axuda a previr varias complicacións da diabetes, incluídas as relacionadas coa saúde da epiderme.
Xunto a isto, é importante respectar estrictamente as regras de hixiene. Con diabetes, a inmunidade redúcese e o azucre en todos os ambientes do corpo contribúe á adhesión de infeccións ou enfermidades fúngicas. Non podes usar produtos de hixiene antibacterianos para non perturbar a microflora natural da pel. Calquera hixiene e cosméticos deben ser hipoalergénicos.