Ataque de pancreatite: síntomas e tratamento
A dependencia perniciosa de alimentos graxos, excesivamente salgados e fritidos violan as características funcionais dos órganos internos, en gran medida vai ao páncreas. Os efectos nocivos dos alimentos e o ambiente conducen a un proceso inflamatorio neste órgano. A terminoloxía médica chama a este tipo de enfermidade pancreatite aguda.

Os síntomas máis leves inclúen unha sensación constante de náuseas, vómitos. Pero o síntoma máis desagradable que acompaña a pancreatite será unha constante sensación de dor no páncreas. Por iso, a unha persoa que se enfronta a un proceso inflamatorio do páncreas está interesada na cuestión de tratar a pancreatite na casa.
Características da enfermidade
A función principal do páncreas no corpo humano é proporcionar a capacidade de absorber o alimento que entra na persoa. O ferro segrega activamente encimas e hormonas, incluíndo insulina e glucagón. Contribúen á asimilación por células de órganos de todos os nutrientes. Con inflamación do páncreas, a produción de enzimas detén ou diminúe. As enzimas que xa están no ferro están estancadas por falta de actividade. Ademais do efecto de estancamento, a pancreatite provoca un estado de edema e irritación dos tecidos brandos da glándula. Un estado de inestabilidade no seu traballo pode durar moitos anos e evitar que unha persoa poida vivir toda a vida.
A pancreatite pode ocorrer de dúas formas:
Os médicos descubriron cal é o remedio máis eficaz para os vermes! Segundo as estatísticas, cada 5 rusos teñen vermes. Lea máis unha receita que axudará a limpar o corpo de vermes en só 7 días.
- inflamación aguda
- forma crónica da enfermidade.
A pesar da diferenza de forma, o resultado da enfermidade redúcese a unha única destrución do páncreas funcional.

Factores que afectan a enfermidade
As fontes dunha enfermidade grave e de longa duración poden ser varias causas. A tarefa principal dos médicos é a identificación e diagnóstico da aparición da enfermidade. As patoloxías que conducen á autodestrución do páncreas pódense dividir nas seguintes categorías:
- Violación do réxime e dieta. A probabilidade de producir pancreatite débese á inxestión de grandes cantidades de alimentos fritos graxos. Este alimento é moi difícil de absorber polo corpo humano, no proceso de procesamento de alimentos son liberados un número excesivamente grande de enzimas e zumes pancreáticos e a súa composición cambia. Este proceso provoca unha sensación de náuseas e vómitos nos humanos. Axuda a dieta, rexeitamento de alimentos graxos.
- A pancreatite pode ocorrer como resultado de danos mecánicos no páncreas. No caso dun ictus, unha contusión do abdome na zona deste órgano, unha alta probabilidade dun proceso inflamatorio. A lesión tamén pode producirse como consecuencia dun accidente de coche, unha caída desde unha grande altura, unha ferida no estómago.
- Inflamación como resultado de tomar certos medicamentos. Algúns antibióticos, varios inmunosupresores, os corticoides poden provocar un mal funcionamento da glándula. Tales medicamentos deberían usarse só de acordo cos médicos.
- O estado de fame constante. Se hai fascinación polas dietas e as folgas de fame, entón isto non pode afectar positivamente o traballo dos órganos internos. En particular, provoca inflamacións do páncreas.
- A presenza de cálculos nos riles. Unha formación estranxeira móvese ao longo dos conductos biliares, o que axuda a bloquear a saída de enzimas e provoca edema. Posteriormente, o paciente desenvolve náuseas e vómitos.
- Enfermidades do estómago e dos intestinos. Nalgúns casos, este tipo de patoloxía pode causar inflamación da glándula.
Definición de síntomas de pancreatite
Case todos os pacientes diagnosticados de pancreatite quéixanse dunha dor prolongada e grave no páncreas. Tales síntomas son un trazo característico do proceso inflamatorio. Unha condición dolorosa pode durar moitas horas.

Ademais da dor, obsérvanse os seguintes factores que indican a presenza da enfermidade:
- Dor abdominal. Este síntoma maniféstase en case o cen por cento dos pacientes. As dores caracterízanse por unha sensación de queimadura constante. As sensacións desagradables localízanse no abdome, situadas á dereita na parte superior, baixo o peito. Os ataques de páncreas poden producirse debido á actividade física despois de comer. Nalgúns casos pódese estender molestia na parte traseira, clavícula, omoplatos e brazo esquerdo. Se unha persoa morre de fame, pode reducirse a prevalencia de dor,
- Violación das feces. O 50% dos pacientes enfermos presentan síntomas de diarrea. As feces caracterízanse por un mal cheiro e un estado sen forma. Tamén mostrará restos de graxa non digerida,
- O paciente está a perder peso. En presenza dunha forma crónica da enfermidade, o paciente comeza a perder peso con rapidez. Isto débese a ataques persistentes de vómitos e náuseas. Xunto coa diarrea nunha persoa enferma, prodúcese deshidratación, aparecen síntomas de diminución da elasticidade da pel, sequedade no corpo, agudización das características faciais
- O conduto biliar elimínase: as marcas vermellas que se asemellan ao acne comezan a aparecer na superficie da pel do abdome e o peito. Despois de presionar, non desaparecen. A violación do conduto biliar provoca un amarillo da pel e das mucosas do corpo,
- Febre e calafríos.

Todas as inflamacións no corpo estarán acompañadas só por tales signos. Se os síntomas e o tratamento na casa son determinados por un médico, indícanos un médico, en caso de ataque agudo, debes consultar inmediatamente a un médico, xa que o máis desagradable desta enfermidade é a destrución gradual e a descomposición do páncreas. Como tratar a pancreatite, só sabe o médico que te observa.
Terapia de enfermidade
Non debe haber síntomas de dor no abdome con analxésicos cun amplo espectro de acción. Os síntomas da dor poden indicar a transición da forma crónica de pancreatite a unha agudización. Con síntomas característicos dun ataque de pancreatite, o tratamento na casa pode non ser sempre eficaz, aínda que tomase unha pílula prescrita antes polo seu médico.
Se unha persoa comezou a torcer dores abdominais, o primeiro debería chamarse unha ambulancia. En previsión dun equipo médico, pódese aliviar a dor con antiespasmódicos, que reducen os cólicos dolorosos e proporcionan un paso máis libre para o zume do páncreas. Un medicamento frecuentemente usado e eficaz neste caso é o Non-shpa.
O paciente pode tomar medicamentos que axuden a mellorar o proceso de dixestión. Todos os que son diagnosticados de pancreatite crónica deberían ter tabletas Mezim, Festal e Pancreatina no seu armario de medicamentos. Axudan aos órganos internos a loitar pola recuperación do páncreas e alivian a dor.
Mentres espera axuda médica, o paciente pode colocar unha compresa fría no seu estómago. Para estes fins convértese nunha almofada de calefacción chea de xeo. Aliviará o estado dun abdome enfermo.
A natureza e as características do desenvolvemento da patoloxía
O páncreas se inflama no medio do estancamento. O proceso vai precedido dun aumento da carga no corpo: a necesidade de producir un gran número de enzimas. O factor predispoñente máis común para a pancreatite é comer en exceso e beber. A enfermidade non implica trastornos alimentarios regulares e malos hábitos persistentes. O consumo ocasional de alcol para un lanche indixerable pode provocar un ataque.
Ademais dos malos hábitos, a pancreatite provoca unha patente deteriorada dos conductos pancreáticos e biliares, medicación regular e enfermidades do tracto gastrointestinal.
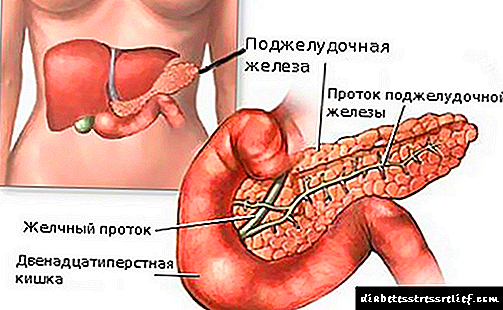
A esencia da pancreatite é a activación prematura de encimas pancreáticas. O proceso acompaña o contacto do zume pancreático e da bile, nunha persoa sa ocorre no intestino delgado. Cando a bile se lanza aos condutos do páncreas, as enzimas actívanse antes do prazo e dixeren o tecido da propia glándula. As células parénquimais, o endotelio vascular poden ser danadas. O proceso vai acompañado de inflamación aguda, inchazo dos tecidos.
Un ataque de pancreatite pode producir complicacións perigosas: ascite pancreática, necrose pancreática, falla de órganos múltiples e morte do paciente.
Como fai o ataque
Un ataque de pancreatite desenvólvese 15-20 minutos despois de comer. O primeiro e principal síntoma é unha forte intensa dor no hipocondrio esquerdo, estendéndose rapidamente a toda a rexión epigástrica. Os pacientes caracterízano como un “puñal”, afiado e insoportable.
A dor na pancreatite é tan grave que pode provocar golpes de dor. En síndrome grave, o paciente pode morrer.
O segundo signo dun ataque pancreático é náuseas. As sensacións aumentan gradualmente e conducen a vómitos. O paciente vomita sobras e despois bilis. O vómito non aporta alivio, senón que só debilita ao paciente. Síntomas concomitantes de pancreatite:
- taquicaria,
- respiración rápida
- debilidade
- palidez da pel.
Os ataques de pancreatite crónica están acompañados de trastornos dispepticos:
- azia
- feces prexudicadas
- flatulencia
- dor nos intestinos.
Na primeira e repetida inflamación, o paciente pode ter febre. O primeiro episodio de pancreatite vai acompañado de hipertermia grave - por riba dos 38 ° C. Unha exacerbación da inflamación crónica caracterízase pola temperatura corporal subfebril.
Que se pode e non se pode facer con pancreatite
Debido ao alto risco de complicacións, a pancreatite aguda é tratada en condicións de acollida. Cando aparecen os primeiros síntomas, o paciente debe deitarse, chamar por conta propia a un equipo de ambulancia ou preguntarlle a outros. Mentres chegan os médicos, recoméndase aplicar unha compresa en frío na zona da proxección da glándula - unha almofada de calefacción, unha bolsa ou unha botella de xeo envolta en tecido, o que reducirá a taxa e a actividade da produción de encimas.
Non podes comer nin beber nada. Isto aumenta o risco de complicacións e moitas veces leva a un agravamento da dor. Minerais, tés de herbas e calquera outra bebida só crean unha carga adicional para o órgano inflamado.
O primeiro medicamento para un ataque de pancreatite é tomar antiespasmódicos (Drotaverin, Buskopan, Spazmalgon, Baralgin). Tomar pastillas só é posible se a dor é insoportable e o paciente está en estado de desmaio. Se a dor diminúe ao aplicar unha compresa ou cambiar a posición do corpo - non pode beber medicamentos. Os analgésicos “lubrican” o cadro clínico, dificultan a diagnose da enfermidade e avalían a súa gravidade.
Os médicos deben saber o nome ea cantidade do medicamento tomado inmediatamente á súa chegada ao paciente.
Que haberá no hospital
A pancreatite debe distinguirse da úlcera péptica do estómago, o intestino delgado, a colecistite, a obstrución intestinal. A urina (e posiblemente feces) tomarase do paciente inmediatamente para a súa análise. Un ataque de pancreatite vai acompañado dun aumento da ESR e leucocitosis no KLA. A análise bioquímica reflicte un exceso de enzimas pancreáticas e un alto nivel de bilirrubina. En orina, detéctanse proteínas e bilirrubina, en feces - sangue oculto e partículas de alimentos non digeridas.
A seguinte etapa do diagnóstico é un exame interno. O médico realiza un exame de palpación do peritoneo. Detéctase dor aguda na área da proxección do páncreas. A parede abdominal anterior é tensa, o que indica:
- aumento da formación de gas,
- unha glándula ampliada de tamaño,
- acumulación de fluído na cavidade abdominal.
Se se atopan manchas azuladas na pel do abdome, o paciente será enviado inmediatamente á unidade de coidados intensivos. Este síntoma fala de desenvolver necrose pancreática.
O diagnóstico hardware da pancreatite aguda inclúe métodos de imaxe pancreática - ecografía, resonancia magnética e TC. Os resultados avalían o tamaño e a forma do órgano, a presenza de selos e inclusións de fluídos, a integridade da cápsula. Se é necesario, realízase unha biopsia transdérmica para avaliar a esterilidade de cambios necróticos ou formacións císticas. Ás veces os diagnósticos fanse laparoscópicamente durante a operación.
A pancreatite aguda pode producirse de forma leve e complicada. No primeiro caso, o paciente está hospitalizado durante unha semana, no segundo - ata un mes. Con exacerbación da pancreatite crónica e unha condición satisfactoria do paciente, é posible un tratamento ambulatorio.
Como tratar as convulsións pancreáticas
As regras básicas para tratar un ataque de pancreatite: frío, descanso e fame. Durante 2-3 días, a nutrición enteral está completamente excluída. Se non houbo vómitos, realízase lavado gástrico para eliminar os restos de alimentos. Se é necesario, a administración parenteral de nutrientes (solucións de carbohidratos e proteínas) comeza o día 2.
A pancreatite aguda é tratada con medicamentos citostáticos (para aliviar a inflamación), significa suprimir a actividade das enzimas e acelerar a rexeneración do parénquima do páncreas. Os substitutos do sangue e as solucións de desintoxicación adminístranse por vía intravenosa. Co desenvolvemento de múltiples fallos de órganos, realizan a purificación de sangue baseada en ferraxes e axustan o estado do paciente, segundo o grao de dano do órgano.
Con pancreatite crónica agudizada, ademais da terapia sintomática, prescríbese a substitución - preparados enzimáticos. Reducen a carga no páncreas, normalizan a dixestión e eliminan os síntomas da dispepsia.
O papel da dieta
 Despois da fame por pancreatite aguda ou un ataque crónico, prescríbese unha dieta estrita. O menú está composto por alimentos e pratos que non son capaces de estimular a secreción e aumentar a actividade dos conductos pancreáticos ou biliares. A carne, o peixe e os produtos lácteos deberán ter un baixo contido de graxa. Todas as comidas son servidas cálidas e raladas. O menú está baseado en mingau de mucosa fervida. Póñense verduras tratadas con calor cunha pequena cantidade de fibra. A partir de beber, pode usar un caldo débil de cadeiras de rosa e augas minerais prescritas polo seu médico sen gas. Quedan excluídos do menú alimentos graxos, doces, verduras e froitas fibrosas, todo tipo de alimentos convenientes, pastelería e pan fresco.
Despois da fame por pancreatite aguda ou un ataque crónico, prescríbese unha dieta estrita. O menú está composto por alimentos e pratos que non son capaces de estimular a secreción e aumentar a actividade dos conductos pancreáticos ou biliares. A carne, o peixe e os produtos lácteos deberán ter un baixo contido de graxa. Todas as comidas son servidas cálidas e raladas. O menú está baseado en mingau de mucosa fervida. Póñense verduras tratadas con calor cunha pequena cantidade de fibra. A partir de beber, pode usar un caldo débil de cadeiras de rosa e augas minerais prescritas polo seu médico sen gas. Quedan excluídos do menú alimentos graxos, doces, verduras e froitas fibrosas, todo tipo de alimentos convenientes, pastelería e pan fresco.
Con calquera forma de pancreatite, non se pode auto-medicar. Todos os medicamentos deben ser recollidos por un médico. Os métodos de medicina alternativa deben acordarse cun especialista se o paciente pretende usalos na casa. Na clínica, a supresión dun ataque de pancreatite é rápida e segura para o paciente. En casos difíciles, proporcionan asistencia cirúrxica (eliminación de áreas necróticas, quistes, drenaxe). Con atención médica oportuna, o risco de complicacións é mínimo.
Conceptos básicos
A pancreatite chámase inflamación do páncreas, cuxas principais funcións son endocrinas (internas) e exocrinas (externas).
- A función interna é a responsable da produción de hormonas importantes para a vida humana, por exemplo, a insulina, que regula o azucre.
- Debido á función exocrina da glándula, prodúcese zume pancreático, que contén moitos encimas que aseguran a descomposición e absorción de substancias contidas nos alimentos.
Especificación da enfermidade
A principal causa da enfermidade é un bloqueo parcial ou completo do conduto. Os cálculos biliares, cistos ou tumores son responsables diso. Perturba a saída de zume gástrico. O zume contén enzimas, a actividade das cales se produce despois de que o fluído saia da glándula, protexéndoo dos efectos negativos do zume.
Se o conduto está bloqueado, as enzimas comezan a actuar no interior do corpo. Isto provoca inflamacións e, se non se toman medidas, non se pode evitar a destrución do páncreas. A procrastinación ameaza ao paciente cun resultado fatal.
Causas de aparición
Os médicos identificaron moitas causas da enfermidade. O principal abuso de alcol recoñecido. O alcol tomado regularmente afecta negativamente o corpo, os órganos internos dunha persoa sofren. O proceso natural de xeración de enzimas está perturbado, o que posteriormente provoca inflamacións.
Ademais do alcol, hai unha serie de factores nocivos:
- Esgotamento nervioso, estrés,
- Intoxicación do corpo debido a tomar medicamentos, drogas, traballar en industrias perigosas,
- Lesións internas
- Xaxún, dietas, dieta desequilibrada,
- A presenza de infeccións no corpo.
Na maioría dos casos, o propio paciente pode evitar a aparición de pancreatite. Manter un estilo de vida saudable, a ausencia de estrés e unha alimentación adecuada minimizan o risco de enfermidade. E para as persoas que xa teñen a enfermidade, o anterior axudará a previr ataques con pancreatite.
Tipos de pancreatite
Descríbense varias clasificacións de tipos de pancreatite en función das características do proceso inflamatorio. Cada tipo de clasificación similar divídese nun número de subespecies. Na maioría das veces, usan a separación en tres tipos:
- Nítido. O tipo de pancreatite máis perigoso, sen tratamento oportuno, é fatal.
- Reactivo. Unha forma leve da enfermidade, que se converte nunha forma grave sen supervisión dun médico.
- Crónica Flúe ao longo da vida dunha persoa. Caracterízase por períodos de remisión e exacerbacións, substituíndose aos poucos.
Dependendo do tipo de enfermidade, o curso do tratamento para o paciente axústase. É nomeado polo médico asistente - gastroenterólogo, cuxa especialización é enfermidades do tracto gastrointestinal.
Características do curso da enfermidade
A pancreatite é unha enfermidade grave que require un seguimento constante. O diagnóstico para o paciente convértese nun sinal dun cambio fundamental no estilo de vida. Na pancreatite aguda, o paciente ten síntomas pronunciados. Esta dor na cavidade abdominal da esquerda, unha violación das funcións do tracto gastrointestinal. Posible aumento da temperatura corporal e da presión arterial.
No tipo agudo da enfermidade, o tratamento na casa e a auto-medicación son categoricamente inaceptables. A forma aguda de pancreatite require hospitalización e seguimento constante por parte dos médicos. O incumprimento das condicións pode provocar a morte. A miúdo, no fondo dunha pancreatite aguda non tratada, prodúcese unha forma crónica.
Un tipo de enfermidade crónica desenvólvese nun paciente debido a outras enfermidades crónicas do sistema dixestivo. A forma da enfermidade foi aumentando co paso dos anos. Os síntomas son leves, a diferenza da forma aguda. Recoméndase a hospitalización ao paciente cando se nota unha exacerbación da pancreatite durante un curso lento. O tratamento de tipo crónico está dirixido a previr a exacerbación.
O máis perigoso durante o transcurso da enfermidade considérase un ataque. Durante un ataque, os síntomas da pancreatite intensifícanse e teñen un efecto prexudicial no traballo dos restantes órganos internos dunha persoa. A pregunta aguda é como actuar en caso de ataque de pancreatite. Se non proporcionas axuda ao paciente a tempo, existe o perigo de morte. Para cada persoa que padece inflamación do páncreas, é importante coñecer as características específicas do curso da enfermidade, ter información sobre como aliviar un ataque de pancreatite na casa.
Ataque de pancreatite
Por regra xeral, un ataque da enfermidade prodúcese por incumprimento por parte do paciente do tratamento prescrito. Isto é beber alcol, comer en exceso, comer comida lixo. Tomar antibióticos tamén pode desencadear ataques de pancreatite. Para que un ataque da enfermidade poida causar menos dano ao corpo, é importante recoñecelo e eliminalo a tempo.
Síntomas dun ataque
O principal síntoma é a dor. A dor no corpo localízase no sitio de maior dano ao páncreas. Por regra xeral, esta é dor na rexión epigástrica e na rexión abdominal superior esquerda. Se a síndrome da dor é de area, probablemente toda a glándula estea afectada.
O segundo signo é un aumento da temperatura corporal. A columna do termómetro mantense dentro de 38 graos, cun forte ataque alcanza os 39 - 40 graos e permanece alí por moito tempo. É necesario prestar especial atención á alta temperatura acompañada de calafríos, isto tamén se converte nun signo de cancro.
Nos primeiros trinta minutos despois do inicio do ataque, comeza náuseas, acompañada de vómitos graves e ininterrumpidos con bilis. Faise imposible tomar comida, incluso un grolo de auga provoca un novo ataque de vómitos. Quizais apareza un cambio na cor da pel, a palidez, unha tonalidade amarela. Ademais, a aparición de contusións, localizadas no abdome á esquerda, tamén se estenden a outras partes do corpo.
Os síntomas dun ataque de pancreatite obsérvanse alternativamente ou simultaneamente varios. Ademais dos síntomas enumerados, o paciente desenvolve balonazos e flatulencias. O taburete está roto - o taburete contén restos de alimentos e un brillo graxo, produce un cheiro a feto. Hai un regusto desagradable na cavidade oral, azia. En grave exacerbación, o estado de choque do paciente tamén se inclúe nos signos dun ataque de pancreatite. Para choque son característicos:
- Palillo da pel,
- Mareos, desorientación no espazo, perda de consciencia,
- Cambios bruscos na presión arterial,
- Falta de respiración.
A aparición de síntomas caracteriza un ataque agudo de pancreatite. En tal situación, recoméndase solicitar inmediatamente axuda dun médico. É importante comprender que os síntomas dalgunhas outras enfermidades do tracto gastrointestinal son de moitos xeitos similares ás descritas. O gastroenterólogo tratará de aliviar e aliviar o ataque, facer o diagnóstico correcto e determinar a causa da enfermidade.
Accións durante un ataque
Cando aparezan estes síntomas, chame inmediatamente a un equipo de ambulancia. É imposible eliminar completamente un ataque de pancreatite na casa. Mentres espera unha ambulancia, pode tentar aliviar os síntomas. Coñécese a secuencia de accións durante un ataque para acurtar o tempo e aliviar o sufrimento do paciente.
Que se pode facer na casa.
- A síndrome da dor redúcese ao non tomar shpa e proporcionarlle ao paciente un estado de descanso.
- Está estrictamente prohibido tomar preparacións que conteñan enzimas pancreáticas.
- Durante o ataque, prescríbese o xaxún, permítese beber auga mineral sen gas e un caldo de rosehip.
- Aplícase unha compresa fría no lugar de localización da dor.
- Para reducir a presión sobre a zona inflamada, recoméndase ao paciente que tome unha posición sentada co torso inclinado cara adiante e os xeonllos presionados cara ao peito. A postura axuda a reducir a dor.
Recoméndase eliminar o ataque a observación estacionaria. Nalgúns casos, a hospitalización do paciente non é posible. Entón o médico prescribe tratamento na casa. O exame dun médico é necesario, a auto-medicación prexudicará moito e empeorará as condicións do paciente. Tras o exame, o médico dará recomendacións sobre o que debe facer na casa para normalizar o estado de saúde do paciente, que atención se debe prestar.
Dieta para pacientes con pancreatite
Para aliviar o ataque e evitar a reaparición no futuro, é importante que o paciente se manteña constantemente a unha dieta. Durante unha exacerbación, o xaxún prescríbese durante varios días. Durante a observación estacionaria, o alimento introdúcese ao paciente mediante unha sonda. Das bebidas permitidas auga mineral sen gas, té débil, caldo de rosa silvestre. Nun novo estadio, permítense xelea e outros pratos semellantes a marmelada.
Despois dun alivio exitoso dun ataque de pancreatite, os produtos que conteñen hidratos de carbono introdúcense gradualmente no alimento do paciente: sopas de puré, cereais. A comida ten consistencia uniforme. A comida faise máis complexa paulatinamente, evitando as cargas fortes no páncreas.
Un paciente diagnosticado de pancreatite debería entender: comer alimentos graxos, picantes e moi fritos, incluso en micro doses, provocará un novo ataque da enfermidade. Do mesmo xeito, o mesmo se aplica a fumar e beber. Recoméndase comer en pequenas porcións a intervalos curtos.
O páncreas é un órgano interno vital que afecta o funcionamento do corpo humano. As violacións no traballo da glándula implicarán unha diminución da eficiencia doutros órganos internos. É importante seguir as regras dun estilo de vida saudable e protexer o corpo.
Como aliviar un ataque de pancreatite
Se os síntomas e o tratamento na casa indican un ataque de pancreatite, o seu médico non o prohibe o médico, é importante saber como aliviar un ataque de pancreatite na casa. Os médicos din que hai tempo que se exclúe completamente a inxestión de calquera alimento, o paciente só pode beber auga limpa.

Se se elimina un ataque agudo e a condición do paciente non require un tratamento hospitalario obrigatorio, o médico lle indica coidadosamente o que debe facer para aliviar a enfermidade en caso de ataque reiterado e evitar a súa reaparición. Tal instrución tamén se dá ás persoas que conviven co paciente. Necesitan coñecer as accións que se deben realizar cando se produce unha exacerbación da pancreatite crónica.
Na casa, o mellor axudante en caso de dor para un paciente con pancreatite serán os comprimidos No-Shpa. Os medicamentos fermentados deben estar sempre a man. Non obstante, nun prazo de tres a catro días despois do ataque, ao paciente só se lle pode comer pan, auga e té débil.
No proceso de tratar un ataque de inflamación do páncreas, non podes quentar o estómago - nin cunha almofada de calefacción nin tomar un baño - só manter un arrefriado con unha almofada ou compresión axudará a recuperarse rapidamente.
Aconséllase ao paciente durmir ata o final do ataque, aliviando a dor durante unha exacerbación da enfermidade.

Seguindo recomendacións tan sinxelas, pode evitar posibles complicacións no proceso inflamatorio do páncreas, porque a miúdo a inflamación leva a infeccións dos órganos internos, a necrose do tecido da glándula, a formación dun quiste. Con tales complicacións de pancreatite, só a cirurxía axudará.
Receitas de medicina tradicional
Para evitar que se produza o proceso inflamatorio no páncreas, unha persoa sempre debe seguir unha dieta saudable e adecuada. Ofrecemos algunhas receitas para o autotratamento da pancreatite crónica na casa:
- Trigo mouro Debe comer trigo mouro todos os días. Durante a noite un vaso de cereal verter 0,5 litros de kefir (1%). Poña nun lugar escuro. Coma a metade da mañá cun estómago baleiro, a segunda metade - dúas horas antes de durmir á noite. O curso do tratamento é de 10 días, despois dunha pausa de 10 días, un novo curso.
- A pataca. Beba medio vaso de zume recentemente espremido 2 horas antes das comidas e logo bebe 1% de kefir con comida.

Importante! O zume debe beber dentro dos 10 minutos da preparación para que non perda as súas propiedades curativas.
- Eneldo. Para preparar a infusión, 15 gramos de eneldo pican ben, bótase un vaso de auga fervendo, insisto, filtre. Antes do uso, diluír con auga.
- Própole. Con un ataque de pancreatite, cómpre masticar un anaco de própole. Unha vez no tracto dixestivo, estómago e intestinos, cura as zonas inflamadas, axudando a restaurar o páncreas. O própole mellora a función da glándula importante para os humanos e normaliza a produción de encimas.
- Avena Para tratar a pancreatite, úsase xelatina de avea na casa, en primeiro lugar, hai que lavar a avea, verter con auga, filtrar, secar e moer en fariña despois de 24 horas. Despeje o po resultante con auga, cociña durante varios minutos, deixe por 20 minutos. Beba só recén preparado.

A medicina tradicional coñece moitas receitas deste tipo, pero empregándoas no tratamento doméstico da pancreatite, hai que lembrar que antes de empregar calquera método terapéutico, é necesaria asistencia cualificada dun especialista competente e consellos sobre a posibilidade do seu uso.
Se o médico aprobou o tratamento da pancreatite na casa, está obrigado a seguir todas as instrucións e recomendacións dun especialista, sen esquecer seguir unha dieta.