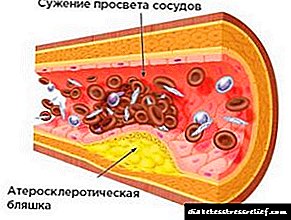
Por que está mareado coa diabetes?
Mareos con diabetes é unha queixa común dos que padecen esta enfermidade. A causa principal do fenómeno considérase presión arterial alta ou glicosa excesiva no plasma. As enfermidades asociadas á diabetes maniféstanse por este síntoma.
Causas raíces
 Un aumento do nivel xeral de glicosa no sangue pode provocar náuseas, fatiga e un estado de debilidade xeral.
Un aumento do nivel xeral de glicosa no sangue pode provocar náuseas, fatiga e un estado de debilidade xeral.
Cando se supera a norma por cinco veces, os pacientes quéixanse de problemas de equilibrio, perda de consciencia a curto prazo, dores de cabeza.
O mareo na diabetes e a deterioración da coordinación en diabéticos son un fenómeno constante. O desenvolvemento de síntomas negativos prodúcese debido a interrupcións no subministro de insulina no corpo, seguido de danos nos tecidos nervioso, ocular e vascular.
O mareo debido á diabetes tipo 2 é causado por:


Manifestacións sintomáticas
Se a diabetes está mareada, este é o primeiro sinal dun ataque inminente. A falta de osíxeno no tecido cerebral provoca a aparición de dor nos músculos. O paciente ten condicións convulsivas, coordinación e orientación deterioradas no espazo, hai unha forte debilidade.
O malestar maniféstase por certos síntomas:
- Estado de desmaio
 Problemas de respiración: suspiros pouco profundos e laboriosos,
Problemas de respiración: suspiros pouco profundos e laboriosos,- Un cheiro picante de acetona da cavidade oral,
- Gran sede con maior sequedad das mucosas da boca,
- Debilidade das extremidades inferiores, con síndrome convulsiva,
- Espasmos dos músculos dos ollos,
- Náuseas con vómitos
- Latido cardíaco
- Fatiga
- Vexa urinaria rápida,
- Tinnitus.
Ademais dos síntomas anteriores, hai unha diminución da audición e posterior perda de coñecemento. Sen asistencia cualificada, o paciente pode caer en coma diabético. A manifestación principal dun ataque require contactar cunha ambulancia.



Axuda inicial
Despois de chamar a especialistas, a familia do paciente debería tomar varias medidas:
- Poñelo nunha posición cómoda, ao comezo dun ataque na rúa - senta-se,
- Dálle un pequeno anaco de azucre refinado ou caramelo: prefírese ás formas de piruleta (conteñen moita glicosa),
- Acceso aberto ao aire; abra as fiestras, a versión de rúa, pide aos espectadores que se dispersen,
- Coa habilidade de inxección existente, inxecta glicosa (case todos os diabéticos a teñen),
- Poña unha toalla fría na testa do paciente para reducir o vasospasmo,
- Mide o nivel de presión arterial, conta o pulso.
Non hai reaseguro de ataques que se producen espontaneamente; poden producirse coa menor perturbación no metabolismo do paciente. Os familiares de diabéticos necesitan permanecer tranquilos e non causarlles un exceso de estrés, o que pode empeorar a condición xeral.
Non é desexable administrar medicamentos - sen determinar a causa da deterioración da condición xeral poden provocar complicacións non desexables.
Tratamento e medidas preventivas
Os ataques poden previrse seguindo o correcto estilo de vida recomendado por pacientes diabéticos:
- Control constante do peso, restricións á cantidade de alimentos consumidos. Unha dieta especializada dirixida a unha inxesta suficiente de vitaminas, minerais, co rexeitamento de carbohidratos, graxas e fritos.
- Normalización da inxestión de fluídos no corpo: unha cantidade importante de auga potable limpa incluso eliminará o equilibrio de sales e líquidos. Recoméndase previr a deshidratación. Un paciente con este problema necesita beber dous vasos de auga limpa antes de cada comida e antes dela pola mañá. Ao mesmo tempo, debe reducirse o uso de café, zume, té, excluírse as bebidas carbonatadas.
- As bebidas alcohólicas e baixas en alcohol aumentan o azucre no sangue. A medida que o alcohol se absorbe, a deshidratación dos tecidos do corpo aumenta. É recomendable retiralos da lista de produtos consumidos.



As normas importantes para as medidas preventivas inclúen:
- Exercicios médicos obrigatorios pola mañá, cun nivel mínimo de carga,
- Cumprimento dunha dieta recomendada por un especialista ou dieta
- Manter unha cantidade estable de fluído de entrada,
- Supervisión diaria da glicosa no plasma sanguíneo,
- Médicos visitantes para un exame de rutina,
- Se é necesario, a corrección da discapacidade visual usando lentes, lentes de contacto,
- En caso de deficiencia auditiva: uso de dispositivos axeitados,
- Rexeitamento de todos os malos hábitos: bebidas alcohólicas con baixo alcol, fumar,
- Control do peso corporal
- Vitaminoterapia baixo a supervisión dun médico.

 Problemas de respiración: suspiros pouco profundos e laboriosos,
Problemas de respiración: suspiros pouco profundos e laboriosos,