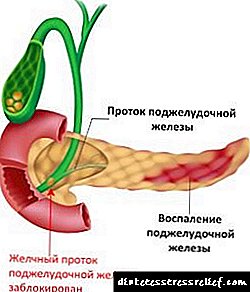
Tratamento de exacerbación pancreática
 A pancreatite crónica e aguda ten un efecto adverso sobre o corpo no seu conxunto e moitas veces leva a danos a outros órganos vitais, polo que é importante saber como tratar o páncreas durante a exacerbación e na fase de remisión para evitar complicacións graves e irreversibles no futuro.
A pancreatite crónica e aguda ten un efecto adverso sobre o corpo no seu conxunto e moitas veces leva a danos a outros órganos vitais, polo que é importante saber como tratar o páncreas durante a exacerbación e na fase de remisión para evitar complicacións graves e irreversibles no futuro.
p, bloqueo 1,0,0,0,0 ->
Síntomas de exacerbación do páncreas
O termo "pancreatite" refírese a enfermidades do páncreas de natureza inflamatoria, provocando cambios irreversibles neste órgano. A pancreatite crónica ten un paso en fase:
p, blockquote 2,0,0,0,0 ->
- Fase de remisión - un curso asintomático ou mal-sintomático da enfermidade, expresado por unha dor moderada no abdome esquerdo, principalmente despois de tomar alimentos "pesados" (picantes, graxos) e durante os períodos de fame.
- Etapa de exacerbación da pancreatite. Os síntomas maniféstanse e maniféstanse en combinación entre si.
A frecuencia dos episodios de exacerbación depende da gravidade da enfermidade, manifestándose dende 2 veces ao ano ata un curso continuo.
Con agravamento da pancreatite, aparecen os seguintes síntomas:
p, bloqueo 4,0,0,0,0,0 ->
- dor: dores localizadas no hipocondrio esquerdo, estendéndose á rexión epigástrica ou encerrando, intensificándose na posición supina. Ás veces os pacientes só se queixan de dor nas costas,
- diminución e falta de apetito,
- náuseas prolongadas
- vómitos non calmantes
- diarrea ata 6 veces ao día,
- feces volumétricas oleosas, mesh
- estremendo no abdome, aumento da formación de gas,
- perda de peso
- anemia
- trastornos endocrinos: pel seca, estomatite.
p, blockquote 5,0,0,0,0 ->
p, blockquote 6.0,1,0,0 ->
A dor é o principal signo de inflamación do páncreas. Son continuos, amplificados 30 minutos despois de comer.
p, blockquote 7,0,0,0,0 ->
Poden producirse paroxisticamente, durando entre varias horas e 3 días, ou ser permanentes.
p, blockquote 8,0,0,0,0 ->
Se todos os síntomas indican unha exacerbación da pancreatite, o tratamento no fogar non é práctico e pode poñer en risco a vida. O paciente necesita asistencia médica cualificada na persoa dun gastroenterólogo, que lle dirá como tratar o páncreas durante unha exacerbación.
Principios para tratar a inflamación do páncreas

p, blockquote 10,0,0,0,0 ->
Se o páncreas se agrava, debes chamar inmediatamente a un médico sen tentar deter o ataque con analxésicos. Na maioría dos casos, a terapia realízase nun ambiente hospitalario.
As principais medidas terapéuticas para a exacerbación da pancreatite inclúen:
p, bloquear 12,1,0,0,0 ->
- Fame ata 3 días co posterior traslado do paciente á dieta. Se é necesario, prescríbese administración intravenosa de glicosa e solución salina.
- Aliviar a dor e aliviar as calambres.
- Terapia de substitución de enzimas: toma de medicamentos que conteñen enzimas pancreáticas.
En presenza de complicacións recorre a métodos de tratamento cirúrxico.
Terapia con páncreas durante a exacerbación
A farmacoterapia para a exacerbación da pancreatite resolve as seguintes tarefas:
p, blockquote 14,0,0,0,0 ->
- Como calmar a dor?
- Como eliminar o proceso inflamatorio?
Para resolver estes obxectivos úsase a terapia farmacéutica combinada:
p, blockquote 15,0,0,0,0 ->
- analxésicos: paracetamol, analxín,
- antiespasmódicos: baralgin, no-shpa, papaverina,
- fármacos antisecretores: omeprazol e antiácidos: gefal, maalox, fosfugal,
- Somatostatina hormonal sintética - okreotido,
- Preparados polienzimas: pancreatina, creón,
- procinética: domperidona, trimebutina.
Atención: pode tomar medicamentos só segundo o indicado por un médico. A maioría das drogas requiren administración intravenosa nun lugar hospitalario.

Terapia con dieta pancreática durante a exacerbación
Un obxectivo importante do tratamento da pancreatite na fase aguda é a inmobilización da secreción do zume pancreático. Para iso, ao paciente móstrase fame durante 1 a 3 días desde o inicio da enfermidade. Está permitido beber ata 2 litros de líquido ao día.
A transición á nutrición natural realízase gradualmente - a dieta está a expandirse lentamente e o seu volume está aumentando.
p, blockquote 19,0,0,0,0 ->
Esquema de enerxía da mostra
p, blockquote 20,0,0,0,0 ->
| Curso da enfermidade | Produtos permitidos | Instrucións especiais |
| Exacerbación, dor intensa | Fame, auga mineral ou fervida, decocción de rosehip ata 2 litros | A duración está regulada por un médico (ata 5 días, en casos especiais ata 2 semanas). |
| Dor moderada | Nutrición de carbohidratos: cereais sen leite, sopas dietéticas de cereais sen carne, purés de verduras, xelea, galletas, galletas, non pan recentemente cocido | A inxestión de alimentos en pequenas porcións 4-6 veces ao día. |
| Desaparecemento do período da enfermidade | Engádense proteínas: ovos duros ou tortillas de vapor, soufflé de peixe, soufflé de polo, coello, carne de vacún, albóndegas ao vapor, queixo cottage | Comida só en forma purificada, non debe superar os 300 g. |
| Remisión da exacerbación da pancreatite crónica | Engádense graxas: pódese cociñar con adición de aceites de manteiga e xirasol, mazás cocidas, compotas de froitas e bagas. O paciente vai na dieta número 5p (opción de aforro) | O paciente pasa gradualmente á táboa de alimentación nº 5p (versión avanzada) |
No período de remisión, o paciente debe adherirse a unha dieta de ata 2 meses. A inxestión total de calorías debe corresponder a 2500-2800 nun día, dividida en 5-6 comidas. Para este propósito, desígnase a táboa nº 5 segundo Pevzner.
p, blockquote 21,0,0,0,0 ->
p, bloqueo 22,0,0,0,0 ->
| Produtos permitidos | Produtos prohibidos |
| Sopas de vexetais na auga, cereais, verduras e froitas primas, pastas, queixos, rodajas de carne fervida, salchicha doutor, pan branco, azucre, galletas de biscoito, peixe, zumes, azedo e nata. | Alimentos picantes, picantes, azedo, conservas, xeados, legumes, cogomelos, rabanetes, espinacas, limón, groselhas, cereixas, arándanos, bebidas carbonatadas, café, kvasa de cacao, alcol, bollos, caldos graxos de carne e peixe. |
Prevención de agravamentos da pancreatite
Parar un ataque de inflamación do páncreas non significa recuperación completa. Un paciente con pancreatite crónica que sufriu unha exacerbación necesita un seguimento por un médico xeral ou gastroenterólogo durante un ano.
 O complexo de medidas preventivas inclúe:
O complexo de medidas preventivas inclúe:
p, blockquote 24,0,0,0,0 ->
- dieta alimentaria
- rehabilitación en sanatorios con augas minerais durante 3 a 4 semanas,
- fisioterapia
- herbas medicinais
- tomando cursos de preparación de multienzimas (pancreatina, creón) durante 4 a 6 semanas,
- segundo as indicacións, a inxestión de medicamentos coleréticos e antiespasmódicos,
- abandono completo de alcol e tabaquismo.
Con acceso oportuno a un médico con agravamento da pancreatite e a posterior aplicación de recomendacións médicas e profilácticas, o pronóstico do resultado da enfermidade na maioría dos casos é favorable.
Como tratar o páncreas e como superar a dor durante unha exacerbación
A pancreatite é un grupo de enfermidades caracterizadas pola inflamación do páncreas en adultos e nenos. As enzimas pancreáticas non se liberan no duodeno, senón que permanecen e autoxerven. Despois da dixestión, as toxinas son liberadas: ao entrar no sangue, son transferidas a outros órganos, prexudicalas. Como se exacerba a pancreatite crónica, os síntomas e o tratamento, así como o que hai que facer, describe a continuación.
A inflamación pode ocorrer en:
- forma aguda
- recaída aguda
- forma crónica
- como exacerbación da pancreatite crónica.
A recaída e a exacerbación presentan síntomas similares, pero difiren entre si. A aparición de síntomas durante os primeiros seis meses é unha recaída aguda, despois dunha forma crónica agudizada. Neste caso, é posible unha transición de aguda a crónica en ausencia dun tratamento adecuado, a presenza dun virus, unha infección ou calquera parasito.
Os síntomas de exacerbación da pancreatite maniféstanse en forma de:
- Dolores agudas e afiadas baixo as costelas, pasando á rexión escapular, toda a parte traseira.
- Amargor na boca, sequedad, revestimento branco na lingua.
- Náuseas, perda de apetito, perda de peso, ás veces vómitos. Este último estará presente incluso cunha falta completa de alimentos: o paciente vomita con bilis.
- Diarrea, feces ao mesmo tempo ten un brillo graxo, partículas de alimentos non dixeridos. Ás veces hai unha alternancia de diarrea con estreñimiento.
- Son posibles fallos no ritmo cardíaco, febre ata 38 graos, calafríos, signos de deficiencia de vitamina.
- Obsérvase debilidade, mala saúde, somnolencia, falta de respiración, baixa presión arterial e pel gris.
- En posición horizontal, é posible a intensificación dos síntomas - faise máis doado se se sentas, inclinándose cara adiante.
O ataque pode durar ata unha semana, mentres que os signos serán pronunciados, e a dor, náuseas - constante. Se os síntomas dunha exacerbación do páncreas son leves, o ataque pode durar moito tempo - ata 1-2 meses.
Ademais, a dor pode non ter un lugar claro (por exemplo, estenderse a toda a parte traseira ou lumbar) e intensificarse despois de comer, de noite.
Posición do páncreas
Dado que o problema xa existe, non podes atrasar unha visita ao médico: xa que as convulsións afectan negativamente o proceso de dixestión e as toxinas envenenan todo o corpo.
Calquera tratamento para a exacerbación da pancreatite crónica comeza coa confirmación do diagnóstico, xa que aparecen síntomas similares con outras enfermidades.
O paciente ten que pasar:
- proba de sangue: bioquímicos, para o contido de azucre,
- análise fecal
- análise de orina
- Ultrasonido do raio X, ultrasonido do peritoneo,
- gastroscopia
- tomografía computada.
Ademais, realízase unha enquisa. Coa súa axuda, determine canto tempo pode durar o ataque, as causas da patoloxía.
Lea máis sobre as probas de pancreatite e outras patoloxías pancreáticas neste artigo ...
Tratamento do páncreas con agravamento da pancreatite:
- tomar medicamentos prescritos
- o propósito da dieta
- o uso da medicina tradicional,
- profilaxe
Os dous primeiros puntos son necesariamente empregados polo médico.
O tratamento da pancreatite pancreática con exacerbación pode ser complementado por:
- Prevención en institucións sanitarias: Mineralnye Vody, Kislovodsk e Zheleznovodsk, Truskavets (Ucraína), Karlovy Vary (República Checa).
- O tratamento de enfermidades que afectan indirectamente o estado do páncreas.
Son seleccionados individualmente polo médico. Tal e como se prescribe, é necesario tomar antiespasmódicos (No-Shpa, Papaverina), medicamentos antisecretores (Omeprazol), preparados de pancreatina para insuficiencia (Mezim, licrease). Non podes substituír o medicamento prescrito sen a aprobación do médico que asiste, cambia vostede mesmo a dosificación.
- Xexún de 2-3 días: reduce a actividade da produción de encimas e calma a glándula. A bebida só debe entrar no estómago: auga quente quente, té débil, decocção de rosa e nutrientes adminístranse por vía intravenosa ou a través dun tubo do estómago. Permitido 1,5-2 litros de bebida ao día - 50 ml por hora ou 200 ml 6 veces ao día. Auga alcalina permitida (Narzan, Essentuki-17, Borjomi) - un grolo varias veces ao día. A auga está excluída con ataques de vómitos, náuseas.
- Nutrición fraccional: en pequenas porcións ata 7 veces un puré, os alimentos líquidos ricos en carbohidratos, que son os máis débiles estimulan o páncreas. Amósanse sopas de cereais de leite e cereais sen manteiga, azucre, caldo de arroz, cenoria, puré de papas, xelea de mazá sen azucre, produtos lácteos sen graxa. O tamaño da porción debe ser de 2-3 culleres de sopa.
- Durante os próximos 14 días, as porcións aumentan gradualmente ata os 200-300 gramos de comida. Os alimentos prepáranse sen sal, azucre, de forma líquida e puré.
- O paciente é transferido a unha dieta nº 5p. Está composto por alimentos cocidos, cocidos e cocidos.
O tratamento da pancreatite crónica no estadio agudo debe ir acompañado da exclusión de produtos que provocan unha secreción copiosa de zume gástrico: encurtidos, adobos, especias, caldos fritos e aceitosos, así como caldos fortes. Quedan excluídas todas as graxas de porco, cordeiro, oca e pato, agás os aceites vexetais lixeiros.
Isto pode ser decoccións de plantas e taxas, tinturas de alcol, incluíndo salvia, Ajenjo, inmortela, cola de cabalo, avea, herba de San Xoán e outras herbas.
É importante lembrar que a medicina tradicional non é unha panacea: pode axudar a mellorar o estado, pero non curalo. Calquera uso de herbas debe acordarse co médico e usalo só con medicamentos e dieta.
- facer dieta e manter un peso saudable,
- deixar os malos hábitos: fumar e alcohol,
- medicamentos regulares prescritos polo seu médico
- visitas a balnearios e augas curativas por consello dun médico.
Estas accións axudarán a evitar outra exacerbación.
Se a pancreatite empeora, os primeiros auxilios adecuados diminuirán o desenvolvemento e aliviarán a afección.
A axuda é:
- Rexeitar calquera alimento. Cada media hora, necesitas beber 50 ml de auga quieta para deter a produción de enzimas.
- Asegurando un descanso completo, preferentemente unha posición horizontal ou sentada, inclinada cara adiante. Tamén se debe eliminar a roupa próxima, especialmente se fai presión sobre o estómago.
- Asegurar a respiración adecuada: respiracións pouco profundas con respiración intermitente.
- Se queres vomitar, chámao artificialmente premendo na lingua.
- Tomando 0,8 mg de No-Shpa, Drotaverina ou Papaverina, tamén pode disolver un comprimido de nitroglicerina baixo a lingua. Se é posible, paga a pena substituír a inxestión de comprimidos por inxección intramuscular: 2 ml de No-Shpa, unha solución do 2% de clorhidrato de Papaverina ou unha solución do 0,2% de hidrotartrato de Platifillina. Ademais, pode introducir 2 ml dunha solución ao 1% de difenhidramina ou 1 ml dunha solución ao sulfato de atropina ao 0,1%. As inxeccións son máis rendibles: non afectan o estómago, pero entran inmediatamente no torrente sanguíneo.
O que está prohibido facer na casa:
- Aplique frío, xa que isto provocará vasoconstricción e calambres.
- Dar analxésicos (por exemplo, "Analgin", "Spazmalgon"), xa que o seu efecto complicará o diagnóstico.
- Dálle encimas (por exemplo, Mezim, Festal), xa que só agravarán a situación.
- Enxágüe ti o estómago. Só se permite inducir vómitos se o paciente está moi enfermo.
A exacerbación da pancreatite é unha condición extremadamente perigosa caracterizada pola dor e o envelenamento do corpo por toxinas. En tal caso, é necesario consultar un médico o antes posible e comezar o tratamento, e antes diso aplíquese o primeiro auxilio.
As enfermidades, que a xente simplemente chaman - "exacerbación do páncreas", de feito, pode haber varias. Na maioría das veces, é unha forma aguda de pancreatite, aínda que non están excluídas outras enfermidades que poden afectar o órgano. A disfunción pancreática causada por calquera enfermidade pode degradar significativamente a calidade da vida humana. O páncreas realiza unha actividade moi importante: produce insulina e produce enzimas dixestivas. En consecuencia, cunha enfermidade da glándula, unha persoa experimentará síntomas desagradables e patoloxías graves levan ao estadio terminal da enfermidade, é dicir, ao estado entre a vida e a morte.
No texto de hoxe, consideraremos cales son os primeiros síntomas de agravamento de problemas no páncreas, como diagnosticar enfermidades nas primeiras etapas e que medidas preventivas deben adoptarse para minimizar o risco de colisión con enfermidades deste importante órgano.
Exacerbación pancreática: síntomas
Calquera enfermidade do páncreas é perigosa porque durante a súa disfunción ningún outro órgano é capaz de asumir o traballo que realiza a glándula.
Por conseguinte, a morte do tecido pancreático é unha perda insubstituíble para o corpo, afectando gravemente o benestar do paciente.
Os deberes directos do páncreas pódense dividir en dous grandes bloques. O primeiro é a produción de insulina, necesaria para controlar os niveis de azucre no sangue. Cantas menos células pancreáticas estean implicadas na produción, maior será o risco de que unha persoa padece diabete. En pacientes cunha forma crónica de pancreatite, a diabetes adoita ser a súa compañeira.
A segunda parte das funcións dun órgano é a produción de encimas para a dixestión. Normalmente, o páncreas descompón as graxas, carbohidratos e proteínas que unha persoa recibe do exterior con alimentos cando entra no duodeno. Se por algún motivo se obstrue o conduto, as enzimas non son capaces de "saír" ao intestino e permanecer no interior da glándula, dixerindo non o alimento, senón as células do propio órgano. Resulta que o páncreas comeza a funcionar nun modo de autodestrución.
Estado pancreático na pancreatite crónica
No contexto do traballo autodestructivo, o ferro é destruído, o tecido vivo convértese en tecido conectivo, desenvólvese a inflamación. É esta condición a que a xente chama "exacerbación do páncreas", de feito diagnostícase a forma aguda ou crónica de pancreatite. Na fase aguda, un salto na destrución prodúcese rápidamente - en pouco tempo, un sitio de tecidos morre. No curso crónico da enfermidade, o páncreas destrúese moi lentamente, pero durante moito tempo, e a lesión pode estenderse á área de todo o órgano.
Na maioría das veces, o primeiro episodio de exacerbación da pancreatite rexístrase en adultos, de corenta a cincuenta anos. Hai un problema no contexto do abuso de alcol, alimentos graxos e picantes e os trastornos alimentarios en xeral. Os profesionais médicos distinguen catro tipos principais de pancreatite aguda:
- Forma purulenta.
- Forma edematosa (intersticial).
- Forma hemorráxica.
- Necrose pancreática parcial ou total (morte do tecido).
O principal problema para diagnosticar a pancreatite aguda é a multispectralidade dos síntomas. Isto significa que en diferentes persoas a mesma enfermidade pode manifestarse con signos completamente diferentes. Non obstante, o curso clásico da enfermidade aínda ten síntomas característicos que axudan aos médicos a detectar a enfermidade.
Non é posible notar a pancreatite aguda. Unha persoa experimenta dor de cintura, cuxo centro está no epigastrio (entre as costelas e o ombligo). Ao comezo da inflamación, poden producirse varios vómitos, despois do cal non hai alivio, prodúcese un latido cardíaco rápido. Se unha persoa é capaz de ignorar estes signos, despois de dous ou tres días a temperatura aumenta.
Para pacientes con pancreatite, un revestimento branquecento na lingua, un regusto amargo na cavidade oral, mal alento
Na pancreatite aguda, a dor está constantemente presente, non se correlaciona con comidas ou líquidos. Non obstante, aínda se produce unha reacción á comida: despois de comer, unha persoa séntese náuseas ou experimenta un só vómito, a miúdo con elementos de comida non digerida. Cando toma analxésicos, a dor diminúe e despois do final do efecto do analxésico aumenta gradualmente.
Ademais de síntomas comúns, cada unha das variedades de pancreatite aguda ten os seus propios síntomas especiais. Considere a manifestación característica en forma de táboa.
Táboa 1. Síntomas da inflamación aguda do páncreas
Que se recomenda para tratar o páncreas durante unha exacerbación?
O páncreas é un dos órganos máis importantes. Sitúase detrás do estómago e únese ao duodeno. Este organismo é o responsable da produción de encimas especiais que están implicadas na dixestión dos alimentos. Ademais, produce hormonas responsables da absorción de azucre. As recidivas de enfermidades deste elemento do sistema dixestivo levan graves trastornos no corpo. Polo tanto, a cuestión de como tratar o páncreas durante unha exacerbación é moi relevante.
A lesión inflamatoria deste órgano chámase pancreatite. Para responder á pregunta de como tratar esta enfermidade, debes coñecer o seu cadro clínico. Para agravar esta enfermidade, son característicos os seguintes síntomas:
- Dor severa na parte superior do abdome. É tan intenso que os antiespasmódicos e analxésicos non dan o efecto desexado. O síndrome da dor aumenta se unha persoa está de costas. Polo tanto, os pacientes con tal diagnóstico adoitan intentar evitar esta situación.
- Síntomas dispepticos. A enfermidade caracterízase pola aparición de vómitos, mareos e feces.
- Violación da forma da glándula, a formación de quistes. Estes fenómenos pódense detectar por ultrasóns.
- Dor despois de comer. Normalmente, os alimentos fritos, picantes e graxos provocan molestias. Ademais, un factor provocador pode ser o alcol.
- Violacións do taburete. As feces gañan unha consistencia húmida, unha cor escura e un cheiro desagradable.
- Flatulencia, eclosión, náuseas.
- Perda de peso. Isto débese a un deterioro do apetito.
Unha recaída de pancreatite considérase unha condición bastante grave, pero normalmente non se require cirurxía. Non obstante, deixar a enfermidade sen tratamento está estrictamente prohibido, xa que existe o risco dun trastorno dixestivo grave.
Como tratar a enfermidade, o médico asistente contará. Normalmente, a terapia está dirixida a reducir a secreción do páncreas, suprimir a dor, previr complicacións e usar encimas.
Para reducir a secreción pancreática, indícase unha dieta especial. Implica unha redución na inxestión de graxas, alimentos picantes, bebidas alcohólicas e produtos lácteos. Os médicos tamén prescriben algúns medicamentos:
- significa reducir a secreción do estómago,
- substancias para suprimir a actividade enzimática do páncreas,
- fármacos antiespasmódicos para reducir a presión nos condutos.
Con unha recaída de pancreatite, a principal tarefa é reducir a gravidade do proceso inflamatorio e a presión dentro dos condutos. Para isto, móstrase descanso secretario. Conséguese a través da dieta. Nos primeiros 2 días, o xaxún aplícase, despois dos que o paciente pasa á dieta nº 5 segundo Pevzner.
Para eliminar a dor, úsanse analxésicos, antiespasmódicos, enzimas, procinéticas. Coa steatorrea, na que hai unha perda de graxa superior a 15 g por día, diarrea e perda de peso, substitúese unha función de órgano exocrino.
A pancreatite exacerbada require o uso de medicamentos antisecretores. Para este propósito, usa bloqueadores de histamina H2, como famotidina e ranitidina, así como inhibidores da bomba de protóns - rabeprazol, omeprazol.
Para facer fronte a unha recaída da enfermidade, o uso frecuente e fraccionado de antiácidos está incluído no réxime de tratamento da pancreatite pancreática con exacerbación. O seu médico pode prescribir maalox ou alfogel. Nalgúns casos é necesaria a supresión da secreción dun órgano ou a actividade dos seus encimas. Para iso, necesitas axentes antienzimas (por exemplo, gordoks ou kontrikal).
Para xestionar a dor, use as seguintes categorías de fondos:
- anticolinérxicos - metacina, atropina,
- analxésicos non estupefacientes - analgin, ketorolac,
- antiespasmódicos - no-shpa, papaverina,
- substancias combinadas - baralxina,
- analxésicos opioides - meperidina, tramadol.
Para reducir os síntomas dispepticos e a insuficiencia secretora, úsanse preparados enzimáticos - creón ou cancitrado. Para combater a motilidade prexudicada, pode usar procinética - cisapride ou motilium.
No primeiro día cunha exacerbación do proceso inflamatorio, a nutrición enteral debe quedar completamente excluída ou limitada. Despois de deter o proceso agudo, móstranse os pratos máis afortunados. O menú pode conter estes produtos:
- sopas vexetarianas de verduras reladas,
- lácteos baixos en graxa
- puré de verduras
- verduras asadas
- froitos non ácidos
- mousse, gelatina, xelea,
- té débil
- caldo de rosa.
Posteriormente, a dieta pode ampliarse gradualmente, non obstante, están prohibidas as escabeche, pratos fritos e picantes, adobos, carnes afumadas. Todos os alimentos deben ser o máis suaves posibles para evitar a irritación do órgano afectado.
A pancreatite pode empeorar baixo a influencia de varios factores. Por iso, é tan importante prestar especial atención ás medidas preventivas. Inclúen os seguintes:
- modo racional de traballo e descanso,
- mellora sanitaria e sanitaria
- nutrición racional e equilibrada,
- exames preventivos do terapeuta e gastroenterólogo.
Durante unha exacerbación, un curso anti-recaída é obrigatorio, incluída a dieta nº 5, fisioterapia e menos esforzo físico. Se é necesario, o médico prescribe medicamentos.
Se unha persoa ten pancreatite grave, que adoita empeorar a miúdo, o tratamento anti-recaída debe continuar durante un ano. Estas persoas experimentan constantemente dor aguda abdominal, trastornos dixestivos.
A exacerbación do páncreas é unha condición bastante complicada que require atención médica de urxencia. Para mellorar o seu estado e evitar a recaída da enfermidade, é moi importante cumprir claramente todas as citas dun gastroenterólogo e tratar coa prevención da inflamación.
Como tratar o páncreas durante unha exacerbación
O páncreas é clave para o corpo. A pancreatite (inflamación nos seus tecidos) considérase o proceso patolóxico máis común ao que está exposto un órgano.
O tratamento do páncreas coa exacerbación do proceso inflamatorio prodúcese de diferentes xeitos. A pesar do alto nivel de medicina actual, algúns pacientes recorren a remedios populares.
Para saber como tratar o páncreas durante unha exacerbación, cómpre consultar a un especialista.
Coñécese un número considerable de factores provocadores de exacerbación do páncreas. Pero a miúdo obsérvanse cambios patolóxicos debido a:
- consumo excesivo de alcol,
- incumprimento da dieta
- o uso de certos medicamentos
- intoxicación
- agravamentos da enfermidade do cálculo biliar,
- situacións de estrés e estrés emocional excesivo,
- procesos infecciosos agudos.
Incluso un consumo único de bebidas alcohólicas ou alcohólicas pode causar unha agravación da forma crónica de pancreatite.
Nesta fase prodúcese un aumento da actividade das enzimas, baixo a influencia da que se irrita o tecido e as paredes da glándula afectada, ocorrerá edema e dor intensa no peritoneo.
Ás veces desfacerse das causas da enfermidade contribúe ao alivio rápido do ataque da enfermidade, pero a forma agresiva de cambios inflamatorios no páncreas é tratada só en condicións estacionarias.
As manifestacións dunha exacerbación da glándula poden confundirse cos síntomas doutros procesos patolóxicos no tracto gastrointestinal, pero non se poden sentir.
O paciente adoita preocuparse por unha dor intensa na cavidade abdominal. As manifestacións máis pronunciadas da enfermidade serán:
- dor aguda no lado esquerdo, irradiando cara á parte traseira ou omoplata,
- diarrea
- náuseas e reflexo mordaza difícil de deter
- amargura na cavidade oral,
- aumento da temperatura, respiración e calafríos,
- perda de peso.
Os síntomas máis perigosos serán un aumento da temperatura corporal ata niveis críticos, acompañado de calafríos.
Tal manifestación adoita sinalar unha formación secundaria de procesos inflamatorios, moitas veces rematando con hemorraxia interna.
Para a pancreatite crónica, é característico un período prolongado de exacerbación. Basicamente, dura 5-7 días, pero nunha situación cun proceso patolóxico grave, a duración é de 10-15 días.
A duración da exacerbación débese á incapacidade do órgano afectado de reparar rapidamente o tecido danado e o funcionamento da glándula prexudicada.
Directamente polo tanto, incluso coas manifestacións iniciais da patoloxía, o paciente necesita consultar a un especialista.
Cando unha exacerbación do páncreas non se cura en tempo e forma, a pancreatite crónica convértese en recorrentes, polo tanto, os períodos de exacerbación aparecen con máis frecuencia e serán prolongados.
A condición do páncreas, a gravidade dos danos nos seus tecidos e o seu funcionamento están determinados por varios métodos de diagnóstico. Recoméndase principalmente ao paciente:
- análise xeral de sangue e orina,
- Ecografía do abdome
- gastroscopia
- Resonancia magnética
Ante a repetición aguda e intensa do proceso patolóxico, aparecen sensacións intensas de dor, que aumentan na natureza.
O resultado de tal malestar será un estado inconsciente e un estado de choque, polo que o paciente necesitará hospitalización inmediata.
Antes da chegada de médicos con agravamento do páncreas, é necesario:
- Garantir a paz ao paciente. O paciente necesita tomar unha postura semisentida ou semi-reclinable. Isto permitirá reducir o fluxo sanguíneo cara ao órgano afectado e deter o desenvolvemento da inflamación.
- Non tome comida. Durante 3 días, o paciente négase de xeito óptimo a tomar comida. Isto permitirá reducir a produción de enzimas.
- Aplique frío no órgano afectado. Unha almofada en frío ou xeo axuda a eliminar o inchazo e a dor.
- Usar antiespasmódicos.
Está prohibido en condicións domésticas:
- Toma anestésicos (por exemplo, Analgin, Spazmalgon), xa que o seu efecto dificulta o diagnóstico.
- Usa encimas (por exemplo, Mezim, Festal), xa que agravan a situación.
- Lava o estómago de xeito independente. É aceptable inducir un reflexo de mordaza cando o paciente está enfermo.
A exacerbación da enfermidade en cuestión é unha condición moi complexa, que se caracteriza por dor e intoxicación.
En tal situación, é necesario consultar canto antes un especialista e comezar a terapia e antes de que tome medidas de emerxencia.
En caso de violacións no páncreas, o tratamento é prescrito por un especialista tendo en conta o benestar do paciente.
Se experimenta síntomas desagradables e molestias, cómpre tomar medidas. Os obxectivos principais serán:
- eliminación da dor
- descarga do órgano afectado,
- estimulación da autorreparación da glándula.
A decisión sobre o uso de calquera medicamento é tomada polo especialista asistente. En cada situación, o tratamento pode variar moito, dada a complexidade dos síntomas e a etapa do proceso patolóxico.
Para o tratamento da enfermidade prescríbense medicamentos dos seguintes subgrupos:
Todos os fondos anteriores son prescritos por un especialista, a dose é seleccionada individualmente para cada paciente.
Cando a terapia de agravamento do páncreas por métodos conservadores non deu o efecto esperado e o risco de consecuencias perigosas aumenta, os médicos realizan unha medida operativa.
A nutrición dietética é un elemento importante da terapia durante a exacerbación da enfermidade.
Unha dieta correctamente preparada e seguindo as instrucións do médico permitirá descargar os órganos dixestivos e darlles tranquilidade.
A prohibición de usar calquera produto alimentario ten unha validez de 3 días. Só se pode tomar auga mineral alcalina ata 2 litros por día.
Despois de inxectar pratos líquidos e semi-líquidos - sopas, marmelada. Necesitan comer en racións pequenas 5-6 veces ao día. Está prohibido o alcol de calquera forza, alimentos graxos, picantes e fritos.
Como base, tómase a nutrición dietética nº 5, que está deseñada para levar o tracto dixestivo á normalidade.
Inclúe os compoñentes necesarios para o corpo e tamén elimina produtos nocivos.
Coa observación de aforrar a nutrición dietética durante 3-5 meses, é posible obter unha remisión estable e reducir significativamente o número de medicamentos empregados.
É extremadamente importante satisfacer a necesidade de proteínas, polo que, case inmediatamente despois da fame, recoméndase introducir produtos cárnicos no menú. Optimiza saturar a dieta con carnes magras.
Antes de cociñar, debe limparse das venas e trituralas. No proceso de recuperación, pódese empregar nunha soa peza ao forno ou fervida.
Dado que a insulina se produce no páncreas, está prohibido comer azucre durante un mes despois dunha exacerbación. Cando a afección se estabiliza, pódese facer compotas de marmelada e froita.
Despois dos primeiros 7 días da enfermidade, está permitido incluír na dieta variedades de baixo contido de graxa de peixe e albóndegas que se elaboran na carne.
A dieta inclúe bacallau, pollock, perca e bacallau. Os produtos en conserva e carne, salgados, secos e secos son produtos prohibidos durante toda a terapia.
Despois do xaxún, recoméndase comer gachas de arroz e avena en auga ben fervida. Non se engaden azucre, aceite e sal.
Porridge do millo, millo tampouco se recomenda, porque é extremadamente difícil de dixerir.
Hai unha opinión de que é posible eliminar a forma aguda de pancreatite en condicións cotiás mediante terapia alternativa.
Pero os gastroenterólogos modernos sosteñen que o uso de varias taxas de herbas e plantas medicinais pode dar un efecto positivo e mellorar o traballo do corpo só no estadio crónico da enfermidade durante a remisión.
Usar tales medicamentos durante a exacerbación ten consecuencias perigosas.
Segundo os expertos, pódese usar a terapia alternativa para eliminar algunhas manifestacións negativas.
Para mellorar a saída da bilis e normalizar o fígado, é posible empregar estigmas de millo, dogrose, inmortela.
Para mellorar o estado psicoemotional do paciente, úsase decoración de camomila, tilo e menta.
Para evitar o agravamento da forma crónica da enfermidade, os gastroenterólogos recomendan:
- nº 5 dietético
- denegación completa de alcol,
- diagnóstico constante e visita a un especialista,
- estilo de vida activo
- control do colesterol e azucre no torrente sanguíneo,
- o uso de preparados enzimáticos prescritos por un médico,
- eliminación de efectos tóxicos no corpo polo uso caótico de varios medicamentos,
- a implantación da terapia en sanatorios especializados.
A exacerbación do páncreas é unha condición bastante complicada, precisando asistencia inmediata de especialistas.
Para mellorar o benestar do paciente e evitar a reaparición da enfermidade, é extremadamente importante seguir estrictamente todas as receitas médicas e realizar medidas preventivas do proceso inflamatorio.
Se a tempo de ver un médico, o pronóstico da patoloxía en moitas situacións é positivo.
Bliss Michael O descubrimento da insulina. 1982, 304 páx. (Michael Bliss Descubrimento de insulina, o libro non foi traducido ao ruso).
Evsyukova I.I., Kosheleva N. G. Diabetes mellitus. Embarazados e recentemente nados, Miklosh - M., 2013 .-- 272 p.
Peters-Harmel E., Matur R. Diabetes mellitus. Diagnóstico e tratamento, Práctica - M., 2012. - 500 c.- P. A. Lodewick, D. Biermann, B. Tuchey "Home and diabetes". M. - San Petersburgo, "Binom", "Nevsky Dialect", 2001

Déixeme presentarme. Chámome Elena. Levo máis de 10 anos traballando como endocrinólogo. Creo que actualmente son un profesional no meu campo e quero axudar a todos os visitantes do sitio a resolver tarefas complexas e non así. Recóllense e procesan coidadosamente todos os materiais do sitio para transmitir o máximo posible toda a información necesaria. Antes de aplicar o descrito no sitio web, é sempre necesaria unha consulta obrigatoria con especialistas.