Pentoxifilina para a diabetes

Durante moitos anos loitando sen éxito con DIABETES?
Xefe do Instituto: “Sorprenderás o fácil que é curar a diabetes tomándoa todos os días.
A elección do medicamento adecuado para a diabetes tipo 2 é un paso moi importante e crucial. Na actualidade, o mercado da industria farmacéutica conta con máis de 40 fórmulas químicas de medicamentos para o azucre e un gran número de nomes comerciais.
- Cales son as curas para a diabetes?
- O mellor medicamento para a diabetes tipo 2
- Que drogas se deben evitar?
- Novas drogas para a diabetes
Pero non te molestes. De feito, o número de medicamentos realmente útiles e de alta calidade non é tan grande e falaremos a continuación.
Cales son as curas para a diabetes?
Ademais das inxeccións de insulina, todos os medicamentos para o tratamento da "doenza doce" tipo 2 están dispoñibles en tabletas, o que é moi conveniente para os pacientes. Para entender o que escoller, cómpre entender o mecanismo de acción dos medicamentos.
Todos os medicamentos para a diabetes tipo 2 divídense en:
- Aqueles que aumentan a sensibilidade das células á insulina (sensibilizadores).
- Axentes que estimulan a liberación da hormona do páncreas (secretagogos). Polo momento, moitos médicos están atribuíndo activamente a este grupo de comprimidos aos seus pacientes, o que non paga a pena facelo. Eles exercen a súa influencia facendo que as células B funcionen ao bordo da oportunidade. O seu esgotamento moi pronto desenvólvese e a enfermidade do segundo tipo pasa á 1ª. Hai unha deficiencia absoluta de insulina.
- Medicamentos que retardan a absorción de carbohidratos dos intestinos (inhibidores da alfa glucosidasa).
- Novas drogas.
O mellor medicamento para a diabetes tipo 2
Hai grupos de medicamentos útiles, máis eficaces e seguros para os pacientes e os que afectan negativamente a súa saúde.

Os mellores medicamentos para a diabetes tipo 2, que case sempre se prescriben aos pacientes, son biguanidas. Inclúense no grupo dos medicamentos, que aumentan a susceptibilidade de todos os tecidos á acción da hormona. O estándar de ouro segue sendo Metformin.
Os seus nomes comerciais máis populares:
- Siofor. Ten un efecto rápido pero a curto prazo.
- Glucófago. Ten un efecto gradual e duradeiro.
As principais vantaxes destes fármacos son as seguintes:
- Excelente efecto hipoglucémico.
- Boa tolerancia ao paciente.
- Ausencia case completa de reaccións adversas, con excepción dos trastornos dixestivos. A flatulencia adoita desenvolverse (flatulencias nos intestinos).
- Reduce o risco de ataques cardíacos e golpes debido ao efecto no metabolismo dos lípidos.
- Non levar a un aumento do peso corporal humano.
- Prezo razoable.
Dispoñible en comprimidos de 500 mg. Dose inicial de 1 g en 2 doses divididas dúas veces ao día media hora antes das comidas.
Os inhibidores da alfa glicosidasa son un grupo moi interesante de fármacos que retarda a absorción de hidratos de carbono dos intestinos. O principal representante é Acarbose. O nome de venda é Glucobay. En comprimidos de 50-100 mg durante tres comidas antes das comidas. Está ben combinado con Metformin.
Que drogas se deben evitar?
Os médicos adoitan atribuír fármacos á diabetes tipo 2, que estimulan a liberación de insulina endóxena das células B. Este enfoque prexudica a saúde do paciente máis que o axuda.

A razón é que o páncreas xa funciona 2 veces máis forte do habitual debido á resistencia dos tecidos á acción da hormona. Ao aumentar a súa actividade, o médico só acelera o proceso de esgotamento de órganos e o desenvolvemento dunha deficiencia completa de insulina.
- Glibenclamida. 1 lapela. dúas veces ao día despois de comer,
- Glicidona. 1 pastilla unha vez ao día
- Glipemirida. 1 comprimido unha vez ao día.
Déixanse empregar como terapia a curto prazo para reducir rapidamente a glicemia. Non obstante, debes evitar o uso prolongado destes medicamentos.
Unha situación similar ocorre cos meglitínidos (Novonorm, Starlix). Drenan rapidamente o páncreas e non levan nada bo para o paciente.
Novas drogas para a diabetes
Cada vez, moitos esperan con esperanza, pero hai unha nova cura para a diabetes? A medicación para a diabetes tipo 2 fai que os científicos busquen compostos químicos frescos.
- Inhibidores do dipeptidil peptidase-4 (DPP-4):
- Xanvio
- Galvus
- Onglisa,
- Agonistas con péptido-1 como glucagón (GLP-1):
- Baeta
- Victoza.
O primeiro subgrupo de fármacos axuda a aumentar o número de substancias específicas de incretina que activan a produción da súa propia insulina, pero sen esgotamento das células B. Así, conséguese un bo efecto hipoglucémico.
Vendido en comprimidos de 25, 50, 100 mg. A dose diaria é de 100 mg en 1 dose, independentemente do alimento. Estes medicamentos úsanse cada vez máis na práctica cotiá debido á facilidade de uso e á ausencia de efectos secundarios.
Os agonistas do GLP-1 teñen unha pronunciada capacidade para regular o metabolismo das graxas. Axudan ao paciente a perder peso, aumentando así a susceptibilidade dos tecidos do corpo aos efectos da hormona insulina. Dispoñible como pluma de xiringa para inxeccións subcutáneas. A dose inicial é de 0,6 mg. Despois dunha semana de tal tratamento, pode subilo a 1,2 mg baixo a supervisión dun médico.
A elección do medicamento adecuado debe realizarse con moito coidado e tendo en conta todas as características individuais de cada paciente. Ás veces incluso é necesario realizar un insulinoterapia adicional para a diabetes tipo 2. En calquera caso, unha ampla selección de medicamentos ofrece un control glicémico fiable para calquera paciente, que simplemente non pode senón alegrarse.
Que tipo de cereais para a diabetes tipo 2 podo comer e que beneficios aportan
As herbas medicinais e terapia dietética adoitan utilizarse no tratamento de patoloxías relacionadas co páncreas. Aínda que moitas preparacións e alimentos a base de plantas, como cereais para diabetes tipo 2, que se poden consumir, poden reducir síntomas desagradables, o tratamento debe realizarse exclusivamente baixo a supervisión dun especialista.
A eficacia das dietas
Usando unha alimentación adecuada, podes:
- Reducir a dose de medicamentos que baixan o índice de azucre,
- Reduce a inxestión de insulina.

A mingau para a diabetes é un almacén de hidratos de carbono saudables. A composición deste tipo de pratos é única porque constan das seguintes substancias:
- Vitaminas
- Moitos oligoelementos
- Proteínas vexetais únicas.
Estes compoñentes son moi necesarios para a actividade produtiva do corpo. Para comprender que cereais na diabetes pódense empregar, é preciso estudar os postulados básicos sobre nutrición na diabetes. Estas inclúen as seguintes regras:
- Os produtos empregados deben ter suficientes elementos útiles necesarios para o funcionamento normal do corpo.
- A taxa de inxestión de calorías diaria é necesaria para repor a enerxía gastada. Este indicador calcúlase a partir dos datos de idade, peso corporal, xénero e actividade profesional do paciente.
- Os carbohidratos refinados están prohibidos para pacientes con diabetes. Deben substituírse por edulcorantes.
- As graxas animais necesitan limitarse no menú diario.
- As comidas deberían organizarse ás mesmas horas. A comida debe ser frecuente - ata 5 veces ao día, certamente en pequenas doses.
A elección dos cereais
O principio principal de acción: os cereais para a diabetes mellitus tipo 2 son seleccionados tendo en conta o índice glicémico. Segundo el, que tipo de cereais se poden usar para a diabetes? Considéranse un produto valioso nesta patoloxía produtos con baixa GI (ata 55). Tales cereais con diabetes tipo 2 pódense incluír no menú diario en situación de obesidade, xa que axudan a manter a forma necesaria.
Os pacientes están constantemente interesados en que os cereais poidan comer con seguridade. Poden beneficiarse os grans para diabéticos tipo 2, a lista é a seguinte:
- Cebada ou trigo mouro
- Cebada e avena,
- Arroz integral e chícharos.
Considéranse as tomas de cebada comúns en diabetes, como un prato con trigo mouro. Estes produtos conteñen:
- Vitaminas, especialmente o grupo B,
- Todo tipo de micro e macro elementos,
- Proteína
- A fibra é vexetal.
Carballeiras
Comparando as gachas de cebada na diabetes con outro tipo de pratos, refírese á comida máis baixa en calorías. O IG dun produto deste tipo mantense ao redor de 35 anos.
As ganderías de cebada caracterízanse polas seguintes características útiles:
- Efecto antiviral
- Propiedade envolvente
- Efecto antiespasmódico mantido.
As carcas de cebada son útiles para a diabetes tipo 2. Ela:
- Normaliza o metabolismo,
- Mellora a circulación sanguínea,
- Aumenta significativamente a inmunidade.
Para preparar o prato necesitarás os seguintes ingredientes:
 Carrizos de cebada - 300 g,
Carrizos de cebada - 300 g,- Auga pura - 600 ml,
- Sal de cociña
- Cebolas - 1 unidade,
- Aceite (tanto vexetal coma cremoso).
Enxágüe ben as ranas (débese botar con auga limpa nunha proporción de 1: 2) e coloque a chama media do queimador. Se as gachas comezan a "soplar", isto indica a súa prontididade. É necesario reducir o lume, engadir sal. Mestura ben para que o prato non se queime. Picar a cebola e fritir en aceite vexetal. Poña un pouco de manteiga nunha cazola, cubra, cubra cunha toalla quente, dálle tempo a preparar. Despois de 40 minutos, podes engadir as cebolas fritas e comezar a comer ganderías.
A minga de cebada con diabetes é unha excelente medida preventiva. Hai ingredientes nos cereais que contribúen a unha diminución cualitativa da glicosa. Para normalizar este indicador, a cebada debe ser consumida varias veces ao día. A partir de cebada de perlas prepáranse:
- Sopas
- Cereais esmagados ou viscosos.
Os expertos sinalan que o consumo deste cereal nos alimentos ten un efecto beneficioso para todo o corpo. A cebada mellora:
 Sistema nervioso e cardiovascular
Sistema nervioso e cardiovascular- A orixe do sangue e o nivel de cambios hormonais,
- Reduce o risco de desenvolver oncoloxía,
- Fortalece os mecanismos de defensa.
A cebada debe prepararse do seguinte xeito:
- Enxágüe as ranas baixo a billa,
- Poña nun recipiente e encha con auga,
- Deixar inchar durante 10 horas,
- Despeje unha cunca de cereal cun litro de auga,
- Ponse un baño de vapor,
- Despois de ferver, reduce o lume,
- O produto déixase infundir durante 6 horas.
Unha tecnoloxía similar para a preparación de cebada permite maximizar a concentración de nutrientes.
Para encher o prato, podes usar:
Para o tratamento de articulacións, os nosos lectores usaron con éxito DiabeNot. Vendo a popularidade deste produto, decidimos ofrecelo á súa atención.
- Leite
- Manteiga
- Cenorias e cebolas fritas.
Ao comezar a usar cebada perla, debes consultar ao teu médico e descubrir que cereais están permitidos para diabéticos.
Harina de avea, señor
Porridge para a diabetes tipo 2, as receitas das que publicamos, poden diversificar o menú e mellorar o corpo. A xente pregunta se é posible comer fariña de avea con diabetes diagnosticada?
Un prato de fariña de avea merece a atención dos diabéticos, porque hai:
- Vitaminas
- Chrome
- A gasolina
- Cobre e cinc con silicio,
- Proteínas e amidón
- Graxas e aminoácidos saudables
- Substancia trigonelina e glicosa.
Croup contribúe á produción dunha enzima implicada na descomposición de azucre, a mingau ten un efecto beneficioso sobre o funcionamento do fígado.
Comer porridge ou xelea de tales cereais, resultará reducir a dose de insulina necesaria para o paciente, cando a forma de diabetes depende da insulina. Non obstante, suspender completamente o tratamento cun axente sintético non funcionará.

É necesario consultar cun especialista co menú, xa que só un médico, en función dos resultados dos estudos e do seguimento constante da gravidade do proceso patolóxico, é capaz de excluír a posibilidade de coma de insulina debido a comer avea.
A presenza dunha rica composición de ingredientes permítelle organizar os seguintes cambios no corpo:
- As substancias nocivas son mellor excretadas,
- Liméntanse os vasos
- Mantense o nivel de glicosa requirido.
Ao consumir regularmente este produto, unha persoa non terá sobrepeso.
Para cociñar correctamente as ganderías, necesítanse os seguintes compoñentes:
- Auga - 250 ml
- Leite - 120 ml
- Groats - 0,5 cuncas
- Sal ao gusto
- Manteiga - 1 cucharada.
Engade a fariña de avea á auga fervendo e ao sal. Cocer a mingau a lume lento, engadir o leite despois de 20 minutos. Cocer ata espesar, axitando constantemente. Ao finalizar o proceso de cocción, permite engadir a cantidade de manteiga indicada.
Este produto é cereal non refinado. Como resultado do procesamento, consérvanse nela cuncas de salvado, útiles na diabetes. Considérase que o cereal é unha fonte de vitamina B1, necesaria para o funcionamento dos vasos sanguíneos. Ademais, contén macro e micronutrientes, fibra valiosa, proteínas, vitaminas.
Moitos médicos recomendan que os diabéticos engaden este produto ao menú debido á presenza de fibra dietética. Estas substancias axudan a reducir o valor do azucre, mentres que a ausencia de hidratos de carbono simples impide que aumente.
O ácido fólico que se atopa no arroz axuda a manter os niveis de azucre, o que é outra indicación da utilidade do arroz integral.
Inventáronse diferentes xeitos de elaboración de mingau a base deste cereais. As ganderías para a diabetes 2 poden ser:
 Salgado e doce
Salgado e doce- Cocido en leite, auga ou caldo,
- Coa adición de verduras, froitas e noces.
Na patoloxía pode incluirse non só arroz integral, senón tamén outro tipo de cereais, coa excepción do produto pulido branco. A regra principal de cociñar - o gachas de arroz non debe ser demasiado doce.
Porridge de guisantes
Os nutricionistas experimentados recomendan e continúan o uso de gachas de guisantes no menú de persoas con diabetes. Contén moitos elementos útiles. A presenza dun complexo rico de compoñentes mellora a función da glándula inflamada.
- Remueve os chícharos toda a noite
- Despois traslada o produto a auga fervendo con sal,
- Cocer á densidade absoluta,
- O prato debe axitarse constantemente durante a cocción,
- Ao final da cocción, arrefriar e usar con calquera tipo de patoloxía.
Porridge de linaza
O prato de liño é unha fonte natural de vitaminas, encimas, micro e macro elementos valiosos. Ademais, a mingau está moi saturada de silicio, contén potasio 7 veces máis que os plátanos.
A principal característica deste porridge é que contén moito máis hormonas vexetais que outros produtos alimentarios de compoñentes vexetais. Teñen un efecto antioxidante moi potente, evitan as alerxias, facendo que as ganderías comúns do liño sexan un produto tan útil.

O prato axuda ás persoas que padecen todo tipo de enfermidades: alérxicas, cardiovasculares ou oncolóxicas.
O cereais non é posible con diabetes
Moitas veces a incapacidade de consumir os seus alimentos favoritos despois de ser diagnosticado con diabetes converteuse nun enorme chagrin. ¿É posible comer porridge de sêmola na diabetes, moitos pacientes preguntan?
Os expertos din que este cereal contribúe ao aumento de peso. Contén poucas substancias valiosas cun alto nivel de IG. Grazas a isto, non só as persoas con diabetes, senón tamén todas as persoas que teñan disfunción metabólica, este cereal está contraindicado na dieta.Ademais, tal grana promove a lixiviación de calcio dos ósos, porque contén moito fósforo, o que impide a penetración do calcio necesario no sangue. Por mor diso, as glándulas paratiroides comezan a tomalo do sangue e non é capaz de recuperarse cualitativamente, xa que os procesos metabólicos en pacientes con diabetes e a rexeneración do organismo enfermo son moito máis lentos que en individuos sans.
É imprescindible recordar que a diabetes é unha enfermidade provocada por disfunción metabólica, polo que comer alimentos que poden prexudicar o corpo é un procedemento categoricamente inaceptable. Dado que a sêmola contén unha cantidade importante de glute, que provoca enfermidades celíacas nalgunhas situacións, pode causar unha síndrome de absorción incompleta por parte dos intestinos de substancias útiles para o corpo. Non todos os tipos de cereais son igualmente útiles para persoas con diabetes. É a sêmola que debería atribuírse a aqueles pratos que aportan un mínimo beneficio. Se unha persoa é demasiado afeccionada a este porridge, ten que usalo en racións mínimas, tomando unha cantidade importante de alimentos de plantas, especialmente vexetais. Aínda que hai que lembrar que a sêmola e a diabetes son conceptos categoricamente incompatibles.
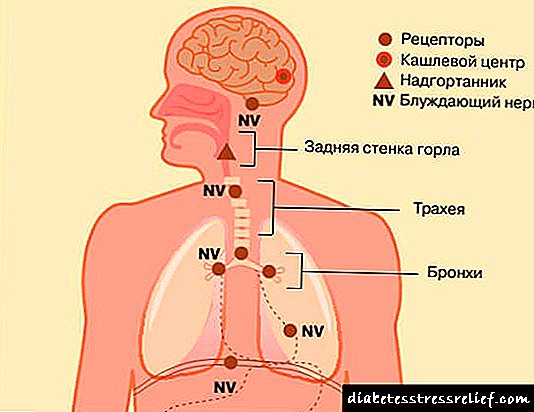
Macroangiopatía: unha grave complicación da diabetes
A macroangiopatía diabética é un concepto xeneralizado que inclúe lesións escleróticas de arterias medianas e grandes en pacientes con diabetes mellitus.
A acumulación de colesterol nas paredes dos vasos sanguíneos provoca a formación de placas ateroscleróticas. Bloquean o lumen arterial, prexudicando o fluxo sanguíneo.
A macangiopatía na diabetes mellora induce enfermidades como un ictus isquémico, un infarto de miocardio, a angina pectora, a hipertensión renovascular e a gangrena diabética.
Os vasos máis vulnerables do corazón, cerebro e extremidades inferiores.
Clasificación
Os cambios de grandes vasos en diabéticos maniféstanse en forma de aterosclerose, calificando a esclerose de Minkerberg, a fibrosis íntima difusa (íntima do vaso - a capa interna dunha arteria ou vea, situada baixo dúas membranas - a externa (membrana elástica) e o músculo).

Estas formas de macroangiopatía diabética desenvólvense nas arterias do cerebro, riles, extremidades (superior e inferior), así como nas arterias coronarias.
Un diagnóstico completo de laboratorio de diabetes é unha das mellores medidas preventivas para todas as complicacións que poden aparecer con esta enfermidade.
Os cambios patolóxicos provocados pola macroangiopatía son case os mesmos en diabéticos e non diabéticos. Non obstante, na diabetes, tales cambios prodúcense en persoas de idade máis nova.
As causas da macroangiopatía débense a varios factores:
 Malos hábitos (beber, fumar).
Malos hábitos (beber, fumar).- Sobrepeso
- Hipertensión arterial: máis información sobre esta enfermidade.
- Colesterol elevado (e outras graxas) no sangue.
- Factores hereditarios.
- O paciente ten máis de 50 anos.
- A presenza de fibrilación auricular.
Factores separados directamente asociados coa diabetes mellitus:
- Hiperglicemia.
- A concentración aumentada da hormona insulina no sangue (hiperinsulinemia).
- Resistencia á insulina (inmune á acción da hormona).
- Patoloxía dos riles en diabetes (todas as etapas da nefropatía diabética aquí).
- Experiencia significativa coa diabetes.
Unha liberación excesiva de insulina no sangue é unha das causas dominantes dos cambios ateroscleróticos na macroangiopatía.
A insulina contribúe á deposición de placas de colesterol e certas fraccións de lipoproteínas, tanto por un efecto directo nas paredes das arterias como polo seu efecto no metabolismo dos lípidos.
Posibles complicacións
O risco de desenvolver macroangiopatía é máis acusado en pacientes con diabetes tipo 2. A mortalidade polas súas complicacións é do 35-75%. Destes, a metade dos casos son infartos de miocardio.
 Macroangiopatía peligrosa e diabética dos vasos cerebrais, causando isquemia aguda.
Macroangiopatía peligrosa e diabética dos vasos cerebrais, causando isquemia aguda.
O prognóstico para pacientes con aterosclerose de 3 zonas vasculares á vez - arterias coronarias do corazón, vasos sanguíneos do cerebro, extremidades inferiores é decepcionante. Máis do 50% das amputacións de pernas realízanse por macroangiopatía.
A macroangiopatía diabética das extremidades inferiores leva á súa lesión ulcerativa e contribúe ao desenvolvemento do pé diabético (danos nos vasos sanguíneos, nervios, tecidos brandos e ósos do pé, como resultado do que se desenvolven tecidos necróticos e procesos purulento-putrefactivos).
A síndrome da dor na gangrena diabética está ligeramente expresada. Pero, a pesar disto, en presenza de indicacións para a amputación, a cirurxía non debe posporse, xa que o atraso leva a unha curación prolongada das feridas e (nalgúns casos) a intervención cirúrxica repetida.
Medidas de tratamento
O tratamento da macroangiopatía diabética está deseñado para reducir a taxa de desenvolvemento de complicacións vasculares graves.
As medidas terapéuticas teñen como obxectivo reducir o azucre no sangue, normalizar o metabolismo dos lípidos, a coagulación do sangue e a presión arterial.
 Os pacientes reciben terapia con insulina, sometidos ao seguimento da glicosa no sangue. A restauración do metabolismo dos carbohidratos facilítase tomando medicamentos (estatinas, antioxidantes, fibratos), ademais de seguir unha dieta baixa en lípidos.
Os pacientes reciben terapia con insulina, sometidos ao seguimento da glicosa no sangue. A restauración do metabolismo dos carbohidratos facilítase tomando medicamentos (estatinas, antioxidantes, fibratos), ademais de seguir unha dieta baixa en lípidos.
A prevención da trombose conséguese con fármacos con efecto antiplaquetario (heparina, dipiridamole, ácido acetilsalicílico, pentoxifilina.
Con angiopatía diabética das extremidades inferiores, a presión sanguínea alcanza a 130/85 mm RT. Art. Para iso, úsanse inhibidores da ACE (captopril) e diuréticos (veroshpiron, furosemida).
Os pacientes con infarto de miocardio móstranse beta-bloqueantes.
En estado crítico do paciente, realízase coidados intensivos. En presenza de indicacións axeitadas, o paciente é operado.

 Carrizos de cebada - 300 g,
Carrizos de cebada - 300 g, Sistema nervioso e cardiovascular
Sistema nervioso e cardiovascular Salgado e doce
Salgado e doce Malos hábitos (beber, fumar).
Malos hábitos (beber, fumar).