Signos diferenciais de aterosclerose obliterante e endarterite das arterias das extremidades inferiores
Para o diagnóstico da endarterite, ademais dos síntomas clínicos anteriores, son importantes estudos funcionais: oscilografía (ver), reovasografía, capillaroscopia (ver), arteriografía, estudo da temperatura da pel. Un exame de raios X dos ósos das extremidades afectadas revela unha osteoporose difusa, adelgazamento da capa cortical de ósos. O diagnóstico diferencial realízase principalmente con aterosclerose vascular periférica. Este último caracterízase pola idade dos pacientes (maiores de 50 anos), un aumento máis lento dos síntomas - un cambio na cor da pel dos pés, a pel seca, cambios tróficos. Con aterosclerose dos vasos periféricos, as dúas extremidades son frecuentemente afectadas, non hai tromboflebite migratoria. a enfermidade na maioría dos pacientes desenvólvese lentamente, con remisións prolongadas. Non obstante, a aterosclerose adoita vir acompañada de trombose e embolia. que provocan unha obstrución aguda da gran arteria e trastornos isquémicos violentos nunha gran área do membro. Con endarterite obliterante, a enfermidade procede, por regra xeral, de xeito máis agudo, os trastornos tróficos adoitan aparecer canto máis rápido sexa o paciente, especialmente a forma xuvenil de endarterite que se produce aos 20-25 anos. É moito máis doado distinguir a endarterite doutras enfermidades acompañadas de dor nas extremidades inferiores. Na insuficiencia venosa crónica das extremidades inferiores (varices), as queixas de pacientes con dor nas pernas son causadas por estancamento de sangue venoso, polo que a dor intensifícase ao estar parado. Nalgúns casos, é necesario diferenciar a endarterite coa dor nas pernas causada por artrite e artrose, miosite, fasciculite, radiculite. pés planos. efectos residuais da lesión. Con todas estas enfermidades non hai signos de violación da circulación sanguínea principal, os vasos pulsan ben, o oscilograma é normal.
O diagnóstico. No estudo de pacientes con endarterite obliterante é importante a oscilometría arterial. No estado normal das arterias, a curva oscilométrica normalmente ten un pico forte, é dicir, a oscilación máxima corresponde a un díxito da presión máxima no manguito. Na condición patolóxica do sistema arterial da extremidade, a natureza da curva oscilométrica cambia. Con completa obliteración das arterias, a oscilación é completamente indetectable.
Son de gran importancia a capillaroscopia (ver) e a pletismografía (ver). Para detectar espasmos vasculares, úsanse probas funcionais: un bloqueo de novocaína perirenal ou un bloqueo paravertebral dos ganglios lumbares.
Antes do bloqueo, realízase capillaroscopia e un estudo da temperatura da pel e logo estes estudos repítense aos 30 minutos. despois do bloqueo. Con vasospasmo, o bloqueo adoita cambiar o estado dos capilares, pódese ver un maior número deles, a temperatura da pel aumenta entre 2-4 °. A ausencia de tal efecto fala contra a orixe espástica da isquemia.
Un exame de raios X revela cambios tróficos nos ósos das extremidades afectadas - osteoporose difusa, adelgazamento da capa cortical.
A arteriografía permite xulgar o estado da circulación sanguínea arterial e venosa, pero os exames vasográficos deben realizarse só se é absolutamente necesario, porque non son indiferentes para os buques que xa están alterados.
Fig. 1. Forma de onda normal.
Fig. 2. Oscilograma para espasmo dos vasos da extremidade inferior (diminución da oscilación do pé).
Fig. 3. O oscilograma durante a obliteración da arteria da extremidade inferior (non hai oscilación no pé).
Diagnóstico diferencial realizada principalmente con aterosclerose vascular periférica. Este último caracterízase por un desenvolvemento superior aos 50 anos, un aumento máis lento dos síntomas: cambios na cor da pel dos pés, pel seca, cambios tróficos. Con aterosclerose dos vasos periféricos, as extremidades afectan simétricamente, non hai tromboflebite, especialmente migratoria, os colaterais conservan a súa función durante moito tempo, o trastorno circulatorio na maioría dos pacientes desenvólvese lentamente, con remisións prolongadas. Non obstante, a aterosclerose é frecuentemente acompañada de trombose e embolia, que causan unha obstrución aguda do tronco principal e trastornos isquémicos violentos nunha gran área do membro. A endarterite obrigatoria, por regra xeral, continúa con máis agudeza, os trastornos adoitan aparecer canto máis rápido sexa o paciente, especialmente a forma xuvenil de endarterite que se produce entre os 20-25 anos.
Non sempre (especialmente en persoas maiores) é posible diferenciar estas dúas enfermidades con plena confianza, é moito máis doado distinguir a endarterite doutras formas nosolóxicas, acompañada de dor nas extremidades inferiores.
En insuficiencia crónica de veas das extremidades inferiores (expansión varicosa), as queixas de pacientes con dor nas pernas están asociadas ao estancamento do sangue venoso e a dor intensifícase en posición de pé. Nalgúns casos, é necesario diferenciar a endarterite por síndromes da dor provocadas por eventos reumáticos, miosite, fasciculite, radiculoneurite (por exemplo, con osteocondrose das vértebras lumbares), deformidade do pé, trauma residual, etc. Non hai signos de perturbación na circulación sanguínea importante en todas estas enfermidades, os vasos pulsan ben. , a forma de onda é normal. É máis difícil distinguir a endarterite das extremidades superiores doutras formas que forman parte do grupo de síndrome do pescozo e do ombreiro (ver).
Aterosclerose da aorta e as súas ramas. Historia clínica
Materiais / Aterosclerose da aorta e as súas ramas. Historia clínica
A aterosclerose obrigante dos vasos das extremidades inferiores debe diferenciarse de:
- endarterite obliterante. Os seguintes datos permiten excluír o diagnóstico da endarterite: danos nas arterias predominantemente proximais (grandes), progresión rápida da enfermidade, ausencia de antecedentes do curso ondulante da enfermidade, exacerbacións estacionais,
- Tromboangiite obliterans. O diagnóstico de tromboangiitis obliterans permite excluír a ausencia de tromboflebite de venas superficiais de natureza migratoria, a ausencia de exacerbacións, acompañadas de trombose das canles arteriales e venosas,
- A enfermidade de Raynaud. A derrota de grandes vasos das extremidades inferiores, a falta de pulsacións nas arterias dos pés, patas inferiores, "claudicación intermitente" permítennos excluír este diagnóstico,
- trombose e embolia das arterias das extremidades inferiores. Un aumento gradual das manifestacións clínicas (ao longo de varios anos), a implicación de vasos de ambas extremidades no proceso patolóxico e a ausencia de marmuramento da pel permiten excluír este diagnóstico.
- trombose venosa profunda das extremidades inferiores. Este diagnóstico pódese descartar pola ausencia de edema, febre e dor durante a palpación polas principais venas da coxa e da rexión inguinal, un síntoma negativo de Gomans.
Signos diferenciais de enfermidades obliterantes nas extremidades inferiores
(segundo AL Vishnevsky, 1972)
• Aparición da enfermidade: aterosclerose obrigatoria (OA) - normalmente despois de 40 anos, OE - normalmente ata 40 anos
• Murmura vascular sobre a arteria femoral: OA - ocorren frecuentemente, OE - raramente ocorren
• Enfermidades concomitantes dos vasos do corazón e do cerebro: OA - a miúdo, OE - raramente
• Hipertensión arterial esencial: OA - moitas veces, OE - raramente
• Diabetes mellitus: OA - en aproximadamente o 20% dos pacientes, OE - normalmente ausente
• Hipercolesterolemia: OA - en aproximadamente o 20% dos pacientes, a OE está xeralmente ausente
• estreitamento uniforme das arterias principais sobre a angiograma: OA - non, OE - a miúdo
• Contorno coronario irregular das arterias no angiograma: OA - a miúdo, OE - non
• Obstrución segmentaria das grandes arterias da cadeira e pelve: OA - a miúdo, OE - raramente • Obstrución das arterias da parte inferior da perna e do pé: OA - non a miúdo, especialmente nos anciáns e con diabetes mellitus, OE - normalmente está determinado
• Calcificación arterial: OA - a miúdo, OE - raramente.
Aterosclerose da aorta e as súas ramas. Oclusión de OBA á dereita e PBA de ambos os dous lados (nivel 3). Condición despois de próteses Á dereita. Isquemia de pernas grao IIb.
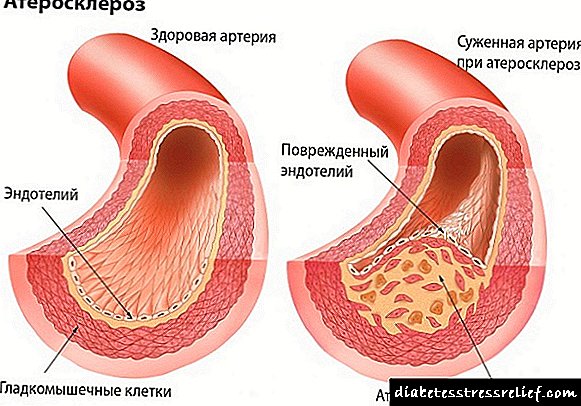
- unha enfermidade sistémica que afecta ás arterias dos tipos elásticos (aorta e as súas ramas) e muscular-elásticas (arterias do corazón, cerebro, etc.). Ao mesmo tempo, fórmanse focos de lípidos, principalmente colesterol, depósitos (placas ateromatosas) na membrana interna dos vasos arteriais, o que provoca un estreitamento progresivo do lumen dos vasos ata que se eliminan completamente. A aterosclerose é a principal causa de morbilidade e mortalidade en Rusia, Estados Unidos e a maioría dos países occidentais. A causa da obliteración crónica e aumenta lentamente, o cadro clínico da aterosclerose determina o grao de insuficiencia do abastecemento de sangue para o órgano alimentado pola arteria afectada.
Un tipo de aterosclerose, caracterizado por un estreitado forte ou peche completo do lumen das arterias.
150: 100.000 aos 50 anos.
A idade que predomina é a idade. O xénero predominante é o masculino (5: 1).
Aterosclerose das Arterias Periféricas
A aterosclerose das arterias periféricas é unha enfermidade das arterias periféricas cun curso crónico. Fórmase unha obstrución segmentaria do fluxo sanguíneo ou estreitamento do lumen da aorta e as súas ramas principais, provocando unha diminución ou cesación marcada do fluxo sanguíneo, normalmente na aorta e nas arterias das extremidades inferiores. Como resultado, hai molestias, isquemia, úlceras tróficas e gangrena. Ao mesmo tempo, as arterias mesentéricas e celíacas poden estar implicadas no proceso.
Clasificación da aterosclerose obliterante
Clasificación clínica da isquemia arterial das extremidades crónicas:
4. Formulación dun diagnóstico clínico:
Ao formular un diagnóstico clínico, indíquelo 1)diagnóstico primario, 2)complicación da enfermidade subxacente, 3)patoloxía concomitante (parágrafos 2 e 3 - se os hai).
Un exemplo da formulación dun diagnóstico clínico:
1) Principal - Aterosclerose obrigatoria dos vasos das extremidades inferiores, oclusión aterosclerótica da arteria femoral superficial dereita, arteria popliteal esquerda, isquemia crónica das extremidades inferiores Grao IIB á dereita, grao IIIA á esquerda,
2) complicación - trombose aguda da arteria popliteal esquerda, isquemia aguda do grao III,
3) compañeiro– IHD, cardiosclerose coronaria, hipertensión IIB Art.
Tratamento dos pacientes HOSAK.
5.1. A elección da táctica médica determinado pola natureza da lesión (etioloxía, trazos morfolóxicos), o estadio da enfermidade, a idade e o estado xeral do paciente, a presenza de enfermidades concomitantes.
Os métodos conservadores de tratamento úsanse para todas as formas de enfermidades oclusivas no estadio inicial - nas etapas I-II da isquemia crónica, no caso de que se rexeite o paciente a realizar cirurxía, a falta de condicións para a operación e tamén en condicións xerais extremadamente difíciles do paciente.
5.2. Terapia conservadora. Debería ser comprensivo, dirixido a diferentes lazos de patoxénese e eliminación dos síntomas da enfermidade. As súas principais tarefas:
prevención da progresión da enfermidade subxacente,
eliminación da influencia de factores adversos (factores de risco: fumar, arrefriarse, estrés, etc.),
estimulación do desenvolvemento da circulación colateral,
normalización de procesos neurótrofos e metabólicos nos tecidos do membro afectado,
mellora da microcirculación e propiedades reolóxicas do sangue,
normalización de trastornos do sistema hemostático,
Se recomenda unha dieta baixa en colesterol para os pacientes
Para evitar a progresión do proceso aterosclerótico - o uso de medicamentos para reducir os lípidos e antiesteróticos (lipocaína, metionina, lipostabilidade, linetol (aceite de cáñamo), miskleron, diosponina, prodectina, ácido ascórbico, preparados de iodo).
Nos últimos anos, para a prevención e o tratamento da aterosclerose, incluído con lesións ateroscleróticas das arterias das extremidades, recoméndase empregar estatinas (simvastatina, atorvastatina, etc.), que teñen propiedades anti-ateróxenas pronunciadas - inhiben a síntese de colesterol, teñen un efecto de redución de lípidos, teñen importantes efectos "pleiotrópicos" - reducen a inflamación sistémica, melloran a función endotelial vascular e teñen un efecto antitrombótico. Todo isto predetermina unha diminución do colesterol, estabiliza a placa aterosclerótica e reduce significativamente a inflamación sistémica e local da parede vascular.
Eliminación do angiospasmo e estimulación do desenvolvemento da circulación colateral na extremidade isquémica conséguese con medios médicos, fisioterapéuticos e balneolóxicos:
1) o uso de bloqueo de novocaína (rega perineférica, simpática, extradural (administración 2-3 veces ao día durante 2-3 semanas por catéter dunha mestura con 25 ml de solución de 0,25% de novocaína, solución de 0,3% de dicaína 2 ml. Vitamina). En1 1 ml, 2-3 ml de alcol 96), que interrompen o fluxo de impulsos patolóxicos e afectan a función trófica do sistema nervioso e o fluxo sanguíneo capilar,
2) a introdución dunha solución de novocaína por vía intravenosa (20-30 ml dunha solución do 0,5%) e intraarterialmente (segundo o método Elansky - 1% de solución de novocaína 10 ml + 1 ml de solución de morfina 1% todos os días ou cada outro día ata 8-10 veces, por Método de Vishnevsky - 100-150 ml de solución de Ringer + 25 ml de solución de novocaína ao 0,25% + 5000-10000 unidades de heparina + 3 ml de solución de azul de metileno ao 1% + 0,2 ml de acetilcolina + 4 ml de non-shpa 1 vez en 3- 4 días ata 6-10 inxeccións)
3) a introdución de vasodilatadores de 3 grupos: a) acción miotrópica (sen spa, papaverina, nikoshpan, nicoverina, halidor, etc.), b) que actúan no campo dos sistemas colinérxicos periféricos a través do sistema nervioso autónomo (bupatol, midcalm, andecalina, depósito de calicreina, delminal, diprofeno, espasmolitina, ácido nicotínico, etc.). c) acción de bloqueo do ganglio (bloquear sistemas H-colinérxicos de nodos vexetativos) - benzohexonio, pentamina, dimecolina, etc., hai que lembrar que nas etapas iniciais da enfermidade os 3 grupos de antiespasmódicos son efectivos, e na etapa IV - só o 1º grupo, porque os preparativos do 2º e 3º grupo aumentan a atonía dos capilares, aumentando os trastornos circulatorios na extremidade afectada.
Normalización de procesos neurotróficos e metabólicos en tecidos do membro afectado - o uso dun complexo de vitaminas (B1, En6, En15, E, PP).
Preparativos solcoseryl e actovegin - activar procesos oxidativos nos tecidos, contribuír á restauración das propiedades de reparación de tecidos, afectar a función metabólica e trófica dos tecidos incluso en condicións de debilitamento do fluxo sanguíneo (8 ml por vía intravenosa, 6-20 ml por vía intravenosa por 250 ml de solución salina ou glicosa, 4 ml intramuscularmente un curso de tratamento nunha cantidade de 20-25 inxeccións).
Mellora microcirculación e propiedades reolóxicas do sangue conseguido por aplicación hemocorrector - preparados de dextrano de baixo peso molecular (reopoliglukin, reomacrodex, xelatina, reogluman) e un derivado da polivinilpirrolidona (hemodesis), que melloran o fluxo sanguíneo, reducindo a súa viscosidade debido á hemodilución, reducen a agregación celular, inhiben a trombose inducida por carga intravascular e crean negativamente elementos sanguíneos, trombina, fibrina), aumentan o CBC, aumentando a presión osmótica coloidal e favorecendo o paso do fluído intersticial á cama vascular).
Normalización da hemocoagulación (co seu aumento) lévase a cabo mediante o uso de anticoagulantes directos (heparinas) e indirectos (pelentano, fenilina, sincumar, warfarina, etc.), así como axentes antiplaquetarios (ácido acetilsalicílico, trental, sermio, dipiridamol).
Cabe destacar a eficacia das infusións prolongadas intra-arteriales con mesturas de infusión multicomponentes, que inclúen os medicamentos anteriores, empregando dispositivos especiais ("Drops" e outros) ao cateterizar a arteria femoral ou as súas ramas (a. Epigastrica superior, etc.), por perfusión rexional. Composición do infusado segundo A.A.Shalimov: solución salina, reopoliglicuquina, heparina, ácido nicotínico, ATP, vitaminas C, B1, En6, Solución de novocaína ao 0,25%, analxésicos, cada 6 horas, 2 ml de non-shpa, antibióticos, hormonas corticoides (prednisona 10-15 mg por día durante 4-6 días, logo 5 mg durante 4-5 días), difenhidramina ou pipolfeno.
Tratamento fisioterapéutico - Corrente Bernard, UHF, electroforese con novocaína e antiespasmódicos, así como baroterapia na cámara de Kravchenko e baroterapia de pulso eléctrico na cámara Schmidt, HBO.
O tratamento sintomático está dirixido a eliminar a dor, a inflamación, loitar contra a infección, estimular a curación de úlceras tróficas, etc.
RECLAMACIÓNS DO PACIENTE NO MOMENTO DE CURACIÓN.
Para raros ataques curtos de tose non forte con descarga dunha pequena cantidade de luz, esputo mucoso, sen impurezas. Lévase dor leve na parte inferior da metade dereita do peito, a dor paroxística, máis frecuentemente pola mañá, non depende da excursión no peito, non irradia. A dispnea inspiradora obsérvase ao pasar máis de 500 metros. BH = 22 por min. Asfixia, febre non se observa.
ANAMNАESIS MORBI.
Considérase enfermo desde o 2 de setembro de 2002. cando sentía unha cóxega na gorxa, apareceu unha tose transitoria, sen esputo. Pouco a pouco, a tose intensificouse, formouse unha descarga de cor verde claro durante a tose, grosa e saía mal. A falta de respiración apareceu durante o paso de menos de 200 metros, comezou a notar dor na parte inferior da metade dereita do peito, a dor non é intensa, tirando pola natureza, sen irradiación, máis a miúdo pola mañá. En relación con isto, o paciente chamou aos traballadores da atención médica primaria e foi hospitalizado no departamento terapéutico de 7 montes. Hospitais 7 de setembro de 2002
ANAMNАESIS VITAЕ.
Nado o 21 de outubro de 1941, no desenvolvemento físico e mental non quedou atrás. Comezou a camiñar a tempo, a falar a tempo. Comezou a asistir á escola a partir dos 7 anos. O rendemento escolar é medio. As condicións de vivenda na infancia e adolescencia, e son actualmente satisfactorias. A comida é regular, 3 veces ao día, a cantidade de comida é suficiente, a calidade é satisfactoria. Aliméntase na casa. Non hai participación na xira de educación física e no deporte. Comezou a traballar aos 17 anos como cerraxeiro. As condicións sanitarias de traballo son satisfactorias. A xornada laboral é de 8 horas, cun descanso para xantar e dúas pausas para descansar. Non houbo traballo por quendas e quendas, non fun de viaxes de negocios. Actualmente non funciona, está en situación de discapacidade.
Enfermidades pasadas: nega hepatite, tuberculose, enfermidades de transmisión sexual. ARVI mudada, amigdalite.
Lesións, operacións: gangliosimpaticctomía lumbar á dereita.
Historia familiar: nin o pai nin a nai tiveron enfermidades crónicas.
Historia epidemiolóxica: non houbo contactos con pacientes infecciosos, non se expuxeron picaduras nin roedores de insectos.
Intoxicación familiar: fumar a partir dos 20 anos, máis de dous paquetes ao día, nos últimos tres anos reduciu o número de cigarros a un paquete durante 3 días. O consumo de alcohol só se consume en festivos.
Historia alérxica: non hai manifestacións alérxicas.
PRESENSO DO ESTADO (EN ACCESIÓN AO HOSPITAL). INSPECCIÓN GENERAL.
Condición satisfactoria, conciencia clara, posición activa. O físico é correcto, corresponde á idade e ao xénero. Asténico, xa que o corpo é relativamente longo, a rexión torácica predomina sobre o abdominal, o peito é longo, o ángulo epigástrico é agudo. A nutrición do paciente é suficiente xa que o grosor da dobre da pel nas omoplatos é de 1 cm preto do ombligo 2,5 cm. A pel é de cor normal, non hai despigmentación, a turgor consérvase, xa que a pel dobre tomada con 2 dedos na superficie interna do antebrazo endereita de inmediato. . A humidade da pel é normal. A pel seca, sen pelar, sen erupcións. Non se cambian as uñas, o pelo. A membrana mucosa da conxuntiva, nariz, beizos, cavidade oral é rosa, limpa, húmida, sen erupción. Non se palpitan os ganglios occipitais, cervicais, parótidos, submandibulares, submentales, cervicais anteriores, supraclaviculares, subclavianas, axilares, cóbados, popliteos e inguinais. O sistema muscular desenvólvese satisfactoriamente para a idade do paciente; o ton e a forza musculares son suficientes. Non se cambian os ósos do cranio, o peito, a pelve e as extremidades, non hai dor durante a palpación e a percusión, a integridade non se rompe. As articulacións son de configuración normal, os movementos nas articulacións son libres, non hai dor.
INSPECCIÓN DE CABEZA.
A cabeza da forma habitual, o cerebro e as partes faciais do cranio son proporcionais. Pelo tipo masculino, sen perda de cabelo, hai un lixeiro engreído de pelo (idade). A fisura palpebral non se estreita, as pupilas teñen o mesmo tamaño e forma, a reacción das pupilas á luz é simultánea e uniforme. A bágoa está ausente. Os beizos son de cor rosa pálido, secos e sen fisuras. O pescozo é simétrico. A glándula tiroide é de tamaño normal, cambia ao tragar, consistencia elástica, cunha superficie lisa, indolora na palpación.
ÓRGANOS DA CIRCULACIÓN.
INSPECCIÓN ÁREA DE CORAZÓN:
Non se determina o impulso cardíaco, o tórax no sitio da proxección do corazón non se modifica, o impulso apical non se determina visualmente, non hai retracción sistólica da rexión intercostal no sitio do impulso apical, non hai pulsacións patolóxicas.
O impulso apical defínese no espazo intercostal V na liña midoclavicular esquerda sobre unha área duns 2,5 cm cadrados. Impulso apical, resistente, alto, difuso, reforzado. O pulo cardíaco non se detecta por palpación. O síntoma de "gato purr" no ápice do corazón e no lugar de proxección da válvula aórtica está ausente.
O bordo da relativa escordadura do corazón está determinado por:
Á dereita do bordo dereito do esterno no cuarto espazo intercostal (formado pola aurícula dereita)
Superior no espazo intercostal III (aurícula esquerda).
Liña midoclavicular esquerda esquerda no espazo intercostal V (formado polo ventrículo esquerdo).
O bordo da absoluta escordadura do corazón está determinado por:
Dereita No bordo esquerdo do esterno no espazo intercostal IV (formado polo aurícula dereita)
Espazo intercostal superior IV (aurícula esquerda).
Á esquerda no espazo intercostal V 1,5 cm cara ao interior da liña mediaclava esquerda. (formado polo ventrículo esquerdo).
Os contornos do feixe cardiovascular están determinados por:
Dereita 1, 2 espazo intercostal 2,5 cm
3 espazo intercostal 3 cm,
4 espazo intercostal 3,5 cm da liña media á dereita.
Esquerda 1, 2 espazo intercostal 3 cm,
4 espazo intercostal 8 cm,
5 espazo intercostal a 10 cm da liña media á esquerda.
Configuración cardíaca normal:
Diámetro do corazón 15cm,
Lonxitude do corazón 16,5 cm
Altura do corazón 9 cm,
Ancho do corazón 12 cm,
O ancho do feixe vascular é de 5,5 cm.
Os tons son altos, claros. Escóitanse dous tons, dúas pausas. A énfase do segundo ton sobre a aorta está determinada (puntos de auscultación 2º e 5º). O ritmo cardíaco é correcto. Frecuencia cardíaca 86 latidos / min. Nos puntos de auscultación I e IV escóitase máis claramente o ton. Por natureza, o primeiro ton é máis longo e menor. En II, III, V puntos de auscultación, un ton II é máis distinto, maior e máis curto. Murmuras sistólicos e diastólicos, o ruído de fricción pericárdica está ausente.
INVESTIGACIÓN DE PRINCIPAIS BASES.
As arterias temporais e radiais durante a palpación son seccionadas (un síntoma dun verme), ríxidas e irregulares (selos alternos e zonas máis suaves), hai un desprazamento de pulso importante destas arterias.
Non hai pulsacións das arterias carótidas (danza de carótidas), a pulsación visible das venas cervicais non está determinada. Non hai varices. O pulso venoso é negativo. Durante a auscultación dos grandes vasos, o murmurio sistólico determínase por encima da parede abdominal anterior e nas arterias femiais baixo o ligamento pupartico.
INVESTIGACIÓN DO PULSO ARTERIAL.
O pulso é o mesmo en ambas arterias radiais: frecuencia 86 pulsacións / min, chea, frecuente, intensa, grande, rápida, correcta. Non se determina a deficiencia de frecuencia cardíaca. A parede vascular está selada. Presión arterial 160/110 (a presión arterial foi medida por un tanómetro segundo o método auditivo de Korotkov-Yanovsky).
No estudo da pulsación dos vasos principais das extremidades inferiores, non é posible determinar a pulsación sobre a. dorsalis pedis, a. posterior tibialis, a. poplitea de ambas extremidades inferiores e sobre un. femorales na extremidade inferior esquerda. En un. Gardouse o ripple dereito da femoral.
ÓRGANOS RESPIRATORIOS.
respirar polo nariz é libre. Non hai hemorraxias.
INSPECCIÓN CÉLULA GRAN:
O peito é astenico, simétrico, non hai retracción do peito por un lado. Sen curvatura vertebral. As fosas supra e subclavias son moderadamente pronunciadas, o mesmo en ambos os dous lados. As omoplatos están detrás do peito. As costelas móvense normalmente.
Tipo de respiración: abdominal. A respiración é correcta, superficial, rítmica, frecuencia respiratoria 24 / min, a metade dereita do peito queda atrás no acto de respirar. O ancho dos espazos intercostais é de 1,5 cm, non hai abultos nin caídas de respiración profunda. Excursión máxima en motor: 4 cm.
PALPACIÓN DA MELLORA CÉLULA:
O peito é elástico, a integridade das costelas non se rompe. Non hai dor sobre a palpación. Non hai ningunha amplificación de tremor de voz.
PERCUSIÓN DE CÉLULAS
O son pulmonar claro escóitase por encima dos campos pulmonares.
Borde pulmonar inferior: pulmón dereito: pulmón esquerdo:
Lin. parasternalis VI intercostal
Lin. Clavicularis VII espazo intercostal
Lin. axillaris ant. VIII costela VIII costela
Lin. axillaris med. IX costela IX costela
A altura das apices dos pulmóns:
Ancho dos campos de Krenig:
A respiración vesicular escóitase polos campos pulmonares. A respiración bronquial escóitase sobre a larinxe, a tráquea e os grandes bronquios. Non se escoita a respiración broncovascular. Sibilancias, non crepitus. Non se atopou fortalecemento da broncofonía en seccións simétricas do peito.
ÓRGANOS DIXESTIVOS E ABDOMINAIS.
Inspección da cavidade oral.
A membrana mucosa da cavidade oral e da faringe é rosa, limpa e húmida. Non hai halitosis. A lingua está húmida, non hai placa, as papilas gustativas están ben definidas, non hai cicatrices. Non hai carie, desinfección cavidade oral. As amigdalas non sobresalen debido aos arcos palatinos, as lagoas son superficiais, sen desmontar. Cantos labiales sen fisuras.
EXAMEN DA PALPACIÓN GUIDELINAL ABDOMINAL E SUPERFICIAL DO ANIMAL POR UNHA MOSTRA - GUARDIANA.
A parede abdominal anterior é simétrica, participa no acto de respirar. Os abdominais desenvólvense moderadamente. Non se detecta motilidade intestinal visible. Non hai expansión das venas safenas do abdome. Non hai protuberancias herniais e diverxencia dos músculos abdominais. A pulsación da aorta abdominal é visible. Non existe síntoma de protección muscular (tensión muscular parecida a bordo da parede abdominal anterior). Non se determina o síntoma de Shchetkin-Blumberg (aumento da dor cun forte tirón do brazo despois da presión preliminar). O síntoma de Rowzing (a aparición de dor na rexión ileal dereita ao aplicar tremores na rexión ileal esquerda no colon descendente) e outros síntomas de irritación peritoneal son negativos. O síntoma das flutuacións (usado para determinar o líquido libre na cavidade abdominal) é negativo.
PROFUNDIDADE PALPACIÓN TOPOGRÁFICA DE DESFILE DE METODICA DO INTESTINO.
1. O colon sigmoide palpase na rexión ileal esquerda na forma dun cordón liso e denso, indolor, sen rumor na palpación. 3 cm de grosor.
2. O cecum palpase na rexión ileal dereita en forma de cilindro elástico liso de 3 cm de grosor, sen rumor. Móbil. O apéndice non é palpable.
3. A parte ascendente do colon pálase na rexión ileal dereita en forma de corda indolora de 3 cm de ancho, elástica, móbil, sen rumor.
4. A parte descendente do colon pálase na rexión ileal esquerda en forma de corda de consistencia elástica de 3 cm de ancho, sen dor, móbil, sen rumor.
5. O colon transversal pálvase na rexión ileal esquerda en forma de cilindro de densidade moderada de 2 cm de grosor, móbil, sen dor, sen rumor. Determínase despois de atopar unha gran curvatura do estómago polos métodos de auscultofacilitación, auscultopercusión, sucus, palpación.
6. A maior curvatura do estómago polos métodos de auscultofacilitación, auscultopercusión, succión, palpación, determínase a 4 cm por encima do ombligo. Na palpación, unha gran curvatura determínase en forma de rolo de consistencia elástica, sen dor e móbil.
7. O porteiro está palpado en forma dun fino cilindro de consistencia elástica, cun diámetro de aproximadamente 2 cm. É indolor, non rumorea, está inactivo.
Detéctase un son timpánico alto. O síntoma de Mendel está ausente. Non se detecta líquido ou gas libres na cavidade abdominal.
Non hai ruído de fricción peritoneal. Oíse o ruído da motilidade intestinal.
INSPECCIÓN: Non hai hinchazón no hipocondrio dereito e na rexión epigástrica. A dilatación das veas da pel e das anastomoses, a telangiectasia está ausente.
O fígado palpase ao longo das liñas axilares anteriores, midclaviculares e medianas anteriores segundo o método Obraztsov-Strazhesko. O bordo inferior do fígado ten unha consistencia elástica redondeada, suave e elástica.
PERCUSIÓN: O límite superior está determinado por -
periosternal dereito, midoclavicular,
liña axilar anterior
a liña midoclavicular dereita ao nivel do bordo inferior do arco costal,
ao longo da liña media dianteira 6 cm sobre o embigo.
O tamaño do fígado segundo Kurlov: 10x8x7 cm.
INVESTIGACIÓN DA VEXA GALL:
Ao examinar a área de proxección da vesícula na parede abdominal anterior (hipocondrio dereito) en fase de inspiración, saída e fixación, non se atopou. A vesícula biliar non é palpable. O síntoma de Ortner-Grekov (agude dor cando bate ao longo do arco costal dereito) é negativo. O síntoma fénico (irradiación da dor na rexión supraclavicular dereita, entre as pernas do músculo esternocleidomastoide) é negativo.
A palpación do bazo na posición supina e no lado dereito non se determina. Non hai sensación de palpación.
diámetro - 4 cm.
ÓRGANOS URINARIOS.
Visualmente, a zona dos riles non se cambia. Con palpación bimanual en posición horizontal e vertical, non se determinan os riles. O síntoma de golpear é negativo. Ao palparse ao longo do uréter, non se detectou dor. Coa percusión, a vexiga está 1,5 cm por encima do óso púbico. O ruído das arterias renales non se escoita. Os testículos teñen unha forma regular, non consistentes en tamaño agrandado, sen dor. Con exame rectal dixital, determínase. a glándula prostática é de forma redonda, consistencia elástica, indolora. 2 franxas e rañuras son palpables.
ESFERA NERVO-MENTAL.
Conciencia clara, intelixencia normal. A memoria para feitos reais redúcese. O soño é pouco profundo, curto, hai insomnio. O humor é bo. Non hai trastornos da fala. Non hai calambres. A marcha é algo restrinxida, o paciente fai paradas ao camiñar. Reflexos gardados, paresis, non hai parálise. Considérase a si mesmo unha persoa sociable.