Diabéticos de primeiros auxilios
Para o tratamento de articulacións, os nosos lectores usaron con éxito DiabeNot. Vendo a popularidade deste produto, decidimos ofrecelo á súa atención.
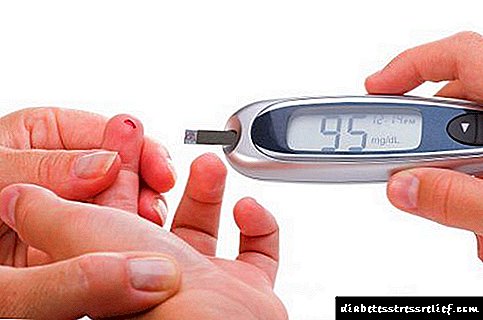
A diabetes é unha enfermidade que debe ser controlada constantemente para non causar complicacións no corpo. Para este fin, os diabéticos fan regularmente un exame de sangue para o azucre usando un glucómetro especial. Ademais, o médico prescribe o tratamento, medicación ou insulina necesaria.
Se non toma medidas a tempo e omite a introdución da hormona no corpo, o nivel de azucre no sangue pode saltar moito a 15 ou 20 unidades. Estes indicadores son perigosos para a saúde dos diabéticos, polo que é necesario acudir inmediatamente a un médico e eliminar a causa da perturbación do paciente.
Normalización do azucre no sangue
Entón, que facer se o azucre no sangue aumentou ata máis de 15 e 20 unidades? Ademais do feito de ter que buscar axuda médica, debe revisar inmediatamente a dieta para a diabetes. O máis probable é que o azucre no sangue salta de forma tan forte debido a unha alimentación inadecuada. Incluíndo todo o que tes que facer para baixar o nivel de glicosa no corpo, se os indicadores alcanzan un nivel crítico.
 Baixar o azucre no sangue de 15 a 20 unidades a un nivel normal só é posible cunha dieta baixa en carbohidratos. Se un diabético ten saltos de azucre, ningunha outra dieta equilibrada pode axudar.
Baixar o azucre no sangue de 15 a 20 unidades a un nivel normal só é posible cunha dieta baixa en carbohidratos. Se un diabético ten saltos de azucre, ningunha outra dieta equilibrada pode axudar.
Os indicadores de 20 unidades ou máis informan fundamentalmente do perigo que ameaza ao paciente se non se inicia un tratamento estrito. Despois de examinar e obter os resultados das probas, o médico prescribe medicamentos e alimentos dietéticos, que reducirán o azucre no sangue ata o nivel de 5,3-6,0 mmol / litro, o que é a norma para unha persoa sa, incluído un diabético.
Unha dieta baixa en carbohidratos mellorará as condicións do paciente para calquera tipo de diabetes mellitus, independentemente das complicacións que teña o paciente.
A normalización da afección obsérvase xa no segundo ou terceiro día despois dun cambio na dieta.
Isto, á súa vez, reduce o azucre no sangue de 15 e 20 unidades a un nivel máis baixo e evita o desenvolvemento de enfermidades secundarias que adoitan acompañar a diabetes.
Para diversificar a dieta, paga a pena empregar receitas especiais para preparar pratos que non só baixen o azucre no sangue, senón que melloren o estado dunha persoa con diabetes.
Causas do azucre no sangue
O azucre no sangue pode aumentar debido ao embarazo, estrés grave ou angustia psicolóxica, todo tipo de enfermidades secundarias. Un punto positivo, se o nivel de glicosa ascende a 15 ou 20 unidades, podemos considerar o feito de que este é un sinal para aumentar a atención sobre a saúde. Normalmente, o azucre no sangue aumenta se o paciente ten anormalidades no procesamento de hidratos de carbono.
Así, distínguense as principais razóns para o aumento da glicosa en sangue a 20 ou máis unidades:
- Nutrición inadecuada. Despois de comer, os niveis de azucre no sangue sempre son elevados, xa que neste momento existe un procesamento activo de alimentos.
- Falta de actividade física. Calquera exercicio ten un efecto beneficioso sobre o azucre no sangue.
- Aumento da emocionalidade. No momento dunha situación estresante ou fortes experiencias emocionais, pódense observar saltos de azucre.
- Malos hábitos. O alcol e o tabaquismo afectan negativamente o estado xeral do corpo e as lecturas de glicosa.
- Cambios hormonais. No período de síndrome premenstrual e menopausa en mulleres, os niveis de glicosa no sangue poden aumentar notablemente.
Incluír os motivos poden ser todo tipo de trastornos de saúde, que se dividen en función de que órgano está afectado.
- As enfermidades endocrinas debido á deterioración da produción de hormonas poden causar diabete, feocromocitoma, tirotoxicosis, enfermidade de Cushing. Neste caso, o nivel de azucre aumenta se a cantidade de hormona aumenta.
- As enfermidades pancreáticas, como a pancreatite e outro tipo de tumores, reducen a produción de insulina, o que leva a trastornos metabólicos.
- Tomar certos medicamentos tamén pode causar un aumento da glicosa no sangue. Estes medicamentos inclúen hormonas, diuréticos, anticonceptivos e esteroides.
- A enfermidade do fígado, onde se almacena a glicosa no glicóxeno, provoca un aumento do azucre no sangue debido a un mal funcionamento do órgano interno. Estas enfermidades inclúen cirrose, hepatite, tumores.
 Todo o que o paciente ten que facer se o azucre aumenta a 20 unidades ou máis é eliminar as causas da violación da condición humana.
Todo o que o paciente ten que facer se o azucre aumenta a 20 unidades ou máis é eliminar as causas da violación da condición humana.
Por suposto, un único caso de aumento dos niveis de glicosa a 15 e 20 unidades en persoas saudables non confirma a presenza de diabetes, pero neste caso todo debe facerse para que a situación non empeore.
Primeiro de todo, paga a pena revisar a túa dieta, facendo ximnasia regular. Neste caso, cada día tes que medir o azucre no sangue cun glucómetro para evitar que se repita a situación.
Glicosa no sangue
O azucre no sangue mídese normalmente nun estómago baleiro. Pódese realizar unha proba de sangue tanto na clínica do laboratorio como na casa mediante un glucómetro. É importante saber que os electrodomésticos se configuran con máis frecuencia para determinar os niveis de glicosa no plasma, mentres que no sangue, o indicador será inferior un 12 por cento.
Debe facer a análise varias veces se un estudo anterior mostrou niveis de azucre no sangue por riba das 20 unidades, mentres que ao paciente non se lle diagnosticou diabetes. Isto permitirá previr o desenvolvemento da enfermidade a tempo e eliminar todas as causas do trastorno.
Se un paciente ten glicosa elevada, o médico pode ordenar unha proba de tolerancia á glicosa para axudar a determinar a forma de prediabetes. Normalmente, tal análise prescríbese para excluír o desenvolvemento de diabetes no paciente e detectar unha violación da dixestibilidade do azucre.
A proba para a tolerancia á glicosa non está prescrita para todos, senón que a padecen persoas maiores de 40 anos, con sobrepeso e con risco de diabetes mellitus.
Para iso, o paciente pasa unha proba de sangue para o azucre nun estómago baleiro, despois do cal se lle ofrece a beber un vaso de glicosa diluída. Despois de dúas horas, tómase de novo unha proba de sangue.
Para a fiabilidade dos resultados obtidos, deben observarse as seguintes condicións:
- O período desde a última comida ata a análise debe pasar polo menos dez horas.
- Antes de doar sangue, non podes exercer un traballo físico activo e hai que excluír todas as cargas pesadas no corpo.
- É imposible cambiar drasticamente a dieta na véspera da análise.
- Intenta evitar o estrés e a ansiedade.
- Antes de vir á análise, recoméndase relaxarse e durmir ben.
- Despois de que a solución de glicosa estea borracha, non podes andar, fumar e comer.
 O deterioro da tolerancia á glicosa diagnostícase se a análise mostrou datos sobre un estómago baleiro aproximadamente 7 mmol / litro e despois de beber glicosa 7.8-11.1 mmol / litro. Se os indicadores son moito máis baixos, non te preocupes.
O deterioro da tolerancia á glicosa diagnostícase se a análise mostrou datos sobre un estómago baleiro aproximadamente 7 mmol / litro e despois de beber glicosa 7.8-11.1 mmol / litro. Se os indicadores son moito máis baixos, non te preocupes.
Para identificar a causa dun forte aumento do azucre no sangue, cómpre someterse a unha ecografía do páncreas e perdoar as probas de sangue das enzimas. Se segues as recomendacións dos médicos e segues unha dieta terapéutica, as lecturas de glicosa pronto se estabilizarán.
Ademais dos cambios no nivel de glicosa no sangue, o paciente pode presentar os seguintes síntomas:
- Micción frecuente
- Boca seca e sede constante,
- Fatiga, estado débil e letárgico,
- Aumento do ou, pola contra, diminución do apetito, mentres que o peso é drasticamente perdido ou gañado,
- O sistema inmunitario debilítase, mentres que as feridas do paciente curan mal,
- O paciente sente dores de cabeza frecuentes
- A visión está a diminuír gradualmente
- Obsérvase coceira na pel.
Tales síntomas indican un aumento do azucre no sangue e a necesidade de tomar medidas urxentes.
Suplementación dietética para glicosa alta
Para regular o azucre no sangue, existe unha dieta terapéutica especial que ten como obxectivo reducir o consumo de alimentos ricos en carbohidratos rápidos. Se o paciente ten un aumento do peso corporal, incluído un médico prescribe unha dieta baixa en calorías. Neste caso, é necesario repoñer a dieta con produtos que conteñan vitaminas e nutrientes.
 O menú diario debería incluír alimentos que conteñan a cantidade adecuada de proteínas, graxas e carbohidratos. Á hora de escoller pratos, primeiro debes centrarte na táboa de índices glicémicos que todos os diabéticos deberían ter. Pode desfacerse dos síntomas da diabetes só cunha dieta sa.
O menú diario debería incluír alimentos que conteñan a cantidade adecuada de proteínas, graxas e carbohidratos. Á hora de escoller pratos, primeiro debes centrarte na táboa de índices glicémicos que todos os diabéticos deberían ter. Pode desfacerse dos síntomas da diabetes só cunha dieta sa.
Con aumento de azucre, é necesario axustar a frecuencia de nutrición. Recoméndase comer a miúdo, pero en racións pequenas. Debería haber tres comidas principais e tres lanches ao día. Non obstante, só cómpre comer alimentos saudables, excluídos as patacas fritas, galletas e auga espumante, nocivas para a saúde.
A dieta principal debe incluír vexetais, froitas e alimentos proteicos. Tamén é importante controlar o equilibrio hídrico. Se o nivel de glicosa segue sendo alto, é necesario abandonar completamente o uso de pratos de repostería doce, afumados e graxos, bebidas alcohólicas. Tamén se recomenda excluír da dieta uvas, pasas e figos.
Acetona para a diabetes
A acetona na diabetes é un caso moi común, especialmente en pacientes que aínda non aprenderon a compensar adecuadamente a súa enfermidade por conta propia. Na maioría das veces, isto convértese nun signo precoz do desenvolvemento de cetoacidosis e un importante salto na glicosa.
- Por que aparece a acetona na diabetes?
- Que ameaza a ketonuria?
- Cando se considera a ketonuria unha condición normal?
- Como eliminar a acetona da orina?
Esta condición xa require hospitalización inmediata. Pero as cetonas na urina son tan perigosas como se pensan? En moitas situacións comúns, pódese observar o seu aspecto no fluído excretado, que na maioría dos casos indica cambios transitorios no metabolismo.
Por que aparece a acetona na diabetes?
Para unha mellor comprensión de toda a cascada de patoxénese do desenvolvemento deste síntoma, paga a pena entender o mecanismo do problema.
En primeiro lugar, debes saber que o nome xeral "corpos cetonas" inclúe tres substancias características que poden aparecer no sangue e secrecións do paciente:
- Ácido acetoacético (acetoacetato).
- Ácido beta-hidroxibutírico (β-hidroxibutirato).
- Acetona (propanona).
En segundo lugar, son todos os produtos do desglose de graxas e proteínas endóxenas.
As razóns para a súa aparición en fluídos biolóxicos son:
- Decompensación da diabetes.
- Dieta baixa en carbohidratos
- Vómitos e diarrea prolongados.
- Enfermidades infecciosas graves con síndrome de deshidratación.
- A fame
- Intoxicación química.
- Deshidratación.
- Sobrecalentamento.
Se falamos do metabolismo da glucosa prexudicado, un problema similar coa urina prodúcese en 2 condicións fundamentalmente diferentes:
- Hiperglicemia. Debido á deficiencia de insulina, o exceso de azucre non pode ser absorbido polas células do cerebro. Polo tanto, as graxas e as proteínas comezan a decaer coa formación de corpos cetonas. Cun aumento significativo no seu número, o fígado deixa de facer fronte á eliminación destas substancias e, superando a barreira renal, entran nos ouriños.
- Hipoglicemia. Neste caso, debido a unha sobredose da hormona ou só unha falta de glicosa nos alimentos, obsérvase un aumento dos niveis de acetona no corpo. A razón é a falta de substrato para a enerxía, para a produción do cal o corpo utiliza outras substancias.
Que ameaza a ketonuria?
A acetona só na diabetes non representa un grave perigo para o corpo. Simplemente indica que non hai suficiente insulina nin un exceso de azucre no sangue. Este estado non se pode chamar norma, pero a desviación está aínda moi lonxe. O principal é controlar o nivel de glicemia e someterse a un exame adicional cun endocrinólogo.
Unha grave complicación que se pode producir nun contexto dun aumento do número de cetonas na orina e logo no sangue, é a cetoacidosis. Caracterízase por un cambio do pH do soro cara ao lado ácido. Este estado indícase en valores de equilibrio ácido-base de ≤ 7.3.
Maniféstase por un complexo de síntomas:
- Debilidade xeral.
- Mareos
- Palillo da pel.
- Olor peculiar desde a boca.
Todo isto indica a acidificación do corpo e require unha terapia adecuada. Se non se lle proporciona ao paciente, as consecuencias da presenza de acetona na urina con diabetes poden ser graves. O máis perigoso é a formación activa de acidosis. O cerebro non recibe suficiente glicosa e os neurocitos "apáganse". Estes pacientes necesitan hospitalización inmediata na unidade de coidados intensivos para corrixir o nivel de pH.
Cando se considera a ketonuria unha condición normal?
Actualmente, a medicina moderna conta cunha ampla gama de medicamentos para deter a hiperglicemia e previr a acidosis. Un dos principais aspectos para manter un nivel normal de glicosa é a dieta.
Estase a debater activo sobre o alimento mellor: subcalórico (con restrición de todo tipo de hidratos de carbono) ou regular (minimizando só o azucre facilmente digerible). Na primeira opción, debido ao nivel de glicemia constantemente baixo, o corpo destrúe activamente as graxas endóxenas coa formación de acetona. Neste caso, trátase dunha condición normal.
Algúns endocrinólogos rexeitan a propia idea dun xeito de comer, pero a ausencia de consecuencias negativas e bos resultados terapéuticos fai pensar á comunidade en cambiar os enfoques clásicos da formación da dieta.
Como eliminar a acetona da orina?
Por si só, este síntoma non necesita medicación activa. Isto é certo só se se controla o nivel de azucre no soro e se observan todas as regras básicas do tratamento da enfermidade.

Para o tratamento de articulacións, os nosos lectores usaron con éxito DiabeNot. Vendo a popularidade deste produto, decidimos ofrecelo á súa atención.
Para eliminar a acetona das urinas na diabetes mellitus das seguintes formas:
- Aumenta a dose de insulina.
- Aumenta a inxestión de auga. A causa da acidosis é moitas veces a falta de humidade.
- Continúa / introducindo solucións de 0,9% de NaCl ou preparados de potasio e sodio para normalizar a composición de electrólitos do sangue.
En calquera caso, se se produce ketonuria, sempre debe consultar un médico para evitar o desenvolvemento de complicacións.
Coma contra a diabetes
Unha coma con risco de vida derivada dunha forte diminución da insulina é un coma diabético. Considérase unha complicación da diabetes e está provocada por un desequilibrio entre o azucre no sangue e os corpos cetónicos. É urxente tomar medidas para salvar o paciente.
- Que desencadea un coma diabético?
- Variedades de coma diabética
- Precoma da diabetes
- Coma signos de diabetes
- Cales son os síntomas do coma na diabetes?
- Que espera o paciente despois dun coma diabético?
- Coma diabética en nenos
- Atención de urxencia en coma diabética
- Tratamento da coma diabética
- Vídeo: coma de diabetes e primeiros auxilios
Que desencadea un coma diabético?
A violación do equilibrio carbohidratos e alcalinos pode causar intoxicación do corpo, así como de todo o sistema nervioso, resultando en coma. Como resultado disto, os corpos cetónicos comezan a acumularse no corpo, así como ácidos (beta-hidroxibutírico e acetoacético). Por mor disto prodúcese deshidratación de todo o corpo. Os corpos cetónicos afectan o centro respiratorio. O paciente comeza a padecer falta de aire, é difícil respirar.
A coma é debido ao metabolismo dos carbohidratos deteriorado. Con unha produción insuficiente de insulina no fígado, fórmase unha pequena cantidade de glicóxeno, o que conduce á acumulación de azucre no torrente sanguíneo e unha mala alimentación celular. Nos músculos, un produto intermedio fórmase en grandes cantidades: o ácido láctico. Os cambios no metabolismo dos carbohidratos conducen a violacións de todo tipo de metabolismo.
A medida que o glicóxeno se fai menos no fígado, a graxa do depósito mobilízase. Como resultado disto, non se queima completamente e os corpos cetonas, ácidos, acetona comezan a acumularse. O corpo perde moitos oligoelementos vitais. Neste caso, a concentración de sales nos líquidos diminúe, prodúcese a acidosis.
Hiperglicemia
Con niveis elevados de azucre no sangue, o paciente pode caer nun dos lombos seguintes:
- Hiperosmolar. Caracterízase por perturbación metabólica, a cantidade de azucre aumenta, a deshidratación prodúcese a nivel celular. Pero, a diferenza doutros tipos de coma, un diabético con coma hiperosmolar non cheira a acetona da súa boca. Esta complicación desenvólvese principalmente en persoas que teñen máis de 50 anos, pero ás veces ocorre en nenos menores de 2 anos se a nai está enferma de diabetes tipo 2.
- Lactacidemia. Aparece como resultado da glicólise anaerobia, cando non se usa glicosa, polo que o corpo quere obter enerxía para a súa vida. Así, os procesos comezan a darse, dando lugar á formación de elementos de descomposición ácidos que afectan negativamente o funcionamento do corazón e dos vasos sanguíneos. Os signos desta condición son vómitos severos súbitos, dor muscular ou apatía.
- Hiperglicémica (cetoacidótica). Tal coma é provocado pola ausencia ou o mal trato. O certo é que cunha dose insuficiente de insulina ou a súa ausencia, as células do corpo non absorben glicosa, polo que os tecidos comezan a "morir de fame". Isto desencadea procesos de compresión que descompoñen as graxas. Como resultado do metabolismo, aparecen ácidos graxos e corpos de cetonas, alimentando temporalmente ás células do cerebro. No futuro prodúcese unha acumulación de tales corpos e, como resultado, a cetoacidosis.
Hipoglicemia
Unha afección que se produce cunha forte diminución da concentración de azucre no sangue. É provocado por unha falta de alimentos ou unha sobredose de insulina e menos frecuentemente - axentes hipoglucémicos. Coma desenvólvese nun curto período de tempo. Un anaco de azucre ou unha pastilla de glicosa axudarán a evitar os malos efectos.
Precoma da diabetes
Normalmente o paciente non cae inmediatamente en coma, esta condición vai precedida de precoma. Esta é unha condición na que o paciente experimenta unha serie de desagradables agravamentos debido a perturbacións no sistema nervioso central. O paciente ten:
- letarxia
- indiferenza
- a aparición dun rubor na cara,
- estreitamento das pupilas
- confusión.
É moi importante que neste momento alguén estea co paciente e pida pronto unha ambulancia para que o precoma non se convirta en coma.
Coma signos de diabetes
O coma diabético non se produce de inmediato. Despois dun estado precoz, se non se toman medidas, a situación do paciente empeora, exprésanse os seguintes síntomas:
- sentimentos de debilidade
- somnolencia
- sede
- dor de cabeza
- náuseas e vómitos
- presión arterial baixa
- frecuencia cardíaca
- baixar a temperatura corporal.
Unha persoa pode perder a conciencia, os músculos e a pel se relaxan. A presión arterial segue baixando.
O signo máis sorprendente polo que pode determinar o inicio do coma é a presenza dun cheiro a acetona da boca. Unha coma pode durar unha duración ou durar varias horas, incluso días. Se non toma as medidas necesarias de axuda, o paciente perderá consciencia e morrerá.
Outro signo significativo é a completa indiferencia de todos os eventos. A conciencia escurece, pero ás veces ocorre a iluminación. Pero nun grao extremo, a conciencia pode apagarse completamente.
Cales son os síntomas do coma na diabetes?
O médico pode diagnosticar o inicio do coma diabético polos seguintes síntomas:
- pel seca e picazón,
- respiración azedo
- presión arterial baixa
- moi sedento
- debilidade xeral.
Se non toma medidas, a situación do paciente é complicada:
- vómitos faise frecuente, o que non trae alivio,
- peor dor abdominal
- ocorre diarrea
- a presión baixa
- determinado por taquicardia.
Con coma hiperglicémico, aparecen os seguintes síntomas:
- sensación de debilidade
- desexo constante de comer algo,
- suor
- tremendo por todo o corpo
- ansiedade e medo.
Podes obter máis información sobre o coma hiperglicémico aquí: http://diabet.biz/oslozhneniya/neotlozhnye/giperglikemicheskaya-koma.html.
Que espera o paciente despois dun coma diabético?
As consecuencias dun coma diabético poden identificarse cunha frase: todo o corpo está perturbado. Isto débese á fame constante das células, que está afectada por un aumento do nivel de glicosa no sangue.
A coma pode ser moi longa: de varias horas a varias semanas e incluso meses. As súas consecuencias son:
- coordinación prexudicada nos movementos,
- discurso incomprensible
- alteracións no traballo do corazón, riles,
- parálise das extremidades.
É moi importante proporcionar asistencia médica de emerxencia. Se a ambulancia chega no momento incorrecto, prodúcese edema cerebral.
Coma diabética en nenos
Moitas veces, os nenos pequenos non sempre son diagnosticados correctamente. O estado precompático confúrmase a miúdo coa presenza de infección, meninxite, enfermidades abdominais, vómitos acetonémicos. Neste contexto, xorde un coma, xa que o neno recibe un tratamento e asistencia completamente diferentes.
Nos nenos distínguense diferentes tipos de coma. A coma cetoacidótica máis común. Os pais teñen que estar atentos aos fillos, porque este tipo de coma non é difícil de diagnosticar. Os signos da enfermidade son:
- cheiro a acetona da boca,
- desexo constante de beber auga,
- micción frecuente
- diminución do apetito
- perda de peso
- pel seca.
O coma hiperlactatemático pode producirse nun neno nun contexto de que a rotura da glicosa se produce con osíxeno insuficiente, o que leva á acumulación de ácido láctico. Todos estes cambios bioquímicos levan aos seguintes síntomas:
- o neno se agita, ás veces é agresivo,
- escaseza de respiración
- molestias no corazón,
- músculos doloridos nos brazos e nas pernas.
É moi difícil determinar esta condición en nenos pequenos, especialmente en bebés, xa que non hai corpos cetónicos na orina.
Atención de urxencia en coma diabética
Pódense previr diferentes tipos de coma, e con coma para aliviar o estado do paciente. Para iso, ten que saber sobre a atención de emerxencia:
- Con coma cetoacidótico, adminístrase insulina. Normalmente, as pequenas doses adminístranse intramuscular nun principio, logo transfírense a grandes doses por vía intravenosa ou pinga a pinga. O paciente está hospitalizado na unidade de coidados intensivos.
- Con coma hipersmolar, hai unha loita simultánea coa deshidratación e o azucre elevado no sangue. Polo tanto, o cloruro sódico é administrado a pinga e a insulina é administrada por vía intravenosa ou intramuscular. Continúa o seguimento continuo do azucre no sangue e da osmolaridade no sangue. O paciente está colocado na unidade de coidados intensivos.
- Con coma hiperlactacidémico, introdúcese o bicarbonato sódico, tamén unha mestura de insulina e glicosa. Se se observa colapso, prescríbese poliglucina e hidrocortisona. Están hospitalizados na unidade de coidados intensivos.
Tratamento da coma diabética
Con coma diabético, é moi importante comezar o tratamento oportuno. Neste caso, os médicos poden recorrer ás seguintes medidas:
- A insulina adminístrase en pequenas doses, por vía intravenosa. Unha proba de sangue tómase do paciente cada 2-3 horas para a determinación de azucre e orina para a presenza de azucre e acetona nel. Se non se observa o efecto, continúa reintroducíndose así ata que o paciente recupere a conciencia e desaparezan todos os signos de coma.
- Para evitar unha sobredose de insulina, queimáronse os corpos cetonas, inxéctase glicosa unha hora despois da insulina. Ás veces, estas inxeccións con glicosa teñen que facerse ata 5 veces ao día.
- Para que non se produza o colapso vascular e para combater a acidosis, adminiséntase gota a sal con bicarbonato de gaseosa. Despois de 2 horas, comeza unha inxección intravenosa con cloruro sódico.
- Para que os procesos oxidativos se produzan máis rápido, permíteselle ao paciente inhalar osíxeno da almofada. Para as extremidades aplicar almofadas de calefacción.
- Para apoiar o corazón, inxéctanse inxeccións que conteñen cafeína e cânfora. O paciente prescríbelle vitaminas: B1, B2, ácido ascórbico.
- Despois de que o paciente salga de coma, recóllelle té doce, compota, Borjomi. Pouco a pouco, a dose de insulina comeza a diminuír, administrada cada 4 horas. A dieta do paciente diversifícase con novos produtos, aumentan os intervalos de tempo para tomar drogas.
- Prescríbense substancias liotrópicas, que se conteñen no porridge de avea e arroz, queixo escaso en graxa e bacallau. É necesario limitar o uso de alimentos graxos. A continuación, diríxese á dose inicial de insulina.
Choque e coma
Un paciente diabético pode experimentar choque de insulina e coma diabético.
Choque de insulina (crise de azucre) prodúcese cando o corpo do paciente ten demasiado pouco azucre ou moita insulina. Isto pode suceder se o paciente non come durante moito tempo ou experimentou sobrecargas físicas.
Como recoñecer Os síntomas do choque de insulina son a conciencia borrosa e a pugnacidade, mareos, sudoración profusa, pulso rápido, débil, pel sudorosa fría, calambres.
Que facer No primeiro signo de choque de insulina, o mellor é chamar inmediatamente a un médico. Se tes glucagón á túa disposición e sabes usalo, dálle unha inxección ao paciente. En caso contrario, dálle ao paciente doces, azucre puro, mel ou nata para o bolo. Podes dar ao paciente que beba zume de froita ou auga con azucre diluído nel (tres culleres de sopa por vaso).
Atención: se unha persoa está inconsciente, en ningún caso intente darlle algo para comer ou beber!
Se non sabes se a condición do paciente é causada por unha diabetes alta ou baixa en azucre, dálle azucre de todos os xeitos. O choque de insulina pode aforrar a vida dunha persoa. E se o choque é causado por niveis altos de azucre, entón a túa axuda non lle fará máis dano.
Coma diabético ocorre se o corpo ten demasiado azucre (glicosa) e non a hormona insulina suficiente secretada polo páncreas.
Como recoñecer O coma diabético ocorre lentamente e ás veces esta condición equivócase por intoxicación, porque o paciente desenvolve un trastorno de conciencia e desorientación. Outros síntomas inclúen somnolencia, sede grave, respiración rápida, pel seca e quente.
Que facer Con coma diabético, débese prestar axuda o máis rápido posible. Se está enfermo:
— inconscientelogo chamar inmediatamente a unha ambulancia. Verifique o pulso, escoite a respiración: se o pulso non é palpable e o paciente non respira, continúe cunha masaxe cardíaca indirecta. Se hai un pulso e o paciente está a respirar, proporciónalle acceso ao aire, colóquelo no lado esquerdo e vela.
— paciente conscientelogo dálle comida ou bebida que conteña azucre. Se despois de 15 minutos o paciente non se sente mellor, chame a unha ambulancia.
Recomendacións
Evitar o coma diabético e outras complicacións da diabetes só axudarán ao hábito a controlar atentamente a súa saúde.
Paga a pena avisar a todos os familiares e amigos que ten diabetes.
Ademais, recoméndase que incluso use xoias especiais que indiquen a súa enfermidade, polo que os estraños saberán que tes diabete e poden facer algo no momento adecuado.
Tamén paga a pena ter un subministro de glucagón na casa e adestrar aos teus seres queridos a cociñar e facer inxeccións de glucagón, segundo o libro médico "Medic's book".
Ao saír de casa, leva sempre con vostede carbohidratos de acción rápida.
Se estás a axudar a un paciente diabético, non teñas medo de dar moito azucre: os médicos corrixirán.
Por que aumenta o azucre no sangue?
As razóns para o aumento do azucre no sangue son moi diversas. Por exemplo, unha hiperglicemia temporal (detectada unha vez) pode ser causada por:
- Alimentación excesiva (especialmente o abuso de alimentos ricos en hidratos de carbono facilmente digeribles).
- Por estrés.
- Síndrome da dor.
- Gran perda de sangue.
Causas do azucre elevado no sangue
- A diabetes é unha das causas máis comúns
- alimentar excesivamente, o predominio de hidratos de carbono facilmente digeribles na dieta,
- situacións estresantes
- enfermidades infecciosas graves.
É bastante obvio que coa diabetes mellitus a hiperglucemia é de natureza prolongada e deixa unha pegada no estado de moitos órganos e sistemas, pero máis tarde isto. En primeiro lugar, veremos os signos que é posible sospeitar dun aumento da glicosa no sangue.
Hai unha dieta número 9, deseñada especialmente para persoas con azucre elevado. O seu obxectivo é normalizar a glicosa, obter nutrientes, vitaminas e minerais.
Con adhesión estrita, inmediatamente despois da detección da enfermidade, hai unha alta posibilidade de suspender o desenvolvemento da patoloxía. En nutrición, é necesario limitar a inxestión de alimentos cunha cantidade importante de carbohidratos.
Neste caso, reducirase a inxestión de glicosa e necesitará menos insulina. Haberá unha diminución do azucre no sangue, o que contribuirá ao funcionamento normal de todo o organismo.
Razóns para os saltos
O azucre no sangue dos homes determínase examinando sangue venoso ou capilar dun dedo. Para que o resultado de tal análise sexa fiable, requírese que transcorran polo menos 8 horas despois da última comida.
Recoméndase facer unha análise pola mañá cun estómago baleiro, antes de que non poida fumar e beber café, excluír o estrés emocional, cancelar o deporte.
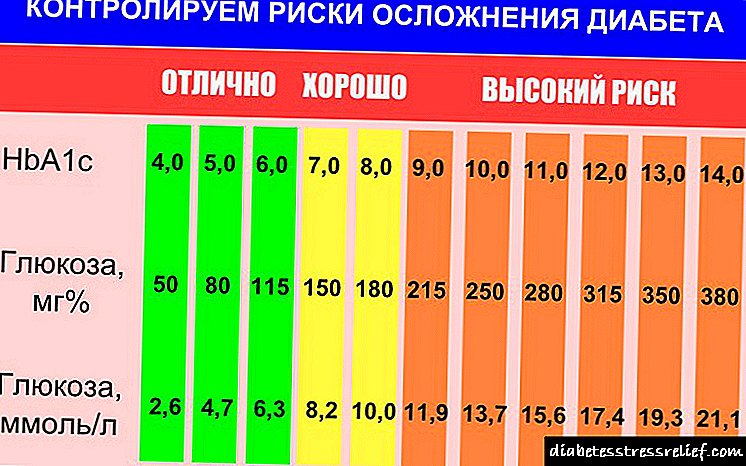
O nivel de azucre elevado no home diagnostícase con valores superiores a 5,85 mmol / L á idade de 14 a 60 anos, despois de 60 anos - 6,35 mmol / L.
- As razóns polas que aumenta o azucre son as seguintes:
- Interrupción do sistema dixestivo, especialmente do páncreas, por exemplo, pancreatite, tumores. Así como lesións no páncreas causadas por estrés mecánico.
- Herdanza. Se na familia alguén padecía alto azucre, é probable que herda esta condición por herdanza.
- Situacións que provocan estrés grave, ansiedade, malestar.
- O predominio de grandes cantidades de hidratos de carbono na dieta, especialmente os sinxelos que son facilmente dixeridos.
- Falta actividade física, estilo de vida sedentario, así como deportes intensos.
- Fumar e alcol.
- Trastornos endocrinos, nos que se desenvolven diversas enfermidades, por exemplo, a diabetes mellitus.
- Tomar medicamentos como diuréticos, anticonceptivos, varios medicamentos que inclúen hormonas.
- Enfermidades do fígado, por exemplo, oncoloxía, cirrosis.
- Durante algún tempo, o azucre pode aumentar nas seguintes condicións: dor severa, ataque con epilepsia, angina pectora, ataque cardíaco, lesión cerebral traumática, cirurxía dixestiva.
O aumento do azucre pode ser temporal, volvendo á normalidade despois de eliminar a causa. Se esta condición dura moito, entón tes que ver a un médico. Para coñecer o nivel de azucre, tes que ser probado regularmente.
Razóns fisiolóxicas
Os niveis de glicosa no sangue poden fluctuar debido a patoloxías de órganos internos e exposición a factores externos.
Entre as enfermidades somáticas o principal lugar é a diabetes. O azucre no sangue elevado é o principal síntoma desta enfermidade. Outra patoloxía que conduce a un aumento constante da glicosa é a obesidade. As enfermidades crónicas do fígado e dos riles tamén poden causar azucre no sangue.
Pode haber varias razóns de picos de azucre. As máis comúns son:
- desnutrición
- estrés
- enfermidades infecciosas, cuxa progresión perturba o traballo dos órganos internos,
- falta de actividade física.
Estas razóns provocan cambios nos indicadores incluso en persoas saudables. Para revelar que nunha persoa sa salta o azucre no sangue, é posible por azar. Normalmente, as carreiras non causan preocupación e pasan case asintomaticamente. Pero co paso do tempo, esa persoa desenvolverá diabetes.
O fracaso de seguir unha dieta e consumir grandes cantidades de hidratos de carbono rápidos, as graxas leva a que o páncreas necesite traballar duro e producir unha cantidade importante de insulina. Co tempo, a síntese hormonal pode diminuír e o paciente aumentará o azucre.
Co traballo sedentario e a ausencia de deporte na vida, aumenta a probabilidade de exceso de peso. Un nivel significativo de graxa visceral reduce a absorción de insulina polas células, polo que a concentración de glicosa pode aumentar.
En situacións de estrés, o corpo ralentiza o proceso de produción de insulina. Ao mesmo tempo, o glicóxeno comeza a liberarse do fígado. Isto en combinación leva a un aumento da cantidade de azucre no sangue.
Baixo a influencia destes factores pode desenvolverse a diabetes, un nivel constante de glicosa indicará isto.
Na enfermidade de tipo 1, as persistentes leves flutuacións nos niveis de glicosa son normais. O páncreas non pode afrontar: non produce insulina nin a produce en pequenas cantidades. Os diabéticos con T1DM deben inxectar regularmente insulina para compensar a diabetes.
Co segundo tipo de enfermidade, un aumento pode provocar estrés, unha violación da dieta, falta de actividade física e outros factores. Por que se salta o azucre pola diabetes tipo 2? A diminución é provocada por tales razóns:
- desenvolvemento da síndrome da dor persistente,
- lesións infecciosas nas que sube a temperatura,
- a aparición de queimaduras dolorosas,
- calambres
- epilepsia
- interrupcións hormonais no corpo
- problemas co sistema dixestivo.
Estas razóns provocan saltos de glicosa tanto en persoas sans como en diabéticos. Os pacientes con diabetes deben coñecer os signos de hipoglucemia e hiperglicemia para poder identificalos a tempo.
Non sempre se observa un aumento persistente da glicosa no sangue.
Ás veces o azucre aumenta coa medicación, as queimaduras, etc.
Tras a terminación do efecto do factor provocador, o nivel de glicemia volve á normalidade.
Pódese observar un aumento a curto prazo do azucre con esforzo físico excesivo, estrés grave, síndrome da dor prolongada, enfermidades bacterianas e virais, alta temperatura corporal. Considere as causas máis comúns.
Recepción e efecto das drogas
Os seguintes grupos de fármacos poden causar hiperglicemia:
- diuréticos do grupo tiazídico. Por exemplo, indapamida,
- bloqueadores beta empregados para tratar trastornos cardiovasculares. En particular, o Carvedilol e o Nebivolol,
- glucocorticoides. Pode aumentar drasticamente o azucre no plasma
- pastillas hormonais
- anticonceptivos orais
- algunhas substancias psicotrópicas
- antiinflamatorios esteroides. Isto é especialmente certo para a prednisolona. O uso a longo prazo leva á diabetes esteroide.
Os factores de risco que poden causar un aumento do azucre inclúen:
- predisposición xenética
- mala alimentación (especialmente o uso dun gran número de produtos de panadaría e doces),
- uso irracional de drogas
- malos hábitos (especialmente o abuso de alcol),
- perda de sangue pesada,
- deficiencia de vitaminas no corpo (especialmente B1 e C)
- exercicio excesivo
- intoxicación por monóxido de carbono,
- frecuentes situacións estresantes.
Co desenvolvemento da diabetes gestacional nas primeiras etapas do embarazo, existe o risco de patoloxías fetales, incluídas as graves.
Diabetes mellitus en nenos
A enfermidade nos nenos se manifesta nunha forma grave de diabetes mellitus tipo 1. Se aparecen signos dunha enfermidade, inmediatamente debe visitar a un médico e facer probas de azucre no sangue.
Nos nenos, esta enfermidade é asintomática durante un longo período, polo que o diagnóstico faise incluso cunha forma severa do seu desenvolvemento. Neste momento, hai danos nos vasos dos ollos, as membranas mucosas da cavidade oral, o sistema nervioso, a pel e, ás veces, prodúcese un coma.
Os síntomas do azucre no sangue en nenos son os mesmos que nos adultos:
- boca seca constante, sede extrema,
- fatiga
- fame constante
- micción excesiva e frecuente,
- perda de peso con bo apetito
Sinais de alto nivel
Existen certos síntomas que indican un nivel elevado de azucre no sangue.
Entre eles están:
- Micción frecuente (isto aumenta a cantidade de ouriña)
- Unha sensación constante de sede, incluso de noite (isto tamén se aplica á boca seca)
- Fatiga constante, debilidade, letarxia,
- Sentir náuseas, que raramente provoca vómitos,
- Cefaleas frecuentes e prolongadas
- Problemas de peso.
- Poucas veces, a visión pode deteriorarse con baixo azucre no sangue.
1. O principal síntoma é a sede constante.
Debido á alta cantidade de azucre no sangue, unha persoa quere beber constantemente. A glicosa atrae auga de órganos e tecidos periféricos.
Cun aumento da glicosa no sangue por encima dos 10 mmol / l (limiar renal), comeza a excretarse nos ouriños, levando consigo moléculas de auga. Como resultado, micción frecuente, deshidratación.
Por suposto, o organismo tenta compensar a perda de auga por bebidas pesadas.
2. Boca seca.
Este síntoma está asociado a unha perda de líquido excesiva.
3. Cefalea.
A falta de glicosa no corpo provoca trastornos neurolóxicos, autonómicos e metabólicos. Normalmente aparecen cando o nivel baixa a 3 mmol / L. Se a súa concentración baixa a 2,3, o paciente caerá en coma hipoglucémico.
Os signos dunha caída na concentración de glicosa inclúen:
- dores de cabeza
- preocupación
- tremor de man
- suor
- sensación de molestia
- fame constante
- nerviosismo
- taquicardia
- tremores musculares
- pulsación na cabeza e na periferia
- mareos
- baixar a presión arterial
- perda de sensación nalgunhas áreas,
- perda parcial de actividade motora.
A hipoglicemia pode desenvolverse debido a:
- esforzo físico intenso,
- tomar certos medicamentos (antibióticos contra a tetraciclina, vitamina B6, anabolicos, sulfonamidas, suplementos de calcio),
- beber alcol.
Se a hipoglucemia non se recoñece a tempo e non se toman as medidas necesarias, o paciente caerá en coma. Os pacientes non teñen moito tempo, con esta patoloxía, a xente perde a conciencia bastante rápido. As células cerebrais deixan de recibir enerxía e comezan os trastornos neurolóxicos.
Os principais síntomas da hiperglicemia
O principal síntoma dun aumento do azucre no sangue é a sede e a fame intensas. Cun alto nivel de glicosa, comeza o traballo activo dos riles, o que leva á eliminación de fluído e, como resultado, á deshidratación do corpo. Neste caso, obsérvanse micción frecuente e sede constante.

A fame desenvólvese debido á insuficiencia de insulina, que procesa os carbohidratos en glicosa. Debido ao aumento do apetito, comeza un aumento do peso corporal. Polo tanto, un forte aumento de peso tamén pode ser un síntoma dun aumento do azucre no sangue.
Os principais signos dun aumento a longo prazo do azucre:
- sede constante (mesmo ao beber gran cantidade de líquido), a incapacidade de sacalo completamente,
- mucosas secas da cavidade oral,
- micción frecuente, aumento da produción de urina, micción nocturna,
- diminución da agudeza visual,
- coceira na pel
- debilidade, fatiga,
- irritabilidade
- arritmia,
- falta de respiración
- perda de peso sen causas (incluso cunha alimentación adecuada),
- cheiro a acetona da boca.
Ademais, os pacientes con hiperglicemia quéixanse de adormecemento dos beizos, adormecemento e arrefriamento dos extremos superior e / ou inferior, dores de cabeza debilitantes razoables, náuseas, estreñimiento ou diarrea frecuentes, mareos, calafríos, moscas parpadeantes ante os ollos, susceptibilidade a enfermidades infecciosas.
En homes con elevado azucre, non son raras as disfuncións sexuais e a inflamación do prepucio.
Estes signos permiten sospeitar de hiperglicemia, pero o diagnóstico final establécese despois do exame.
A glicosa alta no sangue caracterízase polos seguintes síntomas:
- sede constante
- boca seca, incluso pola noite,
- perda súbita ou aumento de peso,
- necesidade de micción frecuente
- fatiga crónica
- dores de cabeza
- derme seca e mucosas,
- discapacidade visual
- arritmia do corazón,
- debilitamento do sistema inmunitario,
- curación de feridas pobres
- respiración ruidosa.
Diagnósticos
Ademais da determinación en laboratorio da concentración de glicosa no sangue, se se sospeita dun estado patolóxico, realízase unha proba de tolerancia á glicosa (proba de tolerancia á glicosa). Durante este estudo, mídese o nivel de glicosa no sangue en xaxún, entón o paciente toma a glicosa disolta na auga.
Despois realízanse varias medicións consecutivas cun intervalo de 30 minutos. Normalmente, a concentración de glicosa dúas horas despois da carga de glicosa non supera os 7,8 mmol / L.
A un nivel de glicosa de 7,8-11,0 mmol / L, o resultado considérase unha violación da tolerancia á glicosa e a diabetes é diagnosticada a maiores taxas.
Para evitar a distorsión dos resultados da proba, recoméndase cumprir certas regras para a súa preparación:
- debe tomarse sangue cun estómago baleiro, a última comida non debe ser máis tarde de 10 horas antes do estudo,
- un día antes do estudo, debes abandonar o deporte, excluír o esforzo físico pesado,
- non debes cambiar a dieta normal en vésperas do estudo
- evitar situacións estresantes antes de facer a proba,
- durmir ben antes do estudo.
Se se sospeita hiperglicemia, os pacientes reciben unha proba xeral de sangue e urina (coa identificación de corpos cetonas), probas para a determinación de péptido C, hemoglobina glicosilada, anticorpos para células β pancreáticas.
Con niveis elevados de azucre a longo prazo, recoméndase avaliar a función do corazón, do fígado e dos riles (ECG, ecografía, etc.).
A fin de excluír as complicacións que se desenvolven no fondo da hiperglicemia, o paciente, segundo as indicacións, é remitido para consulta a un endocrinólogo, oftalmólogo, urólogo ou xinecólogo, cardiólogo, neurólogo.
Proba de glucosa
Realízase unha proba de sangue para detectar a concentración de glicóxeno. Tómase unha mostra de plasma do dedo. O exame realízase nun estómago baleiro.
O indicador normal varía de 3,3 a 5,5 mmol / L.
Ás veces fan un perfil glicémico, unha proba de carga de glicosa, unha curva de azucre.
Primeiro de todo, o tratamento prescríbese para baixar o azucre no sangue. A diabetes é tratada con medicación.
O primeiro tipo desta enfermidade é tratada:
- Insulina, alimentación e dieta adecuadas.
- A insulina úsase ao longo da vida como inxección.
- A dose e as drogas son prescritas polo médico que asiste, que controla o estado do paciente.
O segundo tipo de diabetes é tratado:
- Con pílulas que baixan o azucre no sangue.
Se hai tendencia a saltos nos niveis de glicosa, ten sentido mercar un contador de glicosa no sangue. Para os diabéticos, este aparello é unha obriga.
Debe inmediatamente consultar a un médico en canto se observe un aumento do azucre no sangue. Os síntomas e o tratamento son especificados por un especialista. Ademais, realízanse tales análises:
- proba estándar de azucre no sangue ou no plasma,
- proba de tolerancia á glicosa
- exame de sangue para hemoglobina glicada.
Outros métodos para reducir os indicadores están seleccionados individualmente.
Primeiros auxilios e terapia
As persoas con diabetes son moi difíciles na vida cotiá. En calquera momento, os niveis de glicosa poden chegar a ser críticos. Neste caso, os primeiros auxilios deberían consistir en baixar o seu nivel por baixo dos 11,5 mmol / l.
Unha inxección especial de insulina axudará rapidamente a baixar o azucre no sangue. Adicionalmente, o paciente debe ir provisto dunha abundante bebida. É mellor usar auga mineral sen gas coa adición de refresco. Isto axudará a normalizar o equilibrio hídrico e a eliminar as toxinas do corpo.
Ás persoas con hiperglicemia prescríbense medicamentos para reducir o azucre no sangue. En diabete, a inxección de insulina é unha obriga. Sen dose de insulina, o corpo non é capaz de procesar o azucre correctamente, e unha persoa pode caer en coma. Tamén se prescriben vitaminas para manter un corpo debilitado.
A condición previa é unha dieta. O menú debería estar composto por alimentos cun baixo índice glicémico.
Importante: paga a pena considerar que o método de preparación e a combinación de diferentes produtos tamén poden cambiar o índice glicémico.
Da dieta cómpre excluír alimentos que aumenten de xeito significativo o azucre no sangue. O que aumenta a glicosa:
- azucre e edulcorantes,
- doces
- produtos de fariña, especialmente bollos,
- queixos
- picles e encurtidos,
- graxa e carne graxa,
- carnes e embutidos
- arroz
- patacas
- sopas ricas
- produtos semi-acabados
- comida rápida
- refrescos doces e zumes envasados.
Crea un menú diario dos seguintes produtos:
- té verde
- leite sen graxa
- ovos con moderación,
- galiña
- fígado
- peixe e marisco,
- fabas
- lentellas
- trigo mouro
- ensaladas e espinacas,
- cogomelos
- vexetais
- cítricos
- froitos con moderación, agás bananas e uvas.
Dado que é difícil baixar rapidamente o azucre no sangue sen drogas, unha dieta debe estar presente durante polo menos un mes. No futuro, debes protexerte de produtos nocivos e controlar o nivel de glicosa.
Remedios populares
Na medicina popular, hai tamén moitas formas de reducir o azucre no sangue. A maioría das receitas baséanse no uso de preparacións a base de plantas. Algunhas plantas poden estimular a produción de insulina e eliminar o exceso de glicosa, así como ter un efecto sintomático sobre o corpo. Podes mercar unha tarifa similar en calquera farmacia ou prepararse.
Unha nutrición adecuada pode estabilizar os niveis de azucre. Evite a comida lixo e coidado co índice glicémico, que indica que alimentos están estrictamente prohibidos.
Terapia para o azucre no sangue
Que facer se o exame revelou un alto nivel de glicosa no sangue, só os especialistas deciden. Os endocrinólogos están implicados no tratamento da diabetes.

A terapia para un alto contido de azucre é eliminar a causa desta afección.Na maioría dos casos, tras o tratamento de patoloxías concomitantes, o valor da glicosa volve á normalidade.
Se se diagnosticou diabete, entón con tipo I, prescríbense inxeccións de insulina, coa II - administración oral de medicamentos para o azucre.
Ten unha dieta especial unha corrección de glicosa no sangue. Inclúe tal cousa como unha unidade de pan, que corresponde a 10 g de hidratos de carbono. Hai mesas especiais deseñadas para diabéticos. Describen a correspondencia de produtos básicos e unidades de pan.
Doce, azucre, pan branco e produtos de fariña, algúns cereais están excluídos da dieta. Neste caso, a dieta debe ser equilibrada e conter os oligoelementos e os ácidos graxos necesarios. Prohíbese carne e peixe graxos, produtos afumados, leite, froitas doces e bagas.
É recomendable comer fraccionadamente, por racións pequenas. Debería haber 5-6 comidas ao día. Así os hidratos son absorbidos mellor, o que afecta positivamente as flutuacións de glicosa.
Con niveis elevados de azucre, o benestar xeral empeora. A glicosa non se absorbe, polo tanto, diminúe a enerxía necesaria para o funcionamento normal do corpo.
Que tomar dos remedios populares?
Cando se atopa un aumento do azucre no sangue nunha persoa, coñécense todos os motivos para iso, como se debe tratar os remedios populares? Se o nivel de glicosa do paciente é minimizado, entón para complementar o tratamento principal, o terapeuta recomendará o uso de diferentes herbas.
As bebidas de herbas de té son capaces de baixar o azucre. Té adecuado de follas de arándano, hibisco, salvia.
Para tratar o azucre elevado no sangue, necesitas receitas para saber tratar na casa.
Receitas de medicina tradicional
- tomará 45-50 g de follas de arándano secas, un par de vainas de faba seca, 17-20 g de linaza. Despeje auga fervendo sobre un volume de 1000 ml. Deixar por 4,45-5 horas, envolver con coidado. A continuación, verter a infusión preparada nun recipiente de vidro, beber medio vaso durante media hora antes de comer, ata 3 veces ao día. Tire un par de semanas, logo un descanso de 2 semanas, repita o curso de novo,
- tome 47-50 g de trigo e a mesma cantidade de avea, 19-20 g de palla do arroz, despeje 1000 ml de auga fervendo. A continuación, deixe ferver durante 14-15 minutos, sen máis. Despois tes que esperar ata 2,5 ou 3 horas e drenar o caldo preparado. Gardar nun lugar fresco. Beba 13-15 minutos antes de comer medio vaso durante unha semana. Durante un par de semanas é necesaria unha pausa, despois da que se pode repetir a recepción da droga
- vertéronse unha ducia de follas de loureiro 295-300 ml de auga fervendo, despois dun día necesitas decantalo. Tome 48-50 ml durante media hora antes de comer durante 14 días,
- Córtanse 3 culleres de sopa de bidueiro con 500 ml de auga fervendo. É necesario insistir non máis que 6 horas. Esta infusión é necesaria para beber ao día. Despois de 1,5-2 semanas, o nivel de glicosa baixará.
As consecuencias do azucre elevado no sangue
O principal perigo con aumento de azucre no sangue é o dano aos vasos sanguíneos que alimentan órganos e tecidos. Primeiro de todo, afectan os ollos, os riles e as extremidades.
En caso de desnutrición da retina, comeza o seu desprendemento. No futuro, a atrofia do nervio óptico desenvólvese. A falta do tratamento necesario, así como no caso da diabetes grave, diagnostícase o glaucoma. Nalgúns casos, o desenvolvemento da cegueira completa é posible.
Cun alto contido en azucre no sangue, os vasos dos riles están feridos, a integridade dos seus capilares é virada. A eliminación do fluído do corpo é difícil, aparece inchazo. No caso dun curso intenso do proceso coa urina, non só se excretan os produtos de refugallo da actividade vital do corpo, senón tamén as proteínas que precisa, que poden causar insuficiencia renal.
Con danos nos vasos das extremidades inferiores, a nutrición dos tecidos é perturbada, o que leva ao desenvolvemento de úlceras non curativas, e no futuro - necrose e gangrena. En casos graves, a amputación das extremidades realízase para evitar a propagación do proceso patolóxico por todo o corpo.
Tratamento e prevención
Para evitar o desenvolvemento da hiperglicemia, os pacientes con diabetes non dependente da insulina deben seguir unha dieta, comprobar regularmente os niveis de glicosa no sangue e tomar medicamentos que reducen a glicosa en tempo e forma.
Para as persoas que padecen o primeiro tipo de diabetes, é importante contar as unidades de pan no alimento que comen, non esquezas a próxima dose de insulina e manteña de novo o nivel de glicosa baixo control coa axuda dun glucómetro.
Todas as outras persoas poden manter o nivel normal de azucre no corpo a través dunha nutrición adecuada, actividade física e coidados de saúde en xeral.
Índice • Causas e síntomas • Dieta para alta en azucre • Diagnósticos • Remedios populares • Como baixar azucre • Complicacións con alto contido de azucre
Unha condición na que aumenta o azucre no sangue chámase hiperglicemia. Os valores normais de glicosa deben ser de 3,3-5,5 mmol / L, segundo o método de determinación.
O nivel de azucre é unha constante biolóxica importante (os indicadores do ambiente interno do corpo, forman procesos fisiolóxicos normais que se producen en sistemas, órganos), que poden cambiar por moitas razóns, provocando a aparición de síntomas de alto nivel de azucre.
Causas do azucre no sangue
| Factores para o aumento da glicosa | Factores para un incremento temporal do azucre |
|
|
Nutrición equilibrada adecuada
É necesario limitar os carbohidratos de absorción rápida na dieta. Estes inclúen a glicosa e a sacarosa, que se descompoñen no tracto gastrointestinal en glicosa e frutosa. Atópanse en gran cantidade en todos os doces, e especialmente moito azucre nas bebidas carbonatadas doces. Estes carbohidratos son absorbidos rapidamente polos alimentos no torrente sanguíneo, o que proporciona un aumento rápido e persistente no azucre no sangue.
O nivel de glicosa aumenta en presenza de factores predispoñentes e un estilo de vida inadecuado. Para evitar o desenvolvemento dunha condición patolóxica, hai que seguir algunhas medidas preventivas.
En presenza de exceso de peso corporal, indícase unha dieta baixa en calorías, xa que a obesidade é un dos factores de risco para aumentar o azucre no sangue.
A nutrición debe ser equilibrada, satisfacendo a necesidade do micronutriente do organismo. Están completamente excluídos os alimentos de comida rápida, doces e bebidas carbonatadas. O sal, o azucre e as graxas animais minimízanse. Para as bebidas, é mellor dar preferencia aos tés de herbas e aos zumes legais.
Un estilo de vida saudable é de gran importancia. Recoméndase abandonar por completo os malos hábitos. Un aumento provocador do azucre no sangue adoita fumar.
É necesario exercicio moderado. Nadar, camiñar, realizar exercicios sinxelos mellora a circulación sanguínea, o que mellora a nutrición de tecidos e órganos.
O cumprimento destas simples regras axudará a evitar un aumento dos niveis de glicosa no sangue e a manter unha boa saúde durante moito tempo.
A glicosa alta no sangue é unha enfermidade que ten un efecto negativo sobre todo o corpo. Pero pódese previr se segues as simples regras de prevención:
- Nutrición adecuada. Debes reducir o contido calórico dos alimentos e eliminar do menú alimentos que aumenten o azucre no sangue. A dieta debe consistir nunha cantidade suficiente de proteínas e hidratos de carbono complexos. É necesario aumentar o consumo de alimentos vexetais e facer os alimentos fraccionados.
- Exercicio diario. Ten un efecto beneficioso no metabolismo, contribúe á perda de peso. Os médicos recomendan camiñar, bailar, nadar, andar en bicicleta e xogar ao fútbol máis.
- Manter a tranquilidade. Evite situacións estresantes sempre que sexa posible, comuníquese máis cos amigos, pase tempo ao aire libre no teu tempo libre e dedique ao teu hobby favorito.
- Sono saudable e completo. A violación do sono nocturno leva a que a produción da súa propia insulina sexa reducida.
- Rexeitamento das adiccións. Non se permite fumar nin abuso de alcol.
É importante non esquecer usar periodicamente multivitaminas e minerais, porque son importantes para o metabolismo. Todas as persoas teñen que someterse a un exame médico cada ano e examinar o sangue para o contido de azucre. E para aqueles que están en risco e teñen signos de azucre no sangue - unha vez cada seis meses. A prevención é o mellor xeito de previr a enfermidade.
Dieta para hiperglucemia
A dieta con azucre elevado no sangue prescríbea individualmente o médico:
- A dieta consiste en alimentos que reducen a inxestión de carbohidratos rápidos.
- Se o paciente ten sobrepeso, entón prescríbelle unha dieta baixa en calorías.
- Pero ao mesmo tempo, a comida debería fortalecer, con moita fibra.
- No menú diario deben estar proteínas, graxas e carbohidratos.
- Só unha dieta axuda a reducir a incidencia de diabetes.
- Con un aumento do azucre, cómpre comer a miúdo, pero en pequenas porcións.
- Asegúrate de facer un lanche entre as comidas principais.
- A taxa de calorías diaria determínase tendo en conta a actividade física dunha persoa e o peso.
A comida debe dividirse en varios enfoques ao día. A dieta significa reducir o consumo de hidratos de carbono rápidos. A dieta diaria debería incluír proteínas, graxas e hidratos de carbono de longa dixestión. Calquera comida rápida e auga espumante doce deberá ser eliminada por completo.
O consumo de produtos que conteñen azucre está limitado no caso dunha forma leve da enfermidade, e en casos graves está completamente excluído.
Os alimentos graxos tampouco son recomendables para diabéticos. Non se poden permitir ao paciente máis de 40 gramos de graxa ao día.
Os alimentos que teñen graxas e hidratos de carbono rápidos, como o chocolate, as tortas, son inaceptables para a diabetes.
A detección e diagnóstico puntuais de glucosa elevada axudarán a controlar todos os procesos do corpo, evitando complicacións.
Sobre o que non podes comer con azucre elevado no sangue, lea máis aquí.
Este artigo describe en detalle a dieta - táboa número 9 para diabéticos tipo 2.
A principal forma de normalizar a glicosa no sangue é facer dieta. A cantidade de calorías consumidas calcúlase dependendo do físico e da actividade física.
A nutrición fraccional móstrase: comer 5-6 veces ao día en pequenas porcións a intervalos regulares. Ademais de baixar os niveis de azucre, o obxectivo da terapia dietética é normalizar o peso.
Ao aumentar o peso corporal, a inxestión de calorías diaria debe reducirse en 250-300 kcal a partir do consumo diario recomendado para unha idade e estilo de vida dados.
A base da dieta é a proteína vexetal, só se permiten produtos que conteñan hidratos de carbono aqueles que teñan un índice glicémico baixo. Recomendado:
- vexetais en forma crúa e tratada térmicamente (as verduras frescas deben consumirse a diario; a súa porcentaxe debe ser como mínimo do 20% de todas as verduras),
- carne magra, prace, peixe, marisco,
- ovos (non máis que dous ao día),
- lácteos e produtos lácteos naturais
- cereais (trigo mouro, millo, cebada, cebada perla, fariña de avea),
- pastelería sen levadura, gran integral, centeo,
- faba
- bagas, froitas, así como zumes frescos deles,
- café natural negro, té negro, verde, branco, compotas de herbas, sen azucre, bebidas de froitas,
- algúns doces (pastilla, marshmallows, mermelada, unha pequena cantidade de mel, chocolate escuro),
- aceites vexetais.
Con hiperglicemia, recoméndase consumir polo menos 1,5-2 litros de auga ao día.
Incluso media hora de exercicios de fisioterapia ao día contribúen á normalización do azucre no sangue. Entre outras cousas, a actividade física regular refírese a medidas para evitar o desenvolvemento de diabetes tipo 2.
Produtos de repostería excluídos da dieta, excepto pastelería, pastelería de manteiga e sopa, arroz, sêmola, embutidos, touciño, xamón, caldos ricos de carne, produtos graxos, afumados e en conserva, pastas, salsas graxas e picantes, comida rápida , lanches.
O azucre debe ser descartado se é difícil facelo de inmediato, déixase unha pequena cantidade, reducíndose gradualmente ata eliminar completamente da dieta. Tamén está prohibido o alcol, coa excepción dunha pequena cantidade (1-2 vasos) de viño tinto natural seco 1-3 veces por semana.
Vídeo: coma de diabetes e primeiros auxilios
O experto falará sobre os tipos, síntomas, causas, consecuencias dun coma diabético:
Os síntomas e primeiros auxilios para hiperglucemia e hipoglucemia pódense atopar no vídeo:
Debe ter coidado con relación a un paciente con diabetes. Tome todo tipo de tratamento prescrito polo seu médico, siga todas as instrucións e recomendacións, non o ignore. Asegúrese de seguir unha dieta. Prevén o coma e sobre todo o coma.