Como evitar a gangrena na diabetes con remedios populares
Unha das enfermidades cirúrxicas máis graves é a gangrena. Trátase dunha necrose dos tecidos, que adoita ir acompañada dun cambio na súa cor cara a negro / gris terrestre. Con tratamento intempestivo de gangrena ou infección extensa, o 34% dos pacientes morre e o 62% permanecen inhabilitados. Para reducir o risco de tales resultados, debes coñecer os primeiros signos da enfermidade e, se son detectados, consulte inmediatamente a un médico.
Cómpre sinalar que a gangrena pode ocorrer nas extremidades (pernas ou mans), no tronco, na cara e nalgúns órganos internos (pulmóns, intestinos, apéndice, etc.). Diferentes partes do corpo caracterízanse por diferentes tipos de gangrena e os seus síntomas. Isto hai que distinguilo, xa que as tácticas de tratamento e o prognóstico dependen substancialmente disto.
Clasificación
Dependendo do tipo de dano nos tecidos, é habitual distinguir catro tipos de gangrena:
- A seca é a forma máis favorable da enfermidade, na que o proceso non se estende aos tecidos circundantes, senón que permanece dentro da parte afectada (dedo, perna inferior, antebrazo, etc.). Neste caso, o órgano ten o aspecto de "momificado" - é denso, sen humidade, algo engurrado,
- Húmido: un tipo de gangrena con pronunciados procesos de caries. A zona afectada suaviza, incha debido ao edema e adquire un olor putrefactor,
- Gas (sinónimo de infección anaeróbica / sen aire): a pesar de que é un tipo de gangrena húmida, está illado de forma separada. Desenvólvese só en presenza de certos microbios (clostridia). É o paciente máis grave, xa que se espalla a través de tecidos sans e produce unha intoxicación grave (envelenamento por toxinas) do corpo,
- Úlcera a presión: gangrena de tecidos brandos (tecido subcutáneo e a propia pel), que se produce debido á presión constante sobre unha zona. Por regra xeral, ocorre en pacientes que non cambian a posición do corpo varias veces ao día.
En nenos con deficiencia inmune (despois da infección, no fondo doutra enfermidade, con VIH conxénito) distínguese o quinto tipo de gangrena - "noma". Esta é unha forma de gangrena mollada, na que se produce a necrose dos tecidos faciais: beizos, meixelas, encías, tecido graxo. Por regra xeral, é fatal.
Cada tipo desta patoloxía ten as súas propias causas. Coñecelos, pode evitar o desenvolvemento ou sospeitar da enfermidade en tempo e forma.
En contra da crenza popular, a gangrena pode producirse non só despois de feridas de pistola ou doutras lesións nos membros. Tamén se pode observar durante a obstrución ("bloqueo") por coágulos ou placas de sangue de diversos vasos, danos nos nervios das extremidades, no resultado dalgunhas infeccións, etc. Determinada a causa a tempo, pódese asumir a forma da enfermidade e elixir o tratamento óptimo.
| Ver | Causas máis comúns | Que órganos son máis frecuentemente afectados? |
| Seco |
|
|
| Mollado |
| Órganos internos:
Extremidades (a miúdo pés). |
| Gas (sinónimos: infección anaeróbica, sen aire ou por gas) | Músculos, tecido subcutáneo e pel en calquera parte do corpo. Por regra xeral, a enfermidade comeza a estenderse desde os brazos ou as pernas. | |
| Presión | Para o desenvolvemento dunha cama completa, son suficientes 60-70 horas de presión sobre o tecido. Un gran perigo da súa formación é os pacientes coas seguintes patoloxías:
| Tecidos brandos no sacro, columna vertebral, articulacións da cadeira, omoplatos. |
| Noma | Esta forma de gangrena desenvólvese principalmente en nenos debilitados por infección. Por regra xeral, son o sarampelo, a meninxite ou a rubéola. | Tecidos de meixelas, beizos, enxivas e espazos celulares profundos da cara. |
Ao facer un diagnóstico, tamén se deben ter en conta os síntomas da gangrena que se queixa do paciente. Están determinados pola forma da enfermidade e axudan a navegar durante o diagnóstico inicial.
Dependendo do tipo de gangrena, poden predominar síntomas locais (cambios na extremidade) ou signos de embriaguez (temperatura, debilidade, conciencia deteriorada, etc.). A capacidade de varias formas para estenderse aos tecidos circundantes tamén é significativamente diferente. Estes puntos deben considerarse á hora de escoller un tratamento e a súa velocidade, xa que nalgúns casos, un atraso de varias horas pode levar á morte.
Síntomas de gangrena seca
Dado que esta forma se desenvolve debido á desnutrición do brazo ou da perna, en primeiro lugar, hai signos de falla circulatoria. Estes inclúen:
- Sensacións de "rastrexo rastrexo", "formigueo" na extremidade afectada ou parte dela (dedos, pé / man, antebrazo / perna inferior, etc.). Quizais a aparición de dores de natureza aguda, que se debiliten en repouso,
- Debilidade na extremidade. Por regra xeral, maniféstase baixo carga (un longo paseo, correr, subir as escaleiras - para as pernas, a empuñadura do pulso, levar obxectos pesados - para as mans),
- Pallor e arrefriamento da zona da pel onde falta un fluxo de sangue arterial,
- A gangrena das extremidades inferiores é frecuentemente precedida por claudicación "intermitente".
Como determinar a falta de abastecemento de sangue? Para iso, basta con coñecer algunhas técnicas sinxelas para extremidades:
- Levante os brazos por riba da cabeza e inclina as mans alternativamente. Se a patencia das arterias é prexudicada, palidez e debilidade nas extremidades, aparecerá unha sensación de "rastrexo de rastrexo" e dor.
- Deitado nas costas, levanta as pernas rectas nun ángulo de 40-45 aproximadamente. Aparecerán síntomas similares. Ademais, o paciente non pode manter as extremidades nesta posición durante máis de 20-25 segundos. Así, é posible sospeitar da etapa inicial da gangrena das extremidades inferiores ou da posibilidade do seu desenvolvemento.
Estas son as formas máis fáciles de avaliar o estado das arterias. Non son o suficientemente precisos, non obstante, poden determinar a falta de abastecemento de sangue, incluso na casa.
Cun bloqueo completo da arteria, estes síntomas son substituídos rapidamente por signos de necrose (necrose). O membro adquire un aspecto característico, o que permite facer un diagnóstico de "gangrena seca". Na maioría das veces, obsérvanse os seguintes cambios:
- Blackening dos tecidos - debes prestar atención á cor, xa que outras formas da enfermidade caracterízanse pola cor cianótica ou verde-terrestre (excepción - noma),
- Reducindo o tamaño dunha extremidade con gangrena. Este síntoma detéctase facilmente medindo brazos ou pernas en partes simétricas,
- Secura severa na zona afectada e falta de transpiración,
- Os tecidos vólvense moi densos debido á perda de fluído,
- O crecemento do pelo e das uñas na parte morta detense.
O paciente non sente dor, xa que as terminacións nerviosas morren coa gangrena seca xunto con outros tecidos. Non se manifestan síntomas de carácter xeral (temperatura, mareos, perda / diminución do apetito, náuseas, etc.), xa que o corpo impide que as toxinas entren no torrente sanguíneo e a propagación da enfermidade. Debido a isto, pódese rastrexar o límite entre unha zona sa e danada.
En poucas ocasións, unha sección de gangrena seca pode separarse independientemente da extremidade, o que equivale á recuperación do paciente. Non obstante, non debes contar con este resultado e agardar a separación do foco patolóxico. Se atopas os primeiros síntomas, debes consultar inmediatamente a un médico que determinará a táctica óptima.
Síntomas de gangrena mollada
Unha característica distintiva da gangrena húmida é que pode afectar non só ás extremidades, senón tamén aos órganos internos. Neste caso, danse síntomas locais e unha reacción xeral á infección. Isto débese á presenza de microbios putrefactivos, ausentes cando están secos. Eles destruen gradualmente o tecido humano, liberando toxinas no sangue. Por regra xeral, a enfermidade esténdese bastante lentamente a zonas saudables, polo que ten un prognóstico máis favorable que a gangrena anaerobia.
Manifestacións locais
Os síntomas locais máis comúns da gangrena das extremidades húmidas son:
 Cambia a cor dos tecidos a púrpura cianótica ou escura. Ao mesmo tempo, non hai fronteira clara entre as áreas saudables e as afectadas, xa que o corpo non pode deter a propagación dos microbios. A zona de transición pódese detectar cos seguintes signos: vermelhidão da pel, aumento da temperatura local e presenza de dor,
Cambia a cor dos tecidos a púrpura cianótica ou escura. Ao mesmo tempo, non hai fronteira clara entre as áreas saudables e as afectadas, xa que o corpo non pode deter a propagación dos microbios. A zona de transición pódese detectar cos seguintes signos: vermelhidão da pel, aumento da temperatura local e presenza de dor,- O cheiro á caries da zona afectada,
- Hinchazón e pastosidade da parte infectada do brazo / perna,
- Dor aguda constante no membro infectado, que se produce por irritación dos receptores que rodean o tecido gangrena,
- Diminución da temperatura dos xacementos mortos.
Síntomas similares ocorrerán co nome.
Gangrena "pé diabético". En pacientes con diabetes mellitus, que é difícil de tratar, perturba o funcionamento dos vasos sanguíneos. Unha manifestación típica é a falta de subministración de sangue para o pé, polo que a infección penetra facilmente a través de calquera ferida. Dado que os procesos de defensa tamén están prexudicados, os pacientes poden presentar síntomas de gangrena de pernas.
Para evitar este resultado, incluso as pequenas feridas deben tratarse con solucións antisépticas (Fukortsina, verde brillante, etc.) e medicamentos curativos (Levomekol). Tamén é necesario un parche bactericida ou apósitos. Se non se observa mellora nun prazo de 2 días, consulte cun médico.
A gangrena húmida dos órganos internos maniféstase de diferentes xeitos, segundo a localización. Na actualidade, os máis afectados son: pulmóns, intestinos e vesícula biliar. Son os síntomas seguintes:
| Órgano afectado | Síntomas característicos |
| Pulmóns | |
| Apéndice | A gangrena húmida do apéndice está sempre precedida dunha apendicite aguda, mostrando os seguintes síntomas:
O desenvolvemento da gangrena estará demostrado pola desaparición temporal da dor (durante 3-8 horas), e logo o seu aumento significativo. Ademais aparece:
|
| Os intestinos |
|
| Vesícula biliar | Os síntomas son similares á gangrena intestinal, xa que a gangrena vesicular adoita ser complicada pola peritonite (infección do peritoneo) |
Síntomas xerais
Independentemente da localización da gangrena mollada, o paciente sempre ten síntomas xerais. Desenvólvense debido á intoxicación do corpo polos produtos de refugallo de microbios putrefactivos. Os síntomas non son específicos, xa que se producen na enfermidade infecciosa máis grave. A maioría das veces en pacientes observados:
- Elevar a temperatura a 38-39 º C. Con gangrena dos órganos da cavidade abdominal, é posible un aumento de ata 40 ° C, debido ao desenvolvemento da peritonite,
- Debilidade
- Perda / perda de apetito,
- Náuseas e mareos persistentes,
- A mellora da suor,
- En nenos menores de 6 anos, poden producirse convulsións, xa que o seu sistema inmunitario non pode afrontar unha enfermidade tan grave,
En persoas senís, estes síntomas poden ser menos pronunciados, xa que o seu corpo non pode responder adecuadamente á infección.
Síntomas da gangrena anaerobia
A forma máis grave da enfermidade é a gangrena sen aire ou anaerobia. A principal diferenza entre esta forma e a húmida é que a infección non se produce con microbios ordinarios putrefactivos, senón con clostridia: bacterias anaerobias que forman gases. Só poden vivir sen aire, polo que crecen ben en tecidos mortos e en feridas pechadas. Debido á liberación dun gran número de toxinas perigosas, a clostridia destrúe os músculos, tecidos graxos e pel na zona do seu crecemento. Os microbios espállanse rapidamente sobre o membro infectado e provocan unha intoxicación grave.
O sitio infectado con gangrena anaerobia ten un aspecto característico:
- Piel fría pálida. Quizais a aparición de manchas azuis ou avermelladas ao redor da ferida,
- Hinchazón grave dos tecidos, que está en constante aumento. Ao probar, a extremidade ten unha consistencia pastosa,
- Pódese separar da ferida un líquido nublado cun cheiro fetido, verdoso ou marrón,
- Se os músculos son visibles na ferida, entón parecen "carne fervida": branquecina, pálida, con fibras estratificadas,
- Sentindo unha perna e un brazo infectados, pódese sentir o "crepito" (crepitus) característico da gangrena anaerobia só.
Con infección anaeróbica, os síntomas xerais prevalecen sempre sobre as manifestacións locais. Por regra xeral, é unha intoxicación pronunciada que leva á morte de pacientes. As manifestacións típicas de envelenar o corpo con toxinas de clostridia son:
- Debilidade severa ante a adnamia (o paciente non se pode mover),
- Aumento de temperatura ata 39-41 о С,
- Violación do sono e da conciencia (o delirio é posible),
- Náuseas e vómitos constantes, despois dos cales non se produce alivio,
- A presión arterial, a maioría das veces, cae por baixo dos 100/70 mm Hg. Unha diminución de 30 mm de Hg adicional é un signo desfavorable,
- Taquicardia - o pulso aumenta ata 100-120 pulsacións / min. O paciente pode sentir un latido do corazón.
Tamén pode ser dano aos riles, fígado e cerebro por toxinas microbianas. Se non se tomaron medidas para mellorar a condición do paciente en tempo e forma, a probabilidade de morte por infección anaeróbica é extremadamente alta.
Síntomas da cama
A morte de tecidos con esta forma desenvólvese gradualmente. Na fase inicial da enfermidade, a pel, que está baixo presión constante, pálese. A sensibilidade á temperatura e á dor son lixeiramente reducidas. Despois de 2-3 días, aparece edema tisular. É posible o ensurecemento de pequenas áreas, o que é un sinal fiable de gangrena desenvolvida.
Se non se realizou un tratamento adecuado de cama, en poucos días únese unha infección. Isto leva á aparición de síntomas xerais como unha temperatura de 38-39 ° C, debilidade, náuseas / vómitos, aumento da sudoración.
Diagnóstico de lesións das extremidades inferiores
Este diagnóstico pódese facer só a partir de queixas do paciente e resultados dos exames. Realízanse medidas diagnósticas adicionais para avaliar o estado do paciente ou para determinar o tipo de microbios e a súa sensibilidade aos antibióticos. No primeiro caso, realice:
- KLA (proba de sangue clínica): aumento da ESR (máis de 20) e número de glóbulos brancos (máis de 10 * 10 9 / l). Unha diminución do número de leucocitos (menos de 4 * 10 9 / l) é un mal sinal, xa que demostra que a inmunidade do paciente é insensible,
- Análise bioquímica de sangue venoso - aumento do contido de proteína reactiva C (máis de 10 mg / l). Un aumento da cantidade de Creatinina (máis de 110 mmol / L) e Urea (máis de 8 mmol / L) con gangrena anaeróbica é un signo desfavorable, xa que pode indicar o inicio da insuficiencia renal,
- Análise clínica da orina: só cambia con anaerobia. A aparición de proteínas ou glicosa. Unha diminución da densidade de ouriños (menos de 1015), dos niveis de creatinina (menos de 0,5 g / día) e da urea (menos de 20 g / día) indicará o desenvolvemento da insuficiencia renal.
Para determinar que tipo de bacteria está na ferida, faga un frotis bacteriano da área infectada. Por regra xeral, os seus resultados pódense atopar antes dunha semana despois.
Se non é posible determinar o tipo de gangrena (por exemplo, húmido ou anaeróbico) mediante exame, realízase unha radiografía da extremidade infectada. Se na imaxe aparecen burbullas de gas, esta é unha confirmación fiable do proceso anaeróbico.
Diagnóstico de órganos internos
Confirmar a gangrena con tal arranxo, por regra xeral, non é posible cos datos da enquisa e inspección. Unha excepción é a hernia restrinxida. Para o diagnóstico, recoméndanse os seguintes diagnósticos:
| Órgano afectado | Procedementos de diagnóstico |
| Fácil |
|
| Os intestinos | Se a gangrena non foi causada por unha infracción da hernia, os métodos endoscópicos axudan a facer un diagnóstico:
|
| Apéndice | Por regra xeral, non se realiza un diagnóstico instrumental de gangrena do apéndice ou da vesícula biliar. Isto débese a que a colecistite / apendicite gangrenosa aguda ten, na maioría dos casos, un curso característico:
Na gran maioría dos casos, os pacientes son tratados só na terceira etapa, cando desenvolven peritonite (inflamación peritoneal) |
| Vesícula biliar |
Diagnosticado "gangrena", o paciente é inmediatamente colocado nun hospital e procédese a un tratamento complexo.
Tratamento con gangrena
A cirurxía é o único xeito de eliminar a gangrena nos brazos e nas pernas. En formas secas e húmidas, por regra xeral, realízase a amputación do segmento afectado (mans, pés, pernas, etc.). A presenza de graves síntomas de intoxicación é unha indicación para infusións por vía intravenosa de cristaloides (solución de Ringer ou cloruro sódico do 0,9%) e o nomeamento de antibióticos. A terapia antimicrobiana debe cubrir varios tipos de bacterias, xa que é case imposible determinar con precisión o patóxeno nas primeiras etapas.
Se é posible, os médicos tratan de manter un brazo ou perna infectada. O tratamento sen amputación da gangrena gasosa, que se atopa a miúdo nas extremidades inferiores, realízase gradualmente. Para este fin, elimínase todo o tecido morto dentro da ferida. A operación complétase con incisións de "tira" - longas seccións lonxitudinais da pel e do tecido adiposo, para asegurar un fluxo de aire constante. Este procedemento reduce o crecemento e a propagación de microbios anaerobios. Ademais, prescríbense varios antibióticos, soro anti-gangrenoso e infusións intravenosas de solucións cristalinas (ata 4-5 litros / día).
Coa ineficacia das medidas anteriores, o tratamento da gangrena da extremidade inferior (ou superior) realízase por amputación. Este procedemento só se pode realizar antes de que a infección se estenda ao corpo.
A gangrena dos órganos internos trátase segundo principios similares:
- Elimínase o tecido morto (parte do pulmón, vesícula ou vesícula)
- Elimina os síntomas de intoxicación (por infusión intravenosa de solucións de cloruro de sodio / Ringer),
- Preséntanse varios antibióticos.
O prognóstico para o paciente depende da puntualidade do tratamento, da condición do corpo e da velocidade da infección.
A pesar de que o pronóstico de formas secas e húmidas é relativamente favorable, adoitan levar á discapacidade do paciente debido á amputación da gangrena. A excepción é noma, que procede dunha intoxicación grave e leva a un desenlace fatal do 90-95%.
A forma de gas é máis grave, xa que tamén pode afectar os órganos internos.Segundo as estatísticas, a morte ocorre nun 30-40% dos casos.
Gangrena do apéndice e vesícula biliar, cun tratamento adecuado, case sempre acaba con seguridade. Por desgraza, os danos no tracto intestinal deixan un rastro desagradable na vida do paciente, xa que despois da operación é necesario seguir unha dieta para a vida, regularmente (1 vez en 2-3 anos) someterse a un control cun gastroenterólogo e tomar unha serie de medicamentos.
A gangrena pulmonar orixina a morte nun 25-30% dos casos. Despois dunha grande operación (eliminación do lóbulo ou do pulmón enteiro), poden permanecer síntomas de insuficiencia respiratoria (falta de respiración) e enfermidades infecciosas do tecido pulmonar.
Cantos viven coa gangrena que foi curada por completo? Por regra xeral, esta enfermidade non afecta a esperanza de vida, só a súa calidade.
A gangrena é unha enfermidade que adoita levar á morte ou á discapacidade, incluso cun tratamento adecuado. Unha maior probabilidade dun resultado adverso (fatal) en pacientes debilitados, nenos e con tratamento tardío ao médico. Esta enfermidade é moito máis fácil de previr que de tratar. Para iso, basta tratar a ferida cun antiséptico en tempo e forma de contacto cunha institución médica.
Causas da gangrena
Para o tratamento de articulacións, os nosos lectores usaron con éxito DiabeNot. Vendo a popularidade deste produto, decidimos ofrecelo á súa atención.
Os médicos distinguen dous grupos de factores ou causas que causan gangrena na diabetes mellitus.
- tratamento descoidado da enfermidade subxacente e patoloxías asociadas,
- fumar, abuso de alcol,
- levar zapatos axustados e incómodos,
- descoido do tratamento de feridas, calos, cornos, arañazos, uñas incrustadas,
- sobrepeso, obesidade, xeadas.
- diminución do lumen dos vasos sanguíneos por isquemia ou aterosclerose,
- violación dos procesos de rexeneración,
- diminución da inmunidade,
- polineuropatía: un trastorno metabólico no que os vasos do sistema nervioso están afectados, o que leva a un envellecemento rápido,
- violación da formación de tecido óseo, provocando osteoporose.
Formas da enfermidade
O gangreno na diabetes clasifícase segundo o tipo e causa da lesión:
En aparencia distínguense formas secas e húmidas da enfermidade.
- neuropático (asociado a danos nerviosos),
- anxiopática (danos vasculares),
- formas osteopáticas (dano óseo).
Signos externos de gangrena nun estadio inicial
Os primeiros signos de gangrena na diabetes mellitus aparecen co inicio da aterosclerose obliterante, un estreitamento dos vasos sanguíneos, a formación de placas de colesterol. As placas perturban o movemento normal do sangue polos vasos, o que leva á falta de osíxeno e nutrientes por células e tecidos. Se non tratas isquemia e diabetes mellitus, a enfermidade avanza: a gangrena diabética das extremidades inferiores desenvólvese.
- A cordeira intermitente. Caracterízase por dor nos músculos das pernas ao pasar incluso por un pequeno segmento da vía. Polo tanto, tales pacientes adoitan relaxarse ao camiñar. A dor está concentrada nos músculos do becerro, provoca sensación de rixidez, rixidez, compresión.
- Conxelación constante de extremidades, incluso en calor, no verán.
- A aparición de convulsións das extremidades.
- Queixas por sensación de adormecemento e perda de sensibilidade dos dedos dos pés.
- A síndrome da pel de cera desenvólvese, nalgunhas zonas a pel faise pálida ou cianótica carmesí.
- Na pel aparecen feridas curativas, áreas necróticas que se converten gradualmente en feridas gangrenosas.
Cando aparecen os primeiros síntomas de úlceras necróticas na perna, é preciso consultar con urxencia un endocrinólogo e un cirurxián vascular. A etapa inicial da enfermidade require un tratamento inmediato sen prescindir da amputación dos dedos, do pé ou da extremidade enteira.
Inicio da enfermidade
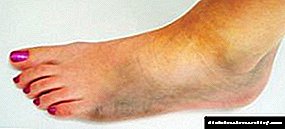
Como comeza a gangrena? A gangrena do pé diabético comeza co desenvolvemento dunha síndrome como o pé diabético. Unha pequena lesión, arañazos, calos, agravados por trastornos circulatorios, coágulos de sangue, estancamento nas extremidades inferiores, o apego de microflora patóxena, provocan fenómenos necróticos e gangrenosos. A gangrena do pé na diabetes é unha complicación formidable do pé diabético. A miúdo, esta patoloxía desenvólvese en persoas despois de corenta anos e na idade avanzada, cunha predisposición a trofismo (nutrición) deteriorada de tecidos como resultado do desenvolvemento de microangiopatía e neuropatía.
Gangrena mollada
A gangrena húmida na diabetes desenvólvese ao instante. O órgano afectado agranda, adquire unha cor verdosa ou azul-violeta. Se nota un forte cheiro a pútrido. A gangrena húmida capta rápidamente novas áreas de pel, fibra, músculo e óso. As áreas necróticas están cubertas de pequenas burbullas, con presión sobre a pel afectada, escóitase crepitación (esmagamento). O estado de saúde do paciente empeora notablemente, conta de sangue, leucocitosis e aumenta a ESR. Para salvar unha vida, recoméndase cortar a parte da perna danada.
- procesamento e tratamento minucioso ata as máis pequenas feridas, arañazos, cornos, uñas incrustadas
- prevención e tratamento con antibióticos de enfermidades infecciosas de diversa natureza,
- eliminación quirúrgica da pel necrótica,
- desintoxicación corporal.
Para non desenvolver gangrena de pernas en diabetes mellitus, é necesario protexer as pernas, se é posible, usar calzado ortopédico especial e suave, calcetíns suaves de algodón. Non podes quentar, subir as pernas, camiñar descalzo pola rúa ou no apartamento doutra persoa, e non levar o calzado alleo.
O endocrinólogo leva a cabo o tratamento da gangrena en conxunto con médicos vasculares. Con gangrena seca, os médicos vasculares realizan operacións para restablecer a patencia dos vasos sanguíneos mediante o manexo (creando solucións para o sangue), stenting (restaurar a patencia). A amputación da perna con gangrena na vellez ou cunha forma húmida, aínda que o pé simplemente está danado, realízase a miúdo en hospitais ao nivel da perna inferior ou da coxa.
Nas fases iniciais do desenvolvemento da enfermidade, é posible tratar a gangrena na diabetes con remedios populares: máscaras de arxila vermella, locións a base de iogur natural, aceite de cravo. Os curadores tradicionais e os médicos recomendan aplicar fígado de carne crúa ao pé afectado. Na casa, pode usar pomada de gangrena para a diabetes. A composición da pomada en diferentes composicións inclúe extractos de menta, grosella negra, coláxeno, aceites esenciais de salvia e árbore de té, compoñentes antifúngicos. A elección depende do estadio da enfermidade, o propósito de uso. A cita é realizada polo médico asistente.
A medicina alternativa ofrece unha forma de tratar o lume de Anton. Este método é o xaxún terapéutico. Pero debe realizarse só baixo a estrita supervisión dos médicos. Tamén se recomenda aos pacientes que realicen exercicios diarios. Se o tratamento da gangrena en diabetes mellitus con remedios populares non dá resultados, cómpre consultar a un médico para receitas médicas.
A gangrena nas pernas en diabetes é unha complicación grave. Se incluso aparecen os máis pequenos signos de aterosclerose obliterans, cómpre examinar as arterias, consulte a un cirurxián vascular cualificado para determinar a táctica para o tratamento exitoso. Aprazar a visita a un médico contribúe á progresión da enfermidade, aumenta a probabilidade de desenvolver patoloxía.
As medidas preventivas, o tratamento médico oportuno e competente, o tratamento da gangrena con remedios populares son unha garantía de manter a saúde e unha longa vida.
Sistema cardiovascular para a diabetes
- 1 Que lles pasa aos barcos con diabetes?
- 2 Causas e síntomas
- 3 Aplicacións
- 4 Diagnósticos
- 5 Tratamento da enfermidade vascular na diabetes
- 5.1 Drogas e procedementos
- 5.2 Tratamento con remedios populares
- 5.3 Como fortalecer os buques?
- 6 Prevención
Cun nivel de glicosa constantemente elevado, o sistema cardiovascular na diabetes é propenso a un deterioro progresivo das condicións xerais. As enfermidades cardiovasculares son a primeira causa de discapacidade e mortalidade na diabetes, polo que as principais tarefas terapéuticas son a prevención, o diagnóstico precoz, o tratamento e a eliminación final de problemas asociados aos vasos sanguíneos.
Que pasa cos barcos con diabetes?
O dano vascular na diabetes mellitus (angiopatía diabética) é causado pola glicación das proteínas (a interacción das proteínas co azucre), cambios nas funcións celulares nos tecidos dependentes da insulina, hemodinámica deteriorada (movemento) e calidades reolóxicas do sangue (fluidez). Como resultado, os depósitos de graxa recóllense nas paredes vasculares que impiden a normal circulación sanguínea.
A angiopatía divídese en micro e angioatía macro. Con microangiopatía, afectan pequenos vasos (arteriolas, capilares), o que leva a cambios patolóxicos no cerebro, riles e retina dos ollos. Con macroangiopatía, sofren grandes arterias, como consecuencia das cales se desenvolven enfermidades coronarias e afectan as extremidades inferiores.
Volver á táboa de contidos
Causas e síntomas
Os seguintes problemas aparecen polos seguintes motivos:
 Un estilo de vida sedentario e obesidade son as primeiras causas de problemas vasculares.
Un estilo de vida sedentario e obesidade son as primeiras causas de problemas vasculares.hipertensión arterial (unha combinación de diabetes e hipertensión duplica o risco de enfermidades cardiovasculares, especialmente coa diabetes tipo 2),
Os síntomas das enfermidades móstranse na táboa:
Volver á táboa de contidos
Complicacións
A constricción vascular na diabetes leva á súa fraxilidade, hipoxia, atrofia, así como a danos irreversibles no tecido.
O infarto de miocardio é unha grave complicación da diabetes, xa que os coágulos de sangue fórmanse nos vasos que impiden o fluxo sanguíneo normal. A sensibilidade do tecido cardíaco diminúe ou está completamente ausente, polo que a aparición dun ataque cardíaco non sempre logra recoñecer o tempo. A deposición de placas de colesterol nas paredes dos vasos das pernas, danos nas terminacións nerviosas e capilares viola as funcións metabólicas nos órganos e incluso coas feridas máis pequenas aumenta o risco de penetración de todo tipo de infeccións. Isto contribúe ao desenvolvemento dunha complicación grave - gangrena diabética. As complicacións da retinopatía poden ser cegueira completa.
Volver á táboa de contidos
Tratamento de enfermidades vasculares na diabetes
O tratamento das complicacións vasculares na diabetes mellórase realízase con medicamentos que melloran a circulación sanguínea e promoven a restauración vascular. A terapia farmacéutica realízase cun seguimento constante do azucre e do nivel de encimas hepáticas, xa que algúns comprimidos teñen un efecto tóxico sobre os músculos e o fígado. Durante o tratamento, debes seguir estrictamente unha dieta baixa en carbohidratos.
Volver á táboa de contidos
Drogas e procedementos
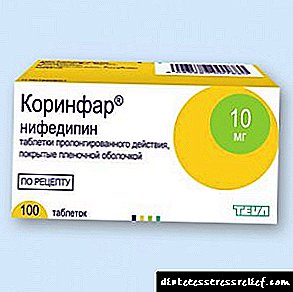 O corinfar é un medicamento que reducirá a presión e a presión sobre os vasos sanguíneos.
O corinfar é un medicamento que reducirá a presión e a presión sobre os vasos sanguíneos.
Para reducir os niveis de azucre prescríbense: "Metfogamma", "Reklid", "Diabeton", "Diastabol".
Volver á táboa de contidos
Tratamento con remedios populares
Todas as preparacións a base de plantas para o tratamento, o mantemento ou a limpeza dos vasos están preparadas estrictamente segundo a receita e deben acordarse co médico.
Os remedios populares poden axudar ao tratamento principal, usando té, loções e infusións de herbas para uso externo e interno. As principais plantas que axudan a tratar os vasos sanguíneos na diabetes:
- Ginseng, lure, leuzea, eleutherococcus - aumenta o ton do músculo cardíaco, reduce a presión e o azucre,
- A caléndula, o tilo, a ortiga - contribúen á curación das úlceras,
- Elderberry, herba de San Xoán, Aralia Manchurian, arándanos - restaurar o metabolismo,
- Rosehip, estigmas de millo, salvia - estimulan o sistema inmunitario,
- Brotes de bidueiro, alto de dawesel, alcachofa de Xerusalén - reducir o azucre, normalizar a circulación sanguínea
- Lina de liño, xenxibre, burdock, árnica de montaña - estimulan a produción de insulina.
- A cola de cabalo, o lingonberry, o knotweed - teñen un efecto diurético.
Volver á táboa de contidos
Para o tratamento de articulacións, os nosos lectores usaron con éxito DiabeNot. Vendo a popularidade deste produto, decidimos ofrecelo á súa atención.
Como fortalecer os vasos sanguíneos?
 Para limpar os vasos utilízase unha decocción de follas de loureiro.
Para limpar os vasos utilízase unha decocción de follas de loureiro.
A limpeza regular dos barcos axuda aos diabéticos. É posible limpar os vasos para diabete cunha decocción de follas de loureiro. Para cociñar, cómpre tomar 5-7 g de loureiro e botar auga fervida (300 ml). A continuación, manteña a lume lento durante 5-10 minutos máis. Despeje o caldo con follas nun termo e insiste durante 4-5 horas, despois coe e consome en racións pequenas 1-2 veces ao día. O cuarto día descansa. Despois dunha semana, repita o curso. Pode limpar os barcos 4 veces ao ano se a limpeza se realiza por primeira vez, e unha vez ao ano é suficiente. A limpeza vascular para a diabetes realízase co fin de reforzalos, aumentar a elasticidade, restaurar a funcionalidade.
Volver á táboa de contidos
Prevención
A prevención de complicacións vasculares é cumprir estas medidas:
- O seguimento constante do azucre é o máis básico.
- Unha visita sistemática ao médico: as inscricións regulares na historia médica axudarán a notar cambios no seu estado de saúde, a recibir consellos oportunos e prescribir tratamento.
- Supervisar o seu estado para que os movementos non vaian acompañados de dor.
- Observación de cambios na pel para evitar úlceras por pulsacións de grandes arterias (no nocello interno, na coxa, no pulso, baixo os xeonllos)
A limpeza regular dos vasos sanguíneos afecta positivamente o estado xeral do corpo. É importante realizar exercicios con énfase no sistema cardiovascular e respiratorio, observar diariamente unha boa alimentación e unha boa hixiene. É especialmente importante o coidado dos pés.Os zapatos deben ser cómodos para evitar espremer, frotar e callos. É imposible superar calor ou recalentar extremidades. As contusións, as abrasións e os cortes son moi perigosos para a diabetes, polo que cómpre minimizar o risco de lesións. A pel seca necesita humedecerse con cremas especiais, que inclúen a urea. Realiza unha inspección regular do pé.
Gangrena das extremidades inferiores na diabetes
A gangrena na diabetes é unha complicación perigosa da enfermidade, o que pode levar a que unha persoa necesite amputación dunha extremidade.
Os que padecen azucre elevado no sangue deben vixiar as súas extremidades. A diabetes mellitus leva gradualmente a que os vasos sanguíneos deixen de cumprir as súas funcións, o sangue non entra nas células e morren.
Máis do 60% dos pacientes con diabetes experimentan gangrena.
Para evitalo, os pacientes dependentes da insulina deben saber como comeza a gangrena, como é perigoso e cantas persoas viven con este diagnóstico.
Síntomas da patoloxía
Debido a que con niveis elevados de azucre no sangue, unha persoa perde a sensibilidade das extremidades, poden producirse feridas que o paciente simplemente non nota. A infección da zona da pel afectada prodúcese. Un proceso cada vez maior de tecido vivo está implicado no proceso. As terminacións nerviosas morren, unha persoa non sente sinais dolorosas, iniciando o proceso de necrose.

A sudoración tamén se prexudica, a pel está constantemente excesiva, polo que hai feridas, fisuras. A complicación máis perigosa da diabetes pode ser unha gangrena fulminante. Ocorre bastante raramente, pero ao mesmo tempo é perigoso porque leva trombose venosa rápida.
Moitas veces podes atopar unha gangrena en desenvolvemento lento, que é fácil de recoñecer polos seguintes síntomas:
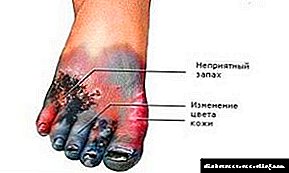
- fortes impulsos dolorosos nunha extremidade afectada por cambios,
- perda de sensación nos dedos ou nos dedos dos pés,
- decoloración da pel: ton pálido / azulado, zona avermellada da pel,
- durante o movemento, o paciente nota unha fatiga constante nas extremidades, a miúdo está molestado por unha sensación de entumecimiento das extremidades inferiores e un hormigueo nelas,
- a zona afectada do brazo ou perna comeza a incharse,
- as extremidades parecen constantemente frías
- a forma do pé cambia, prodúcese a súa deformación,
- a uña do dedo afectado pode colapsar ou cambiar de cor, tamén pode cambiar a forma da placa das uñas,
- enfermidades fúngicas a miúdo ocorren na zona afectada da pel.
Se a necrose tisular afectou a unha gran área do pé, unha persoa sente dor severa no membro.
A gangrena húmida na diabetes vai acompañada dun proceso infeccioso e un contido purulento da ferida. A necrosis provoca unha intoxicación grave do corpo, o que leva a un aumento da temperatura corporal. Unha persoa pode experimentar náuseas, ás veces ábrese vómitos. Moitas veces o paciente está tremendo, cálelle calor.
Gangrena na diabetes - causas, tratamento

Durante moitos anos loitando sen éxito con DIABETES?
Xefe do Instituto: “Sorprenderás o fácil que é curar a diabetes tomándoa todos os días.
A gangrena diabética é unha necrose dos tecidos que se desenvolve debido ao elevado azucre no sangue. Na maioría das veces, as extremidades inferiores son afectadas, isto débese ás peculiaridades da circulación sanguínea. Co paso do tempo, escurecen debido á acumulación de sulfuro de ferro e ferro. Estas substancias deposítanse do sangue debido á conxestión. A necrosis das pernas prodúcese debido á cesación do subministro de osíxeno aos capilares. En diabéticos cunha experiencia de máis de 20 anos, o risco de desenvolver este trastorno aumenta ata o 80%.
A principal causa de gangrena das extremidades inferiores na diabetes está asociada á aparición de trastornos tróficos. Entre eles están:
 A polineuropatía é unha enfermidade do sistema nervioso na que se destrúen as fibras nerviosas.
A polineuropatía é unha enfermidade do sistema nervioso na que se destrúen as fibras nerviosas.- A microangiopatía é unha enfermidade asociada a unha permeabilidade capilar deteriorada.
- Macroangiopatía - dano a grandes vasos sanguíneos.
- A formación de ósos deteriorada é a principal causa da osteoporose primaria. Tal enfermidade tamén pode levar a trombose vascular.
- Procesos infecciosos: reduce a elasticidade dos vasos sanguíneos.
- Diminución das habilidades inmunes contra a diabetes.
- A presenza de malos hábitos: alcoholismo, tabaquismo, sobrepeso.
- Levar zapatos de baixa calidade.
- Lesións ou queimaduras nas extremidades inferiores.
Gangrena seca
A gangrena seca é unha lesión da pel, a causa da cal é unha violación na circulación sanguínea. Normalmente, esta forma da enfermidade é diagnosticada en pacientes con diabetes con esgotamento ou deshidratación grave. A lesión desenvólvese moi lentamente, caracterizada por secar fóra dos tecidos. Co paso do tempo, a pel das pernas comeza a engurrar e a tensarse, adquire unha cor marrón ou negra. Unha persoa non pode levar unha vida normal, queda incapacitada. A gangrena seca pode ser recoñecida por:
- Dolor grave nas extremidades inferiores,
- Sensibilidade reducida ou ausente
- A pel fría das pernas,
- As constantes sensacións de adormecemento
- Ondulación insuficiente nas pernas ou debido á súa ausencia,
- Adormecemento das pernas
- Palillo da pel.
No caso de falta prolongada de tratamento, a infección por bacterias pode causar intoxicación. O recoñecemento da intoxicación corporal é posible aumentando a temperatura corporal, náuseas, vómitos e conciencia borrosa. Se unha persoa non sente molestias graves, o médico non ten présa para enviar ao paciente para a súa cirurxía. Realízase unha terapia de apoio con antibióticos, fármacos cardíacos e solución isotónica.
Métodos de tratamento
O tratamento da gangrena con diabetes require un enfoque integrado. É moi importante seguir todas as instrucións do médico asistente, xa que ignorar as recomendacións pode levar ao desenvolvemento de complicacións graves. Coa axuda de medicamentos, a gangrena non pode ser derrotada, pero axudará a normalizar a circulación sanguínea e a reducir o risco de complicacións. A maior importancia no tratamento son os seguintes procedementos:
- A anxioplastia e o stenting son procedementos que axudan a derrotar unha forma severa de gangrena diabética. Coa súa axuda, é posible deixar o membro. A esencia dos métodos é a resección dos vasos danados, que restaura a circulación sanguínea. As intervencións realízanse nun hospital, sen anestesia - a través dunha pequena punción, o médico realiza todas as manipulacións necesarias cunha ferramenta especial. Durante o procedemento, unha persoa practicamente non perde sangue.
- A cirurxía de bypass vascular é unha intervención que pode normalizar a circulación sanguínea nas extremidades inferiores, así como aliviar a isquemia. Este método é bastante radical, realizado baixo anestesia xeral. A esencia da intervención é substituír as embarcacións afectadas por condutores especiais que desempeñan a función de arterias.
- O enxerto de pel é un procedemento no que o médico xestiona as áreas da pel afectadas e mortas. En lugar de parches afectados, pódese coser tecido médico especial. Os médicos tamén poden transplantar tecidos doutras partes do corpo.
 A amputación dunha extremidade é unha operación na que o médico excisa unha parte do membro ou a súa totalidade. Normalmente, este método recórrese só despois de que outros procedementos non dean o efecto desexado. Isto faise para evitar a propagación de bacterias e infeccións no corpo. A operación realízase baixo anestesia xeral e require un longo período de recuperación. Despois de eliminar unha extremidade, é preciso vixiar minuciosamente o estado da outra, xa que o risco de seguir desenvolvendo gangrena segue sendo bastante grande.
A amputación dunha extremidade é unha operación na que o médico excisa unha parte do membro ou a súa totalidade. Normalmente, este método recórrese só despois de que outros procedementos non dean o efecto desexado. Isto faise para evitar a propagación de bacterias e infeccións no corpo. A operación realízase baixo anestesia xeral e require un longo período de recuperación. Despois de eliminar unha extremidade, é preciso vixiar minuciosamente o estado da outra, xa que o risco de seguir desenvolvendo gangrena segue sendo bastante grande.
Tratamento alternativo
Algúns expertos observan que o xaxún terapéutico axudará a frear o desenvolvemento de gangrena diabética. Este é un método radical de exposición que un médico debe controlar constantemente. O mellor é facelo nun hospital especial. Nas fases iniciais das formacións gangrenosas, a fame é capaz de parar completamente os procesos patóxenos. Ademais, a carga diaria nas pernas axudará a establecer a circulación sanguínea.
Tratamento do fungo na diabetes
O tratamento da infección por fungos en diferentes pacientes ten as súas propias características. Depende da gravidade do caso, da natureza da infección. Ás veces é preciso limpar as táboas das uñas diariamente ou tratar os pés cun antifúngico e, nalgúns casos, é difícil para un diabético superar a infección por si só e é necesario un tratamento hospitalario.
A dificultade do tratamento é que, con trastornos endócrinos, tomar medicamentos antifúngicos pode reducir a eficacia dos medicamentos para reducir o azucre tomados por un diabético ou facer que este teña un estado de hipoglucemia.
Gangrena e as súas causas
A gangrena é a necrose dos tecidos individuais do corpo humano. O perigo desta complicación reside en que no seu inicio, os compoñentes tóxicos cadavéricos que envenenan a todo o corpo entran no sistema circulatorio do paciente. A súa entrada no torrente sanguíneo provoca moitos problemas cos órganos máis importantes e os seus sistemas. Primeiro de todo sofren os riles, o fígado, o músculo cardíaco e os pulmóns.
O risco de desenvolver gangrena aumenta ás veces se persiste un alto nivel de azucre no sangue durante moito tempo ou se hai "saltos" constantes nel. No 90% dos casos, diagnostícase unha complicación formidable en diabéticos que non prestan a debida atención á súa saúde, non seguen as recomendacións do médico e violan a dieta.
Resultado fatal: un resultado frecuente de diabetes en ausencia dun tratamento adecuado da gangrena.
As principais causas de gangrena na diabetes
- Aterosclerose O principal "culpable" de bloqueo de vasos sanguíneos, falta de osíxeno e nutrientes para as células, a súa morte gradual. É esta enfermidade a que perturba o proceso de fluxo sanguíneo, leva a unha complicación coma a gangrena isquémica.
- Feridas pola síndrome do pé diabético. Como consecuencia dos danos na pel, pódense formar úlceras longas que non curan na súa superficie. A medida que a infección se une, o seu tamaño aumenta, o paciente comeza a desenvolver gangrena infecciosa (ver tamén - como tratar as feridas na diabetes).
- Polineuropatía. Ocorre cando hai unha violación do proceso de produción de glicosa no corpo e leva a danos na microvasculatura das células do sistema nervioso, o seu envellecemento prematuro.
- Lesións do sistema vascular. No fondo dos niveis elevados de glicosa no sangue, sofren tanto vasos grandes coma pequenos, desenvólvese micro ou macroangiopatía. Os cambios na permeabilidade e patencia vasculares levan á morte de células e tecidos do corpo.
- Diminución da inmunidade. No fondo dun debilitamento das funcións protectoras do corpo, obsérvanse lesións máis frecuentes por infeccións (bacterias, virus, fungos, etc.), que provocan o desenvolvemento da gangrena infectada.
- Estilo de vida incorrecto. Os hábitos nocivos, o exceso de alimentos, a obesidade e os zapatos de apretado axustado son os frecuentes culpables do desenvolvemento rápido e prematuro de complicacións diabéticas (ver tamén - como escoller zapatos para diabéticos).
Na maioría das veces, a gangrena na diabetes aparece debido a non só unha, senón que varias causas raíces, cada unha delas que se fortalece entre si, complica o proceso de tratamento.
Como recoñecer a gangrena: os principais signos da patoloxía
"Primeiras campás" (sinais iniciais). Nun principio, calquera cambio trófico na pel é case imperceptible a simple vista e prodúcense sen síntomas pronunciados.Os primeiros signos dunha complicación como a gangrena poden ser os seguintes síntomas:
- formigueiro e adormecemento nas pernas,
- sensación de queimadura ou arrefriamento
- fatiga das pernas incluso con esforzo físico ou camiñando curto (a maioría das veces o paciente é atormentado pola dor nos músculos do becerro),
- desenvolvemento das deformidades do pé.
A condición que precede á gangrena, chaman os médicos isquemia crítica. Caracterízase pola formación das primeiras úlceras tróficas na pel e pola aparición de focos non extensos de necrose. Nesta fase, unha persoa xa comeza a padecer dor severa nas extremidades inferiores, que se fan insoportables durante a súa estadía en posición horizontal.
A isquemia crítica é unha condición que nunca desaparece por si mesma. Mesmo tomar medicamentos non é capaz de mellorar a condición. Para eliminalo é necesaria unha restauración urxente da circulación sanguínea normal nas pernas, se non, o pronóstico para o paciente será moi desfavorable: amputación durante o próximo ano.
Síntomas de gangrena tardía. Co paso do tempo, os síntomas aumentan e xa se pode notar a simple vista: a temperatura e a cor da pel das extremidades inferiores cambian. As patas fanse frías e a pel faise avermellada ou azulada. Algúns pacientes quéixanse de inchazo e aparición de cornos grandes.

Aos 47 anos, diagnosticáronme diabetes tipo 2. En poucas semanas gañei case 15 kg. A fatiga constante, a somnolencia, a sensación de debilidade, a visión comezou a sentarse.
Cando cumprín os 55 anos, xa me estaba acoitelando con insulina, todo estaba moi mal. A enfermidade seguiu desenvolvéndose, comezaron ataques periódicos, a ambulancia literalmente devolveume do outro mundo. Todo o tempo pensei que esta vez sería a última.
Todo cambiou cando a miña filla me deixou ler un artigo en Internet. Non podes imaxinar o agradecido que estou con ela. Este artigo axudoume a librarme completamente da diabetes, unha enfermidade supostamente incurable. Os últimos dous anos comecei a mover máis, na primavera e no verán vou ao país todos os días, cultivo tomates e vendelos no mercado. As miñas tías están sorprendidas de como sigo todo, de onde vén tanta forza e enerxía, aínda non cren que teña 66 anos.
Quen queira vivir unha vida longa e enérxica e esquecer esta terrible enfermidade para sempre, leva 5 minutos e lea este artigo.
Os síntomas tardíos da gangrena inclúen:
- un escurecemento da pel aínda maior (ata borgoña ou incluso negro),
- falta parcial ou completa de abastecemento de sangue (pode determinarse pola presenza ou ausencia de pulsacións de sangue na rexión das arterias periféricas),
- malestar xeral, debilidade, síntomas de embriaguez, febre e outros signos da propagación da infección no corpo,
- compartimentos purulentos (no caso do desenvolvemento da gangrena mollada),
- olor fetal de longas curación de feridas.
Diagnóstico de gangrena
A gangrena é unha complicación case imposible de confundir con calquera outra patoloxía debido a síntomas demasiado característicos e pronunciados. Para aclarar o diagnóstico úsanse:
- exame por un médico
- sementeira traseira de feridas,
- métodos de exame neurolóxico,
- Ecografía das extremidades inferiores,
- radiografía
- Resonancia magnética (segundo indicacións).
Gangrena seca e mollada
Hai dous tipos principais de complicacións como a gangrena. Entón, pode ser:
Seco. A complicación ocorre nun contexto dun estreitamento lento gradual da patencia vascular. Na maioría dos casos, o desenvolvemento de gangrena seca prodúcese dentro duns anos. Durante este tempo, o corpo diabético atopa formas de tratar as complicacións da enfermidade e adáptase á enfermidade.
No 90% dos casos, a gangrena seca afecta aos dedos das extremidades inferiores. A morte do tecido prodúcese sen anexo dunha infección de terceiros.
O principal síntoma da gangrena seca - dor severa nas pernas, con tendencia a desvanecerse. Ao examinar as pernas, podes notar a diferenza entre as áreas afectadas da pel e os tecidos sans. O cheiro desagradable das pernas non chega. Neste caso, o diabético non sente un forte deterioro da saúde xeral, xa que a complicación procede sen infección e intoxicación xeral de todo o organismo.
Na maioría das veces, a gangrena seca non representa un perigo para a vida do paciente. A amputación dunha extremidade realízase só no caso dun alto risco de infección e a transición da gangrena seca a mollada.
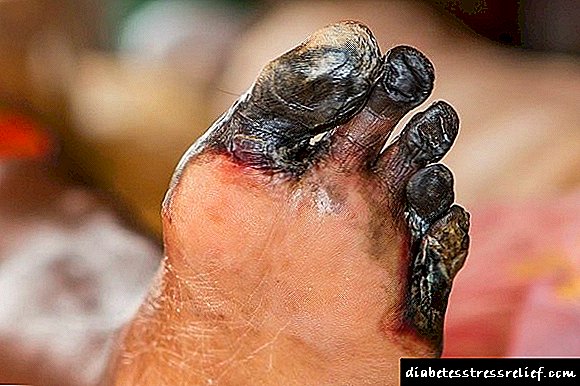
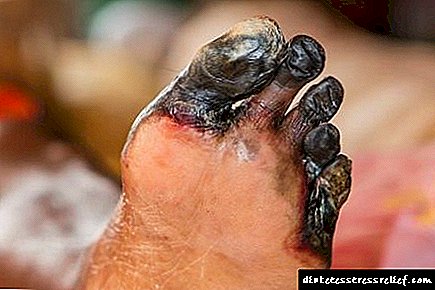
Mollado. Unha complicación grave que supón unha verdadeira ameaza non só para a saúde, senón tamén para a vida do diabético. A gangrena húmida ten unha sintomatoloxía pronunciada, imposible de ignorar ou confundir con outra cousa. Calquera dano nos tecidos prodúcese xunto coa infección. Como resultado, a área da zona afectada faise cada vez máis extensa, o membro adquire unha tonalidade azulada. En pouco tempo, comeza o proceso de descomposición, que se estende a tecidos próximos e xa saudables en cuestión de días.
Un síntoma distintivo da gangrena mollada é o recheo do espazo subcutáneo con sulfuro de hidróxeno. Como resultado, ao facer clic na zona afectada da pel, podes escoitar un son característico chamado crepitación. Tamén da gangrena húmida sempre hai un cheiro desagradable fetid. O paciente "seca" ante os nosos ollos: o estado xeral dunha persoa con gangrena mollada empeora non ao día, senón á hora debido á envelenamento do corpo con substancias cadáveres.
No 98% dos casos, a única oportunidade de salvar a vida dunha persoa con gangrena húmida é a amputación dunha extremidade infectada.

Como evitar o desenvolvemento da gangrena: medidas preventivas
Para evitar unha complicación tan grave como a gangrena, é importante tomar a tempo as medidas adecuadas. Que se debe facer?
- Estabilice o azucre no sangue (consiga diminuír este indicador ata os valores normais e intente mantelo ao mesmo nivel durante moito tempo).
- Visita regularmente ao hospital para o seu médico (nalgúns casos, os primeiros signos de gangrena incipiente, invisibles para o paciente, só poden ser determinados por un especialista).
- Proporcione coidados diarios e minuciosos aos pés (lavado profundo con xabón antibacteriano, fácil masaxe automática, cremas hidratantes diarias na pel dos pés).
- Fai ximnasia para mellorar e restaurar a circulación sanguínea nas pernas.
- Realiza masaxes diarias nos pés (en canto comeza a sentirse canso nas pernas, debes quitarse os zapatos e masaxear as extremidades intensamente durante 5-10 minutos en dirección dende os pés cara á coxa).
- Sempre que sexa posible, dálle ás pernas unha posición elevada (para maximizar a descarga das extremidades e mellorar o fluxo sanguíneo cara aos tecidos).
Do anterior, pódese concluír que a gangrena, tanto seca como húmida, é unha complicación grave e perigosa da diabetes, que aparece no fondo da síndrome do pé diabético. Se se implica oportuno na prevención desta patoloxía e segue as recomendacións do médico, entón na maioría dos casos pode evitar a progresión de complicacións e amputacións no futuro.
Que é a gangrena do pé diabético
O código para o MBK desta enfermidade é E10-E14. A patoloxía caracterízase por necrose, é dicir, necrose, dos tecidos das extremidades inferiores. O inicio do desenvolvemento do proceso comeza cos dedos. Ademais, a falta de tratamento adecuado é posible estender a todo o pé. Non se producen cambios nos tecidos inmediatamente despois do debut da enfermidade subxacente. Isto ocorre con máis frecuencia despois de 15-20 anos. Segundo as estatísticas, cada décimo diabético ten lesións necróticas das extremidades. A enfermidade máis común é na vellez.
As manifestacións clínicas dependen do tipo de necrose gangrenosa no paciente. Pero o paciente pode non notar os síntomas iniciais.Isto débese principalmente a unha violación da sensibilidade da zona afectada. Esta é a razón das complicadas insidiosas. Os pacientes que non chegaron ao médico para facer un exame de rutina en tempo e forma teñen o risco de notar o proceso patolóxico xa en estado de abandono, cando o tratamento implica medidas radicais.
Importante! A gangrena diabética é perigosa porque é posible un resultado fatal sen tratamento adecuado.
Isto débese a que se forman substancias tóxicas durante a morte do tecido. Penetran en tecidos sans e outros órganos con fluxo de sangue. Neste caso, é posible facer dano nos riles, pulmóns e fígado, o que provoca o desenvolvemento dunha condición crítica no paciente.
Dependendo do factor etiolóxico e das circunstancias, a patoloxía desenvólvese de diferentes xeitos. Diferentes a duración da progresión da patoloxía, a gravidade dos síntomas e tamén o prognóstico. En primeiro lugar, a gangrena diabética clasifícase por razón.
Distínguense tales formas:
- Neuropática.
- Anxiopática.
- Mixto.
A primeira opción débese ao dano ás fibras nerviosas. Forma angiopática: desenvólvese en conexión coa patoloxía vascular. Cando o tecido óseo está danado, obsérvase unha variante osteopática do proceso. Tamén se emite necrose seca e mollada. Diferéncianse na clínica e as circunstancias nas que xorden. Ademais, diferentes e métodos para tratar as enfermidades.
Necrose seca
Este tipo de gangrena desenvólvese durante un longo período de tempo. Os síntomas iniciais son ardor e picor do pé, arrefriamento e palidez do membro. Os signos de gangrena do pé seco inclúen dor ao camiñar. Na fase inicial da patoloxía, o síntoma prodúcese despois de superar un quilómetro. Ademais, a duración do camiño redúcese notablemente, ata dor no repouso. Tamén hai unha fatiga rápida das extremidades, claudicación intermitente. A continuación, desenvólvese un inchazo persistente das extremidades.
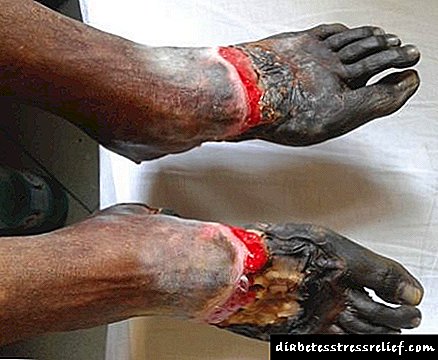
A sensibilidade diminúe gradualmente, logo ao cabo dun tempo pérdese completamente. O paciente quéixase periodicamente de calambres. Ademais, ao examinarse, detéctanse callos. A maioría das veces atópanse nos talóns, superficies laterais das quintas e primeiras articulacións metatarsais. Fórmanse fendas que non curan por moito tempo. Ademais, poden producirse úlceras de cor negra ou marrón escuro no seu lugar.

Coa progresión do proceso, a pel das pernas está seca, tamén se caracteriza a peladura. A momificación desenvólvese na zona afectada. O foco local da necrose gangrenosa está aumentando gradualmente de tamaño. A condición xeral do diabético non cambia moito.
O tratamento da necrose da pel seca dos tecidos brandos implica a eliminación de focos patolóxicos. Despois disto, é necesario facer apósitos con axentes antisépticos en forma de solución, crema ou pomada. Non só hai que extirpar as áreas de necrose cando se formou unha úlcera. Elimínanse os millos. Isto é necesario para reducir a carga na área do problema.
Polineuropatía das pernas
Esta condición caracterízase pola derrota dun gran número de fibras nerviosas. Existen varias teorías que explican os mecanismos de dano nervioso no caso da diabetes. O primeiro é metabólico. Segundo ela, un exceso de glicosa no sangue provoca unha diminución do metabolismo nas neuronas. A teoría vascular di que debido á angiopatía diabética, é dicir, a lesións de pequenos vasos, a nutrición das fibras nerviosas deteriora. Neste caso prodúcese a inanición de osíxeno dos nervios periféricos e a súa dexeneración. A teoría diimmune explica que a base do dano neuronal é unha reacción autoinmune.
A polineuropatía das pernas con hiperglucemia maniféstase por un pé diabético. Caracterízase pola perda de case todo tipo de sensibilidade. A pel está engrosada, facilmente susceptible a danos. Os músculos atrofianse gradualmente.Para máis información, consulte este vídeo:
Obstrución vascular contra aterosclerose
Esta condición obsérvase máis a miúdo en pacientes que padecen hipertensión, teñen sobrepeso ou teñen pouco movemento. Cando o proceso é descoidado, a gangrena ocorre a miúdo, normalmente seca. A DM vén acompañada dun aumento do colesterol debido ás lipoproteínas de baixa densidade. Isto provoca unha violación do metabolismo das graxas e deposición de placas ateroscleróticas nas paredes dos vasos sanguíneos.
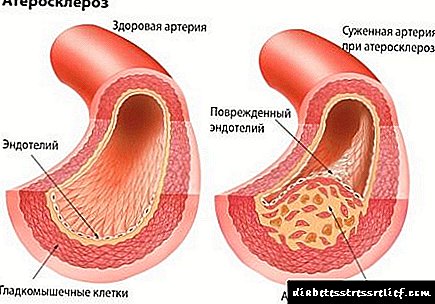
As placas lipídicas normalmente xerminan co tecido conectivo, ocorre a eliminación do lumen do buque. Pero a miúdo os depósitos de colesterol desprenden e obstruen as arterias. Neste caso, o trofismo tisular é perturbado e a gangrena desenvólvese segundo o tipo isquémico (a miúdo seco, pero húmido cando se adxunta unha infección).
Gangrena como consecuencia da diabetes
A morte dos tecidos nesta enfermidade desenvólvese debido a niveis elevados de glicosa. O metabolismo é perturbado, prodúcese a deposición de colesterol e o bloqueo do lumen dos vasos. O dano á glicosa nos nervios provoca unha violación da sensibilidade da pel, polo que o diabético non presta atención ás abrasións, inxeccións e cortes no foco patolóxico.
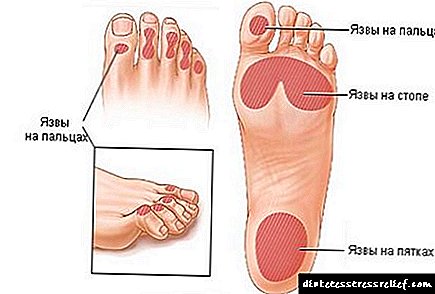
A gangrena comeza cun pé diabético. Hai varias etapas do seu desenvolvemento:
- Grupo de alto risco (zonas con hiperqueratose, diminución da sensibilidade da pel, sequedad na zona afectada).
- Defecto superficial non infectado cun fluxo sanguíneo normal ou lixeiramente reducido.
- Úlcera profunda con signos de infección sen isquemia e estendida ao tecido óseo.
- Defecto con infección, implicando ósos no proceso patolóxico, danos vasculares.
- Gangrena limitada.
- Necrose de todos os tecidos do pé.
Debido a unha diminución da inmunidade, a resistencia do corpo sofre significativamente. Polo tanto, ao penetrar en feridas non curativas de microflora patóxena, a infección desenvólvese moi rapidamente. Neste caso, a gangrena é perigosa para a vida humana. En tal situación, o tratamento da necrose sen amputación é imposible.
O perigo de gangrena na diabetes
Unha enfermidade con desenvolvemento de necrose - é fatal. Polo tanto, se sabe como comeza a gangrena das extremidades inferiores, pódese evitar o deterioro. As primeiras manifestacións son unha ocasión para contactar cun médico.
Importante! Se perde a oportunidade de restaurar médicamente o fluxo sanguíneo normal e a inervación nas extremidades inferiores, o desenvolvemento da gangrena é irreversible.
A normalización puntual do azucre no sangue, así como o tratamento adecuado da enfermidade subxacente aumentan a probabilidade de previr complicacións. Se aínda se produce a gangrena seca, é preciso ir a un médico. Prescribirá os medicamentos necesarios e decidirá sobre a cantidade de cirurxía: amputación ou corte de focos de necrose.
Co desenvolvemento dunha forma húmida de patoloxía, o tratamento consiste na amputación. Se descoidas os consellos dos médicos, é posible unha infección tóxica do sangue e dos órganos. Tales efectos de gangrena poden levar á morte dun diabético.
O diagnóstico oportuno da patoloxía axuda a previr o desenlace fatal. Pero isto só está suxeito ao cumprimento do paciente con todas as recomendacións do médico e a unha actitude responsable ante a terapia do propio paciente. Non se pode tratar de forma independente na casa coa axuda de remedios populares e preparados de homeopatía. Ademais, os pacientes deben prestar a debida atención á prevención de complicacións da patoloxía principal: a diabetes. Para máis información, consulte este vídeo:
Información xeral
A gangrena é unha necrose local dunha parte do corpo dun organismo vivo. Provoca discapacidade. No caso da necrose mollada, convértese na causa da intoxicación do corpo con produtos de descomposición de tecidos. A gangrena diabética é unha forma grave de síndrome do pé diabético.O risco de desenvolver esta patoloxía é de aproximadamente o 35-40% dos pacientes con diabetes mellitus, o indicador epidemiolóxico é do 3,5-8,5%. Con diabetes tipo 1, a probabilidade de gangrena aumenta drasticamente 7-10 anos despois do inicio da enfermidade, con diabetes tipo 2, o risco desta complicación existe desde o inicio da enfermidade. Os pacientes con diabetes tipo 2 padecen gangrena 10 veces máis que as persoas con diabetes tipo 1. O 8-12% dos pacientes con diagnóstico confirmado requiren amputación.

O factor etiolóxico clave é o grave curso da diabetes. O metabolismo deteriorado da glicosa provoca cambios vasculares, neurolóxicos e osteoarticulares que levan ao desenvolvemento da gangrena. As causas primarias e secundarias de necrose diabética das extremidades inclúen:
- Diabetes descompensados. A hiperglucemia prolongada subxace en trastornos vasculares e neurolóxicos. A gangrena fórmase nun fondo de fluxo sanguíneo insuficiente, hipoxia tisular e diminución da sensibilidade.
- Deformidades do pé. A mobilidade articular limitada, a desigual distribución da carga no pé, a sobrecarga das súas seccións individuais provocan unha violación do tecido trófico e unha deformación do pé. Aparecen rachaduras, fisuras e úlceras, na zona das que despois se forman seccións de necrose.
- Condicións de inmunodeficiencia. Notase unha diminución dos mecanismos de adaptación e protección do corpo. Os pacientes fanse máis vulnerables a danos accidentais na pel, infección de feridas.
- Enfermidades concomitantes. A gangrena é máis frecuentemente diagnosticada en pacientes con patoloxías do sistema cardiovascular e urinario. O grupo de risco inclúe persoas maiores con nefropatía grave, insuficiencia cardíaca e venosa, sobrepeso.
- Factores socioeconómicos. As complicacións da diabetes son moitas veces causadas pola baixa conformidade do paciente - a discrepancia entre o seu comportamento e as recomendacións e receitas do endocrinólogo. Outros factores son a inaccesibilidade da atención médica e o estilo de vida asocial.
Os mecanismos de desenvolvemento da gangrena inclúen neuropatía periférica, angiopatía e deformación dos pés coa formación de áreas de alta presión. A base patoxenética da gangrena son trastornos circulatorios. A hiperglicemia provoca cambios estruturais e funcionais en vasos grandes e pequenos. A membrana capilar engrosa, delamina, filtra selectivamente e intercambia a difusión de líquidos. Os nutrientes e o osíxeno non entran na cantidade correcta, os produtos metabólicos acumúlanse nos tecidos.
A formación de placas ateroscleróticas leva a estreitar ou bloquear o lumen das arterias de gran e pequeno calibre. Neste contexto, fórmanse cambios destrutivos, lanzan procesos necróticos. En violación da alimentación e o abastecemento de osíxeno, as células morren. Se este proceso se produce gradualmente, é probable o desenvolvemento de gangrena seca - os tecidos están deshidratados, momificados. A causa da gangrena mollada é a morte das células en proceso de caries. A descomposición dos tecidos prodúcese baixo a influencia das bacterias, hai unha acumulación de pus e gases.
Síntomas de gangrena diabética
A gangrena seca prodúcese con trastornos circulatorios lentamente. Unha área limitada de tecidos é afectada, a propagación da necrose é pouco característica. Na fase de isquemia, a dor se sente baixo o nivel de bloqueo do buque. A pel pálase, torna-azulada de mármore. A temperatura da perna afectada redúcese, obsérvase un deterioro da sensibilidade, formigueo, picazón, queima. En tecidos saudables que bordean o foco da necrose, un proceso inflamatorio desenvólvese con plétora grave. Como resultado, fórmase unha liña de demarcación: a zona límite da inflamación aguda.
Debido ao edema na zona de demarcación, a síndrome da dor persiste durante moito tempo. Pérdense completamente outros tipos de sensibilidade nos departamentos subxacentes. A zona afectada é negra, azul escuro ou marrón negro. A necrosis esténdese desde a periferia ata a zona cunha circulación sanguínea normal, entón o proceso detense. O tecido necrótico ao longo da liña de demarcación suavízase e é substituído por tecido de granulación, formándose gradualmente unha cicatriz. Ás veces prodúcese un rexeitamento espontáneo da parte morta (amputación espontánea). O tecido morto seca, pero non se desintegra, polo que os pacientes séntense satisfactorios, os signos de embriaguez están ausentes.
As primeiras manifestacións de gangrena húmida son o branqueamento da pel, a formación de manchas e vesículas con fluído sacarosa. A zona afectada é fría ao tacto, a sensibilidade está ausente ou redúcese significativamente, as veas dilátanse. O edema progresa rápidamente, a fronteira entre as zonas afectadas e saudables non se determina, a necrose esténdese na dirección proximal. Os tecidos en descomposición teñen unha textura seca e cheiro ofensivo. Cor: do gris ao negro escuro. Na palpación, escóitase un son característico que se asemella a un chisqueo ou a un asubío. Aumentan os síntomas de intoxicación xeral: temperatura corporal elevada, letarxia, letarxia, cefalea, náuseas, vómitos.
Tratamento de gangrena diabética
O tratamento realízase nun hospital cirúrxico. Os medicamentos para o azucre son substituídos por insulina. O axuste da dosificación realízase para lograr o estado de compensación da diabetes. Levan a cabo actividades xerais dirixidas a optimizar o funcionamento dos vasos sanguíneos e do corazón, eliminando a intoxicación e aumentando a actividade do sistema inmune. Como parte da terapia sistémica, úsanse medicamentos que melloran a circulación sanguínea (angioprotectores, correctores de microcirculación), disolven coágulos de sangue (anticoagulantes de acción directa) e alivian espasmos (antiespasmódicos).
Para normalizar a presión arterial introdúcense no programa de tratamento diuréticos, antagonistas de calcio, inhibidores da ACE, beta-bloqueantes. Ao ingresar, prescríbense antibióticos de amplo espectro de acción e, posteriormente, a terapia antibiótica axústase tendo en conta a sensibilidade do patóxeno. Pacientes graves sofren transfusións de sangue, infusión de solucións para corrixir trastornos metabólicos, medidas de reanimación. As muletas e as cadeiras de rodas úsanse para descargar o pé afectado.
Na gangrena seca indícase unha xestión conservadora. Realizar apósitos, tecido morto cando aparezan signos de separación no aderezo. Use fondos locais para limpar a superficie da ferida, estimular a epitelización. Con gangrena mollada por intoxicación e perigo de propagación da necrose, o tratamento cirúrxico realízase despois da formación da liña de demarcación. Para localizar o proceso, o membro está cuberto de burbullas de xeo, adminístranse antibióticos intra-arteriales.
A excisión do tecido morto realízase xeralmente 1-3 días despois da recepción. Posible necrotomía, necrectomía e amputación da extremidade. O propósito da necrotomía (disección de tecidos) é determinar os límites da necrose, reducir a intensidade do proceso purulento-inflamatorio e loitar contra a intoxicación xeral. A necrectomía (eliminación de tecido non viable) realízase en pequenas áreas de necrose. No futuro, os apósitos prescríbense, despois da limpeza da ferida segundo indicacións, a autodermoplastia e outras técnicas úsanse para pechar o defecto. Con ampla necrosis nos tecidos e a ameaza de que o proceso se estenda aos departamentos subxacentes, requírese amputación.
No período afastado, a falta de contraindicacións, realízanse intervencións planificadas dirixidas a restaurar a circulación sanguínea e evitar o re-desenvolvemento da gangrena.Utilízanse sobre todo cirurxías mínimamente invasivas que non requiren un longo período de rehabilitación. O tipo de procedemento determínase individualmente. Quizais stenting de arterias periféricas, dilatación endovascular, arterialización de venas.
Previsión e prevención
A gangrena seca considérase unha variante prognosticamente favorable da patoloxía, o grao de apoio das extremidades afectado depende da prevalencia do proceso. En persoas con gangrena húmida, o prognóstico é menos favorable tanto en relación coa preservación das funcións das extremidades como en relación á vida. A causa da morte pode ser unha solicitude posterior de axuda médica, a propagación do proceso purulento-necrótico ata a extremidade proximal, sepsis, descompensación das funcións dos órganos internos no fondo dunha intoxicación grave. A prevención baséase no correcto tratamento da diabetes. É importante cumprir estrictamente todas as receitas do médico, incluída a toma de medicamentos, seguindo unha dieta baixa en carbohidratos e un réxime de actividade física. É necesario abandonar os malos hábitos que contribúan ao desenvolvemento da aterosclerose (fumar, beber alcol e alimentos graxos), evitar feridas accidentais, escoller zapatos ortopédicos e vixiar a súa limpeza no interior, realizar regularmente procedementos hixiénicos para o coidado dos pés.

 Cambia a cor dos tecidos a púrpura cianótica ou escura. Ao mesmo tempo, non hai fronteira clara entre as áreas saudables e as afectadas, xa que o corpo non pode deter a propagación dos microbios. A zona de transición pódese detectar cos seguintes signos: vermelhidão da pel, aumento da temperatura local e presenza de dor,
Cambia a cor dos tecidos a púrpura cianótica ou escura. Ao mesmo tempo, non hai fronteira clara entre as áreas saudables e as afectadas, xa que o corpo non pode deter a propagación dos microbios. A zona de transición pódese detectar cos seguintes signos: vermelhidão da pel, aumento da temperatura local e presenza de dor, O corinfar é un medicamento que reducirá a presión e a presión sobre os vasos sanguíneos.
O corinfar é un medicamento que reducirá a presión e a presión sobre os vasos sanguíneos. A polineuropatía é unha enfermidade do sistema nervioso na que se destrúen as fibras nerviosas.
A polineuropatía é unha enfermidade do sistema nervioso na que se destrúen as fibras nerviosas. A amputación dunha extremidade é unha operación na que o médico excisa unha parte do membro ou a súa totalidade. Normalmente, este método recórrese só despois de que outros procedementos non dean o efecto desexado. Isto faise para evitar a propagación de bacterias e infeccións no corpo. A operación realízase baixo anestesia xeral e require un longo período de recuperación. Despois de eliminar unha extremidade, é preciso vixiar minuciosamente o estado da outra, xa que o risco de seguir desenvolvendo gangrena segue sendo bastante grande.
A amputación dunha extremidade é unha operación na que o médico excisa unha parte do membro ou a súa totalidade. Normalmente, este método recórrese só despois de que outros procedementos non dean o efecto desexado. Isto faise para evitar a propagación de bacterias e infeccións no corpo. A operación realízase baixo anestesia xeral e require un longo período de recuperación. Despois de eliminar unha extremidade, é preciso vixiar minuciosamente o estado da outra, xa que o risco de seguir desenvolvendo gangrena segue sendo bastante grande.