Diabetes mellitus e o seu tratamento
A rosinsulina é un medicamento de insulina que se usa nalgunhas formas de diabetes. Debe subliñarse inmediatamente que hai varias variedades deste medicamento:
- Rosinsulina P – Insulina curta co inicio do efecto, transcorrida media hora desde o momento da administración e o seu máximo desenvolvemento dentro de 1-3 horas. A duración total da acción é de ata 8 horas,
- Mestura de Rosinsulina M – Insulina "media"formado por dúas fases (unha sustancia obtida químicamente e un produto de enxeñería xenética, equivalente completamente á hormona humana). Os primeiros signos da acción deste medicamento aparecen media hora despois da administración, o efecto máximo aparece de catro a doce horas e a duración total do efecto é aproximadamente dun día,
- Rosinsulina C – Insulina "media"consistente integramente en insulina-isófano obtida por enxeñaría xenética. A diferenza da mestura de Rosinsulina M, o efecto deste medicamento desenvólvese dentro dunha hora e media, e chega a un máximo e dura - mentres o remedio anterior,
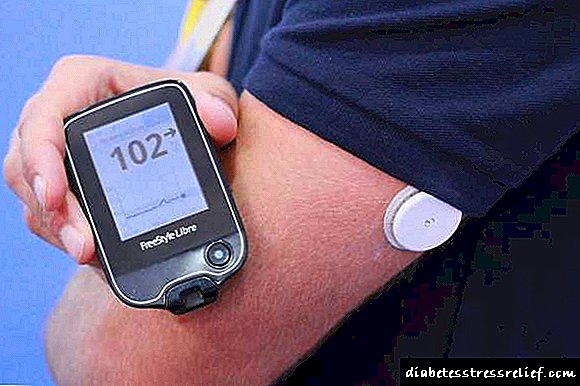
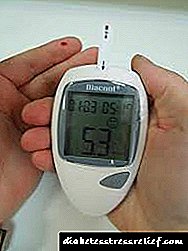
Precísanse medicamentos similares para persoas cuxa acción insulina é insuficiente. Isto leva a un aumento da concentración de glicosa no sangue, unha violación da súa absorción por parte dos tecidos, que é extremadamente perigoso e pode prexudicar rapidamente a saúde do corpo. Os pacientes con diabetes, entendendo os mecanismos complexos do metabolismo da glicosa, aprenden a valorar correctamente o seu estado (tomando regularmente medicións cun glucómetro) e usan insulinas "longas", "medias" ou "curtas" para corrixilo.
Estes medicamentos úsanse para:
- Diabetes mellitus insulinodependentes (tipo I),
- Diabetes mellorais non dependentes da insulina (tipo II), cando o corpo é insensible ás tabletas de medicamentos hipoglucémicos,
- Cetoacidosis diabética e coma,
- Diabetes causadas polo embarazo,
- Control de azucre en pacientes que necesitan intervención cirúrxica, feridos, que sofren a fase aguda dunha enfermidade infecciosa - nos casos en que o uso doutros axentes hipoglicémicos é imposible,
Formas de liberación de rosinsulina - solucións e suspensións para inxección. Tales fármacos adminístranse de forma subcutánea (en casos raros, intravenosamente ou intramuscular). A taxa de asimilación deste medicamento tamén depende do lugar da inxección - os pacientes con experiencia saben onde é mellor inxectar insulina en varias situacións. É importante cambiar constantemente o sitio da inxección para evitar efectos patolóxicos nos tecidos (lipodistrofia, etc.).
O tempo de administración de diferentes fármacos é diferente e está asociado á inxestión de alimentos. Por exemplo, a Rosinsulina P curta é administrada quince a vinte minutos antes da comida. E a "media" Rosinsulina C, que se usa unha vez ao día, adóitase administrar media hora antes do almorzo. Cada paciente desenvolve o seu propio esquema para o uso de varias insulinas, a partir dos datos do glucómetro sobre a concentración de glicosa no sangue, as características da súa enfermidade e estilo de vida.
A droga está contraindicada en:
- Intolerancia a calquera compoñente
- Hipoglicemia,
As nais embarazadas e en lactación poden, se é necesario, usar preparados de insulina. É seguro para o feto e o recentemente nado. Pero o paciente debe controlar constantemente os niveis de azucre, xa que o metabolismo da glicosa varía moito durante o embarazo e despois do parto.
Efectos secundarios e sobredose
A intolerancia a certos tipos de insulina pode levar a reaccións alérxicas: desde urticaria, febre, falta de respiración ata angioedema.
Tamén é posible o desenvolvemento de hipoglucemia, cuxos primeiros signos son palidez, tremor, ansiedade, palpitaciones, etc. (lea máis nun artigo especial sobre esta afección). Para agravar esta condición, un aumento no número de anticorpos antiinsulina no sangue pode agravarse.
Ao principio, o tratamento pode estar acompañado de edema e discapacidade visual. No lugar da inxección é posible vermelhidão, inchazo, picazón e destrución do tecido adiposo (con inxeccións frecuentes na mesma zona).
A sobredose de Rosinsulina conduce á hipoglucemia e require medidas de emerxencia: desde levar o azucre ao paciente ata a introdución de solucións de glucosa e glucagón (con perda de coñecemento).
Os analóxicos son máis baratos que Rosinsulin
Dado que actualmente Rosinsulin non está dispoñible para a venda e só se emite por receita gratuíta, na farmacia terá que escoller os seus análogos e, preferiblemente, son máis baratos. Por exemplo, a "insulina curta" son:
Destes, o máis económico Actrapid.
Os análogos da mestura de insulina "media" Rosinsulin S e M serán:
A biosulina é o lugar máis barato aquí.
Comentarios sobre Rosinsulin
Esta droga é de produción doméstica, polo que está a ser introducida activamente no sistema de atención á diabetes. Incluído, é este medicamento que agora é, a miúdo de forma non alternativa, prescrito para receitas médicas gratuítas en clínicas. Por suposto, isto causa unha gran preocupación para os pacientes e as súas revisións sobre Rosinsulin demostran claramente isto:
- O meu doutor comezou moito tempo a falarme de Rosinsulin, encomiándoo. Pero resistín. Ata agora, un día dixéronme directamente que agora só se lle prescribirá esta droga. E todos os estranxeiros pódense mercar ás súas costas. Non me deixaron outra opción. Grazas a Deus, superei normalmente. Pero agora non hai paz - estou esperando constantemente problemas.
- Seis meses xa en Rosinsulin (traducido pola forza). O azucre comezou a saltar. Ao axustar a dose, pero ás veces só chega o pánico.
Algúns pacientes adaptáronse a esta insulina e incluso a gaban:
- Decateime de que a maioría dos problemas son de medos e desconfianza. Hai case un ano que estou inxectando Rosinsulina e vexo que funciona moi ben.
- Inmediatamente comecei a inxectar Rosinsulina no hospital. O azucre mantén como debería. Non tes pánico.
O motivo principal da insatisfacción dos diabéticos é que para eles o uso dunha ou outra insulina é a clave dunha existencia normal. Durante anos, os pacientes estiveron escollendo fármacos, axustando o tratamento, axustando o seu estilo de vida ... Nesta situación, o cambio (e moitas veces por encargo) a calquera outro medicamento parece certo un desastre. Aínda que esta ferramenta será bastante eficaz.
O segundo motivo é a falta de confianza nas insulinas domésticas. As drogas que se producían no noso país antes eran de mala calidade e non podían competir, e máis aínda, substituír as drogas importadas.
Por suposto, idealmente sería bo que cada paciente reciba "a súa" insulina: o remedio que mellor lle convén. Pero, por desgraza, na situación actual isto é imposible. Non obstante, sempre se debe manter o optimismo e o sentido común. A maioría dos pacientes mudaron as súas drogas en varias ocasións; é importante aquí o control persoal do azucre e o consello médico oportuno. E é probable que Rosinsulin demostre a súa eficacia.
Re: Cambiar a Rosinsulina ou non?
QVikin "28 de agosto de 2010 ás 21:57
Re: Cambiar a Rosinsulina ou non?
Chanterelle25 »29 de agosto de 2010 ás 10:44 horas
Re: Cambiar a Rosinsulina ou non?
Irina "29 de agosto de 2010 15:48.
Chanterelle 25 escribiu: Irina
Cres que é fácil atopar un marido rico en Ivanovo?
Ou un traballo con cartos suficientes para insulina e tiras?
si. definitivamente non se trata de Eve!
Sobre obter insulina. Obtense por rexistro. Xa che contei sobre a situación de Ivanovo. Non coñezo nin un só diabético da miña idade a quen se nos daría insulina nos frascos. Normalmente, só nos hospitais fan isto polas avoas.
e si, recordo o actual que volvín contar alí en preguntas de LS. Estou pensando, quizais entón rexistrareime aquí en Yves. Non teño ningún problema co rexistro aquí.
Re: Cambiar a Rosinsulina ou non?
Irina "29 de agosto de 2010 15:53
QVikin escribiu: Irina
Vostede insulina no momento dado onde chega?
Lémbroos na rexión de Sverdlovsk, porque teño un permiso de residencia alí.
É este o stock que está a escribir traído da Rexión de Sverdlovsk? E todos os anos mentres estudaban, conducían? Onde vas vivir?
Si, ou ben se dirixiu a si mesma ou a papá - os meus pais están aí. e vou a vivir, por agora, aquí. é por iso que non me rexistrei aquí - xa escribín (anteriormente), pero se podo recibilas normalmente aquí, probablemente significa que necesito rexistrarme aquí. hmm, pregúntome se só haberá MOITOS problemas ou moitos deles?
Re: Cambiar a Rosinsulina ou non?
Elechka "29 de agosto de 2010 23:09
Re: Cambiar a Rosinsulina ou non?
Irina "30 de agosto de 2010 ás 14:04
Grazas, El !!
a palabra alentadora é adiós.
Re: Cambiar a Rosinsulina ou non?
Sorrí 28 de xuño de 2011 21:12
Re: Cambiar a Rosinsulina ou non?
BCE Vladimir »29 de xuño de 2011 13:52
Re: Cambiar a Rosinsulina ou non?
Sorrí »29 de xuño de 2011 19:31
Re: Cambiar a Rosinsulina ou non?
BCE Vladimir 30 de xuño de 2011 03:06
Re: Cambiar a Rosinsulina ou non?
Sorrí 30 de xuño de 2011 07:44
Re: Cambiar a Rosinsulina ou non?
BCE Vladimir 30 de xuño de 2011 10:36
Rosinsulina: revisións sobre o uso de insulina, instrucións
A Rosinsulina C administra por vía subcutánea 1-2 veces ao día, aproximadamente media hora antes de comer. Cada vez, o sitio de inxección debe cambiarse.
Nalgúns casos, o endocrinólogo pode prescribir ao paciente a inxección intramuscular do medicamento.
- con diabetes mellitus tipo 1 e 2,
- en fase de resistencia a fármacos orais hipoglucémicos,
- con tratamento combinado (resistencia parcial a fármacos orais hipoglucémicos),
- con terapia mono ou combinada durante intervencións cirúrxicas,
- con enfermidades intercurrentes,
- con diabetes en mulleres embarazadas, cando a terapia dietética non dá o efecto desexado.
Dosificación e administración
 Suspensión por inxección subcutánea. As contraindicacións son hipoglucemia, hipersensibilidade.
Suspensión por inxección subcutánea. As contraindicacións son hipoglucemia, hipersensibilidade.
A Rosinsulina C administra por vía subcutánea 1-2 veces ao día, aproximadamente media hora antes de comer. Cada vez, o sitio de inxección debe cambiarse. Nalgúns casos, o endocrinólogo pode prescribir ao paciente a inxección intramuscular do medicamento.
Preste atención! Está prohibida a administración intravenosa de insulina de duración media. En cada caso, o médico selecciona individualmente a dose, que pode depender das características do curso da enfermidade e do contido de azucre no sangue e na orina.
A dose habitual é de 8-24 UI, que se administra 1 vez ao día, para iso pode empregar xeringas de insulina cunha agulla extraíble.
En nenos e adultos con alta sensibilidade á hormona, a dose pode reducirse a 8 UI por día e, pola contra, a pacientes con sensibilidade reducida - aumentar ata 24 UI por día ou máis.
Se a dose diaria de fármaco supera os 0,6 UI / kg, adminístrase 2 veces ao día en diferentes lugares. Se o medicamento se administra nunha cantidade de 100 UI por día ou máis, o paciente debería ser hospitalizado nun hospital. O cambio dunha insulina a outra debe levarse a cabo baixo a atención dos médicos.
Farmacocinética
O medicamento refírese a insulinas de duración media, que están dirixidas:
- para reducir a glicosa no sangue
- para aumentar a absorción de glicosa por tecidos,
- para mellorar a glicogenoxénese e lipoxénese,
- para reducir a taxa de secreción de glicosa polo fígado,
- para síntese de proteínas.
Efectos secundarios
- angioedema,
- falta de respiración
- urticaria
- diminución da presión arterial,
- febre.
- mellora da suor,
- palidez da pel,
- fame
- latido do corazón
- ansiedade
- transpiración
- emoción
- tremor
- parestesia na boca,
- somnolencia
- estado de ánimo deprimido
- comportamento inusual
- irritabilidade
- incerteza dos movementos
- medo
- discapacidade da fala e da visión,
- insomnio
- dor de cabeza.
Con unha inxección perdida, unha dose baixa, no fondo dunha infección ou febre, se non se segue a dieta, pode producirse acidosis e hiperglicemia diabéticas:
- diminución do apetito
- sede
- somnolencia
- hiperemia da cara,
- conciencia deteriorada ata o coma,
- deficiencia visual transitoria ao comezo da terapia.
Recomendacións especiais
 Antes de recoller a droga do frasco, asegúrese de que a solución sexa transparente. Se se observa sedimento ou turbidez na preparación, non se pode usar.
Antes de recoller a droga do frasco, asegúrese de que a solución sexa transparente. Se se observa sedimento ou turbidez na preparación, non se pode usar.
A temperatura da solución para a administración debe corresponder á temperatura ambiente.
Importante! Se o paciente ten enfermidades infecciosas, trastornos da tiroides, hipopituitarismo, enfermidade de Addison, insuficiencia renal crónica, así como para persoas maiores de 65 anos, é necesario un axuste da dose de insulina.
As causas da hipoglucemia poden ser:
- Substitución da droga.
- Sobredose.
- Saltar unha comida.
- Enfermidades que reducen a necesidade do medicamento.
- Vómitos, diarrea.
- Hipofunción da corteza suprarrenal.
- Estrés físico.
- Cambia a área de inxección.
- Interacción con outras drogas.
Ao transferir un paciente da insulina animal á insulina humana, é posible unha diminución da concentración de azucre no sangue.
Descrición da acción do medicamento Rosinsulin P
A Rosinsulina P refírese a fármacos con efecto hipoglicémico curto. Combinando co receptor da membrana exterior, a solución forma un complexo receptor da insulina. Este complexo:
- aumenta a síntese de monofosfato de adenosina cíclico no fígado e as células de graxa,
- estimula procesos intracelulares (piruvato quinases, hexokinases, glicóxeno sintasas e outros).
Unha diminución da concentración de azucre no sangue débese a:
- aumentar o transporte intracelular,
- estimulación da glicogenoxénese, lipoxénese,
- síntese de proteínas
- potenciando a absorción do medicamento por tecidos,
- diminución da ruptura de glicóxeno (debido a unha diminución na produción de glicosa por parte do fígado).
Despois da administración subcutánea, o efecto da droga prodúcese en 20-30 minutos. A concentración máxima no sangue conséguese despois de 1-3 horas, e a continuación da acción depende do lugar e método de administración, dose e características individuais do paciente.