Diabetes e todo sobre iso
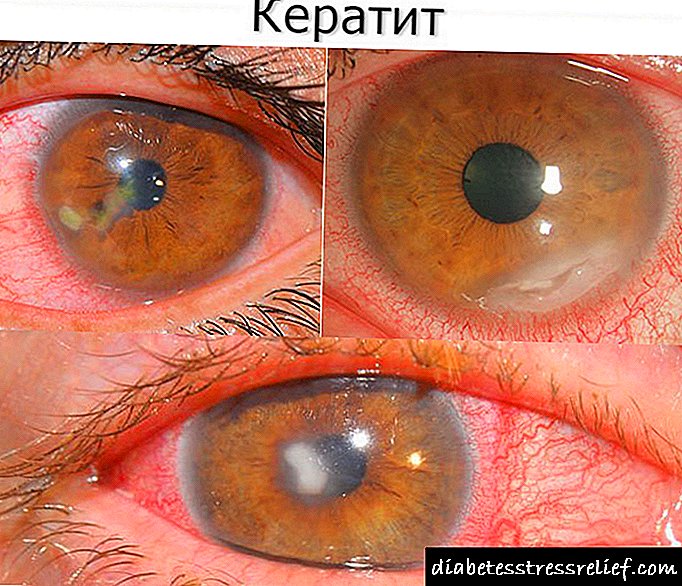
Na diabetes mellitus con niveis inestables de glicosa, desenvólvense cataratas diabéticas. Esta enfermidade caracterízase por un ensombrecemento progresivo da lente con discapacidade visual. Cando se ignora a patoloxía, prodúcese a cegueira completa.

Causas da enfermidade
A combinación de diabetes e cataratas é un caso común. Segundo as estatísticas, a nublación da lente sobre o fondo da diabetes ocorre en cada décimo diabético.
Os médicos producen dous tipos de cataratas para a diabetes:
- Metabólico, ou verdadeiro diabético. Este tipo é causado polo metabolismo dos carbohidratos deteriorado na diabetes, o que ocasiona danos nos vasos dos ollos e outros órganos.
- Senil ou senil. Esta especie desenvólvese como resultado de cambios naturais relacionados coa idade nas persoas, incluídos os diabéticos. Os cambios están relacionados coa idade, pero non coa diabetes.
O mecanismo de desenvolvemento de cataratas diabéticas está asociado a unha excesiva deficiencia de glicosa e insulina. As violacións do metabolismo dos carbohidratos provocan trastornos da microcirculación, aumento da fraxilidade dos vasos sanguíneos, acumulación de produtos en descomposición. Estes cambios provocan as manifestacións clínicas da enfermidade.
A catarata diabética maniféstase polos síntomas dun nublamento clásico da lente, só hai trazos de desenvolvemento: unha tendencia á rápida progresión da patoloxía. As manifestacións clínicas están asociadas á perda de transparencia da lente natural do ollo, deteriorada patencia dos raios de luz.
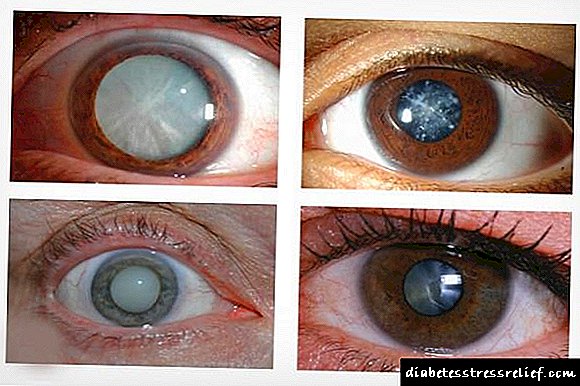
Os síntomas da catarata con diabetes:
- mirada borrosa e borrosa, a aparición dun velo branco diante dos ollos,
- visión borrosa
- a aparición de manchas escuras e escamas ante os ollos,
- dificultades con carga visual cando se traballa con obxectos pequenos,
- distorsión de cor,
- visión dobre
- aumento da fotosensibilidade,
- a alumna faise branquecina.
Medidas de diagnóstico
O diagnóstico de cataratas en diabéticos inclúe unha avaliación dos cambios morfolóxicos e funcionais no órgano ocular. Para iso:
- biomicroscopia (exame de fondo),
- visometría (valoración da agudeza visual),
- perimetría (determinación dos límites do campo de vista),
- tonometría (determinación de IOP),
- Angiografía por fluorescencia para avaliar a microcirculación.
O tipo de catarata diabética establécese a partir da conclusión do endocrinólogo sobre a presenza de diabetes mellitus.

Tratamento de complicacións diabéticas
Un catarata diabético é sometido a un tratamento conxunto por un oftalmólogo e endocrinólogo. Un endocrinólogo trata a causa e un oftalmólogo trata as consecuencias.
O único método para tratar a catarata diabética é mediante a eliminación cirúrxica da lente anubrada. A operación realízase con varias condicións:
- diabetes compensado con niveis de glicosa estabilizados,
- a visión mantense nun 50% ou máis,
- non hai cicatrices na retina,
- non hai vasos de nova formación no iris
- falta de procesos inflamatorios,
- falta de contraindicacións doutros órganos e sistemas.
Unha operación popular é FEC con implantación dun IOL. A operación de fagoemulsificación da lente realízase rapidamente, cun malestar mínimo, un período de recuperación fácil.
A esencia da fagoemulsificación é a fragmentación da substancia lente por ultrasóns ou láser ata un estado de emulsión. Entón, aspirase a emulsión (aspiración cun aparato especial). Despois, introdúcese no ollo unha lente artificial, o IOL.
As persoas que rexeitan o tratamento cirúrxico poden usar de xeito profilacticamente pingas de ollos "Catalin", "Katachrom". Melloran os procesos metabólicos, ata certo punto retardan a progresión da enfermidade. Pero a catarata diabética non se pode curar con métodos médicos ou populares.

Medidas preventivas
As persoas con diabetes deben ter polo menos 2 r / g someterse a un exame rutineiro por parte dun oftalmólogo. O médico poderá identificar a patoloxía nun estadio temperán, o que mellorará o prognóstico do tratamento. Para a prevención, recoméndase usar continuamente gotas que melloren os procesos metabólicos.
A observación do endocrinólogo é obrigatoria, seguindo as recomendacións sobre dieta, exercicio físico, drogas. O azucre estable no sangue é a clave para a ausencia de complicacións na diabetes.
A eliminación cirúrxica da catarata diabética permítelle restaurar a visión nun par de días despois da operación. A patoloxía debe identificarse o máis axiña posible e a cirurxía debe realizarse, xa que a enfermidade nas etapas posteriores non está suxeita a tratamento cirúrxico.
Tamén suxerimos observar a trama sobre a catarata diabética:
Comparte o artigo nas redes sociais e deixa os teus comentarios sobre esta patoloxía. Coida a túa vista. Todo o mellor.
Cal é o perigo para o corpo de fumar con diabetes
OS NOSOS LECTORES RECOMENDANOS!
Para o tratamento de articulacións, os nosos lectores usaron con éxito DiabeNot. Vendo a popularidade deste produto, decidimos ofrecelo á súa atención.
Fumar e diabetes tipo 2 son factores de saúde incompatibles. A nicotina, que cae constantemente no torrente sanguíneo, provoca moitas complicacións e desfacerse dun mal hábito ten un efecto beneficioso sobre a saúde xeral dun diabético.
Os pacientes que fuman teñen máis frecuencia o risco de desenvolver enfermidades cardiovasculares, diminuíndo a funcionalidade da circulación sanguínea nas extremidades inferiores. A combinación de diabetes tipo 2 e tabaquismo constante aumenta gradualmente o risco de desenvolver estas enfermidades.
O vínculo entre o tabaquismo e a diabetes
A nicotina presente no corpo provoca un aumento do nivel de glicosa no torrente sanguíneo, estimula a produción de cortisol, catecolaminas. En paralelo, hai unha diminución da sensibilidade á glicosa, baixo a súa influencia.

Nos estudos clínicos demostrouse que os pacientes que consumían un paquete e medio de cigarros ao día son propensos a desenvolver diabetes tipo 2 catro veces máis que os que nunca dependeron dos produtos do tabaco.
A adicción á nicotina é unha das causas da diabetes, o desenvolvemento dunha serie de complicacións (cun diagnóstico previamente establecido), coa súa exclusión, aumenta un prognóstico favorable aos pacientes.
Diminución da sensibilidade á insulina
O contacto constante co fume do tabaco, as substancias contidas nel provocan unha absorción deficiente de azucres. Os estudos descubriron que o mecanismo de influencia da nicotina aumenta o risco de desenvolver diabete.
 Un aumento temporal da cantidade de glicosa no sangue leva a unha diminución da sensibilidade dos tecidos e órganos do corpo á acción da insulina. O tipo crónico de dependencia do tabaco leva a unha sensibilidade mínima. Se se nega a usar cigarros, esta habilidade devolve rapidamente.
Un aumento temporal da cantidade de glicosa no sangue leva a unha diminución da sensibilidade dos tecidos e órganos do corpo á acción da insulina. O tipo crónico de dependencia do tabaco leva a unha sensibilidade mínima. Se se nega a usar cigarros, esta habilidade devolve rapidamente.
A dependencia do cigarro está directamente relacionada coa aparición de obesidade. O aumento do nivel de ácidos graxos que existe no corpo do paciente é a principal fonte de enerxía para o tecido muscular, suprimindo os efectos beneficiosos da glicosa.
O cortisol producido inhibe a insulina natural presente no corpo e os elementos contidos no fume do tabaco reducen o fluxo de sangue aos músculos, provocando estrés oxidativo.
Síndrome metabólica
É unha combinación de varios trastornos, incluíndo:
- Tolerancia con azucre no sangue
- Problemas de metabolismo de graxas,
- A obesidade é un subtipo central,
- Presión arterial elevada constantemente.
O principal factor causante da síndrome metabólica é unha violación da susceptibilidade á insulina. A relación entre o consumo de tabaco e a resistencia á insulina provoca trastornos metabólicos de todo tipo no corpo.
Ao reducir o colesterol de alta densidade no fluxo sanguíneo, un aumento da cantidade de triglicéridos contribúe a un forte aumento do peso corporal.
Resultados de dependencia crónica
O uso constante de tabaco provoca complicacións e agrava o curso das enfermidades existentes.
- A albumuminuria: causa a aparición de insuficiencia renal crónica debido á proteína presente constantemente na orina.
- Gangrena - na diabetes tipo 2, maniféstase nas extremidades inferiores debido a trastornos circulatorios. A maior viscosidade sanguínea, o estreitamento do lumen dos vasos sanguíneos pode levar á amputación dunha ou das dúas extremidades debido ao desenvolvemento de necrose tisular extensa.
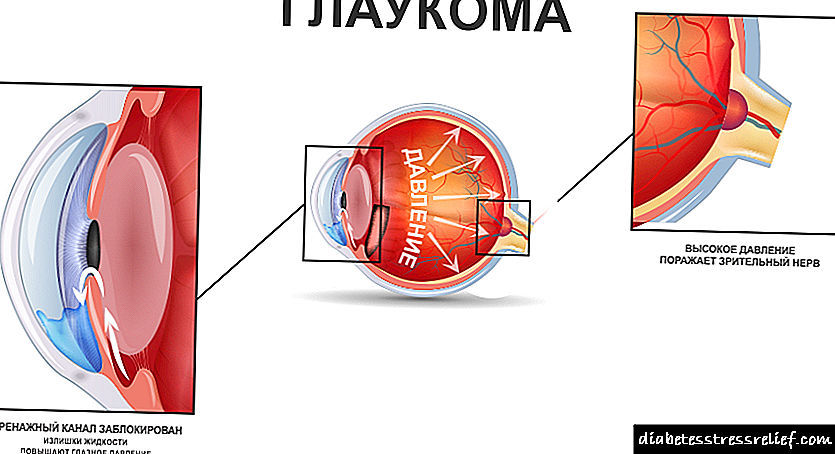
- O glaucoma - considérase unha manifestación privada da actividade conxunta da adicción á nicotina e a diabetes. Os pequenos vasos sanguíneos dos ollos debido á enfermidade actual non fan fronte á súa funcionalidade. A violación da nutrición dos órganos da vista leva a danos nos nervios. A retina é destruída paulatinamente, os novos vasos (non previstos pola estrutura orixinal) brotan no iris, a drenaxe de fluídos é interrompida e a presión intraocular aumenta.
- Impotencia: a falla sexual maniféstase no fondo do fluxo sanguíneo deteriorado cara aos corpos cavernosos do órgano xenital no macho.
- As cataratas son un metabolismo inestable, unha mala alimentación da lente do ollo pode causar enfermidade en calquera período de idade. Os niveis elevados de glicosa no fluxo sanguíneo, a circulación intraocular prexudicada son a principal causa de cataratas na diabetes do estadio 2.
- Cetoacidosis - caracterizada pola aparición de acetona na urina. Ao fumar, o corpo non usa glicosa para compensar a perda de enerxía (a insulina N está implicada na súa ruptura). As cetonas que se producen durante o procesamento de graxas (o metabolismo deteriorado utilízaas como base para o metabolismo enerxético) provocan unha intoxicación tóxica do corpo.
- A neuropatía: ocorre nun contexto da destrución de pequenos vasos do sistema circulatorio xeral, caracterizada aínda por un dano importante nas fibras nerviosas en varios órganos. As neuropatías son as precursoras do desenvolvemento de problemas con capacidade de traballo, conseguindo que un grupo para discapacidade, en casos difíciles, ocasione a morte do paciente.
- A periodontite é unha enfermidade provocada por unha violación do metabolismo dos carbohidratos no corpo, o que leva a perda de dentes. A súa perda pódese observar antes do diagnóstico de diabetes mellitus tipo 2. Os danos xa existentes e o consumo conxunto de tabaco, a enfermidade procede exponencialmente e ameaza coa perda de todos os dentes existentes.

- Diferentes tipos de golpes: a frecuencia de estreitar, a vasodilatación no momento do tabaquismo, leva a un deterioro rápido das paredes vasculares. Os capilares delgados non soportan o traballo duro, rompen espontaneamente. Os vasos danados no cerebro provocan o desenvolvemento dun ictus hemorrágico, seguido da hemorraxia no seu tecido. Os capilares reducidos ao fondo da aterosclerose estable durante as pausas provocan un tipo de ataque isquémico.
- A endarterite é un espasmo patolóxico das paredes dos vasos sanguíneos do sistema circulatorio debido á exposición a elementos contidos no fume do tabaco. Os buques con estabilidade conducen a desnutrición de tecidos, provocando a aparición de dor estable e gangrena.
O desenvolvemento de complicacións e a velocidade de sucesión dependen da condición xeral do organismo diabético e unha predisposición xenética a certos tipos de enfermidade. Ao resolver o problema da dependencia do tabaco, o risco de aparición diminúe varias veces.
Resolución de problemas
 O tabaquismo e a diabetes son cousas completamente incompatibles e non importa cantos anos leva o paciente consumindo produtos de tabaco. En caso de rexeitar a dependencia crónica, as posibilidades do paciente de normalizar a condición xeral aumentan a esperanza de vida global.
O tabaquismo e a diabetes son cousas completamente incompatibles e non importa cantos anos leva o paciente consumindo produtos de tabaco. En caso de rexeitar a dependencia crónica, as posibilidades do paciente de normalizar a condición xeral aumentan a esperanza de vida global.
A diabetes actual de segundo grao require desfacerse da adicción, os cambios no estilo de vida. Hai moitas técnicas e desenvolvementos que poden axudar a un adicto ao tratamento. Entre o método común destacan:
- Codificación coa axuda dun narcólogo (con esta cualificación e licenza),
- Tratamento de fitoterapia,
- Parches
- Chicle
- Inhaladores
- Formas comprimidas de medicamentos.
Os expertos recomendan que os lanzadores inclúan deportes na terapia xeral. Os diabéticos deben lembrar que calquera actividade física debería ter límites lóxicos - a excesiva tensión do corpo pode empeorar o curso da enfermidade.
Situacións estresantes afectan o rendemento de todo o corpo e fumar é unha fonte adicional, e non unha ferramenta auxiliar deles. Ao rexeitar un mal hábito, os pacientes adoitan experimentar un aumento do peso corporal, que pode ser controlado por unha dieta especializada e camiños frecuentes (exercicios físicos).
O exceso de peso non é motivo para negarse a resolver o problema da adicción á nicotina crónica. Nótase que moitos fumadores teñen exceso de peso e os cigarros non teñen ningún efecto sobre el.
Tratamento da catarata para a diabetes
A diabetes mellitus é unha enfermidade cuxas manifestacións están asociadas con case todos os órganos e sistemas humanos. Dependendo das características individuais do curso da enfermidade, prodúcense manifestacións asociadas aos órganos da visión en case todos os pacientes. A glicosa en sangue non pasa sen rastro dos vasos do fondo, a lente do ollo. O problema é que o tratamento conservador de cataratas diabéticas é difícil porque os síntomas xa están a aparecer en pacientes novos e a súa intensidade está a aumentar rapidamente. Para compensar a perda de visión, para asegurar unha calidade de vida suficientemente alta, na maioría dos casos, a operación para eliminar unha lente anubrada considérase o principal método de tratamento.
Causas da catarata

A catarata é un enturbamento da lente do ollo, que é unha lente que transforma a imaxe para a percepción polo seu órgano central de visión no cerebro. Un cambio nas propiedades ópticas dunha lente oftálmica pode ser causado por varias razóns. Coa diabetes tipo 1, as cataratas desenvólvense varias veces máis rápido que coa diabetes tipo 2. Pero as causas dos dous tipos de enfermidades son as mesmas.
A catarata con diabetes desenvólvese debido ás seguintes condicións.
- O nivel de glicosa no sangue aumenta constantemente, pódese depositar exceso no corpo da lente en forma de flocos. Aínda que algúns estudos negaron que exista unha conexión evidente entre a glicosa e a aparición de cataratas diabéticas, esta razón agora considérase discutible.
- A subministración de sangue para os ollos empeora, os vasos vólvense máis fráxiles, a lente faise turbia.
- Os niveis insuficientes de insulina no sangue causan cambios precoz na transparencia das lentes, especialmente en pacientes novos con diabetes tipo 2.
Síntomas de catarata
As manifestacións de opacidade das lentes na diabetes mellitus teñen algunhas características en comparación con cataratas na idade avanzada. Os síntomas desenvólvense a unha idade máis recente, a formación dunha catarata madura é posible antes dos 35-40 anos, e as manifestacións da enfermidade poden agravarse con rapidez.

Que tipo de síntomas ten o paciente?
- Visión borrosa, coma se fose velada ante os ollos.Os primeiros signos xa se poden manifestar en pacientes menores de 25 anos, especialmente en diabéticos con enfermidade tipo 1.
- Dualidade da imaxe. É difícil centrarse na imaxe do suxeito, aparece o dobre da imaxe.
- Á luz brillante, os obxectos que se examinan perden o seu contorno claro, a nitidez da imaxe redúcese significativamente.
- A imaxe perde cores brillantes, todos os obxectos son máis escuros.
- Tras o exame, o oftalmólogo revela un cambio na pupila de negro (lente cristalina clara) a clara, turbia.
- A posibilidade de que un especialista examine o estado do fondo é difícil, porque debido á opacidade da lente, non transmite luz á parte traseira do ollo.
- O paciente ten síntomas dun trastorno do sistema nervioso: irritabilidade, ansiedade asociada a unha diminución da capacidade de navegar normalmente no espazo, para levar a cabo o modo de vida habitual sen axuda externa.
Se hai unha sensación subxectiva de confusión do suxeito en cuestión, veos diante dos ollos, incapacidade de enfocar a visión con precisión, acompañada de tensión ocular para poder examinar o tema, debes contactar inmediatamente cun oftalmólogo para obter consello e logo recibir tratamento.
O médico examinará coidadosamente o paciente, recollerá unha anamnesis, prescribirá as probas necesarias; se os resultados dun exame integral establecen un diagnóstico de catarata diabética, o médico considerará a posibilidade de realizar unha cirurxía inmediata ou tomar un tratamento conservador, incluso cun endocrinólogo.

A cirurxía da catarata hoxe deixou de ser algo excepcional. Esta sutil intervención cirúrxica foi realizada na clínica oftalmolóxica microquirúrgica durante moito tempo e para unha ampla gama de pacientes. Para os pacientes con catarata diabética hai unha serie de características asociadas ao tratamento desta enfermidade, incluso a través da cirurxía.
Dende o principio é necesario entender que a tarefa principal é o tratamento da enfermidade subxacente, a diabetes. Dela segue:
- maximizar os niveis de glicosa,
- escolla unha dose adecuada de insulina ou medicamentos para o azucre,
- dieta de alta calidade
- Estabilizar o metabolismo adecuado
- levar un estilo de vida sa
- renuncia aos malos hábitos: fumar, abuso de alcol.
Por desgraza, a posibilidade de resorción de cataratas diabéticas sen cirurxía está a un nivel moi baixo, xa que os síntomas da manifestación aumentan rapidamente. Os pacientes con idade suficiente que están en idade de traballar sofren a enfermidade, polo que a maioría dos especialistas, cando elixen o tratamento, falan a favor da operación.
Un oftalmólogo diagnosticado de catarata diabética traballa en estreita colaboración cun endocrinólogo. O paciente é enviado para tratamento con cirurxía só cando se cumpran as seguintes condicións.
- O nivel de glicosa no sangue está estabilizado a un nivel aceptable.
- A perda de visión é polo menos do corenta ao cincuenta por cento.
- A condición do paciente é compensada, as patoloxías concomitantes non se converterán nun obstáculo para a rehabilitación postoperatoria.
Ao eliminar unha lente anubrada, úsanse os seguintes métodos cirúrxicos: fagoemulsificación mediante un raio láser ou ultrasonido. Nos dous métodos de operación, a lente triturase en pequenas partículas a través dunha micro sección e elimínase pola segunda sección micro da córnea.
Funcións de funcionamento

Coa cirurxía da catarata hai diabetes. No caso do diagnóstico de catarata diabética, non é preciso esperar á súa maduración completa, é dicir, a nublación absoluta da lente para eliminar. Isto faise porque, como mencionamos anteriormente, a enfermidade progresa e a visión diminúe rapidamente.
Pero, ademais, a diabetes mellitus vén acompañada de cambios patolóxicos nos vasos da retina do fondo dos ollos - retinopatía, cuxo estado debe ser controlado periódicamente. A lente opaca priva ao especialista de tal oportunidade, polo que debe ser substituída canto antes por unha transparente e artificial. A patoloxía da retina na diabetes leva a perda completa da visión, especialmente se non existe un tratamento adecuado e unha compensación do estado dos vasos.
A operación de fagoemulsificación das lentes é menos traumática, o que é especialmente importante para os pacientes con diabetes mellitus. Sábese que a cicatrización de feridas en tales pacientes é problemática, polo que a cirurxía microquirúrgica é a mellor opción para tratar as cataratas con esta enfermidade. A operación non dura máis de 10-30 minutos, realízase baixo anestesia local, o paciente non está máis que un día na clínica.
En casos moi raros, as complicacións xorden. O tratamento cirúrxico é o mellor xeito de desfacerse da catarata diabética, especialmente para pacientes en idade nova e laboral.
Tratamento da catarata diabética con diabetes
A diabetes mellitus é unha das enfermidades máis comúns no mundo. O número de pacientes que padecen esta patoloxía do sistema endocrino está aumentando cada ano. E o máis aterrador é que a súa idade é moito máis nova.
Con diabetes, hai un trastorno no traballo de case todos os sistemas e órganos dunha persoa, pero principalmente do sistema circulatorio. Os vasos, o corazón, o cerebro, incluída a retina, sofren. Se os síntomas non se manifestan, a enfermidade é diagnosticada demasiado tarde, os cambios no corpo fanse irreversibles e moitas veces levan á morte.
Debido a un insuficiente subministro de sangue, trastornos metabólicos e diminución da inmunidade, os órganos da visión adoitan padecer diabetes. Os pacientes quéixanse de conxuntivite, blefarite (cebada), mentres que o curso da enfermidade é grave e prolongado, responden mal ao tratamento.
A retinopatía diabética é a complicación máis común das enfermidades dos ollos na diabetes.
Pero tamén a miúdo a conxuntivite pasa a glaucoma ou a catarata. Ás veces os síntomas destas enfermidades convértense nos únicos signos de diabetes no paciente.
OS NOSOS LECTORES RECOMENDANOS!
Para o tratamento de articulacións, os nosos lectores usaron con éxito DiabeNot. Vendo a popularidade deste produto, decidimos ofrecelo á súa atención.
Como se manifesta a catarata na diabetes?
 Con trastornos metabólicos no corpo, prodúcense cambios na lente do ollo, faise nublado. A isto chámaselle catarata diabética.
Con trastornos metabólicos no corpo, prodúcense cambios na lente do ollo, faise nublado. A isto chámaselle catarata diabética.
Un trazo característico das cataratas na diabetes mellitus é un desenvolvemento moi rápido, a enfermidade procede rapidamente e é difícil de tratar.
Ás veces incluso unha operación non produce efecto.
Os principais síntomas da enfermidade en pacientes con diabetes mellitus:
- Diminución da visión
- "Néboa" ante os ollos,
- Violación do campo de visión: as liñas son borrosas ao ler,
- Lente turbio no estudo.
Mesmo se estes síntomas aínda non existen, pero o diagnóstico é diabetes mellitus, é recomendable que sexa examinado por un oftalmólogo o antes posible. Isto axudará a previr o desenvolvemento de cataratas diabéticas.
Como se trata a catarata para a diabetes?
Un endocrinólogo envía necesariamente o paciente para un exame a un oftalmólogo. Mesmo a falta de manifestacións de catarata, o oftalmólogo realizará tales estudos e procedementos:
- Determinación da agudeza visual,
- Determinación da presión intraocular,
- Definir os límites da visión.
A continuación, usando equipos modernos, o médico examina a lente, a retina e o fundus. Despois do diagnóstico, comezará o tratamento da enfermidade.
O tratamento da catarata diabética realízase sempre en paralelo co tratamento da enfermidade subxacente: a diabetes. Sen restaurar o metabolismo, sen estabilizar o nivel de azucre no sangue, é imposible desfacerse das cataratas, incluso unha operación non axudará.
Utilízanse os seguintes métodos:
- Insuloterapia (para diabetes tipo 2).
- Terapia dietética (se a diabetes mellitus non depende da insulina).
- Fisioterapia e corrección do estilo de vida: a actividade física é necesaria.
 As cataratas só se poden tratar cirurxicamente. Como a enfermidade se desenvolve rapidamente, pode levar á perda completa da visión e outras complicacións, como a retinopatía diabética, a operación realízase o máis rápido posible.
As cataratas só se poden tratar cirurxicamente. Como a enfermidade se desenvolve rapidamente, pode levar á perda completa da visión e outras complicacións, como a retinopatía diabética, a operación realízase o máis rápido posible.
Como se elimina a catarata? Hoxe en día úsase cada vez máis o método de corte de cataratas con ultrasóns. As revisións dos pacientes confirman a indolor absoluta desta operación.
Non hai suturas na lente despois dela, e as recaídas son bastante raras.
A operación realízase nas seguintes etapas:
- O tecido da lente non está cortado; no canto do corte, realízanse dúas puntas finas,
- A través destas perforacións mediante ultrasóns, as áreas afectadas da lente son destruídas,
- A continuación, utilizando un dispositivo especial, os residuos son aspirados.
 Despois de eliminar a lente danada, introdúcese unha lente suave a través das mesmas perforacións - un substituto artificial da lente. O período de rehabilitación despois da cirurxía por este método redúcese significativamente, xa que os tecidos e vasos do ollo non están feridos.
Despois de eliminar a lente danada, introdúcese unha lente suave a través das mesmas perforacións - un substituto artificial da lente. O período de rehabilitación despois da cirurxía por este método redúcese significativamente, xa que os tecidos e vasos do ollo non están feridos.
Pola mesma razón, a anestesia non é necesaria. Nin antes nin despois da cirurxía, o paciente necesita ser hospitalizado. O procedemento non leva máis que media hora.
Outra vantaxe da eliminación da catarata por ultrasóns é que pode realizarse incluso cando a catarata aínda non está madura.
Isto evita posibles complicacións e reduce o risco de rexeitamento da lente artificial.
Clasificación
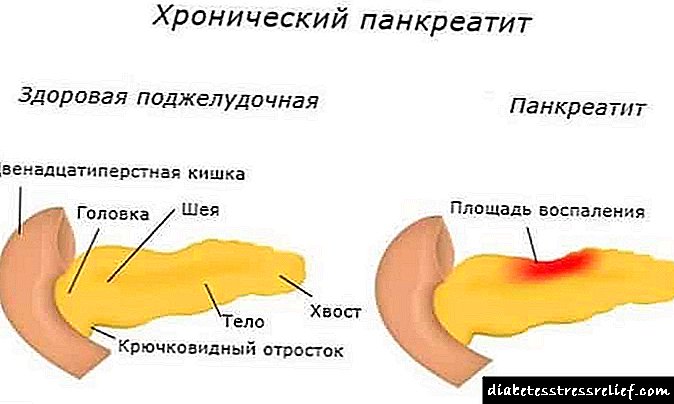
Os oftalmólogos poden diagnosticar cataratas metabólicas ou senís. Polo tipo metabólico da enfermidade enténdese unha lesión ocular diabética na que a lente se turba. A enfermidade é provocada por unha violación dos procesos metabólicos dentro da estrutura do ollo.
As cataratas senís chámanse cambios senís: coa idade, os vasos esclerosizan e aparecen trastornos de microcirculación nos ollos. Este tipo de patoloxía atópase tanto en diabéticos como en pacientes sen trastornos do metabolismo dos carbohidratos.
Causas do problema
No interior do globo ocular atópase a lente. Este é o corpo vítreo polo que pasa a luz. Grazas a el, os raios caen sobre a retina e forman unha imaxe.
Cun alto nivel de azucre con sangue, o exceso de glicosa entra nos ollos, é procesado en fructosa e absorbido por estruturas celulares. Este proceso vai acompañado do desenvolvemento dun produto intermedio do metabolismo dos carbohidratos: o sorbitol. Esta sustancia provoca un aumento da presión intracelular e leva a alteracións metabólicas e microcirculación. Por mor disto, desenvólvese a nublación da lente.
As principais causas das cataratas:
- aumento da fraxilidade dos vasos sanguíneos, o desenvolvemento de problemas circulatorios nos ollos,
- falta de insulina
- glicosa en sangue excesiva, exceso de que se acumula na lente.
Con diabetes dependente da insulina, as cataratas desenvólvense moito máis rápido.
O desenvolvemento de cataratas é gradual.
- Na primeira etapa, a visión non cambia, non hai síntomas dos cambios iniciados nos ollos. A patoloxía só se pode detectar durante un exame oftalmolóxico completo.
- A segunda etapa é a catarata inmadura. Caracterízase pola aparición de problemas de visión. O proceso patolóxico afecta á parte central da lente, que é a responsable do paso dos raios de luz.
- A terceira etapa caracterízase por un anubamento completo do corpo transparente. A lente vólvese gris leitosa, a visión está case completamente bloqueada. Mantense a sensación básica de cor e a agudeza visual cae ata 0,1-0,2.
- Na cuarta etapa, esta complicación da diabetes leva a cegueira: as fibras dunha lente natural rompen.
O grao de dano pódese determinar en función das queixas dos pacientes e dos datos de exame.
Signos de lesións nos ollos
Os diabéticos de tipo 1 e tipo 2 deben ser conscientes dos síntomas das cataratas na diabetes. Nas fases iniciais, o paciente pode notar:
- a aparición dun velo nos ollos (con máis frecuencia enfróntanse diabéticos dependentes da insulina con este síntoma),
- cambio na percepción da cor: as cores fanse máis escuras,
- a aparición de chispas nos ollos
- fantasmas
- a aparición de problemas cando se traballa con pezas pequenas.
Así comeza a aparecer a catarata. Nas etapas posteriores, aparecen outros síntomas:
- agudeza visual
- cambios externos na lente (cambios de cor a gris leiteiro),
- falta de capacidade para distinguir entre imaxes e obxectos.
Calquera carga visual en cataratas faise insoportable: para o paciente é difícil ler, percibir información das pantallas. As persoas acoden a oftalmólogos con queixas de imaxes borrosas, o seu escurecemento, a aparición de manchas escamasas.
Diagnósticos
O método máis preciso para detectar a catarata diabética é un exame realizado por un oftalmólogo e biomicroscopia. Pero tamén hai un método para o diagnóstico doméstico da enfermidade.
Para detectar o entromecemento da lente, cómpre levar unha folla limpa de papel opaco e facer 2 pinchazos cunha agulla na mesma. A distancia entre eles é duns 2 mm. A través destes buracos, debes mirar a superficie uniformemente iluminada con cada ollo. Se non hai problemas, as puntuacións fundiranse e a imaxe estará limpa. Se hai manchas, hai razóns para sospeitar que a lente empezou a nube.
Este método non dá unha garantía exacta, pero pode ser usado para autodiagnóstico entre exames programados por un oftalmólogo.
Fases do tratamento
Ao diagnosticar unha catarata diabética, o oftalmólogo e o endocrinólogo deben observar ao paciente. É importante compensar a diabetes e estabilizar o paciente. Para estes efectos é necesario:
- normalizar o proceso metabólico,
- escolle a dieta adecuada
- minimice a glicosa no sangue administrando unha terapia insulina adecuada ou seleccionando un medicamento que reduce o azucre,
- engade actividade física factible.
Isto permitirá unha compensación máis eficaz da diabetes. Cando o estado mellora, pode proceder directamente ao tratamento de complicacións. Recoméndase que a operación se faga nas primeiras etapas da patoloxía, antes do inicio da progresión de enfermidades inflamatorias dos ollos.
Cirurxía
Ao oír falar de cataratas, os pacientes con metabolismo dos carbohidratos deteriorados comezan a preocuparse de se é posible facer cirurxía ocular por diabete. O tratamento cirúrxico é o único método eficaz para desfacerse das cataratas. Pero o médico prescribirá a operación só suxeita a varias condicións:
- A glicosa é normal, conseguiuse a compensación da diabetes,
- a perda de visión non supera o 50%,
- o paciente non ten enfermidades crónicas que interfiran na rehabilitación postoperatoria dos pacientes.
Moitos aconsellan non demorar a operación, porque coa progresión da enfermidade, o estado pode empeorar drasticamente. En diabéticos comeza a retinopatía, o que conduce á cegueira completa. E se hai contraindicacións, o médico rexeitará facer a operación.
Non cambiará a lente cando:
- diabetes sen compensación
- as últimas etapas da enfermidade, cando se perde a visión completamente,
- trastornos circulatorios nos ollos e formación de cicatrices na retina,
- a aparición de vasos sanguíneos no iris do ollo,
- enfermidades inflamatorias dos ollos.
Se o estado o permite, escolla o tipo de fagoemulsificación:
A operación realízase do seguinte xeito.
- Na lente realízanse 2 pinchazos e trátase de cataratas a través delas cun láser ou ultrasóns.
- Usando equipos especiais, as partes restantes da lente están aspiradas.
- Unha lente artificial insírese a través das perforacións no ollo.
Cando se usan estes métodos para eliminar e substituír a lente biolóxica do ollo, nin os vasos nin o tecido están feridos, non é necesaria a sutura. A operación realízase de forma ambulatoria, non é necesaria a monitorización do paciente. Grazas a isto, a recuperación é rápida. A visión volve en 1-2 días.
Ao diagnosticar cataratas diabéticas, é mellor acordar inmediatamente a operación. Nas fases iniciais, o médico pode recomendar o uso de pingas, pero non curan a enfermidade, senón que cesan temporalmente a súa progresión.
Catarata: causas e presentación clínica
 A enfermidade desenvólvese cando a lente óptica se turba. É unha lente que transforma unha imaxe, tornándoa susceptible ao órgano central da visión no cerebro.
A enfermidade desenvólvese cando a lente óptica se turba. É unha lente que transforma unha imaxe, tornándoa susceptible ao órgano central da visión no cerebro.
Disturbios nas características ópticas da lente oftálmica poden desencadear por varios factores. Ademais, coa diabetes tipo 1, a enfermidade desenvólvese moito máis rápido que a catarata con diabetes tipo 2.
Aínda que as causas da enfermidade nos dous casos son similares. Así, as cataratas en diabéticos poden desenvolverse cando están expostas aos seguintes factores:
- Unha mala subministración de sangue para os ollos, o que provoca que se anule a lente, e os vasos sanguíneos se fan fráxiles.
- A deficiencia de insulina no sangue leva a cambios prematuros no órgano visual, en particular, tales efectos nótanse en mozos diabéticos que non dependen da terapia coa insulina.
Ademais, cun aumento crónico na concentración de glicosa no sangue, o seu exceso deposítase en forma de flocos no corpo da lente. Pero hoxe en día, moitos médicos discuten sobre se hai realmente unha relación entre o alto contido de azucre e o desenvolvemento de cataratas na diabetes.
Algunhas características poden distinguirse polo anubalo diabético da lente por idade. Así, en caso de fallos no sistema endócrino, os síntomas dunha enfermidade ocular desenvólvense nunha idade nova. E unha catarata madura fórmase xa ata os 40 anos de idade, mentres que os seus síntomas se agudizan rapidamente.
Os primeiros síntomas son un velo ante os ollos, pode aparecer en pacientes menores de 25 anos. A enfermidade tamén se acompaña dunha serie de outras manifestacións:
- a vagundidade dos obxectos con luz brillante,
- dualidade da imaxe
- imaxes descoloridas,
- un cambio na alumna, que se fai nublado e lixeiro, que un oftalmólogo detecta durante un exame.
A catarata en diabetes mellitus pódese manifestar por un trastorno do HC. Polo tanto, o paciente vólvese inquedo, irritable, debido á falta de capacidade de navegar de forma independente no espazo.
O diagnóstico da catarata con diabetes é realizado por un oftalmólogo. O médico determina
- nivel de agudeza visual,
- o grao de presión intraocular,
- identificación dos límites da visión.
Entón, usando equipos médicos modernos, o médico examina o fondo, a retina e a lente. A enfermidade comeza a ser tratada só despois dun diagnóstico preciso.
 A terapia de catarata realízase xunto coa eliminación das causas e signos da enfermidade subxacente: a diabetes. Para este propósito, pódese prescribir insulinoterapia, o paciente tamén debe seguir unha dieta especial, comer alimentos dietéticos para diabéticos e non esquecer a actividade física.
A terapia de catarata realízase xunto coa eliminación das causas e signos da enfermidade subxacente: a diabetes. Para este propósito, pódese prescribir insulinoterapia, o paciente tamén debe seguir unha dieta especial, comer alimentos dietéticos para diabéticos e non esquecer a actividade física.
O tratamento de cataratas sen cirurxía é eficaz só na fase inicial da enfermidade, aínda que é importante considerar as causas da súa aparición. Durante a terapia, prescríbense gotas para oculación que frean o desenvolvemento da patoloxía, pero non a detenden. Entón, cunha catarata diabética, instálanse Taurina (Taufon, Dibikor) e Adapentacen (Quinax).
Se hai catarata e diabetes, entón as lentes e lentes non axudarán, polo tanto, úsase o tratamento cirúrxico. O obxectivo da cirurxía é a eliminación da catarata.
O procedemento realízase baixo anestesia local mediante un microscopio especial que agranda e ilumina o campo cirúrxico. Se os dous ollos están afectados, entón a película elimínase sobre un órgano e despois de 3-4 meses trátase a segunda lente.
Cando hai catarata, o tratamento debe ser o máis suave posible. Polo tanto, a ficoemulsificación adoita usarse, combinada coa implantación dunha lente artificial. Este procedemento permite eliminar cataratas de calquera complexidade.
Como se realiza a cirurxía da catarata? Usando unha sonda de ultrasonido, o cirurxián esmaga unha lente anubrada e logo faise a aspiración de pequenas partículas. Mediante unha incisión previamente feita, introdúcese no ollo un implante en forma de tubo cun inxectivo especial de xeringa.
A anestesia conséguese mediante anestésicos. A duración do procedemento é de ata 25 minutos.
Os beneficios da fagoemulsificación inclúen:
- seguridade e indolor,
- probabilidade mínima de desenvolver complicacións,
- tamaño de incisión micro ata 2,5 mm,
- curta duración do procedemento
- rehabilitación rápida (máximo 30 días).
Para restaurar a visión despois da cirurxía, úsanse lentes artificiais. As IOL implántanse no ollo, substituíndo o órgano afectado por el. Este método de tratamento considérase o método de corrección máis eficaz, o que lle permite devolver unha alta agudeza visual. De feito, as características ópticas da lente intraocular son o máis próximas posible ás propiedades da lente natural.
A lente artificial está feita dun material transparente especial que é ben tolerado polos tecidos do órgano visual sen provocar un proceso inflamatorio. Pero o IOL para cada paciente está seleccionado individualmente, en función das características ópticas e autónomas do seu ollo.
Despois da operación, durante catro semanas, os ollos deben ser inculcados con axentes non esteroides e esteroides. A miúdo prescríbese Indocollir e Dexametasona (2 gotas por día 4). Dentro de 10 días, os fármacos antibacterianos instálanse na mesma cantidade.
Ata que a incisión cicatriza por completo, dentro dos 14 días é importante vixiar coidadosamente a hixiene para evitar o desenvolvemento do proceso infeccioso. Polo tanto, non pode tocar o ollo e lavalo baixo auga corrente. Ademais, durante a recuperación, é indesexable aplicar maquillaxe, exercicio e ir á sauna.
Non obstante, é posible realizar cirurxía con retinopatía avanzada se hai cicatrices na retina? Neste caso, o tratamento cirúrxico está contraindicado. Ademais, a fagoemulsificación non se realiza con inflamación dos ollos e a formación de vasos sanguíneos no iris.
Prevención
 Pódese previr o desenvolvemento de enfermidades dos ollos en diabéticos. Para este propósito, cada seis meses, os pacientes deben visitar un oftalmólogo que examinará o fondo, determinará o estado da lente e comprobará a agudeza visual.
Pódese previr o desenvolvemento de enfermidades dos ollos en diabéticos. Para este propósito, cada seis meses, os pacientes deben visitar un oftalmólogo que examinará o fondo, determinará o estado da lente e comprobará a agudeza visual.
Para protexer os órganos visuais dun exceso de glicosa, deben empregarse pingas de ollos. Por exemplo, Catalin ou Catachrome.
A duración do curso preventivo é de 1 mes, despois do que se recomenda facer un descanso durante 30 días e repetir a sesión. Non obstante, en moitos casos é necesario o uso permanente de drogas.
Avetotsian Forte ten un remedio integral para as complicacións da diabetes. Consta de extractos naturais (sementes de uva, groselhas, arándanos), renovando a función visual, fortalecendo o aparello ocular e o sistema vascular.
A diabetes mellitus e as cataratas non se converterán en conceptos compatibles se controlas regularmente o contido de glicosa, evitando os seus fortes saltos. Para iso, cómpre tomar medicamentos especiais que normalicen o azucre no sangue e active o metabolismo. Estes inclúen complexos multivitamínicos, que inclúen aminoácidos, antioxidantes e outros compoñentes que fortalecen e limpan o sistema vascular.
A vitamina C é un remedio eficaz para a catarata diabética, polo que o paciente debe enriquecer a súa dieta con cítricos e pementos. Ademais, este elemento está presente nas bagas (grosella negra, arándanos), que non só melloran a función visual, senón que tamén conservan a lente.
A riboflavina é un complemento de saúde ocular igualmente útil. Pódese atopar en grans integrais, levaduras e leite. Ademais, para mellorar a visión, debes beber té verde en cantidades abundantes. O vídeo neste artigo fala sobre as cataratas con diabetes.
Causas das cataratas na diabetes
Con alto contido de azucre no sangue en pacientes, pode ocorrer dous tipos de opacidade das lentes:
- verdadeira catarata diabética - característico para a enfermidade tipo 1 e pacientes novos que precisan grandes doses de insulina. Os dous ollos están afectados
- catarata senil (senil) - A miúdo ocorre en pacientes despois de 45 anos con enfermidade tipo 2. Obsérvase unha lesión desigual das lentes.
Independentemente do tipo de diabete, a nublación da lente progresa rapidamente e vai acompañada de complicacións. Isto é causado por tales trastornos metabólicos e estruturais:
- a acumulación de sorbitol tóxico debido ao alto nivel de azucre no fluído lacrimóxeno,
- unión de proteínas á glicosa con perda de solubilidade,
- danos xeneralizados nas pequenas arteriolas dos ollos (microangiopatía diabética),
- hemorragias múltiples na conxuntiva, vasos varicosos, falta de osíxeno na córnea,
- procesos infecciosos nos tecidos do ollo debido á baixa inmunidade.
E aquí hai máis información sobre a retinopatía diabética.
Como recoñecer a catarata na diabetes

A patoloxía que se produce na diabetes é lixeiramente diferente das cataratas senís.
Os síntomas poden aparecer nos mozos. Ademais, axiña empeora.
A catarata en diabetes mellitus declárase do seguinte xeito:

- O paciente quéixase dun velo ante os ollos. Os pacientes con diabetes tipo 1 están principalmente en risco.
- A imaxe faise dobre. Centrarse no tema é difícil.
- Cando se ilumina, pérdese a claridade dos contornos dos obxectos.
- Desaparece o brillo das imaxes.
- A pupila negra cambia a súa cor a luz e nublada.
- É difícil examinar o fondo do ollo debido á opacidade da lente.
- O paciente comeza a padecer irritabilidade, vólvese inquedo, porque necesita axuda externa para navegar no espazo.
Se unha persoa sente que lle é difícil concentrar a visión (mentres que os seus ollos necesitan estar tensos), que o suxeito en cuestión é difuso e hai un velo diante dos ollos, non debes deixar a visita ao médico. Canto antes se inicie o tratamento, máis probabilidades ten de volver a unha vida plena.
A esencia da terapia terapéutica
A pesar das complicacións que xurdiron, primeiro hai que tratar a enfermidade subxacente, é dicir, a diabetes.
A terapia consiste en:
- normalización da glicosa
- seleccionar a dose adecuada de insulina ou medicamentos que axudan a baixar os niveis de azucre,
- establecemento do metabolismo material,
- organización dun estilo de vida saudable,
- abandonando hábitos prexudiciais para a saúde.

Todo debe facerse para evitar que se produzan cataratas. As persoas con diabetes deben definitivamente ser examinadas por un oftalmólogo polo menos unha vez cada seis meses.
As pingas de ollos axudarán a facer fronte á glicosa excesiva (Katachrome, Quinax, Catalin). O tratamento preventivo debe durar un mes, logo tómase un descanso durante 30 días e repítese o curso.
Para previr a operación, moitos pacientes vense obrigados a realizar tratamentos con medicamentos para oculares toda a vida.
Por suposto, o tratamento con drogas non solucionará o problema. Grazas ás gotas dos ollos, o desenvolvemento da enfermidade só pode ser retardado, pero non se pode frear. Algunhas pingas poden axudar só ao comezo da enfermidade. Pero usar lentes ou lentes non serve para nada.
Características da intervención cirúrxica
A catarata diabética elimínase completamente só a través da cirurxía. Ningún outro tratamento será efectivo. E é mellor que a eliminación da lente se realice o antes posible.

É recomendable non esperar ata que a catarata estea madura. A enfermidade ten a propiedade de progresar rapidamente, debido a que se produce un forte deterioro da función visual.
Cando é necesaria a cirurxía, os médicos usan fagoemulsificación. Normalmente, este tratamento realízase nas primeiras etapas, cando a visión diminuíu aproximadamente o 50%. Non é necesaria a sutura durante o procedemento, o que elimina o risco de astigmatismo.
A operación realízase na seguinte secuencia:
- A través dunha micro sección, elimínase un núcleo de lentes anubrado. Queda a bolsa de cápsulas.
- A lente afectada é substituída por unha lente intraocular.
Despois da operación, pódese observar unha mellora notoria case inmediatamente. Pero unha recuperación completa levará un certo tempo. Normalmente, substituír a lente por un análogo artificial non leva máis de 30 minutos, usando anestesia local. As complicacións son bastante raras.

En canto ás contraindicacións, non se fan as operacións se:
- hai unha forma avanzada de retinopatía,
- a formación de vasos sanguíneos no iris (neovascularización)
- nos ollos hai un proceso inflamatorio.
Unha actitude coidadosa para a súa saúde permitiralle detectar infraccións non desexadas a tempo, polo que o risco de complicacións redúcese ao mínimo.
Tratamento de drogas
Nun estadio inicial da catarata senil, prescríbense pingas para os ollos. Non poden afectar o anubamento da lente xa existente, pero axudan a retardar o desenvolvemento da enfermidade por pouco tempo. Isto está xustificado nos casos en que a diabetes mellitus ten un curso descompensado e necesítase un tempo para mellorar os indicadores de glicosa, tratar o dano cardíaco e renal.
A composición das pingas inclúe vitaminas, antioxidantes (evitan a destrución de células), estimulantes metabólicos (ATP, citocromo), así como substancias que axudan á resorción parcial de proteínas alteradas. Remedios máis populares:
Preséntase a inxestión simultánea de vitaminas en complexos con luteína - Vitrum vision forte, complexo de luteína, Espectro. Con diabetes, tamén é útil o extracto de arándano - Strix, Myrtilene forte. A acción de todos estes fármacos é temporal, polo tanto, na maioría dos casos, aos diabéticos recoméndase a cirurxía inmediatamente despois da detección de cataratas.
Posibilidade de cirurxía para diabetes tipo 1 e tipo 2
A eliminación da lente realízase destruíndo o seu núcleo. Este método chámase fagoemulsificación. Pode ser ultrasónico e láser. A diferenza doutros métodos, a presenza de enfermidades concomitantes con ela non é unha contraindicación. A operación prescríbese independentemente do tipo de diabetes e da idade do paciente.
Recoméndase preliminarmente unha estabilización sostible do azucre no sangue - un obxectivo individual. Esta precaución está asociada a que un exceso de glicosa no período postoperatorio inhibe o proceso de restaurar a visión, provocando complicacións. Os diabéticos que están en insulina están a revisar a dose, a frecuencia de administración e a dieta. En caso de enfermidade do tipo 2, engádense inxeccións hormonais aos comprimidos, o contido de hidratos de carbono no menú redúcese.
Se se detecta unha forma avanzada de catarata, hai un proceso inflamatorio activo ou un tumor, entón a fagoemulsificación ten que ser abandonada. Nestes casos, prescríbese unha operación aberta, que require un longo período de recuperación. É especialmente difícil tolerar na diabetes descompensada, senón que require a transferencia de todos os pacientes a un réxime intensivo de administración de insulina.
Mira o vídeo sobre opcións de tratamento da catarata contra a diabetes:
O efecto da patoloxía na cirurxía de extracción
A pesar dos métodos modernos de tratamento cirúrxico, non sempre permite obter unha boa visión. Isto é debido ao feito de que debido á escurización dos medios ópticos antes da operación, é difícil avaliar a presenza dunha complicación específica da diabetes - dano á retina (retinopatía). Esta condición caracterízase por:
- cambios de fondo,
- opacificación do vítreo,
- soplado do disco óptico,
- unha tendencia a sangrar dos buques inmaduros (novos),
- a incapacidade de lograr unha dilatación adecuada da pupila, debido á que o iris cunha inflamación posterior está lesionado durante a operación,
- aumento da presión intraocular (glaucoma secundario) despois da eliminación da lente.
Preparando o paciente para
O paciente que se dirixe para a cirurxía está prescrito:
- determinación da agudeza visual e presión dentro do ollo,
- exame de fondo
- biomicroscopia (exame baixo a lente de ampliación das membranas do globo ocular, lente, corpo vítrico, cámara anterior),
- estudo da refracción dos raios de luz (refracción).
Ademais deles, pode recomendarse tomografía computada, ecografía do ollo. Os pacientes tamén deben someterse a un ECG, probas de sangue para a glicosa, o colesterol, a hemoglobina glicada, a creatinina.
Ecografía do ollo e fundus
Para evitar inflamacións e complicacións infecciosas, úsanse medicamentos antiinflamatorios e antibióticos 3 días antes da cirurxía. Durante a fagoemulsificación, é necesaria unha expansión suficiente da alumna. Están intentando conseguilo coa axuda de gotas especiais. Se son ineficaces, entón tes que usar o método instrumental.
Ademais, de antemán, debes seleccionar e mercar unha lente, que substituirá a lente despois da extracción. A súa elección baséase no exame do paciente e as características da súa actividade (é máis precisa unha visión clara ou próxima).
Mira o vídeo sobre cataratas para a diabetes:
Recuperación despois da eliminación da catarata
Unha consecuencia común da eliminación de lentes nun diabético é a progresión da retinopatía. A deterioración da retina obsérvase con:
- curso prolongado da enfermidade e administración de insulina (a partir de 10 anos),
- dano renal concomitante,
- glaucoma (aumento da presión no ollo),
- en pacientes anciáns (despois de 65 anos),
- con diabetes descompensado con cambios bruscos no azucre no sangue.
Polo tanto, o endocrinólogo e o optometrista é a observación previa, medicións regulares de azucre no sangue, presión arterial. Para previr a inflamación, recoméndase instilar pingas con dexametasona, antibióticos e medicamentos non esteroides. Tamén continúa a terapia antibacteriana iniciada no período preoperatorio.
Durante un mes está prohibido:
- tensión visual e física,
- lavar os ollos con auga corrente (lavanse cunha feble infusión de camomila, caléndula, té),
- ducha quente, baño, sauna, tratamentos termais,
- mira sen gafas ao sol brillante,
- aplicar maquillaxe nas pálpebras,
- toque os ollos coas mans non lavadas, frote as pálpebras.
Un mes despois, realízase un exame de seguimento do cirurxián operado e selecciónanse puntos para a súa corrección.
E aquí hai máis información sobre a diabetes nos nenos.
As cataratas aparecen contra a diabetes mellitus debido a danos na lente do ollo, trastornos circulatorios microvasculares. Para o tratamento na fase inicial, prescríbense gotas para os ollos, inhibindo lixeiramente a progresión da enfermidade. Para preservar a visión, prescríbese unha operación.
Para o método moderno de fagoemulsificación, a diabetes non é unha contraindicación, pero o seu curso debe ser compensado. Despois da preparación preoperatoria, a lente é destruída por ultrasóns, láser e unha lente insírese no seu lugar. Debido ao risco de progresión de retinopatía diabética, é necesaria unha maior observación por parte dun optometrista.
Se se desenvolva un pé diabético, o tratamento debe iniciarse o máis pronto posible. Na fase inicial úsanse pomadas, medicina tradicional e un láser para mellorar a circulación sanguínea, o estado dos vasos sanguíneos. O tratamento cirúrxico e algúns medicamentos modernos son adecuados para as úlceras.
A retinopatía diabética ocorre con bastante frecuencia nos diabéticos. Depende da forma que se identifique da clasificación - proliferativo ou non proliferativo - depende o tratamento. As razóns son o alto contido de azucre, o estilo de vida incorrecto. Os síntomas son especialmente invisibles nos nenos. A prevención axudará a evitar complicacións.
Dependendo do tipo de retinopatía diabética, seleccionarase o tratamento individualmente. Pode ser proliferativo ou non proliferativo. O tratamento con drogas inclúe o uso de pingas, inxeccións e drogas. Nun principio, pódense usar remedios populares para a prevención. Cando se iniciou, o funcionamento e o láser.
Moitas veces o nacemento de fillos de pais con diabetes leva a que están enfermos de enfermidade. As razóns poden estar en enfermidades autoinmunes, a obesidade. Os tipos divídense en dous: o primeiro e o segundo. É importante coñecer as características dos mozos e adolescentes para diagnosticar e prestar asistencia puntual. Hai prevención do nacemento de nenos con diabetes.
Se se establece o feocromocitoma, o tratamento só pode ser fármaco e é operativo. Non hai remedios populares poden axudar a aliviar os síntomas.