Dibicor con arritmia
O axente metabólico Dibicor prescríbese para a regulación de procesos metabólicos en células, tecidos e sistemas de órganos danados e úsase no tratamento complexo de enfermidades cardíacas, diabetes mellitus de primeiro ou segundo grao. Non se permite a autoadministración nin o cambio independente da dosificación recomendada polo médico, independentemente da ausencia de contraindicacións graves e efectos secundarios.
Causas das arritmias cardíacas e o seu tratamento con remedios populares

Durante moitos anos, ¿combate sen éxito a hipertensión?
Xefe do Instituto: “Sorprenderás o fácil que é curar a hipertensión tomándoa todos os días.
A arritmia é unha enfermidade cardíaca que se produce en pacientes de diferentes idades. É adquirida e conxénita. Na maioría das veces os pacientes presentan fibrilación auricular, pero hai outros tipos: extrasistole, bradicardia, taquicardia e bloqueo do músculo cardíaco.
A arritmia vai acompañada dun cambio na frecuencia cardíaca, que provoca un deterioro do benestar e o desenvolvemento de lesións orgánicas. Ao longo do día, o pulso da persoa cambia, acelerando contra o fondo da actividade física e o malestar, desacelerando durante o descanso. Situacións estresantes que se repiten regularmente provocan trastornos. Na fase inicial, ata que xurdiron cambios compensatorios, é posible tratar arritmias con remedios populares. Debe comezar a terapia tradicional só despois de consultar a un médico. O tratamento das arritmias na casa permítelle eliminar os síntomas da enfermidade, aliviar a saúde do paciente e desfacerse das causas do latido cardíaco anormal.
Instrucións de uso Dibikora
O medicamento Dibicor pertence ao grupo farmacolóxico dos fármacos con efecto metabólico. A recepción destes fondos afecta á normalización de procesos metabólicos como o transporte de osíxeno e a función sanguínea, a corrección do equilibrio enerxético e os trastornos metabólicos das células de varios órganos. Durante o tratamento, restáurase un subministro de enerxía saudable dos tecidos.
Farmacodinámica e farmacocinética
A principal sustancia activa de Dibikor - a taurina - é un produto metabólico de aminoácidos que conteñen xofre (cisteína, metionina, cisteamina). Tomar o medicamento ten un efecto osmoregulador protector de membrana sobre células danadas, afecta a composición de fosfolípidos celulares, estabiliza o intercambio iónico de calcio e potasio na célula. Durante estudos clínicos, descubríronse as propiedades dun efecto inhibidor de neurotransmisores que afectan á liberación de ácidos gamma-aminobutíricos, prolactina, adrenalina e outras hormonas.
O medicamento Dibicor mellora os procesos metabólicos no fígado, corazón, outros órganos e tecidos. É un hepatoprotector: en caso de insuficiencia crónica ou outras enfermidades difusas do fígado, reduce a gravidade da citólise e aumenta o fluxo sanguíneo. Reduce a conxestión na circulación pulmonar e circulatoria, polo que se usa no tratamento da insuficiencia cardiovascular. Reduce a presión intracardíaca diastólica, mellora a contractilidade do músculo cardíaco. Baixa moderadamente a presión arterial en pacientes con hipertensión.
Con diabetes, 10-14 días despois do inicio da administración, o nivel de azucre no sangue diminúe. Reduce a hiperlipidemia e a hipercolesterolemia. En caso de envelenar por unha sobredose de glicósidos cardíacos ou bloqueadores de receptores de canles de calcio, reduce a gravidade dos efectos secundarios e pode considerarse un antídoto. Con uso prolongado (a partir de seis meses ou máis), obsérvase unha mellora do fluxo sanguíneo microcircular da retina.
É absorbido no tracto dixestivo.Cunha única dose de 500 mg de Dibicor, detéctase taurina no sangue despois de 15-30 minutos. O nivel máximo de concentración prodúcese despois de 2 horas. A sustancia activa do medicamento metabolízase en todas as células do corpo humano, o período de excreción é de 24 horas (excretado polos riles). Cun uso prolongado, acumúlase gradualmente en tecidos e órganos en doses terapéuticas.

Indicacións para o uso da droga Dibikor
O medicamento Dibicor prescríbese para enfermidades e condicións que requiren a normalización dos procesos metabólicos celulares. As indicacións de uso son:
- trastornos funcionais do corazón - insuficiencia cardiovascular de varias etioloxías,
- terapia complexa de diabetes mellitus 1 e 2 graos, incluso con colesterol moderadamente elevado,
- lesións da retina: cataratas, lesións e dexeneración da córnea do ollo,
- intoxicación do corpo despois de envelenar con glicósidos cardíacos,
- prevención do desenvolvemento de hepatite farmacéutica con uso prolongado de antifúngicos,
- tratamento da obesidade
- estimulación da produción de adrenalina e outros neurotransmisores.
Dosificación e administración
Os comprimidos Dibicor tómanse por vía oral, 20-30 minutos antes da comida, bebendo moitos líquidos. O réxime de dosificación, a dose, a duración do curso son seleccionados individualmente polo médico asistente, segundo o diagnóstico e o grao de desenvolvemento dos procesos patolóxicos. Réximes de aplicación recomendados polas instrucións oficiais de uso:
- Insuficiencia cardíaca - 250-500 mg, dúas veces ao día, durante un mes. A dosificación diaria pode aumentar ata 6-8 comprimidos ao día ou diminuír ata 1-2, segundo as indicacións e recomendacións do médico.
- A diabetes mellitus tipo 1 - 500 mg dúas veces ao día, como adición aos preparados de insulina, o curso do tratamento continuo, por regra xeral, é de 4 a 6 meses.
- A diabetes mellitus tipo 2: 500 mg dúas veces ao día, en paralelo cos fármacos hipoglucemicos ou como parte da monoterapia, a duración do curso é a prescrita polo médico.
- Intoxicación con glicósido cardíaco: 750 mg ao día antes de que os síntomas desaparezan.
Tratamento tradicional
O tratamento das arritmias coa axuda da medicina tradicional debe realizarse logo de consulta cun cardiólogo. Normalmente aconséllanse empregar métodos de terapia non convencionais para a recuperación rápida do corpo, porque en combinación con medicamentos, os remedios caseros rapidamente e con éxito axudan a eliminar todas as manifestacións da enfermidade.
A deshidratación, incluso leve, pode aumentar a viscosidade sanguínea e causar arritmia. Os primeiros auxilios durante un ataque son beber un vaso de auga fría: axuda a reducir o estrés, a ansiedade e os mareos.
Para eliminar arritmias na casa, acompañado dun ataque de pánico con neurosis cardíaca, é útil lavarse. O procedemento, xunto cunha ducha fría, "reinicia" o sistema nervioso, equilibrando a súa actividade simpática e parasimpática.
Debido ao seu rico contido en minerais, o azucre moreno restablece o equilibrio dos electrolitos (magnesio, potasio, calcio e cinc), cuxa deficiencia perturba os latidos cardíacos. Unha composición rica en ferro axuda coa anemia, que é unha das causas da arritmia. Ao ser un carbohidrato complexo, a sustancia é absorbida facilmente. A cantidade requirida é de 30-50 g, que se pode disolver nun vaso de auga.
A deficiencia de magnesio provoca arritmia, xa que se interrompe o fluxo de osíxeno ás células. O mineral relaxa a arteria coronaria, promove a produción de enerxía a partir de ATP en cardiomiocitos. Tomar 150-250 mg tres veces ao día, pode mellorar a función cardíaca. As bayas e o extracto de espino teñen un efecto complexo nas enfermidades cardíacas, pero funcionan de xeito dobre. As substancias provocan relaxación das arterias coronarias e reducen a presión, é dicir, eliminan os síntomas.As causas bioquímicas e enerxéticas que provocaron o ataque seguen sen resolverse e o corpo ten que compensalas. Porque os froitos están prohibidos en bradicardia, arritmias, baixa presión arterial e embarazo. Un ritmo cardíaco acelerado, como síntoma da premenopausa, é calmado coa axuda da tintura de espino. Debe engadir 20 gotas a un vaso de auga tres veces ao día. A eficacia do medicamento maniféstase nunha semana. A tintura non se pode usar a presión reducida.
Unha bebida a base de dúas culleres de té de espincho, rosa, follas de ameixa e té verde verter un vaso de auga fervida, deixar por unha hora. A ferramenta úsase durante o día no canto das follas de té habituais para regular o ritmo cardíaco con hipertensión e neurosis do corazón.
Colección de raíz valeriana, follas dun reloxo de tres follas e menta de pementa, unha culler de sopa cada unha, véndese cun vaso de auga fervendo e infúrase unha hora. Despois do filtrado, o medicamento tómase nunha culler de sopa 30 minutos antes das comidas tres veces ao día.
Trituranse 3 cuncas de froita con roturno usando un licuador e bótanse con dous litros de auga fervendo. A mestura está saturada durante seis horas, filtrada coa adición de 500 ml de mel. O produto consérvase na neveira e úsase na terceira parte do vaso tres veces ao día nun curso durante dúas semanas. Esta composición é eficaz para problemas cardíacos, como evidencian as revisións dos pacientes.
A decocción de brotes de bidueiro (unha cucharada por vaso de auga fervendo) tómase a media porción pola mañá e pola noite. Podes mesturar 10 g de bálsamo de limón, herba de San Xoán, ameixa e follas de bidueiro, botar auga fervendo e deixar que estea elaborado durante aproximadamente unha hora. Beba un cuarto de cunca todos os días.
Ao frear o latido do corazón, utilízase unha ferramenta baseada en limón e allo. Hai que cortar dez froitos, botar auga fervendo, despois de 10 minutos, espremer o zume e mesturalo cunha ducia de dentes de allo esmagados. Engádese ao produto unha culler de sopa de mel e a composición envellece durante dez días no frigorífico, periódicamente, axitando. Tome unha solución na cantidade de catro cucharaditas nun estómago baleiro para aumentar o ton do sistema nervioso e dos vasos sanguíneos.
Para curar a fibrilación auricular, é necesario facer unha colección das raíces de valeriana, bálsamo de limón e xardín (os ingredientes teñen unha proporción de 3: 3: 2). As herbas tomadas mestúranse ben, mide 2 culleres de sopa da mestura e encheas cun vaso de auga non quente. A continuación, a composición debe deixarse durante 3 horas para insistir, despois de que se ferva e se filtre. Tome o caldo preparado en racións pequenas durante todo o día. Unha mellora significativa na saúde ocorre despois dos 2-3 días. Para resultados visibles, recoméndase someterse a un curso de tratamento de 7 días, cada vez que se prepare unha nova porción do produto.
Interacción farmacolóxica
Pódese prescribir xunto con fármacos doutros grupos farmacolóxicos (axentes hipoglucémicos, preparados de insulina). O efecto da taurina nos procesos metabólicos aumenta a eficacia dos glicósidos cardíacos e dos bloqueadores de canles de calcio, polo que cando se toma en paralelo, recoméndase reducir á metade a dosificación destes medicamentos.

Efectos secundarios e sobredose
A terapia con Dibicor é ben tolerada polos pacientes sen a aparición de efectos secundarios. Con maior sensibilidade ou intolerancia individual aos compoñentes principais ou auxiliares, observáronse reaccións alérxicas en forma de erupcións cutáneas (urticaria). Nestes casos, é posible cancelar a terapia ou a cita dun antihistamínico. Con diabetes mellitus mentres toma o medicamento, pode desenvolverse hipoglucemia, é necesario un axuste de dosificación dos preparados de insulina.
Contraindicacións
A droga non está prescrita para a intolerancia individual á taurina ou outros compoñentes da droga. A recepción está contraindicada por menores de 18 anos.Non se recomenda o uso durante o embarazo e durante a lactación debido a datos insuficientes sobre os efectos da principal sustancia activa sobre o feto e os procesos da súa formación.
Análogos de Dibikor
Se se detecta unha intolerancia individual (por exemplo, en forma de alerxia á pel), o médico pode substituír a droga por un dos análogos estruturais (Taurina Bufus ou Taufon), ou por un medicamento cun mecanismo de acción similar. Estes medicamentos inclúen:
- Flowerpot - un medicamento para aumentar o metabolismo e mellorar o subministro de enerxía dos tecidos, prescríbese para enfermidades cardíacas, enfermidades dos ollos con dano da retina.
- Mexicor é un axente antihipóxico, neuroprotector, nootrópico, ansiolítico e antioxidante usado na isquemia e no estadio agudo do infarto de miocardio.
- Metamax é un angioprotector usado no tratamento de enfermidades cardíacas e vasos fundus.
- Neocardilo - antianginal, antiarrítmico, antioxidante, cardiotónico, antiplaquetario, antiespasmódico, antihipóxico, neuroprotector, antiaterosclerótico.
- O preductal é un fármaco con efecto antihipóxico que mellora o metabolismo enerxético.
- A tintura de espino é un remedio a base de plantas con efecto antiespasmódico cardiotónico, usado no tratamento das enfermidades cardíacas.

Prezo dikikor
Podes mercar a droga en farmacias ou en recursos en liña especializados, con entrega a domicilio. Non se require receita médica para iso. Rango de prezos para todas as formas de liberación de medicamentos nas farmacias de Moscova:
| Formulario de lanzamento | Prezo medio, en rublos |
|---|---|
| Tabletas 250 Nº 30 en tarxetas. embalaxe | 269 |
| Tabletas 250 Nº 60 por tarxeta. embalaxe | 475 |
| Tabletas 500 nº 30 nunha botella | 425 |
| Tabletas 500 nº 60 nunha botella | 550 |
Anna, de 32 anos. Por recomendación dunha amiga, tomou a Dibicor para a perda de peso durante a dieta, bebeu 2 comprimidos ao día durante 2 meses en paralelo cunha dieta sen carbohidratos. Fíxose menos irritable e nervioso, podíase perder 7 kg. Non observei efectos secundarios por tomalo, sentinme ben durante todo este tempo.
Sergey, de 42 anos, diagnosticáronme diabete tipo 1, prescríbese de Dibicor como parte dun tratamento integral. Tomo un comprimido de 500 mg dúas veces ao día, media hora antes das comidas. O azucre case volveu á normalidade na sexta semana de inxestión. A ferramenta é barata, o doutor di que, mantendo a dinámica no próximo curso, pode tentar reducir a dosificación da preparación de insulina.
Marina, 46 anos. Diagnosticouse a miña insuficiencia cardíaca hai 3 anos. Recientemente recomendouse Dibikor, o médico prescribiu tomar catro comprimidos ao día, divididos en tres doses. Os indicadores de presión melloraron, comezou a sentirse máis tranquila, o seu ton xeral volveu á normalidade. Estou satisfeito, vou beber nos cursos dúas ou tres veces ao ano.
Causas das arritmias na diabetes
O estado do músculo cardíaco na diabetes caracterízase por tales cambios:
- Debido ao aumento da glicosa no sangue na capa muscular, fórmanse proteínas dunha estrutura anormal (glicada).
- Con deficiencia de insulina, os miocardiocitos carecen de nutrientes para xerar enerxía.
- As graxas e as proteínas úsanse como fonte de enerxía. Isto leva á acumulación de corpos cetónicos tóxicos para as células.
- A aterosclerose progresiva leva a unha diminución do fluxo sanguíneo a través das arterias coronarias.
- Con neuropatía autónoma, a inervación do corazón perturba.
Todo isto leva consigo unha violación da condución e excitabilidade do miocardio, o desenvolvemento de varios tipos de perturbacións do ritmo e unha diminución da forza das contraccións. Ademais, a patoloxía do metabolismo hormonal provoca desviacións na composición de electrólitos do sangue, o máis perigoso dos cales é a falta de magnesio e potasio.
Clasificación das arritmias na diabetes
Para crear un impulso eléctrico no miocardio hai células especiais do nodo sinusal. Normalmente son marcapasos. Baixo a influencia de cambios nos procesos metabólicos en diabéticos, hai os seguintes tipos de arritmia sinusal:
- taquicardia - contraccións frecuentes pero rítmicas
- bradicardia - frecuencia cardíaca inferior a 60 latidos por minuto,
- arritmia (ritmo irregular) orixe sinusal,
- extrasistole (redución extraordinaria).
Cando a orixe da xeración do sinal cambia, parpadeo e fibrilación das aurículas ou ventrículos. Retardar o paso de impulsos ao longo do miocardio provoca un tipo de bloqueo diferente. Na diabetes mellitus, poden aparecer tipos combinados de arritmias.
Síntomas de insuficiencia cardíaca
Algúns tipos de disturbios de ritmo poden non manifestarse clínicamente e detéctanse durante o diagnóstico de ECG. Os signos de arritmia dependen do seu tipo, frecuencia de pulso, efectos sobre a circulación sanguínea no corazón, o fluxo sanguíneo, a nutrición do cerebro e os riles. Os síntomas máis característicos son:
- interrupcións e esvaecemento do corazón (con extrasistole ou arritmia sinusal),
- frecuentes golpes cardíacos con taquicardia,
- Desmaio, debilidade e mareos son un signo de bradicardia ou fallo do seo.
O ataque (paroxismo) de parpadeo ou taquicardia faise sentir como un aumento súbito da frecuencia cardíaca, que alcanza os 200 latidos por minuto. Cunha forma constante de fibrilación auricular, pode non haber síntomas expresados.
Por que a arritmia ocorre máis a miúdo coa diabetes tipo 2
A diabetes mellitus tipo 2 desenvólvese máis frecuentemente ante os antecedentes de obesidade, hipertensión arterial e cambios vasculares ateroscleróticos. Se hai un alto nivel de glicosa no sangue, todos estes trastornos progresan.
Un dos factores que provocan graves procesos distróficos no miocardio é un aumento do nivel de insulina. Esta é unha reacción compensatoria ante a falta de sensibilidade dos tecidos a esta hormona.
A insulina leva a aumentar a síntese de colesterol no fígado, a deposición de graxa no tecido subcutáneo, aumenta a coagulación do sangue. Polo tanto, en pacientes con diabetes tipo 2, as paredes dos vasos sanguíneos son destruídas máis rápido e, como resultado, a circulación sanguínea no músculo cardíaco diminúe e o ritmo das contraccións é perturbado.
Cal é o perigo de arritmias na diabetes
As formas graves de arritmia poden levar á parada completa das contraccións, bloqueo tromboembólico dos vasos sanguíneos, deterioración hemodinámica aguda - edema pulmonar, así como ataque cardíaco e ataque cardíaco.
Calquera tipo de alteración do ritmo é potencialmente perigoso en canto ao desenvolvemento de contracción non coordinada de fibras musculares - fibrilación ventricular. Están a medrar os seguintes signos:
- debilidade grave
- conciencia prexudicada
- baleiro involuntario da vexiga e intestinos,
- a presión arterial cae
- o pulso deixa de detectarse,
- comezan os cólicos
- a respiración e os golpes do corazón paran
- prodúcese a morte clínica.
Polo tanto, cando un diabético se desmaia, ten que medir con urxencia o seu azucre no sangue.
Diagnóstico do ritmo cardíaco irregular
Para determinar a perturbación do ritmo, realízase un estudo ECG e, no caso de arritmias intermitentes ou paroxísticas, indícase o seguimento durante todo o día. Segundo o testemuño, un estudo electrofisiolóxico é prescrito mediante a introdución de electrodos na cavidade cardíaca ou esófago. Ao mesmo tempo, rexístranse simultaneamente indicadores de electrocardiografía interna e externa.
As probas de exercicio para detectar arritmia latente poden ser das seguintes variedades:
- okupas
- camiñando
- ergómetro ou banda de rodadura,
- administración de dipyridamole ou ATP.
O cardiograma examínase antes e despois da carga. Isto permítenos xulgar a capacidade de reserva do miocardio e a compensación por alteracións de ritmo.
Fisioterapia
Dependendo do tipo de arritmia, pódense prescribir 4 clases de bloqueadores:
- canles de sodio (procainamida, aminalina, lidocaína, etatsizina),
- receptores beta (atenolol, metoprolol),
- canles de potasio (Cordaron, Ornid),
- canles de calcio (Verapamil, Diltiazem).
Os fármacos antiarrítmicos úsanse só cando se consegue unha compensación de hiperglicemia. Neste caso, non só se avalía o contido de glicosa no sangue, senón tamén colesterol, triglicéridos, a relación de lipoproteínas de baixa e alta densidade, hemoglobina glicada e presión arterial.
Métodos cirúrxicos cardíacos
Con un efecto insuficiente do tratamento con fármacos, pódense empregar métodos máis radicais en caso de trastornos graves do ritmo con ameaza potencial para a vida dos pacientes. Aplícanse os seguintes métodos:
- estimulación por impulsos eléctricos a través do esófago,
- a implantación dunha fonte de ritmo artificial (marcapasos) a unha frecuencia cardíaca baixa,
- instalación de cardioverter para taquicardia paroxística e fibrilación,
- cauterización de áreas do miocardio cunha fonte anormal de ritmo usando ondas de radio,
- cirurxía de corazón aberto.
Prevención de arritmias na diabetes
O xeito máis importante de previr o desenvolvemento de arritmias en diabéticos é manter o nivel recomendado de glicemia preto da norma fisiolóxica.
Para iso, debes cumprir estrictamente a dieta, con excepción de hidratos de carbono e graxas facilmente digeribles de orixe animal, tomando os medicamentos prescritos, así como a actividade física dosificada.
É necesario abandonar completamente o tabaquismo, o café, a enerxía e o alcol, para limitar a sobrecarga asociada ao estrés psicoemocional. O tratamento da arritmia só o debe realizar un especialista baixo a supervisión dun ECG e diagnósticos de laboratorio.
O desenvolvemento de arritmias na diabetes é unha manifestación de cardiomiopatía diabética, neuropatía e lesións ateroscleróticas dos vasos coronarios. O seu percorrido pode ser desde as perturbacións do ritmo asintomático ata as condicións de risco para a vida. Para o tratamento normalízanse os niveis de azucre no sangue, úsanse medicamentos antiarrítmicos e úsase un tratamento cirúrxico se é ineficaz.
Vídeo útil
Para a prevención de complicacións da diabetes, consulte este vídeo:
O medicamento Panangin para as arritmias prescríbese tanto para o tratamento como para a profilaxe, incluída a fibrilación auricular. Como tomar a droga, cando é mellor escoller Panangin forte para a arritmia?
Unha dieta ben composta para arritmia, taquicardia ou extrasistole axudará a mellorar a función cardíaca. As normas nutricionais teñen limitacións e contraindicacións para homes e mulleres. Pratos especialmente seleccionados con fibrilación auricular, tomando Warfarina.
Se se prescribe anaprilina barata para arritmia, como se debe beber? As tabletas para fibrilación auricular teñen contraindicacións, polo que cómpre consultar un médico. Cales son as normas de admisión?
Se a arritmia se produce pola noite, pola mañá unha persoa séntese completamente rota, durmida. Tamén a miúdo en xeral, a arritmia complétase con insomnio, medo. Por que se producen as convulsións durmindo, deitado, nas mulleres? Cales son as razóns? Por que se producen ataques de taquicardia, corazóns afundidos, repentina palpitaciones? Cal é o tratamento?
Ás veces ocorren simultaneamente arritmia e bradicardia. Ou arritmia (incluída a fibrilación auricular) contra o fondo de bradicardia, con tendencia a ela. Que medicamentos e antiarrítmicos hai que beber? Como vai o tratamento?
Ao mesmo tempo, a diabetes e a angina pectora representan unha grave ameaza para a saúde. Como tratar a anxina pectorais con diabetes tipo 2? Que alteracións do ritmo cardíaco poden producirse?
Case ninguén foi capaz de evitar o desenvolvemento de aterosclerose na diabetes. Estas dúas patoloxías teñen unha estreita relación, porque o aumento do azucre afecta negativamente ás paredes dos vasos sanguíneos, provocando o desenvolvemento de aterosclerose obliterante das extremidades inferiores en pacientes. O tratamento ten lugar cunha dieta.
Para aqueles que sospeitan que teñen problemas de ritmo cardíaco, é útil coñecer as causas e síntomas da fibrilación auricular. Por que xorde e desenvólvese en homes e mulleres? Que diferenzas hai entre a fibrilación auricular paroxística e idiopática?
A arritmia prodúcese tras un ictus en presenza de problemas cardíacos, placas ateroscleróticas e outros factores. A fibrilación auricular tamén aparece debido ao regreso a un estilo de vida insalubre.
Recomendacións nutricionais
O sistema nervioso mantén o equilibrio dos electrólitos. Se o sodio no sangue diminúe, máis orina é excretada polos riles e cun aumento de sales, pola contra, aparece a sede.
Cando a célula cardíaca está relaxada, hai moito sodio e calcio no exterior e magnesio e potasio no seu interior. Con despolarización, os ións de sodio e calcio penetran cara a dentro, e o potasio e o magnesio cara a fóra. É a inxestión de calcio no aparato celular o que causa a contracción do miocardio. Con concentracións crecentes de calcio, as bombas de potasio e sodio acéndense, permitindo que os ións volvan á súa posición orixinal e conduzan á relaxación da célula: repolarización, que require ións de magnesio.
Un nivel saudable de magnesio é de 1,4-2,5 meq / l no sangue, co seu crecemento, o período refractario aumenta, a excitabilidade e a condutividade diminúen. Polo tanto, o sulfato de magnesio úsase para a exacerbación da taquicardia para aliviar temporalmente o síntoma. As concentracións elevadas de ata 27 meq / l aumentan a duración do pulso aos ventrículos, alongan o PQ (R), o que implica bloqueo atrioventricular, expansión do complexo QRS e parada cardíaca. O exceso de magnesio provoca arritmias supraventriculares e ventriculares. Os niveis elevados de micronutrientes indican tamén deshidratación, enfermidades nos riles, acidosis diabética, hipotiroidismo e tumores malignos.
Os alimentos graxos e o calcio na dieta interfiren na absorción de magnesio. Na maioría das veces, a causa da escaseza é diarrea prolongada, estrés, cando a sustancia se gasta na transmisión de pulsos de excitación. O magnesio atópase en plátanos, legumes, xema de ovo, queixos.
O exceso de calcio é o responsable do bloqueo atrioventricular, a fibrilación auricular, a taquicardia sinusal cun aumento do nivel do 65%. Se inxecta sales de calcio por vía intravenosa, a excitabilidade do miocardio aumentará. O sodio é un antagonista, reduce a concentración de ións de calcio. O equilibrio está regulado pola parahormona, porque un exceso do mineral provoca hiperparatiroidismo (formación de tumor) ou unha sobredose de vitamina D. A falta de calcio reduce a forza das células musculares do corazón, obsérvase en caso de deterioración da absorción intestinal, deficiencia de vitamina D e exceso de ácido oxálico na dieta.
A absorción de calcio depende de moitos factores:
- O exceso de graxa nos alimentos leva á eliminación do mineral.
- Unha gran cantidade de magnesio tamén interfire coa absorción de calcio.
- A inxestión excesiva de fósforo é unha tendencia na nutrición moderna, o que conduce á calcificación das arterias, á formación de cálculos nos riles. As fresas e as noces son un exemplo da combinación óptima de dúas substancias.
- O exceso de ácido oxálico nos vexetais verdes dá como resultado a formación de sales insolubles, nocivos para os riles.
Porque as mellores fontes de calcio son o queixo cottage, a cebola verde, o perejil, a carne magra.
Con deficiencia de potasio, prodúcese edema, dor muscular, debilidade e irritabilidade ante o fondo da arritmia. Con unha forte escaseza de ións no miocardio (por exemplo, con insuficiencia cardíaca), a condución é perturbada, a fibrilación ventricular desenvólvese, seguida da morte. O corpo recibe potasio de pasas, albaricoques secos, patacas de chaqueta.
A deficiencia de potasio nos alimentos é rara, pero a súa falta maniféstase por unha diminución da presión e a debilidade. A dieta con potasio permite equilibrar o equilibrio, pero para o seu propósito require unha proba de sangue para os minerais.
Fibrilación auricular: causas, formas, prognóstico, signos, como tratar
A fibrilación auricular é unha das formas de perturbacións do ritmo provocadas pola aparición dun foco patolóxico de circulación de impulsos no nodo sinusal ou no tecido auricular, caracterizado pola aparición de contracción miocárdica auricular irregular, rápida e caótica, e que se manifesta por unha sensación de latido cardíaco frecuente e irregular.
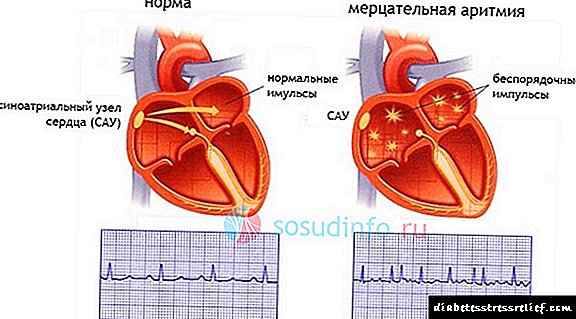
Formas de fibrilación auricular, paroxística, persistente
No concepto xeral de fibrilación auricular, distínguense a fibrilación (parpadeo) e a aleteada auricular. No primeiro tipo, as contraccións auriais son de "onda superficial", cun pulso de aproximadamente 500 por minuto, proporcionando unha rápida contracción ventricular. Co segundo tipo de contracción auricular, aproximadamente 300-400 por minuto, "onda grande", pero tamén provocou que os ventrículos se contraian máis a miúdo. Tanto no primeiro como no segundo tipo, as contraccións ventriculares poden chegar a máis de 200 por minuto, pero con aleteo auricular, o ritmo pode ser regular - esta é a chamada rítmica ou a forma correcta de aleteo auricular.
Os nosos lectores usaron con éxito ReCardio para tratar a hipertensión. Vendo a popularidade deste produto, decidimos ofrecelo á súa atención.
Ademais, a fibrilación auricular e o aleteo poden ocorrer simultaneamente nun paciente durante un determinado período de tempo, por exemplo, co paroxismo de parpadeo - flutter atrial. Moitas veces, durante o aleteo auricular, a frecuencia das contraccións ventriculares dos ventrículos pode permanecer dentro dos límites normais, e entón é necesaria unha análise máis precisa do cardiograma para un diagnóstico correcto.
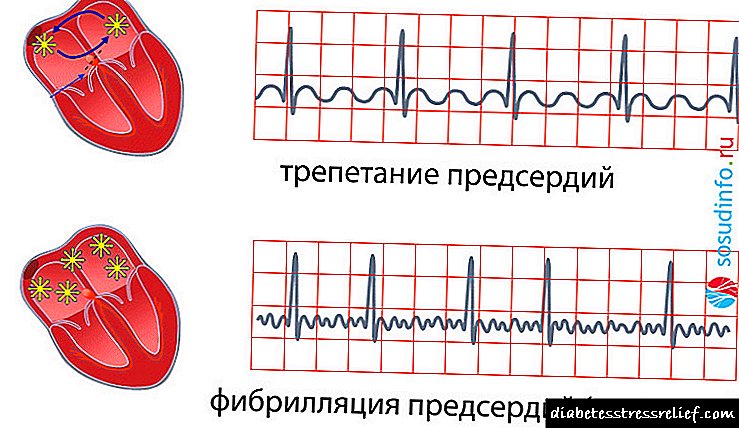
Ademais de tal división da fibrilación auricular, segundo o principio do curso desta enfermidade, distínguense as seguintes formas:
- Paroxístico, caracterizado pola aparición de interrupcións no traballo do corazón e rexistrado por ECG durante as primeiras 24-48 horas (ata sete días), que poden ser paradas por conta propia ou coa axuda de medicamentos,
- Persistente, caracterizada por perturbacións de ritmo como a fibrilación auricular ou o aleteo durante máis de sete días, pero capaz de restablecer o ritmo espontáneo ou medicamento,
- A longo prazo, existente hai máis dun ano, pero capaz de restaurar o ritmo mediante a introdución de medicamentos ou electrocardioversión (restauración do ritmo sinusal mediante un desfibrilador),
- Permanente: unha forma caracterizada pola falta da capacidade de restaurar o ritmo sinusal, existente desde hai anos.
Dependendo da frecuencia das contraccións ventriculares, distínguense variantes brady, normo e taisistólicas da fibrilación auricular. Así, no primeiro caso, a frecuencia das contraccións ventriculares é inferior a 55-60 por minuto, no segundo - 60-90 por minuto e no terceiro - 90 ou máis por minuto.
Estatísticas
Segundo estudos realizados en Rusia e no exterior, a fibrilación auricular ocorre no 5% da poboación maior de 60 anos e no 10% da poboación maior de 80 anos. Ao mesmo tempo, as mulleres sofren fibrilación auricular 1,5 veces máis veces que os homes. O perigo de arritmia é que en pacientes con formas paroxísticas ou permanentes, accidentes cerebrovasculares e outras complicacións tromboembólicas prodúcense 5 veces máis veces.
En pacientes con defectos cardíacos, a fibrilación auricular ocorre en máis do 60% de todos os casos e en pacientes con enfermidade coronaria - en case o 10% dos casos.
Que pasa coa fibrilación auricular?
Os cambios patóxenos nesta perturbación do ritmo débense aos seguintes procesos. No tecido miocárdico normal, un impulso eléctrico móvese unidireccionalmente - do nodo sinusal ao lado da unión atrioventricular. Se hai bloques no camiño do impulso (inflamación, necrose, etc.), o impulso non pode evitar este obstáculo e vese obrigado a moverse no sentido contrario, provocando de novo excitación das seccións do miocardio que acaban de contraerse.Así, créase un centro patolóxico de circulación constante de impulsos.
A estimulación constante de certas partes do tecido auricular leva a que estas áreas estendan a excitación ao miocardio auricular restante, e as súas fibras redúcense individualmente, de xeito aleatorio e irregular, pero a miúdo.
No futuro, os impulsos realízanse a través da conexión atrioventricular, pero debido á súa capacidade de "rendemento" relativamente pequena, só unha parte dos impulsos chega aos ventrículos, que comezan a contraerse a diferentes frecuencias e tamén de xeito irregular.
Que causa a fibrilación auricular?
Na gran maioría dos casos, a fibrilación auricular prodúcese como consecuencia dun dano orgánico no miocardio. As enfermidades deste tipo son principalmente defectos cardíacos. Como resultado da estenosis ou insuficiencia da válvula ao longo do tempo, o paciente desenvolve cardiomiopatía - un cambio na estrutura e morfoloxía do miocardio. A cardiomiopatía leva a que parte das fibras musculares normais do corazón son substituídas por fibras hipertróficas (engrosadas), que perden a capacidade de conducir normalmente impulsos. As áreas de tecido hipertrofiado son focos patolóxicos de pulsación nos atrios cando se trata de estenose e / ou insuficiencia de válvulas mitral e tricúspide.
A seguinte enfermidade, que ocupa o segundo lugar na incidencia de fibrilación auricular, é a enfermidade coronaria, que inclúe un infarto agudo e transferido de miocardio. A vía de desenvolvemento da arritmia é semellante aos defectos, só as áreas do tecido muscular normal se substitúen non por hipertróficas, senón por fibras necróticas.
Unha causa importante de arritmias é a cardiosclerose: a proliferación de tecido conectivo (cicatriz) en vez de células musculares comúns. A cardiosclerose pode formarse dentro duns meses ou anos despois de ataques cardíacos ou miocardite (cambios inflamatorios no tecido cardíaco de natureza viral ou bacteriana). A fibrilación auricular adoita atoparse no período agudo do infarto de miocardio ou na miocardite aguda.
Nalgúns pacientes, a fibrilación auricular prodúcese na ausencia de danos orgánicos no corazón debido ás enfermidades do sistema endocrino. A causa máis común neste caso é a enfermidade da tiroides, acompañada dunha maior liberación das súas hormonas no sangue. Esta condición chámase hipertiroidismo, que ocorre cun bocio nodular ou autoinmune. Ademais, o efecto estimulante constante das hormonas tiroideas sobre o corazón leva á formación de cardiomiopatía platormonal, que en si mesma pode levar a unha condución deteriorada nas atrias.
Ademais das principais razóns, pódense identificar factores de risco que aumentan a probabilidade de desenvolver fibrilación auricular nun determinado paciente. Estes inclúen maiores de 50 anos, xénero feminino, obesidade, hipertensión, patoloxía endocrina, incluída a diabetes mellitus, antecedentes de enfermidades cardíacas.
Os factores que provocan a aparición de paroxismo de fibrilación auricular en persoas con antecedentes de arritmia son condicións que provocan cambios na regulación autonómica da actividade cardíaca.
Por exemplo, co efecto predominante do nervio vago (efectos vagais, parasimpáticos), un ataque de arritmia pode comezar despois dunha comida pesada, durante as quendas do corpo, pola noite ou durante o descanso diurno, etc. Cando os nervios simpáticos inflúen no corazón, a aparición ou empeoramento do curso da arritmia. xorde como resultado do estrés, o medo, as emocións fortes ou a actividade física, é dicir, todas aquelas condicións que se acompañan dun aumento da secreción de adrenalina e noradrenalina no sangue.
Síntomas da fibrilación auricular
Os síntomas da fibrilación auricular poden variar en pacientes individuais.Ademais, as manifestacións clínicas están en gran parte determinadas pola forma e a variante da fibrilación auricular.

Así, por exemplo, a clínica da fibrilación auricular paroxística é brillante e característica. O paciente, no fondo de saúde completa ou precursores menores (falta de respiración ao camiñar, dor na zona cardíaca), presenta súbitos desagradables síntomas - sensación aguda dun latido cardíaco rápido, sensación de falta de aire, ataque de asfixia, sensación de coma no peito e na gorxa, incapacidade para respirar dentro ou fóra. Neste caso, segundo a descrición dos propios pacientes, o corazón tremola como unha "cola de liebre", está listo para saltar do peito, etc. Ademais deste síntoma máis característico, algúns pacientes presentan manifestacións vexetais - sudoración excesiva, sensación de tremor interno por todo o corpo, vermelhidão. ou branqueamento da pel do rostro, náuseas, sensación de lixeireza. Este complexo de síntomas en linguaxe sinxela chámase "ruptura" do ritmo.
Pero os terribles signos que deberían alertar aos familiares e ao médico que examina ao paciente son un forte salto da presión arterial cara arriba (máis de 150 mmHg) ou, pola contra, unha diminución significativa da presión (inferior a 90 mmHg), xa que hai un alto risco de presión alta. accidente vascular cerebral e baixa presión arterial é un signo de insuficiencia cardíaca aguda ou choque arritmóxeno.
As manifestacións clínicas son máis brillantes, máis alta é a frecuencia cardíaca. Aínda que hai excepcións cando un paciente tolera unha frecuencia de 120 a 150 por minuto máis que satisfactoriamente e, pola contra, un paciente cunha variante bradisistólica presenta insuficiencia cardíaca e mareos máis pronunciados que con normo e taxisistol.
Cunha forma constante, sen compensación, de fibrilación auricular ou aleteo, a frecuencia cardíaca normalmente é de 80-120 por minuto. Os pacientes acostúpanse a tal ritmo e practicamente non senten interrupcións no traballo do corazón, só con esforzo físico. Pero aquí, debido ao desenvolvemento de insuficiencia cardíaca crónica, as queixas por falta de respiración durante o esforzo físico saen á cabeza, e moitas veces con mínima actividade doméstica e en repouso.
Diagnósticos
O algoritmo para diagnosticar a fibrilación auricular consta dos seguintes puntos:
- Inspección e interrogación do paciente. Así, incluso no proceso de recollida de queixas e anamnesis, é posible establecer que o paciente ten algún tipo de perturbación do ritmo. Contar o pulso por minuto e determinar a súa irregularidade pode provocar ao médico a idea de fibrilación auricular.
- O diagnóstico de ECG é un método sinxelo, accesible e informativo para confirmar a fibrilación auricular. O cardiograma xa se realiza cando se chama ao equipo de ambulancia ou durante o tratamento inicial do paciente con interrupcións na clínica.
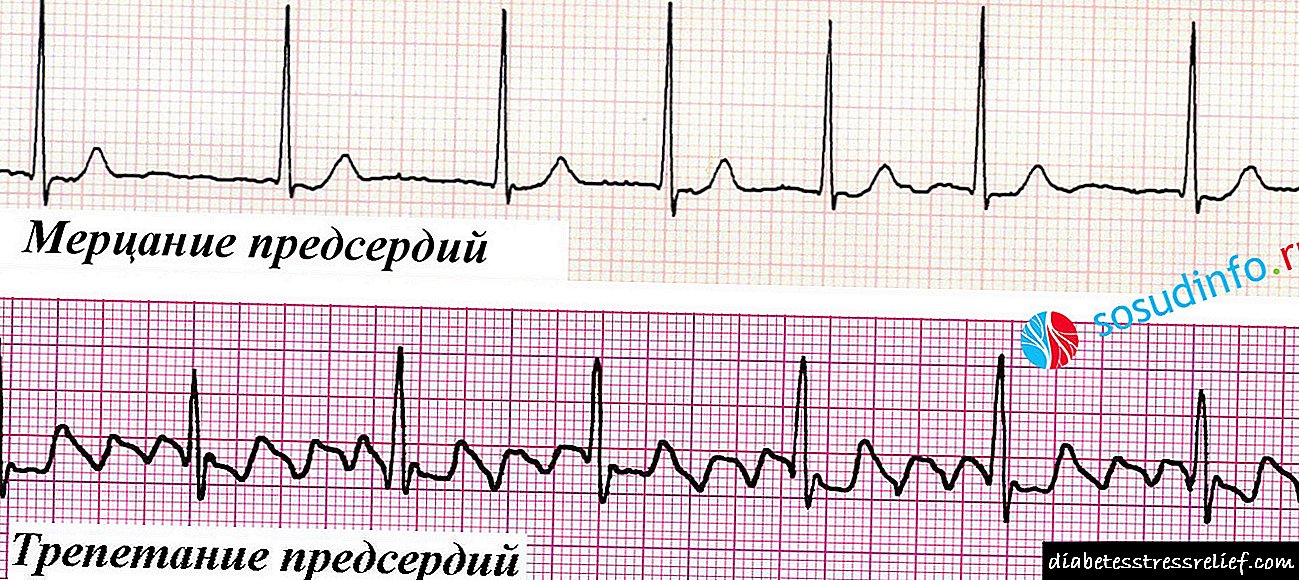
Os criterios para a fibrilación auricular son:
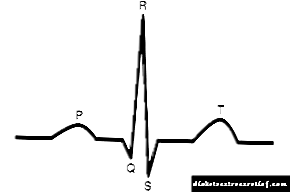 A presenza dun ritmo non sinusal (non aparece nas células do nodo sinusal), que se manifesta pola ausencia de ondas P diante de cada complexo ventricular,
A presenza dun ritmo non sinusal (non aparece nas células do nodo sinusal), que se manifesta pola ausencia de ondas P diante de cada complexo ventricular,- A presenza dun ritmo irregular, que se manifesta por diferentes intervalos de R-R - un intervalo diferente entre complexos que reflicten contraccións ventriculares,
- A frecuencia cardíaca pode ser de varios tamaños, desde 40-50 a 120-150 por minuto ou máis,
- Os complexos QRS (complexos ventriculares) non se modifican,
- As ondas de parpadeo f ou as ondas F son visibles no illamento.
- Despois dun ECG, determínanse as indicacións para a hospitalización nun hospital (ver máis abaixo). En caso de hospitalización, realízase un exame adicional no departamento de cardioloxía, terapia ou arritmoloxía. En caso de negativa a hospitalización, o paciente é enviado para un exame adicional á clínica do lugar de residencia.
- Dos métodos de diagnóstico adicionais, o máis frecuentemente prescrito e informativo é o seguimento diario de ECG e presión arterial. Este método permítelle rexistrar cortes de arritmia curtas que non están "atrapadas" nun cardiograma estándar, e tamén axuda a valorar a calidade do tratamento.
- Ecografía do corazón, ou eco-CS (eco-cardioscopia).É o "estándar de ouro" no diagnóstico por imaxe da enfermidade cardíaca, xa que permite detectar
violacións significativas da contractilidade do miocardio, os seus trastornos estruturais e para valorar a fracción de expulsión do ventrículo esquerdo, que é un criterio decisivo para avaliar a eficacia da terapia para a insuficiencia cardíaca cunha forma constante de fibrilación auricular. - O exame electrofisiolóxico transesofágico (PEFI) é un método baseado na estimulación artificial do miocardio e na provocación de parpadeo, que se pode rexistrar inmediatamente nun ECG. Realízase co obxectivo de rexistrar arritmia, que perturba clínicamente ao paciente con sensacións subxectivas, pero non se rexistrou no ECG (incluído o control de Holter).
- A radiografía do tórax úsase para examinar a pacientes cunha forma paroxística (sospeita de embolia pulmonar) e unha forma constante (para avaliar a conxestión venosa nos pulmóns por insuficiencia cardíaca crónica).
- As análises de sangue xerais e bioquímicas, un estudo do nivel de hormonas tiroideas no sangue, a ecografía da glándula tiroide - axuda no diagnóstico diferencial das cardiomiopatías.
En principio, para o diagnóstico de fibrilación auricular, son suficientes queixas características (insuficiencia cardíaca, dor de tórax, asfixia), anamnesis (ocorreu de forma aguda ou existe hai moito tempo) e un ECG con signos de fibrilación auricular ou de fibrilación auricular. Non obstante, para descubrir a causa deste trastorno do ritmo só debería estar no proceso dun exame minucioso do paciente.
Tácticas de tratamento da fibrilación auricular
A terapia para formas paroxísticas e permanentes de fibrilación auricular é diferente. O obxectivo da axuda no primeiro formulario é proporcionar atención de emerxencia e realizar terapia de rehabilitación rítmica. Na segunda forma, a prioridade é a cita da terapia rítmica co uso constante de medicamentos. A forma persistente pode estar suxeita tanto á terapia de restauración do ritmo como, en caso de falla deste último, á transferencia da forma persistente a unha permanente usando medicamentos reductores do ritmo.
Tratamento da fibrilación auricular paroxística
O alivio do paroxismo de parpadeo ou aleteo realízase xa na fase prehospitalaria - por ambulancia ou na clínica.
Entre as principais drogas para un ataque de arritmia, as seguintes úsanse por vía intravenosa:
- A mestura polarizante é unha solución de cloruro de potasio 4% + glicosa 5% 400 ml + insulina 5U. En pacientes con diabetes mellitus, en lugar da mestura glicosa-insulina, fis. disolución (cloruro sódico 0,9%) 200 ou 400 ml.
- Unha solución de panangina ou aspartamo 10 ml por vía intravenosa.
- Unha solución de procainamida 10% 5 ou 10 ml en solución salina. Con tendencia á hipotensión (baixa presión) debe administrarse simultaneamente coa mesatona para evitar a hipotensión, colapso e perda de coñecemento.
- A cordarona administrada nunha dose de 5 mg / kg de peso corporal é administrada nunha solución de glicosa ao 5% por vía intravenosa lentamente ou por goteo. Debe usarse illadamente doutros fármacos antiarrítmicos.
- Strofantina 0,025% 1 ml en 10 ml de solución salina por vía intravenosa lentamente ou en 200 ml de solución salina por vía intravenosa. Pódese usar só en ausencia de intoxicación por glicósido (sobredose crónica de digoxina, corglicón, estrofantina, etc.).
Despois da administración dos fármacos, despois de 20-30 minutos, o paciente terá un ecogénico e, a falta de ritmo sinusal, debe ser levado ao departamento internado do hospital para resolver o problema da hospitalización. Non se realiza a restauración do ritmo ao nivel do departamento de ingreso, o paciente está hospitalizado no departamento onde comezou o tratamento.
Indicacións para a hospitalización:
- A primeira forma de arritmia paroxística detectada,
- Paroxismo prolongado (de tres a sete días), xa que hai unha alta probabilidade de desenvolver complicacións tromboembólicas,
- O paroxismo que non está atracado na fase prehospitalaria,
- Paroxismo con complicacións en desenvolvemento (insuficiencia cardíaca aguda, edema pulmonar, embolia pulmonar, ataque cardíaco ou ictus),
- Decompensación da insuficiencia cardíaca cunha forma constante de parpadeo.
Tratamento da fibrilación auricular persistente
No caso dunha forma persistente de parpadeo, o médico debe esforzarse por restaurar o ritmo sinusal coa axuda de medicamentos e / ou cardioversión. Isto é debido a que cun ritmo sinusal restaurado, o risco de desenvolver complicacións tromboembólicas é moito menor que cunha forma constante, e a insuficiencia cardíaca crónica tamén progresa menos. En caso de restauración exitosa do ritmo sinusal, o paciente debe tomar constantemente medicamentos antiarrítmicos, por exemplo, amiodarona, cordaron ou propafenona (propanorm, ritmo).
Así, as tácticas cunha forma persistente son as seguintes: o paciente obsérvase nunha policlínica con fibrilación auricular que dura máis de sete días, por exemplo, despois do alta do hospital con alivio fallido do paroxismo e coa ineficacia dos comprimidos tomados polo paciente. Se o médico decide intentar restablecer o ritmo sinusal, envía de novo ao paciente ao hospital para a súa hospitalización planificada para a restauración médica do ritmo ou para a cardioversión. Se o paciente ten contraindicacións (ataques cardíacos e golpes, coágulos de sangue na cavidade cardíaca segundo os resultados da ecocardioscopía, hipertiroidismo non tratado, insuficiencia cardíaca crónica grave, prescrición de arritmia durante máis de dous anos), a forma persistente transfírese á permanente co uso doutros grupos de drogas.
Tratamento da fibrilación auricular persistente
Nesta forma, ao paciente prescríbense preparados para comprimidos que reducen a frecuencia cardíaca. Os principais son o grupo de beta-bloqueantes e glicósidos cardíacos, por exemplo, concor 5 mg x 1 vez ao día, coronal 5 mg x 1 vez ao día, egilok 25 mg x 2 veces ao día, betalok ZOK 25-50 mg x 1 vez ao día. De outros glicósidos cardíacos úsase Digoxin 0,025 mg, 1/2 comprimido x 2 veces ao día - 5 días, unha pausa - 2 días (sábado, domingo).
! Prescribir anticoagulantes e axentes antiplaquetarios, por exemplo, cardiomagnil 100 mg á hora do xantar, ou clopidogrel 75 mg á hora do xantar, ou warfarina 2,5-5 mg x 1 vez ao día (sempre baixo o control do INR - parámetro do sistema de coagulación do sangue, normalmente é recomendable 2,0-2,5). Estas drogas evitan un aumento da trombose e reducen o risco de ataques cardíacos e golpes.
A insuficiencia cardíaca crónica debe tratarse con diuréticos (indapamida 1,5 mg pola mañá, veroshpiron 25 mg pola mañá) e inhibidores da ACE (Prestarium 5 mg pola mañá, enalapril 5 mg x 2 veces ao día, lisinopril 5 mg pola mañá), que teñen un efecto organoprotector nos vasos sanguíneos e o corazón.
Cando se indica a cardioversión?
A cardioversión é a restauración da frecuencia cardíaca inicial nun paciente con fibrilación auricular usando medicamentos (ver máis arriba) ou unha corrente eléctrica que pasa polo peito e afecta á actividade eléctrica do corazón.
A cardioversión eléctrica realízase de xeito emerxente ou programado usando un desfibrilador. Este tipo de asistencia só debe prestarse na unidade de coidados intensivos mediante anestesia.
A indicación para a cardioversión de emerxencia é o paroxismo da fibrilación auricular cunha duración non superior a dous días co desenvolvemento de choque arritmóxeno.
Indicación para a cardioversión planificada - paroxismo cunha duración superior a dous días, non parado médicamente, a falta de coágulos de sangue na cavidade auricular, confirmada por ecografía transesofágica do corazón. Se se detecta un coágulo de sangue no corazón, o paciente toma warfarina de forma ambulatoria durante un mes, durante o cal o coágulo sanguíneo se disolve na maioría dos casos e, despois dunha segunda ecografía do corazón, a falta de coágulo de sangue, é enviado de novo ao hospital para resolver a cardioversión.
Así, a cardioversión planificada realízase principalmente co desexo do médico de restaurar o ritmo sinusal cunha forma persistente de fibrilación auricular.
Tecnicamente, a cardioversión realízase aplicando electrodos desfibriladores á parede do peito anterior despois de que o paciente se anestesie usando medicamentos intravenosos. Despois disto, o desfibrilador ofrece unha descarga, que tamén afecta ao ritmo do corazón. A taxa de éxito é moi alta e supón máis do 90% da recuperación exitosa do ritmo sinusal. Non obstante, a cardioversión non é axeitada para todos os grupos de pacientes, en moitos casos (por exemplo, en persoas maiores), a MA se volverá a desenvolver rapidamente.
As complicacións tromboembólicas tras a cardioversión representan aproximadamente o 5% entre os pacientes que non tomaron anticoagulantes e axentes antiplaquetarios, así como aproximadamente o 1% entre os pacientes que reciben tales medicamentos desde o inicio da arritmia.
Cando se indica tratamento cirúrxico
O tratamento cirúrxico para a fibrilación auricular pode ter varios obxectivos. Así, por exemplo, con defectos cardíacos como a principal causa de arritmia, a corrección cirúrxica da enfermidade como operación independente nunha gran porcentaxe de casos impide novas recaídas de fibrilación auricular.
Noutras enfermidades cardíacas, a radiofrecuencia ou ablación láser do corazón xustifícase nos seguintes casos:
- Insuficiencia da terapia antiarrítmica con paroxismos frecuentes de fibrilación auricular,
- Forma permanente de parpadeo con progresión rápida da insuficiencia cardíaca,
- Intolerancia aos fármacos antiarrítmicos.
A ablación de radiofrecuencia consiste en que as áreas das atrias implicadas na circulación patolóxica do pulso están expostas a un electrodo cun sensor de radio ao final. O electrodo insírese nun paciente baixo anestesia xeral a través da arteria femoral baixo o control da televisión de raios X. A operación é segura e baixa traumática, leva un curto período de tempo e non é unha fonte de malestar para o paciente. A RFA pódese realizar mediante cotas do Ministerio de Sanidade da Federación Rusa ou por cartos propios do paciente.
¿É aceptable o tratamento con remedios populares?
Algúns pacientes poden ignorar as recomendacións do seu médico asistente e comezar a ser tratados de forma independente, empregando métodos de medicina tradicional. Como terapia independente, a inxestión de herbas e decoccións, por suposto, non se recomenda. Pero como método auxiliar, ademais da terapia farmacéutica principal, o paciente pode tomar decoccións de plantas calmantes, que teñen un efecto beneficioso sobre o sistema nervioso e cardiovascular. Por exemplo, adoitan usarse decoccións e infusións de valeriana, espino, trébol, camomila, menta e bálsamo de limón. En calquera caso, o paciente debe informar ao médico que asiste como tomar estas herbas.
Candidato a unha cura completa contra a diabetes tipo 1
O material deste artigo non se pode empregar para auto-medicamentos. Tomar calquera medicamento sen receita médica é perigoso para a súa saúde.
O Verapamil pertence ao grupo dos fármacos: bloqueadores de túbulos de calcio. Este grupo de fármacos foi desenvolvido para reducir a excitabilidade muscular lisa e cardíaca, e tamén foi útil en hipertensión, enfermidades coronarias e arritmia cardíaca.
Pero recentemente, descubriuse que o bloqueador de canles de calcio verapamílico inhibe (inhibe) a expresión da proteína TXNIP (a causa da diabetes mellitus) - a suposta causa de morte de células β pancreáticas e trata a diabetes tipo 1. Así, atopouse por primeira vez un medicamento que potencialmente afirma curar a diabetes completamente. Obtivéronse excelentes resultados in vitro e en ratos. En ratos, foi posible evitar a morte de células β e incluso reverter o proceso da súa morte.
Os ensaios clínicos en humanos comezaron a principios de 2015. Este é un estudo de dobre cego que participou 52 persoas. Os resultados publicaranse a principios de 2016.
A dosificación investigada de Verapamil para o tratamento da diabetes é de 120-160 mg 2-3 veces ao día.
Ligazóns a investigación, artigos e discusións:
Esta noticia impresionou a moitos pacientes cun diagnóstico de diabetes tipo 1 que xa comezaron a tomar verapamil, sen esperar ao final dos ensaios clínicos. E afirman que o seu nivel de péptido C comezou a aumentar. Ninguén dubida que o verapamil trata a diabetes tipo 1. Os expertos están preocupados por unha única pregunta: o verapamil pode derrotar completamente a diabetes tipo 1, ou será preciso tomar a vida.
Máis boas novas. O Verapamil inhibe o seu propio metabolismo a través do citocromo. E polo tanto, a súa dose pode reducirse co tempo mantendo o mesmo efecto.
Pero a pregunta é. Canto é bo ou malo para o corpo verapamil para todo o corpo? Despois de todo, interésanos a inhibición dos procesos de envellecemento. Para iso, consideremos no marco deste artigo os restantes efectos positivos e negativos da droga e sacamos unha conclusión final - móstranos ou non.
Aumenta drasticamente as posibilidades de curar o cancro

Verapamil é un potente inhibidor da glicoproteína P. Que significa isto? P-GP (P-glicoproteína ou proteína de resistencia a varios fármacos) é unha proteína que existe en animais e fungos para protexer contra substancias nocivas - incluíndo drogas. É esta proteína que impide que as drogas mostren todo o seu efecto. E aínda máis. Algúns tipos de tumores de cancro aumentan o nivel de proteína P-GP, proporcionando así resistencia á terapia farmacológica. E se eliminas esta protección, podes reducir enormemente a dosificación de fármacos contra o cancro, logrando o mesmo efecto. E isto é moi importante - porque canto menor sexa a dosificación que usemos, menos dano faremos ao noso corpo con esta droga.
O Verapamil, que suprime a actividade da proteína P-GP, aumenta drasticamente o grao de entrega de drogas de quimioterapia (e simplemente drogas para tumores malignos) ao cerebro. E isto aumenta enormemente as posibilidades de supervivencia e cura completa para tipos resistentes a drogas de tumores cerebrais malignos. Por exemplo, pódese combinar con medicamentos para tratar o glioblastoma (un tumor cerebral).
No intestino, a proteína P-GP tamén se expresa con forza. Isto reduce enormemente a absorción de moitos fármacos. E o verapamil pode mellorar a súa biodisponibilidade.
O Verapamil protexe poderosamente o cerebro contra o envellecemento

O Verapamil protexe o cerebro contra a morte das células nerviosas:
- inhibindo a inflamación e a actividade da microglia (células que destruen as células nerviosas)
- inhibindo a entrada de calcio nas neuronas
Verapamil en estudos demostrou unha protección cerebral máis poderosa que a curcumina, a memantina e a baikaleína.
Ligazóns de investigación:
Aproximadamente o 1% das persoas maiores de 60 anos padecen a enfermidade de Parkinson, que é o segundo trastorno neurodegenerativo progresivo crónico máis común nos anciáns despois da enfermidade de Alzheimer. Verapamil reduce o risco de enfermidade de Parkinson.
Ligazón ao estudo:
Verapamil un poderoso indutor de autofagia
Unha das causas do envellecemento humano é a acumulación de restos intracelulares. O principal medio para combater os restos intracelulares é a autofagia. Sobre o que se pode atopar a autofagia aquí. Na versión clásica, a autofagia actívase mediante a supresión da actividade da mTOR quinase. O xaxún periódico, unha dieta baixa en calor e moitos fármacos fan isto: metformina, glucosamina e moitos outros. Pero o problema de reducir a actividade da mTOR quinase é que interfire no edificio muscular e cunha supresión excesiva da actividade mTOR prodúcese sarcopenia (unha diminución da masa muscular). Pero o verapamil inclúe a autofagia ignorando o mTOR.
Ligazóns de investigación:
Os efectos negativos do verapamil
A proteína P-GP (descrita anteriormente neste artigo) protexe ás células nai hematopoieticas de toxinas.E a inhibición constante da actividade do P-GP por parte do verapamil pode provocar danos no ADN destas células nai. Quizais - isto non significa que leve a danos. Pero se é así, o verapamil posiblemente poida causar un envellecemento acelerado das células nai, o que significa que pode reducir a esperanza de vida cun uso continuo. Isto debe verificarse en experimentos. A partir destas consideracións, concluímos que o verapamil non se debe usar constantemente. E debería aplicarse nos cursos. Por exemplo, durante o tratamento con fármacos contra o cancro para aumentar drasticamente a súa biodisponibilidade. Periódicamente, cursos para o tratamento de articulacións, etc. A aplicación periódica de cursos non causará efectos negativos, pero moi probablemente incluso prolongen a vida.
E hoxe, para nós, o verapamil é un medicamento valioso que trata a diabetes tipo 1, ademais dunha potente ferramenta para aumentar drasticamente a eficacia da terapia anticanceríxena.
Precaución: Verapamil reduce o efecto de redución de azucre da metformina
Ligazón ao estudo:
O material deste artigo non se pode empregar para auto-medicamentos. Tomar calquera medicamento sen receita médica é perigoso para a súa saúde.
Invitámosche a subscribirte ao boletín para novos artigos no blog.
Querido lector Se atopas o material deste blog útil e queres que esta información estea dispoñible para todos, podes axudar a promocionar o teu blogue levando un par de minutos do teu tempo. Para iso, siga o enlace.
Tamén recomendamos ler:
- Tratamento barato e seguro para o cancro de próstata.
- Xa se está tratando un tumor cerebral maligno.
- Tratamento do cancro de mama.
- Como parar o envellecemento humano https://nestarenie.ru/
A taurina e as súas principais funcións
O ácido sulfónico taurino é unha sustancia responsable do curso das reaccións metabólicas, da absorción de calcio, magnesio e outros oligoelementos. Ás veces chámase aminoácido que contén xofre, que ten un efecto complexo:
- restaura os procesos metabólicos nos tecidos,
- normaliza o metabolismo de lípidos, enerxía
- impide o desenvolvemento de cataratas, aterosclerose, síndrome convulsiva, diabetes mellitus, hipertensión,
- reduce o risco de morte súbita no fondo de cambios ateroscleróticos nas paredes dos vasos sanguíneos,
- reduce o colesterol
- axuda a reducir a dosificación de drogas no tratamento da diabetes.
A deficiencia de taurina faise especialmente perigosa na idade media e vella, cando diminúe a súa síntese natural, xorden os requisitos previos para o desenvolvemento da síndrome metabólica, cambios hormonais, diabetes mellitus, obesidade, aterosclerose e hipertensión. A maioría dos rusos sofren un baixo contido deste ácido sulfónico, sen sequera darse conta. Segundo a investigación, as persoas que comen regularmente marisco teñen menos probabilidades de desenvolver aterosclerose. Por desgraza, o peixe mariño está dispoñible principalmente para residentes en Primorye, raramente está presente na dieta diaria doutros rusos.
Causas de complicacións cardíacas e factores de risco
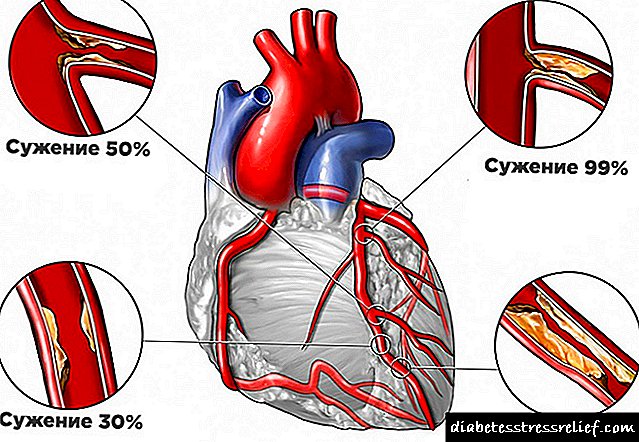
 A diabetes ten unha vida útil máis curta debido a un nivel de glicosa en sangue constantemente elevado. Esta condición denomínase hiperglicemia, que ten un efecto directo na formación de placas ateroscleróticas. Este último restrinxe ou bloquea o lumen dos vasos, o que leva á isquemia do músculo cardíaco.
A diabetes ten unha vida útil máis curta debido a un nivel de glicosa en sangue constantemente elevado. Esta condición denomínase hiperglicemia, que ten un efecto directo na formación de placas ateroscleróticas. Este último restrinxe ou bloquea o lumen dos vasos, o que leva á isquemia do músculo cardíaco.
A maioría dos médicos están convencidos de que un exceso de azucre provoca disfunción endotelial - unha área de acumulación de lípidos. Como resultado disto, as paredes dos vasos fanse máis permeables e fórmanse placas.
A hiperglicemia tamén contribúe á activación do estrés oxidativo e á formación de radicais libres, que tamén teñen un efecto negativo sobre o endotelio.
Despois dunha serie de estudos, estableceuse unha relación entre a probabilidade de padecer enfermidades coronarias na diabetes mellitus e o aumento da hemoglobina glicada. Polo tanto, se HbA1c aumenta un 1%, o risco de isquemia aumenta un 10%.
A diabetes mellitus e as enfermidades cardiovasculares converteranse en conceptos interrelacionados se o paciente está exposto a factores adversos:
obesidade, se un dos parentes do diabético tivo un ataque cardíaco, a miúdo a presión arterial alta, fumar, abuso de alcol, a presenza de colesterol e triglicéridos no sangue.
Que enfermidades cardíacas poden ser unha complicación da diabetes?
Indique o seu azucre ou selecciona xénero para obter recomendacións
 Na maioría das veces, con hiperglucemia, desenvólvese unha cardiomiopatía diabética. A enfermidade aparece cando o miocardio funciona mal en pacientes con compensación da diabetes alterada.
Na maioría das veces, con hiperglucemia, desenvólvese unha cardiomiopatía diabética. A enfermidade aparece cando o miocardio funciona mal en pacientes con compensación da diabetes alterada.
Moitas veces a enfermidade é case asintomática. Pero ás veces o paciente moléstase por dor dores e por un ritmo cardíaco arítmico (taquicardia, bradicardia).
Ao mesmo tempo, o órgano principal deixa de bombear sangue e funciona nun modo intensivo, por mor do cal aumentan as súas dimensións. Polo tanto, esta enfermidade chámase corazón diabético. A patoloxía na idade adulta pode manifestarse por dor errante, inchazo, respiración e molestias no peito que se producen despois do exercicio.
A enfermidade coronaria con diabetes desenvólvese de 3-5 veces máis veces que en persoas saudables. Cabe destacar que o risco de enfermidades coronarias non depende da gravidade da enfermidade subxacente, senón da súa duración.
A isquemia en diabéticos ocorre a miúdo sen signos pronunciados, o que moitas veces leva ao desenvolvemento de infarto de músculo cardíaco indolor. Ademais, a enfermidade continúa nas ondas, cando os ataques agudos son substituídos por un curso crónico.
As características da enfermidade coronaria son que despois da hemorragia no miocardio, no fondo de hiperglicemia crónica, síndrome cardíaco, insuficiencia cardíaca e danos nas arterias coronarias comezan a desenvolverse rapidamente. O cadro clínico da isquemia en diabéticos:
falta de respiración, arritmia, falta de respiración, dores presionantes no corazón, ansiedade asociada ao medo á morte.
A combinación de isquemia con diabetes pode levar ao desenvolvemento de infarto de miocardio. Ademais, esta complicación ten algunhas características, como un latido do corazón, edema pulmonar, dor cardíaca que irradiaba a clavícula, pescozo, mandíbula ou omoplata. Ás veces o paciente experimenta dor compresiva aguda no peito, náuseas e vómitos.
Por desgraza, moitos pacientes teñen un ataque cardíaco porque nin sequera sospeitan da presenza de diabetes. Mentres tanto, a exposición á hiperglicemia leva a complicacións mortais.
En diabéticos, a probabilidade de desenvolver a angina pectora duplica. As súas principais manifestacións son palpitacións, malestar, sudoración e falta de respiración.
A angina pectoris, xurdida contra o fondo da diabetes, ten as súas propias características. Así, o seu desenvolvemento non está afectado pola gravidade da enfermidade subxacente, senón pola duración da lesión cardíaca. Ademais, en pacientes con alto nivel de azucre, o subministro de sangue insuficiente ao miocardio desenvólvese moito máis rápido que en persoas saudables.
En moitos diabéticos, os síntomas da angina pectora son leves ou completamente ausentes. Ademais, a miúdo teñen un mal funcionamento do ritmo cardíaco, que adoita acabar coa morte.
Outra das consecuencias da diabetes tipo 2 é a insuficiencia cardíaca que, como outras complicacións cardíacas derivadas da hiperglicemia, ten os seus propios detalles. Así, a insuficiencia cardíaca con alto nivel de azucre adoita desenvolverse a unha idade temperá, especialmente nos homes. Os síntomas característicos da enfermidade inclúen:
hinchazón e claridade das extremidades, corazón agrandado, micción frecuente, fatiga, aumento de peso debido á retención de líquidos, mareos, falta de respiración, tose.
A distrofia do miocardio diabético tamén leva a unha violación do ritmo do latido cardíaco. A patoloxía prodúcese debido a un mal funcionamento nos procesos metabólicos, provocada pola deficiencia de insulina, o que complica o paso da glicosa polas células do miocardio. Como resultado, os ácidos graxos oxidados acumúlanse no músculo cardíaco.
O curso da distrofia miocárdica leva á aparición de focos de disturbios de condución, arritmias parpadeantes, extrasistoles ou parasistoles. Tamén a microangiopatía na diabetes contribúe á derrota de pequenos vasos que alimentan o miocardio.
A taquicardia sinusal ocorre con sobreesforzo nervioso ou físico. Despois de todo, a función cardíaca acelerada é necesaria para proporcionar ao corpo compoñentes nutricionais e osíxeno. Pero se o azucre no sangue aumenta constantemente, entón o corazón vese obrigado a traballar de xeito mejorado.
Non obstante, en diabéticos, o miocardio non pode contraerse rapidamente. Como resultado, o osíxeno e os compoñentes nutricionais non entran no corazón, o que moitas veces leva a ataques cardíacos e morte.
Con neuropatía diabética, pode producirse unha variabilidade da frecuencia cardíaca. Para este estado de carácter, a arítmia prodúcese debido ás flutuacións na resistencia do sistema vascular periférico, que NS debe controlar.
Outra complicación do diabético é a hipotensión ortostática. Maniféstanse por unha diminución da presión arterial. Os signos de hipertensión son mareos, malestar e desmaio. Ademais, caracterízase por debilidade tras espertar e unha dor de cabeza constante.
Dado que cun aumento crónico no azucre no sangue hai moitas complicacións, é importante saber como fortalecer o corazón na diabetes e que tratamento elixir se a enfermidade xa se desenvolveu.
Que é o PKI e como calcular unha pensión?
Coa adopción da Lei federal "As pensións de seguros" entrou na nosa vida un novo procedemento para recibir cartos "para a vellez". O número de billetes que recibiu para chegar a certa idade dependerá non tanto dos anos traballados, senón de cousas coma os puntos de pensión. Que é isto
Toda a experiencia acumulada por unha persoa no momento da aparición da hora X convértese en puntos. A súa combinación denomínase coeficiente de pensión individual, abreviado IPK. Así, a pensión calcúlase do seguinte xeito:
- P - pensión
- F - un importe fixo establecido anualmente polo estado,
- N - a parte financiada da pensión para quen a teña,
- B - o número de puntos de pensión,
- Sáb - o custo de 1 punto de pensión no ano en curso.
Para comezar a solicitar unha pensión, o solicitante debe cumprir as seguintes condicións:
- acadar a idade de xubilación establecida polo estado,
- ter unha antigüidade superior ou igual ao mínimo,
- para obter o número mínimo de puntos de pensión.
Se polo menos unha das condicións non se cumpre, o cidadán ten dúas formas:
- continúa a traballar ata que se cumpran todas as condicións,
- solicitar ao Fondo de Pensións o cálculo dunha pensión social ao cumprir a idade requirida (60/65 anos para mulleres / homes, respectivamente).
Concedéronse puntos de pensión por cada ano de traballo. Polo tanto, canto máis tarde unha persoa saia para solicitar unha pensión, máis puntos terá. Pero tamén hai un valor límite mínimo. Sen puntos - sen pensións. Hoxe a puntuación mínima é de 11,4 e en 2025 este valor chegará ata 30.
Do mesmo xeito, aumentarase proporcionalmente a duración mínima do servizo. Basta con que os que se xubilen en 2017 traballen durante 7 anos, no futuro esta cifra aumentarase a 15 e no 2025 será igual. É de destacar que neste período tamén se inclúen este período:
- Decreto
- servizo militar
- períodos de discapacidade
- A detención
- tempo dedicado á bolsa de traballo
- outra.
O valor do coeficiente individual de pensións (IPC): que é?
Anteriormente, para comezar a percibir unha pensión, un cidadán só tiña que indicar a súa antigüidade e confirmala con documentos. Pero desde 2015, os futuros xubilados poden regular de xeito independente os seus ingresos por xubilación. Para iso, a pensión divídese en varias partes: financiada e seguro. Este último pódese arranxar e liquidar.
Neste caso, un cidadán debe cumprir varios parámetros importantes:
- Ter unha experiencia de seguro de polo menos 15 anos.
- Alcanzar a idade de xubilación.
- Proporcione datos que confirmen que o coeficiente de pensión foi de polo menos 30 puntos para toda a duración do servizo.
Falando do valor do coeficiente individual de pensións (IPC), de que se trata e "co que se come", convén entender que este valor calcúlase en puntos que se adxudican cada ano en función do nivel de salario e ingresos dun pensionista. Á súa vez, segundo o sistema de puntuación, tense en conta a experiencia laboral e o nivel de salarios. Ata 2014, este indicador dependía tamén do importe das contribucións ao servizo tributario.
Así, hoxe, se un cidadán recibiu un maior ingreso en 2017 que en 2016, o coeficiente de pensión individual (puntuación de pensión) será maior.
Tamén paga a pena considerar que dende o 2015 ata o 2025 se prevé un período transitorio especial. Isto significa que as condicións para o cálculo das pensións se endurecerán cada ano, o valor dos puntos calculados crecerá en consonancia coa inflación e cos indicadores económicos do país.
Para comprender mellor o concepto do valor do coeficiente individual de pensións (IPC), que é e como se calcula, convén considerar con máis detalle varios aspectos importantes. Isto é o que faremos.
Como se calcula o IPC anual?
Antes de 2015, o goberno tiña elaborado unha fórmula individual de coeficientes de pensións, que é a seguinte: PC = MF / S, onde:
- PC representa a cantidade total de puntos de pensión dun cidadán determinado.
- MF: é parte do seguro (tendo en conta a dedución da parte fixa e financiada da pensión).
- C representa o custo do IPC no momento do cálculo.
Segundo esta fórmula, é bastante doado calcular de forma independente a cantidade de puntos acumulados. Así, para saber que compensación por pensión agarda un cidadán, non é necesario poñerse en contacto coa UIF. O único que hai que aclarar é a taxa de prestacións, que pode ser do 6%, 10% ou 16%.
Para calcular de forma independente o HIPC, é necesario empregar a seguinte ecuación: HIPC = (SM / MV) * 10, onde:
- SM será un pago de cotizacións na tarifa seleccionada (en por cento).
- MV é un nivel fixo de facer pagamentos, que será do 16%.
Grazas a esta ecuación, é posible determinar exactamente cantos puntos pode acumular un futuro pensionista para todas as súas actividades de traballo. Se ao mesmo tempo un cidadán rexeita o compoñente financiado dos pagamentos de pensións, poderá aumentar parcialmente a taxa anual. Así, o importe da bonificación tamén será maior.
Como mencionamos anteriormente, canto maior sexa a puntuación do pensionista, maior será a cota de pagamentos. Non obstante, hai que ter en conta que existe un IPC máximo (coeficiente de pensión individual), que é de 7,38 puntos. Para recibilo, durante o ano un cidadán debe recibir o salario máximo.
Para facilitar o trato con todos os complexos do IPC, considere un exemplo. Supoña que un determinado cidadán decidiu calcular de forma independente cantos puntos podería acumular para a súa actividade laboral e cantos aínda necesitaban para recibir mensualidades por importe de 25.000 rublos.
A parte fixa da pensión de seguro adoita ser de 4559 rublos.Ao mesmo tempo, cobra unha pensión igual a 18.300 rublos á muller.
Así, o importe dos pagamentos do futuro pensionista ascenderá a 13 741 rublos (quitamos a parte de 18 300 seguros fixos).
Para calcular o IPC, divide 13 741 por 74,28 e obtén uns 185 puntos. Este é o valor desexado. Se fai varios cálculos inversos, é fácil descubrir que para recibir 25.000 rublos, o pensionista debe acumular outros 90 puntos ao mes.
En xeral, o custo deste indicador é un número específico, que o estado determina anualmente. Por exemplo, en 2015, o IPC foi igual a 64 rublos, e en febreiro de 2016, debido ao aumento xeral da inflación, este indicador aumentou ata os 74 rublos. Este ano, o custo desta relación é de 78 rublos cun céntimo.
Se un pensionista gaña un IPC maior, só se terá en conta o máximo indicador posible.
Sen dúbida, parece a todos os pensionistas que o cálculo independente dos pagamentos futuros é un procedemento moi complicado. De feito, todo non ten tanto medo. O principal é aprender a usar as fórmulas necesarias e determinar a porcentaxe de partes da pensión. Se é necesario, pode visitar o Fondo de Pensións e solicitar un cálculo preliminar dos pagamentos de pensións.
Non obstante, paga a pena entender que a situación cambia constantemente. Quizais nuns anos, o cálculo das pensións e a súa indexación realizarase segundo outras fórmulas. Non obstante, a antigüidade sempre será un compoñente invariable de beneficios deste tipo.
A quen se prescribe a droga
Os diabéticos son normalmente prescritos tratamento complexo. Os fármacos están seleccionados de tal xeito que proporcionan unha mellor eficacia a unha dosificación mínima. A maioría dos axentes hipoglucémicos teñen efectos secundarios, que aumentan aumentando a dose. A metformina está mal tolerada polo sistema dixestivo, as preparacións de sulfonilurea aceleran a destrución das células beta, a insulina contribúe ao aumento de peso.
Dibikor é un remedio absolutamente natural, seguro e eficaz que practicamente non ten contraindicacións e efectos secundarios. É compatible con todas as drogas utilizadas para a diabetes. A recepción de Dibikor permite reducir a dose de axentes hipoglucémicos, protexer os órganos dos efectos tóxicos da glicosa e manter o rendemento vascular.
Segundo as instrucións de uso, Dibicor prescríbese para o tratamento dos seguintes trastornos:
A diabetes e as subidas de presión serán cousa do pasado
A diabetes é a causa de case o 80% de todos os golpes e amputacións. 7 de cada 10 persoas morren por arterias obstruídas do corazón ou do cerebro. En case todos os casos, a razón deste terrible fin é a mesma: azucre elevado no sangue.
O azucre pode e debe ser derribado, se non, nada. Pero isto non cura a enfermidade en si, senón que axuda a loitar contra a investigación, e non a causa da enfermidade.
O único medicamento que está oficialmente recomendado para a diabetes e que utilizan os endocrinólogos no seu traballo é o Ji Ado Diabetes Adhesive.
A eficacia do fármaco, calculada segundo o método estándar (o número de pacientes que se recuperaron ao número total de pacientes do grupo de 100 persoas que se someteron ao tratamento) foi:
- Normalización do azucre - 95%
- Eliminación da trombose de veas - 70%
- Eliminación dun forte ritmo cardíaco - 90%
- Aliviar a presión arterial alta - 92%
- Vigor durante o día, mellor sono durante a noite - 97%
Os produtores de Ji Dao non son unha organización comercial e están financiados polo estado. Polo tanto, agora todos os residentes teñen a oportunidade de obter a droga cun 50% de desconto.
- diabetes mellitus
- insuficiencia cardiovascular
- intoxicación glicosídica,
- prevención de enfermidades hepáticas con uso prolongado de drogas, en particular antifúngicos.
Acción de Dikikor
Despois do descubrimento de taurina, os científicos durante moito tempo non puideron comprender por que o corpo o necesita.Resultou que con metabolismo normal a taurina non ten un efecto protector. O efecto terapéutico comeza a aparecer só en presenza de patoloxía, por regra xeral, no metabolismo de carbohidratos e lípidos. Dibikor actúa nas fases iniciais das violacións, evitando o desenvolvemento de complicacións.
- Na dosificación recomendada, o medicamento reduce o azucre. Despois de 3 meses de uso, a hemoglobina glicada diminúe unha media do 0,9%. Os mellores resultados obsérvanse en pacientes con diabetes e prediabetes recentemente diagnosticados.
- Utilízase para previr complicacións vasculares en diabéticos. A droga reduce o colesterol no sangue e os triglicéridos, mellora a circulación sanguínea aos tecidos.
- Con enfermidades cardíacas, Dibicor mellora a contractilidade do miocardio, o fluxo sanguíneo, reduce a respiración. A droga aumenta a eficacia do tratamento con glicósidos cardíacos e reduce a súa dose. Segundo os médicos, mellora o estado xeral dos pacientes, a súa tolerancia ao esforzo físico.
- O uso a longo prazo de Dibicor estimula a microcirculación na conxuntiva. Crese que se pode usar para previr a retinopatía diabética.
- Dibicor é capaz de funcionar como un antídoto, elimina náuseas e arritmia en caso de sobredose de glicósidos. Tamén se atopou un efecto similar contra os beta-bloqueantes e catecolaminas.
Forma de liberación e dosificación
Dibicor é liberado baixo a forma de comprimidos brancos. Son 10 pezas cada unha colocadas en burbullas. No paquete de 3 ou 6 ampollas e instrucións de uso. A droga debe estar protexida da calor e da luz solar aberta. En tales condicións, mantén propiedades durante 3 anos.
Para facilitar o seu uso, Dibicor ten dúas dosificaciones:
- 500 mg é a dose terapéutica estándar. 2 comprimidos de 500 mg son prescritos para a diabetes mellitus, para protexer o fígado mentres toma drogas perigosas para el. Dibicor 500 comprimidos están en risco, pódense dividir á metade,
- Pódense prescribir 250 mg para insuficiencia cardíaca. Neste caso, a dosificación varía moito: desde 125 mg (1/2 comprimido) ata 3 g (12 comprimidos). A cantidade requirida do medicamento é seleccionada polo médico, tendo en conta outros medicamentos tomados. Se é necesario eliminar a intoxicación glicosídica, Dibicor ao día prescríbese polo menos 750 mg.
Efectos secundarios do medicamento
Dibicor practicamente non ten efectos secundarios para o corpo. As reaccións alérxicas aos ingredientes auxiliares da pílula son moi raras. A taurina en si é un aminoácido natural, polo que non produce alerxias.
O uso a longo prazo con maior acidez do estómago pode levar a unha exacerbación da úlcera. Con tales problemas, o tratamento con Dibicor debe acordarse co médico. Quizais recomendará obter taurina da comida, non das pastillas.
As mellores fontes naturais:
 Doutora en Ciencias Médicas, xefa do Instituto de Diabetoloxía - Tatyana Yakovleva
Doutora en Ciencias Médicas, xefa do Instituto de Diabetoloxía - Tatyana Yakovleva
Levo moitos anos estudando diabetes. Ten medo cando morren tantas persoas, e aínda máis quedan discapacitadas debido á diabetes.
Teño présa de contar as boas novas: o Centro de Investigacións Endocrinolóxicas da Academia Rusa de Ciencias Médicas conseguiu desenvolver un medicamento que cura completamente a diabetes. Polo momento, a eficacia deste medicamento achégase ao 98%.
Outra boa nova: o Ministerio de Sanidade asegurou a adopción dun programa especial que compense o elevado custo da droga. En Rusia, os diabéticos poden conseguilo antes do 17 de febreiro - ¡Por só 147 rublos!
>> APRENDE MÁIS SOBRE O CONSELLO DA DROGA
| Produto | Taurina en 100 g, mg | % de necesidade |
| Turquía, carne vermella | 361 | 72 |
| Atún | 284 | 57 |
| Pollo, Carne Vermella | 173 | 34 |
| Peixe vermello | 132 | 26 |
| Fígado, corazón de ave | 118 | 23 |
| Corazón de tenreira | 66 | 13 |
Os diabéticos caracterízanse por unha deficiencia de taurina, polo que a primeira vez que a inxestión debe superar as necesidades.
Cales son as curas para a diabetes?
A mediados do 2012, hai os seguintes grupos de medicamentos contra a diabetes (distintos da insulina):
- Pílulas que aumentan a sensibilidade das células á insulina.
- Drogas que estimulan o páncreas para producir máis insulina.
- Novos fármacos para a diabetes desde mediados dos anos 2000. Estes inclúen medicamentos que actúan de forma diferente e, polo tanto, é difícil dalgún xeito combinalos. Trátase de dous grupos de fármacos con actividade de incretina e probablemente algúns máis aparecerán co paso do tempo.
Tamén hai comprimidos de glucobai (acarbose) que bloquean a absorción de glicosa no tracto gastrointestinal. A miúdo causan trastornos dixestivos e, o máis importante, se segues unha dieta baixa en carbohidratos, tomalos non ten sentido en absoluto. Se non é capaz de adherirse a unha dieta baixa en hidratos de carbono, porque entras en glutonía, use medicamentos contra a diabetes que axuden a controlar o apetito. E dende a glucobaia non lle servirá moito. Polo tanto, a súa discusión a este fin.

Lembrámoslle unha vez máis: os medicamentos para pastillas só poden ser útiles para a diabetes tipo 2. Na diabetes tipo 1, non hai drogas, só inxeccións de insulina. Aclaración Pódense probar comprimidos Siofor ou Glucofage para diabete tipo 1 se o paciente é obeso, a súa sensibilidade celular á insulina redúcese e, polo tanto, vese obrigado a inxectar doses significativas de insulina. O nomeamento de Siofor ou Glucofage nesta situación deberase discutir co seu médico.
Que tipo de drogas contra a diabetes non benefician, pero danan
Hai fármacos para a diabetes que non aportan beneficios aos pacientes, pero danos continuos. E agora descubrirás cales son estes medicamentos. As drogas nocivas para a diabetes son pílulas que estimulan o páncreas a producir máis insulina. Dádeos! Causan danos importantes na saúde dos pacientes con diabetes. As pílulas que estimulan a produción de insulina polo páncreas inclúen drogas dos derivados da sulfonilurea e grupos meglitinidos. Aos médicos aínda lles gusta prescribirlle a diabetes tipo 2, pero isto é malo e prexudicial para os pacientes. Vexamos por que.
Na diabetes tipo 2, os pacientes, por regra xeral, tamén producen menos insulina sen estas pílulas, e 2-3 veces máis que persoas saudables. Podes confirmar facilmente este exame de sangue para o péptido C. O problema dos pacientes con diabetes é que teñen unha sensibilidade reducida das células á acción da insulina. Este trastorno metabólico chámase resistencia á insulina. En tal situación, tomar pastillas que ademais estimulen a secreción de insulina polo páncreas é o mesmo que azoutar a un cabalo atormentado e conducido que, con toda a súa forza, arrastra un carro pesado. Un desgraciado cabalo pode morrer xusto nos eixes.
O papel do cabalo conducido é o teu páncreas. Ten células beta que producen insulina. Xa traballan con aumento de carga. Baixo a acción de comprimidos de derivados de sulfonilurea ou meglitinidas, "quéimanse", é dicir, morren masivamente. Despois disto, a produción de insulina diminúe e a diabetes tipo 2 convértese nunha diabetes tipo 1 moito máis grave e incurable.

Outro gran inconveniente das pílulas pancreáticas produtoras de insulina é que provocan hipoglucemia. Isto sucede a miúdo se o paciente tomou a dose incorrecta de pastillas ou se esqueceu comer puntualmente. Os métodos de tratamento da diabetes tipo 2 que recomendamos baixar de xeito eficaz o azucre no sangue, mentres que o risco de hipoglucemia é practicamente nulo.
Estudos a gran escala demostraron que os derivados da sulfonilurea aumentan a mortalidade por todas as causas entre os pacientes que os toman, incluída a mortalidade por ataques cardíacos e cancro. Interrompen a circulación sanguínea nas arterias coronarias e outras, bloqueando as canles de calcio sensibles ao ATP que relaxan os vasos sanguíneos.Este efecto non está probado só para os últimos medicamentos do grupo. Pero tampouco se deben tomar polos motivos que antes describimos.
Se a diabetes tipo 2 é controlada con coidado cunha dieta baixa en hidratos de carbono, exercicios e inxeccións de insulina se é necesario, as células beta danadas ou debilitadas poden restaurar a súa función. Aprende e segue un programa para tratar eficazmente a diabetes tipo 2. Isto é moito mellor que tomar pílulas - derivados de sulfonilurea ou meglitinidas, que matarán as células beta e agravarán os problemas do diabético. Non podemos enumerar todos os nomes destas pílulas aquí, porque hai tantas delas.
Débese facer o seguinte. Lea as instrucións para as pílulas de diabetes que lle foron prescritas. Se resulta que pertencen á clase de derivados de sulfonilurea ou meglitinidas, non os tome. No seu lugar, estuda e segue un programa de diabetes tipo 2. Tamén hai comprimidos combinados que conteñen dous ingredientes activos: un derivado de sulfonilurea e metformina. Se se lle asignou esta opción, póñase na metformina "pura" (Siofor ou Glyukofazh).
O xeito correcto de tratar a diabetes tipo 2 é tratar de mellorar a sensibilidade das células á insulina. Lea o noso artigo sobre resistencia á insulina. Dille como facelo. Despois, non é necesario estimular a produción de insulina. Se o caso da diabetes non está demasiado avanzado, a propia insulina será suficiente para manter o azucre no sangue normal.
Non intente substituír as inxeccións de insulina por pastillas.
Realiza o control total do azucre no sangue durante polo menos 3 días, e preferiblemente unha semana enteira. Se polo menos unha vez que o azucre despois dunha comida resultou ser de 9 mmol / L ou superior, comece inmediatamente o tratamento con insulina, en combinación cunha dieta baixa en carbohidratos. Porque aquí ningún medicamento axudará. En primeiro lugar, coa axuda de inxeccións de insulina e unha dieta adecuada, asegúrese de que o azucre no sangue caia ata os valores obxectivos. E entón xa pensarás como usar as pílulas para reducir a dose de insulina ou incluso abandonala por completo.
Os diabéticos de tipo 2 gustan de retrasar indefinidamente o inicio do seu tratamento coa insulina. Seguro que con este propósito acudiches á páxina sobre as drogas contra a diabetes, non si? Por algunha razón, todo o mundo cre que se pode ignorar o tratamento coa insulina con impunidade e que as complicacións da diabetes ameazan a alguén, non a eles. E este é un comportamento moi estúpido para os diabéticos. Se un "optimista" morre dun ataque cardíaco, direiche que tivo sorte. Porque hai peores opcións:
- Gangrena e amputación das pernas,
- A cegueira
- Exceso de morte por insuficiencia renal.
Son complicacións da diabetes que o peor inimigo non quererá. En comparación con eles, a morte rápida e sinxela dun ataque cardíaco é un verdadeiro éxito. É máis, no noso país, que non apoia demasiado aos seus cidadáns con discapacidade.
Entón, a insulina é un remedio marabilloso para a diabetes tipo 2. Se o amas caro, afórrao dun coñecemento próximo das complicacións anteriores. Se é obvio que a insulina non se pode prescindir, comece a inxectala máis rápido, non perda o tempo. En caso de cegueira ou despois da amputación dunha extremidade, o diabético adoita ter algúns anos máis de discapacidade. Durante este tempo, consegue pensar coidadosamente o que era un idiota cando non comezou a inxectar insulina a tempo ...
Nalgúns casos, facer amigos coa insulina é vital e máis rápido:
- Durante unha dieta baixa en carbohidratos, o azucre no sangue despois de comer continúa saltando a 9 mmol / L e superior.
- A combinación dunha dieta baixa en carbohidratos, exercicio físico e pastillas "correctas" non axuda a baixar o azucre despois de comer por baixo de 6,0 mmol / L.
Encántalle a insulina de todo o corazón porque é o teu gran amigo, salvador e protector contra as complicacións da diabetes. Debe dominar a técnica das inxeccións indoloras, inxectar dilixentemente insulina nun horario e, ao mesmo tempo, realizar actividades para que poida reducir a súa dose. Se aplica con dilixencia o programa de tratamento da diabetes (é especialmente importante facer exercicio con pracer), definitivamente pode xestionar pequenas doses de insulina. Con alta probabilidade, poderás rexeitar as inxeccións. Pero isto non se pode facer a costa de desenvolver complicacións de diabetes.
Por que aparece taquicardia ou latexos cardíacos anormais
Un latido do corazón é unha sensación de latido cardíaco aumentado ou rápido. A miúdo ocorre coa taquicardia, é dicir, un aumento da frecuencia cardíaca de máis de 90 latidos por minuto. É un síntoma subxectivo.
Ás veces incluso as persoas senten un latido cardíaco normal, ao mesmo tempo, ás veces pode non sentirse un trastorno grave do ritmo. A sensación en si non é un indicador absoluto de enfermidades cardíacas.
A frecuencia cardíaca aumentada e aumentada é unha reacción normal ao estrés ou á actividade física. Só se hai outros síntomas, o latido do corazón pode falar dunha determinada patoloxía. A sintomatoloxía que acompaña ao latido cardíaco depende da enfermidade presente.
A taquicardia e as palpitacións poden ocorrer con:
- miocardite, endocardite,
- arritmias
- cardiosclerose, distrofia miocárdica,
- anemia
- distonia vexetativo-vascular,
- defectos cardíacos
- hipertensión arterial
- neurose
- trastornos endocrinos,
- a menopausa
- febres
Ás veces unha combinación de taquicardia e palpitacións combínase con ansiedade, e manifestacións vexetais adicionais (tremo e tremor) provocan que unha persoa teña medo e convenza de que ten unha enfermidade extremadamente perigosa.
Nestes casos, a participación da terapia psicoterapeuta é necesaria. Unha imaxe obxectiva do sistema cardiovascular ofrécese despois das probas diarias de control e descarga de Holter ECG.
Síntomas de taquicardia con dependencia da insulina
A arritmia cardíaca na diabetes pode manifestarse do mesmo xeito que a arritmia parpadeante, é dicir, a taquicardia e unha violación da frecuencia cardíaca. Unha persoa con diabetes pode ter:
Se unha persoa con diabetes descubriu estas condicións, ten que consultar cun médico e someterse a un exame adicional. Só así podes protexerte das consecuencias negativas da fibrilación auricular e proporcionar o tratamento adecuado.
Ten que ser consciente de que a medicación non sempre é necesaria. Os diabéticos poden vivir con síntomas de MA durante moitos anos. Ás veces, o traballo do sistema cardiovascular pode deteriorarse bruscamente e levar a un infarto de miocardio ou outras complicacións.
Polo tanto, ten que consultar un médico para calquera cambio na frecuencia cardíaca.
Clasificación de arritmias
 Hai células no corazón que poden producir un impulso eléctrico. Baixo a influencia deste impulso prodúcense contraccións cardíacas. As células produtoras de impulso denomínanse marcapasos.
Hai células no corazón que poden producir un impulso eléctrico. Baixo a influencia deste impulso prodúcense contraccións cardíacas. As células produtoras de impulso denomínanse marcapasos.
O marcapasos en estado normal é o nodo sinusal, que está situado na parede do atrio dereito. A frecuencia cardíaca normal tamén se denomina ritmo sinusal. Normalmente, a frecuencia cardíaca en repouso está entre 60 e 90 ritmos por minuto. O nodo sinusal controla o sistema nervioso autónomo.
Se o nodo sinusal non funciona correctamente, entón son posibles tales variedades de arritmia:
- ritmo sinusal frecuente regular - "taquicardia sinusal",
- ritmo de seno raro regular - "bradicardia sinusal",
- irregular "arritmia sinusal".
Un ritmo sinusal raro ou frecuente pode ser unha variante da norma. Por exemplo, con estrés emocional ou físico, o corazón contrae máis a miúdo que en repouso.Nos atletas, debido ao adestramento do sistema cardiovascular, o pulso normal é bastante raro e oscila entre os 34 e os 40 ritmos por minuto.
Fármacos que poden causar un aumento da frecuencia e a súa desaceleración poden afectar o ritmo cardíaco.
O marcapasos tamén pode actuar como células que están en:
- nodo atrioventricular
- atria
- ventrículos.
O ritmo auricular é un concepto que significa que o marcapasos está no atrio, pero non no nodo sinusal.
- arritmia ventricular,
- arritmia atrioventricular,
- taquicardia - frecuencia cardíaca,
- bradicardia - contraccións cardíacas raras,
- arritmia auricular,
- extrasistolas: contraccións prematuras,
- contraccións retrasadas.
As arritmias poden ser orgánicas e funcionais. Cómpre sinalar que algúns tipos de arritmias cardíacas están asociadas a un paro circulatorio súbito, choque arritmogénico, accidente cerebrovascular isquémico ou infarto de miocardio.
A composición e forma da droga Dibikor
 Dibicor publícase en tabletas redondas brancas.
Dibicor publícase en tabletas redondas brancas.
Embalan en envases axustados e papel de aluminio impreso.
Un paquete contén 10 comprimidos. Paquetes de 3-6 pezas. Cada caixa de cartón ten instrucións.
Dibicor inclúe a sustancia activa taurina, así como compoñentes auxiliares:
- celulosa microcristalina,
- amidón de pataca
- silicio
- calcio
A taurina é un membro do grupo de axentes protectores de membranas que activan os procesos metabólicos. A sustancia tamén controla o intercambio de potasio e calcio nas células. Reduce a excitabilidade nerviosa e mellora o sistema nervioso central.
A droga non só contribúe á normalización da glicosa no sangue, senón que tamén ten un efecto positivo no estado dos vasos sanguíneos. A ferramenta reduce a estase sanguínea e o fenómeno de hipertensión. Tamén se mellora o funcionamento do músculo cardíaco. Así, Dibicor considérase o medicamento de elección no tratamento da diabetes mellitus, así como coa presión arterial alta.
Con colesterol elevado, Dibicor axuda a optimizar a súa cantidade en plasma sanguíneo. Afecta directamente a taxa de triglicéridos. Isto é extremadamente importante cando se trata de niveis glicémicos.
A droga Dibikor afecta positivamente o fluxo de sangue periférico, mellorando a microcirculación, incluída a fibra. Así, é posible parar o desenvolvemento de complicacións da diabetes, por exemplo, a formación de retinopatía diabética.
Debido á mellora da glicemia, o ton global do corpo humano é significativamente mellorado e o cadro clínico da diabetes normalízase. O medicamento Dibicor caracterízase por unha rápida absorción no tracto gastrointestinal.
A concentración máxima de plasma obsérvase unha e media ou dúas horas despois da inxestión. Despois de 24 horas, a droga é excretada completamente do corpo. A normalización a longo prazo dos niveis de azucre no sangue prodúcese despois de varias semanas de uso regular da droga.
Instrucións para o uso da droga
 Dibicor para arritmias prescríbese por vía oral. En insuficiencia cardíaca, o medicamento úsase a 250-500 mg dúas veces ao día 15 minutos antes da comida. A duración do tratamento é de 30 días.
Dibicor para arritmias prescríbese por vía oral. En insuficiencia cardíaca, o medicamento úsase a 250-500 mg dúas veces ao día 15 minutos antes da comida. A duración do tratamento é de 30 días.
Se é necesario, a dosificación pódese aumentar a varios gramos por día. Nalgúns casos, o médico decide reducir a cantidade do medicamento a 125 mg de cada vez.
Se a intoxicación ocorre debido ao uso de glicósidos cardíacos, entón o medicamento úsase nunha cantidade de polo menos 750 mg por día. Na diabetes tipo 1, prescríbese un medicamento 500 mg dúas veces ao día xunto coa insulina. Este tratamento, de media, dura ata seis meses.
Con un tipo de enfermidade de tipo 2, cómpre consumir 500 mg dúas veces ao día (se se trata de monoterapia). Dibicor tamén se pode usar en combinación con outros medicamentos orais.Neste tipo de enfermidades, incluso con hipercolesterolemia moderada, Dibicor prescríbese 500 mg dúas veces ao día.
A duración do curso só poderá ser determinada polo médico asistente. Como hepatoprotector, este medicamento úsase a 500 mg ao día xunto con axentes antifúngicos.
Se o medicamento está tomado incorrectamente e é incontrolable, entón unha persoa pode comezar unha reacción alérxica. Pero isto sucede en casos extremadamente raros.
Durabilidade e características de almacenamento
De acordo coas instrucións adxuntas, Dibicor debe almacenarse exclusivamente nun lugar seco, protexido da luz. É necesario asegurarse de que a droga non está dispoñible para os nenos. A temperatura do aire durante o almacenamento non debe ser superior a 26 graos. A vida útil deste medicamento é de tres anos a partir da data da liberación. Transcorrido este tempo, non se debe usar o medicamento e debe eliminarse.
Análogos da droga
 Hai máis de 60 análogos de Dibicor. Todos os análogos pódense dividir en dous grupos. No primeiro hai medicamentos coa substancia principal taurina, no segundo grupo hai medicamentos con outra sustancia básica, pero de orientación similar e a mesma acción farmacolóxica.
Hai máis de 60 análogos de Dibicor. Todos os análogos pódense dividir en dous grupos. No primeiro hai medicamentos coa substancia principal taurina, no segundo grupo hai medicamentos con outra sustancia básica, pero de orientación similar e a mesma acción farmacolóxica.
A taurina (Taurine) é un medicamento fabricado nos Estados Unidos co custo dun paquete de 2000 rublos. Hai cen cápsulas nun paquete de 500 mg. A ferramenta véndese a través de farmacias en liña. Recomendado polo fabricante para o tratamento de varias enfermidades.
A taurina ten un efecto calmante sobre o sistema nervioso central. A sustancia afecta positivamente o estado do corazón, axuda a desfacerse da drogodependencia e o alcoholismo. Estableceuse a presenza dun efecto curativo no sistema xenitourinario.
Evalar Cardio Active Taurin é unha droga do fabricante ruso. O seu custo por paquete é de 260 a 430 rublos. A ferramenta está dispoñible en cadeas de farmacia, dispensase sen receita médica. Prescríbese para pacientes con aumento da presión intra-cardíaca (diastólica), así como para aumentar a contractilidade do miocardio.
Tamén o medicamento prescríbese a pacientes con presión arterial alta. Coa axuda do fármaco regúlase a concentración de glicosa, triglicéridos e colesterol no sangue.
Ortho Taurin Ergo é unha droga rusa, o seu custo por paquete está entre os 450 e os 900 rublos. Ademais da taurina, como parte deste aditivo bioloxicamente activo, hai:
- ácido succínico
- ácido fólico
- Vitamina E
- ácido lipoico
- Vitaminas B,
- cinc
- extracto de rosehip.
O produto está dispoñible en cápsulas. A composición contén substancias activas especiais que melloran a resistencia e as funcións de protección do corpo. Está establecido de forma fiable que o medicamento reduce a irritabilidade e ten un efecto beneficioso sobre o sono. Ademais, a presión arterial diminúe e a frecuencia cardíaca mellora.
Por complexos ortomoleculares enténdense aditivos bioloxicamente activos, é dicir, suplementos dietéticos. A composición destes fondos inclúe:
- minerais
- vitaminas
- aminoácidos
- taurina
- ácidos graxos poliinsaturados,
- extractos de máis de cen plantas medicinais,
- elementos activos adicionais.
Agora creáronse un gran número de complexos ortomoleculares diferentes que afectan positivamente a todos os órganos e sistemas dunha persoa.
No tratamento das patoloxías do sistema cardiovascular, os complexos vitamínicos e minerais son eficaces para mellorar a elasticidade vascular, diminuír a presión arterial, estimular a función cerebral e normalizar a circulación sanguínea.
Os análogos da droga son:
Os médicos prescriben medicamentos con meldonium para:
- enfermidades coronarias con diabetes,
- distrofia miocárdica,
- insuficiencia cardíaca crónica,
- trastornos circulatorios.
Estes fondos demostran o efecto tamén durante o esforzo físico, baixando a tensión do sistema cardiovascular.
Os análogos máis populares e coñecidos son:
- Taufon
- Long ATF
- Tauforin OZ,
- Vazopro
- tintura de espino
- Trimet
- Trizipina
- Tricardo
- Rimecode
- Iwab 5
- Predicido
- Kapikor,
- Neocardilo
- Carductal,
- Metonato.
Non se observaron interaccións negativas ao tomar Dibicorum e outros medicamentos. Comprobouse que se pode mellorar o efecto inotrópico dos glicósidos cardíacos.
Non se recomenda o uso de Dibicor con diuréticos.
¿Son posibles complicacións da fibrilación auricular?
Entre as complicacións, son máis comúns o tromboembolismo pulmonar, o ataque cardíaco agudo e o ictus agudo, así como o choque arritmogénico e a insuficiencia cardíaca aguda (edema pulmonar).
A complicación máis significativa é o ictus. Un ictus isquémico provocado por un trombo disparado nos vasos do cerebro (por exemplo, cando o paroxismo se detén) ocorre no 5% dos pacientes nos primeiros cinco anos despois do inicio da fibrilación auricular.
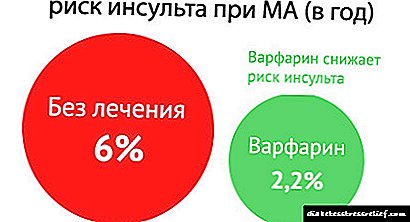
A prevención de complicacións tromboembólicas (ictus e embolia pulmonar) é o uso constante de anticoagulantes e axentes antiplaquetarios. Non obstante, aquí hai algúns matices. Así, por exemplo, cun maior risco de hemorraxia, o paciente ten unha posibilidade de hemorragia no cerebro co desenvolvemento dun ictus hemorrágico. O risco de desenvolver esta condición é superior ao 1% en pacientes no primeiro ano desde o inicio da terapia anticoagulante. A prevención do aumento do sangrado é o control regular do INR (polo menos unha vez ao mes) con axuste puntual da dose do anticoagulante.
Vídeo: como se produce un ictus por fibrilación auricular
O prognóstico para a vida con fibrilación auricular está determinado principalmente polas causas da enfermidade. Por exemplo, en superviventes de infarto agudo de miocardio e con cardiosclerose significativa, un prognóstico a curto prazo para a vida pode ser favorable, e para a saúde e a medio prazo desfavorable, xa que nun curto período de tempo o paciente desenvolve insuficiencia cardíaca crónica, empeorando a calidade de vida e acurtándoa. duración.
Non obstante, coa inxestión regular de medicamentos prescritos por un médico, o prognóstico para a vida e a saúde mellorará sen dúbida. E os pacientes cunha forma constante de MA rexistrados nunha idade nova, coa compensación debida, conviven con ela ata ata 20-40 anos.
Composición e propiedades do medicamento
A droga está dispoñible en farmacias en forma de cápsulas. Unha cápsula está composta por 0,1 gramos de chokeberry en po (cinza de montaña), 0,08 gramos de extracto de espino, 0,04 gr. Vitamina E, 0,02 gr. óxido de magnesio e 0,02 gr. citrato de potasio.
O medicamento reduce a presión arterial, normaliza o colesterol sanguíneo e calma o sistema nervioso central.
Efecto terapéutico
A aronia Aronia ten moitas propiedades útiles que se usan no tratamento da hipertensión, a taquicardia, a fibrilación auricular e a aterosclerose. Mellora a circulación sanguínea, alivia a inflamación e úsase para aumentar a excitabilidade do sistema nervioso. As cápsulas conteñen sorbitol, grazas ás cales se recomenda tomar as cápsulas para a diabetes.
O extracto de froito de espino mellora a circulación sanguínea no corazón e os vasos sanguíneos do cerebro, calma o sistema nervioso, reduce a presión arterial e o nivel de azucre.
Bioadditivo dilata os vasos sanguíneos do cerebro e do corazón, aumenta o fluxo sanguíneo coronario, reduce a viscosidade do sangue, fortalece as paredes dos vasos sanguíneos.
Fortalecer o corazón contribúe á sustancia activa da droga "Norma AD"
Cando debes tomar a droga?
O aditivo é recomendable para usar con:
- diversas anomalías cardíacas,
- formas leves de taquicardia e arritmia como adxuvante,
- hipertensión
- trastornos vasculares que están asociados a un trastorno de inervación vascular periférica (angioneurose).
A droga "Ad Norma": instrucións de uso
Tome o suplemento de acordo coas seguintes instrucións:
- dependendo da gravidade da enfermidade, tome 1-2 cápsulas pola mañá e á noite durante as comidas ou inmediatamente despois dela,
- beber auga limpa (preferiblemente fervida),
- continuar o tratamento durante polo menos 2 meses. Para aclarar a duración do medicamento é necesario consultar un médico.
As tabletas "Norma AD" afectan favorablemente ao corpo humano
Variedades do medicamento
Os fabricantes melloraron o medicamento e lanzaron unha nova versión "Ad Norma Forte". Á preparación engadíronse extractos de marshmallow secos e sweet meadows. Ademais, para un efecto máis firme, engadíronse vitaminas E e C á medicina.
O enriquecemento con compoñentes útiles levou a que o curso do tratamento diminuíse de dous meses a 20 días.
Podo levar durante o embarazo?
A miúdo, a presión arterial alta durante o embarazo. Nos días da URSS, os médicos poucas veces fixáronse no tratamento da hipertensión en mulleres embarazadas e, con calquera desviación, foron diagnosticados con toxicosis tardía. Máis de 50 mil mulleres morren cada ano por complicacións de hipertensión durante o embarazo en todo o mundo. Polo tanto, cómpre abordar seriamente o diagnóstico e tratamento desta enfermidade.
Está prohibido tomar a droga durante o embarazo e durante a lactación.
Hai algún análogo da "norma do inferno"?
Os análogos inclúen suplementos dietéticos con chokeberry e chokeberry. Entre as tabletas están:
- Beta-bloqueantes "Nebivolol", "Egilok" baixo presión. Os fármacos úsanse para a hipertensión arterial, a angina pectoral, a insuficiencia cardíaca, a arritmia cardíaca. Coa condición de controlar a frecuencia cardíaca.
- Inhibidores da ACE: Captopril, comprimidos de Lisinopril a presión renal. Antes de tomar, é imprescindible consultar un médico.
- Pílulas de presión "indapamida", diuréticas ou "Furosemida". As drogas úsanse para reducir a presión arterial en combinación con outras drogas.
- Ben axuda coa presión "Spazmalgon". O medicamento está destinado ao tratamento de enfermidades do tracto urinario (en presenza de síndromes da dor), órganos do tracto dixestivo, cólicas gástricas e intestinais, enfermidades do cálculo biliar.
- Non se recomenda que se tome "Nimesil" para a presión, xa que reduce a eficacia dos medicamentos que están dirixidos a normalizar a presión.
Revisións de médicos
A "norma do inferno" é un bo complemento no tratamento da hipertensión e arritmia. Consiste en ingredientes naturais e saudables que axudarán a volver á normalidade a presión. Antes de tomar, asegúrese de consultar ao seu médico e asegurarse de que non é alérxico a certos compoñentes do medicamento.

 A presenza dun ritmo non sinusal (non aparece nas células do nodo sinusal), que se manifesta pola ausencia de ondas P diante de cada complexo ventricular,
A presenza dun ritmo non sinusal (non aparece nas células do nodo sinusal), que se manifesta pola ausencia de ondas P diante de cada complexo ventricular,