A amputación do dedo do pé na diabetes
- 1 Por que se necesita amputación?
- 2 Tipos de amputación
- 3 Causas e síntomas da gangrena
- 4 Rehabilitación despois da amputación da perna en diabetes
- 4.1 Prótesis
- 5 Prevención da gangrena
- 6 Consecuencias
- 6.1 Cantos viven despois do procedemento?

Durante moitos anos loitando sen éxito con DIABETES?
Xefe do Instituto: “Sorprenderás o fácil que é curar a diabetes tomándoa todos os días.
A diabetes é perigosa para a interrupción de diversos sistemas e órganos. A amputación das pernas na diabetes considérase unha das consecuencias máis graves da enfermidade. As patoloxías que se desenvolven debido á diabetes e afectan os vasos e os nervios provocan un pé diabético e esta complicación non sempre pode ser eliminada doutro xeito. A cirurxía realízase como último recurso, se outros métodos de tratamento son impotentes. Pódese evitar a perda de pernas controlando os niveis de azucre e levando un estilo de vida acorde co diagnóstico.
Por que se necesita amputación?
A amputación das pernas na diabetes é un último recurso para tratar a gangrena e non é un procedemento obrigatorio para todos os diabéticos.
O aumento da glicosa no sangue afecta negativamente o estado dos vasos sanguíneos e os nervios, perturbando o seu traballo e destruíndoos gradualmente. Como resultado, aparecen perigosas complicacións. As úlceras tróficas comezan a desenvolverse e calquera ferida en diabéticos non se cura ben, o que moitas veces provoca gangrena. As persoas con diabetes adoitan ser diagnosticadas cunha lesión nos dedos do pé. Independentemente da extensión da lesión, os tecidos das extremidades morren, comeza un proceso purulento. Se os métodos conservadores de terapia non resolven o problema, realízase unha amputación do dedo do pé ou da extremidade enteira. Isto é necesario para evitar complicacións como a intoxicación derivada da absorción de produtos en descomposición no sangue, intoxicación sanguínea e un aumento na área de danos.
Volver á táboa de contidos
Tipos de amputación
Hai 3 tipos de amputación na diabetes:
- Urxencia (guillotina). A operación realízase se é urxente para desfacerse da fonte de infección. A liña de amputación está trazada lixeiramente por riba dos bordos visibles da lesión, xa que é imposible determinar a fronteira exacta.
- Primaria Realízase se é imposible restaurar a circulación sanguínea da zona afectada da perna.
- Secundaria Nomeado tras un intento infructuoso de restaurar a circulación sanguínea.
Volver á táboa de contidos
Causas e síntomas da gangrena
 Incluso unha uña arruinada pode provocar a formación de úlceras nas extremidades.
Incluso unha uña arruinada pode provocar a formación de úlceras nas extremidades.
A diabetes mellitus debido á glicosa alta é complicada por enfermidades dos vasos sanguíneos e do tecido nervioso. Debido aos procesos iniciados, desenvólvese angiopatía e neuropatía diabética, o que leva á formación de fisuras na pel, feridas e úlceras. A situación é perigosa debido a unha diminución da sensibilidade da pel, debido á cal o paciente non nota inmediatamente o inicio das complicacións. O inicio da gangrena pode ser calquera lesión, por exemplo, un arañazos, unha uña incrustada, sen éxito cortada durante unha pedicura cutícula. A curación das úlceras na diabetes é longa, a probabilidade de desenvolver úlceras tróficas é alta. Cunha lesión infecciosa, a gangrena desenvólvese. Se o tratamento con drogas non é efectivo, córtase o membro.
O paciente ten os seguintes síntomas:
- dores nas pernas, especialmente nos pés e nos dedos, agravándose durante a carga,
- diminución da sensibilidade na pel, frialdade das pernas,
- a formación de gretas, feridas purulentas e úlceras, especialmente no pé,
- decoloración da pel
- a formación de gangrena en ausencia de terapia.
As manifestacións de gangrena dependen do seu tipo:
- Gangrena seca Ten un longo desenvolvemento, ata varios anos e non supón unha ameaza particular para a vida. A pel afectada vólvese azul ou vermella, escamas fortemente, seca. A momificación da zona afectada prodúcese despois da que se rexeita o tecido morto.
- Gangrena mollada. Non se cura unha úlcera existente, o que provoca consecuencias negativas. A pel da zona afectada tórnase azul ou verde, hai un cheiro a podremia e ampollas na pel. A gangrena afecta a todo tipo de tecido que literalmente podrece. Como resultado, a perna ou o dedo son amputados.
Volver á táboa de contidos
Rehabilitación despois da amputación de pernas en diabetes
 Despois de eliminar a perna, é importante facer masaxes diariamente.
Despois de eliminar a perna, é importante facer masaxes diariamente.
Despois da amputación da perna, así como despois da amputación do dedo do pé, é necesario un complexo de procedementos de restauración. A amputación da perna por encima do xeonllo na diabetes é común. Eliminar unha ou ambas as pernas salva a vida dunha persoa, pero ten que aprender a vivir sen extremidades. No marco da rehabilitación realízase a supresión da inflamación, a prevención do desenvolvemento da patoloxía, o tratamento diario de feridas e suturas. Preséntase fisioterapia, exercicios terapéuticos. Unha perna danada debería estar nunha plataforma elevada, o que evita o inchazo. O paciente ten que:
- Únete a unha dieta terapéutica, fai masaxes nos pés.
- Recóllese no estómago durante a 2ª e 3ª semana despois da cirurxía.
- Fai ximnasia para estirar os músculos sans e previr a atrofia.
- Aprende a manter o equilibrio se o paciente ten o dedo cortado.
A tarefa principal do período de recuperación é previr a infección e o desenvolvemento do proceso inflamatorio.
Volver á táboa de contidos
Prótesis
A curación da perna despois da cirurxía debe realizarse con calma para evitar consecuencias negativas. Cando a ferida postoperatoria cicatriza, o paciente recibe unha prótese de adestramento. Se unha persoa ten a perna quitada, debe aprender a camiñar coa axuda dunha prótese e canto antes comece a adestrarse, mellor para o estado dos músculos de todo o seu corpo. As próteses permanentes fanse individualmente. Mídese o tobo e o crecemento. Se a prótesis acabada ten defectos, deberán eliminarse.
Volver á táboa de contidos
Prevención da gangrena
 Para evitar a eliminación das extremidades no futuro, cómpre facer exercicios periódicos.
Para evitar a eliminación das extremidades no futuro, cómpre facer exercicios periódicos.
Para evitar o desenvolvemento da gangrena, necesitas:
- evitar un aumento significativo da glicosa no sangue,
- cada 3 meses facer unha proba para a hemoglobina glicosilada,
- examina diariamente as pernas para ter gretas e úlceras e tratalas se son detectadas,
- Use zapatos cómodos
- facer deporte ou polo menos facer ximnasia,
- facer masaxes nos pés.
Volver á táboa de contidos
As consecuencias
Existen varias consecuencias posibles da amputación:
- Dor Despois da amputación, o paciente está preocupado pola dor ata que o tocón se endurece. Para eliminar sensacións desagradables, prescríbense medicamentos para a dor.
- Dor fantasma. Moitas veces despois da extirpación do membro, o paciente o sente, doe, picor, formigueira, a pesar da súa ausencia. Ao mesmo tempo, prescríbense procedementos fisioterapéuticos e masaxes.
- Atrofia muscular. Ocorre a falta de medidas de rehabilitación. Este fenómeno é difícil de tratar en diabéticos, polo que debes facer todos os esforzos para evitalo.
- Hematoma subcutáneo. Está formado se durante a operación o sangrado foi parado incorrectamente.
- Depresión A perda de pernas afecta negativamente o estado mental do paciente.
Volver á táboa de contidos
Cantos viven despois do procedemento?
A amputación na diabetes é un feito común debido ao cal é posible salvar a vida dunha persoa. A perda de perna non afecta a esperanza de vida, todo depende da propia persoa. Seguindo certas pautas que necesitan os diabéticos e controlando o seu nivel de azucre, pode evitar que se repita a patoloxía e a progresión da diabetes. Unha prótesis correctamente seleccionada permítelle levar un estilo de vida familiar. Moitas veces a eliminación de extremidades anima ás persoas a comezar a practicar deporte ou viaxar. Grazas á amputación, unha persoa con diabetes pode vivir unha longa vida, o principal é non desesperar.
Amputación de pernas en diabetes
A gangrena das extremidades inferiores en pacientes con glicosa alta é unha das complicacións máis perigosas do curso da enfermidade. No 40% dos casos cun diagnóstico similar, a amputación das pernas realízase por diabetes.
- Cando é necesaria a amputación de pernas para a diabetes?
- Cando se debe eliminar unha extremidade?
- Gangrena seca
- Gangrena mollada
- Vida tras amputación de pernas
- Como coidar a un paciente despois da amputación das pernas?
- Consellos para pacientes
- En que casos é necesario acudir a un médico?
A necrose dos tecidos brandos é un grao terminal de desenvolvemento da síndrome do pé diabético e na maioría dos casos leva á asignación dun grupo de discapacidade a un paciente. Non obstante, non todas as situacións requiren a eliminación dunha parte importante do corpo. Todo depende da gravidade do curso da enfermidade e da compensación da circulación periférica.
Cando é necesaria a amputación de pernas para a diabetes?
Este método radical de tratamento úsase sempre e impide a morte do paciente. Dado que ao bloquear o 100% dos vasos sanguíneos, o fluxo sanguíneo no membro inferior detense completamente, comeza a morte de tecidos sans.

Todos os produtos metabólicos, toxinas, microorganismos son absorbidos polas células, o que leva a sepsis e un deterioro no estado xeral dunha persoa. A falta de asistencia adecuada, moi pronto ocorre a morte por envelenamento sanguíneo.
A amputación das pernas na diabetes está destinada a eliminar o sitio da necrose e salvar ao paciente. É unha operación cirúrxica para excitar todos os tecidos non viables con óso afectado.
Cando se debe eliminar unha extremidade?
Cómpre dicir de inmediato que só o 40% dos pacientes presentan síndrome do pé diabético e só o 23% deles requirirá este procedemento no futuro. Todo pode comezar coa amputación dos dedos dos pés ou parte do pé, segundo a propagación da enfermidade.
As principais indicacións para o seu uso son:
- Roturas traumáticas, esmagadoras.
- Isquemia crítica con parada circulatoria completa por hiperglicemia, aterosclerose e trombose vascular.
- O desenvolvemento de infección anaeróbica (lesión clostridial).
- Neoplasias malignas.
Se só falamos de diabetes, como razón para eliminar parte do corpo, debemos mencionar os tipos de gangrena.
A principal diferenza na patoxénese da súa formación é o desenvolvemento de necrose tisular e síntomas obxectivos que sente o paciente. Dependerá da necesidade de intervención cirúrxica e do seu volume.

Gangrena seca
Co desenvolvemento de danos secos (isquémicos), o bloqueo vascular prodúcese cunha placa aterosclerótica ou vasospasmo debido á hiperglicemia.
O paciente anotará os seguintes puntos:
- O pé e a perna inferior da parte afectada do corpo están fríos ao tacto.
- A pel está mármore ou completamente pálida.
- Non hai liña de pelo.
- Aparece un síntoma característico de claudicación intermitente: unha persoa queixa de dor na perna inferior en repouso ou despois de pasar distancias curtas.
- A formación de úlceras dolorosas nos dedos e os talóns.
Se se observa a presenza deste complexo de síntomas, non todo se perde. A circulación sanguínea, aínda que gravemente prexudicada, pode restaurarse mediante cirurxía de bypass vascular.
O punto de non retorno é o ennegrimento dos tecidos. A forma seca de necrose caracterízase pola morte gradual de sitios distais. Con unha rápida chamada aos cirurxiáns, a amputación do dedo do pé en diabetes mellitus pode ser a única intervención sen outra expansión da zona de eliminación.
Gangrena mollada
Un tipo de lesión moito menos favorable, causado pola adición de patoloxía das terminacións nerviosas a problemas vasculares.
Para o tratamento de articulacións, os nosos lectores usaron con éxito DiabeNot. Vendo a popularidade deste produto, decidimos ofrecelo á súa atención.
- Pare a temperatura normal ou incluso quente.
- A cor da pel é normal.
- O paciente quéixase de costuras e corte de dores en repouso.
- Hai unha diminución e perda de todo tipo de sensibilidade, o que provoca a formación de pequenas lesións infectadas (cortes, abrasións).
- Aparecen úlceras indoloras con límites claros.
Neste estado de cousas, é necesario realizar un tratamento complexo usando terapia local e baixar os niveis de azucre no sangue.
O máis perigoso é a progresión da enfermidade coa formación de lesións difusas de todos os tecidos ao longo dos vasos e os nervios. Hai necrose total sen límites claros.
- Un aumento do tamaño das extremidades inferiores.
- Un cambio na súa cor (azul, marrón).
- Unirse a unha infección.
- Un forte aumento da temperatura corporal.
- O paciente pode perder o coñecemento.
Debido a que é imposible establecer o límite exacto da morte das estruturas, é necesario realizar unha operación estendida. Ás veces incluso pode ser amputación da perna por riba do xeonllo en diabete. Con precisión, só se pode avaliar dinámicamente o estado do paciente.
Vida tras amputación de pernas
A vida despois da cirurxía continúa. Un problema enorme é a depresión que experimenta a xente despois deste evento. A tarefa dos médicos e familiares é a rehabilitación psicolóxica e o tratamento de drogas no período postoperatorio.

Se un diabético cumpre todas as receitas do médico e leva un estilo de vida adecuado, as consecuencias dun método tan radical de tratamento serán favorables. Se non, non se exclúe a derrota doutro membro cun resultado triste similar.
A mellor forma de amputar unha perna é evitala. Para iso, ten que manter constantemente un nivel normal de glicemia. Cos seus valores no rango de 3,3-5,5 mmol / l, non se producen cambios patolóxicos nos vasos, coa excepción do envellecemento fisiolóxico.
Como coidar a un paciente despois da amputación das pernas?
Os primeiros días despois da amputación, o coidado das extremidades é realizado polo persoal médico do hospital. Non obstante, tras a alta do hospital, este deber transfírese ao paciente e aos seus familiares ou coidador. Entón, que recomendacións se poden dar ao paciente en tales casos?
- A ferida sempre debe estar seca e limpa. A zona da ferida debe limparse a diario con xabón leve e auga morna. Non toques a costura. A auga debe fluír suavemente por riba dela. Non podes tomar un baño ou nadar.
- Despois de curar a ferida, é mellor mantela aberta, sen vendas. Inspeccione diariamente o tocón de avermellamento ou sucidade.
Consellos para pacientes
A activación do paciente debe comezar gradualmente. Para comezar, só tes que ir dende a cadeira ata o cochecito, despois dende o cochecito ata o inodoro.
É necesario realizar as súas actividades diarias de forma independente: cepillar os dentes de forma independente, bañarse, cociñar a súa propia comida. Unha persoa debería intentar facelo o mellor posible.
Ao descansar, é necesario manter o toco recto, nunha superficie plana. Para este propósito, pódense usar toallas ou mantas dobradas.
Non cruce as pernas cando está sentado. Isto pode deter o fluxo de sangue cara ao toco.
O culto pódese elevar ao pé da cama para reducir o inchazo e aliviar a dor. Ademais, non se recomenda poñer almofadas suaves baixo o toco.
Ademais, o paciente debe ser trasladado ao estómago 3 ou 4 veces ao día durante uns 20 minutos. Isto axudará a estirar os músculos da coxa, que no futuro axudará a preparar o paciente para próteses.
En que casos é necesario acudir a un médico?
- Se aparece vermelhidão na zona do toco.
- Se a pel da zona do tobo se volveu quente ao tacto.
- Arredor da ferida hai inchazo ou protuberancia.
- Se se detecta sangrado dunha ferida.
- Na zona da ferida apareceron novos buratos.
- Un aumento da temperatura corporal a 38 ° C, máis dunha vez ao día.
- A aparición de áreas de necrose ao redor da ferida.
- A presenza de nova dor ou a aparición dunha dor nova que non lle é coñecida.
- Olor desagradable da ferida
Por que a diabetes melluta leva á amputación do dedo do pé e é posible evitar a cirurxía
Se a diabetes non se compensa ou non se compensa totalmente, tarde ou cedo isto leva a varias complicacións. Unha das consecuencias máis graves é a patoloxía das extremidades inferiores, cando un pé diabético conduce a necrose tisular.
En casos avanzados, se xa non é posible manter a perna, o dedo, o pé ou a perna deben ser amputados. Para evitar a discapacidade, todos os diabéticos e o seu ambiente deben ter en conta todos os problemas asociados á amputación para o acceso oportuno á atención médica.

Causas da amputación
As violacións dos procesos metabólicos levan a cambios patolóxicos no sistema vascular. A acumulación de substancias de lastre no torrente sanguíneo, cambios autoinmunes contribúen á destrución das células pola súa propia inmunidade. Por este motivo, o número de vasos normais redúcese, deixando paso a unha primeira isquemia mal expresada e logo a unha isquemia evidente.
Non se poden evitar as amputacións nas pernas para diabete se:
- A estadía de sangue nas pernas progresa,
- A deficiencia de osíxeno fai que a pel sexa máis susceptible a infeccións,
- A capacidade de rexeneración do integumento é reducida,
- Con este cadro clínico, calquera dano mecánico provoca a formación de abscesos, flemas e outras inflamacións purulentas difíciles de tratar,
- O dano total do tecido óseo provoca a aparición de osteomielite - destrución purulenta do tecido óseo.
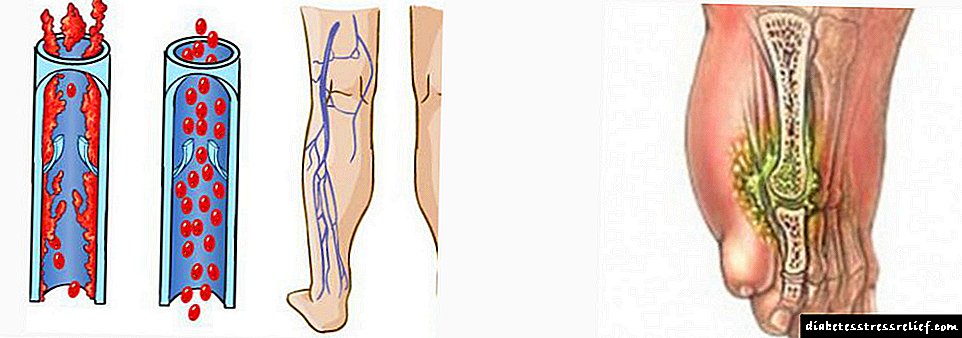
Coa diabetes, os nervios son destruídos gradualmente, o fluxo sanguíneo diminúe e a sensibilidade das extremidades diminúe. Como resultado, o diabético non sente dor con lesións na pel. A través dos cornos e fisuras penetra a infección. As feridas cunha enfermidade "doce" curan por moito tempo. A falta de terapia adecuada, prodúcense úlceras e logo gangrena.
Dependendo das diferenzas individuais no desenvolvemento da enfermidade, especifícanse as indicacións para a operación. Débese prestar especial atención ao período de rehabilitación.
Amputación de dedos en diabetes
A resección dos dedos é unha decisión necesaria. Tómase cando os tecidos non poden restaurarse e hai unha ameaza para a vida do paciente, xa que un pé diabético é, en principio, un diagnóstico fatal.
No estadio avanzado, a amputación do dedo está máis que xustificada, non afecta especialmente a funcionalidade das pernas. Se non detén a gangrena do dedo, este non é o final do problema.
Hai operacións primarias, secundarias e de guillotina:
- A amputación primaria realízase cunha forma avanzada da enfermidade, cando outros métodos xa non funcionan.
- A cirurxía secundaria indícase despois da restauración do fluxo sanguíneo ou cunha terapia conservadora ineficaz, cando aínda hai tempo para descubrir que parte do tecido morreu.
- A resección de guilotina úsase nas situacións máis difíciles cunha ameaza clara para a vida do paciente. Elimínanse todas as áreas afectadas e parte dos tecidos saudables.
A gangrena húmida require cirurxía de emerxencia, xa que a taxa de danos nos tecidos é máxima. Con gangrena seca, a necrose indícase mediante marcos claros na área do fluxo sanguíneo deteriorado. Aplique unha operación programada. En casos avanzados, con gangrena seca, o dedo tamén pode auto-amputarse.
Características da amputación de extremidades en diabetes
Na fase preparatoria prescríbese un exame (ecografía, raios X, probas de sangue e urina, diagnósticos vasculares) para determinar o alcance do problema.

En vésperas da amputación, o paciente axusta a dosificación de medicamentos que diminúen o sangue, o médico dá consellos para preparar as condicións para unha recuperación completa despois da cirurxía. Para evitar efectos secundarios dos anestésicos, está prohibido tomar comida e auga na véspera da cirurxía.
Durante a operación, a pel limpa con antisépticos que protexen contra a infección. Para este propósito, tamén se administran antibióticos. Despois da anestesia (a anestesia local aplícase no dedo, noutros casos, anestesia xeral) faise unha incisión circular.
Suavizar o óso, eliminar o tecido danado, apretar a ferida coa pel normal e a sutura. Para eliminar o exceso de líquido, pór drenaxe A duración da operación depende da complexidade: de 15 minutos a varias horas.
A primeira semana do período de recuperación
Con gangrena, a zona sometida a amputación vén determinada por cambios patolóxicos. Despois da cirurxía, as forzas dos médicos están dirixidas a suprimir a inflamación, provocando complicacións. A ferida non só se vende diariamente, senón que tamén se tratan todas as suturas postoperatorias.
O tempo postoperatorio é perigoso porque as posibilidades de infección da ferida son moi altas. Polo tanto, ademais do lavado regular das suturas, ao paciente móstrase unha dieta e unha masaxe especial. Para restaurar o fluxo sanguíneo, amasar o resto da perna.
As próximas dúas semanas
A semana que vén, o paciente xa non padece unha dor tan aguda nas extremidades. A costura cura gradualmente, leva tempo para normalizar funcións, aínda que parciais.
Os diabéticos deben ter en conta algúns matices:
- Se a pata está amputada na zona por encima do xeonllo, o período de recuperación nesta fase permite excluír as contracturas que restrinxan o movemento na articulación da cadeira.
- Con cirurxía de shin, o xeonllo sen desenvolvemento especial sufrirá significativamente.
- O curso de recuperación inclúe: unha serie de movementos, posición deitada - nunha cama extremadamente dura e na parte abdominal do corpo.
- Repetidamente durante un día cómpre facer exercicios para todo o corpo.
- Todas estas medidas axudarán a fortalecer os músculos e preparar o corpo para a restauración das funcións motoras.
Con estas operacións, é importante seguir todas as precaucións de seguridade, en particular, para comezar a adestrar o aparello vestibular xunto á cama. Desenvolvendo brazos e costas, cómpre agarrarse á cama. A forza muscular xoga un papel especial na preparación do tocón para próteses e restaurar o rendemento das extremidades.
Dificultades despois da cirurxía
Despois de eliminar parte da perna ou o dedo, hai varias complicacións - desde suturas non curativas durante moito tempo ata inflamacións e inchazo. Para evitar consecuencias indesexables, é necesario usar vendas de compresión que estabilicen a circulación sanguínea e o fluxo da linfa. Deberán estar axustados, están feridos na parte inferior do tobo, a tensión debilítase cara á parte superior.
É necesaria unha masaxe regular do toco e dos músculos veciños - amasar, frotar, golpear, xa que permite restaurar o tecido atrofiado.
É importante saber que:
- Todos os pacientes padecen dores fantasmas. Neste caso, un psicólogo e analxésicos axudarán a conciliar coa perda.
- A terapia úsase tanto médicamente (en fase aguda) como fisioterapéutica.
- A dinámica positiva obsérvase cunha boa actividade física e todo tipo de masaxes, incluída a auto-axuda. Despois da curación, podes facer baños quentes.
Con mal coidado do toque, é posible a recaída de necrose tisular con infección da ferida. Precisarase unha operación repetida e máis grave.
Previsións: o que poden esperar os diabéticos
Se a perna está amputada na zona da cadeira, só a metade dos diabéticos sobreviven dentro dun ano despois de tal operación. Estatísticas similares obsérvanse na idade adulta, cando a diabetes vai acompañada doutras complicacións. Entre os pacientes que conseguiron aprender próteses, a supervivencia é 3 veces maior.
 Con amputación da perna inferior, se non houbo rehabilitación adecuada, o 20% das vítimas morren. Outro 20 por cento dos superviventes necesita re-amputación da extremidade - agora a nivel da cadeira. Entre os pacientes que se someteron a próteses, a mortalidade durante o ano non supera o 7% (en presenza de enfermidades concomitantes).
Con amputación da perna inferior, se non houbo rehabilitación adecuada, o 20% das vítimas morren. Outro 20 por cento dos superviventes necesita re-amputación da extremidade - agora a nivel da cadeira. Entre os pacientes que se someteron a próteses, a mortalidade durante o ano non supera o 7% (en presenza de enfermidades concomitantes).
Con pequenas intervencións cirúrxicas (resección do pé, extracción do dedo), a esperanza de vida mantense no nivel da súa categoría de idade.
Para restaurar e manter a capacidade de traballo da extremidade afectada durante o período de adaptación, é necesario cumprir estrictamente todas as receitas do médico.
Técnicas modernas de exarticulación de dedos para a diabetes - neste vídeo
Preparación
Antes da amputación, ao paciente recoméndaselle unha serie de probas para identificar as contraindicacións ao procedemento. Por regra xeral, o paciente é remitido por radiografías, ecografía, tamén se realizan diagnósticos vasculares e prescríbense probas de sangue e orina para detectar infeccións ou inflamacións.
O médico tamén ofrece recomendacións que o paciente deberá realizar. Antes da operación, ao paciente axústase a dose de medicamentos para diluír o sangue e tamén se recomenda preparar as condicións para unha maior rehabilitación. Pola noite e pola mañá antes do procedemento, está prohibido comer e beber auga para evitar os efectos da anestesia.
A operación comeza coa introdución de anestesia, por regra xeral, coa amputación do dedo, non se usa anestesia xeral. Ademais, ao preparar o paciente, a pel limpa con solucións especiais para evitar o desenvolvemento da infección, tamén se administra un antibiótico.

O seguinte paso, o médico fai unha incisión en círculo, eliminando o tecido afectado gradualmente, o óso suavízase e a ferida está equipada con pel sa, e logo aplícanse suturas. Se é necesario, o especialista instala drenaxes para eliminar o líquido da ferida e a infección residual.
A operación é completamente indolora para o paciente, grazas á anestesia e a súa duración é de 15 minutos a unha hora, dependendo da complexidade do caso. Despois da amputación, poden aparecer dores fantasmas que requiren tratamento baixo a supervisión dun especialista.
Rehabilitación
Un papel importante no tratamento posterior xoga a rehabilitación, incluso despois da amputación do dedo, e con amputación do pé, da perna inferior ou da coxa, este proceso require unha dobre atención.
O certo é que, con coidados insuficientes para a diabetes, é posible unha infección secundaria da ferida e unha recaída de necrose tisular. Isto levará a unha maior amputación e á necesidade de usar unha prótese.

Tope despois da amputación
No proceso de rehabilitación é moi importante cambiar regularmente os apósitos e tratar a ferida con solucións antisépticas, tamén é necesario tomar diluíntes do sangue, antibióticos, se o prescribe un médico. Para evitar o pé diabético de novo, o paciente necesita supervisar o nivel de azucre, así como inspeccionar regularmente as pernas para tratar as lesións ou os cornos a tempo.
Recoméndase ao paciente comer ben, para non permitir o aumento de peso e o aumento de azucre. Polo tanto, os alimentos con azucre están contraindicados, demasiado salgados, picantes e graxos. Tampouco se recomenda comer comida rápida, produtos acabados e alimentos de conveniencia.
O paciente necesita cociñar con produtos frescos, está permitido comer carne magra, cereais, verduras, froitas, produtos lácteos, noces, bagas, ovos. Non se recomenda fritir alimentos en aceite, cómpre cociñalo por unha parella, no forno ou cociñar e cocer.
É moi importante durante o período de rehabilitación para garantir a circulación sanguínea normal nas extremidades inferiores, para iso o paciente prescríbelle exercicio regular, masaxes, baños quentes despois da curación da ferida.
Se o paciente está preocupado pola dor grave despois da cirurxía, recóllense analxésicos. Moitas veces, unha consulta cun psicólogo é necesaria para desfacerse das dores do espectro, xa que o paciente non pode conciliarse coa perda.
É moi importante durante o período de rehabilitación e despois selo os zapatos axeitados para garantir a estabilidade normal do pé. Se se lle quitou o dedo grande, pode ser necesaria unha prótese, se non, a función de apoio do pé quedará prexudicada. Unha prótesis de dedo tamén axudará a desfacerse do complexo asociado á súa ausencia.
Complicacións
Tras a eliminación do dedo do pé de diabetes mellitus, o prognóstico é bastante favorable, pero sempre que a operación se realizase puntualmente e despois do curso correcto da rehabilitación. Se non, é posible unha complicación como a infección secundaria de tecidos.
Se un paciente con gangrena diabete non ten présa para o médico, pero está a tratar de forma independente, as consecuencias poden ser máis tristes. Con gangrena seca, o dedo despois dun tempo simplemente se auto-amputa e con gangrena mollada, a infección espállase rapidamente, e entón pode ser necesaria unha amputación dun pé enteiro para salvar a vida.
En calquera caso, despois da operación, o paciente debe prestar atención aos seus sentimentos e, no caso dos seguintes síntomas, consulte cun médico o antes posible:
- Se a zona arredor da ferida comeza a incharse, ponse en vermello e aparece dor - isto é un sinal de inflamación secundaria,
- Se a ferida non cicatriza por moito tempo, xorde sangue dela, tamén debes consultar a un médico,
- Se aparece enrojecimiento, entumecimiento, un punto negro que semella unha úlcera na zona do tocón ou na outra perna ou no seguinte dedo, é preciso poñerse en contacto inmediatamente cun médico, entón pódese gardar a zona afectada,
- Se estás preocupado por unha dor moi grave que non desaparece incluso despois de tomar analxésicos.
Non é difícil evitar complicacións despois da cirurxía, basta con seguir todas as recomendacións do médico e tratar correctamente a ferida postoperatoria. Tamén é moi importante controlar a súa saúde, evitar a supuración, para non provocar de novo a necrose do tecido do pé.