Dispancreatismo no tratamento infantil
A pancreatolitose e a calcificación do parénquima pancreático obsérvanse en case todas as variantes etiolóxicas do desenvolvemento da CP, coa excepción da CP autoinmune. É necesario distinguir entre pancreatolititis (a formación de cálculos dos condutos) e calcificación (calcificatio pancreatica). Neste último caso, as cataratas localízanse directamente no tecido pancreático. A miúdo a calcificación combínase con pancreatolititis, menos frecuentemente illadas. En presenza de cálculos nos condutos, é habitual falar de CP obstructiva causada pola pancreatolitiose, con catálise de parénquima pancreática - sobre a calcificación da pancreatite.
Ata o de agora, a homoxeneidade do grupo de pancreatitis procedente da pancreatolititis e calcificación non se demostrou completamente. N. Sarles en 1991 suxeriu a existencia de dúas variedades da enfermidade, acompañadas da formación de pedras no páncreas. A primeira variedade caracterízase pola presenza de pedras da forma correcta cun alto grao de calcificación e ten unha clara conexión co uso de achchogol ou nutrición insuficiente (inadecuada).
A segunda variedade caracterízase pola presenza de pequenos tapóns de proteínas insolubles cun baixo grao de calcificación. Estes microlitos son moitas veces negativos de raios X. A súa educación non está asociada ao abuso de alcol e a desnutrición, consideradas conxénitas. Os descubrimentos dos últimos anos, en particular a descifración da patoxénese da NP, o illamento da pancreatite tropical como forma separada e a análise das características morfolóxicas e clínicas da enfermidade, non entran nas visións anteriores de N. Sarles.
A patoxénese destas formas de pancreatite é diferente, pero os seus moitos mecanismos están estreitamente entrelazados.
Calcificación. O calcificación de CP normalmente ocorre debido a necrose pancreática focal con deposición de calcio en lugares de necrose anterior. Isto débese a que baixo a acción da lipase nos focos da necrose graxa, a graxa neutra divídese en ácidos graxos e glicerol, e entón o calcio da secreción pancreática forma sales insolubles de ácidos graxos, que se precipitan no sitio da necrose.
O segundo mecanismo de calcificación posible proponse no marco da teoría anterior sobre pequenos condutos de N. Sarles (a teoría da litiasis intraductal), cando a precipitación de proteínas en condutos intralobulares ou intercalarios leva á súa obstrución e á fibrose progresiva do acino. Como sabedes, en condicións de obstrución, facilítase significativamente a precipitación de sales de calcio, que como resultado se localizan en zonas de fibrose, separadamente do sistema de conductos do páncreas.
Despois do descubrimento da litostatina, empezaron a crer que se trataba desta proteína nas condicións dun bloque de pequenos conductos que se unía a cristais de calcio leva á calcificación. Non obstante, a evidencia de que as placas de proteína (tapóns) consisten principalmente en epitelio desquamado (e non proteínas), e o calcio adoita estar ausente no centro das pedras do páncreas resultantes, refuta en parte esta teoría.
Pancreatolitose. O mecanismo de formación de pedra aínda non está completamente claro. As principais disposicións da teoría do desenvolvemento da pancreatolitiose redúcense a tres puntos: hipersecreción de calcio e lactoferrina, o papel funcional da litostatina. De feito, a pesar da progresiva diminución da secreción exocrina de bicarbonatos e encimas pancreáticas na CP, detéctase un aumento na secreción de calcio e lactoferrina.
Hipersecreción de calcio
Coa CP aumenta a secreción de calcio basal, a súa secreción en resposta á perfusión intestinal con cloruro de sodio isotónico e colecistokinina intravenosa. O aumento da secreción de calcio en pacientes con CP non depende da súa concentración no soro sanguíneo, da etioloxía da pancreatite, da colecistectomía previa e da presenza ou ausencia de calcificacións radioloxicamente determinadas. Ao mesmo tempo, co cancro de páncreas, a secreción de calcio redúcese.
Polo tanto, o seu aumento non é un síntoma común de varias enfermidades do páncreas, senón un síntoma característico só para CP. Un dato interesante é que a cantidade de calcio e proteína na secreción pancreática aumenta xa nunha fase inicial da pancreatite alcohólica crónica (antes da calcificación).
O aumento do contido en calcio na secreción do páncreas acelera a activación do tripsinóxeno e as súas sales poden precipitarse nun ambiente alcalino fisiolóxico para condutos pancreáticos. A activación do trypsinóxeno dentro da glándula en combinación coa obstrución dos seus condutos con microprecipitación de proteína cálcica, formada nas etapas iniciais da pancreatite alcohólica experimental en cans, pode explicar o mecanismo de desenvolvemento da CP calcificante (en particular, asociada ao alcoholismo). Non se sabe se o exceso de secreción exocrina de calcio precede á enfermidade.
Lactoferrina
En contraste coa teoría da litostatina, suxeriuse que se a causa da formación de tapóns de proteínas é a precipitación de proteínas, que depende da súa concentración no zume do páncreas, é posible determinar o alto contido de certas proteínas. Así, na análise do zume do páncreas en pacientes con CP, atopouse unha gran concentración de proteína que unía o ferro, a lactoferrina, suxeriuse que a lactoferrina pode desempeñar un papel na formación de tapóns de proteínas, debido á súa capacidade para potenciar a agregación de proteínas acidofílicas grandes (por exemplo, albumina) .
Hai unha opinión de que un aumento no contido de lactoferrina no zume do páncreas é característico só para pacientes con pancreatolititis, xa que outras enfermidades pancreáticas non mostran unha alta concentración de lactoferrina no zume do páncreas. Crese que a secreción de lactoferrina non correlaciona nin co consumo de alcol nin coa insuficiencia pancreática exocrina, xa que aínda non se sabe se a enfermidade está precedida dun aumento da súa concentración no zume do páncreas ou é a súa consecuencia.
Trastornos no sistema de peroxidación de lípidos e síntese de óxido nítrico
A modificación da atbumin e a súa hidrólise espontánea no zume do páncreas prodúcese cando se lle engaden produtos de peroxidación de lípidos (LPO). Isto dá motivos para falar do papel que induce (promove) a peroxidación dos lípidos e os seus produtos na hidrólise espontánea das proteínas pancreáticas (incluída a litostatina e a formación de precipitados de calcio proteínas insolubles).
En poucos estudos experimentais estudouse o efecto directo dos radicais libres de osíxeno sobre a dinámica dos cambios morfolóxicos no páncreas. Nunha publicación recente, presentáronse os resultados do estudo dos efectos do peróxido de hidróxeno sobre os cambios na patencia do GLP e a dinámica dos cambios morfolóxicos no páncreas en gatos. A administración intraductal de peróxido de hidróxeno provocou OP con cambios histolóxicos típicos no parénquima pancreático. Ao mesmo tempo, coa administración intravenosa de H202, non se observaron cambios histolóxicos significativos no páncreas.
Existen evidencias de que no curso sen complicados da CP, o sistema antioxidante é equilibrado, mentres que no desenvolvemento de cistos, calcificación pancreática e formas pseudotumoras de CP, detéctase un desequilibrio no sistema antioxidante, segundo a gravidade e a duración da enfermidade. A normalización da peroxidación dos lípidos en pacientes con forma dolorosa de CP non se observa incluso despois da remisión. En pacientes con CP sen complicados e OP recurrente, observáronse concentracións plasmáticas significativamente máis baixas de selenio, vitamina A, E, P-caroteno, xantina, b-criptoxantina e licopeno en comparación con individuos sans.
Así, non se pode dicir o equilibrio do sistema antioxidante mesmo no curso sen complicados da CP. Ademais, determinouse que non hai diferenzas significativas entre os perfís de antioxidantes en pacientes con CP alcohólica, CP idiopático e OP recorrente. Esta observación fai fincapé na comúnidade deste mecanismo patoxenético para todas as formas de pancreatite.
A intensificación do LP durante a CP soporta un proceso inflamatorio local, contribúe á disrupción dos procesos de microcirculación e metabólicos no páncreas, inhibición da respiración do tecido, o que, á súa vez, leva á dexeneración do tecido do órgano.
O óxido nítrico (N0) é unha molécula de radical libre diatómica, a ausencia de carga e o seu pequeno tamaño proporcionan lipofilicidade e alta capacidade de penetración a través das membranas celulares e estruturas celulares.
O tempo medio de vida nos tecidos biolóxicos é de 5,6 s. A presenza dun electrón cun xiro non parecido proporciona á molécula de NO unha alta reactividade e aumenta o espectro de acción biolóxica. Detectouse o efecto citotóxico de N0. Existen evidencias de que durante a síntese de óxido nítrico en condicións de inflamación, este composto induce vasodilatación, danos locais ao parénquima dun órgano susceptible de inflamación e a súa isquemia. Os efectos provocados pola NO xogan un papel importante nos mecanismos de desenvolvemento de OP e CP.
Trastornos da microcirculación e hemostase
Os trastornos da microcirculación no páncreas acompañan a maioría das formas etiolóxicas de pancreatite e serven como un dos enlaces patóxenos da CP. Considéranse líderes en pancreatite isquémica e pancreatite que se producen nun contexto de enfermidades sistémicas de tecido conectivo e vasculite. É probable que non se conteste a importancia patoxenética dos trastornos microcirculatorios, xa que as violacións da circulación sanguínea terminal no páncreas afectan negativamente o estado da súa función exocrina e endocrina.
Segundo a Dopplerometría, en pacientes con trastornos de fluxo sanguíneo marcados por CP, máis pronunciada na cabeza do páncreas. A exacerbación da CP caracterízase pola pre e postprandial insuficiencia do fluxo sanguíneo splanchnic. Segundo un estudo morfolóxico dos sitios pancreáticos resectados, descubriuse que os cambios máis comúns nas arterias do órgano interno do páncreas son hipertrofia muscular, hiperelastose, cambios distónicos nas arterias de calibre medio e pequeno. Estes cambios obsérvanse nun 30% dos casos, o que nos permite concluír que violacións importantes, posiblemente primarias, do subministro de sangue ao páncreas durante a exacerbación da CP.
No período de exacerbación da CP aumenta a coagulación sanguínea e diminúe ao mesmo tempo a actividade fibrinolítica. Aumenta a agregación plaquetaria, as propiedades reolóxicas do sangue, a súa viscosidade son violadas, as propiedades fisicoquímicas dos glóbulos vermellos cambian.
Trastornos inmunitarios
Actualmente, hai unha cantidade importante de traballos científicos que demostran violacións importantes na inmunidade celular e humoral na CP. Na maioría dos estudos sobre inmunidade celular na CP, obsérvase unha diminución do contido de linfocitos T. Ao pasar á remisión, o número de linfocitos T aumenta, pero segue a reducirse significativamente. Coa exacerbación da CP, diminúe o número de auxiliares de T e supresores de T, e tamén cambia a relación entre eles. Algúns autores, en función da relación de axudantes / supresores, identifican grupos de pacientes con CP cun compoñente autoinmune (auxiliares / supresores 5.0).
As reaccións inmunolóxicas celulares máis estudadas ao tecido pancreático en CP. Máis da metade dos pacientes con CP reportan unha reacción positiva de blastformación de linfocitos no tecido pancreático. Non hai consenso sobre a gravidade das reaccións inmunolóxicas celulares ante o tecido pancreático en fase de exacerbación e remisión. Varios investigadores notan o seu aumento no estadio agudo, mentres que hai evidencias do seu aumento na etapa de remisión de CP.
Crese que as reaccións inmunolóxicas celulares ao tecido pancreático atópanse en pacientes con CP coa mesma frecuencia (tanto na remisión como na fase de exacerbación da enfermidade). En pacientes con CP, notouse unha reacción positiva de inhibición da migración de leucocitos con antíxeno do tecido pancreático, detectouse sensibilización celular á tripsina e á insulina con maiores cambios no período de exacerbación. Así, a opinión sobre o papel principal do compoñente celular da inmunidade na cronicidade e progresión da CP parece bastante razoable, mentres que en OP, notan predominantemente cambios na inmunidade humoral.
Os datos de literatura sobre os niveis de sangue das principais clases de inmunoglobulinas en CP son extremadamente contradictorios e, probablemente, a súa definición illada non teña valor diagnóstico independente. Un vínculo importante na inflamación é a activación de compoñentes do sistema do complemento, que poden demostrar actividade quimiotactica, causar lise celular e participar no desenvolvemento de reaccións inmunolóxicas. Coa exacerbación da CP, notouse unha diminución da actividade complementaria, o que se pode explicar pola presenza de anticorpos anticancreáticos e a súa participación en reaccións inmunes co consumo de complemento. Unha diminución da actividade dos compoñentes do sistema de complemento persiste na etapa de remisión de CP. Este efecto explícase pola formación de complexos inmunolóxicos con anticorpos contra a tripsina, a insulina e o antíxeno dos tecidos do páncreas.
Non se entende ben a inmunidade local na CP. Isto débese ás dificultades da biopsia de órganos e proteólise das inmunoglobulinas por encimas na secreción pancreática obtida para o estudo. Os resultados da determinación da concentración de inmunoglobulinas no zume do páncreas tamén son ambiguos, así como cando se determinan no sangue. Por un lado, hai evidencias dunha ausencia case completa de IgA secretora no zume pancreático. Por outra banda, dado o seu importante aumento da exacerbación da CP, suxiren a utilización deste indicador como criterio de diagnóstico.
Hai evidencias de que entre os pacientes con CP, atopan cambios significativos na frecuencia de distribución dos antíxenos do sistema HLA en comparación con persoas saudables, o que probablemente determina a severidade das respostas inmunes humorais.
As citocinas proinflamatorias e reguladoras xogan un papel clave na patoxénese da pancreatite aguda e crónica. O papel importante das citocinas na formación da fibrose pancreática é coñecida a necrose pancreática e cando entran no torrente sanguíneo xeral (coa transformación dunha reacción inflamatoria local nunha sistémica) - no desenvolvemento da síndrome de intoxicación e da falla de órganos múltiples (unha causa común de morte na OP).
Incluso cunha pancreatite moderada inducida por ERCP, prodúcese unha importante liberación sistémica de citocinas. Agora comprobouse que un desequilibrio das citocinas pro e antiinflamatorias a favor das primeiras potencia o proceso inflamatorio (incluso con pancreatite). A interrupción da produción de citocinas pode servir como un dos nexos da patoxénese da CP debido a potenciación da fibrogénese por algúns deles.
A apoptose das células acinar desempeña un papel importante na patoxénese da pancreatite, que pecha a cadea patoxenética e acelera os procesos de fibrogénese no páncreas. A apoptose é unha morte celular programada xeneticamente dun organismo vivo, acompañada de características citolóxicas características e reordenación xenética molecular.
É causada por varios factores nocivos: virales, tóxicos (incluído o lipopolisacárido de bacterias gramnegativas), drogas, trastornos circulatorios, etc. Os efectos da apoptose poden ser o estrés oxidativo, a activación de proteases, a desregulación do metabolismo do calcio. A partir disto queda claro que cun aumento excesivo da apoptose (con OP, un papel importante neste é o lipopolisacárido bacteriano), a necrose desenvólvese, i.e. autólise pancreática agravada. Co debilitamento da apoptose, aumenta a proliferación de células xeneticamente danadas, o que conduce a hiperplasia e transformación do tumor.
O xene p53 regula a apoptose e inhiben os xenes bc12, c-fos, c-myc. Con inflamación prolongada (especialmente viral), prodúcense mutacións destes xenes: p53 comeza a inhibir a apoptose, e bc12 aumenta o seu efecto a través de factores de crecemento que transforman a epiderma, as plaquetas, a e b. Como resultado, a rexeneración é pervertida, as células modificadas xeneticamente proliferan proliferadamente, a vida útil das células prolonga, e aumenta a probabilidade de cambios nas mesmas. Todo isto contribúe á proliferación preneoplástica e logo á neoplásica.
Razóns para a aparición
As causas máis importantes do desenvolvemento de pancreatitis reactiva secundaria son os seguintes factores:
- infeccións intestinais
- sarampelo, febre escarlata, gripe,
- ARVI,
- situacións estresantes prolongadas
- erros na nutrición,
- infestacións helmínticas,
- envelenamento
- falla hormonal
- aterosclerose
- intolerancia a certos produtos,
- tabaquismo e alcoholismo,
- enfermidades do tracto dixestivo: hepatite, gastrite, colecistite, discinesia, tracto biliar, úlcera, colelitiasis.
Debe entenderse que a presenza dun ou mesmo simultaneamente varios factores etiolóxicos non levará necesariamente ao desenvolvemento do dispancreatismo. Toda a exposición prolongada a estes factores aumenta significativamente o risco de enfermidade. A falta dun tratamento adecuado, o dispancreatismo pode transformarse facilmente en pancreatite, polo que non debes deixalo desatendido.
O dano ao páncreas é un proceso secundario que se produce no fondo doutras enfermidades
O proceso caracterízase por inflamación aguda e rápido desenvolvemento. É posible desfacerse da enfermidade só baixo a condición de tratar ese órgano, cuxa disfunción provocou a aparición de disparecreatismo. O organismo non pode realizar plenamente as súas funcións, o que leva a unha asignación insuficiente de enzimas pancreáticas e trastornos metabólicos. Como resultado, as proteínas, as graxas e os carbohidratos non se absorben suficientemente.
Os síntomas clínicos de dispancreatismo están asociados directamente coa inflamación do páncreas, así como con signos dunha enfermidade que provoca a aparición de enfermidade. Un signo característico da enfermidade é a dor. As sensacións desagradables localízanse no hipocondrio esquerdo e no abdome superior.
Co paso do tempo, a dor escura se produce na metade esquerda do corpo. Nos nenos, as convulsións son tan fortes que se asemellan a unha clínica de apendicite aguda. Tamén se observa un cambio nas feces. As feces fanse engordantes ou incluso delgadas. Os síntomas clínicos non están limitados a isto. Os pacientes teñen náuseas, eructos, vómitos, un cambio no sabor na boca.
Mesmo con só a aparición dos produtos, intensifícase a aparición de náuseas excluíntes. Os síntomas de intoxicación xeral maniféstanse en forma de debilidade, letarxia, somnolencia, apatía, diminución do rendemento. O disparecimento nos nenos maniféstase en forma de falta de apetito, perda de peso súbita, náuseas, dor severa. Nas feces, hai anacos de comida non digerida.

A dor abdominal grave pode semellar manifestacións de apendicite aguda. O neno non pode soportar a dor
A medida que o proceso patolóxico avanza, o cadro clínico agudízase significativamente:
- vómitos frecuentes
- febre
- dor de cabeza
- subidas de presión
- trastornos de feces
- perda de apetito
- perda de peso
- inchazo
- pel seca, uñas quebradizas.
Diagnósticos
Confirmar o diagnóstico pode ser bastante difícil. Primeiro remítese ao paciente a unha consulta cun terapeuta e logo a un gastroenterólogo. Un criterio importante que indica a presenza dun trastorno funcional deste tipo é a ausencia de cambios morfolóxicos no páncreas.
Se hai sospeita de dispropractração, o médico pode prescribirlle estudos:
- Ecografía da cavidade abdominal,
- análise de sangue xeral
- coprograma para excluír a disbiose,
- sonografía
- proba bioquímica de sangue.
O principal compoñente da terapia terapéutica para o dispancreatismo é a dieta. A corrección da dieta axudará a mellorar significativamente a condición.
Durante o período de tratamento, é importante excluír o consumo de alimentos de conveniencia, conservantes, carnes graxas, fritas, afumadas, adobos, salsas. Nos primeiros días só se pode beber auga. A continuación introdúcese na dieta té con galletas, puré de cereais. No cuarto día, introdúcense produtos lácteos. Ademais, permite enriquecer a dieta con sopas de verduras.
As verduras e froitas crúas pódense consumir antes de dúas semanas despois.

Beba moita auga. É necesario beber auga natural en pequenos e frecuentes sorbos
Intente comer comida seis veces ao día, se é posible á mesma hora. Todas as comidas deberían ser cálidas. Na dieta deben estar cereais, carne magra e aves, peixes, produtos lácteos. É importante limitar a inxestión de graxa, é mellor dar preferencia aos alimentos proteicos. A partir de produtos lácteos permitiu queixo cottage e graxa con pouca graxa.
A crema azedo úsase como aderezo para pratos. O leite integral debe diluír con auga. As verduras úsanse mellor en forma cocida.
Pode ser cenoria, cabaza, cabaza, cabaza, patacas, remolacha, coliflor e brócoli. Durante o período de tratamento quedan excluídos os doces. En cantidades limitadas, permite comer marmelada, mel e azucre.
As sopas vexetarianas son benvidas. É mellor cociñalos en caldos vexetais, en vez de carne. Para os nenos, pode cociñar queixo cottine calcinado. Para iso, o calcio debe comprarse na farmacia. A continuación, bótase unha cucharadita de po cun litro de leite quente. O leite debe enrolarse, despois do que se arroxa nunha peneira.

As sopas vexetarianas beneficiarán enormemente
Asistencia médica
A terapia farmacéutica inclúe o uso de tales drogas:
- preparados enzimáticos: pancreatina, mezim, festal,
- antiespasmódicos para aliviar a dor e mellorar o funcionamento do esfínter: No-shpa, Drotaverin,
- probióticos para normalizar a microflora intestinal,
- complexos vitamínicos.
- medicamentos para mellorar o tracto dixestivo: Motilium.
Durante un ataque agudo, é importante proporcionar os primeiros auxilios en tempo e forma:
- chamar a unha tripulación da ambulancia
- para aliviar a dor, o paciente debe deitarse e presionar as pernas, dobrado nos xeonllos, cara ao esternón,
- aplicar frío na parte superior do abdome, isto reducirá a dor,
- Spazmalgon ou No-shpa axudarán a aliviar o espasmo,
- fármacos antisecretores: Contrical, Omez, Gordox,
- Está completamente prohibido comer. Auga permitida sen gas.
As consecuencias
O principal perigo de dispancreatismo é que o proceso patolóxico pode ser asintomático e se manifesta en forma de convulsións periódicas. A pancreatite reactiva pode levar a tales complicacións:
- diabetes mellitus
- pancreatite crónica
- gastrite
- colecistite
- ascites
- necrose pancreática,
- proceso de adhesión
- obstrución do intestino,
- procesos oncolóxicos.
Así, o dispancreatismo é unha violación das funcións do páncreas. Este non é un estadio agudo de pancreatite, pero tampouco un estado saudable do órgano. O prognóstico é favorable, co correcto enfoque e eliminación da causa, pódese evitar a recaída. A mellora do estado prodúcese despois da eliminación da causa raíz. A base do tratamento é a dieta alimentaria, que se combina coa terapia farmacológica.
Disparecreatismo - un trastorno funcional derivado dunha violación do funcionamento normal do páncreas (diminución ou aumento da produción de enzimas ou un cambio nas súas proporcións na secreción glandular).
Síntomas da enfermidade
O dispancreatismo comeza a miúdo de xeito asintomático e no caso dun curso a curto prazo non se pode notar en absoluto. Non obstante, máis a miúdo os pacientes (especialmente nenos e adolescentes) quéixanse de dor cinturosa paroxística no hipocondrio esquerdo. Por iso, ás veces a enfermidade é diagnosticada como apendicite.
Ademais, os pacientes poden presentar síntomas inespecíficos: náuseas, vómitos (ás veces con mestura de bilis), amargura na boca, mal alento, eructos e feces soltas.
Complicacións da enfermidade
O páncreas é o responsable da utilización do azucre. Por iso, en casos graves de dispancreatismo obsérvase un pronunciado atraso na glicosa no sangue e na urina, o que leva ao desenvolvemento de síntomas similares á diabetes.
Hai un deterioro xeral do benestar, somnolencia constante, aumento da sudoración e alteración do ritmo cardíaco. Tamén sofren pequenos capilares, que se expresa nunha curación deficiente de feridas, deficiencia visual.
Unha consecuencia extremadamente rara e grave do disparecimento é o desenvolvemento de coma de azucre no fondo de altos niveis de glicosa no sangue.
Métodos para tratar a enfermidade
Os trastornos do páncreas responden ben á terapia farmacéutica. Por regra xeral, prescríbese unha combinación de medicamentos antiespasmódicos, analxésicos e substitutos da enzima pancreática.
Ademais, o paciente é transferido a unha dieta especial de descarga con moita auga e exclusión da dieta de fritos e graxos, así como alimentos picantes.
Con un tratamento adecuado, o dispancreatismo, por regra xeral, desaparece ao cabo duns días, aínda que poden aparecer síntomas residuais durante varias semanas máis.
Métodos de prevención de enfermidades
Para evitar o desenvolvemento do dispancreatismo, primeiro hai que coidar da carga normal no páncreas. Isto significa excluír da dieta cantidades excesivas de doces e alcol, para non implicarse en pratos graxos e picantes.
Ademais, cómpre prestar atención ás enfermidades do estómago e do intestino delgado, que poden levar á inflamación dos conductos do páncreas.
Se sente dor "no estómago", non arrisque. Póñase en contacto co centro médico Ilaya. Aquí, profesionais expertos con moitos anos de experiencia liberaranche de síntomas desagradables e nun tempo récord devolverán a alegría dunha vida sa.
Este termo médico de moda deriva de dúas palabras: "dis" - unha violación e "pancreatismo" - o páncreas. Así, o concepto de "dispropractismo" nun neno significa varios tipos de violacións da función sintética deste órgano, que non van acompañadas de cambios morfolóxicos no órgano. As manifestacións clínicas e os cambios nos parámetros de laboratorio son idénticos en nenos de calquera idade. Os principios xerais do tratamento tamén son moi similares.
Causas do discancreatismo

Na actualidade, unha variedade de factores poden provocar o desenvolvemento do dispancreatismo. As causas máis importantes desta condición son as seguintes:
- procesos infecciosos agudos, incluídas infeccións intestinais e respiratorias,
- estrés psicoemocional, especialmente crónico ou prolongado,
- mala alimentación, especialmente durante moito tempo,
- outras enfermidades do canal dixestivo, en particular o estómago, o fígado, os intestinos.
Debe entenderse que a presenza de calquera factor provocador non conduce necesariamente ao desenvolvemento do dispancreatismo. Non obstante, a acción prolongada de varios factores predispoñentes aumenta significativamente o risco de desenvolver trastornos funcionais do páncreas.
O dispancreatismo é un concepto bastante amplo que distingue da pancreatite, é dicir, a ausencia de cambios morfolóxicos. Na forma aguda de pancreatite, obsérvanse cambios inflamatorios característicos no órgano, que se detectan durante o exame instrumental.
Na forma crónica de pancreatite, obsérvanse profundas violacións da estrutura do páncreas, o que leva a cambios significativos nas capacidades funcionais do órgano. O dispancreatismo é unha especie de estado premórbido (anterior á enfermidade) que, a falta dunha atención adecuada, pode transformarse en pancreatite.
Características clínicas do dispancreatismo

O dispancreatismo en nenos de calquera idade non presenta síntomas clínicos claros. Todos os síntomas emerxentes son típicos de moitas outras enfermidades do páncreas, o que complica enormemente o proceso diagnóstico. Os signos clínicos de trastornos funcionais do páncreas non difiren en nenos de diferentes idades. Un neno maior (escolar, adolescente) pode describir os seus propios sentimentos con máis detalle, a diferenza do bebé. Ademais, en si mesmo o disparecimento é máis típico para un neno de escola e adolescencia que para un neno pequeno.
Entre os síntomas máis comúns do dispancreatismo están:
- perda de apetito ata a súa ausencia completa,
- náuseas que poden intensificarse ata a vista de alimentos,
- vómitos (a miúdo repetidos), normalmente comido recentemente e mal dixerido,
- dor no abdome superior, que normalmente ten carácter de puxante ou dolor.
- un signo característico son os cambios nos feces: as feces son líquidas, con inclusións graxas non digeridas, teñen un cheiro fetal.
Poucas veces se producen cambios na condición xeral do neno, normalmente nótase debilidade, causada por violacións da dixestión das masas de alimentos. En contraste coa forma aguda de pancreatite, non hai aumento da temperatura e dor severa (típica do chamado "abdome agudo").
Principios xerais do diagnóstico
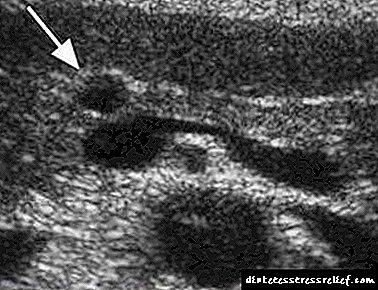
É bastante difícil confirmar o diagnóstico do disparecimento. A ausencia de cambios morfolóxicos no páncreas durante a ecografía ou tomografía pode ser un dos criterios para o diagnóstico de trastornos funcionais deste tipo.

Na maioría das veces no diagnóstico de enfermidades do páncreas, úsanse os seguintes estudos:
- actividade da alfa-amilase e lipasa (aumenta con enfermidades do páncreas),
- un estudo sobre o nivel de tripsina no sangue e na orina (tamén aumenta),
- coprograma (para avaliar os procesos de dixestión dos alimentos en xeral),
- análise de sangue xeral para excluír os procesos inflamatorios do corpo.
Un exame ecográfico de todos os órganos da cavidade abdominal pódese realizar a un neno de calquera idade, é un estudo bastante accesible (desde o punto de vista financeiro) e completamente seguro. É necesaria a tomografía (resonancia magnética máis adecuada ou emisión de positrones) no caso de trastornos funcionais a longo prazo do páncreas para excluír outras enfermidades con síntomas similares.
Principios xerais do tratamento
O principal compoñente é a dieta da comida. Na maioría dos casos, só unha corrección da dieta pode mellorar drásticamente o estado do neno.
Durante o tratamento do disparacreatismo nun neno calquera idade, debería excluírse completamente o seguinte:
- produtos semi-acabados e produtos que conteñen diversos conservantes,
- alimentos fritos e graxos
- adobos, carnes afumadas, varias salsas.
A nutrición dietética para enfermidades do páncreas debe cumprir os seguintes principios:
- comidas pequenas 5-6 veces ao día, preferiblemente á mesma hora,
- todas as comidas deben ser quentes, non estar moi frías nin quentes,
- todos os pratos deben cociñarse coa ebulición, cocción ou cocción,
- débese preferir as verduras e froitas de tempada, os cereais, os produtos lácteos con pouca graxa, a carne e o peixe só con variedades con pouca graxa.

O tratamento integral do disparacreatismo inclúe o uso de tales grupos de drogas:
- enzimas pancreáticas (festal, mezim, pancreatina) para facilitar o traballo dun órgano comprometido,
- antiespasmódicos (drotaverina) para mellorar o traballo dos esfínters e reducir a dor.,
- pro e prebióticos para normalizar a microflora intestinal.
Todos os medicamentos deben ser prescritos polo médico despois dun exame de laboratorio e instrumental.
A opinión dos especialistas sobre o dispancreatismo como tal pode diferir radicalmente.Por exemplo, o doutor Komarovsky non recoñece a existencia de tal enfermidade como dispancreatismo e non considera adecuado o seu tratamento. Moitos outros especialistas son similares a el para avaliar este termo, xa que o concepto de "dispancreatismo" está ausente na clasificación internacional das enfermidades. Na maioría dos casos, un diagnóstico coidadoso é necesario para excluír formas leves de inflamación do páncreas.
A prevención de calquera enfermidade pancreática comeza cunha nutrición adecuada. E calquera sospeita de interrupción do traballo deste corpo resólvese mellor coa axuda dun médico de familia.
Non é moi común a pancreatite entre os nenos, especialmente os nenos pequenos, pero aínda se produce. Ao mesmo tempo, os síntomas da enfermidade no neno son algo diferentes das manifestacións de pancreatite en adultos, o que pode complicar o diagnóstico correcto e levar atrasos no tratamento.
Como nos adultos, nos nenos a pancreatite pode ocorrer de forma aguda e crónica. Unha forma especial da enfermidade nos nenos é a chamada pancreatite reactiva ou dispancreatismo, unha condición reversible que se desenvolve como resposta do páncreas ante infección, enfermidades dixestivas, desnutrición, etc.
Os principais síntomas son:
- Dor abdominal. Os nenos maiores se queixan de dor aguda por todo o abdome ou dor de cinto, dor no hipocondrio dereito con irradiación na parte inferior das costas, no peito, no brazo esquerdo.
- Por regra xeral, o vómito indolor repetido vai acompañado dun ataque doloroso.
- Aparecen rapidamente signos de choque e danos aos órganos por encimas pancreáticas que entran no sangue: caída da presión arterial, palidez da pel, manchas azuis ou roxas na pel do abdome, debilidade, mareos e perda de consciencia. Debido ao efecto tóxico das enzimas sobre o sistema nervioso central, un neno pode experimentar axitación, confusión, ou incluso alucinacións e delirios.
- Trastornos das feces - estreñimiento ou diarrea.
- Hinchazón, tensión da parede abdominal.
- Membranas secas e lingua. Na lingua aparece un abundante revestimento branco ou amarelo.
- Febre moderada.
- Debido a unha violación do fluxo de bile, a compresión do páncreas inchado dos conductos biliares provoca ictericia: o neno ten o amarelento da pel e as mucosas visibles (esclerosa ocular, mucosa oral).
É moito máis difícil detectar signos de pancreatite aguda en bebés e nenos pequenos (ata 1,5-2 anos), xa que non poden presentar queixas. A dor abdominal nos bebés maniféstase en forma de berro, choro incesante, exprimido "no terrón". Tamén se determina a tensión da parede abdominal, os vómitos non sempre son. Pero estes son síntomas inespecíficos que poden desenvolverse noutras enfermidades (pielonefrite aguda, apendicite, etc.), polo tanto, é necesario realizar un exame por un cirurxián pediátrico.
Pankreatite crónica
No curso crónico de pancreatite en nenos obsérvanse aproximadamente os mesmos síntomas que nos adultos:
- Dor abdominal que se produce despois dun erro na dieta (comer graxas, picantes, fritos, fumados, etc.). Os nenos con pancreatite crónica son extremadamente sensibles á nutrición e o agravamento do proceso neles pode provocar non só violacións graves da dieta, senón tamén pequenos erros, longos descansos entre as comidas.
- Náuseas e vómitos, tamén asociados á desnutrición.
- Violación dos procesos de dixestión, cuxos signos son feces brillantes de graxa, diarrea, flatulencia.
- Debido a que o alimento non se absorbe, o corpo dun neno en crecemento carece de moitas substancias esenciais. Os nenos desenvolven hipotrofia (esgotamento) moi rapidamente, signos de anemia e hipovitaminose (palidez e pel seca, pelo quebradizo, uñas, etc.). Cun longo percorrido, retraso no crecemento, o desenvolvemento mental é posible.
Síntomas da pancreatite reactiva
Os síntomas da pancreatite reactiva en nenos explícanse por unha diminución na produción de enzimas polo páncreas e os trastornos posteriores do desenvolvemento do proceso de dixestión:
- Feitos de consistencia semilíquida, con inclusións de alimentos non dixeridos, con un brillo graxo, mal lavados dunha pota ou paredes dun vaso sanitario. Algúns nenos poden ter estreñimiento crónico.
- Hinchazón, ronquido no abdome, flatulencias.
- Os nenos maiores de 2 anos quéixanse periódicamente de calambres ou dor aburrido ao redor do ombligo. Normalmente a dor está asociada a erros na nutrición.
Os síntomas similares ás manifestacións da pancreatite crónica e reactiva poden ocorrer en nenos e con outras enfermidades do sistema dixestivo: gastrite, discinesia biliar, disbiose, colite, etc. Pero a presenza de polo menos un síntoma, e incluso máis dun presente presente constantemente, require obrigatoriamente. exame do neno por un pediatra ou gastroenterólogo. Só un médico despois de examinar, entrevistar e prescribir procedementos diagnósticos adicionais poderá refutar ou confirmar a pancreatite nun neno e prescribirlle o tratamento necesario.
A pancreatite é unha enfermidade da natureza inflamatoria-distrófica do páncreas (páncreas) cos seus condutos, moitas veces causada pola influencia activa dos seus propios encimas.
Entre os nenos con enfermidades do sistema dixestivo, a pancreatite ocorre cunha frecuencia do 5 ao 25%.
O páncreas - un dos órganos do tracto dixestivo é unha glándula de secreción interna e externa.
A súa función secretora externa consiste no desenvolvemento dunha secreción dixestiva, que pasa polos condutos ao duodeno 12, onde é activado polo zume gástrico e participa na dixestión dos alimentos.
A función intracecreta do páncreas consiste na produción da hormona insulina hormonal por células especiais da glándula, sen as cales a glicosa non pode ser absorbida no corpo.
Información xeral
A pancreatite nos nenos é unha lesión inflamatoria e distrófica enzimática autocatalítica do páncreas. A prevalencia de pancreatite entre nenos con patoloxía do tracto dixestivo é do 5-25%. O curso da pancreatite nun neno, a diferenza dun adulto, ten as súas propias peculiaridades: a enfermidade pode ser causada por unha ampla gama de factores exóxenos e endóxenos, pode ser asintomática, enmascarada por outras enfermidades do tracto dixestivo: gastrite, gastroduodenite, disbiose intestinal, etc. Busca métodos para a detección precoz e o tratamento oportuno da pancreatite nos nenos é a tarefa máis urxente de pediatría e gastroenteroloxía pediátrica.

Causas da pancreatite
O desenvolvemento da pancreatite nos nenos débese ao efecto patolóxico sobre o páncreas das súas propias encimas activadas (principalmente proteases), que danan os tecidos, os condutos excretores e os vasos sanguíneos da glándula. A autodestrución do órgano leva ao desenvolvemento dunha reacción inflamatoria no mesmo, e a liberación de encimas e produtos de descomposición de tecidos tóxicos no sangue e a linfa leva a unha intoxicación xeral pronunciada.
A inflamación crónica na maioría dos casos é secundaria e pode ser o resultado da pancreatite aguda nos nenos. A manifestación de pancreatite en nenos prodúcese baixo a influencia de varios factores etiolóxicos de carácter mecánico, neurohumumoral e tóxico-alérxico.
A causa da pancreatite nos nenos pode ser unha violación da saída da secreción pancreática que se produce con anormalidades no desenvolvemento ou obstrución dos conductos excretores do páncreas, duodeno e vesícula biliar, lesións abdominais contundentes, helmintiasis (ascariasis), ante o fondo de enfermidades do tracto gastrointestinal (úlcera peptodénica , hepatite, enfermidade de cálculos biliares), patoloxía maligna (cancro de páncreas).
A estimulación excesiva do páncreas pode aumentar a actividade das enzimas do páncreas cando o neno non come correctamente - comer, comer, comer graxas, picantes, patacas fritas, sodas, comida rápida, etc. Reaccións tóxicas e alérxicas graves ao desenvolvemento de pancreatite en nenos. reaccións aos alimentos e medicamentos (corticosteroides, sulfonamidas, citostáticos, furosemida, metronidazol, AINE).
A pancreatite en nenos pode asociarse a enfermidades do tecido conectivo, endocrinopatías, trastornos metabólicos (obesidade, hemocromatosis), hipotiroidismo, fibrosis quística, insuficiencia renal crónica, infeccións virales e bacterianas agudas (orellas, varicela, infección por virus do herpes, disemendemia, septenemia, semenosis).
Clasificación
Pola natureza do curso, a pancreatite nos nenos pode ser aguda e crónica. A pancreatite aguda en nenos caracterízase por inflamación catarral e hinchazón do páncreas, en casos graves - hemorraxias, necrose tisular e toxemia. Na pancreatite crónica en nenos, o proceso inflamatorio avanza no contexto de cambios dexenerativos: esclerose, fibrosis e atrofia do parénquima pancreático e unha violación gradual da súa función. Para nenos escolares, un curso crónico, a miúdo latente de pancreatite é máis característico, unha forma aguda é rara en todos os grupos de idade.
Distínguense edictos agudos (intersticiais), hemorrágicos, pancreatite purulenta en nenos e necrose pancreática graxa, segundo os cambios clínicos e morfolóxicos do páncreas.
A pancreatite crónica nos nenos pode variar en orixe (primaria e secundaria), no curso (recorrente e latente), na gravidade do curso (leve, moderada e grave). A pancreatite recorrente nos nenos pasa pola fase de exacerbación, subsidencia de exacerbación e remisión, latente - non acompañada de síntomas clínicos graves.
As complicacións da pancreatite nos nenos poden ser un falso quiste, pancreolitiose, peritonite, pleuresia, diabetes mellitus.
Previsión e prevención
Unha forma leve de pancreatite aguda en nenos ten un prognóstico favorable, cunha forma hemorráxica e purulenta, así como unha necrose pancreática, hai un alto risco de morte. O pronóstico da pancreatite crónica en nenos depende da frecuencia de exacerbacións.
A prevención da pancreatite nos nenos inclúe unha alimentación racional, adecuada á idade, a prevención de enfermidades do tracto gastrointestinal, enfermidades infecciosas, sistémicas, helmínticas, medicación prescrita por un médico. Os nenos con pancreatitis crónica están sometidos a supervisión clínica por un pediatra e un gastroenterólogo pediátrico, un tratamento anti-recaída e un tratamento spa.
Con pancreatite, a función dixestiva do páncreas adoita padecer.
Pankreatite aguda - inflamación aguda do páncreas.
Pankreatite crónica - enfermidade crónica do páncreas, actual con períodos de exacerbacións e benestar temporal.
Pancreatite reactiva (ou dispancreatismo) é unha violación reversible da función do páncreas.
Discancreatismo. Normalmente, a dispepsia provoca trastornos dixestivos, etc. Esta condición é secundaria, é só unha consecuencia, que reflicte calquera mal funcionamento no corpo, un síntoma da enfermidade.
A base do dispancreatismo é a produción insuficiente de enzimas por parte do páncreas, debido ao cal o alimento está mal dixerido. Neste caso, non hai inflamación do páncreas. Só hai unha violación da súa función, que pasará en canto desapareza a causa que provocou unha situación tan difícil.
Os síntomas derivados do dispropractismo reflicten unha dixestión deficiente: inchazo, eclosión, alternar diarrea e estreñimiento, non asociados con comer. Ao realizar un exame por ultrasóns (o ultrasonido), o médico pode detectar un aumento moderado do tamaño do páncreas e a súa pequena hinchazón.
En tratamento do dispancreatismo adhírese á dieta nº 5 (""), nalgúns casos prescríbense preparados enzimáticos.
Pankreatite aguda en nenos
A composición do zume do páncreas inclúe enzimas, substancias que digiro escribo. Que significa isto? As enzimas transfiren o alimento dun estado de alimento a un estado de moléculas. Por exemplo, toman un anaco de carne e convérteno en moléculas, semellantes a unha casa que foi desmantelada en ladrillos. Así, no páncreas, tales encimas son un centavo dunha ducia. Ela prodúceos, almacenaos en certos almacéns e envíaos en racións para a dixestión dos alimentos ao recibir o alimento.
Todo isto ocorre en condicións normais. Pero cando o páncreas está danado por algún motivo, destrúense os almacenamentos con encimas. As enzimas comezan a acumularse - dixerindo a túa propia casa, o páncreas. Esta é unha condición moi perigosa, xa que os encimas do páncreas son extremadamente agresivos (lembre que poden dixerir carne). Afortunadamente pancreatite aguda en nenos É bastante raro.
Causas da pancreatite aguda:
- Infeccións virais e bacterianas (orellas, gripe, hepatite).
- Lesión abdominal.
- Reaccións alérxicas.
- Medicamentos (hormonas, biseptolum, etc.).
- Trastorno alimentario: tomar unha enorme cantidade de pratos graxos, picantes e ácidos, substancias extractivas (caldos fortes).
- Enfermidades do sistema dixestivo, acompañadas de danos mecánicos no tecido pancreático (pedra na vesícula biliar, fugas de contido nos conductos do páncreas, etc.)
Síntomas de pancreatite aguda
- O cadro clínico do "abdome agudo".
- Dor severa na parte superior do abdome. Caracterizado pola dor do herpes zoster (ao redor de toda a circunferencia do corpo), devolvendo e cara á metade esquerda do peito.
- Debido a unha dor intensa, é posible colapso e desmaio.
- Náuseas, vómitos repetidos, indomables, sen traer alivio.
- Tensión dos músculos abdominais.
- Alternar diarrea e estreñimiento.
- Un aumento da temperatura e un deterioro progresivo das condicións xerais.
Tratamento da pancreatite aguda . Hospitalización urxente. Tratamento hospitalario.
Dieta de pancreatite
A un paciente con pancreatite crónica móstrase a táboa número 5 (ver "Disquinesia biliar") con algunhas características:
- Alimentos ricos en proteínas (carne, produtos lácteos, peixe).
- Limita o azucre e os doces.
- Está prohibido o uso de peixe, carne, caldos de cogomelos, mantas e outras graxas sólidas.
- Con exacerbación, ademais das restricións anteriores, é necesario minimizar o consumo de verduras e froitas frescas, zumes, azucre, mel e outros doces.
- Todos os pratos están cociñados ao vapor, triturados, triturados.
Herbas medicinais para a pancreatite
Prescríbese sen agravar e cunha forma sen complicacións. Con frecuentes exacerbacións, o tratamento realízase durante moito tempo, polo menos 6 meses, con pequenas interrupcións de 2-3 semanas cada 2 meses. A composición da herba debe cambiarse cada 3 semanas. Con raras exacerbacións, é suficiente realizar cursos de mantemento durante 1-2 meses 2 veces ao ano.
Canto máis intensa sexa a dor, menor é a dose de preparados a base de plantas usados, polo que é mellor comezar o tratamento coa metade, ou ata a cuarta parte da dose. A medida que a dor diminúe, a dose aumenta gradualmente.
Infusión de follas de menta. Breve 5 g de herba con 1 cunca de auga fervendo, insiste 30-40 minutos, cola, espreme. Tome 1 cda. l 3-4 veces ao día 20-30 minutos antes das comidas.
Infusión de malva sushitsy de herba. Breve 10 g de herbas con 1 cunca de auga fervendo, deixe durante 30-40 minutos, cola, espreme. Tome 2 culleres de sopa. l - 1/4 cunca 3-4 veces ao día 20-30 minutos antes das comidas.
Unha decocción de rizomas con raíces de elecampane. Despeje 6 g de materias primas trituradas con 200 ml de auga fervendo. Quentar nun baño de auga durante 15 minutos. Refrescar, colar. Tome 1 cda. l 3 veces ao día 20-30 minutos antes das comidas.
Caldo de herbas Hypericum. Despeje 10 g de herbas con 200 ml de auga fervendo. Quentar nun baño de auga durante 15 minutos. Refrescar, colar. Tome 1/4 cunca 3 veces ao día 20-30 minutos antes das comidas.
Infusión de cadros de rosa.Despeje 15 g de froitas picadas con 1 cunca de auga fervendo. Insista durante 2-3 horas nun termo. Tome 1/4 cunca 3 veces ao día 20-30 minutos antes das comidas.
A alcachofa de Xerusalén, ou pera de terra, é moi útil para restaurar o páncreas. O medicamento que contén alcachofa de Xerusalén: suplemento dietético "Dololet" (Rusia, JSC "Diodo").
Adultos e nenos maiores de 12 anos - 3-6 comprimidos 1 vez ao día coas comidas. A duración do ingreso é de 5 semanas. Recepción repetida despois de 2 semanas.
Nenos - 1 vez ao día a razón de 1 comprimido por 25 kg de peso corporal. A duración do ingreso é de 5 semanas.
- flores de camomila - 4 partes,
- Herba de herba de San Xoán - 4 partes,
- follas de menta - 2 partes,
- herba de millo - 2 partes,
- herba seca - 3 partes,
- follas de plátano - 3 partes,
- herba de gusano - 2 partes.
Breve 10 g da colección con 1 vaso de auga fervendo, insiste 30-40 minutos, cola, espreme. Tome 1/3 cunca 3 veces ao día antes das comidas.
- sementes de eneldo - 3 partes,
- os froitos de espino vermello en sangue - 2 partes,
- flores inmortelle - 2 partes,
- follas de menta - 2 partes,
- flores de camomila - 1 parte.
Cervexa nun termo de 2-3 culleres de sopa. l seco esmagado recollendo 500 ml de auga fervendo, insiste durante 2-3 horas, drena. Beba 1/2 cunca 3 veces ao día 1 hora despois da comida.
Polen de flores. Tome 1 / 2-2 / 3 tsp. polen, polen ou polen 20-30 minutos antes da comida (preche-lo con 50 ml de auga fervida e repousa 3-4 horas).
Auga mineral. Recepción de auga mineral, como acontece coa gastrite.
Gañou gran popularidade, e con frecuencia ponse a nenos. Baixo a influencia de publicacións estranxeiras e investigacións científicas, os pediatras domésticos substituíron gradualmente o diagnóstico de pancreatite crónica por pancreatite reactiva e « dispancreatismo nun neno ". Sen dúbida, para moitos pais estes nomes, escoitados durante o exame dos fillos por un médico, causan medo.
Sábese que o páncreas é un órgano que participa nos procesos de dixestión, producindo e secretando todo o conxunto de encimas necesarios para dixerir os alimentos no duodeno. Esta función pancreática chámase "exocrina". Ademais, no páncreas, outra función extremadamente importante é a función "endócrina", cuxa principal tarefa é a produción e liberación da hormona insulina no sangue e manter unha certa concentración de azucre (glicosa) no sangue.
Polo tanto, a avaliación da actividade pancreática debe realizarse de forma comprensiva, como compoñentes exocrinos e endocrinos.
E só despois de confirmar a insuficiencia da función pancreática exocrina segundo o coprograma (graxa neutra nas feces), elastasa fecal fecal, α-amilase e lipasa sérica, despois da verificación de cambios obxectivos do tamaño ou estrutura do páncreas segundo os datos do exame ecográfico, así como o correspondente antecedentes médicos (ataques de pancreatite verificados), o diagnóstico de pancreatite crónica pode considerarse competente.
Cabe destacar que a insuficiencia pancreática "real" nos nenos é bastante rara e, por regra xeral, é causada por defectos de nacemento do páncreas ou enfermidades xenéticas (fibrosis quística).
Máis frecuente é unha diminución temporal ou relativa da función pancreática exocrina, que chaman os nosos pediatras "Dispancreatismo en nenos" e "pancreatopatía".
Isto a miúdo require a intervención dun médico e medicación para a pancreatite.
Síntomas de disparecimento nos nenos
O proceso caracterízase por inflamación aguda e rápido desenvolvemento. É posible desfacerse da enfermidade só baixo a condición de tratar ese órgano, cuxa disfunción provocou a aparición de disparecreatismo. O organismo non pode realizar plenamente as súas funcións, o que leva a unha asignación insuficiente de enzimas pancreáticas e trastornos metabólicos. Como resultado, as proteínas, as graxas e os carbohidratos non se absorben suficientemente.
Os síntomas clínicos do disparecimento nos nenos están asociados directamente coa inflamación do páncreas, así como con signos dunha enfermidade que provoca a aparición de enfermidade.
Un signo característico da enfermidade é a dor. As sensacións desagradables localízanse no hipocondrio esquerdo e no abdome superior.
Co paso do tempo, a dor escura se produce na metade esquerda do corpo. Nos nenos, as convulsións son tan fortes que se asemellan a unha clínica de apendicite aguda. Tamén se observa un cambio nas feces. As feces fanse engordantes ou incluso delgadas.
Os síntomas clínicos non están limitados a isto. En nenos enfermos aparecen náuseas, eructos, vómitos, un cambio no gusto na boca.
Mesmo con só a aparición dos produtos, intensifícase a aparición de náuseas excluíntes. Os síntomas de intoxicación xeral maniféstanse en forma de debilidade, letarxia, somnolencia, apatía, diminución do rendemento. O disparecimento nos nenos maniféstase en forma de falta de apetito, perda de peso súbita, náuseas, dor severa. Nas feces, hai anacos de comida non digerida. Dor abdominal nun neno. A dor abdominal grave pode semellar manifestacións de apendicite aguda. Un neno simplemente non pode tolerar a dor.
- vómitos frecuentes
- febre
- dor de cabeza
- subidas de presión
- trastornos de feces
- perda de apetito
- perda de peso
- inchazo
- pel seca, uñas quebradizas
A medida que o proceso patolóxico avanza, o cadro clínico agudízase significativamente:
- vómitos frecuentes
- febre
dor de cabeza - subidas de presión
- trastornos de feces
- perda de apetito
- perda de peso
- inchazo
- pel seca, uñas quebradizas.
Tratamento para o dispancreatismo
O tratamento con drogas de dispancreatismo supón o nomeamento de drogas de distinto espectro de acción.
En caso de insuficiencia de secretorio externo como remedio sintomático, só temporal, indícanse os seguintes fármacos: pancreatina, festal, panzinorm, somilase, solisim. Tamén podes levar no shpa e mezim.
Tamén é necesaria unha terapia adecuada para trastornos funcionais provocados por mecanismos de regulación cerebral. Neste sentido, indícanse tranquilizantes, así como sedantes. A aceptación de drogas debe realizarse baixo a supervisión de especialistas apropiados. Neste caso, trátase dun neuropsiquiatra.
A medicina herbaria tamén se usa para tratar a enfermidade en cuestión. Só as citas deben ser feitas por un especialista. Non se permite a auto-medicación.
Para que o tratamento do dispancreatismo teña un resultado favorable, prescríbense algunhas restricións na dieta. Hai que negarse, a este respecto, a pratos graxos e picantes, ás carnes afumadas. Non entre no menú e os pratos fritos. É necesario excluír todos os pratos que levan carga no páncreas.
Entre os produtos incluídos na dieta diaria deberían estar a carne e o peixe, así como as verduras ao vapor ou guisadas. Pan para comer, preferentemente elaborado sen levadura, e auga coa adición de refresco.
A comida debe ser fraccionada. As racións son pequenas, aproximadamente un gramo de 180 a 230.
Os síntomas de dispancreatismo con tratamento oportuno pasan rapidamente. Ao longo das semanas 2 a 4, poden producirse efectos residuais. Só eles non son significativos. Polo tanto, elimínanse moi facilmente.
As violacións na produción de encimas levan a desviacións significativas no corpo. Unha destas anormalidades é a pancreatopatía.
Esta enfermidade pode afectar o funcionamento, o que afecta á actividade do sistema dixestivo e leva a un debilitamento do sistema inmunitario.
Que é a pancreatopatía?
A pancreatopatía é unha violación no traballo do páncreas de natureza non inflamatoria, na que hai unha escaseza no corpo necesaria para o funcionamento normal do sistema dixestivo. Se non son suficientes, o proceso de dixestión é complicado. Ademais, a falta de enzimas afecta o estado do páncreas, complicando aínda máis a situación.

Hai dous tipos de violacións:
- Primaria O seu aspecto débese á presenza doutras enfermidades.
- Secundaria Xorde dun estilo de vida inadecuado. Especialmente a miúdo é provocado pola desnutrición.
Como variedade separada, considérase a pancreatopatía reactiva, que aparece baixo a influencia de influencias externas negativas. Pode ser enfermidades inflamatorias, envelenamento ou reaccións alérxicas graves.
A miúdo ocorre nunha pancreatopatía reactiva, xa que o corpo do neno é máis susceptible a factores adversos. O sistema inmune do adulto neutraliza unha parte significativa do efecto perigoso, debido ao cal é posible evitar cambios patolóxicos pronunciados.
Con violacións no proceso dixestivo, xorden dificultades co metabolismo e a asimilación de elementos beneficiosos. O malo é que a patoloxía pode non aparecer durante moito tempo, por mor da cal se detecta nun estadio avanzado.
O mecanismo e causas
A deficiencia de encima pode ser causada por varios factores:
- A súa síntese insuficiente polo propio corpo.
- Bloqueo de condutos polos que entran enzimas nos intestinos (con suficiente síntese).
- Falta de actividade encimática no intestino, a pesar da súa produción e excreción normais.
Por cada unha destas circunstancias hai motivos.
A deficiencia de encima debido á produción insuficiente xorde baixo a influencia de patoloxías pancreáticas:
- trastornos conxénitos
- enfermidades inflamatorias pancreáticas,
- subdesenvolvemento do corpo,
- operacións transferidas no páncreas,
- atrofia
- substitución do tecido glandular por tecido adiposo.
Estes problemas impiden o funcionamento do órgano, debido ao cal pode diminuír o número de enzimas sintetizadas. Por iso, é tan importante tratar todas as enfermidades, e aínda mellor previlas.
A pancreatite é unha enfermidade común que, se non é tratada, pode desencadear pancreatopatía. E a súa aparición vai precedida de dispancreatismo (dispancreatite), que é bastante sinxelo de eliminar. Pero os seus síntomas son a miúdo ignorados, por mor do cal o proceso patolóxico avanza, pasando a, e logo na pancreatopatía.

Os bloqueos nos condutos causan danos mecánicos no órgano e enfermidade:
- cicatrices formadas despois das operacións
- formacións tumorais
- as pedras.
Por iso, as encimas producidas non poden entrar no lumen intestinal nin chegar a elas en pequenas cantidades. Así, normalmente, ocorre en adultos a pancreatopatía.
Se as enzimas se producen en cantidades suficientes e penetran facilmente no intestino, pero non funcionan, entón débese a problemas no tracto dixestivo (danos na mucosa intestinal).
A pancreatopatía tamén pode ser causada pola desnutrición. O exceso de alimentos ou o abuso de alimentos pesados crea unha carga no tracto gastrointestinal e no páncreas, debido a isto, xorden dificultades.
Os síntomas nos nenos
Os nenos adoitan padecer esta enfermidade debido ao feito de que o seu corpo en xeral e os órganos individuais están en proceso de formación e son demasiado vulnerables. Polo tanto, paga a pena considerar as manifestacións da enfermidade precisamente na infancia.
A patoloxía pode existir durante moito tempo nunha forma latente, e os signos menores son frecuentemente confundidos con exceso de traballo ou deficiencia de vitaminas.
A pancreatopatía está indicada por:
- palidez da pel,
- debilidade
- perda de peso
- diarrea
- decoloración das feces (as feces fanse grises, pode haber partículas de comida non digeridas nela),
- ataques de náuseas
- vómitos
- inchazo
- pesadez no estómago
- mal apetito.
Indirectamente, a presenza da enfermidade está indicada pola apatía do neno, a falta de desexo de participar en xogos ao aire libre, a bágoa.
Vídeo do Dr. Komarovsky:
Prevención patolóxica
Pode evitar o desenvolvemento de pancreatopatía coa axuda de medidas preventivas. Non poden neutralizar o efecto de todos os factores provocadores, pero poden reducir os riscos.
- Tratar puntualmente enfermidades inflamatorias e infecciosas do páncreas.
- Non abusar de drogas e substancias nocivas.
- Rexeita a comida lixo.
- Non alimentar excesivamente.
- Coma a miúdo e en pequenas porcións.
- Consuma máis froitas e verduras.
- Reducir a cantidade de sal e especias.
- Consulte a un médico para calquera signo de disturbios gastrointestinais.
Estas medidas axudan a previr a aparición inicial de pancreatopatía e a súa recaída.
Non se considera perigosa unha enfermidade se se realiza un tratamento oportuno. Pero ignorando a patoloxía, a condición do paciente faise máis complicada e a forma avanzada de pancreatopatía pode levar á morte.
Resumo para pais
A pancreatite nos nenos non é común, pero cando se detecta, require unha actitude seria e un tratamento ao paciente, co fin de evitar o desenvolvemento de frecuentes exacerbacións e complicacións da enfermidade.
É importante comprender a importancia da terapia dietética no tratamento da pancreatite. As frecuentes recaídas da enfermidade, provocadas por violacións na dieta, un atraso no tratamento pode provocar o desenvolvemento da diabetes, o que complicará toda a vida futura do neno.
O pediatra E. O. Komarovsky fala sobre problemas de páncreas nos nenos: