Preparados tiazolidinedione
As Thiazolidinediones presentan efectos ao diminuír a resistencia á insulina. Hai 2 tiazolidinediones dispoñibles no mercado: rosiglitazona (Avandia) e pioglitazona (Actos). A troglitazona foi a primeira da súa clase, pero foi cancelada porque causou unha alteración da función hepática.
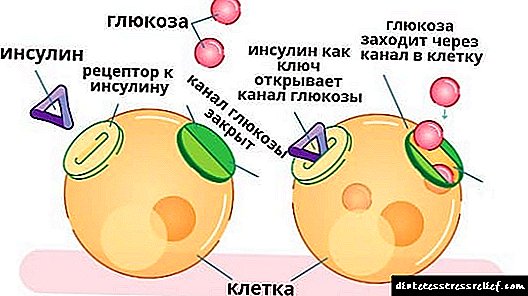
Mecanismo de acción. As Thiazolidinediones aumentan a sensibilidade á insulina actuando sobre o tecido adiposo, os músculos e o fígado, onde aumentan o consumo de glicosa e reducen a súa síntese (1,2). Non se entende totalmente o mecanismo de acción.
Eficiencia A pioglitazona e a rosiglitazona teñen a mesma eficacia ou lixeiramente menor que outros axentes hipoglucemicos. O valor medio da hemoglobina glicosilada ao tomar rosiglitazona diminúe nun 1,2-1,5% e aumenta a concentración de lipoproteínas de alta e baixa densidade.
A partir dos datos, pódese supoñer que o tratamento con tiazolidinione non é inferior en termos de eficacia da terapia con metformina, pero debido ao elevado custo e efectos secundarios, estes medicamentos non se usan para o tratamento inicial da diabetes.
O efecto das tiazolidiniones sobre o sistema cardiovascular. As drogas deste grupo poden ter actividade antiinflamatoria, antitrombótica e anti-ateróxena, pero a pesar disto, os datos que demostran unha diminución do risco de enfermidades cardiovasculares non son impresionantes e o número de efectos secundarios é alarmante.
(4,5,6,7) Os resultados das metaanálises indican a necesidade de precaución no uso de tiazolidinediones e rosiglitazona en particular, ata que os novos datos confirmen ou rexeiten os datos sobre cardiotoxicidade.
É máis, hai que ter en conta a posibilidade de desenvolver insuficiencia cardíaca. Nesta situación, non se recomenda usar rosiglitazona se é posible empregar medicamentos máis seguros (metformina, sulfonilureas, insulina).
Os lípidos. Durante a terapia con pioglitazona, a concentración de lípidos de baixa densidade permanece sen cambios, mentres que coa terapia con rosiglitazona, un aumento da concentración desta fracción lipídica obsérvase por unha media do 8-16%. (3)
1. Aumentar a sensibilidade dos tecidos á insulina.
2. Aumentar a síntese de insulina nas células beta do páncreas.
3. Aumenta a masa dos illotes do páncreas (onde se sintetiza a insulina nas células beta).
4. Aumentar a deposición de glicóxeno no fígado (un carbohidrato de almacenamento formado a partir de azucre no sangue) e reducir a gluconeoxénese (a formación de glicosa a partir de proteínas, graxas e outros non hidratos de carbono). Ao mesmo tempo, aumenta o uso de glicosa, diminúe a formación e concentración no sangue.
5. Reduce o nivel de triglicéridos (lípidos, a principal reserva de graxa corporal).
6. Pode levar á reanudación da ovulación en mulleres con ciclo anovulatorio no período de premenopausa.
7. Aumenta o efecto hipoglucémico doutros axentes hipoglucemicos orais, en particular a metformina.
Seguridade
Aumento de peso. Todas as thiazolidinediones poden aumentar o peso. Este efecto depende da dose e duración da terapia e pode ser significativo. unha parte importante do aumento de peso é causada pola retención de fluídos no corpo.
(8) O aumento de peso tamén pode producirse debido á aumento da proliferación de adipocitos. Retención de auga e insuficiencia cardíaca. O edema periférico ocorre en 4-6% de pacientes que tianolidolidións (para comparación, no grupo placebo só 1-2%).
esta acumulación de fluído pode levar a insuficiencia cardíaca. A retención de fluídos pode producirse debido á activación da reabsorción de sodio a través de canles epiteliais de sodio, a actividade dos cales aumenta coa estimulación de RAPP-gamma. (9)
Sistema músculo-esquelético. Existen moitas evidencias de que as thiazolidinediones reducen a densidade ósea e aumentan o risco de fracturas, especialmente nas mulleres. (10) O risco absoluto de desenvolver unha fractura é pequeno, pero estes medicamentos non deben usarse en mulleres con baixa densidade ósea e con un factor de risco de fracturas.
Hepatotoxicidade. Aínda que rosiglitazona e pioglitazona non se asociaron á hepatotoxicidade nos ensaios clínicos que incluíron a 5.000 pacientes, 4 casos de hepatotoxicidade foron informados con estas tiazolidinediones.
Eczema A terapia con rosiglitazona asociouse con eczema.
Edema da mácula. Descoñécese a incidencia deste efecto secundario. Un paciente cun maior risco de desenvolver edema non debe recibir tiazolidinediones.
Contraindicacións
- 1. A diabetes mellitus tipo 2, cando a terapia dietética e a actividade física non conducen a unha compensación pola enfermidade.
- 2. Fortalecemento da acción dos biguanuros cunha eficacia insuficiente destes.
- 1. Diabetes tipo 1.
- 2. Cetoacidosis diabética (un exceso de nivel de sangue dos corpos cetonas), coma.
- 3. Embarazo e lactación.
- 4. Doenzas hepáticas crónicas e agudas con función deteriorada.
- 5. Insuficiencia cardíaca.
- 6. Hipersensibilidade ao medicamento.
Thiazolidinediones: instrucións de uso e mecanismo de acción
A medicina moderna usa un grupo diverso de medicamentos para tratar a diabetes tipo 2.
Un destes grupos son as tiazolidinediones, que teñen un efecto similar coa metformina.
Crese que, en comparación coa sustancia activa anterior, as tiazolidiniones son máis seguras.
Literatura
1) Efectos da troglitazona: un novo axente hipoglucémico en pacientes con NIDDM mal controlado pola terapia dietética. Iwamoto Y, Kosaka K, Kuzuya T, Akanuma Y, Shigeta Y, Kaneko T Diabetes Care 1996, 19 de febreiro (2): 151-6.
2) Mellora da tolerancia á glicosa e resistencia á insulina en suxeitos obesos tratados con troglitazona. Nolan JJ, Ludvik B, Beerdsen P, Joyce M, Olefsky J N Engl J Med 1994 Nov 3.331 (18): 1188-93.
3) Yki-Jarvinen, H. Fisioterapia: Thiazolidinediones. N Engl J Med 2004, 351: 1106.
4) Relación entre a reactividade vascular e os lípidos en mexicanoamericanos con diabetes tipo 2 tratada con pioglitazona. Wajcberg E, Sriwijitkamol A, Musi N, Defronzo RA, Cersosimo E J Clin Endocrinol Metab. 2007 abr, 92 (4): 1256-62. Epub 2007 23 xaneiro
5) Comparación de pioglitazona vs glimepirida na progresión da aterosclerose coronaria en pacientes con diabetes tipo 2: o ensaio controlado aleatorizado de PERISCOPE. Nissen SE, Nicholls SJ, Wolski K, Nesto R, Kupfer S, Perez A, Jure H,
6) Un ensaio aleatorio dos efectos da rosiglitazona e da metformina na inflamación e aterosclerose subclínica en pacientes con diabetes tipo 2. Stocker DJ, Taylor AJ, Langley RW, Jezior MR, Vigersky RA Am Heart J. 2007 marzo, 153 (3): 445.e1-6.
7) GlaxoSmithKline. Estudo núm. ZM2005 / 00181/01: Proxecto de modelado de eventos cardiovasculares Avandia. (Acceso o 7 de xuño de 2007, en http://ctr.gsk.co.uk/summary/Rosiglitazone/III_CVmodeling.pdf).
8) A monoterapia con troglitazona mellora o control glicémico en pacientes con diabetes mellitus tipo 2: estudo aleatorio e controlado. O Grupo de Estudo de Troglitazona. Fonseca VA, Valiquett TR, Huang SM, Ghazzi MN, Whitcomb RW J Clin Endocrinol Metab 1998 setembro, 83 (9): 3169-76.
9) As Thiazolidinediones amplían o volume de fluído corporal mediante a estimulación do PPARgamma coa absorción de sal renal mediada por ENaC. Guan Y, Hao C, Cha DR, Rao R, Lu W, Kohan DE, Magnuson MA, Redha R, Zhang Y, Breyer MD Nat Med 2005 agosto, 11 (8): 861-866. Epub 2005 10 xul.
10) TI - Consecuencias esqueléticas da terapia con tiazolidinione. Gris A Osteoporos Int. 2008, 19 de febreiro (2): 129-37. Epub 2007 28 de setembro.
11) Efecto da rosiglitazona sobre a frecuencia da diabetes en pacientes con tolerancia á glucosa deteriorada ou con glicosa prexudicada durante o xaxún: un ensaio controlado aleatorizado. Gerstein HC, Yusuf S, Bosch J, Pogue J, Sheridan P, Dinccag N, Hanefeld M, Hoogwerf B, Laakso M, Mohan V, Shaw J, Zinman B, Holman RR Lancet. 2006 23.368 set (9541): 1096-105
12) O grupo de investigación DPP. Prevención da diabetes tipo 2 con troglitazona no programa de prevención da diabetes. Diabetes 2003, 52 Suplemento 1: A58.
Como se trata a patoloxía?
O tratamento moderno da diabetes é un complexo de medidas.
As medidas terapéuticas inclúen un curso médico, seguindo unha dieta estrita, terapia física, tratamento sen drogas e o uso de receitas de medicina tradicional.
O tratamento da diabetes implica o uso de medicamentos especiais para alcanzar determinados obxectivos terapéuticos.
Estes obxectivos de tratamento son:
- mantendo a cantidade de hormona insulina no nivel requirido,
- normalización da cantidade de glicosa no sangue,
- un obstáculo para o desenvolvemento do proceso patolóxico,
- neutralización de manifestacións de complicacións e consecuencias negativas.
O curso terapéutico implica o uso dos seguintes grupos de drogas:
- Os preparados de sulfonilurea, que representan aproximadamente o noventa por cento de todos os medicamentos que reducen o azucre. Tales comprimidos neutralizan ben a resistencia á insulina manifestada.
- Os biguanidas son fármacos cunha substancia activa como a metformina. O compoñente ten un efecto beneficioso na perda de peso e tamén axuda a reducir o azucre no sangue. Por regra xeral, non se usa en caso de deterioración da función renal e hepática, xa que se acumula rapidamente nestes órganos.
- Os inhibidores da alfa-glicosidasa úsanse de xeito profiláctico para evitar o desenvolvemento de diabetes tipo 2. A principal vantaxe dos fármacos deste grupo é que non conducen á manifestación de hipoglucemia. Os fármacos con comprimido teñen un efecto beneficioso na normalización do peso, especialmente se se segue a terapia dietética.
- As Thiazolidinediones pódense usar como o principal medicamento para o tratamento da patoloxía ou xunto con outros fármacos que reducen o azucre. O principal efecto dos comprimidos é aumentar a sensibilidade do tecido á insulina, neutralizando así a resistencia. Os fármacos non se usan no desenvolvemento da diabetes mellitus tipo 1, xa que só poden actuar en presenza de insulina, que é producida polo páncreas.
Ademais, úsanse meglitinidas - medicamentos que aumentan a secreción de insulina, afectando así ás células beta pancreáticas.
Obsérvase unha diminución dos niveis de glicosa xa quince minutos despois de tomar a pílula.
O efecto das thiazolidinediones no corpo?
Os medicamentos do grupo tiazolidinediones teñen como obxectivo neutralizar a resistencia á insulina.
Crese que tales pílulas poden incluso previr o risco de desenvolver diabetes tipo 2.
A farmacoloxía moderna representa dous principais medicamentos deste grupo: Rosiglitazona e Pioglitazona.
Os principais efectos das drogas no organismo son os seguintes:
- aumentar o nivel de sensibilidade do tecido á insulina,
- contribuír a aumentar a síntese en células beta pancreáticas,
- aumenta o efecto da metformina na terapia combinada.
Os preparativos do grupo de tiazolidinediones úsanse nos seguintes casos:
- Para o tratamento e prevención da diabetes tipo 2.
- Para normalizar o peso cando se segue a terapia dietética para diabete e exercicio.
- Para aumentar o efecto das drogas do grupo biguanida, se estes últimos non se manifestan completamente.
Os fármacos modernos con comprimidos tiazolidinedione pódense presentar en diferentes dosificaciones, segundo o grao de desenvolvemento da patoloxía - quince, trinta ou corenta e cinco miligramos do ingrediente activo. O curso do tratamento recoméndase comezar cunha dose mínima e tomar unha vez ao día. Despois de tres meses, se é necesario, aumente a dosificación.
Na maioría das veces, o medicamento úsase para reducir a glicosa no sangue. Ademais, na práctica médica, é habitual separar aos pacientes que toman as pastillas para "responder" e "non responder" aos efectos do medicamento.
Crese que o efecto do uso de tiazolidinediones é lixeiramente inferior ao dos medicamentos que reducen o azucre doutros grupos.
Preparados tiazolidinedione
A troglitazona (Rezulin) foi a droga da primeira xeración deste grupo. Foi retirado da venda, xa que o seu efecto reflectiuse negativamente no fígado.
Rosiglitazona (Avandia) é un medicamento de terceira xeración deste grupo. Deixou de usarse en 2010 (prohibido na Unión Europea) despois de que se demostrou que aumenta o risco de enfermidades cardiovasculares.
| Nome da sustancia activa | Exemplos comerciais | Dose en 1 comprimidoMg |
| Pioglitazona | Pioglitazona Bioton | 15 30 45 |
O mecanismo de acción da pioglitazona
A acción da pioglitazona consiste en conectarse a un receptor especial PPAR-gamma, que está situado no núcleo celular. Así, o medicamento afecta a función das células asociadas ao procesamento da glicosa. O fígado, baixo a súa influencia, prodúceo moito menos. Ao mesmo tempo, aumenta a sensibilidade dos tecidos á insulina.
Hai que saber: que é a resistencia á insulina
Isto é especialmente certo para as células de graxa, músculos e fígado. E logo, hai unha diminución dos niveis de glicosa plasmática en xaxún e a consecución dunha concentración posprandial de glicosa.
Efecto de aplicación
Ademais, comprobouse que o medicamento ten algúns efectos beneficiosos adicionais:
- Baixa a presión arterial
- Afecta o nivel de colesterol (aumenta a presenza de "colesterol bo", é dicir, HDL, e non aumenta o "colesterol malo" - LDL),
- Inhibe a formación e o crecemento da aterosclerose,
- Reduce o risco de enfermidades cardíacas (por exemplo, ataque cardíaco, vertedura).
Ler máis: Xardíns protexerán o corazón
A quen se prescribe a pioglitazona
A pioglitazona pódese usar como fármaco único, é dicir. monoterapia. Ademais, se ten diabetes mellitus tipo 2, os seus cambios no estilo de vida non dan os resultados esperados e hai contraindicacións á metformina, a súa mala tolerancia e posibles efectos secundarios.
O uso de pioglitazona é posible en combinación con outros fármacos antidiabéticos (por exemplo, acarbose) e metformina se outras accións non levan éxito
A pioglitazona tamén se pode usar con insulina, especialmente para persoas cuxo corpo reacciona negativamente á metformina.
Ler máis: Como tomar metformina
Como tomar pioglitazona
O medicamento debe tomarse unha vez ao día, por vía oral, a unha hora fixada. Isto pódese facer tanto antes como despois das comidas, xa que a comida non afecta a absorción da droga. O tratamento normalmente comeza cunha dose menor. Nos casos en que o efecto do tratamento non resulta satisfactorio, pode incrementarse gradualmente.
A efectividade do medicamento obsérvase nos casos en que é necesario tratar a diabetes tipo 2, pero non se pode usar metformina, non se permite a monoterapia cun só medicamento.
Ademais de que a pioglitazona reduce a glicemia postprandial, a glicosa no plasma e estabiliza a hemoglobina glicada, tamén ten un efecto positivo adicional sobre a presión arterial e o colesterol sanguíneo. Ademais, non provoca anomalías.
Efectos secundarios
Os efectos secundarios que poden ocorrer coa terapia con pioglitazona inclúen:
- Aumento de contido de auga no corpo (especialmente cando se usa con insulina)
- Un aumento na fraxilidade ósea, que está cheo de aumento das feridas,
- Infeccións respiratorias máis frecuentes
- Aumento de peso.
- Perturbación do sono.
- Disfunción hepática.
Tomar o medicamento pode aumentar o risco de edema macular (o primeiro síntoma pode ser un deterioro da agudeza visual, que debería ser informado con urxencia a un oftalmólogo) e o risco de desenvolver cancro de vexiga.
Este medicamento non causa hipoglucemia, pero aumenta o risco da súa aparición cando se usa con medicamentos derivados da insulina ou da sulfonilurea.
Ler máis: Novos fármacos para o tratamento da diabetes mellitus tipo 2 Trulicidade (dulaglutida)

| Pílulas | 1 lapela |
| pioglitazona | 30 mg |
| clorhidrato de pioglitazona 33,06 mg, |
- envases de ampolla (3) - paquetes de cartón 10 unidades. - envases de ampolla (6) - paquetes de cartón 30 unidades. - latas de polímero (1) - paquetes de cartón.
- botellas de polímero (1) - paquetes de cartón.
Acción farmacolóxica
Un axente hipoglucémico oral, un derivado da serie de tiazolidinione. Un agonista potente e selectivo de receptores gamma activados polo proliferador peroxisoma (PPAR-gamma). Os receptores gamma PPAR atópanse no tecido adiposo, muscular e no fígado.
Activación de receptores nucleares O PPAR-gamma modula a transcrición dunha serie de xenes sensibles á insulina implicados no control da glicosa e no metabolismo dos lípidos. Reduce a resistencia á insulina nos tecidos periféricos e no fígado, como resultado diso hai un aumento do consumo de glicosa dependente da insulina e unha diminución da produción de glicosa no fígado.
A diferenza dos derivados da sulfonilurea, a pioglitazona non estimula a secreción de insulina polas células beta pancreáticas.
Na diabetes mellitus tipo 2 (non dependente da insulina), unha diminución da resistencia á insulina baixo a influencia da pioglitazona leva a unha diminución da concentración de glicosa no sangue, unha diminución da insulina no plasma e da hemoglobina A1c (hemoglobina glicada, HbA1c).
A diabetes mellitus tipo 2 (non dependente da insulina) con alteración do metabolismo lipídico asociada ao uso de pioglitazona, hai unha diminución da TG e un aumento da HDL. Ao mesmo tempo, o nivel de LDL e colesterol total nestes pacientes non cambia.
Farmacocinética
Tras a inxestión nun estómago baleiro, a pioglitazona detéctase no plasma sanguíneo despois de 30 minutos. Cmax no plasma alcánzase ás 2 horas.Ao comer, houbo un lixeiro aumento no tempo para alcanzar Cmax ata 3-4 horas, pero o grao de absorción non cambiou.
Despois de tomar unha única dose, o Vd aparente de pioglitazona promedia 0,63 ± 0,41 l / kg. A unión ás proteínas do soro humano, principalmente coa albúmina, é superior ao 99%, a unión a outras proteínas séricas é menos pronunciada. Os metabolitos da pioglitazona M-III e M-IV tamén están asociados significativamente á albumina sérica - máis do 98%.
A pioglitazona é metabolizada extensamente no fígado por hidroxilación e oxidación. Os metabolitos M-II, M-IV (derivados hidroxi da pioglitazona) e M-III (derivados ceto da pioglitazona) presentan actividade farmacolóxica en modelos animais de diabetes tipo 2. Os metabolitos tamén son parcialmente convertidos en conxugados de ácidos glucurónicos ou sulfurosos.
O metabolismo da pioglitazona no fígado prodúcese coa participación dos isoenzimos CYP2C8 e CYP3A4.
A T1 / 2 de pioglitazona non modificada é de 3-7 horas, a pioglitazona total (pioglitazona e metabolitos activos) é de 16 a 24 horas. A eliminación de pioglitazona é de 5-7 l / h.
Despois da administración oral, preto do 15-30% da dose de pioglitazona atópase na orina. Unha cantidade extremadamente pequena de pioglitazona é excretada polos riles, principalmente en forma de metabolitos e os seus conxugados. Crese que ao inxerila, a maior parte da dose é excretada na bilis, tanto inalterada como en forma de metabolitos, e excretada do corpo con feces.
As concentracións de pioglitazona e metabolitos activos no soro sanguíneo permanecen nun nivel suficientemente alto 24 horas despois dunha única administración da dose diaria.
A diabetes mellitus tipo 2 (non dependente da insulina).
Interacción farmacolóxica
Cando se usou outro derivado de tiazolidinione simultaneamente con anticonceptivos orais, observouse aproximadamente unha 30% unha diminución da concentración de etinilestradiol e noretindrone no plasma. Polo tanto, co uso simultáneo de pioglitazona e anticonceptivos orais, é posible reducir a eficacia do anticonceptivo.
O cetoconazol inhibe o metabolismo hepático in vitro da pioglitazona.
Instrucións especiais
A pioglitazona non debe usarse en presenza de manifestacións clínicas da enfermidade hepática en fase activa ou cun aumento da actividade de ALT 2,5 veces superior á VGN. Cunha actividade moderadamente aumentada de encimas hepáticas (ALT en menos de 2).
VGN 5 veces maior) antes ou durante o tratamento con pacientes con pioglitazona deben examinarse para determinar a causa do aumento. Cun aumento moderado da actividade da encima hepática, o tratamento debe iniciarse con precaución ou continuar.
Neste caso, recoméndase un seguimento máis frecuente do cadro clínico e estudo do nivel de actividade das enzimas hepáticas.
En caso de aumento da actividade das transaminases no soro sanguíneo (ALT> 2.
A supervisión da función hepática debe ser 5 veces superior á VGN) con máis frecuencia e ata que o nivel volva á normalidade ou aos indicadores observados antes do tratamento.
Se a actividade de ALT é 3 veces superior á VGN, debería realizarse unha segunda proba para determinar a actividade de ALT canto antes. Se a actividade de ALT permanece nun nivel de 3 veces> a pioglitazona VGN debería ser interrompida.
Durante o tratamento, se existe a sospeita do desenvolvemento dunha alteración da función hepática (aparición de náuseas, vómitos, dor abdominal, fatiga, falta de apetito, ouriños escuros), deberían determinarse probas de función hepática. A decisión sobre a continuación da terapia con pioglitazona debe tomarse sobre a base de datos clínicos, tendo en conta os parámetros de laboratorio. En caso de ictericia, a pioglitazona debe ser interrompida.
Con precaución, a pioglitazona debe usarse en pacientes con edema.
O desenvolvemento de anemia, unha diminución da hemoglobina e unha diminución do hematocrito poden estar asociados a un aumento do volume de plasma e non manifestan efectos hematolóxicos clínicamente significativos.
Se é necesario, o uso simultáneo de ketoconazol debería controlar máis regularmente o nivel de glicemia.
Notáronse casos raros de aumento temporal do nivel de actividade de CPK no contexto do uso de pioglitazona, que non tivo consecuencias clínicas. Descoñécese a relación destas reaccións coa pioglitazona.
Os valores medios da bilirrubina, AST, ALT, fosfatase alcalina e GGT diminuíron durante o exame ao finalizar o tratamento con pioglitazona en comparación con indicadores similares antes do tratamento.
Antes de comezar o tratamento e durante o primeiro ano de tratamento (cada 2 meses) e despois periódicamente, a actividade de ALT debe controlarse.
En investigación experimental A pioglitazona non se mostra mutagénica.
Non se recomenda o uso de pioglitazona en nenos.
Embarazo e lactación
A pioglitazona está contraindicada no embarazo e na lactación.
En pacientes con resistencia á insulina e ciclo anovulatorio no período premenopáusico, o tratamento con tiazolidinediones, incluída a pioglitazona, pode provocar a ovulación. Isto aumenta o risco de embarazo se non se usa unha contracepción adecuada.
En investigación experimental demostrouse en animais que a pioglitazona non ten efecto teratoxénico e que non afecta negativamente á fertilidade.
Con alteración da función hepática
A pioglitazona non debe usarse en presenza de manifestacións clínicas da enfermidade hepática en fase activa ou cun aumento da actividade de ALT 2,5 veces superior á VGN. Cunha actividade moderadamente aumentada de encimas hepáticas (ALT en menos de 2).
VGN 5 veces maior) antes ou durante o tratamento con pacientes con pioglitazona deben examinarse para determinar a causa do aumento. Cun aumento moderado da actividade da encima hepática, o tratamento debe iniciarse con precaución ou continuar.
Neste caso, recoméndase un seguimento máis frecuente do cadro clínico e estudo do nivel de actividade das enzimas hepáticas.
En caso de aumento da actividade das transaminases no soro sanguíneo (ALT> 2.
A supervisión da función hepática debe ser 5 veces superior á VGN) con máis frecuencia e ata que o nivel volva á normalidade ou aos indicadores observados antes do tratamento.
Se a actividade de ALT é 3 veces superior á VGN, debería realizarse unha segunda proba para determinar a actividade de ALT canto antes. Se a actividade de ALT permanece nun nivel de 3 veces> a pioglitazona VGN debería ser interrompida.
Durante o tratamento, se existe a sospeita do desenvolvemento dunha alteración da función hepática (aparición de náuseas, vómitos, dor abdominal, fatiga, falta de apetito, ouriños escuros), deberían determinarse probas de función hepática. A decisión sobre a continuación da terapia con pioglitazona debe tomarse sobre a base de datos clínicos, tendo en conta os parámetros de laboratorio. En caso de ictericia, a pioglitazona debe ser interrompida.
Descrición do medicamento ASTROZON baséase en instrucións de uso aprobadas oficialmente e aprobadas polo fabricante.
¿Atopaches un erro? Selecciona-lo e prema Ctrl + Enter.
Preparados en tiazolidinedione: características e características da aplicación
Dada a patoxénese da diabetes tipo 2, os pacientes reciben medicamentos hipoglucémicos de diferentes efectos. Algúns estimulan a produción de insulina polas células do páncreas, mentres que outros corrixen a resistencia á insulina.
As Thiazolidinediones pertencen á última clase de medicamentos.
Características das tiazolidinediones
As Thiazolidinediones, noutras palabras, as glitazonas, son un grupo de fármacos que reducen o azucre co obxectivo de aumentar o efecto biolóxico da insulina. Para o tratamento da diabetes mellitus empezouse a utilizar relativamente recentemente - desde 1996. Emítense estrictamente segundo a prescrición.
As glitazonas, ademais da acción hipoglucémica, teñen un efecto positivo no sistema cardiovascular. Observouse a seguinte actividade: antitrombótica, antiateróxena, antiinflamatoria. Ao tomar tiazolidinediones, o nivel de hemoglobina glicada diminúe en media un 1,5% e o nivel de HDL aumenta.
A terapia con fármacos desta clase non é menos eficaz que a terapia con Metformin. Pero non se usan na fase inicial con diabetes tipo 2. Isto débese á gravidade dos efectos secundarios e a un prezo máis elevado. Hoxe, as glitazonas úsanse para diminuír a glicemia con derivados da sulfonilurea e metformina. Pódense prescribir tanto por separado como con cada un dos fármacos e en combinación.
Nota! Existen evidencias de que tomar glitazonas en persoas con prediabetes reduciu o risco de desenvolver a enfermidade nun 50%. Segundo os resultados do estudo, descubriuse que a tiazolidinción atrasou o desenvolvemento da enfermidade en 1,5 anos. Pero despois da retirada de drogas desta clase, os riscos volvéronse os mesmos.
Entre as características das drogas hai positivos e negativos:
- aumentar o peso corporal en 2 kg de media,
- Unha gran lista de efectos secundarios
- Mellorar o perfil de lípidos
- Afecta eficazmente á resistencia á insulina
- menor actividade de redución do azucre en comparación coa derivada da metformina, a sulfonilurea,
- menor presión arterial
- reducir os factores que afectan ao desenvolvemento da aterosclerose,
- retén o fluído e, como consecuencia, aumentan os riscos de insuficiencia cardíaca,
- reducir a densidade ósea, aumentando o risco de fracturas,
- hepatotoxicidade.
Indicacións e contraindicacións
As Thiazolidinediones son prescritas para a diabetes non dependente da insulina (diabetes tipo 2):
- como monoterapia para aqueles pacientes que controlan o nivel de glicemia sen medicación (dieta e actividade física),
- como terapia dual en combinación con preparados de sulfonilurea,
- como tratamento dual con metformina para un control glicémico adecuado,
- como un triple tratamento da "glitazona + metformina + sulfonilurea",
- combinación con insulina
- combinación con insulina e metformina.
Entre as contraindicacións para tomar medicamentos:
- intolerancia individual,
- embarazo / lactancia
- idade ata 18 anos
- insuficiencia hepática: gravidade moderada e grave
- insuficiencia cardíaca grave
- a insuficiencia renal é grave.
Atención! As Thiazolidinediones non están prescritas para pacientes con diabetes tipo 1.
recollida de medicamentos do grupo tiazolidinedione:
Dosificación, método de administración
As glitazonas son tomadas sen ter en conta a comida. Non se realiza un axuste de dosificación para anciáns con pequenas desviacións no fígado / riles. A última categoría de pacientes prescríbese un menor consumo diario de fármaco. A dosificación é determinada polo médico individualmente.
O inicio da terapia comeza cunha dose baixa. Se é necesario, increméntase en concentracións dependendo da droga. Cando se combina coa insulina, a súa dosificación permanece sen cambios ou diminúe con informes de condicións hipoglucémicas.
Lista de medicamentos en Thiazolidinedione
Dous representantes da glitazona están dispoñibles hoxe no mercado farmacéutico: rosiglitazona e pioglitazona. A primeira do grupo foi a troglitazona: axiña foi cancelada debido ao desenvolvemento de graves danos no fígado.
Os medicamentos baseados na rosiglitazona inclúen os seguintes:
- 4 mg de avandia - España,
- 4 mg de Diagnitazona - Ucraína,
- Roglit a 2 mg e 4 mg - Hungría.
Os medicamentos baseados en piogitazona inclúen:
- Glutazona 15 mg, 30 mg, 45 mg - Ucraína,
- Nilgar 15 mg, 30 mg - India,
- Dropia-Sanovel 15 mg, 30 mg - Turquía,
- Pioglar 15 mg, 30 mg - India,
- Pyosis 15 mg e 30 mg - India.
Interacción con outros medicamentos
- Rosiglitazona. O consumo de alcol non afecta o control glicémico. Non hai ningunha interacción significativa con anticonceptivos para comprimidos, Nifedipine, Digoxin, Warfarina.
- Pioglitazona. Cando se combina coa rifampicina, o efecto da pioglitazona é máis reducido. Quizais unha lixeira diminución da eficacia do anticonceptivo mentres toma anticonceptivos de comprimidos. Cando se usa ketoconazol, a miúdo é necesario un control glicémico.
As Thiazolidinediones non só reducen os niveis de azucre, senón que tamén afectan positivamente o sistema cardiovascular. Ademais de vantaxes, teñen unha serie de aspectos negativos, dos que máis comúns son o desenvolvemento de insuficiencia cardíaca e unha diminución da densidade ósea.
Utilízanse activamente en terapia complexa, o uso de tiazolidinediones para a prevención do desenvolvemento da enfermidade require máis estudos.
Outros artigos relacionados recomendados
Medicamentos que reducen o azucre
Indicacións de uso
Úsanse para a diabetes mellitus tipo 2 coa ineficacia da terapia dietética, tanto como monoterapia como combinada con medicamentos para reducir o azucre doutros grupos.
A acción dos fármacos deste grupo está dirixida a aumentar a sensibilidade das células dos tecidos á insulina. Así, reducen a resistencia á insulina.
Na práctica médica moderna, úsanse dous fármacos deste grupo: Rosiglitazona e Pioglitazona.
O mecanismo de acción destes fármacos é o seguinte: reducen a resistencia á insulina aumentando a síntese de células transportadoras de glicosa.
A súa acción é posible só se ten a súa propia insulina.
Ademais, baixan o nivel de triglicéridos e ácidos graxos libres no sangue.
Farmacocinética: as drogas son rápidamente absorbidas no tracto gastrointestinal. A concentración máxima no sangue obtense 1-3 horas despois da administración (rosiglitazona despois de 1-2 horas, pioglitazona despois de 2-4 horas).
Metabolizado no fígado. A pioglitazona forma metabolitos activos, o que proporciona un efecto máis duradeiro.
Contraindicacións diabetes mellitus tipo 1. Embarazo e lactación Enfermidades hepáticas durante a exacerbación. Os niveis de ALT superan a 2,5 veces ou máis.
A idade é menor de 18 anos.
Efectos secundarios Rexistráronse algúns casos de aumento dos niveis de ALT, así como o desenvolvemento de insuficiencia hepática aguda e hepatite co uso de tiazolidinediones.
Polo tanto, é necesario avaliar a función hepática antes de tomar os fármacos e realizar un seguimento periódico mentres se tiazolidinediones.
Tomar thiazolidinediones pode contribuír ao aumento de peso. Isto obsérvase con monoterapia e cunha combinación de tiazolidinediones con outros fármacos. Non se sabe exactamente a razón para isto, pero moi probablemente isto se deba á acumulación de fluído no corpo.
A retención de líquidos non só afecta ao aumento de peso, senón que tamén provoca edema e empeora a actividade cardíaca.
Con edema grave, é recomendable o uso de diuréticos.
A insuficiencia cardíaca desenvólvese a miúdo cando as thiazolidinediones se combinan con outros fármacos que reducen o azucre, incluída a insulina. Con monoterapia con tiazolidinediones ou insulina, o risco de insuficiencia cardíaca é moi pequeno - menos do 1%, e cando se combina, o risco aumenta ata o 3%.
Quizais o desenvolvemento de anemia no 1-2% dos casos.
Forma de solicitude
A pioglitazona tómase unha vez ao día, o medicamento non está asociado con comer.
A dosificación media é de 15-30 mg, a dosificación máxima é de 45 mg por día.
Rosiglitazona tómase 1-2 veces ao día. A droga non está asociada con comer.
A dosificación media é de 4 mg, a dosificación máxima é de 8 mg por día.
Indicacións de uso
Úsase en pacientes con diabetes mellitus tipo 2, obesos e en pacientes con diabetes mellitus tipo 1 en combinación con insulinoterapia.
Na actualidade úsase un medicamento do grupo Biguanide: Metformin (Siofor, Avandamet, Bagomet, Glucofage, Metfogamma).
A metformina axuda a reducir o peso corporal nunha media de 1-2 kg ao ano.
Mecanismo de acción
A metformina altera a absorción de glicosa polas células intestinais, o que leva a unha diminución do azucre no sangue.
Ademais, a metformina axuda a reducir o apetito, o que á súa vez leva a unha diminución do peso corporal.
Farmacocinética
A metformina alcanza a súa concentración máxima despois das 1,5-2 horas despois da administración.
Obsérvase a súa acumulación no fígado, riles e glándulas salivares.
É excretado polos riles. En caso de deterioración da actividade renal, é posible a acumulación do medicamento.
Contraindicacións: hipersensibilidade ao fármaco Embarazo e lactación. Interrupción do fígado. Trastorno dos riles. Insuficiencia cardíaca. Insuficiencia respiratoria.
Idade maior de 60 anos.
Efectos secundarios
Quizais o desenvolvemento de anemia.
Hipoglicemia.
Opcional
Use a droga con precaución en infeccións agudas, intervencións cirúrxicas e exacerbación de enfermidades crónicas.
Debe deixar de tomar a droga 2-3 días antes da operación e volver a recibir 2 días despois da operación.
Quizais sexa unha combinación de metformina con outros medicamentos para reducir o azucre, incluída a insulina.
Derivados de sulfonilureas
Indicacións de uso
Diabetes mellitus tipo 2.
Mecanismo de acción
Os preparados do grupo de derivados das sulfonilureas son secretóxenos. Actúan sobre as células beta do páncreas e estimulan a síntese de insulina.
Tamén reducen os depósitos de glicosa no fígado.
O terceiro efecto que estes fármacos teñen sobre o corpo é que actúan sobre a insulina mesma, aumentando o seu efecto sobre as células do tecido.
Farmacocinética
Hoxe en día úsanse derivados de sulfonilurea da segunda xeración.
Os fármacos deste grupo son excretados polos riles e o fígado, coa excepción do glurenormo, que se excreta a través dos intestinos.
Contraindicacións Diabetes mellorais dependentes da insulina Enfermidade crónica nos riles Doenza hepática crónica.
Embarazo e lactación.
Efectos secundarios
Debido a que estes fármacos aumentan a secreción de insulina, en caso de sobredosis aumentan o apetito, o que leva a un aumento do peso corporal. É necesario seleccionar con precisión a dosificación mínima na que se consegue un efecto hipoglucémico, para evitar a sobredose dos medicamentos.
A sobredose de drogas pode levar posteriormente a unha resistencia a medicamentos que diminúen o azucre (é dicir, reducirase moito o efecto dos medicamentos que baixan o azucre)
As drogas deste grupo poden causar hipoglucemia. Non pode aumentar a dosificación de medicamentos sen consultar a un médico.
As manifestacións gastrointestinais son posibles en forma de náuseas, raramente vómitos, diarrea ou estreñimiento.
Ás veces ocorren reaccións alérxicas en forma de urticaria e picazón.
Quizais o desenvolvemento de anemia de carácter reversible.
Forma de solicitude
A maior parte das preparacións do grupo "Derivados das sulfanilureas" teñen un efecto hipoglucémico durante 12 horas, polo que normalmente tómanse dúas veces ao día.
É posible tomar tres veces ao día, mantendo a dosificación diaria. Isto faise para un efecto máis suave da droga.
Opcional
A gliclazida e o glimepirido teñen un efecto duradeiro, polo que se toman unha vez ao día.
Meglitínidas (secretas do Nesulfanylurea)
Estes son os reguladores pandiais da glicosa, provocan un aumento da secreción de insulina, afectando as células beta do páncreas.
Úsanse dous fármacos deste grupo: Repaglinide (Novonorm) e Nateglinide (Starlix).
Indicacións de uso
Diabetose non dependente da insulina cunha ineficacia na dieta.
Mecanismo de acción Estimular a produción de insulina A súa acción está dirixida a reducir a hiperglucemia prandial, é dicir, a hiperglicemia despois de comer.
O efecto hipoglucémico das drogas comeza aos 7-15 minutos despois de tomar a pílula.
O efecto hipoglucémico destes fármacos non é longo, polo tanto é necesario tomalos varias veces ao día.
Excretado principalmente polo fígado.
Contraindicacións: diabetes mellitus insulinodependente Embarazo e lactación Idade menor de 18 anos Enfermidade crónica renal Enfermidade crónica do fígado.
As manifestacións gastrointestinais son posibles en forma de náuseas, raramente vómitos, diarrea ou estreñimiento.
Ás veces ocorren reaccións alérxicas en forma de urticaria e picazón.
Raramente, as drogas deste grupo poden causar hipoglucemia.
Quizais un aumento do peso corporal mentres toma drogas.
Quizais o desenvolvemento da adicción a Meglitinides.
Forma de solicitude
Repaglinida tómase media hora antes das comidas 3 veces ao día (principalmente antes de cada comida).
A dose única máxima é de 4 mg, diariamente - 16 mg.
Nateglinid B.yzftu tómase antes das comidas durante 10 minutos 3 veces ao día.
Opcional
Quizais sexa unha combinación con medicamentos para reducir o azucre doutros grupos, por exemplo, con metformina.
Acarbosa (α Inhibidores da glicosidasa)
Indicacións para o uso: diabetes mellitus non insulinodependente. Diabetes mellitus insulinodependente en combinación con insulinoterapia.
Como profilaxe da diabetes mellitus tipo 2 en persoas con tolerancia á glicosa.
Mecanismo de acción
Reducen a absorción de glicosa polos intestinos debido a que se unen a enzimas que descompoñen os hidratos de carbono e impiden que estes encimas se despiden. Os carbohidratos non completos non son absorbidos polas células intestinais.
Non afecta o nivel de insulina sintetizada, polo tanto, exclúese o risco de desenvolver hipoglucemia.
Contribúe a reducir o peso corporal debido a que interfire coa absorción de carbohidratos no intestino.
Farmacocinética
Ten dous picos de actividade: despois de 1,5 - 2 horas despois de tomar a droga e despois de 16-20 horas.
É absorbido polo tracto gastrointestinal. É excretado principalmente polos intestinos, menos polos riles.
Contraindicacións
Enfermidades agudas e crónicas do tracto gastrointestinal durante as exacerbacións.
Enfermidades do fígado, incluída a cirrosis.
Embarazo e lactación.
Idade de ata 18 anos - tome con precaución.
Efectos secundarios
Do tracto gastrointestinal - náuseas, vómitos, inchazo.
Ao consumir hidratos de carbono, a flatulencia pode desenvolverse ao tomar a droga.
Reaccións alérxicas - urticaria, picazón.
A aparición de edema é posible.
Como usar: Tome unha hora antes das comidas tres veces ao día.
Comeza cunha dosificación mínima e aumenta gradualmente a dose.
Opcional
As intervencións cirúrxicas, lesións e enfermidades infecciosas poden requirir a interrupción temporal do fármaco e a transición á terapia con insulina.
É necesario seguir estrictamente unha dieta cun baixo contido en hidratos de carbono "rápidos".
O efecto da droga ten un efecto dependente da dose: canto maior sexa a dose, menos hidratos de carbono absorben.
Quizais unha combinación con outras drogas para reducir o azucre. Cómpre lembrar que a acarbosa potencia o efecto doutras drogas que reducen o azucre.