Tratamento de aterosclerose obliterans das extremidades inferiores
Institución educativa orzamentaria do Estado
formación profesional superior
"Academia Médica do Estado Tver"
Ministerio de Sanidade e Desenvolvemento Social
Departamento de Enfermidades Cirúrxicas
Desenvolvemento metodolóxico para a práctica clínica da disciplina
para estudantes da facultade de pediatría
TEMA: Aterosclerose obliterana
Compilado por MD N.A. Sergeev
Revisor: Xefe do Departamento de Cirurxía Xeral, o profesor E. M. Mokhov
Directrices aprobadas por CCMS
FINALIDADE: estudar a clasificación e o cadro clínico da aterosclerose obliterante, dominar os métodos de diagnóstico clínico, adquirir habilidades para avaliar métodos radiolóxicos para examinar as arterias das extremidades inferiores e tamén elaborar un plan de tratamento para pacientes con aterosclerose oblitante.
Aterosclerose Arterias das extremidades inferiores. Insuficiencia arterial crónica. Gangrena Probas funcionais. Arteriografía. Ecografía Doppler e dixitalización dúplex. Cirurxía endovascular. Cirurxía plástica. Amputación
PLAN DE ESTUDIOS TEMÁTICOS
Etioloxía. Clasificación O cadro clínico. Diagnósticos Diagnóstico diferencial. Tratamento. Complicacións Previsión
DECLARACIÓN DE MATERIAL DE FORMACIÓN
As enfermidades máis comúns que provocan un estreitamento gradual e unha oclusión completa do lumen da aorta e as principais arterias son aterosclerose obliterans, tromboangiitis obliterans e aortoarterite inespecífica. A pesar da diferente natureza destas enfermidades, todas elas maniféstanse pola síndrome de isquemia crónica de extremidades ou órganos internos.
A frecuencia desta patoloxía varía desde o 2,2% na poboación xeral ata o 17% no grupo de idade de 55 a 70 anos.
As principais características da patoloxía.
A aterosclerose obliterans é unha enfermidade crónica, que está baseada en cambios dexenerativos sistémicos na parede vascular coa formación de ateromas na capa subintimal coa súa evolución posterior.
Os factores de risco da aterosclerose son a hipertensión arterial, a diabetes mellitus, o tabaquismo, o trastorno do metabolismo lipídico, o alto contido en fibrinóxeno, o aumento da homocisteína no plasma, a hipodinamia e a mala alimentación.
Convencionalmente, a secuencia de trastornos patoxenéticos pódese describir nas seguintes etapas. Dislipidemia co desenvolvemento de microtrombose, aparición de manchas de graxa e xelatina. Entón desenvólvese a esclerose (proliferación de células do tecido conxuntivo). O ateroma fórmase a partir de manchas de graxa, acumulacións de colesterol, albúmina, globulinas e fibrina (as placas ateroscleróticas normalmente ocorren en arterias grandes e medias, a miúdo na zona de bifurcacións). E, finalmente, ocorre nela ulceración de ateroma ou hemorraxia, fórmase un coágulo local de sangue, o que conduce á obliteración da arteria. A oclusión trombótica común leva a unha obstrución arterial aguda.
A aterosclerose é unha enfermidade sistémica que afecta ás arterias dunha gran variedade de rexións vasculares. Para a práctica clínica, este proceso patolóxico, que se produce nas arterias coronarias (manifestadas por signos de enfermidade coronaria), as arterias carótidas (a principal causa de accidentes cerebrovasculares isquémicos), as aortas abdominais e as arterias das extremidades inferiores (causan isquemia crónica das extremidades inferiores e potencialmente a súa gangrena). Un médico de calquera especialidade debe ser consciente de que todas estas enfermidades son enlaces dunha cadea, un proceso patolóxico que ten diferentes manifestacións que se producen en paralelo ou co dominio dunha delas. Neste capítulo, a aterosclerose obliterana considérase como a causa da insuficiencia arterial crónica das extremidades inferiores.
segmento aórtico-ilíaco - síndrome de Lerish,
dano multifocal - arterias das extremidades, cerebro, órganos internos.
Fases da insuficiencia arterial crónica das extremidades inferiores (segundo Fontaine-Pokrovsky):
o primeiro é unha distancia de claudicación intermitente inestable, superior a 1000 m,
o segundo é a distancia da claudicación intermitente limitante:
- A - de 200 a 1000 m,
- B - de 25 a 200 m,
terceiro - o paciente pode dar varios pasos, dor en repouso,
o cuarto: trastornos tróficos (úlceras, necrose, gangrena).
A terceira e cuarta etapas normalmente combínanse baixo o nome xeral de "isquemia crítica".
As enfermidades obrigatorias da aorta abdominal e as arterias das extremidades inferiores maniféstanse por síndrome de insuficiencia arterial crónica. Nas primeiras etapas son características as queixas de aumento da sensibilidade ás baixas temperaturas, sensación de entumecimiento, parestesia e cansazo da extremidade afectada. O patognomónico deste síndrome é un síntoma de claudicación intermitente. Consiste na aparición ao camiñar dores bastante afiadas sentidas nun determinado grupo de músculos das extremidades inferiores e obrigar ao paciente a deixar de moverse. Isto débese a un fluxo sanguíneo arterial insuficiente para satisfacer as necesidades metabólicas dos músculos durante o exercicio. Despois dun breve descanso, a dor cesa e o paciente pode volver a percorrer certa distancia. A distancia percorrida antes da aparición da dor nas extremidades repítese.
Cómpre salientar que aproximadamente a metade dos pacientes con cambios hemodinámicos suficientes para o desenvolvemento de claudicación intermitente non se queixan independientemente deste síntoma. Existen varias razóns para este fenómeno. En primeiro lugar, os pacientes envellecidos perciben a dificultade crecente de camiñar como unha condición normal para a súa idade, o que obriga ao médico a recoller queixas activamente. En segundo lugar, isto débese ao sedentarismo de tales pacientes. En terceiro lugar, este feito explícase polas amplas posibilidades da circulación colateral para a compensación relativa do fluxo sanguíneo sen provocar síntomas isquémicos.
Cando o fluxo sanguíneo faise insuficiente para satisfacer as necesidades metabólicas dos tecidos das extremidades en ausencia de movementos, a dor aparece en repouso. Normalmente faise sentir nos dedos e no pé. Moitas veces a dor aparece pola noite. En posición horizontal, pérdese o compoñente de presión hidrostática debido á gravidade da columna de sangue entre o corazón e a zona de estreitamento do vaso. A diminución asociada da presión sanguínea rexional pode provocar unha diminución do fluxo sanguíneo pola sección estenótica do vaso ata un limiar crítico, tras o que se produce unha síndrome da dor. Leva ao espertar do paciente. A dor no repouso é un síntoma formidable, un prexuízo do desenvolvemento da gangrena da extremidade.
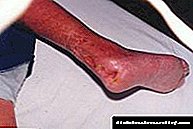
Os trastornos tróficos do membro distal maniféstanse polo desenvolvemento de úlceras. As úlceras considéranse isquémicas se se producen nun contexto de lesións estenóticas oclusais das arterias e non son tratables durante 6 semanas. Atópanse máis a miúdo na superficie plantar do pé ou entre os dedos, os dedos tamén poden sufrir necrose enteiramente. Isto ocorre como resultado dunha lesión na pel, incluso menor. Na extremidade isquémica, o máis pequeno dano non é susceptible de tratamento local e moitas veces progresa. A última etapa da insuficiencia arterial maniféstase pola necrose da pel e pola gangrena. Unirse a unha infección secundaria pode levar ao desenvolvemento de gangrena húmida e converterse nunha fonte de sepsis.
A oclusión da bifurcación da aorta e as arterias ilíacas (síndrome de Lerish) caracterízase polas seguintes manifestacións:
Claudicación intermitente "alta" (a dor ao camiñar ocorre tanto nos músculos do becerro, como nas nádegas e nas costas das coxas),
síntomas de insuficiencia arterial dos músculos do chan pélvico (incontinencia gasosa),
redución simétrica ou ausencia de pulsacións das arterias femorais.
A oclusión das arterias femoral e popliteal é máis común. Cunha lesión illada da arteria femoral superficial, o cadro clínico é escaso, xa que a conservación do fluxo sanguíneo a través da arteria femoral profunda a través de anastomoses coa arteria popliteal compensa suficientemente a circulación sanguínea nas extremidades distantes. Cando esta lesión se combina coa oclusión das arterias aorta ou ilíaca, o cadro clínico é máis pronunciado: desde a dor nos músculos do becerro ao camiñar por distancias curtas ata a aparición de focos necróticos.
No proceso de diagnóstico da insuficiencia arterial crónica, é necesario identificar a localización da estenose ou oclusión, establecer a súa causa, valorar o estadio da enfermidade, a gravidade da patoloxía concomitante e o grao de dano noutras piscinas vasculares.
Ao recoller unha anamnesis, é importante determinar a natureza do curso da enfermidade (curso monótono prolongado ou alternar períodos de remisión e exacerbación).
Ao examinar a extremidade afectada, a hipotrofia muscular, a palidez da pel, o adelgazamento atrófico da pel, a perda de cabelo nas pernas, a hipertrofia e a capa das placas das uñas, a hiperqueratose. Cando a palpación das extremidades presta atención a unha diminución da temperatura da pel, a presenza ou ausencia de pulsacións das arterias femorais e popliteas, así como das arterias do pé. Para detectar a estenose é necesaria unha auscultación da aorta abdominal e da arteria femoral común. A presenza de murmurio sistólico indica unha lesión estenótica do vaso correspondente. Ademais de examinar todas as extremidades, tanto inferiores como superiores (e non só as afectadas), débese descubrir a presenza de trastornos do fluxo sanguíneo noutras rexións vasculares. En particular, ao examinar a pacientes con aterosclerose obliterante, é necesaria a auscultación das arterias carótidas.
Métodos instrumentais de diagnóstico.
En primeiro lugar, o paciente debe realizar un estudo de Doppler por ultrasóns. Este é o método de diagnóstico máis sinxelo e accesible, que permite unha valoración obxectiva do estado funcional da circulación sanguínea periférica mediante indicadores de presión sistólica rexional. Unha idea xeral do estado da hemodinámica periférica das extremidades inferiores vén dada pola definición do índice nocello-braquial. O índice calcúlase como a relación da presión sistólica arterial máxima nunha das arterias tibiales con este indicador da arteria braquial. Normalmente, os seus valores superan a 1,0. Unha diminución do valor do índice é un indicador do proceso de estenose ou oclusiva nas arterias. Unha diminución deste indicador por baixo de 0,3 reflicte un estado crítico da circulación sanguínea na extremidade afectada.
A determinación do índice nocello-braquial, non só en repouso, senón tamén en combinación coa proba de rodadura, permítenos avaliar o estado do fluxo sanguíneo colateral e as capacidades circulatorias compensatorias da extremidade. Camiñar sobre unha banda de correr provoca un fluxo de sangue fisioloxicamente necesario para os músculos das extremidades inferiores. Se o fluxo sanguíneo está limitado pola estenosis proximal, a presión nas seccións distais cae. Esta proba permite aclarar a etapa da enfermidade e distinguir entre pacientes con claudicación intermitente próximos á isquemia crítica.
O máis prometedor é a dixitalización por dúplex por ultrasóns. Os escáneres de ultrasóns modernos son capaces de amosar en tempo real a estrutura ultrasónica do vaso e a análise do detectado na dirección do fluxo sanguíneo detectado no lumen do buque. Isto fai posible visualizar oclusións e estenoses, zonas de fluxo sanguíneo turbulento causadas por danos na parede vascular, identificar áreas de perturbación do fluxo sanguíneo na zona de estenoses hemodinamicamente significativas. Ademais da extremidade afectada, en pacientes con aterosclerose obliterante, deben examinarse as arterias carótidas.
Para o exame de pacientes con isquemia crítica, úsase unha medición percutánea da tensión ao osíxeno para avaliar a viabilidade dos tecidos e prever a curación de úlceras tróficas.
A última fase do exame é a angiografía. Usando este método, podes visualizar toda a árbore vascular desde a aorta ata o pé. É recomendable sacar fotos en dúas proxeccións (directa e lateral).
Síntomas anxiográficos da aterosclerose: estreitamento desigual das principais arterias, contorno "coronario" das arterias, obstrución segmentaria das arterias, calcificación das arterias, grandes vasos colaterais, rectos, ben desenvolvidos. Nalgúns casos, a arteriografía coronaria realízase para seleccionar as tácticas de tratamento cirúrxico adecuadas.
Se a angiografía preoperatoria non proporcionou información suficiente, realízase un estudo angiográfico intraoperatorio se é necesario despois da revisión vascular directa.
Como métodos adicionais de diagnóstico instrumental, úsanse electrocardiografía e ergometría en bicicleta.
Na maioría das veces é preciso diferenciar entre si as tres principais causas de insuficiencia arterial crónica das extremidades inferiores (aterosclerose obliterans, tromboangiite obliterans, aortoarterite inespecífica).
Sinais clínicos de aterosclerose oblitante:
O continxente de pacientes é homes maiores de 40 anos.
Localización da lesión - aorta abdominal, arterias: carótida, coronaria,
visceral, femoral e popliteal.
Unha historia de fumar, enfermidades coronarias.
Claudicación intermitente - si.
Diagnósticos de laboratorio - trastornos do metabolismo lipídico.
O curso da enfermidade está progresando lentamente.
Os obxectivos do tratamento son diminuír o proceso patolóxico, eliminar a dor, restaurar a capacidade de traballo, evitar a perda de extremidades e a discapacidade do paciente.
As tácticas terapéuticas dependen do estadio de insuficiencia arterial crónica.
Fases I e IIA: só se indica un tratamento conservador.
IIB, estadio III - tratamento cirúrxico (cirurxía reconstructiva).
Fase IV: tratamento cirúrxico (cirurxía reconstructiva en combinación con necrectomía ou pequena amputación). Se é imposible revascularizar pacientes con isquemia crítica, realízase amputación do membro.
O tratamento conservador é necesario para todos os pacientes, independentemente do estadio da enfermidade, debe ser continuo e de por vida. O tratamento inclúe ambulatorios, hospitalización e estadios de spa. As primeiras recomendacións para os pacientes con claudicación intermitente inclúen a paralización completa do tabaquismo, o control do peso corporal, un programa de exercicios regular que duran polo menos 1 hora ao día (camiñando ata dor, descanso, e logo continúando camiñando). O cumprimento destas recomendacións leva a miúdo a duplicar ou incluso aumentar a distancia percorrida. O tratamento de drogas inclúe os seguintes elementos.
Medios que melloran as propiedades reolóxicas do sangue e axentes antiplaquetarios (dextras de baixo peso molecular, aspirina, dipiridamol, varios derivados da pentoxifilina, ticlopedina, clopidogred).
Tratamento da dislipoproteinemia con aterosclerose - dieta, terapia de redución de lípidos (pravastina, lovastina, simvastina, clofibrato, ácido nicotínico).
Medios que activan os procesos metabólicos nos tecidos do membro afectado (solcoseryl, actovegin, tanakan, vitaminas).
Preparativos da prostaglandina E1 (vazaprostan, alprostan).
Tratamento fisioterapéutico (diatermia da rexión lumbar, correntes diadinámicas, campos magnéticos).
Tratamento sanitario (sulfuro de hidróxeno, radón, narzan, coníferas, baños de períxeno e oxíxeno, aplicacións de barro para a rexión lumbar, exercicios de fisioterapia).
O tratamento cirúrxico inclúe intervencións endovasculares, cirurxía reconstructiva aberta e amputacións das extremidades.
Na actualidade úsanse amplamente as arterias con estenosed (oclusas) pedregosas e angioplastia con globo. A técnica consiste na inxección percutánea de punteo dun catéter de Grünzig por un globo de dobre lume na arteria afectada e inflar o globo dentro do lumen da arteria afectada. Isto leva a un aumento do lumen ao romper o íntimo, presionar a placa aterosclerótica e estirar a parede vascular. O método ten éxito en estenosis e incluso con oclusións de ata 10 cm de longo.O stenting intraluminal adicional mellora os resultados da angioplastia do globo e reduce o risco de desenvolver estenosis repetida da zona dilatada.
A endarterectomía úsase para as lesións localizadas da arteria femoral. Tras a eliminación da área alterada ateroscleróticamente da intima e a restauración do fluxo sanguíneo, a plastia vascular lateral realízase mediante un parche autovenoso.
Este é o tipo máis común de restauración quirúrgica directa do fluxo sanguíneo principal aplicando unha solución artificial usando diversos materiais (próteses autóxena, sintética). Para intervencións por encima do pliego inguinal, normalmente úsase un enxerto sintético para este propósito.
Se a intervención se realiza en arterias por baixo do pliego inguinal, prefírese prender o enxerto con axuda dunha autovena, que proporciona un mellor prognóstico a longo prazo.
Existen dúas técnicas alternativas para a cirurxía de bypass autóxena: a vea inversa ou a vea in situ. A primeira técnica implica a asignación dunha vea ao longo de toda a súa lonxitude, a súa reversión, é dicir, unha rotación de 180 ° para que as válvulas venosas non interfiran co fluxo sanguíneo arterial e se suture por encima e por baixo da zona de oclusión do vaso arterial. Na segunda técnica, a vea safena permanece no seu lugar, só os segmentos proximais e distais están mobilizados para a aplicación de anastomose. As válvulas venosas destrúense cun instrumento especial (valvulotoma) inserido a través do extremo do enxerto ou a través das súas pólas. Os fluxos de veas deben unirse para evitar a descarga de sangue arteriovenoso postoperatorio. As vantaxes desta técnica son a posibilidade de utilizar veas máis pequenas e unha mellor xeometría do shunt. Recoméndase empregar materiais sintéticos para reconstrucións nas extremidades inferiores só se non hai un autovene adecuado ou a esperanza de vida prevista do paciente non exceda de 2 anos.
Trátase dunha substitución do sitio da embarcación afectada cunha prótese artificial co transplante colocado na cama da arteria extintada. Esta operación raramente se usa debido á súa invasividade.
Métodos indirectos de revascularización.
Estes métodos inclúen o transplante dun gran omento na perna inferior (pode ser libre ou no pedículo vascular) coa esperanza de que se forme un novo leito colateral.
A operación máis común no estadio IV da enfermidade é a amputación dunha extremidade. Neste caso, o nivel óptimo de amputación é seleccionado tendo en conta a zona de abastecemento de sangue adecuado e os límites dos trastornos isquémicos.
As operacións realízanse normalmente baixo anestesia xeral ou rexional. Moitos cirurxiáns e anestesistas prefiren o bloqueo epidural, xa que este método permite unha efectiva analxesia cun mínimo risco cardiovascular. A prolongación (durante varios días) da introdución de anestésicos a través dun catéter instalado no espazo epidural, no período postoperatorio proporciona unha analxésia efectiva e unha vasodilatación distal.
Despois da cirurxía, os pacientes están inhabilitados durante 1-3 meses. Os cursos de tratamento conservador deben realizarse polo menos 2 veces ao ano.
As complicacións purulentas da ferida desenvólvense nun 1-2% dos pacientes sometidos a cirurxía de bypass arterial. A frecuencia da trombose postoperatoria precoz durante as reconstrucións do segmento aorto-ilíaco non é superior ao 3% e a femoral-popliteal - o 8%.
A mortalidade tras a cirurxía vascular electiva non supera o 3%.
En pacientes na primeira etapa de insuficiencia arterial crónica, con só tratamento conservador, no 75% dos casos, os trastornos isquémicos non progresan. A frecuencia de amputacións de ata 8 anos é inferior ao 7%.
Os resultados das operacións reconstructivas dependen en gran medida da zona (nivel) de intervención. Despois das operacións reconstructivas no segmento aórtico-ilíaco, a patencia de próteses sintéticas de ata 10 anos chega ao 80-90%. Dous anos despois da angioplastia do globo, o 85% das arterias ilíacas que están a ser intervidas e o 50% da femoral permanecen transitables.
A causa máis común de mortalidade en pacientes con insuficiencia arterial crónica das extremidades inferiores é a progresión de lesións ateroscleróticas doutras piscinas vasculares e as complicacións que o acompañan. O risco de morte por enfermidade coronaria chega aproximadamente ao 60% de todas as mortes neste grupo de pacientes. A mortalidade por ictus isquémicos é do 10-15%. Outras causas vasculares, como o infarto visceral e a rotura do aneurisma aórtico, son mortais no 10% dos casos.
PROBAS EN FORMA DE PROBA PARA CADA PARTE DO TEMA
Un paciente de 45 anos ten dor no membro inferior esquerdo ao camiñar durante 7 anos. Recentemente, pode pasar 60-70 m sen parar.A pel do pé esquerdo e da perna inferior é pálida, fresca ao tacto. Movementos activos de cheo. A pulsación da arteria femoral baixo o pliego inguinal é distinta, distal, non determinada. Realizouse arteriografía e comprobouse que, a partir do terzo medio da coxa, a cama arterial non contrasta.
Cal é o teu diagnóstico?
Canta cantidade de cirurxía está indicada ao paciente?
O paciente ten un cadro clínico e angiográfico da oclusión aterosclerótica da arteria femoral esquerda.
Para resolver a cuestión do volume de cirurxía, necesítase información adicional sobre o estado da cama vascular distal.
Un paciente de 54 anos de 5 anos viuse preocupado pola dor no pé esquerdo e na perna inferior ao camiñar. Recentemente, pode pasar 40-50 m sen parar.A condición xeral do paciente é satisfactoria. Pulso - 72 por minuto, rítmico. OLEIRO - 150/90 mm Hg A pel do pé esquerdo e da perna inferior son pálidas, frescas ao tacto, movementos activos no pleno, a pulsación das arterias non se determina por toda a extremidade. A pulsación das arterias femorais e popliteas dereita, así como as arterias do pé, está debilitada. Realizouse aortografía, mentres que se comprobou que o axente de contraste non entra na arteria ilíaca esquerda.
Cal é o teu diagnóstico?
Cal é a táctica do tratamento?
O paciente ten oclusión aterosclerótica da arteria ilíaca esquerda.
A mellor opción de tratamento é a derivación aorto-femoral enxertada cunha aloprótese.
Un paciente de 42 anos de 6 anos notou dor nas dúas extremidades inferiores ao camiñar. Recentemente comezaron a aparecer dores nos músculos da perna e da coxa co paso de cada 150-200 m. Xunto a isto, o paciente comezou a notar unha diminución da potencia sexual.
A condición xeral é satisfactoria. A pel de ambas as extremidades inferiores é pálida, fría ao tacto, con movementos activos no seu completo. Non se detecta pulsación arterial ao longo das dúas extremidades inferiores. Aortografía realizouse no paciente, mentres se revelou que o axente de contraste non entra na arteria ilíaca común esquerda, as arteriaas ilíacas internas non contrastan.
Cal é a táctica do tratamento?
O paciente ten unha imaxe clínica e angiográfica do síndrome de Lerish. Diminución da potencia sexual debido á oclusión das arterias ilíacas internas.
A mellor opción de tratamento é a injección de derivación aorto-femoral bifurcada cunha aloprótese.
CONTROL DE PROBA DE TODO O MATERIAL DO TEMA
1. O MELLOR MÉTODO PARA TRATAR ANEURISMOS AÓTRICOS É:
a) homotransplante (alotransplante)
b) heterotransplante (xenotransplante)
c) transplante autovenoso
d) excisión con anastomose de punta a punta
e) substitución da zona afectada da aorta por prótese sintética
2. Aneurismas ateroscleróticos con máis frecuencia
a) a arteria popliteal
b) arteria radial
c) arteria femoral
d) arteria braquial
d) a parte distal da aorta abdominal
3. ARTERIO-Fístula venosa fórmase con máis frecuencia.
Información xeral sobre a enfermidade
A aterosclerose obliterans refírese a enfermidades sistémicas e crónicas que se acompañan de danos nas arterias da perna inferior, da coxa, do pé, problemas circulatorios, estenosis e oclusión das arterias das extremidades inferiores.

O desenvolvemento de OASNK prodúcese en varias etapas. No pólipo comeza a acumulación de compostos proteicos e lípidos nos músculos, deformación das membranas intercelulares e formación de coágulos brandos. Ao mesmo tempo, empeora a produción de coláxeno polas células. Na segunda etapa aparecen tecidos conectivos grosos e logo aparecen células escumosas. Na seguinte etapa fórmanse placas fibrosas. O proceso ateromatoso remata coa formación dunha complicada placa aterosclerótica. Nesta fase, a hemorraxia prodúcese no interior da placa e a súa superficie está cuberta de úlceras, fisuras e bágoas. A última etapa do desenvolvemento da enfermidade caracterízase pola aparición de placas de calcio e placa dura. Como resultado, as paredes das arterias fanse quebradizas e vulnerables.
Síntomas e factores de risco
Normalmente, a aterosclerose no aire non se manifesta durante un tempo suficientemente longo. Os primeiros síntomas da enfermidade son adormecemento e sensación de frialdade nos pés, picaduras de oca, leve sensación de ardor e alta sensibilidade á conxelación. A trombose ou embolia como primeiro síntoma é rara.

O desenvolvemento da aterosclerose oblitante pode ser recoñecido por síntomas como:
- Claudicación intermitente
- Adormecidas as pernas incluso en repouso
- Baixa temperatura do membro afectado,
- Decoloración da pel,
- Un pulso débil ou a súa ausencia na cavidade popliteal e na coxa,
- Redución do músculo e do tecido adiposo na extremidade afectada,
- Alopecia do membro afectado
- A aparición de úlceras tróficas,
- Gangrena
As principais causas da aterosclerose oblitante son:
- Idade, xénero e predisposición xenética
- Falta de exercicio,
- Malnutrición
- Mala ecoloxía
- Clima psicolóxico incómodo, estrés frecuente, depresión,
- Violación do metabolismo das graxas (aumento do colesterol no sangue, menor HDL),
- Hipertensión, enfermidade pulmonar, enfermidade renal, enfermidade coronaria,
- Exceso de peso
- Diabetes mellitus, hiperglicemia, hipotiroidismo e tuberculose,
- Procesos inflamatorios crónicos.

O grupo de risco inclúe persoas que consumen alcohol e tabaco durante moito tempo e en grandes cantidades. A nicotina non afecta directamente a cantidade de colesterol, pero leva a estenosis vascular. As grandes e frecuentes doses de alcol fan que os barcos sexan fráxiles e vulnerables aos depósitos de graxa.
O primeiro e principal síntoma da OASNA é a claudicación intermitente. Esta condición, acompañada de graves dores musculares ao camiñar, obrigando a parar a descansar.
A clasificación de 4 etapas da aterosclerose obliteraria divídese segundo os seguintes criterios:
- A dor prodúcese ao camiñar a unha distancia de máis dun quilómetro e con gran esforzo físico,
- Sen dor, pode camiñar ata 1 km,
- A dor ocorre ao pasar ata 250 m,
- A dor maniféstase incluso en repouso e no sono.
Na última etapa, a aparición de trastornos tróficos, a aparición de necrose, gangrena dos dedos ou todo o nocello.

A aterosclerose das extremidades inferiores ten 3 formas, que presentan diferentes graos de severidade, área de morfoloxía e síntomas. A forma aguda vai acompañada de rápido desenvolvemento, bloqueo rápido dos vasos sanguíneos e trofismo tisular prexudicado. A gangrena desenvólvese durante os primeiros anos despois do diagnóstico. A forma subaguda caracterízase por un curso estable con exacerbacións estacionais. A OASNA crónica está acompañada só de trastornos tróficos, que se desenvolven nun contexto de tratamento inadecuado.
Aterosclerose dos vasos das pernas: aparición, tratamento, prognóstico

Durante moitos anos loitando sen éxito con CHOLESTEROL?
Xefe do Instituto: "Sorprenderás o fácil que é baixar o colesterol simplemente tomándoo todos os días.
A aterosclerose dos vasos das extremidades inferiores é unha das enfermidades máis graves e perigosas das arterias das pernas. Caracterízase por que, debido ao bloqueo dos vasos sanguíneos por placas ateroscleróticas ou coágulos sanguíneos, prodúcese unha cesación parcial ou completa do fluxo sanguíneo nas extremidades inferiores.
 Con aterosclerose, prodúcese estreitamento (estenosis) ou peche completo (oclusión) do lumen dos vasos que entregan sangue ás extremidades inferiores, o que impide o fluxo normal de sangue aos tecidos. Con estenosis arterial superior ao 70%, os indicadores de velocidade e a natureza do fluxo sanguíneo cambian significativamente, prodúcese insuficiente subministro de sangue ás células e tecidos con osíxeno e nutrientes e deixan de funcionar normalmente.
Con aterosclerose, prodúcese estreitamento (estenosis) ou peche completo (oclusión) do lumen dos vasos que entregan sangue ás extremidades inferiores, o que impide o fluxo normal de sangue aos tecidos. Con estenosis arterial superior ao 70%, os indicadores de velocidade e a natureza do fluxo sanguíneo cambian significativamente, prodúcese insuficiente subministro de sangue ás células e tecidos con osíxeno e nutrientes e deixan de funcionar normalmente.
O dano nas arterias leva dor nas pernas. No caso da progresión da enfermidade, así como cun tratamento insuficiente ou incorrecto, poden aparecer úlceras tróficas ou incluso necrose das extremidades (gangrena). Afortunadamente, isto ocorre bastante raramente.
A arteriosclerose obliterana das arterias das extremidades inferiores é unha enfermidade moi común dos vasos sanguíneos das pernas. O maior número de casos detéctase no grupo de idade maior de 60 anos - 5-7%, 50-60 anos de idade - 2-3%, 40-50 anos - 1%. Pero a aterosclerose tamén se pode diagnosticar a xente máis nova: nun 0,3% reciben enfermos de 30-40 anos. Cabe destacar que os homes padecen aterosclerose 8 veces máis veces que as mulleres.
Feito: Os homes fumadores maiores de 50 anos teñen o maior risco de contraer aterosclerose obliteranea.
As principais causas da aterosclerose
A principal causa da aterosclerose é fumar. A nicotina contida no tabaco fai que as arterias se espasmos, impedindo que o sangue se move polos vasos e aumente o risco de coágulos de sangue neles.
Factores adicionais que provocan aterosclerose das arterias das extremidades inferiores e provocan un inicio precoz e un curso grave da enfermidade:
- elevado colesterol con consumo frecuente de alimentos ricos en graxas animais,
- hipertensión arterial
- sobrepeso
- predisposición hereditaria
- diabetes mellitus
- a falta de actividade física suficiente,
- estres frecuentes.
Síntomas de aterosclerose dos vasos das pernas
O principal síntoma ao que debes prestar atención é a dor nas pernas. Na maioría das veces, a dor ocorre ao camiñar polos músculos do becerro e da coxa. Ao moverse nos músculos das extremidades inferiores, aumenta a necesidade de sangue arterial, que proporciona osíxeno aos tecidos. As arterias estreitas durante o esforzo físico non poden satisfacer plenamente a necesidade do tecido de sangue arterial, polo que comeza a fame de osíxeno e maniféstase en forma de dor intensa. Ao comezo da enfermidade, a dor pasa bastante rápido cando cesa a actividade física, pero logo volve ao moverse. Existe a chamada síndrome de claudicación intermitente, que é un dos principais signos clínicos de aterosclerose obliterans das arterias das extremidades inferiores. A dor nos músculos das cadeiras chámase dores do tipo de claudicación intermitente alta, e a dor nos becerros das pernas chámase dor do tipo de claudicación intermitente baixa.
Na vellez, esta dor confúndese facilmente coa dor nas articulacións inherentes á artrose e outras enfermidades articulares. A artrose non se caracteriza pola dor muscular, é dicir, a dor articular, que ten a maior intensidade ao comezo do movemento, e logo se debilita algo cando o paciente "anda por aí".
Ademais da dor nos músculos das pernas ao camiñar, a aterosclerose obliterans das arterias das extremidades inferiores pode causar os seguintes síntomas en pacientes (un deles ou varios):
- Frialdade e entumecemento nos pés, agravados subindo escaleiras, camiñando ou outras cargas.
- As diferenzas de temperatura entre as extremidades inferiores (a perna afectada pola aterosclerose dos vasos normalmente é un pouco máis fría que unha sa).
- Dor nas pernas en ausencia de esforzo físico.
- As feridas ou feridas non curativas aparecen no pé ou no terzo inferior da perna.
- Áreas escurecidas fórmanse nos dedos dos pés e dos pés.
- Outro síntoma da aterosclerose pode ser a desaparición do pulso nas arterias das extremidades inferiores - detrás do nocello interno, na fosa popliteal, na coxa.
Fases da enfermidade
Segundo a clasificación existente de insuficiencia arterial dos vasos das pernas, os síntomas anteriores pódense dividir en 4 etapas do desenvolvemento da enfermidade.
- Etapa I: dor nas pernas, que aparecen só despois de moita actividade física, como camiñar a longas distancias.
- IIa etapa: dor ao camiñar por distancias relativamente curtas (250-1000 m).
- IIb estadio: a distancia de camiños sen dor diminúe ata os 502 m.
- Etapa III (isquemia crítica): a dor nas pernas aparece ao camiñar a unha distancia inferior a 50 m. Neste momento, a dor nos músculos das extremidades inferiores pode comezar incluso se o paciente está en repouso, isto maniféstase especialmente pola noite. Para aliviar a dor, os pacientes normalmente baixan as pernas da cama.
- IV estadio - nesta fase a aparición de úlceras tróficas. Por regra xeral, aparecen áreas de ennegrimento da pel (necrose) nos dedos ou áreas calcaneas. No futuro, isto pode levar á gangrena.
Para non levar a aterosclerose oblitante ao estadio extremo, é importante diagnosticala a tempo e realizar tratamentos nunha institución médica.
Tratamento da aterosclerose das arterias das extremidades inferiores
Esta enfermidade require un réxime de tratamento individualizado para cada paciente. O tratamento da aterosclerose dos vasos das extremidades inferiores depende do estadio da enfermidade, da súa duración, do nivel de danos nas arterias sanguíneas. Ademais, no diagnóstico e clínica preparación tamén ten en conta a presenza de enfermidades concomitantes paciente.

Se se detecta aterosclerose oblitante na fase inicial, pode ser suficiente eliminar factores de risco para mellorar a condición. Neste caso, axuda:
- Deixar de fumar obrigatoriamente e outros malos hábitos.
- Seguindo unha dieta baixa en graxas animais e redución do colesterol no sangue.
- Se sobrepeso ou obesidade - corrección de peso.
- Manter a presión arterial normal a un nivel non superior a 140/90 mm RT. Art.
- Actividade física regular (andar, piscina, exercicio en bicicleta, etc.).
- Para pacientes con diabete - control de glicosa no sangue.
En caso de aterosclerose vascular, están prohibidos os seguintes produtos: manteiga, margarina, lardo, margarina, carne graxa, salchichas, pastas, frixidos, produtos lácteos con alto contido en graxa, patacas fritas, xeado, maionesa, pastelería.
Importante: Un estilo de vida sedentario fai que os vasos sexan menos elásticos e acelera a progresión da enfermidade.
Noutras etapas, úsanse os seguintes métodos para tratar a aterosclerose dos vasos das extremidades inferiores:
- Conservador
- Endovascular (mínimamente invasivo),
- Operacional.
Tratamento conservador
Pódese usar tamén na fase inicial da enfermidade, así como nos casos en que a condición do paciente non permite o uso doutros métodos (con complicacións de patoloxía concomitante). O tratamento conservador implica o uso de medicamentos, fisioterapia e inclúe pneumopresoterapia, senda dosificada e terapia de exercicio.
Os nosos lectores usaron con éxito Aterol para baixar o colesterol. Vendo a popularidade deste produto, decidimos ofrecelo á súa atención.
Por desgraza, non hai medicamentos que restablezan completamente a circulación sanguínea normal nunha arteria obstruída e curen a aterosclerose. O tratamento con drogas só pode proporcionar apoio e afectar aos pequenos vasos polos que pasa o sangue ao redor da sección bloqueada da arteria. O tratamento con fármacos está dirixido a expandir estas "solucións" e a compensar a falta de circulación sanguínea.

Para aliviar o espasmo dos pequenos vasos arteriais, diluír o sangue e protexer as paredes das arterias de máis danos, úsanse medicamentos especiais, algúns dos cales deben beber con cursos e outros deben tomarse constantemente.
Ademais dos medicamentos, os pacientes reciben pneumopresoterapia - masaxe dos tecidos brandos da perna coa axuda de equipos especiais. Ao alternar a baixa e alta presión nun puño desgastado nunha extremidades, as arterias periféricas amplíanse, o fluxo sanguíneo cara á pel, os músculos e o tecido subcutáneo aumentan e os vasos sanguíneos son estimulados.
Tratamento endovascular
Os métodos de tratamento máis comúns para a aterosclerose dos vasos das pernas son métodos endovasculares: stenting de arterias, dilatación de globos, anxioplastia. Permiten restaurar a circulación sanguínea normal polo vaso sen intervención cirúrxica.
Tales procedementos realízanse en raios X, con equipos especiais. Ao final, aplícase un apósito a presión na perna e debe permanecer na cama durante 12-18 horas.
Tratamento cirúrxico
Se as seccións obstruidas das arterias nas pernas son demasiado longas para o uso de métodos endovasculares, un dos seguintes procedementos cirúrxicos úsase para restaurar a circulación sanguínea nas pernas:
- Prótesis dun sitio de arteria cun barco artificial (aloprótese),
- Cirurxía de bypass: restauración do fluxo sanguíneo redirixindo o fluxo sanguíneo a través dun vaso artificial (shunt). Como un shunt, pódese usar un segmento da vea safena do propio paciente,
- Trombendarterectomía: eliminación dunha placa aterosclerótica da arteria afectada.
Os métodos cirúrxicos pódense combinar ou complementar con outro tipo de operacións. Se a operación se realiza na fase IV da enfermidade, cando xa apareceron as zonas mortas, realízase a eliminación cirúrxica destas áreas e o peche das úlceras tróficas cunha solapa da pel.
Se a aterosclerose oblitante pasou ao estadio extremo, cando o paciente desenvolveu gangrena das extremidades inferiores e xa é imposible restaurar o fluxo sanguíneo, realízase a amputación das pernas. Ás veces isto convértese no único xeito de salvar a vida do paciente.
Como evitar a enfermidade?
A prevención da aterosclerose inclúe en primeiro lugar:
- Deixar de fumar
- Nutrición adecuada e dieta sen colesterol.
- Actividade física.
Trátase de tres baleas que reducirán o risco de aterosclerose dos vasos das extremidades inferiores. Non é necesario esgotarse con exercicios físicos, pode facer paseos diarios e facer ximnasia para as pernas. Ademais, unha acupressura especial e receitas de medicina tradicional axudan como profilácticas.
Lea máis sobre a prevención integral da aterosclerose aquí.
Características do curso e tratamento da aterosclerose en persoas maiores
A aterosclerose comeza a desenvolverse lentamente aos 30 anos e ás veces ocorre noutros máis novos. A enfermidade está asociada á deposición de placas ateroscleróticas nas paredes dos vasos sanguíneos. Eles crecen gradualmente e obstruír o lumen do buque. O fluxo sanguíneo empeora. Máis a miúdo, a aterosclerose nos anciáns ocorre despois dos 60 anos. Afecta a grandes arterias, aorta, vasos coronarios.
Factores de risco
A principal causa da aterosclerose é o alto contido de colesterol "malo" no sangue. Hai outras causas comúns da enfermidade:
- idade
- hipertensión
- diabetes mellitus
- falta de actividade física,
- predisposición xenética
- dieta desequilibrada
- obesidade.
 Os malos hábitos (fumar e consumo excesivo de alcol) poden levar á formación de placas ateroscleróticas. O que adoita contribuír a enfermidades coronarias, vertedura, infarto de miocardio. Fluxo de sangue nas extremidades, cerebro, vasos sanguíneos do corazón.
Os malos hábitos (fumar e consumo excesivo de alcol) poden levar á formación de placas ateroscleróticas. O que adoita contribuír a enfermidades coronarias, vertedura, infarto de miocardio. Fluxo de sangue nas extremidades, cerebro, vasos sanguíneos do corazón.
Arteriosclerose cerebral
Os síntomas iniciais da arteriosclerose cerebral adoitan producirse na vellez. Roto
subministración de sangue aos vasos craniais intracraneos e próximos que alimentan o cerebro. Hai cambios no sistema nervioso central. Pode producirse un ictus, aparecen anormalidades mentais.
O subministro de sangue ao cerebro pasa polas arterias carótidas e vertebrais. A derrota da aterosclerose destes vasos reduce significativamente a circulación sanguínea. Os síntomas e a súa aparente manifestación dependen da gravidade dos danos nos vasos intracraneos e extracraneos.
Na fase inicial de desenvolvemento poden aparecer
seguintes síntomas:
- concentración prexudicada,
- a memoria empeora
- quizais unha violación temporal do discurso, da visión,
- fatiga, capacidade de traballo reducida.
Estes síntomas son intermitentes, tratables, pasan por un determinado período de tempo por si mesmos.
A aterosclerose severa dos vasos cerebrais adoita levar a un ictus. Ten síntomas máis vivos:
- perda de sensibilidade, paresis, parálise difícil de tratar,
- afección ansiosa, psicopática,
- trastornos do sono
- frecuentes cambios de humor
- estados delirantes de dano, acoso, etc.
Moitas veces estes pacientes sospeitan de enfermidades mortais que non se detectan durante o exame.
 A terceira etapa da enfermidade cerebrovascular chámase demencia (demencia adquirida). Ten un nome simplificado: senilidade. Esta etapa caracterízase pola ruptura das funcións mentais debidas a un dano cerebral.
A terceira etapa da enfermidade cerebrovascular chámase demencia (demencia adquirida). Ten un nome simplificado: senilidade. Esta etapa caracterízase pola ruptura das funcións mentais debidas a un dano cerebral.
Con demencia vascular, memoria a curto e longo prazo, perturba o pensamento abstracto, hai dificultades para comunicarse coa xente que o rodea, cambios de personalidade.
Aterosclerose coronaria
Os síntomas da aterosclerose dos vasos cardíacos no período inicial da enfermidade practicamente non se manifestan. Con máis desenvolvemento, son similares aos síntomas da enfermidade isquémica:
Os nosos lectores usaron con éxito Aterol para baixar o colesterol. Vendo a popularidade deste produto, decidimos ofrecelo á súa atención.
- dores afiadas detrás do esternón, que se dan do lado do ombreiro esquerdo, cara atrás,
- a falta de respiración aparece incluso con un paseo tranquilo
- mareos, náuseas poden agravar a afección.
A circulación sanguínea inadecuada e a inanición de osíxeno dos vasos sanguíneos do corazón leva a que o paciente teña angina de pectorais, fibrilación auricular, mal funcionamento do músculo cardíaco. Isto pode levar a un infarto de miocardio.
Aterosclerose dos vasos das extremidades inferiores
Os danos aos vasos das extremidades inferiores con placas ateroscleróticas adoitan atoparse en pacientes anciáns. As características desta patoloxía son os seguintes signos:
- dor nas pernas mentres se move,
- "A claudicación intermitente" provoca unha sensación de aperte dos músculos do becerro durante o movemento,
- dor agravada mentres corre, subindo sobre unha superficie inclinada,
- aparece un estado de frío, adormecemento dos dedos dos pés, a pel ponse ao principio pálida,
- cando a enfermidade progresa, a cor da pel pode ter un ton azulado,
- aparece necrose, inchazo dos pés.
O perigo de aterosclerose, que afecta aos vasos das extremidades inferiores, é que a gangrena desenvólvese debido á necrose tisular, o que conduce á amputación.
Diagnósticos
Para determinar a aterosclerose realízase un diagnóstico instrumental e de laboratorio de arterias.
- A análise bioquímica mostra a cantidade de colesterol, triglicéridos, LDL e HDL no sangue.
- Dopplerografía, a exploración por ultrasóns avalía o grao de dano nas arterias por placas ateroscleróticas. Exéntranse aorta carótida, vertebral e subclaviana.
- Radiografía X (angiografía).
- Resonancia magnética.
- Exame de ecografía
 Despois dun exame completo de grandes embarcacións, recóllese un tratamento complexo.
Despois dun exame completo de grandes embarcacións, recóllese un tratamento complexo.
O tratamento conservador inclúe tales accións.
- Unha dieta anti-colesterol que reduce a cantidade de alimentos que teñen un contido de colesterol superior ao normal, vitamina D. O menú da dieta debería incluír: graxas vexetais, queixo de pouca graxa, peixe, cogomelos, brócoli, cereais.
- Exercicio terapéutico, camiñar.
- Medidas que reducen a irritabilidade, o estrés. Establécese un certo modo de traballo e descanso.
- Normalización da presión.
- Recomendacións para cambiar o estilo de vida. É importante deixar de fumar, alcohol.
O tratamento da aterosclerose vascular cunha medicación está dirixido a reducir a cantidade de colesterol "malo", aumentando as lipoproteínas de alta densidade:
- Para reducir lipoproteínas de baixa densidade, recoméndase lecitina en combinación con ácidos graxos omega-3,
- vitaminas do grupo C, PP e B,
- medicamentos do grupo estatina, entre estes inclúese a Lovastatina, a Simvastatina,
- fármacos do grupo dos fibratos - fenofibrato, ciprofibrato,
- ácido nicotínico.
Se se detecta un estado depresivo, trátanse con antidepresivos. A síndrome de ansiedade trátase con tranquilizantes.
Se durante estudos instrumentais se atopou un estreitamento do buque superior ao 70% ou o seu bloqueo completo, entón prescríbese tratamento cirúrxico. Realízase o stent da área afectada do buque.
Conclusión
Coa idade, as paredes dos vasos sanguíneos perden a súa elasticidade. Co paso dos anos, as placas ateroscleróticas que crecen restrinxen o vaso polo que flúe o sangue. O resultado pode ser a formación dun coágulo de sangue, que obstrue o vaso. Como resultado do bloqueo, aparece unha ameaza para a vida humana. As persoas maiores teñen máis frecuencia o risco de sufrir un ictus, un infarto de miocardio.
Causas e síntomas da aterosclerose
Para evitar as graves consecuencias da enfermidade, cómpre descubrir cal é o seu provocador.
En primeiro lugar, unha persoa pode excluír por si só o factor de aparición da enfermidade.
Entre os motivos hai factores biolóxicos clave na aparición da patoloxía.
Entre as razóns principais están:
- Abuso de alcol. O alcol en calquera cantidade ten un mal efecto sobre o corazón e os vasos sanguíneos, polo que o seu uso regular reduce a elasticidade das paredes das arterias e afecta tamén o músculo cardíaco.
- O tabaquismo pode afectar non só o desenvolvemento de tal patoloxía como a aterosclerose, senón tamén aumentar os factores de risco de enfermidades mortais non menos perigosas. Polo tanto, ao abandonar este mal hábito, unha persoa reduce a probabilidade de enfermidades cardíacas e vasos sanguíneos nun 80%.
- Comer cantidade excesiva de alimentos nocivos con alto contido de graxas animais.
- Adicción xenética. Se os familiares próximos dunha persoa padecían aterosclerose ou colesterol elevado no sangue, deberían someterse a un exame médico con máis frecuencia e excluír da vida posibles factores de risco.
- A presenza de exceso de peso vén acompañada doutras anormalidades que provocan aterosclerose ou complicacións concomitantes.
- A presenza dunha historia de hipertensión arterial, ou hipertensión arterial en calquera manifestación.
Polo menos un factor debe provocar un cambio nos hábitos e un exame regular nunha clínica de cardioloxía.
Na maioría das veces, para que se produza aterosclerose, necesitas polo menos varias razóns. Para que se poida proporcionar axuda en tempo e forma, debes saber que síntomas non se poden ignorar.
Aínda que a enfermidade pasa desapercibida, nas últimas etapas pode observar síntomas xerais:
- frecuentes dores de cabeza
- palpitacións cardíacas,
- coidado
- pesadez nas pernas
- mareos
- náuseas
- vómitos
- falta de respiración
- aumento da suor
- presión constante aumentada
- enfermidades coronarias
- dor no peito
Estes síntomas son comúns á maioría dos tipos de aterosclerose. Por exemplo, aterosclerose obliterante das extremidades inferiores caracterízase por dificultade para camiñar, gravidade. Moitas veces se infla unha extremidade, a pel cambia de cor. É difícil para unha persoa camiñar a longas distancias e, co paso do tempo, a distancia só diminúe. Isto está directamente relacionado coa proliferación de placas de colesterol e a aparición de enfermidade isquémica.
A aterosclerose obliterana pode desenvolverse en persoas a diferentes idades.
Recomendacións clínicas para aterosclerose
As recomendacións clínicas inclúen terapias sen drogas e drogas.
Cando se realiza terapia para a enfermidade, débese respectar estrictamente as recomendacións do médico que asiste.
Os métodos de tratamento non farmacéuticos inclúen: seguir unha dieta especial para o colesterol alto, aumentar a actividade física, normalizar o peso e desistir de malos hábitos.
Ao seguir unha dieta, o paciente debe cumprir estes principios:
- variedade na dieta
- o menú debería axudar a normalizar o peso do paciente,
- aumento do consumo de froitas e verduras frescas,
- rexeitamento da repostería, só se pode comer pan integral,
- aumento do número de produtos do peixe no menú
- engadindo ao menú diario Omega-3,
- a cantidade de graxa non debe superar o 30% da dieta total,
 Nalgúns casos, cómpre consultar cun especialista no campo da nutrición. Particularmente, obsérvase un deterioro do metabolismo lipídico en persoas con aumento do peso corporal. Por iso, a normalización do peso tamén se inclúe na terapia xeral, o que contribuirá ao metabolismo natural dos lípidos e á normalización do equilibrio das súas especies.
Nalgúns casos, cómpre consultar cun especialista no campo da nutrición. Particularmente, obsérvase un deterioro do metabolismo lipídico en persoas con aumento do peso corporal. Por iso, a normalización do peso tamén se inclúe na terapia xeral, o que contribuirá ao metabolismo natural dos lípidos e á normalización do equilibrio das súas especies.
A corrección do peso tamén é necesaria para evitar complicacións que poidan afectar o estado do sistema cardiovascular.
Este resultado pódese conseguir adheríndose a unha dieta especial, que se desenvolve tendo en conta as características individuais do corpo humano e o curso da enfermidade.
Para obter o resultado, precisa eliminar polo menos o 10% do peso orixinal. Ademais, todos os pacientes que padecen enfermidades das que padece o sistema vascular, precisan aumentar a actividade física. Por suposto, isto debe ter en conta a idade e as capacidades do paciente.
É recomendable aumentar gradualmente a carga. Ás persoas que non padecen enfermidades coronarias pódeselles ofrecer o deporte máis óptimo para eles. O réxime de carga debe acordarse cun especialista.
Ademais, o cesamento de fumar está incluído no complexo da terapia.
O especialista debe convencer ao paciente para que deixe de fumar usando o seguinte algoritmo:
- Preguntando sobre fumar.
- Valoración do estadio de hábito e preparación do paciente para abandonalo.
- Argumentos para desistir do hábito.
- Asistencia especializada nisto, incluíndo métodos de terapia farmacológica.
- Seguimento adicional do paciente neste aspecto.
Outra medida obrigatoria é o rexeitamento das bebidas alcohólicas.
Fisioterapias
 As recomendacións rusas para o tratamento da aterosclerose inclúen o uso obrigatorio de medicamentos especiais. Contribúen á normalización de todos os procesos do corpo humano e á regulación do metabolismo das graxas.
As recomendacións rusas para o tratamento da aterosclerose inclúen o uso obrigatorio de medicamentos especiais. Contribúen á normalización de todos os procesos do corpo humano e á regulación do metabolismo das graxas.
A dose e o método de administración son prescritos só polo médico asistente. Basicamente, esta terapia prescríbese en caso de ineficacia de métodos non farmacéuticos e persoas con alto risco de complicacións.
As drogas deben tomarse só en combinación con outros métodos que poidan curar a enfermidade.
Os médicos recomendan usar aterosclerose:
- Inhibidores da enzima GMK-CoA (estatinas),
- secuestradores de ácidos biliares (resinas),
- ácido nicotínico
- derivados do ácido fibroico
- inhibidor da absorción do colesterol.
As estatinas axudan a reducir o colesterol no sangue humano. Ademais dos efectos que reducen os lípidos, melloran o funcionamento do endotelio. A dosificación eo método de aplicación só deben ser prescritos por un especialista apropiado, segundo o estado de saúde humana. Os efectos secundarios de tomar este grupo de drogas inclúen estreñimiento, flatulencias e ás veces náuseas. Basicamente, as drogas son ben toleradas polo corpo. Se esta acción se produce, ten que cambiar a dose.
Os secuenciais de ácidos biliares son prescritos para pacientes maiores de 30 anos. Para evitar complicacións coronarias, foron estes fármacos os que demostraron a súa eficacia. O nomeamento de determinados fondos só debe ser realizado por un médico. Os efectos secundarios inclúen dispepsia, indixestión. A miúdo, os pacientes néganse a tomalos por mor dun sabor desagradable. Máis frecuentemente prescritos medicamentos cun efecto similar para unha mellor terapia de transferencia e evitar molestias.
O uso de fibratos deféndese por un efecto positivo no fígado, que é o órgano principal para producir colesterol. Debido a certos procesos, a súa concentración aumenta a concentración de lipoproteínas de alta densidade. Preséntanse principalmente para tipos mixtos de hiperlipidemia.
Na maioría dos casos, estes fármacos son ben tolerados polos pacientes, pero ás veces hai casos de estreñimiento, flatulencias, dores de cabeza e náuseas.
Con un uso prolongado, os fibratos poden afectar o estado da bilis.
Os beneficios da detección puntual da enfermidade e o uso de Omega 3
 Un metabolismo deteriorado dos lípidos é un dos principais factores no desenvolvemento de enfermidades vasculares e cardíacas.
Un metabolismo deteriorado dos lípidos é un dos principais factores no desenvolvemento de enfermidades vasculares e cardíacas.
O diagnóstico oportuno e o tratamento do metabolismo dos lípidos para a prevención e o tratamento da aterosclerose deberían ser unha prioridade, porque deste xeito será posible evitar complicacións da enfermidade, que moitas veces poden ser mortais.
Especialmente adoitan padecer aterosclerose cerebral. Nin un só caso clínico foi fatal con acceso oportuno a un especialista. A prevención tamén é un factor importante nos buques sans.
Un dos adyuvantes é o uso de ácidos graxos poliinsaturados. Omega-3 úsase para normalizar o metabolismo da graxa no corpo.
No territorio da Federación Rusa rexístrase oficialmente a droga Omacor, que contén esta sustancia.
Os estudos demostran que o uso regular dun medicamento reduce o nivel de triglicéridos no sangue nun 50%. Segundo o protocolo, non se recomenda tomar outras substancias co mesmo contido por imposibilidade da asignación exacta da cantidade, un estudo en profundidade da interacción con outros fármacos terapéuticos. Son estas substancias as que baixan o colesterol e axudan a previr a aparición de enfermidades coronarias. A cita de Omega-3 sempre se produce co uso doutros medicamentos e terapia non farmacolóxica, incluídos os métodos de medicina tradicional.
A aterosclerose descríbese nun vídeo neste artigo.
Tratamento coa OASNA
Se os primeiros síntomas da enfermidade se manifestan, debes consultar inmediatamente a un médico. A prestación intempestiva de asistencia médica ou o incumprimento das recomendacións do médico poden levar ao desenvolvemento de gangrena, isquemia, amputación da extremidade e morte.
Cando se confirma o diagnóstico, a aterosclerose obliterante dos vasos das extremidades inferiores, o tratamento é seleccionado en función do cadro xeral da enfermidade, procesos crónicos de terceiros, idade e estado xeral do paciente. Normalmente consiste en terapia con drogas, cambios no estilo de vida, terapia de exercicios.
Os procedementos cirúrxicos prescríbense só en casos de emerxencia.
Medicamentos
O tratamento farmacéutico de aterosclerose obliterans das extremidades inferiores non só está destinado a previr o desenvolvemento da patoloxía, senón tamén a reducir o impacto de enfermidades e factores concomitantes:
- Sobrepeso
- Alta presión
- Desequilibrios lipídicos e carbohidratos
- Desequilibrio na glicosa no sangue.

Os medicamentos prescritos para OASNK divídense en varios grupos segundo a acción:
- Para diluír o sangue e evitar o desenvolvemento de ictus e coágulos de sangue, úsanse axentes antiplaquetarios,
- Para reducir o colesterol, prescríbense estatinas LDL e VLDL,
- Os anticoagulantes están deseñados para evitar coágulos de sangue e coagulación de sangue,
- Os preparados vitamínicos a base de ácido nicotínico son necesarios para restaurar o trofismo tisular.
Adicionalmente, pódense prescribir medicamentos para dilatar os vasos sanguíneos, normalizar a presión arterial, evitar o desenvolvemento de crises hipertensas. Para estabilizar os procesos metabólicos e mellorar a condición dos tecidos, o sistema inmunitario e fortalecer o corpo, prescríbense suplementos dietéticos, antioxidantes e un curso de multivitaminas. Todas as citas son feitas polo médico asistente. A auto-administración de fármacos e o axuste do curso do tratamento son inaceptables.
Circulación colateral
Este termo médico tradúcese como o sangue que flúe nos vasos periféricos das pernas ao longo das ramas laterais. A intensidade da circulación colateral depende de:
- As estruturas dos vasos sanguíneos grandes e anteriores,
- O diámetro, tipo e ángulo de formación coa arteria principal,
- Condicións da parede vascular,
- A intensidade dos procesos metabólicos.
Os grandes vasos sanguíneos coa derrota asumen o papel dunha arteria obstruída e denomínanse colaterais anatómicos (preexistentes). Para restaurar a circulación sanguínea normal, úsanse métodos para activar o fluxo sanguíneo ou reducir o consumo muscular de osíxeno. Comprender as características da estrutura anatómica dos colaterais axudará a determinar a localización exacta da ligadura: é recomendable escoller lugares situados debaixo da rama da arteria principal.
Cirurxía de derivación
O método baséase na introdución dun enxerto para evitar a zona afectada. Como prótese, úsase unha parte da vea safena grande dunha extremidade sa ou dun implante sintético. A cirurxía só é posible cando o corazón se detén e o paciente está conectado a unha máquina cardíaca-pulmonar.

Prótesis
A operación de próteses úsase nos casos en que precisa eliminar a zona sobre a que a placa constrúe os vasos sanguíneos e bloquea o fluxo normal de sangue. As próteses artificiais úsanse próteses artificiais e elimínase a parte afectada do vaso. As próteses modernas substitúen por completo aos vasos naturais e proporcionan aos pacientes unha vida completa e longa.
Métodos endovasculares
A cirurxía endovascular distínguese polo feito de que as operacións realízanse por pequenas incisións (ata 4 mm). O curso da operación está controlado por procedementos de raios X, e a singularidade é que os cirurxiáns poden realizar un tratamento sen anestesia xeral. Estas operacións están prescritas a pacientes nos que OASNK vai acompañado de complexos procesos crónicos concomitantes.
Rehabilitación
No período postoperatorio e cando se prescribe terapia farmacéutica, é necesario manter un estilo de vida saudable:
- Deixar de fumar e alcohol
- Introducir unha actividade física obrigatoria e factible,
- Perder peso
- Coma saudable,
- Axuste o equilibrio auga-sal.
Unha parte importante da recuperación é seguir as recomendacións do médico e manter un clima psicolóxico cómodo. En poucas ocasións, prescríbense consultas adicionais cun psicólogo para axudar ao paciente e recomendar un cambio de actividade.
Fisioterapia
Non é suficiente tratar a OASNA só con drogas. Unha parte importante do tratamento é a fisioterapia. Os procedementos de masaxe teñen como obxectivo mellorar o movemento de fluídos corporais e a simulación miogénica. A ximnasia para aterosclerose dos vasos das extremidades inferiores é seleccionada polo médico asistente tendo en conta a altura e o peso do paciente, a etapa de desenvolvemento da patoloxía e a idade. Realizar exercicios para o tratamento da aterosclerose das extremidades inferiores tamén axuda a aumentar a elasticidade do tecido muscular, mellorar a coordinación e a resistencia.

Dos procedementos adicionais prescríbense electroforese, magnetoterapia ou darsonvalidación. Estes métodos corrixen a administración de fármacos, actúan por correntes pulsadas e campos magnéticos. O resultado do curso dos procedementos é a mellora da circulación sanguínea, o efecto antiinflamatorio e antibacteriano, a estabilización dos vasos sanguíneos.

Obrigar a aterosclerose das extremidades inferiores non é unha sentenza. Cun bo tratamento e cumprimento das recomendacións dos médicos, a enfermidade pode ser derrotada. Non obstante, o paciente debe adherirse constantemente a unha dieta especial, exercitar e controlar o estado emocional. Para evitar consecuencias negativas e incluso mortais, é inaceptable auto-medicar e usar a medicina tradicional sen o consentimento dun médico.