Como apuñalar Humulin: instrucións de uso e dosificación recomendada
Descrición relevante para 29.04.2015
- Nome latino: Humulina regular
- Código ATX: A10AB01
- Substancia activa: Insulina deseñada xeneticamente (biosintética humana soluble en insulina)
- Fabricante: Eli Lilly East S.A. (Suíza)
1 ml de solución inclúe 100 UI insulina humana recombinante - ingrediente activo.
Ingredientes menores: Metacresol, ácido clorhídrico, glicerol, auga d / i, hidróxido de sodio.
Farmacodinámica e farmacocinética
A droga Humulin Regular (Humulin P) é insulina de acción curta. Os principais efectos maniféstanse por unha diminución do plasma nivel de glicosa, fortalecéndoo transporte intracelularaumentar penetración de tecidos e asimilaciónintensificar glicoxenoxénese, lipoxénesereplicación de proteínas, taxa de produción reducida glicosa fígado (diminución da caries glicóxeno), etc.
Con administración de sc, o inicio da eficacia insulina Humulina O regular obsérvase despois de 20-30 minutos, gaña un máximo durante 1-3 horas e é válido durante 5-8 horas. A duración da acción está determinada pola dose do medicamento, o lugar e o método da súa administración e varía significativamente segundo as características individuais do corpo.
A integridade da absorción tamén é excelente e depende da dosificación, do método de comportamento da inxección (v / m, s / c), da área de administración (nádegas, coxa, abdome, ombreiro), contido. insulina na droga, etc. A insulina distribúese desigualmente nos tecidos, non penetra barreira placentariae non destaca co leite materno. É excretado polos riles.
Indicacións de uso
Indicacións para o uso de insulina Humulina Servir regularmente diabetes mellitus 1º tipo, así como 2º tipo con:
- individual parcial resistencia fármacos hipoglicémicos para administración oral (en tratamento complexo),
- individual resistencia fármacos hipoglicémicos para administración oral,
- cetoacidosis diabética,
- diabeteformado no período de embarazo (en caso de fallo terapia dietética),
- hiperosmolar e coma cetoacidótico,
- infeccións con febre (con diabete para uso intermitente)
- trastornos metabólicos
- nacementoferidas operacións (co fin de preparar ao paciente diabete),
- transición a outra terapia insulina máis que acción longa.
Efectos secundarios
- coma hipoglucémico, hipoglucemia,
- manifestacións alérxicas (falta de respiración, urticaria, febrebaixar a presión arterial, angioedema),
- acidosis diabética e hiperglicemia (no contexto de infeccións e febre, cunha inxección perdida, doses baixas, violación da dieta),
- deficiencia visual (ocorren ao comezo da terapia e son transitorias),
- conciencia prexudicada (con posible precoces e comatose condición)
- reaccións cruzadas a insulina humananatureza inmunolóxica
- lipodistrofiacoceira hiperemia no campo da introdución
- aumento do título anticorpos antiinsulina con máis formación glicemia.
Instrucións de uso (método e dosificación)
Instrucións para Humulin Regular implica unha selección individual de dosificación e vía de administración segundo o plasma nivel de glicosa, graos de glucosuria ea natureza do curso da enfermidade.
Insulina Recoméndase inxeccións durante 15-30 minutos antes das comidas ou 1-2 horas despois.
Permitir a administración da droga s / c, i / m e incluso i / v, a maioría das veces practica a inxección s / c.
Durante os procedementos cirúrxicos, coma diabético e cetoacidosis diabética recorrer a un / m ou / na vía de administración.
Multiplicidade de introdución insulina Humulina Regularmente cando se usa en monoterapia, normalmente - 3 veces en 24 horas (se é necesario, é posible administrar 5-6 veces). Área de inxección para evitar a formación lipodistrofiacambiar cada vez.
A dose media diaria de adultos adoita ser de 30-40 unidades. Recoméndase aos nenos, na maioría dos casos, que inicien o tratamento a unha dose de 8 unidades en 24 horas, tras a cal transfírense a unha dosificación media diaria de 30-40 unidades ou 0,5-1 unidades / kg. As inxeccións realízanse cunha frecuencia de 1-3 veces (posiblemente 5-6 veces).
En caso de superar a dose diaria de 0,6 pezas / kg, son necesarias inxeccións insulina dúas veces ou incluso máis dunha vez a varios lugares do corpo.
Combinación de Humulina Regular con insulina máis queexposición prolongada.
Para extraer a solución insulina elimine a tapa de aluminio do frasco, limpe o tapón de goma cunha toallita de alcol e, utilizando unha agulla estéril unida á xeringa, perfora o tapón e deseña a dose recomendada insulina.
Ao usar cartuchos, para unha inxección correcta, é necesario seguir as instrucións do fabricante de plumas de xiringa.
Sobredose
Os síntomas dunha sobredose considéranse manifestacións hipoglucemiaobservado como debilidadespalidez da pel suor fríalatidos cardíacos nerviosismo, arrepío, fame, dores de cabeza, parestesia nas extremidades, na lingua e nos beizos. Tamén é posible calambres e coma hipoglucémico.
En caso de hipoglucemia leve, o paciente, para a súa auto-eliminación, debe ser tomado por vía oral azucre ou alimentos ricos en facilmente dixeribles hidratos de carbono.
En caso de síntomas máis graves, indícase a administración de i / m ou i / v glucagón ou inxección iv dunha solución dextrosa. At coma hipoglucémico recomendo unha inxección iv de 20-100 ml 40% dextrosaata que o paciente sae coma.
Interacción
Incompatible farmacéuticamente coas solucións doutras drogas.
Somatropinaglucagón anticonceptivos oraisglucocorticoides, estróxenos, BMKK, bucle e tiazida diuréticos, Heparinahormonas tiroideas Sulfinpyrazona, simpatomiméticos, antidepresivos tricíclicos, Danazol, Clonidina, Diazoxidoantagonistas do calcio Morfinanicotina marihuana, fenitoínabloqueadores de receptores de histamina H1, Epinefrina reducir a eficacia hipoglucémica insulina.
Pentamidina, Reserpinabloqueadores beta, Octreotide pode debilitar ou potenciar os efectos hipoglucémicos do medicamento.
Instrucións especiais
No caso de se anubrar a solución, a aparición de sedimentos ou corpos estranxeiros, non está permitido o uso da droga.
Presentar insulina posible cando a solución alcanza a temperatura ambiente.
A necesidade de axuste da dosificación xorde cando infecciosa enfermidades A enfermidade de Addisonpatoloxías glándula tiroides, hipopituitarismo, fracasoril e maiores de 65 anos (con diabete).
Factores de desenvolvemento hipoglucemia avogado: unha sobredose de insulina, omisións na terapia dietética, substitución de medicamentos, vómitosestrés físico diarreabaixando patoloxías insulina necesidade (correndo enfermidade hepática e rilhipofunción glándula hipofisariacortiza glándulas suprarenais, glándula tiroide), interacción con fármacos, cambio de área de inxección.
Notouse unha diminución glicosa no plasma ao substituír insulina animal en diante humano insulina Tal substitución sempre debe xustificarse médicamente e ocorrer só baixo a supervisión dun médico.
Predisposición do paciente a hipoglucemia pode afectar negativamente a súa capacidade de conducir un coche e realizar labores perigosos ou de precisión.
Hipoglicemia leves poden ser paradas por si soas, para o que se recomenda levar sempre aos pacientes azucre (polo menos 20 g) e no primeiro signo de hipoglucemia inminente, tómao por vía oral. Sobre o que pasou hipoglucemia Asegúrese de informar ao seu médico para un posible axuste da dose.
Durante a terapia insulina con pouca acción en raros casos observados lipodistrofia (aumento ou diminución do tecido adiposo) na área de inxección. Isto pódese evitar cambiando frecuentemente os sitios de inxección.
Pacientes que usan máis de 100 UI do medicamento en 24 horas, ao substituír insulina debe ser hospitalizado.
- MS de Actrapid,
- Insulina MK,
- Apidra,
- Monosuinsulina (MK, MP),
- Pensulin (SR, República Checa),
- NovoRapid,
- Humalogo,
- Humodar R.
- Actrapid NM,
- Vozulim R,
- Biosulina P,
- Gansulin r,
- Rinsulina P,
- Insuran P,
- Rosinsulina P,
- Humodar R 100 ríos,
- Monoinsulina CR.
Humulin Regular é prescrito para nenos, tendo en conta a dosificación recomendada.
No embarazo (e lactación)
At de embarazo hai que ter en conta unha diminución (trimestre I) ou un aumento (trimestres II-III) en insulina. Xusto despois partoxa que durante eles, houbo unha forte diminución dos requirimentos de insulina.
Ao principio lactación materna, durante varios meses, é necesario un seguimento diario do estado da enfermeira, ata a estabilización da necesidade de insulina.
Reseñas sobre insulina Humulin Regular non é numeroso, pero maioritariamente positivo. O fármaco afronta ben esas condicións dolorosas (segundo as indicacións) para o tratamento das cales, de feito, foi creado. Non causa efectos secundarios graves ou perigosos, excepto nos casos hipersensibilidade aos seus ingredientes e sobredose.
Entón, se o seu médico considera oportuno usalo insulinaProbablemente Humulin Regular mostre resultados positivos na terapia.
Forma de solicitude

O medicamento en cuestión prescríbese por unha violación da dixestibilidade dos hidratos de carbono do primeiro e segundo tipo.
Por regra xeral, o uso de Humulina está preferentemente na fase de resistencia aos fármacos hipoglucemicos destinados á administración oral.
A acumulación tamén se recomenda para a cetoacidosis, coma cetoacidótica e hiperosmolar, un trastorno endocrino caracterizado pola mala dixestibilidade dos hidratos de carbono, que apareceu durante o embarazo (coa ineficiencia absoluta dunha dieta especial). Tamén é necesario para pacientes con diabetes, que xurdiron como consecuencia de enfermidades infecciosas graves.
É importante notar que a administración subcutánea realízase na rexión do antebrazo, perna superior, nádega ou abdome. O sitio de inxección debe cambiarse constantemente.
En canto ao método de aplicación de Humulin, a dose e o método de uso determínanse individualmente para calquera paciente. En cada caso, en función da presenza de azucre no sangue antes de comer e sesenta minutos despois, selecciónase a cantidade requirida do medicamento. Os momentos importantes aínda son o grao de glucosuria e as características do curso da enfermidade.
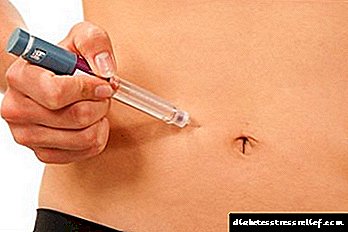
O fármaco adóitase administrar baixo a pel ou intramuscularmente. Hai que facer unha inxección media hora antes da comida directa.
Basicamente, moitas persoas prefiren a vía de administración subcutánea.
En presenza de cetoacidosis diabética ou en coma diabético, a Humulina pode administrarse por vía intravenosa ou intramuscular. Isto tamén se aplica ao período de intervención cirúrxica.



Por regra xeral, un médico selecciona unha dose de Humulin. Moitas veces, os expertos prescriben insulinoterapia, que se basea no uso dun medicamento. Cómpre sinalar que Humulin Regular pode administrarse incluso sen outras variedades de insulina. Tamén pode usar múltiples inxeccións todos os días.

Humulin NPH, Humulin L, Humulin Ultralente pódense usar como inxeccións sen outro tipo de hormona artificial do páncreas. Suficiente dúas veces ao día.
O tratamento con varios medicamentos baseados na insulina é que, se é necesario, é posible unha combinación do medicamento en cuestión con medicamentos similares. Ao combinar os compoñentes, é importante recordar que a insulina de acción curta debe introducirse primeiro na xeringa. Recoméndase inxectar inmediatamente despois da mestura.
Pero os fondos do grupo Humulin M considéranse mesturas listas para o seu uso. Son suficientes dúas inxeccións deste medicamento ao día.
Por regra xeral, para calquera administración, a dose non debe ser superior a 40 unidades.
O cambio doutros produtos que conteñen insulina require un enfoque coidado.
Ao transferir algúns pacientes diabéticos de insulina de orixe animal a Humulin, pode ser necesaria unha redución significativa da dose inicial ou incluso un cambio na relación de fármacos de diferentes duración da exposición.
A redución da cantidade de insulina pódese realizar de xeito inmediato ou secuencial. Normalmente o segundo método leva varias semanas. A probabilidade dunha diminución do azucre no soro sanguíneo durante a transición dun tipo de insulina a outro é extremadamente baixa. Isto é relevante só se a dose diaria é inferior a 40 unidades.
A transición dun tipo de fármaco a outro en pacientes de endocrinólogos que reciben insulina exclusivamente nunha dose diaria superior ás 100 unidades, débese facer só nun hospital.

A necesidade de insulina pode aumentar durante o período dunha enfermidade infecciosa ou con estrés grave de carácter emocional.
Ademais, pode ser necesaria unha dose adicional durante o uso doutros medicamentos. Por exemplo, cando unha persoa toma anticonceptivos orais, corticoides, así como hormonas tiroideas.
A necesidade aguda dunha substitución hormonal pancreática pode diminuír na presenza de enfermidades dos órganos do sistema excretor e do fígado, así como coa introdución de fármacos con efecto hipoglucémico. Por regra xeral, estes últimos inclúen inhibidores de MAO e BAB non selectivo.
Normalmente, pode ser necesaria unha corrección da dose diaria de insulina se o paciente se dedica a debilitar a actividade física ou fai cambios na súa dieta.
Durante o período de transporte do bebé, a necesidade de insulina diminúe gradualmente. Isto é claramente visible durante o primeiro trimestre do embarazo. Pero necesítase unha dose adicional de hormona pancreática no segundo e terceiro trimestre.
Efectos secundarios

A diabetes ten medo a este remedio, coma o lume.
Só tes que solicitar ...
O paciente pode ter reaccións adversas como:
- urticaria
- angioedema,
- febre
- falta de respiración
- caída de presión ata un punto crítico,
- hipoglucemia,
- palidez da pel da cara, corpo, brazos e pernas,
- mellora da suor,
- transpiración
- tremor das extremidades superiores e inferiores,
- emoción
- ansiedade persistente
- parestesia na boca,
- dor de cabeza
- somnolencia
- trastornos graves do sono
- medo
- condicións depresivas
- irritabilidade
- comportamento atípico
- incerteza dos movementos
- discurso prexudicado e capacidade de ver
- coma hipoglucémico,
- hiperglicemia
- acidosis diabética.
O último síntoma adóitase observar coa introdución de doses baixas do medicamento en cuestión. Tamén pode producirse cando perda a seguinte inxección.
É moi importante observar constantemente a dieta prescrita polo seu médico. Xa que, se non se segue a dieta, pódese observar somnolencia, perda de apetito e hiperemia da zona facial.
Ademais dos síntomas secundarios, pódese considerar unha violación da conciencia, que se manifesta baixo a forma de desenvolver un estado precomático e coma. Ata o paciente no inicio do tratamento observouse edema múltiple e refracción alterada. É importante ter en conta que estes síntomas son inconsistentes e desaparecen completamente coa continuación da terapia especial.
Interacción farmacolóxica

De inmediato paga a pena notar que é imposible usar este tipo de substituto para a hormona pancreática humana con hipoglucemia e presenza de hipersensibilidade á insulina ou a un dos compoñentes activos do medicamento en cuestión. A acumulación tamén é incompatible con solucións doutras drogas.
O seu forte efecto hipoglucémico é reforzado polas sulfonamidas (incluídas as drogas hipoglucémicas destinadas á administración oral).
Ademais, o principal efecto deste medicamento é reforzado por medicamentos como inhibidores da MAO (Furazolidona, Procarbazina e Selegilina), inhibidores da anhidrasa carbónica, inhibidores da ACE, AINEs, esteroides anabólicos, tetraciclinas, clofibrato, cetoconazol, piridoxina, cloroquinina.

A principal influencia do medicamento é minimizada por Glucagón, Somatropina, GCS, anticonceptivos orais, diuréticos tiazídicos e bucles, BMCC, hormonas tiroideas, sulfinpyrazona, simpatomiméticos, antidepresivos tricíclicos, clonidina, antagonistas de calcio, axentes de bloqueo de H1.
Pero en canto aos beta-bloqueantes, como Reserpine, Octreotide, Pentamidine poden aumentar e diminuír as principais accións hipoglucémicas do considerado substituto da hormona pancreática dunha persoa.
Uso durante o embarazo e a lactación

De gran importancia durante o parto é manter o nivel adecuado de azucre no soro sanguíneo.
Isto só se aplica a aqueles que están sendo tratados con insulina.
É importante recordar que as mulleres con este trastorno endocrino deben informar ao seu médico sobre a súa intención de ter un bebé. O control escrupuloso dos niveis de glicosa no sangue é vital para todas as mulleres embarazadas.
En mulleres con trastorno endocrino durante a lactación, pode ser necesario regular a cantidade de insulina ou dieta.
Vídeos relacionados
Instrucións de uso e revisións do medicamento Humulin no vídeo:
É importante lembrar que calquera substitución do tipo ou marca de hormona pancreática artificial, que é completamente idéntica á humana, debe realizarse baixo a estrita supervisión do médico que o atende. En ningún caso debes escoller os teus propios medicamentos, porque pode que non sexan adecuados para unha determinada condición da enfermidade. Un enfoque competente para o tratamento protexerase máximo contra a diabetes.
Clasificación nosolóxica (ICD-10)
| Suspensión por administración subcutánea | 1 ml |
| substancia activa: | |
| insulina humana | 100 ME |
| excipientes: metacresol - 1,6 mg, glicerol - 16 mg, fenol líquido - 0,65 mg, sulfato de proteína - 0,244 mg, fosfato de hidróxeno sódico - 3,78 mg, óxido de cinc - 0,011 mg, auga para inxección - ata 1 ml, 10% Solución de ácido clorhídrico - qs solución de hidróxido sódico ata o pH 6,9–7,8, 10% - q.s. ata pH 6,9–7,8 |
Formulario de lanzamento
Suspensión para administración subcutánea, 100 UI / ml. 10 ml de fármaco en frascos de vidro neutro. 1 fl. colocado nun paquete de cartón.
3 ml cada un nun cartucho de vidro neutro. Colócanse 5 cartuchos nunha ampolla. 1 bl. colócanse nunha caixa de cartón ou o cartucho insírese no bolígrafo QuickPen ™. 5 plumas de xeringa colócanse nun paquete de cartón.
Fabricante
Producido por: Eli Lilly and Company, EUA. Lilly Corporate Center, Indianápolis, Indiana 46285, EUA.
Embalado: ZAO "ORTAT", 157092, Rusia, rexión de Kostroma, distrito de Susaninsky, s. Norte, microdistrito. Kharitonovo.
Cartuchos, plumas de xiringa QuickPen ™ , producido por Lilly France, Francia. Zona Industrialiel, 2 ru. Coronel Lilly, 67640 Fegersheim, Francia.
Embalado: ZAO "ORTAT", 157092, Rusia, rexión de Kostroma, distrito de Susaninsky, s. Norte, microdistrito. Kharitonovo.
Lilly Pharma LLC é o importador exclusivo de Humulin ® M3 na Federación Rusa
Acción farmacolóxica
A Humulina NPH é unha insulina do ADN recombinante humana.
A acción principal da insulina é a regulación do metabolismo da glicosa. Ademais, ten efectos anabólicos e anti-catabólicos sobre varios tecidos do corpo. No tecido muscular, hai un aumento no contido de glicóxeno, ácidos graxos, glicerol, un aumento na síntese de proteínas e un aumento no consumo de aminoácidos, pero hai unha diminución na glicogénolise da gluconeoxénese, cetoxénese, lipólise, catabolismo proteico e liberación de aminoácidos.
Farmacocinética
A Humulina NPH é unha preparación de insulina de acción media. O inicio da acción do medicamento é de 1 hora despois da administración, o efecto máximo está entre 2 e 8 horas, a duración da acción é de 18-20 horas. As diferenzas individuais na actividade da insulina dependen de factores como a dose, a elección do sitio de inxección, a actividade física do paciente, etc.
A integridade da absorción e o inicio do efecto da insulina depende do lugar de inxección (abdome, coxa, nádegas), dose (volume de insulina inxectada), a concentración de insulina no medicamento, etc. Distribúese desigualmente entre os tecidos e non cruza a barreira placentaria e no leite materno. É destruído pola insulinase principalmente no fígado e nos riles. É excretado polos riles (30-80%).
Embarazo e lactación
Durante o embarazo, é especialmente importante manter un bo control en pacientes que reciben insulinoterapia (con diabetes dependente da insulina ou con diabetes gestacional). A necesidade de insulina diminúe normalmente durante o primeiro trimestre e aumenta durante o segundo e terceiro trimestre. Durante o nacemento e inmediatamente despois, os requirimentos de insulina poden caer drasticamente. Se recomenda aos pacientes con diabetes informar ao seu médico sobre a planificación do embarazo ou o embarazo.
Os pacientes con diabetes mellitus durante a lactación poden ter que axustar a dose de insulina, dieta ou ambos.
Efecto secundario
Reaccións alérxicas: os pacientes poden experimentar reaccións alérxicas locais en forma de vermelhidão, inchazo ou picazón no lugar da inxección. Estas reaccións adoitan deterse nun período de varios días a varias semanas. Nalgúns casos, estas reaccións poden ser causadas por razóns non relacionadas coa insulina, por exemplo, irritación na pel cun axente limpador ou inxección incorrecta. As reaccións alérxicas sistémicas causadas pola insulina ocorren con menos frecuencia, pero son máis graves. Pódense manifestar por comezón xeneralizada, falta de respiración, falta de respiración, diminución da presión arterial, aumento da frecuencia cardíaca e sudoración excesiva. Os casos graves de reaccións alérxicas sistémicas poden poñer en risco a vida. En raros casos de alerxia severa a Humulin NPH, é necesario un tratamento inmediato. Pode que necesite un cambio de insulina ou desensibilización.
A lipodistrofia pode desenvolverse no lugar da inxección.
Características da aplicación
A transferencia do paciente a outro tipo ou preparación de insulina cun nome comercial diferente debería producirse baixo estricta supervisión médica. Os cambios na actividade, marca (fabricante), tipo (Regular, M3, insulina animal) poden levar a axustar a dose.
Para algúns pacientes, pode ser necesario un axuste da dose ao cambiar de insulina derivada de animais a insulina humana. Isto pode suceder xa na primeira administración da preparación de insulina humana ou gradualmente nunhas poucas semanas ou meses despois da transferencia. Os síntomas dos precursores da hipoglucemia durante a administración da insulina humana nalgúns pacientes poden ser menos pronunciados ou diferir dos que se observaron durante a administración da insulina animal. Coa normalización dos niveis de glicosa no sangue, por exemplo, como resultado dunha terapia intensiva con insulina, poden desaparecer todos ou algúns síntomas dos precursores da hipoglucemia, sobre o que se debe informar aos pacientes. Os síntomas dos precursores da hipoglucemia poden cambiar ou menos pronunciados con diabetes mellitus prolongado, neuropatía diabética ou tratamento con fármacos como beta-bloqueantes. As respostas incorrectas de hipoglucemia ou hiperglicemia poden causar perda de consciencia, coma ou morte. As doses inadecuadas ou a interrupción do tratamento, especialmente en pacientes con diabetes mellitus dependentes da insulina, poden levar a hiperglucemia e cetoacidosis diabética (condicións que posiblemente poñan a vida para o paciente).
O tratamento con insulina humana pode provocar a formación de anticorpos, pero os títulos de anticorpos son máis baixos que contra a insulina animal purificada.
A necesidade de insulina pode diminuír coa insuficiencia da glándula suprarrenal, hipófise ou tiroides, con insuficiencia renal ou hepática.
Con algunhas enfermidades ou con estrés emocional, a necesidade de insulina pode aumentar.
Tamén pode ser necesaria a corrección da dose de insulina cun aumento da actividade física ou cun cambio na dieta habitual.
Cando as tiazolidinediones se usan en combinación con insulina, aumenta o risco de desenvolver edema e insuficiencia cardíaca, especialmente en pacientes con enfermidades cardíacas concomitantes.
Precaucións de seguridade
Influencia na capacidade para conducir vehículos e mecanismos de control
Durante a hipoglucemia, o paciente pode diminuír a concentración e a velocidade das reaccións psicomotrices. Isto pode ser perigoso en situacións nas que estas habilidades son especialmente necesarias (por exemplo, conducir un coche ou operar maquinaria).
Recoméndase aos pacientes que tomen precaucións para evitar a hipoglucemia mentres conducen. Isto é especialmente importante para pacientes con síntomas leves ou ausentes, precursores da hipoglucemia ou con desenvolvemento frecuente de hipoglucemia. Nestes casos, é necesario avaliar a viabilidade do paciente que conduce o coche.
Humalog é que acción insulina? ¿É longo ou curto?
Esta é unha hormona ultrahort, unha das máis rápidas. Comeza a actuar case inmediatamente, non máis tarde de 15 a 20 minutos despois da inxección. Isto é útil en situacións en que precisa extinguir rapidamente azucre no sangue. Non obstante, pode haber problemas en diabéticos que sigan unha dieta baixa en carbohidratos. Porque Humalog, que se introduciu antes da comida, comeza a actuar máis rápido que os alimentos con baixo contido de carb. Como resultado, o azucre nun diabético pode baixar excesivamente.
Quizais Humalog sexa o máis rápido de todo tipo de insulina. Aínda que os fabricantes de análogos que compiten con el é pouco probable que estean de acordo con esta afirmación. Discutirán que os seus fármacos Apidra e NovoRapid comezan a actuar non menos rápido. Non hai información exacta sobre este problema. Para cada diabético, diferentes tipos de insulina funcionan de forma diferente. Os datos reais só se poden obter por proba e erro.




Como elixir unha dose de insulina Humalog por unidade de pan (XE)?
Canto máis carbohidratos o diabético planea comer, máis insulina terá que inxectar antes de comer. Unha porción de hidratos de carbono pódese medir en unidades de pan ou en gramos. A relación específica entre o número de unidades de pan e a dose requirida de Humalog pódese atopar aquí.
O azucre no sangue será moito mellor se segues unha dieta baixa en carbohidratos. Non ten sentido para os diabéticos que seguen esta dieta contar hidratos de carbono nas unidades de pan. Porque a inxestión diaria total de carbohidratos non supera os 2,5 XE, e para os nenos aínda menos.
O doutor Bernstein recomenda contar hidratos de carbono en gramos, non XE. Humalog é unha insulina ultrahort que actúa demasiado rápido e de forma brusca. É mal compatible con dietas saudables en baixo contido de carbohidratos. Considere pasar dela a Actrapid.
En canto aos nenos, ten sentido cambiar a un neno diabético a unha dieta baixa en carbohidratos, usar Actrapid ou outro medicamento curto en lugar da insulina Humalog e tamén negarse a usar unha bomba de insulina. Lea o artigo "Diabetes nos nenos" para obter máis información.
Como e canto para picalo?
Probablemente apuregas a Humalo 3 veces ao día antes das comidas. Non obstante, a dose e o calendario das inxeccións de insulina para cada diabético deben seleccionarse individualmente. O uso de esquemas preparados non pode fornecer un bo control do metabolismo da glicosa deteriorado. Lea con detalle o artigo "Cálculo da dose de insulina curta e ultrahort antes das comidas".
A medicina oficial recomenda usar Humalog e os seus análogos como insulina rápida antes das comidas. As inxeccións fanse aproximadamente 15 minutos antes das comidas. Non obstante, para os pacientes con diabetes tipo 1 e tipo 2 que seguen unha dieta baixa en carbohidratos, é mellor inxectar insulina curta, por exemplo, Actrapid, en vez de ultra-curta antes de comer. Porque a velocidade de acción das preparacións curtas coincide mellor coa asimilación de produtos permitidos e recomendados. Ler máis no artigo "Tipos de insulina e o seu efecto".
Humalog máis rápido que outras drogas pode normalizar o azucre no sangue. Por iso, é ideal tela contigo en caso de emerxencia. Non obstante, poucos diabéticos están dispostos a usar insulina curta e ultrahort. Se controlas o teu metabolismo en glicosa cunha dieta baixa en carbohidratos, probablemente poidas pasar con un medicamento de acción curta.
Canto tempo ten cada inxección?
Cada inxección do medicamento Humalog dura aproximadamente 4 horas. Os diabéticos que seguen unha dieta baixa en carbohidratos requiren doses moi baixas desta insulina. Moitas veces ten que diluirse para inxectar con precisión unha dose inferior a 0,5-1 unidades. Humalog pódese diluír non só para nenos con diabetes tipo 1, senón tamén para pacientes adultos. Porque é unha droga moi poderosa. Cando se usa unha dosificación baixa, a insulina deixa de funcionar máis rápido do que se indica nas instrucións oficiais. Quizais a inxección rematará en 2,5-3 horas.

Despois de cada inxección dunha preparación ultrahort, mide o azucre no sangue antes de 3 horas despois. Porque ata este momento, a dose recibida de insulina non ten tempo para mostrar todo o seu efecto. Por regra xeral, os diabéticos dan unha inxección de insulina rápida, comen e miden o azucre xa antes da próxima comida. Excepto en situacións nas que o paciente sente síntomas de hipoglucemia. Nestes casos, cómpre comprobar inmediatamente o nivel de glicosa no sangue e, se é necesario, tomar medidas.
Cal é a diferenza entre Humalog e Humalog Mix?
Engadiuse a Humalog Mix 25 e 50 á proteína neutral Hagedorn (NPH), que retarda a acción da insulina. Este tipo de insulina difire no contido de NPH. Canto máis esta sustancia, máis se estende a acción da inxección. Estas drogas son populares porque poden reducir o número diario de inxeccións, simplificar o réxime de terapia con insulina. Non obstante, non poden proporcionar un bo control do azucre no sangue. Por iso, o doutor Bernstein e endocrin-patient.com non recomendan o seu uso.
A proteína neutral de Hagedorn adoita provocar reaccións alérxicas e outros problemas. Para máis detalles, consulte o artigo "Tipos de insulina e o seu efecto". O uso de Humalog Mix 25 e 50 é un camiño directo cara ás complicacións agudas e crónicas da diabetes. Estes tipos de insulina poden ser adecuados só para diabéticos maiores que teñen unha baixa esperanza de vida ou desenvolveron demencia. Todas as outras categorías de pacientes deberían usar só Humalog puros. E é mellor cambiar a unha dieta baixa en carbohidratos e tratar de inxectar Actrapid antes de comer.




Cal insulina é mellor: Humalog ou NovoRapid?
Pode que non haxa información precisa para responder a esta pregunta, que adoitan facer os pacientes. Porque diferentes tipos de insulina afectan a cada diabético individualmente. Tanto Humalog como NovoRapid teñen moitos fans. Por regra xeral, os pacientes inxectan o medicamento de forma gratuíta.

A alerxia obriga a algúns a cambiar dun tipo de insulina a outro. Repetimos que se segues unha dieta baixa en carbohidratos, é mellor usar un medicamento de acción curta, como Actrapid, en vez de un Humalog, NovoRapid ou Apidra ultra-curto como insulina rápida antes das comidas. Se queres escoller os tipos óptimos de insulina estendida e rápida, non podes prescindir de proba e erro.
Análogos da insulina Humalog (lispro) son Apidra (glulisina) e NovoRapid (aspart). A estrutura das súas moléculas é diferente, pero para a práctica non importa. Bernstein argumenta que Humalog é máis rápido e máis forte que os seus compañeiros. Non obstante, non todos os pacientes confirman esta información. Nos foros de diabéticos falantes de ruso, podes atopar declaracións contrarias.
Os pacientes con diabetes tipo 1 e tipo 2 que seguen unha dieta baixa en carbohidratos poden intentar substituír a insulina lispro por medicamentos de corta acción. Por exemplo, en Actrapid. Por riba está escrito con detalle por que paga a pena facelo. Ademais, a insulina curta é máis barata. Porque entrou no mercado moitos anos antes.

10 comentarios sobre Humalog
O noso fillo de 7 anos desenvolveu recentemente diabetes tipo 1. Ten insulina Humalog preparada para comezar a inxectala. Por favor, explica como calcular as doses na práctica? Canto XE debe comer un neno diabético por unidade desta insulina? Entendo que todo isto é individual, pero polo menos aproximadamente. É certo que Humalog comeza a actuar 10 minutos despois da inxección e o seu pico ocorre en 1 hora? ¿É mellor administralo antes ou despois dunha comida? ¿Con que forza actúa dende o principio?
É certo que Humalog comeza a actuar 10 minutos despois da inxección e o seu pico ocorre en 1 hora?
Este sitio promove unha dieta baixa en carbohidratos para pacientes con diabetes tipo 1. É adecuado e recomendable non só para adultos, senón tamén para nenos. Os diabéticos que cambiaron esta dieta requiren doses relativamente baixas de insulina. E para nenos, tan xeralmente "homeopáticos", quizais 0,25-0,5 unidades á vez. Seguro que terás que aprender a diluír a insulina.
A tan baixas doses, comeza a actuar despois e remata máis rápido do habitual. Información precisa pode obter só unha medición frecuente de azucre no sangue despois dun inxección, con rastrexo de tempo. Por exemplo, primeiro pode inxectar 0,25 unidades e comprobar o azucre despois de 15, 30, 45 e 60 minutos. É improbable que 0,25 unidades entre en vigor antes de 15 minutos.
Canto XE debe comer un neno diabético por unidade desta insulina?
Os diabéticos nunha dieta baixa en carbohidratos contan os seus carbohidratos non en unidades de pan, senón en gramos
Entendo que todo isto é individual, pero polo menos aproximadamente.
Para un neno de 7 anos seguindo unha dieta baixa en carbohidratos, empezaría a inxectar con 0,25 unidades e logo aumentaría suavemente a dose segundo fose necesario. Demasiado alto
a dose inicial pode provocar hipoglucemia. É recomendable evitar isto.
Se é posible, é mellor usar non Ultrahort Humalog, senón insulina curta, por exemplo, Actrapid.
¿É mellor administralo antes ou despois dunha comida?
Vexa a http://endocrin-patient.com/raschet-insulin-eda/. Examine con atención. O que queda non está claro: pregunta.
¿Con que forza actúa dende o principio?
Moi bruscamente, porque recomendo comezar con 0,25 unidades. Pode ser de 2,5 UNIDADES de insulina diluída 10 veces. Ou incluso 5 unidades se se dilúe 20 veces.
Teño CD1 durante 11 anos, idade 22 anos, altura 177 cm, peso 69 kg. É necesario cambiar de insulina de NovoRapid a Humalog, porque NovoRapid xa non se entrega de balde. Como se cambia normalmente a dosificación durante esta transición?
Como se cambia normalmente a dosificación durante esta transición?
Isto é individual para cada paciente. Para a maioría, a dosificación non cambia. Primeiro pode inxectar nova insulina un 10-20% menos, aumentando a dosificación segundo sexa necesario. Ou poña inmediatamente a mesma dose.
Un neno de 10 anos, un SD de 7 meses, adoitaba poñer Humalog porque se lle daba de balde, hoxe emitiron NovoRapid. ¿É perigoso cambiar a insulina, que doses calcular?
anteriormente poñía Humalog, porque se deu de balde, hoxe emitiron NovoRapid. ¿É perigoso cambiar a insulina, que doses calcular?
Por regra xeral, as doses non cambian, pero todo isto é individual. Pode comezar a inxectar nova insulina cunha dose de 15-20% inferior e, a continuación, elevalo segundo sexa necesario.
72 anos. Diabetes tipo 2. Sempre se prescribiu Humalog Mix 25. Hoxe, Humalog Mix 50 prescribiuse por erro. Dígame se cambiar a dosificación coa insulina.
Dígame se cambia a dosificación
O doutor Bernstein non recomenda ningún preparado mixto de insulina, incluído Humalog Mix.
Teño 70 anos de diabetes tipo 2 desde 2010. Beba diferentes pastillas: diabetes, glucovanos, gluconorma, etc. O azucre creceu lentamente. As últimas tabletas do grupo Trazhenta, onglisa. Á noite, inxectáronme Lantus 16-18 unidades. Azucre mantido no rango de 8-10. Por desgraza, apareceron problemas graves coas articulacións, logo cos intestinos. A partir destas manifestacións, o médico trasladoume a un mix de humalogo 25 de 20 unidades pola mañá e pola noite. Non obstante, o azucre subiu - 14 cun estómago baleiro, despois de dúas horas 15. Quizais esta sexa unha pequena dose, intento comer alimentos baixos en calor. Lantus foi cancelado A opinión, espero, levará a unha maior análise. Grazas
Por desgraza, apareceron problemas graves coas articulacións, logo cos intestinos.
Unha historia típica dun diabético que quedou discapacitado como consecuencia dun tratamento estándar, e agora prepárase para ir á tumba.