Anxiopatía diabética: signos, tratamento e prevención da enfermidade
Os primeiros signos de enfermidade vascular maniféstanse en baixar a temperatura das extremidades inferiores, un pulso débil ou a ausencia completa dun pulso arterial nas pernas, a pel está seca, de cor azulada, pode aparecer enrojecemento nalgúns lugares, o pelo na parte afectada cae e o inchazo isquémico é notable.
A angiopatía diabética é unha lesión de pequenos vasos das extremidades inferiores na diabetes.
, , , , , , , , , , ,
Causas da Angiopatía Diabética
As razóns para o desenvolvemento desta enfermidade radican en trastornos metabólicos provocados por cambios nos vasos sanguíneos na diabetes. As causas da angiopatía diabética tamén dependen dos seguintes factores:
- Metabolismo deteriorado das mucoproteínas e lípidos, que afecta o estado do sistema vascular.
- O grao e gravidade da diabetes mellitus, a duración da enfermidade.
- Na diabetes secundaria, precedida dunha lesión pancreática, a súa amputación parcial ou pancreatite, a frecuencia de desenvolvemento da angiopatía diabética aumenta significativamente.
- Tamén se rexistran cambios nos vasos sanguíneos durante as probas de laboratorio, baseados na introdución dunha contra-hormona ou efectos físicos nos illotes do páncreas.
- Tamén hai unha alta probabilidade de transmisión da enfermidade pola vía hereditaria, catro posibles opcións.
- Ademais, aquelas persoas que, ademais da patoloxía endocrina hereditaria, teñen trastornos metabólicos, entran na categoría de risco.
As causas da angiopatía diabética, por regra xeral, indican unha perigosa predisposición a esta enfermidade. Por iso, é importante someterse a exames sistematicamente para evitar o desenvolvemento da enfermidade e consecuencias graves.
, , ,
Síntomas da Angiopatía Diabética
Pola natureza das lesións vasculares distínguense a microangiopatía (cambios nos capilares) e a macroangiopatía (danos no sistema arterial e venoso). Os síntomas da angiopatía diabética dependen de que os vasos estean danados - pode ser a retina, riles, arterias coronarias e capilares do corazón, danos nos vasos das extremidades inferiores e do sistema vascular do cerebro. Os seguintes síntomas son característicos da angiopatía diabética:
- adormecimiento da extremidade, sensación de frío, picos de oca.
- dor acompañada de convulsións, cordeira.
- esgotamento da pel das pernas debido a unha falta prolongada de osíxeno e nutrientes.
- a aparición de úlceras tróficas e supuración, que afectan ao tecido muscular e óseo. Esta é a etapa final da distrofia tisular na diabetes, polo que calquera microtrauma e contusión conducen á formación dunha úlcera non curativa, moitas veces infectada por unha inmunidade débil. Se a diabetes ocorre nunha forma descompensada, prodúcese gangrena do pé. Esta é unha enfermidade cirúrxica grave que pode ser tratada cirurxicamente.
Os síntomas da angiopatía diabética indican a aparición de trastornos tróficos graves dos tecidos brandos e do periostio, pero co inicio oportuno do tratamento, pódense evitar patoloxías graves e manterse a enfermidade no estadio inicial.
, , , , , , , , ,
Anxiopatía diabética
Unha das complicacións asociadas á diabetes é a angiopatía dos ollos diabéticos. É habitual distinguir entre dúas formas, caracterizadas polo grao de dano vascular: a microangiopatía e a macroangiopatía.
No primeiro caso, os cambios prodúcense só nos vasos pequenos dos ollos, o que causa un pequeno sangrado e un deterioro do fluxo sanguíneo. No segundo caso, grandes vasos dos ollos están feridos. Con un curso debilitado, perturba o tecido trófico, aparece o sangrado e diminúe a agudeza visual.
O déficit visual na diabetes é máis probable que se produza na vellez, pero a enfermidade recentemente converteuse en moito máis nova. Se non se seguen as recomendacións médicas e o tratamento con fármacos, desenvólvese unha patoloxía vasculares. O lumen dos vasos estreita debido ao edema das paredes capilares, e isto está cheo dunha violación do ollo trófico. Cando un oftalmólogo o examina, as manchas amarelas son notables no globo ocular, e son numerosas hemorraxias visibles no lugar de saída do nervio óptico, que afecta á agudeza visual.
Síntomas da patoloxía vascular na diabetes:
- a visión faise borrosa ou desaparece parcialmente,
- miopía progresiva
- flashes ou parpadeantes de moscas brillantes ante os ollos,
- hemorragias da cavidade nasal.
A angiopatía diabética dos ollos require intervención médica, principalmente baséase no tratamento da enfermidade subxacente: a diabetes. É imposible evitar completamente a patoloxía vascular, pero se segues unha dieta, un estilo de vida activo correcto e receitas médicas, podes evitar a perda de visión.
, , , , , , , ,
Angiopatía diabética das extremidades inferiores
A principal razón da condición patolóxica é unha grave perturbación metabólica no corpo asociada á deficiencia de insulina. A angiopatía diabética das extremidades inferiores é unha enfermidade grave que se desenvolve en pacientes con diabetes mellitus. Maniféstase na derrota do sistema vascular - desde os máis pequenos ata os maiores vasos. Os brotes aparecen na superficie interna do buque, como na aterosclerose oblitante. Isto é debido a que coa diabetes créase un ambiente favorable para o desenvolvemento de patoloxías relacionadas. Ás veces, a enfermidade nun estadio inicial é semellante ao da endarterite obliterante, pero ten as seguintes diferenzas:
- A manifestación de polineurite de diferentes intensidades (queimadura e hipersensibilidade como pequena área da pel, esa e de todo o pé, ata dor severa).
- A pulsación nas arterias periféricas persiste aínda cando se pesa (úlceras tróficas, gangrena de dedos).
- A combinación de angiopatía con nefropatía e retinopatía.
Na maioría das embarcacións, a arteria popliteal e as súas ramas están afectadas. Se comparamos a patoloxía vascular da diabetes coa forma oblitante de aterosclerose, entón con cambios diabéticos hai unha alta probabilidade de lesións gangrenosas das extremidades inferiores.
A angiopatía diabética das extremidades inferiores pódese diagnosticar cos primeiros signos de fallo circulatorio, pero con contacto oportuno cun especialista nesta fase, pódense evitar complicacións graves.
, , , ,
Dependendo do grao de dano, é habitual dividir o curso da angiopatía en seis etapas:
- O paciente non ten queixas específicas na fase cero, pero cun exame detallado xa é posible diagnosticar os cambios dexenerativos iniciais nos vasos.
- Na primeira etapa aparece a palidez da pel, aparecen pequenas ulceraciones nas extremidades inferiores, pero non hai síndrome de dor severa.
- As áreas de lesións ulcerativas fanse máis profundas, ás veces afectan a toda a capa muscular, chegando ao óso. A dor maniféstase.
- A necrose dos tecidos brandos desenvólvese ao longo das beiras das ulceraciones. A morte vai acompañada de avermellamento severo, inchazo, abscesos purulentos, fórmao flemón, tecido óseo inflamado.
- A necrosis afecta ás falangas dos dedos, pés.
- O último, quinto grao. A lesión necrótica cobre todo o pé, xa que a amputación indícase como un método eficaz de tratamento cirúrxico.
A angiopatía diabética é unha enfermidade bastante grave, require coidados especiais e, cando se diagnostica nas primeiras etapas, un tratamento adecuado axudará a abrandar os cambios tróficos nos tecidos.
, ,
Diagnóstico de anxiopatía diabética
As violacións do trofismo dos riles, retina, corazón, cerebro poden ser extremadamente mortais, polo que non descoidas todos os estudos de laboratorio e instrumentais prescritos. O diagnóstico oportuno de angiopatía diabética inclúe un conxunto de medidas: para un estudo detallado, non só se precisan mostras de sangue e ouriña, senón que tamén é moi importante controlar a funcionalidade dos órganos afectados principalmente por esta enfermidade.
Para confirmar o diagnóstico, debe pasar as seguintes probas:
- Sangue por nitróxeno residual (non superior a 14 - 28 mmol / litro). Un aumento do seu nivel indica unha violación do sistema urinario. Os indicadores máis informativos que falan de problemas nos riles son un aumento da urea (normal 2,5 a 8,3 mmol / litro) e da creatinina (normal para as mulleres é de 55 - 100 μmol / litro, para os homes - de 62 a 115 μmol / litro) .
- Orina para proteínas, glicosa, corpos cetonas, B2-microglobulina (a súa presenza nos ouriños indica patoloxía renal). No inicio da enfermidade, o contido de proteína no sangue é de aproximadamente 300 mg na urina diaria, a porcentaxe de azucre é de 10 mmol / litro. Nun estadio tardío da enfermidade, pódese detectar a presenza de corpos cetonas na orina. A taxa de filtración glomerular indica a medida en que os riles están afectados - nas etapas iniciais da enfermidade, este indicador é de 140 ml por minuto, e en casos graves nas etapas posteriores - 15 ml por minuto.
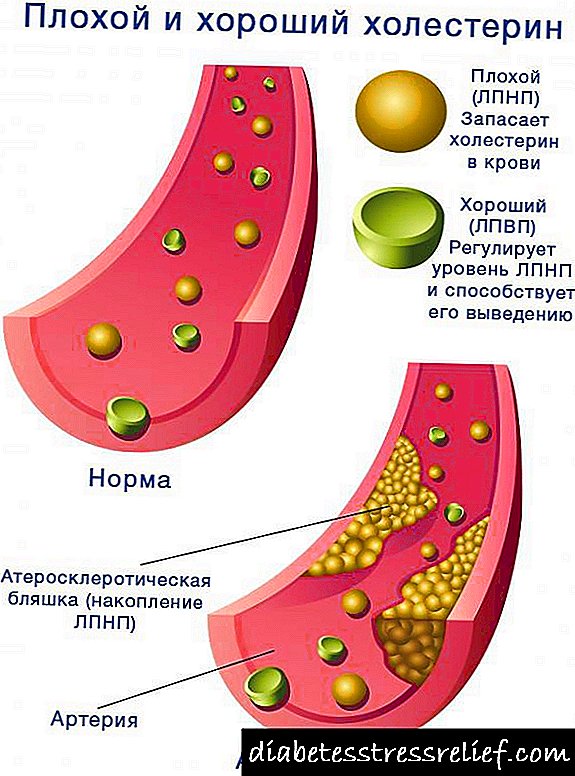
- Determinación do espectro lipídico do sangue. Na angiopatía diabética, o nivel de lipoproteínas e colesterol (máis de 6 mmol) aumenta.
A partir de métodos de investigación instrumentais para confirmar o diagnóstico, recoméndase:
- exame completo por un oftalmólogo,
- electrocardiografía, ecocardiografía, angiografía coronaria,
- Dopplerografía, arteriografía das pernas,
- ecografía dos riles.
, , ,
Tratamento da angiopatía diabética
As lesións vasculares en patoloxías do proceso metabólico requiren dunha intervención médica. O tratamento da angiopatía diabética está principalmente no tratamento da enfermidade actual - a diabetes. No estado descoidado, o tratamento das complicacións será o máis efectivo. Así, a retinopatía é tratada coa fotocoagulación - a proliferación dos vasos sanguíneos é máis lenta pola cauterización puntual. Isto fai posible preservar a visión do paciente durante outros 10-15 anos. Tamén se demostra ademais a administración de preparados parabulbarno (preparados corticosteroides) e os medicamentos que impiden a ramificación vascular (Ranibizumab) son administrados polo método intraventric.
En dano renal grave, recoméndase hemodiálise.
Se os trastornos circulatorios levan as mesmas complicacións que a gangrena, entón indícase un tratamento cirúrxico e, concretamente, o membro afectado é amputado.
O tratamento da angiopatía diabética baséase na normalización do azucre no sangue. Na segunda etapa, son relevantes as drogas que normalizan o fluxo sanguíneo, fortalecen os vasos sanguíneos e melloran o trofismo tisular. É importante lembrar que as drogas que baixan os niveis de azucre deben tomarse cun seguimento constante dos niveis de glicosa e as encimas hepáticas tamén deben ser controladas. No nivel do tratamento con drogas, a dietoterapia tamén xoga un papel importante: a adhesión á dieta e a dieta axuda a manter os niveis de azucre no sangue.
Descrición e tipos de patoloxía
A angiopatía diabética é un termo médico colectivo que se refire a unha lesión xeralizada do sistema vascular do corpo na diabetes mellitus.
Neste caso, as paredes dos vasos espesan, como resultado, a súa permeabilidade empeora. Unha diminución deste parámetro leva a unha diminución do fluxo sanguíneo. Estes cambios patolóxicos provocan a formación de trastornos irreversibles nos tecidos destes órganos que se fornecen de osíxeno e nutrientes a través destes vasos.
En primeiro lugar, son afectados:
- riles
- corazón
- retina
- extremidades inferiores.
Hai dous tipos de angiopatía diabética:
- A microangiopatía é unha complicación que se desenvolve na diabetes mellitus. Caracterízase pola aparición de lesións da microvasculatura, cuxos vasos son as arterias dos riles e da retina.
- Macroangiopatía - caracterizada por danos en vasos arteriais de gran diámetro. Na maioría das veces, este tipo de enfermidade maniféstase nos vasos sanguíneos das extremidades inferiores.
A angiopatía diabética polas súas características morfolóxicas é a aterosclerose, desenvolvéndose baixo a influencia da diabetes mellitus. A patoloxía ten certas características, entre as que destacan:
- multisigmentación da derrota do sistema vascular,
- curso progresivo
- o desenvolvemento de complicacións nunha idade nova,
- escasa eficacia do efecto terapéutico dos trombolíticos.
A aterosclerose arterial caracterízase pola compactación das paredes dos vasos sanguíneos, o que conduce aínda máis a un estreitamento do lumen interno. Nalgúns casos, isto pode provocar un bloqueo do vaso sanguíneo. A estenose provoca a fame de células dos tecidos, cuxa nutrición se realizou a través dun vaso danado.
Os datos médicos modernos obtidos durante o exame dos pacientes indican que os vasos das pernas sofren como consecuencia da progresión no corpo da polineuropatía, que consiste en danos ás fibras nerviosas. Tales cambios, segundo as estatísticas, obsérvanse nun 10-20% de todos os pacientes con diabetes.
Causas da enfermidade e factores de risco
O motivo principal para o desenvolvemento da enfermidade é a aparición de trastornos nos procesos metabólicos, que son provocados por cambios patolóxicos nos vasos sanguíneos na diabetes mellitus. Todo un complexo de diversos factores afecta á progresión da enfermidade:
- Violacións do metabolismo das mucoproteínas e lípidos, o que leva a un deterioro do estado do sistema vascular.
- O grao, gravidade e duración da diabetes.
- Predisposición hereditaria.
- Patoloxía hereditaria no funcionamento do sistema endocrino, que pode provocar a aparición de graves alteracións metabólicas no corpo.
Na diabetes tipo II, que foi precedida por unha lesión pancreática ou a súa eliminación parcial, o risco de desenvolver angiopatía diabética aumenta varias veces.
Os cambios nas paredes dos vasos sanguíneos poden aparecer durante o uso da hormona contra-hormonal ou durante a acción física sobre o tecido dos illotes do páncreas.
Na maioría das veces, a formación de angiopatía diabética indica a presenza no corpo humano dunha perigosa predisposición ao seu desenvolvemento. Neste caso, debe someterse regularmente a un exame médico para evitar a progresión da enfermidade e as súas complicacións.
Síntomas característicos da enfermidade
Os síntomas dun trastorno patolóxico en desenvolvemento débense en boa medida tanto a cambios específicos característicos da diabetes mellitus como a procesos ateroscleróticos que se producen nas paredes dos vasos sanguíneos do sistema circulatorio.
Os signos varían segundo o estadio de desenvolvemento da enfermidade. Os síntomas son comúns:
- entumecimiento das extremidades e aparición de frío nelas,
- dor acompañada de cariomas e convulsións,
- adelgazamento da pel das extremidades debido á fame prolongada de osíxeno e á falta de nutrientes.
Caracterización das etapas individuais do desenvolvemento da enfermidade
Dependendo dos síntomas manifestados, distínguense varias etapas do desenvolvemento da enfermidade:
- O estadio cero da enfermidade caracterízase por un curso asintomático. Os cambios nas paredes dos vasos sanguíneos só se detectan cando se realiza un exame instrumental.
- Na primeira etapa, un paciente desenvolve pequenas ulceraciones nas extremidades, a pel adquire unha sombra pálida e non hai síndrome de dor pronunciado.
- A segunda etapa da enfermidade caracterízase pola aparición de claudicación intermitente. Nesta fase, o paciente comeza a preocuparse pola dor muscular nas pernas e as cadeiras cando camiña. Durante o período de descanso o malestar desaparece rapidamente. Dado que a angiopatía vai acompañada de neuropatía, pode que non haxa sensacións de dor no sentido clásico. A segunda etapa divídese en dúas variedades:
- A etapa IIA caracterízase pola aparición dunha sensación desagradable ao superar unha distancia de máis de 200 metros,
- A etapa IIB caracterízase por que a dor e o malestar xorden ao superar unha distancia inferior aos 200 metros.
- Na terceira etapa, aparecen sensacións desagradables cando unha persoa está en repouso, mesmo en posición horizontal. Ao traducir unha extremidade a un estado vertical, a intensidade da dor diminúe. A terceira etapa caracterízase pola aparición de ulceración, ao longo dos bordos dos que se produce a necrose tisular, acompañada de avermellamento severo, inchazo e desenvolvemento de abscesos purulentos. Tamén se observa inflamación do tecido óseo.
- Na cuarta etapa ocorren úlceras tróficas, as áreas de necrose afectan ás falangas dos dedos e do pé.
Na maioría das veces, coa progresión da angiopatía diabética, os vasos arteriales popliteais e as súas ramas sofren. A falta dun tratamento adecuado, a gangrena desenvólvese, o que require amputación.

A gangrena é unha complicación formidable dunha enfermidade que require amputación.
Os síntomas do desenvolvemento de angiopatía diabética indican a aparición de trastornos trópicos de tecidos brandos.
Métodos modernos de diagnóstico
Se sospeitas da progresión da angiopatía nas pernas diabéticas, debes buscar a axuda dun profesional médico. A fase inicial do diagnóstico é recoller unha anamnesis (enquisa) e exame de áreas danadas. Tamén no proceso de exame úsanse tales métodos de diagnóstico instrumental:
- Resonancia magnética Permite avaliar as violacións na estrutura dos tecidos brandos das extremidades.
- Ecografía O uso da investigación Doppler permite determinar o estado das paredes dos vasos sanguíneos, a velocidade do fluxo sanguíneo e identificar as desviacións deste indicador.
- Diagnóstico de raios X usando compostos químicos contrastantes. Axuda a visualizar e explorar o grao de patencia dos vasos sanguíneos do sistema circulatorio.
- Tomografía computarizada Solicitar o exame de áreas das extremidades que sufriron cambios patolóxicos.
- Termovideografía. Permite realizar un exame rexistrando cambios na radiación térmica das extremidades e identificando as desviacións do estado normal.
Nalgúns casos úsase un método para examinar o corpo do paciente, como a arteriografía. Utilízase se fai necesario excluír trastornos máis graves no funcionamento do sistema vascular.
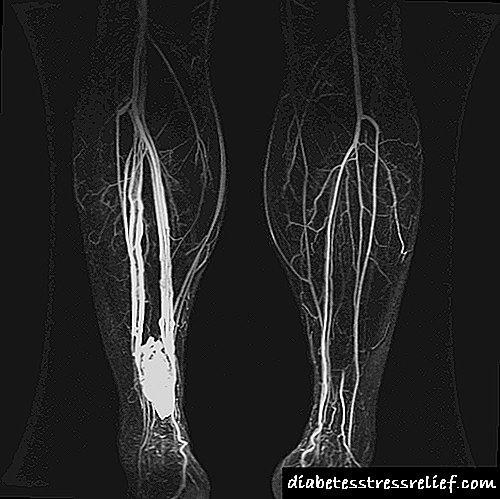
A arteriografía elimina graves violacións no funcionamento do sistema vascular
É necesario o uso destes métodos para obter unha imaxe do progreso do proceso patolóxico no corpo, así como o grao de dano do sistema vascular. O exame permite determinar a forma dunha enfermidade en desenvolvemento.
Tratamento de drogas
A elección do medicamento depende da gravidade da enfermidade e da presenza no corpo de procesos infecciosos que poñan a vida, que son a sepsis, a meyoncrosis, a gangrena e a osteomielite.
- Para estimular a circulación sanguínea prescríbense procesos:
- Trental
- Actovegin,
- Tivortin
- Nicotinato de xantinol,
- Heparina
- Troxevasin e outros
- Tamén se usan antibióticos que permiten loitar contra as úlceras infectadas:
- Amoxicilina
- Cefazolín
- Levofloxacina.
- Para reducir o colesterol, úsanse medicamentos como Atorvastatina e Lovastatina.
- Para mellorar a subministración enerxética dos tecidos, prescríbense medicamentos metabólicos: Mildronate e Trimetazidina.
- Para aumentar a velocidade do fluxo sanguíneo, recoméndase o uso de aspirina. Esta droga promove o adelgazamento do sangue.
- A redución do inchazo conséguese co uso de diuréticos, en particular Furosemida e algúns outros.
- Adicionalmente, úsanse medicamentos que son antioxidantes e vitaminas pertencentes ao grupo B.
Os medicamentos indicados na táboa seguinte úsanse só no caso da formación de depósitos ateroscleróticos nas paredes e do desenvolvemento de macroangiopatías diabéticas. Cando se usan estes fármacos, é necesario controlar periódicamente o nivel de transaminases hepáticas no corpo. Isto débese a que as enzimas teñen un efecto tóxico sobre as células do fígado e no tecido muscular.
Preparados médicos: mesa
| Grupo médico | O efecto das drogas no corpo | Exemplos de medicamentos de uso común |
| Contribuíndo a reducir o azucre no sangue |
|
|
| Úsase para baixar o colesterol no corpo |
|
|
| Contribuíndo a baixar a presión arterial |
|
|
| Reducción do poder | Contribuír á aparición dun forte diurético forte ou débil, prolongado ou a curto prazo |
|
| Mellora da circulación sanguínea no leito vascular |
|
|
| Coágulos de sangue e potenciadores metabólicos |
|
|
Tratamento cirúrxico
Os métodos de tratamento cirúrxico úsanse nos casos en que un paciente desenvolve formas progresivas da enfermidade. As opcións para o uso de terapia cirúrxica inclúen a reconstrución arterial, a trombembolectomía e a simpatectomía.
A amputación é unha medida necesaria e realízase cando a enfermidade pasou ao estadio final do seu desenvolvemento e non é posible salvar a perna.
Na reconstrución arterial, pódense empregar métodos de angioplastia e manexo da cama vascular. A anxioplastia é o procedemento máis moderno e de alta tecnoloxía que axuda a aumentar a patencia dos vasos das pernas. Un indicio para o seu uso é a presenza de placas ateroscleróticas nos vasos sanguíneos que bloquean o fluxo sanguíneo.

A angioplastia permite restaurar a patencia vascular
A anxioplastia arterial úsase para a síndrome do pé diabético, este procedemento evita a amputación das extremidades. Tal operación permite curar unha úlcera trófica que se formou no pé, mellorando a circulación sanguínea. O método consiste en restaurar a patencia dos vasos instalando un stent que afasta as paredes nunha área estreita.
Simpatectomía
A simpatectomía é un método cirúrxico no que se resecta unha sección da sección simpática do sistema nervioso autónomo. O efecto deste tipo de intervencións cirúrxicas baséase na eliminación de impulsos nerviosos patolóxicos procedentes da zona afectada e que conducen á aparición de excitación en centros individuais do sistema nervioso central.

A simpatectomía elimina o vasospasmo nas extremidades inferiores
A principal indicación para o uso de simpatectomía é a presenza de síndromes vexetais de dor severa e trastornos de subministración de sangue periférica. Realizar intervencións cirúrxicas permítelle eliminar o espasmo vascular nas extremidades inferiores.
Tratamento con remedios populares e uso de métodos de homeopatía
Os remedios populares no tratamento da angiopatía úsanse en forma de baños, infusións, decoccións, loções e tés de herbas.
As receitas máis populares son as seguintes:
- Té de camomila. Unha bebida a base de camomila ten a capacidade de reducir o azucre no sangue, as propiedades antimicrobianas e antiinflamatorias. Ten un efecto anticoagulante eficaz. Recoméndase empregar para persoas con altas taxas de coagulación do sangue. Para preparar este produto:
- tome 15 g de camomila seca por 250 ml de auga fervendo,
- insiste antes de usar durante 30 minutos.
- Té de salvia. Mellora a síntese de insulina, elimina as toxinas e afecta favorablemente o nivel de inmunidade. Para preparar o produto, necesitas:
- tomar 2 culleres de sopa l follas por 250 ml de auga fervendo,
- insistir durante unha hora,
- beba 3 veces ao día durante 50 g.
Está prohibido beber o té de salvia durante o embarazo e a lactación.
Para aliviar o estado do paciente, pódense usar algúns remedios homeopáticos. Na maioría das veces prescríbense Aconita, Bryonia e Aluminio.
Os métodos alternativos deberían usarse só como complemento aos métodos tradicionais de tratamento. Antes de usar calquera deles, debes consultar definitivamente cun médico especialista.
Posibles complicacións no desenvolvemento da enfermidade
A falta de tratamento para a angiopatía diabética, hai unha alta probabilidade de desenvolver un gran número de complicacións graves no organismo que poden levar a discapacidade:
- necrose dos tecidos
- diminución da sensibilidade
- insuficiencia cardíaca
- problemas no funcionamento dos órganos da visión.
Unha diminución da sensibilidade da pel leva a que unha persoa non sempre é capaz de detectar feridas e tratar oportuna a ferida. Como resultado do desenvolvemento da patoloxía, calquera arañazos poden provocar a aparición de cambios irreversibles, que requirirán a axuda dun cirurxián.
A angiopatía diabética é unha enfermidade grave na que o paciente necesita coidados especiais. O diagnóstico e tratamento oportunos poden retardar o desenvolvemento de cambios tróficos nos tecidos.
Prevención de enfermidades
As medidas preventivas están dirixidas a previr a aparición e progresión de complicacións. Recoméndase aos pacientes que padecen diabetes:
- Non practicar descalzo
- ao escoller zapatos, preste especial atención ao seu tamaño, para evitar a aparición de microtraumas da pel, o que agravará o estado das extremidades,
- realice diariamente con auga morna auga procedentes de hixiene e despois de limpar a pel, aplique cremas nutritivas e hidratantes,
- examinar regularmente, manter un control estricto do peso corporal e o azucre no sangue,
- pegarse a unha dieta. Coma ata 5 veces ao día, consome alimentos en racións pequenas. Reduce a cantidade de hidratos de carbono facilmente digeribles na dieta. Excluír os fritos e as carnes afumadas. Aumentar o consumo de cebola, verdura e froitas (con excepción de plátanos, uvas e outras froitas cun alto contido en azucre). Pratos ao vapor, cocer ou ferver. Para mellorar o tracto gastrointestinal, use especias (excepto a pementa quente),
- para estimular o páncreas - come máis apio, arándanos, feixón verde, espinaca e chucrut
- se o corpo ten os requisitos previos para o desenvolvemento da angiopatía diabética - abandona completamente malos hábitos, como fumar e beber alcohol,
O tabaquismo agrava o curso da diabetes, o que aumenta a probabilidade de desenvolver complicacións en forma de angiopatía diabética. As bebidas que conteñen alcohol son o veleno máis forte para o páncreas.
Para evitar o desenvolvemento de complicacións no corpo, debes intentar que os seguintes parámetros estean dentro do rango normal:
- glicosa de xexún: 6,1 - 6,5 mmol / litro,
- glicosa dúas horas despois da comida: 7,9 - 9 mmol / litro,
- hemoglobina glicosilada: 6,5 - 7,0% da hemoglobina total,
- colesterol: 5,2 - 6,0 mmol / litro,
- presión arterial: non superior a 140/90 mmHg.
Unha enfermidade como a angiopatía de pernas diabéticas é unha condición moi perigosa para os humanos. Se non hai efectos médicos, hai posibilidades de morte debido ao desenvolvemento de gangrena e intoxicación sanguínea. En caso de sospeita da presenza dunha condición patolóxica no corpo, debes solicitar inmediatamente consello e proporcionar asistencia cualificada.