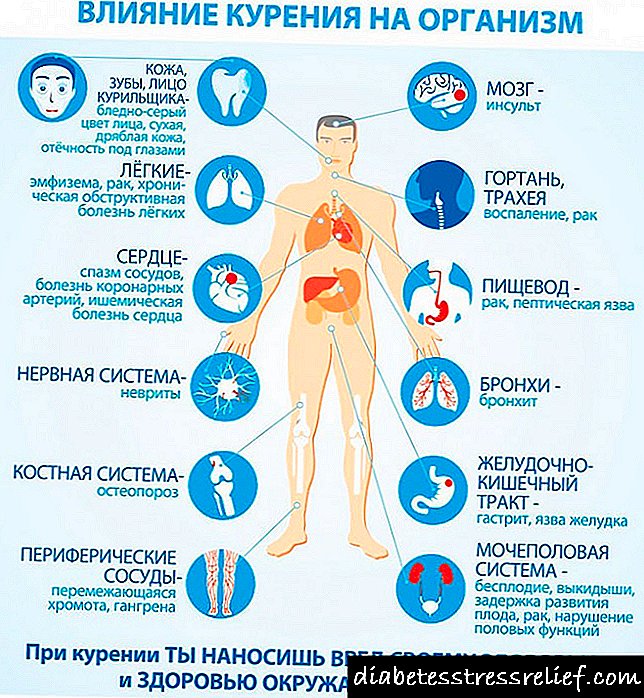
Pancreatite en homes
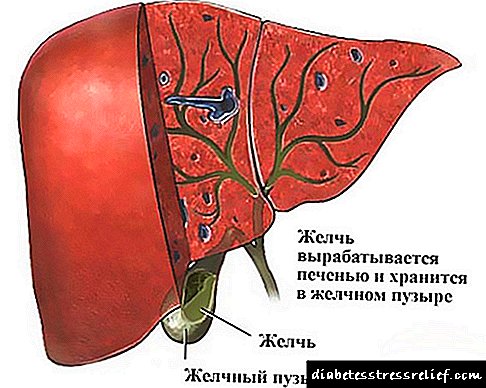
Na parte superior da cavidade abdominal, o páncreas está localizado tanto en homes como en mulleres. Este corpo consiste nunha cabeza, corpo e cola. É imposible sobreestimar a importancia do páncreas para o organismo no seu conxunto.
Nos seus tecidos prodúcense substancias e encimas que participan activamente na dixestión de proteínas, carbohidratos e graxas. En primeiro lugar, entran no fluxo xeral do páncreas e, despois, son redireccionados ao intestino duodenal (duodenal), aquí exerce un efecto fisiolóxico sobre os alimentos.
Ademais, no páncreas hai células especializadas, que producen insulina. Unha vez no torrente sanguíneo, a insulina regula o nivel de azucre no corpo. Se esta hormona se produce en cantidades insuficientes, entón unha persoa pode desenvolver diabetes mellitus, cuxos síntomas deben saber todos.
Síntomas comúns dun problema
Todos os signos de enfermidade pancreática son similares e presentan case os mesmos síntomas:
- trastornos dispepticos
- dor e outras manifestacións de carácter xeral,
- A dor aparece na rexión epigástrica do abdome,
- pode ser tecido,
- xorden no hipocondrio esquerdo,
- dar ás costas ou debaixo do omoplato esquerdo,
- A natureza da dor pode ser paroxística e permanente.
- Despois de comer en exceso, comer fritas, picantes, graxas e alcohol, intensifícase a dor.
- Aumenta a dor e a calor, pero o frío redúceo un pouco.
Ás veces, algunhas posicións forzadas do corpo axudan a sobrevivir á dor: unha postura lateral cos xeonllos debuxados ao peito, sentada, inclinada cara adiante. No futuro, será necesaria unha dieta para evitar a recaída. Cando a palpación do abdome no hipocondrio esquerdo faise sentir dor. Os trastornos dixestivos inclúen:
A enfermidade pancreática caracterízase por unha forte perda de peso desmotivada e diminución do apetito, isto aplícase tanto a homes como a mulleres.
Os métodos modernos de exame do corpo humano (ecografía, tomografía computarizada, outros estudos especiais de raios X) permiten obter unha imaxe de alta calidade deste órgano no monitor e comparar os síntomas, obtendo unha imaxe clara do que está a suceder.
Causas de aparición
O tracto gastrointestinal é un dos mecanismos complexos do corpo humano que responde moi rapidamente a varias interrupcións no uso de alimentos, cambios no ambiente alcalino do corpo. A súa resposta reside nos procesos inflamatorios do páncreas, que en termos dos seus síntomas e accións causan danos devastadores para a saúde, provocando moitos efectos secundarios sobre todo o corpo. Entre os efectos secundarios están:
- necrose dos tecidos que rodean as canles de entrega de zume de páncreas no duodeno,
- a aparición de peritonite (intoxicación sanguínea),
- a aparición de enfermidades crónicas (diabetes, enfermidade hepática, destrución completa do sistema inmunitario humano),
- distonia cardiovascular,
- insuficiencia renal (insuficiencia renal),
- fallo do tracto dixestivo.
En caso de enfermidades secundarias, os principais síntomas do proceso inflamatorio do páncreas complétanse con novos síntomas dependendo da enfermidade xurdida.
A pancreatite vai acompañada da aparición de certos síntomas tanto en homes como en mulleres. Na medicina moderna, este tipo de enfermidades aínda non se estudaron completamente, polo tanto, a norma dietética para o uso de produtos e o tratamento con medicamentos para aliviar os síntomas da enfermidade son aplicables en terapia. Esta patoloxía trae unha grave molestia á persoa, o que leva trastornos psicoemocionais.
Unha aparición de calidade patolóxica entre homes e mulleres está presente na aparición da enfermidade ante os antecedentes do abuso de alcol e o desenvolvemento da enfermidade do cálculo biliar. Se por alcoholismo, a aparición da pancreatite é máis afectada polos homes, mentres que no segundo caso da enfermidade do cálculo biliar, o sexo máis débil é máis susceptible debido ás diferenzas fisiolóxicas.
Causas do desenvolvemento da pancreatite nos homes:
- consumo crónico de alcol,
- a aparición de patoloxía de cálculos biliares,
- a aparición de hepatite viral dos grupos B, C, envelenamento de alimentos de mala calidade,
- reacción ao consumo de drogas, sobredose,
- fumar pesado de homes,
- herdanza da enfermidade (pool de xenes),
- enfermidade adquirida (trauma, desnutrición grave).
A aparición de pancreatite maniféstase pola aparición dun ataque agudo e ten os seus propios signos de inflamación nos homes. Os signos e síntomas da inflamación en pacientes con pancreatite en homes e mulleres son os mesmos.
Síntomas da enfermidade
O desenvolvemento de pancreatite nos homes é crónico e agudo. Cada unha das formas ten manifestacións individuais de pancreatite, síntomas, signos dependendo da localización do foco da inflamación e identificando onde doe a palpación nos homes. Polo tanto, ao prestar primeiros auxilios e establecer un diagnóstico primario, realízase un exame externo por motivos de palpación e por síntomas externos manifestos.
Os síntomas que axudan a determinar a aparición de pancreatite en homes:
- dor aguda grave no abdome superior,
- lado dereito ou esquerdo do hipocondrio,
- dor de sensación circular no abdome, costas,
- fortalecemento do limiar da dor cando o corpo está deitado,
- aumentar a temperatura de 39 * C,
- calafríos
- contraccións convulsivas na cavidade abdominal,
- palidez da pel,
- aumento da suor por todo o corpo,
- a aparición de reflexos de vómito, vómitos,
- boca seca
- violación das feces de líquido a estreñimiento, queima do ano despois da defecación,
- taquicardia
- salta na presión arterial nun home,
- a aparición de falta de respiración con pequenos movementos físicos,
- o inchazo crea a aparición dun aumento no abdome.
Cada vez hai síntomas emerxentes dunha patoloxía en desenvolvemento de pancreatite:
- perda de peso
- esgotamento do corpo, deshidratación,
- a aparición de pel icterica, hepatite,
- a cor das feces adquire unha sombra clara,
- a orina dun enfermo faise escura, a cor da cervexa.
Estes síntomas confirman a aparición de pancreatite e requiren unha visita inmediata ao médico asistente para realizar medidas de diagnóstico. Despois de confirmar o diagnóstico da patoloxía da pancreatite en homes, úsanse métodos de terapia farmacológica. Os síntomas derivados da enfermidade requiren o seu alivio na fase inicial do tratamento.
Diagnósticos
Os síntomas da pancreatite con inflamación do páncreas nos homes requiren un diagnóstico preciso. Por iso, para medidas diagnósticas, gastroenterólogos e médicos asistentes envían ao paciente para un exame de laboratorio.
A lista de análises necesarias:
- análise xeral dos corpos sanguíneos,
- proba de sangue bioquímica,
- exame bioquímico completo de orina,
- exame do sistema inmunitario de anticorpos, linfocitos, antíxenos,
- ecografía do peritoneo para identificar órganos internos danados e ampliados,
- tomografía computada de órganos internos.
Cada unha das probas anteriores é moi importante e proporciona características adicionais da pancreatite patolóxica, polo que é necesario respectar as receitas do médico para unha determinación máis precisa do diagnóstico.
Os síntomas da pancreatite crónica en homes teñen signos visuais:
- Perda de peso inusual para o paciente. Unha forte caída do peso corporal na vítima prodúcese cando hai unha violación da dixestión dos alimentos, o que indica unha secreción pancreática insuficiente de encimas para unha boa dixestión. Os alimentos, metidos no tracto dixestivo, non son completamente dixeridos e saen con incrementos en forma de franxas de alimentos non procesados, o que trae a falta de reposición do corpo con oligoelementos útiles.
- Pálido, pel seca. Un home que padece unha forma crónica da enfermidade carece de vitamina, o que leva a unhas uñas quebradizas, unha pel lenta. O paciente quéixase de dor no momento de tomar e despois de comer. Quizais a aparición de vómitos.
Os datos non serven como o feito final da aparición de pancreatite nun home, xa que a sintomatoloxía da enfermidade presenta unha área bastante ampla de danos e os seus síntomas, a miúdo entrelazados con outras enfermidades igualmente perigosas.
O diagnóstico e o tratamento correctos da pancreatite en homes prevén as graves consecuencias da enfermidade e salva a vida do paciente.
Cando se produce pancreatite, identifícase principalmente a forma aguda ou crónica da enfermidade. A forma crónica é basicamente unha manifestación dunha forma aguda non tratada de inflamación do páncreas. Pero non sempre é así. Tamén hai tipos de pancreatite:
- tipo agudo recurrente,
- crónico agravado.
Estes tipos non teñen unha diferenza significativa entre si, coa excepción do número de síntomas e agravamentos. Está determinado polos intervalos entre ataques. Se o ataque se produce periódicamente durante menos de 5 meses entre si, entón é recidiva aguda, pero se rematou, é crónica agudizada. Tamén ten especies na súa situación de aparición, é un punto (edematoso) ou gran focal.
O nomeamento e tratamento da pancreatite provén da dor xurdida nos homes. Con síndrome de dor leve, prescríbese o uso dun complexo vitamínico con preparacións a base de plantas. Con este desenvolvemento da patoloxía da pancreatite en homes, a actividade física está contraindicada.
Con unha forma grave de síntomas, preséntanse purificación de sangue de toxinas, medicamentos que alivian a dor, hormonas que conteñen enzimas dixestivas, antiespasmódicos (sen spa), antibióticos dependentes do dano aos órganos internos. Tamén se practica lavado de intestino con solucións de camomila.
Se estas medidas non dan froitos positivos, levan a cabo a purificación de plasma no plasma, o nomeamento de nutrición dos órganos polo método intravenoso. Os médicos no tratamento da enfermidade tratan de realizar terapia sen cirurxía. Ademais, con todas as formas e tipos de pancreatite en homes, a nutrición dietética é obrigatoria. O que está incluído na dieta:
- carne de polo dobre fervida,
- tenreira ao vapor ou ao forno,
- produtos de peixe non graxos,
- comer legumes só se permite sen legumes,
- Recoméndase mazás ao forno
- cereais de fibra lixeira,
- tortilla de proteína de vapor.
Nas primeiras etapas do desenvolvemento da inflamación do páncreas nos homes, despois dunha fame de 2-3 días, todos os alimentos cociñados deberían conter unha substancia musquiña. Se tes malos hábitos, descárteos para restaurar o páncreas. A adhesión completa á dieta eliminará significativamente factores irritantes do páncreas e acelerará o tempo de curación. Tamén é posible empregar exercicios de respiración para realizar masaxes indirectas da glándula.
Coa remisión da enfermidade, a pancreatite nos homes pode ser tratada, quizais coa axuda de métodos alternativos, o que trae excelentes resultados de recuperación, e o médico asistente dirá como preparar o caldo.
Cada un dos métodos de tratamento dados anteriormente é seleccionado dependendo do curso da enfermidade e, se as receitas terapéuticas se realizan correctamente, restablecerá a función pancreática en pouco tempo.
Consellos de medicina tradicional
Para o tratamento da pancreatite, hai bastantes formas e tipos de medicina tradicional. Todos eles contribúen á eliminación da inflamación e á restauración da glándula. Pero lembre que o tratamento con remedios populares debe acordarse co seu médico para evitar complicacións e a aparición de efectos secundarios. Os principais métodos da medicina tradicional:
- Semente de liño Este tipo de tratamento permite a preparación de sementes de liño, como axente de parada da pancreatite. Con capacidade para crear unha substancia fílmica, coa axuda desta ferramenta, a área afectada está envolta e a irritación é reducida. Unha cucharada de sementes férvese en 250 ml de auga durante 6 minutos. Assert, filtra a través dunha peneira ou unha tapa de tapa tomar 100 ml durante 20-30 minutos antes de comer.
- Caldo de herbas: 30-40 g de eneldo, a mesma cantidade de menta, 20-25 g de flores inmortel, 15-20 g de bagas de rosa, 15 g de froito de espino, 7-10 g de camomila, picar nunha batidora ata que estea lisa, encher. 0,5 l de auga fervendo. Insistimos durante 12 horas nun termo. Consuma 2 culleres de sopa despois das comidas. O procedemento ten unha duración dun mes.
- Própole. Unha ferramenta ideal que non precisa preparados serios. Rodar pequenas bolas con própole, mastigar 30 minutos antes de comer. Tamén se recomenda facer tintura de própole empregando unha base alcohólica. Remueve o própole en coñac, vodka caseira, poñerse en infusión nun lugar escuro durante 30 días. Use con leite baixo en graxa 10-15 gotas por vaso de leite antes de durmir durante 14 días. Alivia os ataques de pancreatite.
A pancreatite resultante é unha enfermidade grave que require unha supervisión médica constante. Se hai sospeitas desta patoloxía, visite con urxencia ao médico que se atende e faga un diagnóstico.
Causas da pancreatite nos homes
O grupo de risco que pode verse afectado pola pancreatite inclúe homes de 30 anos. Ademais da idade, as causas da inflamación do páncreas poden incluír:
- abuso de alcol
- predisposición hereditaria
- complicación da enfermidade do cálculo biliar,
- comer excesivamente aceitoso e alimentos picantes,
- feridas do abdome provocando traumatismo no páncreas,
- intervención cirúrxica
- uso a longo prazo de antibióticos e outros medicamentos "agresivos",
- endoscopia previa
- enfermidades autoinmunes e infecciosas,
- tomar medicamentos durante moito tempo (algúns antibióticos, diuréticos, glucocorticosteroides, etc.),
- intoxicación alimentaria ou química,
- enfermidades endocrinas
- comidas frecuentes de produtos non naturais, que inclúen un gran número de aditivos obtidos de forma sintética.
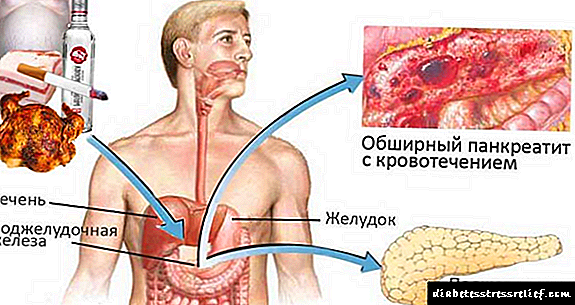
Causas da pancreatite
Formas de pancreatite e as súas características
- Crónica - caracterizado pola inflamación do páncreas, na que hai unha violación das súas funcións exocrinas e endocrinas. O proceso inflamatorio leva a unha violación do subministro de sangue ás células dos órganos e procesos metabólicos nelas. Esta é a razón da substitución gradual das células das glándulas por tecido conectivo, o órgano está reorganizado e perde a súa actividade funcional. A forma crónica de pancreatite caracterízase por períodos de exacerbación e remisión.
- Nítido - caracterizado por unha grave inflamación do páncreas, un aumento significativo do tamaño do órgano, a aparición de inchazo, decadencia e necrose grave das células das glándulas. Como resultado, hai un risco de infección na cavidade abdominal a través dos focos de caries de órganos. O páncreas detén completamente a produción de hormonas e encimas que desempeñan un papel crucial na dixestión.
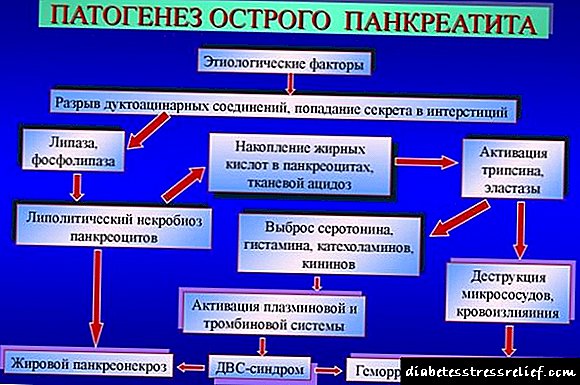
A patoxénese da pancreatite aguda
Preste atención! A forma aguda de pancreatite pode ir acompañada da formación de úlceras e hemorraxias no tracto dixestivo.
Tipos de pancreatite aguda
Síntomas de pancreatite crónica e aguda en homes
A forma crónica de pancreatite caracterízase por síntomas leves. Hai dor á esquerda, baixo as costelas. A dor pódese estender ao hipocondrio dereito, a cavidade abdominal, dálle á rexión do corazón ou á parte inferior das costas. Pode haber molestias no estómago, así como unha pequena ampliación do fígado.

A medida que a enfermidade anterior se desenvolve e flúe cara á súa forma aguda, os signos vanse brillando. A miúdo hai ataques de dor, aparecen trastornos de dispersión, caracterizados por trastornos da feces (vólvese líquido, gruel ou viceversa, o estreñimiento). As secrecións mucosas poden estar presentes nas feces.
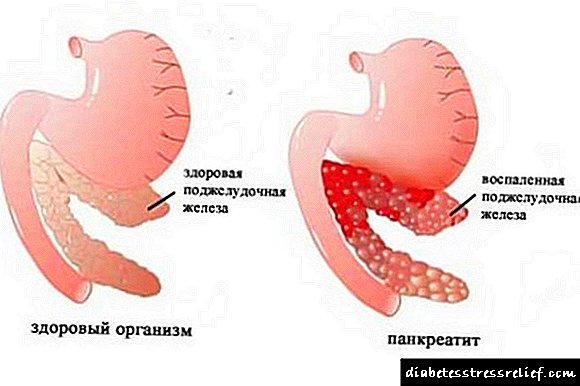
Inflamación do páncreas na pancreatite
Ademais, os síntomas da pancreatite aguda nos homes son:
- micción excesivamente frecuente,
- diarrea
- náuseas e vómitos
- inchazo
- febre
- perda de peso rápida
- un sentimento de debilidade no corpo,
- deshidratación
- frecuencia cardíaca e latido cardíaco
- dores graves que rodean o estómago e as costas inferiores.
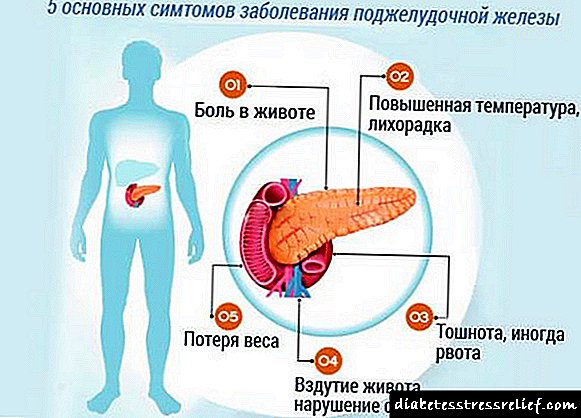
5 sinais do corpo sobre un mal funcionamento do páncreas
Preste atención! No caso de formas avanzadas de pancreatite aguda, na que se observa a necrose do número principal de células pancreáticas, as dores son tan graves que unha persoa pode sufrir golpes de dor.
Medidas de diagnóstico
É moi difícil detectar a pancreatite nos homes nas etapas iniciais do desenvolvemento da enfermidade. Os síntomas son demasiado leves, maniféstase de xeito irregular e un home adoita explicar os síntomas que se presentan cunha serie de outras razóns, sen pensar na posibilidade de problemas de saúde do páncreas. Polo tanto, por regra xeral, un médico é consultado só cando os síntomas da pancreatite aparecen regularmente, causan molestias graves e practicamente non hai dor subsistente na zona da glándula.
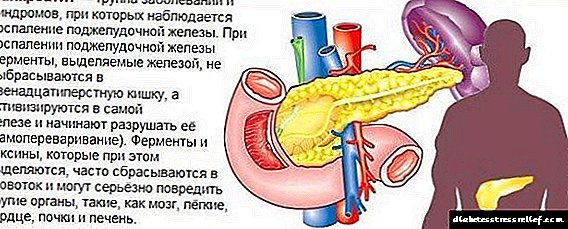
Signos e síntomas da pancreatite crónica
Ao contactar cun especialista, a primeira medida de diagnóstico é a palpación. O especialista sente e exerce unha leve presión no lado esquerdo do corpo, nun ángulo entre as costelas e a columna vertebral. Con pancreatite, un home sentirá dor ao palpar. O doutor presiona baixo o ombligo, a unha distancia de 2 cm do último. O paciente tamén sentirá dor. Un especialista debe necesariamente examinar a lingua do paciente: un revestimento branquecino está presente na superficie da lingua con pancreatite e tamén se observa unha atrofia das papilas gustativas.
A análise obrigatoria e máis completa pola que se pode xulgar a presenza de pancreatite e o grao do seu desenvolvemento é unha proba de sangue. O especialista mira o nivel de leucocitos no sangue e tamén comproba o nivel de amilase. A amilase é unha enzima producida polo páncreas e é a responsable do procesamento do amidón, así como do glicóxeno. A norma do seu contido en sangue non debe superar as 65 unidades. Exceder a norma pola metade indica a presenza de pancreatite nun home. Unha marca crítica da amilase sérica é de 1000 unidades, o que indica a condición crítica do paciente e indica a necesidade urxente de intervención cirúrxica.
A primeira medida diagnóstica para a pancreatite é a palpación
Un aumento do nivel de leucocitos é a evidencia da presenza dun foco de inflamación no corpo. Pola cantidade de leucocitos, un especialista pode xulgar o forte que é o foco da infección. Tamén son importantes os indicadores: ESR, encimas pancreáticas, glicosa, hematocrito, lipase, así como a tripsina.
Preste atención! Ademais das medidas de diagnóstico anteriores, ao paciente se lle debe solicitar unha ecografía dos órganos situados na cavidade abdominal e unha biopsia. Para realizar este último, os especialistas necesitan levar material de biopsia do paciente. Para iso, o paciente está pinchado na pel nun lugar situado por encima do páncreas e produce a cantidade adecuada de material.

Tratamento de pancreatite
Non obstante, o tratamento da pancreatite crónica é posible despois de consultar a un especialista e estrictamente segundo as súas prescricións. Primeiro de todo, recoméndase unha dieta estrita para un paciente con enfermidade pancreática: é necesario abandonar o uso de alimentos salgados, fritos, afumados, así como alimentos de conveniencia. Recoméndase beber auga purificada o máximo posible - unha bebida abundante pode reducir os procesos inflamatorios que se producen no páncreas. Non se permite o té forte, é mellor se é verde. O paciente debe abandonar o uso de café, bebidas enerxéticas, así como todas as bebidas alcohólicas.
Para o tratamento na casa, un especialista prescribe preparados encimáticos ao paciente: "Mezim», «Pancreatina". Para aliviar os espasmos dolorosos, atribúen: "Non-shpu"Ou"Ibuprofeno". Ademais, pódense prescribir preparacións de herbas especialmente deseñadas para a restauración do páncreas, que se poden mercar nas farmacias.

Dieta para a exacerbación da pancreatite crónica
O tratamento da pancreatite aguda debe realizarse estrictamente nun hospital cirúrxico. O paciente debe estar sempre baixo a estricta supervisión dos especialistas para que este último poida intervir a tempo se é necesaria unha cirurxía urxente. O tratamento, como na forma crónica da enfermidade, comeza cunha dieta estrita e tomar as drogas anteriores. Pero co desenvolvemento de focos de infección no páncreas, o paciente debe prescribir un curso de antibióticos, cuxo obxectivo é deter o foco infeccioso. Así mesmo, ao paciente prescríbense antioxidantes e antiácidos, que son necesarios para reducir e controlar o nivel de acidez nos tecidos brandos. A secreción pancreática é controlada prescribindo ao paciente "Atropina».
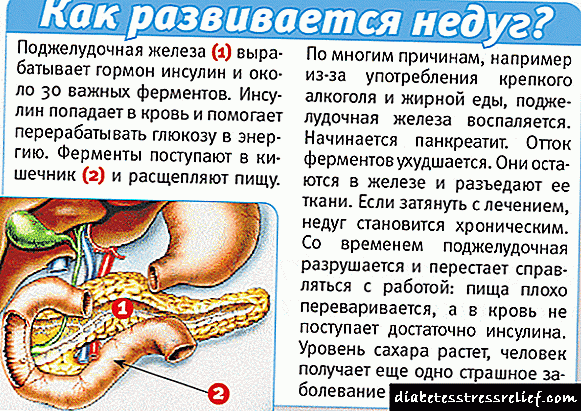
O desenvolvemento da inflamación do páncreas
Se a pancreatite adquiriu unha forma descoidada e o páncreas do paciente sufriu necrosis, é necesaria a cirurxía para desfacerse da parte morta do páncreas e evitar a maior propagación de focos de necrose.
Atención! En caso de pancreatite crónica, así como despois de pancreatite aguda, é necesario controlar regularmente o estado do páncreas. Para iso, recoméndase facer unha proba de sangue xeral cada mes e unha vez cada seis meses someterse a unha ecografía dos órganos abdominais.
Onde está o páncreas nos humanos?
Parecería que se a glándula se chama páncreas, é lóxico que estea situado baixo o estómago. Non obstante, esta afirmación é certa só para aqueles casos en que unha persoa está mentindo. Noutras posicións, o órgano está situado "detrás" do estómago, moi preto del e do duodeno.
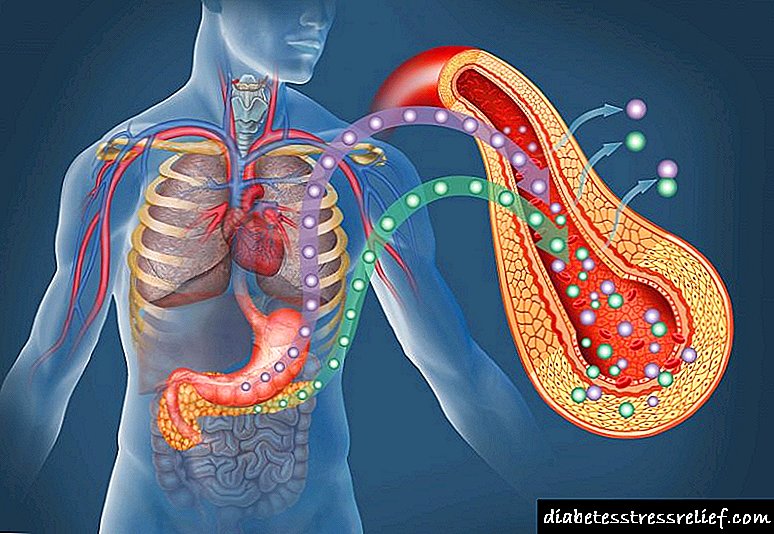
- Se observas a estrutura dunha persoa desde a columna vertebral, esta glándula está situada ao comezo da rexión lumbar.
- En canto á vista desde o lado do peritoneo, o páncreas situarase a uns 4-5 cm por encima do ombligo.
Este órgano interno consta de 3 partes: a cabeza, o corpo e a cola. A cabeza da glándula está situada na área do duodeno 12 (esta última cobre o páncreas, coma se fose unha ferradura). O corpo do órgano "escóndese" detrás do estómago e a cola é adxacente ao bazo.
Isto é interesante! A formación do páncreas comeza ás 5 semanas do desenvolvemento fetal.
Nun neno recentemente nado, este órgano alcanza unha lonxitude de 5 cm, nun neno de un ano - xa de 7 cm. O tamaño final (15 cm) de ferro adquire 16 anos. O tamaño normal do órgano considérase como un rango de 15 a 22 cm, todos os demais indicadores son patoloxía.
Que enfermidades indica a dor?
O principal problema é que os síntomas característicos das enfermidades do páncreas tamén son característicos de variantes alternativas de enfermidades. Isto pode levar a un diagnóstico incorrecto e o nomeamento dun tratamento inadecuado. Como resultado, pérdese un tempo precioso para o tratamento da glándula.

Como doe o páncreas?
É difícil para unha persoa que nunca antes atopou dificultades no funcionamento do páncreas recoñecer que o problema está precisamente nel. Onde doe o páncreas? A forma alargada do órgano pode provocar dor en diferentes lugares. Entón, unha cabeza inflamada provoca un foco de dor á dereita e moitos o atribúen ao fígado. A dor nos restantes departamentos crea molestias no hipocondrio. Os casos de pancreatite aguda fan completamente o carácter de dorsal de dor.
Os principais síntomas dos problemas do páncreas son:
- Temperatura elevada (de 38 graos).
- Ataques de náuseas, converténdose en vómitos con sabor azedo.
- Diminución do apetito ou ausencia do todo (moitas veces provoca unha forte perda de peso).
- Zócalo (xa sexa no hipocondrio esquerdo). O malestar é tan forte que un cambio de posición (deitado, sentado ou de pé) non pode aliviar significativamente o sufrimento.
- No hipocondrio esquerdo hai unha sensación de plenitude. Este síntoma empeora despois de comer ou beber, así como pola mañá.
- Gran sede.
- Unha tonalidade amarelenta das proteínas da pel e dos ollos.
- Aumento da suor.
- Unha sensación de amargura na boca.
- Ás veces obsérvase un estado de choque.
Moitas veces, a dor intensifícase despois de comer e, se non come, non se fan sentir.
Ademais, o paciente pode ter síntomas de toxicosis, é dicir, unha aversión persistente a varios produtos alimentarios.
Os seus principais síntomas son:
- perda de peso forte e forte sen motivo aparente,
- sensación de formigueo nas extremidades
- discapacidade visual e auditiva,
- sensación constante de sede inquebrantable
- curación de feridas longas
- sensación de fatiga intensa constante.
A pancreatite é un proceso de inflamación da glándula, provocado bloqueando o seu conduto. A enfermidade pode ser aguda ou crónica.
Ademais, o médico normalmente prescribe unha lista de probas necesarias, incluíndo:
- Examen de sangue xeral. Os trastornos da glándula normalmente provocan un aumento dos glóbulos brancos.
- Detección de niveis de tripasa, amilase e lipase no soro sanguíneo.
- Ademais, recoméndase un estudo de encimas hepáticas: fosfatase alcalina, bilirrubina e ATL. Un aumento das taxas pode indicar un ataque de pancreatite causado polo movemento de cálculos biliares.
- Análise de orina para detectar niveis de amilase.
- Análise de feces de exceso de graxa, tripsina e quimotripsina.

Adicionalmente, úsanse métodos de diagnóstico instrumental:
- Roentgenografía Coa súa axuda, resulta que o ferro se engrandece ou non.
- Ecografía Axuda a estudar as características dos contornos do corpo, determina a presenza de cálculos biliares, o estado do conduto excretor.
- Resonancia magnética Utilízase para aclarar o diagnóstico, determina a presenza de necrose ou fluído pancreático no peritoneo.
Páncreas: síntomas da etioloxía inflamatoria
Os procesos inflamatorios non infecciosos nos tecidos do páncreas son a causa máis común de disfuncións e patoloxías deste órgano. A maioría dos procesos inflamatorios están expresados polo cadro clínico da pancreatite, acompañado de edema, caries e morte do tecido da glándula.
Os procesos inflamatorios a longo prazo levan á substitución do tecido glandular do tecido conectivo, violacións da estrutura anatómica e funcións do páncreas.
O proceso inflamatorio principal de natureza non infecciosa pode ser complicado pola capa de infeccións bacterianas, a formación de quistes, a inflamación do peritoneo, o sangrado interno e outras complicacións da enfermidade. Os tipos de pancreatite aguda e crónica distínguense segundo os síntomas e a presentación clínica.
Pankreatite aguda
A razón máis común para o desenvolvemento da pancreatite aguda é unha complicación da enfermidade do cálculo biliar cunha violación da dieta, exceso de alimentos graxos, alcol. A idade media do primeiro episodio de pancreatite aguda é de 40-50 anos.
Entre as variedades da enfermidade están:
- A forma intercitial aguda (edematosa) de pancreatite,
- forma hemorrágica aguda,
- forma purulenta aguda de pancreatite,
- necrose pancreática aguda con morte total ou parcial de tecidos.
Cando os síntomas da pancreatite se manifestan contra a colecistite, diagnostícase a colecistopancreatite. A pancreatite aguda pode manifestarse de varias formas e non ter un cadro clínico pronunciado e uniforme, o que complica o diagnóstico.

A dor como síntoma da pancreatite aguda
A forma aguda da enfermidade sempre vai acompañada de dor. Dependendo da variedade edematosa ou necrótica, así como da implicación dos órganos e tecidos peritoneais no proceso inflamatorio, a dor pode ser aguda, opaca, tirando, cortando, etc.
A forma edematosa de pancreatite provoca dor por espremer polos tecidos edematosos das terminacións nerviosas, estirar a cápsula do órgano e bloquear os condutos.
A necrotización dos tecidos con necrose pancreática pode causar dor tan grave que provoca unha enfermidade que pode poñer a vida - choque de dor.
A dor na rexión epigástrica localízase, pode estenderse por todo o abdome e, na maioría dos casos, irradiase cara á columna vertebral, debido á localización do páncreas e ás características da súa inervación. En poucas ocasións, é necesario un diagnóstico diferencial das manifestacións do infarto de miocardio e da angina pectora, xa que a dor pode ocorrer detrás do esternón no corazón e irradiarse cara á clavícula.
A dor na pancreatite aguda non se correlaciona coa inxestión de alimentos, como expresión do proceso inflamatorio e aumento dos cambios patolóxicos. A dor é prolongada ou permanente, diminuíndo ao tomar analxésicos e antiinflamatorios.
Dispepsia de pancreatite
Os síntomas dispepticos da pancreatite aguda exprésanse en náuseas, vómitos despois de comer con inclusións de alimentos non dixeridos, trastornos de defecación: estreñimiento, diarrea ou a súa alternancia. Os síntomas disépticos a miúdo ocorren na fase inicial da pancreatite como consecuencia dunha violación da dieta. Os "provocadores" máis comúns son os alimentos graxos, o alcohol, os cogomelos, o mel, o tomate e os seus produtos procesados.Algúns medicamentos tamén son capaces de provocar o inicio da enfermidade, entre os fármacos están os fármacos de grupos antibióticos, sulfonamidas, nitrofuranos, citostáticos, etc.
Características de náuseas e vómitos como signos de pancreatite aguda
Na gran maioría dos casos con pancreatite, o vómito vai precedido dunha sensación de náuseas derivada da irritación do chamado nervio vago. 8 de cada 10 ataques de náuseas rematan coa liberación de vómitos, o que non aporta alivio ao paciente.
O vómito con pancreatite é un signo de intoxicación do corpo. Na primeira fase, o vómito consta do contido do estómago, co desenvolvemento da enfermidade, inclúense inclusións de bilis, o que indica o refluxo do estómago do contido do duodeno. O volume de masa e a frecuencia das convulsións dependen do estadio da enfermidade e poden ser bastante significativas, pronunciadas, dolorosas, que levan á deshidratación hipoosmótica do corpo.
Deshidratación: gravidade da deshidratación
A deshidratación a falta de terapia oportuna desenvólvese dende a fase inicial ata unha morte ameazante. Na primeira etapa, cunha perda de menos do 3% do peso corporal debido á retirada de fluídos, os pacientes senten unha lixeira sede, a velocidade respiratoria aumenta lixeiramente.
Na segunda etapa, cunha perda do 3 ao 9% do peso corporal, hai unha sensación pronunciada de sede, superficies mucosas secas, síntomas de perda de humidade pola pel: a pel recollida nun pliegue non se endereita, o turgor redúcese. Nótase aceleración das contraccións cardíacas, o volume de orina excretada diminúe, a súa cor escurece.
A terceira etapa vai acompañada de manifestacións neurolóxicas (confusión, reacción lenta, somnolencia, deficiencia de fala), baixar a presión arterial, latidos cardíacos irregulares por desequilibrio de electrólitos, acidosis. Esta etapa pode provocar un shock hipovolémico, o desenvolvemento de fallo múltiple do órgano e o cesamento da vida.
Trastornos intestinais funcionais
A violación da produción de enzimas pancreáticas para o proceso dixestivo e unha diminución da secreción de ácidos biliares provocan un aumento da formación de gas, inchazo, flatulencia no estadio inicial do proceso inflamatorio no páncreas. A insuficiencia enzimática e biliar tamén causa estreñimiento prolongado, falta de feces ou dificultade no movemento intestinal durante varios días. Ademais, a ausencia de feces substitúese por unha molestia intestinal por feces de consistencia líquida. Tales períodos de retención fecal e licuación son característicos da pancreatite.
Manifestacións cutáneas de síntomas de disfunción pancreática
Un páncreas inflamado debido ao inchazo do órgano fai presión sobre os órganos circundantes, moitas veces obstruíndo o fluxo de bile, que se manifesta pola palidez ou ictericia da pel.
Con insuficiencia respiratoria grave, nótase deficiencia de osíxeno, cianose do triángulo nasolabial, uñas nos brazos e nas pernas. Tamén poden aparecer manchas cianóticas no estómago no ombligo ou nos lados.
Outros síntomas
Tamén hai un aumento da salivación, taquicardia, unha serie de síntomas que permiten diagnosticar a pancreatite con palpación, como por exemplo:
- dor ao palpar o ángulo entre as costelas ea columna vertebral no lado esquerdo,
- dor ao presionar 2 cm baixo a fossa umbilical cara a dentro e cara arriba,
- aumento da dor despois de presionar o estómago, no momento do secuestro das mans.
Estudos e indicacións de laboratorio no proceso inflamatorio agudo do páncreas
O principal valor diagnóstico son indicadores da fórmula do sangue. Os cambios característicos da forma aguda de pancreatite son a leucocitosis como signo do proceso inflamatorio e un aumento do nivel de amilase.
A norma do contido de amilasa no soro sanguíneo é de 65 unidades, cun aumento do índice de referencia dúas veces, considérase un probable diagnóstico de pancreatite aguda. Considérase que 1.000 unidades se considera unha concentración crítica de amilase, esta condición considérase que pode poñer en risco a vida e require coidados de cirurxía urxentes.
A pesar do alto valor diagnóstico dos indicadores de amilasa, o seu cumprimento da norma non é un marcador preciso da ausencia dun proceso inflamatorio. Nas primeiras horas do desenvolvemento dunha forma aguda da enfermidade, así como na fase de necrotización dos tecidos, o nivel de amilase pode ser normal.
Á hora de descodificar as análises, tamén se guían por un indicador da taxa de sedimentación de eritrocitos, hematocrito, indicadores de referencia de glicosa, lipase, tripsina, inhibidores da enzima pancreática e elastase.
Páncreas: síntomas doutras enfermidades e patoloxías
As enfermidades e disfuncións que afectan o páncreas non están limitadas a procesos inflamatorios. Aínda que a maioría das patoloxías caracterízanse por dor, síntomas dispepticos e características da fórmula sanguínea, a sintomatoloxía varía segundo o tipo de enfermidade, a súa forma, etapa e extensión da patoloxía.
Os estudos de laboratorio non son moi informativos. Ultrasonido, biopsia Exceso de normas de referencia de glicosa e hemoglobina glicada no sangue
| Enfermidade / síntoma | Pankreatite crónica | Cáncer | Cambios císticos no tecido glandular | Diabetes tipo I |
| Dor | Durante períodos de exacerbación | Dependendo da ubicación e volume da neoplasia | Dependendo do tamaño e da ubicación, pode haber | Están ausentes |
| Dispepsia | Durante períodos de agravamento e violación da dieta: estreñimiento, diarrea, náuseas, vómitos | Feces graxas inestables, náuseas, estadio tardío - diarrea profusa, vómitos | Dependendo da ubicación do quiste: feces rápidas, balonamento (un quiste na cabeza da glándula), estreñimiento, náuseas, feces descoloridas (corpo, cola da glándula) | Sensación de náuseas, vómitos con cetoacidosis. Fame agravada de hipoglucemia |
| Características do cadro clínico | Exacerbacións en violación das normas dietéticas | Groso, palidez da pel, perda de peso antes do esgotamento | Expresado nas etapas posteriores e supuración bacteriana con dor e posibilidade de palpación de quistes | Aumento da sede, micción frecuente, picazón da pel, mucosas secas. Cetoacidosis, hipoglucemia |
| Indicadores de laboratorio e métodos de diagnóstico | Con exacerbacións similares á pancreatite aguda | Na imaxe sanguínea - anemia, leucocitosis, aumento da ESR. Ecografía, biopsia |
Os cambios ulcerativos no tecido glandular deste órgano clasifícanse en función do estadio: erosivo, exacerbamento e crónico, cunha posible complicación de penetración nos tecidos e órganos do peritoneo. Os síntomas dunha úlcera son similares ao cadro clínico da pancreatite con suplementos en forma de azia e salivación.
A terapia realízase baixo a estrita supervisión de especialistas. Ao tratar, hai que lembrar que sen seguir unha dieta, restrinxindo pratos graxos, fritos, afumados, certos tipos de produtos (cogomelos, tomates, mel) e bebidas alcohólicas, a enfermidade empeorará e progresará.
Pankreatite crónica
A enfermidade pancreática no estadio inicial caracterízase por cambios nos períodos de exacerbación, nos períodos de relativa calma. E aquí, os síntomas de aspen son dor. Ocorren no hipocondrio esquerdo, rexión epigástrica, na parte traseira, omoplato esquerdo e pode ser herpes zoster. O paciente debe prescribir unha dieta.
A dor é persistente ou paroxística. Do mesmo xeito que ocorre coa pancreatite aguda, un ataque pode ser causado por comer alimentos graxos e picantes, comer en exceso e beber alcohol. Aumenta a dor e a calor, pero o frío redúceo un pouco. Tal dor é moi difícil de tratar con medicamentos.
A medida que a glándula diminúe de tamaño, os principais síntomas débense a unha diminución da secreción pancreática. O proceso de absorción e dixestión dos alimentos é perturbado. Os pacientes quéixanse de inchazo e rebumbio nel, a miúdo hai diarrea ou estreñimiento. Os síntomas concomitantes son náuseas e vómitos. Pérdese o apetito, o peso redúcese.
Se o número de células producidas pola insulina nos tecidos da glándula diminúe, a probabilidade de diabete. O paciente quéixase de sede e un aumento da cantidade de urina diaria.
O diagnóstico e o tratamento da pancreatite crónica é moi complicado polo feito de que os signos de diferentes formas da enfermidade son moi similares entre si. Para paliar este problema, os métodos de exame máis informativos son moi empregados na medicina hoxe en día, como os ultrasóns, os estudos de raios X e a tomografía computarizada dos conductos pancreáticos. Tamén é necesaria unha dieta.
Tumores de páncreas
Hai dous tipos de tumor pancreático. Este é un cancro da glándula, que é relativamente común e os tumores activos hormonais que se desenvolven a partir de células especiais e secretan hormonas en gran cantidade.
Os síntomas do cancro de páncreas son moi diversos. Nalgúns casos, depende da localización do tumor na glándula. O cancro de cabeza adoita ser o causante da ictericia posterior. E o cancro do corpo e da cola leva a un desenvolvemento acelerado de diabetes mellitus e o tratamento faise aínda máis complicado.
A opción máis común é un curso grave progresivo de pancreatite crónica. En calquera destes casos, danse os seguintes síntomas:
- dor grave
- perda de apetito
- perda de peso.
Grazas aos modernos métodos de investigación, que inclúen o uso de equipos de ultrasóns, o cancro de páncreas pode detectarse nas primeiras etapas aínda cando algunha das súas manifestacións está completamente ausente, o que nos permite esperar a un tratamento con resultado favorable.
Insulinoma
 As células deste tumor en cantidade maior secretan a hormona insulina. Síntomas dun tumor: condicións ocorridas ocasionalmente causadas por unha diminución acelerada do azucre no sangue. Unha dieta equilibrada e unha inxestión puntual de azucre axuda a evitar isto.
As células deste tumor en cantidade maior secretan a hormona insulina. Síntomas dun tumor: condicións ocorridas ocasionalmente causadas por unha diminución acelerada do azucre no sangue. Unha dieta equilibrada e unha inxestión puntual de azucre axuda a evitar isto.
Estas condicións poden ser desencadeadas por un esforzo físico excesivo e pausas longas entre as comidas. Signos dun tumor:
dor no corazón,
unha forte sensación de fame
- sudoración excesiva
- hipertensión arterial
- ansiedade
- emoción
- en casos avanzados, confusión.
Todas estas manifestacións desaparecen inmediatamente despois de tomar doces, té doce ou inxectar unha solución de glicosa nunha vea, todas estas medidas son o primeiro tratamento que permite retardar a produción de insulina. Por suposto, unha dieta é recomendable para os pacientes.
Gastrinoma
Trátase dun tumor que secreta a hormona gastrina, que á súa vez é un estimulante da liberación de ácido clorhídrico no estómago. Unha úlcera do estómago ou duodeno, diarrea - estes son os principais signos de gastrinoma. O tratamento pode ser conservador ou cirúrxico.
As úlceras normalmente non son soas, van acompañadas de graves dores no estómago. Despois do tratamento, recoméndase unha dieta.
Tumor carcinoide
 Desenvólvese a partir de células que segregan substancias bioloxicamente activas, que posteriormente actúan nos vasos de distintas partes do corpo. Os principais síntomas dun tumor carcinoide son a diarrea e os ataques de asma. Ademais, de cando en vez, aparece enrojecemento de grandes áreas da pel, localizadas na cara, pescozo, superficie frontal do corpo.
Desenvólvese a partir de células que segregan substancias bioloxicamente activas, que posteriormente actúan nos vasos de distintas partes do corpo. Os principais síntomas dun tumor carcinoide son a diarrea e os ataques de asma. Ademais, de cando en vez, aparece enrojecemento de grandes áreas da pel, localizadas na cara, pescozo, superficie frontal do corpo.
A vermelhidão apenas se nota, pero pode pronunciarse. Para que apareza ao paciente, basta con beber 25-50 ml de vodka. O tratamento do tumor pode ser operativo, como noutros casos, o paciente prescríbelle unha dieta. Non obstante, os síntomas do cancro de páncreas nas mulleres son os mesmos que nos homes, polo que será imposible confundilo.
Quiste pancreático
Esta enfermidade caracterízase por dor mordaza e intermitente. Intensifícanse se a formación ten dimensións impresionantes, como resultado do cal se compriman os conductos dos troncos nerviosos ou se tira a cápsula da glándula.
Se o proceso ocorre na cabeza, a parte dereita do epigastrio doe, se a cola está afectada, a esquerda. Pódese sentir un quiste grande a través da parede abdominal anterior. Se a suposición se produce no quiste, a temperatura do paciente aumenta e aparece dor abdominal. O tratamento adoita ser cirúrxico, pero tamén pode haber tratamento sen cirurxía se o quiste pode ser parado no crecemento. Non obstante, nin a dieta nin os medicamentos dan unha garantía total de entrega, polo tanto, o tratamento é a miúdo elixido e rápido.
Necrose pancreática
Maniféstase por fortes dores afiadas detrás do esternón ou no epigastrio. Estas dores poden darse ás costas ou clavícula. Con trastornos graves de dor, o paciente pode desenvolver un estado de choque, acompañado de perda de coñecemento. O peor é que a necrose pancreática do páncreas pode ser fatal.
Que facer se doe o páncreas?
Por suposto, o primeiro que hai que facer ao determinar o que doe o páncreas é consultar a un especialista.
Importante! O autodiagnóstico, así como a auto-medicación poden ser perigosos para a saúde.
Pero podes eliminar a dor e aliviar a condición a ti mesmo na casa.
A dor molesta e dolorosa elimínase gradualmente. Moitas veces, o malestar é causado por unha sobrecarga da glándula.
Para reducir a carga do corpo, paga a pena seguir varias recomendacións:
- Elimina (ou minimiza) os alimentos graxos da dieta.
- Únete á fragmentación de alimentos.
- Exclúe o alcol.
- Deixar de fumar
- Se tes sobrepeso, perda peso.
- Durante as comidas, toma pancreatina adicionalmente.
Consello. Como terapia farmacéutica contra as manifestacións da dor abdominal xeral (abdominal), úsanse Drotaverinum, No-shpa, Paracetamol, etc.
A inxestión de tales drogas debe deberse primeiro co seu médico.
Durante os ataques de dor aguda no hipocondrio, debes chamar inmediatamente a un médico. A dor é tan intensa que o paciente pode ser enviado a un hospital onde será sometido a un tratamento con analxésicos estupefacientes.
Pero antes da chegada dos médicos, cómpre aguantar, porque nalgún momento a dor pode chegar a ser simplemente insoportable. Sen perder tempo, paga a pena comezar unha loita contra a dor.

A mellor forma é os métodos non farmacéuticos para aliviar a dor abdominal.
- Toma unha posición de xeonllo. Así, redúcese a presión do páncreas sobre o plexo solar.
- Aplique xeo no estómago. Axuda a reducir a actividade dos órganos.
- Intenta limitar a actividade física, o mellor é quedar sen movemento.
A dor no páncreas adoita sinalar varios fallos no corpo, e nalgúns casos enfermidades graves. A dor no hipocondrio, desgastado, cinto, dores ou agudo, é unha ocasión para atención médica inmediata. A partir do diagnóstico, o especialista determinará a patoloxía e identificará as tácticas de tratamento óptimas. Se a enfermidade das glándulas é crónica, o paciente debe coñecer claramente a lista de medicamentos adecuados para aliviar os síntomas da patoloxía. Todos os medicamentos deben ser prescritos por un médico estrictamente atendido.
2. Por que motivos se produce a pancreatite nos homes
A pancreatite pode desenvolverse de forma crónica ou aguda. Os factores provocadores deste tipo de patoloxía son similares, pero no primeiro caso, o proceso inflamatorio é a enfermidade primaria, e no segundo desenvólvese nun contexto de diversas enfermidades do sistema dixestivo e órganos adxacentes. A pancreatite aguda pódese curar e elimina o risco de repetir ataques.En forma crónica, a exacerbación da patoloxía producirase simultaneamente coa progresión doutros procesos inflamatorios.
Forma aguda
A causa máis común de pancreatite aguda é a enfermidade do cálculo biliar. O proceso inflamatorio é provocado polo bloqueo do conducto biliar. A bilis e o zume gástrico entran no tecido pancreático. Tal factor leva a unha violación do estado funcional do órgano. O ferro comeza a dixerir os seus propios tecidos. Como resultado deste proceso, a inflamación desenvólvese.
Outras causas da forma aguda da enfermidade:
- a violación da dieta e o uso dunha gran cantidade de alimentos nocivos (a perturbación do páncreas leva a un aumento do seu efecto colerético e sokogonny),
- a progresión dos procesos infecciosos no sistema dixestivo (as bacterias e os virus patóxenos convértense na causa da inflamación),
- trauma no abdome e sistema dixestivo,
- complicacións da úlcera péptica
- inxestión incontrolada de certos medicamentos,
- abuso de alcol (unha das causas máis comúns)
- consecuencias de anormalidades endócrinas no corpo,
- progresión da gastrite,
- algunhas consecuencias das patoloxías do sistema nervioso,
- discinesia do duodeno.
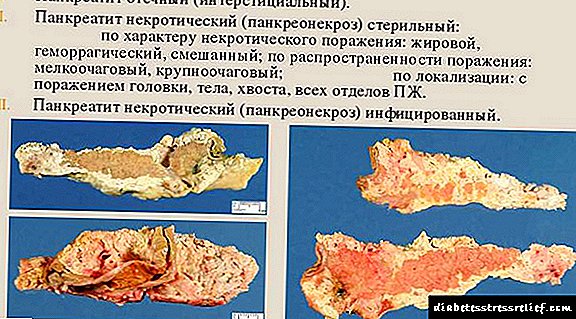 Clasificación patolóxica da pancreatite aguda.
Clasificación patolóxica da pancreatite aguda.
Vista crónica
A pancreatite crónica é unha combinación de complicacións da patoloxía de tipo agudo e enfermidades asociadas que provocan unha violación do estado funcional do páncreas. A principal causa da enfermidade son os procesos inflamatorios-distróficos no corpo.
As accións de exacerbación periódicas poden ir acompañadas de remisións prolongadas, pero só están suxeitas ás normas de prevención e tratamento adecuado.
Outras causas da forma crónica da enfermidade:
 Exteriormente, o ferro co desenvolvemento do proceso inflamatorio está inchado, hinchado, mate, rosa. A miúdo, as hemorragias no punto obsérvanse na superficie. factor hereditario e anormalidades autoinmunes
Exteriormente, o ferro co desenvolvemento do proceso inflamatorio está inchado, hinchado, mate, rosa. A miúdo, as hemorragias no punto obsérvanse na superficie. factor hereditario e anormalidades autoinmunes- etapa progresiva da fibrose quística,
- hiperlipidemia (unha anormalidade na que o nivel de lípidos no sangue é significativamente superior ao normal),
- complicacións de patoloxías hepáticas (hepatite, cirrosis),
- consecuencias da hipocalcemia (falta crítica de calcio no corpo),
- administración incontrolada de fármacos con acción colerética.
3. Por que a pancreatite é máis común nos homes que nas mulleres?
Segundo as estatísticas médicas, a pancreatite nos homes é diagnosticada con máis frecuencia, isto en mulleres. Tal factor está asociado aos matices do estilo de vida e ás características psicolóxicas do corpo masculino. A inflamación do páncreas pode ocorrer nun contexto de anormalidades psicosomáticas.
En poucas ocasións, os homes, en situacións estresantes, "evitan as emocións". O estrés interno constante provoca trastornos no tracto dixestivo.
Outras causas de tendencia masculina á patoloxía:
- propensión a consumir lixo e trastornos alimentarios,
- abuso de malos hábitos (fumar, beber),
- actividades profesionais asociadas a un esforzo físico pesado.
4. Síntomas da pancreatite nos homes
A gravidade dos síntomas da pancreatite nos homes depende da condición xeral do corpo, do grao de dano ao páncreas e da presenza de complicacións do proceso inflamatorio. A síndrome da dor na forma aguda da enfermidade é máis intensa que no desenvolvemento crónico da patoloxía. Algúns síntomas característicos da enfermidade poden estar ausentes.
Os principais síntomas son:
- dor grave (dor de cintura, espasmódica ou errante),
- náuseas regulares con ataques de vómitos indomables
- dor aguda despois na zona do estómago despois de beber alcol, alimentos fritos ou graxos,
- un aumento da temperatura corporal (durante unha exacerbación do proceso inflamatorio),
- a presenza de partículas de alimentos non digeridas en feces e vómitos,
- unha forte diminución do peso corporal e falta de apetito,
- flatulencias regulares con signos de inchazo,
- diarrea, seguida de estreñimiento,
- hemorraxias e membranas secas da cavidade oral,
- signos de taquicardia e dor, que se asemellan á angina pectora,
- dor ao palpación do sistema dixestivo,
- mal alento e fedor fetal.
Os homes e o páncreas
O páncreas considérase un dos órganos máis complexos do corpo humano (refírese a dous sistemas - o endocrino e o dixestivo, situados na cavidade abdominal baixo o estómago). En situación de risco de enfermidades pancreáticas hai homes maiores de trinta anos. Numerosos factores aumentan o risco de procesos patolóxicos. O perigo de patoloxías asociadas a unha violación do estado funcional dun órgano reside en consecuencias irreversibles. O ferro non está restaurado e os fallos no seu traballo levan a desviacións no funcionamento doutros sistemas do corpo.
Funcións do páncreas que a pancreatite viola:
- síntese de hormonas vitais para o corpo,
- dixestión completa dos alimentos,
- asegurando o proceso de asimilación de nutrientes no corpo.
Vídeo sobre o tema: Signos de enfermidades pancreáticas.
Como descubrir que a pancreatite se desenvolveu?
A pancreatite pode estar acompañada de dor intensa ou desenvolverse de forma indolora. A ausencia de síntomas graves é característica dun tipo de patoloxía crónica. A enfermidade asintomática non se pode desenvolver.
Todas as desviacións do tracto dixestivo deberían ser un motivo para que un home realice un exame completo e unha consulta cun gastroenterólogo.
Os primeiros síntomas do proceso patolóxico:
- estreñimiento regular combinado con inchazo,
- signos de perturbación no proceso de dixestión,
- ataques regulares de náuseas
- tendencia ao estreñimiento, seguida de diarrea,
- sensación de pesadez e malestar despois de comer comida,
- dor de diversa intensidade no sistema dixestivo,
- revestimento branco na lingua, boca seca e feridas nas esquinas dos beizos.
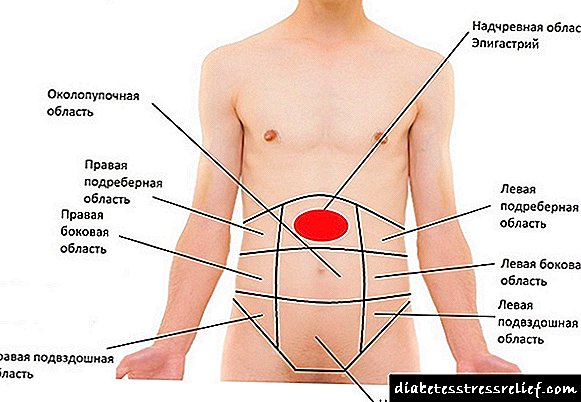 Localización clásica da dor na rexión epigástrica.
Localización clásica da dor na rexión epigástrica.
5. Complicacións
A pancreatite pertence á categoría de enfermidades perigosas, cuxo desenvolvemento leva a trastornos irreversibles no traballo dalgúns sistemas corporais. Algunhas complicacións supoñen unha ameaza para a vida do paciente e poden causar a morte.
É posible reducir o risco de consecuencias negativas só mediante diagnóstico oportuno, tratamento completo e prevención da enfermidade.
Posibles complicacións:
- erosión intestinal (como consecuencia da deficiencia de encimas, estreñimiento regular e diarrea),
- ictericia obstructiva (un factor provocador é un aumento na cabeza do páncreas),
- formación de fístulas (maior risco de hemorraxia e peritonite),
- hemorraxias gastrointestinais (contra a ulceración das mucosas e tecidos),
- obstrución dos conductos biliares (baixo a influencia de cambios estruturais no páncreas),
- necrose tisular (un bloqueo dos vasos dos órganos internos é un factor provocador),
- trombose vascular dixestiva (unha condición perigosa que pode causar a morte),
- condición de choque (como consecuencia dunha diminución crítica da presión arterial),
- o desenvolvemento de insuficiencia renal e hepática aguda,
- sepsis (intoxicación por sangue por microorganismos patóxenos),
- esgotamento crítico do corpo (como consecuencia de trastornos metabólicos, vómitos frecuentes, diarrea),
- dexeneración maligna das células (a pancreatite pode ser unha das causas do cancro),
- procesos purulentos (fusión de tecidos graxos, abscesos, flemón, peritonite).
A violación do estado funcional do páncreas leva a graves disfuncións no sistema dixestivo. A perda de actividade encimática provocará un alto no proceso de dixestión. O estómago e os intestinos comezan a descompoñerse. A glándula está en estreita relación co sistema endocrino.
O diagnóstico tardío e a falta de terapia oportuna para a pancreatite provocarán consecuencias perigosas ata a morte dun home.

 Exteriormente, o ferro co desenvolvemento do proceso inflamatorio está inchado, hinchado, mate, rosa. A miúdo, as hemorragias no punto obsérvanse na superficie. factor hereditario e anormalidades autoinmunes
Exteriormente, o ferro co desenvolvemento do proceso inflamatorio está inchado, hinchado, mate, rosa. A miúdo, as hemorragias no punto obsérvanse na superficie. factor hereditario e anormalidades autoinmunes