Diabetes tipo 1: tratamento cos últimos métodos
Os métodos modernos de tratar a diabetes mellitus tipo 1 están dirixidos a atopar novos fármacos que poidan salvar ao paciente da administración diaria de insulina. Estes métodos deben mellorar a absorción de glicosa polas células, evitar o trauma dos vasos sanguíneos e outras complicacións da diabetes
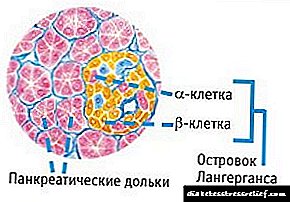
A diabetes mellitus do primeiro tipo é unha enfermidade autoinmune, cuxo principal signo é a falta de propia insulina no corpo. As células beta nas zonas endocrinas (os chamados illotes de Langerhans) do páncreas producen insulina. Dado que o paciente ten escaseza de insulina, as súas células beta non son capaces de segregar insulina. Ás veces, as dúbidas sobre a eficacia da terapia troncal baséanse en que a rexeneración de células beta, que se pode iniciar usando as propias células nai do paciente, non é máis que a reprodución de exactamente as mesmas células "defectuosas" dos illotes de Langerhans que tampouco poden producir insulina. .
Se se tratase dun defecto nas células beta, entón quizais sería así. Pero un defecto autoinmune non se transmite ás células secretoras, senón ás células do sistema inmunitario. As células beta nunha persoa con primeiro tipo de diabetes son, en principio, saudables. Pero o problema é que son suprimidos polo sistema de defensa inmune do corpo. ¡Este é o defecto!
Como se desenvolve a enfermidade? O empuxe inicial é un proceso inflamatorio no páncreas chamado insulina. Ocorre debido á infiltración de células do sistema inmune (linfocitos T) nos illotes de Langerhans. Debido a un defecto na codificación, os linfocitos T son recoñecidos en células beta de estraños, portadores de infección. Xa que a tarefa dos linfocitos T é destruír tales células, destrúen as células beta. As células beta destruídas non son capaces de producir insulina.
En principio, os illotes de Langerhans conteñen unha subministración moi grande de células beta, polo que a súa perda inicial non causa patoloxía grave. Pero como as células beta non se autoreparan e as células T seguen destruíndoas, máis tarde ou máis cedo, a falta de insulina producida leva a enfermidades de azucre.
A diabetes (o primeiro tipo) prodúcese coa destrución do 80-90 por cento das células beta. E a medida que a destrución continúa, os síntomas da deficiencia de insulina avanzan.
A deficiencia de insulina dá lugar a unha patoloxía grave. O azucre (glicosa) non é absorbido polos tecidos e células do corpo dependentes da insulina. Non se dixeriu, significa que non as energiza (a glicosa é a principal fonte de enerxía a nivel bioquímico). A glicosa non reclamada acumúlase no sangue, o fígado engade diariamente 500 g de nova glicosa. Por outra banda, a falta de fontes de enerxía nos tecidos inhibe a descomposición de graxa. A graxa comeza a destacarse dos seus depósitos de tecidos naturais e entra no torrente sanguíneo. Os corpos de cetona (acetona) están formados a partir de ácidos graxos libres no sangue, o que conduce á cetoacidosis, cuxo punto final é a coma cetoacidótica.
Algúns métodos para tratar a diabetes mellitus tipo 1 xa están a producir bos resultados. Por suposto, algúns deles aínda non están suficientemente estudados, este é o seu principal menos, pero se o páncreas esgotou todos os seus recursos, os pacientes recorren a eles. Que métodos de tratamento xa se están introducindo na práctica nos países avanzados?
Tratamento para a vacina contra o diabete mellitus tipo 1
A diabetes mellitus tipo 1, segundo os datos actuais, é unha enfermidade autoinmune cando as células T destruen células beta pancreáticas. A simple conclusión é desfacerse dos glóbulos T brancos. Pero se destrues estes glóbulos brancos, o corpo perderá protección contra a infección e a oncoloxía. Como solucionar este problema?
Estase a desenvolver un medicamento en América e Europa que impide a destrución de células beta polo sistema inmunitario do corpo. Agora estase levando a cabo a última etapa das probas. O novo fármaco é unha vacina baseada na nanotecnoloxía que corrixe os danos causados polas células T e activa outras células T "boas" pero máis débiles. As células T máis débiles chámanse boas, xa que non destruen as células beta. A vacina debe usarse nos seis primeiros meses despois do diagnóstico da diabetes tipo 1. Tamén se está a desenvolver unha vacina para a prevención da diabetes, pero os resultados rápidos non pagan a pena esperar. Todas as vacinas aínda están lonxe do uso comercial.
Tratamento da diabetes mellitus tipo 1 con método de hemocorrección extracorpórea
Os médicos de moitas clínicas alemás tratan a diabetes non só con métodos conservadores, senón que tamén recorren á axuda das tecnoloxías médicas modernas. Unha das últimas técnicas é a hemocorrección extracorpórea, que é eficaz incluso cando a terapia con insulina falla. As indicacións para a hemocorrección extracorpórea son retinopatía, angiopatía, diminución da sensibilidade á insulina, encefalopatía diabética e outras complicacións graves.
A esencia do tratamento da diabetes mellitus tipo 1 usando hemocorrección extracorpórea é eliminar substancias patolóxicas do corpo que causan danos vasculares diabéticos. O efecto conséguese mediante a modificación de compoñentes do sangue co fin de cambiar as súas propiedades. O sangue pasa a través dun aparello con filtros especiais. Despois enriquece con vitaminas, medicamentos e outras substancias útiles e volve ao torrente sanguíneo. O tratamento da diabetes con hemocorrección extracorpórea ten lugar fóra do corpo, polo que o risco de complicacións minimízase.
Nas clínicas alemás, considéranse filtración plasmática en cascada e crioafereis os tipos máis populares de hemocorrección extracorpórea de sangue. Estes procedementos realízanse en departamentos especializados con equipamento moderno.
Tratamento da diabetes con transplante de páncreas e células beta individuais
Os cirurxiáns en Alemaña no século XXI teñen un enorme potencial e ampla experiencia en operacións de transplante. Os pacientes con diabetes mellitus tipo 1 son tratados con éxito co transplante de todo o páncreas, os seus tecidos individuais, os illotes de Langerhans e incluso as células. Tales operacións poden corrixir anormalidades metabólicas e previr ou retrasar as complicacións da diabetes.
Transplante de páncreas
Se o sistema inmune selecciona correctamente os medicamentos rexeitantes anti-transplante, a taxa de supervivencia tras o transplante de todo o páncreas alcanza o 90% durante o primeiro ano de vida, e o paciente pode prescindir de insulina durante 1-2 anos.
Pero tal operación realízase en condicións graves, xa que o risco de complicacións da intervención cirúrxica é sempre elevado, e tomar medicamentos que suprimen o sistema inmune provoca graves consecuencias. Ademais, sempre hai unha alta probabilidade de rexeitamento.
Transplante de illotes de Langerhans e células beta individuais
No século XXI estase traballando seriamente para estudar as posibilidades de transplante de illotes de Langerhans ou células beta individuais. Os médicos son prudentes sobre o uso práctico desta técnica, pero os resultados son inspiradores.
Médicos e científicos alemáns son optimistas co futuro. Moitos estudos están na meta e os seus resultados son alentadores. Cada ano comezan na vida novos métodos para tratar a diabetes tipo 1 e moi pronto os pacientes poderán levar un estilo de vida saudable e non depender da insulina.
Para máis información sobre o tratamento en Alemaña
chámanos ao teléfono gratuíto 8 (800) 555-82-71 ou faga a súa pregunta a través do teléfono