Pioglitazona: un medicamento para diabéticos tipo 2
Para o tratamento de articulacións, os nosos lectores usaron con éxito DiabeNot. Vendo a popularidade deste produto, decidimos ofrecelo á súa atención.
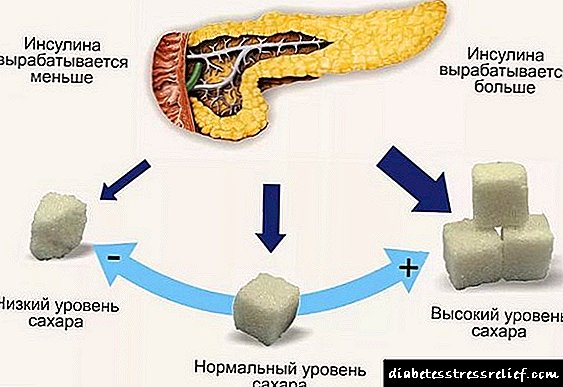
Os medicamentos antidiabéticos (hipoglucémicos) son medicamentos que toman todas as persoas que padecen diabetes. Eles axudan ao corpo a manter o nivel de azucre necesario no sangue, son prescritos dependendo do tipo de diabetes e, á súa vez, difiren en xeración, duración da acción, etc.
- Características dos medicamentos antidiabéticos
- Clasificación dos axentes antidiabéticos
- Axentes antidiabéticos para pacientes con diabetes tipo 1
- Medicamentos que reducen o azucre para a diabetes tipo 2
- Medicamentos antidiabéticos de nova xeración
- Taxas de diabetes
O mecanismo de acción da pioglitazona
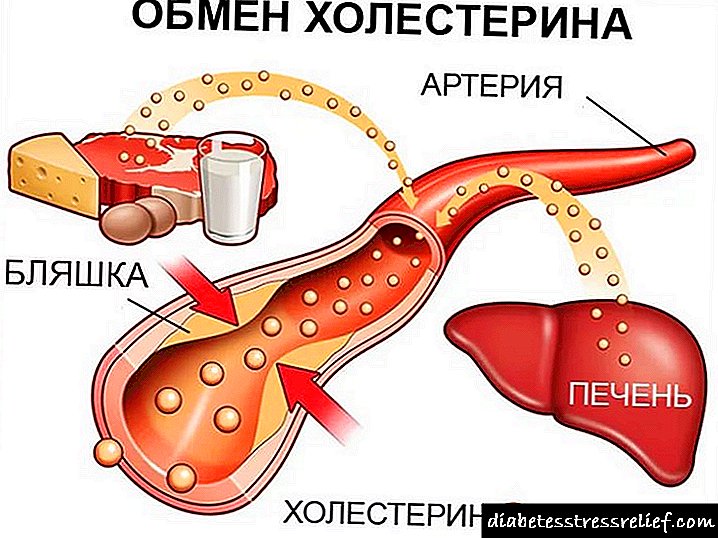
A redución da sensibilidade á insulina é unha das causas subxacentes da diabetes mellitus. A pioglitazona pode reducir a resistencia á insulina, o que leva á supresión da gluconeoxénese no fígado, unha diminución da concentración de ácidos graxos no sangue e un aumento dos procesos de utilización da glicosa por parte dos tecidos musculares. Ao mesmo tempo, a glicemia diminúe, os lípidos do sangue normalízanse e a glicemia das proteínas diminúe. Segundo a investigación, a pioglitazona pode aumentar a captación de glicosa dos tecidos en 2,5 veces.
Tradicionalmente, a metformina foi usada para reducir a resistencia á insulina. Esta sustancia aumenta a sensibilidade hormonal principalmente no fígado. Nos tecidos musculares e adiposos, o seu efecto é menos pronunciado. A pioglitazona reduce a resistencia precisamente na graxa e no músculo, superando a forza da metformina. Prescríbese como un medicamento de segunda liña cando o efecto da metformina é insuficiente (normalmente con obesidade grave e baixa mobilidade) ou é mal tolerado por un diabético.
No fondo do tratamento con Pioglitazona, o efecto tóxico da glicosa e dos lípidos en células beta e tecidos periféricos diminúe, polo que a actividade das células beta aumenta gradualmente, o seu proceso de morte diminúe, a síntese de insulina mellora.
Nas instrucións de uso, obsérvase un efecto positivo da pioglitazona sobre as causas de complicacións cardiovasculares diabéticas. Despois de 3 anos de administración, o nivel de triglicéridos baixa de media nun 13%, o colesterol "bo" aumenta un 9%. O risco de vertedura e ataque cardíaco redúcese nun 16%. Probouse experimentalmente que, no contexto da utilización de pioglitazona, o grosor das paredes dos vasos sanguíneos normalízase, mentres que o risco de angiopatía diabética tamén diminúe.
A pioglitazona non contribúe a un forte aumento de peso, do mesmo xeito que as drogas que afectan á síntese de insulina. Pola contra, en pacientes con diabetes hai unha diminución da circunferencia abdominal debido a unha diminución da graxa visceral.
Farmacocinética de Pioglitazona segundo as instrucións: despois da administración oral, a substancia entra no torrente sanguíneo despois de media hora. A concentración máxima prodúcese ás 2 horas se se beben os comprimidos cun estómago baleiro e ás 3,5 horas se se toman con comida. O efecto despois dunha única dose almacénase durante polo menos un día. Ata o 30% de Pioglitazona e os seus metabolitos excrétase na orina, o resto con feces.
Preparados de pioglitazona
Considérase que a droga orixinal de Pioglitazona é Aktos producida pola compañía farmacéutica estadounidense Eli Lilly. A sustancia activa en comprimidos é o clorhidrato de Pioglitazona, os compoñentes auxiliares son a celulosa, o estearato de magnesio e a lactosa. A droga está dispoñible en doses de 15, 30, 45 mg. Xa caducou o prazo de inscrición para Aktos en Rusia, non pasou o rexistro do medicamento, polo que non o podes mercar nas farmacias. Cando se solicite desde Europa, o prezo dun paquete Aktos será de aproximadamente 3.300 rublos. por paquete de 28 comprimidos.
Os analóxicos en Rusia custarán moito máis barato. Por exemplo, o prezo de Pioglar é duns 400 rublos. por 30 comprimidos de 30 mg. Os seguintes preparativos de Pioglitazona están rexistrados no rexistro estatal:
| Marca comercial | País de produción de comprimidos | Empresa fabricante | Dosificación dispoñible, mg | País de produción de Pioglitazona | ||
| 15 | 30 | 45 | ||||
| Pioglar | India | Laboratorios Ranbaxi | + | + | — | India |
| Norma diabética | Rusia | Krka | + | + | — | Eslovenia |
| Piouno | India | Wokhard | + | + | + | India |
| Amalvia | Croacia | Pliva | + | + | — | Croacia |
| Astrozono | Rusia | Pharmstandard | — | + | — | India |
| Pioglita | India | San Farmacéutica | + | + | — | India |
Todos estes fármacos son análogos completos de Aktos, é dicir, repiten por completo o efecto farmacolóxico do medicamento orixinal. A igualdade de eficacia é confirmada por estudos clínicos. Pero as críticas dos diabéticos non sempre están de acordo con eles, a xente confía en Aktos máis.
Indicacións de admisión
A pioglitazona úsase para reducir a glicemia só na diabetes tipo 2. Como outros axentes antidiabéticos orais, a pioglitazona non pode afectar eficazmente o azucre no sangue se o diabético non axustou o seu estilo de vida. Como mínimo, necesitas reducir a cantidade de hidratos de carbono consumidos, e con exceso de peso e calorías, poña os teus exercicios físicos diarios. Para mellorar a glicemia postprandial, cómpre excluír da dieta alimentos con alto índice GI, distribuír hidratos de carbono por igual para todas as comidas.
A pioglitazona tamén é eficaz como monoterapia, pero a miúdo prescríbese como parte dun tratamento combinado composto por varios axentes hipoglucemicos. As instrucións de uso permiten usar pioglitazona xunto con metformina, sulfonilureas, insulina.
Indicacións para o nomeamento de comprimidos:
- Diagnóstico recentemente diagnosticado de diabetes mellitus en pacientes con sobrepeso, se o diabético ten contra-indicacións para o uso (insuficiencia renal) ou mala tolerancia (vómitos, diarrea) de metformina.
- Xunto coa metformina en diabéticos obesos, se a monoterapia con metformina non é suficiente para normalizar o azucre.
- En combinación con preparados de sulfonilurea, hai razóns para crer que o paciente comezou a deteriorar a síntese da súa insulina.
- Diabetes dependentes da insulina se o paciente require altas doses de insulina debido á escasa sensibilidade dos tecidos a ela.
Contraindicacións
A instrución prohibe tomar Pioglitazona nos seguintes casos:
- se se detecta hipersensibilidade a polo menos un dos compoñentes do medicamento. As reaccións alérxicas leves en forma de picazón ou erupcións cutáneas non precisan a interrupción do medicamento,
- con diabetes mellitus tipo 1, aínda que o paciente ten resistencia á insulina,
- en nenos diabéticos
- durante o embarazo e HB. Non se realizaron estudos sobre estes grupos de pacientes con diabetes, polo que non se sabe se a pioglitazona atravesa a barreira placentaria e o leite. Os comprimidos son cancelados urxentemente logo de establecer o embarazo,
- insuficiencia cardíaca grave
- en condicións agudas que requiren insulinoterapia (feridas graves, infeccións e cirurxías, cetoacidosis), todos os axentes hipoglicémicos das tabletas están cancelados temporalmente.
A instrución recomenda tomar este medicamento con precaución en caso de edema, anemia. Non é unha contraindicación, pero a insuficiencia hepática require supervisión médica adicional. Con nefropatía, a pioglitazona pode usarse máis activamente que a metformina, xa que esta sustancia é moito menos excretada polos riles.
Unha atención especial require a cita de Pioglitazona para calquera enfermidade cardíaca. O seu análogo de grupo máis próximo, a rosiglitazona, revelou un aumento do risco de infarto de miocardio e morte por outros trastornos do corazón. A pioglitazona non tivo este tipo de efecto secundario, pero aínda non interferirán precaucións adicionais ao tomala. Segundo os médicos, intentan xogalo seguro e non prescriben Pioglitazona co menor risco de insuficiencia cardíaca.
Interacción farmacolóxica
O uso combinado de Pioglitazona con outros fármacos é posible un cambio na súa efectividade:
| Drogas | Interacción farmacolóxica | Cambio de dose |
| Inhibidores do CYP2C8 (gemfibrozil) | A droga aumenta 3 veces a concentración de Pioglitazona no sangue. Isto non leva a unha sobredose, pero pode aumentar os efectos secundarios. | Pode ser necesaria unha redución de dosificación de pioglitazona. |
| Indutores CYP2C8 (Rifampicina) | O 54% reduce o nivel de pioglitazona. | É necesario un aumento da dosificación. |
| Os anticonceptivos orais | Non se detectou ningún efecto na glicemia, pero pode reducirse un efecto anticonceptivo. | Non se precisa axuste da dose. É recomendable usar métodos adicionais de anticoncepción. |
| Axentes antifúngicos (ketoconazol) | Pode interferir coa excreción de pioglitazona, agravando os efectos secundarios. | Non é desexable o uso combinado a longo prazo. |
Noutros fármacos non se detectou interacción con Pioglitazona.
Composición, formulario de liberación
A droga sae á venda embalada en caixas de cartón de 3 ou 10 placas, que conteñen unha ducia de comprimidos de forma redonda e cor branca. O compoñente activo pode estar contido neles a unha concentración de 15, 30 ou 45 mg.
A sustancia base do fármaco é o clorhidrato de pioglitazona, o que reduce a sensibilidade do fígado e dos tecidos á acción da hormona, como resultado do cal aumentan os gastos en glicosa e diminúe a súa produción no fígado.
Ademais das principais, as tabletas conteñen compoñentes adicionais:
- monohidrato de lactosa,
- estearato de magnesio,
- hidroxipropil celulosa,
- carboximetil celulosa.
Acción farmacolóxica
A pioglitazona refírese a axentes hipoglucémicos orais baseados na tiazolidindina. A sustancia está implicada no control da glucosa no sangue e no metabolismo dos lípidos. Reducir a resistencia dos tecidos do corpo e do fígado á insulina, leva a un aumento do gasto en glicosa dependente da insulina e unha redución das súas emisións do fígado.
Non obstante, non expón estimulación adicional das células β do páncreas, o que as aforra do envellecemento rápido. O efecto da droga na diabetes tipo 2 leva a unha caída dos niveis de sangue en glicosa e hemoglobina glicosilada. O produto pódese usar só ou en combinación con outros medicamentos para reducir o azucre.
O uso do medicamento axuda a normalizar o metabolismo dos lípidos, dando lugar a unha diminución dos niveis de TG e un aumento do HDL sen afectar ao colesterol total e á LDL.
Farmacocinética
A absorción do medicamento prodúcese no sistema dixestivo, este proceso prodúcese rapidamente, permitíndolle detectar a substancia activa no sangue media hora despois de tomar o medicamento. Dúas horas despois, o seu nivel supera o 80 por cento. A recepción con alimentos retarda o proceso de absorción.
A eficacia do medicamento xa é evidente durante a primeira semana da inxestión regular. A acumulación de compoñentes de drogas no corpo non se produce, despois dun día é excretada completamente a través do sistema dixestivo e dos riles.
Indicacións e contraindicacións
A pioglitazona recoméndase como medio para controlar a diabetes tipo 2. Pódese usar como fármaco único, xa que tal se prescribe a miúdo a diabéticos con sobrepeso ou a quen se contraindica a metformina.
Máis activamente, o medicamento úsase en terapia complexa nos seguintes esquemas:
- dobre combinación con medicamentos con metformina ou sulfonilurea,
- triple combinación con ambos grupos de drogas
Como contraindicacións son:
- sensibilidade excesiva a calquera compoñente da droga
- antecedentes de patoloxías cardiovasculares,
- disfuncións graves do fígado,
- diabetes tipo 1
- cetoacidosis diabética,
- a presenza de cancro
- a presenza de hematuria macroscópica de orixe incerta.
Nestes casos, a droga substitúese por análogos que teñen unha composición e mecanismo de acción diferentes.
Instrucións de uso
 A dosificación do medicamento establécese para cada paciente individualmente. Esta é a función do médico que, tras o diagnóstico, avalía o grao de dano ao paciente e desenvolve un réxime de tratamento.
A dosificación do medicamento establécese para cada paciente individualmente. Esta é a función do médico que, tras o diagnóstico, avalía o grao de dano ao paciente e desenvolve un réxime de tratamento.
Segundo as instrucións, o medicamento tómase unha vez ao día por vía oral, independentemente da inxestión de alimentos. Non obstante, é preferible facelo pola mañá.
A dosificación inicial recoméndase en 15-30 mg, pode aumentar gradualmente ata 45 mg en golpes, esta é a norma máxima.
No caso da terapia combinada con outros fármacos hipoglicémicos, prescríbese unha dosificación de ata 30 mg por día, pero pode axustarse en función das lecturas do glucómetro e das condicións do paciente.
É especialmente importante escoller a dose adecuada cando se toma con insulina. Por regra xeral, prescríbese a 30 mg por día, mentres que o volume de insulina redúcese.
A eficacia da terapia compróbase cada tres meses mediante análise de hemoglobina glicada. Se non hai resultados, a recepción queda detida.
Pacientes e indicacións especiais
Para persoas maiores, non hai requisitos de dosificación especiais. Tamén comeza cun mínimo, aumentando gradualmente.
Durante o embarazo, o medicamento non está permitido o seu uso, o seu efecto no feto non se entende por completo, polo que é difícil predicir as consecuencias. Durante a lactación, se unha muller necesita usar este medicamento, debe negarse a alimentar ao bebé.
Os pacientes con enfermidades do corazón e vasos sanguíneos usan a dose mínima, mentres que é necesario controlar o estado dos órganos problemáticos durante a administración de Pioglitazona.
Tomar pioglitazona pode aumentar o risco de desenvolver cancro de vexiga nun 0,06 por cento, sobre o que o médico debe advertir ao paciente e suxerir reducir outros factores de risco.
Para os pacientes con insuficiencia hepática aguda, o medicamento está contraindicado, e con gravidade moderada, é posible usar con precaución. Neste caso, é necesario controlar o nivel de encimas hepáticas, se superan a norma tres veces, o medicamento é cancelado.
Vídeo sobre os efectos das drogas contra a diabetes no organismo:
Efectos secundarios e sobredose
A principal consecuencia negativa de tomar o medicamento é a hipoglucemia, pero con máis frecuencia ocorre cunha sobredose ou unha combinación inadecuada con outros axentes hipoglucemicos. Tamén é posible reducir hemoglobina e anemia.
Unha sobredosis do medicamento maniféstase en:
- inchazo, aumento de peso,
- hiperstesia e dor de cabeza,
- violación da coordinación
- glucosuria, protenuria,
- vertixe
- mala calidade do sono
- disfunción eréctil
- danos infecciosos no sistema respiratorio,
- a formación de tumores de diversa natureza,
- trastorno da defecación
- aumento do risco de fracturas e aparición de dor nas extremidades.
Interacción con outros medicamentos
 O uso de pioglitazona pode reducir a eficacia dos anticonceptivos.
O uso de pioglitazona pode reducir a eficacia dos anticonceptivos.
A ferramenta non cambia a súa actividade cando se usa xunto con Digoxin, Metformin, Warfarin Ifenprokumon. Ao mesmo tempo, as súas características non cambian. O uso simultáneo de sulfonilureas con derivados tampouco modifica as súas capacidades.
Non se identificou o efecto de Pioglitazona sobre bloqueantes de canles de calcio, ciclosporinas e inhibidores da HMCA-CoA reductasa.
Cando se usa xunto con gemfibrozil, aumenta o ASC de glitazona, aumentando a relación tempo-concentración tres veces. Neste caso, é necesario supervisar o estado do paciente e, se é necesario, axustar a dose do medicamento.
O uso conxunto coa rifampicina leva a un aumento da acción da pioglitazona.
Preparativos dunha acción similar
Os análogos de pioglitazona preséntanse no mercado cunha ampla gama de substancias.
As ferramentas cunha composición similar inclúen:
- A droga india Pioglar,
- Análogos rusos de Diaglitazona, Astrozone, Diab-Norm,
- Tabletas irlandesas Actos,
- Remedio croata Amalvia,
- Pioglita
- Piouno e outros.
Todos estes fármacos pertencen ao grupo de preparados de glitazona, que tamén inclúe a troglitazona e a rosiglitazona, que teñen un mecanismo de acción similar, pero difiren na estrutura química, polo que poden usarse cando a pioglitazona é rexeitada polo corpo. Tamén teñen as súas propias vantaxes e desvantaxes, que se poden atopar nas instrucións para medicamentos.
 Ademais, os análogos cunha base existente existente poden servir como análogos: Glucofage, Siofor, Bagomet, NovoFormin.
Ademais, os análogos cunha base existente existente poden servir como análogos: Glucofage, Siofor, Bagomet, NovoFormin.
É de destacar que as revisións dos pacientes que usaron pioglitazona e os seus xenéricos son algo diferentes. Así, en relación co fármaco en si, os pacientes responden maioritariamente de forma positiva, recibindo unha cantidade mínima de efectos secundarios.
A recepción de análogos adoita ir acompañada de consecuencias negativas, como aumento de peso, edema, diminución do nivel de hemoglobina.
Como mostra a práctica, o medicamento leva realmente a unha diminución dos niveis de azucre e pódese empregar eficazmente no tratamento da diabetes tipo 2. Non obstante, é importante escoller a dose e a dosificación adecuadas.
Prezos reais
Dado que a ferramenta pode producirse baixo diferentes nomes, segundo o fabricante, o seu custo varía significativamente. Compre a pioglitazona en farmacias domésticas na súa forma pura é problemático, está implementado en forma de drogas con outros nomes. Atópase co nome de Pioglitazona Asset, cuxo custo nunha dosificación de 45 mg é de 2.000 rublos.
O pioglar custará 600 e algúns rublos por 30 comprimidos cunha dosificación de 15 mg e un pouco máis caro que mil para a mesma cantidade cunha dosificación de 30 mg.
O prezo de Aktos, nas instrucións das que se prescribe a mesma substancia activa, é respectivamente de 800 e 3000 rublos.
Amalvia custará 900 rublos por unha dosificación de 30 mg, e Diaglitazona - de 300 rublos para unha dosificación de 15 mg.
Os avances farmacolóxicos modernos permiten obter mellores resultados no campo do seguimento e axuste dos niveis de azucre no sangue. O uso de fármacos modernos pode conseguilo con rapidez e eficacia, aínda que non teñen inconvenientes, que é preciso coñecer antes de tomar o medicamento.
Características dos medicamentos antidiabéticos
As persoas dependentes da insulina (tipo 1), que non teñen suficiente hormona pancreática no seu corpo, deben inxectarse todos os días. No tipo 2, cando as células desenvolven tolerancia á glicosa, débense tomar comprimidos especiais que reducen a cantidade de azucre no sangue.

Clasificación dos axentes antidiabéticos
Para a diabetes mellitus tipo 1 (inxección de insulina):
- acción ultra curta
- acción curta
- duración media da acción
- longa actuación
- drogas combinadas.
Xa falamos da técnica de administración de insulina aquí.
Para a diabetes tipo 2:
- biguanidas (metforminas),
- tiazolidinediones (glitazonas),
- inhibidores da α-glucosidasa,
- glinidas (meglitinidas),
- combinación drogas
- preparados de sulfonilurea do primeiro, segundo e terceiro.
Axentes antidiabéticos para pacientes con diabetes tipo 1
Os preparativos do grupo farmacolóxico "Insulinas" clasifícanse por orixe, duración do tratamento, concentración. Estas drogas non poden curar a diabetes, pero apoian o benestar normal da persoa e aseguran o bo funcionamento dos sistemas de órganos, xa que a hormona insulina está implicada en todos os procesos metabólicos.
En medicina, úsase insulina obtida do páncreas dos animais. Antes usábase insulina bovina, pero, como resultado, notouse un aumento da frecuencia das reaccións alérxicas, xa que a hormona destes animais difire na estrutura molecular de tres aminoácidos na estrutura humana. Agora é substituída pola insulina de porco, que só ten unha diferenza de aminoácidos coa humana, polo tanto é moito mellor tolerada polos pacientes. Na actualidade tamén se empregan tecnoloxías de enxeñería xenética, hai preparacións de insulina humana.
Por concentración, os fármacos empregados para a diabetes tipo 1 son 40, 80, 100, 200, 500 UI / ml.
Contraindicacións para o uso de inxeccións de insulina:
- enfermidade aguda do fígado
- úlceras do tracto dixestivo,
- defectos cardíacos
- insuficiencia coronaria aguda.
Efectos secundarios. Con un exceso significativo da dose do medicamento en combinación con inxesta insuficiente de alimentos, unha persoa pode caer en coma hipoglucémico. Un efecto secundario pode ser un aumento do apetito e, como consecuencia, un aumento do peso corporal (polo tanto, é especialmente importante seguir a dieta prescrita). Ao comezo da implantación deste tipo de terapia, poden ocorrer problemas de visión e edema, que en poucas semanas desaparecen por conta propia.
Para o procedemento de inxección, é necesario marcar a cantidade recomendada do medicamento (guiada polo glucómetro e o calendario de tratamento prescrito polo médico), desinfectar o lugar de inxección cun toallito de alcol, recoller a pel nun pliegue (por exemplo, no estómago, lateral ou perna), asegúrese de que non haxa burbullas na xiringa. aire e introduce a sustancia na capa de graxa subcutánea, sostendo a agulla perpendicular ou nun ángulo de 45 graos. Teña coidado e non insira a agulla no músculo (a excepción son as inxeccións intramusculares especiais). Despois de entrar no corpo, a insulina únese aos receptores das membranas celulares e asegura o "transporte" da glicosa á célula, e tamén contribúe ao proceso de uso, estimula o curso de moitas reaccións intracelulares.
Preparativos de insulina curtos e ultrahortes
Unha diminución do azucre no sangue comeza a aparecer aos 20-50 minutos. O efecto dura 4-8 horas.
Estes medicamentos inclúen:
- Humalogo
- Apidra
- Actrapid HM
- Gensulina r
- Biogulina
- Monodar
A acción destes fármacos baséase na imitación da produción normal da hormona, en termos de fisioloxía, que se produce como resposta á súa estimulación.
Medicamentos de media duración e acción longa
Comezan a actuar en 2-7 horas, o efecto dura de 12 a 30 horas.
Medicamentos deste tipo:
- Biosulina N
- Monodar B
- MS Monotard
- Lantus
- Penetración de Levemir
Son peor solubles, o seu efecto dura máis tempo debido ao contido de substancias especiais prolongadoras (protamina ou cinc). O traballo baséase en simular a produción de fondo de insulina.
Biguanidas (metforminas)
Aumentan a sensibilidade dos tecidos á insulina, evitan o aumento de peso, baixan a presión arterial e evitan coágulos de sangue.
Estes medicamentos inclúen:
A vantaxe deste grupo de fármacos antidiabéticos é que estes fármacos son adecuados para persoas con obesidade. Ademais, coa súa inxestión redúcese significativamente a probabilidade de hipoglucemia.
Contraindicacións: insuficiencia renal e hepática, alcoholismo, embarazo e lactación, o uso de axentes de contraste.
Efectos secundarios: inchazo, náuseas, sabor de metal na boca.
Glínidos (meglitínidos)
Controle eficazmente o nivel de azucre no sangue tanto de forma independente como combinada coa insulina. Seguro, eficaz e conveniente.
Este grupo de fármacos antidiabéticos inclúe:
- Repaglinida
- Nateglinida
Está prohibido tomar diabete tipo 1 cando se usa conxuntamente con PSM, durante o embarazo, fígado e insuficiencia renal.
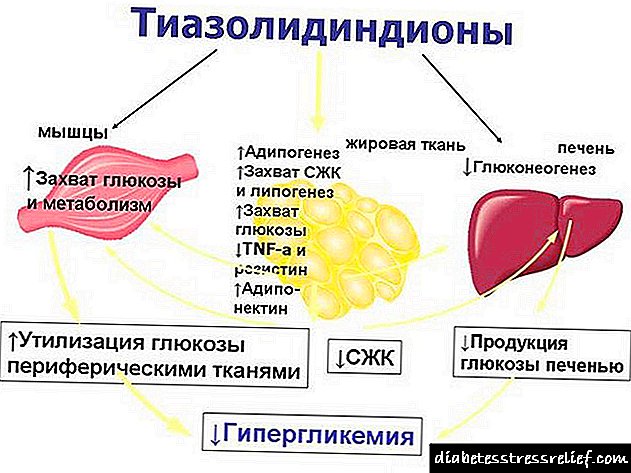
Thiazolidinediones (glitazonas)
Reduce a resistencia á insulina, aumenta a susceptibilidade dos tecidos do corpo á hormona pancreática.
Medicamentos deste tipo:
- Rosiglitazona (Avandia)
- Pioglitazona (Aktos)
Contraindicacións: enfermidade hepática, combinación con insulina, embarazo, edema.
É importante notar as seguintes "áreas problemáticas" desta droga: un inicio lento de acción, aumento de peso e retención de líquidos, causando edema.
Normas para tomar pioglitazona
Independentemente da dosificación, Pioglitazona está borracho con diabetes unha vez ao día. Non se require unión de alimentos.
Procedemento de selección de dosificación:
 Doutora en Ciencias Médicas, xefa do Instituto de Diabetoloxía - Tatyana Yakovleva
Doutora en Ciencias Médicas, xefa do Instituto de Diabetoloxía - Tatyana Yakovleva
Levo moitos anos estudando o problema da diabetes. Ten medo cando morren tantas persoas, e aínda máis quedan discapacitadas debido á diabetes.
Teño présa de contar as boas novas: o Centro de Investigacións Endocrinolóxicas da Academia Rusa de Ciencias Médicas conseguiu desenvolver un medicamento que cura completamente a diabetes. Polo momento, a eficacia deste medicamento achégase ao 98%.
Outra boa nova: o Ministerio de Sanidade asegurou a adopción dun programa especial que compense o elevado custo da droga. En Rusia, diabéticos ata o 18 de maio (inclusive) pode conseguilo - Por só 147 rublos!
- Como dose inicial, beba 15 ou 30 mg. Para diabéticos obesos, a instrución recomenda comezar o tratamento con 30 mg. Segundo as críticas, con unha dose conxunta con metformina, 15 mg de Pioglitazona por día son suficientes para moitos.
- O medicamento reduce lentamente a resistencia á insulina, polo que é difícil avaliar a súa eficacia cun glucómetro doméstico. Os diabéticos requiren un control trimestral da hemoglobina glicada. A dose de Pioglitazona increméntase en 15 mg se, despois de 3 meses de tomar GH, permaneceu por encima do 7%.
- Se se usa pioglitazona xunto con sulfonilurea ou insulina, pode producirse hipoglucemia en pacientes con diabetes. Neste caso, cómpre reducir a dosificación de medicamentos adicionais, a dose de Pioglitazona queda sen cambios. As revisións de pacientes con resistencia á insulina indican que o medicamento pode reducir a cantidade de insulina empregada en case un cuarto.
- A dosificación máxima permitida polas instrucións para a diabetes é de 45 mg con monoterapia, 30 mg cando se usa xunto con outros fármacos que reducen o azucre. Se despois de 3 meses de tomar Pioglitazona á dose máxima, o GH non volveu á normalidade, a outro paciente prescríbelle un medicamento para controlar a glicemia.
Inhibidores da Α-glucosidasa
O principio de acción baséase na supresión da acción das enzimas implicadas no proceso de dividir hidratos de carbono. Tome esta droga, así como as preparacións do grupo de arxila, é necesario ao mesmo tempo que comer.
Sulfonilurea
Aumenta a sensibilidade dos tecidos dependentes da hormona insulina, estimula a produción da súa propia β-insulina.
Os preparativos da primeira xeración (xeración) apareceron por primeira vez en 1956 (Carbutamida, Clorpropamida). Eran eficaces, usados para tratar a diabetes mellitus tipo 2, pero tiveron moitos efectos secundarios.
Agora úsanse medicamentos de segunda e terceira xeración:
Contraindicacións: enfermidades infecciosas graves, embarazo, insuficiencia renal e hepática.
Os efectos secundarios inclúen aumento de peso, agravamento de problemas coa produción da súa propia insulina e aumento do risco de uso na terceira idade.
Combinación
Comezan a actuar en 2-8 horas, a duración do efecto é de 18-20 horas.
Son suspensións de dúas fases, que inclúen insulina de acción curta e media:
- Biogulina 70/30
- Humodar K25
- Gansulina 30P
- Mikstard 30 nm
Medicamentos que reducen o azucre para a diabetes tipo 2
Biguanidas (metforminas)
Aumentan a sensibilidade dos tecidos á insulina, evitan o aumento de peso, baixan a presión arterial e evitan coágulos de sangue.
Estes medicamentos inclúen:
A vantaxe deste grupo de fármacos antidiabéticos é que estes fármacos son adecuados para persoas con obesidade. Ademais, coa súa inxestión redúcese significativamente a probabilidade de hipoglucemia.
Contraindicacións: insuficiencia renal e hepática, alcoholismo, embarazo e lactación, o uso de axentes de contraste.
Efectos secundarios: inchazo, náuseas, sabor de metal na boca.
Glínidos (meglitínidos)
Controle eficazmente o nivel de azucre no sangue tanto de forma independente como combinada coa insulina. Seguro, eficaz e conveniente.
Este grupo de fármacos antidiabéticos inclúe:
- Repaglinida
- Nateglinida
Está prohibido tomar diabete tipo 1 cando se usa conxuntamente con PSM, durante o embarazo, fígado e insuficiencia renal.
Thiazolidinediones (glitazonas)
Reduce a resistencia á insulina, aumenta a susceptibilidade dos tecidos do corpo á hormona pancreática.
Medicamentos deste tipo:
- Rosiglitazona (Avandia)
- Pioglitazona (Aktos)
Contraindicacións: enfermidade hepática, combinación con insulina, embarazo, edema.
É importante notar as seguintes "áreas problemáticas" desta droga: un inicio lento de acción, aumento de peso e retención de líquidos, causando edema.
Inhibidores da Α-glucosidasa
O principio de acción baséase na supresión da acción das enzimas implicadas no proceso de dividir hidratos de carbono. Tome esta droga, así como as preparacións do grupo de arxila, é necesario ao mesmo tempo que comer.

Sulfonilurea
Aumenta a sensibilidade dos tecidos dependentes da hormona insulina, estimula a produción da súa propia β-insulina.
Os preparativos da primeira xeración (xeración) apareceron por primeira vez en 1956 (Carbutamida, Clorpropamida). Eran eficaces, usados para tratar a diabetes mellitus tipo 2, pero tiveron moitos efectos secundarios.
Agora úsanse medicamentos de segunda e terceira xeración:
Contraindicacións: enfermidades infecciosas graves, embarazo, insuficiencia renal e hepática.
Os efectos secundarios inclúen aumento de peso, agravamento de problemas coa produción da súa propia insulina e aumento do risco de uso na terceira idade.
Combinación
A acción ten como obxectivo simultaneamente mellorar a produción da hormona insulina e aumentar a susceptibilidade dos tecidos a ela.
Unha das combinacións máis eficaces é Glibomed: Metformina + Glibenclamida.
Medicamentos antidiabéticos de nova xeración
Glucováns. A súa peculiaridade e singularidade é que esta preparación contén unha forma micronizada de glibenclamida (2,5 mg), que se combina nun comprimido con metformina (500 mg).
Manilin e Amaril, que se comentaron anteriormente, tamén pertencen á nova xeración de drogas.
Diabeton (Gliclazida + excipientes). Estimula a secreción da hormona do páncreas, aumenta a susceptibilidade dos tecidos do corpo.
No seguinte artigo aprenderás: Que é mellor Maninil ou Diabeton.
Para o tratamento de articulacións, os nosos lectores usaron con éxito DiabeNot. Vendo a popularidade deste produto, decidimos ofrecelo á súa atención.
Contraindicacións: diabetes mellitus tipo 1, enfermidades graves do fígado e dos riles, idade ata 18 anos, embarazo. Está prohibido o uso conxunto con miconazol.
Efectos secundarios: hipoglucemia, fame, irritabilidade e axitación excesiva, depresión, estreñimiento.
Lea máis sobre novos medicamentos para a diabetes aquí.
Taxas de diabetes
As taxas úsanse como terapia complementaria, de apoio, pero de ningún xeito pode ser o tratamento principal. Se decides utilizalas, debes informar ao teu médico.
Taxas de diabetes tipo 1:
- 0,5 kg de limón, 150 g de perexil fresco, 150 g de allo.Todo isto pásase por unha picadora de carne (non eliminamos a pela do limón - só eliminamos os ósos), mesturamos, trasladámola a un tarro de vidro e insistimos durante dúas semanas nun lugar escuro e fresco.
- Canela e mel (ao gusto). Nun vaso de auga fervendo, baixe o pau de canela durante media hora, engade o mel e manteña un par de horas máis. Saque a varita. A mestura consúmase morna e pola noite.
Podes atopar máis remedios populares para a diabetes tipo 1 aquí.
Para a diabetes tipo 2:
- 1 kg de raíz de apio e 1 kg de limóns. Aclarar os ingredientes, pelar o apio, deixar o limón na pel, eliminar só os grans. Todo isto picado usando un picador de carne e colocado nunha tixola. Non esquezas mesturar! Cociñar nun baño de auga durante 2 horas. Despois da mestura aromática e nutritiva, fría, transfírese a un tarro de vidro e gárdao no frigorífico baixo a tapa. Consuma 30 minutos antes das comidas.
- 1 cunca de inflorescencias de tilo seco por 5 litros de auga. Despeje a tía con auga e cociña a lume lento (ata que se faga lixeiramente) durante 10 minutos. Enfriar, colar e almacenalo na neveira. Para beber en calquera momento, é recomendable substituír o té e o café por esta infusión. Despois de beber o caldo preparado, tómate un descanso de 20 días e logo podes volver preparar esta bebida sa.
No vídeo, o endocrinólogo fala de novos fármacos para a diabetes, e o especialista en medicina alternativa comparte receitas de medicamentos antidiabéticos creados pola natureza:
A diabetes mellitus do primeiro e do segundo tipo non se pode curar completamente, pero actualmente hai unha enorme variedade de medicamentos que axudarán a manter a saúde e o benestar humano. Os métodos alternativos en forma de taxas deberían usarse só como complemento ao tratamento principal e en consulta co médico.
O uso de medicamentos para reducir o azucre
A diabetes mellitus (DM) é unha patoloxía crónica do sistema endócrino que require un seguimento constante. A diabetes desenvólvese como resultado dunha produción insuficiente da hormona: a insulina, que é sintetizada polo páncreas. No proceso de formación de diabetes mellitus no corpo humano, todos os procesos metabólicos son interrumpidos, o que comporta consecuencias negativas para todo o organismo.
O tratamento adecuado para a diabetes é complexo e só baixo a supervisión dun médico. Se o paciente é dependente da insulina (falamos de diabetes tipo 1), entón necesita insulina diaria. No caso da diabetes tipo 2, non se precisan inxeccións de insulina, pero o médico fai unha receita para medicamentos que baixan o azucre.
Os comprimidos antidiabéticos son prescritos para a diabetes tipo 2, cando a concentración de insulina no sangue supera a norma. Os endocrinólogos deben prescribirlles individualmente os medicamentos para a redución do azucre e a súa inxestión debe realizarse en conxunto coa dieta.
Mecanismo de acción
A industria farmacéutica ofrece unha ampla gama de medicamentos para reducir o azucre no sangue. Cada un destes fármacos ten unha característica farmacocinética diferente, a súa composición, son producidos por fabricantes diferentes, pero teñen case as mesmas propiedades.
É importante notar que os axentes antidiabéticos non son capaces de curar completamente a diabetes, a súa inxestión consegue unha redución do azucre no sangue. O seu uso pode mellorar o benestar, aumentar a eficiencia.
Preparados con sulfonilurea
O máis común entre os pacientes con segundo tipo de diabetes e ocupa preto do 90% de todos os medicamentos que reducen o azucre.
- Gliclazida - ten un efecto hipoglucémico, antioxidante e hemovascular. Ten un efecto positivo na circulación sanguínea nos capilares, úsase no tratamento da diabetes tipo 2.
- Glibenclamida: axuda a producir a cantidade adecuada de insulina. En comparación con outras drogas deste grupo, a glibenclamida é rapidamente absorbida no sangue, ten unha actividade máis alta.
- A glimeprimida é un medicamento de terceira xeración para estabilizar a diabetes mellitus tipo II, que ten un efecto rápido, non reduce a cantidade de insulina no sangue durante o adestramento físico activo e úsase unha vez ao día. As persoas con insuficiencia renal non expresada poden tomar este medicamento.
- O maninil é un poderoso medicamento antidiabético para a corrección da insulina no sangue. A droga está dispoñible en forma de comprimidos de 1,75 mg e 3,5 mg. Tomar o medicamento pode estimular a función do páncreas, aumentar a liberación de insulina.
Existen outros fármacos que reducen o azucre do grupo das sulfonilureas, cuxas accións están dirixidas ao mecanismo de baixar a glicosa, pero, en todo caso, o seu uso debe realizarse só despois do nomeamento dun médico. Non se prescriben medicamentos deste grupo tanto para pacientes con diabetes mellitus tipo 1, nin para mulleres embarazadas. Segundo as estatísticas, case un terzo dos pacientes que toman preparados de sulfonilurea deberían combinalos con outros fármacos ou cambiar ao tratamento con inxeccións de insulina.
Medicamentos antidiabéticos que impiden a liberación de glicosa nas células do fígado. Este grupo de medicamentos está prohibido para pacientes con antecedentes de insuficiencia renal. Os Biguanidas inclúen drogas:
Inhibidores da Alpha Glicosidasa
Tomar medicamentos deste grupo permítelle bloquear enzimas que ralentizan a dixestión de hidratos de carbono no tracto dixestivo:
Tomar pastillas deste grupo pode causar trastornos dixestivos e dispepticos. Destinado ao tratamento da diabetes tipo II en combinación con dieta e outros medicamentos antidiabéticos.
Thiazolidinediones
As glitazonas actúan para diminuír a resistencia á insulina en tecidos como o músculo e a graxa. Activan os receptores de insulina. Preserva a función das células do fígado.
Rosiglitazona - reduce a cantidade de glicosa no sangue, normaliza os procesos metabólicos. Tomar este medicamento require controlar o fígado. Algúns médicos suxiren que o uso prolongado de glitazonas aumenta a posibilidade da formación e progresión de enfermidades cardíacas.
Todos os fármacos hipoglicémicos están contraindicados no embarazo e na lactación. Son prescritos por un médico en cada caso. No proceso de ingreso está prohibido axustar a dose sen consultar a un médico, isto pode levar a unha sobredose e ao desenvolvemento de efectos secundarios.

Ao elixir unha terapia hipoglucémica, o médico debe ter en conta o grao da enfermidade e prestar tamén unha atención especial ás características do corpo do paciente.
Outras drogas
Recentemente, no mercado farmacolóxico apareceu unha nova xeración de medicamentos, que son un análogo de substancias producidas polo intestino delgado. A súa inxestión permítelle regular a glicosa producindo insulina. Estes medicamentos inclúen Januvia, Galvus. Úsanse en combinación con outros axentes antidiabéticos.
Un homeopatía pódese obter un bo resultado, que se usa para a diabetes tipo 1 ou tipo 2. Os medicamentos homeopáticos non teñen un efecto tóxico no organismo, pódese combinar co seu uso con outros medicamentos.
Glucostab é un novo medicamento para o tratamento da diabetes tipo 2, dispoñible en forma de pingas para a administración oral. A súa inxestión mellora o funcionamento dos vasos arteriais, aumenta o fluxo sanguíneo. A vantaxe do medicamento é a súa composición natural e a capacidade de tomar en combinación con outras drogas de segunda ou terceira xeración.
Recomendacións xerais
Os medicamentos para a redución do azucre da segunda e terceira xeración están elaborados con base na sulfonilurea. Non se poden usar como tratamento principal, pero só complementan a terapia xeral para a diabetes tipo 2. O efecto de tales medicamentos non será perceptible se a persoa non ten intención de seguir unha dieta ou exercicio. É importante lembrar que os síntomas da diabetes mellitus de ambos tipos só se poden eliminar mediante un enfoque integrado, só entón se poden conseguir dinámicas positivas.
Os medicamentos antidiabéticos non están prescritos para pacientes dependentes da insulina ou para aqueles con diabetes pancreático. Tamén están contraindicadas en nenos e mulleres embarazadas. A dose, así como a elección dun grupo de hipoglucemios, mantense co médico asistente. A diabetes mellitus non a debe tomar unha persoa como condena. O cumprimento de todas as recomendacións dun médico, tomar os medicamentos adecuados, controlar os niveis de glicosa, seguir unha dieta axudará a manter o azucre no sangue e evitar a súa progresión.
Pioglitazona: análogos da droga, instrucións e dosificación para a diabetes
A diabetes mellitus chámase "praga" do século XXI. Por iso, tomar medicación é un dos puntos clave para tratar a enfermidade. Os preparativos das instrucións de Pioglitazona teñen unha descrición detallada do seu uso.
Os principais fármacos para a diabetes que conteñen esta sustancia son Aktos, Pioglar, Diab-norm, Diaglitazone. A pioglitazona é un po cristalino branco, inodoro.
Practicamente non se disolve en auga, pero é altamente diluído en dimetilformamida. En canto ao etanol anhidro, acetona e acetonitrilo, a sustancia neles é lixeiramente soluble.
A pioglitazona forma parte da clase de tiazolidinediones (glitazonas); a súa inxestión está indicada para reducir o azucre no sangue. Dado que o segundo tipo de diabetes caracterízase por unha violación da sensibilidade das células do corpo á insulina, as glitazonas activan os receptores situados nos seus núcleos. Como resultado, os tecidos periféricos comezan a responder á hormona insulina.
Moitos pacientes preguntan se é posible tomar un medicamento que conteña pioglitazona no primeiro tipo de enfermidade. As glitazonas son drogas exclusivamente para o segundo tipo de diabetes. Úsanse como medicamento principal e adicionais con metformina, sulfonamida ou insulina. Os pacientes comezan a tomar a droga se o exercicio e a dieta adecuada non teñen o efecto desexado: o azucre normal no sangue.
As glitazonas, en comparación con outras drogas para reducir o azucre, eliminan máis eficazmente a resistencia á insulina. Reducen a cantidade de ácidos graxos no sangue humano e redistribúen o tecido adiposo dende a cavidade abdominal ata a rexión subcutánea. Ademais, as substancias reducen os triglicéridos.
Efectos secundarios
O nomeamento de Pioglitazona na práctica clínica está limitado polos efectos indesexables da sustancia, moitos dos cales aumentan cun uso prolongado:
- Nos primeiros seis meses, nun 5% dos diabéticos, o tratamento con Pioglitazona en combinación con sulfonilurea ou insulina vai acompañado dun aumento de peso ata 3,7 kg, entón este proceso estabiliza. Cando se toma con metformina, o peso corporal non aumenta. Na diabetes mellitus, este efecto indesexable é importante, xa que a maioría dos pacientes son obesos. En defensa da droga, hai que dicir que a masa aumenta principalmente debido á graxa subcutánea e o volume da graxa visceral máis perigosa, pola contra, diminúe. É dicir, a pesar do aumento de peso, a pioglitazona non contribúe ao desenvolvemento de complicacións vasculares da diabetes.
- Algúns pacientes notan retención de líquidos no corpo. As instrucións de uso informan que a frecuencia de detección de edemas con monoterapia con Pioglitazona é do 5%, xunto coa insulina - 15%. A retención de auga vai acompañada dun aumento do volume de sangue e do fluído extracelular. É con este efecto secundario que os casos de insuficiencia cardíaca están asociados con Pioglitazona.
- O tratamento pode ir acompañado dunha lixeira diminución da hemoglobina e do hematocrito. A razón tamén é a retención de fluídos, non se atoparon efectos tóxicos nos procesos de formación de sangue no medicamento.
- Cun uso prolongado de rosiglitazona, un análogo de Pioglitazona, atopouse unha diminución da densidade ósea e un maior risco de fracturas. Para Pioglitazona, non hai estes datos.
- No 0,25% dos pacientes con diabetes mellorable, detectouse un triplo aumento dos niveis de ALT. En casos illados, diagnosticouse hepatite.
Forma de dosificación e composición de Pioglitazona
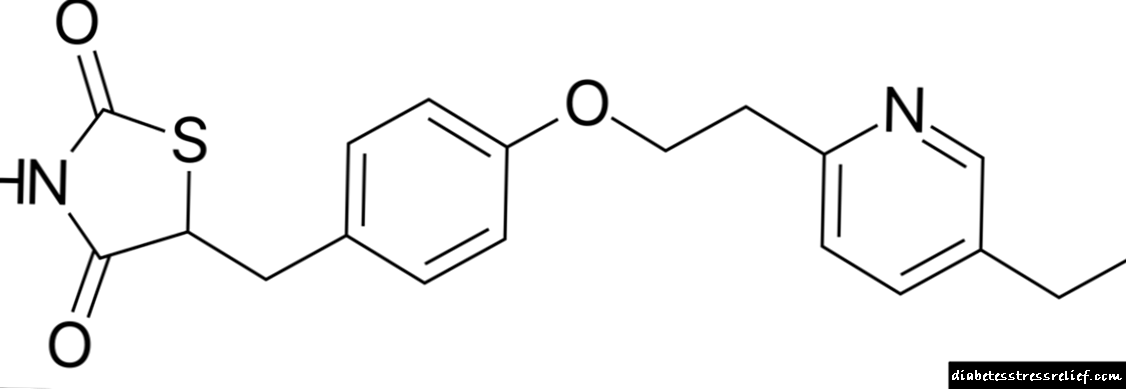
O compoñente básico do fármaco é o clorhidrato de pioglitazona. Nunha tableta, a súa cantidade depende da dose - 15 ou 30 mg. O composto activo na formulación complétase con lactosa monohidrato, hidroxipropil celulosa, carboximetil celulosa de calcio, estearato de magnesio.
As tabletas brancas orixinais pódense identificar mediante forma convexa redonda e gravado "15" ou "30".
Nunha placa 10 comprimidos, nunha caixa - 3-10 tales placas. A vida útil da droga é de 2 anos. O prezo da pioglitazona depende non só da dosificación da droga, senón tamén do fabricante xenérico: 30 comprimidos de pioglar indio 30 mg cada un pódense mercar por 1083 rublos, 28 comprimidos de Actos irlandeses 30 mg cada un - por 3000 rublos.
Características farmacolóxicas
A pioglitazona é un medicamento hipoglucémico oral da clase tiazolidinione. A actividade do fármaco está asociada á presenza de insulina: baixar o limiar de sensibilidade do fígado e dos tecidos á hormona, aumenta o custo da glicosa e reduce a súa produción no fígado. En comparación cos fármacos con sulfonilurea, a pioglitazona non estimula as células b responsables da produción de insulina e non acelera o seu envellecemento e a necrose.
Cando entra no tracto dixestivo, o medicamento absorbe activamente, alcanzando valores límites no sangue despois de 2 horas cunha biodisponibilidade do 80%. Rexistrouse un aumento proporcional na concentración do medicamento no sangue para as dosificacións de 2 a 60 mg. Obtense un resultado estable despois de tomar os comprimidos nos primeiros 4-7 días.
O uso repetido non provoca a acumulación da droga. A taxa de absorción non depende do momento da recepción de nutrientes.
A pioglitazona elimínase con feces (55%) e ouriños (45%). O medicamento, que se excreta de forma sen cambios, ten unha vida media de 5-6 horas, para os seus metabolitos - 16-23 horas.
A idade dun diabético non afecta a farmacocinética do fármaco. Con disfuncións renais, o contido en glitazona e os seus metabolitos será menor, pero a limpeza será idéntica, polo que se mantén a concentración do medicamento libre.
Con insuficiencia hepática, o nivel global do medicamento no sangue é constante, cun aumento do volume de distribución, reducirase a depuración e aumentarase a fracción do medicamento libre.
Indicacións de uso
A pioglitazona úsase para controlar a diabetes tipo 2 tanto como monoterapia como no tratamento complexo, se as modificacións do estilo de vida (dietas baixas en carbohidratos, actividade física adecuada e seguimento do estado emocional) non compensan completamente a glicemia.
No tratamento complexo, úsanse esquemas duais con metformina (especialmente para a obesidade), se a monoterapia con metformina en doses terapéuticas non proporciona un control glicémico ao 100%. En caso de contraindicacións para metformina, a pioglitazona combínase con fármacos sulfonilurea, se o uso desta última en monoterapia non proporciona o resultado desexado.
É posible unha combinación de pioglitazona e en triple combinación con preparados de metformina e sulfonilurea, en particular para pacientes obesos, se os esquemas anteriores non fornecen un perfil glicémico normal.
As tabletas tamén son adecuadas para a diabetes tipo 2 dependente da insulina, se as inxeccións de insulina non controlan adecuadamente a diabetes e a metformina está contraindicada ou non é tolerada polo paciente.
Recomendacións para o uso de Pioglitazonum
As instrucións de uso da pioglitazona recomendan que os diabéticos utilicen 1 p / día.O comprimido está tragado enteiro con auga, o médico selecciona a dose tendo en conta a terapia anterior, a idade, o estadio da enfermidade, as patoloxías concomitantes, as reaccións do corpo.
Con un tratamento complexo con insulina, a dose deste último axústase segundo o glucómetro e as características da dieta.
Para os diabéticos de idade avanzada, non hai que cambiar a dosificación, comezan cunha baixa, aumentan gradualmente, especialmente con esquemas combinados - isto simplifica a adaptación e reduce a actividade dos efectos secundarios.
Con disfuncións renais (limpieza de creatinina superior a 4 ml / min.), A glitazona prescríbase como é habitual, non está indicada para pacientes con hemodiálise nin para insuficiencia hepática.
Recomendacións adicionais
A eficacia do réxime seleccionado avalíase cada 3 meses empregando ensaios de hemoglobina glicada. Se non hai unha reacción adecuada, deixe de tomar o medicamento. O uso prolongado de pioglitazona leva un risco potencial, polo que o médico debe supervisar o perfil de seguridade do medicamento.
A droga é capaz de reter fluído no corpo e empeorar a condición de insuficiencia cardíaca. Se un diabético ten factores de risco en forma de idade adulta, ataque cardíaco ou enfermidade coronaria, a dose inicial debe ser mínima.
A titulación é posible con dinámicas positivas. Esta categoría de diabéticos necesita un control regular do seu estado de saúde (peso, inchazo, signos de enfermidades cardíacas), especialmente cunha baixa reserva diastólica.
Débese prestar especial atención á prescrición dun medicamento aos diabéticos de idade madura (a partir dos 75 anos), xa que non existe experiencia co uso do medicamento para esta categoría. Coa combinación de pioglitazona e insulina, é posible un aumento das patoloxías cardíacas. A esta idade, o risco de cancro, fracturas vai aumentando, polo tanto, cando se prescribe un medicamento, é necesario avaliar os beneficios reais e os posibles danos.
Os ensaios clínicos confirman unha maior probabilidade de desenvolver cancro de vexiga despois de consumir pioglitzona. A pesar do baixo risco (0,06% fronte ao 0,02% no grupo control), deberían avaliarse todos os factores que provocan o cancro (tabaquismo, produción nociva, irradiación pélvica, idade).
Antes do nomeamento do fármaco, verifícanse as enzimas hepáticas. Cun aumento do ALT 2,5 veces e con insuficiencia hepática aguda, o medicamento está contraindicado. Con severidade moderada das patoloxías hepáticas, a pioglitazona tómase con precaución.
Con síntomas de insuficiencia hepática (trastornos dispepticos, dor epigástrica, anorexia, fatiga constante), compróbanse encimas hepáticas. Superar a norma por 3 veces, así como a aparición de hepatite, debería ser un motivo para a retirada de drogas.
Cunha diminución da resistencia á insulina, prodúcese a redistribución da capa graxa: diminúe a visceral e aumenta o extraabdominal. Se o aumento de peso está asociado a edema, é importante controlar a función cardíaca e a inxestión de calorías.
Debido ao aumento do volume sanguíneo, a hemoglobina pode diminuír unha media do 4%. Cambios similares obsérvanse cando se toman outros medicamentos antidiabéticos (para metformina - 3-4%, preparados de sulfonilurea - 1-2%).
En combinacións dobres e triplas con pioglitazona, insulina e sulfonilurea, aumenta o risco de hipoglucemia. Con terapia complexa, é importante a valoración oportuna da dose.
As Thiazolidinediones poden contribuír a deteriorar a visión e o inchazo. Ao contactar cun oftalmólogo, é importante considerar a probabilidade de edema macular ao usar pioglitazona. Hai risco de fracturas óseas.
Debido á base de evidencia insuficiente para a eficacia e seguridade no embarazo e a lactación, a mulleres non se lles prescribe poliglitazona durante estes períodos. A droga está contraindicada na infancia.
Ao conducir ou empregar mecanismos complexos, debe considerarse a posibilidade de efectos secundarios despois de usar glitazona.
Sobredosis e efectos indesexables
Con monoterapia e en esquemas complexos, rexístranse fenómenos indesexables:
- Edema macular, visión alterada, hipoglucemia, apetito incontrolado,
- Hipestesia, coordinación deteriorada,
- Vertixe
- Aumento de peso e altura ALT,
- Glucosuria, proteinuria.
Os estudos probaron a seguridade dunha dose de 120 mg, que os voluntarios tomaron 4 días, e despois outros 7 días a 180 mg. Non se atoparon síntomas de sobredosis.
As condicións hipoglicémicas son posibles cun réxime complexo con preparación de insulina e sulfonilurea. A terapia é sintomática e de apoio.
Pioglitazona - análogos
No mercado estadounidense de antibióticos, un dos maiores do mundo, a pioglitazona ocupa un segmento comparable á metformina. En caso de contraindicacións ou mala tolerancia á pioglitazona, pode ser substituído por Avandia ou Roglit - análogos baseados na rosiglitazona - un medicamento da mesma clase de tiazolidinediones, con todo, as previsións a longo prazo para este grupo son decepcionantes.
Reduce a resistencia á insulina e biguanidas. Neste caso, a piroglizatona pode substituírse por Glucophage, Siofor, Bagomet, NovoFormin e outros medicamentos baseados na metformina.
Do segmento orzamentario dos medicamentos hipoglucémicos son populares os análogos rusos: Diab-norm, Diaglitazone, Astrozone. Debido a unha sólida lista de contraindicacións, cuxa cantidade aumenta coa terapia complexa, hai que ter coidado coa elección de análogos.
Avaliación do consumidor
Sobre a pioglitazona, as críticas sobre diabéticos son mixtas. Os que tomaron os medicamentos orixinais teñen unha alta eficacia e un mínimo de efectos secundarios.
A conclusión é inequívoca: o medicamento reduce realmente significativamente o nivel de glicemia, hemoglobina glicada e incluso a necesidade de insulina (especialmente con tratamentos complexos). Pero non é adecuado para todos, polo que non debes experimentar coa saúde, adquirindo a droga por consello dos amigos. Só un especialista é capaz de decidir sobre a viabilidade de tal terapia e o algoritmo para recibir pioglitazona.
Podes aprender máis sobre o uso de tiazolidiniones na práctica clínica a partir do vídeo:
Control sanitario
O uso de pioglitazona require un control adicional do estado de saúde dun diabético:
| Violación | Accións de descubrimento |
| Hinchazón | Coa aparición de edema visible, un forte aumento do peso, a droga é cancelada e os diuréticos son prescritos. |
| Deterioro da función cardíaca | Esixe a retirada inmediata de Pioglitazona. O risco aumenta cando se usa con insulina e AINE. Aconséllase que os diabéticos fagan regularmente un ECG. |
| Premenopausa, ciclo anovulatorio. | O medicamento pode estimular a ovulación. Para previr o embarazo ao tomalo é necesario o uso de anticonceptivos. |
| Moderado ALT | É necesario un exame para identificar as causas da violación. No primeiro ano de tratamento realízanse probas cada 2 meses. |
| Enfermidades fúnxicas | A inxestión de cetoconazol debe ir acompañada dun control glicémico maior. |
Comentarios, vantaxes e desvantaxes

As críticas de moitos pacientes que usaron Aktos, Pioglar e outras drogas son maioritariamente positivas. Entre as vantaxes, é posible destacar a eficacia de reducir a resistencia á insulina entre todos os medicamentos que reducen o azucre que se toman por vía oral.
Pero hai certas desvantaxes das glitazonas, que se manifestan no seguinte: son inferiores ás drogas que conteñen metformina e sulfonilurea, a hemoglobina redúcese nun 0,5-1,5%, cando se usa, obsérvase unha ganancia de peso media de 1-3 kg debido á acumulación de graxas. e retención de fluídos no corpo.
Por iso, antes de tomar glitazonas, cómpre consultar un médico e ler as críticas dos pacientes que xa as consumiron.
O paciente que toma a sustancia Pioglitazona, cuxo prezo depende do medicamento, debe decidir que remedio usar. O custo medio dos comprimidos de Pioglar (30 pezas de 30 mg cada un) é de 1083 rublos, Actos (28 pezas de 30 mg cada un) é de 3000 rublos. En principio, unha persoa de clase media pode permitirse mercar estes medicamentos. O seu elevado custo débese a que se trata de drogas importadas, Pioglar prodúcese na India, Actos - en Irlanda.
Son baratos os medicamentos fabricados en Rusia. Estes inclúen:
Se se aplica un efecto hipoglucémico. A diaglitazona, que custa unha media de 295 rublos, pode ser unha boa alternativa a medicamentos máis caros. Astrozone e Diab-norma teñen case as mesmas contraindicacións e efectos secundarios.
A diagnose pode diminuír a eficacia do uso de anticonceptivos orais, que hai que ter en conta.
Análogos de pioglitazona

Debido á intolerancia individual e aos efectos secundarios, pódese prohibir o uso de pioglitazona. Polo tanto, o médico prescribe outros medicamentos que conteñen rosiglitazona.
Esta sustancia tamén está incluída no grupo das tiazolidinediones (glitazonas). Ao usalo, exercitarase o mesmo efecto que a partir da pioglitazona, é dicir, a estimulación dos receptores das células e dos tecidos para eliminar a resistencia á insulina.
Os principais medicamentos que conteñen rosiglitazona son:
Antes de usalos, debes consultar un médico e ler as instrucións de uso.
Os preparados de Biguanide reducen a resistencia á insulina. A metformina, que forma parte do produto, reduce a produción de glicosa polo fígado. Use estes fármacos con precaución, xa que os biguanidas afectan negativamente o funcionamento do corazón nos anciáns, tamén se pode exercer un efecto negativo sobre o funcionamento dos riles e o desenvolvemento como consecuencia da acidosis láctica. Os preparativos coa substancia activa metformina inclúen Bagomet, Glucofage, Metformin-BMS, NovoFormin, Siofor e outros.
Tamén reduce o azucre no sangue Acarbose. O mecanismo da súa acción está dirixido a inhibir encimas que axudan a sintetizar carbohidratos no tracto dixestivo. A hipoglicemia é posible co uso adicional doutras drogas e insulina. Para evitar que se produzan efectos secundarios asociados á indixestión, é mellor comezar a tomar con pequenas doses.
No tratamento da diabetes tipo 2 pódense empregar medicamentos que conteñan pioglitazona ou os seus análogos, sexan Diaglitazona ou Metformina. Dado que estes medicamentos conteñen un número bastante elevado de contraindicacións e efectos secundarios, recoméndase encarecidamente usalos despois de consultar os preparativos da diabetes. e co médico. O vídeo neste artigo resume a discusión sobre
Como substituír Pioglitazona
Das substancias pertencentes ao grupo de tiazolidinediones, ademais da pioglitazona, só a rosiglitazona está rexistrada en Rusia. Forma parte dos preparativos de Roglit, Avandia, Avandamet, Avandaglim. Os estudos demostraron que o tratamento a longo prazo con rosiglitazona aumenta o risco de insuficiencia cardíaca, morte por infarto de miocardio, polo tanto, prescríbese só a falta de alternativa.
Ademais da pioglitazona, os medicamentos a base de metformina reducen a resistencia á insulina. Para mellorar a tolerabilidade desta sustancia, creáronse comprimidos de liberación modificados - Glucofage Long e análogos.
Tanto a rosiglitazona como a metformina teñen moitas contraindicacións, polo que só poden ser prescritas polo seu médico.
Revisións de médicos e pacientes
Os endocrinólogos prescriben pioglitazona bastante raramente. O motivo do seu desagrado por este medicamento, chaman a necesidade dun control adicional da hemoglobina e das funcións hepáticas, un alto risco de prescribir medicamentos para angiopatía e pacientes anciáns, que conforman a maioría dos pacientes. A maioría das veces, os médicos consideran a pioglitazona como unha alternativa á metformina cando é imposible usala e non como un hipoglucemismo independente.
En diabéticos, a pioglitazona tampouco é popular. Un grave obstáculo para o seu uso é o elevado prezo da droga, a incapacidade de recibilo gratuitamente. O medicamento non se pode atopar en todas as farmacias, o que tampouco contribúe á súa popularidade. Os efectos secundarios da droga, especialmente o aumento de peso e a aparición de información periódica sobre o risco de enfermidades cardíacas ao tomar glitazonas son alarmantes aos pacientes con diabetes.
Os pacientes clasificaron as tabletas orixinais como as máis eficaces e seguras. Confían en menos xenéricos, preferindo o tratamento cos medios tradicionais: metformina e sulfonilureas.
Asegúrese de aprender! Cres que a administración ao longo de pílulas e insulina é o único xeito de manter o azucre baixo control? Non é certo! Podes comprobalo ti mesmo comezando a utilizalo. ler máis >>