Que é a diabetes esteroide: descrición, síntomas, prevención
A principal característica desta enfermidade é un aumento da cantidade de corticoides no corpo durante un longo período de tempo.
Xorde por patoloxías que estimulan un aumento da actividade das glándulas suprarrenais, polo que producen unha cantidade excesiva de hormonas. Pero a maioría das veces, o uso de drogas hormonais leva á súa aparición. É por iso que tamén se denomina diabetes de drogas. Tamén hai o nome de "diabetes mellitus secundario dependente da insulina tipo 1".

Pola súa orixe, esta violación pertence ao grupo extra-pancreático, xa que se produce a falta de problemas no funcionamento do páncreas.
Dado que a aparición da forma esteroide da enfermidade é causada por un uso prolongado de drogas, deben chamarse os principais grupos de drogas que poden provocala.
Estes inclúen:
- glucocorticoides (prednisona, dexametasona, hidrocortisona),
- anticonceptivos
- diuréticos do grupo tiazídico (Nephrix, diclotiazida, Navidrex, hipotiazida).
A falta de problemas co metabolismo dos carbohidratos no corpo, a diabetes esteroide ten un curso leve e elimínase a si mesma despois da retirada de drogas.
Esta enfermidade non aparece en todos os pacientes que toman os medicamentos listados. Pero teñen a posibilidade de que se produza.
Enfermidades provocadoras
A diabetes esteroide ocorre debido a patoloxías que requiren administración de medicamentos a longo prazo. Como resultado, os compoñentes activos acumúlanse no corpo, provocando certos cambios, que se chaman signos de diabetes de drogas.
Estas enfermidades inclúen:
- asma bronquial,
- eczema
- lupus eritematoso,
- esclerose múltiple
- artrite reumatoide.
 A necesidade dun uso prolongado de drogas xorde con algunhas intervencións cirúrxicas (transplante de órganos).
A necesidade dun uso prolongado de drogas xorde con algunhas intervencións cirúrxicas (transplante de órganos).
Deben usarse para neutralizar un posible proceso inflamatorio. Polo tanto, as operacións anteriores tamén poden levar á diabetes mellitus.
Tamén hai casos do desenvolvemento da enfermidade por trastornos do corpo. A diabetes esteroide non se produce como reacción á inxestión dun gran número de drogas, senón por outras razóns.
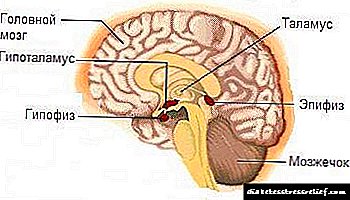
- Funcionamento hipofalámico e hipotálamo . Causan trastornos hormonais, o que reduce a resposta das células á insulina. Entre estas enfermidades pódese chamar a enfermidade de Itsenko-Cushing. Con esta patoloxía, a hidrocortisona prodúcese activamente no corpo. O resultado é un cesamento da resposta das células á insulina sintetizada. Non obstante, os estudos non revelan mal funcionamentos no funcionamento do páncreas.
- Bocio tóxico . Con esta desviación xorden dificultades coa absorción de glicosa. A súa concentración no sangue aumenta, respectivamente, aumenta a necesidade de insulina, pero diminúe a sensibilidade aos seus efectos. Esta patoloxía pode existir de varias formas, entre as máis comúns a enfermidade de Bazedov e a do grave.
Entre as patoloxías que poden causar diabete esteroide pódense atribuír trastornos que contribúen ao desenvolvemento da enfermidade de Itsenko-Cushing.

Entre eles mencionar:
- obesidade
- envelenamento frecuente polo alcol,
- trastornos mentais.
Por si mesmos, estas enfermidades non son factores que provocen o desenvolvemento da diabetes mellitus. Pero poden causar problemas no hipotálamo ou na glándula pituitaria.
Características da enfermidade
 Na diabetes mellitus, as células beta pancreáticas son destruídas. Hai algún tempo, aínda sintetizan insulina, pero nunha cantidade reducida.
Na diabetes mellitus, as células beta pancreáticas son destruídas. Hai algún tempo, aínda sintetizan insulina, pero nunha cantidade reducida.
A medida que a enfermidade avanza, a súa produción diminúe aínda máis. Debido a trastornos metabólicos, a resposta do corpo á insulina redúcese.
Cando o páncreas deixa de producir insulina, a enfermidade presenta signos de diabetes tipo 1. O máis característico pode denominarse características como sede constante e micción frecuente.
Pero ao mesmo tempo, o peso do paciente non diminúe, aínda que isto sucede a miúdo.
O uso de corticoides durante o tratamento crea unha carga adicional para o páncreas. En parte, axúdana, pero a súa acción reduce aínda máis a súa sensibilidade á insulina, debido a iso o corpo ten que traballar demasiado, o que contribúe ao seu desgaste rápido.
Non é posible identificar a enfermidade de inmediato. As probas (por exemplo, bioquímica) a miúdo seguen sendo normais: tanto o contido de glicosa no sangue como a cantidade de corpos cetonas na orina.
Ás veces, as drogas poden agravar a diabetes, que se atopaba nunha fase inicial do desenvolvemento, o que leva a unha enfermidade grave. Por iso, recoméndase realizar un exame antes de prescribir un curso de drogas esteroides. Isto é aplicable a pacientes con obesidade, hipertensión e anciáns.
Ao planificar un tratamento a curto prazo usando tales medicamentos e a ausencia de trastornos metabólicos, non existe ningún perigo particular. Despois do cesamento do tratamento, os procesos metabólicos volverán á normalidade.
Vídeo sobre a diabetes:
Síntomas da patoloxía
Suxerir a presenza desta patoloxía podería ser, coñecer os seus síntomas. Pero coa diabetes esteroide, os síntomas característicos da diabetes común non aparecen. Unha persoa non cambia de peso, a micción non se fai frecuente, a sede excesiva non aparece. , tamén falta.
Ás veces o paciente (e máis a miúdo os seus próximos) notan a presenza periódica de olor a acetona desde a boca. Pero este síntoma ocorre con diabetes avanzado de drogas.
A etapa inicial do desenvolvemento da enfermidade caracterízase por características como:
- debilidade
- deterioración xeral do benestar
- somnolencia
- diminución do rendemento
- fatiga,
- apatía
- letarxia
A partir destas manifestacións, é difícil adiviñar sobre o desenvolvemento da patoloxía en cuestión. Son característicos dun gran número doutras enfermidades, así como da sobrecarga habitual.
Moi a miúdo, o diagnóstico descóbrese por accidente cando o paciente vén ao médico cunha solicitude para recomendarlle vitaminas para que aumente o ton. Isto significa que un claro debilitamento do corpo pode ser moi perigoso e non se debe ignorar esta condición.
Tácticas de tratamento
 O principio de tratamento desta patoloxía é determinado polo médico, analizando o estado do paciente, a gravidade da enfermidade, a presenza ou ausencia de enfermidades adicionais, etc.
O principio de tratamento desta patoloxía é determinado polo médico, analizando o estado do paciente, a gravidade da enfermidade, a presenza ou ausencia de enfermidades adicionais, etc.
Asegúrese de descubrir o que causou exactamente os cambios patolóxicos. Se o problema é o consumo de drogas, entón deberán ser canceladas. Isto impedirá a inxestión excesiva de esteroides e deterá o desenvolvemento da enfermidade.
Nalgúns casos, é indesexable cancelar medicamentos, xa que están dirixidos a superar outra enfermidade. A continuación, cómpre buscar fondos para substituír os empregados anteriormente ou seleccionar outros métodos de tratamento para excluír o consumo activo de esteroides.
Se a diabetes esteroide xurdiu debido a desequilibrios hormonais no corpo, as accións terapéuticas deberían estar dirixidas a neutralizalas. Ás veces é necesario eliminar quirúrgicamente o exceso de tecido suprarrenal co fin de reducir o contido de substancias nocivas no corpo.
Outra parte do tratamento é unha diminución da concentración de azucre. Para iso, úsase terapia dietética, aumento da actividade física. Isto é necesario en caso de deterioración da sensibilidade á insulina. Se se conserva a sensibilidade a el, pero o páncreas non o produce en cantidades suficientes, indícase a súa inxección.
As accións terapéuticas débense a violacións atopadas no corpo do paciente. Dado que hai que aplicar moitas medidas para eliminar a diabetes esteroide, as accións non autorizadas do paciente son inaceptables. Se supón que debe cumprir as recomendacións do médico e non perder os exames programados.
Diabetes mellitus secundario: unha enfermidade en desenvolvemento debido a algunha patoloxía ou medicación. A diabetes esteroide desenvólvese en persoas cuxos niveis de sangue de hormonas esteroides aumentan.
A diabetes esteroide é tamén dependente da insulina. Desenvólvese en humanos como resultado dunha concentración excesiva de corticoides no sangue, as hormonas suprarrenais. A diabetes esteroide desenvólvese baixo o disfraz de complicacións de patoloxías da glándula suprarrenal. Non obstante, moitas veces esta enfermidade tamén se desenvolve como complicación despois de tomar medicamentos hormonais. A peculiaridade desta patoloxía é que se procede con moderación. Os síntomas típicos da enfermidade non se manifestan.
Causas da diabetes esteroide
O motivo máis importante para o desenvolvemento da diabetes esteroide son as síndromes hipotalámicas-hipofisarias, así como a enfermidade de Itsenko-Cushing. As violacións do hipotálamo e da glándula pituitaria provocan un desequilibrio doutras hormonas no corpo e, como resultado, a cambios na resistencia das células e dos tecidos á insulina. Entre estas enfermidades, a síndrome de Itsenko-Cushing é máis común.
Esta enfermidade caracterízase por unha produción excesiva de hidrocortisona, unha hormona suprarrenal. O motivo de tal violación aínda non se determinou exactamente. Nótase que nas mulleres existe unha relación entre a aparición desta enfermidade e o embarazo. O desequilibrio entre as hormonas no corpo leva a que as células do corpo non respondan á insulina.
Co síndrome de Itsenko-Cushing, non hai trastornos pronunciados no funcionamento do páncreas. Isto distingue significativamente a diabetes de orixe esteroide dos seus outros tipos.
Un dos motivos para o desenvolvemento da diabetes de drogas é o uso de glucocorticosteroides. Contribúen ao aumento da formación de glicóxeno no fígado. Así o paciente ten glicemia.
A diabetes esteroide tamén se desenvolve en pacientes con bocio tóxico (a enfermidade de Bazedova, a enfermidade de Graves). Ao mesmo tempo, o procesamento da glicosa polos tecidos empeora. No caso dunha combinación de tal violación da actividade da glándula tiroide con diabetes, a necesidade da insulina aumenta drasticamente e aumenta a resistencia á insulina.
As hormonas corticosteroides actúan de dúas formas sobre o corpo. Afectan negativamente o páncreas e anulan a acción da insulina. É por iso que un órgano tan importante funciona, de feito, á beira das posibilidades. Despois da terapia hormonal intensiva, os problemas metabólicos normalmente desaparecen.
Os efectos dos esteroides sobre a diabetes

Moitos atletas toman esteroides anabolizantes para un crecemento muscular máis rápido. Están en risco, xa que numerosos datos de investigación suxiren que tales atletas poden desenvolver diabetes mellitus non dependentes da insulina. Tal relación existe porque as hormonas aumentan significativamente o nivel de hormonas glucocorticoides. Estes ricos provocan resistencia á insulina.
Ao tomar hormonas esteroides, a diabetes nos atletas pode desenvolverse de dúas formas. No primeiro caso prodúcense trastornos no páncreas e produce moita menos insulina. A diabetes tipo 1 desenvólvese.
Noutro caso, o páncreas segrega a cantidade requirida de insulina, pero as células e tecidos do corpo teñen unha sensibilidade reducida a ela. Este é un tipo de diabetes clásico independente á insulina.
Medicamentos hormonais e diabetes
Algunhas drogas hormonais tomadas por mulleres como anticonceptivos aumentan significativamente o risco de desenvolver diabete tipo 2. Isto débese, en particular, a que as hormonas utilizadas nos fármacos alteran o equilibrio hormonal.
Nalgúns casos, contribúe ao desenvolvemento de diabetes e prednisolona, anaprilina e outras drogas. Non obstante, as violacións da sensibilidade do corpo á insulina en tales casos son moi raras: os trastornos metabólicos non son tan pronunciados que contribúen ao desenvolvemento da diabetes.
A diabetes esteroide tamén é causada por diuréticos tiazídicos: diclotiazida, hipotiazida, nefhrix, navidrex e outros.
Os glucocorticoides empregados no tratamento activo do asma, a artrite de orixe reumatoide, o lupus eritematoso sistémico, o pemphigus e o eczema tamén poden causar trastornos metabólicos e causar diabetes mellitus. Ás veces, tales fármacos son capaces de infectar células beta pancreáticas. Neste caso, falan de desenvolvemento.
Síntomas da diabetes esteroide

Os síntomas desta diabetes inclúen os síntomas característicos de dous tipos de diabetes. Ao final, as drogas hormonais contribúen á derrota das células beta pancreáticas. Chega un momento en que a súa produción de insulina diminúe notablemente. En paralelo a estes procesos no corpo, hai infraccións da "resposta" dos tecidos do corpo á hormona insulina. Dende o momento en que a produción de insulina no páncreas detense por completo, aparecen signos de diabetes do tipo insulinodependente.
Os principais síntomas deste tipo de diabetes:
- aumento da sede
- unha forte caída da discapacidade
- diurese copiosa e rápida.
A principal característica do curso deste tipo de diabetes é que estes síntomas obsérvanse nunha forma moito menos pronunciada. Así que estes pacientes non perciben a súa enfermidade como grave e non teñen présa en consultar a un médico. En tales pacientes, a perda de peso é moi raramente observada.
Nunha análise de laboratorio da conta de sangue, non sempre se observan síntomas de resistencia á insulina deteriorada. Normalmente, as lecturas de glicosa no sangue raramente superan os límites fisiolóxicos.
Principios xerais da terapia

O tratamento para esta forma de diabetes é o mesmo que a diabetes. Tamén depende de que patoloxías funcionais teña o paciente. O tratamento necesario para cada paciente só pode ser seleccionado por un médico experimentado.
O tratamento eficaz para tal enfermidade é o seguinte.
- A introdución de insulina para normalizar o funcionamento do páncreas. As inxeccións son necesarias principalmente para a corrección da actividade pancreática.
- Os pacientes están asignados.
- Desígnase recepción.
- Nalgúns casos, o tratamento cirúrxico está dirixido a eliminar o exceso de tecido nas glándulas suprarrenais e reducir así a produción de hormonas.
- Cancelación puntual daqueles medicamentos que causan trastornos metabólicos no corpo. Non obstante, a miúdo ocorre que é imposible cancelar certos fármacos, en particular despois dun trasplante de ril ou no tratamento do asma. Nestes casos, realízase un control médico da enfermidade do páncreas.
As inxeccións de insulina son prescritas ao tomar medicamentos hipoglucémicos e non proporcionan o efecto hipoglucemático adecuado. O paciente debe lembrar que o tratamento coa insulina é só unha das opcións para normalizar os niveis de glicosa no sangue. O obxectivo máis importante que persegue o tratamento da diabetes mellitus é lograr unha compensación e retrasar as infinitas complicacións da enfermidade.
A eliminación de parte das glándulas suprarrenais lévase a cabo como medida extrema, porque este tratamento ameaza a pacientes con moitas complicacións.
O papel dunha dieta baixa en carbohidratos no tratamento
Cambiando a mellor forma de controlar a glicosa no sangue en diabetes tipo 1 ou tipo 2. Ao mesmo tempo, a dieta reduce o contido de carbohidratos - ata 20-30 gramos por día. Isto aumenta a cantidade de proteínas, así como as graxas vexetais.
Os beneficios dunha dieta baixa en carbohidratos:
- reduce a necesidade do corpo de insulina e medicamentos para o azucre,
- permítelle manter sempre o azucre normal, incluso despois de comer,
- o benestar dunha persoa mellora notablemente e desaparecen todos os signos de diabetes,
- a probabilidade de desenvolver complicacións redúcese significativamente,
- reduce o colesterol no sangue.
A diabetes esteroide refírese a unha forma grave de insulina dependente da enfermidade do azucre. Ocorre a calquera idade. A característica principal é un curso moderado sen pronunciar síntomas típicos da enfermidade. Normalmente está asociada a unha función adrenal deteriorada.
Ás veces, a verdadeira causa da enfermidade endocrina crónica é o contido excesivo de hormonas suprarrenais no sangue. O fenómeno pode asociarse tanto directamente con enfermidades dos órganos, como un tratamento prolongado con fármacos glucocorticoides.
Os anticonceptivos orais, os diuréticos, numerosos medicamentos para a terapia, a artrite, a enfermidade de Itsenko-Cushing, a colagénose convértense en provocadores frecuentes da afección. Gradualmente, tales axentes terapéuticos conducen a unha violación do metabolismo de proteínas e carbohidratos, provocando un aumento do azucre no sangue. Especialmente perigoso é unha síndrome combinada coa inhibición da función hepática na esfera da acumulación de glicóxeno.
Diabetes síntomas de esteroides
Isto A forma de diabetes caracterízase por síntomas moi leves . A sede e a poliuremia exprésanse bastante débilmente. As flutuacións bruscas da glicemia tamén son raras. Na maioría das veces, a enfermidade ten un curso estable. Debilidade claramente expresada, fatiga aumentada, mala saúde xeral. En xeral, os síntomas son máis reminiscentes do curso de enfermidades causadas por un mal funcionamento da corteza suprarrenal que a propia diabetes mellitus.
En tales pacientes, case non hai cetoacidosis. aparece só en casos extremos, cando a enfermidade xa está en plena execución. As cetonas na urina raramente se detectan. Moitas veces, o efecto antiinsulina non permite un tratamento completo con análogos modernos da hormona humana, polo que a glicemia ten que establecerse coa axuda dunha dieta e unha actividade física estable.
Endocrinólogos diagnosticada con base en niveis de azucre no sangue por riba dos 11,5 mmol., a presenza de glicosa nos ouriños . Na maioría das veces, a patoloxía progresa relativamente lentamente, polo que en primeiro lugar obsérvase a prediabetes (tolerancia á glucosa deteriorada) e só entón faise o diagnóstico final.
Máis recentemente, todos os pacientes recibiron confirmación oficial da diabetes tipo 2. Hoxe, a diabetes esteroide está asignada a un grupo separado de patoloxías endocrinas, aínda que o seu tratamento parécese realmente ao tipo 2.
Tratamento de esteroides diabéticos
A terapia dos pacientes está dirixida a 2 puntos principais: a normalización do azucre no sangue e a eliminación da principal causa da enfermidade, o que provocou un aumento das hormonas da córtex suprarrenal no sangue. En casos difíciles, requírese o enfoque máis grave. As clínicas estranxeiras móstranse unha boa experiencia no tratamento da diabete siroide popular entre os nosos compatriotas.
Conservador O tratamento implica tomar comprimidos tradicionais de axentes hipoglucémicos . Na primeira fase, as preparacións con sulfonilurea dan un resultado excelente. Pero son eles os que son capaces de empeorar notablemente o metabolismo dos carbohidratos, respectivamente, levando a diabetes a unha forma completamente dependente da insulina. Tamén se recomenda que todos os pacientes teñan especial coidado para controlar o seu peso, porque os quilos adicionais son unha forma directa de complicacións da diabetes, incluso cun curso relativamente favorable da enfermidade.
É importante que tales pacientes cancelen pronto as drogas que causaron disturbios no corpo. Se é posible substituír as drogas por outras menos inofensivas, esta é a oportunidade real de escapar do desenvolvemento dunha verdadeira diabetes tipo 2.
A maioría dos médicos recomendan un réxime de combinación cando os medicamentos orais se combinan con inxeccións subcutáneas de insulina. Nalgúns casos, as células pancreáticas que producen insulina natural son “reanimadas” e a enfermidade é controlada facilmente cunha dieta razoable.
Teña en conta que, calquera método de terapia para patoloxías endocrinas só se pode usar despois da consulta co seu médico. A información facilitada só ten carácter informativo. A auto-medicación pode ser perigosa.
A diabetes esteroide é unha enfermidade bastante grave, que é un dos seus outros nomes: diabetes secundaria dependente da insulina do primeiro tipo. A enfermidade require unha actitude grave do paciente. Este tipo de diabetes pode desenvolverse no contexto do uso prolongado de certos fármacos hormonais, polo que se denomina diabetes de drogas.
Quen está afectado?
A diabetes esteroide refírese a aquelas enfermidades de natureza extrapancreática. É dicir, non está asociado a problemas no páncreas. Os pacientes que presentan anormalidades no proceso do metabolismo dos carbohidratos, pero que usaron glucocorticoides (hormonas producidas polas glándulas suprarrenais) durante moito tempo, poden enfermarse con diabetes mellitus esteroides, que procede dun xeito leve.
As manifestacións da enfermidade desaparecen despois de que unha persoa deixe de tomar medicamentos hormonais. No sesenta por cento dos casos entre pacientes con diabetes tipo 2, esta enfermidade leva a que os pacientes teñan que recorrer ao tratamento coa insulina. Ademais, a diabetes mellitus pode desenvolverse como complicación de tales enfermidades nas que aumenta a produción de hormonas da cortiza suprarrenal, por exemplo, o hipercorticismo.

Que drogas poden provocar a diabetes?
A causa da diabetes esteroide pode ser o uso a longo prazo de medicamentos para glucocorticoides, que inclúen a dexametasona, o prednisolona e a hidrocortisona. Estes fármacos son antiinflamatorios que axudan a curar o asma bronquial, a artrite reumatoide, así como algunhas enfermidades autoinmunes, que inclúen pemfigus, lupus eritematoso e eczema. Ademais, estes medicamentos úsanse para tratar unha enfermidade neurolóxica tan grave como a esclerose múltiple.
Ademais, a diabetes pode producirse debido ao uso de pílulas hormonais anticonceptivas, así como a algúns diuréticos tiazídicos, que son diuréticos. Estes medicamentos inclúen diclotiazida, hipotiazida, nefhrix, navidrex.

Algunhas causas máis da enfermidade
A diabetes esteroide tamén pode ocorrer en humanos despois dun trasplante de ril. A terapia antiinflamatoria despois necesita unha administración a longo prazo de corticoides en grandes doses, polo que os pacientes teñen que beber medicamentos para suprimir a inmunidade de por vida. Non obstante, a diabetes esteroide non ocorre en todos os pacientes que sufriron unha intervención cirúrxica tan severa, pero a probabilidade é moito maior debido ao uso de hormonas que nos casos que tratan outras enfermidades.
Se unha persoa leva moito tempo usando esteroides e ten signos de diabetes, isto indica que o paciente está en risco. Para evitar a diabetes con esteroides, as persoas con sobrepeso deben perder peso e cambiar o seu estilo de vida, facendo regularmente exercicios físicos lixeiros. Se unha persoa está predisposta a esta enfermidade, ten prohibido estrictamente tomar hormonas en función das súas propias conclusións.

Especificación da enfermidade
A diabetes farmacéutica caracterízase por combinar os síntomas de ambos tipos de diabetes. Ao comezo da enfermidade, os corticoides en gran cantidade comezan a danar as células beta que se atopan no páncreas. Tal sintomatoloxía é típica da diabetes 1. A pesar disto, aínda se inxecta insulina nas células beta. Despois dalgún tempo, os niveis de insulina comezan a diminuír e os tecidos fanse menos sensibles a esta hormona. Estes síntomas son característicos da diabetes tipo 2. Co tempo, as células beta comezan a descompoñerse. Como resultado, a produción de insulina detense. A diabetes mellitus común dependente da insulina do primeiro tipo procede dun xeito similar.
Simptomatoloxía
Os síntomas da diabetes esteroide son os mesmos que con outras formas de diabetes. Unha persoa sofre unha micción intensa e frecuente, está atormentada pola sede e unha sensación de fatiga aparece moi rápido. Tales signos da enfermidade adoitan ser leves en pacientes, polo que raramente lle prestan atención. En contraste coa diabetes 1, os pacientes non teñen perda de peso súbita. Os médicos non sempre son capaces de diagnosticar a diabetes mellitus incluso despois de que un paciente fose un exame de sangue. Os niveis altos de azucre na urina e no sangue son extremadamente raros. Ademais, as cifras límite de acetona en análises de pacientes atópanse tamén en casos illados.

Como curar cando se produce insulina
Cando a produción de insulina cesa no corpo humano, a diabetes esteroide é similar á diabetes tipo 1, aínda que ten as características características da segunda (resistencia á insulina tisular). Esta diabetes trátase do mesmo xeito que a diabetes 2. Por suposto, todo depende de que tipo de trastornos no corpo sofre o paciente. Se o paciente ten problemas de exceso de peso, pero segue a producirse insulina, debería adherirse a unha dieta e usar tamén medicamentos para o azucre, por exemplo, Thiazolidinedione ou Glucofage.
Cando o páncreas comeza a funcionar peor, recoméndase inxectar insulina, o que axudará a reducir a carga do órgano. Se as células beta non se atrofiaron completamente, despois do tempo o páncreas volve á normalidade. Para a mesma tarefa, os médicos prescriben aos pacientes unha dieta baixa en carbohidratos. Os pacientes que non teñan problemas con exceso de peso deben adherirse á dieta nº 9. Para os que teñen sobrepeso, os médicos recomendan a dieta nº 8.

Características do tratamento cando non se produce insulina
O tratamento da diabetes esteroide depende de se se produce ou non insulina pancreática. Se esta hormona deixou de producirse no corpo do paciente, preséntase como inxección. Para que o tratamento sexa eficaz, o paciente necesita aprender a administrar adecuadamente as inxeccións de insulina. A concentración de azucre no sangue debe controlarse constantemente. O tratamento da diabetes mellitus continúa do mesmo xeito que coa diabetes 1. Pero as células beta mortas xa non están restauradas.
Situacións non estándar
Hai algúns casos individuais de tratamento para a diabetes esteroide, por exemplo, con asma grave ou despois dunha cirurxía de transplante de ril. Nestes casos, a terapia hormonal é necesaria, aínda que o paciente desenvolva diabete. Os niveis de azucre deben manterse en función do funcionamento do páncreas. Ademais, os especialistas teñen en conta a sensibilidade dos tecidos á insulina. Nestas situacións, os pacientes reciben hormonas anabólicas, que son un apoio adicional para o corpo, e tamén equilibran o efecto dos glucocorticoides.

Factores de risco
Unha persoa ten unha certa cantidade de hormonas suprarrenais, cuxo nivel varía de xeito diferente en cada unha. Pero non todas as persoas que toman glucocorticoides están en risco de diabete. Os corticosteroides afectan a funcionalidade do páncreas, reducindo a forza da insulina. Para manter unha concentración normal de azucre no sangue, o páncreas debe afrontar cargas pesadas. Se o paciente ten síntomas de diabetes esteroide, isto significa que os tecidos fixéronse menos sensibles á insulina e é difícil que a glándula poida cumprir as súas funcións.
O risco de desenvolver diabetes mellitus aumenta cando unha persoa ten un problema de sobrepeso, consume esteroides en grandes doses ou durante moito tempo. Dado que os síntomas desta enfermidade non aparecen de inmediato, as persoas maiores ou aqueles que teñen un sobrepeso deberían examinarse da presenza dunha forma latente de diabetes antes de comezar a terapia hormonal, xa que tomar algúns medicamentos pode provocar o desenvolvemento da enfermidade.
Ás veces, as drogas deseñadas para facer fronte a unha enfermidade causan outros problemas de saúde. E predicir tal desenvolvemento de eventos moitas veces non é posible. Non obstante, os médicos e científicos traballan constantemente para determinar os factores que poden desempeñar un papel decisivo en caso de enfermidades debido ao uso de certas drogas. Unha das enfermidades insidiosas deste tipo é a diabetes mellitus esteroide, cuxos síntomas e tratamento falaremos nesta páxina "Popular sobre a saúde" cun pouco máis de detalle.
A diabetes esteroide é unha forma severa de diabetes. Esta é unha forma dependente da insulina que pode desenvolverse en pacientes de diferentes idades. O principal problema no diagnóstico de tal patoloxía é a falta de síntomas pronunciados.
Os médicos a miúdo asocian a aparición de diabetes esteroide co uso de varios medicamentos. Son especialmente perigosos os glucocorticoides, que se usan durante moito tempo. Ademais, algúns médicos argumentan que o desenvolvemento de tal patoloxía pode ser desencadeado por anticonceptivos orais, diuréticos e algúns outros medicamentos.
Síntomas da diabetes esteroide
As principais manifestacións da diabetes mellitus esteroides en xeral son as mesmas que a diabetes mellitus coas súas outras variedades. A enfermidade provoca a aparición de sede, aumento da micción e fatiga. Pero ao mesmo tempo, a gravidade de tales síntomas é extremadamente baixa, polo que moitos pacientes non lles prestan atención.
En contraste co curso clásico da diabetes tipo 1, os pacientes non perden en absoluto peso. E as probas de sangue non sempre permiten facer o diagnóstico correcto.
A cantidade de azucre en sangue e orina con diabetes esteroide raramente chega a niveis catastróficos. Ademais, raramente se observa acetona no sangue ou na urina.
Como axustar a diabetes, que tratamento usar ?
A terapia para a diabetes esteroide debe ser completa. Está deseñado para normalizar o azucre no sangue e corrixir as causas da enfermidade (o crecemento de hormonas no corpo da cortiza suprarrenal). Ás veces, para a corrección da diabetes mellida con esteroides, basta con só cancelar as drogas que levaron ao desenvolvemento da enfermidade. Nalgúns casos, os pacientes reciben hormonas anabólicas que poidan equilibrar o efecto das hormonas glucocorticoides.
O tratamento da diabetes depende das anormalidades identificadas no paciente. Por exemplo, con exceso de peso corporal e coa produción segura de insulina, aos pacientes móstrase unha alimentación dietética e o uso de drogas para baixar os niveis de azucre no sangue, representados por tiazolidinione e glicófago. Nalgúns casos, pode ser un alimento dieta suficiente e correctamente seleccionado.
Os pacientes con peso corporal normal ou lixeiramente aumentado deben adherirse a unha dieta segundo a táboa de tratamento nº 9. Con esta dieta, os alimentos que se caracterizan por un alto índice glicémico deberían excluírse da dieta. A dieta debe consistir en alimentos cun baixo índice glicémico.
A comida debe tomarse a miúdo en racións pequenas, por exemplo, cun intervalo de tres horas. Están prohibidos os alimentos fritos, picantes, salgados e afumados, do mesmo xeito que as conservas, o alcol e case todas as especias. En lugar do azucre, deberían usarse substitutos do azucre. Debe manterse na dieta unha cantidade estable de proteínas (como en persoas saudables) e reducir o nivel de graxas e carbohidratos. O menú só debería conter comida guisada, cocida ou cocida.
Se hai exceso de peso, a dieta debe ser máis rigorosa - segundo a táboa de tratamento nº 8. Trátase dunha dieta baixa en calorías, o menú reduce significativamente a cantidade de hidratos de carbono e sal e a inxestión de graxa tamén é significativamente limitada.
A normalización do peso corporal xoga un papel extremadamente importante, xa que os quilos adicionais poden levar ao desenvolvemento de varias complicacións, aínda que a enfermidade sexa relativamente favorable.
Se a diabetes mellitus esteroide provocou unha diminución da función pancreática, a administración de insulina nunha dosificación seleccionada coidadosamente axudará aos pacientes. Nesta situación, a insulina axudará a reducir lixeiramente a carga do corpo. E se as células beta non se atrofiaron completamente, co paso do tempo, o páncreas pode volver a comezar a funcionar normalmente.
No caso de que o desenvolvemento de diabetes mellitus esteroide produciu o cesamento da actividade completa do páncreas e xa non produce insulina, recóllese para a inxección. Neste caso, os niveis e a terapia de azucre no sangue controlanse segundo o mesmo esquema que para a diabetes mellitus tipo 1. Por desgraza, se as células beta xa desapareceron, non poderán recuperarse, o que significa que a terapia terá toda a vida.
Mantense o nivel de azucre nesta situación, centrándose nas capacidades do páncreas, así como na sensibilidade dos tecidos do corpo á insulina inxectada.
Nalgúns casos, o tratamento cirúrxico pode axudar a pacientes con diabetes mellitus esteroides - por exemplo, cando se detecta hiperplasia (proliferación patolóxica) das glándulas suprarrenais. A eliminación cirúrxica da patoloxía permite mellorar o curso da diabetes, ou incluso normalizar o nivel de azucre no corpo.
Os efectos dos esteroides sobre a diabetes
Os esteroides son hormonas de orixe vexetal ou animal. Están presentes en preparados glucocorticoides, corticosteroides que, no contexto do uso frecuente, poden provocar diabete, cambios na función renal e outras patoloxías. Os endocrinólogos, falando do efecto prexudicial para o diabético sobre o corpo, prestan atención a que:
- un cambio no azucre no sangue é posible aumentando a resistencia do fígado á insulina. Isto maniféstase co uso constante de esteroides,
- as hormonas tamén poden facer que o fígado sexa moito menos susceptible á insulina
- se continúan tales cambios e non se realiza o tratamento, as células xa non responderán á insulina, que é producida polo corpo.
A condición resultante destes cambios patolóxicos denomínase diabetes mellitus inducido por esteroides. É importante comprender os seus síntomas e aprender máis sobre as causas do desenvolvemento.
Síntomas da enfermidade
O perigo clave da patoloxía é que é extremadamente difícil diagnosticar incluso nunha fase tardía.
A diabetes mellitus esteroides prodúcese case sen síntomas e os síntomas existentes poden clasificarse erroneamente como outras enfermidades ou formas de diabetes.
Estamos falando, por exemplo, das ganas frecuentes de ouriñar, fatiga grave e fatiga crónica.
Os signos do inicio da forma esteroide da enfermidade poden ser perda de peso súbita, problemas íntimos e sexuais (probablemente o desenvolvemento da impotencia). As representantes femininas poden mostrar varias infeccións vaxinais. Outro síntoma é unha constante sensación de fame, incluso cunha dieta equilibrada.
Non debemos esquecer que a diabetes esteroide pódese manifestar por formigueo e adormecemento frecuente das extremidades inferiores e superiores, problemas de visión, unha imaxe "borrosa". O paciente tamén pode desenvolver sede, que practicamente non se pode calmar nin no fondo da bebida frecuente. Así, cunha forma esteroide sospeitosa da enfermidade, non se pode prescindir dun diagnóstico completo e determinación das causas da enfermidade.
Razóns para o desenvolvemento da patoloxía
Os endocrinólogos están divididos polos principais factores no desenvolvemento da condición en exóxenos e endóxenos. Preste atención a que:
- con causas endóxenas, pódese formar unha proporción excesiva de hormonas por enfermidades do sistema endócrino,
- con hormonas exóxenas: o exceso de hormonas desenvólvese despois dun uso prolongado de glucocorticosteroides,
- A diabetes esteroide pode ser desencadeada por diuréticos tiazídicos, nomes antiinflamatorios, control da natalidade. Tamén pode ser composto usado no tratamento de alerxias, poliartrite, pneumonía e outras enfermidades (aplícase a patoloxías autoinmunes).
 Os factores endóxenos son trastornos no funcionamento da glándula pituitaria, o máis común é o síndrome de Itsenko-Cushing. Para a condición presentada, a secreción excesiva de cortisol pola cortiza suprarrenal é característica. A causa principal desta enfermidade é o microadenoma hipofisario, que se agrava e progresa baixo a influencia de esteroides.
Os factores endóxenos son trastornos no funcionamento da glándula pituitaria, o máis común é o síndrome de Itsenko-Cushing. Para a condición presentada, a secreción excesiva de cortisol pola cortiza suprarrenal é característica. A causa principal desta enfermidade é o microadenoma hipofisario, que se agrava e progresa baixo a influencia de esteroides.
A enfermidade de Graves ou o bocio tóxico poden influír na formación da forma "droga" da enfermidade. No marco desta enfermidade, a liberación de insulina diminúe, aumenta a concentración de glicosa no sangue.
É importante prestar especial atención aos grupos de risco, porque a diabetes esteroide non se desenvolve en todos os pacientes que usan as drogas adecuadas. Débense considerar factores provocadores o sobrepeso, un estilo de vida sedentario e unha dieta incorrecta. Para excluír o desenvolvemento de complicacións, recoméndase comezar o tratamento canto antes.
Tratamentos con diabetes con esteroides
O grao máximo de eficacia no tratamento será proporcionado por inxeccións de insulina (permiten normalizar a actividade do páncreas). Unha etapa importante da terapia é a cita dunha dieta na que predominan os pratos que non inclúen hidratos de carbono simples. Como parte do tratamento, recoméndase o uso de compostos hipoglucémicos.
O tratamento da diabetes esteroide debe realizarse segundo o seguinte algoritmo:
- é obrigatoria a cancelación de tales medicamentos que provocan unha violación do metabolismo dos carbohidratos e compoñentes proteicos no corpo
- se isto non é factible por algunha razón (por exemplo, con manifestacións asmáticas graves ou como resultado dunha intervención cirúrxica para un transplante de ril), recoméndase examinar detidamente o estado do páncreas. Despois, prescríbense medicamentos para corrixir as súas actividades,
- nos casos máis difíciles, cando todos os remedios mencionados anteriormente non axudan, recoméndase unha intervención cirúrxica dirixida a eliminar parte das glándulas suprarrenais.
Este procedemento é bastante crítico. En última instancia, isto pode levar a perturbacións importantes no funcionamento do corpo e graves complicacións debido a cambios hormonais, polo que a operación só se usa nos casos máis extremos.
O papel da dieta na terapia
Na fase inicial do desenvolvemento da enfermidade, é dicir, para a súa eliminación completa, unha dieta baixa en carbohidratos pode ser unha medida de impacto suficiente. Isto significa que non se debe consumir ningún produto cunha carga importante de hidratos de carbono. A dieta presentada é boa porque elimina completamente a probabilidade dun aumento do azucre no sangue.
Ademais, unha dieta baixa en carbohidratos minimiza a necesidade de inxeccións de insulina, que tamén se aplica aos medicamentos hipoglucémicos. Un efecto positivo será a eliminación do risco de complicacións, unha diminución significativa do colesterol e a eliminación dos principais síntomas da diabetes esteroide. Todo isto facilita enormemente o estado xeral do diabético.
- Esta é unha patoloxía endocrina que se desenvolve como resultado dun alto contido plasmático de hormonas da córtex suprarrenal e metabolismo dos carbohidratos deteriorado. Maniféstase por síntomas de hiperglicemia: fatiga rápida, sede aumentada, micción excesiva frecuente, deshidratación, aumento do apetito. Os diagnósticos específicos baséanse na detección de hiperglucemia en laboratorio, na valoración do nivel de esteroides e dos seus metabolitos (urina, sangue). O tratamento para a diabetes esteroide inclúe cancelar ou reducir a dosificación de glucocorticoides, a cirurxía para reducir a produción de hormonas corticosteroides e a terapia antidiabética.
Síntomas da diabetes esteroide
O cadro clínico está representado por unha tríada diabética: polidipsia, poliuria e fatiga. En xeral, os síntomas son menos pronunciados que coa diabetes tipo 1. Os pacientes notan un aumento da sede, boca seca constante. O volume de líquido consumido aumenta varias veces, ata 4-8 litros diarios. A sede non diminúe nin de noite. O apetito aumenta, o peso segue igual ou aumenta. Urxe urinar. Extráense 3-4 litros de urina ao día; a enuresis nocturna desenvólvese en nenos e anciáns. Moitos pacientes padecen insomnio, senten cansos durante o día, non poden facer fronte ás súas actividades habituais e experimentan somnolencia.
Ao comezo da enfermidade, os síntomas aumentan rapidamente, como sucede na diabetes tipo 1: empeora o benestar xeral, aparecen dores de cabeza, irritabilidade e calor. Un curso prolongado da enfermidade vai acompañado da aparición de picazón da pel e das mucosas. Na maioría das veces hai lesións por absceso, erupción cutánea, as feridas non se curan por moito tempo. O pelo se seca, as uñas se esfolian e rompen. O deterioro do fluxo sanguíneo e a transmisión nerviosa maniféstase por unha violación da termoregulación nas extremidades, sensación de formigueo, entumecimiento e ardor nos pés, menos frecuentemente nos dedos.
Complicacións
A hiperglucemia prolongada leva a angiopatía diabética - dano a grandes e pequenas embarcacións. A perturbación circulatoria nos capilares da retina maniféstase por unha diminución da visión - retinopatía diabética. Se a rede vascular dos riles sofre, entón a súa función filtrante empeora, prodúcese inchazo, aumenta a presión arterial e desenvólvese nefropatía diabética. A aterosclerose ten un cambio nos grandes buques. As lesións ateroscleróticas máis perigosas das arterias do corazón e extremidades inferiores. Un desequilibrio de electrólitos e un insuficiente subministro de sangue ao tecido nervioso provocan o desenvolvemento de neuropatía diabética. Pódese manifestar por convulsións, adormecemento dos pés e dedos das mans, mal funcionamento dos órganos internos, dores de varias localizacións.
Diagnósticos
En risco de desenvolvemento dunha forma esteroide de diabetes hai persoas con hipercorticismo endóxeno e exóxeno. Estudos periódicos dos niveis de glicosa para detectar hiperglicemia están indicados para pacientes con enfermidade de Cushing, tumores suprarrenais, persoas que toman medicamentos glucocorticoides, diuréticos tiazídicos e anticonceptivos hormonais. Un endocrinólogo leva a cabo un exame completo. Os métodos de investigación específicos inclúen:
- Proba de glicosa en xaxún . A maioría dos pacientes teñen un nivel de glicosa no sangue normal ou lixeiramente elevado. Os valores finais a miúdo oscilan entre 5-5,5 e 6 mmol / L, ás veces 6,1-6,5 mmol / L e superiores.
- Proba de tolerancia á glucosa. Medir a glicosa dúas horas despois dunha carga de hidratos de carbono proporciona información máis precisa sobre a diabetes e a súa predisposición. Indicadores de 7,8 a 11,0 mmol / L indican unha violación da tolerancia á glicosa e diabetes - máis de 11,1 mmol / L.
- Proba para 17-KS, 17-OKS . O resultado permítenos avaliar a actividade secretora hormonal da córtex suprarrenal. O biomaterial para o estudo é a orina. Un aumento característico na excreción de 17-cetosteroides e 17-hidroxicorticosteroides.
- Investigación hormonal . Para obter datos adicionais sobre as funcións da cortiza hipofisaria e suprarenal, pódense realizar probas hormonais. Dependendo da enfermidade subxacente, determínase o nivel de cortisol, aldosterona, ACTH.
Tratamento da diabetes con esteroides
A terapia etiotrópica consiste en eliminar as causas do hipercorticismo. Ao mesmo tempo, estanse levando a cabo medidas dirixidas a restaurar e manter a normoglicemia, aumentar a sensibilidade dos tecidos á acción da insulina e estimular a actividade das células β conservadas. Cun enfoque integrado, a atención médica aos pacientes realízase nas seguintes áreas:
- Niveis de corticoides máis baixos . Con hipercorticismo endóxeno, o tratamento da enfermidade subxacente é revisado principalmente. Se o axuste dosificativo dos fármacos non é efectivo, resólvese a cuestión da intervención cirúrxica: eliminación das glándulas suprarrenais, parte cortical das glándulas suprarrenais, tumores. A concentración de hormonas esteroides diminúe e os niveis de azucre no sangue normalízanse. Con hipercorticismo exóxeno, as drogas que provocan diabetes esteroide son canceladas ou substituídas. Se é imposible cancelar os glucocorticoides, por exemplo, no asma bronquial grave, as hormonas anabólicas son prescritas para neutralizar os seus efectos.
- Corrección de medicamentos de hiperglicemia . Os fármacos son seleccionados individualmente, tendo en conta a etioloxía da diabetes, o seu estadio, a gravidade. Se o páncreas está afectado, as células beta atrofíanse parcialmente ou completamente, entón prescríbese insulinoterapia. En formas leves da enfermidade, a preservación do tecido glandular e a resistencia reversible das células á insulina, prescríbense axentes hipoglucémicos orais, por exemplo, preparados de sulfonilurea. Ás veces aos pacientes móstrase o uso combinado de insulina e drogas hipoglucémicas.
- Dieta antidiabética . A maioría dos pacientes móstrase unha dieta terapéutica nº 9. A dieta está feita de tal xeito que a composición química dos pratos é equilibrada, non provoca hiperglucemia e contén todos os nutrientes necesarios. Utilízanse os principios da nutrición baixa en carbohidratos: están excluídas as fontes de hidratos de carbono lixeiros: doces, pastelería, bebidas doces. Os alimentos proteicos e ricos en fibra predominan na dieta. Ten en conta o índice glicémico. A comida realízase en pequenas porcións, 5-6 veces ao día.
Previsión e prevención
A diabetes esteroide, por regra xeral, procede dunha forma máis leve e é máis fácil de tratar que a diabetes do primeiro e do segundo tipo. O prognóstico depende da causa do desenvolvemento do hipercorticismo, na maioría dos casos é favorable. A prevención implica un tratamento adecuado e oportuno da enfermidade de Cushing e do tumor adrenal, o uso correcto de glucocorticoides, diuréticos tiazídicos e anticonceptivos orais.As persoas en situación de risco deben ser analizadas rutinariamente por glicosa. Isto permítelle identificar trastornos do metabolismo dos carbohidratos na fase de prediabetes, axustar o tratamento principal, comezar a cumprir os principios da nutrición dietética.
A diabetes esteroide é unha enfermidade bastante grave, que é un dos seus outros nomes: diabetes secundaria dependente da insulina do primeiro tipo. A enfermidade require unha actitude grave do paciente. Este tipo de diabetes pode desenvolverse no contexto do uso prolongado de certos fármacos hormonais, polo que se denomina diabetes de drogas.