Que é a descrición da diabetes esteroide, os signos, a prevención
A diabetes esteroide (diabetes secundaria tipo 1) é un tipo de diabetes que resulta de niveis prolongados de hormonas como os corticosteroides no sangue.  Ás veces pode aparecer como complicación despois doutras enfermidades que están asociadas á produción de insulina. Non obstante, por regra xeral, a enfermidade comeza a aparecer despois do uso prolongado de certos fármacos. Por este motivo, esta enfermidade tamén se denomina diabetes mellitus.
Ás veces pode aparecer como complicación despois doutras enfermidades que están asociadas á produción de insulina. Non obstante, por regra xeral, a enfermidade comeza a aparecer despois do uso prolongado de certos fármacos. Por este motivo, esta enfermidade tamén se denomina diabetes mellitus.
Drogas que poden causar
Os fármacos glucocorticoides, por exemplo, a dexametasona, a hidrocortisona e a prednisona úsanse como antiinflamatorios empregados no tratamento de:
A diabetes esteroide maniféstase, por regra xeral, ao tomar diuréticos:
- Pílulas anticonceptivas
- Diuréticos tiazídicos: nefrix, hipotiazida, Navidrex.
As grandes dosificacións de corticoides tamén se usan como terapia antiinflamatoria despois da cirurxía para trasplantar un órgano como un ril.
Despois da cirurxía, todos os pacientes deben tomar estes fármacos para manter a inmunidade. Estas persoas son máis susceptibles a enfermidades, especialmente, por regra xeral, o órgano doador padece.
A diabetes esteroide non se desenvolve en todos os pacientes. Non obstante, co uso regular de fármacos hormonais hai risco de enfermidade.
 Para evitar a enfermidade, debes perder peso, comezar a controlar o teu peso, facer exercicio e facer cambios na túa dieta.
Para evitar a enfermidade, debes perder peso, comezar a controlar o teu peso, facer exercicio e facer cambios na túa dieta.
Se unha persoa sabe sobre unha predisposición á diabetes, en ningún caso debe prescribir un curso de tomar medicamentos hormonais. Estas drogas poden causar danos importantes para o corpo.
Manifestacións
A diabetes esteroide non ten manifestacións particulares.
Síntomas como unha sensación constante de sede e un aumento do azucre na orina son case invisibles. Ademais, as flutuacións de azucre tamén son case indetectables. Por regra xeral, esta enfermidade procede con calma sen signos evidentes. Hai varios síntomas distintivos desta enfermidade: debilidade xeral do corpo, fatiga e mala saúde. Non obstante, estes signos son diagnosticados en pacientes con diversas enfermidades. Tales manifestacións poden indicar un mal funcionamento na cortiza suprarrenal.
Con este tipo de diabetes, moi raramente é posible observar o cheiro a acetona desde a boca, pero isto sucede cando a enfermidade está nos estadios finais. Raramente, as cetonas están presentes na orina. Ademais, a miúdo ocorre o resultado contrario, debido ao cal resulta extremadamente difícil escoller o tratamento adecuado. É por iso que os indicadores son axustados usando unha dieta e cargas insignificantes no corpo.
Que se pode tratar?
O tratamento para este tipo de diabetes está dirixido a estabilizarse:
- Azucre no sangue dun paciente
- Eliminación das causas que contribuíron ao aumento de corticoides na córtex suprarrenal.
Ocorre cando o paciente necesita cirurxía: o exceso de tecido nas glándulas suprarrenais elimínase dun xeito operativo. Tal procedemento mellora o transcurso da enfermidade e hai casos en que a enfermidade retrocede completamente e volve á normalidade o nivel de azucre. Especialmente este efecto pódese conseguir se se adheri á dieta nº 9, que se prescribe para o colesterol alto ou para reducir o peso.
O medicamento está a tomar os medicamentos necesarios para reducir o azucre no sangue.
Na primeira fase do tratamento, o médico prescribe medicamentos sulfanilurea, con todo, empeoran o metabolismo dos carbohidratos no corpo do paciente. Neste caso, a enfermidade pasa completamente ao tipo dependente da insulina. O control regular dos seus quilogramos é unha das etapas máis importantes do tratamento. Isto débese ao feito de que se o peso empeora, o curso da enfermidade continuará de forma severa.
Tamén debes abandonar os fármacos, debido a que apareceu esta enfermidade. Por regra xeral, o médico neste caso selecciona análogos que non afecten negativamente ao corpo do paciente. Moitos médicos recomendan combinar o tratamento con comprimidos con inxeccións. Tal método de tratamento aumenta varias veces as posibilidades de restaurar as células pancreáticas, que son responsables da produción de insulina. Despois desta etapa, parece que é posible controlar o curso da enfermidade observando unha dieta.
Calquera método para tratar a diabetes esteroide debe ser acordado co seu médico.
Diabetes esteroides: síntomas, diagnósticos e métodos de tratamento
A causa do aumento da glicosa pode ser un exceso prolongado de esteroides no sangue. Neste caso, faise o diagnóstico da diabetes esteroide. Na maioría das veces, un desequilibrio ocorre debido a medicamentos prescritos, pero tamén pode ser unha complicación de enfermidades que levan a un aumento da liberación de hormonas. Na maioría dos casos, os cambios patolóxicos no metabolismo dos hidratos de carbono son reversibles, despois da retirada do medicamento ou a corrección da causa da enfermidade, desaparecen, pero nalgúns casos poden persistir despois do tratamento.
Os esteroides máis perigosos para persoas con diabetes tipo 2. Segundo as estatísticas, o 60% dos pacientes ten que substituír axentes hipoglucemicos por insulina.
A diabetes esteroide ou inducida por fármacos é unha enfermidade que leva á hiperglicemia. A razón diso é o efecto secundario das hormonas glucocorticoides, moi empregadas en todas as ramas da medicina. Reducen a actividade do sistema inmune, teñen efectos antiinflamatorios. Os glucocorticosteroides inclúen hidrocortisona, dexametasona, betametasona, prednisolona.
Pouco máis de 5 días, a terapia con estas drogas prescríbese para as enfermidades:
- tumores malignos
- meningite bacteriana
- A EPOC é unha enfermidade pulmonar crónica
- gota no estadio agudo.
O tratamento con esteroides a longo prazo, máis de 6 meses, pode usarse para unha neumonía intersticial, enfermidades autoinmunes, inflamacións intestinais, problemas dermatolóxicos e transplante de órganos. Segundo as estatísticas, a incidencia da diabetes despois do uso destes fármacos non supera o 25%. Por exemplo, no tratamento de enfermidades pulmonares, a hiperglucemia obsérvase nun 13%, problemas de pel - nun 23,5% dos pacientes.
O risco de diabete esteroide increméntase en:
- predisposición hereditaria á diabetes tipo 2, parentes de primeira liña con diabetes,
- diabetes gestacional durante polo menos un embarazo,
- prediabetes
- obesidade, especialmente abdominal
- ovario poliquístico,
- idade avanzada
Canto maior sexa a dose de medicación tomada, maior será a probabilidade de diabete esteroide:
A enfermidade recibe un código ICD de 10 E11 se a función pancreática se conserva parcialmente e E10 se as células beta son destruídas predominantemente.
Todos os pacientes que toman esteroides deben coñecer os síntomas específicos da diabetes:
- poliuria - aumento da micción,
- polidipsia: forte sede, case que non se debilita despois de beber,
- mucosas secas, especialmente na boca,
- pel sensible e escamosa
- estado constantemente canso, diminución do rendemento,
- cunha importante carencia de insulina: perda de peso inexplicable.
Se se producen estes síntomas, é necesario diagnosticar a diabetes esteroide. A proba máis sensible neste caso é a proba de tolerancia á glicosa. Nalgúns casos, pode mostrar cambios no metabolismo dos carbohidratos tan pronto como 8 horas despois do inicio de tomar esteroides. Os criterios de diagnóstico son os mesmos que noutros tipos de diabetes: a glicosa ao final do exame non debería ser superior a 7,8 mmol / l. Cun aumento da concentración a 11,1 unidades, podemos falar dunha perturbación metabólica importante, moitas veces irreversible.
Na casa, pódese detectar diabete esteroide usando un glucómetro, un nivel superior aos 11 despois de comer indica o inicio da enfermidade. O azucre en xaxún crece máis tarde, se é superior a 6,1 unidades, ten que poñerse en contacto cun endocrinólogo para exame e tratamento adicional.
Está atormentado pola presión alta? ¿Sabes que a hipertensión leva ataques cardíacos e golpes? Normaliza a presión. Opinión e feedback sobre o método lido aquí >>
Pode que os síntomas da diabetes non estean presentes, polo que é habitual controlar a glicosa nos dous primeiros días despois da administración de glucocorticoides. Co uso a longo prazo de drogas, por exemplo, tras o transplante, as probas fanse semanalmente durante o primeiro mes, logo despois de 3 meses e seis meses, independentemente da presenza de síntomas.
A diabetes esteroide provoca un aumento predominante do azucre despois de comer. Pola noite e pola mañá antes das comidas, a glicemia é normal por primeira vez. Polo tanto, o tratamento usado debe reducir o azucre durante o día, pero non provocar hipoglucemia nocturna.
Para o tratamento da diabetes mellitus úsanse os mesmos fármacos que para outros tipos da enfermidade: axentes hipoglucémicos e insulina. Se a glicemia é inferior a 15 mmol / l, o tratamento comeza con fármacos usados para a diabetes tipo 2. Un número máis alto de azucre indica un deterioro significativo da función pancreática; estes pacientes reciben inxeccións de insulina.
A diabetes esteroide é unha enfermidade bastante grave, que é un tipo de diabetes. O seu outro nome é diabete de tipo 1 dependente da insulina. A enfermidade require unha actitude grave do paciente. Este tipo de diabetes pode desenvolverse no contexto do uso prolongado de certos fármacos hormonais, polo que se denomina diabetes de drogas.
A diabetes esteroide refírese a aquelas enfermidades de natureza extrapancreática. É dicir, non está asociado a problemas no páncreas. Os pacientes que presentan anormalidades no proceso do metabolismo dos carbohidratos, pero que usaron glucocorticoides (hormonas producidas polas glándulas suprarrenais) durante moito tempo, poden enfermarse con diabetes mellitus esteroides, que procede dun xeito leve.
As manifestacións da enfermidade desaparecen despois de que unha persoa deixe de tomar medicamentos hormonais. No sesenta por cento dos casos entre pacientes con diabetes tipo 2, esta enfermidade leva a que os pacientes teñan que recorrer ao tratamento coa insulina. Ademais, a diabetes mellitus pode desenvolverse como complicación de tales enfermidades nas que aumenta a produción de hormonas da cortiza suprarrenal, por exemplo, o hipercorticismo.
Que drogas poden provocar a diabetes?
A causa da diabetes esteroide pode ser o uso a longo prazo de medicamentos para glucocorticoides, que inclúen "Dexametasona", "Prednisolona", así como "Hidrocortisona". Estes fármacos son antiinflamatorios que axudan a curar o asma bronquial, a artrite reumatoide, así como algunhas enfermidades autoinmunes, que inclúen pemfigus, lupus eritematoso e eczema. Ademais, estes medicamentos úsanse para tratar unha enfermidade neurolóxica tan grave como a esclerose múltiple.
Ademais, a diabetes pode producirse debido ao uso de pílulas hormonais anticonceptivas, así como a algúns diuréticos tiazídicos, que son diuréticos. Estes fármacos inclúen "diclotiazida", "hipotiazida", "nefhrix", "navidrex".
A diabetes esteroide tamén pode ocorrer en humanos despois dun trasplante de ril. A terapia antiinflamatoria despois do transplante de órganos require a administración a longo prazo de grandes doses de corticosteroides, polo que os pacientes teñen que beber medicamentos de por vida para suprimir a inmunidade. Non obstante, a diabetes esteroide non ocorre en todos os pacientes que sufriron unha intervención cirúrxica tan severa, pero a probabilidade é moito maior debido ao uso de hormonas que nos casos que tratan outras enfermidades.
Se unha persoa leva moito tempo usando esteroides e ten signos de diabetes, isto indica que o paciente está en risco. Para evitar a diabetes con esteroides, as persoas con sobrepeso deben perder peso e cambiar o seu estilo de vida, facendo regularmente exercicios físicos lixeiros. Se unha persoa está predisposta a esta enfermidade, ten prohibido estrictamente tomar hormonas en función das súas propias conclusións.
A diabetes farmacéutica caracterízase por combinar os síntomas de ambos tipos de diabetes. Ao comezo da enfermidade, os corticoides en gran cantidade comezan a danar as células beta que se atopan no páncreas. Tal sintomatoloxía é típica da diabetes 1. A pesar disto, aínda se inxecta insulina nas células beta. Despois dalgún tempo, os niveis de insulina comezan a diminuír e os tecidos fanse menos sensibles a esta hormona. Estes síntomas son característicos da diabetes tipo 2. Co tempo, as células beta comezan a descompoñerse. Como resultado, a produción de insulina detense. A diabetes mellitus común dependente da insulina do primeiro tipo procede dun xeito similar.
Os síntomas da diabetes esteroide son os mesmos que con outras formas de diabetes. Unha persoa sofre unha micción intensa e frecuente, está atormentada pola sede e unha sensación de fatiga aparece moi rápido. Tales signos da enfermidade adoitan ser leves en pacientes, polo que raramente lle prestan atención. En contraste coa diabetes 1, os pacientes non teñen perda de peso súbita. Os médicos non sempre son capaces de diagnosticar a diabetes mellitus incluso despois de que un paciente fose un exame de sangue. Os niveis altos de azucre na urina e no sangue son extremadamente raros. Ademais, as cifras límite de acetona en análises de pacientes atópanse tamén en casos illados.
Cando a produción de insulina cesa no corpo humano, a diabetes esteroide é similar á diabetes tipo 1, aínda que ten as características características da segunda (resistencia á insulina tisular). Esta diabetes trátase do mesmo xeito que a diabetes 2. Por suposto, todo depende de que tipo de trastornos no corpo sofre o paciente. Se o paciente ten problemas de exceso de peso, pero segue a producirse insulina, entón debería adherirse a unha dieta e usar tamén medicamentos para reducir o azucre, por exemplo, Thiazolidinedione ou Glucofage.
Cando o páncreas comeza a funcionar peor, recoméndase inxectar insulina, o que axudará a reducir a carga do órgano. Se as células beta non se atrofiaron completamente, despois do tempo o páncreas volve á normalidade. Para a mesma tarefa, os médicos prescriben aos pacientes unha dieta baixa en carbohidratos. Os pacientes que non teñan problemas con exceso de peso deben adherirse á dieta nº 9. Para os que teñen sobrepeso, os médicos recomendan a dieta nº 8.
Características do tratamento cando non se produce insulina
O tratamento da diabetes esteroide depende de se se produce ou non insulina pancreática. Se esta hormona deixou de producirse no corpo do paciente, preséntase como inxección. Para que o tratamento sexa eficaz, o paciente necesita aprender a administrar adecuadamente as inxeccións de insulina. A concentración de azucre no sangue debe controlarse constantemente. O tratamento da diabetes mellitus continúa do mesmo xeito que coa diabetes 1. Pero as células beta mortas xa non están restauradas.
Hai algúns casos individuais de tratamento para a diabetes esteroide, por exemplo, con asma grave ou despois dunha cirurxía de transplante de ril.Nestes casos, a terapia hormonal é necesaria, aínda que o paciente desenvolva diabete. Os niveis de azucre deben manterse en función do funcionamento do páncreas. Ademais, os especialistas teñen en conta a sensibilidade dos tecidos á insulina. Nestas situacións, os pacientes reciben hormonas anabólicas, que son un apoio adicional para o corpo, e tamén equilibran o efecto dos glucocorticoides.
Unha persoa ten unha certa cantidade de hormonas suprarrenais, cuxo nivel varía de xeito diferente en cada unha. Pero non todas as persoas que toman glucocorticoides están en risco de diabete. Os corticosteroides afectan a funcionalidade do páncreas, reducindo a forza da insulina. Para manter unha concentración normal de azucre no sangue, o páncreas debe afrontar cargas pesadas. Se o paciente ten síntomas de diabetes esteroide, isto significa que os tecidos fixéronse menos sensibles á insulina e é difícil que a glándula poida cumprir as súas funcións.
O risco de desenvolver diabetes mellitus aumenta cando unha persoa ten un problema de sobrepeso, consume esteroides en grandes doses ou durante moito tempo. Dado que os síntomas desta enfermidade non aparecen de inmediato, as persoas maiores ou aqueles que teñen un sobrepeso deberían examinarse da presenza dunha forma latente de diabetes antes de comezar a terapia hormonal, xa que tomar algúns medicamentos pode provocar o desenvolvemento da enfermidade.
Para que o azucre no sangue volvese á normalidade, cómpre comer unha culler pola mañá cun estómago baleiro.
O desenvolvemento e o uso de esteroides en 1940 converteuse nun milagre moderno en moitos aspectos. Contribuíron á rápida recuperación de moitos pacientes cunha ampla gama de enfermidades.
Os esteroides levan as seguintes consecuencias:
- aumento da produción de glicosa endóxena,
- baixar o azucre no sangue
- violación da produción da sustancia activa polas células beta e a supresión da lipólise.
Tamén se comprobou un deterioro da disfunción do páncreas das células produtoras de insulina de illote.
A diabetes esteroide defínese como un aumento anormal da glicemia asociada co uso de glucocorticoides nun paciente con ou sen antecedentes de enfermidade dependente da insulina. O criterio para o diagnóstico deste tipo de patoloxía é a determinación da glicemia:
- cun estómago baleiro - menos de 7,0 mmol / l,
- despois de 2 horas cun exame de tolerancia oral - máis de 11,1 mmol / l,
- para pacientes con síntomas de hiperglicemia - menos de 6,5 mmol / L.
Os mensaxeiros químicos hormonais son producidos naturalmente no corpo polas glándulas suprarrenais e órganos reprodutivos. Mollan o sistema inmunitario e úsanse para tratar as seguintes enfermidades autoinmunes,
- asma
- lupus,
- artrite reumatoide
- Enfermidade de Crohn
- colite ulcerativa.
Para alcanzar o seu obxectivo, os corticoides imitan os efectos do cortisol, unha hormona producida polos riles, provocando así situacións de estrés debido á presión alta e á glicosa.
Non obstante, xunto co beneficio, as substancias activas sintéticas teñen efectos secundarios, por exemplo, aumento de peso e adelgazamento dos ósos cando se toman durante un longo período de tempo. Os pacientes con corticosteroides son susceptibles ao desenvolvemento dun estado inducido.
A altas concentracións glicémicas, as células produtoras de insulina liberan máis hormona para absorber a glicosa. Así, equilibra o azucre dentro dos límites normais para o bo funcionamento de todo o organismo.
- Bloqueo da acción da insulina.
- Aumenta a cantidade de azucre.
- A produción de glicosa adicional polo fígado.
As substancias sintéticas inhaladas utilizadas para tratar o asma non afectan os niveis de azucre. Non obstante, o seu nivel ascende dentro duns días e variará segundo o tempo, a dose e o tipo de hormonas:
- os efectos dos medicamentos orais desaparecen nun prazo de 48 horas despois da interrupción,
- os efectos das inxeccións duran de 3 a 10 días.
Despois de deixar de usar esteroides, a glicemia diminúe gradualmente. Non obstante, algunhas persoas poden enfermarse con diabetes tipo 2, que debe ser tratado ao longo da vida. Este tipo de patoloxía desenvólvese con uso a longo prazo de esteroides (máis de 3 meses).
Os factores de risco estimados para os pacientes inducidos inclúen as causas tradicionais do desenvolvemento da patoloxía do 2º grao:
- índice de masa corporal elevada
- antecedentes familiares
- a presenza dunha forma gestacional da enfermidade,
- síndrome do ovario poliquístico,
- maiores de 40 anos
Moitas veces, os pacientes que desenvolven diabetes esteroide non presentan síntomas iniciais.
Para aqueles que toman corticosteroides regularmente, os síntomas desenvólvense gradualmente e inclúen:
- boca seca
- ollos borrosos
- aumento da sede
- deshidratación
- micción frecuente debido á incapacidade dos riles de filtrar toda a glicosa na ouriña,
- fatiga e apatía.
Como en todo tipo desta patoloxía, os primeiros pasos para mellorar o control glicémico inclúen a modificación do estilo de vida. A terapia para unha enfermidade dependente da insulina depende do grao de resistencia á insulina e da cantidade de azucre no sangue. Pode ser só dieta e actividade física, pero pode que necesite unha medicación anti-diabética ou unha hormona sintética.
A dieta diabética é unha dieta con carbohidratos dixestibles limitados. O ideal sería que se determine individualmente para cada paciente, dependendo de:
A dieta para diabéticos cobre as necesidades de nutrientes, vitaminas e minerais. As comidas deben ser regulares polo menos 4-5 veces ao día. A súa base son os alimentos e drogas con poucas calorías que reducen a glicemia.
Os axentes hipoglicémicos orais ou unha substancia activa sintética son prescritos por un médico, tendo en conta a gravidade individual da resistencia á insulina e a secreción de insulina pancreática deteriorada.
Síntomas e prevención da diabetes:
A esteroide para a xestión dunha condición patolóxica consta das seguintes posicións:
- Seguimento constante da concentración de glicosa no sangue.
- Actividade física regular.
- Alimentación saudable
- A inxestión moderada de carbohidratos.
- Remedios caseros.
Dado que o tratamento da enfermidade é bastante complicado, é preciso tomar todos os corticosteroides prescritos polo médico só seguindo claramente as recomendacións. Non deixe de tomar o medicamento de súpeto, xa que isto pode aumentar o risco de desenvolver diabetes esteroide.
A administración do portal non recomenda categoricamente a auto-medicación e, nos primeiros síntomas da enfermidade, aconséllalle consultar un médico. O noso portal contén os mellores médicos especialistas nos que se pode facer unha cita por internet ou por teléfono. Pode escoller un médico adecuado ou nós seleccionaremos para vostede absolutamente de balde. Tamén só ao gravar a través de nós, O prezo para unha consulta será inferior ao da propia clínica. Este é o noso pequeno agasallo para os nosos visitantes. Estar saudable!
Diabetes esteroides: diagnóstico, síntomas e tratamento
A diabetes mellitus pasa finalmente á forma de esteroides secundarios, cando o paciente non pode prescindir de insulina. Os síntomas poden diferir da enfermidade subxacente. Obsérvase sobrepesca, debilidade e mala saúde. Consideramos con máis detalle o artigo.
A diabetes esteroide é un tipo de enfermidade do azucre que ten unha forma secundaria. Unha enfermidade ocorre cando a función renal está deteriorada e a hormona da cortiza suprarrenal é secretada en exceso. Esta forma de diabetes pode ser causada por un uso prolongado de drogas hormonais.
Drogas con esteroides
Os fármacos hormonais que se prescriben no tratamento da diabetes secundaria contribúen a trastornos metabólicos, en particular a síntese de proteínas. Medicamentos Esenciais - esta é a Prednisolona, a dexametasona, relacionada co grupo hormonal, así como a hipotiazida, a Navidrex, a diclotiazida; estes son diuréticos.
O uso de tales medicamentos axuda aos pacientes con diabetes mellitus en forma primaria a manter os niveis de glicosa no sangue e eliminar o exceso de líquido do corpo. Ao mesmo tempo, o seu uso prolongado pode causar unha forma secundaria - diabetes esteroide. Neste caso, o paciente non poderá prescindir de insulina. En risco están as persoas con sobrepeso, así como os atletas que usan drogas esteroides para aumentar a masa muscular.
Hai algúns outros medicamentos que contribúen ao desenvolvemento da diabetes secundaria: anticonceptivos, diuréticos e medicamentos prescritos para o asma, a presión arterial e a artrosis.
Cando se prescriben medicamentos hormonais, debes ser máis activo para evitar a aparición de exceso de peso. O tratamento debe ser estrictamente supervisado polo médico que o atende.
En canto a diabetes pasa a unha forma de esteroides, o paciente comeza a sentir debilidade severa, exceso de traballo e non pasa por unha mala saúde. Signoscaracterísticos para a forma primaria de diabetes - a sed constante e o cheiro a acetona da boca - son moi débiles. O perigo é que tales síntomas poidan producirse en calquera enfermidade. Polo tanto, se o paciente non consulta a un médico en tempo e forma, a enfermidade convértese nunha forma severa de diabetes esteroide, acompañada de ataques frecuentes. A necesidade de insulina é cada vez maior.
Se a diabetes esteroide ocorre durante o tratamento de enfermidades como asma, hipertensión, artrose e outras, o paciente sente unha boca seca, micción frecuente e perda de peso súbita.
Nalgúns casos, os homes comezan a ter problemas de natureza sexual, nas mulleres - enfermidades infecciosas dos órganos xenitais.
Algúns pacientes teñen un problema coa visión, formigueo e adormecemento das extremidades, unha sensación de fame antinatural.
Se sente unha debilidade constante e cansa rapidamente, é mellor facer unha proba de orina e sangue para o azucre. Por regra xeral, o nivel de glicosa neles co inicio da diabetes secundaria aumenta drasticamente e supera as normas admisibles.
Debido a que os síntomas da diabetes esteroide son similares aos signos de calquera outra enfermidade, pódese diagnosticar só polos resultados das probas de orina e sangue para o azucre. Se o contido de glicosa neles supera os 11 mmol, é probable que esta sexa unha forma secundaria de diabetes.
Ademais, o endocrinólogo nomea un exame dos riles e glándulas suprarrenais. Ten en conta o feito de tomar medicamentos hormonais e diuréticos.
Con base nestes factores, prescríbese un tratamento que debe estar dirixido a baixar os niveis de azucre e normalizar a función renal.
A terapia depende da complexidade da enfermidade. Nas primeiras etapas, o paciente pode facerse cunha dieta e medicación adecuada. En estado descoidado, é necesaria a intervención cirúrxica.
As principais direccións no tratamento da diabetes esteroide:
- Cancelación de medicamentos que provocan a presenza da enfermidade.
- Unha dieta dura. O paciente só pode comer alimentos con poucos hidratos de carbono.
- Para normalizar as funcións do páncreas e estabilizar os niveis de azucre no sangue, prescríbense inxeccións de insulina (ver tamén - como se pode inxectar insulina correctamente).
- Tamén se prescriben outros medicamentos que baixan os niveis de azucre.
A insulina prescríbese só se outros medicamentos non dan o efecto desexado na estabilización do nivel de azucre. Tomar inxeccións prevén graves complicacións da diabetes esteroide.
En poucos casos, o paciente precisa cirurxía. A operación pode estar dirixida a eliminar na cortiza suprarrenal ou o exceso de tecido, varias neoplasias. Ás veces ambas as glándulas suprarrenais son completamente eliminadas. Tal operación pode aliviar o curso da enfermidade, e ás veces o nivel de azucre é finalmente restablecido.
Pero hai unha desvantaxe. Despois da cirurxía, os procesos metabólicos no corpo son violados, a función renal restaúrase durante moito tempo. Todo isto pode levar a varias complicacións no corpo. Neste sentido, a intervención cirúrxica úsase moi raramente.
A efectos preventivos, para evitar a aparición de diabetes esteroide, debes respectar constantemente dieta baixa en carbohidratos. Este é un acontecemento tanto para pacientes con diabetes como para potenciais.
Se usa medicamentos hormonais para tratar outras enfermidades, é necesario facer exercicio con máis frecuencia. Se non, existe o risco dun forte aumento de peso, o que provoca un aumento do nivel de azucre no corpo. Se sente unha fatiga constante, unha capacidade de traballo reducida, ten que buscar inmediatamente o consello dun especialista.
A forma de insulina da diabetes esteroide é completamente curada en poucos casos. É importante comprender que a enfermidade non paga a pena correr. Contactar con tempo a un especialista axudaralle a evitar consecuencias graves. A auto-medicación non paga a pena. A terapia dependerá dos síntomas e das características individuais do corpo.
Michael, Weisman Diabetes: todo o que os médicos non mencionaron / Mikhail Weisman. - M .: Vector, 2012 .-- 528 c.
Aleshin B.V. Desenvolvemento do bocio e patoxénese da enfermidade do bocio, Edición Médica estatal da SSR ucraniana - M., 2016. - 192 p.
Balabolkin M.I. Diabetoloxía, Medicina - M., 2012. - 672 p.

Déixeme presentarme. Chámome Elena. Levo máis de 10 anos traballando como endocrinólogo. Creo que actualmente son un profesional no meu campo e quero axudar a todos os visitantes do sitio a resolver tarefas complexas e non así. Recóllense e procesan coidadosamente todos os materiais do sitio para transmitir o máximo posible toda a información necesaria. Antes de aplicar o descrito no sitio web, é sempre necesaria unha consulta obrigatoria con especialistas.
Simptomatoloxía
Nas primeiras etapas da enfermidade, un exceso de corticosteroides provoca danos nas células do páncreas endocrino, pero a produción de insulina segue en curso. Esta é a dificultade: a enfermidade xa está en plena evolución, pero os síntomas aínda son moi débiles e o paciente non ten présa para buscar axuda médica.
Coa parada completa da secreción de insulina, aparecen síntomas típicos da diabetes común:
- Poliuria
- Polidipsia
- Debilidade
- Fatiga,
- Estado malo xeral.



A perda de peso repentina non é típica para a diabetes mellitus, do mesmo xeito que os cambios bruscos na glicemia. A concentración de azucre e acetona nos fluídos do corpo estudados (sangue e urina) adoita estar preto do normal. Isto dificulta facer un diagnóstico preciso.
Motivos da aparición
A diabetes esteroide ocorre como resultado dun exceso de corticoides no sangue humano. As razóns deste exceso poden ser exóxenas e endóxenas.
Con causas endóxenas, un exceso de hormonas pode aparecer como resultado de enfermidades do sistema endócrino. Con exóxeno: un exceso de hormonas prodúcese despois dun uso prolongado de fármacos glucocorticosteroides.
Exóxeno
A diabetes esteroide pode causar:
- Diuréticos tiazídicos (Ezidrex, hipotiazida).
- Fármacos que se utilizan no tratamento de reaccións alérxicas, poliartrite, difteria, pneumonía, febre tifoidea, mononucleose infecciosa e moitas outras enfermidades, incluídas as autoinmunes. Esta categoría de medicamentos inclúe Betaspan, Dexamethasone, Prednisolone, Dexon, Anaprilin.
- Medicamentos antiinflamatorios usados despois da cirurxía de transplante de ril.
- Pílulas anticonceptivas. Causas endóxenas
As violacións da glándula pituitaria afectan negativamente a resistencia dos tecidos e as células do corpo á insulina. Entre estas condicións patolóxicas, a síndrome de Itsenko-Cushing atópase con máis frecuencia, que se caracteriza por unha excesiva secreción da hormona cortisol pola cortiza suprarrenal.
 Tal síndrome maniféstase a miúdo nos antecedentes da enfermidade de Itsenko-Cushing, que difire da síndrome porque unha hiperfunción da cortiza suprarrenal se desenvolve por segunda vez.
Tal síndrome maniféstase a miúdo nos antecedentes da enfermidade de Itsenko-Cushing, que difire da síndrome porque unha hiperfunción da cortiza suprarrenal se desenvolve por segunda vez.
A causa principal da enfermidade é o microadenoma hipofisario.
A enfermidade de Graves (bocio tóxico), unha enfermidade tiroide autoinmune na que diminúen as emisións de insulina e aumenta a concentración de glicosa no sangue, tamén pode levar ao desenvolvemento da diabetes das drogas.
Grupo de risco
A diabetes esteroide non está formada en todos os pacientes que toman medicamentos corticosteroides. Hai algúns factores que aumentan a probabilidade de desenvolver este tipo de enfermidades:
- Exceso de peso
- Falta de exercicio,
- Nutrición inadecuada.



O exceso de peso, que tamén pode aparecer como resultado da inactividade física, leva a un aumento do sangue de insulina inmunoreactiva, lípidos, colesterol, glicosa e viola a presión arterial. Cun aumento do índice de masa corporal, que se calcula dividindo o peso polo cadrado de altura en metros, a 27 kg / m2, isto conduce a unha diminución da sensibilidade dos tecidos á insulina.
O predominio de azucres puros e facilmente absorbibles (azucre industrial, mel), hidratos de carbono simples e unha diminución da proteína na dieta perturba os procesos metabólicos no corpo, o que pode causar obesidade.
Diagnósticos
A complexidade do diagnóstico desta enfermidade é que os indicadores das probas de sangue e orina só poden superar lixeiramente as normas establecidas. Un método de diagnóstico máis preciso é un test de tolerancia á glicosa, que determina a presenza de prediabetes.
O diagnóstico da diabetes mellitus pódese facer aumentando a glicosa de 6 mmol / L nun estómago baleiro a 11 mmol / L despois de cargar cunha solución de glicosa. Entón diagnostícase o seu tipo.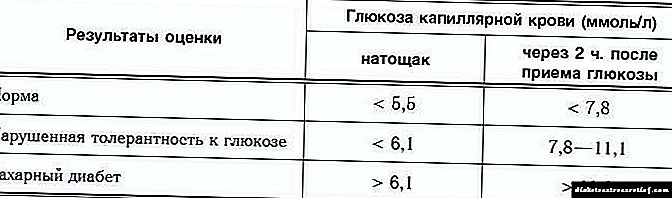
Para determinar a diabetes esteroide, realízanse probas adicionais: 17-cetosteroides e 17-hidroxicorticosteroides na urina, unha proba de sangue para o nivel de hormonas producido pola córtex suprarrenal, a glándula pituitaria.
A diabetes esteroide trátase segundo as mesmas regras que a diabetes tipo 2 e os criterios para a compensación son os mesmos.
O tratamento eficaz para a diabetes esteroide é o seguinte:
- Extracción de corticoides,
- Administración de insulina
- Facer dieta
- Tomar medicamentos antidiabéticos
- Intervención cirúrxica.



Coa natureza exóxena do desenvolvemento da enfermidade (o uso de glucocorticoides), é necesario parar a súa administración e escoller análogos máis seguros. As seguintes etapas da terapia son a dieta, o uso de axentes hipoglucémicos e a dosificación con insulina.
Con hipercorticismo endóxeno, cando a diabetes esteroide é causada por un mal funcionamento do propio corpo, a miúdo realízanse intervencións cirúrxicas, que inclúen eliminar o exceso de tecido nas glándulas suprarrenais.
 O uso de medicamentos antidiabéticos debería combinarse con inxeccións de insulina, se non, o efecto hipoglucemico da súa adopción será mínimo ou completamente ausente. Isto débese a que a insulina permite un tempo alixeirar funcionalmente as células beta e permítelles restaurar as súas funcións secretoras.
O uso de medicamentos antidiabéticos debería combinarse con inxeccións de insulina, se non, o efecto hipoglucemico da súa adopción será mínimo ou completamente ausente. Isto débese a que a insulina permite un tempo alixeirar funcionalmente as células beta e permítelles restaurar as súas funcións secretoras.
Unha dieta baixa en carbohidratos implica reducir a cantidade de hidratos de carbono consumidos ao día e aumentar a inxestión de proteínas e graxas vexetais. Como resultado de seguir unha dieta, o benestar xeral da persoa mellora, a necesidade do corpo de insulina e medicamentos para o azucre diminúe e os saltos intensos nos niveis de azucre despois de comer.
Clasificación das drogas
As drogas que reducen o azucre veñen en varios grupos:
- Derivados de sulfonilurea,
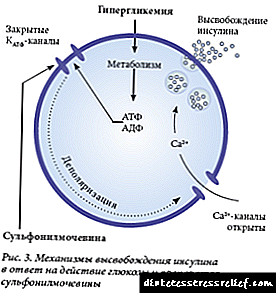
- Thiazolidinediones,
- Inhibidores da alfa glicosidasa
- Meglitínidos,
- Incretinomiméticos.
Os derivados das sulfonilureas úsanse máis frecuentemente para o tratamento da diabetes tipo 2 e, polo tanto, a diabetes esteroide. O mecanismo da súa acción é estimular as células B da parte endócrina do páncreas, como resultado da que se produce unha mobilización e aumento da produción de insulina.
Os médicos asistentes prescriben medicamentos como Glycvidon, Clorpropamida, Maninil, Tolbutamida, Glipizida.
As meglitínidas (Nateglinida, Repaglinida) aumentan a produción de insulina e baixan os niveis de glicosa.
Biguanidas (Bagomet, Metformin, Siofor, Glucofage) - fármacos cuxa acción está dirixida a impedir a produción de glicosa (gluconeoxénese) e mellorar o proceso da súa utilización. A falta de inxeccións de insulina, o efecto dos biguanidas non se manifesta.
A tiazolidinediones ou glitazona (Pioglitazona e Rosiglitazona) aumentan a sensibilidade dos músculos, do tecido adiposo e do fígado á insulina, activando os seus receptores e tamén melloran o metabolismo dos lípidos.
Os inhibidores da alfa-glucosidasa (Voglibosis, Glucobai, Miglitol) retardan a ruptura de sacáridos, reducindo a formación e absorción de glicosa no intestino.
A increcinomimética (Liraglutid, Exenatide, Sitagliptin, Saksagliptin) é unha nova clase de fármacos antidiabéticos, cuxo mecanismo está baseado nas propiedades das incretinas, hormonas secretadas por certos tipos de células do intestino delgado despois de comer. A súa inxestión aumenta a liberación de insulina, reducindo os niveis de glicosa.
A diabetes esteroide caracterízase por un curso relativamente estable e benigno. O tratamento de tal enfermidade debe ser completo e inclúe non só inxeccións de insulina e o uso de medicamentos para o azucre, senón tamén a dieta e un estilo de vida activo.